bcc069ec37b487da3b03d3b6aee64109.ppt
- Количество слайдов: 31

Миома на матката д-р П. Игнатов, Втора САГБАЛ “Шейново” ЕАД

ПАТОГЕНЕЗА Генетични фактори При 40 -50% се доказват генетични аномалии в хромозоми 6, 7, 12, 14 и 15. Известни са над 145 гена, които експресират различни растежни и супресивни фактори, детерминиращи развитието на миомата. В преобладаващата част от миомните възли се наблюдава повишена експресия на гените CTGF и CYR 61 (промотори на ангионеогенезата), докато нивото на COL 4 A 2 е повишено (прекурсор на ангиогененния инхибитор canstatin). Не се наблюдава промяна в експресията на гените, кодиращи хормонални рецептори и рецепторни кофактори.

Според водещите съвременни автори миомния фенотип не е директно свързан с хормонални фактори, а с нарушения в регулацията на гените, кодиращи продукцията на екстрацелуларния матрикс.

ПАТОГЕНЕЗА Растежни фактори Базален фибробластен РФ Епидермален РФ Съдов ендотелен РФ Тромбоцитен РФ Тумор некрозис фактор Супресорен протеин р-53 Други

ПАТОГЕНЕЗА Хормонални фактори За Против Развиват се в продуктивна възраст Протективно влияние на бременността Постменопаузален регрес Липса на редукция в размера при поставена LNG-IUS Нарастване по време на бременност и ХЗТ Ненарастване по време на бременност Намаляване на размера по време на лечение с Gn. RH агонисти

ПАТОГЕНЕЗА Хормонални фактори Основна роля в пери- и постменопаузата игрят не циркулиращите естрогени (Е), а in loco синтезата на Е в миомните възли. Това се дължи на високото съдържание в миомните клетки на ензима ароматаза, която катализира интерконверсията андростендион–тестостерон-естрон– естрадиол. В менопаузата нивото на плазмения андростендион е достатъчно за да активира ароматазата, поради което локалната продукция е осигурена за дълъг период от време.

РИСКОВИ ФАКТОРИ Ранно менархе (преди 11 години), както и брой години от менархе до менопауза Възраст по време на първото раждане и години след последното раждане до менопаузата Брой бременности и особено раждания (поради активното тъканно ремоделиране в пуерпералния период) Дългогодишна употреба на орална контрацепция ХЗТ Жени с повишено тегло, хипертония, диабет Жители на добре развити страни
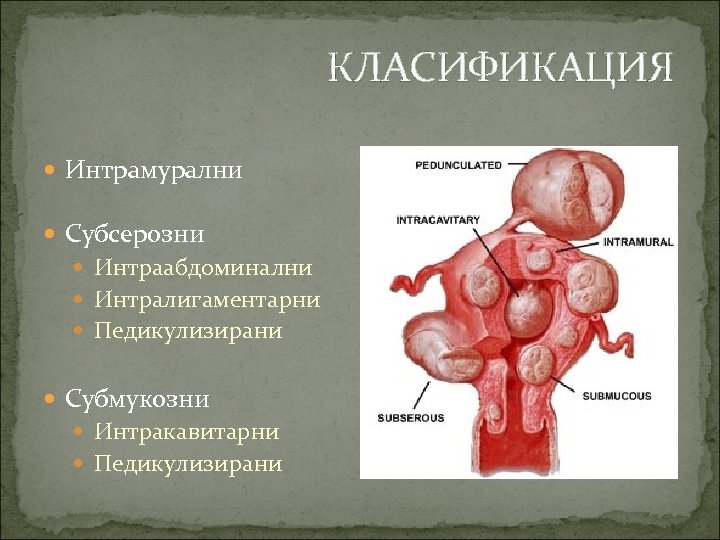
КЛАСИФИКАЦИЯ Интрамурални Субсерозни Интраабдоминални Интралигаментарни Педикулизирани Субмукозни Интракавитарни Педикулизирани

ВТОРИЧНИ ПРОМЕНИ Атрофични (регрес след бременност или в периода на менопаузата) Хиалинна дистрофия Кистична дистрофия (pseudocystoma oedematosum, myoma lymphagiectaticum, myoma teleangiectaticum и др. ) Калцификация (предимно при субсерозните възли) Некроза (резултат от остри циркулаторни нарушения – торзия на педикулизиран възел, тромбоза на хранещи съдове) Възпалителни промени (най-често при субмукозни възли, след вътрематочни манипулации) Малигнена трансформация (риск от развитие на лейомиосарком – 21/1 000)

КЛИНИЧНА КАРТИНА По-малко от 25% се манифестират клинично, но маточната миома се характеризира със значими здравни, социално-психологически и икономически последици. Симптоми: Менорагии (най-вече при интрамуралните възли. Основен проблем при тази локализация е наличието на широки съдови анастомози между съдовете в миомния възел и подлежащия ендометриум).

КЛИНИЧНА КАРТИНА Дисменорея Често срещан симптом при интрамурални и субмукозни възли, поради необходимостта от по-силни и продължителни контракции за евакуиране на вътрематочното съдържимо. Тазов дискомфорт, тежест, болка в кръста Характерен при миоми с размери ~ 12 -14 г. с. , разтягащи утеринните лигаменти и при наличие на венозен тазов застой.

КЛИНИЧНА КАРТИНА Остра абдоминална болка Почти винаги е белег на сериозно усложнение. Най-често съпътства торзия на педикулизиран възел. Болката има два компонента: Първичен (неврален) Вторичен (съдов) – при торзия на 90 -1200 от венозен застой, а при > 1800 от блокаж на артериален съд и некроза Болка ниско в коремната област Може да наподобява маточни контракции и е свързана предимно с наличие на “израждащ” се педикулизиран субмукозен миомен възел

ДИАГНОЗА Анамнеза и бимануална палпация Ехография Компютърна томография Ядрено-магнитен резонанс (ЯМР) Пробно сепарирано абразио Хистероскопия Лапароскопия Транскутанна и/или трансцервикална тънкоиглена биопсия
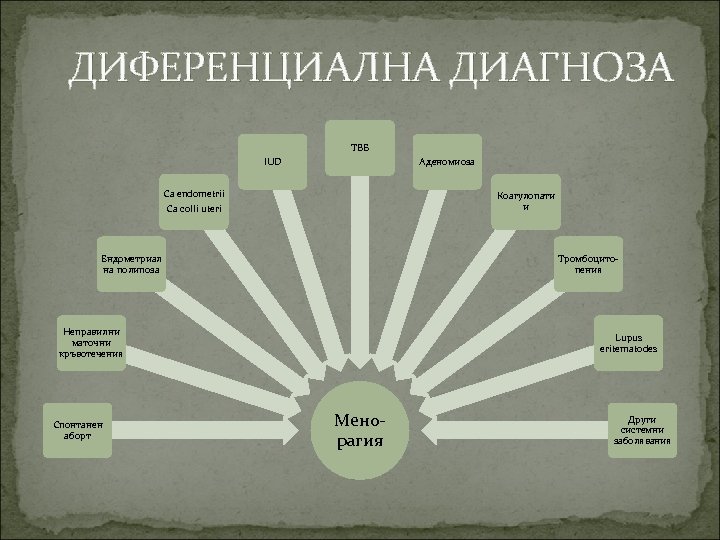
ДИФЕРЕНЦИАЛНА ДИАГНОЗА ТВБ IUD Аденомиоза Са endometrii Коагулопати и Ca colli uteri Ендометриал на полипоза Тромбоцитопения Неправилни маточни кръвотечения Спонтанен аборт Lupus eritematodes Менорагия Други системни заболявания
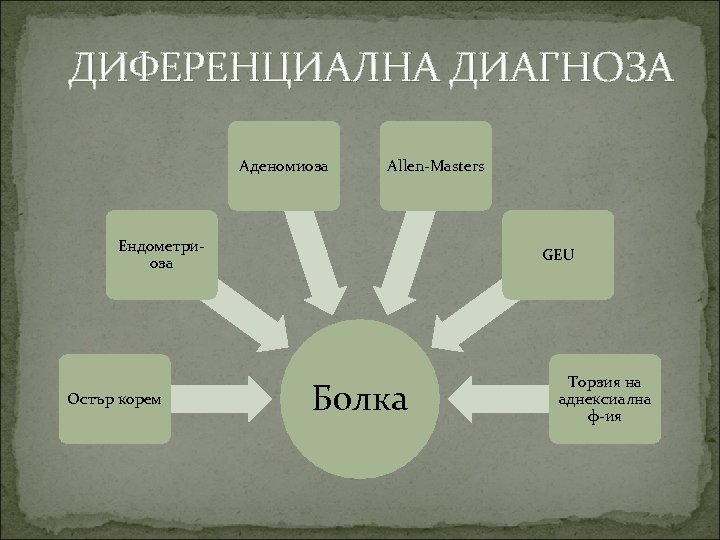
ДИФЕРЕНЦИАЛНА ДИАГНОЗА Аденомиоза Allen-Masters Ендометриоза Остър корем GEU Болка Торзия на аднексиална ф-ия

ЛЕЧЕНИЕ Медикаментозно лечение НСПВ средства Неспецифични хемостатици и утеростоници опасност от некротизиране на миомния възел Орални контрацептиви Андрогени главно в исторически аспект (анти-Е ефект, с което се намалява менорагията, но водят до поява на акне, засилване на окосмяването, нарушения в липидния профил и хиперкоагулубилитет) Прогестини под формата на LNG-IUS се постига аменорея в 40% от случаите, редукция в размера на възлите. Алтернатива на хирургично лечение в перименопаузата при водещ симптом менометрорагия и анемия.

ЛЕЧЕНИЕ Медикаментозно лечение – продължение Антипрогестини (напр. Mifepristone) в доза 5 -50 мг. /24 ч. , в продължение на 3 до 6 месеца, при симптомни пациенти: - обемът на матката намалява с до 27 -49% - обемът на миомата намалява с до 26 -74% - аменорея при 63 -100% от пациентите - не нонижава костната плътност - ендометриална хиперплазия в до 28% Селективни прогестерон-рецепторни модулатори (напр. Asoprisnil)

ЛЕЧЕНИЕ Медикаментозно лечение – продължение Селективни естроген-рецепторни модулатори - SERM (напр. Raloxifene) в доза 60 мг/24 ч. има мощен анти-Е ефект върху ендо- и миометриума. - обемът на миомата намалява с до 50 -84% - не нонижава костната плътност - може да влоши вазомоторните симптоми Gn. RG агонисти най-добре проучени. Прилагат се при: - перименопаузални пациенти с контраиндикация за оперативна намеса, с FSH > 25 m. UI/ml в ранната пролиферативна фаза - предоперативно третиране с цел намаляване на времетраенето на манипулацията и редукция на кръвозагубата

ЛЕЧЕНИЕ Медикаментозно лечение – продължение Gn. RH антагонисти (напр. Cetrorelix) директно блокират Gn. RH-рецепторите, имат бързо действие Perfenidone прилага се за блокиране на продукцията на фиброидна тъкан Interferon намалява серумните нива на фибробластния РФ, блокира ангионеогенезата, намалява размера на миомата и ограничава кървенето Ароматазни инхибитори (напр. Fadrozole, Letrozole)

ЛЕЧЕНИЕ Хирургично лечение Според последните препоръки на ACOG от 2008 г. , критериите за оперативно лечение при миома са следните: асимптомни М, палпиращи се през корема (дискусионен) ексцесивни кръвотечения, водещи до вторична анемия тазов дискомфорт и/или болка, каузално свързани с миома на матката симптоми от притискане на съседни органи

ЛЕЧЕНИЕ Минимално инвазивна хирургия Екстирпация на “израждащ” се миомен възел Оперативна хистероскопия при субмукозни възли с размери < 6 см. и/или тежки менорагии - бърз, ефективен, амбулаторен метод, икономически изгоден - усложненията са предимно локални термични травми (0. 3%), перфорация (1. 5%), значимо кървене (2. 4%)

ЛЕЧЕНИЕ Минимално инвазивна хирургия Лапароскопия Класическа лапароскопска миомектомия показани са субсерозни или интрамурални възли с размери до 8 -10 см. Роботизирана миомектомия Предимства Недостатъци По-малко усложнения Продължителност и сложност на операцията По-малко адхезии По-трудно сутуриране Намален болничен престой Повишен риск от руптура в областта на цикатрикса По-бързо възстановяване Опасност от дисеминиране на процеса при морселация (в случаите с малигнизация)

ЛЕЧЕНИЕ Минимално инвазивна хирургия Лапароскопия Миолиза – използват се различни видове енергия за деструкция на възела: биполярна коагулация лазерна миолиза радиофреквентна аблация криодеструкция Постига се в 60 -70% пълна, в 20% частична редукция на симптомите; Миомните възли намаляват размера си с 50 -57% до 6 -я месец Методът не се препоръчва при жени с репродуктивни намерения поради опасност от руптура на матката в областта на третирания локус
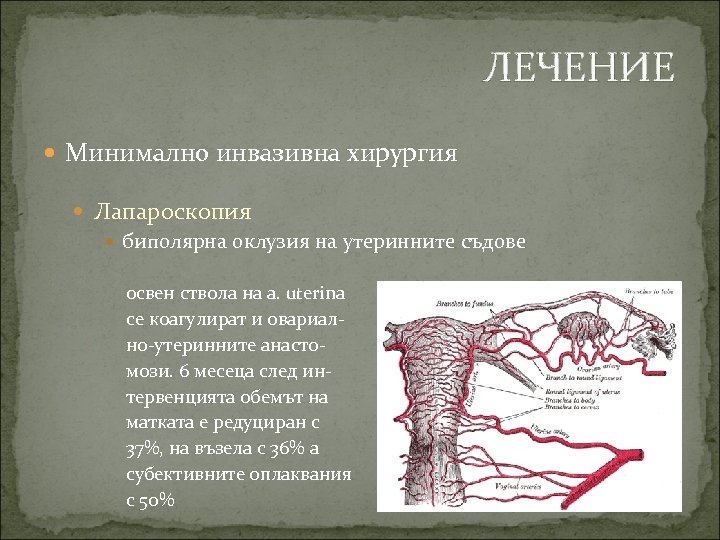
ЛЕЧЕНИЕ Минимално инвазивна хирургия Лапароскопия биполярна оклузия на утеринните съдове освен ствола на a. uterina се коагулират и овариално-утеринните анастомози. 6 месеца след интервенцията обемът на матката е редуциран с 37%, на възела с 36% а субективните оплаквания с 50%

ЛЕЧЕНИЕ Минимално инвазивна хирургия Емболизация на утеринните артерии (UAE) Индикации: При желание за запазване на матката Наличие на контраиндикация за оперативно лечение Неефективни предшестващи оперативни интервенции Абсолютни контраиндикации: Тазова инфекция Бременност Относителни контраиндикации: Педикулизирани миомни възли Миоми с диаметър > 15 см Репродуктивни намерения Предшестваща лъчетерапия в областта на малкия таз Активен васкулит Бъбречна недостатъчност и др.

ЛЕЧЕНИЕ Минимално инвазивна хирургия Емболизация на утеринните артерии (UAE) Постига се пълна оклузия на кръвотока в a. uterina посредством емболни партикули, стаза и тромбоза в съдовете на миометриума с резултат мощна исхемия и вторична контрактура на миометриума. Няколко часа по-късно започва процес на тромболиза и възстановяване на маточната перфузия. Поради специфичната си ангиоархитектоника миомните възли изпадат в остра и трайна исхемия, водеща до необратими дегенеративни клетъчни изменения.

ЛЕЧЕНИЕ Минимално инвазивна хирургия Процедури изпълнявани под MRI контрол: Лазерна термоаблация на миомен възел перкутанно се аплицират 4 игли, през които се въвеждат оптични фибри за провеждане на лазерния лъч. С помощта на термично картографиране се следи за достигането на необходимата за деструкция температура от 550 Криоаблация на миомен възел същата техника с използване на сонда, охладена до температура -180 0

ЛЕЧЕНИЕ Инвазивна хирургия Миомектомия Абдоминална хистеректомия тотална супрацервикална аднексектомия (? ) Вагинална хистеректомия Лапароскопска хистеректомия тотална лапароскопска хистеректомия супрацервикална лапароскопска хистеректомия вагинално-асистирана лапароскопска хистеректомия роботизирана лапароскопска хистеректомия

ЛЕЧЕНИЕ Неинвазивна хирургия Аблация с високоинтензивен фокусиран ултразвук Извънтелесно генериране на високочестотна ултразвукова вълна, която транскутанно преминава в тялото и се фокусира прецизно в таргетната зона, като предизвиква локално клетъчна смърт чрез тъканни вибрации. Извършва се под контрола на ЯМР, в реално време и амбулаторни условия. В момента технологията се прилага в 16 центъра по света, в различен етап на клинично проучване. Според докладваните данни ~ 70% от пациентите съобщават за статистически значимо подобрение в свързаната с М симптоматика.

“Изкуството на прецизния оператор включва не само перфектни технически умения, но и правилен подбор на пациенти, точен избор на индикации и на най-подходящия за всеки конкретен случаи оперативен подход”.

Литература: 1. “Избрани глави от гинекологичната практика”, II-ри том, ИК “Фотон & АЯ”, 2007 2. “Management of uterine fibroids”, Agency for Healthcare & Quality, Jan 2001 3. “Clinical recommendations on the use of uterine artery embolisation in the management of fibroids”, Royal College of Radiologists & Royal college of Obstetricians and Gynecologists, 2000 За подготовката на този материал са използвани и други литературни източници, които могат да бъдат предоставени при поискване.
bcc069ec37b487da3b03d3b6aee64109.ppt