Миокардит: «знакомый незнакомец» Особенности


Миокардит: «знакомый незнакомец» Особенности диагностики и лечения Доцент А. В. Фендрикова

Миокардит: определение (Н. Р. Палеев, 1992) Поражение сердечной мышцы преимущественно воспалительного характера, обусловленное опосредованным через иммунные механизмы воздействием инфекции, паразитарной или протозойной инвазии, химических и физических факторов, а также возникающее при аллергических и иммунных заболеваниях

Миокардит: распространенность Большие эпидемиологические исследования, выполненные в Европе показали, что встречаемость миокардита составляет от 0, 12 до 12%. Исследование Myocardial HS Treatment Trial: у пациентов с ХСН и с неустановленной причиной ее развития анализ биоптатов миокарда позволил установить, что миокардит встречается в 9, 6% случаев.

Миокардит: распространенность • В эпидемиологических исследованиях выявлено некоторое превалирование мужчин, заболевших острым миокардитом над женщинами. • Выявлено протективное действие эстрогенов. Так, введение эстрогенов мышам приводило к уменьшению воспалительных изменений в миокарде и выраженности воспалительного ответа.

Миокардит: распространенность • Вирусная инфекция – до 15% больных • Дифтерия – 20 – 30% случаев Наиболее частая • Системная красная волчанка – причина миокардита – 8% случаеввирусная инфекция • Ревматоидный артрит – до 30% случаев • ВИЧ-инфекция – до 50% случаев

Аргументы вирусной теории развития миокардитов • Высокая заболеваемость миокардитами в период вирусных эпидемий • Обнаружение вирусов в носоглотке и испражнениях больного в течение 1 -ой недели острого миокардита • Появление в крови титра противовирусных АТ со 2 -3 недели после развития острого миокардита • Выделение из миокарда вирусов и вирусных агентов • Существует экспериментальная модель миокардита при заражении животных вирусами

Вирусы – причины развития миокардитов • Коксаки А и В • ECHO • Гриппа А и В • Цитомегаловирус • Полиомиелита • Эпштейн-Барр • Иммунодефицита человека

Современные особенности вирусных миокардитов 1. Причиной миокардита может быть вирус гепатита С 2. В 25% случаев при ПЦР определяется 2 и более вирусных генома 3. Возможно сочетание 2 -х возбудителей: вирусного и бактериального. В этом случаев миокардит протекает тяжелее
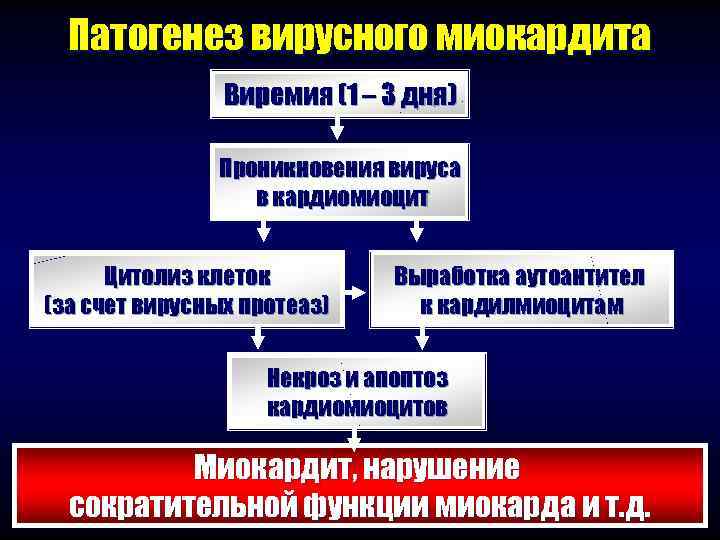
Патогенез вирусного миокардита Виремия (1 – 3 дня) Проникновения вируса в кардиомиоцит Цитолиз клеток Выработка аутоантител (за счет вирусных протеаз) к кардилмиоцитам Некроз и апоптоз кардиомиоцитов Миокардит, нарушение сократительной функции миокарда и т. д.

Бактериальные миокардиты • Наибольшее значение имеют внутриклеточные микроорганизмы - Chlamydia. Инфицированность этим возбудителем достигает 50%. Длительная персистенция хламидий в организме вызывает и поддерживает системный воспалительный процесс с аутоиммунными реакциями, что рассматривается как важная причина развития миокардита. • Среди других микроорганизмов значимое влияние на частоту возникновения миокардитов оказывают corynebacterium diphtheria, haemophilus influenzae, legionella pneumophila, mycobacterium tuberculosis, streptococcus A. , и др.

Миокардиты: другие причины • Токсические • При системных заболеваниях соединительной ткани • Онкологический процесс любой локализации • Глистная инвазия, паразитарные инфекции приводят к развитию эозинофильного миокардита. • Вакцинации против столбняка и оспы - развивается эозинофильный миокардит. Эозинофильный миокардит относится к числу неблагоприятно протекающих миокардитов и сопровождается быстро прогрессирующей застойной недостаточностью кровообращения, удушьем, эндокардиальным фиброзом и развитием пристеночных тромбов с последующим эмболитическим синдромом.
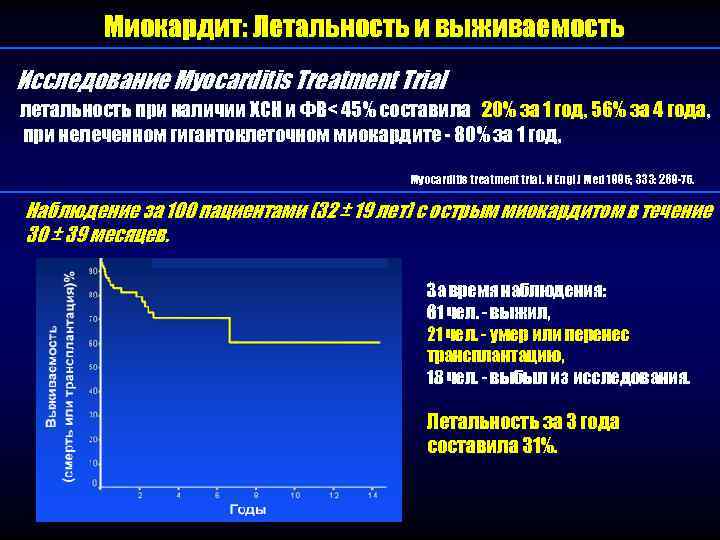
Миокардит: Летальность и выживаемость Исследование Myocarditis Treatment Trial летальность при наличии ХСН и ФВ< 45% составила 20% за 1 год, 56% за 4 года, при нелеченном гигантоклеточном миокардите - 80% за 1 год, Myocarditis treatment trial. N Engl J Med 1995; 333: 269 -75. Наблюдение за 100 пациентами (32 ± 19 лет) с острым миокардитом в течение 30 ± 39 месяцев. За время наблюдения: 61 чел. - выжил, 21 чел. - умер или перенес трансплантацию, 18 чел. - выбыл из исследования. Летальность за 3 года составила 31%.

Классификация миокардитов Этиологическая: • Вирусные • Инфекционные (дифтерия, скарлатина, туберкулез, брюшной тиф и т. д. ) • Спирохетозные (сифилис, лептоспироз, возвратный тиф) • Риккетсиозные (сыпной тиф, лихорадка Ку) • Паразитарные (токсоплазмоз, трихинеллез) • Грибковые (актиномикоз, кандидоз и др. ) • Инфекционно-аллергический • Лекарственный (антибиотики, сульфаниламиды, метилдопа, противотоуберкулезные препараты) • Сывороточный • При ДБСТ • Ожоговый • Трансплантационный • Тиреотоксический • Уремический и другие

Классификация миокардитов Патогенетические варианты • Инфекционный и инфекционно- аллергический • Аллергический (иммунологический) • Токсико-аллергический

Классификация миокардитов По распространенности: • Очаговый • Диффузный По течению: • Острый • Подострый • Хронический

Классификация миокардитов Клинические варианты • Малосимптомный • Псевдокоронарный • Декомпенсационный • Аритмический • Псевдоклапанный • Тромбоэмболический • Смешанный

Клиническая картина миокардитов Признак (жалобы) Встречаемость Кардиалгия 62 – 80% Сердцебиение 23 – 28% Тахикардия 45 – 80% Одышка 50 – 60% Температура тела чаще субфебрильная или нормальная
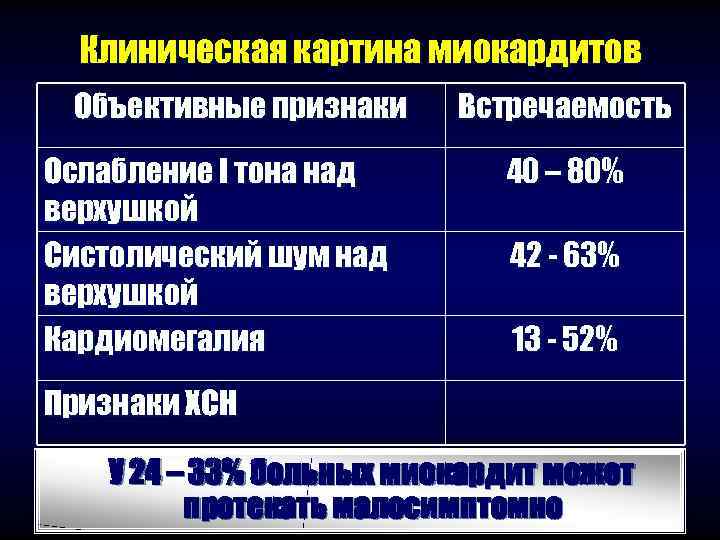
Клиническая картина миокардитов Объективные признаки Встречаемость Ослабление I тона над 40 – 80% верхушкой Систолический шум над 42 - 63% верхушкой Кардиомегалия 13 - 52% Признаки ХСН У 24 – 33% больных миокардит может протекать малосимптомно

Изменение АД при миокардитах Диффузный Очаговый миокардит Повышение САД Снижение САД ДАД повышено Повышение ДАД или в норме

Нарушения ритма и проводимости при миокардитах • Экстрасистолия • Пароксизмальная мерцательная аритмия • Суправентрикулярная тахикардия • Фибрилляция желудочков • Блокады ножек пучка Гиса

Нарушения ритма и проводимости при миокардитах Очаг воспаления ПФП, пароксизмальная в области суправентрикулярная синусового узла тахикардия Очаг воспаления AV- блокады различной в области степени выраженности AV- узла

Нарушения ритма и проводимости при миокардитах Нарушения ритма и проводимости могут возникнуть даже при очаговом миокардите и привести к смерти даже при отсутствии других симптомов миокардита

Что должен помнить практикующий врач? • Боли в грудной клетке, как правило, длительные, не связанные с физической нагрузкой, носят разнообразный характер (пациенты описывают их ноющие, колющие, тупые, редко как жгучие и никогда как сжимающие). • Сердцебиение. Характерно для миокардита с ранних этапов развития болезни и описывается пациентами как постоянно присутствующее. • Ощущение утомленности - важный симптом, присутствует у абсолютного большинства пациентов, описывается как остро возникшие и не исчезающие не смотря на уменьшение объема нагрузок.

Что должен помнить практикующий врач? • Снижение толерантности к физическим нагрузкам - характерно для миокардита, как правило, отмечается всеми пациентами, носит индивидуальный характер, часто становится доминирующей жалобой, т. к. ухудшает качество жизни. • Миокардитический континуум. Врач должен искать объяснение неспецифичным симптомам в контексте анализа предшествующих заболеванию событий ("простудные заболевания", вакцинация, прием нового препарата, токсические воздействия и т. д. ). Если удается выстроить четкую череду событий от возможного воздействия на миокард до появления недостаточности кровообращения - то изначально неспецифические симптомы приобретают характер диагностически значимых.

Диагностика миокардитов

Лабораторные показатели • Увеличение СОЭ - у 60% больных • Лейкоцитоз - у 25% больных, с эозинофилией - при аллергическом миокардите • Повышение уровне α 2 - и g- глобулинов • Повышение белков острой фазы (СРБ, сиаловых кислот, фибриногена и т. д. )

Лабораторные показатели • Вч – СРБ !!!

Лабораторные показатели • Повышение уровней КФК, КФК-МВ, Тропонина – I Тропонин I или Т - повышается у 50%больных с доказанным при ЭМБ миокардитом. Специфичность - 89%, чувствительность - 34%! МВ фракция КФК - повышается у 5, 7% больных (ИМ? ).

Иммунологические и серологические методы исследования – возможность верификации этиологии миокардита • ПЦР (вирусологическое исследование)- в настоящее время не рекомендуется • Определение вируснейтрализующих антител в плазме. Низкая специфичность. Диагностический титр (4 -х кратное увеличение) появляется поздно и не влияет на принятие терапевтического решения. • Обнаружение антител к миокарду- определяют высокий риск быстрого прогрессирования ХСН и летального исхода • Увеличение количества CD 4, CD 2, Ig М, G, A и циркулирующих ИК

Иммунологические и серологические методы исследования – возможность верификации этиологии миокардита • Положительная реакция торможения миграции лимфоцитов (РТМЛ) с сердечным антигеном – изменяется у 70% больных. • Положительный тест дегрануляции базофилов (ТДБ) – изменяется у 82% больных. Полная нормализация РТМЛ и ТДБ происходит лишь к концу 1 года лечения!

ЭКГ - изменения встречаются у 70 – 83% больных миокардитом • Уплощение, двухфазность или инверсия зубца Т • Смещение сегмента ST • Патологические зубцы Q и уменьшение амплитуды R в V 1 – V 4 • Нарушения ритма и проводимости Появление нарушений ритма и проводимости во время инфекционного заболевания – всегда свидетельствует о миокардите!
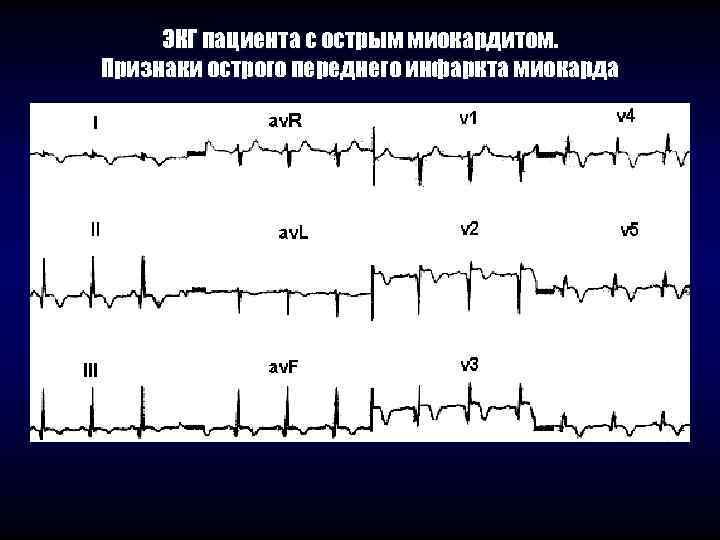
ЭКГ пациента с острым миокардитом. Признаки острого переднего инфаркта миокарда
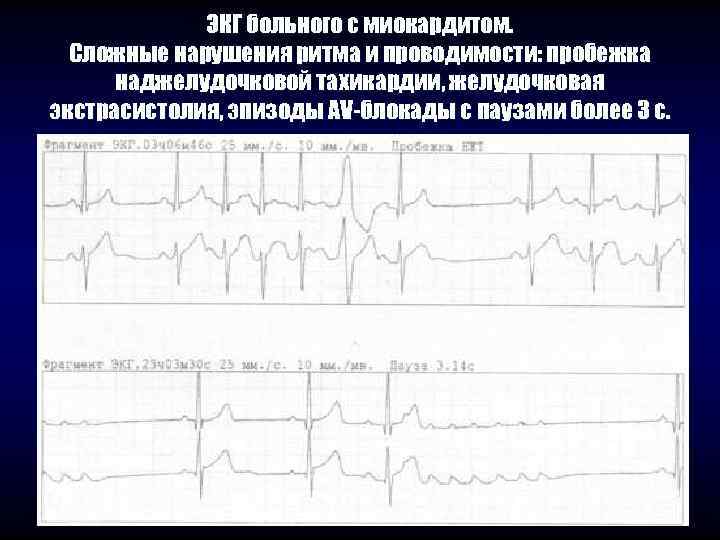
ЭКГ больного с миокардитом. Сложные нарушения ритма и проводимости: пробежка наджелудочковой тахикардии, желудочковая экстрасистолия, эпизоды АV-блокады с паузами более 3 с.

Рентгенография органов грудной клетки • Дилатация сердца, в большей степени – левого желудочка • Признаки застоя в малом круге кровообращения ЭХО-КГ • Дилатация полостей сердца • Снижение сократительной функции • Нарушение локальной и общей сократимости • Нарушение диастолической функции миокарда

Сцинтиграфия миокарда + однофотонная эмиссионная КТ • С аутолейкоцитами, мечеными 99 – Тс: лейкоциты устремляются в очаг воспаления • С цитартом галлия-67: галлий обладает аффинностью к нейтрофильным лейкоцитам, моноцитам и активированным Т –лимфоцитам, которые способны мигрировать в очаг воспаления

Томосканы миокарда с 99 m. Тс-аутолейкоцитами. Компьютерные срезы проведены по короткой оси от верхушки сердца к основанию. Внешние контуры левого желудочка обведены окружностью. Отмечаются накопления меченых аутолейкоцитов в стенках правого предсердия и в области межжелудочковой перегородки.
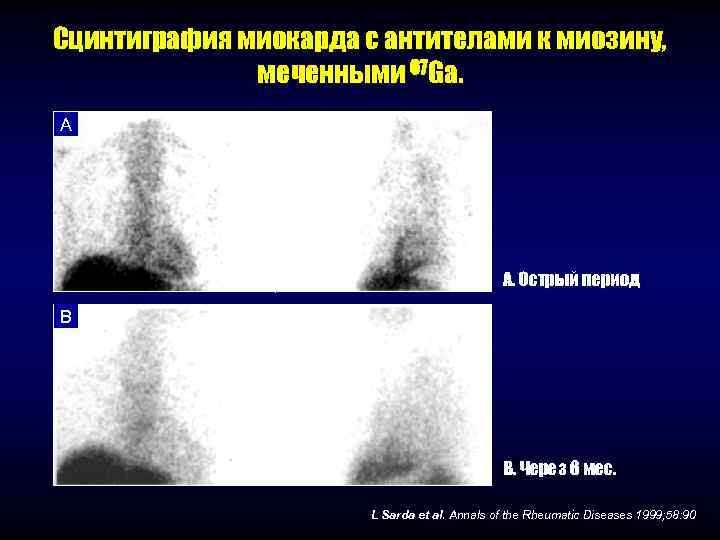
Сцинтиграфия миокарда с антителами к миозину, меченными 67 Ga. A Ant LAO А. Острый период B Ant LAO В. Через 6 мес. L Sarda et al. Annals of the Rheumatic Diseases 1999; 58: 90

МРТ с контрастированием – наиболее информативный из инстурментальных методов! • Контрасты (омнискан, галодиамид) накапливаются во внеклеточной жидкости – маркер воспалительного отека миокарда

Эндомиокардиальная биопсия Перед постановкой вопроса о целесообразности забора биоптата миокарда необходимо выполнить обязательные стандартные процедуры: ЭКГ, рентгенологическое исследование грудной клетки, ЭХО -КГ, коронарографию, в ряде случаев КТ или МРТ. Если в ходе анализа и интерпретации результатов этих исследований причина недостаточности кровообращения не будет установлена правомочно поставить вопрос о заборе биоптатов миокарда.

Эндомиокардиальная биопсия. Когда она однозначно нужна? • Впервые возникшая сердечная недостаточность продолжительностью < 2 недель при нормальных размерах ЛЖ или его дилятации и наличии нарушений гемодинамики (I, В). • Впервые возникшая СН продолжительностью от 2 х недель до 3 месяцев при наличии дилятации ЛЖ и впервые возникших желудочковых аритмиях, a -v блокаде II-III степени и рефрактерности к стандартной терапии в течении 1 -2 недель (I, В)

ЭМБ безопасна – частота осложнений до 6%, частота перфораций – 0, 5%. Необходимо получить более 17 биоптатов.

Марбургские (ВОЗ) критерии миокардита, 1996. 1999 г. – Консенсус по определению миокардита Острый (активный) Диффузный или локальный миокардит инфильтрат с определением не менее 14 лимфоцитов на 1 мм 2. Определяется некроз или дегенерация, фиброз необязателен. Хронический миокардит Инфильтрат с определением не менее 14 лимфоцитов на 1 мм 2. Некроз или дегенерация обычно не выражены, имеется фиброз. Нет миокардита Нет инфильтрации или инфильтрат с определением менее 14 лимфоцитов на 1 мм 2.

Клиническая диагностика миокардита (NYHA, 1964, 1973) Критерии диагностики: • Связь с перенесенной инфекцией, доказанная клинически и лабораторными данными: выделение возбудителя, результаты реакции нейтрализации, реакции связывания комплемента, реакция гемагглютинации, ускорение СОЭ, появление С-реактивного белка • Признаки поражения миокарда

Клиническая диагностика миокардита (NYHA, 1964, 1973) Критерии диагностики: • Признаки поражения миокарда Большие признаки: -патологические изменения на ЭКГ (нарушения реполяризации, нарушения ритма и проводимости); + результаты ЭМБ и/или -повышение концентрации в крови кардиоселективных ферментов и белков (КФК, КФК-МВ, ЛДГ, тропонин Т); Сцинтиграфии миокарда и/или -увеличение размеров сердца по данным рентгенографии или эхокардиографии; -застойная недостаточность кровообращения; МРТ с контрастированием -кардиогенный шок Малые признаки: -тахикардия (иногда брадикардия); -ослабление первого тона; -ритм галопа Диагноз миокардита правомочен при сочетании предшествующей инфекции с одним большим и двумя малыми признаками

Критерии неблагоприятного прогноза • Гигантоклеточный, эозинофильный миокардит • ЖНР • Удлинение QT • Расширение QRS

Лечение миокардита 1. Этиологическое (этиотропное) лечение 2. Патогенетическое лечение 3. Метаболическая терапия 4. Симптоматическая терапия

Этиотропное лечение миокардитов ? ? ?

Этиотропная противовирусная терапия возможна только при остром течении миокардита • Интерферон –α и интерферон –β • Индукторы эндогенного интерферона: неовир, виферон

Этиотропное лечение миокардитов, вызванных инфекционными возбудителями (1) Возбудитель Лечение Вирус гриппа А и В Римантадин 100 мг внутрь 2 раза в сутки 7 дней. Назначают не позднее 48 часов с момента появления симптомов. Римантадин эффективен при гриппе А, при гриппе В его эффективность не доказана. Вирус простого герпеса, Ацикловир 5 – 10 мг/кг в/в инфузия Эпштейн-Барра, каждые 8 часов (при вирусе герпеса). цитомегаловирус Ганцикловир 5 мг/кг в/в инфузия каждые 12 часов (при цитомегаловирусе). ВИЧ Зидовудин 200 мг внутрь 3 раза в сутки. Зидовудин сам по себе может вызывать миокардит.

Этиотропное лечение миокардитов, вызванных инфекционными возбудителями (2) Возбудитель Лечение Энтеровирусы: Коксаки А и Специфическое лечение не В, ECHO, полиомиелита разработано. Ограничить физическую нагрузку. ГКС не показаны. Выздоровление наступает в течение нескольких недель, однако изменения ЭКГ и Эхо-КГ могут сохраняться в течение нескольких месяцев. Вирус эпидемического Симптоматическая терапия. паротита, кори, краснухи Иммунизация с целью первичной профилактики.

Этиотропная терапия миокардитов при бактериальной инфекции • Антибиотики 1 -го ряда – цефалоспорины • Препараты 2 -го ряда: макролиды и фторхинолоны

Если этиология неизвестна: • Поиск и санация очагов хронической инфекции (тонзиллит, гайморит, отит, аднексит, простатит и т. д. ) • После санации – обязательно микробиологический контроль

Патогенетическое лечение миокардитов (? ? ? )

Патогенетическая терапия миокардитов 1. НПВС – противопокааны для лечения миокардитов (особенно вирусных)!!! 2. Иммуносупрессивная терапия (преднизолон, циклоспорин или азатиоприн) эффективна при лечении миокардитов, развившихся при аутоиммунных заболеваниях, коллагенозах, у больных гигантоклеточным миокардитом и у больных с хронически протекающими вирус-негативными воспалительными кардиомиопатиями.

Патогенетическая терапия миокардитов • Иммуносупрессивная терапия возможно только после исключения вирусной природы миокардита • Решение вопроса о применение ГКС – после морфологического и гистохимического исследования • Преднизолон 1 мг/кг в течение 6 месяцев

Исследование Myocarditis Treatment Trial 110 чел. (32 ± 19 лет) с острым миокардитом, ФВ < 45% Группа 1 – иммуносупрессорная терапия Группа 2 - контроль. (преднизолон + азатиоиприн Симптоматическая терапия или преднизолон + циклоспорин) Первичная конечная точка - увеличение ФВ через 24 недельной терапии. Результаты: в обеих группах произошло примерно одинаковое увеличение ФВ с 25% до 34%, кумулятивная смертность также достоверно не отличалась в обеих группах. Вывод: иммуносупрессорная терапия не влияет, но и не ухудшает течение и исход миокардита. Myocarditis treatment trial. N Engl J Med 1995; 333: 269 -75.

Лечение вирусных миокардитов 1. Рутинное применение в/в иммуноглобулина не рекомендуется. 2. Ig G – в/в при остром и фульминатном миокардитах 3. Применение интерферона -α по 3. 000 ЕД/м 2 х3 р/неделю у лиц с доказательным вирусным миокардитом приводит через 2 года к увеличению ФВ и большей продолжительности выполнения нагрузки. Применение интерферона -β - доказано исчезновение генома из миокарда (при хронических вирусных миокардитах).

Метаболическая терапия миокардитов (? ? ? ) • Вв ГИК • Препараты калия (панангин, аспаркам) • Рибоксин, кокарбоксилаза • Цитохром С • Предуктал МВ

Симптоматическая терапия миокардитов – основная терапия!!! • Лечение ХСН (и-АПФ, β-адреноблокаторы, диуретики, антагонисты альдостерона, СГ и т. д. ) NB! СГ – с осторожностью, т. к. при остром миокардите эффект наступает быстрее и от меньшей дозы (велик риск передозировки!). СГ усиливают повреждение кардиомиоцитов! • Антиаритмическая терапия • Профилактика и лечение тромбоэмболических осложнений • Статины – Аторвастатин 40 мг/сутки

Благодарю за внимание!
Миокардиты - семинар - 2013, июнь.ppt
- Количество слайдов: 60

