органоспецифические заболевания.ppt
- Количество слайдов: 45

Министерство здравоохранения РФ ГБОУ ВПО Северный государственный медицинский университет Кафедра микробиологии, вирусологии и иммунологии Работу выполнил студент X группы II курса лечебного факультета Соболев П. Н. Презентация по дисциплине иммунология на тему: Органоспецифических аутоиммунные заболевания

Аутоиммунные заболевания u В иммунной системе существуют механизмы, препятствующие возникновению иммунного ответа на собственные нормальные антигены. Но всегда существует вероятность того, что эти механизмы могут сломаться, причем, чем старше индивидуум, тем выше вероятность какой-либо поломки. Когда это происходит, образуются аутоантитела (антитела, способные взаимодействовать со «своими» антигенами).

Аутоиммунные заболевания u Аутоиммунные заболевания — это группа заболеваний, в основе которых лежит развитие иммунных реакций на собственные ткани организма (аутоаллергия).

Механизмы развития аутоиммунных заболеваний u Генетические факторы, действие которых проявляется на разных уровнях, усиливают предрасположенность к аутоиммунным заболеваниям. К таким факторам относятся, например, фенотип HLA, а также факторы, способные воздействовать на иммунную систему или потенциальные аутоантигены. Аутоантигены в большинстве случаев доступны для циркулирующих лимфоцитов, среди которых имеются и нормальные аутореактивные Т- и В-клетки. Предполагается, что ключевой момент в патогенезе аутоиммунных заболеваний связан с регуляцией функции аутореактивных Тиндукторов и Т-хелперов, в норме неактивных вследствие элиминации клонов, Т-супрессии или же из-за отсутствия презентации антигена. Аутоиммунопатология может возникать в

Аутоиммунные заболевания u Спровоцировать сбой в организме могут травмы, стрессы, переохлаждения, различные инфекционные заболевания и т. д. Аутоиммунные заболевания поражают 5 -7 % населения Земли.

Классификация u u u Аутоиммунные заболевания можно разделить на 2 группы: органоспецифические и системные заболевания. При органоспецифических болезнях аутоантитела и аутореактивные лимфоциты направлены против одного органа и только в нем индуцируют иммунно-патологические реакции. При системных аутоиммунных заболеваниях вырабатываемые аутоантитела и аутореактивные Т-лимфоциты реагируют с широким спектром антигенов, представленных на разных клетках и тканях.

Органоспецифических заболевания u u u u - Аутоиммунный тиреоидит (Хашимото) - Болезнь Грейвса (диффузный токсический зоб) - Атрофический гастрит -Болезнь Аддисона -Иммунное бесплодие -Инсулинзависимый сахарный диабет - Интерстициальный неврит - Аутоиммунная гемолитическая анемия - Идиопатическая тромбоцитопения - Пернициозная анемия - Постстрептококковый гломерулонефрит - Аутоиммунная тромбоцитопения - Аутоиммунная нейтропения - Неспецифический язвенный колит - Болезнь Крона
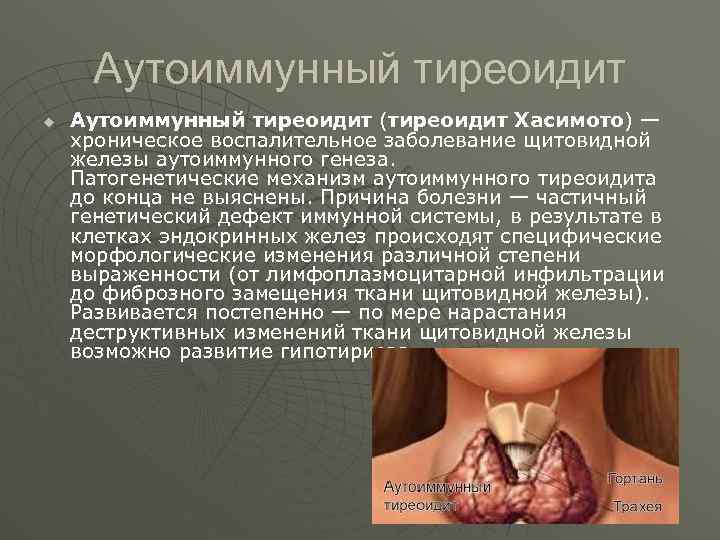
Аутоиммунный тиреоидит u Аутоиммунный тиреоидит (тиреоидит Хасимото) — хроническое воспалительное заболевание щитовидной железы аутоиммунного генеза. Патогенетические механизм аутоиммунного тиреоидита до конца не выяснены. Причина болезни — частичный генетический дефект иммунной системы, в результате в клетках эндокринных желез происходят специфические морфологические изменения различной степени выраженности (от лимфоплазмоцитарной инфильтрации до фиброзного замещения ткани щитовидной железы). Развивается постепенно — по мере нарастания деструктивных изменений ткани щитовидной железы возможно развитие гипотириоза.
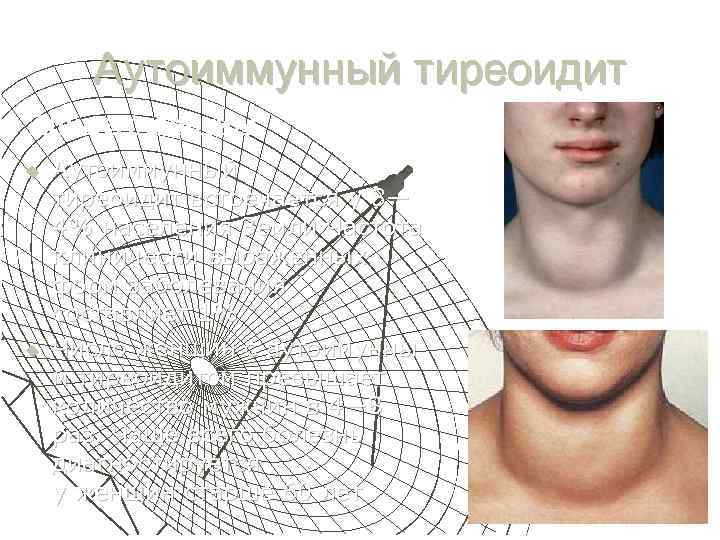
Аутоиммунный тиреоидит Эпидемиология: u u Аутоиммунный тиреоидит встречается у 3— 4% населения Земли Частота клинически выраженных форм заболевания составляет 1%. Число женщин с аутоимунны м тиреоидитом превышает количество мужчин в 4— 8 раз. Чаще всего болезнь диагностируется у женщин старше 60 лет

Аутоиммунный тиреоидит Этиология: u Возникновению заболевания могут предшествовать любые воздействия, приводящие к нарушению целостности структуры щитовидной железы и проникновению тиреоидных антигенов в кровоток (различные инфекционные заболевания, воспалительные процессы, реже травма щитовидной железы или операция на щитовидной железе. Факторами, которые могу спровоцировать аутоимунной тиреоидит также могут быть: ухудшение экологии; дефицит или избыток йода;

Лечение аутоимунного тиреоидита u u u Специфической терапии аутоиммунного тиреоидита не разработано. Лечение тиреоидными препаратами Лечение глюкокортикоидами Иммуномодулирующая терапия Хирургическое лечение Прогноз: При своевременном лечении прогноз благоприятный

Атрофический гастрит u u Атрофи ческий гастри т — хронический гастрит, в основе которого лежит цитотоксическое действие аутоантител на обкладочные и париетальные клетки слизистой оболочки желудка. Цитолиз клеток слизистой оболочки приводит к ее атрофии. Часто при этом заболевании вырабатываются и аутоантитела к внутреннему фактору (гастромукопротеину), вследствие чего развивается и В 12 -дефицитная анемия. Еще одно весьма неприятное явление, сопровождающее атрофический гастрит – это нарушение выработки иммуноглобулина А. Собственно говоря, именно поэтому и происходит истончение слизистой оболочки желудка – это и есть атрофический процесс. Встречается примерно в 20% всех случаях гастритов.
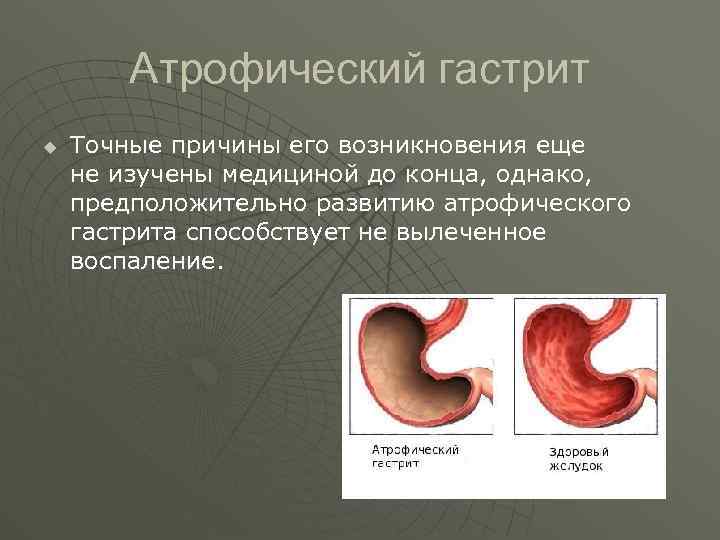
Атрофический гастрит u Точные причины его возникновения еще не изучены медициной до конца, однако, предположительно развитию атрофического гастрита способствует не вылеченное воспаление.

Симптомы атрофического гастрита u Выявить основные симптомы болезни несложно. В частности, пациенты жалуются на переполненность желудка после еды, ощущение тяжести в нем. Боль практически полностью отсутствует. Человек, страдающий атрофическим гастритом теряет аппетит, секреторная функция желудка работает с заметными нарушениями, из-за чего пациент может сильно похудеть. Иногда после еды пациентов беспокоит излишняя потливость, слабость в теле, головокружение.

Лечение атрофического гастрита u u u u 1) Устранение факторов, способствующих развитию хронического гастрита. 2) Лечебное питание. 3) Купирование воспалительных процессов в слизистой оболочке желудка. С этой целью используют. 4) Коррекцию желудочной секреции. 5) Для коррекции обмена веществ назначают анаболики, препараты АМК; для коррекции дефицита витамина В 12 – витамин В 12. 6) Стимуляцию репаративных процессов в слизистой оболочке желудка. 7) Физиотерапевтическое и санаторно-курортное лечение.

Болезнь Аддисона u u Болезнь Аддисона— редкое эндокринное заболевание, в результате которого надпочечники теряют способность производить достаточное количество гормонов, прежде всего кортизола. Распространённость болезни Аддисона в человеческой популяции оценивается как примерно 1: 100 000 населения.

Болезнь Аддисона Этиология: u Болезнь Аддисона может возникать при любом поражении коры надпочечников или гипофиза, приводящем к понижению продукции кортизола или альдостерона. Так, болезнь Аддисона может возникнуть при туберкулезом поражении надпочечников, повреждении коры надпочечников химическими агентами.

Клиническая картина u Болезнь Аддисона обычно развивается медленно, в течение нескольких месяцев или лет, и симптомы её могут оставаться незамеченными или не проявляться до тех пор, пока не случится какой-либо стресс или заболевание, резко повышающее потребность организма в глюкокортикоидах.

Клиническая картина u u u Наиболее частые симптомы болезни Аддисона: Хроническая усталость, постепенно усугубляющаяся с течением времени; Мышечная слабость; Потеря веса и аппетита; Тошнота, рвота, понос, боли в животе; Гиперпигментация кожи в виде пятен в местах, подвергающихся солнечному облучению, известная как «мелазмы Аддисона» ; Дегидратация (обезвоживание организма); Тремор (дрожание рук, головы); Тахикардия (учащённое сердцебиение); Тревога, беспокойство, внутреннее напряжение; Дисфагия(нарушения глотания).

Лечение u u Для лечения болезни Аддисона назначается заместительная гормональная терапия. При недостатке кортизола назначают гидрокортизо н; при пониженном содержании минералкортикостероида альдостерона — таблетки флудрокортизона ацетат.

Инсулинзависимый сахарный диабет u Сахарный диабет 1 -го типа (инсулинозависимый диабет, ювенильный диабет) — заболевание эндокринной системы, характеризующееся абсолютной недостаточностью инсулина, вызванной деструкцией бета клеток поджелудочной железы. Диабет 1 типа может развиться в любом возрасте, однако наиболее часто заболевают лица молодого возраста (дети, подростки, взрослые люди моложе 30 лет). В клинической картине преобладают классические симптомы: жажда, полиурия, потеря веса, кетоацидотические состояния

Причины u Сахарный диабет возникает, повидимому, вследствие сочетания нескольких факторов, в т. ч. вследствие генетической предрасположенности к заболеванию. Предполагается, что провоцирующими факторами могут стать вирусные инфекции, травмы, которые запускают механизмы патологического иммунного ответа, в результате происходит разрушение клеток поджелудочной железы, продуцирующих инсулин.

Лечение u Основным методом лечения являются инъекции инсулина, нормализующие обмен веществ пациента. В отсутствие лечения диабет 1 типа быстро прогрессирует и приводит к возникновению тяжёлых осложнений, таких как кетоацидоз и диабетическая кома, заканчивающиеся смертью

Аутоиммунная тромбоцитопения u Аутоиммунная тромбоцитопения — заболевание крови, при котором образуются аутоантитела к собственным тромбоцитам. Причины довольно разнообразны и могут быть как иммунной, так и неиммунной природы. Развитию клинических симптомов при недостаточной компенсации тромбоцитолиза может способствовать целый ряд таких факторов, как дефицит витаминов (особенно B 12), прием лекарственных препаратов, воздействие токсических веществ, инфекции.
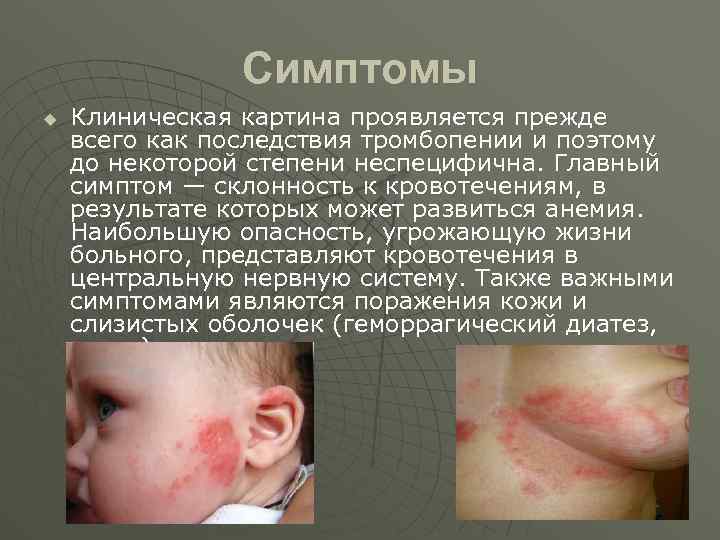
Симптомы u Клиническая картина проявляется прежде всего как последствия тромбопении и поэтому до некоторой степени неспецифична. Главный симптом — склонность к кровотечениям, в результате которых может развиться анемия. Наибольшую опасность, угрожающую жизни больного, представляют кровотечения в центральную нервную систему. Также важными симптомами являются поражения кожи и слизистых оболочек (геморрагический диатез, отеки).

Лечение Больной должен в обязательном порядке пройти обследование у гематолога. Основное симптоматическое лечение — преднизолон— гормональный препарат класса стероидов. Лечение В большинстве случаев выздоровление наступает самостоятельным путем. В редких случаях могут наблюдаться рецидивы заболевания. Их возникновение обусловлено вследствие инфекции или иммунизации живыми вирусными вакцинами.

Неспецифический язвенный колит u u Неспецифический язвенный колит — поражение толстой кишки, которое характеризуется образованием язв различного размера на слизистой оболочке кишки и воспалением вокруг них. Заболевание протекает с периодическими обострениями и обусловлено нарушением защитных сил организма. Обнаруживается у 35 — 100 человек на каждые 100000 жителей.

Этиология u u u 1) Генетическая предрасположенность (наличие у родственников болезни Крона или язвенного колита повышает риск развития язвенного колита у пациента). Изучается большое число генов, для которых выявляется связь с развитием заболевания. Однако в настоящее время не доказана роль только генетических факторов, то есть наличие мутаций определенного гена не обязательно вызовет развитие язвенного колита; 2) Использование нестероидных противовоспалительных препаратов длительное время повышает риск развития заболевания. 3) Бактерии, вирусы? — роль этих факторов до конца не ясна, однако доказательств на сегодняшний момент нет; Пищевая аллергия (молоко и другие продукты), стрессмогут спровоцировать первую атаку заболевания или его обострение, однако не играют роль самостоятельного фактора риска развития язвенного колита. Иммунологические нарушения и аутосенсебилизация — факторы, несомненно участвующие в патогенезе заболевания

Симптомы u При легком течении колита вне обострения больные практически здоровы. В период обострения появляются поносы с примесью слизи и крови, однако общие проявления болезни выражены незначительно. При тяжелом течении болезни отмечается повышение температуры тела, похудание, отсутствие аппетита, частый жидкий стул со слизью, гноем и кровью, позыв на дефекацию. Нередко возникают боли в животе, которые усиливаются при его пальпации. Болезнь может осложниться тяжелыми кишечными кровотечениями, анемией или разрывом стенки толстой кишки. При длительном течении болезни возможно образование полипов с последующим их перерождением в рак. Помимо характерных проявлений болезни, может появиться сыпь на коже или поражение

Лечение u В период обострения в легких случаях назначают диету с исключением молока, богатую витаминами и белками, применяют микроклизмы с теплым раствором ромашки или шалфея. При более тяжелом течении в период обострения врачи обычно прописывают лекарства (например, сульфасалазин). Тяжелое проявление требует лечения в больнице, желательно в проктологическом отделении.

Тяжелая миастения u Тяжелая миастения — хронически рецидивирующее или хронически прогрессирующее заболевание, которое характеризуется быстрой утомляемостью поперечнополосатых мышц вплоть до состояний, подобных параличу.

Причины u Причиной данного заболевания является наследственный дефект иммунорегуляции. У больных миастенией обнаруживают характерные антигены HLA-B 8 и LD-DR 3, в крови циркулируют аутоантитела к ацетилхолиновым рецепторам (которые в основном располагаются в поперечнополосатой мускулатуре), а также аутоантитела к структурам самих поперечно-полосатых мышц.

Симптомы u Наиболее характерна сильная утомляемость. Определенные движения (например, сжатие кулака) вначале выполняются с полной силой, однако, по мере повторения их интенсивность снижается вплоть до наступления состояния, подобного параличу. После более или менее продолжительного интервала функциональная способность мышц восстанавливается. Особенно часто поражаются мышцы глаз, век, глотки и гортани. Во всех случаях отмечают поражение вилочковой железы

Лечение u u Выбор схемы лечения зависит от тяжести заболевания и характера его течения. Иммунотерапию следует назначать как можно раньше. Рекомендуется применение иммунодепрессантов (азатлоприн, циклоспорин А и др. ). Положительные результаты отмечаются при лечении gглобулином (400 мг/кг в течение длительного периода). Осторожно следует назначать кортикостероиды. Предпочтение отдается преднизолону, который в начале лечения назначают по 25 мг, затем дозу постепенно увеличивают до 50 -60 мг. После улучшения состояния больного дозу преднизолона так же, как и иммунодепрессантов, осторожно уменьшают до поддерживающей. Тимэктомия (удаление вилочковой железы) как способ лечения более целесообразна при гиперпластических изменениях, чем при тимомах. После операции, как правило, нормализуются иммунологические параметры (снижается титр антител, восстанавливается процесс регуляции). В тяжелых случаях и неэффективности других методов лечения применяют плазмофорез. Возможно

Постстрептококковый гломерулонефрит u u Постстрептококковый гломерулонефр ит — иммунокомплексное заболевание с циклическим течением, этиологически связанное с Р-гемолитическим стрептококком подгруппы*А, клинически характеризующееся острым нефритическим синдромом. Острый постстрептококковый гломеру лонефрит чаще диагностируют в возрасте 5– 12 лет, а также у подростков и лиц молодого возраста. Мальчики болеют чаще девочек.

Этиология u Заболевание возникает после стрептококковой инфекции: ангины, скарлатины, острой инфекции дыхательных путей. Возможно развитие острого постстрептококкового гломерулонефрита после отита, остеомиелита или кожных поражений. Заболевание вызывают нефритогенные штаммы Р-гемолитического стрептококка подгруппы А (штамм 12), о чём свидетельствует высокий уровень у больных антистрептолизина, антистрепто-гиалуронидазы, антистрептокиназы.

Патогенез u При инфицировании р-гемолитическим стрептококком подгруппы А в организме больного начинается синтез специфических AT, взаимодействующих с Аг стрептококка с образованием иммунных комплексов. Так как существует сходство Аг стрептококка с собственными Аг структур клубочков почек, AT, синтезированные в ответ на присутствие стрептококка, начинают также взаимодействовать с собственными Аг. Происходит повреждение структур нефрона.

Симптомы Клиническая картина характеризуется макрогематурией (моча красная мутная) и общими симптомами - слабость, головная боль, потерей аппетита , тошнотой и рвотой. Растяжение капсулы при отеке почки проявляются болью в пояснице и болью в боковых отделах живота. При физикальном исследовании выявляют признаки гиперволиемии отек и артериальную гипертонию.

Лечение u u Лечение больных с острым диффузным гломерулонефритом проводят в стационаре. В острый период важны постельный режим, покой, тепло, способствующие улучшению кровообращения в почках, снижению АД, уменьшению протеинурии и гематурии. На 1, 5– 2 мес назначают антибактериальную терапию.

Болезнь Крона u Болезнь Крона (англ. Crohn's disease, син. — гранулематозный энтерит, регионарный энтерит, трансмуральный илеит, терминальный илеит) — хроническое неспецифическое гранулематозное воспаление желудочнокишечного тракта, которое может поражать все его отделы, начиная от полости рта и заканчивая прямой кишкой, с преимущественным, всё же, поражением терминального отрезкаподвздошной кишки и илеоколитом в 50 % случаев. Характеризуется трансмуральным, то есть затрагивает все слои пищеварительной трубки, воспалением, лимфаденитом, образованием язв и рубцов стенки кишки

Причины u u Иммунологические факторы: системное поражение органов при болезни Крона наталкивает на аутоиммунную природу заболевания. У пациентов обнаруживают патологически высокое число T-лимфоцитов, антитела к кишечной палочке, белку коровьего молока, липополисахаридам. Из крови больных в периоды обострений выделены иммунные комплексы. Существуют нарушения клеточного и гуморального иммунитета, но скорее всего они носят вторичный характер. Возможный механизм нарушений — это наличие какого-то специфического антигена в просвете кишки/крови больных, приводящего к активации T-лимфоцитов, клеточныхмакрофагов, фибробластов — к выработке антител, цитокинов, простагландинов, свободного атомарного кислорода, которые и вызывают различные тканевые повреждения. Генетические факторы: частое выявление болезни у однояйцевых близнецов и у родных братьев. Примерно в 17 % случаев больные имеют кровных родственников, также страдающих этим заболеванием.

Симптомы u u u Клиническая картина очень разнообразна и во многом зависит от локализации, тяжести, продолжительности и наличия рецидивов болезни. Общие симптомы: слабость, усталость, повышение температуры, часто волнообразного характера. «Кишечные» симптомы: боль в животе, часто симулирующая острый аппендицит, диарея, анорексия, тошнота, рвота, вздутие кишечника, потеря веса.
Лечение u u Лечение неосложнённой болезни Крона проводится фармацевтическими препаратами. Хирургическое лечение Прогноз и течение Болезнь имеет рецидивирующее течение и почти у всех больных отмечается по крайней мере один рецидив в течение 20 лет. Это требует постоянного динамического наблюдения за пациентом для коррекции терапии и выявления осложнений заболевания. Смертность в 2 раза выше по сравнению со смертностью среди здорового населения. Большинство причин смерти связываются с осложнениями и хирургическими операциями по их поводу.

Сочетания аутоиммунных заболеваний u Довольно часто у больного, страдающего нозологической формой аутоиммунной патологии диагностируют и другие заболевания того же патогенеза, принадлежащие к одной области спектра. Так, у больных аутоиммунным тиреоидитом (болезнь Хасимото, или первичная микседема) гораздо чаще встречается пернициозная анемия, чем в популяции. И, наоборот, тиреоидит и тиреотоксикоз неожиданно часто встречаютс у больных пернициозной анемией. Аналогичным образом болезнь Аддисона сочетается с аутоиммунным тиреоидитом, а редко встречающаяся ювенильная пернициозная анемия – с какой-либо полиэндокринопатией, включая болезнь Аддисона, гипопаратиреоз, диабет и тиреоидит. До сих пор нет объяснения высокой частоты определенных форм рака при аутоиммунных заболеваниях. При органоспецифической иммунопатологии рак несколько чаще возникает именно в пораженном органе, а при органонеспецифических аутоиммунных заболеваниях необычно часто встречается генерализованная лимфоретикулярная неоплазия.

органоспецифические заболевания.ppt