атеросклероз.pptx
- Количество слайдов: 19
Министерство здравоохранения Республики Беларусь Учреждение образования «Гродненский государственный медицинский университет» Кафедра биологической химии Биохимия атеросклероза, роль гиперхолестеринемии и других факторов риска. Биохимические основы лечения и профилактики атеросклероза. Выполнила: студентка 2 курса, лечебного факультета, 8 группы Юреня С. О.
Содержание: 1. Определение 2. Иследование Н. Ачникова 3. Гиперхолестеринемия 4. Модифицирование ЛП 5. осложнения атеросклероза 6. Биохимические основы лечения атеросклероза 7. Ссылки

Атеросклероз (от греч. ἀθέρος, «мякина, кашица» и σκληρός, «твёрдый, плотный» ) — хроническое заболевание артерий эластического и мышечно-эластического типа, возникающее вследствие нарушения липидного обмена и сопровождающееся отложением холестерина и некоторых фракций липопротеидов в интиме сосудов.

Главное биохимическое проявление атеросклероза — это отложения холестерина в стенках артерий. В 1913 г. Н. Аничков установил, что высокое содержание холестерина в корме кроликов вызывает у них гиперхолестеринемию и атеросклероз. Аничков сформулировал концепцию, согласно которой атеросклероз есть результат гиперхолестеринемии и инфильтрации холестерина из крови в стенки артерий.
У пациентов, страдающих атеросклерозом, повышены концентрации ЛПНП и ЛПОНП. Существует обратная зависимость между концентрацией ЛПВП и вероятностью развития атеросклероза. Это согласуется с представлениями о функционировании ЛПНП как переносчиков ХС в ткани, а ЛПВП – из тканей.

Гиперхолестеринемия — одна из причин отложения холестерина в артериях. Но существенное значение имеют также первичные повреждения клеток сосудов. Повреждения эндотелия могут возникать вследствие действия модифицированных липопротеинов, а также при гипертонии, воспалительных процессах, нарушениях свертывания крови, действии токсических веществ (например, никотина). На поврежденной поверхности происходит агрегация тромбоцитов, которые начинают выделять цитокины, стимулирующие пролиферацию гладкомышечных клеток и их миграцию из средней оболочки артерии во внутреннюю оболочку. Такие цитокины секретируются и макрофагами.

Гиперхолестеролемия развивается: вследствие избыточного поступления ХС, углеводов и жиров; генетической предрасположенности, заключающейся в наследственных дефектах структуры рецепторов ЛПНП или апо. В-100, а также в повышенном синтезе или секреции апо. В-100
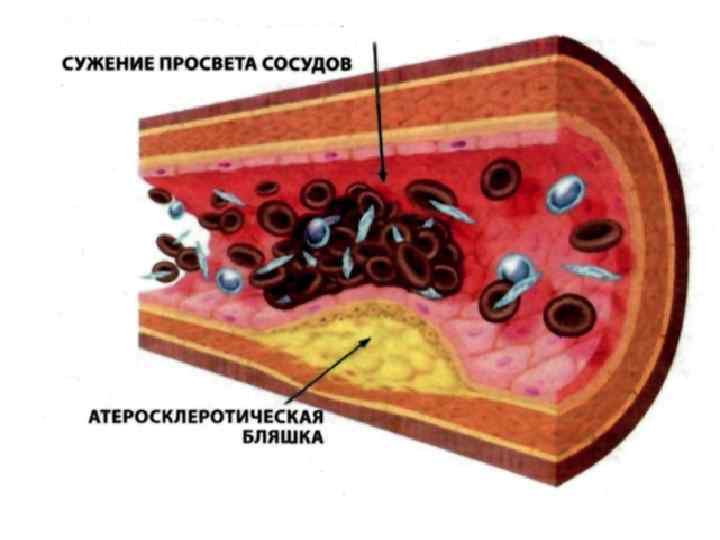

Клетки в области повреждения секретируют коллаген, эластин, гликозаминг-ликаны, образуя фиброзную капсулу — атеросклеротическую бляшку, содержащую эфиры холестерина. Клетки, оказавшиеся внутри бляшки, погибают. Разрыв капсулы и кровотечение из бляшки приводят к быстрому образованию тромба, закрывающего сосуд.

Важную роль в механизмах развития атеросклероза играет модифицирование ЛП. Изменения нормальной структуры липидов и белков в составе ЛПНП делает их чужеродными для организма и поэтому более доступными для захвата фагоцитами. Модифицирование ЛП может происходить по нескольким механизмам: гликозилирование белков, происходящее при увеличении концентрации глюкозы в крови; перекисная модификация, приводящая к изменениям липидов в липопротеинах и структуры апо. В-100; формирование аутоиммунных комплексов ЛП-антитело

Модифицированные ЛПНП поглощаются макрофагами. Этот процесс не регулируется количеством поглощенного ХС, как в случае его поступления в клетки через специфические рецепторы, поэтому макрофаги перегружаются ХС и превращаются в «пенистые клетки» , которые проникают в субэндотелиальное пространство. Это приводит к формированию липидных пятен или полосок в стенке кровеносных сосудов. На этой стадии эндотелий сосудов может сохранять свою структуру. При увеличении количества пенистых клеток происходит повреждение эндотелия. Повреждение способствует активации тромбоцитов. В результате они секретируют тромбоксан, который стимулирует агрегацию тромбоцитов, а также начинают продуцировать тромбоцитарный фактор роста, стимулирующий пролиферацию гладкомышечных клеток. Последние мигрируют из медиального во внутренний слой артериальной стенки, способствуя таким образом росту бляшки.

Далее происходит прорастание бляшки фиброзной тканью, клетки под фиброзной оболочкой некротизируются, а ХС откладывается в межклеточном пространстве. На последних стадиях развития бляшка пропитывается солями кальция и становится очень плотной. В области бляшки часто образуются тромбы, перекрывающие просвет сосуда, что приводит к острому нарушению кровообращения в соответствующем участке ткани и развитию инфаркта.
Инфаркт миокарда — следствие такого осложнения, если оно случилось в коронарной артерии. Бляшки могут изъязвляться; язвы зарастают соединительной тканью (образуется рубец), в которую откладываются соли кальция. Стенки сосудов деформируются, становятся жесткими, нарушается моторика сосудов, суживается просвет вплоть до закупорки.

Наиболее опасные и частые осложнения атеросклероза — ишемическая болезнь сердца, инфаркт миокарда, инсульт, облитерирующий эндоартериит и гангрена нижних конечностей, одна из форм почечной гипертонии.

Между отложениями холестерина в артериях и липопротеинами крови происходит двусторонний обмен холестерином, но при гиперхолестеринемии преобладает поток холестерина в стенки артерий. Методы профилактики и лечения атеросклероза направлены на то, чтобы усилить обратный поток, обычно путем уменьшения гиперхолестеринемии. Для этого применяют малохолестериновую диету, лекарства, увеличивающие экскрецию холестерина или ингибирующие его синтез, прямое удаление холестерина из крови методом гемодиффузии и др.

Биохимические основы лечения атеросклероза. Важным лечебным фактором, снижающим риск развития гиперхолестеролемии и атеросклероза, является гипокалорийная и гипохолестериновая диета, Поступление ХС с пищей не должно превышать 300 мг/сут. К лечебным и профилактическим факторам относят обогащение пищи полиеновыми жирными кислотами, уменьшающими риск тромбообразования и способствующими выведению ХС из организма. Витамины С, Е, А, обладающие антиоксидантными свойствами, ингибируют ПОЛ, поддерживая тем самым нормальную структуру ЛПНП и их метаболизм.

Меры по коррекции диеты недостаточны при лечении выраженной гиперхолестеролемии и атеросклерозе. В этом случае лечение, как правило, комплексное. Один из принципов лечения – размыкание цикла энтерогепатической циркуляции жёлчных кислот. Для этого используют лекарства типа холистерамина – полимера, который в кишечнике адсорбирует жёлчные кислоты и выводится с фекалиями, уменьшая таким образом возврат жёлчных кислот в печень. В печени при этом увеличивается захват ХС из крови для синтеза новых жёлчных кислот.
Наиболее эффективные препараты, применяемые при лечении атеросклероза, – ингибиторы ГМГ-Ко. А-редуктазы. Такие препараты могут практически полностью подавить синтез собственного ХС в организме. В этих условиях печень также увеличивает захват ХС из крови. Лекарственные препараты – фибраты – ускоряют катаболизм ЛПОНП, активируя ЛП-липазу. Эти препараты усиливают также окисление жирных кислот в печени, уменьшая тем самым синтез ТАГ и эфиров холестерола и, как следствие, секрецию ЛПОНП печенью. Клофибрат индуцирует синтез ферментов пероксисом, способных окислять жирные кислоты. Фибраты обычно применяют при сочетании гипертриглицеролемии и гиперхолестеролемии. Для эффективного лечения атеросклероза применяют, как правило, комбинированное воздействие нескольких лекарственных препаратов.
Ссылки: 1. http: //biohimija. ru/193/ 2. http: //neznaniya. net/nauka/medicina/biohimija/1251 -biohimiyaateroskleroza. html 3. http: //slovari. yandex. ru/атеросклероз/БСЭ/Атеросклероз/ 4. http: //ru. wikipedia. org/wiki/%C 0%F 2%E 5%F 0%EE%F 1%EA%EB%E 5%F 0 %EE%E 7
атеросклероз.pptx