Гестозы.Клиника. Лечение.ppt
- Количество слайдов: 44
 Министерство здравоохранения и социального развития российской федерации Государственное образовательное учреждение высшего профессионального образования первый Московский Государственный Медицинский Университет имени И. М. Сеченова Кафедра акушерства и гинекологии № 1 лечебного факультета ГЕСТОЗЫ КЛИНИКА ДИАГНОСТИКА ЛЕЧЕНИЕ
Министерство здравоохранения и социального развития российской федерации Государственное образовательное учреждение высшего профессионального образования первый Московский Государственный Медицинский Университет имени И. М. Сеченова Кафедра акушерства и гинекологии № 1 лечебного факультета ГЕСТОЗЫ КЛИНИКА ДИАГНОСТИКА ЛЕЧЕНИЕ
 • Триада основных клинических проявленией гестоза описана в 1913 году Цангейместером – отеки, протеинурия и артериальная гипертензия. • Ни одно осложнение беременности не отличает такой морфологический полиформизм, неопределенность и сомнительность прогноза для матери и плода. Опытные клиницисты считают, что существует столько клинических вариантов гестоза, сколько беременных с этим осложнением.
• Триада основных клинических проявленией гестоза описана в 1913 году Цангейместером – отеки, протеинурия и артериальная гипертензия. • Ни одно осложнение беременности не отличает такой морфологический полиформизм, неопределенность и сомнительность прогноза для матери и плода. Опытные клиницисты считают, что существует столько клинических вариантов гестоза, сколько беременных с этим осложнением.
 • Гестоз чаще всего начинается с отеков. Это могут быть скрытые отеки, которые проявляются патологической прибавкой массы тела до 400 - 500 г/ нед. и более. Физиологическая прибавка массы тела (50 г ежедневно и 350 г в неделю)соответствует программе роста плода и плаценты. Постепенно появляются отеки голеней, затем отеки распространяются вплоть до генерализованных. • По распространенности выделяют четыре степени отеков: отеки нижних конечностей – отеки нижних конечностей и живота отеки нижних конечностей, стенки живота и лица анасарка • •
• Гестоз чаще всего начинается с отеков. Это могут быть скрытые отеки, которые проявляются патологической прибавкой массы тела до 400 - 500 г/ нед. и более. Физиологическая прибавка массы тела (50 г ежедневно и 350 г в неделю)соответствует программе роста плода и плаценты. Постепенно появляются отеки голеней, затем отеки распространяются вплоть до генерализованных. • По распространенности выделяют четыре степени отеков: отеки нижних конечностей – отеки нижних конечностей и живота отеки нижних конечностей, стенки живота и лица анасарка • •
 • В зависимости от наличия или отсутствия предшествующего беременности заболевания существует деление на «чистый» и «сочетанный» гестоз. • «Чистым» гестозом считают тот, который возникает у беременных с невыявленными экстрагенитальными заболеваниями. • «Сочетанный» гестоз , развивающийся на фоне предшествовавшего заболевания, наблюдается у 70 – 80% беременных. Чаще это гипертоничекая • болезнь, заболевания почек, печени, эндокринопатии, метаболический синдром, Необходимо учитывать скрытое, латентное течение некоторых заболеваний.
• В зависимости от наличия или отсутствия предшествующего беременности заболевания существует деление на «чистый» и «сочетанный» гестоз. • «Чистым» гестозом считают тот, который возникает у беременных с невыявленными экстрагенитальными заболеваниями. • «Сочетанный» гестоз , развивающийся на фоне предшествовавшего заболевания, наблюдается у 70 – 80% беременных. Чаще это гипертоничекая • болезнь, заболевания почек, печени, эндокринопатии, метаболический синдром, Необходимо учитывать скрытое, латентное течение некоторых заболеваний.
 • В зависимости от наличия или отсутствия предшествующего беременности заболевания существует деление на «чистый» и «сочетанный» гестоз. • «Чистым» гестозом считают тот, который возникает у беременных с невыявленными экстрагенитальными заболеваниями. • «Сочетанный» гестоз , развивающийся на фоне предшествовавшего заболевания, наблюдается у 70 – 80% беременных. Чаще это гипертоничекая • болезнь, заболевания почек, печени, эндокринопатии, метаболический синдром, Необходимо учитывать скрытое, латентное течение некоторых заболеваний.
• В зависимости от наличия или отсутствия предшествующего беременности заболевания существует деление на «чистый» и «сочетанный» гестоз. • «Чистым» гестозом считают тот, который возникает у беременных с невыявленными экстрагенитальными заболеваниями. • «Сочетанный» гестоз , развивающийся на фоне предшествовавшего заболевания, наблюдается у 70 – 80% беременных. Чаще это гипертоничекая • болезнь, заболевания почек, печени, эндокринопатии, метаболический синдром, Необходимо учитывать скрытое, латентное течение некоторых заболеваний.
 • Наиболее достоверным признаком гестоза является артериальная гипертензия, появившаяся во второй половине беременности, в сочетании либо с протеинурией, либо с отеками
• Наиболее достоверным признаком гестоза является артериальная гипертензия, появившаяся во второй половине беременности, в сочетании либо с протеинурией, либо с отеками
 Ведущим фактором в артериальной гипертензии при гестозе являются: • снижение синтеза простациклина относительно повышенного уровня тромбоксана • возрастание экспрессии эндотелина ( мощный вазоконстриктор) и сравнительное уменьшение оксида азота (сильный вазодилататор); • повышение вязкости крови и развитие синдрома гиперкоагуляции;
Ведущим фактором в артериальной гипертензии при гестозе являются: • снижение синтеза простациклина относительно повышенного уровня тромбоксана • возрастание экспрессии эндотелина ( мощный вазоконстриктор) и сравнительное уменьшение оксида азота (сильный вазодилататор); • повышение вязкости крови и развитие синдрома гиперкоагуляции;
 • уменьшение объема циркулирующей крови и повышенный тонус сосудов, адаптированный к уменьшенному сосудистому объему; ( накопление натрия, задержка в организме воды и увеличение сосудистого спазма). • повышение периферического сосудистого сопротивления в результате повреждения артериол и артерий небольшого калибра что отражается в повышении диастолического артериального давления • включение почечного компонента в систему иммунокомплексных повреждений.
• уменьшение объема циркулирующей крови и повышенный тонус сосудов, адаптированный к уменьшенному сосудистому объему; ( накопление натрия, задержка в организме воды и увеличение сосудистого спазма). • повышение периферического сосудистого сопротивления в результате повреждения артериол и артерий небольшого калибра что отражается в повышении диастолического артериального давления • включение почечного компонента в систему иммунокомплексных повреждений.
 • Начальными клиническими признаками гестоза у беременных являются повышение систолического давления на 15 – 20% и диастолического на 10% и более по сравнению исходными данными. принимают во внимание уменьшение пульсового давления до 35 мм рт. ст. и менее; наличие сосудистой ассиметрии свыше 10 мм рт. ст.
• Начальными клиническими признаками гестоза у беременных являются повышение систолического давления на 15 – 20% и диастолического на 10% и более по сравнению исходными данными. принимают во внимание уменьшение пульсового давления до 35 мм рт. ст. и менее; наличие сосудистой ассиметрии свыше 10 мм рт. ст.
 • Особенности «чистого» гестоза являются : – позднее начало (35 – 36 недель гестации и позже); – недлительное и легкое течение ( не более 1 – 3 недель); – отсутствие выраженного нарушения состояния плода; – нерезко выраженные клинические симптомы (пастозность голеней, следы белка в однократной пробе мочи, незначительное повышение АД); – моносимптомное течение; – отсутствие или нерезко выраженные изменения со стороны системы гемостаза, почек, печени легких; – после родов симптомы гестоза быстро исчезают через 1 -2 суток после родов.
• Особенности «чистого» гестоза являются : – позднее начало (35 – 36 недель гестации и позже); – недлительное и легкое течение ( не более 1 – 3 недель); – отсутствие выраженного нарушения состояния плода; – нерезко выраженные клинические симптомы (пастозность голеней, следы белка в однократной пробе мочи, незначительное повышение АД); – моносимптомное течение; – отсутствие или нерезко выраженные изменения со стороны системы гемостаза, почек, печени легких; – после родов симптомы гестоза быстро исчезают через 1 -2 суток после родов.
 «Сочетанный» гестоз отличается следующими особенностями: • начинается рано ( сразу во второй половине беременности, чаще в 22 – 24 нед. гестации ), • протекает длительно ( свыше 4 – 6 недель) и тяжело; • : • течение стертое, атипичное, т. к. нередко ведущим симптомом являются признаки сопутствующего заболевания; • всегда имеет место плацентарная недостаточность ( ЗВУР, гипоксия плода); • отеки, гипертензия, и протеинурия могут иметь максимальное проявление; • клинические и лабораторные показатели указывают на системное поражение сосудов, гемостаза, почек, печени, легких, в особо тяжелых случаях – головного мозга; • синдром гиперкоагуляции нередко переходит в ДВС –синдром с вытекающими из него осложнениями тромботического, геморрагического и метаболического характера
«Сочетанный» гестоз отличается следующими особенностями: • начинается рано ( сразу во второй половине беременности, чаще в 22 – 24 нед. гестации ), • протекает длительно ( свыше 4 – 6 недель) и тяжело; • : • течение стертое, атипичное, т. к. нередко ведущим симптомом являются признаки сопутствующего заболевания; • всегда имеет место плацентарная недостаточность ( ЗВУР, гипоксия плода); • отеки, гипертензия, и протеинурия могут иметь максимальное проявление; • клинические и лабораторные показатели указывают на системное поражение сосудов, гемостаза, почек, печени, легких, в особо тяжелых случаях – головного мозга; • синдром гиперкоагуляции нередко переходит в ДВС –синдром с вытекающими из него осложнениями тромботического, геморрагического и метаболического характера
 • Оценка тяжести гестоза беременных в баллах: • легкой степени тяжести ( до 7 баллов ); • средней степени тяжести ( 8 – 11 баллов); • тяжелой степени ( 12 и более ). • Преэклампсия. • Эклампсия.
• Оценка тяжести гестоза беременных в баллах: • легкой степени тяжести ( до 7 баллов ); • средней степени тяжести ( 8 – 11 баллов); • тяжелой степени ( 12 и более ). • Преэклампсия. • Эклампсия.
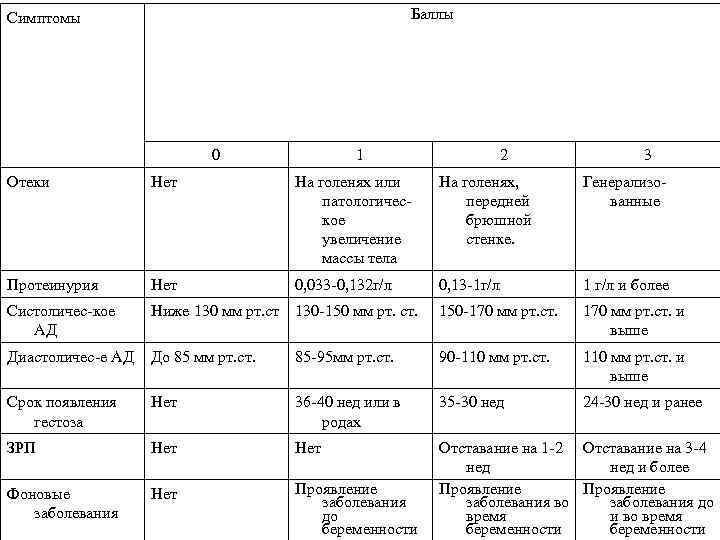 Баллы Симптомы 0 1 2 3 Отеки Нет На голенях или патологическое увеличение массы тела На голенях, передней брюшной стенке. Генерализованные Протеинурия Нет 0, 033 -0, 132 г/л 0, 13 -1 г/л 1 г/л и более Систоличес-кое АД Ниже 130 мм рт. ст 130 -150 мм рт. ст. 150 -170 мм рт. ст. и выше Диастоличес-е АД До 85 мм рт. ст. 85 -95 мм рт. ст. 90 -110 мм рт. ст. и выше Срок появления гестоза Нет 36 -40 нед или в родах 35 -30 нед 24 -30 нед и ранее ЗРП Нет Фоновые заболевания Нет Проявление заболевания до беременности Отставание на 1 -2 Отставание на 3 -4 нед и более Проявление заболевания во заболевания до время и во время беременности
Баллы Симптомы 0 1 2 3 Отеки Нет На голенях или патологическое увеличение массы тела На голенях, передней брюшной стенке. Генерализованные Протеинурия Нет 0, 033 -0, 132 г/л 0, 13 -1 г/л 1 г/л и более Систоличес-кое АД Ниже 130 мм рт. ст 130 -150 мм рт. ст. 150 -170 мм рт. ст. и выше Диастоличес-е АД До 85 мм рт. ст. 85 -95 мм рт. ст. 90 -110 мм рт. ст. и выше Срок появления гестоза Нет 36 -40 нед или в родах 35 -30 нед 24 -30 нед и ранее ЗРП Нет Фоновые заболевания Нет Проявление заболевания до беременности Отставание на 1 -2 Отставание на 3 -4 нед и более Проявление заболевания во заболевания до время и во время беременности
 • Преэклампсия выступает кратковременным промежутком перед развитием судорог (эклампсии) и характеризуется нарушением функции жизненно важных органов с преимущественным поражением центральной нервной системы. Характерно появление на фоне гестоза одного-двух следующих симптомов: • тяжесть в затылке и / или головная боль; • нарушение зрения ( ослабление зрения, появление «пелены» или «тумана» перед глазами, мелькание «мушек» или «искр» ). • тошнота, рвота, боли в эпигастральной области или в правом подреберье; • бессонница или сонливость; расстройство памяти;
• Преэклампсия выступает кратковременным промежутком перед развитием судорог (эклампсии) и характеризуется нарушением функции жизненно важных органов с преимущественным поражением центральной нервной системы. Характерно появление на фоне гестоза одного-двух следующих симптомов: • тяжесть в затылке и / или головная боль; • нарушение зрения ( ослабление зрения, появление «пелены» или «тумана» перед глазами, мелькание «мушек» или «искр» ). • тошнота, рвота, боли в эпигастральной области или в правом подреберье; • бессонница или сонливость; расстройство памяти;
 Преэклампсия представляет постоянную опасность наступления припадков эклампсии. Причем временная экспозиция до начала припадка может составлять от нескольких дней до нескольких минут.
Преэклампсия представляет постоянную опасность наступления припадков эклампсии. Причем временная экспозиция до начала припадка может составлять от нескольких дней до нескольких минут.
 Критериями тяжести состояния беременных при гестозе и большей вероятности развития эклампсии бывают следующие признаки: • увеличение систолического АД ( 160 мм рт. ст. и выше ); • увеличение диастолического АД ( 110 мм рт. ст. и выше); • протеинурия ( до 5 г в сутки и больше ); • олигурия - объем мочи в сутки менее 400 мл • мозговые и зрительные нарушения; • диспепсические явления; • тромбоцитопения, гипокоагуляция; • нарушение функций печени.
Критериями тяжести состояния беременных при гестозе и большей вероятности развития эклампсии бывают следующие признаки: • увеличение систолического АД ( 160 мм рт. ст. и выше ); • увеличение диастолического АД ( 110 мм рт. ст. и выше); • протеинурия ( до 5 г в сутки и больше ); • олигурия - объем мочи в сутки менее 400 мл • мозговые и зрительные нарушения; • диспепсические явления; • тромбоцитопения, гипокоагуляция; • нарушение функций печени.
 • Эклампсия – наиболее тяжелая стадия гестоза, характеризующаяся сложным симптомокомплексом , и, затем • Типичный припадок судорог продолжается 1 -2 мин и состоит из четырех сменяющихся моментов
• Эклампсия – наиболее тяжелая стадия гестоза, характеризующаяся сложным симптомокомплексом , и, затем • Типичный припадок судорог продолжается 1 -2 мин и состоит из четырех сменяющихся моментов
 • Первый момент – вводный период, продолжающийся около 30 секунд и состоящий из мелких фибриллярных подергиваний мышц лица, век. • Второй момент –период тонических судорог. При этом отмечается тетанус всех мышц тела, в том числе дыхательной мускулатуры. Беременная во время припадка не дышит – быстро нарастает цианоз. Это наиболее опасный момент ( продолжается он всего 10 -20 секунд). Может наступить внезапная смерть, чаще всего от кровоизлияния в мозг.
• Первый момент – вводный период, продолжающийся около 30 секунд и состоящий из мелких фибриллярных подергиваний мышц лица, век. • Второй момент –период тонических судорог. При этом отмечается тетанус всех мышц тела, в том числе дыхательной мускулатуры. Беременная во время припадка не дышит – быстро нарастает цианоз. Это наиболее опасный момент ( продолжается он всего 10 -20 секунд). Может наступить внезапная смерть, чаще всего от кровоизлияния в мозг.
 • Третий момент –период клонических судорог. Больная начинает биться в непрерывно следующих друг за другом клонических судорогах, распространяющихся по телу сверху вниз. Пациентка не дышит, пульс не ощутим. Постепенно судороги становятся более редкими и слабыми и, затем, прекращаются. Больная делает глубокий шумный вдох, сопровождающийся храпом, переходящий в глубокое редкое дыхание. Продолжительность этого периода от 30 сек до 1, 5 мин и более.
• Третий момент –период клонических судорог. Больная начинает биться в непрерывно следующих друг за другом клонических судорогах, распространяющихся по телу сверху вниз. Пациентка не дышит, пульс не ощутим. Постепенно судороги становятся более редкими и слабыми и, затем, прекращаются. Больная делает глубокий шумный вдох, сопровождающийся храпом, переходящий в глубокое редкое дыхание. Продолжительность этого периода от 30 сек до 1, 5 мин и более.
 Четвертый момент – разрешение припадка. Изо рта выделяется пена, окрашенная кровью, лицо постепенно розовеет. Начинает прощупываться пульс. Зрачки сужаются. После припадка возможно восстановление сознания или коматозное состояние. На фоне коматозного состояния возможно повторение судорожных припадков эклампсии
Четвертый момент – разрешение припадка. Изо рта выделяется пена, окрашенная кровью, лицо постепенно розовеет. Начинает прощупываться пульс. Зрачки сужаются. После припадка возможно восстановление сознания или коматозное состояние. На фоне коматозного состояния возможно повторение судорожных припадков эклампсии
 • Частота эклампсии составляет 1 – 1, 5% от всех гестозов. • Эклампсии всегда предшествует и сопутствует тяжелая артериальная гипертензия ( 170/110 - 200/130 мм рт. ст. ), которую относят к «критической» , так как при этом уровне нарушается ауторегуляция мозгового кровотока. • Эклампсия является самым достоверным доказательством гестоза. • Эклампсия после родоразрешения исчезает бесследно и у небеременных женщин ее не бывает
• Частота эклампсии составляет 1 – 1, 5% от всех гестозов. • Эклампсии всегда предшествует и сопутствует тяжелая артериальная гипертензия ( 170/110 - 200/130 мм рт. ст. ), которую относят к «критической» , так как при этом уровне нарушается ауторегуляция мозгового кровотока. • Эклампсия является самым достоверным доказательством гестоза. • Эклампсия после родоразрешения исчезает бесследно и у небеременных женщин ее не бывает
 • Эклампсия - крайне опасное состояние, критическая форма гестоза, так как может завершиться смертью матери и/ или плода. Поэтому родоразрешение должно быть произведено безотлагательно • При эклампсии нет предшественников типа ауры как при эпилепсии, а имеют место симптомы отека мозга, набухания печени, снижения мозгового кровотока, т. е. признаки преэклампсии. • Эклампсия обусловлена наличием живого плода и прогрессирующим гестозом • Внутриутробная смерть плода и/или родоразрешение являются основными факторами прекращения гестоза и предупреждения эклампсии.
• Эклампсия - крайне опасное состояние, критическая форма гестоза, так как может завершиться смертью матери и/ или плода. Поэтому родоразрешение должно быть произведено безотлагательно • При эклампсии нет предшественников типа ауры как при эпилепсии, а имеют место симптомы отека мозга, набухания печени, снижения мозгового кровотока, т. е. признаки преэклампсии. • Эклампсия обусловлена наличием живого плода и прогрессирующим гестозом • Внутриутробная смерть плода и/или родоразрешение являются основными факторами прекращения гестоза и предупреждения эклампсии.
 • Стремительное развитие эклампсии может произойти при родоразрешении через естественные родовые пути при недостаточном обезболивании или гиперстимуляции сократительной деятельности матки. Любое физическое напряжение связанное с повышением внутричерепного давления ( потуги), любая звуковая или зрительная агрессия (яркий свет, громкий звук) могут провоцировать приступ эклампсии. • Известны клинические формы эклампсии: отдельный припадок, серия судорожных припадков ( STATUS ECLAMPTICUWS )/ • Эклампсия возможна после кесарева сечения и слишком быстрой экстубации, когда не восстановлены функции почек, печени, не нормализовалось артериальное давление и не обеспечена адекватная ветиляция легких.
• Стремительное развитие эклампсии может произойти при родоразрешении через естественные родовые пути при недостаточном обезболивании или гиперстимуляции сократительной деятельности матки. Любое физическое напряжение связанное с повышением внутричерепного давления ( потуги), любая звуковая или зрительная агрессия (яркий свет, громкий звук) могут провоцировать приступ эклампсии. • Известны клинические формы эклампсии: отдельный припадок, серия судорожных припадков ( STATUS ECLAMPTICUWS )/ • Эклампсия возможна после кесарева сечения и слишком быстрой экстубации, когда не восстановлены функции почек, печени, не нормализовалось артериальное давление и не обеспечена адекватная ветиляция легких.
 • Редкой и чрезвычайно опасной является тяжелая форма эклампсии – бессудорожная , для которой характерна своеобразная клиническая картина, а именно: сильная головная боль, потемнение в глазах, Неожиданно может наступить полная слепота ( амавроз ), и больная впадает в коматозное состояние при высоком артериальном давлении. Очень часто бессудорожная форма эклампсии связана с кровоизлиянием в мозг. Особенно опасно кровоизлияние в стволовую часть мозга, приводящее к летальному исходу.
• Редкой и чрезвычайно опасной является тяжелая форма эклампсии – бессудорожная , для которой характерна своеобразная клиническая картина, а именно: сильная головная боль, потемнение в глазах, Неожиданно может наступить полная слепота ( амавроз ), и больная впадает в коматозное состояние при высоком артериальном давлении. Очень часто бессудорожная форма эклампсии связана с кровоизлиянием в мозг. Особенно опасно кровоизлияние в стволовую часть мозга, приводящее к летальному исходу.
 • Крайне тяжелой формой гестоза является HELLP – синдром, который характеризуется типичным комплексом лабораторно – химических данных: • H (Haemolisis - микроангиопатическая гемолитическая анемия ); • EL (Elevatet Liver enzymes –повышение концентрации печеночных ферментов) • Lp ( Low Platelet count тромбоцитопения)
• Крайне тяжелой формой гестоза является HELLP – синдром, который характеризуется типичным комплексом лабораторно – химических данных: • H (Haemolisis - микроангиопатическая гемолитическая анемия ); • EL (Elevatet Liver enzymes –повышение концентрации печеночных ферментов) • Lp ( Low Platelet count тромбоцитопения)
 • Боль в верхней части живота при наличии гестоза следует рассматривать как появление признаков HELLP – синдрома. Часто боль на несколько дней опережает появление характерного для HELLPсиндрома лабораторно – химического комплекса • Основными этапами HELLP – синдрома при тяжелой форме гестоза считают аутоиммунное повреждение эндотелия, гиповолемию со сгущением крови и образоваением микротромбов с последующим фибринолизом. При повреждении эндотелия аутоиммунные комплексы обнаруживаются в синусоидах печени и в эндокарде. Повышение внутрипеченочного давления может привести к формированию субкапсулярной гематомы печени и ее разрыву при малейшем механическом напряжении.
• Боль в верхней части живота при наличии гестоза следует рассматривать как появление признаков HELLP – синдрома. Часто боль на несколько дней опережает появление характерного для HELLPсиндрома лабораторно – химического комплекса • Основными этапами HELLP – синдрома при тяжелой форме гестоза считают аутоиммунное повреждение эндотелия, гиповолемию со сгущением крови и образоваением микротромбов с последующим фибринолизом. При повреждении эндотелия аутоиммунные комплексы обнаруживаются в синусоидах печени и в эндокарде. Повышение внутрипеченочного давления может привести к формированию субкапсулярной гематомы печени и ее разрыву при малейшем механическом напряжении.
 • • • Клинические проявления HELLP - синдрома с различной степенью Боль в эпигастральной области и/или в правом подреберье. Головная боль, желтуха, рвота с примесью крови. Артериальная гипертензия. Протеинурия, периферические отеки. Тошнота, рвота, мозговые или зрительные нарушения. Олигурия, острый тубулярный некроз, Корковый некроз. Гематурия Кровоизлияния в местах инъекций Нарастающая печеночная недостаточность. Печеночная кома. Судороги и выраженная кома
• • • Клинические проявления HELLP - синдрома с различной степенью Боль в эпигастральной области и/или в правом подреберье. Головная боль, желтуха, рвота с примесью крови. Артериальная гипертензия. Протеинурия, периферические отеки. Тошнота, рвота, мозговые или зрительные нарушения. Олигурия, острый тубулярный некроз, Корковый некроз. Гематурия Кровоизлияния в местах инъекций Нарастающая печеночная недостаточность. Печеночная кома. Судороги и выраженная кома
 • Осложнения гестоза: • отек легкого как результат шокового легкого или неправильно проводимой инфузионной терапии; • острая почечная недостаточность вследствие кортикального канальцевого некроза, кровоизлияний; • постэкламптическая кома; • кровоизлияние в головной мозг; • отслойка сетчатки; • преждевременная отслойка нормально расположенной плаценты; • антенатальная гибель плода; • геморрагический шок и ДВС – синдром; • HELLP – синдром; • Острый жировой гепатоз беременных ( ОЖГБ).
• Осложнения гестоза: • отек легкого как результат шокового легкого или неправильно проводимой инфузионной терапии; • острая почечная недостаточность вследствие кортикального канальцевого некроза, кровоизлияний; • постэкламптическая кома; • кровоизлияние в головной мозг; • отслойка сетчатки; • преждевременная отслойка нормально расположенной плаценты; • антенатальная гибель плода; • геморрагический шок и ДВС – синдром; • HELLP – синдром; • Острый жировой гепатоз беременных ( ОЖГБ).
 • 1. Диагностика гестоза заключается в выявлении и правильной интерпретации характерных для него симптомов ( отеки, артериальная гипертония, протеинурия) • 2. Клинические методы: измерение диуреза, измерение АД на обеих руках в динамике, контоль за массой тела. • 3. Лабораторно – инструментальные исследования: исследование глазного дна, • компьютерная томография и ядерно-магнитно-резонансная томография, ультразвуковое исследование, допплерометрия кровотока в сосудах системы мать – плацента – плод. • Исследование общего анализа крови, коагуляционных свойств крови в динамике, биохимический анализ крови с определением печеночных ферментов, общего и биохимического анализа мочи, анализа мочи по Нечипоренко и по Зимницкому. • 4. Неоходимы консультативные осмотры окулиста, нефролога, невролога.
• 1. Диагностика гестоза заключается в выявлении и правильной интерпретации характерных для него симптомов ( отеки, артериальная гипертония, протеинурия) • 2. Клинические методы: измерение диуреза, измерение АД на обеих руках в динамике, контоль за массой тела. • 3. Лабораторно – инструментальные исследования: исследование глазного дна, • компьютерная томография и ядерно-магнитно-резонансная томография, ультразвуковое исследование, допплерометрия кровотока в сосудах системы мать – плацента – плод. • Исследование общего анализа крови, коагуляционных свойств крови в динамике, биохимический анализ крови с определением печеночных ферментов, общего и биохимического анализа мочи, анализа мочи по Нечипоренко и по Зимницкому. • 4. Неоходимы консультативные осмотры окулиста, нефролога, невролога.
 Лечение гестоза необходимо проводить только в условиях стационара.
Лечение гестоза необходимо проводить только в условиях стационара.
 • «Золотым стандартом» лечения • гестозов является внутривенное введение сернокислой магнезии в количествах зависимых от степени тяжести заболевания в сочетании с осмо- онкотерапией с учетом дефицита белка и уровня ОЦК. •
• «Золотым стандартом» лечения • гестозов является внутривенное введение сернокислой магнезии в количествах зависимых от степени тяжести заболевания в сочетании с осмо- онкотерапией с учетом дефицита белка и уровня ОЦК. •
 • • • Принципы терапии гестозов. Воздействие на ЦНС с целью создания лечебно – охранительного режима. Нормализация осмотического и онкотического давления. Снятия генерализованного спазма сосудов, Нормализация сосудистой проницаемости, ликвидиция гиповолемии. Улучшение кровотока в почках и стимуляция их мочевыделительной функции. Регуляция водно-солевого обмена и нормализация метаболизма. Проведение антиоксидантной терапии. Проведение профилактики и лечения внутриутробной гипоксии и Внутриутробной Задержки Роста Плода. Предотвращения утяжеления гестоза за счет своевременного или преждевременного бережного родоразрешения. • При ведении родов через естественные родовые пути необходимо проводить адекватное обезболивание, раннюю амниотомию, использовать управляемую гипотонию либо с помощью ганглиоблокаторов короткого действия либо с помощью нитропруссида натрия. • Тщательное проведение профилактики кровотечения и коагуляционных расстройств в родах и раннем послеродовом периоде. Продолжать обследование и лечение в послеродовом периоде. • •
• • • Принципы терапии гестозов. Воздействие на ЦНС с целью создания лечебно – охранительного режима. Нормализация осмотического и онкотического давления. Снятия генерализованного спазма сосудов, Нормализация сосудистой проницаемости, ликвидиция гиповолемии. Улучшение кровотока в почках и стимуляция их мочевыделительной функции. Регуляция водно-солевого обмена и нормализация метаболизма. Проведение антиоксидантной терапии. Проведение профилактики и лечения внутриутробной гипоксии и Внутриутробной Задержки Роста Плода. Предотвращения утяжеления гестоза за счет своевременного или преждевременного бережного родоразрешения. • При ведении родов через естественные родовые пути необходимо проводить адекватное обезболивание, раннюю амниотомию, использовать управляемую гипотонию либо с помощью ганглиоблокаторов короткого действия либо с помощью нитропруссида натрия. • Тщательное проведение профилактики кровотечения и коагуляционных расстройств в родах и раннем послеродовом периоде. Продолжать обследование и лечение в послеродовом периоде. • •
 • Магния сульфат получил в настоящее время наибольшее распространение при лечение гестозов. Основанием к этому послужили следующие его особенности: – – – Легкий наркотический эффект. Мочегонный эффект. Гипотензивное действие. Противосудорожное дествие. Спазмолитическое действие, устраняет спазм мозговых и почечных сосудов, улучшает маточный кровоток. – Понижение внутричерепное давление. – Умеренно генерализованный вазодилататор – угнетает ЦНС.
• Магния сульфат получил в настоящее время наибольшее распространение при лечение гестозов. Основанием к этому послужили следующие его особенности: – – – Легкий наркотический эффект. Мочегонный эффект. Гипотензивное действие. Противосудорожное дествие. Спазмолитическое действие, устраняет спазм мозговых и почечных сосудов, улучшает маточный кровоток. – Понижение внутричерепное давление. – Умеренно генерализованный вазодилататор – угнетает ЦНС.
 • В практическом отношении допустимы следующие дозы сульфата магния в сутки (сухого вещества в граммах): • при гестозе легкой степени – до 12 г; • при гестозе средней степени – до 18 г; • при гестозе средней степени и преэклампсии – 25 г. • В первые 20 минут болюсно вводят 2 -4 г. Точность дозирования и ритма введения препарата достигается благодаря применению инфузомата. • Предозировка сульфата магния может сопровождаться дыхательной и/или сердечной недостаточностью.
• В практическом отношении допустимы следующие дозы сульфата магния в сутки (сухого вещества в граммах): • при гестозе легкой степени – до 12 г; • при гестозе средней степени – до 18 г; • при гестозе средней степени и преэклампсии – 25 г. • В первые 20 минут болюсно вводят 2 -4 г. Точность дозирования и ритма введения препарата достигается благодаря применению инфузомата. • Предозировка сульфата магния может сопровождаться дыхательной и/или сердечной недостаточностью.
 Поэтому в истории болезни при введении препарата должны быть отмечены - частота дыхания в минуту, выраженностьсухожильных рефлексов, почасовой диурез.
Поэтому в истории болезни при введении препарата должны быть отмечены - частота дыхания в минуту, выраженностьсухожильных рефлексов, почасовой диурез.
 Гипотензивная терапия. Нормализация микродинамики у беременных с гестозом достигается назначением гипотензивных препаратов при систолическом давлении, превышающем исходное до беременности на 30 мм рт. ст. , и при диастолическом, превышающем исходное на 15 мм рт. ст
Гипотензивная терапия. Нормализация микродинамики у беременных с гестозом достигается назначением гипотензивных препаратов при систолическом давлении, превышающем исходное до беременности на 30 мм рт. ст. , и при диастолическом, превышающем исходное на 15 мм рт. ст
 • При гестозе легкой и средней степени тяжести поводят монотерапию, при тяжелой степени – комплексную. При недостаточном гипотензивном эффекте терапии сульфатом магния целесообразно назначение стимуляторов центральных адреноблокаторов ( атенолол, метопролол, небиволол ) или блокаторов медленных кальциевых каналов ( нифедипин ).
• При гестозе легкой и средней степени тяжести поводят монотерапию, при тяжелой степени – комплексную. При недостаточном гипотензивном эффекте терапии сульфатом магния целесообразно назначение стимуляторов центральных адреноблокаторов ( атенолол, метопролол, небиволол ) или блокаторов медленных кальциевых каналов ( нифедипин ).
 • Особое место занимает гипотензивная терапия у беременных с гестозом на фоне гипертонической болезни. В этом случае наиболее предпочтительно назначение одной из следующих групп препаратов: • селективные бета-адреноблокаторы ( атенолол, метапролол, небиволол ) под контролем состояния плода; • блокаторы медленных кальциевых каналов ( нифедипин , в том числе пролонгированного действия ); • альфа - и бета – блокаторы (лабеталол ); • альфа 2 – адреномиметики ( метилдопа, клонидин ).
• Особое место занимает гипотензивная терапия у беременных с гестозом на фоне гипертонической болезни. В этом случае наиболее предпочтительно назначение одной из следующих групп препаратов: • селективные бета-адреноблокаторы ( атенолол, метапролол, небиволол ) под контролем состояния плода; • блокаторы медленных кальциевых каналов ( нифедипин , в том числе пролонгированного действия ); • альфа - и бета – блокаторы (лабеталол ); • альфа 2 – адреномиметики ( метилдопа, клонидин ).
 • При назначении гипотензивных средств нужно помнить о том, в условиях чрезмерного снижения АД возможно уменьшение маточно плацентарного кровотока и ухудшение состояния плода.
• При назначении гипотензивных средств нужно помнить о том, в условиях чрезмерного снижения АД возможно уменьшение маточно плацентарного кровотока и ухудшение состояния плода.
 • • Инфузионная терапия при гестозе проводится с целью нормализации объема циркулирующей крови, коллоидно – осмотического давления плазмы, реологических и коагуляционных свойств крови, макро- и микрогемодинамики. Показания к инфузионной терапии: - гестоз легкой степени при наличии рецидивов; - гестоз средней и тяжелой степени; - преэклампсия и эклампсия; - ЗРП независимо от степени заболевания.
• • Инфузионная терапия при гестозе проводится с целью нормализации объема циркулирующей крови, коллоидно – осмотического давления плазмы, реологических и коагуляционных свойств крови, макро- и микрогемодинамики. Показания к инфузионной терапии: - гестоз легкой степени при наличии рецидивов; - гестоз средней и тяжелой степени; - преэклампсия и эклампсия; - ЗРП независимо от степени заболевания.
 • Для нормализации онкотического давления и лечения гипопротеинемии назначают внутривенное капельное введение кровезаменителей или компонентов крови (400 мл раствора гидроксиэтилкрахмала, 200 – 250 мл одногрупной свежезамороженной плазмы или 10 – 20% раствор альбумина. ) • В настоящее время для борьбы с гиповолемией нарушениями микроциркуляции предпочтение отдают препаратам гидроксиэтилкрахмала , который способен связывать и удерживать воду из интерстициального пространства во внутрисосудистое и патогенетически обоснован в условиях эндотелиальной дисфункции.
• Для нормализации онкотического давления и лечения гипопротеинемии назначают внутривенное капельное введение кровезаменителей или компонентов крови (400 мл раствора гидроксиэтилкрахмала, 200 – 250 мл одногрупной свежезамороженной плазмы или 10 – 20% раствор альбумина. ) • В настоящее время для борьбы с гиповолемией нарушениями микроциркуляции предпочтение отдают препаратам гидроксиэтилкрахмала , который способен связывать и удерживать воду из интерстициального пространства во внутрисосудистое и патогенетически обоснован в условиях эндотелиальной дисфункции.
 • В состав инфузионной терапии входят как коллоиды ( свежезамороженная плазма, 6% раствор гидроксиэтилкрахмала ), так и кристаллоиды ( раствор Рингера, 0, 9% раствор натрия хлорида ).
• В состав инфузионной терапии входят как коллоиды ( свежезамороженная плазма, 6% раствор гидроксиэтилкрахмала ), так и кристаллоиды ( раствор Рингера, 0, 9% раствор натрия хлорида ).
 • Дезагреганты и антикоагулянты назначают строго по показаниям, под контролем тромбоэластограммы, Лекарственные препараты, продолжительность курса лечения и терапевтические дозы подбирают в каждом конкретном случае индивидуально.
• Дезагреганты и антикоагулянты назначают строго по показаниям, под контролем тромбоэластограммы, Лекарственные препараты, продолжительность курса лечения и терапевтические дозы подбирают в каждом конкретном случае индивидуально.
 • Антиоксиданты и мембранстабилизаторы широко применяются при лечении гестозов как таблетированные так и внутривенно в зависимости от тяжести гестоза. Это витамин Е, актовегин, глутаминовая кислота, аскорбиновая кислота с липостабилом.
• Антиоксиданты и мембранстабилизаторы широко применяются при лечении гестозов как таблетированные так и внутривенно в зависимости от тяжести гестоза. Это витамин Е, актовегин, глутаминовая кислота, аскорбиновая кислота с липостабилом.


