Міністерство охорони здоров’я України. Вінницький














ПН та дистрес плода.ppt
- Количество слайдов: 17
 Міністерство охорони здоров'я України. Вінницький національний медичний університет ім. М. І. Пирогова. Кафедра акушерства та гінекології № 2 Лектор: д. м. н. Гайструк Н. А. ПЛАЦЕНТАРНА НЕДОСТАТНІСТЬ. ГІПОКСІЯ ПЛОДА (ГОСТРА, ХРОНІЧНА ). РЕТАРДАЦІЯ, ГІПОТРОФІЯ ПЛОДА.
Міністерство охорони здоров'я України. Вінницький національний медичний університет ім. М. І. Пирогова. Кафедра акушерства та гінекології № 2 Лектор: д. м. н. Гайструк Н. А. ПЛАЦЕНТАРНА НЕДОСТАТНІСТЬ. ГІПОКСІЯ ПЛОДА (ГОСТРА, ХРОНІЧНА ). РЕТАРДАЦІЯ, ГІПОТРОФІЯ ПЛОДА.
 Плацентарна недостатність – клінічний синдром, обумовленний морфо-функціональними змінами в плаценті і порушеням її компенсаторно-пристосувальних можливостей. Ступінь і характер впливу патологічних станів вагітних на плід визначається багатьма факторами: Ø Терміном вагітності; Ø Тривалістю впливу; Ø Станом компенсаторно-пристосовних механізмів у системі “мати – плацента - плід”. Етіологічні чинники плацентарної недостатності. І. Групи чинників: II. Ступінь враженості (частота) А. Анамнестичні А. 1 ступінь (50 -70%; р 0, 7 -0, 9) в. Соціально-побутові В. 2 ступінь (30 -49%; р 0, 5 -0, 69) С. Екстрагенітальна патологія С. 3 ступінь (10 -29%; р 0, 3 -0, 49) Д. Акушерські
Плацентарна недостатність – клінічний синдром, обумовленний морфо-функціональними змінами в плаценті і порушеням її компенсаторно-пристосувальних можливостей. Ступінь і характер впливу патологічних станів вагітних на плід визначається багатьма факторами: Ø Терміном вагітності; Ø Тривалістю впливу; Ø Станом компенсаторно-пристосовних механізмів у системі “мати – плацента - плід”. Етіологічні чинники плацентарної недостатності. І. Групи чинників: II. Ступінь враженості (частота) А. Анамнестичні А. 1 ступінь (50 -70%; р 0, 7 -0, 9) в. Соціально-побутові В. 2 ступінь (30 -49%; р 0, 5 -0, 69) С. Екстрагенітальна патологія С. 3 ступінь (10 -29%; р 0, 3 -0, 49) Д. Акушерські
 Класифікація ПН. I. За клініко-морфологічними ознаками: v Первинна (рання) недостатність (до 16 тижнів): виникає при Первинна (рання) недостатність (до 16 тижнів): формуванні плаценти в період імплантації, раннього ембріогенезу і плацентації під впливом генетичних, ендокринних, інфекційних і ін. Клінічно вона проявляється картиною загрозливого переривання вагітності або самовільного аборту в ранньому терміні. v Вторинна (пізня) недостатність (після 16 тижнів): на тлі вже Вторинна (пізня) недостатність (після 16 тижнів): сформованої плаценти під впливом материнських факторів. II. За клінічним перебігом: ü Гостра - головну роль відіграють гостре порушення Гостра децидуальної перфузії і порушення матково-плацентарного кровообігу. Проявляється великими інфарктами в плаценті, передчасне відшарування плаценти (швидко настає загибель плода і переривання вагітності). ü Хронічна – часта патологія, спостерігається приблизно у кожної Хронічна третьої вагітної групи високого ризику. Вона може виникати рано – вже в II триместрі вагітності – і мати тривалий перебіг.
Класифікація ПН. I. За клініко-морфологічними ознаками: v Первинна (рання) недостатність (до 16 тижнів): виникає при Первинна (рання) недостатність (до 16 тижнів): формуванні плаценти в період імплантації, раннього ембріогенезу і плацентації під впливом генетичних, ендокринних, інфекційних і ін. Клінічно вона проявляється картиною загрозливого переривання вагітності або самовільного аборту в ранньому терміні. v Вторинна (пізня) недостатність (після 16 тижнів): на тлі вже Вторинна (пізня) недостатність (після 16 тижнів): сформованої плаценти під впливом материнських факторів. II. За клінічним перебігом: ü Гостра - головну роль відіграють гостре порушення Гостра децидуальної перфузії і порушення матково-плацентарного кровообігу. Проявляється великими інфарктами в плаценті, передчасне відшарування плаценти (швидко настає загибель плода і переривання вагітності). ü Хронічна – часта патологія, спостерігається приблизно у кожної Хронічна третьої вагітної групи високого ризику. Вона може виникати рано – вже в II триместрі вагітності – і мати тривалий перебіг.
 Класифікація ПН. III. За станом компенсаторно- пристосувальних реакцій: q Відносна – при збереженні Відносна компенсаторних реакцій в плаценті. Життєдіяльність плода обумовлена компенсаторними реакціями, що відбуваються на тканинному, клітинному і субклітинному рівнях синцитіотрофобласту. q Абсолютна – характеризується Абсолютна розвитком пошкодження плаценти іволютивно-дистрофічного, циркуляторного і запального характеру, що супроводжується відсутністю компенсаторно- пристосувальних реакцій хоріона на тканинному рівні.
Класифікація ПН. III. За станом компенсаторно- пристосувальних реакцій: q Відносна – при збереженні Відносна компенсаторних реакцій в плаценті. Життєдіяльність плода обумовлена компенсаторними реакціями, що відбуваються на тканинному, клітинному і субклітинному рівнях синцитіотрофобласту. q Абсолютна – характеризується Абсолютна розвитком пошкодження плаценти іволютивно-дистрофічного, циркуляторного і запального характеру, що супроводжується відсутністю компенсаторно- пристосувальних реакцій хоріона на тканинному рівні.
 Роль геодинамічних розладів у формуванні ПН. У розвитку ПН основними і, нерідко, первинними є геодинамічні мікроциркуляторні порушення. 1. Зміни маткового кровотоку, які проявляються: a) Або зменшенням надходженням крові до плаценти в результаті гіпотонії у матері (гіпотонія вагітних, синдром нижньої порожнистої вени тощо); b) Або ускладненням венозного відтоку (тривалі скорочення матки або її підвищений тонус, набряковий синдром); 2. Такі плацентарні фактори, як інфаркти, відшарування частини плаценти, набряк. 3. Порушення капілярного кровотоку у ворсинах хоріону (порушення дозрівання ворсинок, внутрішньоутробне інфікування, тератогенні фактори). 4. Зміни реологічних і коагуляційних властивостей крові матері і плода. Спочатку порушується трофічна функція плаценти і лише пізніше змінюється газообмін на рівні плацентарного бар'єра.
Роль геодинамічних розладів у формуванні ПН. У розвитку ПН основними і, нерідко, первинними є геодинамічні мікроциркуляторні порушення. 1. Зміни маткового кровотоку, які проявляються: a) Або зменшенням надходженням крові до плаценти в результаті гіпотонії у матері (гіпотонія вагітних, синдром нижньої порожнистої вени тощо); b) Або ускладненням венозного відтоку (тривалі скорочення матки або її підвищений тонус, набряковий синдром); 2. Такі плацентарні фактори, як інфаркти, відшарування частини плаценти, набряк. 3. Порушення капілярного кровотоку у ворсинах хоріону (порушення дозрівання ворсинок, внутрішньоутробне інфікування, тератогенні фактори). 4. Зміни реологічних і коагуляційних властивостей крові матері і плода. Спочатку порушується трофічна функція плаценти і лише пізніше змінюється газообмін на рівні плацентарного бар'єра.
 Клінічні прояви ПН. Проявляється ПН відставанням розвитку плода (гіпотрофія плода): A. Симетрична гіпотрофія плода (за гармонійним типом) – спостерігається пропорційне відставання маси та довжини плода; B. Асиметрична гіпотрофія плода (за дисгармонійним типом) – спостерігається відставання маси тіла при нормальній довжині плода. Спостерігається порушення та відставання розвитку внутрішніх органів, а особливо ЦНС.
Клінічні прояви ПН. Проявляється ПН відставанням розвитку плода (гіпотрофія плода): A. Симетрична гіпотрофія плода (за гармонійним типом) – спостерігається пропорційне відставання маси та довжини плода; B. Асиметрична гіпотрофія плода (за дисгармонійним типом) – спостерігається відставання маси тіла при нормальній довжині плода. Спостерігається порушення та відставання розвитку внутрішніх органів, а особливо ЦНС.
 Діагностика порушень функції плаценти. 1. Визначення ступеня і характеру змін в самій плаценті. a) Гормональні дослідження: Дослідження гормонів фетоплацентарного комплексу: плацентарний лактоген (ПЛ) і хоріонічний гонадотропін (ХГ) – для діагностики стану синцитіотрофобласту плаценти; естрогени (естрадіол – Е 2 і естріол – Е 3) – для комплексної оцінки функціонування ФПК; прогестерон (Пг) – для діагностики стану системи “ мати- плацента ”. Класифікація порушення гормональної функції ФПК: Ø Початкова ПН – супроводжується зниженням рівня тільки плацентарних гормонів Початкова ПН (ХГ, ПЛ, Пг). Ø Хронічна ПН – із внутрішньоутробною гіпотрофією плода - супроводжується Хронічна ПН зниженням рівня плацентарних і фетальних (естрогени) гормонів на 30 – 50%. Ø Важка ПН – загибель плода антенатальна, супроводжується зниженням рівня Важка ПН плацентарних і фетальних (естрогени) гормонів на 80 – 90% нижче норми та підвищення рівня альфа-фетопротеїну (АФП). Ø Дисфункція ФПК - підвищення концентрації в крові плацентарних гормонів при Дисфункція ФПК одночасному зниженні фетальних. b) Визначення матково-плацентарного кровообігу – за допомогою динамічної сцинтиграфії плаценти; c) Визначення в крові активності ферментів – окситоцинази і термостабільної лужної фосфотази;
Діагностика порушень функції плаценти. 1. Визначення ступеня і характеру змін в самій плаценті. a) Гормональні дослідження: Дослідження гормонів фетоплацентарного комплексу: плацентарний лактоген (ПЛ) і хоріонічний гонадотропін (ХГ) – для діагностики стану синцитіотрофобласту плаценти; естрогени (естрадіол – Е 2 і естріол – Е 3) – для комплексної оцінки функціонування ФПК; прогестерон (Пг) – для діагностики стану системи “ мати- плацента ”. Класифікація порушення гормональної функції ФПК: Ø Початкова ПН – супроводжується зниженням рівня тільки плацентарних гормонів Початкова ПН (ХГ, ПЛ, Пг). Ø Хронічна ПН – із внутрішньоутробною гіпотрофією плода - супроводжується Хронічна ПН зниженням рівня плацентарних і фетальних (естрогени) гормонів на 30 – 50%. Ø Важка ПН – загибель плода антенатальна, супроводжується зниженням рівня Важка ПН плацентарних і фетальних (естрогени) гормонів на 80 – 90% нижче норми та підвищення рівня альфа-фетопротеїну (АФП). Ø Дисфункція ФПК - підвищення концентрації в крові плацентарних гормонів при Дисфункція ФПК одночасному зниженні фетальних. b) Визначення матково-плацентарного кровообігу – за допомогою динамічної сцинтиграфії плаценти; c) Визначення в крові активності ферментів – окситоцинази і термостабільної лужної фосфотази;
 Діагностика порушень функції плаценти. d) Ультразвукове сканування (локалізація плаценти, її структура і величина). За його результатами виділяють 4 ступеня зрілості плаценти: 0 – плацента однорідної структури з рівною хоріонічною пластинкою; I – на тлі однорідної структури плаценти з'являються невеликі ехогенні ділянки, хоріонічна пластинка стає звивистою. II – ехогенні ділянки в плаценті стають більш інтенсивними, звивини хоріонічної пластинки проникають у товщу плаценти, але не доходять до базального шару. III - звивини хоріонічної пластинки проникають у товщу плаценти доходять до базального шару, утворюють кола, плацента приймає виражену часточкову будову. Поява III ступеня зрілості плаценти до 38 – 39 тижня вагітності свідчить про передчасне її старіння і є ознакою ПН.
Діагностика порушень функції плаценти. d) Ультразвукове сканування (локалізація плаценти, її структура і величина). За його результатами виділяють 4 ступеня зрілості плаценти: 0 – плацента однорідної структури з рівною хоріонічною пластинкою; I – на тлі однорідної структури плаценти з'являються невеликі ехогенні ділянки, хоріонічна пластинка стає звивистою. II – ехогенні ділянки в плаценті стають більш інтенсивними, звивини хоріонічної пластинки проникають у товщу плаценти, але не доходять до базального шару. III - звивини хоріонічної пластинки проникають у товщу плаценти доходять до базального шару, утворюють кола, плацента приймає виражену часточкову будову. Поява III ступеня зрілості плаценти до 38 – 39 тижня вагітності свідчить про передчасне її старіння і є ознакою ПН.
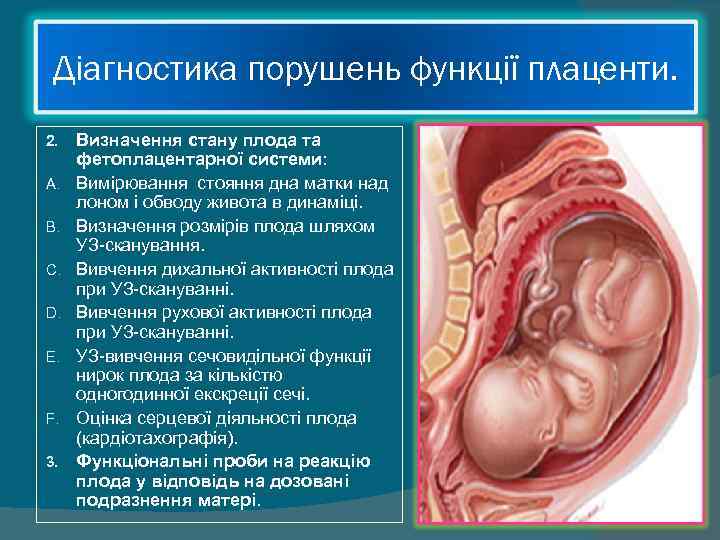
 Діагностика порушень функції плаценти. 2. Визначення стану плода та фетоплацентарної системи: A. Вимірювання стояння дна матки над лоном і обводу живота в динаміці. B. Визначення розмірів плода шляхом УЗ-сканування. C. Вивчення дихальної активності плода при УЗ-скануванні. D. Вивчення рухової активності плода при УЗ-скануванні. E. УЗ-вивчення сечовидільної функції нирок плода за кількістю одногодинної екскреції сечі. F. Оцінка серцевої діяльності плода (кардіотахографія). 3. Функціональні проби на реакцію плода у відповідь на дозовані подразнення матері.
Діагностика порушень функції плаценти. 2. Визначення стану плода та фетоплацентарної системи: A. Вимірювання стояння дна матки над лоном і обводу живота в динаміці. B. Визначення розмірів плода шляхом УЗ-сканування. C. Вивчення дихальної активності плода при УЗ-скануванні. D. Вивчення рухової активності плода при УЗ-скануванні. E. УЗ-вивчення сечовидільної функції нирок плода за кількістю одногодинної екскреції сечі. F. Оцінка серцевої діяльності плода (кардіотахографія). 3. Функціональні проби на реакцію плода у відповідь на дозовані подразнення матері.
 Лікування ПН. 1. Корекція порушень матково-плацентарного кровотоку і мікроциркуляції: q гепарин і низькомолекулярні гепарины (фраксипарин, фрагмин, клексан); q антиагреганты (дипиридамол, пентоксифілін, малі дози ацетилсаліцилової кислоти); q ангиопротекторы (пармидин, продектин); q фибринолитики (стрептокиназа, стрептаза, урокіназа); q реокорректоры (реоглюман, реосорбилакт); q нітрати (нітрогліцерин); q вазоділататори і спазмолітики (бенциклан (галидор), дротаверин, никошпан, теоникол, ксантинол-никотинат, эуфиллин, сульфат магнію, магвит, магне В 6, папаверин); q ноотропные препарати (Пірацетам, циннаризин, инстенон); q селективні а 2 -адреномиметики (гексопреналин, фенотерол в комбінації з Верапамілом); q блокаторы Са 2+-каналов (нифедипин, фенигидин). 2. Поліпшення метаболізму в плаценті: гормональні препарати (Прогестерон, Поліпшення метаболізму в плаценті: утрожестан, дюфастон, туринал, сигетин).
Лікування ПН. 1. Корекція порушень матково-плацентарного кровотоку і мікроциркуляції: q гепарин і низькомолекулярні гепарины (фраксипарин, фрагмин, клексан); q антиагреганты (дипиридамол, пентоксифілін, малі дози ацетилсаліцилової кислоти); q ангиопротекторы (пармидин, продектин); q фибринолитики (стрептокиназа, стрептаза, урокіназа); q реокорректоры (реоглюман, реосорбилакт); q нітрати (нітрогліцерин); q вазоділататори і спазмолітики (бенциклан (галидор), дротаверин, никошпан, теоникол, ксантинол-никотинат, эуфиллин, сульфат магнію, магвит, магне В 6, папаверин); q ноотропные препарати (Пірацетам, циннаризин, инстенон); q селективні а 2 -адреномиметики (гексопреналин, фенотерол в комбінації з Верапамілом); q блокаторы Са 2+-каналов (нифедипин, фенигидин). 2. Поліпшення метаболізму в плаценті: гормональні препарати (Прогестерон, Поліпшення метаболізму в плаценті: утрожестан, дюфастон, туринал, сигетин).
 3. Метаболічні препарати: q нестероїдні анаболічні препарати (карнитин, кардонат, милдронат, калія оротат, рибоксин) q енергетичні субстрати і вітаміни, амінокислоти (глутамінова кислота, метіонін), глюкоза, янтарна кислота (сукцинат натрію, реамберин), кокарбоксилаза, АТФ (АТФ-лонг), вітамін Е, вітамін С, аскорутин, фолиевая кислота, вітамін В 6, кобамамид), препарати заліза (актиферрин, сорбифер, тардиферон, гино-тардиферон і ін. ). 3. Нормалізація газообміну в системі «мати - плід» : q оксигенотерапія; q антигипоксанти (актовегин, солкосерил, цитохром З, милдронат). 4. Відновлення порушеної функції клітинних мембран: q інгібітори протеолітичних ферментів (контрикал); q гепатопротектори (гепабене, карсил, легалон, ліпоєва кислота, эссенциале, силибор, ливолин-форте, липостабил, хофитол, екстракт артишока, глутаргин, гептрал). 5. Іммунокоррекция: імуноглобулін людський; імуноглобулін плацентарний; . Іммунокоррекция: «підсадка» лімфоцитів мужа; глюкокортикостероиды (преднізолон, дексаметазон); сорбенти (поліфепан, активоване вугілля, энтеросгель, сорбогель, карболонг). 6. Еферентні методи: плазмоферез; плазмосорбция; гемосорбция. Еферентні методи:
3. Метаболічні препарати: q нестероїдні анаболічні препарати (карнитин, кардонат, милдронат, калія оротат, рибоксин) q енергетичні субстрати і вітаміни, амінокислоти (глутамінова кислота, метіонін), глюкоза, янтарна кислота (сукцинат натрію, реамберин), кокарбоксилаза, АТФ (АТФ-лонг), вітамін Е, вітамін С, аскорутин, фолиевая кислота, вітамін В 6, кобамамид), препарати заліза (актиферрин, сорбифер, тардиферон, гино-тардиферон і ін. ). 3. Нормалізація газообміну в системі «мати - плід» : q оксигенотерапія; q антигипоксанти (актовегин, солкосерил, цитохром З, милдронат). 4. Відновлення порушеної функції клітинних мембран: q інгібітори протеолітичних ферментів (контрикал); q гепатопротектори (гепабене, карсил, легалон, ліпоєва кислота, эссенциале, силибор, ливолин-форте, липостабил, хофитол, екстракт артишока, глутаргин, гептрал). 5. Іммунокоррекция: імуноглобулін людський; імуноглобулін плацентарний; . Іммунокоррекция: «підсадка» лімфоцитів мужа; глюкокортикостероиды (преднізолон, дексаметазон); сорбенти (поліфепан, активоване вугілля, энтеросгель, сорбогель, карболонг). 6. Еферентні методи: плазмоферез; плазмосорбция; гемосорбция. Еферентні методи:
 Дистрес плода при вагітності.
Дистрес плода при вагітності.
 Методи, що використовуються для діагностики дистресу плода при вагітності. 1. Аускультація серцевої діяльності (з 20 тижнів вагітності) – визначення частоти серцевих скорочень плода за одну хвилину: - Фізіологічний норматив – 110 – 170 уд/хв - Частота серцевих скорочень більше ніж 170 уд/хв та менше ніж 110 уд/хв свідчить про дистрес плода. 2. Біофізичний профіль плода (БПП) (з 30 тижнів) – оцінюється сума балів окремих біофізичних параметрів (дихальні рухи плода, тонус плода, рухова активність плода, реактивність серцевої діяльності плода на нестресовий тест (НСТ), обєм навколоплідних вод). o Модифікований БПП поєднує нестресовий тест з індексом амніотичної рідини. 3. Доплерометрія швидкості кровоплину в артерії пуповини (відображає стан мікроциркуляції у плодовій частині плаценти, судинний опір якої відіграє основну роль у фетоплацентарній гемодинаміці).
Методи, що використовуються для діагностики дистресу плода при вагітності. 1. Аускультація серцевої діяльності (з 20 тижнів вагітності) – визначення частоти серцевих скорочень плода за одну хвилину: - Фізіологічний норматив – 110 – 170 уд/хв - Частота серцевих скорочень більше ніж 170 уд/хв та менше ніж 110 уд/хв свідчить про дистрес плода. 2. Біофізичний профіль плода (БПП) (з 30 тижнів) – оцінюється сума балів окремих біофізичних параметрів (дихальні рухи плода, тонус плода, рухова активність плода, реактивність серцевої діяльності плода на нестресовий тест (НСТ), обєм навколоплідних вод). o Модифікований БПП поєднує нестресовий тест з індексом амніотичної рідини. 3. Доплерометрія швидкості кровоплину в артерії пуповини (відображає стан мікроциркуляції у плодовій частині плаценти, судинний опір якої відіграє основну роль у фетоплацентарній гемодинаміці).
 Діагностичні критерії. o Нормальний кровоплин – високий діастолічний компонент на доплерограмі по відношенню до ізолінії, співвідношення амплітуди систоли до діастоли, становить не більше 3. o Патологічний кровоплин: кровоплин A. Сповільнений кровоплин – зниження діастолічного компоненту, співвідношення амплітуди систоли до діастоли, становить більше 3. B. Термінальний кровоплин (свідчить про високу вірогідність антенатальної загибелі плода): Ø Нульовий – кровоплин у фазі діастоли припиняється (на доплерограмі відсутній діастолічний компонент); Ø Негативний (реверсний, зворотний) – кровоплин у фазі діастоли набуває зворотньоо напрямку (на доплерограмі діастолічний компонент нижче ізолінії).
Діагностичні критерії. o Нормальний кровоплин – високий діастолічний компонент на доплерограмі по відношенню до ізолінії, співвідношення амплітуди систоли до діастоли, становить не більше 3. o Патологічний кровоплин: кровоплин A. Сповільнений кровоплин – зниження діастолічного компоненту, співвідношення амплітуди систоли до діастоли, становить більше 3. B. Термінальний кровоплин (свідчить про високу вірогідність антенатальної загибелі плода): Ø Нульовий – кровоплин у фазі діастоли припиняється (на доплерограмі відсутній діастолічний компонент); Ø Негативний (реверсний, зворотний) – кровоплин у фазі діастоли набуває зворотньоо напрямку (на доплерограмі діастолічний компонент нижче ізолінії).
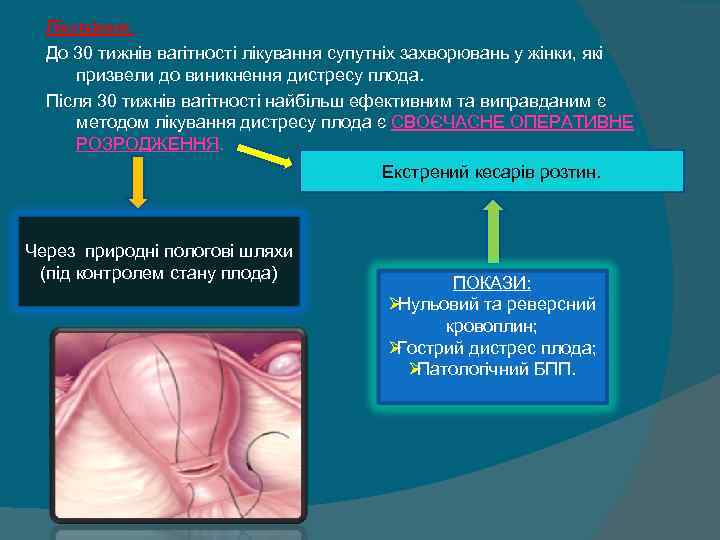
 Лікування: До 30 тижнів вагітності лікування супутніх захворювань у жінки, які призвели до виникнення дистресу плода. Після 30 тижнів вагітності найбільш ефективним та виправданим є методом лікування дистресу плода є СВОЄЧАСНЕ ОПЕРАТИВНЕ РОЗРОДЖЕННЯ. Екстрений кесарів розтин. Через природні пологові шляхи (під контролем стану плода) ПОКАЗИ: ØНульовий та реверсний кровоплин; ØГострий дистрес плода; ØПатологічний БПП.
Лікування: До 30 тижнів вагітності лікування супутніх захворювань у жінки, які призвели до виникнення дистресу плода. Після 30 тижнів вагітності найбільш ефективним та виправданим є методом лікування дистресу плода є СВОЄЧАСНЕ ОПЕРАТИВНЕ РОЗРОДЖЕННЯ. Екстрений кесарів розтин. Через природні пологові шляхи (під контролем стану плода) ПОКАЗИ: ØНульовий та реверсний кровоплин; ØГострий дистрес плода; ØПатологічний БПП.
 Профілактика: 1. Виявлення факторів ризику ЗРП та проведення динамічного контролю за пацієнтами цієї групи; 2. Дотримання режиму дня та раціональне харчування; 3. Відмова від шкідливих звичок.
Профілактика: 1. Виявлення факторів ризику ЗРП та проведення динамічного контролю за пацієнтами цієї групи; 2. Дотримання режиму дня та раціональне харчування; 3. Відмова від шкідливих звичок.
 © SHEVCHUK-PRODUCT, 2009. SHEVCHUK-PRODUCT,
© SHEVCHUK-PRODUCT, 2009. SHEVCHUK-PRODUCT,

