МАСТЕРКЛАС_ Атеросклероз_-422183747.ppt
- Количество слайдов: 122
 Міністерство охорони здоровя України ДВНЗ “ Івано-Франківський національний медичний університет” Майстер клас - 3 ВІД ДИСЛІПІДЕМІЇ ДО АТЕРОТРОМБОЗУ Заслужений діяч науки і техніки України, завідувач кафедри внутрішньої меицини № 2, доктор медичних наук, професор СЕРЕДЮК Нестор Миколайович
Міністерство охорони здоровя України ДВНЗ “ Івано-Франківський національний медичний університет” Майстер клас - 3 ВІД ДИСЛІПІДЕМІЇ ДО АТЕРОТРОМБОЗУ Заслужений діяч науки і техніки України, завідувач кафедри внутрішньої меицини № 2, доктор медичних наук, професор СЕРЕДЮК Нестор Миколайович
 Джерела. ДИСЛІПІДЕМІЇ: ДІАГНОСТИКА, ПРОФІЛАКТИКА ТА ЛІКУВАННЯ Методичні рекомендації. Асоціації кардіологів України, Київ 2012 Робоча група з проблем атеросклерозу та хронічних форм ІХС: Лутай М. І. (Київ) – модератор, Мітченко О. І. (Київ), Волков В. І. (Харків), Коваль О. А. (Дніпропетровськ), Рішко М. М. (Ужгород), Маньковський Б. М. (Київ), Середюк Н. М. (Івано-Франківськ), Фуркало М. К. (Київ), Целуйко В. Й. (Харків), Смирнова І. П. (Київ)
Джерела. ДИСЛІПІДЕМІЇ: ДІАГНОСТИКА, ПРОФІЛАКТИКА ТА ЛІКУВАННЯ Методичні рекомендації. Асоціації кардіологів України, Київ 2012 Робоча група з проблем атеросклерозу та хронічних форм ІХС: Лутай М. І. (Київ) – модератор, Мітченко О. І. (Київ), Волков В. І. (Харків), Коваль О. А. (Дніпропетровськ), Рішко М. М. (Ужгород), Маньковський Б. М. (Київ), Середюк Н. М. (Івано-Франківськ), Фуркало М. К. (Київ), Целуйко В. Й. (Харків), Смирнова І. П. (Київ)
 Що означає термін «дисліпідемія» ? А. Нологічна форма В. Порушення функції та/або складу ліпідів і ліпопротеїнів крові С. Наслідок пошкодження ендотелію судин вірусами D. Варіант атеросклерозу Е. Причина атеротромбозу
Що означає термін «дисліпідемія» ? А. Нологічна форма В. Порушення функції та/або складу ліпідів і ліпопротеїнів крові С. Наслідок пошкодження ендотелію судин вірусами D. Варіант атеросклерозу Е. Причина атеротромбозу
 Визначення дисліпідемій Дисліпідеміями слід вважати порушення функції та/або складу ліпідів та ліпопротеїнів крові, що можуть бути наслідком багатьох причин та здатні самостійно, або у взаємодії з іншими факторами ризику спричиняти маніфестацію атеросклеротичного процесу. Насамперед слід враховувати підвищення загального холестерину (ХС) та холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ), тому що саме з цими зрушеннями пов’язане зростання серцево-судинного ризику (ССР). Їх корекція можлива за рахунок модифікації стилю життя і застосування терапії.
Визначення дисліпідемій Дисліпідеміями слід вважати порушення функції та/або складу ліпідів та ліпопротеїнів крові, що можуть бути наслідком багатьох причин та здатні самостійно, або у взаємодії з іншими факторами ризику спричиняти маніфестацію атеросклеротичного процесу. Насамперед слід враховувати підвищення загального холестерину (ХС) та холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ), тому що саме з цими зрушеннями пов’язане зростання серцево-судинного ризику (ССР). Їх корекція можлива за рахунок модифікації стилю життя і застосування терапії.
 Що означає термін «атерогенна ліпідна тріада» ? А. Зростання рівнів ліпопротеїнів дуже низької щільності (триацилгліцеринів), ліпопротеїнів низької щільності (β-холестерину), зменшення ліпопротеїнів високої щільності (α-холестерину) В. ↑β-ліпопротеїнів + ↑ЛПВЩ+ ↑ТГ С. ↑ ЛПНЩ+↓ЛПВЩ+↓ТГ D. ↑ загального холестерину+ ↑ТГ+ ↑ЛПВЩ
Що означає термін «атерогенна ліпідна тріада» ? А. Зростання рівнів ліпопротеїнів дуже низької щільності (триацилгліцеринів), ліпопротеїнів низької щільності (β-холестерину), зменшення ліпопротеїнів високої щільності (α-холестерину) В. ↑β-ліпопротеїнів + ↑ЛПВЩ+ ↑ТГ С. ↑ ЛПНЩ+↓ЛПВЩ+↓ТГ D. ↑ загального холестерину+ ↑ТГ+ ↑ЛПВЩ
 Поряд із цими порушеннями найбільше значення має так звана атерогенна ліпідна тріада, що характеризується зростанням тріада ліпопротеїнів дуже низької щільності (ЛПДНЩ) та пов’язаним з цим підвищенням рівня тригліцеридів (ТГ) і рівня «маленьких щільних часточок» ХС ЛПНЩ та зменшенням рівня холестерину ліпопротеїнів високої щільності (ХС ЛПВЩ).
Поряд із цими порушеннями найбільше значення має так звана атерогенна ліпідна тріада, що характеризується зростанням тріада ліпопротеїнів дуже низької щільності (ЛПДНЩ) та пов’язаним з цим підвищенням рівня тригліцеридів (ТГ) і рівня «маленьких щільних часточок» ХС ЛПНЩ та зменшенням рівня холестерину ліпопротеїнів високої щільності (ХС ЛПВЩ).
 Вкажіть відомих Вам вчених/вченого, що доклали/доклав найбіліьше зусиль щодо вивчення атеросклерозу A. D. Fredrikson B. M. Browm, J. Goldstein C. E. Braunwald D. K. Fox E. M. Ferrari
Вкажіть відомих Вам вчених/вченого, що доклали/доклав найбіліьше зусиль щодо вивчення атеросклерозу A. D. Fredrikson B. M. Browm, J. Goldstein C. E. Braunwald D. K. Fox E. M. Ferrari
 Хто з українських кардіологів найбільш предметно займається дисліпідеміями A. В. М. Коваленко B. Ю. М. Сіренко C. Л. Г. Воронков D. О. С. Сичов E. М. І. Лутай і О. І. Мітченко
Хто з українських кардіологів найбільш предметно займається дисліпідеміями A. В. М. Коваленко B. Ю. М. Сіренко C. Л. Г. Воронков D. О. С. Сичов E. М. І. Лутай і О. І. Мітченко
 Використання шкали SCORE для оцінки серцево-судинного ризику в пацієнтів без раніше встановленого діагнозу ССЗ. Необхідні параметри: стать, вік, статус куріння (так/ні), АТ, загальний холестерин (ммоль/л). Знайдіть клітинку, найбільш близьку до віку пацієнта, рівня холестерину і АТ, беручи до уваги, що ризик буде вищим у разі наближення пацієнта до наступної категорії за віком, рівнем холестерину і АТ. Перевірте дані. Установіть абсолютний ризик смертності протягом 10 років від ССЗ.
Використання шкали SCORE для оцінки серцево-судинного ризику в пацієнтів без раніше встановленого діагнозу ССЗ. Необхідні параметри: стать, вік, статус куріння (так/ні), АТ, загальний холестерин (ммоль/л). Знайдіть клітинку, найбільш близьку до віку пацієнта, рівня холестерину і АТ, беручи до уваги, що ризик буде вищим у разі наближення пацієнта до наступної категорії за віком, рівнем холестерину і АТ. Перевірте дані. Установіть абсолютний ризик смертності протягом 10 років від ССЗ.
 Дуже високий ризик. Особи з наявністю таких захворювань і станів: документоване за допомогою інвазивних або неінвазивних методів дослідження (коронарографія, стрес-ехокардіографія, магнітно-резонансна томографія, каротині бляшки при ультразвуковому дослідженні) ССЗ, перенесений інфаркт міокарда, гострий коронарний синдром, коронарна реваскуляризація (черезшкірне коронарне втручання або аортокоронарне шунтування) та інші артеріальні реваскуляризуючі процедури, ішемічний інсульт, захворювання периферичних артерій; цукровий діабет(1 -го або 2 -го типу), з наявністю одного або більше факторів ризику серцево-судинних захворювань або наявністю ознак ураження органів мішеней (таких як мікроальбумінурія 30300 мг/добу); тяжкі хронічні захворювання нирок (розрахована швидкість клубочкової фільтрації <30 мл/хв/1, 73 м 2); ризик за SCORE≥ 10%. Високий ризик: значна вираженість одного з факторів ризику, таких як спадкова дисліпідемія або тяжка гіпертензія; цукровий діабет (1 -го або 2 -го типу) без наявності факторів ризику серцево-судинних захворювань або ознак ураження органів-мішеней; хронічні захворювання нирок середньої тяжкості (розрахована швидкість клубочкової фільтрації 3059 мл/мин/1, 73 м 2); ризик за SCORE ≥ 5 і < 10% при оцінці вірогідності фатальних серцево-судинних подій протягому 10 років. Помірний ризик: ризик за SCORE ≥ 1 і <5 % при оцінці вірогідності фатальних серецево-судинних подій протягому 10 років. Велика кількість осіб середнього віку відносяться до цієї категорії. Низький ризик: ризик за SCORE <1% і відсутність чинників, що сприяють переходу цих осіб в групу помірного ризику.
Дуже високий ризик. Особи з наявністю таких захворювань і станів: документоване за допомогою інвазивних або неінвазивних методів дослідження (коронарографія, стрес-ехокардіографія, магнітно-резонансна томографія, каротині бляшки при ультразвуковому дослідженні) ССЗ, перенесений інфаркт міокарда, гострий коронарний синдром, коронарна реваскуляризація (черезшкірне коронарне втручання або аортокоронарне шунтування) та інші артеріальні реваскуляризуючі процедури, ішемічний інсульт, захворювання периферичних артерій; цукровий діабет(1 -го або 2 -го типу), з наявністю одного або більше факторів ризику серцево-судинних захворювань або наявністю ознак ураження органів мішеней (таких як мікроальбумінурія 30300 мг/добу); тяжкі хронічні захворювання нирок (розрахована швидкість клубочкової фільтрації <30 мл/хв/1, 73 м 2); ризик за SCORE≥ 10%. Високий ризик: значна вираженість одного з факторів ризику, таких як спадкова дисліпідемія або тяжка гіпертензія; цукровий діабет (1 -го або 2 -го типу) без наявності факторів ризику серцево-судинних захворювань або ознак ураження органів-мішеней; хронічні захворювання нирок середньої тяжкості (розрахована швидкість клубочкової фільтрації 3059 мл/мин/1, 73 м 2); ризик за SCORE ≥ 5 і < 10% при оцінці вірогідності фатальних серцево-судинних подій протягому 10 років. Помірний ризик: ризик за SCORE ≥ 1 і <5 % при оцінці вірогідності фатальних серецево-судинних подій протягому 10 років. Велика кількість осіб середнього віку відносяться до цієї категорії. Низький ризик: ризик за SCORE <1% і відсутність чинників, що сприяють переходу цих осіб в групу помірного ризику.
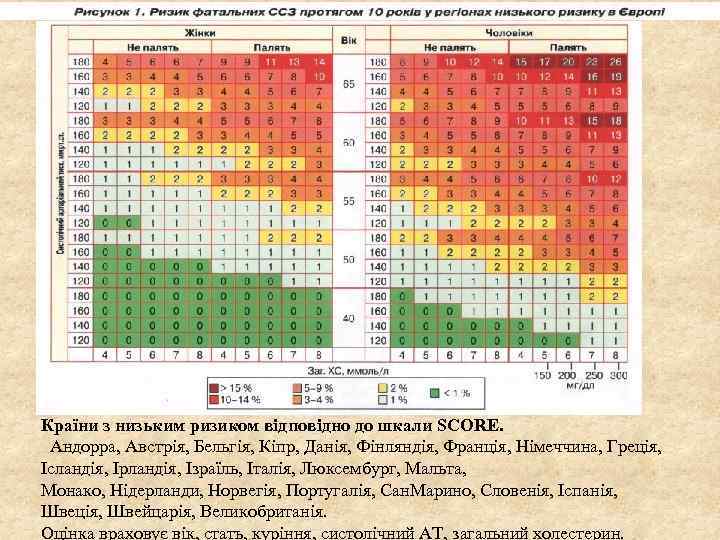 Країни з низьким ризиком відповідно до шкали SCORE. Андорра, Австрія, Бельгія, Кіпр, Данія, Фінляндія, Франція, Німеччина, Греція, Ісландія, Ірландія, Ізраїль, Італія, Люксембург, Мальта, Монако, Нідерланди, Норвегія, Португалія, Сан. Марино, Словенія, Іспанія, Швеція, Швейцарія, Великобританія. Оцінка враховує вік, стать, куріння, систолічний АТ, загальний холестерин.
Країни з низьким ризиком відповідно до шкали SCORE. Андорра, Австрія, Бельгія, Кіпр, Данія, Фінляндія, Франція, Німеччина, Греція, Ісландія, Ірландія, Ізраїль, Італія, Люксембург, Мальта, Монако, Нідерланди, Норвегія, Португалія, Сан. Марино, Словенія, Іспанія, Швеція, Швейцарія, Великобританія. Оцінка враховує вік, стать, куріння, систолічний АТ, загальний холестерин.
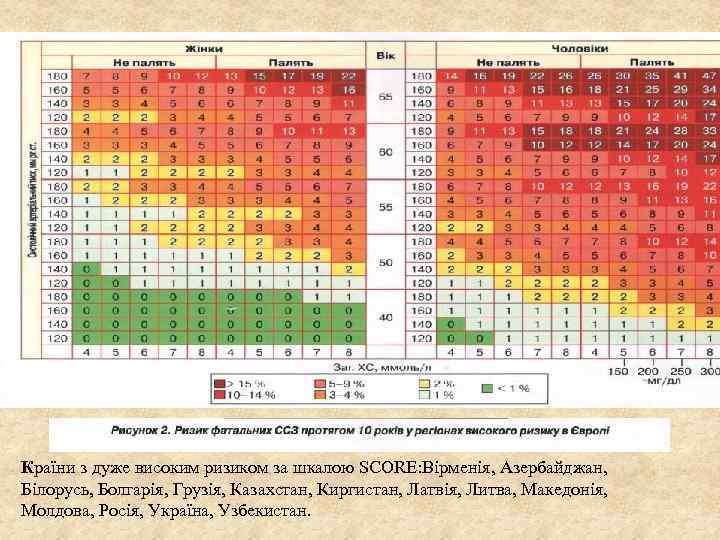 Країни з дуже високим ризиком за шкалою SCORE: Вірменія, Азербайджан, Білорусь, Болгарія, Грузія, Казахстан, Киргистан, Латвія, Литва, Македонія, Молдова, Росія, Україна, Узбекистан.
Країни з дуже високим ризиком за шкалою SCORE: Вірменія, Азербайджан, Білорусь, Болгарія, Грузія, Казахстан, Киргистан, Латвія, Литва, Македонія, Молдова, Росія, Україна, Узбекистан.

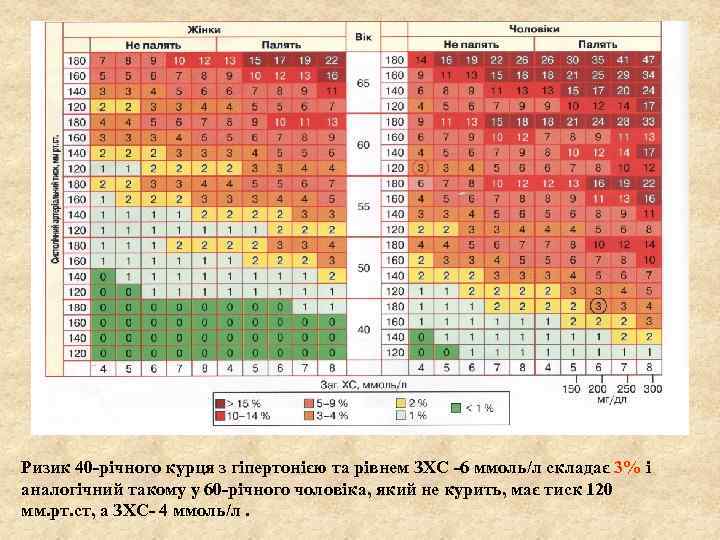 Ризик 40 -річного курця з гіпертонією та рівнем ЗХС -6 ммоль/л складає 3% і аналогічний такому у 60 -річного чоловіка, який не курить, має тиск 120 мм. рт. ст, а ЗХС- 4 ммоль/л.
Ризик 40 -річного курця з гіпертонією та рівнем ЗХС -6 ммоль/л складає 3% і аналогічний такому у 60 -річного чоловіка, який не курить, має тиск 120 мм. рт. ст, а ЗХС- 4 ммоль/л.
 Щоб обчислити загальний серцево-судинний ризик (фатальних/нефатальних) серцево-судинних захворювань, отриманий за таблицею SCORE результат треба: А. Взяти до уваги результат без будь-яких подальших дій В. Помножити на 2 у чоловіків і на 3 у жінок С. Помножити на 3 у чоловіків і на 4 у жінок D. Помножити на 3 у чоловіків і на 3 у жінок
Щоб обчислити загальний серцево-судинний ризик (фатальних/нефатальних) серцево-судинних захворювань, отриманий за таблицею SCORE результат треба: А. Взяти до уваги результат без будь-яких подальших дій В. Помножити на 2 у чоловіків і на 3 у жінок С. Помножити на 3 у чоловіків і на 4 у жінок D. Помножити на 3 у чоловіків і на 3 у жінок
 1. 10 -річний ризик фатальних ССЗ в європейських регіонах високого ризику з урахуванням статі, віку, систолічного артеріального тиску, рівня загального ХС і паління. Щоб обчислити загальний серцево-судинний ризик (фатальних + нефатальних) серцево-судинних захворювань, результат треба помножити на 3 у чоловіків та на 4 – у жінок. Примітка: діаграма використовується лише для пацієнтів без явних серцево-судинних захворювань, цукрового діабету, хронічних захворювань нирок або значного підвищення рівня тільки одного фактора ризику.
1. 10 -річний ризик фатальних ССЗ в європейських регіонах високого ризику з урахуванням статі, віку, систолічного артеріального тиску, рівня загального ХС і паління. Щоб обчислити загальний серцево-судинний ризик (фатальних + нефатальних) серцево-судинних захворювань, результат треба помножити на 3 у чоловіків та на 4 – у жінок. Примітка: діаграма використовується лише для пацієнтів без явних серцево-судинних захворювань, цукрового діабету, хронічних захворювань нирок або значного підвищення рівня тільки одного фактора ризику.
 Які доповнення внесені в спільних рекомендаціях ЄТК та ЄТА в 2011 році при визначені індивідуального серцево-судинного ризику за таблицею SCORE у осіб: -соціально незахищених, з малорухомим способом життя, за наявності абдомінального ожиріння, ЦД? А. Запропоновані чотири варіанти таблиці SCORE в залежності від рівня ХС ЛПВЩ В. Запропоновані чотири варіанти таблиці SCORE в залежності від рівня ХС ЛПНЩ С. Запропоновані чотири варіанти таблиці SCORE в залежності від рівня ХС ЛПДНЩ
Які доповнення внесені в спільних рекомендаціях ЄТК та ЄТА в 2011 році при визначені індивідуального серцево-судинного ризику за таблицею SCORE у осіб: -соціально незахищених, з малорухомим способом життя, за наявності абдомінального ожиріння, ЦД? А. Запропоновані чотири варіанти таблиці SCORE в залежності від рівня ХС ЛПВЩ В. Запропоновані чотири варіанти таблиці SCORE в залежності від рівня ХС ЛПНЩ С. Запропоновані чотири варіанти таблиці SCORE в залежності від рівня ХС ЛПДНЩ
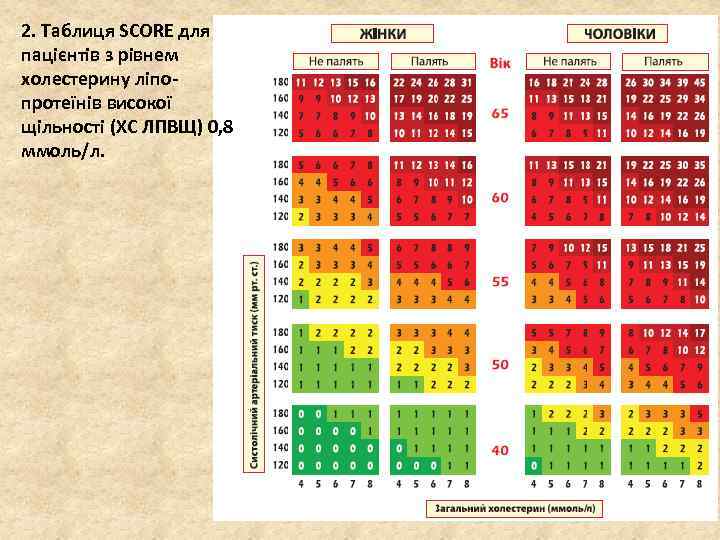 2. Таблиця SCORE для пацієнтів з рівнем холестерину ліпопротеїнів високої щільності (ХС ЛПВЩ) 0, 8 ммоль/л.
2. Таблиця SCORE для пацієнтів з рівнем холестерину ліпопротеїнів високої щільності (ХС ЛПВЩ) 0, 8 ммоль/л.
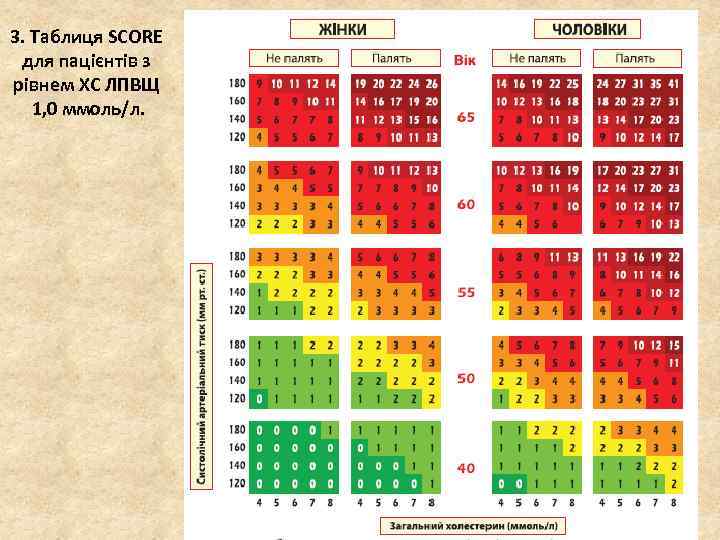 3. Таблиця SCORE для пацієнтів з рівнем ХС ЛПВЩ 1, 0 ммоль/л.
3. Таблиця SCORE для пацієнтів з рівнем ХС ЛПВЩ 1, 0 ммоль/л.
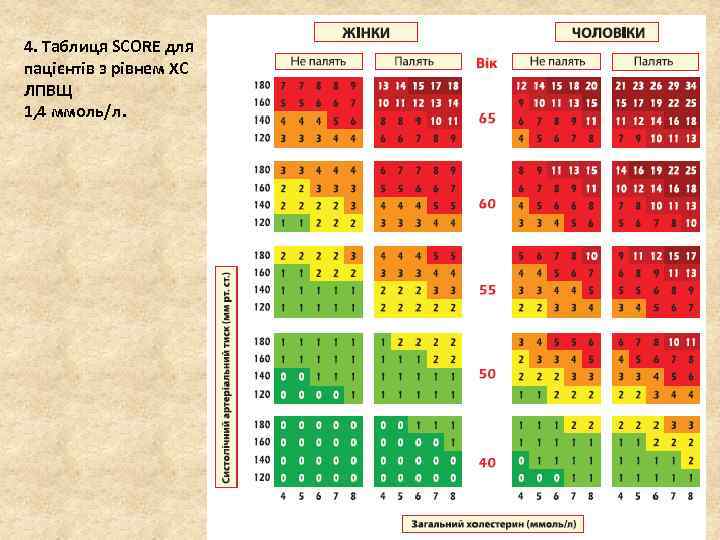 4. Таблиця SCORE для пацієнтів з рівнем ХС ЛПВЩ 1, 4 ммоль/л.
4. Таблиця SCORE для пацієнтів з рівнем ХС ЛПВЩ 1, 4 ммоль/л.
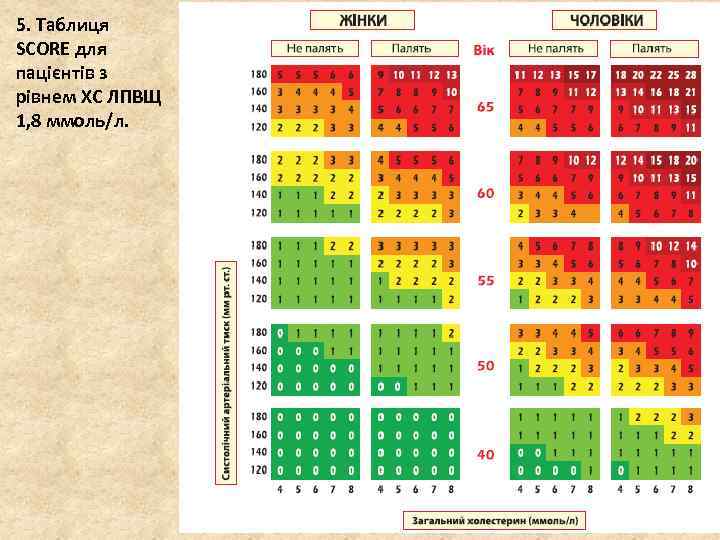 5. Таблиця SCORE для пацієнтів з рівнем ХС ЛПВЩ 1, 8 ммоль/л.
5. Таблиця SCORE для пацієнтів з рівнем ХС ЛПВЩ 1, 8 ммоль/л.
 Що означає термін « високий рівень загального серцево-судинного ризику» ? А. Значне підвищення тільки одного фактора ризику ( ЗХС > 8 ммоль/л, ХСЛПНЩ >6 ммоль/л) , АТ> 180/100 мм. рт. ст. , сімейні дисліпідемії, індекс SCORE ≥ 5% але менше <10% В. Текст той же, але індекс SCORE >10% С. Текст той же, але індекс SCORE <5%
Що означає термін « високий рівень загального серцево-судинного ризику» ? А. Значне підвищення тільки одного фактора ризику ( ЗХС > 8 ммоль/л, ХСЛПНЩ >6 ммоль/л) , АТ> 180/100 мм. рт. ст. , сімейні дисліпідемії, індекс SCORE ≥ 5% але менше <10% В. Текст той же, але індекс SCORE >10% С. Текст той же, але індекс SCORE <5%
 Високий ризик встановлюється у пацієнтів що мають: – значне підвищення тільки одного фактора ризику (загальний ХС >8 ммоль/л (320 мг/дл); ХС ЛПНЩ >6 ммоль/л (240 мг/дл); АТ >180/110 мм рт. ст. ), сімейні дисліпідемії, важку артеріальну гіпертензію; – розрахований за допомогою таблиць на 10 років ризик SCORE більше чи дорівнює 5 % та менше 10 % (5 % ≤ SCORE <10 %).
Високий ризик встановлюється у пацієнтів що мають: – значне підвищення тільки одного фактора ризику (загальний ХС >8 ммоль/л (320 мг/дл); ХС ЛПНЩ >6 ммоль/л (240 мг/дл); АТ >180/110 мм рт. ст. ), сімейні дисліпідемії, важку артеріальну гіпертензію; – розрахований за допомогою таблиць на 10 років ризик SCORE більше чи дорівнює 5 % та менше 10 % (5 % ≤ SCORE <10 %).
 Що означає «дуже високий рівень загального серцево-судинного ризику» ? А. Наявність верифікованого ССЗ, ЦД 2 або 1 типів з МА, ↓ШКФ ≤ 60 мл/хв/1, 73 м 2, індекс SCORE >10% В. Відсутність верифікованого ССЗ, ЦД, ↓ШКФ ≤ 60 мл/хв/1, 73 м 2, індекс SCORE >10% С. Значне підвищення тільки одного фактора ризику, сімейної дисліпідемії, АГ
Що означає «дуже високий рівень загального серцево-судинного ризику» ? А. Наявність верифікованого ССЗ, ЦД 2 або 1 типів з МА, ↓ШКФ ≤ 60 мл/хв/1, 73 м 2, індекс SCORE >10% В. Відсутність верифікованого ССЗ, ЦД, ↓ШКФ ≤ 60 мл/хв/1, 73 м 2, індекс SCORE >10% С. Значне підвищення тільки одного фактора ризику, сімейної дисліпідемії, АГ
 Дуже високий ризик встановлюється у пацієнтів, що мають: – документовані серцево-судинні захворювання за даними інвазивного або неінвазивного тестування (наприклад, коронарної ангіографії, ЯМР, реєстрації атеросклеротичної бляшки за даними УЗД загальних сонних артерій), інфаркт міокарда в анамнезі, наявність коронарної реваскуляризації [черезшкірне коронарне втручання (ЧКВ), аортокоронарне шунтування (АКШ)] та інші артеріальні реваскуляризації, ішемічний інсульт, захворювання периферичних артерій; – ЦД 2 -го типу, ЦД 1 -го типу з наявністю ушкодження органумішені (наприклад, мікроальбумінурія); – помірне та важке ХЗН (швидкість клубочкової фільтрації (ШКФ) <60 мл/хв/1, 73 м 2); – розрахований за допомогою таблиць на 10 років ризик SCORE ≥ 10%.
Дуже високий ризик встановлюється у пацієнтів, що мають: – документовані серцево-судинні захворювання за даними інвазивного або неінвазивного тестування (наприклад, коронарної ангіографії, ЯМР, реєстрації атеросклеротичної бляшки за даними УЗД загальних сонних артерій), інфаркт міокарда в анамнезі, наявність коронарної реваскуляризації [черезшкірне коронарне втручання (ЧКВ), аортокоронарне шунтування (АКШ)] та інші артеріальні реваскуляризації, ішемічний інсульт, захворювання периферичних артерій; – ЦД 2 -го типу, ЦД 1 -го типу з наявністю ушкодження органумішені (наприклад, мікроальбумінурія); – помірне та важке ХЗН (швидкість клубочкової фільтрації (ШКФ) <60 мл/хв/1, 73 м 2); – розрахований за допомогою таблиць на 10 років ризик SCORE ≥ 10%.
 Що означає термін « помірний рівень загального серцево-судинного ризику» ? А. Значне підвищення тільки одного фактора ризику, а індекс SCORE < 10% але >5% В. Індекс SCORE ≥ 1% але <5% С. Індекс SCORE <1%
Що означає термін « помірний рівень загального серцево-судинного ризику» ? А. Значне підвищення тільки одного фактора ризику, а індекс SCORE < 10% але >5% В. Індекс SCORE ≥ 1% але <5% С. Індекс SCORE <1%
 ПОМІРНИЙ РИЗИК встановлюється у пацієнтів, які мають розрахований за допомогою таблиць на 10 років ризик SCORE більше чи дорівнює 1 % та менше 5 % (1 % ≤ SCORE <5 %). Багато осіб середнього віку належать до цієї категорії ризику. Цей ризик у подальшому змінюється з урахуванням раннього виникнення ССЗ в сімейному анамнезі, абдомінального ожиріння, фізичної активності, рівнів ХС ЛПВЩ, ТГ, С-реактивного білка (СРБ), ліпопротеїну(а), фібриногену, гомоцистеїну, аполіпопротеїну В і соціального класу. НИЗЬКИЙ РИЗИК встановлюється у пацієнтів, які мають розрахований на 10 років ризик SCORE менше 1 % (SCORE <1 %). У подальшому стратегія втручання визначається згідно з таблицею 3 залежно від загального ССР та рівнів ХС ЛПНЩ.
ПОМІРНИЙ РИЗИК встановлюється у пацієнтів, які мають розрахований за допомогою таблиць на 10 років ризик SCORE більше чи дорівнює 1 % та менше 5 % (1 % ≤ SCORE <5 %). Багато осіб середнього віку належать до цієї категорії ризику. Цей ризик у подальшому змінюється з урахуванням раннього виникнення ССЗ в сімейному анамнезі, абдомінального ожиріння, фізичної активності, рівнів ХС ЛПВЩ, ТГ, С-реактивного білка (СРБ), ліпопротеїну(а), фібриногену, гомоцистеїну, аполіпопротеїну В і соціального класу. НИЗЬКИЙ РИЗИК встановлюється у пацієнтів, які мають розрахований на 10 років ризик SCORE менше 1 % (SCORE <1 %). У подальшому стратегія втручання визначається згідно з таблицею 3 залежно від загального ССР та рівнів ХС ЛПНЩ.
 У вчительки середньої школи 49 років рівень ХС ЛПНЩ становить5 ммоль/л, а індекс SCORE =8%. Вкажіть клас/рівень доказовості і Ваші рекомендації А. Не потребує втручання В. зміна способу життя С. Зміна способу життя, застосувати D. Зміна способу життя і негайне застосування ліків
У вчительки середньої школи 49 років рівень ХС ЛПНЩ становить5 ммоль/л, а індекс SCORE =8%. Вкажіть клас/рівень доказовості і Ваші рекомендації А. Не потребує втручання В. зміна способу життя С. Зміна способу життя, застосувати D. Зміна способу життя і негайне застосування ліків
 • Встановіть клас (І, ІІА, ІІВ, ІІІ) і рівень доказовості (А, В, С) та дайте рекомендації хворій П. , 55 років, учительці: ЗХС- 8, 0 ммоль/л, ХС ЛПНЩ- 5, 7 ммоль/л.
• Встановіть клас (І, ІІА, ІІВ, ІІІ) і рівень доказовості (А, В, С) та дайте рекомендації хворій П. , 55 років, учительці: ЗХС- 8, 0 ммоль/л, ХС ЛПНЩ- 5, 7 ммоль/л.
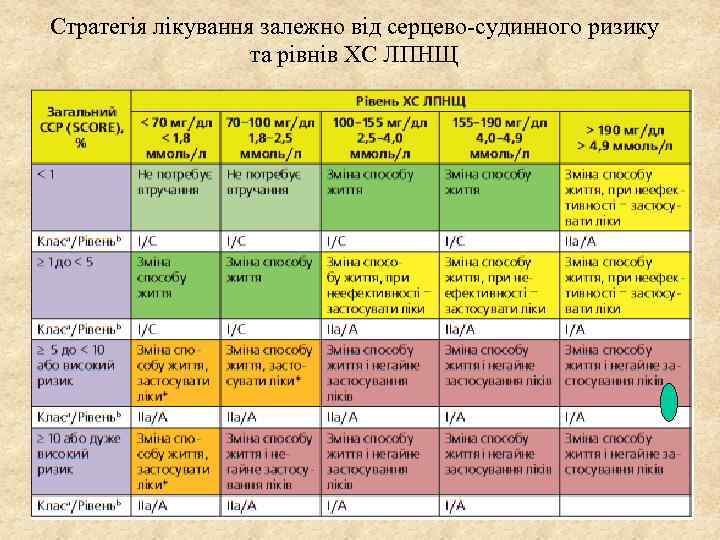 Стратегія лікування залежно від серцево-судинного ризику та рівнів ХС ЛПНЩ
Стратегія лікування залежно від серцево-судинного ризику та рівнів ХС ЛПНЩ
 Для чого застосовують формулу Friedewaid ЗХС-ХСЛПВЩ (0, 45 х ТГ) А. Для визначення ЛП ДНЩ В. Для визначення ЛПНЩ С. Для визначення проміжних ліпопротеїнів
Для чого застосовують формулу Friedewaid ЗХС-ХСЛПВЩ (0, 45 х ТГ) А. Для визначення ЛП ДНЩ В. Для визначення ЛПНЩ С. Для визначення проміжних ліпопротеїнів
 Вкажіть, визначення якого ліпопротеїна відноситься до Класу І з рівнем доказовості А, як цільового показника в профілактиці серцевосудинних захворювань? А. Дослідження загального холестерину В. Дослідження холестерину ЛПНЩ С. Дослідження холестерину ЛПВЩ D. Дослідження співвідношення ХС ЛПНЩ/ХСЛПВЩ
Вкажіть, визначення якого ліпопротеїна відноситься до Класу І з рівнем доказовості А, як цільового показника в профілактиці серцевосудинних захворювань? А. Дослідження загального холестерину В. Дослідження холестерину ЛПНЩ С. Дослідження холестерину ЛПВЩ D. Дослідження співвідношення ХС ЛПНЩ/ХСЛПВЩ
 Факториризику. Атеросклероз Усьому світу відоме Фремінгемське дослідження, почате у США в 1947 році у невеликому містечку Фремінгемі, яке триває й досі, дозволили виділити найбільш значимимі наступні фактори ризику: • гіперліпідемія (підвищення вмісту в крові рівня загального холестерину і триацилгліцеринів), • артеріальна гіпертензія, • паління, • цукровий діабет, • ожиріння. Доведено, що корекція цих, так званих модифікованих факторів ризику знижує ймовірність розвитку атеросклерозу.
Факториризику. Атеросклероз Усьому світу відоме Фремінгемське дослідження, почате у США в 1947 році у невеликому містечку Фремінгемі, яке триває й досі, дозволили виділити найбільш значимимі наступні фактори ризику: • гіперліпідемія (підвищення вмісту в крові рівня загального холестерину і триацилгліцеринів), • артеріальна гіпертензія, • паління, • цукровий діабет, • ожиріння. Доведено, що корекція цих, так званих модифікованих факторів ризику знижує ймовірність розвитку атеросклерозу.
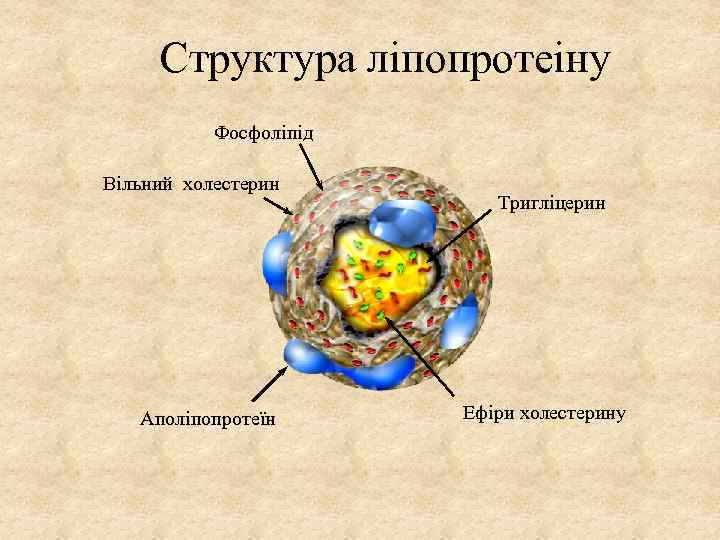 Структура ліпопротеіну Фосфоліпід Вільний холестерин Аполіпопротеїн Тригліцерин Ефіри холестерину
Структура ліпопротеіну Фосфоліпід Вільний холестерин Аполіпопротеїн Тригліцерин Ефіри холестерину
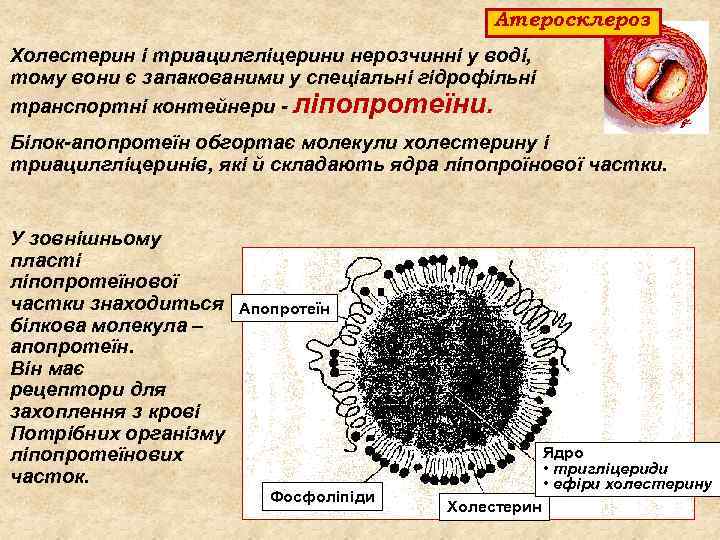 Атеросклероз Холестерин і триацилгліцерини нерозчинні у воді, тому вони є запакованими у спеціальні гідрофільні транспортні контейнери - ліпопротеїни. Білок-апопротеїн обгортає молекули холестерину і триацилгліцеринів, які й складають ядра ліпопроїнової частки. У зовнішньому пласті ліпопротеїнової частки знаходиться білкова молекула – апопротеїн. Він має рецептори для захоплення з крові Потрібних організму ліпопротеїнових часток. Апопротеїн Фосфоліпіди Ядро • тригліцериди • ефіри холестерину Холестерин
Атеросклероз Холестерин і триацилгліцерини нерозчинні у воді, тому вони є запакованими у спеціальні гідрофільні транспортні контейнери - ліпопротеїни. Білок-апопротеїн обгортає молекули холестерину і триацилгліцеринів, які й складають ядра ліпопроїнової частки. У зовнішньому пласті ліпопротеїнової частки знаходиться білкова молекула – апопротеїн. Він має рецептори для захоплення з крові Потрібних організму ліпопротеїнових часток. Апопротеїн Фосфоліпіди Ядро • тригліцериди • ефіри холестерину Холестерин
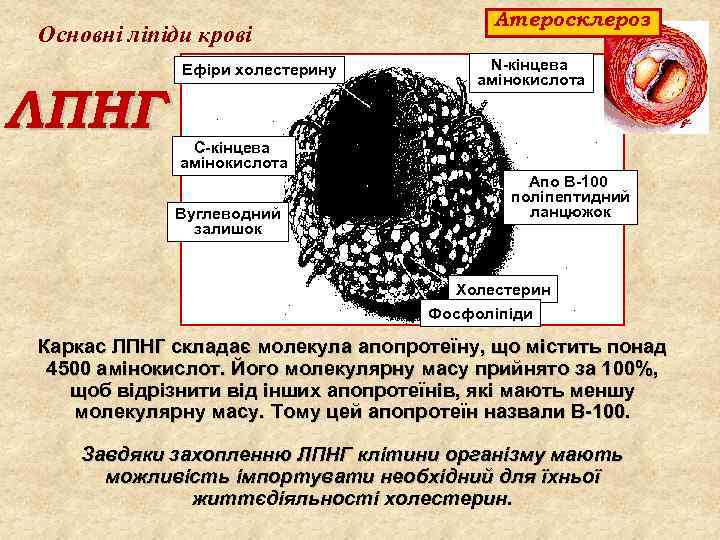 Основні ліпіди крові ЛПНГ Ефіри холестерину Атеросклероз N кінцева амінокислота С кінцева амінокислота Вуглеводний залишок Апо В 100 поліпептидний ланцюжок Холестерин Фосфоліпіди Каркас ЛПНГ складає молекула апопротеїну, що містить понад 4500 амінокислот. Його молекулярну масу прийнято за 100%, щоб відрізнити від інших апопротеїнів, які мають меншу молекулярну масу. Тому цей апопротеїн назвали В 100. Завдяки захопленню ЛПНГ клітини організму мають можливість імпортувати необхідний для їхньої життєдіяльності холестерин.
Основні ліпіди крові ЛПНГ Ефіри холестерину Атеросклероз N кінцева амінокислота С кінцева амінокислота Вуглеводний залишок Апо В 100 поліпептидний ланцюжок Холестерин Фосфоліпіди Каркас ЛПНГ складає молекула апопротеїну, що містить понад 4500 амінокислот. Його молекулярну масу прийнято за 100%, щоб відрізнити від інших апопротеїнів, які мають меншу молекулярну масу. Тому цей апопротеїн назвали В 100. Завдяки захопленню ЛПНГ клітини організму мають можливість імпортувати необхідний для їхньої життєдіяльності холестерин.
 Вкажіть найбільшу атерогенну форму ліпопротеїну A. Хіломікрони (ХМ) B. Ліпопротеїни дуже низької щільності (ЛПДНЩ) C. Ліпопротеїни низької щільності (ЛПНЩ) D. Ліпопротеїни проміжної щільності (ЛППЩ) E. Ліпопротеїни високої щільності (ЛПВЩ)
Вкажіть найбільшу атерогенну форму ліпопротеїну A. Хіломікрони (ХМ) B. Ліпопротеїни дуже низької щільності (ЛПДНЩ) C. Ліпопротеїни низької щільності (ЛПНЩ) D. Ліпопротеїни проміжної щільності (ЛППЩ) E. Ліпопротеїни високої щільності (ЛПВЩ)
 Основні класи ліпопротеїнів А І, А ІІ В 100 Ліпіди ядра Ефіри холестерину Ендогенні триацил глі церини Екзогенні триацил гліцерини Відносний розмір, нм 10 22 43 500 Апопротеїни В 100 В 48, А ІІ ХМ та ЛПДНГ – транспортні заслби для перенесення до тканин ТГ, а ЛПНГ-для перенесення холестерину до тканин, ЛПВГ- відповідають за зворотний транспорт холестерину (із тканин). Фракція ЛПВГ є більш активна за зворотній транспорт холестерину з тканин організму
Основні класи ліпопротеїнів А І, А ІІ В 100 Ліпіди ядра Ефіри холестерину Ендогенні триацил глі церини Екзогенні триацил гліцерини Відносний розмір, нм 10 22 43 500 Апопротеїни В 100 В 48, А ІІ ХМ та ЛПДНГ – транспортні заслби для перенесення до тканин ТГ, а ЛПНГ-для перенесення холестерину до тканин, ЛПВГ- відповідають за зворотний транспорт холестерину (із тканин). Фракція ЛПВГ є більш активна за зворотній транспорт холестерину з тканин організму
 Для чого застосовують формулу Friedewaid ЗХС-ХСЛПВЩ – ТГ/5 А. Для визначення ЛП ДНЩ В. Для визначення ЛПНЩ С. Для визначення проміжних ліпопротеїнів
Для чого застосовують формулу Friedewaid ЗХС-ХСЛПВЩ – ТГ/5 А. Для визначення ЛП ДНЩ В. Для визначення ЛПНЩ С. Для визначення проміжних ліпопротеїнів
 Яким має бути цільовий рівень ЛПНЩ у осіб з дуже високим ризиком (є ССЗ або ЦД, а індекс SCORE >10% ) А. Менше 5 ммоль/л В. Менше 3 ммоль/л С. Менше 1, 8 ммоль/л
Яким має бути цільовий рівень ЛПНЩ у осіб з дуже високим ризиком (є ССЗ або ЦД, а індекс SCORE >10% ) А. Менше 5 ммоль/л В. Менше 3 ммоль/л С. Менше 1, 8 ммоль/л
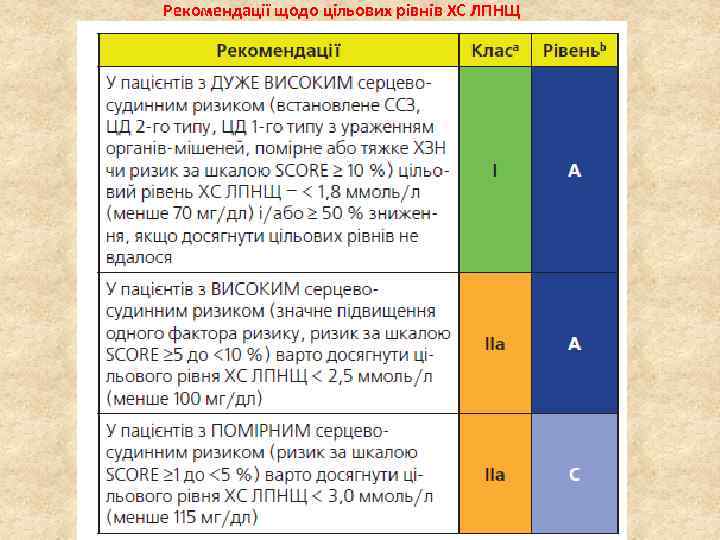 Рекомендації щодо цільових рівнів ХС ЛПНЩ
Рекомендації щодо цільових рівнів ХС ЛПНЩ
 Вкажіть, визначення якого ліпопротеїна відноситься до Класу І з рівнем доказовості А, як цільового показника в профілактиці серцевосудинних захворювань? А. Дослідження загального холестерину В. Дослідження холестерину ЛПНЩ С. Дослідження холестерину ЛПВЩ D. Дослідження співвідношення ХС ЛПНЩ/ХСЛПВЩ
Вкажіть, визначення якого ліпопротеїна відноситься до Класу І з рівнем доказовості А, як цільового показника в профілактиці серцевосудинних захворювань? А. Дослідження загального холестерину В. Дослідження холестерину ЛПНЩ С. Дослідження холестерину ЛПВЩ D. Дослідження співвідношення ХС ЛПНЩ/ХСЛПВЩ
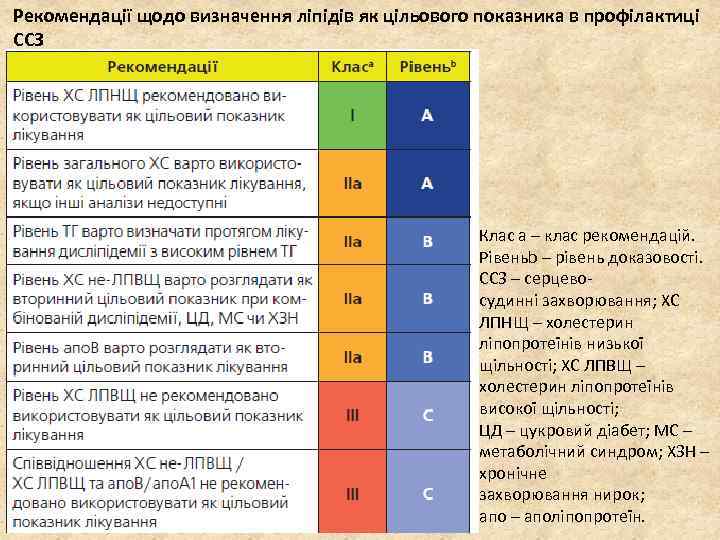 Рекомендації щодо визначення ліпідів як цільового показника в профілактиці ССЗ Клас a – клас рекомендацій. Рівеньb – рівень доказовості. ССЗ – серцевосудинні захворювання; ХС ЛПНЩ – холестерин ліпопротеїнів низької щільності; ХС ЛПВЩ – холестерин ліпопротеїнів високої щільності; ЦД – цукровий діабет; МС – метаболічний синдром; ХЗН – хронічне захворювання нирок; апо – аполіпопротеїн.
Рекомендації щодо визначення ліпідів як цільового показника в профілактиці ССЗ Клас a – клас рекомендацій. Рівеньb – рівень доказовості. ССЗ – серцевосудинні захворювання; ХС ЛПНЩ – холестерин ліпопротеїнів низької щільності; ХС ЛПВЩ – холестерин ліпопротеїнів високої щільності; ЦД – цукровий діабет; МС – метаболічний синдром; ХЗН – хронічне захворювання нирок; апо – аполіпопротеїн.
 Загальний холестерин Ш 5, 2 ммоль/л –бажаний < (нормальний), Ш 5, 2 6, 1 ммоль/л гранично високий Ш 6, 2 ммоль/л високий. > Холестерин ЛПВЩ q< 1 ммоль/л –низький, q 1, 1 1, 5 нормальний, q ≥ 1, 6 ммоль/л високий. Атеросклероз Холестерин ЛПНЩ q< 2, 6 ммоль/л –оптимальний, q 2, 6 3, 3 вище оптимального, q 3, 4 4, 0 ммоль/л гранично високий, q 4, 1 4, 8 ммоль/л –високий, q ≥ 4, 9 ммоль/л – дуже високий. Триацилгліцерини q < 1, 7 ммоль/л норма, q 1, 7 2, 2 ммоль/л гранично підвищений, q 2, 3 4, 4 ммоль/л високий, q ≥ 4, 5 ммоль/л дуже високий.
Загальний холестерин Ш 5, 2 ммоль/л –бажаний < (нормальний), Ш 5, 2 6, 1 ммоль/л гранично високий Ш 6, 2 ммоль/л високий. > Холестерин ЛПВЩ q< 1 ммоль/л –низький, q 1, 1 1, 5 нормальний, q ≥ 1, 6 ммоль/л високий. Атеросклероз Холестерин ЛПНЩ q< 2, 6 ммоль/л –оптимальний, q 2, 6 3, 3 вище оптимального, q 3, 4 4, 0 ммоль/л гранично високий, q 4, 1 4, 8 ммоль/л –високий, q ≥ 4, 9 ммоль/л – дуже високий. Триацилгліцерини q < 1, 7 ммоль/л норма, q 1, 7 2, 2 ммоль/л гранично підвищений, q 2, 3 4, 4 ммоль/л високий, q ≥ 4, 5 ммоль/л дуже високий.
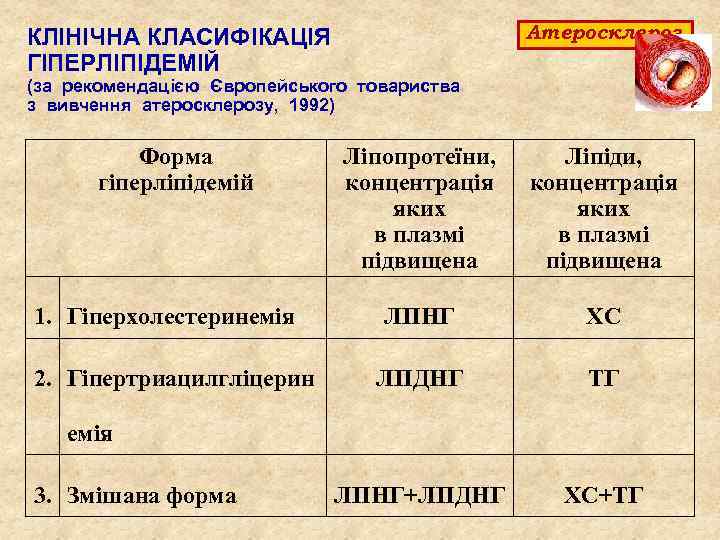 Атеросклероз КЛІНІЧНА КЛАСИФІКАЦІЯ ГІПЕРЛІПІДЕМІЙ (за рекомендацією Європейського товариства з вивчення атеросклерозу, 1992) Форма гіперліпідемій 1. Гіперхолестеринемія 2. Гіпертриацилгліцерин Ліпопротеїни, концентрація яких в плазмі підвищена Ліпіди, концентрація яких в плазмі підвищена ЛПНГ ХС ЛПДНГ ТГ ЛПНГ+ЛПДНГ ХС+ТГ емія 3. Змішана форма
Атеросклероз КЛІНІЧНА КЛАСИФІКАЦІЯ ГІПЕРЛІПІДЕМІЙ (за рекомендацією Європейського товариства з вивчення атеросклерозу, 1992) Форма гіперліпідемій 1. Гіперхолестеринемія 2. Гіпертриацилгліцерин Ліпопротеїни, концентрація яких в плазмі підвищена Ліпіди, концентрація яких в плазмі підвищена ЛПНГ ХС ЛПДНГ ТГ ЛПНГ+ЛПДНГ ХС+ТГ емія 3. Змішана форма
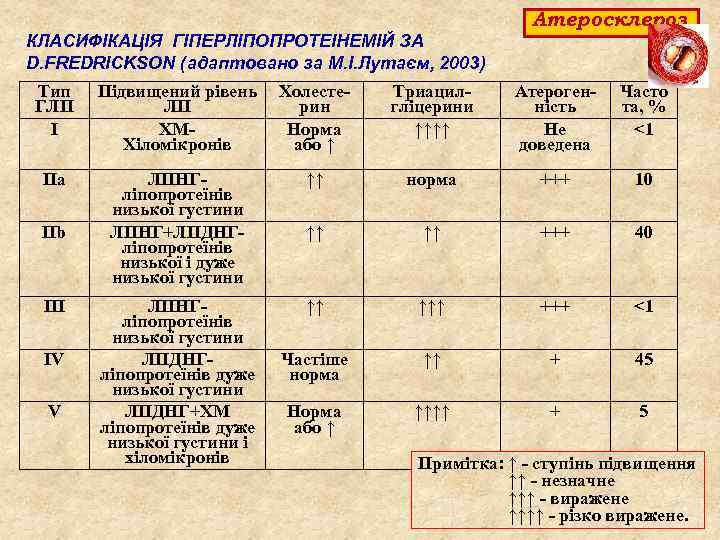 Атеросклероз КЛАСИФІКАЦІЯ ГІПЕРЛІПОПРОТЕІНЕМІЙ ЗА D. FREDRICKSON (адаптовано за М. І. Лутаєм, 2003) Тип ГЛП І Підвищений рівень ЛП ХМХіломікронів Холестерин Норма або ↑ Триацилгліцерини ↑↑↑↑ Атерогенність Не доведена Часто та, % <1 ІІа ЛПНГліпопротеїнів низької густини ЛПНГ+ЛПДНГліпопротеїнів низької і дуже низької густини ↑↑ норма +++ 10 ↑↑ ↑↑ +++ 40 ЛПНГліпопротеїнів низької густини ЛПДНГліпопротеїнів дуже низької густини ЛПДНГ+ХМ ліпопротеїнів дуже низької густини і хіломікронів ↑↑ ↑↑↑ +++ <1 Частіше норма ↑↑ + 45 Норма або ↑ ↑↑↑↑ + 5 ІІb ІІІ ІV V Примітка: ↑ - ступінь підвищення ↑↑ - незначне ↑↑↑ - виражене ↑↑↑↑ - різко виражене.
Атеросклероз КЛАСИФІКАЦІЯ ГІПЕРЛІПОПРОТЕІНЕМІЙ ЗА D. FREDRICKSON (адаптовано за М. І. Лутаєм, 2003) Тип ГЛП І Підвищений рівень ЛП ХМХіломікронів Холестерин Норма або ↑ Триацилгліцерини ↑↑↑↑ Атерогенність Не доведена Часто та, % <1 ІІа ЛПНГліпопротеїнів низької густини ЛПНГ+ЛПДНГліпопротеїнів низької і дуже низької густини ↑↑ норма +++ 10 ↑↑ ↑↑ +++ 40 ЛПНГліпопротеїнів низької густини ЛПДНГліпопротеїнів дуже низької густини ЛПДНГ+ХМ ліпопротеїнів дуже низької густини і хіломікронів ↑↑ ↑↑↑ +++ <1 Частіше норма ↑↑ + 45 Норма або ↑ ↑↑↑↑ + 5 ІІb ІІІ ІV V Примітка: ↑ - ступінь підвищення ↑↑ - незначне ↑↑↑ - виражене ↑↑↑↑ - різко виражене.
 Характеристика гіперліпідемій Атеросклероз Родинна гіперхіломікронемія – ГЛП 1 го типу – зустрічається порівняно рідко. Характерне різке підвищення рівня триацилгліцеринів (від 4, 5 до 112, 9 ммоль/л, при нормі до 2, 3 ммоль/л). При стоянні плазми такого хворого в холодильнику упродовж 24 години з’являється вершкоподібний пласт. Ознаками цього типу є раптові напади абдомінальноі коліки, панкреатит, гепатоспленомегалія, ксантоми на шкірі. Атеросклероз у таких осіб не розвивається. Родинна гіперхолестеринемія – ГЛП ІІ го типу. Найбільш серйозна патологія обміну ліпідів, ступінь ризику розвитку ІХС в 10 20 разів вищий в порівнянні зі здоровими людьми. В плазмі крові таких людей різко підвищується вміст холестерину і ЛПНГ, особливо у гомозигот, для яких характерна повна відсутність рецепторів до апо В ЛП ( у гетерозигот є лише половина нормально функціонуючих рецепторів). У гомозигот з ІІа типом гіперліпопротеїдемій рівень холестерину сягає 18, 08– 25, 84 ммоль/л, а у гетерозигот 7, 75– 12, 92 ммоль/л. При цьому рівень триацилгліцеринів залишається нормальним.
Характеристика гіперліпідемій Атеросклероз Родинна гіперхіломікронемія – ГЛП 1 го типу – зустрічається порівняно рідко. Характерне різке підвищення рівня триацилгліцеринів (від 4, 5 до 112, 9 ммоль/л, при нормі до 2, 3 ммоль/л). При стоянні плазми такого хворого в холодильнику упродовж 24 години з’являється вершкоподібний пласт. Ознаками цього типу є раптові напади абдомінальноі коліки, панкреатит, гепатоспленомегалія, ксантоми на шкірі. Атеросклероз у таких осіб не розвивається. Родинна гіперхолестеринемія – ГЛП ІІ го типу. Найбільш серйозна патологія обміну ліпідів, ступінь ризику розвитку ІХС в 10 20 разів вищий в порівнянні зі здоровими людьми. В плазмі крові таких людей різко підвищується вміст холестерину і ЛПНГ, особливо у гомозигот, для яких характерна повна відсутність рецепторів до апо В ЛП ( у гетерозигот є лише половина нормально функціонуючих рецепторів). У гомозигот з ІІа типом гіперліпопротеїдемій рівень холестерину сягає 18, 08– 25, 84 ммоль/л, а у гетерозигот 7, 75– 12, 92 ммоль/л. При цьому рівень триацилгліцеринів залишається нормальним.
 Характеристика гіперліпідемій Атеросклероз Родинна комбінована (змішана) гіперліпідемія (ГЛП ІІб типу). Цей тип характеризується підвищенням рівнів холестерину сироватки крові вище 6, 2 ммоль/л та триацилгліцеринів до 2, 8 5, 6 ммоль/л. Ризик виникнення ІХС великий. Родинна гіперліпопротеідемія (дисбеталіпопротеїдемія) ГЛП ІІІ го типу. Характерною особливістю є високий ступінь ураження атеросклеротичним процесом всього судинного русла з клінічними проявами після 20 років. Поряд з коронарною хворобою у таких хворих є атеросклероз судин нижніх кінцівок з явищами cladicatio intermitens (минаюча кульгавість), шкірні ксантоми, ксантелазми, в області ліктів, колін, сідниць, ліпоїдна дуга рогівки. У таких хворих порушена толерантність до глюкози, навантаження вуглеводами може викликати різку гіперліпідемію; у них часто є цукровій діабет.
Характеристика гіперліпідемій Атеросклероз Родинна комбінована (змішана) гіперліпідемія (ГЛП ІІб типу). Цей тип характеризується підвищенням рівнів холестерину сироватки крові вище 6, 2 ммоль/л та триацилгліцеринів до 2, 8 5, 6 ммоль/л. Ризик виникнення ІХС великий. Родинна гіперліпопротеідемія (дисбеталіпопротеїдемія) ГЛП ІІІ го типу. Характерною особливістю є високий ступінь ураження атеросклеротичним процесом всього судинного русла з клінічними проявами після 20 років. Поряд з коронарною хворобою у таких хворих є атеросклероз судин нижніх кінцівок з явищами cladicatio intermitens (минаюча кульгавість), шкірні ксантоми, ксантелазми, в області ліктів, колін, сідниць, ліпоїдна дуга рогівки. У таких хворих порушена толерантність до глюкози, навантаження вуглеводами може викликати різку гіперліпідемію; у них часто є цукровій діабет.
 Характеристика гіперліпідемій Атеросклероз Родинна гіпертриацилгліцеринемія – ГЛП ІV типу -відрізняється від І типу (гіперхіломікронемії) тим, -що підвищення рівня триацилгліцеринів в плазмі крові відбувається за рахунок фракції ЛПДНГ (ендогенна триацилгліцеринемія). Рівень холестерину крові – в нормі. Зустрічається лише у дорослих. Клінічні прояви родинної гіпертриацилгліцеринемії не є строго специфічними; можуть спостерігатись ознаки ураження як вінцевих, так і периферійних судин. Атеросклероз розвивається повільно. Іноді спостерігаються напади абдомінальної коліки або панкреатиту. Фенокопії цього типу спостерігаються при надмірному споживанні алкоголю, нелікованому цукровому діабеті, гіпотиреозі, нефротичному синдромі, панкреатиті, диспротеїнеміях, ожирінні.
Характеристика гіперліпідемій Атеросклероз Родинна гіпертриацилгліцеринемія – ГЛП ІV типу -відрізняється від І типу (гіперхіломікронемії) тим, -що підвищення рівня триацилгліцеринів в плазмі крові відбувається за рахунок фракції ЛПДНГ (ендогенна триацилгліцеринемія). Рівень холестерину крові – в нормі. Зустрічається лише у дорослих. Клінічні прояви родинної гіпертриацилгліцеринемії не є строго специфічними; можуть спостерігатись ознаки ураження як вінцевих, так і периферійних судин. Атеросклероз розвивається повільно. Іноді спостерігаються напади абдомінальної коліки або панкреатиту. Фенокопії цього типу спостерігаються при надмірному споживанні алкоголю, нелікованому цукровому діабеті, гіпотиреозі, нефротичному синдромі, панкреатиті, диспротеїнеміях, ожирінні.
 Характеристика гіперліпідемій Атеросклероз Родинна гіпертриацилгліцеринемія – ГЛП V типу. При цьому поряд з гіпертриацилгліцеринемією має місце гіперхіломікронемія. У цих хворих є генетичний дефект кліренсу ліпопротеїнів, багатих на триацилгліцерини. Ризик ішемічної хвороби серця у них лише дещо підвищений, головна ж мета лікування – попередження панкреатиту. У таких хворих, як правило, збільшена печінка і селезінка, часті напади абдомінальної коліки (особливо після переїдання жирами), часті загострення хронічного панкреатиту.
Характеристика гіперліпідемій Атеросклероз Родинна гіпертриацилгліцеринемія – ГЛП V типу. При цьому поряд з гіпертриацилгліцеринемією має місце гіперхіломікронемія. У цих хворих є генетичний дефект кліренсу ліпопротеїнів, багатих на триацилгліцерини. Ризик ішемічної хвороби серця у них лише дещо підвищений, головна ж мета лікування – попередження панкреатиту. У таких хворих, як правило, збільшена печінка і селезінка, часті напади абдомінальної коліки (особливо після переїдання жирами), часті загострення хронічного панкреатиту.
 В чому недолік ліпідної концепції атеросклерозу, сформульованої М. М. Анічковим та С. С. Халатовим? A. В розвитку атеросклерозу головна “провина” ліпідів B. Причиною атеросклерозу є модифіковані ліпопротеїни C. Причиною атеросклерозу є нативні ліпопротеїни D. Без участі вірусів розвиток атеросклерозу неможливий
В чому недолік ліпідної концепції атеросклерозу, сформульованої М. М. Анічковим та С. С. Халатовим? A. В розвитку атеросклерозу головна “провина” ліпідів B. Причиною атеросклерозу є модифіковані ліпопротеїни C. Причиною атеросклерозу є нативні ліпопротеїни D. Без участі вірусів розвиток атеросклерозу неможливий
 Хто з українських вчених рохробляв або розробляє й тепер концепцію атеросклерозу A. B. C. D. E. Ф. Г. Яновський, В. М. Іванов М. Д. Стражеско, М. Л. Авіосар, А. Л. Михньов Л. Т. Малая, В. І. Волков О. Й. Грицюк, В. З. Нетяженко, К. М. Амосова І. М. Ганджа, Г. В. Дзяк, Д. Д. Зербіно, Ю. Г. Кияк
Хто з українських вчених рохробляв або розробляє й тепер концепцію атеросклерозу A. B. C. D. E. Ф. Г. Яновський, В. М. Іванов М. Д. Стражеско, М. Л. Авіосар, А. Л. Михньов Л. Т. Малая, В. І. Волков О. Й. Грицюк, В. З. Нетяженко, К. М. Амосова І. М. Ганджа, Г. В. Дзяк, Д. Д. Зербіно, Ю. Г. Кияк
 Згідно з класифікацією Doerr (1978) – Д. Д. Зербіно (2003)розрізняють наступні форми ураження артерії (атеросклерозу) A. Фізіологічний артеріосклероз як віковий процес B. Артеріосклероз внаслідок інфільтрації стінки артерій ліпідами – власне атеросклероз C. Артеріосклероз у вигляді облітераційного ендартериїту D. Ювенільний артеріосклероз, як наслідок проліферації гладком’язевих клітин без накопичення в стінках судин ліпідів E. Усі відповіді правильні (на думку акад. Д. Д. Зербіно).
Згідно з класифікацією Doerr (1978) – Д. Д. Зербіно (2003)розрізняють наступні форми ураження артерії (атеросклерозу) A. Фізіологічний артеріосклероз як віковий процес B. Артеріосклероз внаслідок інфільтрації стінки артерій ліпідами – власне атеросклероз C. Артеріосклероз у вигляді облітераційного ендартериїту D. Ювенільний артеріосклероз, як наслідок проліферації гладком’язевих клітин без накопичення в стінках судин ліпідів E. Усі відповіді правильні (на думку акад. Д. Д. Зербіно).
 Морфологічною основою ГКС є АТЕРОСКЛЕРОЗ ТА АТЕРОТРОМБОЗ. Атеросклероз – це хронічне вогнищеве ураження артерій, яке характеризується нагромадженням у внутрішній стінці артерій апопротеїн-В-вмісних ліпопротеїнів і холестерину, реактивним розростанням сполучної тканини з утворенням фіброзних бляшок, їх розривом, звиразкуванням, геморагією, тромбозом, кальцинозом. Атеротромбоз –це формування пристінкового або обтуруючого тромба коронарної артерії, на дестабілізованій (надірваній, або розірваній) атеросклеротичній бляшці.
Морфологічною основою ГКС є АТЕРОСКЛЕРОЗ ТА АТЕРОТРОМБОЗ. Атеросклероз – це хронічне вогнищеве ураження артерій, яке характеризується нагромадженням у внутрішній стінці артерій апопротеїн-В-вмісних ліпопротеїнів і холестерину, реактивним розростанням сполучної тканини з утворенням фіброзних бляшок, їх розривом, звиразкуванням, геморагією, тромбозом, кальцинозом. Атеротромбоз –це формування пристінкового або обтуруючого тромба коронарної артерії, на дестабілізованій (надірваній, або розірваній) атеросклеротичній бляшці.
 Атеросклероз — хронічне запальне захворювання стінок великих артерій. При атеросклерозі в артеріях накопичуються ліпіди, фіброзні елементи і солі кальцію, що призводить до зменшення просвіту артерій і зниження їх еластичності. При несприятливому поєднанні інфекції та чинників ризику, процес може стати патологічним, приводячи до деструктивної системної запальної реакції.
Атеросклероз — хронічне запальне захворювання стінок великих артерій. При атеросклерозі в артеріях накопичуються ліпіди, фіброзні елементи і солі кальцію, що призводить до зменшення просвіту артерій і зниження їх еластичності. При несприятливому поєднанні інфекції та чинників ризику, процес може стати патологічним, приводячи до деструктивної системної запальної реакції.
 Атеросклероз М. М. Анічков С. С. Халатов Термін “атеросклероз” походить від грецьких слів athere – кашка і sklerosis – твердий. У 1883 році J. Lobstein об’єднав декілька захворювань подібних за морфологічними змінами судинної стінки під терміном “атеросклероз”. Тепер в цій групі захворювань розрізняють 3 основні форми: атеросклероз, склероз середньої оболонки (артеріосклероз), і артеріолосклероз. Минуло більше 100 років з того часу, як молодий асистент Військово медичної академії у Санкт Петербурзі Миколайович Анічков та старшокурсник медичного факультету Сергійович Халатов довели у дослідах на кролях, яких вони годували холестерином, роль останнього у розвитку змін у аорті, подібних атеросклерозу людини. У своїх подальших дослідженнях вони блискуче розвинули цю гіпотезу. Дотепер зібрана велика кількість даних, що свідчать на користь холестеринової теорії розвитку атеросклерозу.
Атеросклероз М. М. Анічков С. С. Халатов Термін “атеросклероз” походить від грецьких слів athere – кашка і sklerosis – твердий. У 1883 році J. Lobstein об’єднав декілька захворювань подібних за морфологічними змінами судинної стінки під терміном “атеросклероз”. Тепер в цій групі захворювань розрізняють 3 основні форми: атеросклероз, склероз середньої оболонки (артеріосклероз), і артеріолосклероз. Минуло більше 100 років з того часу, як молодий асистент Військово медичної академії у Санкт Петербурзі Миколайович Анічков та старшокурсник медичного факультету Сергійович Халатов довели у дослідах на кролях, яких вони годували холестерином, роль останнього у розвитку змін у аорті, подібних атеросклерозу людини. У своїх подальших дослідженнях вони блискуче розвинули цю гіпотезу. Дотепер зібрана велика кількість даних, що свідчать на користь холестеринової теорії розвитку атеросклерозу.
 Атеросклероз Епідеміологія. Атеросклероз частіше зустрічається у осіб, старших 45 50 років, одначе ранні атеросклеротичні зміни можна знайти в 30 35 річному і навіть у 20 25 річному віці й ще раніше. У чоловіків атеросклероз розвивається на 8 10 років раніше, ніж у жінок. Серед міського населення він спостерігається частіше, ніж серед сільських жителів. Вік 70 60 50 40 30 20 10 0 А Т К ЬТ НА ЗМ АР Л РЕ РИ Ф СУ Г ЕВ ІН ІН АН Н А Г Початок клінічних проявів Розрив бляшки Тромбоз Геморагія Кальцифікація Фіброзна бляшка Жирова смужка Нормальна артерія
Атеросклероз Епідеміологія. Атеросклероз частіше зустрічається у осіб, старших 45 50 років, одначе ранні атеросклеротичні зміни можна знайти в 30 35 річному і навіть у 20 25 річному віці й ще раніше. У чоловіків атеросклероз розвивається на 8 10 років раніше, ніж у жінок. Серед міського населення він спостерігається частіше, ніж серед сільських жителів. Вік 70 60 50 40 30 20 10 0 А Т К ЬТ НА ЗМ АР Л РЕ РИ Ф СУ Г ЕВ ІН ІН АН Н А Г Початок клінічних проявів Розрив бляшки Тромбоз Геморагія Кальцифікація Фіброзна бляшка Жирова смужка Нормальна артерія
 КЛАСИФІКАЦІЯ ТА ПОСЛІДОВНІСТЬ РОЗВИТКУ АТЕРОСКЛЕРОТИЧНИХ ЗМІН У СУДИНАХ (адаптовано за Stary H. C. , New York, 1994) Стадія І - жирові прожилки: нагромадження ЛПНГ в субендотелії, утворення пінистих клітин; Стадія ІІ- утворення некротичного ядра: відмирання пінистих клітин, міграція ГМК із медії в субендокард; Стадія ІІІ- позаклітинне накопичення ліпопротеїну; Стадія ІV- утворення ліпідного ядра: кальцифікація ГМК і зовнішньої частини бляшки; Стадія V –утворення атероми (фіброатероми); VІ стадія VІІІ стадія І V та V стадії
КЛАСИФІКАЦІЯ ТА ПОСЛІДОВНІСТЬ РОЗВИТКУ АТЕРОСКЛЕРОТИЧНИХ ЗМІН У СУДИНАХ (адаптовано за Stary H. C. , New York, 1994) Стадія І - жирові прожилки: нагромадження ЛПНГ в субендотелії, утворення пінистих клітин; Стадія ІІ- утворення некротичного ядра: відмирання пінистих клітин, міграція ГМК із медії в субендокард; Стадія ІІІ- позаклітинне накопичення ліпопротеїну; Стадія ІV- утворення ліпідного ядра: кальцифікація ГМК і зовнішньої частини бляшки; Стадія V –утворення атероми (фіброатероми); VІ стадія VІІІ стадія І V та V стадії
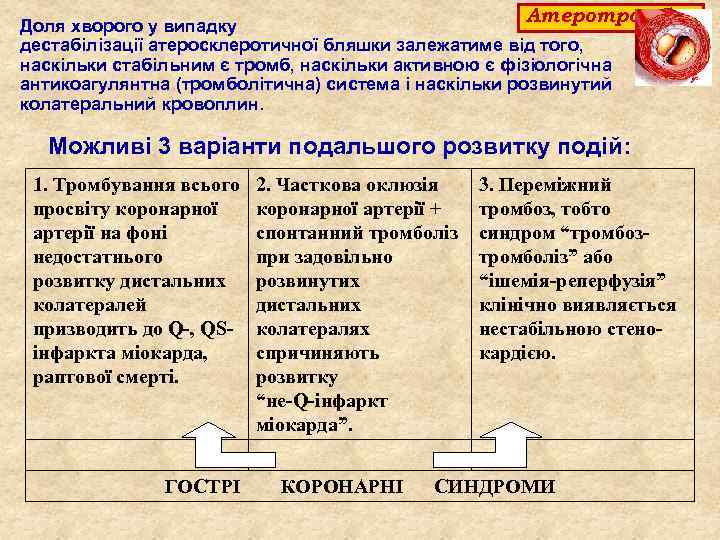 Атеротромбоз Доля хворого у випадку дестабілізації атеросклеротичної бляшки залежатиме від того, наскільки стабільним є тромб, наскільки активною є фізіологічна антикоагулянтна (тромболітична) система і наскільки розвинутий колатеральний кровоплин. Можливі 3 варіанти подальшого розвитку подій: 1. Тромбування всього просвіту коронарної артерії на фоні недостатнього розвитку дистальних колатералей призводить до Q-, QSінфаркта міокарда, раптової смерті. ГОСТРІ 2. Часткова оклюзія коронарної артерії + спонтанний тромболіз при задовільно розвинутих дистальних колатералях спричиняють розвитку “не-Q-інфаркт міокарда”. КОРОНАРНІ 3. Переміжний тромбоз, тобто синдром “тромбозтромболіз” або “ішемія-реперфузія” клінічно виявляється нестабільною стенокардією. СИНДРОМИ
Атеротромбоз Доля хворого у випадку дестабілізації атеросклеротичної бляшки залежатиме від того, наскільки стабільним є тромб, наскільки активною є фізіологічна антикоагулянтна (тромболітична) система і наскільки розвинутий колатеральний кровоплин. Можливі 3 варіанти подальшого розвитку подій: 1. Тромбування всього просвіту коронарної артерії на фоні недостатнього розвитку дистальних колатералей призводить до Q-, QSінфаркта міокарда, раптової смерті. ГОСТРІ 2. Часткова оклюзія коронарної артерії + спонтанний тромболіз при задовільно розвинутих дистальних колатералях спричиняють розвитку “не-Q-інфаркт міокарда”. КОРОНАРНІ 3. Переміжний тромбоз, тобто синдром “тромбозтромболіз” або “ішемія-реперфузія” клінічно виявляється нестабільною стенокардією. СИНДРОМИ
 Морфологічні варіанти атеросклеротичної Атеросклероз 1. Багата на ліпіди, ексцентрична; 2. Багата на ліпіди, концентрична; 3. Переважно фіброзна, ексцентрична; 4. Переважно фіброзна, концентрична. Бляшки, які спричиняють фатальний тромбоз: • розташовані ексцентрично; • мають багате на ліпіди ядро, що займає > 50% від загального об'єму бляшки; • мають тонку сісполучнотканинну капсулу, в якій було мало гладком’язових клітин і велику кількість макрофагів – клітин запалення
Морфологічні варіанти атеросклеротичної Атеросклероз 1. Багата на ліпіди, ексцентрична; 2. Багата на ліпіди, концентрична; 3. Переважно фіброзна, ексцентрична; 4. Переважно фіброзна, концентрична. Бляшки, які спричиняють фатальний тромбоз: • розташовані ексцентрично; • мають багате на ліпіди ядро, що займає > 50% від загального об'єму бляшки; • мають тонку сісполучнотканинну капсулу, в якій було мало гладком’язових клітин і велику кількість макрофагів – клітин запалення
 Основні етапи біосинтезу холестерину Атеросклероз Холестерин біомолекула, без якої неможливе життя. Це складова частина мембран, 2 молекули Ацетил Ко. А попередник жовчних кислот, стероїдних тіолаза гормонів, вітаміну D. Ацетоацетил Ко. А ГМГ-Ко. А-синтетаза Людина отримує щодня з їжею близько 3 гідрокси 3 метилглютарил Ко. А 300 500 мг холестерину, а 700 900 мг ГМГ-Ко. А-редуктаза його синтезується головним чином у Мевалонова кислота печінці. Цей хімічний конвеєр кінази складається з більш, ніж 25 реакцій. 5 пірофосфомевалонова кислота Вихідним матеріалом для синтезу холестерину є оцтова кислота. Ізопентенілпірофосфат 3, 3 диметилалілпірофосфат Ключовим ферментом, що лімітує трансфераза швидкість біосинтезу холестерину на Геранілпірофосфат трансфераза початкових етапах є 3 гідрокси 3 Фарнезилпірофосфат метилглютарилкоензим А редуктаза скваленсинтетаза (ГМГ Ко. А редуктаза). Сквален Саме активність цього ферменту оксидоциклаза гальмують препарати нового вельми Ланостерин трансфераза ефективного класу гполіпідемічних засобів інгібітори ГМГ Ко. А редуктази ХОЛЕСТЕРИН (статини).
Основні етапи біосинтезу холестерину Атеросклероз Холестерин біомолекула, без якої неможливе життя. Це складова частина мембран, 2 молекули Ацетил Ко. А попередник жовчних кислот, стероїдних тіолаза гормонів, вітаміну D. Ацетоацетил Ко. А ГМГ-Ко. А-синтетаза Людина отримує щодня з їжею близько 3 гідрокси 3 метилглютарил Ко. А 300 500 мг холестерину, а 700 900 мг ГМГ-Ко. А-редуктаза його синтезується головним чином у Мевалонова кислота печінці. Цей хімічний конвеєр кінази складається з більш, ніж 25 реакцій. 5 пірофосфомевалонова кислота Вихідним матеріалом для синтезу холестерину є оцтова кислота. Ізопентенілпірофосфат 3, 3 диметилалілпірофосфат Ключовим ферментом, що лімітує трансфераза швидкість біосинтезу холестерину на Геранілпірофосфат трансфераза початкових етапах є 3 гідрокси 3 Фарнезилпірофосфат метилглютарилкоензим А редуктаза скваленсинтетаза (ГМГ Ко. А редуктаза). Сквален Саме активність цього ферменту оксидоциклаза гальмують препарати нового вельми Ланостерин трансфераза ефективного класу гполіпідемічних засобів інгібітори ГМГ Ко. А редуктази ХОЛЕСТЕРИН (статини).
 Транспорт холестерину в складі ЛПНЩ в клітину здійснюється A. Шляхом рецепторопосередкованого захоплення ліпопротеїнів клітиною за участю специфічних рецепторів (M. Brоwn, J. Goldstein, 1984) B. Шляхом скавенджер – захоплення C. З участю обидвох механізмів. D. Механізми захоплення і транспорту ліпопротеїнів не доведений.
Транспорт холестерину в складі ЛПНЩ в клітину здійснюється A. Шляхом рецепторопосередкованого захоплення ліпопротеїнів клітиною за участю специфічних рецепторів (M. Brоwn, J. Goldstein, 1984) B. Шляхом скавенджер – захоплення C. З участю обидвох механізмів. D. Механізми захоплення і транспорту ліпопротеїнів не доведений.
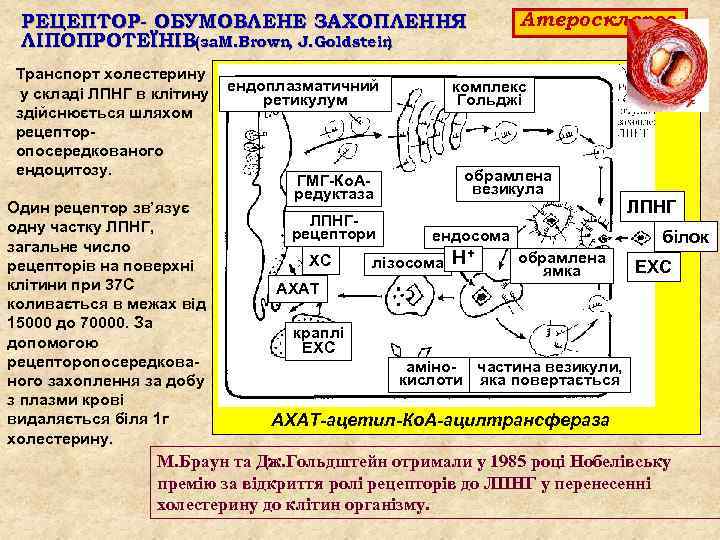 РЕЦЕПТОР- ОБУМОВЛЕНЕ ЗАХОПЛЕННЯ ЛІПОПРОТЕЇНІВ(за. M. Brown, J. Goldstein ) Транспорт холестерину у складі ЛПНГ в клітину здійснюється шляхом рецептор опосередкованого ендоцитозу. Один рецептор зв’язує одну частку ЛПНГ, загальне число рецепторів на поверхні клітини при 37 С коливається в межах від 15000 до 70000. За допомогою рецепторопосередкова ного захоплення за добу з плазми крові видаляється біля 1 г холестерину. ендоплазматичний ретикулум комплекс Гольджі обрамлена везикула ГМГ Ко. А редуктаза ЛПНГ рецептори ХС Атеросклероз білок ендосома лізосома Н+ ЛПНГ обрамлена ямка ЕХС АХАТ краплі ЕХС аміно частина везикули, кислоти яка повертається АХАТ-ацетил-Ко. А-ацилтрансфераза М. Браун та Дж. Гольдштейн отримали у 1985 році Нобелівську премію за відкриття ролі рецепторів до ЛПНГ у перенесенні холестерину до клітин організму.
РЕЦЕПТОР- ОБУМОВЛЕНЕ ЗАХОПЛЕННЯ ЛІПОПРОТЕЇНІВ(за. M. Brown, J. Goldstein ) Транспорт холестерину у складі ЛПНГ в клітину здійснюється шляхом рецептор опосередкованого ендоцитозу. Один рецептор зв’язує одну частку ЛПНГ, загальне число рецепторів на поверхні клітини при 37 С коливається в межах від 15000 до 70000. За допомогою рецепторопосередкова ного захоплення за добу з плазми крові видаляється біля 1 г холестерину. ендоплазматичний ретикулум комплекс Гольджі обрамлена везикула ГМГ Ко. А редуктаза ЛПНГ рецептори ХС Атеросклероз білок ендосома лізосома Н+ ЛПНГ обрамлена ямка ЕХС АХАТ краплі ЕХС аміно частина везикули, кислоти яка повертається АХАТ-ацетил-Ко. А-ацилтрансфераза М. Браун та Дж. Гольдштейн отримали у 1985 році Нобелівську премію за відкриття ролі рецепторів до ЛПНГ у перенесенні холестерину до клітин організму.
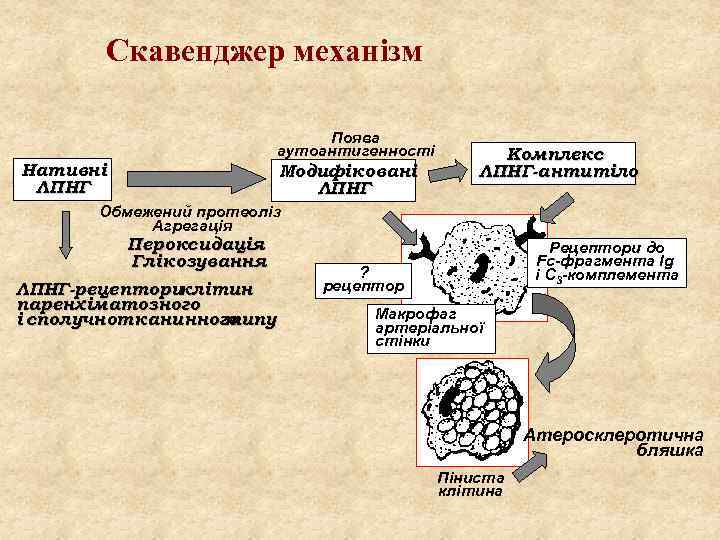 Скавенджер механізм Нативні ЛПНГ Поява аутоантигенності Модифіковані ЛПНГ Комплекс ЛПНГ-антитіло Обмежений протеоліз Агрегація Пероксидація Глікозування ЛПНГ-рецептори клітин паренхіматозного і сполучнотканинного типу Рецептори до Fc-фрагмента Ig і С 3 -комплемента ? рецептор Макрофаг артеріальної стінки Атеросклеротична бляшка Піниста клітина
Скавенджер механізм Нативні ЛПНГ Поява аутоантигенності Модифіковані ЛПНГ Комплекс ЛПНГ-антитіло Обмежений протеоліз Агрегація Пероксидація Глікозування ЛПНГ-рецептори клітин паренхіматозного і сполучнотканинного типу Рецептори до Fc-фрагмента Ig і С 3 -комплемента ? рецептор Макрофаг артеріальної стінки Атеросклеротична бляшка Піниста клітина
 КОНЦЕПЦІЯ «ВІДПОВІДІ НА ПОШКОДЖЕННЯ» Атеросклероз У відповідь на експресію ендотелієм білків теплового шоку (HSP) виникає запальна і аутоімунна реакція, яка опосередкована, моноцитами і СD 3 лімфоцитами (Т клітини) мікроцитарними адгезивна (LAM), міжклітинними та судинно клітинними адгезивним молекулами (ICAM 1, VCAM 1). Міжпопуляційна кооперація лейкоцитів особливо активується за умов гіперхолестеринемії та модифікації ліпопротеїнів низької густини.
КОНЦЕПЦІЯ «ВІДПОВІДІ НА ПОШКОДЖЕННЯ» Атеросклероз У відповідь на експресію ендотелієм білків теплового шоку (HSP) виникає запальна і аутоімунна реакція, яка опосередкована, моноцитами і СD 3 лімфоцитами (Т клітини) мікроцитарними адгезивна (LAM), міжклітинними та судинно клітинними адгезивним молекулами (ICAM 1, VCAM 1). Міжпопуляційна кооперація лейкоцитів особливо активується за умов гіперхолестеринемії та модифікації ліпопротеїнів низької густини.
 Безпосередні причинирозриву атеросклеротичної бляшки і подальшіподії обумовлені розривом Атеросклероз 1. Несприятливий вплив гемодинаміки і коливання тонусу коронарної артерії з розривом бляшки провокується : різкий підйом артеріального тиску, підвищення частоти скорочень серця. 2. Діяльність моноцитів макрофагів. 3. Вазоконстрикція: локальна або генералізована. 4. Тромбоз на місці ушкодженої атеросклеротичної бляшки. Розрив атеросклеротичної бляшки розвивається частіше: вранці (особливо на протязі години після того, як людина прокинулася), по понеділках у зимові місяці, а також у більш холодні року під час (або відразу після) сильного хвилювання під час (або безпосередньо після) сильних фізичних навантажень.
Безпосередні причинирозриву атеросклеротичної бляшки і подальшіподії обумовлені розривом Атеросклероз 1. Несприятливий вплив гемодинаміки і коливання тонусу коронарної артерії з розривом бляшки провокується : різкий підйом артеріального тиску, підвищення частоти скорочень серця. 2. Діяльність моноцитів макрофагів. 3. Вазоконстрикція: локальна або генералізована. 4. Тромбоз на місці ушкодженої атеросклеротичної бляшки. Розрив атеросклеротичної бляшки розвивається частіше: вранці (особливо на протязі години після того, як людина прокинулася), по понеділках у зимові місяці, а також у більш холодні року під час (або відразу після) сильного хвилювання під час (або безпосередньо після) сильних фізичних навантажень.
 Внутрісудинне ультразвукове дослідження -IVUS Це трьохмірне зображення просвіту судини з можливістю визначення розмірів і структури бляшки, що не можливе з допомогою ангіографії. Елютінг – стенти – це стенти з медикаментозним покриттям (2001 -RAVEL). Для покриття стентів викоривстовуть антипроліферативні і протизапальні речовини: сіролімус- з полімерним носієм, паклітаксель –без полімерного носія і з полімерним носієм. Покриття стента дексаметазоном, 17 естрадіолом, актиноміцином, метотрексатом, вінкрістіном, циклоспорином- виявилося не ефективним. Сучасні стенти CYPHER і TAXUS є найбільш ефективними і співставимі з результатами аортокоронарного шунтування. Ефективність СМП підтверджена рандомізованими дослідженнями TAXUS ІV, TAXUS VI, SIRUS. В дослідженні SIRUS стентувались судини діаметром 2, 5 – 3, 5 мм. , довжиною 15 -30 мм. , а в дослідженні TAXUS VI, діаметр седин становив 2. 5 -3. 37 мм, з протяжністю стеноза 18 -40 мм.
Внутрісудинне ультразвукове дослідження -IVUS Це трьохмірне зображення просвіту судини з можливістю визначення розмірів і структури бляшки, що не можливе з допомогою ангіографії. Елютінг – стенти – це стенти з медикаментозним покриттям (2001 -RAVEL). Для покриття стентів викоривстовуть антипроліферативні і протизапальні речовини: сіролімус- з полімерним носієм, паклітаксель –без полімерного носія і з полімерним носієм. Покриття стента дексаметазоном, 17 естрадіолом, актиноміцином, метотрексатом, вінкрістіном, циклоспорином- виявилося не ефективним. Сучасні стенти CYPHER і TAXUS є найбільш ефективними і співставимі з результатами аортокоронарного шунтування. Ефективність СМП підтверджена рандомізованими дослідженнями TAXUS ІV, TAXUS VI, SIRUS. В дослідженні SIRUS стентувались судини діаметром 2, 5 – 3, 5 мм. , довжиною 15 -30 мм. , а в дослідженні TAXUS VI, діаметр седин становив 2. 5 -3. 37 мм, з протяжністю стеноза 18 -40 мм.
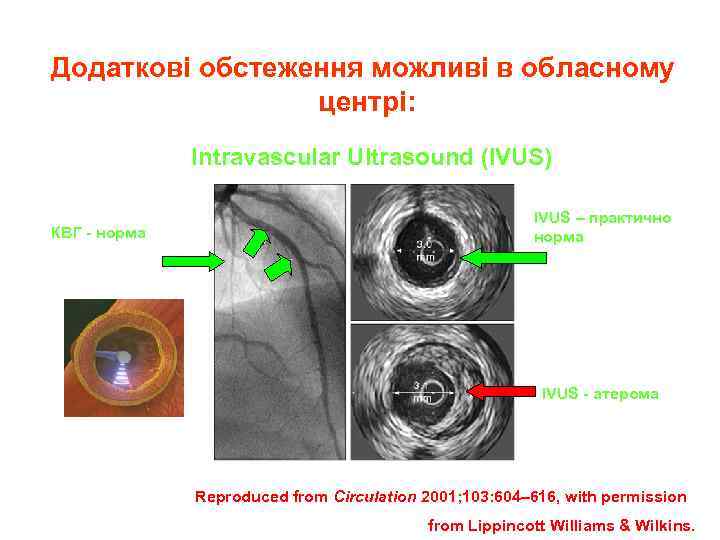 Додаткові обстеження можливі в обласному центрі: Intravascular Ultrasound (IVUS) КВГ норма IVUS – практично норма IVUS атерома Reproduced from Circulation 2001; 103: 604– 616, with permission from Lippincott Williams & Wilkins.
Додаткові обстеження можливі в обласному центрі: Intravascular Ultrasound (IVUS) КВГ норма IVUS – практично норма IVUS атерома Reproduced from Circulation 2001; 103: 604– 616, with permission from Lippincott Williams & Wilkins.
 Додаткові обстеження можливі в обласному центрі: КОРОНАРОВЕНТРИКУЛОГРАФІЯ – ЗОЛОТИЙ СТАНДАРТ
Додаткові обстеження можливі в обласному центрі: КОРОНАРОВЕНТРИКУЛОГРАФІЯ – ЗОЛОТИЙ СТАНДАРТ
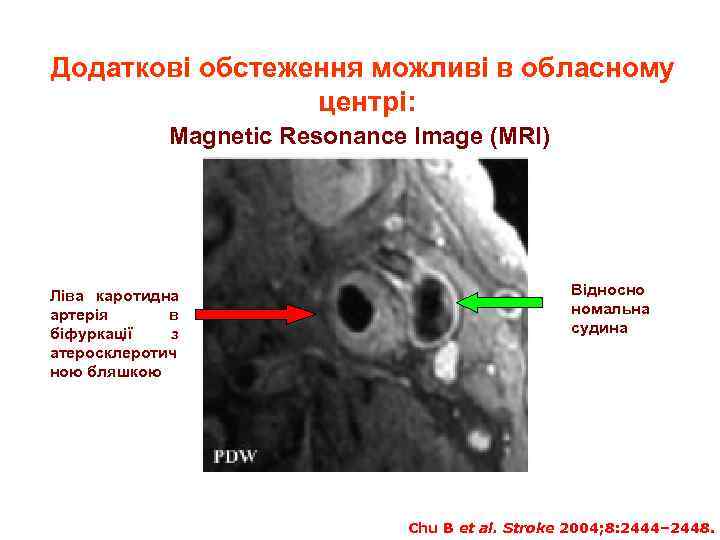 Додаткові обстеження можливі в обласному центрі: Magnetic Resonance Image (MRI) Ліва каротидна артерія в біфуркації з атеросклеротич ною бляшкою Відносно номальна судина Chu B et al. Stroke 2004; 8: 2444– 2448.
Додаткові обстеження можливі в обласному центрі: Magnetic Resonance Image (MRI) Ліва каротидна артерія в біфуркації з атеросклеротич ною бляшкою Відносно номальна судина Chu B et al. Stroke 2004; 8: 2444– 2448.
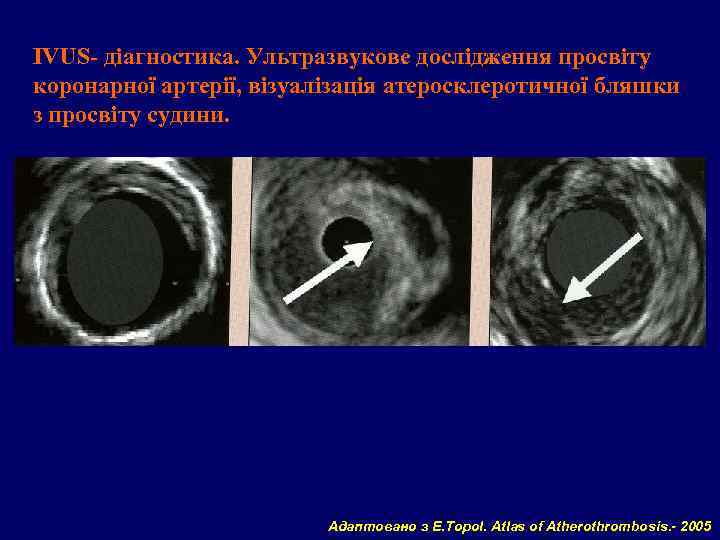 IVUS- діагностика. Ультразвукове дослідження просвіту коронарної артерії, візуалізація атеросклеротичної бляшки з просвіту судини. Адаптовано з E. Topol. Atlas of Atherothrombosis. - 2005
IVUS- діагностика. Ультразвукове дослідження просвіту коронарної артерії, візуалізація атеросклеротичної бляшки з просвіту судини. Адаптовано з E. Topol. Atlas of Atherothrombosis. - 2005
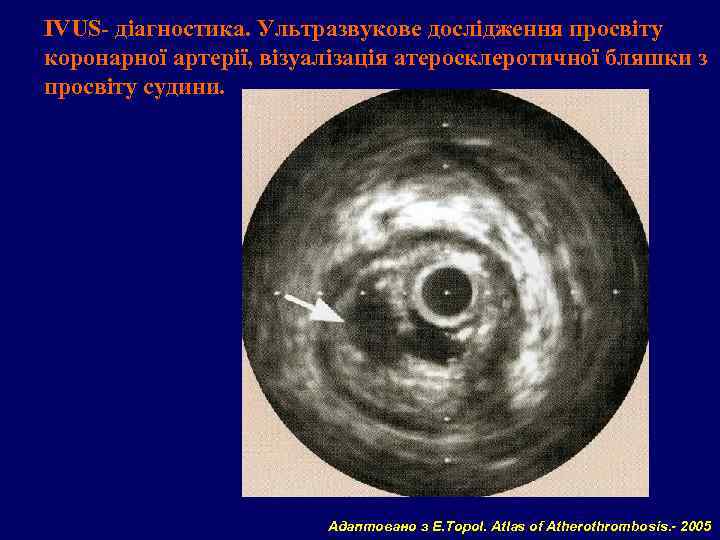 IVUS- діагностика. Ультразвукове дослідження просвіту коронарної артерії, візуалізація атеросклеротичної бляшки з просвіту судини. Адаптовано з E. Topol. Atlas of Atherothrombosis. - 2005
IVUS- діагностика. Ультразвукове дослідження просвіту коронарної артерії, візуалізація атеросклеротичної бляшки з просвіту судини. Адаптовано з E. Topol. Atlas of Atherothrombosis. - 2005
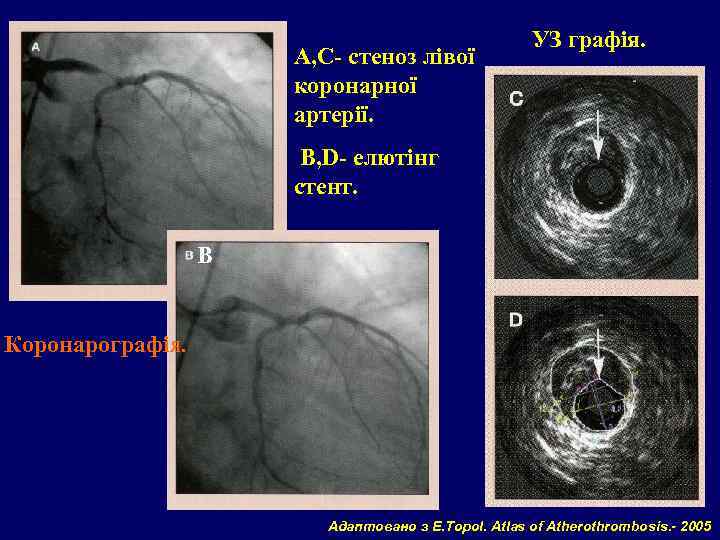 А, С- стеноз лівої коронарної артерії. УЗ графія. В, D- елютінг стент. В Коронарографія. Адаптовано з E. Topol. Atlas of Atherothrombosis. - 2005
А, С- стеноз лівої коронарної артерії. УЗ графія. В, D- елютінг стент. В Коронарографія. Адаптовано з E. Topol. Atlas of Atherothrombosis. - 2005
 Лікування Атеросклероз Лікування хворого з проявами (біохімічними або клінічними чи клініко біохімічними) атеросклерозу треба розпочинати з досить агресивних дієтичних рекомендацій. Метою дієти є зниження рівня атерогенних ліпопротеїдів нижче критичних показників, при яких слід призначати медикаментозні засоби.
Лікування Атеросклероз Лікування хворого з проявами (біохімічними або клінічними чи клініко біохімічними) атеросклерозу треба розпочинати з досить агресивних дієтичних рекомендацій. Метою дієти є зниження рівня атерогенних ліпопротеїдів нижче критичних показників, при яких слід призначати медикаментозні засоби.
 Лікування Атеросклероз Експерти Європейського товариства боротьби з атеросклерозом рекомендують: - - зменшити на 10% загальне вживання жирів; різко зменшити вживання насичених жирних кислот (тваринні жири, масло, вершки, сир, яйця, м’ясо); збільшити вживання продуктів, багатих поліненасиченими жирними кислотами (рідкі рослинні олії, риба, птиця, морські продукти); збільшити вживання клітковини та складних вуглеводів (овочі, фрукти, крупи); замінити при домашньому готуванні страв масло, маргарин рослинними оліями (рослинні жири показані при всіх типах гіперліпопротеїдемій, за винятком І, при якому їх обмін порушений так само, як і насичених жирних кислот); різко зменшити вживання продуктів, багатих на холестерин; різко зменшити кількість кухонної солі в їжі, що споживається.
Лікування Атеросклероз Експерти Європейського товариства боротьби з атеросклерозом рекомендують: - - зменшити на 10% загальне вживання жирів; різко зменшити вживання насичених жирних кислот (тваринні жири, масло, вершки, сир, яйця, м’ясо); збільшити вживання продуктів, багатих поліненасиченими жирними кислотами (рідкі рослинні олії, риба, птиця, морські продукти); збільшити вживання клітковини та складних вуглеводів (овочі, фрукти, крупи); замінити при домашньому готуванні страв масло, маргарин рослинними оліями (рослинні жири показані при всіх типах гіперліпопротеїдемій, за винятком І, при якому їх обмін порушений так само, як і насичених жирних кислот); різко зменшити вживання продуктів, багатих на холестерин; різко зменшити кількість кухонної солі в їжі, що споживається.
 Рекомендації щодо куріння. Будь-який вид куріння є сильним і незалежним фактором ризику для ССЗ і повинен бути виключений. Слід уникати пасивного куріння, оскільки воно збільшує ризик ССЗ. Формування в молодих людей розуміння шкоди куріння. Усі курці мають отримати рекомендації щодо припинення куріння та їм має бути запропонована допомога: наполеглива підтримка з динамічним спостереженням може допомогти кинути палити. Стратегії припинення куріння в рутинній практиці – «п’ять А» Ask Систематичні нагадування пацієнтоів про статус курця при першій-ліпшій нагоді Advise Наполеглива порада всім курцям кинути палити Adress Індивідуальна оцінка ступеня залежності й готовності припинити куріння Assist Погоджувати з пацієнтом стратегію припинення куріння, включаючи визначення дати повної відмови, поведінкові рекомендації і медикаментозну підтримку Arrange Скласти розклад подальших спостережень
Рекомендації щодо куріння. Будь-який вид куріння є сильним і незалежним фактором ризику для ССЗ і повинен бути виключений. Слід уникати пасивного куріння, оскільки воно збільшує ризик ССЗ. Формування в молодих людей розуміння шкоди куріння. Усі курці мають отримати рекомендації щодо припинення куріння та їм має бути запропонована допомога: наполеглива підтримка з динамічним спостереженням може допомогти кинути палити. Стратегії припинення куріння в рутинній практиці – «п’ять А» Ask Систематичні нагадування пацієнтоів про статус курця при першій-ліпшій нагоді Advise Наполеглива порада всім курцям кинути палити Adress Індивідуальна оцінка ступеня залежності й готовності припинити куріння Assist Погоджувати з пацієнтом стратегію припинення куріння, включаючи визначення дати повної відмови, поведінкові рекомендації і медикаментозну підтримку Arrange Скласти розклад подальших спостережень
 Рекомендації щодо харчування. Здорове харчування є основою профілактики ССЗ: Насичені жирні кислоти повинні становити < 10% від загальної енергетичної потреби організму, що досягається шляхом їх заміни поліненасиченими жирними кислотами. Трансненасичені жирні кислоти: наскільки можливо, максимально не вживати з оброблених харчових продуктів й обмежувати (<1% від енергетичних потреб) вживання з продуктів повністю натурального походження. Вживання < 5 грамів солі на день. Вживання 30 -45 грамів клітковини на день ( зернові, овочі, фрукти ). 200 грамів фруктів на день ( 2 -3 порції ). 200 грамів овочів на день ( 2 -3 порції ). Риба як мінімум двічі на тиждень, і з яких 1 раз жирна риба. Вживання алкогольних напоїв повинне бути обмежене до 2 порцій на день ( 20 грамів алкоголю ) в чоловіків і до 1 порції ( 10 грамів алкоголю ) в жінок.
Рекомендації щодо харчування. Здорове харчування є основою профілактики ССЗ: Насичені жирні кислоти повинні становити < 10% від загальної енергетичної потреби організму, що досягається шляхом їх заміни поліненасиченими жирними кислотами. Трансненасичені жирні кислоти: наскільки можливо, максимально не вживати з оброблених харчових продуктів й обмежувати (<1% від енергетичних потреб) вживання з продуктів повністю натурального походження. Вживання < 5 грамів солі на день. Вживання 30 -45 грамів клітковини на день ( зернові, овочі, фрукти ). 200 грамів фруктів на день ( 2 -3 порції ). 200 грамів овочів на день ( 2 -3 порції ). Риба як мінімум двічі на тиждень, і з яких 1 раз жирна риба. Вживання алкогольних напоїв повинне бути обмежене до 2 порцій на день ( 20 грамів алкоголю ) в чоловіків і до 1 порції ( 10 грамів алкоголю ) в жінок.
 Рекомендації щодо маси тіла. • Рекомендується зниження ваги при її надлишку (ІМТ > 25 кг/м 2), особливо в осіб з ожирінням (ІМТ > 30 кг/м 2), оскільки це асоціюється з позитивними ефектами на артеріальний тиск і дисліпідемію, що приводить до зменшення частоти ССЗ. • Якщо окружність талії становить 80 -88 см у жінок і 94 -102 см у чоловіків, подальше збільшення маси тіла суворо заборонене. • Рекомендоване зниження маси тіла при окружності талії > 88 см у жінок і > 102 см у чоловіків. • Як надмірна маса тіла, так і ожиріння асоціюються з підвищеним ризиком смерті при ССЗ. • Існує J-подібна залежність між значенням ІМТ і смертністю від усіх причин. • Загальна смертність найбільш низька в осіб з ІМТ в межах 20 -25 кг/м 2.
Рекомендації щодо маси тіла. • Рекомендується зниження ваги при її надлишку (ІМТ > 25 кг/м 2), особливо в осіб з ожирінням (ІМТ > 30 кг/м 2), оскільки це асоціюється з позитивними ефектами на артеріальний тиск і дисліпідемію, що приводить до зменшення частоти ССЗ. • Якщо окружність талії становить 80 -88 см у жінок і 94 -102 см у чоловіків, подальше збільшення маси тіла суворо заборонене. • Рекомендоване зниження маси тіла при окружності талії > 88 см у жінок і > 102 см у чоловіків. • Як надмірна маса тіла, так і ожиріння асоціюються з підвищеним ризиком смерті при ССЗ. • Існує J-подібна залежність між значенням ІМТ і смертністю від усіх причин. • Загальна смертність найбільш низька в осіб з ІМТ в межах 20 -25 кг/м 2.
 Рекомендації щодо фізичної активності. Будь-яка фізична активність асоціюється із зниженням ризику ССЗ, навіть перед досягненням стану тренованості. Здорові дорослі особи повинні займатися 2, 5 -5 годин на тиждень фізичними вправами або дихальною гімнастикою як мінімум середньої інтенсивності або 12, 5 години на тиждень проводити інтенсивні тренування. Осіб, які ведуть малорухливий спосіб життя, необхідно заохочувати розпочинати тренувальні програми легкої інтенсивності. Фізична активність/дихальна гімнастика повинна проводитися декількома сеансами тривалістю >10 хвилин і бути рівномірно розподілена протягом тижня. Пацієнти, які перенесли інфаркт міокарда, аортокоронарне шунтування, стентування, із стабільною стенокардією або серцевою недостатністю після консультації з лікарем повинні виконувати дихальну гімнастику помірної або значної інтенсивності тривалістю сеансу 30 хвилин ≥ 3 разів на тиждень. Пацієнтам, які ведуть малорухливий спосіб життя, має бути рекомендовано розпочати тренувальну програму з легких фізичних вправ після оцінки можливих ризиків, пов'язаних із їх фізичною активністю
Рекомендації щодо фізичної активності. Будь-яка фізична активність асоціюється із зниженням ризику ССЗ, навіть перед досягненням стану тренованості. Здорові дорослі особи повинні займатися 2, 5 -5 годин на тиждень фізичними вправами або дихальною гімнастикою як мінімум середньої інтенсивності або 12, 5 години на тиждень проводити інтенсивні тренування. Осіб, які ведуть малорухливий спосіб життя, необхідно заохочувати розпочинати тренувальні програми легкої інтенсивності. Фізична активність/дихальна гімнастика повинна проводитися декількома сеансами тривалістю >10 хвилин і бути рівномірно розподілена протягом тижня. Пацієнти, які перенесли інфаркт міокарда, аортокоронарне шунтування, стентування, із стабільною стенокардією або серцевою недостатністю після консультації з лікарем повинні виконувати дихальну гімнастику помірної або значної інтенсивності тривалістю сеансу 30 хвилин ≥ 3 разів на тиждень. Пацієнтам, які ведуть малорухливий спосіб життя, має бути рекомендовано розпочати тренувальну програму з легких фізичних вправ після оцінки можливих ризиків, пов'язаних із їх фізичною активністю
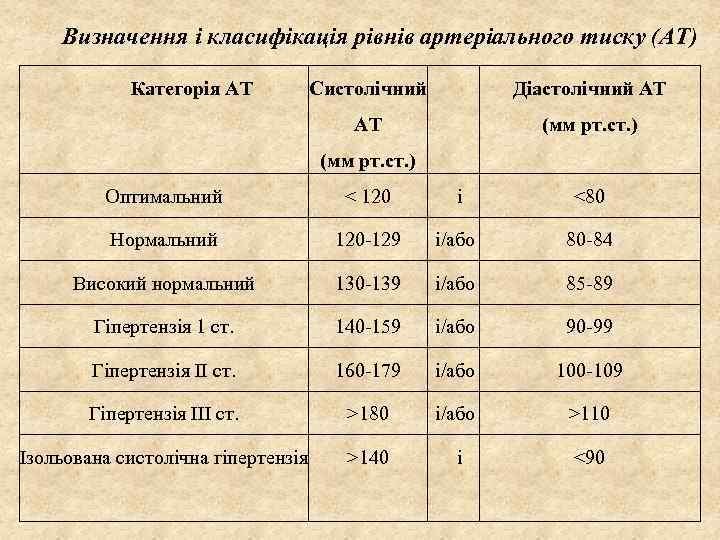 Визначення і класифікація рівнів артеріального тиску (АТ) Категорія АТ Систолічний Діастолічний AT АТ (мм рт. ст. ) Оптимальний < 120 і <80 Нормальний 120 -129 і/або 80 -84 Високий нормальний 130 -139 і/або 85 -89 Гіпертензія 1 ст. 140 -159 і/або 90 -99 Гіпертензія II ст. 160 -179 і/або 100 -109 Гіпертензія III ст. >180 і/або >110 Ізольована систолічна гіпертензія >140 і <90
Визначення і класифікація рівнів артеріального тиску (АТ) Категорія АТ Систолічний Діастолічний AT АТ (мм рт. ст. ) Оптимальний < 120 і <80 Нормальний 120 -129 і/або 80 -84 Високий нормальний 130 -139 і/або 85 -89 Гіпертензія 1 ст. 140 -159 і/або 90 -99 Гіпертензія II ст. 160 -179 і/або 100 -109 Гіпертензія III ст. >180 і/або >110 Ізольована систолічна гіпертензія >140 і <90
 ЯК ПОВИННА ЗАСТОСОВУВАТИСЯ ПРОФІЛАКТИКА СЕРЦЕВО СУДИННИХ ЗАХВОРЮВАНЬ? І. Рекомендації щодо артеріального тиску • Заходи щодо модифікації способу життя, такі як контроль маси тіла, підвищення фізичної активності, обмеження вживання алкоголю й кухонної солі, збільшення вживання фруктів, овочів і молочних продуктів із низьким умістом жирів, рекомендуються всім пацієнтам з артеріальною гіпертензією й особам із високим нормальним АТ. • Систолічний АТ повинен бути зниженим < 140 мм. рт. ст. (і діастолічний АТ < 90 мм. рт. ст. ) у всіх пацієнтів з артеріальною гіпертензією. • Усі основні класи антигіпертензивних препаратів (такі як діуретики, інгібітори АПФ, антагоністи кальцію, блокатори рецепторів ангіотензину й бета-блокатори) не відрізняються значною мірою за антигіпертензивним ефектом і можуть бути рекомендовані для підтримуючої антигіпертензивної терапії. У пацієнтів із 1 -м і 2 -м ступенем гіпертензії ризику медикаментозне лікування може бути відстрочене на декілька тижнів, а в пацієнтів із 1 -м ступенем гіпертензії й відсутністю факторів ризику – на декілька місяців із метою нормалізації AT шляхом модифікації способу життя. Проте в більшості пацієнтів необхідним є призначення більше ніж одного антигіпертензивного препарату для контролю AT.
ЯК ПОВИННА ЗАСТОСОВУВАТИСЯ ПРОФІЛАКТИКА СЕРЦЕВО СУДИННИХ ЗАХВОРЮВАНЬ? І. Рекомендації щодо артеріального тиску • Заходи щодо модифікації способу життя, такі як контроль маси тіла, підвищення фізичної активності, обмеження вживання алкоголю й кухонної солі, збільшення вживання фруктів, овочів і молочних продуктів із низьким умістом жирів, рекомендуються всім пацієнтам з артеріальною гіпертензією й особам із високим нормальним АТ. • Систолічний АТ повинен бути зниженим < 140 мм. рт. ст. (і діастолічний АТ < 90 мм. рт. ст. ) у всіх пацієнтів з артеріальною гіпертензією. • Усі основні класи антигіпертензивних препаратів (такі як діуретики, інгібітори АПФ, антагоністи кальцію, блокатори рецепторів ангіотензину й бета-блокатори) не відрізняються значною мірою за антигіпертензивним ефектом і можуть бути рекомендовані для підтримуючої антигіпертензивної терапії. У пацієнтів із 1 -м і 2 -м ступенем гіпертензії ризику медикаментозне лікування може бути відстрочене на декілька тижнів, а в пацієнтів із 1 -м ступенем гіпертензії й відсутністю факторів ризику – на декілька місяців із метою нормалізації AT шляхом модифікації способу життя. Проте в більшості пацієнтів необхідним є призначення більше ніж одного антигіпертензивного препарату для контролю AT.
 Медикаментозну терапію рекомендується невідкладно призначати пацієнтам із 3 -м ступенем гіпертензії, а також у пацієнтів із 1 -м і 2 -м ступенем гіпертензії, які мають високий або дуже високий кардіоваскулярний ризик. Стратифікація ризику з використанням шкал SCORE рекомендується як мінімальний захід у всіх пацієнтів із гіпертензією. Проте наявність субклінічних ознак ушкодження органів-мішеней є незалежним від SCORE предиктором кардіоваскулярної смертності, тому необхідна активізація пошуку таких ознак, зокрема в осіб низького й помірного кардіоваскулярного ризику. Усім пацієнтам з гіпертензією й наявністю встановленого діагнозу ССЗ або при показнику кардіоваскулярного ризику за SCORE > 5 % повинні призначатися статини. Бета-блокатори й тіазидні діуретики не рекомендуються пацієнтам із гіпертензією з множинними метаболічними факторами ризику, оскільки збільшують ризик розвитку цукрового діабету. Пацієнтам із цукровим діабетом рекомендуються інгібітори АПФ або блокатори рецепторів ангіотензину.
Медикаментозну терапію рекомендується невідкладно призначати пацієнтам із 3 -м ступенем гіпертензії, а також у пацієнтів із 1 -м і 2 -м ступенем гіпертензії, які мають високий або дуже високий кардіоваскулярний ризик. Стратифікація ризику з використанням шкал SCORE рекомендується як мінімальний захід у всіх пацієнтів із гіпертензією. Проте наявність субклінічних ознак ушкодження органів-мішеней є незалежним від SCORE предиктором кардіоваскулярної смертності, тому необхідна активізація пошуку таких ознак, зокрема в осіб низького й помірного кардіоваскулярного ризику. Усім пацієнтам з гіпертензією й наявністю встановленого діагнозу ССЗ або при показнику кардіоваскулярного ризику за SCORE > 5 % повинні призначатися статини. Бета-блокатори й тіазидні діуретики не рекомендуються пацієнтам із гіпертензією з множинними метаболічними факторами ризику, оскільки збільшують ризик розвитку цукрового діабету. Пацієнтам із цукровим діабетом рекомендуються інгібітори АПФ або блокатори рецепторів ангіотензину.
 ЩО І ЯК ЧАСТО МОЖНА ЇСТИ ПРИ АТЕРОСКЛЕРОЗІ ? М’ясо - не більше трьох разів на тиждень. Нежирні сорти сиру, м’ясні та рибні паштети - один раз на тиждень. Домашні торти, печиво або тістечка, приготов -лені з використанням маргарину чи олії - двічі на тиждень. Картопляні чіпси або картопля, смажена на олії, - один раз на два тижні.
ЩО І ЯК ЧАСТО МОЖНА ЇСТИ ПРИ АТЕРОСКЛЕРОЗІ ? М’ясо - не більше трьох разів на тиждень. Нежирні сорти сиру, м’ясні та рибні паштети - один раз на тиждень. Домашні торти, печиво або тістечка, приготов -лені з використанням маргарину чи олії - двічі на тиждень. Картопляні чіпси або картопля, смажена на олії, - один раз на два тижні.
 Не медикаментозне лікування DASH DIETARY APPROACHES to STOP HYPERTENSION 459 участників, 27% - хворих з АГ (АТ 140/90 -160/95 мм. рт. ст. ) Вміст Na 3 г на добу (солі 7, 5 г) Досліджували ефекти трьох дієт: u Звичайна, багата жирами дієта-№ 1 u Звичайна, багата жирами дієта + овочі, фрукти – № 2 u Овочі, фрукти + риба, нежирне мясо і молоко. Обмеження червоного мяса і солодощів - № 3 На дієті № 3 відмічено зниження АТ u у хворих з АГ на 11/6 мм рт. ст. u у хворих з нормальним АТ на 3/2 мм рт. ст.
Не медикаментозне лікування DASH DIETARY APPROACHES to STOP HYPERTENSION 459 участників, 27% - хворих з АГ (АТ 140/90 -160/95 мм. рт. ст. ) Вміст Na 3 г на добу (солі 7, 5 г) Досліджували ефекти трьох дієт: u Звичайна, багата жирами дієта-№ 1 u Звичайна, багата жирами дієта + овочі, фрукти – № 2 u Овочі, фрукти + риба, нежирне мясо і молоко. Обмеження червоного мяса і солодощів - № 3 На дієті № 3 відмічено зниження АТ u у хворих з АГ на 11/6 мм рт. ст. u у хворих з нормальним АТ на 3/2 мм рт. ст.
 Лікування Атеросклероз З допомогою ліпідзнижувальної терапії можна домогтися: - профілактики атеросклерозу, якщо лікування проводиться в дитячому віці; - затримки подальшого розвитку атеросклеротичних уражень, якщо лікування розпочато в дорослому віці; - видалення холестерину з бляшок, що робить їх менш небезпечними в плані утворення на їх поверхні тромбів; - частковій або значній регресії атеросклерозу.
Лікування Атеросклероз З допомогою ліпідзнижувальної терапії можна домогтися: - профілактики атеросклерозу, якщо лікування проводиться в дитячому віці; - затримки подальшого розвитку атеросклеротичних уражень, якщо лікування розпочато в дорослому віці; - видалення холестерину з бляшок, що робить їх менш небезпечними в плані утворення на їх поверхні тромбів; - частковій або значній регресії атеросклерозу.
 Лікування. Ліпідзнижувальні засоби. I. Атеросклероз Препарати з переважаючим впливом на загальний холестерин плазми і холестерин ліпопротеїдів низької густини: інгібітори ГМГ Ко. А редуктази; секвестранти жовчних кислот; пробукол. ІІ. Препарати з переважаючим впливом на рівень плазменних триацилагліцеринів і триацилагліцеринів ліпопротеїнів дуже низької густини фібрати; нікотинова кислота; поліненасичені омега 3 жирні кислоти – ейкозопентаєнова і докозогексаєнова; максепа. Гіполіпідемічні препарати повинні прийматись пацієнтами впродовж всього життя з моменту виявлення порушення ліпідного обміну. Вкрай важливо, щоб гіполіпідемічні засоби, знижуючи рівень ЛПНГ і ЛПДНГ у крові, не знижували б, а, ще краще, підвищували рівень антиатерогенних ЛПВГ.
Лікування. Ліпідзнижувальні засоби. I. Атеросклероз Препарати з переважаючим впливом на загальний холестерин плазми і холестерин ліпопротеїдів низької густини: інгібітори ГМГ Ко. А редуктази; секвестранти жовчних кислот; пробукол. ІІ. Препарати з переважаючим впливом на рівень плазменних триацилагліцеринів і триацилагліцеринів ліпопротеїнів дуже низької густини фібрати; нікотинова кислота; поліненасичені омега 3 жирні кислоти – ейкозопентаєнова і докозогексаєнова; максепа. Гіполіпідемічні препарати повинні прийматись пацієнтами впродовж всього життя з моменту виявлення порушення ліпідного обміну. Вкрай важливо, щоб гіполіпідемічні засоби, знижуючи рівень ЛПНГ і ЛПДНГ у крові, не знижували б, а, ще краще, підвищували рівень антиатерогенних ЛПВГ.
 Лікування Атеросклероз Інгібітори ГМГ-Ко. А-редуктази (3 -гідрокси-3 метил-глютарил-коензим-А-редуктази). ГМГ Ко. А редуктаза – це ключовий фермент каталізатор біосинтезу холесте рину. В нормі з ГМГ коензиму А утворюється мевалонова кислота та ізопреноїди, які використовуються для синтезу холестерину. Деякі види грибів (Aspergillius terreus) синтезують речовини, які здатні блокувати синтез холестерину на стадії перетворення ГМГ Ко. А в мевалонову кислоту. Такі речовини отримали назву статинів. В клінічній практиці тепер застосовується декілька препаратів групи статинів: ловастатин (мевакор), симвастатин (зокор), правастатин (правакол), флувастатин (лескол).
Лікування Атеросклероз Інгібітори ГМГ-Ко. А-редуктази (3 -гідрокси-3 метил-глютарил-коензим-А-редуктази). ГМГ Ко. А редуктаза – це ключовий фермент каталізатор біосинтезу холесте рину. В нормі з ГМГ коензиму А утворюється мевалонова кислота та ізопреноїди, які використовуються для синтезу холестерину. Деякі види грибів (Aspergillius terreus) синтезують речовини, які здатні блокувати синтез холестерину на стадії перетворення ГМГ Ко. А в мевалонову кислоту. Такі речовини отримали назву статинів. В клінічній практиці тепер застосовується декілька препаратів групи статинів: ловастатин (мевакор), симвастатин (зокор), правастатин (правакол), флувастатин (лескол).
 Лікування Атеросклероз Інгібітори ГМГ-Ко. А-редуктази (3 -гідрокси-3 метил-глютарил-коензим-А-редуктази). За хімічною структурою статини подібні до ГМГ Ко. А редуктази, вони пригнічують цей фермент за конкурентним принципом. Статини, вжиті всередину, нагромаджуються в печінці, де й гальмують синтез холестерину. Це приводить до зниження вмісту холестерину в клітинах печінки і утворення додаткової кількості рецепторів на плазматичних мембранах до ЛПНГ (апо В, Е рецепторів). Як наслідок, збільшується захоплення гепатоцитами ЛПНГ для забезпечення клітин печінки холестерином, необхідним для утворення жовчних кислот. Це призводить до зниження рівня ЛПНГ і холестерину в крові. Важливо, що статини не повністю блокують активність ГМГ Ко. А редуктази, тому в клітині зберігається біологічно необхідний рівень мевалонової кислоти. Не порушують статини й функцію статевих залоз та наднирників.
Лікування Атеросклероз Інгібітори ГМГ-Ко. А-редуктази (3 -гідрокси-3 метил-глютарил-коензим-А-редуктази). За хімічною структурою статини подібні до ГМГ Ко. А редуктази, вони пригнічують цей фермент за конкурентним принципом. Статини, вжиті всередину, нагромаджуються в печінці, де й гальмують синтез холестерину. Це приводить до зниження вмісту холестерину в клітинах печінки і утворення додаткової кількості рецепторів на плазматичних мембранах до ЛПНГ (апо В, Е рецепторів). Як наслідок, збільшується захоплення гепатоцитами ЛПНГ для забезпечення клітин печінки холестерином, необхідним для утворення жовчних кислот. Це призводить до зниження рівня ЛПНГ і холестерину в крові. Важливо, що статини не повністю блокують активність ГМГ Ко. А редуктази, тому в клітині зберігається біологічно необхідний рівень мевалонової кислоти. Не порушують статини й функцію статевих залоз та наднирників.
 Лікування Атеросклероз Інгібітори ГМГ-Ко. А-редуктази (3 -гідрокси-3 метил-глютарил-коензим-А-редуктази). Найбільш поширеними серед статинів є сьогодні ловастатин та симвастатин. Початкова доза симвастатину 10 мг/день, одноразово ввечері. При легкій або помірній гіперхолестеринемії початкова доза може складати 5 мг 1 р/день. Через 4 тижні добова доза, в разі необхідності (коли рівень холестерину >5, 2 ммоль/л), збільшують до 20 мг/добу. Рідко виникає необхідність у збільшенні добової дози до 40 мг. Екскретується симвастатин з жовчю. В ході багатоцентрового Скандинавського рандомізованого плацебоконтрольованого дослідження впливу симвастатину на виживання (Scandinavian Simvastatin Survival Study, 4 S) знайдено, що зокор знижує ризик смертності на 30%. Протипоказами до застосування статинів є ідіосинкразія, захворювання печінки в активній фазі, вагітність, період лактації.
Лікування Атеросклероз Інгібітори ГМГ-Ко. А-редуктази (3 -гідрокси-3 метил-глютарил-коензим-А-редуктази). Найбільш поширеними серед статинів є сьогодні ловастатин та симвастатин. Початкова доза симвастатину 10 мг/день, одноразово ввечері. При легкій або помірній гіперхолестеринемії початкова доза може складати 5 мг 1 р/день. Через 4 тижні добова доза, в разі необхідності (коли рівень холестерину >5, 2 ммоль/л), збільшують до 20 мг/добу. Рідко виникає необхідність у збільшенні добової дози до 40 мг. Екскретується симвастатин з жовчю. В ході багатоцентрового Скандинавського рандомізованого плацебоконтрольованого дослідження впливу симвастатину на виживання (Scandinavian Simvastatin Survival Study, 4 S) знайдено, що зокор знижує ризик смертності на 30%. Протипоказами до застосування статинів є ідіосинкразія, захворювання печінки в активній фазі, вагітність, період лактації.
 При медикаментозній терапії гіперхолестеринемії треба призначати: А. Статини в максимально рекомендованих дозах або в максимально переносимих дозах В. Статини в поєднанні з секвестрантами жовчних кислот або з нікотиновою кислотою С. Обмежитися дієтотарепією
При медикаментозній терапії гіперхолестеринемії треба призначати: А. Статини в максимально рекомендованих дозах або в максимально переносимих дозах В. Статини в поєднанні з секвестрантами жовчних кислот або з нікотиновою кислотою С. Обмежитися дієтотарепією
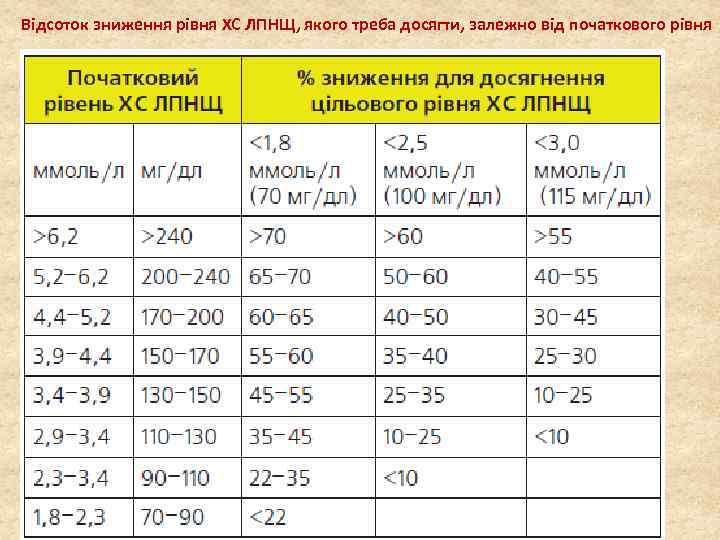 Відсоток зниження рівня ХС ЛПНЩ, якого треба досягти, залежно від початкового рівня
Відсоток зниження рівня ХС ЛПНЩ, якого треба досягти, залежно від початкового рівня
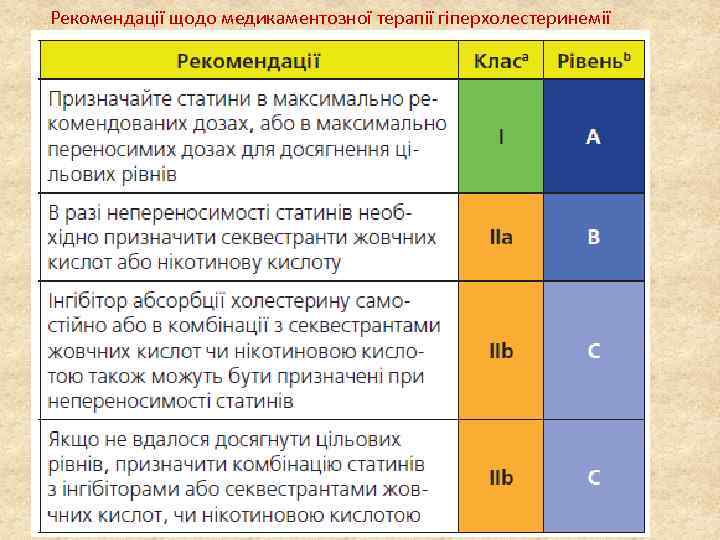 Рекомендації щодо медикаментозної терапії гіперхолестеринемії
Рекомендації щодо медикаментозної терапії гіперхолестеринемії
 При медикаментозній терапії гіпертриацилгліцеринемія найбільш ефективне таке лікування А. Статини В. Нікотинова кислота С. Статини+ Нікотинова кислота D. Статини+фібрати
При медикаментозній терапії гіпертриацилгліцеринемія найбільш ефективне таке лікування А. Статини В. Нікотинова кислота С. Статини+ Нікотинова кислота D. Статини+фібрати
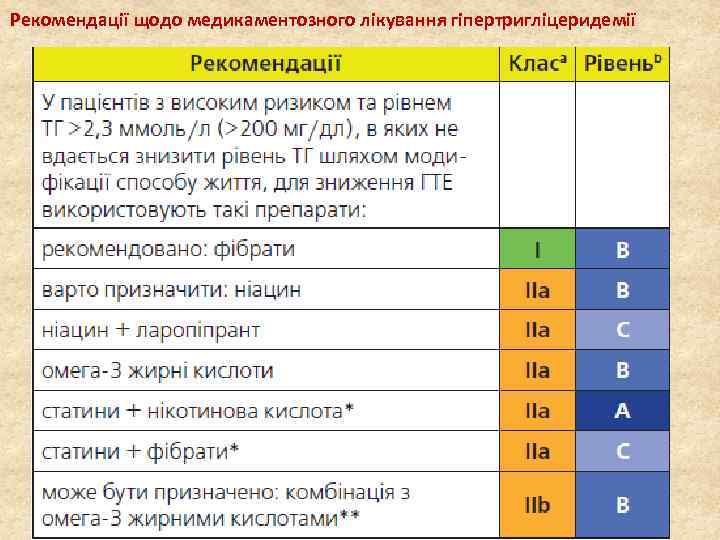 Рекомендації щодо медикаментозного лікування гіпертригліцеридемії
Рекомендації щодо медикаментозного лікування гіпертригліцеридемії
 VII НАЦІОНАЛЬНИЙ КОНГРЕС КАРДІОЛОГІВ УКРАЇНИ Ліпідзнижуючі препарати Статини– інгібітори ГМГ-Ко. А-редуктази 1. Ліпідзнижувальний ефект: зниження внутрішньоклітинної концентрації холестерину призводить до підвищення/відновлення функції клітинних рецепторів до ЛПНЩ; рівень ХС ЛПНЩ зменшується на 25 40%, ТГ – на 10 40%, а ЛПВЩ – підвищується на 5 15%. Кожне подвоєння дози статина призводить до додаткового зниження рівня ХС ЛПНЩ на 6% правило “шістки”. ЛОВАСТАТИН, СИМВАСТАТИН, ПРАВАСТАТИН, ФЛЮВАСТАТИН, АТОРВАСТАТИН (АТОРІС ), РОЗУВАСТАТИН (РОКСЕРА) Ловастатин і Симвастатин – ліпофільні Правастатин і Флювастатин – гідрофільні Ловастатин – отримано із грибка Aspergillus terrus природні С Симвастатин і Правастатин є хімічними похідними Ловастатину Флювастатин – перший хімічно синтезований статин Ловастатин і Симвастатин – це проліки, а Правастатин, Флювастатин та Аторвастатин – активні у вихідному стані Природні статини діють лише у печінці і не досягають периферійних тканин
VII НАЦІОНАЛЬНИЙ КОНГРЕС КАРДІОЛОГІВ УКРАЇНИ Ліпідзнижуючі препарати Статини– інгібітори ГМГ-Ко. А-редуктази 1. Ліпідзнижувальний ефект: зниження внутрішньоклітинної концентрації холестерину призводить до підвищення/відновлення функції клітинних рецепторів до ЛПНЩ; рівень ХС ЛПНЩ зменшується на 25 40%, ТГ – на 10 40%, а ЛПВЩ – підвищується на 5 15%. Кожне подвоєння дози статина призводить до додаткового зниження рівня ХС ЛПНЩ на 6% правило “шістки”. ЛОВАСТАТИН, СИМВАСТАТИН, ПРАВАСТАТИН, ФЛЮВАСТАТИН, АТОРВАСТАТИН (АТОРІС ), РОЗУВАСТАТИН (РОКСЕРА) Ловастатин і Симвастатин – ліпофільні Правастатин і Флювастатин – гідрофільні Ловастатин – отримано із грибка Aspergillus terrus природні С Симвастатин і Правастатин є хімічними похідними Ловастатину Флювастатин – перший хімічно синтезований статин Ловастатин і Симвастатин – це проліки, а Правастатин, Флювастатин та Аторвастатин – активні у вихідному стані Природні статини діють лише у печінці і не досягають периферійних тканин
 Цільові рівні ліпідів : Для хворих на ІХС, АГ, ДЛП Для загальної популяції: ЗХС<4, 5 ммоль/л ЗХС<5, 0 ммоль/л ХЛПНЩ <2, 5 ммоль/л ХЛПНЩ <3, 0 ммоль/л Ефективні середні дози статинів! Дозозалежність: 10 мг – малі дози 20 60 мг – середні дози 80 100 мг – високі дози
Цільові рівні ліпідів : Для хворих на ІХС, АГ, ДЛП Для загальної популяції: ЗХС<4, 5 ммоль/л ЗХС<5, 0 ммоль/л ХЛПНЩ <2, 5 ммоль/л ХЛПНЩ <3, 0 ммоль/л Ефективні середні дози статинів! Дозозалежність: 10 мг – малі дози 20 60 мг – середні дози 80 100 мг – високі дози
 Ліпідзнижувальні препарати 2. Плейотропні або ліпіднезалежні ефекти: 2. 1. Нормалізація функції ендотелію ↓ ь вивільнення ендотеліальними клітинами – NO→ вазодилатація; ь зменшення інтенсивності процесу запалення в атеросклеротичній бляшці – гальмування міграції і проліферації ГМК судинної стінки; ь інгібування агрегації тромбоцитів і ↑ їх дезагрегації тромбоцитів; ь підвищення фібринолітичної активності; ь стимуляція НЕОАНГІОГЕНЕЗУ дрібних судин міокарда; ь поліпшення перфузії міокарда. 2. 2. Стабілізація атеросклеротичної бляшки (“всихання”, сплощення , ↑стійкість до механічних впливів ): Зниження ризику розриву атеросклеротичної бляшки і розвитку тромбозу
Ліпідзнижувальні препарати 2. Плейотропні або ліпіднезалежні ефекти: 2. 1. Нормалізація функції ендотелію ↓ ь вивільнення ендотеліальними клітинами – NO→ вазодилатація; ь зменшення інтенсивності процесу запалення в атеросклеротичній бляшці – гальмування міграції і проліферації ГМК судинної стінки; ь інгібування агрегації тромбоцитів і ↑ їх дезагрегації тромбоцитів; ь підвищення фібринолітичної активності; ь стимуляція НЕОАНГІОГЕНЕЗУ дрібних судин міокарда; ь поліпшення перфузії міокарда. 2. 2. Стабілізація атеросклеротичної бляшки (“всихання”, сплощення , ↑стійкість до механічних впливів ): Зниження ризику розриву атеросклеротичної бляшки і розвитку тромбозу
 3. Терапевтичний каскад статинів: • Перший рівень терапевтичного каскаду: найбільш рання дія (тижні/місяці)→поліпшення функції ендотелію, зменшення процесів судинного запалення – стабілізація атеросклеротичної бляшки (вазодилатація, “всихання”) • Другий рівень терапевтичного каскаду: зупинка прогресування старих бляшок і появи нових, регрес існуючих (30%!) • Третій рівень терапевтичного каскаду: досягається ч/з 4 роки і більше від початку застосування; на 18 30% зменшується кардіальна і загальна смертність • Четвертий рівень терапевтичного каскаду: сприятливий вплив на некардіальну патологію на 30% нижча захворюваність на ЦД, хворобу Альцгеймера, судинну деменцію
3. Терапевтичний каскад статинів: • Перший рівень терапевтичного каскаду: найбільш рання дія (тижні/місяці)→поліпшення функції ендотелію, зменшення процесів судинного запалення – стабілізація атеросклеротичної бляшки (вазодилатація, “всихання”) • Другий рівень терапевтичного каскаду: зупинка прогресування старих бляшок і появи нових, регрес існуючих (30%!) • Третій рівень терапевтичного каскаду: досягається ч/з 4 роки і більше від початку застосування; на 18 30% зменшується кардіальна і загальна смертність • Четвертий рівень терапевтичного каскаду: сприятливий вплив на некардіальну патологію на 30% нижча захворюваність на ЦД, хворобу Альцгеймера, судинну деменцію
 Механізм дії статинів: Синтез холестерину Ацетил Ко. А ГМГ-Ко. А синтетаза ГМГ-Ко. А редуктаза X Статини Мевалоновая кислота Мевалонат пирофосфат Изопентил пирофосфат Геранил пирофосфат убиквиноны Фамезил пирофосфат Сквален синтетаза сквалены Холестерин долихолы
Механізм дії статинів: Синтез холестерину Ацетил Ко. А ГМГ-Ко. А синтетаза ГМГ-Ко. А редуктаза X Статини Мевалоновая кислота Мевалонат пирофосфат Изопентил пирофосфат Геранил пирофосфат убиквиноны Фамезил пирофосфат Сквален синтетаза сквалены Холестерин долихолы
 Останні дані про статини У 2011 р. експерти Всесвітньої федерації серця (World Heart Federation) виділили 10 найважливіших досягнень в кардіології за перше десятиліття 21 століття – в їх числі застосування статинів. За висловом повторно обраного президента WHF Smith S. C. , статини є “найбільш рейтинговими у продажах класом препаратів”, їх визначають як “аспірин ХХІ ст. ” Вони є “одним з семи дивовижних лікарських препаратів, що здатні відтермінувати смерть”
Останні дані про статини У 2011 р. експерти Всесвітньої федерації серця (World Heart Federation) виділили 10 найважливіших досягнень в кардіології за перше десятиліття 21 століття – в їх числі застосування статинів. За висловом повторно обраного президента WHF Smith S. C. , статини є “найбільш рейтинговими у продажах класом препаратів”, їх визначають як “аспірин ХХІ ст. ” Вони є “одним з семи дивовижних лікарських препаратів, що здатні відтермінувати смерть”
 Які останні новини стосовно призначення статинів? Статини здатні знижувати частоту виникнення надшлуночкових і шлуночкових аритмій у осіб з хронічною ІХС Статини сповільнюють клапанне ураження при ревматичному мітральному стенозі Статини знижують ризик розвитку венозних тромбоемболій Статини перешкоджають збільшенню розміра аневризм черевної аорти у осіб похилого віку Надмірне зниження ХС ЛПНЩ не призводить до підвищення загальної смертності, зростання ризику виникнення новоутворів, зниження статевої функції у чоловіків.
Які останні новини стосовно призначення статинів? Статини здатні знижувати частоту виникнення надшлуночкових і шлуночкових аритмій у осіб з хронічною ІХС Статини сповільнюють клапанне ураження при ревматичному мітральному стенозі Статини знижують ризик розвитку венозних тромбоемболій Статини перешкоджають збільшенню розміра аневризм черевної аорти у осіб похилого віку Надмірне зниження ХС ЛПНЩ не призводить до підвищення загальної смертності, зростання ризику виникнення новоутворів, зниження статевої функції у чоловіків.
 Яка ніша застосування статинів у сучасній лікарській практиці? Ця група препаратів знаходить широке використання: при всіх формах ІХС; у багатьох пацієнтів з АГ, хронічними захворюваннями нирок, ЦД 1 -ого і 2 -ого типу у більшості осіб , які перенесли ішемічний інсульт і транзиторну ішемічну атаку Переважно такі пацієнти повинні отримувати статини незалежно від вихідного рівня ХС ЛПНЩ; їх призначення повинно бути пожиттєвим (при переносимості).
Яка ніша застосування статинів у сучасній лікарській практиці? Ця група препаратів знаходить широке використання: при всіх формах ІХС; у багатьох пацієнтів з АГ, хронічними захворюваннями нирок, ЦД 1 -ого і 2 -ого типу у більшості осіб , які перенесли ішемічний інсульт і транзиторну ішемічну атаку Переважно такі пацієнти повинні отримувати статини незалежно від вихідного рівня ХС ЛПНЩ; їх призначення повинно бути пожиттєвим (при переносимості).
 Як призначають статини пацієнтам з хронічною ІХС? Статини (як доповнення до гіполіпідемічної дієти) необхідно призначати кожному хворому з ІХС (при відсутності протипоказів) Цільові значення рівня ліпідів при терапії статинами: рівень загального ХС < 4, 5 ммоль/л (експертами США з 2009 р. у якості нового цільового розглядається навіть рівень < 3, 9 ммоль/л); рівень ХС ЛПНЩ < 2, 5 ммоль/л (для осіб з ІХС у поєднанні з ЦД < 1, 8 -2, 0 ммоль/л ) У окремих дослідженнях (PROVE-IT , А to Z) сприятливий вплив статинів на прогноз відмічався при значно нижчих рівнях ХС ЛПНЩ (1, 60 і 1, 63 ммоль/л)
Як призначають статини пацієнтам з хронічною ІХС? Статини (як доповнення до гіполіпідемічної дієти) необхідно призначати кожному хворому з ІХС (при відсутності протипоказів) Цільові значення рівня ліпідів при терапії статинами: рівень загального ХС < 4, 5 ммоль/л (експертами США з 2009 р. у якості нового цільового розглядається навіть рівень < 3, 9 ммоль/л); рівень ХС ЛПНЩ < 2, 5 ммоль/л (для осіб з ІХС у поєднанні з ЦД < 1, 8 -2, 0 ммоль/л ) У окремих дослідженнях (PROVE-IT , А to Z) сприятливий вплив статинів на прогноз відмічався при значно нижчих рівнях ХС ЛПНЩ (1, 60 і 1, 63 ммоль/л)
 Чи потрібно призначати статини пацієнтам з перенесеними процедурами коронарної реваскуляризації? Статини сприяють значному покращенню прогнозу осіб, які перенесли стентування або аортокоронарне шунтування, у зв’язку з чим повинні рутинно призначатись пацієнтам цих категорій.
Чи потрібно призначати статини пацієнтам з перенесеними процедурами коронарної реваскуляризації? Статини сприяють значному покращенню прогнозу осіб, які перенесли стентування або аортокоронарне шунтування, у зв’язку з чим повинні рутинно призначатись пацієнтам цих категорій.
 Чи застосовують статини у хворих з ХСН? Статини можна приймати у хворих з ХСН (І-ІІІ ФК) ішемічної етіології для зниження ступеня серцево-судинного ризику. Доцільність їх прийому у таких хворих з ХСН IV ФК зараз поставлена під сумнів (з урахуванням даних досліджень CORONA, GISSI-HF) – якщо їх і призначати, то лише у низьких дозах. Немає чітких доказів хорошого впливу статинів на прогноз у хворих з ХСН неішемічної етіології.
Чи застосовують статини у хворих з ХСН? Статини можна приймати у хворих з ХСН (І-ІІІ ФК) ішемічної етіології для зниження ступеня серцево-судинного ризику. Доцільність їх прийому у таких хворих з ХСН IV ФК зараз поставлена під сумнів (з урахуванням даних досліджень CORONA, GISSI-HF) – якщо їх і призначати, то лише у низьких дозах. Немає чітких доказів хорошого впливу статинів на прогноз у хворих з ХСН неішемічної етіології.
 Чи всі пацієнти з АГ повинні приймати статини? Статини володіють незначною самостійною антигіпертензивною дією; у пацієнтів з АГ вони сприяють зворотньому розвитку гіпертрофії лівого шлуночка (ГЛШ). Серед пацієнтів з АГ статини слід призначати хворим, які мають додатковий серцевосудинний ризик - від високого до дуже високого; при відсутності ІХС – у низькій їх дозі, при наявності ІХС – призначають вищі дози. Прийом статинів (при задовільній переносимості) повинен бути на невизначено тривалий термін.
Чи всі пацієнти з АГ повинні приймати статини? Статини володіють незначною самостійною антигіпертензивною дією; у пацієнтів з АГ вони сприяють зворотньому розвитку гіпертрофії лівого шлуночка (ГЛШ). Серед пацієнтів з АГ статини слід призначати хворим, які мають додатковий серцевосудинний ризик - від високого до дуже високого; при відсутності ІХС – у низькій їх дозі, при наявності ІХС – призначають вищі дози. Прийом статинів (при задовільній переносимості) повинен бути на невизначено тривалий термін.
 Як призначати статини хворим на ЦД 2 го типу? Таким пацієнтам статини повинні бути призначені практично в кожному випадку. При відсутності ІХС можна приймати статини у низьких дозах (наприклад розувастатин 5 -10 мг/добу; аторвастатин – 10 мг/добу, симвастатин – 20 мг/добу), у випадку наявності ІХС доза статина визначається особливостями останньої.
Як призначати статини хворим на ЦД 2 го типу? Таким пацієнтам статини повинні бути призначені практично в кожному випадку. При відсутності ІХС можна приймати статини у низьких дозах (наприклад розувастатин 5 -10 мг/добу; аторвастатин – 10 мг/добу, симвастатин – 20 мг/добу), у випадку наявності ІХС доза статина визначається особливостями останньої.
 Які новини по застосуванню статинів появилися за останній час? Статини можуть знижувати частоту виникнення епізодів суправентрикулярних і вентрикулярних аритмій у осіб з хронічною ІХС, в тому числі після кардіохірургічного втручання. Статини можуть сповільнювати прогресування клапанного ураження при ревматичному мітральному стенозі; Статини знижують ризик розвитку венозних тромбоемболій; запобігають збільшенню розміру аневризми черевної аорти у осіб похилого віку.
Які новини по застосуванню статинів появилися за останній час? Статини можуть знижувати частоту виникнення епізодів суправентрикулярних і вентрикулярних аритмій у осіб з хронічною ІХС, в тому числі після кардіохірургічного втручання. Статини можуть сповільнювати прогресування клапанного ураження при ревматичному мітральному стенозі; Статини знижують ризик розвитку венозних тромбоемболій; запобігають збільшенню розміру аневризми черевної аорти у осіб похилого віку.
 Протипокази до призначення статинів Підвищена чутливість до розувастатину Захворювання печінки в активній фазі Важкі порушення функції нирок (кліренс креатиніну < 30 мл/хв) Міопатія Вагітність Одночасний прийом циклоспорину чи інгібіторів протеаз
Протипокази до призначення статинів Підвищена чутливість до розувастатину Захворювання печінки в активній фазі Важкі порушення функції нирок (кліренс креатиніну < 30 мл/хв) Міопатія Вагітність Одночасний прийом циклоспорину чи інгібіторів протеаз
 Рекомендації щодо оцінки токсичного впливу статитів на печінку та нирки (на підставі інформації FDA USA) Визначати рівень Ал. АТ, Ас. АТ слід: Ш початку лікування; до Ш через 12 тиж. від початку лікування; Ш після збільшення дози; Ш періодично Застереженням при лікуванні статинами мають бути: поява жовтяниці, загального нездужання, підвищеної втоми, сонливості, збільшення печінки, підвищення рівня непрямого білірубіну та протромбінового часу, Ал. АТ, Ас. АТ > ВГН в 1 -3 рази (якщо немає інших клінічних ознак, то припиняти терапію статином немає необхідності), при підвищенні Ал. АТ, Ас. АТ > 3 рази і відсутності інших ознак токсичного ураження печінки, аналіз активності трансамінез слід повторити; якщо при цьому рівень активності цих ферментів утримується підвищеним, то слід виключити іншу причину такого підвищення. Хронічні хвороби печінки (неалкогольна хвороба печінки, цироз печінки) У фазі компенсації це є протипоказом до застосування статинів.
Рекомендації щодо оцінки токсичного впливу статитів на печінку та нирки (на підставі інформації FDA USA) Визначати рівень Ал. АТ, Ас. АТ слід: Ш початку лікування; до Ш через 12 тиж. від початку лікування; Ш після збільшення дози; Ш періодично Застереженням при лікуванні статинами мають бути: поява жовтяниці, загального нездужання, підвищеної втоми, сонливості, збільшення печінки, підвищення рівня непрямого білірубіну та протромбінового часу, Ал. АТ, Ас. АТ > ВГН в 1 -3 рази (якщо немає інших клінічних ознак, то припиняти терапію статином немає необхідності), при підвищенні Ал. АТ, Ас. АТ > 3 рази і відсутності інших ознак токсичного ураження печінки, аналіз активності трансамінез слід повторити; якщо при цьому рівень активності цих ферментів утримується підвищеним, то слід виключити іншу причину такого підвищення. Хронічні хвороби печінки (неалкогольна хвороба печінки, цироз печінки) У фазі компенсації це є протипоказом до застосування статинів.
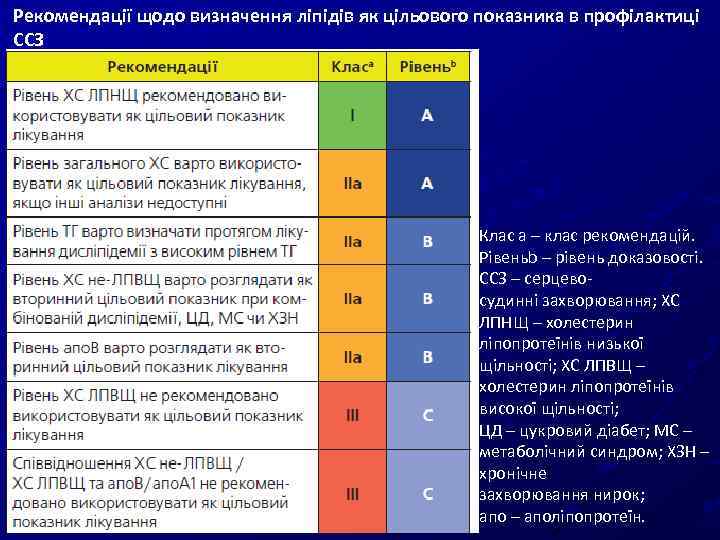 Рекомендації щодо визначення ліпідів як цільового показника в профілактиці ССЗ Клас a – клас рекомендацій. Рівеньb – рівень доказовості. ССЗ – серцевосудинні захворювання; ХС ЛПНЩ – холестерин ліпопротеїнів низької щільності; ХС ЛПВЩ – холестерин ліпопротеїнів високої щільності; ЦД – цукровий діабет; МС – метаболічний синдром; ХЗН – хронічне захворювання нирок; апо – аполіпопротеїн.
Рекомендації щодо визначення ліпідів як цільового показника в профілактиці ССЗ Клас a – клас рекомендацій. Рівеньb – рівень доказовості. ССЗ – серцевосудинні захворювання; ХС ЛПНЩ – холестерин ліпопротеїнів низької щільності; ХС ЛПВЩ – холестерин ліпопротеїнів високої щільності; ЦД – цукровий діабет; МС – метаболічний синдром; ХЗН – хронічне захворювання нирок; апо – аполіпопротеїн.
 Статини і міотоксичність (міопатія, рабдоміоліз) Церивастатин До VІІІ місяця 2001 року повідовлено про 31 випадок смерті, тих, що приймали церивастатитн ( з низ 12 приймали одночасно гемфіброзил). Потім число смертей наблизилося до 100 Ризик терапії статинами зростає якщо одночасно хворий приймає інгібітори 130 ферментів цитохрому Р-450 (гем-фіброзил, езетиміб), а також при вживанні кларитроміцину, циклоспорину, грейпфрутового соку, гіпотиреозі, ХНН). Розувастатин – перший препарат в “постцеривастатинову еру” ГDА USA (2005): …застосування розувастатина це пов’язано з ризиком токсичності для м’язів, більшим ніж за використання інших статинів, раніше одобрених (аторвастатин). PKD PHARMO (2005) 47543 пацієнти, що отримували розувастатин (10147), аторвастатин (15091), симвастатин (14 198), провастатин (7290), флувастатин (817) Аналізувалися випадки міопатій, рабдоміоліза, ураження нирок та печінки. При підозрі на міопатію – аналіз крові це КФК (ММ Кф. К). Частота побічної дії 1 на 3 000 людино-років. ПД залежить від дози статина. При комбінації Рз генфіброзилом, циклоспераном, добова доза симвостатину не повинна бути більшою, як 10 мг, в поєднанні з кордароном, варапамілом – 20 мг, а з дилтіаземом – 40 мг.
Статини і міотоксичність (міопатія, рабдоміоліз) Церивастатин До VІІІ місяця 2001 року повідовлено про 31 випадок смерті, тих, що приймали церивастатитн ( з низ 12 приймали одночасно гемфіброзил). Потім число смертей наблизилося до 100 Ризик терапії статинами зростає якщо одночасно хворий приймає інгібітори 130 ферментів цитохрому Р-450 (гем-фіброзил, езетиміб), а також при вживанні кларитроміцину, циклоспорину, грейпфрутового соку, гіпотиреозі, ХНН). Розувастатин – перший препарат в “постцеривастатинову еру” ГDА USA (2005): …застосування розувастатина це пов’язано з ризиком токсичності для м’язів, більшим ніж за використання інших статинів, раніше одобрених (аторвастатин). PKD PHARMO (2005) 47543 пацієнти, що отримували розувастатин (10147), аторвастатин (15091), симвастатин (14 198), провастатин (7290), флувастатин (817) Аналізувалися випадки міопатій, рабдоміоліза, ураження нирок та печінки. При підозрі на міопатію – аналіз крові це КФК (ММ Кф. К). Частота побічної дії 1 на 3 000 людино-років. ПД залежить від дози статина. При комбінації Рз генфіброзилом, циклоспераном, добова доза симвостатину не повинна бути більшою, як 10 мг, в поєднанні з кордароном, варапамілом – 20 мг, а з дилтіаземом – 40 мг.
 Лікування Атеросклероз Секвестранти жовчнихкислот аніонообмінні ( смоли). Це синтетичні аніонообмінні смоли, які не всмоктуються в шлунково кишковому тракті. Найбільш поширені 2 представники цього класу – холестирамін (4 -16 г/д) та колестипол (5 -20 г/д). Препарати аніонообмінних смол зв’язуються в просвіті кишечника з жовчними кислотами, обриваючи в такий спосіб їх кишково печінкову циркуляцію (в нормі 95% жовчних кислот реабсорбується). Холестирамін здатний збільшувати виділення жовчних кислот з калом в 30 разів. За таких умов, печінка змушена посилювати синтез жовчних кислот. Для цього їй необхідний холестерин, тому то гепатоцити посилюють вилучення ЛПНГ з крові. З цією метою збільшується синтез рецепторів до ЛПНГ (апо В , Е рецепторів). Як наслідок, посилюється катаболізм ЛПНГ рецепторним шляхом, рівень загального холестерину і холестерину ЛПНГ знижуться на 15 20%. Небажані ефекти : підвищення в плазмі рівня триацилгліцеринів, закрепи, нудота, відчуття дискомфорту в черевній порожнині, порушення всмоктування фолієвої кислоти і жиророзчинних вітамінів (тому їх слід приймати одночасно із статинами).
Лікування Атеросклероз Секвестранти жовчнихкислот аніонообмінні ( смоли). Це синтетичні аніонообмінні смоли, які не всмоктуються в шлунково кишковому тракті. Найбільш поширені 2 представники цього класу – холестирамін (4 -16 г/д) та колестипол (5 -20 г/д). Препарати аніонообмінних смол зв’язуються в просвіті кишечника з жовчними кислотами, обриваючи в такий спосіб їх кишково печінкову циркуляцію (в нормі 95% жовчних кислот реабсорбується). Холестирамін здатний збільшувати виділення жовчних кислот з калом в 30 разів. За таких умов, печінка змушена посилювати синтез жовчних кислот. Для цього їй необхідний холестерин, тому то гепатоцити посилюють вилучення ЛПНГ з крові. З цією метою збільшується синтез рецепторів до ЛПНГ (апо В , Е рецепторів). Як наслідок, посилюється катаболізм ЛПНГ рецепторним шляхом, рівень загального холестерину і холестерину ЛПНГ знижуться на 15 20%. Небажані ефекти : підвищення в плазмі рівня триацилгліцеринів, закрепи, нудота, відчуття дискомфорту в черевній порожнині, порушення всмоктування фолієвої кислоти і жиророзчинних вітамінів (тому їх слід приймати одночасно із статинами).
 Лікування Атеросклероз Пробукол Блокує оксидацію ЛПНГ, прискорює катаболізм холестерину. Призначається в дозі 500 мг 2 рази денно разом з їжею. Лікування проводиться курсами по 3 6 міс. з 6 місячними перервами.
Лікування Атеросклероз Пробукол Блокує оксидацію ЛПНГ, прискорює катаболізм холестерину. Призначається в дозі 500 мг 2 рази денно разом з їжею. Лікування проводиться курсами по 3 6 міс. з 6 місячними перервами.
 Лікування Атеросклероз Фібрати. Практичне значення мають Клофібрат (1000 мг/д), фенофібрат (200 мг/д), Гемфіброзил (600 мг/д). Фібрати підвищують активність ліпопротеїнліпази і тим самим прискорюють катаболізм ЛПДНГ, посилюють синтез рецепторів до ЛПНГ, інгібують утворення ЛПДНГ у печінці. Показані при змішаних гіперліпопро теїдемііях зокрема при ІІб ІV і , V типах. При ІІІ типі ГЛП, вони є препаратами вибору. Фібрати застосовують в добових дозах від 300 400 мг до 2 г. Можуть викликати розлади шлунково кишкового тракту, міозит, гепатит, холелітіаз. Найбільш часто формуються каміння в жовчному міхурі при застосуванні клофібрату.
Лікування Атеросклероз Фібрати. Практичне значення мають Клофібрат (1000 мг/д), фенофібрат (200 мг/д), Гемфіброзил (600 мг/д). Фібрати підвищують активність ліпопротеїнліпази і тим самим прискорюють катаболізм ЛПДНГ, посилюють синтез рецепторів до ЛПНГ, інгібують утворення ЛПДНГ у печінці. Показані при змішаних гіперліпопро теїдемііях зокрема при ІІб ІV і , V типах. При ІІІ типі ГЛП, вони є препаратами вибору. Фібрати застосовують в добових дозах від 300 400 мг до 2 г. Можуть викликати розлади шлунково кишкового тракту, міозит, гепатит, холелітіаз. Найбільш часто формуються каміння в жовчному міхурі при застосуванні клофібрату.
 Лікування “Есенціальні фосфоліпіди ” Атеросклероз – це високоочищений екстракт з бобів сої, особливістю їх є наявність в них великої кількості поліненасичених жирних кислот, особливо ліноленової (70%). Завдяки особливостям хімічної структури ліпостабіл (есенціале) вбудовується в мембрани клітин і клітинних органел, зокрема, в поверхневий пласт ліпопротеїдних часток ЛПВГ, знижуючи їх мікров’язкість та підвищуючи фізіологічну активність. Вводяться ці препарати – 10 мл довенно краплинно в 250 мл 5% розчину глюкози або струменево без розведення, “на крові”. Курс довенних ін’єкцій 20 30 днів, в подальшому хворого слід перевести на пероральний прийом ліпостабілу (есенціале) по 1 2 капсулі 3 4 рази на день впродовж 2 3 міс.
Лікування “Есенціальні фосфоліпіди ” Атеросклероз – це високоочищений екстракт з бобів сої, особливістю їх є наявність в них великої кількості поліненасичених жирних кислот, особливо ліноленової (70%). Завдяки особливостям хімічної структури ліпостабіл (есенціале) вбудовується в мембрани клітин і клітинних органел, зокрема, в поверхневий пласт ліпопротеїдних часток ЛПВГ, знижуючи їх мікров’язкість та підвищуючи фізіологічну активність. Вводяться ці препарати – 10 мл довенно краплинно в 250 мл 5% розчину глюкози або струменево без розведення, “на крові”. Курс довенних ін’єкцій 20 30 днів, в подальшому хворого слід перевести на пероральний прийом ліпостабілу (есенціале) по 1 2 капсулі 3 4 рази на день впродовж 2 3 міс.
 Лікування Атеросклероз Нікотинова кислота(пролонговані форми) Володіє здатністю знижувати в крові рівень триацилгліцеринів. Ефективна при ІІІ і V типах ГЛП; при ІІб і IV ефект її менш виражений. З небажаних ефектів, які обмежують застосування нікотинової кислоти необхідно відмітити різку гіперемію шкіри (посилення притоку крові до голови, обличчя), відчуття жару, свербіння шкіри, кропив’янка, пониження толерантності до вуглеводів, почастішання приступів стенокардії (виникає внаслідок тахікардії і підвищення споживання міокардом кисню). Для попередження небажаних ефектів лікування нікотиновою кислотою починають з малих доз (100 200 мг 3 4 рази на день), лише згодом (через 2 тижні) переходять поступово до максимальних доз 1 2 г/д, які й дають гіполіпідемічний ефект.
Лікування Атеросклероз Нікотинова кислота(пролонговані форми) Володіє здатністю знижувати в крові рівень триацилгліцеринів. Ефективна при ІІІ і V типах ГЛП; при ІІб і IV ефект її менш виражений. З небажаних ефектів, які обмежують застосування нікотинової кислоти необхідно відмітити різку гіперемію шкіри (посилення притоку крові до голови, обличчя), відчуття жару, свербіння шкіри, кропив’янка, пониження толерантності до вуглеводів, почастішання приступів стенокардії (виникає внаслідок тахікардії і підвищення споживання міокардом кисню). Для попередження небажаних ефектів лікування нікотиновою кислотою починають з малих доз (100 200 мг 3 4 рази на день), лише згодом (через 2 тижні) переходять поступово до максимальних доз 1 2 г/д, які й дають гіполіпідемічний ефект.
 Атеросклероз Лікування Препарати риб’ячого жиру: максепа, омакор - містять в собі омега 3 ейкозопентаєнову і омега 3 докозогексаєнову кислоти. - приймаються в добовій дозі 2 3 г, що призводить до зниження утворення ЛПДНГ в печінці і до зниження рівня цього класу ліпопротеїдів у пацієнтів з IV і V типами ГЛП. - гальмують агрегацію тромбоцитів, поліпшують реологічні властивості крові. Препарати з риб’ячого жиру максепа, омакор зарекомендували себе як ефективні середники при гіпертриацилгліцернемії в поєднанні з гіперхолестеринемією (ІІб тип ГЛП).
Атеросклероз Лікування Препарати риб’ячого жиру: максепа, омакор - містять в собі омега 3 ейкозопентаєнову і омега 3 докозогексаєнову кислоти. - приймаються в добовій дозі 2 3 г, що призводить до зниження утворення ЛПДНГ в печінці і до зниження рівня цього класу ліпопротеїдів у пацієнтів з IV і V типами ГЛП. - гальмують агрегацію тромбоцитів, поліпшують реологічні властивості крові. Препарати з риб’ячого жиру максепа, омакор зарекомендували себе як ефективні середники при гіпертриацилгліцернемії в поєднанні з гіперхолестеринемією (ІІб тип ГЛП).
 Лікування Атеросклероз Немедикаментозні методи корекції гіперхлестеринемії – плазмаферез, аферез ЛПНГ. Характеризується великою вибірковістю, адже в процесі цієї процедури видаляються, головним чином ЛПНГ. За одну процедуру з організму виводять понад 10 г холестерину. Процедури аферезу ЛПНГ необхідно періодично повторювати, поєднувати з прийомом ліпідознижуючих препаратів. При такому лікуванні через 1, 5 2 роки вдається досягти часткової регресії атеросклеротичних уражень вінцевих артерій. Імунотерапія (вивчається). Селективне видалення ЛПНГ в експеременті здійснюється за допомогою моноклональних антитіл до ЛПНГ.
Лікування Атеросклероз Немедикаментозні методи корекції гіперхлестеринемії – плазмаферез, аферез ЛПНГ. Характеризується великою вибірковістю, адже в процесі цієї процедури видаляються, головним чином ЛПНГ. За одну процедуру з організму виводять понад 10 г холестерину. Процедури аферезу ЛПНГ необхідно періодично повторювати, поєднувати з прийомом ліпідознижуючих препаратів. При такому лікуванні через 1, 5 2 роки вдається досягти часткової регресії атеросклеротичних уражень вінцевих артерій. Імунотерапія (вивчається). Селективне видалення ЛПНГ в експеременті здійснюється за допомогою моноклональних антитіл до ЛПНГ.
 В перспективі відбуватиметься перехід до етіотропного, патогенетичного і превентивного лікування атеросклерозу. Антибіотики + противірусні засоби (ацикловір, ганцикловір та імуномодуляторів (імунофан, інтерферон). Імунофан – новий імуномодулятор, що гальмує атерогенез та атеротромбоз. Розроблена вакцина проти окислених ліпопротеїнів.
В перспективі відбуватиметься перехід до етіотропного, патогенетичного і превентивного лікування атеросклерозу. Антибіотики + противірусні засоби (ацикловір, ганцикловір та імуномодуляторів (імунофан, інтерферон). Імунофан – новий імуномодулятор, що гальмує атерогенез та атеротромбоз. Розроблена вакцина проти окислених ліпопротеїнів.
 “Якщо природа людська може бути удосконалена, то засоби для цього треба шукати в медицині. . . ” Р. Декарт
“Якщо природа людська може бути удосконалена, то засоби для цього треба шукати в медицині. . . ” Р. Декарт
 Студентський науковий гурток, 2013 Дякую за увагу !
Студентський науковий гурток, 2013 Дякую за увагу !


