Министерство образования Республики Казахстан


Министерство образования Республики Казахстан Государственный медицинский университет г. Семей Кафедра: акушерство и гинекология Курс: 4 Специальность: Общая медицина Проблемы невынашивания беременности. Современные принципы лечения невынашивания Лектор: доцент Желпакова М. С.

П Л А Н • Актуальность темы • Понятие невынашивания, недонашивания • Этиология невынашивания • Обследование женщин с невынашиванием • Клиника, диагностика, лечение невынашивания • Клиника и ведение преждевременных родов • Профилактика гипотермии • Ведение преждевременных родов при дородовом излитии околоплодных вод

• Частота невынашивания - 15 - 20% • Частое осложнение течения беременности - угроза прерывания • Недонашивание – одна из основных причин перинатальной заболеваемости и смертности На долю недоношенных детей приходится до 50% случаев мертворождений, 60 -70% – ранней неонатальной 65 -75% – детской смертности

• Недоношенные дети рождаются мертвыми в 8 -13 раз чаще по сравнению с доношенными, в 20 -30 раз чаще умирают на 1 -й неделе жизни • Перинатальная смертность при преждевременных рода в 33 раза выше, чем при родах в срок • Невынашивание беременности неблагополучно сказывается на репродуктивной функции женщин и на полноценности потомства

Социально-демографические • неустроенность семейной жизни • экстремальный репродуктивный возраст матери • низкий социальный статус • недостаточное питание • профессиональные вредности • действие неблагоприятных условий внешней среды • вредные привычки

Медицинские 1. Со стороны плода: генные и хромосомные аномалии 2. Со стороны материотца • Генетические • Особенности соматического и акушерско- гинекологического анамнеза • Анатомические факторы • Эндокринные нарушения • Факторы воспалительного генеза • Иммунологические • Осложненияособенности течения беременности

Частота невыясненных причин преждевременного прерывания беременности остается высокой (12 -41, 2%).

• Количественные • Структурные абберации (95%) (5%) • Анеуплоидии (трисомии, • Инверсии моносомии) • Кольца • Полиплоидии (триплоидии) • Транслокации

Частота сочетания миомы матки и беременности достигает 5%. Прогноз определяется: • размерами опухоли • особенностями расположения узлов миомы • локализацией хорионаплаценты по отношению к доброкачественной опухоли

Критерии диагностики • Анамнез • Влагалищное исследование • УЗ-критерий ИЦН –баллонообразное расширение нижнего маточного сегмента , пролабирование плодного пузыря • Оптимальные сроки цервикального серкляжа – 17 -21 неделя • При ПНБ – наложение швов на шейку матки на сроках более 10 нед.

Критерии диагностики • ГСГ (до беременности) • УЗИ до и во время беременности (оптимально – в 1 триместре) • Обследование мочевыводящей системы (сочетание ВПР этих систем в 16 -100%)

• Нарушения в фертильном цикле: Ø Изменения нормальных соотношений ГТГ Ø Гиполютеинизм Ø Гиперандрогенемия • Недостаточность желтого тела беременности • Недостаточная выработка ХГЧ синцитиотрофобластом • Избытокнедостаток тиреоидных гормонов

Срок беременности при Клиническая форма СВ: • ранние (до 12 нед. ) • поздние (от 12 до 22 нед. ) • угрожающий • начавшийся • аборт в ходу • неполный • несостоявшийся • инфицированный • привычный аборт

Обследование женщин с невынашиванием и лечение их необходимо проводить еще до наступления беременности.

Обследование: • Эндокринная функция яичников • Ультразвуковое исследование • Гистероскопия • Лапароскопия • Медико-генетические • Серологические • Иммунологические

Обследование женщин во время беременности • Определение содержания гормонов: эстрогенов, прегнандиола, хорионического гонадотропина, 17 -кетостероидов • Цитологическое исследование вагинальных мазков • Измерение базальной температуры • УЗ-эхография • Влагалищное исследование • Гистерография

Лечение во время беременности При ИЦН – хирургическая коррекция шейки матки. У женщин с гипофункцией яичников, генитальным инфантилизмом, пороками развития матки гормональное лечение – дюфастон до 20 -й недели беременности.

Преждевременные роды • Преждевременные роды – это самопроизвольное прерывание беременности в сроки от 22 до 37 недель беременности.
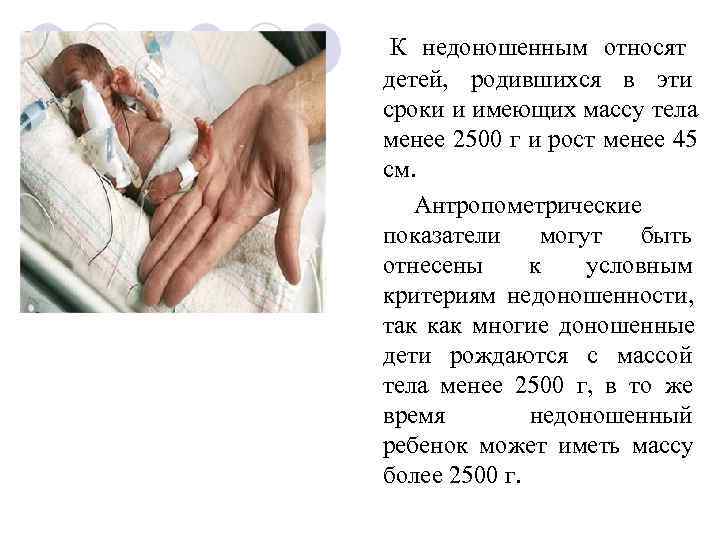
К недоношенным относят детей, родившихся в эти сроки и имеющих массу тела менее 2500 г и рост менее 45 см. Антропометрические показатели могут быть отнесены к условным критериям недоношенности, так как многие доношенные дети рождаются с массой тела менее 2500 г, в то же время недоношенный ребенок может иметь массу более 2500 г.

Ведение преждевременных родов: Беременным с угрозой ПР при сроке от 24 до 34 недель проводят профилактику СДР-синдрома глюкокортикоидами: - 2 дозы по 12 мг бетаметазона при в/м введении через каждые 24 часа или - 4 дозы по 6 мг дексаметазона при в/м введении через каждые 12 часов 2. Место для приема преждевременных родов должно быть оборудовано для оказания немедленной помощи и иметь t=28 ° С 3. Профилактика кровотечения – активное ведение 3 периода родов
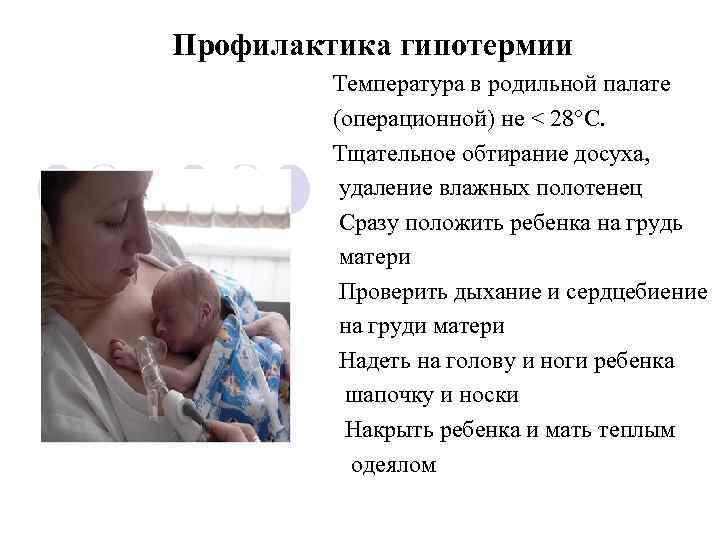
Профилактика гипотермии Температура в родильной палате (операционной) не < 28°C. Тщательное обтирание досуха, удаление влажных полотенец Сразу положить ребенка на грудь матери Проверить дыхание и сердцебиение на груди матери Надеть на голову и ноги ребенка шапочку и носки Накрыть ребенка и мать теплым одеялом
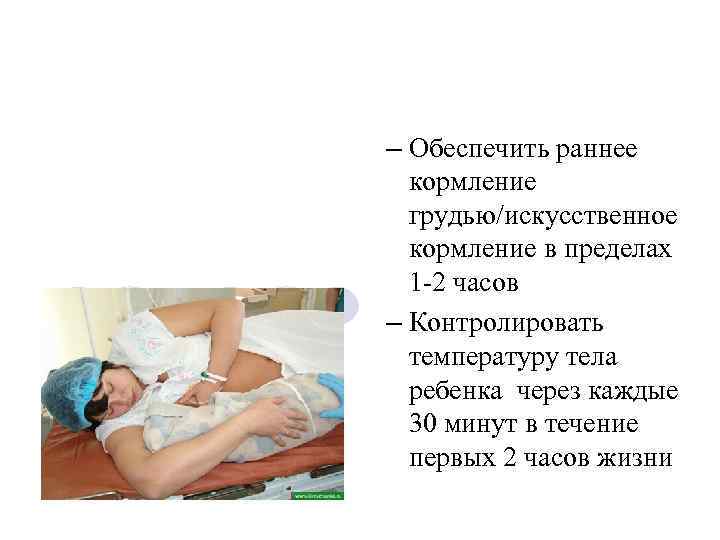
– Обеспечить раннее кормление грудью/искусственное кормление в пределах 1 -2 часов – Контролировать температуру тела ребенка через каждые 30 минут в течение первых 2 часов жизни

План ведения беременной при ПИОВ и недоношенной беременности: 1. Госпитализация в палату 2. Ежедневная смена белья 3. Полноценное питание 4. Контроль за состоянием здоровья матери и плода: измерение ОЖ и ВДМ, оценка количества и качеств подтекающих вод, определение частоты пульса, температуры тела, ЧСС плода

5. Необходимо каждые 12 часов определять содержание лейкоцитов в крови, а при его увеличении анализировать лейкоцитарную формулу крови. 6. Посев содержимого цервикального канала и мазки из влагалища контролируют каждые 5 дней. 7. Решить вопрос о применении токолитической терапии и антибиотиков. 8. Профилактика дистресс-синдрома 9. Использование антибиотиков при преждевременном разрыве плодных оболочек

Мероприятия, которые привели к снижению смертности и заболеваемости при преждевременных родах: • Регионализация перинатальной помощи • Кортикостероиды антенатально • Антибиотики в родах • Организация отделений интенсивной терапии новорожденных (с 1960 года) • Совершенствование методов вентиляции легких • Применение препаратов сурфактанта • Улучшенный неонатальный уход

• Таким образом, профилактика выкидышей и преждевременных родов является резервом снижения перинатальной заболеваемости и смертности, сохранения репродуктивного здоровья женщины, что особенно актуально в современных условиях низкой рождаемости.

Спасибо за внимание!!!
Пробл невынаш бер. Соврем принципы леч невынаш.ppt
- Количество слайдов: 27

