Патофизиология сепсиса.ppt
- Количество слайдов: 35

Министерство Образования и науки РК Карагандинский государственный медицинский университет Кафедра патологической физиологии СРО Тема: «Патофизиология сепсиса» . Выполнила: Садибекова М. , ст. 2 -060 ОМ Проверила: Мустафина Д. Ж. Караганда, 2014

Содержание Введение Определение сепсиса Отличия сепсиса от других инфекционных процессов (этиологические, эпидемиологические, клинические, иммунологические) Стадии сепсиса Лечебная программа

Введение Сепсис встречается во всех странах мира. С этим заболеванием встречаются не только инфекционисты, но и врачи различных специальностей (хирурги, терапевты, гинекологи, педиатры и др. ). Оказание эффективной медицинской помощи при этом невозможно без изучения патогенеза и этиологии данного заболевания.
Сепсис (от греч. sepsis-гниение)-общее инфекционное заболевание, возникающее в связи с существованием в организме очага инфекции.

Сепсис- особая форма взаимодействия макро- и микроорганизма, при этом воздействию инфекта и реакции на него организма придается равное значение Гиперергическая реакция на инфект; Отсутствие иммунитета; Генерализация инфекции; Ациклическое течение; Преобладание реакций общего плана; Утрата способности локализовать инфекцию.

В зависимости от ворот инфекции различают: • • • черезкожный сепсис; акушерско-гинекологический сепсис; оральный сепсис, который подразделяется на тонзиллярный и одонтогенный; отогенный сепсис; вследствие хирургических вмешательств и диагностических манипуляций; криптогенный.

От других инфекционных процессов сепсис отличают особенности: Ш Этиологические Ш Эпидемиологичес кие Ш Клинические Ш Иммунологически е

Этиологические особенности сепсиса Сепсис может быть вызван различными микроорганизмами преимущественно бактериальной природы : ь ь ь Стафилококки; Стрептококки; Пневмококки; Менингококки; Эшерихии; Сальмонеллы ; Энтерококки ; Синегнойная палочка ; ь Грибы ; ь Микобактерия туберкулеза ; ь ь ь СЕПСИС ПОЛИЭТИОЛОГИЧЕН

Эпидемиология. Ш Сепсис не является заразной болезнью и не воспроизводится в эксперименте; Ш Возникновение сепсиса обусловлено не столько свойствами самого возбудителя, сколько состоянием макроорганизма, в частности его неспособностью к локализации возбудителя и недостаточностью различных факторов иммунитета.

. Нередко сепсис бывает обусловлен возбудителями, длительное время находившимися на поверхности кожи или слизистых оболочек больного. заболевания сепсисом имеют спорадический характер Для каждого возбудителя характерны свои особенности эпидемиологических предпосылок. Среди прочих можно выделить лишь случаи внутрибольничной инфекции, которая в стационарах для ослабленных лиц нередко принимает септическое течение.

Возбудители внутрибольничной инфекции могут передаваться: Ш через инфицированные руки медицинского персонала; Ш через перевязочный материал и инструменты (особенно опасны в этом отношении катетеры, длительное время находящиеся внутри сосудов); Ш через воздух.

Для развития сепсиса необходимы следующие условия наличие первичного септического очага, который связан (постоянно или периодически) с кровеносным или лимфатическим сосудом; постоянное или периодическое (многократное)проникновение возбудителя из первичного очага в кровь; гематогенная диссеминация инфекции и формирование вторичных септических очагов (метастазов), из которых возбудитель также периодически поступает в кровь; ациклическое течение, обусловленное неспособностью организма к локализации инфекции в очагах воспаления и к эффективным иммунным реакциям.

Факторы способствующие развитию сепсиса: наличие каких-либо заболеваний: гематологические, онкологические, диабет, рахит, травмы, ВИЧ-инфекция, врожденные дефекты иммунной системы и др. некоторые терапевтические мероприятия: длительное применение иммунодепрессивных препаратов, цитостатиков, кортикостероидных препаратов, рентгенотерапия и др.
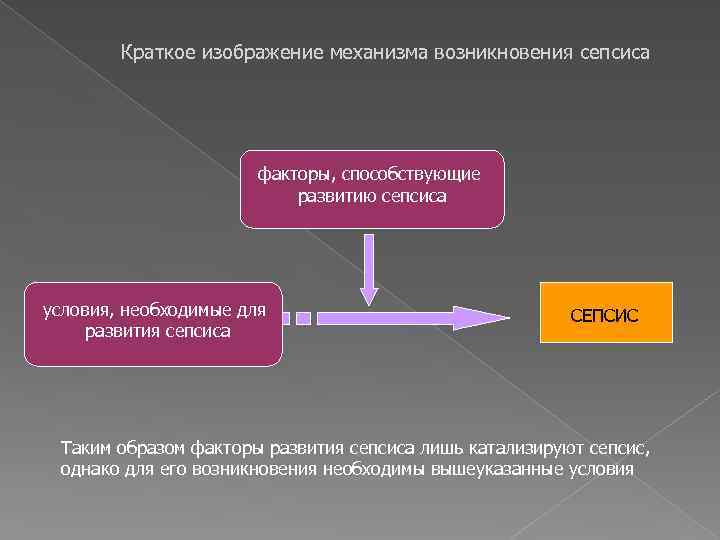
Краткое изображение механизма возникновения сепсиса факторы, способствующие развитию сепсиса условия, необходимые для развития сепсиса СЕПСИС Таким образом факторы развития сепсиса лишь катализируют сепсис, однако для его возникновения необходимы вышеуказанные условия

Клинические особенности v Независимо от характера возбудителя проявления болезни одинаковые; v Отсутствие цикличности в течении болезни; v Отсутствие определенного срока инкубации.

По клиническому течению различают: ь ь ь острейший (молниеносный) сепсис, протекающий бурно с развитием септического шока и приводящий к летальному исходу в течение 1— 2 дней; острый сепсис, который продолжается до 4 нед; подострый, длящийся до 3— 4 мес; рецидивирующий сепсис, протекающий в виде обострений и ремиссий, длится до 6 мес; хрониосепсис может продолжаться до года и более.

Наиболее характерные клинические проявления сепсиса: Лихорадка; Интоксикация; Спленомегалия; Гемограмма; Геморрагические высыпания; Синдром полиорганной; недостаточности;

Лихорадка возникает на ранней стадии температура повышается выше 38 о. С, иногда может достигать гиперпиректического уровня (выше 40 о. С). лихорадка с большими суточными колебаниями, более высокой температурой в вечерние часы и ее снижением в утренние часы. несмотря на высокую лихорадку, больные испытывают ощущение холода, появляются мышечная дрожь, «гусиная кожа» . спад температуры может происходить критически или литически. при септикопиемии, протекающей с множественными пиемическими очагами, суточные колебания температуры достигают 3 -4 о. С. При развитии сепсиса у лиц пожилого возраста температурная реакция сглажена, максимальная лихорадка может ограничиваться субфебрильным уровнем (ниже 38 о. С).

Интоксикация При сепсисе бактеремия всегда сопровождается накоплением в крови эндотоксинов, что и определяет развитие интоксикации. Интоксикация характеризуется тяжелыми головными болями, головокружением, ощущением слабости вплоть до состояния полной прострации, тошнотой иногда со рвотой, не приносящей больному даже временного облегчения. Аппетит отсутствует. Бессонница. Иногда расстройства сознания – бред, прекома. Иногда менингизм.

Гемограмма Лейкоцитоз, нередко гиперлейкоцитоз. Нейтрофилез со сдвигом влево. Развитие нейтрофилеза – увеличение количества макрофагов – соответствует резкому усилению фагоцитарной активности крови и характеризует адекватную реакцию организма на инфекцию. При истощении ответной реакции организма лейкоцитоз может сменяться лейкопенией. В этом случае может развиваться нейтропения, существенно ограничивая возможности лечения больных. СОЭ увеличивается. Прогрессирующая тромбоцитопения характеризует угрозу микротромбозов, развитие ДВС крови.

Геморрагические высыпания Выявляются примерно у 1/3 больных сепсисом. Весьма вариабельны – от точечных экхимозов до крупных геморрагически-некротических элементов со звездчатыми границами. Преимущественно локализуются на передней поверхности грудной клетки, животе, руках. Высыпания незудящие, выявляются в первые дни болезни.

Первичные очаги. Это гнойно-воспалительные очаги разной локализации. Сепсис может явиться их осложнением. Они могут соответсвовать входным воротам инфекции, однако нередко ими не являются. Вторичные очаги. Свидетельствуют о прогрессирующем гематогенном распространении возбудителя. Они характеризуются появлением метастатических пиемических очагов разной локализации (абсцессы, флегмоны, фурункулез, остеомиелит и др. ), поражением внутренних органов (эндокардит, деструктивные пневмонии), распространением гнойно-воспалительного процесса на мозговые оболочки (гнойный менингит).

Синдром полиорганной недостаточности Развитие при сепсисе системного васкулита с повреждением эндотелия сосудов в конечном счете приводит к формированию полиорганной недостаточности. Это свидетельствует о терминальной стадии, угрозе летального исхода. Клинически синдром многообразен, развивается сердечнососудистая, дыхательная и почечная недостаточность.

Диагностика: Бактериологическое исследование крови. Требования к проведению исследования крови на стерильность: Ш Забор проб крови до начала антибактериальной терапии Ш Забор проб крови в часы, устонавленные по данным дробной термометрии Ш Исследование проб достаточного объема Ш Многократность исследований Ш Исключение контаминации проб при заборе крови Ш Исключение контаминации в процессе выполнения анализа (посев на двухфазные среды) Ш Контроль за качеством питательных сред Ш Обеспечение условий для роста анаэробной флоры Ш Оценка результатов бак. исследований в обязательном сопоставлении с клиническими данными.

Иммунологическая особенность Ш После перенесенного сепсиса к нему не вырабатывается иммунитет; Ш Преобладание реакций; Ш Неадекватная инфект. гиперергических реакция организма на

По фазам развития различают: 1. токсемическая 2. септицемия 3. септикопиемия

Классификация генерализованных воспалительных процессов (1991 г): Бактериемия. Положительная гемокультура при отсутствии клинических проявлений. Синдром ответной системной воспалительной реакции: повышение (понижение) температуры, тахикардия, гипотензия, тахипноэ, лейкоцитоз (лейкопения) при отсутствии бактериемии. Сепсис: Синдром ответной воспалительной реакции в сочетании с бактериемией. Тяжелый сепсис. Развитие полиорганной недостаточности. Септический шок.

Выделяют стадийность заболевания: сепсис тяжелый сепсис септический шок Ш возникают признаки органной дисфункции Ш неэффективном при лечении сопровождаются декомпенсацией ь Наличие гипотензии ь Тяжелое распространенное поражение капилляров грубые метаболические нарушения.

Лечебная программа: Режим. Лечебное питание. Санация первичного очага. Антибактериальная терапия. Управляемая гипокоагуляция. Иммуномодулирующая терапия. Ингибирование протеаз и кининов. Дезинтоксикационная терапия. Глюкокортикоидная терапия. Симптоматическая терапия.

Препараты выбора при антибиотикотерапии: Цефалоспорины 3 -го поколения; Ингибиторозащищенные пенициллины; Азтреонам; Аминогликозиды 2 и 3 поколения

При выборе препаратов необходимо принимать во внимание следующие факторы: тяжесть состояния пациента; место возникновения (внебольничные условия или стационар); локализацию инфекции; состояние иммунного статуса; аллергоанамнез; функцию почек.

Наиболее часто используется комбинация двух АМП. Причины: невозможность дифференцировать грамположительную или грамотрицательную этиологию инфекции по клинической картине; высокая вероятность полимикробной природы сепсиса; риск резистентности к одному из АМП.

Особенности лечения сепсиса у детей Антибактериальная терапия сепсиса должна проводиться с учетом спектра возбудителей и возрастных ограничений для применения отдельных классов АМП. Так, у новорожденных сепсис вызывается преимущественно стрептококками группы В и энтеробактериями (Klebsiella spp. , E. сoli и др. ). При использовании инвазивных устройств этиологически значимыми являются стафилококки. В некоторых случаях возбудителем может быть L. monocytogenes. Препаратами выбора являются пенициллины в комбинации с аминогликозидами 2 и 3 поколения. Цефалоспорины III поколения также могут быть использованы для терапии сепсиса у новорожденных. Однако, учитывая отсутствие у цефалоспоринов активности в отношении листерий и энтерококков, их следует применять в комбинации с ампициллином.

Особенности лечения сепсиса у людей пожилого возраста При проведении антибактериальной терапии у людей пожилого возраста необходимо учитывать понижение у них функции почек, что может потребовать изменения дозы или интервала введения b-лактамов, аминогликозидов, ванкомицина.

Использованная литература: http: //www. nedug. ru/lib/lit/surg/seps. htm http: //www. iacmac. ru/ab/136 -139. shtml
Патофизиология сепсиса.ppt