микобактерии-13г.ppt
- Количество слайдов: 63

МИКОБАКТЕРИИ (от греч. myces – гриб и bacteria – палочка) Лектор – Леванова Людмила Александровна – д. м. н. , заведующая кафедрой микробиологии, иммунологии и вирусологии ГБОУ ВПО Кем. ГМА

Систематическое положение микобактерий n n n n Домен: Bacteria Тип: Actinobacteria Класс: Actinobacteria Порядок: Actinomycetales Семейство: Mycobacteriaceae Род: Mycobacterium Виды: q q M. bovis, M. tuberculosis, M. africanum M. leprae M. cansasii, M. marinum, M. scrofulaceum, M. gordonae, M. avium, M. fortuitum, M. kansasii и др. M. smegmatis
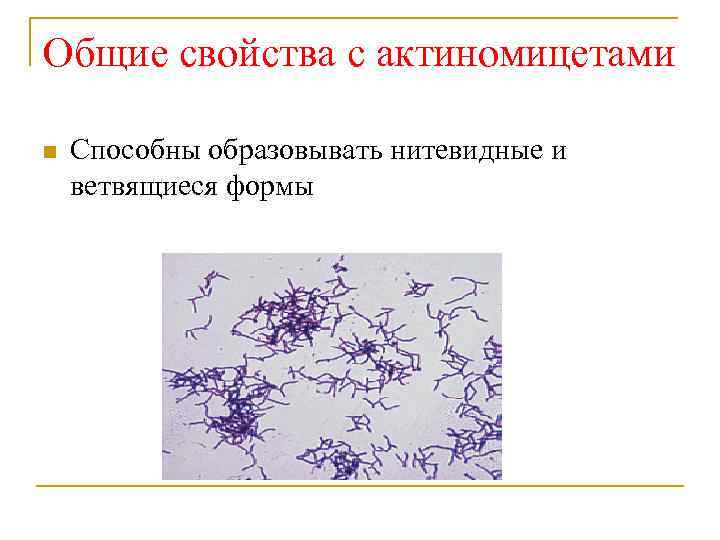
Общие свойства с актиномицетами n Способны образовывать нитевидные и ветвящиеся формы

Отличия микобактерий от других прокариот n кислото-, спирто- и щелочеустойчивость n высокое (до 60%) содержание в клеточной стенке липидов n очень медленный рост
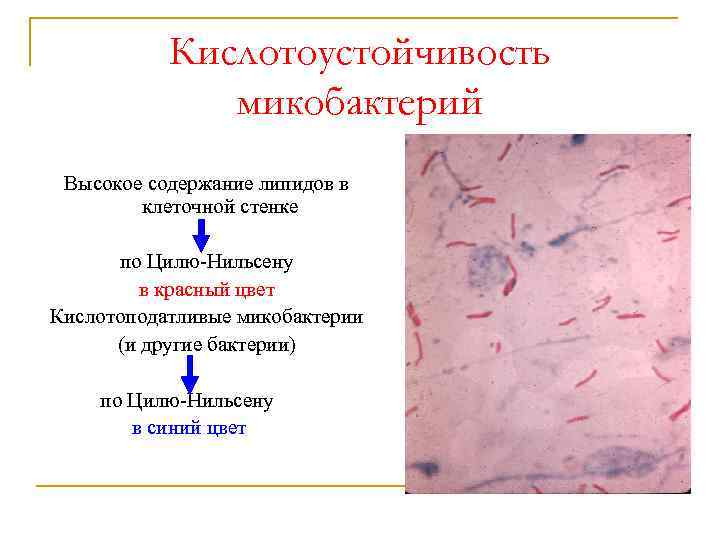
Кислотоустойчивость микобактерий Высокое содержание липидов в клеточной стенке по Цилю-Нильсену в красный цвет Кислотоподатливые микобактерии (и другие бактерии) по Цилю-Нильсену в синий цвет
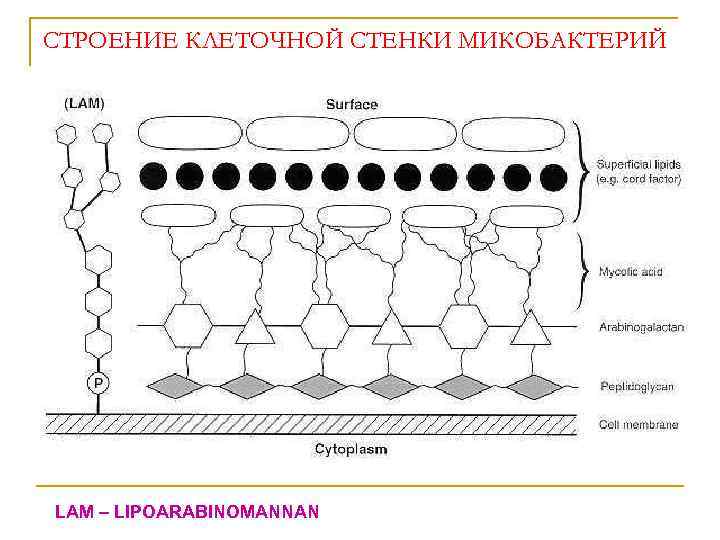
СТРОЕНИЕ КЛЕТОЧНОЙ СТЕНКИ МИКОБАКТЕРИЙ LAM – LIPOARABINOMANNAN

ВОЗБУДИТЕЛИ ТУБЕРКУЛЁЗА ТУБЕРКУЛЁЗНАЯ ПАЛОЧКА обнаружил и выделил Р. Кох, 1882 (бактерия Коха – ВК)

Классификация возбудителей туберкулёза n n n Домен: Bacteria Тип: Actinobacteria Класс: Actinobacteria Порядок: Actinomycetales Семейство: Mycobacteriaceae Род: Mycobacterium Виды: q M. tuberculosis q M. bovis q M. africanum
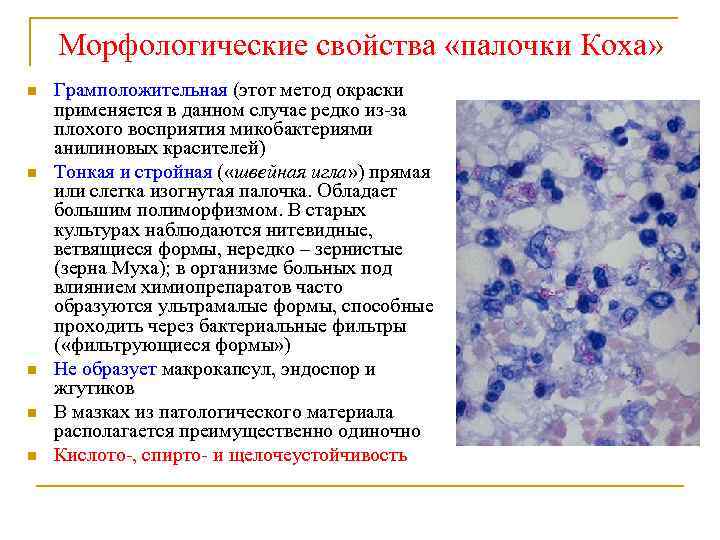
Морфологические свойства «палочки Коха» n n n Грамположительная (этот метод окраски применяется в данном случае редко из-за плохого восприятия микобактериями анилиновых красителей) Тонкая и стройная ( «швейная игла» ) прямая или слегка изогнутая палочка. Обладает большим полиморфизмом. В старых культурах наблюдаются нитевидные, ветвящиеся формы, нередко – зернистые (зерна Муха); в организме больных под влиянием химиопрепаратов часто образуются ультрамалые формы, способные проходить через бактериальные фильтры ( «фильтрующиеся формы» ) Не образует макрокапсул, эндоспор и жгутиков В мазках из патологического материала располагается преимущественно одиночно Кислото-, спирто- и щелочеустойчивость

Культуральные свойства палочки Коха n n n Сложные питательные потребности (используются среды преимущественно на яичной основе или картофельно-глицериновые) 37°С, любые условия аэрации Растет очень медленно (одно деление клетки происходит за 14 -18 часов), поэтому вывод об отрицательном результате при выделении туберкулезной палочки из питательного материала можно сделать лишь после трехмесячного культивирования. На жидких средах вырастают за 5 - 7 дней, на плотных - в течение 14 - 40 суток а) на жидких средах - морщинистая пленка; б) на плотных средах - R-формы колоний (похожие на бородавки или цветную капусту) с желтым пигментом Лучшей средой считается свернутая среда Левенштейна-Йенсена в разных модификациях (включает картофельный экстракт, различные соли, яйца, глицерин и малахитовый зеленый как агент, ингибирующий рост контаминирующей микрофлоры)

Биохимические свойства палочки Коха основной биохимический тест, используемый для идентификации – ниациновая проба

Серологические свойства палочки Коха Антигенами являются: n Туберкулин (белок) n Полисахариды n Фосфатиды n Корд-фактор Антигены всех видов микобактерий схожи между собой, вследствие чего серологический метод их идентификации практически не используется

Факторы патогенности палочки Коха n n Сульфатиды (серосодержащие гликопротеиды) Корд-фактор (гликолипид, располагающийся на поверхности и в толще клеточной стенки) Липиды Белки

Сульфатиды серосодержащие гликопротеиды n снижают активность фагоцитов n усиливают действие корд-фактора n ингибируют фагосомо-лизосомальное слияние в фагоцитирующих клетках

Корд-фактор Гликолипид, располагающийся на поверхности и в толще клеточной стенки Состоит из одной молекулы дисахарида трегалозы и связанных с ней в эквивалентных соотношениях миколовой и миколиновой высокомолекулярных жирных кислот – трегалозо-6, 61 -димиколат главный фактор патогенности, лишенные его туберкулезные палочки являются непатогенными или слабопатогенными для человека Свойства n поражает мембраны митохондрий (в том числе макрофагов), блокируя в них процессы окислительного фосфорилирования n тормозит миграцию фагоцитов

Липиды n n n оказывают повреждающее действие на ткани обуславливают кисло-, спирто- и щелочеустойчивость микобактерий обуславливают высокую устойчивость микобактерий к другим факторам внешней среды (дезинфицирующим веществам, высушиванию, действию солнечных лучей)

Токсические липиды палочки Коха Состоят из: n нейтральных жиров, n восков, n стеринов, n фосфатидов, n жирных кислот (фтиоидной, миколовой, туберкулостеариновой, пальмитиновой), n корд-фактора.

Фракции токсических липидов 1. 2. 3. Фосфатидная фракция (содержит фтиоидную кислоту) - наиболее активная из всех липидов. Вызывает специфическую тканевую реакцию с образованием эпителиоидных клеток. Жировая (нейтральные жиры) фракция (также содержит фтиоидную кислоту). Вызывает образование туберкулоидной ткани. Восковая фракция (содержит миколовую кислоту). Вызывает реакции с образованием многочисленных гигантских клеток.

Белки палочки Коха Составляют основу туберкулина n вызывают сенсибилизацию организма n оказывают повреждающее действие на ткани

Устойчивость возбудителей туберкулёза во внешней среде n Устойчивы во внешней среде q q q При кипячении погибают через 5 минут Прямой солнечный свет убивает их в течение часа Химические дезинфектанты по отношению к микобактериям малоэффективны n n n 5% раствор фенола убивает их только через 5 - 6 часов 0, 05% раствор бензилхлорфенола убивает микобактерии через 15 минут. Устойчивость ко многим антибактериальным средствам.

ТУБЕРКУЛЁЗ (от лат. tuberculum – бугорок)
Эпидемиология туберкулёза Источник инфекции: n Больной человек n Реже - животное Основной механизм (путь) передачи: n аэрозольный (чаще – воздушно-пылевой) Дополнительный механизм (путь) передачи: n алиментарный (заражение M. bovis от крупного рогатого скота через молоко и молочные продукты, чаще наблюдается у детей; однако заражение M. bovis от больных животных возможно и аэрогенным путем)
Клинические проявления Туберкулез – инфекционное заболевание человека и животных q q наклонность к хроническому течению образование специфических воспалительных изменений n n n часто имеющих вид маленьких бугорков с преимущественной локализацией в легких и лимфатических узлах хотя туберкулезная палочка может поражать любой орган и любую ткань с развитием соответствующей клинической симптоматики (пантропная бактерия)

Первичный туберкулез либо вовсе не сопровождается выраженной симптоматикой, либо напоминает собой гриппоподобный синдром. При реактивации инфекции – вторичный туберкулез – наблюдаются (при туберкулезе легких): • кашель (часто с кровохарканием), • снижение массы тела, • обильное ночное потоотделение, • хронический субфебрилитет.

Многообразие симптоматики туберкулеза делает его клиническую классификацию достаточно сложной (разбирается на кафедре фтизиатрии)
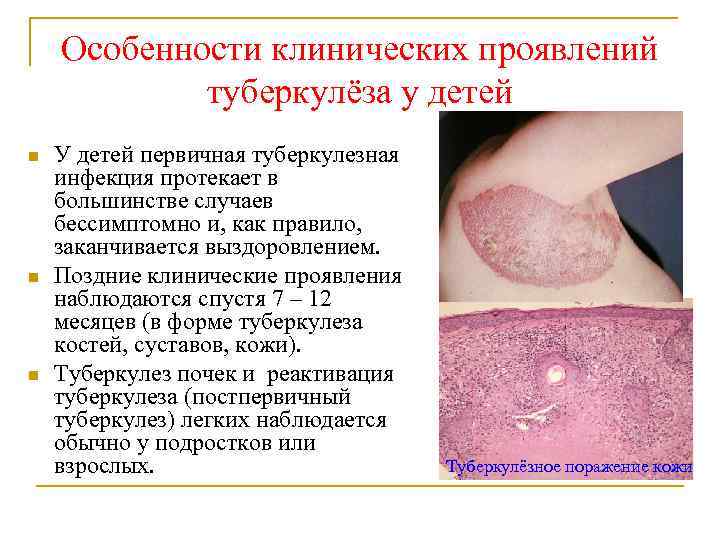
Особенности клинических проявлений туберкулёза у детей n n n У детей первичная туберкулезная инфекция протекает в большинстве случаев бессимптомно и, как правило, заканчивается выздоровлением. Поздние клинические проявления наблюдаются спустя 7 – 12 месяцев (в форме туберкулеза костей, суставов, кожи). Туберкулез почек и реактивация туберкулеза (постпервичный туберкулез) легких наблюдается обычно у подростков или взрослых. Туберкулёзное поражение кожи

Патогенез туберкулёза Входные ворота инфекции: n дыхательные пути - чаще всего n любые слизистые оболочки n любой поврежденный участок кожи Фагоцитами доставляется в региональные лимфатические узлы Формируется первичный туберкулезный комплекс: n гранулема в месте внедрения возбудителя n воспалительный процесс в региональных лимфатических узлах n сенсибилизация организма А. Доброкачественное течение - гранулемы кальцифицируются и рубцуются (у человека формируется противотуберкулезный иммунитет, но в гранулеме сохраняется возбудитель). Б. При действии неблагоприятных факторов, снижающих антиинфекционную резистентность организма человека гематогенная генерализация процесса с образованием множественных очагов, склонных к распаду.
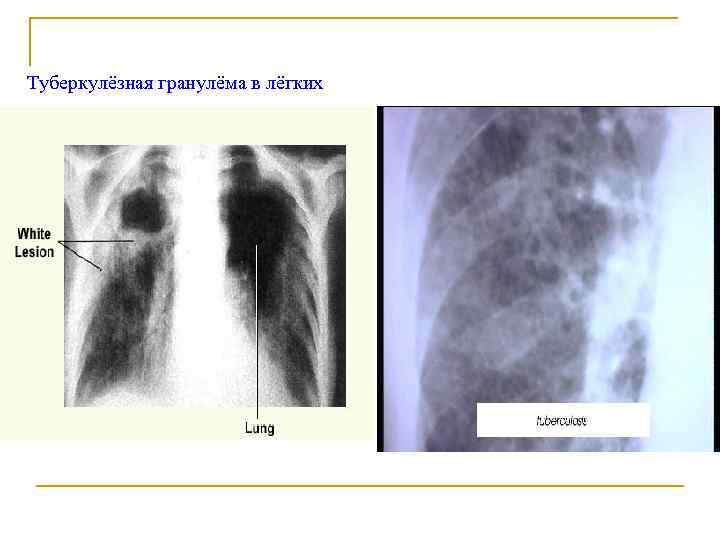
Туберкулёзная гранулёма в лёгких

Инфекционная гранулема (бугорок) Образуется в месте внедрения возбудителя = защитная реакция организма, направленная на локализацию возбудителя в месте внедрения
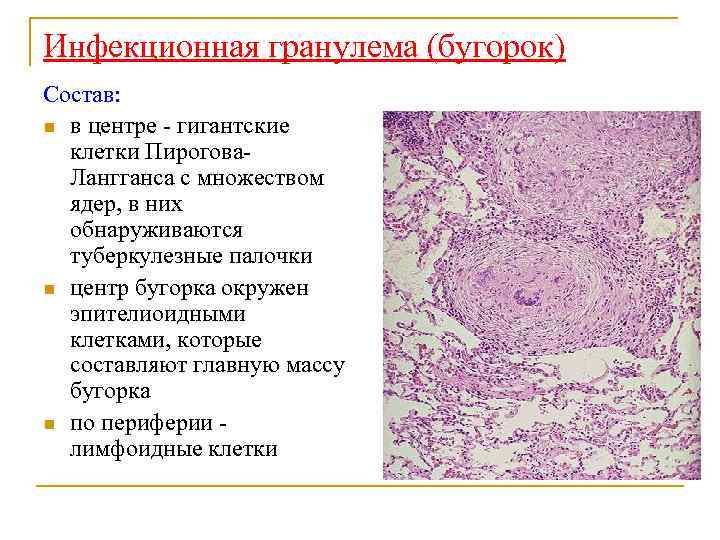
Инфекционная гранулема (бугорок) Состав: n в центре - гигантские клетки Пирогова. Лангганса с множеством ядер, в них обнаруживаются туберкулезные палочки n центр бугорка окружен эпителиоидными клетками, которые составляют главную массу бугорка n по периферии лимфоидные клетки
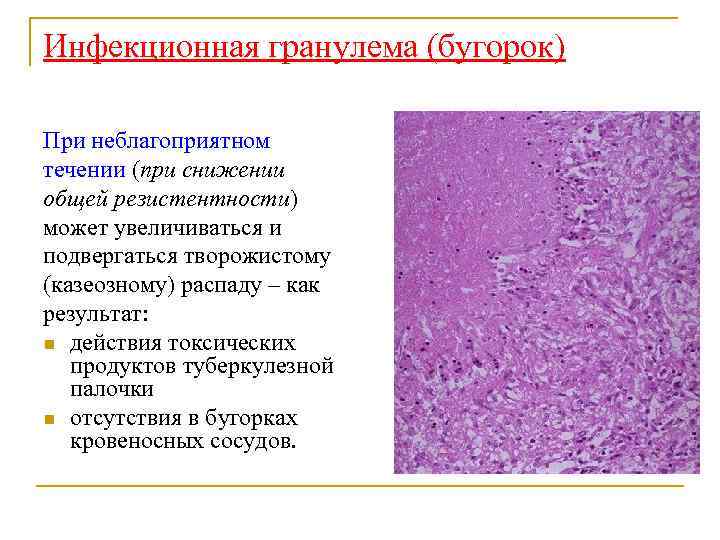
Инфекционная гранулема (бугорок) При неблагоприятном течении (при снижении общей резистентности) может увеличиваться и подвергаться творожистому (казеозному) распаду – как результат: n действия токсических продуктов туберкулезной палочки n отсутствия в бугорках кровеносных сосудов.

Инфекционная гранулема (бугорок) При благоприятном течении (при наличии достаточно высокой естественной резистентности организма) q q окружается соединительнотканной капсулой сморщивается пропитывается солями кальция (обызвестляется) туберкулёзная палочка сохраняется = формирование нестерильного (инфекционного) иммунитета к туберкулезу
Иммунитет n n n Организм человека обладает высокой естественной резистентностью к туберкулезной палочке Ведущая роль – Т-клетки q антитела к корд-фактору и другим факторам вирулентности играют вспомогательную роль ГЗТ локализация возбудителя путем образования гранулем
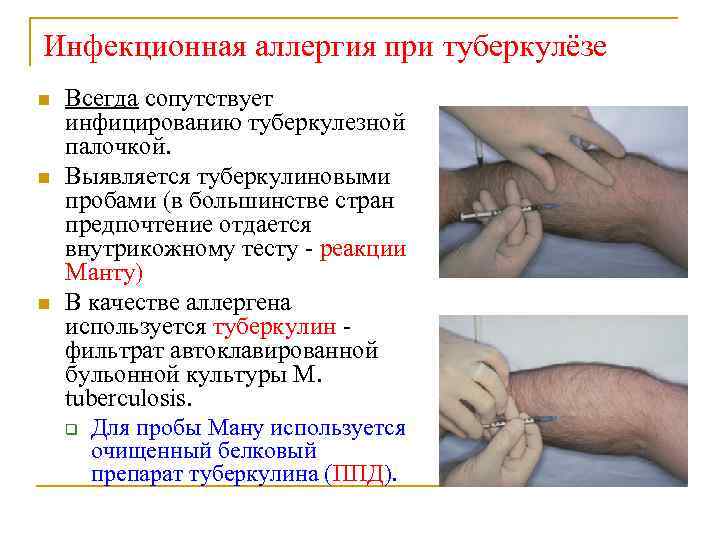
Инфекционная аллергия при туберкулёзе n n n Всегда сопутствует инфицированию туберкулезной палочкой. Выявляется туберкулиновыми пробами (в большинстве стран предпочтение отдается внутрикожному тесту - реакции Манту) В качестве аллергена используется туберкулин фильтрат автоклавированной бульонной культуры M. tuberculosis. q Для пробы Ману используется очищенный белковый препарат туберкулина (ППД).

Цели постановки туберкулиновой пробы У детей туберкулиновая проба может иметь диагностическую ценность (у детей, не вакцинированных БЦЖ). У взрослых ставится со следующими целями: n Определение инфицированности n Отбор контингента для ревакцинации n Контроль эффективности вакцинации n Оценка течения туберкулезного процесса

При оценке туберкулиновых проб следует иметь в виду: ü ü положительный результат нельзя рассматривать как признак активного процесса отрицательная реакция Манту не всегда указывает на отсутствие процесса, т. к. у больных с иммунодефицитами и анергией реакция обычно также отрицательна.

Роль ГЗТ и клеточного иммунитета в патогенезе туберкулёза и резистентности к палочке Коха n n Сенсибилизированный организм (т. е. инфицированный туберкулезной палочкой) приобретает способность быстро связывать новую дозу возбудителя и удалять её из организма. В этом процессе ведущую роль играют Тлимфоциты. Поэтому заболевание туберкулезом у взрослых, уже инфицированных туберкулезной палочкой, в большинстве случаев протекают относительно доброкачественно, в виде местного процесса в легких, а не в виде генерализованного процесса, как у детей при первичном заражении.

Методы микробиологической диагностики туберкулёза: n n бактериоскопический культуральный биологический редко – серологический (выявление антител в сыворотке крови)
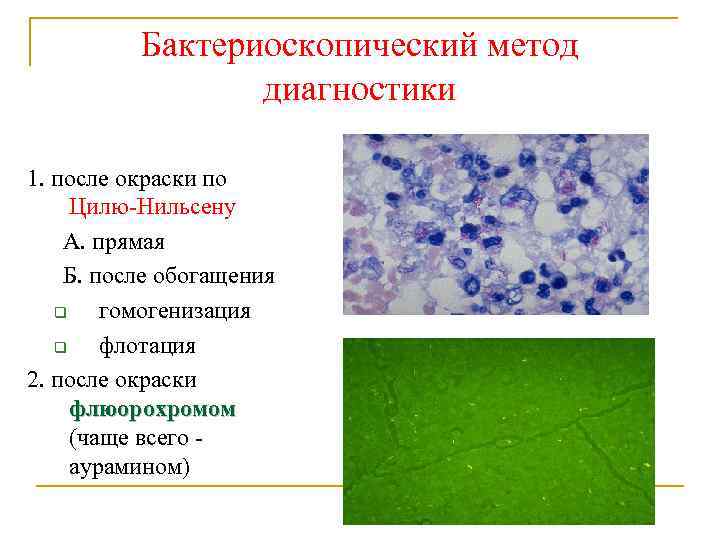
Бактериоскопический метод диагностики 1. после окраски по Цилю-Нильсену А. прямая Б. после обогащения q гомогенизация q флотация 2. после окраски флюорохромом (чаще всего аурамином)

Подготовка материала для обнаружения микобактерий культуральным или биологическим методом патологический материал обработка кислотой нейтрализация щелочью тщательное промывание водой (патологический материал из закрытых полостей такой обработке не подвергают)

Методы обогащения мазка Метод гомогенизации: суточная порция мокроты + равный объем 1% р-ра едкого натра энергичное встряхивание 1015 минут нейтрализация кислотой центрифугирование мазок из осадка окраска по Цилю-Нильс. Метод флотации: гомогенизированная мокрота прогревание на водяной бане при 55 С 30 минут 1 - 2 мл ксилола встряхивание в течение 10 минут отстаивание 20 минут при комнатной температуре толстый мазок из пенообразного слоя окраска по Цилю-Нильсену

Культуральный метод патологический материал среда Левенштейна-Йенсена культивирование – от 2 до 12 недель идентификация: n ниациновая проба n биопроба определение чувствительности к туберкулостатическим препаратам

Биологический метод патологический материал морская свинка (0, 1 мл подкожно в паховую область или в/брюшинно) лимфоаденит (5 -10 сутки) положительная реакция на туберкулин (3 -4 неделя) гибель (1 -2 месяца) но: изониазидустойчивые штаммы снижают свою вирулентность для морской свинки
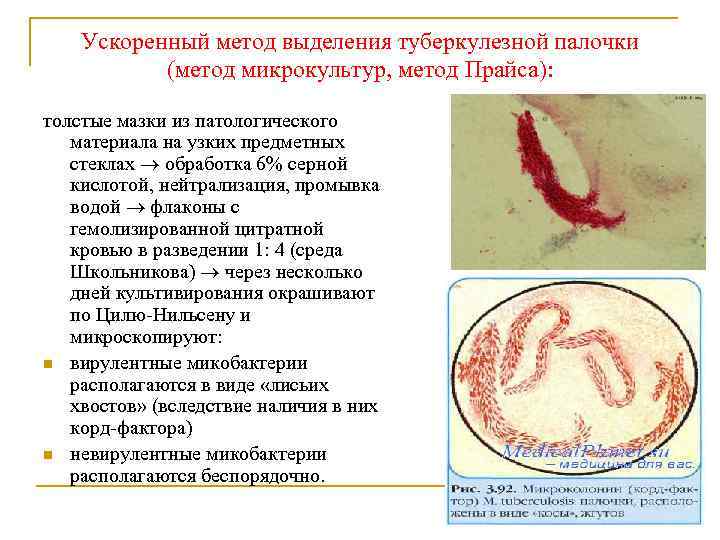
Ускоренный метод выделения туберкулезной палочки (метод микрокультур, метод Прайса): толстые мазки из патологического материала на узких предметных стеклах обработка 6% серной кислотой, нейтрализация, промывка водой флаконы с гемолизированной цитратной кровью в разведении 1: 4 (среда Школьникова) через несколько дней культивирования окрашивают по Цилю-Нильсену и микроскопируют: n вирулентные микобактерии располагаются в виде «лисьих хвостов» (вследствие наличия в них корд-фактора) n невирулентные микобактерии располагаются беспорядочно.

Дифференциация M. tuberculosis от M. bovis: 1. Ниациновая проба Конно: культура микобактерий в жидкой питательной среде + 1 мл р-ра KCN и 1 мл р-ра хлорамина, через несколько минут: q q ярко-желтая окраска - M. tuberculosis отсутствие её - M. bovis 2. Биопроба - заражение морской свинки и кролика: патогенность Вид для морской свинки для кролика M. tuberculosis + – M. bovis + +

Выявление L-форм туберкулезной палочки 1. 2. 3. РИФ с сыворотками против антигенов L-форм. Засев в специальную полужидкую среду с последующей микроскопией образовавшегося через 1, 5 -2 мес. мутного облачка с включениями (похожего на манную крупу) с помощью фазовоконтрастного микроскопа. Многократные пассажи на морских свинках (при этом L-формы повысят свою вирулентность и вызовут инфекцию).
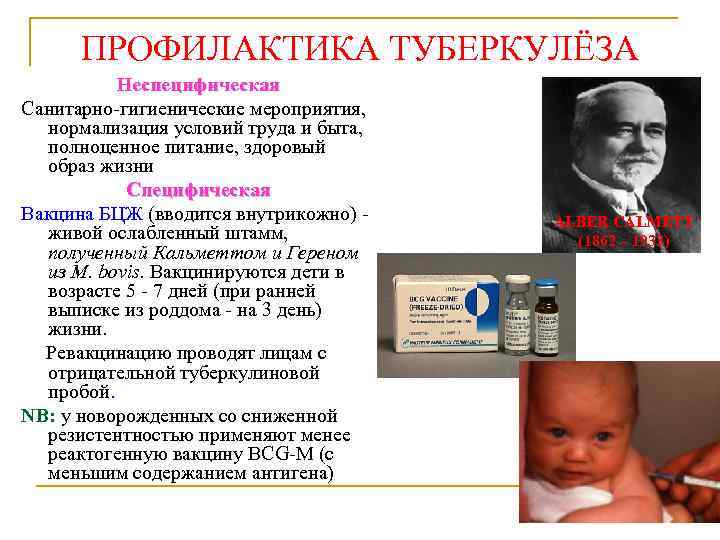
ПРОФИЛАКТИКА ТУБЕРКУЛЁЗА Неспецифическая Санитарно-гигиенические мероприятия, нормализация условий труда и быта, полноценное питание, здоровый образ жизни Специфическая Вакцина БЦЖ (вводится внутрикожно) живой ослабленный штамм, полученный Кальметтом и Гереном из M. bovis. Вакцинируются дети в возрасте 5 - 7 дней (при ранней выписке из роддома - на 3 день) жизни. Ревакцинацию проводят лицам с отрицательной туберкулиновой пробой. NB: у новорожденных со сниженной резистентностью применяют менее реактогенную вакцину BCG-M (с меньшим содержанием антигена) ALBER CALMETT (1862 – 1933)

Этиотропная терапия Препараты первого ряда: изониазид, этамбутол, стрептомицин, пиразинамид, рифампицин. n Альтернативные средства: канамицин, циклосерин, ПАСК (парааминосалициловая кислота), этионамид, виомицин, капреомицин, тиоацетазон. После месячного пребывания в стационаре больного, как правило, можно выписывать, однако курс лечения не должен продолжаться менее года. n

Условно-патогенные микобактерии (атипичные)

Принципы классификации атипичных микобактерий (E. Runyon, 1959, 1965) n n Скорость роста Пигментообразование Морфология колоний Культурально-биохимические показатели

Классификация Раньёна n n Группа I – медленнорастущие фотохромогенные (M. kansasii, M. marinum и др. ): образуют пигмент на свету, растут от 7 до 20 дней при температуре 25, 37, 400 С. Группа II – медленнорастущие скотохромогенные (M. scrofulaceum, M. gordonae): образуют в темноте желтый, на свету оранжевый или красный пигмент, растут при температуре 370 С. Группа III – медленнорастущие нехромогенные (M. avium, M. xenopi, M. gastri, M. lerrae, M. ulcerans и др. ). Группа IV – быстрорастущие как ското-, так и фотохромогенные (M. fortuitum, M. smegmatis, M. phlei и др. ): растут от 1 -2 до 7 дней

Микобактериозы Условно-патогенные (атипичные) микобактерии в ослабленном организме вызывают туберкулезоподобные поражения. Их возрастающая роль в патологии человека обусловлена, в том числе и беспорядочным применением антибиотиков, к которым они обладают широким спектром резистентности. У детей атипичные микобактерии чаще вызывают лимфоаденит, а также кожные поражения и легочную инфекцию.
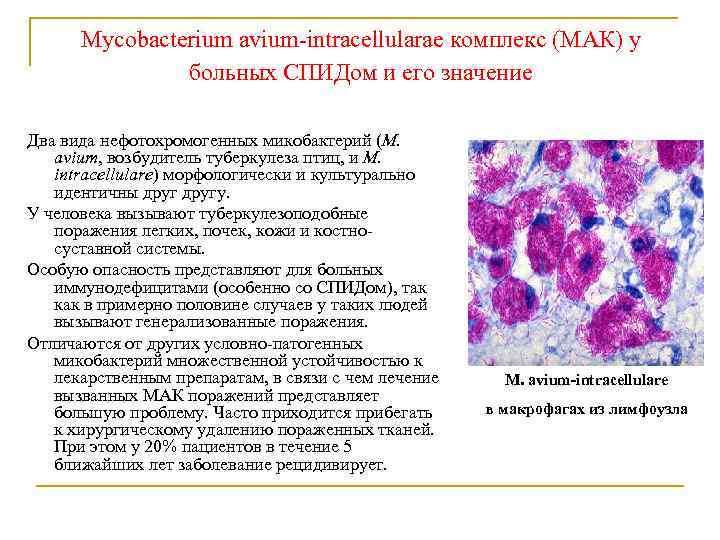
Mycobacterium avium-intracellularae комплекс (МАК) у больных СПИДом и его значение Два вида нефотохромогенных микобактерий (M. avium, возбудитель туберкулеза птиц, и M. intracellulare) морфологически и культурально идентичны другу. У человека вызывают туберкулезоподобные поражения легких, почек, кожи и костносуставной системы. Особую опасность представляют для больных иммунодефицитами (особенно со СПИДом), так как в примерно половине случаев у таких людей вызывают генерализованные поражения. Отличаются от других условно-патогенных микобактерий множественной устойчивостью к лекарственным препаратам, в связи с чем лечение вызванных МАК поражений представляет большую проблему. Часто приходится прибегать к хирургическому удалению пораженных тканей. При этом у 20% пациентов в течение 5 ближайших лет заболевание рецидивирует. M. avium-intracellulare в макрофагах из лимфоузла

Mycobacterium leprae
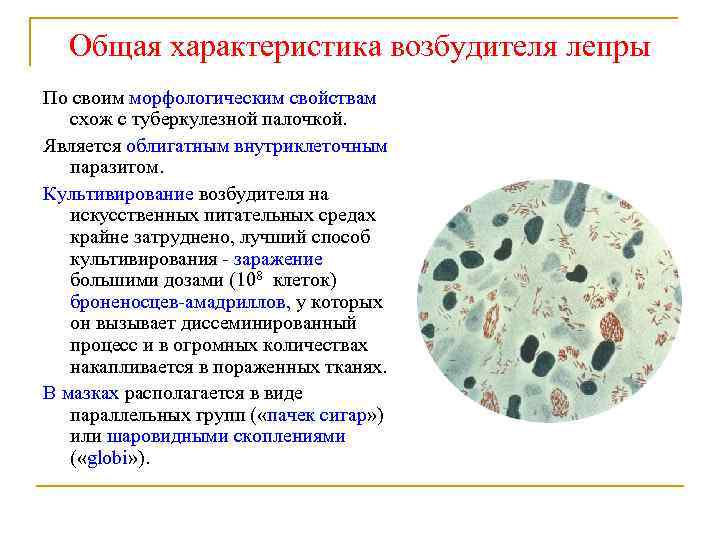
Общая характеристика возбудителя лепры По своим морфологическим свойствам схож с туберкулезной палочкой. Является облигатным внутриклеточным паразитом. Культивирование возбудителя на искусственных питательных средах крайне затруднено, лучший способ культивирования - заражение большими дозами (108 клеток) броненосцев-амадриллов, у которых он вызывает диссеминированный процесс и в огромных количествах накапливается в пораженных тканях. В мазках располагается в виде параллельных групп ( «пачек сигар» ) или шаровидными скоплениями ( «globi» ).

ЛЕПРА (ПРОКАЗА) (от греч. lepros – чешуйчатый, шероховатый, шелушащийся)

Общая характеристика заболевания Лепра - хроническое заболевание людей q образованием гранулем n лепроматозного (LL-тип) n или туберкулоидного типов (ТТ-тип) Инкубационный период варьирует от 3 до 30 лет. Развитие заболевания также происходит медленно - в течение многих лет.
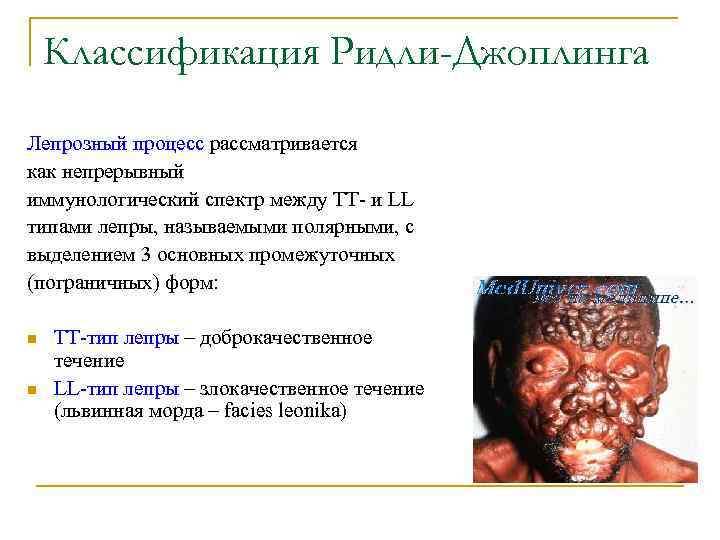
Классификация Ридли-Джоплинга Лепрозный процесс рассматривается как непрерывный иммунологический спектр между ТТ- и LL типами лепры, называемыми полярными, с выделением 3 основных промежуточных (пограничных) форм: n n ТТ-тип лепры – доброкачественное течение LL-тип лепры – злокачественное течение (львинная морда – facies leonika)

Общая характеристика эпидемиологии Заражение происходит при длительном и тесном контакте с больным q q преимущественно воздушно-капельным путем (возбудитель почти всегда содержится на слизистой оболочке носа) Возможно проникновение возбудителя и через поврежденную кожу
Общая характеристика патогенеза Палочка лепры гематогенным, лимфогенным путями и по нервным окончаниям разносится по организму, не вызывая в воротах инфекции видимых изменений.

Состояние иммунитета n n Антитела вырабатываются в большом количестве, но не играют защитной роли. Т-система угнетается (особенно резко - при лепроматозной форме).
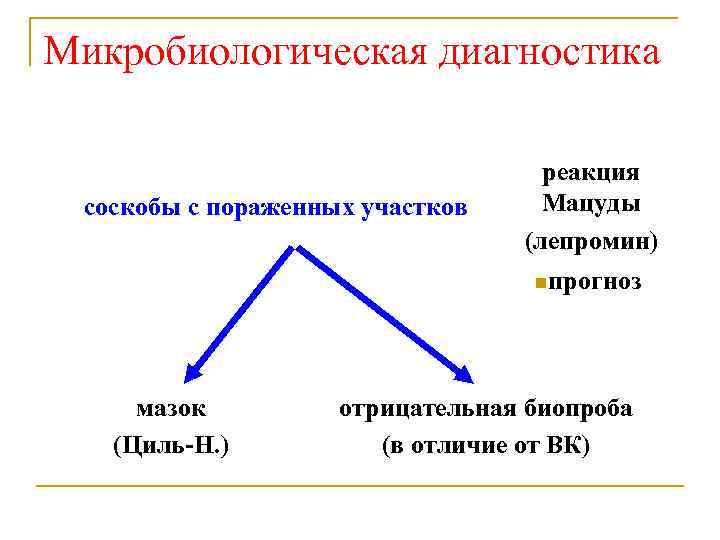
Микробиологическая диагностика соскобы с пораженных участков реакция Мацуды (лепромин) nпрогноз мазок (Циль-Н. ) отрицательная биопроба (в отличие от ВК)

Спасибо за внимание
микобактерии-13г.ppt