Мигрень.ppt
- Количество слайдов: 55
 Мигрень Выполнила: врач-интерн Ли Ханна Руководитель: д. м. н. доц. Лебедь Е. П.
Мигрень Выполнила: врач-интерн Ли Ханна Руководитель: д. м. н. доц. Лебедь Е. П.
 Мигрень относят к первичной головной боли, т. е. головной боли, которая не является симптомом какого-либо заболевания. Головные боли мигренеподобного типа, развивающиеся в результате какого-либо заболевания, как то опухоль мозга, аневризма сосудов головного мозга, субарахноидальное кровоизлияние и др. , относят к вторичным головным болям. n Мигренозный приступ имеет типичные признаки: — локализация боли в одной половине головы, откуда происходит название мигрени — гемикрания; — пульсирующий характер боли; — усиление при физических нагрузках; — сопутствующие тошнотой и/или рвотой; — повышенная чувствительность к свету и/или звукам. n
Мигрень относят к первичной головной боли, т. е. головной боли, которая не является симптомом какого-либо заболевания. Головные боли мигренеподобного типа, развивающиеся в результате какого-либо заболевания, как то опухоль мозга, аневризма сосудов головного мозга, субарахноидальное кровоизлияние и др. , относят к вторичным головным болям. n Мигренозный приступ имеет типичные признаки: — локализация боли в одной половине головы, откуда происходит название мигрени — гемикрания; — пульсирующий характер боли; — усиление при физических нагрузках; — сопутствующие тошнотой и/или рвотой; — повышенная чувствительность к свету и/или звукам. n
 n По данным Всемирной организации здравоохранения (ВОЗ), мигрень входит в двадцатку причин, ведущих к дезадаптации. Среди пациентов, страдающих мигренью, более 85 % женщин и 82 % мужчин отмечают, что мигрень снижает качество их жизни.
n По данным Всемирной организации здравоохранения (ВОЗ), мигрень входит в двадцатку причин, ведущих к дезадаптации. Среди пациентов, страдающих мигренью, более 85 % женщин и 82 % мужчин отмечают, что мигрень снижает качество их жизни.
 Распространённость n n n Распространенность данной патологии в составляет 17 % среди женщин и 6 % среди мужчин. Пик заболеваемости приходится на наиболее продуктивный период жизни — 25– 55 лет, 9 из 10 больных мигренью свой первый приступ переносят до 40 лет. Соотношение мужчин и женщин в среднем составляет 1 : 3– 4. У лиц с отягощенным семейным анамнезом риск развития мигрени составляет около 70%. Женщины белой расы страдают мигренью значительно чаще, чем женщины африканского и азиатского происхождения (соответственно 20, 4, 16, 2 и 9, 2 %).
Распространённость n n n Распространенность данной патологии в составляет 17 % среди женщин и 6 % среди мужчин. Пик заболеваемости приходится на наиболее продуктивный период жизни — 25– 55 лет, 9 из 10 больных мигренью свой первый приступ переносят до 40 лет. Соотношение мужчин и женщин в среднем составляет 1 : 3– 4. У лиц с отягощенным семейным анамнезом риск развития мигрени составляет около 70%. Женщины белой расы страдают мигренью значительно чаще, чем женщины африканского и азиатского происхождения (соответственно 20, 4, 16, 2 и 9, 2 %).
 Согласно диагностическим критериям мигрени по Международной классификации головной боли 2 -го пересмотра (2003), мигрень разделяется на две основные формы: n 1. 1. Мигрень без ауры — клинический синдром, характеризующийся приступами головной боли со специфическими сопровождающими симптомами. n 1. 2. Мигрень с аурой характеризуется локальными неврологическими симптомами, которые обычно предшествуют или сопровождают головную боль.
Согласно диагностическим критериям мигрени по Международной классификации головной боли 2 -го пересмотра (2003), мигрень разделяется на две основные формы: n 1. 1. Мигрень без ауры — клинический синдром, характеризующийся приступами головной боли со специфическими сопровождающими симптомами. n 1. 2. Мигрень с аурой характеризуется локальными неврологическими симптомами, которые обычно предшествуют или сопровождают головную боль.
 Классификация мигрени согласно МКГБ-2 и ее соотношение с МКБ-10 1. Мигрень (согласно МКБ кодируется в рубрике G 43) 1. 1. Мигрень без ауры (согласно МКБ кодируется в рубрике G 43. 0) 1. 2. Мигрень с аурой (согласно МКБ кодируется в рубрике G 43. 1) 1. 2. 1. Типичная аура с мигренозной головной болью 1. 2. 2. Типичная аура с немигренозной головной болью 1. 2. 3. Типичная аура без головной боли 1. 2. 4. Семейная гемиплегическая мигрень (СГМ) 1. 2. 5. Спорадическая гемиплегическая мигрень 1. 2. 6. Мигрень базилярного типа 1. 3. Периодические синдромы детства, обычно предшествующие мигрени 1. 3. 1. Циклические рвоты 1. 3. 2. Абдоминальная мигрень 1. 3. 3. Доброкачественное пароксизмальное головокружение детского возраста
Классификация мигрени согласно МКГБ-2 и ее соотношение с МКБ-10 1. Мигрень (согласно МКБ кодируется в рубрике G 43) 1. 1. Мигрень без ауры (согласно МКБ кодируется в рубрике G 43. 0) 1. 2. Мигрень с аурой (согласно МКБ кодируется в рубрике G 43. 1) 1. 2. 1. Типичная аура с мигренозной головной болью 1. 2. 2. Типичная аура с немигренозной головной болью 1. 2. 3. Типичная аура без головной боли 1. 2. 4. Семейная гемиплегическая мигрень (СГМ) 1. 2. 5. Спорадическая гемиплегическая мигрень 1. 2. 6. Мигрень базилярного типа 1. 3. Периодические синдромы детства, обычно предшествующие мигрени 1. 3. 1. Циклические рвоты 1. 3. 2. Абдоминальная мигрень 1. 3. 3. Доброкачественное пароксизмальное головокружение детского возраста
 1. 4. Ретинальная мигрень G 43. 8 1. 5. Осложнения мигрени G 43. 3 1. 5. 1. Хроническая мигрень 1. 5. 2. Мигренозный статус G 43. 2 1. 5. 3. Персистирующая аура без инфаркта 1. 5. 4. Мигренозный инфаркт 1. 5. 5. Припадок, вызванный мигренью 1. 6. Возможная мигрень 1. 6. 1. Возможная мигрень без ауры 1. 6. 2. Возможная мигрень с аурой 1. 6. 3. Возможная хроническая мигрень.
1. 4. Ретинальная мигрень G 43. 8 1. 5. Осложнения мигрени G 43. 3 1. 5. 1. Хроническая мигрень 1. 5. 2. Мигренозный статус G 43. 2 1. 5. 3. Персистирующая аура без инфаркта 1. 5. 4. Мигренозный инфаркт 1. 5. 5. Припадок, вызванный мигренью 1. 6. Возможная мигрень 1. 6. 1. Возможная мигрень без ауры 1. 6. 2. Возможная мигрень с аурой 1. 6. 3. Возможная хроническая мигрень.
 Патогенез изучен не полностью. Считается, что важную роль в нем играют такие компоненты, как: Артериальная вазодилятация Артерией, наиболее часто вовлеченной в механизм развития мигрени, является лобная ветвь поверхностной височной артерии. Во время приступа мигрени артерия-мишень на пораженной стороне находится в состоянии относительной дилатации в то время, как в целом происходит генерализованная вазоконстрикция, проявляющаяся в бледности лица и понижении температуры ладоней и стоп. Вазоконстрикция вызывается большими выбросами серотонина во время приступов – при этом концентрация его в крови понижается, а в моче растет. 1.
Патогенез изучен не полностью. Считается, что важную роль в нем играют такие компоненты, как: Артериальная вазодилятация Артерией, наиболее часто вовлеченной в механизм развития мигрени, является лобная ветвь поверхностной височной артерии. Во время приступа мигрени артерия-мишень на пораженной стороне находится в состоянии относительной дилатации в то время, как в целом происходит генерализованная вазоконстрикция, проявляющаяся в бледности лица и понижении температуры ладоней и стоп. Вазоконстрикция вызывается большими выбросами серотонина во время приступов – при этом концентрация его в крови понижается, а в моче растет. 1.
 2. Нейрогенное воспаление Нейрогенным называется воспаление периферических тканей, вызванное выбросом медиаторов (субстанция Р; зависимый от гена кальцитонина пептид; нейрокин А) в ответ на болевую импульсацию. Считается, что при мигрени их выброс происходит как ответ на дилятацию экстракраниальных артерий и раздражение иннервирующих сосуды сплетений. Снижение порога болевой чувствительности при мигрени проявляется также в виде аллодинии – возникновении боли при отсутствии достаточно сильного раздражителя в визуально нормальных областях.
2. Нейрогенное воспаление Нейрогенным называется воспаление периферических тканей, вызванное выбросом медиаторов (субстанция Р; зависимый от гена кальцитонина пептид; нейрокин А) в ответ на болевую импульсацию. Считается, что при мигрени их выброс происходит как ответ на дилятацию экстракраниальных артерий и раздражение иннервирующих сосуды сплетений. Снижение порога болевой чувствительности при мигрени проявляется также в виде аллодинии – возникновении боли при отсутствии достаточно сильного раздражителя в визуально нормальных областях.
 3. Центральная трансмиссия болевых импульсов Показано, что во время приступа мигрени в спинномозговой жидкости снижается концентрация энкефалина – опиоида, угнетающего передачу болевых импульсов ы центральной нервной системе. Болевые импульсы от вышеупомянутых волокон передаются через тройничный нерв в область ствола головного мозга, где стимулируют сосудорасширяющие волокна и одновременно ядро шва, содержащие большие количества серотонина и, очевидно, выбрасывающее его в ответ – таким образом создается порочный круг. Постепенное нарушение кровообращения ответственно в том числе и за возникновение мигренозной ауры.
3. Центральная трансмиссия болевых импульсов Показано, что во время приступа мигрени в спинномозговой жидкости снижается концентрация энкефалина – опиоида, угнетающего передачу болевых импульсов ы центральной нервной системе. Болевые импульсы от вышеупомянутых волокон передаются через тройничный нерв в область ствола головного мозга, где стимулируют сосудорасширяющие волокна и одновременно ядро шва, содержащие большие количества серотонина и, очевидно, выбрасывающее его в ответ – таким образом создается порочный круг. Постепенное нарушение кровообращения ответственно в том числе и за возникновение мигренозной ауры.
 n n n Артериальная вазодилятация Нейрогенное воспаление Центральная трансмиссия болевых импульсов
n n n Артериальная вазодилятация Нейрогенное воспаление Центральная трансмиссия болевых импульсов
 Факторы, провоцирующие мигренозные пароксизмы (триггеры мигрени): n n n — диетические: голод, нерегулярность питания, некоторые продукты (шоколад, сыр, орехи, алкоголь (красное вино), кремы, йогурт, куриная печень, авокадо, цитрусовые, бананы, супы из концентратов, жареная свинина, сосиски, пицца, кофе, кола, чай); — гормональные: менструация, овуляция, замещающая терапия эстрогенами, прием оральных контрацептивов; — психологические: эмоциональный стресс, тревога, депрессия, усталость; — погодные изменения; — физическая нагрузка; — недостаток или избыток ночного сна; — духота, запахи (запах парфюмерных изделий); — зрительные стимулы (мерцающий или яркий свет); — холод; — шум; — пребывание на высоте.
Факторы, провоцирующие мигренозные пароксизмы (триггеры мигрени): n n n — диетические: голод, нерегулярность питания, некоторые продукты (шоколад, сыр, орехи, алкоголь (красное вино), кремы, йогурт, куриная печень, авокадо, цитрусовые, бананы, супы из концентратов, жареная свинина, сосиски, пицца, кофе, кола, чай); — гормональные: менструация, овуляция, замещающая терапия эстрогенами, прием оральных контрацептивов; — психологические: эмоциональный стресс, тревога, депрессия, усталость; — погодные изменения; — физическая нагрузка; — недостаток или избыток ночного сна; — духота, запахи (запах парфюмерных изделий); — зрительные стимулы (мерцающий или яркий свет); — холод; — шум; — пребывание на высоте.
 Мигрень без ауры самая распространенная форма мигрени, при которой отмечаются большая средняя частота атак и более выраженная дезадаптация, чем при мигрени с аурой. Диагностические критерии: n Длительность приступа без адекватного лечения 4– 72 часа. n Головная боль соответствует как минимум двум из приведенных ниже характеристик: – пульсирующая; – односторонняя; – средней или тяжелой интенсивности (снижающей работоспособность). n Усиление боли при обычной физической нагрузке или ходьбе. n Наличие одного из двух симптомов во время приступа: – тошнота и/или рвота; – светобоязнь или фонофобия. n Наличие одного из следующих положений: – отсутствие (исключение) данных за вторичный характер головной боли; – имеется заболевание, которое могло бы вызвать головную боль, но оно не связано с мигренозной атакой по времени или другим параметрам. Диагноз мигрени ставится при наличии в анамнезе как минимум 5 приступов головной боли, отвечающих критериям мигренозной головной боли.
Мигрень без ауры самая распространенная форма мигрени, при которой отмечаются большая средняя частота атак и более выраженная дезадаптация, чем при мигрени с аурой. Диагностические критерии: n Длительность приступа без адекватного лечения 4– 72 часа. n Головная боль соответствует как минимум двум из приведенных ниже характеристик: – пульсирующая; – односторонняя; – средней или тяжелой интенсивности (снижающей работоспособность). n Усиление боли при обычной физической нагрузке или ходьбе. n Наличие одного из двух симптомов во время приступа: – тошнота и/или рвота; – светобоязнь или фонофобия. n Наличие одного из следующих положений: – отсутствие (исключение) данных за вторичный характер головной боли; – имеется заболевание, которое могло бы вызвать головную боль, но оно не связано с мигренозной атакой по времени или другим параметрам. Диагноз мигрени ставится при наличии в анамнезе как минимум 5 приступов головной боли, отвечающих критериям мигренозной головной боли.
 Мигрень с аурой n n Мигрень с аурой — расстройство, проявляющееся повторяющимися эпизодами обратимых локальных неврологических симптомов (аурой), обычно нарастающих в течение 5– 20 минут и продолжающихся не более 60 минут. Головная боль с характеристиками мигрени без ауры, как правило, следует за симптомами ауры. Аура — комплекс неврологических симптомов, возникающих непосредственно перед мигренозной головной болью или в самом ее начале.
Мигрень с аурой n n Мигрень с аурой — расстройство, проявляющееся повторяющимися эпизодами обратимых локальных неврологических симптомов (аурой), обычно нарастающих в течение 5– 20 минут и продолжающихся не более 60 минут. Головная боль с характеристиками мигрени без ауры, как правило, следует за симптомами ауры. Аура — комплекс неврологических симптомов, возникающих непосредственно перед мигренозной головной болью или в самом ее начале.
 Диагностические критерии: n Характеристики головной боли при мигрени с аурой соответствуют характеристикам мигрени без ауры. n Головная боль сопровождается тремя из четырех характеристик: — один или более полностью обратимых симптомов, указывающих на локальное корковое или стволовое происхождение; — как минимум один симптом ауры постепенно развивается в течение нескольких минут, или два и более симптомов развиваются последовательно; — ни один симптом ауры не продолжается более 60 мин, а если их более одного, то длительность ауры увеличивается; — головная боль возникает вслед за аурой, но не позже чем через 1 час. Может также появиться до ауры или одновременно с аурой. n Наличие в анамнезе как минимум 2 приступов головной боли, обозначенных выше. Точно так же, как и при мигрени без ауры, для диагностики мигрени с аурой необходимо отсутствие (исключение) данных в пользу вторичного характера головной боли, в частности путем соответствующих дополнительных исследований.
Диагностические критерии: n Характеристики головной боли при мигрени с аурой соответствуют характеристикам мигрени без ауры. n Головная боль сопровождается тремя из четырех характеристик: — один или более полностью обратимых симптомов, указывающих на локальное корковое или стволовое происхождение; — как минимум один симптом ауры постепенно развивается в течение нескольких минут, или два и более симптомов развиваются последовательно; — ни один симптом ауры не продолжается более 60 мин, а если их более одного, то длительность ауры увеличивается; — головная боль возникает вслед за аурой, но не позже чем через 1 час. Может также появиться до ауры или одновременно с аурой. n Наличие в анамнезе как минимум 2 приступов головной боли, обозначенных выше. Точно так же, как и при мигрени без ауры, для диагностики мигрени с аурой необходимо отсутствие (исключение) данных в пользу вторичного характера головной боли, в частности путем соответствующих дополнительных исследований.
 Типичная аура с мигренозной головной болью n n n К типичной ауре относятся зрительные и/или чувствительные симптомы, и/или речевые нарушения с постепенным развитием симптомов, продолжительностью не более 1 часа, сочетанием позитивных и негативных симптомов, полной обратимостью симптоматики, которые сочетаются с головной болью, отвечающей критериям мигрени без ауры. По критериям МКГБ-2, случаи, когда в структуре ауры присутствуют двигательные нарушения, относят не к мигрени с типичной аурой, а к подтипам мигрени с аурой — семейной или спорадической гемиплегической мигрени. У большинства больных аура носит постоянный характер. В 85– 90 % случаев неврологические проявления ауры возникают на стороне, контралатеральной (противоположной) стороне головной боли.
Типичная аура с мигренозной головной болью n n n К типичной ауре относятся зрительные и/или чувствительные симптомы, и/или речевые нарушения с постепенным развитием симптомов, продолжительностью не более 1 часа, сочетанием позитивных и негативных симптомов, полной обратимостью симптоматики, которые сочетаются с головной болью, отвечающей критериям мигрени без ауры. По критериям МКГБ-2, случаи, когда в структуре ауры присутствуют двигательные нарушения, относят не к мигрени с типичной аурой, а к подтипам мигрени с аурой — семейной или спорадической гемиплегической мигрени. У большинства больных аура носит постоянный характер. В 85– 90 % случаев неврологические проявления ауры возникают на стороне, контралатеральной (противоположной) стороне головной боли.
 Диагностические критерии мигрени с типичной аурой: 1. Выполнены критерии мигренозной головной боли, которая начинается во время ауры или в течение 60 минут после ее начала. 2. Аура включает по меньшей мере один из следующих симптомов и не включает двигательную слабость: 1) полностью обратимые зрительные симптомы, в том числе позитивные (мерцающие пятна или полосы) и/или негативные (нарушение зрения); 2) полностью обратимые чувствительные симптомы, в том числе позитивные (ощущение покалывания) и/или негативные (онемение); 3) полностью обратимые нарушения речи. Как минимум один симптом ауры постепенно развивается в течение не менее 5 минут и имеет продолжительность не менее 5 минут, но не более 60 минут. Кроме того, для постановки диагноза мигрени с типичной аурой пациент должен иметь по меньшей мере 2 приступа, отвечающие вышеперечисленным критериям.
Диагностические критерии мигрени с типичной аурой: 1. Выполнены критерии мигренозной головной боли, которая начинается во время ауры или в течение 60 минут после ее начала. 2. Аура включает по меньшей мере один из следующих симптомов и не включает двигательную слабость: 1) полностью обратимые зрительные симптомы, в том числе позитивные (мерцающие пятна или полосы) и/или негативные (нарушение зрения); 2) полностью обратимые чувствительные симптомы, в том числе позитивные (ощущение покалывания) и/или негативные (онемение); 3) полностью обратимые нарушения речи. Как минимум один симптом ауры постепенно развивается в течение не менее 5 минут и имеет продолжительность не менее 5 минут, но не более 60 минут. Кроме того, для постановки диагноза мигрени с типичной аурой пациент должен иметь по меньшей мере 2 приступа, отвечающие вышеперечисленным критериям.
 Типичная аура с немигренозной головной болью n n Мигренозный пароксизм следует отнести к данному подтипу, если пациент имеет типичную ауру, включающую зрительные и/или чувствительные симптомы, и/или речевые нарушения с постепенным развитием симптомов, продолжительностью не более 1 часа, сочетанием позитивных и негативных симптомов, полной обратимостью симптоматики, и сочетающуюся с головной болью, которая не отвечает критериям мигрени без ауры. При этом головная боль не соответствует критериям для мигрени без ауры, но начинается во время ауры или в течение 60 минут после ее начала. Следует помнить, что при отсутствии типичной мигренозной головной боли, соответствующей критериям мигрени без ауры, чрезвычайно важными являются точная характеристика ауры и дифференциальная диагностика с серьезными заболеваниями, которые могут сопровождаться похожими симптомами (например, с транзиторной ишемической атакой — ТИА).
Типичная аура с немигренозной головной болью n n Мигренозный пароксизм следует отнести к данному подтипу, если пациент имеет типичную ауру, включающую зрительные и/или чувствительные симптомы, и/или речевые нарушения с постепенным развитием симптомов, продолжительностью не более 1 часа, сочетанием позитивных и негативных симптомов, полной обратимостью симптоматики, и сочетающуюся с головной болью, которая не отвечает критериям мигрени без ауры. При этом головная боль не соответствует критериям для мигрени без ауры, но начинается во время ауры или в течение 60 минут после ее начала. Следует помнить, что при отсутствии типичной мигренозной головной боли, соответствующей критериям мигрени без ауры, чрезвычайно важными являются точная характеристика ауры и дифференциальная диагностика с серьезными заболеваниями, которые могут сопровождаться похожими симптомами (например, с транзиторной ишемической атакой — ТИА).
 Типичная аура без головной боли n n Ни во время ауры, ни в течение 60 минут после нее головная боль не возникает. Дифференциальная диагностика, направленная на исключение других органических заболеваний, требует дополнительных исследований, особенно в тех случаях, когда аура впервые возникает после 40 лет, когда доминируют симптомы выпадения (например, гемианопсия) или в случае пролонгированной или, напротив, очень кратковременной ауры.
Типичная аура без головной боли n n Ни во время ауры, ни в течение 60 минут после нее головная боль не возникает. Дифференциальная диагностика, направленная на исключение других органических заболеваний, требует дополнительных исследований, особенно в тех случаях, когда аура впервые возникает после 40 лет, когда доминируют симптомы выпадения (например, гемианопсия) или в случае пролонгированной или, напротив, очень кратковременной ауры.
 Семейная гемиплегическая мигрень (Familial hemiplegic migraine) СГМ — мигрень с аурой, включающей моторную слабость, а также наличие по меньшей мере одного родственника первой или второй степени родства с аналогичной аурой, сочетающейся с моторной слабостью. Согласно классификации, аура при СГМ включает полностью обратимую моторную слабость и по меньшей мере один из перечисленных ниже симптомов: 1) полностью обратимые зрительные симптомы, в том числе позитивные (мерцающие пятна или полосы) и/или негативные (нарушение зрения); 2) полностью обратимые чувствительные симптомы, в том числе позитивные (ощущение покалывания) и/или негативные (онемение); 3) полностью обратимые нарушения речи; 4) по меньшей мере у одного родственника первой или второй степени родства имеются приступы, соответствующие критериям данной формы мигрени. специфические генетические подтипы семейной гемиплегической мигрени: СГМ 1, при которой имеется мутация гена CACNA 1 F на 19 й хромосоме, и СГМ 2 с мутацией гена АТР 1 А 2 на 1 -й хромосоме.
Семейная гемиплегическая мигрень (Familial hemiplegic migraine) СГМ — мигрень с аурой, включающей моторную слабость, а также наличие по меньшей мере одного родственника первой или второй степени родства с аналогичной аурой, сочетающейся с моторной слабостью. Согласно классификации, аура при СГМ включает полностью обратимую моторную слабость и по меньшей мере один из перечисленных ниже симптомов: 1) полностью обратимые зрительные симптомы, в том числе позитивные (мерцающие пятна или полосы) и/или негативные (нарушение зрения); 2) полностью обратимые чувствительные симптомы, в том числе позитивные (ощущение покалывания) и/или негативные (онемение); 3) полностью обратимые нарушения речи; 4) по меньшей мере у одного родственника первой или второй степени родства имеются приступы, соответствующие критериям данной формы мигрени. специфические генетические подтипы семейной гемиплегической мигрени: СГМ 1, при которой имеется мутация гена CACNA 1 F на 19 й хромосоме, и СГМ 2 с мутацией гена АТР 1 А 2 на 1 -й хромосоме.
 Спорадическая гемиплегическая мигрень Если у пациента развивается мигрень с аурой, включающей моторную слабость, однако ни у одного из родственников первой или второй степени родства нет аналогичной ауры, сочетающейся с моторной слабостью, то можно заподозрить спорадическую гемиплегическую мигрень. n Диагноз спорадической гемиплегической мигрени ставится, если у пациента наблюдалось хотя бы 2 приступа, отвечающих критериям данной формы мигрени. n Аура включает полностью обратимую моторную слабость и хотя бы один из перечисленных ниже симптомов: — полностью обратимые зрительные симптомы, в том числе позитивные (мерцающие пятна или полосы) и/или негативные (нарушение зрения); — полностью обратимые чувствительные симптомы, в том числе позитивные (ощущение покалывания) и/или негативные (онемение); — полностью обратимые нарушения речи. Спорадическая гемиплегическая мигрень чаще встречается у мужчин и нередко сочетается с преходящим гемипарезом и афазией. n
Спорадическая гемиплегическая мигрень Если у пациента развивается мигрень с аурой, включающей моторную слабость, однако ни у одного из родственников первой или второй степени родства нет аналогичной ауры, сочетающейся с моторной слабостью, то можно заподозрить спорадическую гемиплегическую мигрень. n Диагноз спорадической гемиплегической мигрени ставится, если у пациента наблюдалось хотя бы 2 приступа, отвечающих критериям данной формы мигрени. n Аура включает полностью обратимую моторную слабость и хотя бы один из перечисленных ниже симптомов: — полностью обратимые зрительные симптомы, в том числе позитивные (мерцающие пятна или полосы) и/или негативные (нарушение зрения); — полностью обратимые чувствительные симптомы, в том числе позитивные (ощущение покалывания) и/или негативные (онемение); — полностью обратимые нарушения речи. Спорадическая гемиплегическая мигрень чаще встречается у мужчин и нередко сочетается с преходящим гемипарезом и афазией. n
 Мигрень базилярного типа — это мигрень с симптомами ауры, происходящими из ствола мозга и/или обоих полушарий, не сопровождающаяся моторной слабостью. n Аура при мигрени базилярного типа включает по меньшей мере два из перечисленных ниже полностью обратимых симптомов, исключая моторную слабость: 1) дизартрия; 2) головокружение; 3) шум в ушах; 4) гипоакузия; 5) двоение; 6) зрительные нарушения, возникающие одновременно как в височных, так и носовых полях зрения обоих глаз; 7) атаксия; 8) нарушение сознания; 9) двусторонние парестезии. n
Мигрень базилярного типа — это мигрень с симптомами ауры, происходящими из ствола мозга и/или обоих полушарий, не сопровождающаяся моторной слабостью. n Аура при мигрени базилярного типа включает по меньшей мере два из перечисленных ниже полностью обратимых симптомов, исключая моторную слабость: 1) дизартрия; 2) головокружение; 3) шум в ушах; 4) гипоакузия; 5) двоение; 6) зрительные нарушения, возникающие одновременно как в височных, так и носовых полях зрения обоих глаз; 7) атаксия; 8) нарушение сознания; 9) двусторонние парестезии. n
 Периодические синдромы детского возраста, часто предшествующие мигрени Циклическая рвота - эпизодический синдром детского возраста, чередующийся с периодами совершенно нормального самочувствия. Клинические проявления при циклической рвоте напоминают сопутствующие симптомы приступа мигрени. Диагноз циклической рвоты ставится, если у пациента наблюдалось не менее 5 приступов, имеющих следующие характеристики: n эпизодические стереотипные для каждого пациента приступы сильной тошноты и рвоты, продолжающиеся от 1 часа до 5 суток; n приступ рвоты возникает по меньшей мере 4 раза в час на протяжении как минимум одного часа.
Периодические синдромы детского возраста, часто предшествующие мигрени Циклическая рвота - эпизодический синдром детского возраста, чередующийся с периодами совершенно нормального самочувствия. Клинические проявления при циклической рвоте напоминают сопутствующие симптомы приступа мигрени. Диагноз циклической рвоты ставится, если у пациента наблюдалось не менее 5 приступов, имеющих следующие характеристики: n эпизодические стереотипные для каждого пациента приступы сильной тошноты и рвоты, продолжающиеся от 1 часа до 5 суток; n приступ рвоты возникает по меньшей мере 4 раза в час на протяжении как минимум одного часа.
 Абдоминальная мигрень Диагностические критерии: n Приступы абдоминальной боли длятся 1– 72 часа (без лечения или при неэффективном лечении). n Абдоминальная боль локализуется по средней линии, вокруг пупка или труднолокализуемая; имеет тупой характер и умеренную или выраженную интенсивность. n Приступ абдоминальной боли сопровождается по меньшей мере двумя из нижеперечисленных симптомов: 1) анорексия; 2) тошнота; 3) рвота; 4) бледность. Между приступами состояние пациентов не нарушено. Диагноз абдоминальной мигрени ставится при наличии как минимум 5 таких приступов.
Абдоминальная мигрень Диагностические критерии: n Приступы абдоминальной боли длятся 1– 72 часа (без лечения или при неэффективном лечении). n Абдоминальная боль локализуется по средней линии, вокруг пупка или труднолокализуемая; имеет тупой характер и умеренную или выраженную интенсивность. n Приступ абдоминальной боли сопровождается по меньшей мере двумя из нижеперечисленных симптомов: 1) анорексия; 2) тошнота; 3) рвота; 4) бледность. Между приступами состояние пациентов не нарушено. Диагноз абдоминальной мигрени ставится при наличии как минимум 5 таких приступов.
 Ретинальная мигрень n n К ретинальной мигрени относятся повторяющиеся приступы монокулярного расстройства зрения, включающие сцинтилляции (мерцание), скотому или слепоту и сочетающиеся с мигренозной головной болью. В анамнезе для постановки диагноза ретинальной мигрени должно быть по меньшей мере 2 описанных приступа. В межприступный период наблюдаются нормальные результаты офтальмологического исследования. У некоторых пациентов, жалующихся на монокулярное нарушение зрения, в действительности имеется гемианопсия. Необходимо также исключить другие причины преходящей монокулярной слепоты (amaurosis fugax), такие как невропатия зрительного нерва или расслоение сонной артерии.
Ретинальная мигрень n n К ретинальной мигрени относятся повторяющиеся приступы монокулярного расстройства зрения, включающие сцинтилляции (мерцание), скотому или слепоту и сочетающиеся с мигренозной головной болью. В анамнезе для постановки диагноза ретинальной мигрени должно быть по меньшей мере 2 описанных приступа. В межприступный период наблюдаются нормальные результаты офтальмологического исследования. У некоторых пациентов, жалующихся на монокулярное нарушение зрения, в действительности имеется гемианопсия. Необходимо также исключить другие причины преходящей монокулярной слепоты (amaurosis fugax), такие как невропатия зрительного нерва или расслоение сонной артерии.
 Осложнения мигрени Хроническая мигрень n n n К хронической мигрени относится мигренозная головная боль, возникающая 15 или более дней в месяц в течение более чем 3 месяцев при отсутствии злоупотребления лекарственными препаратами (лекарственный абузус). Если спустя 2 месяца после отмены препарата, предположительно вызвавшего абузус, головная боль по-прежнему соответствует критериям хронической мигрени, ставится диагноз хронической мигрени плюс исходный тип мигрени (мигрень без ауры). Если же на фоне отмены препарата в течение этих 2 месяцев наступает улучшение, следует отказаться от диагноза хронической мигрени и применить кодировку «абузусная головная боль» .
Осложнения мигрени Хроническая мигрень n n n К хронической мигрени относится мигренозная головная боль, возникающая 15 или более дней в месяц в течение более чем 3 месяцев при отсутствии злоупотребления лекарственными препаратами (лекарственный абузус). Если спустя 2 месяца после отмены препарата, предположительно вызвавшего абузус, головная боль по-прежнему соответствует критериям хронической мигрени, ставится диагноз хронической мигрени плюс исходный тип мигрени (мигрень без ауры). Если же на фоне отмены препарата в течение этих 2 месяцев наступает улучшение, следует отказаться от диагноза хронической мигрени и применить кодировку «абузусная головная боль» .
 Мигренозный статус n К мигренозному статусу относится приступ мигрени, типичный для данного пациента, длящийся более 72 часов, то есть отличающийся только большей продолжительностью и более выраженной интенсивностью.
Мигренозный статус n К мигренозному статусу относится приступ мигрени, типичный для данного пациента, длящийся более 72 часов, то есть отличающийся только большей продолжительностью и более выраженной интенсивностью.
 Персистирующая аура без инфаркта n n n К данному подтипу относятся симптомы ауры, персистирующие более 1 недели, без нейровизуализационных признаков инфаркта мозга. Эффективное лечение до сих пор не найдено; в некоторых случаях положительный эффект оказывали ацетазоламид и вальпроевая кислота. Для дифференциальной диагностики с лейкоэнцефалопатией и мигренозным инфарктом необходимо МРТ-исследование.
Персистирующая аура без инфаркта n n n К данному подтипу относятся симптомы ауры, персистирующие более 1 недели, без нейровизуализационных признаков инфаркта мозга. Эффективное лечение до сих пор не найдено; в некоторых случаях положительный эффект оказывали ацетазоламид и вальпроевая кислота. Для дифференциальной диагностики с лейкоэнцефалопатией и мигренозным инфарктом необходимо МРТ-исследование.
 Мигренозный инфаркт n n n К мигренозному инфаркту следует отнести сочетание одного или более симптомов мигренозной ауры с ишемическим повреждением мозга, подтвержденным адекватными нейровизуализационными методами исследования. Нейровизуализационные методы исследования выявляют ишемический инфаркт в зоне, соответствующей клиническим симптомам ауры. У больного мигренью возможно развитие ишемического инсульта, который может быть расценен как церебральный инфаркт другой этиологии, сочетающийся с мигренью, или как церебральный инфаркт другой этиологии с симптомами, напоминающими мигрень с аурой, или как церебральный инфаркт, развивающийся на фоне типичного приступа мигрени с аурой. Критериям мигренозного инфаркта отвечает только последний вариант.
Мигренозный инфаркт n n n К мигренозному инфаркту следует отнести сочетание одного или более симптомов мигренозной ауры с ишемическим повреждением мозга, подтвержденным адекватными нейровизуализационными методами исследования. Нейровизуализационные методы исследования выявляют ишемический инфаркт в зоне, соответствующей клиническим симптомам ауры. У больного мигренью возможно развитие ишемического инсульта, который может быть расценен как церебральный инфаркт другой этиологии, сочетающийся с мигренью, или как церебральный инфаркт другой этиологии с симптомами, напоминающими мигрень с аурой, или как церебральный инфаркт, развивающийся на фоне типичного приступа мигрени с аурой. Критериям мигренозного инфаркта отвечает только последний вариант.
 Диагностика мигрени При постановке диагноза необходимо учитывать следующие факторы: n Молодой возраст начала заболевания. Для женщин характерен подростковый возраст, для мужчин время начала 20– 30 лет. Крайне редко начало мигрени после 45 лет. n Семейный анамнез заболевания. n Характерные провоцирующие факторы, обычно постоянные у одного больного. n Характерна повторяемость однотипных приступов головной боли. В нечастых случаях повторные стерео- типные приступы перемежаются с редкими формами мигрени. n Отсутствуют признаки вторичной головной боли.
Диагностика мигрени При постановке диагноза необходимо учитывать следующие факторы: n Молодой возраст начала заболевания. Для женщин характерен подростковый возраст, для мужчин время начала 20– 30 лет. Крайне редко начало мигрени после 45 лет. n Семейный анамнез заболевания. n Характерные провоцирующие факторы, обычно постоянные у одного больного. n Характерна повторяемость однотипных приступов головной боли. В нечастых случаях повторные стерео- типные приступы перемежаются с редкими формами мигрени. n Отсутствуют признаки вторичной головной боли.
 О немигренозном характере мигренеподобной цефалгии необходимо думать также в следующих случаях: n После первого приступа мигрени, когда еще не достоверен фактор повторяемости приступов. При впервые возникшем приступе (приступах) мигрени в любом возрасте необходимо проведение КТ, МРТ головного мозга. n При наличии лихорадки или потери веса. n Внезапное, мгновенное, от секунд до минуты начало головной боли. n Развитие новых (или первых) приступов головной боли у пожилого пациента или нарастание выраженности головной боли у пациента средних лет (45– 50 лет и более). n При наличии в анамнезе приступов головной боли — резкое изменение частоты атак, их тяжести, клинических проявлений. Впервые возникшая головная боль, значительно отличающаяся от предыдущих приступов. n Во время приступа мигрени присутствуют не типичные для мигрени или редко встречающиеся неврологические симптомы, такие как: – спутанность, возбуждение; – отек дисков зрительных нервов; – полностью не регрессирующий после приступа парез или зрительные нарушения; – ригидность затылочных мышц. n При наличии в межприступном периоде очаговой неврологической симптоматики.
О немигренозном характере мигренеподобной цефалгии необходимо думать также в следующих случаях: n После первого приступа мигрени, когда еще не достоверен фактор повторяемости приступов. При впервые возникшем приступе (приступах) мигрени в любом возрасте необходимо проведение КТ, МРТ головного мозга. n При наличии лихорадки или потери веса. n Внезапное, мгновенное, от секунд до минуты начало головной боли. n Развитие новых (или первых) приступов головной боли у пожилого пациента или нарастание выраженности головной боли у пациента средних лет (45– 50 лет и более). n При наличии в анамнезе приступов головной боли — резкое изменение частоты атак, их тяжести, клинических проявлений. Впервые возникшая головная боль, значительно отличающаяся от предыдущих приступов. n Во время приступа мигрени присутствуют не типичные для мигрени или редко встречающиеся неврологические симптомы, такие как: – спутанность, возбуждение; – отек дисков зрительных нервов; – полностью не регрессирующий после приступа парез или зрительные нарушения; – ригидность затылочных мышц. n При наличии в межприступном периоде очаговой неврологической симптоматики.
 Принципы использования дополнительных методов исследования при головной боли: n n Как правило, не имеет смысла рутинное применение диагностических и лабораторных методов исследования в повседневной практике для обследования больных с головной болью. Дополнительное обследование необходимо больным с признаками вторичной головной боли.
Принципы использования дополнительных методов исследования при головной боли: n n Как правило, не имеет смысла рутинное применение диагностических и лабораторных методов исследования в повседневной практике для обследования больных с головной болью. Дополнительное обследование необходимо больным с признаками вторичной головной боли.
 Заболевания, с которыми следует дифференцировать мигрень: 1. Кластерная головная боль. 2. Головная боль напряжения. 3. Хроническая пароксизмальная гемикрания. 4. Гигантоклеточный (височный) артериит. 5. ТИА и церебральный инсульт. Для мигрени характерны молодой возраст начала заболевания, отсутствие факторов риска инсульта, повторяемость приступов, семейный анамнез, данные методов нейровизуализации. Особого внимания требуют ретинальная мигрень (дифференциация с ТИА) и базилярная мигрень (ишемический инсульт в вертебробазилярном бассейне). 6. Диссекция (расслоение) сонной артерии.
Заболевания, с которыми следует дифференцировать мигрень: 1. Кластерная головная боль. 2. Головная боль напряжения. 3. Хроническая пароксизмальная гемикрания. 4. Гигантоклеточный (височный) артериит. 5. ТИА и церебральный инсульт. Для мигрени характерны молодой возраст начала заболевания, отсутствие факторов риска инсульта, повторяемость приступов, семейный анамнез, данные методов нейровизуализации. Особого внимания требуют ретинальная мигрень (дифференциация с ТИА) и базилярная мигрень (ишемический инсульт в вертебробазилярном бассейне). 6. Диссекция (расслоение) сонной артерии.
 7. Опухоль мозга, аневризма и артериовенозная мальформация. При впервые возникшем приступе (приступах) мигрени в любом возрасте необходимо проведение КТ, МРТ головного мозга. Базилярная мигрень может потребовать дифференциальной диагностики с опухолью задней черепной ямки. Также внимания может потребовать офтальмоплегическая мигрень, при которой необходимо исключить опухоль и аневризму головного мозга. 8. Субарахноидальное кровоизлияние (САК). Головная боль при САК внезапная, более интенсивная, сопровождается ригидностью мышц затылка. Для исключения проводят КТ или МРТ. 9. Антифосфолипидный синдром (АФС) (в молодом возрасте). При АФС мигренеподобные головные боли сочетаются с эпилептическими припадками, хореей, повторяющимися ТИА или ишемическими инсультами, тромбозами артерий (мозговых, глазных, коронарных, легочных, мезентериальных), тромбозами вен (голени, печеночных ретинальных, мозговых, надпочечниковых), повторяющимися выкидышами, легочной гипертензией, Livedo reticularis, синдромом Рейно, язвами на нижних конечностях, бородавчатым эндокардитом, гемолитической анемией, тромбоцитопенией. Наблюдается положительный анализ крови на присутствие антифосфолипидных антител (АФА), что подтверждает данные в пользу АФС. 10. Эпилепсия как отдельная нозологическая форма, если после эпилептического припадка возникает мигренеподобная цефалгия. Для эпилепсии характерны внезапность и кратковременность припадка, преобладание позитивных симптомов. Данные ЭЭГ об эпилептической активности помогут подтвердить диагноз эпилепсии. Тем не менее, как уже говорилось, необходимо учитывать возможность сочетания мигрени и эпилепсии (припадки, запускаемые мигренью).
7. Опухоль мозга, аневризма и артериовенозная мальформация. При впервые возникшем приступе (приступах) мигрени в любом возрасте необходимо проведение КТ, МРТ головного мозга. Базилярная мигрень может потребовать дифференциальной диагностики с опухолью задней черепной ямки. Также внимания может потребовать офтальмоплегическая мигрень, при которой необходимо исключить опухоль и аневризму головного мозга. 8. Субарахноидальное кровоизлияние (САК). Головная боль при САК внезапная, более интенсивная, сопровождается ригидностью мышц затылка. Для исключения проводят КТ или МРТ. 9. Антифосфолипидный синдром (АФС) (в молодом возрасте). При АФС мигренеподобные головные боли сочетаются с эпилептическими припадками, хореей, повторяющимися ТИА или ишемическими инсультами, тромбозами артерий (мозговых, глазных, коронарных, легочных, мезентериальных), тромбозами вен (голени, печеночных ретинальных, мозговых, надпочечниковых), повторяющимися выкидышами, легочной гипертензией, Livedo reticularis, синдромом Рейно, язвами на нижних конечностях, бородавчатым эндокардитом, гемолитической анемией, тромбоцитопенией. Наблюдается положительный анализ крови на присутствие антифосфолипидных антител (АФА), что подтверждает данные в пользу АФС. 10. Эпилепсия как отдельная нозологическая форма, если после эпилептического припадка возникает мигренеподобная цефалгия. Для эпилепсии характерны внезапность и кратковременность припадка, преобладание позитивных симптомов. Данные ЭЭГ об эпилептической активности помогут подтвердить диагноз эпилепсии. Тем не менее, как уже говорилось, необходимо учитывать возможность сочетания мигрени и эпилепсии (припадки, запускаемые мигренью).
 Тяжесть приступов мигрени можно определять по следующим критериям: 1. 2. 3. легкий приступ — пациент в состоянии выполнять привычную домашнюю или профессиональную работу; приступ средней тяжести — не может выполнять привычную домашнюю или профессиональную работу; тяжелый приступ — пациент вынужден лечь в постель.
Тяжесть приступов мигрени можно определять по следующим критериям: 1. 2. 3. легкий приступ — пациент в состоянии выполнять привычную домашнюю или профессиональную работу; приступ средней тяжести — не может выполнять привычную домашнюю или профессиональную работу; тяжелый приступ — пациент вынужден лечь в постель.
 Опросник MIDAS (Migraine Disability Assessment Questionnaire) n n Для определения степени тяжести течения мигрени и для оценки степени дезадаптации пациента, страдающего мигренью, широко используют опросник MIDAS Пациента просят ответить на вопросы, касающиеся всех типов своих головных болей за последние 3 месяца. Ответ записывается в поле, следующем после вопроса (если в течение последних 3 месяцев пациент не занимался какой-либо деятельностью, записывается ноль).
Опросник MIDAS (Migraine Disability Assessment Questionnaire) n n Для определения степени тяжести течения мигрени и для оценки степени дезадаптации пациента, страдающего мигренью, широко используют опросник MIDAS Пациента просят ответить на вопросы, касающиеся всех типов своих головных болей за последние 3 месяца. Ответ записывается в поле, следующем после вопроса (если в течение последних 3 месяцев пациент не занимался какой-либо деятельностью, записывается ноль).
 Вопросы пациенту 1. В течение скольких дней за последние 3 месяца вы пропустили рабочее или учебное время (полный или неполный день) из-за головной боли? 2. Во время работы или учебы сколько дней за последние 3 месяца ваша работоспособность была снижена наполовину или более из-за головной боли (не считая тех дней, которые вы отметили в первом вопросе)? 3. В течение скольких дней за последние 3 месяца вы не занимались домашними делами из-за головной боли? 4. Отметьте, сколько дней за последние 3 месяца продуктивность вашей домашней работы была снижена наполовину и более по причине головной боли (не включайте те дни, которые вы указали в третьем вопросе, т. е. дни, когда вы вообще не занимались домашней работой из-за головной боли)? 5. В течение скольких дней за последние 3 месяца вы не участвовали в семейных и общественных мероприятиях, активном проведении досуга по причине головной боли? Далее считается общее количество баллов с первого по пятый вопрос: 0– 5 баллов — I степень тяжести: низкая интенсивность головной боли без ограничения повседневной активности; 6– 10 баллов — II степень тяжести: умеренная или выраженная головная боль с минимальными ограничениями повседневной активности; 11– 20 баллов — III сильная боль. Умеренное ограничение повседневной активности; 21 и более — IV степень тяжести: сильная боль. Выраженное ограничение повседневной активности.
Вопросы пациенту 1. В течение скольких дней за последние 3 месяца вы пропустили рабочее или учебное время (полный или неполный день) из-за головной боли? 2. Во время работы или учебы сколько дней за последние 3 месяца ваша работоспособность была снижена наполовину или более из-за головной боли (не считая тех дней, которые вы отметили в первом вопросе)? 3. В течение скольких дней за последние 3 месяца вы не занимались домашними делами из-за головной боли? 4. Отметьте, сколько дней за последние 3 месяца продуктивность вашей домашней работы была снижена наполовину и более по причине головной боли (не включайте те дни, которые вы указали в третьем вопросе, т. е. дни, когда вы вообще не занимались домашней работой из-за головной боли)? 5. В течение скольких дней за последние 3 месяца вы не участвовали в семейных и общественных мероприятиях, активном проведении досуга по причине головной боли? Далее считается общее количество баллов с первого по пятый вопрос: 0– 5 баллов — I степень тяжести: низкая интенсивность головной боли без ограничения повседневной активности; 6– 10 баллов — II степень тяжести: умеренная или выраженная головная боль с минимальными ограничениями повседневной активности; 11– 20 баллов — III сильная боль. Умеренное ограничение повседневной активности; 21 и более — IV степень тяжести: сильная боль. Выраженное ограничение повседневной активности.
 От результатов теста зависит тактика ведения пациента. В зависимости от количества баллов, полученных согласно тесту, строится стратегия лечения
От результатов теста зависит тактика ведения пациента. В зависимости от количества баллов, полученных согласно тесту, строится стратегия лечения
 Лечение мигрени Купирование приступа может состоять из нескольких ступеней. Первая ступень: простые пероральные анальгетики ± антиэметики. Безрецептурные анальгетики ± антиэметики для купирования боли: n аспирин 600– 900 мг или ибупрофен 400– 600 мг. n для купирования сопутствующих тошноты и рвоты (если необходимо): прохлорперазин 3– 6 мг в форме буккальных таблеток до 2 раз в сутки или домперидон 10 мг до 4 раз в сутки. Безрецептурные и рецептурные НПВП в комбинации с прокинетическими антиэметиками. n аспирин 600– 900 мг до 4 раз в сутки, или n ибупрофен 400– 600 мг до 4 раз в сутки, или n толфенамовая кислота в лекарственных формах с быстрым высвобождением 200 мг, если необходимо — повтор приема через 1– 2 ч, или n напроксен 750– 825 мг с повтором приема в дозе 250– 275 мг до 2 раз в сутки, или n диклофенак натрия 50– 100 мг (суточная доза до 200 мг). n при необходимости комбинировать анальгетики с: метоклопрамид 10 мг или домперидон 20 мг. !!!Аспирин противопоказан детям до 16 лет. Метоклопрамид и прохлорперазин не рекомендуеся назначать детям и подросткам.
Лечение мигрени Купирование приступа может состоять из нескольких ступеней. Первая ступень: простые пероральные анальгетики ± антиэметики. Безрецептурные анальгетики ± антиэметики для купирования боли: n аспирин 600– 900 мг или ибупрофен 400– 600 мг. n для купирования сопутствующих тошноты и рвоты (если необходимо): прохлорперазин 3– 6 мг в форме буккальных таблеток до 2 раз в сутки или домперидон 10 мг до 4 раз в сутки. Безрецептурные и рецептурные НПВП в комбинации с прокинетическими антиэметиками. n аспирин 600– 900 мг до 4 раз в сутки, или n ибупрофен 400– 600 мг до 4 раз в сутки, или n толфенамовая кислота в лекарственных формах с быстрым высвобождением 200 мг, если необходимо — повтор приема через 1– 2 ч, или n напроксен 750– 825 мг с повтором приема в дозе 250– 275 мг до 2 раз в сутки, или n диклофенак натрия 50– 100 мг (суточная доза до 200 мг). n при необходимости комбинировать анальгетики с: метоклопрамид 10 мг или домперидон 20 мг. !!!Аспирин противопоказан детям до 16 лет. Метоклопрамид и прохлорперазин не рекомендуеся назначать детям и подросткам.
 Вторая ступень: ректальные анальгетики ± антиэметики Суппозитории диклофенака 100 мг (до 200 мг/сут) для купирования боли + суппозитории домперидона 30– 60 мг (до 120 мг/сут), если необходимо, для купирования тошноты и рвоты. n Противопоказания: пептическая язва и заболевания нижних отделов кишечника. n
Вторая ступень: ректальные анальгетики ± антиэметики Суппозитории диклофенака 100 мг (до 200 мг/сут) для купирования боли + суппозитории домперидона 30– 60 мг (до 120 мг/сут), если необходимо, для купирования тошноты и рвоты. n Противопоказания: пептическая язва и заболевания нижних отделов кишечника. n
 Третья ступень: специфические антимигренозные препараты n n Триптаны, проникая через гематоэнцефалический барьер, оказывает как периферическое, так и центральное действие. Механизм его действия, опосредованный серотониновыми рецепторами, включает: блокирование нейрогенного воспаления, сосудосуживающий эффект в отношении сосудов мозговых оболочек, ингибирование деполяризации терминалей тройничного нерва в сосудистой стенке с последующим уменьшением болевой афферентации, ингибирование структур ствола мозга, участвующих в перцепции боли. Для эрготамина характерна альфа-адреноблокирующая активность в сочетании с выраженным прямым сосудосуживающим действием на гладкую мускулатуру периферических и мозговых сосудов. В связи с этим на фоне действия эрготамина, несмотря на альфа-адреноблокирующую активность, преобладает тонизирующее влияние на периферические и мозговые сосуды Эрготамин обладает также антисеротониновой активностью. Оказывает депримирующее влияние на сосудодвигательный центр, на фоне действия эрготамина повышается тонус блуждающего нерва.
Третья ступень: специфические антимигренозные препараты n n Триптаны, проникая через гематоэнцефалический барьер, оказывает как периферическое, так и центральное действие. Механизм его действия, опосредованный серотониновыми рецепторами, включает: блокирование нейрогенного воспаления, сосудосуживающий эффект в отношении сосудов мозговых оболочек, ингибирование деполяризации терминалей тройничного нерва в сосудистой стенке с последующим уменьшением болевой афферентации, ингибирование структур ствола мозга, участвующих в перцепции боли. Для эрготамина характерна альфа-адреноблокирующая активность в сочетании с выраженным прямым сосудосуживающим действием на гладкую мускулатуру периферических и мозговых сосудов. В связи с этим на фоне действия эрготамина, несмотря на альфа-адреноблокирующую активность, преобладает тонизирующее влияние на периферические и мозговые сосуды Эрготамин обладает также антисеротониновой активностью. Оказывает депримирующее влияние на сосудодвигательный центр, на фоне действия эрготамина повышается тонус блуждающего нерва.
 Третья ступень: специфические антимигренозные препараты Агонисты серотонина, или триптаны Действующее Торговое название вещество Разов а я доза Макси мальна я суточн ая доза Суматриптан, Суматриптан Адифарм Суматриптан Пфайзер Суматриптан-Тева Имигран®, Сумамигрен®, Амигренин, Тримигрен, Суматриптана сукцинат, Сумитран, Мигрепам, Сумарин® 100 мг 300 мг ризатриптан 10 мг наратриптан Нарамиг 2, 5 мг 30 мг
Третья ступень: специфические антимигренозные препараты Агонисты серотонина, или триптаны Действующее Торговое название вещество Разов а я доза Макси мальна я суточн ая доза Суматриптан, Суматриптан Адифарм Суматриптан Пфайзер Суматриптан-Тева Имигран®, Сумамигрен®, Амигренин, Тримигрен, Суматриптана сукцинат, Сумитран, Мигрепам, Сумарин® 100 мг 300 мг ризатриптан 10 мг наратриптан Нарамиг 2, 5 мг 30 мг
 Разовая доза Максим альная суточна я доза Действующее вещество Торговое название золмитриптан Зомиг™ Зомиг® Рапимелт Рапимиг 2, 5 мг элетриптан Релпакс 40 мг 80 мг Побочным эффектам триптанов относятся: тошнота, головокружения, мышечная слабость, сонливость, приливы крови к лицу, парестезии, чувство сдавления в груди. Триптаны не следует назначать больным со стенокардией, базиллярной мигренью, тяжелой артериальной гипертензией, нарушениями функции печени. *Неэффективным может считаться препарат, который не обеспечил купирования трех мигренозных атак подряд.
Разовая доза Максим альная суточна я доза Действующее вещество Торговое название золмитриптан Зомиг™ Зомиг® Рапимелт Рапимиг 2, 5 мг элетриптан Релпакс 40 мг 80 мг Побочным эффектам триптанов относятся: тошнота, головокружения, мышечная слабость, сонливость, приливы крови к лицу, парестезии, чувство сдавления в груди. Триптаны не следует назначать больным со стенокардией, базиллярной мигренью, тяжелой артериальной гипертензией, нарушениями функции печени. *Неэффективным может считаться препарат, который не обеспечил купирования трех мигренозных атак подряд.
 Сравнение суматриптана в дозе 100 мг и других триптанов по основным параметрам эффективности и безопасности
Сравнение суматриптана в дозе 100 мг и других триптанов по основным параметрам эффективности и безопасности
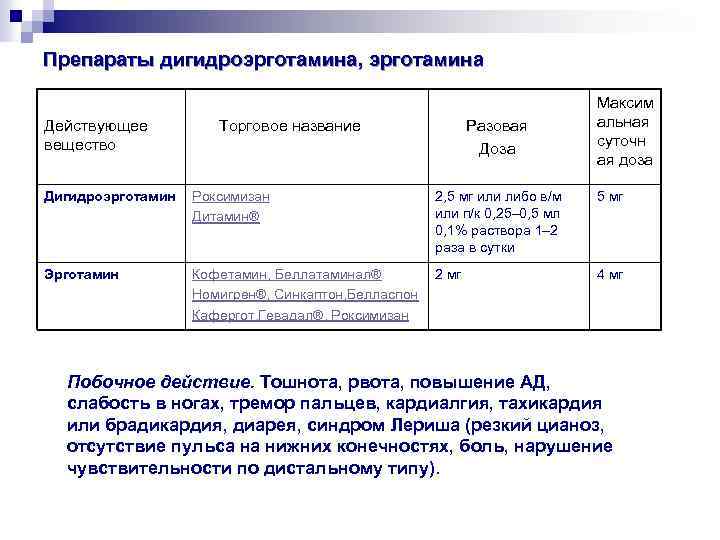 Препараты дигидроэрготамина, эрготамина Разовая Доза Максим альная суточн ая доза Действующее вещество Торговое название Дигидроэрготамин Роксимизан Дитамин® 2, 5 мг или либо в/м или п/к 0, 25– 0, 5 мл 0, 1% раствора 1– 2 раза в сутки 5 мг Эрготамин Кофетамин, Беллатаминал® Номигрен®, Синкаптон, Белласпон Кафергот, Гевадал®, Роксимизан 2 мг 4 мг Побочное действие. Тошнота, рвота, повышение АД, слабость в ногах, тремор пальцев, кардиалгия, тахикардия или брадикардия, диарея, синдром Лериша (резкий цианоз, отсутствие пульса на нижних конечностях, боль, нарушение чувствительности по дистальному типу).
Препараты дигидроэрготамина, эрготамина Разовая Доза Максим альная суточн ая доза Действующее вещество Торговое название Дигидроэрготамин Роксимизан Дитамин® 2, 5 мг или либо в/м или п/к 0, 25– 0, 5 мл 0, 1% раствора 1– 2 раза в сутки 5 мг Эрготамин Кофетамин, Беллатаминал® Номигрен®, Синкаптон, Белласпон Кафергот, Гевадал®, Роксимизан 2 мг 4 мг Побочное действие. Тошнота, рвота, повышение АД, слабость в ногах, тремор пальцев, кардиалгия, тахикардия или брадикардия, диарея, синдром Лериша (резкий цианоз, отсутствие пульса на нижних конечностях, боль, нарушение чувствительности по дистальному типу).
 Противопоказания. Гиперчувствительность, беременность, роды (I–II периоды), период лактации, сепсис, заболевания ССС (стенокардия, атеросклероз периферических артерий), почечная и/или печеночная недостаточность, артериальная гипертензия, поздние стадии атеросклероза, прием ГКС; мигрень, сопровождающаяся очаговыми неврологическими нарушениями. Четвертая ступень: комбинированная терапия. n Существуют доказательства того, что комбинация 50 мг суматриптана и 500 мг напроксена более эффективна в купировании мигренозных атак, чем те же препараты в отдельности. n Другие комбинации средств первой и третьей, позже второй и третьей ступеней терапии также могут быть эффективными. n
Противопоказания. Гиперчувствительность, беременность, роды (I–II периоды), период лактации, сепсис, заболевания ССС (стенокардия, атеросклероз периферических артерий), почечная и/или печеночная недостаточность, артериальная гипертензия, поздние стадии атеросклероза, прием ГКС; мигрень, сопровождающаяся очаговыми неврологическими нарушениями. Четвертая ступень: комбинированная терапия. n Существуют доказательства того, что комбинация 50 мг суматриптана и 500 мг напроксена более эффективна в купировании мигренозных атак, чем те же препараты в отдельности. n Другие комбинации средств первой и третьей, позже второй и третьей ступеней терапии также могут быть эффективными. n
 Выбор метода лечения острых мигренозных приступов в зависимости от особенностей клинической картины Отсутствие терапевтического ответа на анальгетики и НПВП Препараты первого ряда n Суматриптан (50 или 100 мг) n Алмотриптан (12, 5 мг) n Ризатриптан (10 мг) n Элетриптан (40 мг) n Золмитриптан (2, 5) Медленное достижение терапевтической эффективности/лучше переносимость n Наратриптан (2, 5 мг) n Фроватриптан (2, 5 мг) Редкие приступы головной боли n Эрготамин (1 -2 мг) n Дигидроэрготамин (2 мг) в форме назального спрея
Выбор метода лечения острых мигренозных приступов в зависимости от особенностей клинической картины Отсутствие терапевтического ответа на анальгетики и НПВП Препараты первого ряда n Суматриптан (50 или 100 мг) n Алмотриптан (12, 5 мг) n Ризатриптан (10 мг) n Элетриптан (40 мг) n Золмитриптан (2, 5) Медленное достижение терапевтической эффективности/лучше переносимость n Наратриптан (2, 5 мг) n Фроватриптан (2, 5 мг) Редкие приступы головной боли n Эрготамин (1 -2 мг) n Дигидроэрготамин (2 мг) в форме назального спрея
 Появление тошноты и рвоты на ранней стадии приступа или другие ситуации, при которых затруднен прием таблеток n Золмитриптан (5 мг) в форме назального спрея n Суматриптан (20 мг) в форме назального спрея n Суматриптан (6 мг) подкожно n Суматриптан (25 мг) в форме свечей n Ризатриптан (10 мг) в форме таблеток Рецидивы головной боли n Эрготамин (2 мг), наиболее эффективен per rectum, обычно в сочетании с кофеином n Наратриптан (2, 5 мг) n Алмотриптан (12, 5 мг) n Элетриптан (40 мг) Плохая переносимость препаратов для лечения острых приступов n Наратриптан (2, 5 мг) n Фроватриптан (2, 5 мг) n Алмотриптан (12, 5 мг)
Появление тошноты и рвоты на ранней стадии приступа или другие ситуации, при которых затруднен прием таблеток n Золмитриптан (5 мг) в форме назального спрея n Суматриптан (20 мг) в форме назального спрея n Суматриптан (6 мг) подкожно n Суматриптан (25 мг) в форме свечей n Ризатриптан (10 мг) в форме таблеток Рецидивы головной боли n Эрготамин (2 мг), наиболее эффективен per rectum, обычно в сочетании с кофеином n Наратриптан (2, 5 мг) n Алмотриптан (12, 5 мг) n Элетриптан (40 мг) Плохая переносимость препаратов для лечения острых приступов n Наратриптан (2, 5 мг) n Фроватриптан (2, 5 мг) n Алмотриптан (12, 5 мг)
 Головная боль, связанная с периодом менструации Профилактическая терапия (в перименструальный период в течение 5 -6 дней) n Эрготамин (ежедневно на ночь) n Фроватриптан (по 2, 5 мг 2 раза в сутки) n Наратриптан (по 1 мг 2 раза в сутки) n Напроксен (по 500 мг 2 раза в сутки) n Эстрогены (данные о применении этих препаратов противоречивы) Лечение острых приступов n Триптаны, если их не применяли в качестве профилактического лечения n Дигидроэрготамин в форме назального спрея, если триптаны или эрготамин не применяли в качестве профилактического лечения Очень быстрое развитие симптомов n Золмитриптан (5 мг) в форме назального спрея n Суматриптан (6 мг) подкожно n Дигидроэрготамин (1 мг) внутримышечно.
Головная боль, связанная с периодом менструации Профилактическая терапия (в перименструальный период в течение 5 -6 дней) n Эрготамин (ежедневно на ночь) n Фроватриптан (по 2, 5 мг 2 раза в сутки) n Наратриптан (по 1 мг 2 раза в сутки) n Напроксен (по 500 мг 2 раза в сутки) n Эстрогены (данные о применении этих препаратов противоречивы) Лечение острых приступов n Триптаны, если их не применяли в качестве профилактического лечения n Дигидроэрготамин в форме назального спрея, если триптаны или эрготамин не применяли в качестве профилактического лечения Очень быстрое развитие симптомов n Золмитриптан (5 мг) в форме назального спрея n Суматриптан (6 мг) подкожно n Дигидроэрготамин (1 мг) внутримышечно.
 Немедикаментозная терапия акупунктура – ее эффективность у больных мигренью показана во многих клинических исследованиях. n массаж может помогать снизить частоту приступов мигрени, возможно, вследствие улучшения качества сна. n растительные препараты, витамины, минералы, диета. n
Немедикаментозная терапия акупунктура – ее эффективность у больных мигренью показана во многих клинических исследованиях. n массаж может помогать снизить частоту приступов мигрени, возможно, вследствие улучшения качества сна. n растительные препараты, витамины, минералы, диета. n
 Профилактика мигрени n Первой ступенью является изменение образа жизни. Необходимо изменить рацион питания и поддерживать определенный режим питания. Чрезвычайно вредны длительные перерывы в приеме пищи. Необходимо ограничить прием алкоголя, особенно красного вина, увеличить аэробную активность, нормализовать режим сна. Прием гормональных контрацептивов является фактором риска возникновения и учащения приступов мигрени. n Для профилактики приступов мигрени в настоящее время используются следующие основные группы препаратов:
Профилактика мигрени n Первой ступенью является изменение образа жизни. Необходимо изменить рацион питания и поддерживать определенный режим питания. Чрезвычайно вредны длительные перерывы в приеме пищи. Необходимо ограничить прием алкоголя, особенно красного вина, увеличить аэробную активность, нормализовать режим сна. Прием гормональных контрацептивов является фактором риска возникновения и учащения приступов мигрени. n Для профилактики приступов мигрени в настоящее время используются следующие основные группы препаратов:
 вазоактивные средства (блокаторы кальциевых каналов); n блокаторы бета-адренорецепторов (пропранолол в дозе 80– 240 мг/сут); n нестероидные противовоспалительные средства; n антидепрессанты (амитриптилин в дозе 25– 150 мг/сут); n антиконвульсанты (карбамазепин, клоназепам, вальпроаты, топирамат, габапентен). При назначении профилактической терапии монотерапия предпочтительнее, поэтому начинать лечение необходимо с монотерапии. Если лечебный эффект не получен в течение 2– 3 месяцев, то препарат заменяют на другой или комбинацию лекарственных средств n
вазоактивные средства (блокаторы кальциевых каналов); n блокаторы бета-адренорецепторов (пропранолол в дозе 80– 240 мг/сут); n нестероидные противовоспалительные средства; n антидепрессанты (амитриптилин в дозе 25– 150 мг/сут); n антиконвульсанты (карбамазепин, клоназепам, вальпроаты, топирамат, габапентен). При назначении профилактической терапии монотерапия предпочтительнее, поэтому начинать лечение необходимо с монотерапии. Если лечебный эффект не получен в течение 2– 3 месяцев, то препарат заменяют на другой или комбинацию лекарственных средств n
 Выводы Для эффективного лечения мигрени необходимо учитывать следующие факторы: n Всегда иметь настороженность в отношении вторичности мигренозного пароксизма. n Выявление коморбидных нарушений(эпилепсия, синдром Меньера). n Оценка степени дезадаптации пациента и ее учет в терапии. n Комплайентность. n Уровень образования пациента. n Разработка индивидуальной тактики терапии. n Профилактическое лечение по показаниям. n Применение немедикаментозных методов терапии.
Выводы Для эффективного лечения мигрени необходимо учитывать следующие факторы: n Всегда иметь настороженность в отношении вторичности мигренозного пароксизма. n Выявление коморбидных нарушений(эпилепсия, синдром Меньера). n Оценка степени дезадаптации пациента и ее учет в терапии. n Комплайентность. n Уровень образования пациента. n Разработка индивидуальной тактики терапии. n Профилактическое лечение по показаниям. n Применение немедикаментозных методов терапии.
 Таким образом, мигрень, несмотря на кажущиеся простые и четкие критерии в диагностике, требует и от врача, и от пациента достаточно кропотливого труда для достижения успеха в терапии. Головная боль, Джордж Крукшенк (1819)
Таким образом, мигрень, несмотря на кажущиеся простые и четкие критерии в диагностике, требует и от врача, и от пациента достаточно кропотливого труда для достижения успеха в терапии. Головная боль, Джордж Крукшенк (1819)



