Мигрень.ppt
- Количество слайдов: 41
 Мигрень Ø одна из самых частых цефалгий, составляющая 38% всех головных болей
Мигрень Ø одна из самых частых цефалгий, составляющая 38% всех головных болей
 Определение Всемирной Федерации неврологов Ø Мигрень – это наследственное заболевание, характеризующееся повторяющимися приступами цефалгии, чаще односторонней локализации, различными по интенсивности, частоте и продолжительности, сопровождающимися тошнотой, иногда рвотой, фото- и/или фонофобией, иногда очаговыми неврологическими симптомами.
Определение Всемирной Федерации неврологов Ø Мигрень – это наследственное заболевание, характеризующееся повторяющимися приступами цефалгии, чаще односторонней локализации, различными по интенсивности, частоте и продолжительности, сопровождающимися тошнотой, иногда рвотой, фото- и/или фонофобией, иногда очаговыми неврологическими симптомами.
 Данные Национального института по изучению неврологических заболеваний и инсульта, США Ø 10 - 15% взрослого населения земного шара страдают мигренью Ø 70 -80% людей хотя бы раз в жизни переносят приступ мигренозной головной боли
Данные Национального института по изучению неврологических заболеваний и инсульта, США Ø 10 - 15% взрослого населения земного шара страдают мигренью Ø 70 -80% людей хотя бы раз в жизни переносят приступ мигренозной головной боли
 Классификация мигрени (Международное общество по проблемам головной боли) Мигрень без ауры Мигрень с аурой (от 60% до 72% случаев) (от 28% до 40% случаев)
Классификация мигрени (Международное общество по проблемам головной боли) Мигрень без ауры Мигрень с аурой (от 60% до 72% случаев) (от 28% до 40% случаев)
 Классификация мигрени Мигрень без ауры Ø Мигрень с аурой Мигрень с типичной аурой Мигрень с длительной аурой Семейная гемиплегическая мигрень Базилярная мигрень Мигренозная аура без головной боли Мигрень с внезапным началом ауры Ø Офтальмоплегическая мигрень Ø Ретинальная (глазная) мигрень Ø Периодические синдромы детского возраста, которые могут быть предвестниками мигрени или связаны с ней Легкое пароксизмальное головокружение у детей Альтернирующая гемиплегия у детей Ø Осложнения мигрени Мигренозный инфаркт мозга Ø Мигренозные расстройства, не укладывающиеся в вышеназванные критерии Ø
Классификация мигрени Мигрень без ауры Ø Мигрень с аурой Мигрень с типичной аурой Мигрень с длительной аурой Семейная гемиплегическая мигрень Базилярная мигрень Мигренозная аура без головной боли Мигрень с внезапным началом ауры Ø Офтальмоплегическая мигрень Ø Ретинальная (глазная) мигрень Ø Периодические синдромы детского возраста, которые могут быть предвестниками мигрени или связаны с ней Легкое пароксизмальное головокружение у детей Альтернирующая гемиплегия у детей Ø Осложнения мигрени Мигренозный инфаркт мозга Ø Мигренозные расстройства, не укладывающиеся в вышеназванные критерии Ø
 Классификация форм мигрени с аурой Ø офтальмическая Ø офтальмоплегическая Ø афатическая Ø гемипаретическая или гемипарестетическая Ø вестибулярная Ø мозжечковая Ø базилярная
Классификация форм мигрени с аурой Ø офтальмическая Ø офтальмоплегическая Ø афатическая Ø гемипаретическая или гемипарестетическая Ø вестибулярная Ø мозжечковая Ø базилярная
 Особые формы мигрени Ø вегетативная мигрень Ø брюшная мигрень Ø лицевая форма Ø синкопальная мигрень Ø шейная мигрень (синдром Баре – Льеу)
Особые формы мигрени Ø вегетативная мигрень Ø брюшная мигрень Ø лицевая форма Ø синкопальная мигрень Ø шейная мигрень (синдром Баре – Льеу)
 Патогенез мигрени Ø Нарушение регуляции сосудистого тонуса Ø Биохимические изменения Ø Нестабильность вегетативных центров
Патогенез мигрени Ø Нарушение регуляции сосудистого тонуса Ø Биохимические изменения Ø Нестабильность вегетативных центров
 Патогенетические механизмы мигрени Ø Ø Ø Первая стадия – предвестники или продрома в виде церебрастенических расстройств с выраженными ангиодистоническими нарушениями распространенного характера Вторая стадия - аура, во врем я которой возникает спазм сосудов в зоне разветвления сонной артерии При этом наблюдается уменьшение кровоснабжения самих сосудистых стенок. Наиболее отчетливо спазм выражен в интрацеребральных сосудах и сосудах сетчатки Третья стадия – вазодилятация, патологическое расширение артерий, артериол и вен, атония их стенок. При этом увеличивается амплитуда пульсовых колебаний стенок сосудов Уменьшение кровоснабжения самих сосудистых стенок делает их особо чувствительными к растяжению Четвертая стадия характеризуется нарушением проницаемости и отеком сосудистой стенки и периартериальной ткани Пятая стадия – обратное развитие вышеописанных изменений.
Патогенетические механизмы мигрени Ø Ø Ø Первая стадия – предвестники или продрома в виде церебрастенических расстройств с выраженными ангиодистоническими нарушениями распространенного характера Вторая стадия - аура, во врем я которой возникает спазм сосудов в зоне разветвления сонной артерии При этом наблюдается уменьшение кровоснабжения самих сосудистых стенок. Наиболее отчетливо спазм выражен в интрацеребральных сосудах и сосудах сетчатки Третья стадия – вазодилятация, патологическое расширение артерий, артериол и вен, атония их стенок. При этом увеличивается амплитуда пульсовых колебаний стенок сосудов Уменьшение кровоснабжения самих сосудистых стенок делает их особо чувствительными к растяжению Четвертая стадия характеризуется нарушением проницаемости и отеком сосудистой стенки и периартериальной ткани Пятая стадия – обратное развитие вышеописанных изменений.
 Биохимические механизмы мигрени Высвобождение серотонина – способствует вазоконстрикции Ø Повышение содержания гистамина и ацетилхолина – увеличение сосудистой проницаемости, снижение порога болевой чувствительности Ø Нарушение синтеза простогландинов Ø Дисфункция ионных кальциевых каналов – избыточная возбудимость нейронов ЦНС Ø
Биохимические механизмы мигрени Высвобождение серотонина – способствует вазоконстрикции Ø Повышение содержания гистамина и ацетилхолина – увеличение сосудистой проницаемости, снижение порога болевой чувствительности Ø Нарушение синтеза простогландинов Ø Дисфункция ионных кальциевых каналов – избыточная возбудимость нейронов ЦНС Ø
 Нервные механизмы мигрени Ø Депрессия Лео Ø Активация тригеминальной системы Ø Генетически наследуемая дефицитарность лимбико-гипоталамостволовыз структур, что может приводить к избыточной активации тригемено-васкулярной системы Ø «Мигренозная личность»
Нервные механизмы мигрени Ø Депрессия Лео Ø Активация тригеминальной системы Ø Генетически наследуемая дефицитарность лимбико-гипоталамостволовыз структур, что может приводить к избыточной активации тригемено-васкулярной системы Ø «Мигренозная личность»
 Клинические критерии диагностики мигрени Односторонняя локализация ГБ 2. Пульсирующий характер ГБ 3. Значительная интенсивность боли, снижающая активность больного и усугубляющаяся при монотонной физической работе и ходьбе 4. Наличие хотя бы одного из следующих симптомов: тошнота, рвота, свето- и звукобоязнь 5. Длительность атаки от 4 до 72 часов 6. Не менее 5 атак в анамнезе, отвечающих перечисленным критериям 1.
Клинические критерии диагностики мигрени Односторонняя локализация ГБ 2. Пульсирующий характер ГБ 3. Значительная интенсивность боли, снижающая активность больного и усугубляющаяся при монотонной физической работе и ходьбе 4. Наличие хотя бы одного из следующих симптомов: тошнота, рвота, свето- и звукобоязнь 5. Длительность атаки от 4 до 72 часов 6. Не менее 5 атак в анамнезе, отвечающих перечисленным критериям 1.
 Диагностические критерии мигрени с аурой Аура - это комплекс фокальных неврологических симптомов. Мигрень с аурой или ассоциированная мигрень имеет следующие диагностические критерии: мигренозная атака должна иметь не менее трех из указанных признаков: • полная обратимость симптомов ауры • длительность симптомов не более 60 минут • длительность светлого промежутка между аурой и началом ГБ менее 60 минут • соответствие критериям мигрени без ауры
Диагностические критерии мигрени с аурой Аура - это комплекс фокальных неврологических симптомов. Мигрень с аурой или ассоциированная мигрень имеет следующие диагностические критерии: мигренозная атака должна иметь не менее трех из указанных признаков: • полная обратимость симптомов ауры • длительность симптомов не более 60 минут • длительность светлого промежутка между аурой и началом ГБ менее 60 минут • соответствие критериям мигрени без ауры
 Распознавание мигрени Характер приступов Ø Исключение схожих заболеваний Ø
Распознавание мигрени Характер приступов Ø Исключение схожих заболеваний Ø
 Провоцирующие факторы Мигренозный приступ может провоцироваться: • эмоциональный стресс - чаще после разрешения стрессовой ситуации Ø • погодные изменения; • менструация; • голод; • физическая нагрузка; • алкоголь; • недостаток или избыток ночного сна; • духота/запахи; • зрительные стимулы; • холод. - нарушение сна – недосыпание, избыточный сон Ø Некоторые пищевые продукты: алкоголь (особенно красное вино и шампанское), шоколад, цитрусовые, некоторые сорта сыра и продукты, содержащие дрожжи. Провоцирующее действие некоторых продуктов объясняется содержанием в них тирамина и фенилэтиламина. Ø Сосудорасширяющие препараты, шум, духоту, яркий и мигающий свет. Ø Ø
Провоцирующие факторы Мигренозный приступ может провоцироваться: • эмоциональный стресс - чаще после разрешения стрессовой ситуации Ø • погодные изменения; • менструация; • голод; • физическая нагрузка; • алкоголь; • недостаток или избыток ночного сна; • духота/запахи; • зрительные стимулы; • холод. - нарушение сна – недосыпание, избыточный сон Ø Некоторые пищевые продукты: алкоголь (особенно красное вино и шампанское), шоколад, цитрусовые, некоторые сорта сыра и продукты, содержащие дрожжи. Провоцирующее действие некоторых продуктов объясняется содержанием в них тирамина и фенилэтиламина. Ø Сосудорасширяющие препараты, шум, духоту, яркий и мигающий свет. Ø Ø
 клиника Продромальный период У 50% пациентов на протяжении предшествующего 24 -часового периода Ø Наиболее часто предвестниками мигрени являются: • общая слабость или недомогание; • обостренное или сниженное восприятие; • снижение настроения или повышенная раздражительность; • тяга к конкретной пище (сладкая или кислая еда); • повышенная чувствительность к световым и/или звуковым раздражителям; • чрезмерная зевота; • повышенная активность или снижение работоспособности; • затруднение речи; • напряжение в области мышц шеи Ø Ø
клиника Продромальный период У 50% пациентов на протяжении предшествующего 24 -часового периода Ø Наиболее часто предвестниками мигрени являются: • общая слабость или недомогание; • обостренное или сниженное восприятие; • снижение настроения или повышенная раздражительность; • тяга к конкретной пище (сладкая или кислая еда); • повышенная чувствительность к световым и/или звуковым раздражителям; • чрезмерная зевота; • повышенная активность или снижение работоспособности; • затруднение речи; • напряжение в области мышц шеи Ø Ø
 Аура - 2 -я фаза мигрени Ø комплекс неврологических симптомов, возникающих непосредственно перед или в начале мигренозной головной боли. Ø По этому признаку различают мигрень без ауры (МБА, ранее "простая") и мигрень с аурой (МА, ранее "ассоциированная" мигрень). Ø Аура развивается в течение 5 -20 мин, сохраняется не более 60 мин и с началом болевой фазы полностью исчезает.
Аура - 2 -я фаза мигрени Ø комплекс неврологических симптомов, возникающих непосредственно перед или в начале мигренозной головной боли. Ø По этому признаку различают мигрень без ауры (МБА, ранее "простая") и мигрень с аурой (МА, ранее "ассоциированная" мигрень). Ø Аура развивается в течение 5 -20 мин, сохраняется не более 60 мин и с началом болевой фазы полностью исчезает.
 Ø Ø Ø Ø Наиболее часто встречается зрительная, или "классическая", аура в виде: фотопсии, мушки, одностороннее выпадение поля зрения, мерцающая скотома или зигзагообразная светящаяся линия Сужение полей зрения и др. Реже: односторонняя слабость или парестезии в конечностях, преходящие речевые расстройства, искажение восприятия размеров и формы предметов (синдром "Алисы в стране чудес").
Ø Ø Ø Ø Наиболее часто встречается зрительная, или "классическая", аура в виде: фотопсии, мушки, одностороннее выпадение поля зрения, мерцающая скотома или зигзагообразная светящаяся линия Сужение полей зрения и др. Реже: односторонняя слабость или парестезии в конечностях, преходящие речевые расстройства, искажение восприятия размеров и формы предметов (синдром "Алисы в стране чудес").
 Мигренозная боль Пульсирующего характера, нарастающая Захватывает половину головы и локализуется в области лба и виска, вокруг глаза; иногда может начинаться в затылочной области и распространяться кпереди в область лба. Ø Продолжительность приступа у взрослых обычно колеблется от 3 -4 ч до 3 сут и в среднем составляет 20 ч. Ø Частота приступов варьирует от 1 приступа в 2 -3 мес до 15 в месяц; наиболее типичная частота атак мигрени - 1 -2 или 3 -4 в месяц. Ø Ø Мигренозный приступ сопровождается: тошнотой, повышенной чувствительностью к яркому свету, звукам и запахам, реже - рвота, головокружение, обморочное состояние. Ø Боль ухудшается от обычной физической активности, например при ходьбе или подъеме по лестнице. Ø Для детей типично появление сонливости, и после сна головная боль чаще всего бесследно проходит. Ø
Мигренозная боль Пульсирующего характера, нарастающая Захватывает половину головы и локализуется в области лба и виска, вокруг глаза; иногда может начинаться в затылочной области и распространяться кпереди в область лба. Ø Продолжительность приступа у взрослых обычно колеблется от 3 -4 ч до 3 сут и в среднем составляет 20 ч. Ø Частота приступов варьирует от 1 приступа в 2 -3 мес до 15 в месяц; наиболее типичная частота атак мигрени - 1 -2 или 3 -4 в месяц. Ø Ø Мигренозный приступ сопровождается: тошнотой, повышенной чувствительностью к яркому свету, звукам и запахам, реже - рвота, головокружение, обморочное состояние. Ø Боль ухудшается от обычной физической активности, например при ходьбе или подъеме по лестнице. Ø Для детей типично появление сонливости, и после сна головная боль чаще всего бесследно проходит. Ø
 Ø Постдромальный период - 4 -я фаза мигрени После приступа мигрени, в течение последующих 24 ч чувство разбитости, слабости, снижения трудоспособности. Ø Чем более продолжительна мигренозная атака, тем большее время составляет этот период
Ø Постдромальный период - 4 -я фаза мигрени После приступа мигрени, в течение последующих 24 ч чувство разбитости, слабости, снижения трудоспособности. Ø Чем более продолжительна мигренозная атака, тем большее время составляет этот период
 Клинические формы мигрени с аурой • • Офтальмическая мигрень (дефекты поля зрения, мерцающие скотомы ). Ретинальная (сетчаточная) мигрень (центральная или парацентральная скотома и преходящая слепота на один или оба глаза). Офтальмоплегическая - преходящие глазодвигательные нарушения - птоз века, расширение зрачка, двоение в глазах. Дифференциальный диагноз с процессами на основании мозга. Гемиплегическая или гемипарестетическая (преходящий моно- или гемипарез с гемигипестезией, чаще на противоположной ГБ стороне).
Клинические формы мигрени с аурой • • Офтальмическая мигрень (дефекты поля зрения, мерцающие скотомы ). Ретинальная (сетчаточная) мигрень (центральная или парацентральная скотома и преходящая слепота на один или оба глаза). Офтальмоплегическая - преходящие глазодвигательные нарушения - птоз века, расширение зрачка, двоение в глазах. Дифференциальный диагноз с процессами на основании мозга. Гемиплегическая или гемипарестетическая (преходящий моно- или гемипарез с гемигипестезией, чаще на противоположной ГБ стороне).
 Клинические формы мигрени с аурой • • Афатическая (преходящие частичная или полная моторная или сенсорная афазия, реже дизартрия). Вестибулярная (преходящие головокружения, нистагм, пошатывание при ходьбе) Мозжечковая (преходящие координационные расстройства) Базилярная (начинается с нарушения зрения, затем двусторонняя слепота, головокружение, атаксия, дизартрия, парестезии, синкопальное состояние). Эта форма чаще развивается у девочек 10 -15 лет. В основе лежит сужение базилярной артерии или ее ветвей.
Клинические формы мигрени с аурой • • Афатическая (преходящие частичная или полная моторная или сенсорная афазия, реже дизартрия). Вестибулярная (преходящие головокружения, нистагм, пошатывание при ходьбе) Мозжечковая (преходящие координационные расстройства) Базилярная (начинается с нарушения зрения, затем двусторонняя слепота, головокружение, атаксия, дизартрия, парестезии, синкопальное состояние). Эта форма чаще развивается у девочек 10 -15 лет. В основе лежит сужение базилярной артерии или ее ветвей.
 Клинические формы мигрени с аурой Ø Лицевая мигрень Ø Психическая мигрень Ø Брюшная мигрень – дети Ø Сердечная мигрень – надчревная Ø Менструальная мигрень Ø Мигренозная аура без ГБ.
Клинические формы мигрени с аурой Ø Лицевая мигрень Ø Психическая мигрень Ø Брюшная мигрень – дети Ø Сердечная мигрень – надчревная Ø Менструальная мигрень Ø Мигренозная аура без ГБ.
 У детей могут отмечаться так называемые предшественники мигрени – Ø - циклические рвоты (эпизодически повторяющиеся обычно стереотипные для каждого пациента приступы сильной тошноты и рвоты), Ø - абдоминальная мигрень (расстройство, проявляющееся приступами срединной боли в животе продолжительностью 1 -72 ч; между приступами состояние пациентов не нарушено), Ø - доброкачественное позиционное головокружение (расстройство проявляется повторяющимися кратковременными эпизодами головокружения, которые внезапно возникают в целом у здоровых детей и так же внезапно проходят) Ø
У детей могут отмечаться так называемые предшественники мигрени – Ø - циклические рвоты (эпизодически повторяющиеся обычно стереотипные для каждого пациента приступы сильной тошноты и рвоты), Ø - абдоминальная мигрень (расстройство, проявляющееся приступами срединной боли в животе продолжительностью 1 -72 ч; между приступами состояние пациентов не нарушено), Ø - доброкачественное позиционное головокружение (расстройство проявляется повторяющимися кратковременными эпизодами головокружения, которые внезапно возникают в целом у здоровых детей и так же внезапно проходят) Ø
 Осложненные формы мигрени Мигренозный статус - серия тяжелых, следующих один за другим приступов с многократной рвотой, либо один, но очень тяжелый и продолжительный приступ 2. Случаи с тяжелым клиническим проявлением (базилярная мигрень), сочетание с эпи приступами, синкопами. 1.
Осложненные формы мигрени Мигренозный статус - серия тяжелых, следующих один за другим приступов с многократной рвотой, либо один, но очень тяжелый и продолжительный приступ 2. Случаи с тяжелым клиническим проявлением (базилярная мигрень), сочетание с эпи приступами, синкопами. 1.
 Ø Мигренозный инфаркт - развитие очаговых неврологических симптомов, которые регрессируют в течение нескольких дней (обычно до 3 -х недель) - инфаркт с обратимым неврологическим дефицитом
Ø Мигренозный инфаркт - развитие очаговых неврологических симптомов, которые регрессируют в течение нескольких дней (обычно до 3 -х недель) - инфаркт с обратимым неврологическим дефицитом
 Течение мигрени Ø После 40 -45 лет исчезновение приступов – 30 -40% Ø Снижение частоты приступов иногда эквиваленты ( без ауры) – 30% Ø Трансформация в хроническую ежедневную головную боль (трансформированная мигрень, хроническая мигрень)
Течение мигрени Ø После 40 -45 лет исчезновение приступов – 30 -40% Ø Снижение частоты приступов иногда эквиваленты ( без ауры) – 30% Ø Трансформация в хроническую ежедневную головную боль (трансформированная мигрень, хроническая мигрень)
 Диагностический алгоритм мигрени
Диагностический алгоритм мигрени
 "Сигналы опасности", или "красные флажки", при мигрени Ø • Появление мигренеподобных приступов впервые после 50 лет. • Проградиентно нарастающая головная боль. • Внезапное возникновение новой, необычной для данного пациента тяжелой головной боли. • Возникновение головной боли (вне приступа) после физического напряжения, сильного потягивания, кашля или сексуальной активности. • Отсутствие смены "болевой стороны", т. е. наличие гемикрании в течение нескольких лет на одной стороне. • Нарастание или появление сопровождающих симптомов в виде тошноты, особенно рвоты, температуры, стабильной очаговой неврологической симптоматики.
"Сигналы опасности", или "красные флажки", при мигрени Ø • Появление мигренеподобных приступов впервые после 50 лет. • Проградиентно нарастающая головная боль. • Внезапное возникновение новой, необычной для данного пациента тяжелой головной боли. • Возникновение головной боли (вне приступа) после физического напряжения, сильного потягивания, кашля или сексуальной активности. • Отсутствие смены "болевой стороны", т. е. наличие гемикрании в течение нескольких лет на одной стороне. • Нарастание или появление сопровождающих симптомов в виде тошноты, особенно рвоты, температуры, стабильной очаговой неврологической симптоматики.
 Дополнительные методы Осмотр окулиста, сосуды конъюнктивы Ø Ликвор – б/о Ø ЭЭГ – не исключает и не подтверждает диагноз Ø РЭГ – изменение реактивности сосудов – чаще во время приступа Ø Нейровизуализация – мелкие инфаркты – по типу лакунарных, расширение желудочков, локальная атрофия коры. Ø
Дополнительные методы Осмотр окулиста, сосуды конъюнктивы Ø Ликвор – б/о Ø ЭЭГ – не исключает и не подтверждает диагноз Ø РЭГ – изменение реактивности сосудов – чаще во время приступа Ø Нейровизуализация – мелкие инфаркты – по типу лакунарных, расширение желудочков, локальная атрофия коры. Ø
 Лечение приступа Ø Анальгетики, НВПС, комбиникованные препараты – анальгетики и алколоиды спорыньи, Ø Агонисты 5 НТ рецепторов – эрготомин, дигидроэрготамин, Ø Триптаны Ø Ø Профилактика приступов – в зависимости от частоты, тяжести приступов, сопутствующих расстройств
Лечение приступа Ø Анальгетики, НВПС, комбиникованные препараты – анальгетики и алколоиды спорыньи, Ø Агонисты 5 НТ рецепторов – эрготомин, дигидроэрготамин, Ø Триптаны Ø Ø Профилактика приступов – в зависимости от частоты, тяжести приступов, сопутствующих расстройств
 Методы лечения мигрени Нелекарственные методы Ø Ø Ø Ø Лекарственные методы Психотерапия Ø Дыхательнорелаксационный тренинг Ø Постизометрическая релаксация Иглорефлексотерапия Ø Биологическая обратная Ø связь Фототерапия Ø Исключение причин, Ø провоцирующих приступы Комбинированные анальгетики Нестероидные противовоспалительные средства Миорелаксанты Антиоксиданты Бетасерк Вессел Дуэ Ф
Методы лечения мигрени Нелекарственные методы Ø Ø Ø Ø Лекарственные методы Психотерапия Ø Дыхательнорелаксационный тренинг Ø Постизометрическая релаксация Иглорефлексотерапия Ø Биологическая обратная Ø связь Фототерапия Ø Исключение причин, Ø провоцирующих приступы Комбинированные анальгетики Нестероидные противовоспалительные средства Миорелаксанты Антиоксиданты Бетасерк Вессел Дуэ Ф
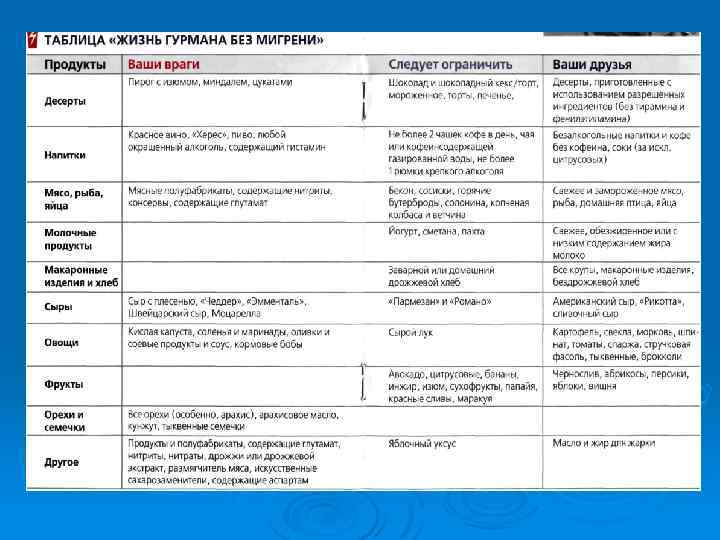
 Принципы купирования приступа мигрени Немедикаментозные мероприятия: Ø Обучение пациента Ø «Домашние физиопроцедуры»
Принципы купирования приступа мигрени Немедикаментозные мероприятия: Ø Обучение пациента Ø «Домашние физиопроцедуры»
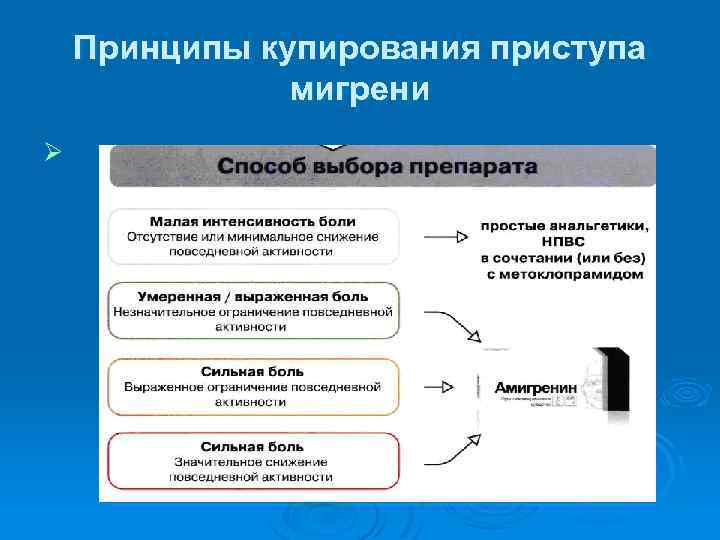
 Принципы купирования приступа мигрени Ø Использование эффективных доз Ø Раннее назначение антимигренозного средства при развивающемся приступе Ø Избегать препаратов с высоким потенциалом лекарственного злоупотребления. Ø Этапность назначения лечение ассоциированных симптомов Ø Учет предшествующего опыта
Принципы купирования приступа мигрени Ø Использование эффективных доз Ø Раннее назначение антимигренозного средства при развивающемся приступе Ø Избегать препаратов с высоким потенциалом лекарственного злоупотребления. Ø Этапность назначения лечение ассоциированных симптомов Ø Учет предшествующего опыта
 Принципы купирования приступа мигрени Ø
Принципы купирования приступа мигрени Ø
 Препараты для купирования приступов мигрени Препарат Разовая доза (мг) Нежелательные реакции 60 тошнота, рвота, запоры, привыкание 500 -1000 диспепсия, ЖКТ - кровотечение Диклофенак 50 -100 все НПВС могут вызывать диспепсию, ЖК кровотечение, ГБ, ухудшение зрения Напроксен 750 -825 Кодеин Аспирин Агонисты серотонина Дигидроэрготамин п/к, дигидэргот Эрготамин 1 Кофетамин, кофергот, интраназально 0, 36 внутрь, лектально, сублингвально Суматриптан как у эрготамина, но менее выражены 2 тошнота, рвота, диаррея, боль в желудке, мышечные судороги, парестезии конечностей, вазоконстрикция (амигренин), зомиг (золмитриптан), релпакс п/ к внутрь 6 100 гиперемия, чувство жара, боль в шее, звон в ушах, чувство тяжести в груди 10 дистония Антагонисты допамина Метоклопрамид
Препараты для купирования приступов мигрени Препарат Разовая доза (мг) Нежелательные реакции 60 тошнота, рвота, запоры, привыкание 500 -1000 диспепсия, ЖКТ - кровотечение Диклофенак 50 -100 все НПВС могут вызывать диспепсию, ЖК кровотечение, ГБ, ухудшение зрения Напроксен 750 -825 Кодеин Аспирин Агонисты серотонина Дигидроэрготамин п/к, дигидэргот Эрготамин 1 Кофетамин, кофергот, интраназально 0, 36 внутрь, лектально, сублингвально Суматриптан как у эрготамина, но менее выражены 2 тошнота, рвота, диаррея, боль в желудке, мышечные судороги, парестезии конечностей, вазоконстрикция (амигренин), зомиг (золмитриптан), релпакс п/ к внутрь 6 100 гиперемия, чувство жара, боль в шее, звон в ушах, чувство тяжести в груди 10 дистония Антагонисты допамина Метоклопрамид
 Медикаментозная профилактика приступов Ø При большой частоте (более 3 тяжелых атак в месяц), продолжительности (более 48 ч) приступов показано профилактическое лечение, Ø Курсовое лечение длительностью 2 -3 мес. Ø Основная задача: снижение частоты приступов, уменьшение их интенсивности, предотвращение злоупотребления лекарственными препаратами.
Медикаментозная профилактика приступов Ø При большой частоте (более 3 тяжелых атак в месяц), продолжительности (более 48 ч) приступов показано профилактическое лечение, Ø Курсовое лечение длительностью 2 -3 мес. Ø Основная задача: снижение частоты приступов, уменьшение их интенсивности, предотвращение злоупотребления лекарственными препаратами.
 Профилактика приступов Наиболее широко используются: 1) b-адреноблокаторы (метопролол 50 мг 2 -3 раза в сутки, пропранолол 20 -40 мг 3 раза в сутки); 2) блокаторы кальциевых каналов (флунаризин 5 -10 мг на ночь, нимодипин 30 мг 3 раза в сутки); 3) антидепрессанты (амитриптилин 50 -100 мг в сутки, сертралин (50 -100 мг в сутки); 4) антогонисты кальция – веропамил(изоптин), при АГ, гемиплегической мигрени, ангиоспастических состояниях 5) вазобрал (комбинация дигидроэрготамина, кофеина) 10 мг 2 раза в сутки 6) дезагрегантные дозы нестероидных противовоспалительных препаратов (НПВП) - ацетилсалициловая кислота (по 125 - 250 мг ежедневно в 2 приема), напроксен (250 -500 мг 2 раза в сутки) и др. 7) антиконвульсанты Ø
Профилактика приступов Наиболее широко используются: 1) b-адреноблокаторы (метопролол 50 мг 2 -3 раза в сутки, пропранолол 20 -40 мг 3 раза в сутки); 2) блокаторы кальциевых каналов (флунаризин 5 -10 мг на ночь, нимодипин 30 мг 3 раза в сутки); 3) антидепрессанты (амитриптилин 50 -100 мг в сутки, сертралин (50 -100 мг в сутки); 4) антогонисты кальция – веропамил(изоптин), при АГ, гемиплегической мигрени, ангиоспастических состояниях 5) вазобрал (комбинация дигидроэрготамина, кофеина) 10 мг 2 раза в сутки 6) дезагрегантные дозы нестероидных противовоспалительных препаратов (НПВП) - ацетилсалициловая кислота (по 125 - 250 мг ежедневно в 2 приема), напроксен (250 -500 мг 2 раза в сутки) и др. 7) антиконвульсанты Ø
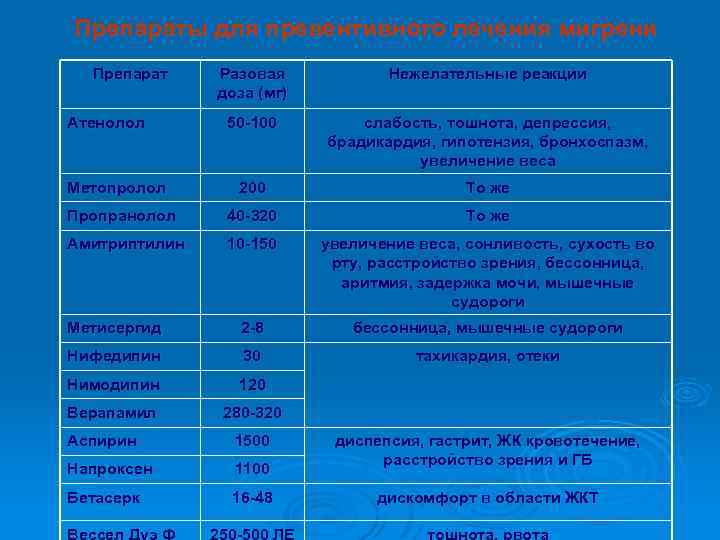 Препараты для превентивного лечения мигрени Препарат Разовая доза (мг) Нежелательные реакции 50 -100 слабость, тошнота, депрессия, брадикардия, гипотензия, бронхоспазм, увеличение веса 200 То же Пропранолол 40 -320 То же Амитриптилин 10 -150 увеличение веса, сонливость, сухость во рту, расстройство зрения, бессонница, аритмия, задержка мочи, мышечные судороги Метисергид 2 -8 бессонница, мышечные судороги Нифедипин 30 тахикардия, отеки Нимодипин 120 Верапамил 280 -320 Атенолол Метопролол Аспирин 1500 Напроксен 1100 Бетасерк 16 -48 диспепсия, гастрит, ЖК кровотечение, расстройство зрения и ГБ дискомфорт в области ЖКТ
Препараты для превентивного лечения мигрени Препарат Разовая доза (мг) Нежелательные реакции 50 -100 слабость, тошнота, депрессия, брадикардия, гипотензия, бронхоспазм, увеличение веса 200 То же Пропранолол 40 -320 То же Амитриптилин 10 -150 увеличение веса, сонливость, сухость во рту, расстройство зрения, бессонница, аритмия, задержка мочи, мышечные судороги Метисергид 2 -8 бессонница, мышечные судороги Нифедипин 30 тахикардия, отеки Нимодипин 120 Верапамил 280 -320 Атенолол Метопролол Аспирин 1500 Напроксен 1100 Бетасерк 16 -48 диспепсия, гастрит, ЖК кровотечение, расстройство зрения и ГБ дискомфорт в области ЖКТ


