обследование..ppt
- Количество слайдов: 102

МЕТОДЫ ОБСЛЕДОВАНИЯ БОЛЬНЫХ С ЗУБОЧЕЛЮСТНЫМИ АНОМАЛИЯМИ выполнил: Ординатор 1 го года обучения Салимова Регина

Клиническое обследование ребенка с отклонениями в формировании зубочелюстной системы является важным этапом диагностики аномалий. В процессе субъективного и объективного обследования врач имеет возможность выявить наиболее ценные сведения и симптомы, на основе которых у него складывается представление о сути заболевания и его особенностях. Известно, что закладка и формирование различных органов зубочелюстной системы происходит не одновременно. Поэтому при обследовании ребенка важно выяснить факторы, которые могли оказать влияние в тот или иной период развития организма. Недооценка анамнестических данных, бессистемный, невнимательный осмотр все это может привести к диагностическим ошибкам.

Все методы исследования, применяемые при диагностировании зубочелюстных аномалий условно подразделяются на клинические и параклинические. Клинические методы включают опрос, осмотр, пальпацию, перкуссию, зондирование, аускультацию. Эти методы применяются в клинике у кресла больного.

У матери ребенка выясняется состояние ее здоровья во время беременности, наследственность, как протекали роды, сколько их было, родился данный ребенок доношенным или недоношенным, с каким весом, которым по счету, каким способом вскармливался (грудью или искусственно) и до какого времени. Уточняются также перенесенные ребенком заболевания и их течение.

Выясняется время прорезывания молочных зубов, причины преждевременной их потери, время смены зубов, а также возраст, когда ребенок начал ходить, говорить. Важно выяснить способ дыхания ребенка (носовое или ротовое). Чтобы получить правильный ответ, необходимо выяснить положение во время сна. Если ребенок спит с открытым ртом и храпит, то это свидетельствует, что имеются нарушения в дыхательных путях.
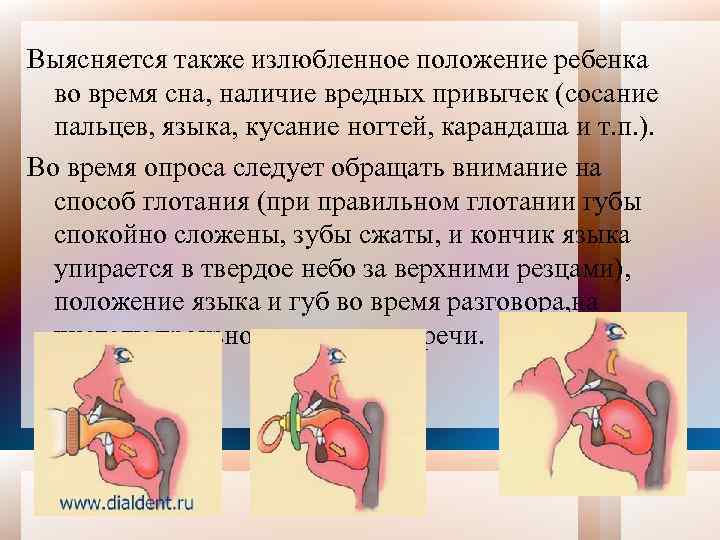
Выясняется также излюбленное положение ребенка во время сна, наличие вредных привычек (сосание пальцев, языка, кусание ногтей, карандаша и т. п. ). Во время опроса следует обращать внимание на способ глотания (при правильном глотании губы спокойно сложены, зубы сжаты, и кончик языка упирается в твердое небо за верхними резцами), положение языка и губ во время разговора, на чистоту произношения звуков речи.

При осмотре больного обращается внимание на телосложение, физическое развитие, форму рук, головы. Изучаются особенности конфигурации лица: выраженность носогубных и подбородочных складок, сглаженность контуров лица, зияние ротовой щели, выстояние альвеолярной части, губ и подбородка, укорочение нижней части лица, асимметрии лица.

Путем пальпации определяется мышечный тонус губ и толщина слоя мягких тканей. Осанка больного и его манера держаться, осанка также должны быть учтены врачом. Следующим этапом осмотра является пальпация височно нижнечелюстных суставов, в частности, через наружные слуховые проходы. Обращается внимание на возможное щелкание и хруст во время открывания рта, а также на характер щелчка (в начальный или конечный момент открытия рта). Полезно обратить внимание на характер движения нижней челюсти (прямо, равномерно, поступательно, толчкообразно, ступенчато, со смещением в сторону) при открывании и закрывании рта, а также возможность перемещения ее вперед, назад или в сторону. Обращается также внимание на смещение или, наоборот, выравнивание межрезцовых линий во время открывания рта. Врач оценивает высоту ротовой щели при максимально открытом рте. При необходимости проводится аускультация височно нижнечелюстных суставов.

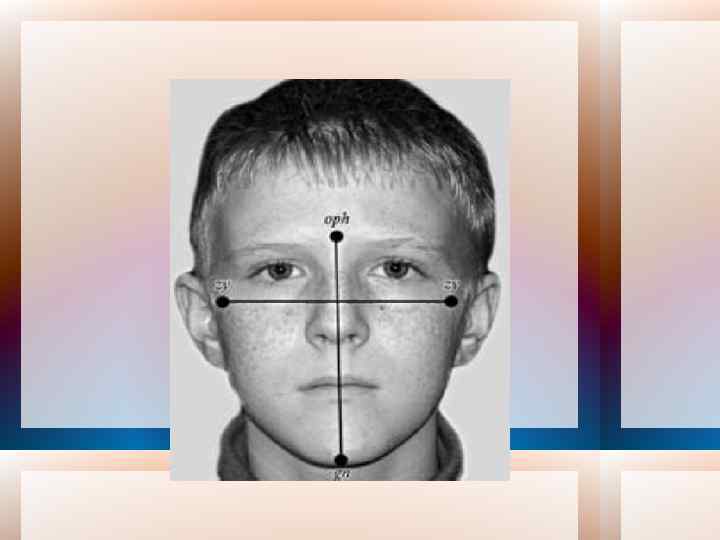
Важным моментом данного этапа обследования является выявление асимметрии лица и ее причины (заболеваний височно нижнечелюстного сустава, нарушений прикуса, деформаций челюстей и др. ). Профессор Л. В. Ильина-Маркосян предложила для этих целей простые и демонстративные пробы. Первая проба (изучение внешнего вида в состоянии покоя). Изучают внешний вид пациента в фас и профиль в покое и во время разговора: если асимметрия заметна уже в покое и сохраняется при функциональных движениях мягких тканей лица при разговоре, то причиной ее является стойкое нарушение в развитии одной или обеих челюстей. Вторая проба (изучение привычной окклюзии). Пациенту предлагают сомкнуть зубы, не размыкая губ, в удобном для него положении (так, как он привык это делать): если после этого появилась асимметрия, которая отсутствовала до смыкания зубных рядов, то причиной ее является патология прикуса, нередко сочетающаяся с боковым смещением нижней челюсти.

Третья проба (изучение боковых смещений нижней челюсти). Пациенту предлагают медленно открывать рот и внимательно изучают внешний вид: если во время открывания рта подбородок смещается в сторону, причиной асимметрии является патология височно нижнечелюстного сустава. При артритах и артрозах нижняя челюсть смещается в сторону пораженного сустава, а при болевой дисфункции и дистензионном (привычном юношеском) вывихе в сторону здорового или менее пораженного сустава. При деформирующем артрозе и болевой дисфункции сустава в момент открывания рта могут наблюдаться зигзагообразные движения подбородка (девиации) влево и вправо относительно средней линии, которые обусловлены асинхронным сокращением жевательных мышц или изменением конфигурации суставных поверхностей. Четвертая проба (сравнительное изучение привычной и центральной окклюзии). Больного просят сначала сомкнуть зубы в центральной окклюзии, а затем в привычном для него положении и сравнивают внешний вид с эстетической точки зрения: если при смыкании зубов в центральной окклюзии асимметрия не заметна и появляется только после смыкания в привычной окклюзии, причиной ее является неправильный прикус. Необходимо отметить, что при стойких нарушениях функции жевательных мышц и наличии деформации зубных рядов больной не всегда может сомкнуть зубные ряды в положении центральной окклюзии.

Затем исследуют полость рта пациента: слизистую оболочку, положение и степень развития уздечек верхней и нижней губ, языка, форму и величину языка, размах его движений, глубину свода твердого неба, развитие альвеолярных частей челюстей и апикального базиса по сравнению с зубной и альвеолярной дугой. Подробному изучению подлежит форма, величина и количество зубов, их состояние и расположение в зубных рядах, форма зубных дуг, соотношение челюстей и зубных рядов, вид прикуса.

Нарушения звукопроизношения чаще проявляются в виде ротацизма (нарушение произношения звука "р"), ламбдацизма (нарушение произношения звука "л") и сигматизма (шепелявость). Поэтому для оценки функции речи попросите ребенка произнести слова, содержащие трудные по артикуляции звуки: язычные (р, л), свистящие (с, з, ц) и шипящие (ш, ж, ч, щ). Все дети с нарушением звукопроизношения в возрасте старше 5 лет должны быть направлены к специалисту логопеду.

Оценить состояние мягких тканей преддверия рта. На этом этапе объективного обследования необходимо изучить состояние слизистой оболочки преддверия, его глубину, состояние уздечек губ. Глубину преддверия измеряют специальным инструментом сбоку от уздечки нижней губы. В норме глубина преддверия колеблется от 6 до 10 мм. Мелким считается преддверие глубиной 5 мм и менее. Такое преддверие часто наблюдается у детей с глубоким прикусом. Мелкое преддверие способствует развитию патологии тканей пародонта гингивита, рецессии десны, пародонтита. В этих случаях показана хирургическая коррекция тканей преддверия. Аномалийные уздечки чаще встречаются в области верхней губы (рис. ). В норме уздечка верхней губы прикрепляется на расстоянии 4 6 мм от межзубного сосочка, имеет достаточную протяженность и не ограничивает подвижность губы.
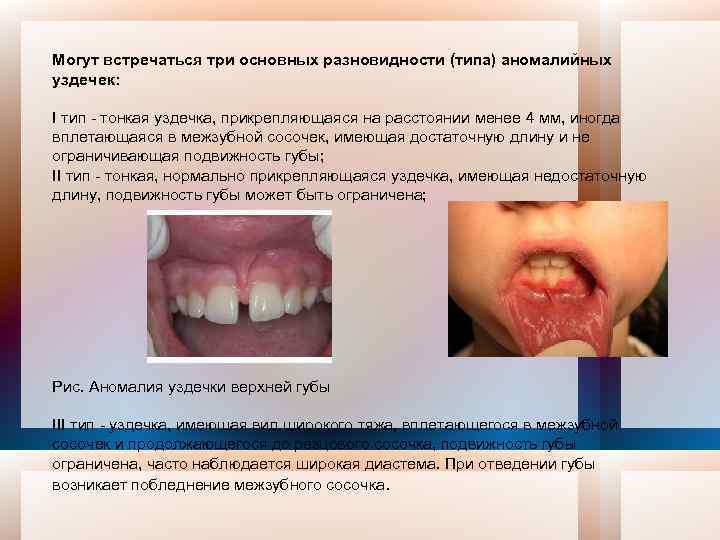
Могут встречаться три основных разновидности (типа) аномалийных уздечек: I тип тонкая уздечка, прикрепляющаяся на расстоянии менее 4 мм, иногда вплетающаяся в межзубной сосочек, имеющая достаточную длину и не ограничивающая подвижность губы; II тип тонкая, нормально прикрепляющаяся уздечка, имеющая недостаточную длину, подвижность губы может быть ограничена; Рис. Аномалия уздечки верхней губы III тип уздечка, имеющая вид широкого тяжа, вплетающегося в межзубной сосочек и продолжающегося до резцового сосочка, подвижность губы ограничена, часто наблюдается широкая диастема. При отведении губы возникает побледнение межзубного сосочка.
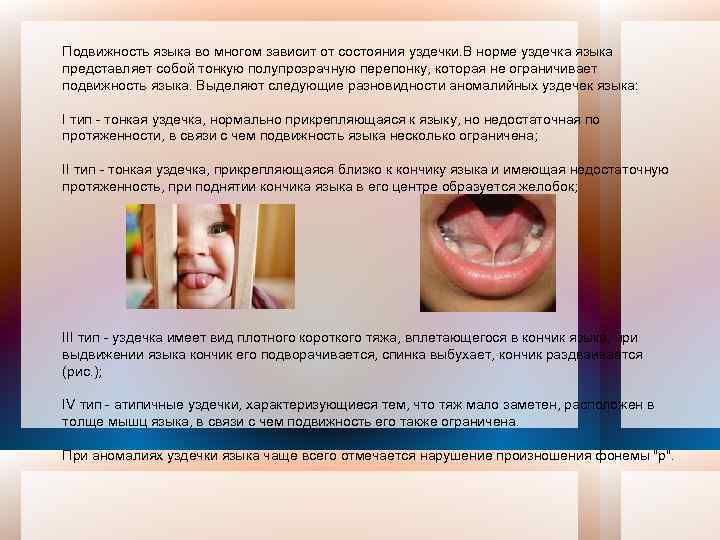
Подвижность языка во многом зависит от состояния уздечки. В норме уздечка языка представляет собой тонкую полупрозрачную перепонку, которая не ограничивает подвижность языка. Выделяют следующие разновидности аномалийных уздечек языка: I тип тонкая уздечка, нормально прикрепляющаяся к языку, но недостаточная по протяженности, в связи с чем подвижность языка несколько ограничена; II тип тонкая уздечка, прикрепляющаяся близко к кончику языка и имеющая недостаточную протяженность, при поднятии кончика языка в его центре образуется желобок; III тип уздечка имеет вид плотного короткого тяжа, вплетающегося в кончик языка, при выдвижении языка кончик его подворачивается, спинка выбухает, кончик раздваивается (рис. ); IV тип атипичные уздечки, характеризующиеся тем, что тяж мало заметен, расположен в толще мышц языка, в связи с чем подвижность его также ограничена. При аномалиях уздечки языка чаще всего отмечается нарушение произношения фонемы "р".

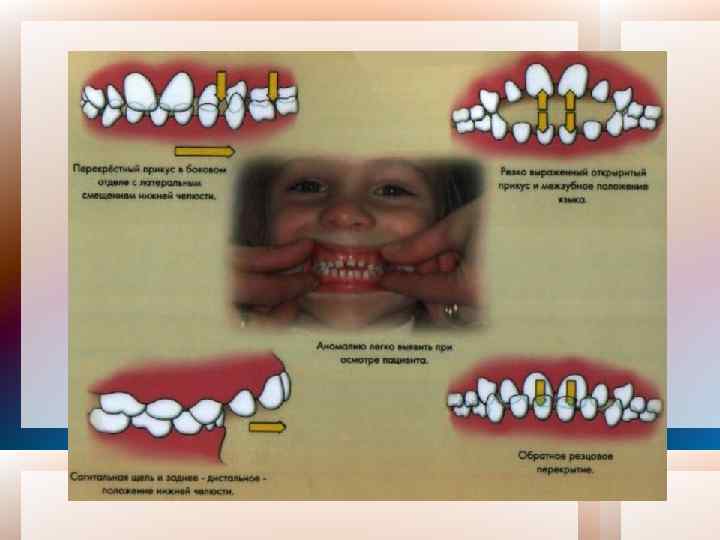
Провести осмотр зубных рядов. Осмотр начинают с верхних правых коренных зубов, обследуют справа налево все зубы верхней челюсти, затем в обратном порядке зубы нижней челюсти. В процессе осмотра зубных рядов необходимо решить следующие задачи: А. Определить принадлежность каждого зуба к временному или постоянному прикусу, пользуясь отличительными признаками строения временных и постоянных зубов (размеры, цвет, форма коронки, количество бугорков и др. ). Б. Определить соответствие имеющегося комплекта постоянных зубов возрасту пациента, чтобы исключить аномалии числа зубов (адентии, сверхкомплектных зубов), а также возможные нарушения сроков их прорезывания (ретенции, преждевременного и задержанного прорезывания). В. Выявить дефекты тканей зубов кариозного и травматического происхождения. Г. Оценить форму и величину зубов. Аномалии формы зубов могут локализоваться в различных участках зуба и затрагивать как коронку зуба, так и его корень. Коронка зуба может иметь конусовидную, шиповидную, отверткообразную, бочкообразную и другие формы, сглаженные или дополнительные бугорки. К этой группе относятся также слившиеся и сросшиеся зубы.

Д. Выявить аномалии структуры твердых тканей зубов. Наиболее частым видом аномалий этой группы у детей является гипоплазия, которая развивается под влиянием общих причин заболеваний и нарушений питания матери во время беременности, болезней самого ребенка в первые годы жизни. Гипоплазия проявляется дефектами развития эмали бороздками, ямками, эрозиями, глубина и ширина которых различны. Е. Определить положение зубов в зубной дуге: нормальное, вестибулярное, оральное, мезиальное, дистальное, поворот зуба, су праокклюзия или инфраокклюзия. Ж. Определить форму и размеры зубных дуг. З. Оценить степень развития альвеолярных отростков как в переднем, так и в боковых участках.



В тех случаях, когда выявляется затрудненное носовое дыхание, необходимо направлять пациентов к отоларингологу, при нарушении речи — к логопеду, а при выявлении вредных привычек у школьников — к невропатологу или психиатру, так как это может явиться не только причиной формирования или усугубления зубочелюстной аномалии, но и невротическим симптомом.

В заключении уточняется, проводилось ли ранее ортодонтическое лечение (в каком возрасте, как долго, какими аппаратами), были ли операции в полости рта (когда, какие), имели ли место травмы, какие неудобства пациент чувствует в данный момент и на что он или его родители жалуются (эстетические, функциональные нарушения). Большое значение имеет выявление мотивации пациента и его родителей к лечению, так как только положительный настрой на лечение и совместная работа врача, пациента и его родителей позволят добиться хороших результатов

Представляет интерес вид прикуса близких родственников, так как возможно наследование зубочелюстных аномалий. Данные анамнеза, клинического осмотра и специальных исследований заносятся в соответствующие графы амбулаторной карты.

ПАРАКЛИНИЧЕСКИЕ МЕТОДЫ К параклиническим относятся инструментальные, лабораторные и рентгенологические методы исследования. Инструментальные методы делятся на антропометрические, графические, кефалометрические и функциональные. Антропометрические исследования проводят на моделях челюстей.


2. Форму лица (морфологический индекс) по Гарсону (1910) определяют в соответствии с соотношением: (морфологическая высота лица / ширина лица в области скуловых дуг) × 100 (табл. 1). Таблица 1 Зависимость формы лица от морфологического индекса Форма лица Очень широкое лицо (гиперэурипрозопное) Индекс 78, 9 и менее Широкое лицо (эурипрозопное) 79, 9– 83, 9 Среднее лицо (мезопрозопное) 84, 0– 87, 9 Узкое лицо (лептопрозопное) 88, 0– 92, 9 Очень узкое лицо (гиперлептопрозопное) 93, 0 и более





1. Индекс соответствия размеров зубов верхней и нижней челюсти Р. Тоnn выявил пропорциональную зависимость между суммой мезиодистальных размеров (Мd – измеряется наиболее широкая часть коронки зуба, в области экватора) коронок резцов верхней и нижней челюсти при постоянном ортогнатическом прикусе (рис. 1). ∑ 4 I верхней челюсти = 1, 35 – индекс Тоnn, ∑ 4 i нижней челюсти где ∑ 4 I – сумма Md размеров коронок четырех резцов верхней челюсти, а ∑ 4 i – сумма таковых нижней челюсти. В случае несоответствия Мd размеров коронок резцов верхней и нижней челюсти отмечается изменение индекса Тоnn. Увеличение индекса характерно для глубокого резцового перекрытия – индекс Малыгина – 1, 42, а уменьшение – для состояния labiоdodontie (прямой прикус) – индекс Gerlach – 1, 22.

З. В. Долгополова изучила по методике Тоnn соотношение сумм ширины коронок резцов верхней и нижней челюстей во временном прикусе и ее индекс составил 1, 33. При помощи индекса Тоnn можно произвести пересчет и спрогнозировать размер бокового резца верхней челюсти при сменном прикусе: ∑ 4 i × 1, 35 = ∑ 4 I, далее из полученной ∑ 4 I вычитают ∑ Md размеров коронок центральных резцов и получают сумму Md размеров коронок боковых резцов, после чего делят на 2 и получают прогнозируемый Md размер коронки бокового резца верхней челюсти. Например: ∑ 4 i = 20, 8 мм. Отсюда 20, 8 мм × 1, 35 = 28, 08 мм – прогнозируемая сумма Md размеров 4 резцов верхней челюсти. Далее 28, 08 мм – 15, 6 мм (сумма Мd размеров коронок центральных резцов верхней челюсти) = 12, 48 мм. После этого 12, 48 : 2 = 6, 24 мм. Таким образом, 6, 24 мм – прогнозируемый Мd размер коронки бокового резца верхней челюсти.

2. Определение длины зубной дуги а) Метод фронтальной недостаточности позволяет выявить степень тяжести тесного положения зубов фронтального участка, от которой будет зависеть план лечения данного пациента. Различают следующие степени тяжести: на верхней челюсти: I степень – недостаток места от 0 до 3 мм, II степень – недостаток места от 3 до 5 мм, III степень – недостаток места от 5 мм и более; на нижней челюсти: I степень – недостаток места от 0 до 3 мм, равномерно распределенный по всему фронтальному сегменту II степень – недостаток места от 0 до 3 мм, сосредоточенный в области одного зуба, III степень – недостаток места от 3 до 5 мм, IV степень – недостаток места от 5 мм и более.
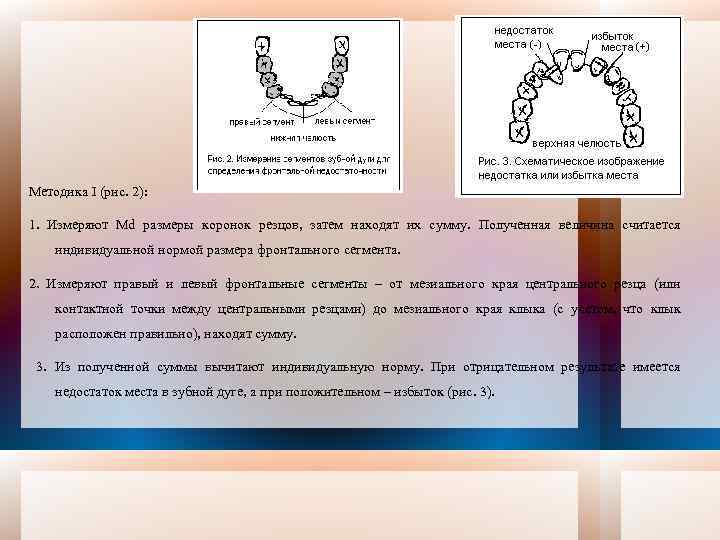
Методика I (рис. 2): 1. Измеряют Мd размеры коронок резцов, затем находят их сумму. Полученная величина считается индивидуальной нормой размера фронтального сегмента. 2. Измеряют правый и левый фронтальные сегменты – от мезиального края центрального резца (или контактной точки между центральными резцами) до мезиального края клыка (с учетом, что клык расположен правильно), находят сумму. 3. Из полученной суммы вычитают индивидуальную норму. При отрицательном результате имеется недостаток места в зубной дуге, а при положительном – избыток (рис. 3).

4. При наличии фронтальной недостаточности уточняют степень тяжести тесного положения зубов фронтального участка. Методика II (рис. 4): При значительном уплощении фронтального участка (III степень тяжести тесного положения зубов фронтального участка) весь фронтальный сегмент измеряют одновременно – от мезиальной поверхности временного клыка с одной стороны до мезиальной поверхности одноименного зуба с другой стороны. Из полученного результата вычитают сумму Мd размеров коронок резцов и далее, как по первой методике (с 3 пункта).

б) Метод Moyers (методика Мичиганского университета) Данный метод позволяет в период сменного прикуса прогнозировать размеры постоянных клыков и премоляров в зависимости от суммы мезиодистальных размеров коронок 4 х резцов нижней челюсти. Также данный метод можно применять в некоторых случаях и при постоянном прикусе с целью определения степени тяжести укорочения боковых сегментов. Методика (рис. 5): Проводят измерение Мd размеров коронок четырех резцов нижней челюсти, суммируют. Далее измеряют расстояние от дистальной поверхности бокового резца (или, при его отсутствии, мезиальной поверхности клыка) до мезиальной поверхности первого постоянного моляра с обеих сторон на каждой челюсти. По таблицам 2 и 3, зная ∑ 4 I, находят значение прогнозируемой суммы Мd размеров коронок постоянных клыков и премоляров с вероятностью от 5 до 95%. М. З. Миргазизов с соавт. подтвердили данные методики Мичиганского университета и рекомендовали в клинической практике ориентироваться на 75% уровень вероятности.

Затем из полученного размера на диагностической модели челюсти вычитают прогнозируемый размер (по таблице). При отрицательном значении имеется укорочение бокового сегмента зубной дуги, а при положительном – удлинение. Расчет проводят конкретно для каждого сегмента зубной дуги и челюсти.

в) Метод N. Nance. Основан на сравнительном изучении длины зубного ряда по дуге и сумме ширины коронок ее зубов. При правильно сформированном зубном ряде его длина соответствует сумме мезиодистальных размеров составляющих его зубов. Методика: измеряют Мd размеры коронок 10 временных или 12 постоянных зубов (от первого постоянного моляра с одной стороны до первого постоянного моляра с другой стороны включительно) и суммируют полученные данные. С помощью мягкой проволочной лигатуры, капроновой лески или гибкой пластиковой линейки измеряют длину зубной дуги от дистальной поверхности первых постоянных моляров (вторых временных моляров) с одной стороны до дистальной поверхности одноименного зуба с противоположной стороны по середине жевательной поверхности боковых зубов через контактные пункты и по режущим краям передних зубов. Сравнивают полученные результаты и судят о соответствии или несоответствии суммы размеров зубов длине зубной дуги. Также измерения можно провести при помощи курвиметра.

3. Определение ширины зубной дуги Метод Pont (Франция) позволяет определить индивидуальную норму ширины верхней и нижней зубных дуг (трансверзальная плоскость) и соответственно выявить их сужение или расширение. А. Pont при исследовании диагностических моделей челюстей с ортогнатическим прикусом установил прямую пропорциональную зависимость между шириной зубной дуги в области первых премоляров и первых постоянных моляров и суммой Мd размеров коронок резцов верхней челюсти. Так, расстояние между премолярами больше на ¼, а между молярами – на ½ суммы Мd размеров коронок резцов верхней челюсти. На основе этой закономерности определены индексы: премолярный – 80, молярный – 64, при помощи которых можно рассчитать индивидуальную норму ширины зубной дуги по следующим формулам: ∑ 4 I ширина зубной дуги в области премоляров = × 100; 80 ∑ 4 I ширина зубной дуги в области моляров = × 100. 64

3. Определение ширины зубной дуги Метод Pont (Франция) позволяет определить индивидуальную норму ширины верхней и нижней зубных дуг (трансверзальная плоскость) и соответственно выявить их сужение или расширение. А. Pont при исследовании диагностических моделей челюстей с ортогнатическим прикусом установил прямую пропорциональную зависимость между шириной зубной дуги в области первых премоляров и первых постоянных моляров и суммой Мd размеров коронок резцов верхней челюсти. Так, расстояние между премолярами больше на ¼, а между молярами – на ½ суммы Мd размеров коронок резцов верхней челюсти. На основе этой закономерности определены индексы: премолярный – 80, молярный – 64, при помощи которых можно рассчитать индивидуальную норму ширины зубной дуги по следующим формулам: ∑ 4 I ширина зубной дуги в области премоляров = × 100; 80 ∑ 4 I ширина зубной дуги в области моляров = × 100. 64
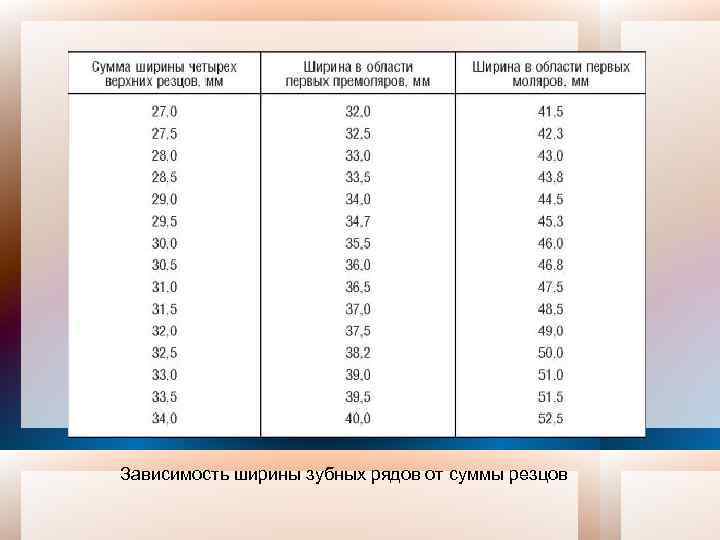
Зависимость ширины зубных рядов от суммы резцов

Измерительными точками являются (рис. 6): в области премоляров – на верхней челюсти – середина продольной фиссуры первых премоляров (или первых временных моляров), на нижней челюсти – контактная точка между премолярами с вестибулярной поверхности (или временными молярами); – в области моляров на верхней челюсти – переднее углубление межбугорковой фиссуры, на нижней челюсти – вершина заднего щечного бугорка первого постоянного моляра или середина центрального щечного бугорка у моляров с пятью бугорками.

Из полученного результата измерения вычитают прогнозируемую норму (рассчитанную по формуле). При отрицательном значении имеется сужение зубной дуги, а при положительном – расширение.

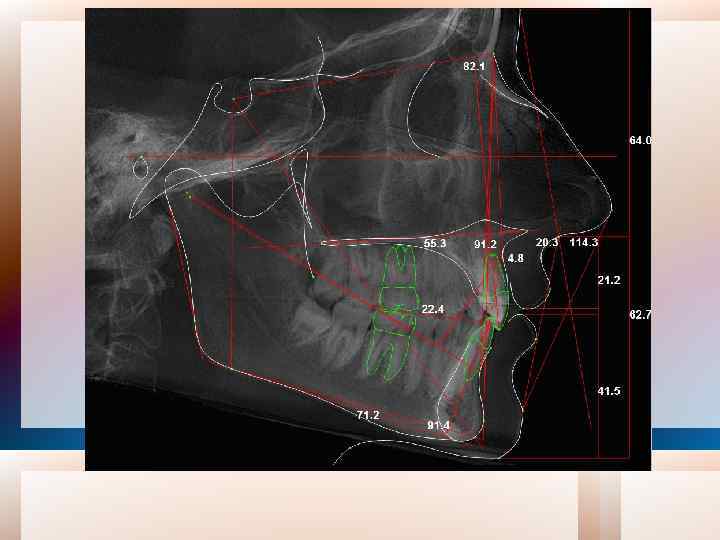
4. Определение длины переднего отрезка зубной дуги G. Korkhaus дополнил метод Pont, предложив определять длину переднего отрезка зубной дуги в зависимости от суммы Мd размеров коронок резцов верхней челюсти. Для определения длины на диагностических моделях (рис. 7) измеряют расстояние от контактной точки между центральными резцами с вестибулярной поверхности их коронок и до ее пересечения с линией, соединяющей точки Pont в области премоляров (временных моляров).
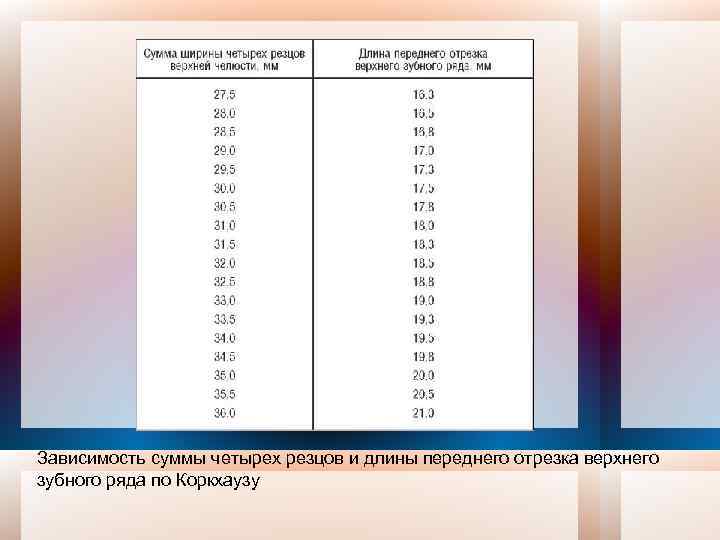
Зависимость суммы четырех резцов и длины переднего отрезка верхнего зубного ряда по Коркхаузу

Норму данного параметра находят по таблице.

5. Определение трансверсальных и сагиттальных размеров зубных рядов у детей в период временного прикуса. З. И. Долгополова (1973) предложила измерять ширину зубного ряда (трансверзальная плоскость) на верхней и нижней челюстях между боковыми резцами, клыками, первыми и вторыми временными молярами. Измерительные точки на боковых резцах расположены на середине режущего края, на клыках – на вершине бугров, на первых и вторых временных молярах – на жевательных поверхностях, в переднем углублении, на месте пересечения продольной и поперечной борозд. Данные, полученные на диагностической модели, сравнивают со средними значениями, приведенными в таблицах.

Длину зубного ряда (сагиттальная плоскость) во временном прикусе измеряют от контактной точки в области временных центральных резцов с вестибулярной поверхности до точки пересечения с линией, соединяющей дистальные поверхности вторых временных моляров. Данные, полученные на диагностической приведенными в таблице 7. модели, сравниваются со средними значениями,
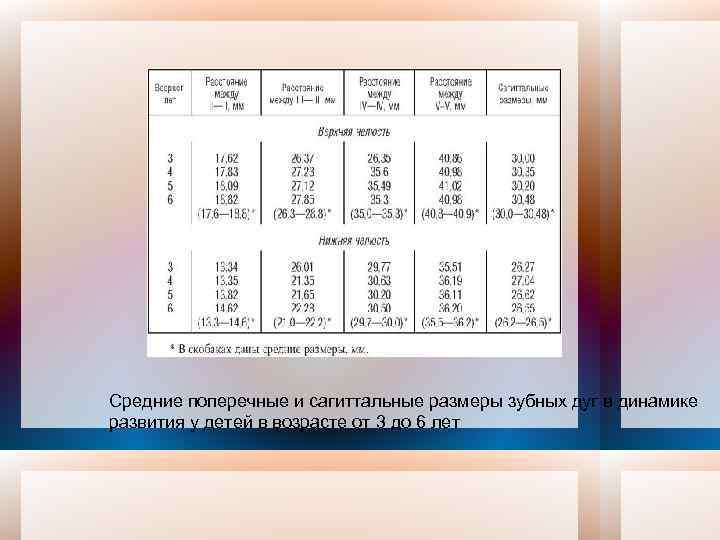
Средние поперечные и сагиттальные размеры зубных дуг в динамике развития у детей в возрасте от 3 до 6 лет

6. Определение размеров апикального базиса челюсти Пропорциональную взаимозависимость размеров зубных дуг и их апикального базиса при ортогнатическом прикусе установил H. Howes. В норме ширина апикального базиса верхней челюсти составляет 44%, нижней челюсти – 43% от суммы Мd размеров коронок 12 постоянных зубов каждой челюсти. Н. Г. Снагина предложила вычислять ширину апикального базиса по формулам: ∑ 12 зубов верхней челюсти × 44 для верхней челюсти = ; 100 ∑ 12 зубов нижней челюсти × 43 для нижней челюсти = . 100 В трансверзальном направлении ширину апикального базиса измеряют по следующим точкам: на верхней челюсти – между наиболее глубокими точками клыковых ямок, над верхушками корней клыков и первых премоляров; на нижней челюсти – отступя от вершины межзубного сосочка между клыком и первым премоляром на 0, 8 мм вниз к переходной складке.


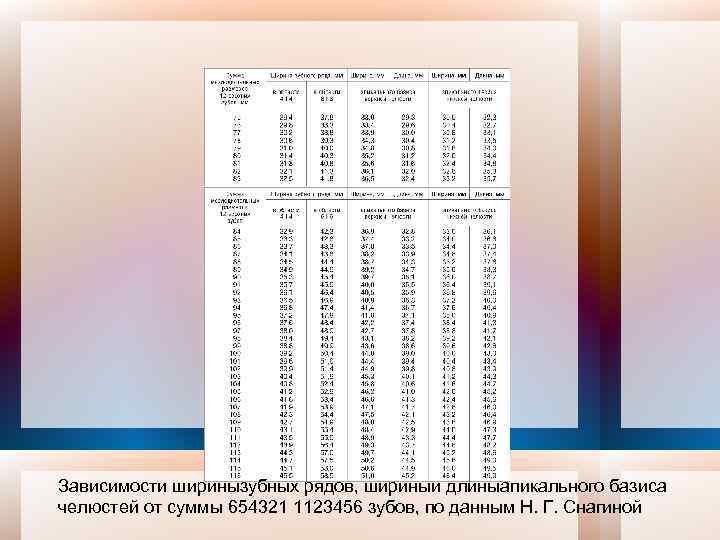
Зависимости ширинызубных рядов, шириныи длиныапикального базиса челюстей от суммы 654321 1123456 зубов, по данным Н. Г. Снагиной


Соотношение сегментов Герлах представил в виде формулы:






Симметроскопия. С помощью этого метода изучают место распо ложения зубов в трансверсальном и сагиттальном направлениях. Орто крест (ортодонтический крест) применяют для экспресс диагностики. Он представляет собой прозрачную пластину, на которую нанесен крест с миллиметровыми деления ми или миллиметровая сетка с де лениями через 1— 2 мм. Пластину накладывают на гипсовую модель верхней челюсти, ориентируя крест по срединному небному шву, и затем изучают расположение зубов по их отношению к срединной и попе речной линиям


Дентальная рентгенография. Проводится с помощью дентальных рентгеновских аппаратов различных конструкций

Методика относится к внутриротовым прямым близкофокусным, т. е. расстояние между объектом съемки и тубусом рентгеновского аппарата незначительное (2 – 5 см), а проекция излучения ориентирована под углом 90 градусов к плоскости кассеты с пленкой, располагающейся в полости рта на уровне исследуемого зуба. Диагностическое значение, при выборе зубов подлежащих удалению по ортодонтическим показаниям имеют симптомы: кариеса проксимальных поверхностей, вторичного кариеса дентина, кариеса корня, качества эндодонтического лечения и (или) реставрации коронки зуба, аномалий формы корней и корневых каналов, новообразований и деструктивных изменений пародонта, стадий формирования и ориентировки зачатков зубов, ятрогенных осложнений терапии кариеса. По снимкам определяют: адентию зубов, количество и подлежание сверхкомплектных зубов, аномалии сроков прорезывания зубов, стадии формирования и (или) резорбции корней, травматическое повреждение зубов, соотношение корней молочных и зачатков постоянных зубов. К недостаткам методики, с точки зрения врача ортодонта, можно отнести низкую информативность (четкое изображение одного или нескольких зубов). Для более полного представления о зубочелюстном аппарате пациента приходится делать серию из 4 – 6 и более снимков, это ведет к неадекватной лучевой нагрузке и зачастую является противопоказанием к проведению исследования. Однако, благодаря доступности и относительно низкой себестоимости дентальная рентгенография широко применяется в повседневной практике, особенно в случаях, когда есть необходимость детального изучения «проблемных» зон, недостаточно четко определяющихся при использовании других методик.
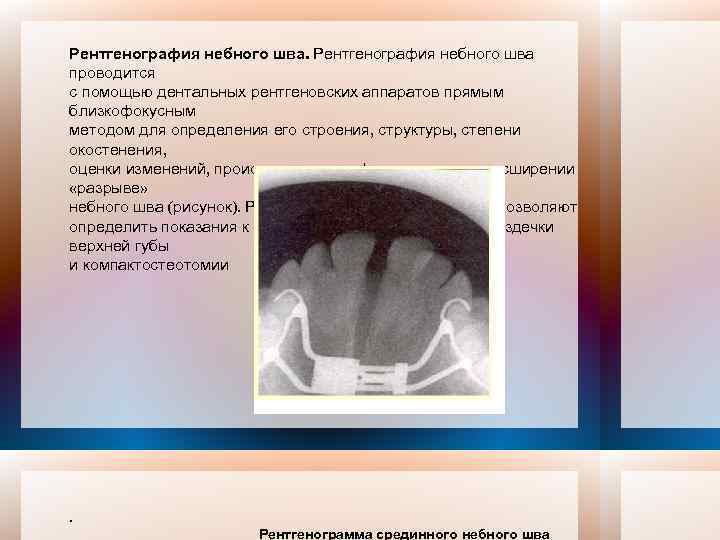
Рентгенография небного шва проводится с помощью дентальных рентгеновских аппаратов прямым близкофокусным методом для определения его строения, структуры, степени окостенения, оценки изменений, происходящих при форсированном расширении «разрыве» небного шва (рисунок). Результаты исследования, также позволяют определить показания к проведению операции пластики уздечки верхней губы и компактостеотомии . Рентгенограмма срединного небного шва



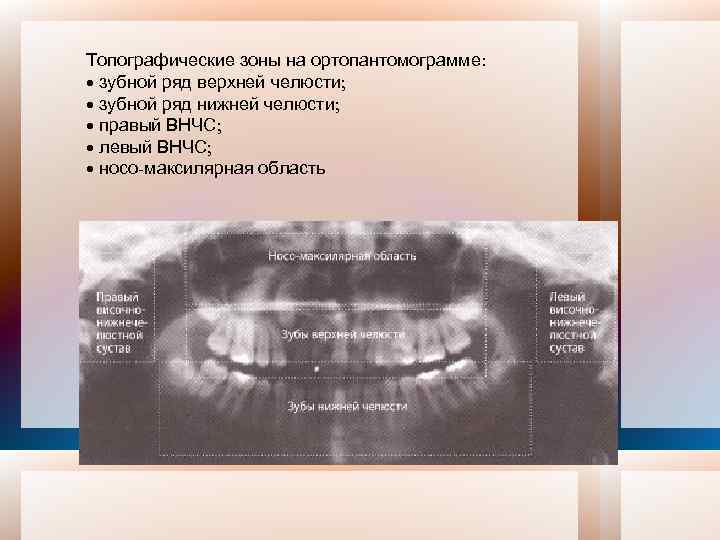
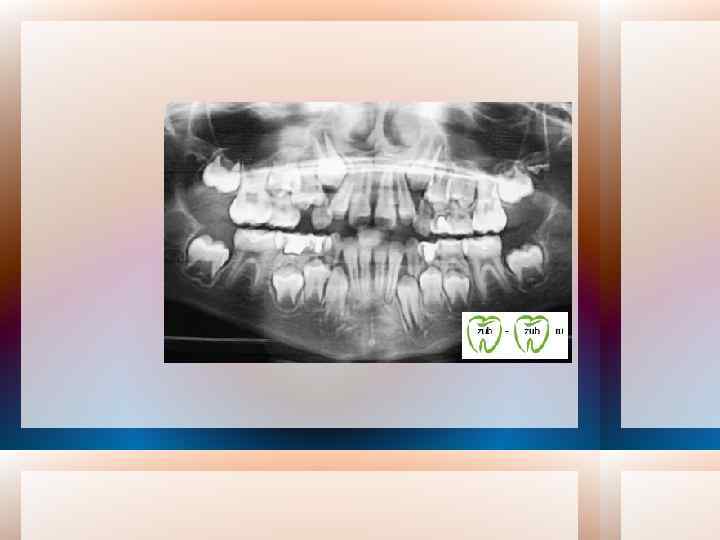
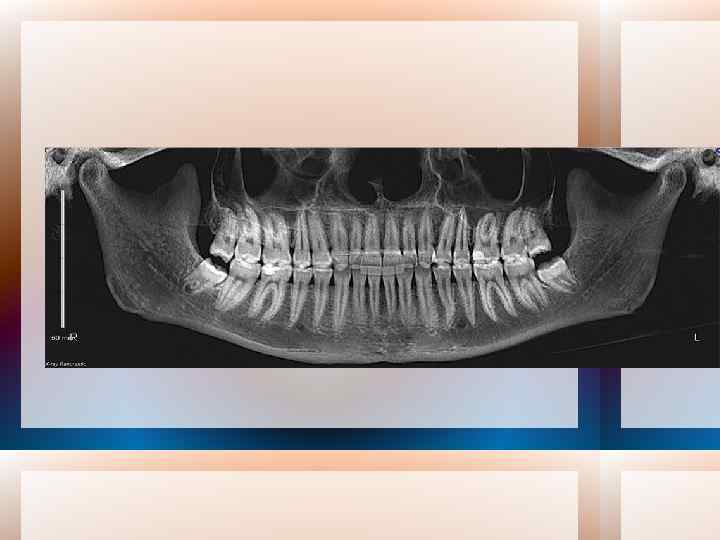
Топографические зоны на ортопантомограмме: · зубной ряд верхней челюсти; · зубной ряд нижней челюсти; · правый ВНЧС; · левый ВНЧС; · носо максилярная область
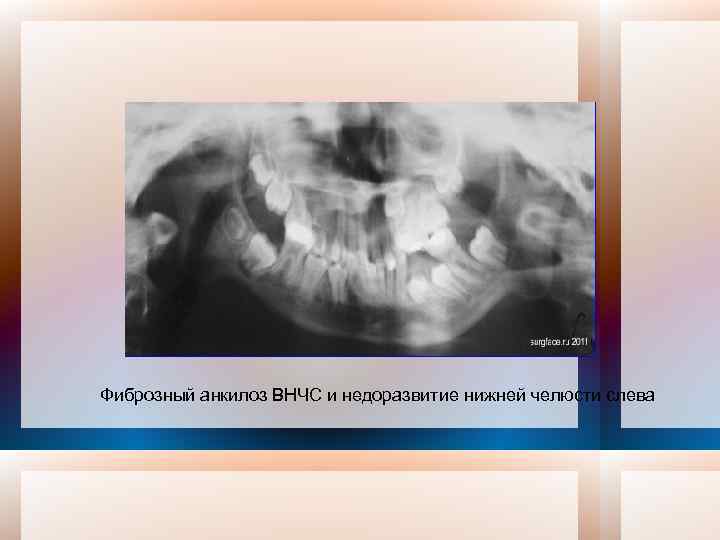
Фиброзный анкилоз ВНЧС и недоразвитие нижней челюсти слева


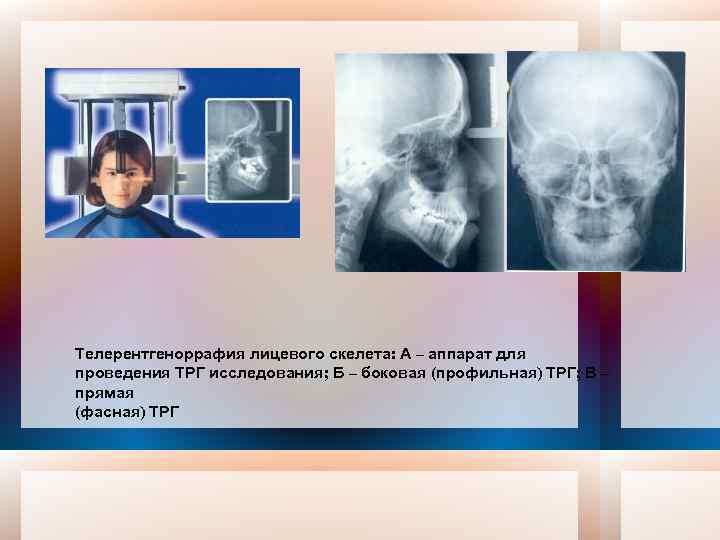
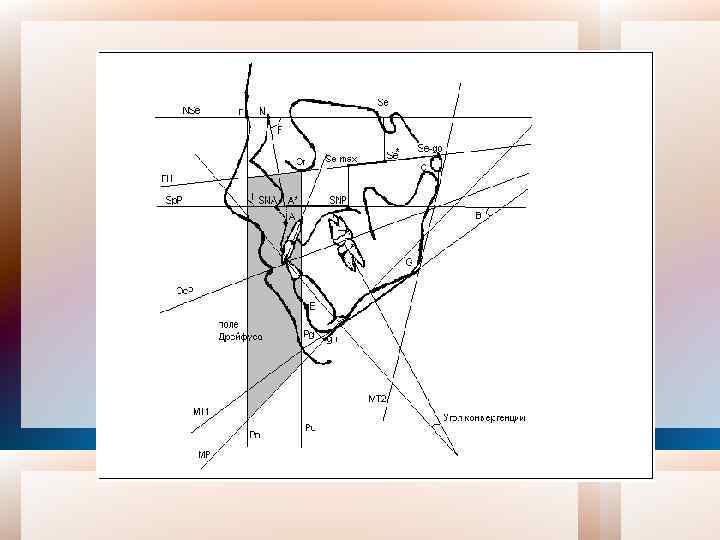
Телерентгеноррафия лицевого скелета: А – аппарат для проведения ТРГ исследования; Б – боковая (профильная) ТРГ; В – прямая (фасная) ТРГ






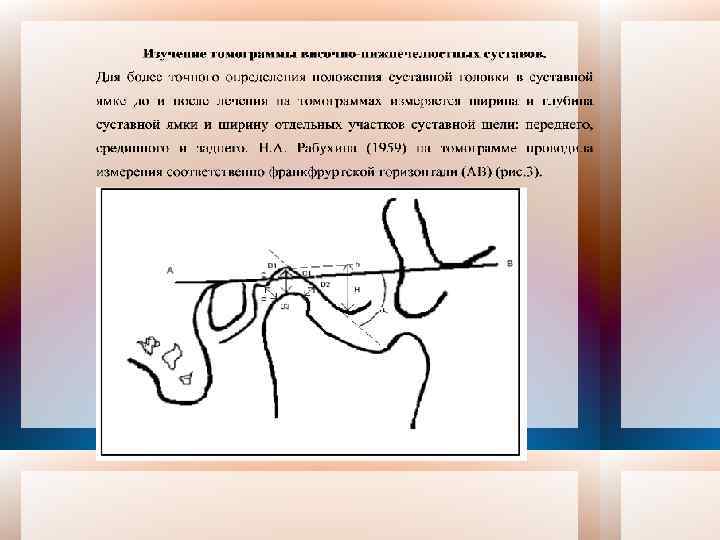
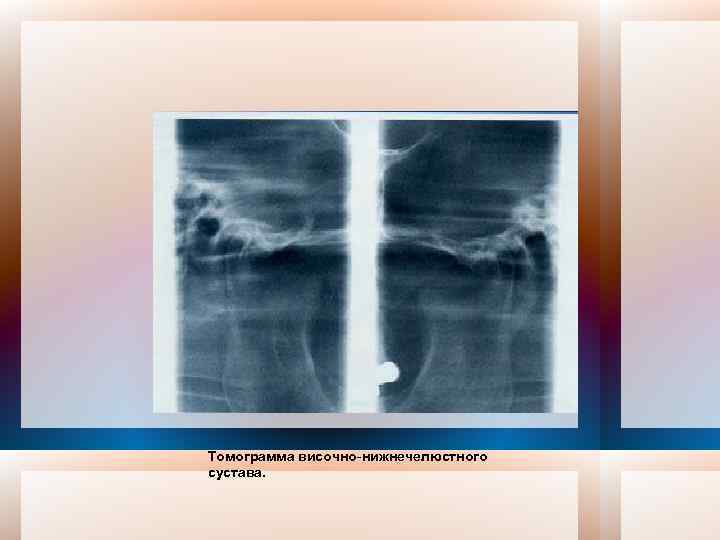
Томограмма височно-нижнечелюстного сустава.


Фотосимметроскопия представляет собой метод симметроскопии диагностических моделей челюстей с последующим их фотографированием в определенном режиме. Фотографию моделей челюстей со спроецированной на нее миллиметровой сеткой в дальнейшем изучают и проводят измерения. Пользуются при этом симметрографом, на котором изучаемую диагностическую модель челюсти ориентируют, а затем фиксируют относительно перпендикулярно расположенных измерительных шкал. Целесообразно применять параллелограф, который позволяет проводить сагиттальные, трансверсалные и угловые измерения. На модели челюсти находят условную базовую точку отсчета. В качестве такой точки авторы используют точку пересечения сагиттальной и трансверсальной плоскостей с мезиальной поверхностью первых постоянных моляров. В диагностике применяют диаграммы, по которым определяют сумму мезиодистальных размеров трех верхних зубов. Для определения формы зубного ряда модель накладывают на чертеж так, чтобы ее средняя линия, проходящая по небному шву, совпадала с диаметром AM, а стороны равностороннего треугольника FEG проходили между клыками и премолярами. Затем тонко заточенным карандашом обводят контур зубного ряда и сравнивают имеющуюся форму с кривой диаграммы

Функциональные методы исследования Функциональное состояние мышц ЧЛО, ВНЧС, пародонта взаимосвязано с аномалиями зубных рядов, прикуса, вредными привычками, ротовым дыханием, неправильным глотанием и другими причинами. Невро и миогенные нарушения ЧЛО могут способствовать возник новению и развитию аномалии прикуса. В диагностике зубочелюстных аномалий, динамическом наблюдении за ходом ортодонтического лечения и контроле периода ретенции широкое распространение получили методы функционального исследования мышц ЧЛО, ВНЧС, пародонта.

Методы изучения состояния мышц ЧЛО. При изучении функционального состояния мышц ЧЛО используют электромиографические и электромиотонометрические методы исследования. Исследования жевательной и мимической мускулатуры в норме и при аномалиях развития зубочелюстной системы весьма важны: они помогают выявить индивидуальные особенности функций мышц, обусловленные аномалиями окклюзии. Проводится анализ изменений, которые произошли в функции мышц, или их нервного аппарата во всех случаях лечения аномалий зубочелюстной системы.

Электромиография — наиболее информативный метод определения функционального состояния мышц. Этот метод исследования заключается в регистрации биоэлектрических потенциалов, возникающих в мышцах в момент возбуждения. Исследуемая электрическая активность характеризует контрактильный ответ мышцы, зависящий от особенностей ее иннервации. С помощью электромиографии изучают функциональное состояние поверх ностно расположенных мышц лица (мимических, височной, жевательной и надподъязычных). Электромиографию осуществляют с помощью специальных приборов — электромиографов различных конструкций. Результаты исследования регистрируют в виде электромиограмм (ЭМГ). Наиболее информативной пробой для регистрации функции жевательных мышц является жевание стандартного ядра ореха фундука массой 0, 8 г. Изучение круговой мышцы рта осуществляют по методике Персина (1978). Исследование проводят при постоянной статической нагрузке, определенной экспериментальным путем. Электромиография позволяет не только выявить причину аномалии (если она обусловлена нарушениями функции мышц ЧЛО), но и выбрать конструкцию аппарата, комплекс миогимнастических упражнений и определить длительность ретенционного периода.

Миотонометрия — определение функционального напряжения мышц по измерению их плотности специальным прибором — электромиотонометром. Шкала прибора показывает, какую силу нужно приложить, чтобы погрузить щуп миотонометра на определенную глубину Мышечный тонус выражается в условных единицах — миотонах. Наиболее доступна для исследования жевательная мышца. Щуп прибора прикладывают к моторной зоне исследуемой мышцы перпендикулярно поверхности кожи. Используя миотонометрию, можно определить показатели тонуса жевательной мускулатуры в состоянии физиологического покоя и при максимальном волевом смыкании зубных рядов, а также можно судить о способности нервно мышечной системы развивать напряжение мышц при сокращении.

• • Методы изучения состояния ВНЧС. Аномалиям зубочелюстной системы отводится важная роль в патогенезе заболеваний ВНЧС. Нужно учитывать, что ортодонтическое лечение связано с разобщением зубных рядов, изменением привычной окклюзии, перемещением нижней челюсти, что в свою очередь может приводить к нарушениям функции ВНЧС. Для исследования функции ВНЧС применяют артрофонографию, реографию и аксиографию. Артрофонография — метод, определяющий состояние сустава по шумам, возникающим при его функционировании. Для ВНЧС важным диагностическим признаком его дисфункции является именно наличие таких шумовых явлений, как щелчки, крепитация и др. Шумовые явления в области ВНЧС возникают при движениях нижней челюсти: ее опускании и поднима нии. Механизм образования щелчка связан с взаимодействием головки нижней челюсти и диска. В случаях редукции диска возникают Щелчки, при нарушениях конфигурации суставных поверхностей ВНЧС и деструкции диска наблюдаются такие шумовые явления, как крепитация, шум трущихся поверхностей и др. Для исследования шумовых явлений чаще всего использовались стетофонендоскоп или высокочувствительные микрофоны или методика Персина — регистрация шумовых явлений с оценкой латенции и амплитуды.

Реография — метод, позволяющий оценить состояние гемодинамики ВНЧС. Реографию проводят при помощи специального прибора — реографа, состоящего из электродов, которые смазывают электропроводной пастой и накладывают на обезжиренную кожу в области суставной головки впереди от козелка уха. Графическую запись (реограмму) осуществляет самописец. Реограмму записывают в состоянии физиологического покоя больного и при различных функциональных нагрузках (смыкание зубных рядов, жевание и др. ). Полученную реограмму оценивают по форме, амплитудным и временным показателям. Степень нарушения гемодинамики позволяет судить о функциональном состоянии ВНЧС до и после лечения, особенно если оно было обусловлено изменением положения нижней челюсти либо разобщением зубных рядов. Строение ВНЧС позволяет нижней челюсти совершать движения в трех плоскостях: в вертикальной — вниз, вверх (открывание и закрывание), в сагиттальной — вперед, назад и в трансверсальной — вправо, влево. Любое положение нижней челюсти является комбинацией этих движений, любая мышца, прикрепляющаяся к нижней челюсти, может осуществить движение в суставе.

• Изучение состояния зубов и тканей пародонта. Пародонт является опорно удерживающим аппаратом зубов, его функциональное состояние обусловлено аномалиями зубов, зубных рядов, прикуса, что необходимо учитывать при планировании ортодонтического лечения и определении продолжительности ретенционного периода. Для изучения состояния опорных тканей зубов используют электро одонтодиагностику, гнатодинамометрию, периотестометрию, реопа родонтографию. Наиболее информативным методом диагностики является периотестометрия, которую можно проводить с помощью компактного прибора «Периотест» , состоящего из двух частей: приборного блока компьютерного анализа и наконечника, соединенных между собой кабелем (рис. 13. 33). Компьютерный анализатор включает в себя источник питания, 4 микропроцессора, логические схемы сравнения. Два микропроцессора служат для обработки информации, 3 й — содержит программу управления, в 4 й заложена речевая программа. Программа аппарата предусматривает автоматическое перкутирование коронки зуба 16 раз (со скоростью 4 удара в секунду). Результаты измерения выдаются в звуковом виде и в виде цифровой информации на дисплее. При каждом измерительном импульсе аппарат издает короткий звуковой сигнал, а после окончания измерения следует длинный звуковой сигнал. Затем на цифровом индикаторе появляется соответствующий индекс, который сопровождается звуковой речевой информацией

Рис. 13. 33. Аппарат «Периотест» .

• Рабочим элементом в наконечнике является боек, включающий пьезоэлемент, работающий в двух режимах — генераторном и прием ном. Первый режим — возбуждение механического ударного импульса и передача его бойку, второй — прием ответного сигнала механической системы и передача его для анализа в микропроцессорную часть. Нажимая кнопку на наконечнике, преобразуют электрический импульс в механический. • Удар бойком проводят по вестибулярной поверхности зуба через 250 мс. За этот период возбужденный ударом импульс проходит по зубу, передается тканям периодонта и отражается от них. В зависимости от состояния периодонта, его волоконного аппарата отраженный сигнал существенно изменяется. Чем выше эластичность волокон периодонта, тем выше демпфирующие (амортизирующие) свойства периодонтального связочного аппарата [Копей кин В. Н. , 1980] и тем короче время взаимодействия бойка с зубом. Микрокомпьютер прибора регистрирует характеристики взаимодействия бойка с зубом, рассчитывает характеристику демпфирующих свойств периодонта за 16 ударов, контролирует правильность полученных результатов, которые после каждой серии ударов отображаются в виде индекса.

• • • Одним из обязательных условий при проведении исследования яв ляется определенное положение го ловы пациента, а также должно быть исключено смыкание зубов. При исследованиях группы верхних фронтальных зубов голову пациен та следует слегка наклонить вниз, при исследовании группы нижних передних зубов голову его отклоня ют назад. При изучении состояния опорных тканей пародонта боковых зубов на верхней челюсти пациент отклоняет голову влево или вправо. При изучении состояния перио донта перкуссию исследуемого зуба проводят бойком наконечника, ко торый должен быть направлен горизонтально и под прямым углом к середине вестибулярной поверхности коронки зуба и располагаться от него на расстоянии 0, 5— 2 мм. Перкуссию постоянного зуба про водят на уровне между режущей по верхностью зуба и экватором, так как зубы исследовались на различной стадии прорезывания и форми рования их корневой части. Отклонение наконечника от указанного положения приводит к искажению звукового сигнала, отсутствию индекса на цифровом индикаторе и звуковой речевой информации. Регистрация движения нижней челюсти — гнатография проводится по методу Рубинова. Получае мые с помощью прибора мастикациограммы позволяют судить о характере движения нижней челюсти во время функции жевания (рис. 13. 34). Для подсчета жевательных движений при проведении функциональных проб используют метод Персина (рис. 13. 35).
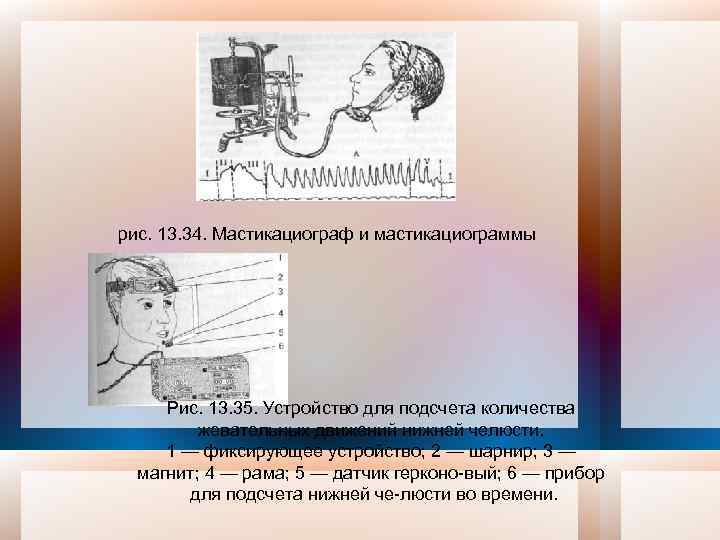
. рис. 13. 34. Мастикациограф и мастикациограммы Рис. 13. 35. Устройство для подсчета количества жевательных движений нижней челюсти. 1 — фиксирующее устройство; 2 — шарнир; 3 — магнит; 4 — рама; 5 — датчик герконо вый; 6 — прибор для подсчета нижней че люсти во времени.
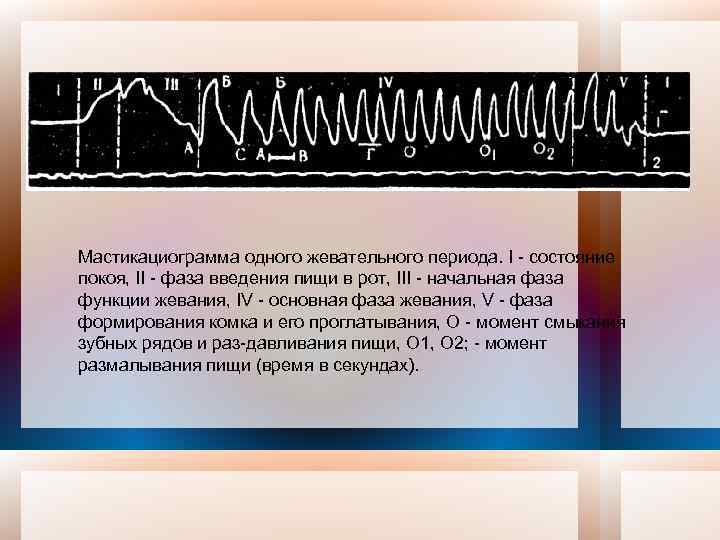
Мастикациограмма одного жевательного периода. I состояние покоя, II фаза введения пищи в рот, III начальная фаза функции жевания, IV основная фаза жевания, V фаза формирования комка и его проглатывания, О момент смыкания зубных рядов и раз давливания пищи, О 1, О 2; момент размалывания пищи (время в секундах).

Подарим детям улыбку=)

Спасибо за внимание!
обследование..ppt