Методика обследования.ppt
- Количество слайдов: 69

Методы обследования больных при травмах. Омская государственная медицинская академия Кафедра Травматологии, ортопедии и ВПХ Зав. кафедрой – д. м. н. Л. Б. Резник

Схема обследования: 1. Жалобы 2. Анамнез 3. Клиническое обследование: А. осмотр Б. пальпация В. аускультация 3. Измерение: А. длины конечностей; Б. оси ноги и руки; В. объема движений в суставах; Г. окружности сегмента 4. Диагностические исследования: рентгенологическое, радиоизотопное, электрофизиологическое, ЯМР, лабораторное, функциональное.

Жалобы и расспрос Основные жалобы: ¡ Боль ¡ Хромота ¡ Ослабление или нарушение функции конечности, позвоночника ¡ Припухлость или косметический дефект

Боль- разнообразна по характеру, интенсивности, локализации, связи со временем суток, физическими нагрузками, положением тела. Например: ¡ Подкожный разрыв ахиллова сухожилия- как боль при ударе тупым предметом по конечности. ¡ Множественная и сочетанная травмажалобы на боль только в очаге наибольшей травматизации тканей ¡ При дегенеративно-дистрофические заболевания суставов- боль носит постоянный характер и резко усиливается при движениях и физической нагрузке.

Хромота ¡ Анатомическое неравенство длины конечности ¡ Функциональные расстройства со стороны суставов ¡ Выпадение функции отдельных мышц на почве заболевания ЦНС и повреждений периферических нервных стволов.

Анамнез Что случилось? l Где случилось (на работе, дома, на улице, во время спортивных занятий)? l Когда произошла травма (дата, час)? l Каким образом произошло повреждение (механизм травмы)? l Характер первой помощи и условия транспортировки в ЛУ. l

Ø При ортопедических заболеваниях и последствиях травм ОДС необходимо подробно выяснить и в хронологическом порядке описать возникновение, течение и развитие болезненного процесса от момента первых проявлений до момента курации.

Ø При врожденных заболеваниях ОДС необходимо подробно выяснить наследственный фактор.

Ø При статических деформациях необходимо выяснить время появления первых признаков декомпенсации, ее характер. Необходимо выяснить, как передвигается больной, пользуется ли дополнительной опорой, в состоянии ли обслуживать себя.

Ø При деформации стоп необходимо • посмотреть походку • осмотреть обувь больного, что бы выяснить, как она деформируется.

Ø При воспалительных заболеваниях (остеомиелит) необходимо выяснить характер процесса, его начало и течение – острое или постепенное, длительное (хроническое), по возможности характер температурной кривой, обширность поражения (множественное или одиночное поражение костей, суставов), какое лечение проводилось.

«Искусство собирания анамнеза заключается в умелом отбрасывании всего ложного, второстепенного и извлечении достоверных сведений, способствующих правильному установлению диагноза» . Р. Р. Вреден

Общий осмотр 1. Общее состояние (удовлетворительное, средней тяжести, тяжелое, состояние шока, терминальное, агональное. 2. Сознание (ясное, сомноленция, сопор, кома).

3. Наличие алкогольного опьянения. 4. Положение больного (активное, пассивное, вынужденное). 5. Характер телосложения и питания (нормостенический, астенический, гиперстенический, ожирение, кахексия).

6. Осанка (нормальная, плоская спина, круглая спина, сутулая спина). 7. Кожные покровы – цвет (обычный, смуглый, бледность, цианоз, желтушность, землистый, розовый), наличие пигментации и депигментации, их локализация, петехиальные высыпания, их локализация, влажность или сухость кожных покровов.

8. Наличие рубцов на коже (локализация, размеры, вид, цвет, подвижность, болезненность, келоидные рубцы, шовная гранулема). 9. Свищи на коже, трофические изменения (окраска, блеск, пигментация, толщина складок, температура, потоотделение, эластичность, сухость, наличие язв, пролежни, локализация, размер).

10. Подкожная клетчатка (умеренное, слабое, чрезмерное развитие). 11. Наличие отеков (локализация), распространенность (общие, анасарка, местные), выраженность (пастозность, умеренные или резко выраженные).

12. Лимфатические узлы (локализация, величина, форма, консистенция, болезненность, подвижность, сращение между собой и окружающей клетчаткой, состояние кожи над ними). 13. Описание органов по системам.

Status localis 1. Осмотр. 2. Пальпация 3. Аускультация. 4. Перкуссия. 5. Изучение периферического кровообращения и неврологических расстройств в конечностях.

Status orthopedicus 1. Осанка больного 2. Оси конечностей 3. Длина конечностей 4. Определение амплитуды движений в суставах.

R-логическое исследование места повреждения.

СХЕМА ОСМОТРА Осмотр кожных покровов ¡ Осмотр стоя Оценка положения головы, равномерность расположения надплечий, ключиц, сосков, реберных дуг, гребней подвздошных костей, вертелов, надколенников, стоп. ¡
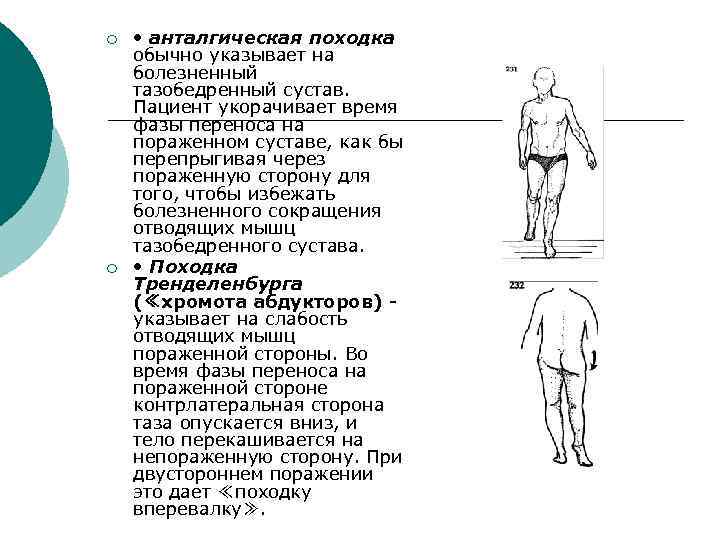
¡ ¡ • анталгическая походка обычно указывает на болезненный тазобедренный сустав. Пациент укорачивает время фазы переноса на пораженном суставе, как бы перепрыгивая через пораженную сторону для того, чтобы избежать болезненного сокращения отводящих мышц тазобедренного сустава. • Походка Тренделенбурга (≪хромота абдукторов) указывает на слабость отводящих мышц пораженной стороны. Во время фазы переноса на пораженной стороне контрлатеральная сторона таза опускается вниз, и тело перекашивается на непораженную сторону. При двустороннем поражении это дает ≪походку вперевалку≫.

Осмотр лежа - диспропорции тела в расслабленном состоянии. - для проведения измерений, которые сложно проводить в положении стоя. ¡ Осмотр в динамике ( диспропорции тела при движении) Для тяжелых больных можно выделить пассивное и вынужденное положение. ¡

Вынужденные положения ¡ ¡ При травмах типичные положения можно наблюдать в случае перелома ключицы: больной избегает движения костных фрагментов, наклоняя голову в сторону сломанной ключицы и придерживая плечо на пораженной стороне. При переломах в области локтя или предплечья больной принимает характерную позу, придерживая поврежденную руку за предплечье.
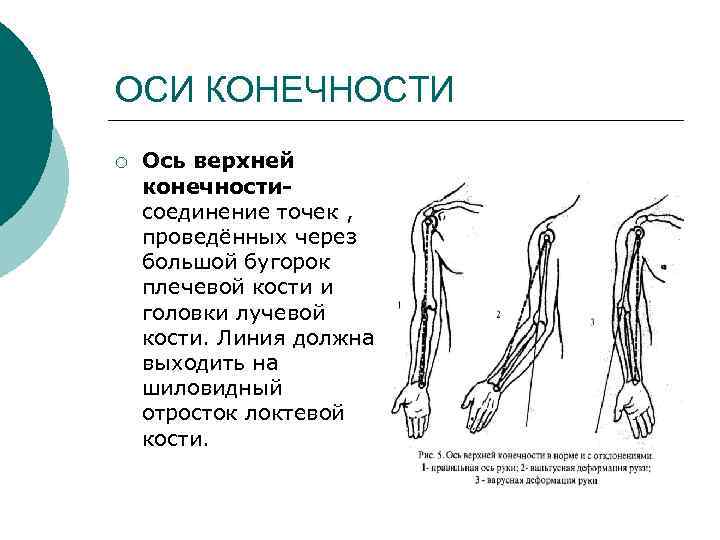
ОСИ КОНЕЧНОСТИ ¡ Ось верхней конечностисоединение точек , проведённых через большой бугорок плечевой кости и головки лучевой кости. Линия должна выходить на шиловидный отросток локтевой кости.
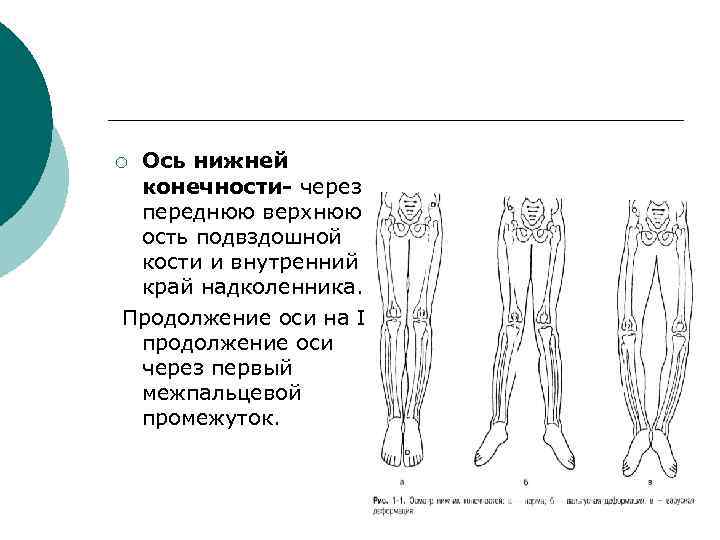
Ось нижней конечности- через переднюю верхнюю ость подвздошной кости и внутренний край надколенника. Продолжение оси на I продолжение оси через первый межпальцевой промежуток. ¡

Ось позвоночника- вертикальная линия, проведённая от затылочного бугорка через все остистые отростки позвонков до межъягодичной складки. ¡ При некоторых заболеваниях и травмах конечность может находиться в положении: - наружной или внутренней ротации - сгибания или разгибания -отведения или приведения ¡

ПАЛЬПАЦИЯ Местная температура ¡ Точки максимальной болезненности ¡ Консистенция тканей(уплотнение или флюктуация) ¡ Положение суставных концов или костных отломков ¡ Хруст или щёлкание, ощущение крепитации. ¡

Примеры ¡ Симптом осевой нагрузки (достоверный признак ¡ Нарушение внешних ориентиров костей, образующих суставы. перелома)- сдавление длинной трубчатой кости или сегмента костей конечности по продольной оси. Возникает боль в месте перелома. Треугольник и линия Гюнтера. Нарушения при переломах дистального отдела плечевой кости.
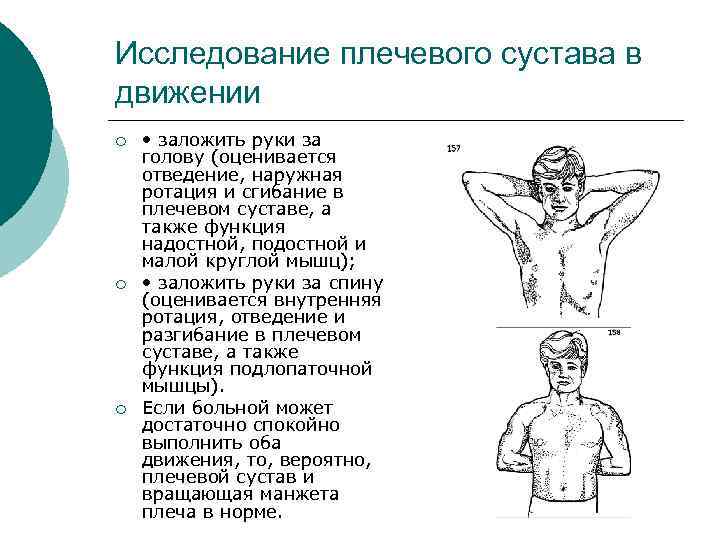
Исследование плечевого сустава в движении ¡ ¡ ¡ • заложить руки за голову (оценивается отведение, наружная ротация и сгибание в плечевом суставе, а также функция надостной, подостной и малой круглой мышц); • заложить руки за спину (оценивается внутренняя ротация, отведение и разгибание в плечевом суставе, а также функция подлопаточной мышцы). Если больной может достаточно спокойно выполнить оба движения, то, вероятно, плечевой сустав и вращающая манжета плеча в норме.
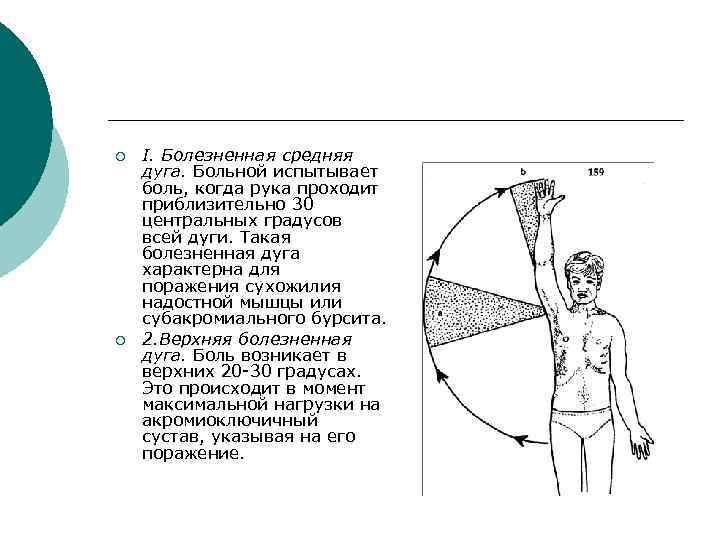
¡ ¡ I. Болезненная средняя дуга. Больной испытывает боль, когда рука проходит приблизительно 30 центральных градусов всей дуги. Такая болезненная дуга характерна для поражения сухожилия надостной мышцы или субакромиального бурсита. 2. Верхняя болезненная дуга. Боль возникает в верхних 20 -30 градусах. Это происходит в момент максимальной нагрузки на акромиоключичный сустав, указывая на его поражение.

¡ ¡ Резистивное активное разгибание кисти для выявления латерального эпикондилита. Резистивное активное сгибание кисти для выявления медиального эпикондилита.

Изменение контуров лучезапястья
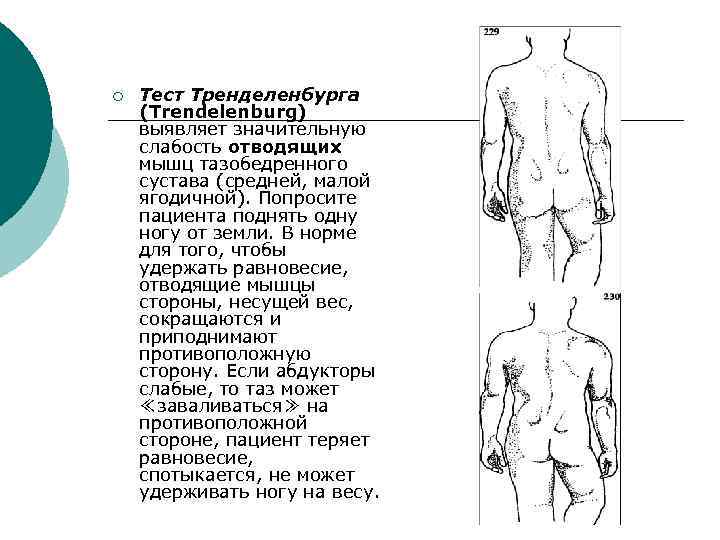
¡ Тест Тренделенбурга (Trendelenburg) выявляет значительную слабость отводящих мышц тазобедренного сустава (средней, малой ягодичной). Попросите пациента поднять одну ногу от земли. В норме для того, чтобы удержать равновесие, отводящие мышцы стороны, несущей вес, сокращаются и приподнимают противоположную сторону. Если абдукторы слабые, то таз может ≪заваливаться≫ на противоположной стороне, пациент теряет равновесие, спотыкается, не может удерживать ногу на весу.
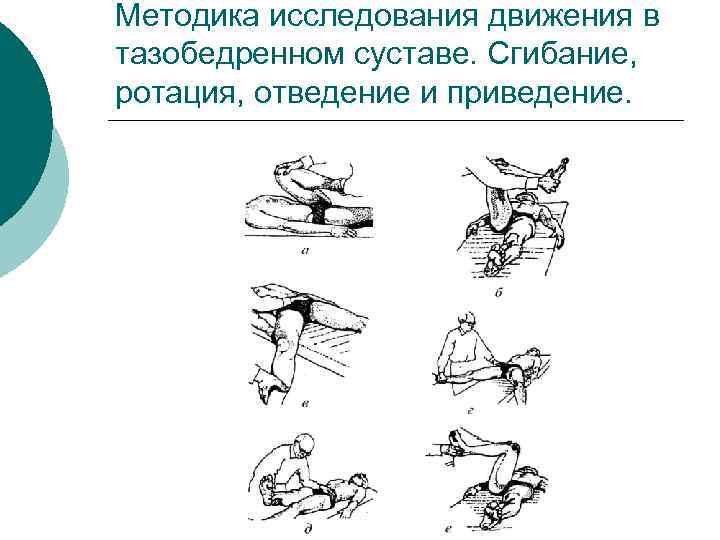
Методика исследования движения в тазобедренном суставе. Сгибание, ротация, отведение и приведение.
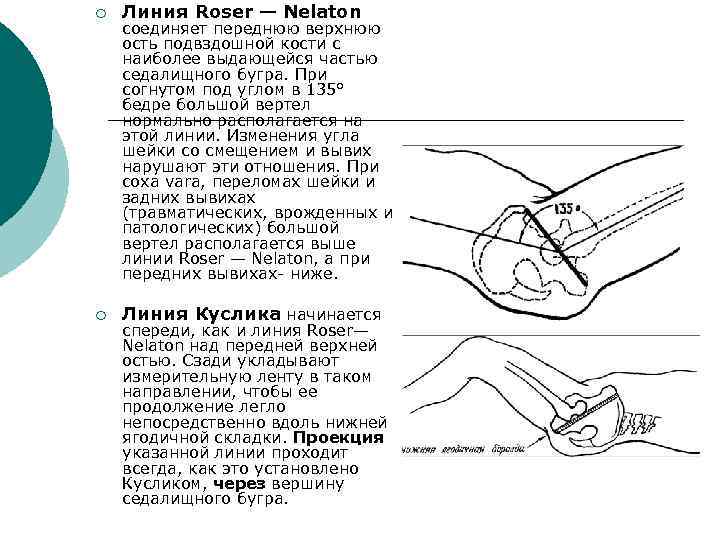
¡ Линия Roser — Nelaton ¡ Линия Куслика начинается соединяет переднюю верхнюю ость подвздошной кости с наиболее выдающейся частью седалищного бугра. При согнутом под углом в 135° бедре большой вертел нормально располагается на этой линии. Изменения угла шейки со смещением и вывих нарушают эти отношения. При coxa vara, переломах шейки и задних вывихах (травматических, врожденных и патологических) большой вертел располагается выше линии Roser — Nelaton, а при передних вывихах- ниже. спереди, как и линия Roser— Nelaton над передней верхней остью. Сзади укладывают измерительную ленту в таком направлении, чтобы ее продолжение легло непосредственно вдоль нижней ягодичной складки. Проекция указанной линии проходит всегда, как это установлено Кусликом, через вершину седалищного бугра.
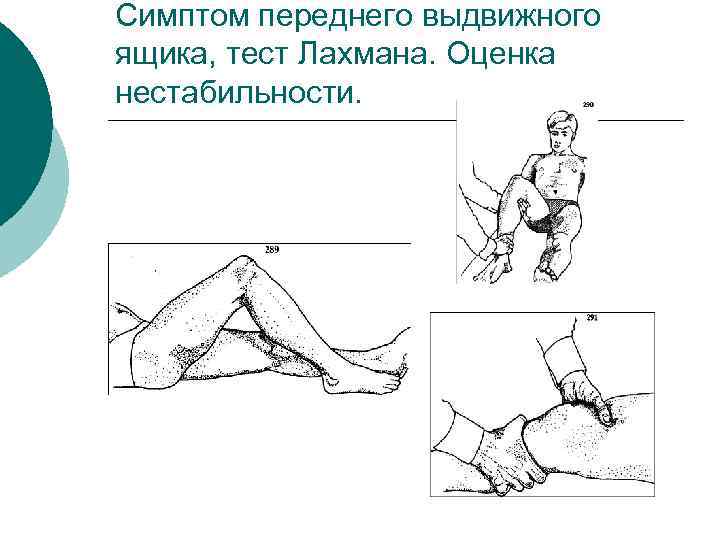
Симптом переднего выдвижного ящика, тест Лахмана. Оценка нестабильности.
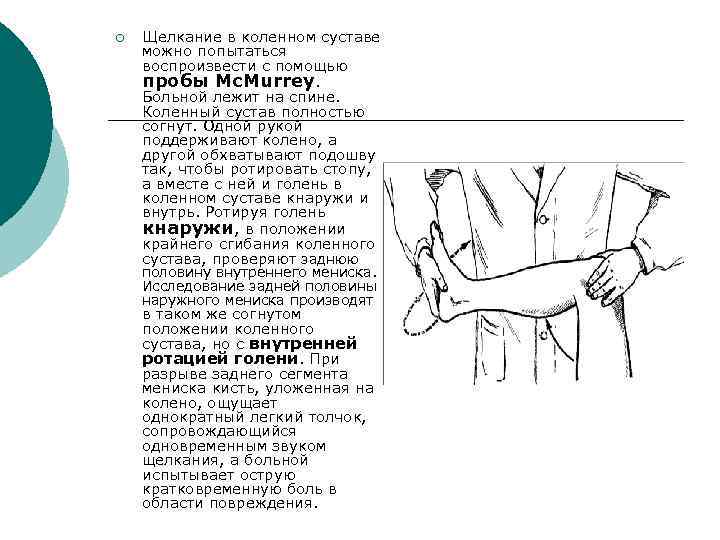
¡ Щелкание в коленном суставе можно попытаться воспроизвести с помощью пробы Mc. Murrey. Больной лежит на спине. Коленный сустав полностью согнут. Одной рукой поддерживают колено, а другой обхватывают подошву так, чтобы ротировать стопу, а вместе с ней и голень в коленном суставе кнаружи и внутрь. Ротируя голень кнаружи, в положении крайнего сгибания коленного сустава, проверяют заднюю половину внутреннего мениска. Исследование задней половины наружного мениска производят в таком же согнутом положении коленного сустава, но с внутренней ротацией голени. При разрыве заднего сегмента мениска кисть, уложенная на колено, ощущает однократный легкий толчок, сопровождающийся одновременным звуком щелкания, а больной испытывает острую кратковременную боль в области повреждения.
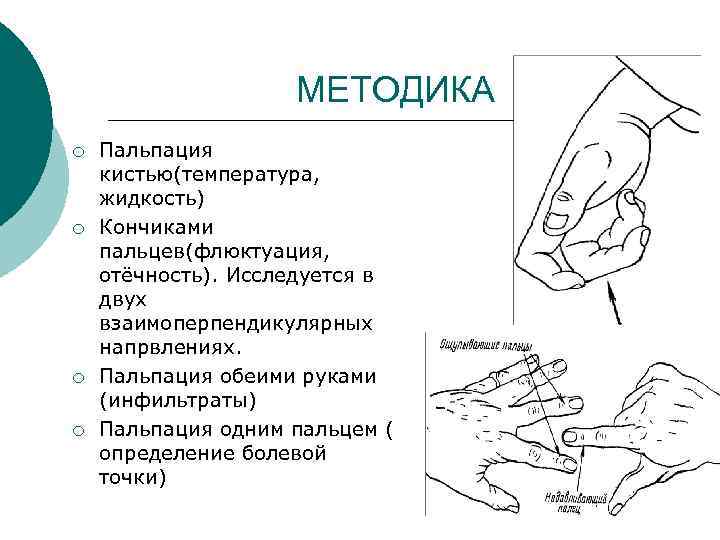
МЕТОДИКА ¡ ¡ Пальпация кистью(температура, жидкость) Кончиками пальцев(флюктуация, отёчность). Исследуется в двух взаимоперпендикулярных напрвлениях. Пальпация обеими руками (инфильтраты) Пальпация одним пальцем ( определение болевой точки)

¡ Признак баллотирования определяют следующим образом: одной рукой, уложенной над верхним заворотом, выжимают из него жидкость, а пальцем другой руки, ударяя по коленной чашке, погружают ее в сустав, пока суставная поверхность чашки не коснется мыщелков бедра. Это соприкосновение ощущается рукой как толчок или удар. Теперь при отрывании пальцев коленная чашка ≪всплывает≫, принимая исходное положение.
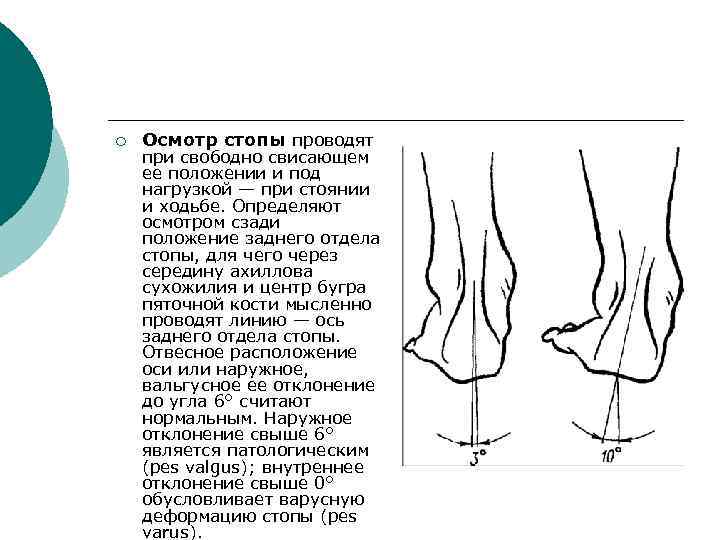
¡ Осмотр стопы проводят при свободно свисающем ее положении и под нагрузкой — при стоянии и ходьбе. Определяют осмотром сзади положение заднего отдела стопы, для чего через середину ахиллова сухожилия и центр бугра пяточной кости мысленно проводят линию — ось заднего отдела стопы. Отвесное расположение оси или наружное, вальгусное ее отклонение до угла 6° считают нормальным. Наружное отклонение свыше 6° является патологическим (pes valgus); внутреннее отклонение свыше 0° обусловливает варусную деформацию стопы (pes varus).

ПЕРКУССИЯ И АУСКУЛЬТАЦИЯ ¡ ¡ При травмах грудной клетки и органов брюшной полости. При переломах длинных трубчатых костей- симптом нарушения костной звукопроводимости. Например, к большому вертелу бедренной кости приставляют фонендоскоп, а согнутым III пальцем покалачивают по мыщелку. При целой кости- звук проводится, при переломах с отсутствием контакта костей звук не проводится.

Определение объёма движений в суставах ¡ ¡ ¡ Проверка объёма активных движений При ограничении- пассивных движений. Объём движений определяют с помощью угломера. Ось устанавливают в соответствии с осью сустава, а бранши по оси сегментов, образующих сустав.

Исходные положения Нейтральное положение для верхней конечности положение опущенной руки. ¡ Нейтральное положение для нижней конечностирасположение ног параллельно другу, ось конечности образует с биспинальной линией угол 90 °. ¡ Плечевой сустав- исходное положение с опущенной рукой, проверяют отведение, приведение, сгибание и разгибание. ¡ Локтевой сустав- полное разгибание , кисть по оси предплечья. Исследуют сгибание и разгибание, в лучезапястном- сгибание, разгибание, лучевое и локтевое отведение. Функционально-выгодное положение: отведение- 7080 ° , передняя девиация- 30 ° , сгибание в локтевом суставе-90 ° , в лучезапястном- тыльное сгибание под углом 25 °. ¡

¡ Тазобедренный и коленный суставы- прямая нога. В тазобедренном суставе проверяют сгибание, разгибание, приведение и отведение, в коленномсгибание и разгибание. ¡ В голеностопном суставе исходное положение – стопа под углом к голени 90 °. ; проверяют сгибание, разгибание, отведение и приведение. Функционально выгодное положение нижней конечности для ходьбы: сгибание в тазобедренном суставе на 25 -30 ° , отведение- на 0 , сгибание в коленном суставе на 10 ° , в голеностопном – на 10 °.



Измерение длины и окружности конечностей Измерение длины верхней конечности: - руки параллельно туловищу, т. е. “по швам”. Нижние углы лопаток стоят одинаково. Анатомическая длина плеча -от большого бугорка плечевой кости до локтевого отростка, предплечья- от локтевого отростка до шиловидного отростка локтевой кости. Относительная длина плеча- от акромиального отростка лопатки до кончика III пальца кисти по прямой линии. ¡

Измерение длины нижней конечности: - больного укладывают на спину, конечностям придают симметричное положение, параллельное длинной оси тела, при этом передние верхние ости подвздошных костей находятся на одной линии , перпендикулярной к длинной оси тела. ¡ Анатомическая длина бедра- от вершины большого вертела до суставной щели коленного сустава. Голени- от суставной щели коленного сустава до наружной лодыжки. Суммаанатомическая длина нижней конечности. ¡ Относительная длина- от передневерхней ости крыла до внутренней лодыжки. ¡
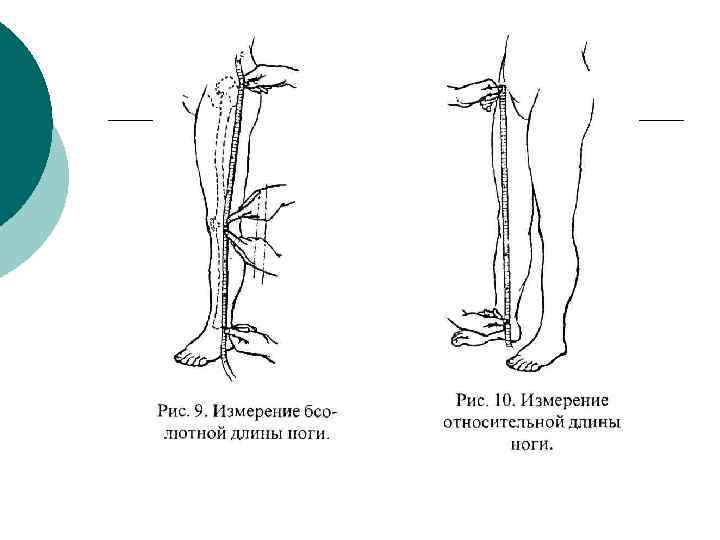

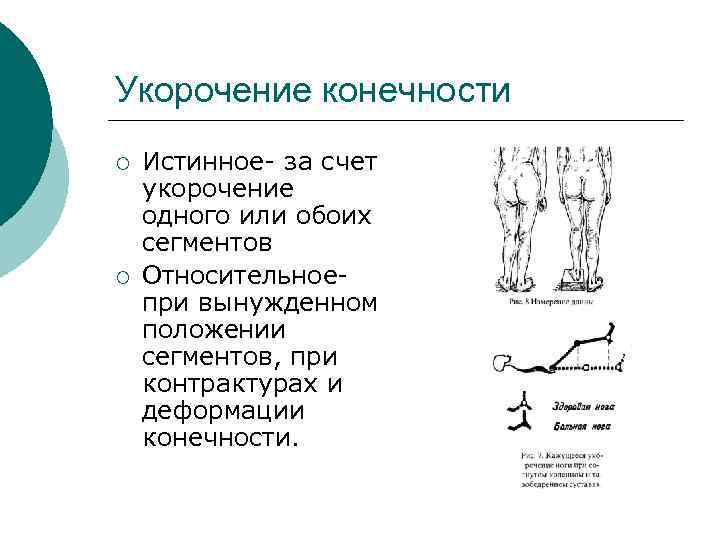
Укорочение конечности ¡ ¡ Истинное- за счет укорочение одного или обоих сегментов Относительноепри вынужденном положении сегментов, при контрактурах и деформации конечности.
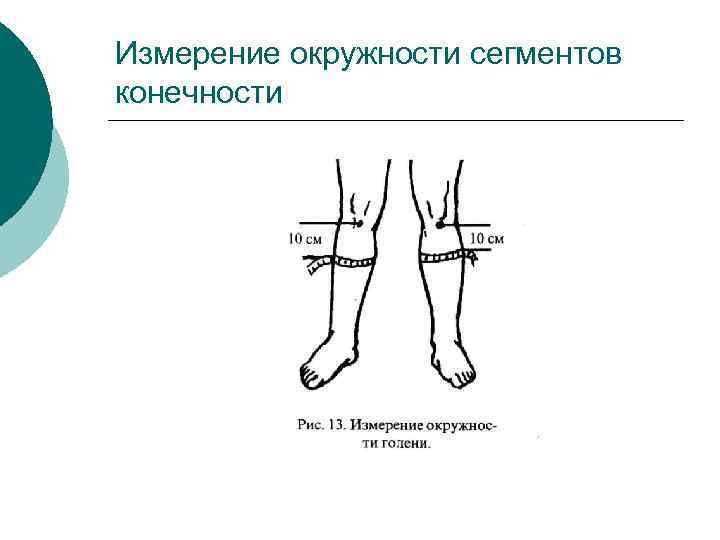
Измерение окружности сегментов конечности


Амплитуда движений в крупных суставах в норме

Определение силы мышц ¡ ¡ ¡ Мышечную силу определяют методом действия и противодействия. Силу мышц оценивают по 5 балльной системе: 5 баллов- мышцы здоровой конечности; 4 балла- незначительная атрофия мышц, но сила позволяет преодолеть массу сегмента конечности и препятствие, создаваемое рукой исследователя, однако, сопротивление слабее, чем на здоровой конечности; 3 балла- умеренная атрофия мышцы с активным преодолением массы сегмента, но без сопротивления; 2 балла- выраженная атрофия, мышцы с трудом сокращаются при исключении действия массы сегмента; 1 балл- выраженная атрофия мышц, сокращений нет.

Дополнительные методы диагностики Рентгенологический метод - стандартные укладки -специальные укладки -функциональные пробы Рентгенография в двух взаимноперпендикулярных проекциях в большинстве случаев является первичным лучевым исследованием. ¡

¡ ¡ ¡ ¡ ¡ Поврежденная конечность в центре снимка При переломах или заболеваниях в области диафизарных отделов- снимок с захватом одного из суставов. При повреждении двукостных сегментов- обоих смежных суставов. Укладки в косых проекциях или специальные укладки- при диагностике сложных переломов таза, плечевого и локтевого суставов, запястья и голеностопного сустава. Томография Рентгенотелевизионное просвечивание Фистулография Артрография Ангиография

Компьютерная томография ¡ ¡ ¡ Метод послойной визуализации органов и тканей в аксиальной проекции. Обеспечивает детальное изучение изменения костей и мягкотканных анатомических структур Построение многоплоскостных и трехмерных реконструкций анатомических структур- возможность стереотаксической разметки для планирования оперативных вмешательств и лучевого лечения. Метод выбора в диагностике тяжёлой политравмы, сочетанных повреждений опорно-двигательного аппарата.

Показаниями к проведению компьютерной томографии (КТ) позвоночника являются: ¡ ¡ оценка состояния межпозвонковых дисков; несоответствие клинической картины заболевания данным предварительных рентгенологических исследований; наличие синдрома радикулопатии, радикуломиелопатии или миелопатии; выявление пороков развития костносуставного аппарата, опухолей, травматических изменений, воспалительного поражения позвоночника.

Магнитно-резонансная томография ¡ ¡ ¡ Визуализация тонких слоёв тканей тела человека в любой плоскости. Фиксируется энергия релаксированных ядер водорода, преобразованная в цифровой код. На МР-томограммах прекрасно отображаются мышцы, жировые прослойки, хрящи, сосуды, костный и спинной мозг, межпозвонковые диски, надкостница. Костная ткань МР-сигнала не дает.

Показания к проведению магнитнорезонансной томографии МРТ тазобедренного сустава: артрит или остеоартроз (коксартроз) тазобедренного сустава; ¡ метастазы опухолевых клеток в области тазобедренного сустава; ¡ травмы мягких тканей тазобедренного сустава (капсула сустава, мышцы). ¡

Ультрозвуковая диагностика ¡ ¡ ¡ Метод получения визуальной информации о внутренней структуре различных органов и сред организма путём использования явлений отражения, рассеивания и поглощения узколебаний, взаимодействующих с исследуемым объектом. Метод выбора в диагностике повреждений мышц, мышечных футляров и сухожилий, а также некоторых связок и суставов. Эффективно в выявлении гематом, абсцессов, скоплений жидкости в суставных полостях и слизистых сумках.

УЗИ коленного сустава ¡ ¡ ¡ ¡ Показаниями к ультразвуковому исследованию являются : — дегенеративно-дистрофические заболевания сустава; — воспалительные заболевания; — подозрение на повреждение менисков, боковых и крестообразных связок; — поиск перелома надколенника ; — остеохондропатии; — опухоли костей, образующих коленный сустав.

Электрофизиологические методики исследования ¡ Методика вызванных потенциалов (ВП) и элетромиография (ЭМГ) ЭМГ- оценка состояния самой мышцы, её функциональное состояние. ВП моторные ВП- исследование эфферентных волокон, особенно при операциях на спинном мозге с использованием эпидуральных элетродов. соматосенсорные ВП- оценка афферентных путей у человека. Электрический ответ мозговой структуры на раздражение исследуемого нерва.

Биопсия ¡ ¡ Пункционная биопсия- используют специальные шприцы со специальными иглами, которыми во время прокола забирают столбик материала для исследования. Аспирационная- Доступ к объекту обеспечивают с помощью троакара. Открытая- необходимо выполнять как серьёзную операцию с соблюдением всех правил асептики и антисептики. При опухолевых процессах стационарным больным в момент операции. По времени предварительная и срочная ( в момент операции) биопсия.

Неинвазивный метод регистрации деформации ¡ Аппаратно – программный комплекс “МБНПодоскан” Сканирование поверхности стоп. Плантографическое исследование с целью диагностики патологии стоп, врождённых и приобретённых деформаций, плоскостопия, вальгусного отклонения I пальца.

Методика обследования.ppt