Гемостаз 2.ppt
- Количество слайдов: 84

Методы лабораторной диагностики при сосудистых заболеваниях головного мозга Заведующая клинико-диагностической лабораторией ФМБЦ им. А. И. Бурназяна ФМБА России к. м. н. , Кретова Елена Юрьевна

Алгоритм лабораторного обследования больного с инсультом • 1. клинический анализ крови с определением числа тромбоцитов (выявление патологии крови, системных заболеваний, вторичных осложнений –ДВС-синдром); • 2. группа крови , резус-фактор, анализ на ВИЧ, RW, гепатиты В и С; • 3. биохимический анализ крови (глюкоза, креатинин, билирубин, АЛТ, АСТ, холестерин, триглицериды, ХЛПВП, ХЛПНП, СРБ ); • 4. электролиты, осмоляльность плазмы; • 5. газовый состав крови; • 6. коагулограмма (ПВ, МНО, АЧТВ. ТВ, фибриноген, фибринолитическая активность) • 7. анализ мочи

СИСТЕМА ГЕМОСТАЗА (функции) Ø В неповрежденных сосудах - поддержание теку-щей крови в жидком состоянии. Ø При повреждении сосуда: ü остановка кровотечения (образование тромба), ü участие в регенерации сосудистой стенки. Основные компоненты системы гемостаза: 1. Сосудистая стенка 2. Тромбоциты 3. Плазменные белки систем свертывания и противосвертывания.

МЕХАНИЗМЫ (ЭТАПЫ) ГЕМОСТАЗА 1. Сосудисто-тромбоцитарный (микроциркулятор -ный) гемостаз. 2. Коагуляционный (плазменный, макроциркуляторный) гемостаз. 3. Фибринолиз, регенерация тканей

Механизмы тромборезистентности неизменённого эндотелия связаны со следующими его особенностями • способностью образовывать и выделять в кровь мощные ингибиторы агрегации тромбоцитов – простациклин, эндотелины, оксид азота (NO) (антиагрегационная активность); • синтезом факторов, препятствующих свёртыванию крови – антитромбина III (AT III), α 2 -макроглобулина, протеина С (антикоагуляционная активность); • продукцией тканевого активатора плазминогена (t. PA) (фибринолитическая активность); • неспособностью эндотелия к контактной активации системы свёртывания крови; • элиминацией из кровотока активированных факторов свертывания крови и их метаболитов

Маркеры повреждённого эндотелия сосудов • фактор Виллебрандта • эндотелин-1 • молекулы адгезии (Е-селектин, Р-селектин, VCAM-I, ICAM-I и др. ) • тканевой активатор плазминогена (t. PA) и его ингибитор (PAI-1) • тромбомодулин • простациклин

Участие тромбоцитов в гемостазе определяется следующими их функциями: • ангиотрофической - способностью поддерживать нормальную структуру и функцию стенок микрососудов, репарацию эндотелиальных клеток, непроницаемость по отношению к эритроцитам; • способностью поддерживать спазм поврежденных сосудов путем секреции (высвобождения) вазоактивных веществ - серотонина, катехоламинов, тромбомодулина и др. ; • способностью образовывать в поврежденном сосуде тромбоцитарную пробку, что обеспечивается процессами адгезии этих клеток к субэндотелию и образованием их агрегатов; • участием тромбоцитарных факторов в процессе свертывания крови и в регуляции фибринолиза

Маркеры активации тромбоцитов • - повышение спонтанной агрегации тромбоцитов и индуцированной агрегации тромбоцитов с АДФ, адреналином, ристомицином, коллагеном • повышение концентрации в плазме крови компонентов альфа-гранул тромбоцитов – тромбоцитарного фактора 4 или β-тромбоглобулина • - повышение выделения с мочой стабильного метаболита тромбоксана А 2 (агрегант) - тромбоксана В 2
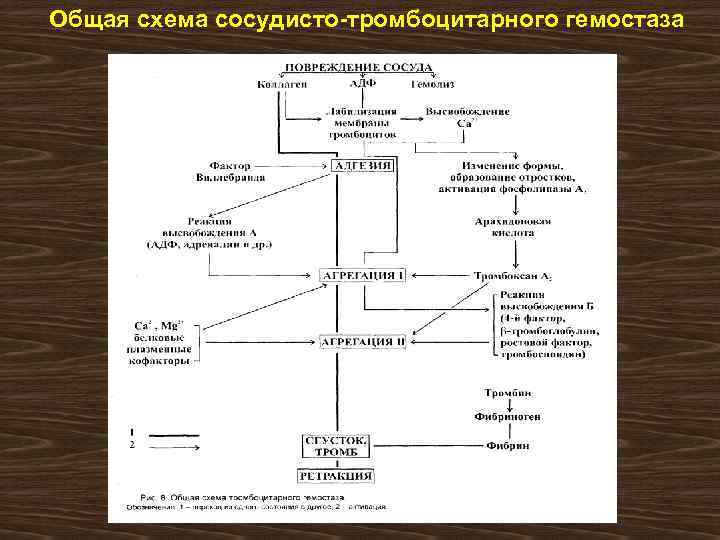
Общая схема сосудисто-тромбоцитарного гемостаза
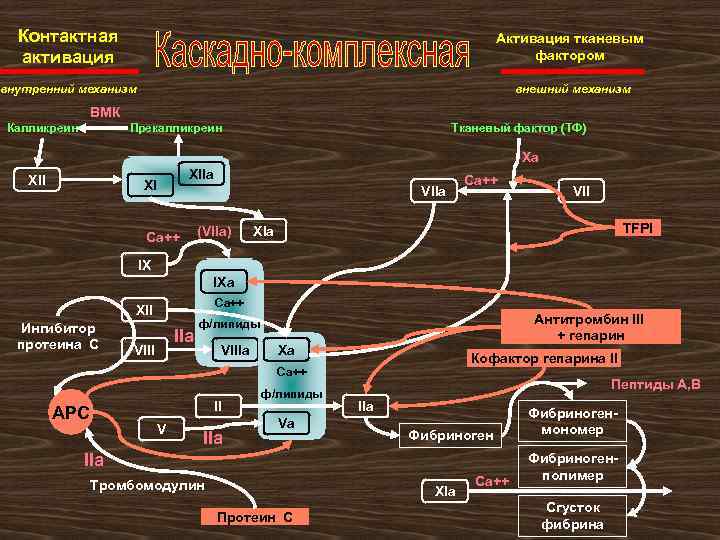
Контактная активация Активация тканевым фактором внутренний механизм внешний механизм ВМК Калликреин Прекалликреин Тканевый фактор (ТФ) Xа XIIа XI VIIа Ca++ (VIIa) Ca++ VII TFPI XIа IX IXа Ca++ XII Ингибитор протеина С IIa VIII Антитромбин III + гепарин ф/липиды VIIIa Xa Кофактор гепарина II Ca++ II АРС V IIa ф/липиды Va Пептиды А, В IIа Фибриноген IIa Тромбомодулин XIа Протеин С Ca++ Фибриногенмономер Фибриногенполимер Сгусток фибрина
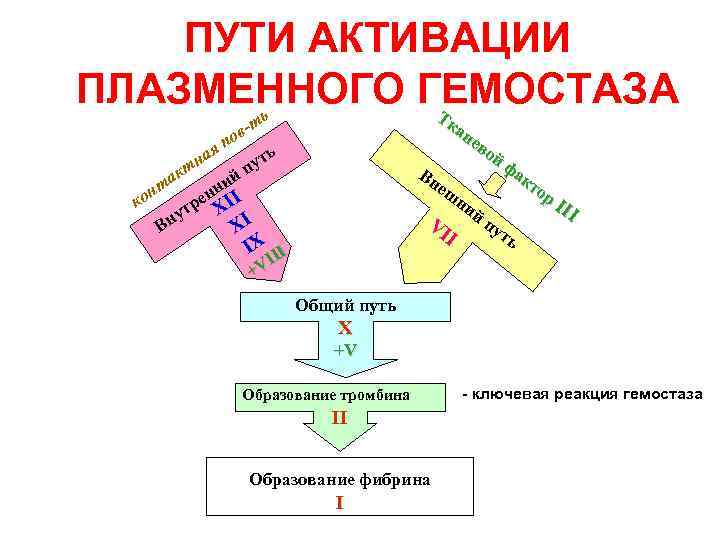
ПУТИ АКТИВАЦИИ ПЛАЗМЕННОГО ГЕМОСТАЗА Т ь ка не во йф ак Вн то еш р. I ни II йп VI ут I ь -т ов п ь ая н ут т йп ак и т нн II он е к тр X у Вн XI IX II I +V Общий путь X +V Образование тромбина II Образование фибрина I - ключевая реакция гемостаза
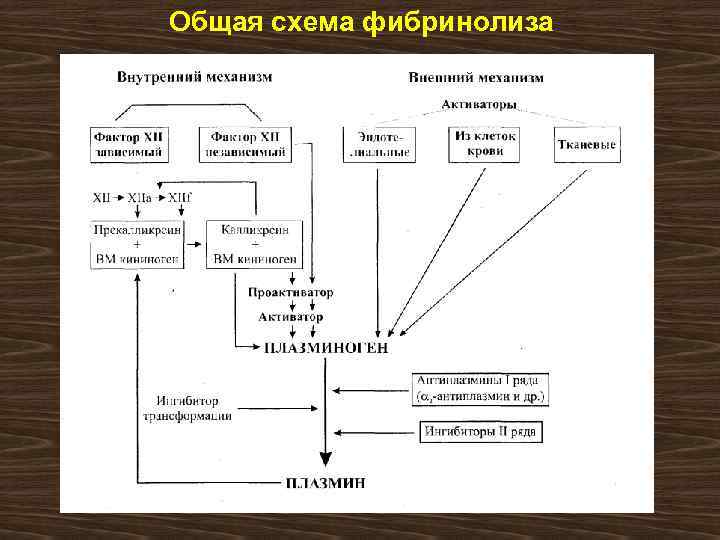
Общая схема фибринолиза
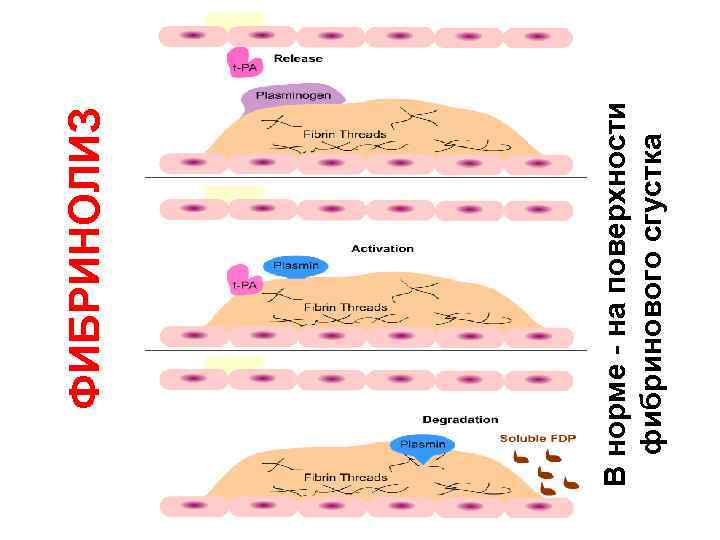
В норме - на поверхности фибринового сгустка ФИБРИНОЛИЗ
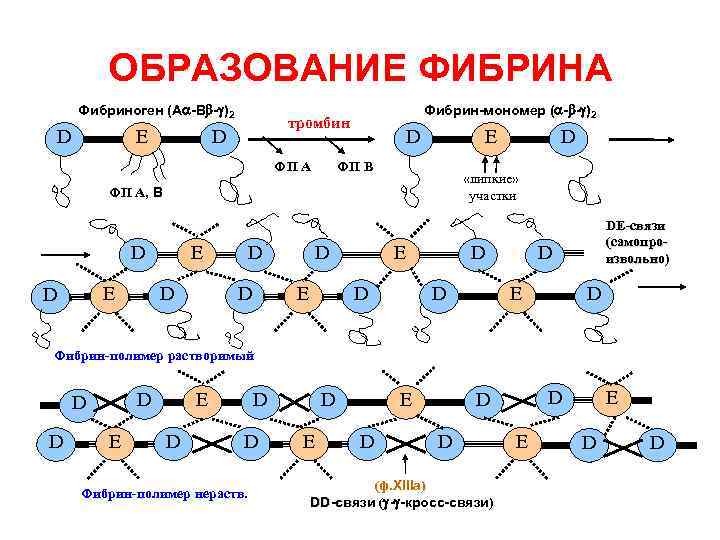
ОБРАЗОВАНИЕ ФИБРИНА Фибриноген (A -B - )2 D E Фибрин-мономер ( - - )2 тромбин D ФП А D E ФП B «липкие» участки ФП А, B D E D E D D D DE-связи (самопроизвольно) D E D Фибрин-полимер растворимый D D D E E D D D Фибрин-полимер нераств. D E E D D (ф. XIIIa) DD-связи ( - -кросс-связи) связи E E D D
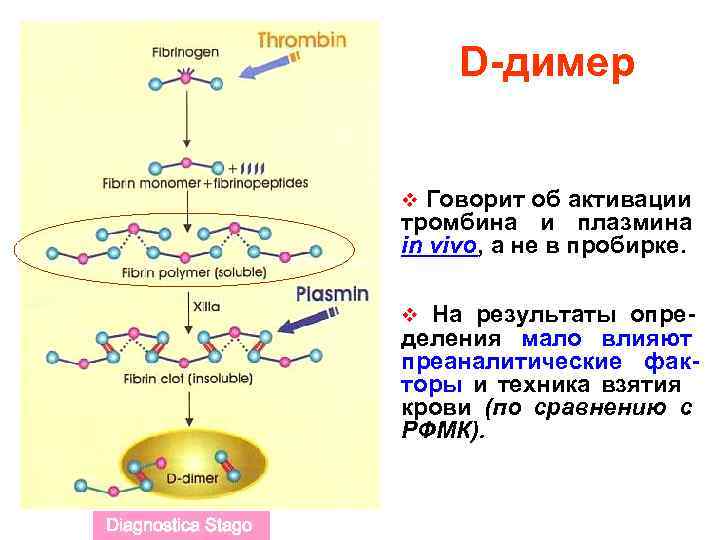
D-димер v Говорит об активации тромбина и плазмина in vivo, а не в пробирке. v На результаты определения мало влияют преаналитические факторы и техника взятия крови (по сравнению с РФМК). Diagnostica Stago

Тромбозы при нормальном уровне D-димера ? < 2% случаев. Возможные причины: v Маленький тромб v Слишком большой промежуток времени между развитием клиники и взятием крови v Недостаточность фибринолиза (дефицит / блокада плазмина, дефицит t. PA, избыток PAI -1) v Ложноположительный результат УЗИ или рентгенодиагностики тромбоза Axis - Shield

Маркёры активации свертывающей и противосвертывающей систем - D-димер - растворимые фибрин-мономерные комплексы (РФМК) - комплекс тромбин - антитромбин III (ТАТ) - фрагмент протромбина (FP 1+2) - определение наличия активированных факторов свертывания (VII, X и IX)

Последовательность развития гемостатических реакций

Базисные коагуляционные тесты • • • Тромбиновое время Протромбиновое время АПТВ Фибриноген РФМК
Нарушения системы гемостаза Тромбозы Кровотечения Синдром ДВС
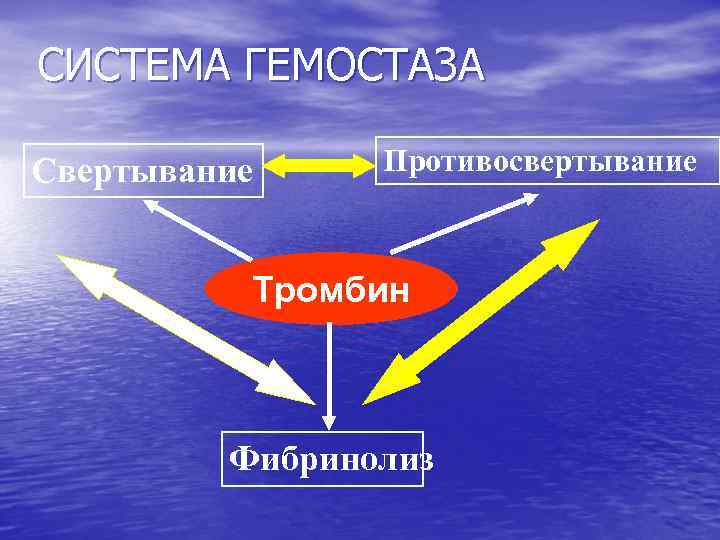
СИСТЕМА ГЕМОСТАЗА Свертывание Противосвертывание Тромбин Фибринолиз


Антитромботические препараты 1. Ингибиторы функций тромбоцитов (аспирин, плавикс) 2. Антикоагулянты 2. 1 Гепариновый ряд: нефракционированный (обычный) гепарин, низкомолекулярные гепарины (фраксипарин, клексан, фрагмин) 2. 2 Синтетические пентасахариды (санорг, фондапаринукс) 2. 3 Ингибиторы биосинтеза витамин К-зависимых факторов свёртывания (варфарин, синкумар) 2. 4 Прямые ингибиторы тромбина (гирудин, гирулог, мелагатран) 3. Средства, ослабляющие метаболические и воспалительные повреждения сосудистой стенки (поливитамины, статины и т. д. ) 4. Тромболитики (стрептокиназа, абсак)

Контроль за лечением антиагрегантами Метод АДФАгрегация (арахидоновая к-та) Преимущественное подавление агрегации под действием ингибиторов рецепторов АДФ (IIb-IIIa); препараты тиклид, плавикс Адреналин -агрегация Преимущественное ингибирование агрегации под влиянием аспирина и его аналогов (кардиомагнил, тромбоас), механизм действия которых основывается на ингибировании циклооксигеназы (СОХ-1) 10— 38% людей в популяции имеют низкую чувствительность тромбоцитов к действию аспирина (циклооксигеназа СОХ-2) * Критерий оценки эффективности антиагрегантной терапии — снижение показателей агрегатограммы (процент агрегации) от исходных в 3— 4 раза.

Аспиринорезистентность • При наличии высокой спонтанной или индуцированной агрегации тромбоцитов (по данным агрегометрии) больному назначают 250 -325 мг аспирина в сутки. • Через 5 дней смотрят результаты агрегации с адреналином (должна быть в 5 -7 раз снижена). Снижают дозу до 75 -160 мг/сутки и поддерживают агрегацию сниженную от исходной в 3 -4 раза • При неэффективности приёма аспирина (более слабое снижение агрегации) – назначают тиклопидин (под контролем числа лейкоцитов крови). Тиклопидин начинает действовать на 5 -6 сутки от начала приёма в дозе 500 мг/сутки. Поэтому при переводе с аспирина на тиклопидин назначают оба препарата. Через 6 -7 дней аспирин отменяют и контролируют агрегатограмму. • Плавикс действует уже на 2 -3 сутки и даёт меньший риск развития агранулоцитоза.
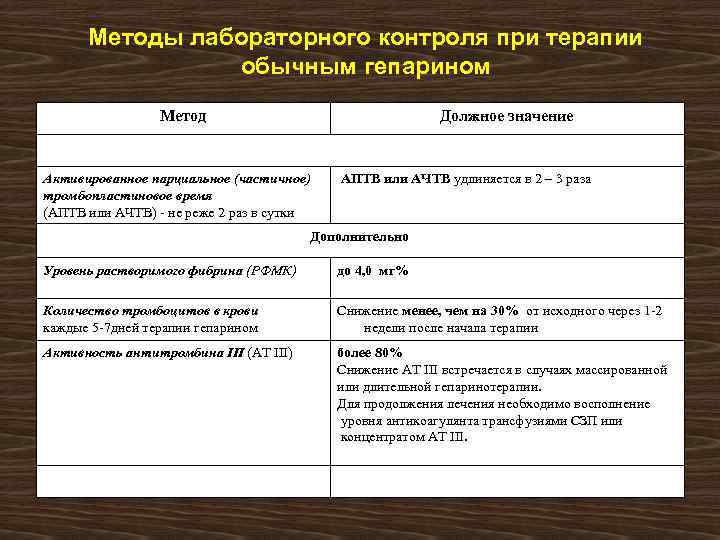
Методы лабораторного контроля при терапии обычным гепарином Метод Должное значение Активированное парциальное (частичное) тромбопластиновое время (АПТВ или АЧТВ) - не реже 2 раз в сутки АПТВ или АЧТВ удлиняется в 2 – 3 раза Дополнительно Уровень растворимого фибрина (РФМК) до 4, 0 мг% Количество тромбоцитов в крови каждые 5 -7 дней терапии гепарином Снижение менее, чем на 30% от исходного через 1 -2 недели после начала терапии Активность антитромбина III (AT III) более 80% Снижение AT III встречается в случаях массированной или длительной гепаринотерапии. Для продолжения лечения необходимо восполнение уровня антикоагулянта трансфузиями СЗП или концентратом AT III.
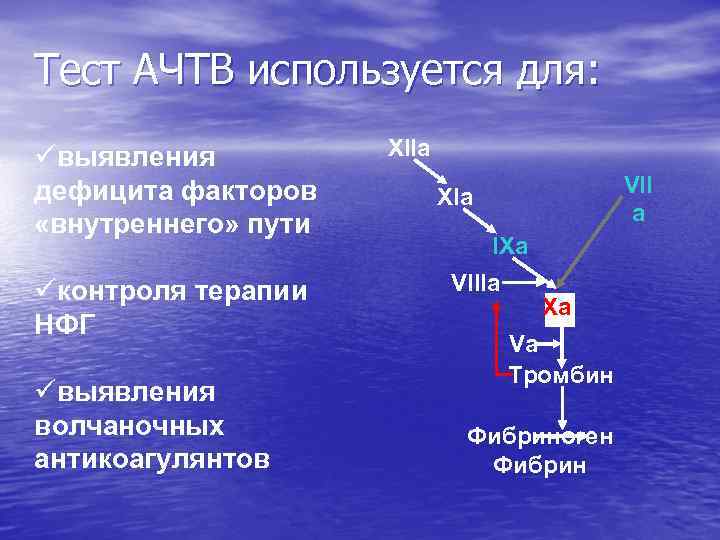
Тест АЧТВ используется для: üвыявления дефицита факторов «внутреннего» пути üконтроля терапии НФГ üвыявления волчаночных антикоагулянтов XIIa VII a XIa IXa VIIIa Xa Va Тромбин Фибриноген Фибрин

Рикошетные тромбозы • У 1 -5% больных – гепарининдуцированная тромбоцитопения (ГИТ) (30% - рикошетные тромбозы), контроль за динамикой тромбоцитов • ГИТ-1 на 3 -4 день (не требует отмены терапии) • ГИТ -2 - на 6 -12 день - снижение количества тромбоцитов на 30% и более, - выработка антигепариновых антител, - требует немедленной отмены терапии и перехода на другие методы антитромботической профилактики (синт. пентасахариды, гликозаминогликаны и т. д. ) - контроль тромбоцитов на 6 -7 и 10 -14 дни.

Лабораторный контроль за профилактическими дозами гепарина • Дозы гепарина п/кожно 5000 -15000 МЕ/сут в 2 -3 приёма – контроль не требуется при учёте противопоказаний к назначению препарата • Оценивается динамика тромбоцитов при лечении более 1 недели • Для оценки эффективности профилактики желателен мониторинг тромбинемии по уровню РФМК , D-димера и др.

Лабораторный контроль за действием низкомолекулярных гепарина • Профилактическое использование не требует контроля (кроме подсчёта тромбоцитов) • При лечебном применении контроль дозирования не может осуществляться по АПТВ (анти-Xa активность - у НМГ, а АПТВ – дефицит VIII, XI, IX, XII) • Мониторирование эффективности лечения по ликвидации тромбинемии • НМГ не «свободны» от побочных эффектов (ГИТ, гиперчувствительность)

Антикоагулянты непрямого действия

Методы лабораторного контроля при терапии АНД (варфарин) Метод Должное значение Основные ПТ MHO = 2, 0 -3, 5 Дополнительные АЧТВ Умеренное удлинение Уровень НО протеинов С и S (в глобалтесте), нормализован ное отношение более 0, 8

Методы лабораторного контроля при терапии АНД (примечание) * Резкое удлинение АЧТВ (более чем в 2, 0— 2, 5 раза от нормы) на фоне приема варфарина, непропорциональное показаниям ПТ, может быть связано с мутацией в гене фактора IX (Ala-10), приводящей к высокому риску кровотечений. При этом уровень фактора IX снижается до 1 -3%, в то время как факторы протромбинового комплекса — до 30 -40% от нормы. Исследование АЧТВ рекомендуется выполнять наряду с ПТ в течение первой недели после назначения варфарина или других АНД; ** Снижение показателя НО перед началом терапии АНД, сопутствующее врожденному дефициту протеина С, может привести к тромбозам в первые дни лечения, так называемым варфариновым некрозам — некрозам кожи в области ягодиц или молочных желез. Исследование целесообразно проводить непосредственно перед началом варфаринотерапии или применения других препаратов этой группы. Варфариновые некрозы могут быть также связаны с высокими начальными дозами АНД и действием их на витамин Кзависимые протеины С и S.

Протромбиновый тест используется для: XIIa VII a XIa IXa VIIIa Xa Va Тромбин ü выявления дефицита факторов «внешнего пути» ü контроля терапии АНД ü НФГ в Фибриноген концентрации до Фибрин 1 МЕ/мл на тест не влияет

Международное нормализованное отношение (МНО или INR) 1. Протромбиновое отношение: ПО = ПВ больного/ ПВ контрольной нормальной плазмы 2. ПО возводим в степень международного индекса чувствительности (к дефициту факторов протромбинового комплекса) тромбопластина (МИЧ или ISI) Нормальное МНО близко к 1 (0, 7 -1, 3) Терапевтический диапазон 2, 0 - 3, 0 МНО = 2, 5 -3, 5 – имплантированы механические клапаны сердца

Факторы, влияющие на подбор доз и мониторинг гипокоагуляции при терапии варфарином • Питание и диета (высокое содержание витамина К) • Влияние сопутствующей соматической патологии (заболевания печени) • Влияние мутаций, обуславливающих повышенную или сниженную чувствительность к варфарину (варфаринорезистентность) – 1, 5% популяции • Влияние приёма лекарственных средств (антибиотики, аспирин, витамины –К, метронидазол, нестероидные противовоспалительные и т. д. ) • Регулярность приёма препарата

Противопоказания к применению варфарина • • • Первая треть беременности Новорожденные дети Острый и подострый ДВС Тяжелые заболевания печени Недавно перенесенные геморрагические состояния

Содержание витамина К в продуктах питания : Суточная потребность в витамине К составляет 60 - 80 мкг

Влияние различных лекарственных средств на антикоагулянтное действие Варфарина : Усиливают действие Ослабляют действие Не влияют Кордарон, анаболические гормоны, циметидин, клофибрат, эритромицин, метронидазол, изониазид, фенилбутазол, пироксикам. Пропранолол, сульфиниразол, ациситомифен. Ципрофлоксацин, дисульфарм, хинидин, тамоксифен, тетрациклин, аспирин, левастатин, офлоксацин, индометацин, гепарин Витамин К, барбитураты, холестирамин, гризеофульвин, рифампицин, продукты энтерального питания, азотиаприн, диклоксацилин, циклоспорин, парацетамол Алкоголь, антациды, атенолол, эноксатин, фамотидин, метопролол, напроксен, низатифен, ранитидин, ибупрофен, дилтиазен, ванкомицин, табак

Необходимая частота контрольных измерений MHO при терапии АНД Время Частота При подборе дозы, Ежедневно или через день в первую + АЧТВ 1 -2 раза в течение недели неделю При стабилизации MHO, в первый месяц 1 раз в неделю В дальнейшем, со второго месяца приема 1 раз в месяц

Удалось ли предупредить угрозу рецидива тромбоза, а также нарастания массы тромба? Цель антикоагулянтной терапии – ликвидация тромбинемиии (снижение уровней до нормальных значений РФМК и D-димера несмотря на достижение целевого значения МНО и АЧТВ)
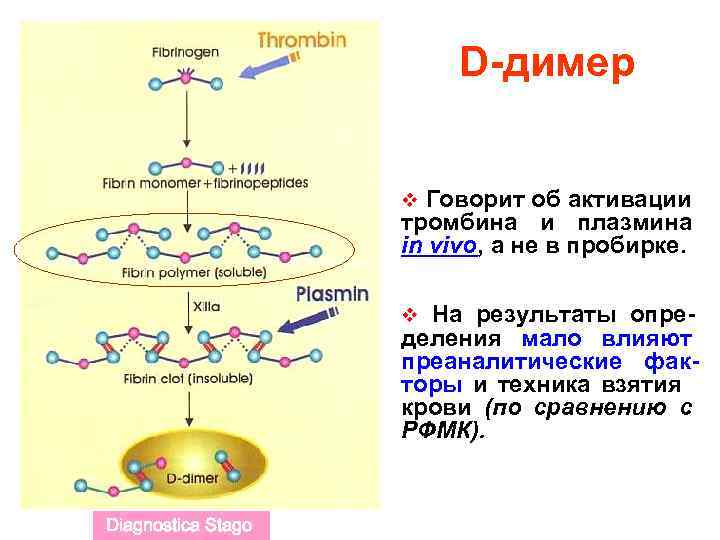
D-димер v Говорит об активации тромбина и плазмина in vivo, а не в пробирке. v На результаты определения мало влияют преаналитические факторы и техника взятия крови (по сравнению с РФМК). Diagnostica Stago
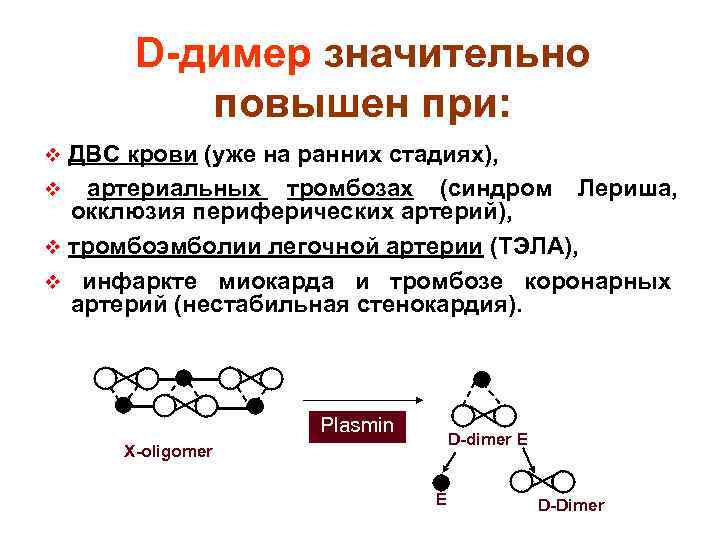
D-димер значительно повышен при: ДВС крови (уже на ранних стадиях), v артериальных тромбозах (синдром Лериша, окклюзия периферических артерий), v тромбоэмболии легочной артерии (ТЭЛА), v инфаркте миокарда и тромбозе коронарных артерий (нестабильная стенокардия). v Plasmin D-dimer E X-oligomer E D-Dimer

D-димер в оценке эффективности антикоагулянтной терапии v После начала терапии гепарином уровень D-димера у пациентов значительно снижается. v При лечении клексаном у онкологических больных уровень D-димера снижается в 1, 5 -2, 5 раза за 2 -3 недели (в отличие от РФМК и фибриногена). v При назначении варфарина уровень D-димера также снижается, но скорость снижения зависит от давности тромба и фибринолитической активности плазмы. Тест отражает "итоговую" эффективность антитромботической терапии. Фаттахова Д. У. и соавт. , 2007 Axis - Shield

Контроль за тромболитической терапией Основной метод Рекомендуемые значения Концентрация фибриногена Более 1, 0 г/л* ТВ Увеличение** Уровень D-димера в плазме Свыше 500 нг/мл*** Концентрация плазминогена Не менее 65%**** Анализ кала на скрытую кровь Отрицательный Примечания: * - Падение фибриногена до уровня менее 1, 0 г/л способствует риску кровотечения ** - Связано с гипофибриногенемией и влиянием продуктов фибринолиза и фибирногенолиза на преобразование фибриногена в фибрин *** - Маркер интенсивности лизиса стабилизированного фибрина **** - Назначение фибринолитиков малоэффективно при выраженном снижении концентрации плазминогена

Диссеминированное внутрисосудистое свертывание крови (ДВС) • ДВС – особый тип нарушения гемостаза, связанный с поступлением в кровоток активаторов свёртывания крови и агрегации тромбоцитов, образованием сгустков фибрина в капиллярах и сосудах мелкого калибра, микроциркуляторными расстройствами, приводящих к острому нарушению функций органов, тканей с летальным исходом в 50% случаев.

Причины патологической активации · по внешнему пути – массивная инвазия в кровоток тромбопластических субстанций, что встречается при акушерской патологии, обширных операциях, в частности на легких, при травмах, переломах костей, крашсиндроме, ожоговой болезни и т. д. · по внутреннему пути – повреждение эндотелия сосудистой стенки иммунными комплексами, токсинами патогенной микрофлоры, воспалительным, некротическим и другими процессами; · прямая протеолитическая активация при укусе змей.

При поступлении в кровоток тромбопластина из поврежденных тканей первично активируется плазменный гемостаз, а тромбоциты под действием образовавшегося тромбина вовлекаются в процесс внутрисосудистого свертывания вторично. Первичная активация тромбоцитов с последующей коагуляцией плазменной системы возможна при геморрагической тромбоцитемии, гемолитикоуремическом синдроме детей, тяжелой токсемии беременных, злокачественной гипертензии и васкулитах, и сопровождается их повышенным потреблением. Возможно функционирование обоих механизмов,
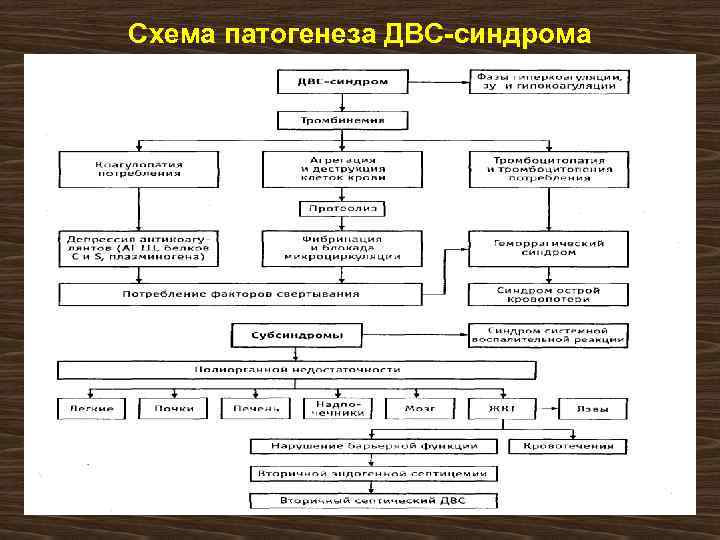
Схема патогенеза ДВС-синдрома
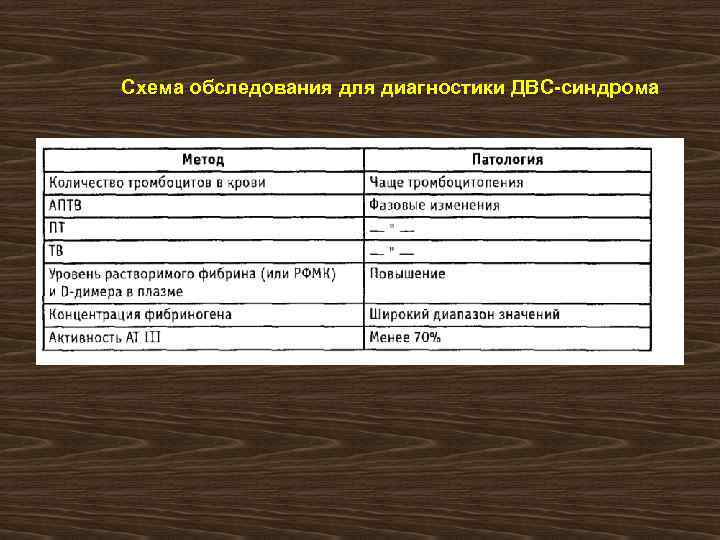
Схема обследования для диагностики ДВС-синдрома
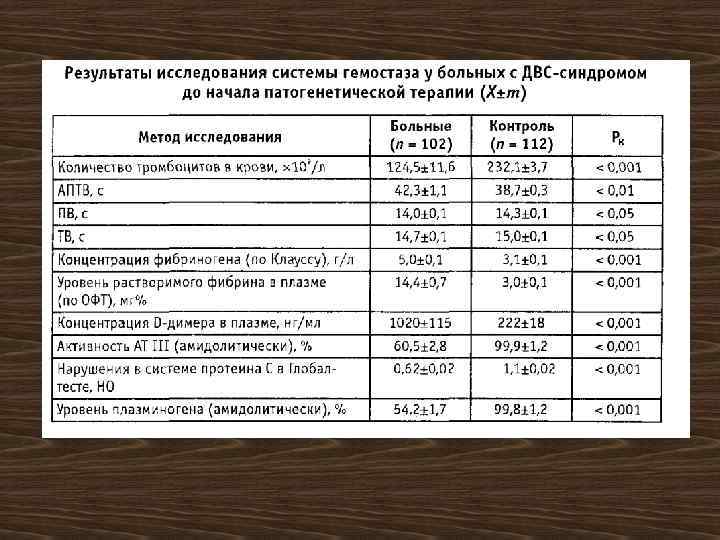

Лабораторная диагностика Д В С (базовые тесты) 1. Активация свертывания и фибринолиза - D-димер, РФМК. 2. Потребление плазменных факторов - динамика фибриногена 3. Клеточные маркеры ДВС - динамика количества тромбоцитов и их спонтанной агрегации, умеренная анемия, шистоцитоз, фрагментация эритроцитов. 4. Потребление физиологических антикоагулянтов - динамика антитромбина

Тромбофилии • Тромбофилия или тромботическая болезнь – состояние организма, характеризующееся повышенной наклонностью к свертыванию крови внутри сосуда. • На этом фоне различные факторы внешней и внутренней среды организма могут индуцировать тромбиногенез и вызывать в определенных условиях тромбообразование.

Коагулологические факторы риска тромбозов ВРОЖДЕННЫЕ ДЕФЕКТЫ • Ингибиторов системы свертывания ü Антитромбин III ü Протеин C ü Протеин S • Факторов свертывания ü Фактор V Лейден ü Протромбин G 20210 A ü Дисфибриногенемия ü ФXII • Гипергомоцистеинемия ПРИОБРЕТЕННЫЕ • Фг, Ф VIIa, ФVIII, фон Виллебранда • ПОТРЕБЛЕНИЕ Антитромбин III Протеин C Протеин S • ВОЛЧАНОЧНЫЙ • АНТИКОАГУЛЯНТ ГИПОФИБРИНОЛИЗ

Ориентировочная схема обследования для распознавания тромбофилий • • • • Число эритроцитов – более 5 млн. , гемоглобин более 160 гл Реакция оседания эритроцитов – 1 -3 мм/час Кол-во тромбоцитов в крови – более 500 х10 /л Агрегация тромбоцитов - повышение (АДФ, адреналин, коллаген) АПТВ – гиперкоагуляция (при АФС – удлинение) Концентрация фибриногена более 6, 0 г/л Активность АТ III менее 70 % Нарушения в системе протеина С (НО менее 0, 8) АФС с циркуляцией волчаночных антикоагулянтов – наличие ВА, антикардиолипиновых антител, АТ к бета-гликопротеину, аннексину, протромбину Уровень гомоцистеина – более 15 мкг/мл Снижение уровня плазминогена, ТПА, повышение уровня PAI -1 Наличие мутации Лейден (резистентность фактора Va к активированному протеину С) и т. д. Классификация гематогенных тромбофилий (1996)

Скрининг на тромбофилию целесообразен в случаях (Европейский консенсус) § спонтанного ВТЭ, или в возрасте до 50 лет § ВТЭ у беременных, или женщин на § § § гормональной терапии при повторных тромбозах нетипичных местах локализации членов семьи - носителей тромбофилии повторных выкидышей, или гибели плода после 20 -й недели тяжелой преклампсии


Причины гипергомоцистеинемии: • - наследственная недостаточность ферментов обмена гомоцистеина, • - недостаток фолиевой кислоты, витаминов В 6 и В 12 (кофакторы ферментов).
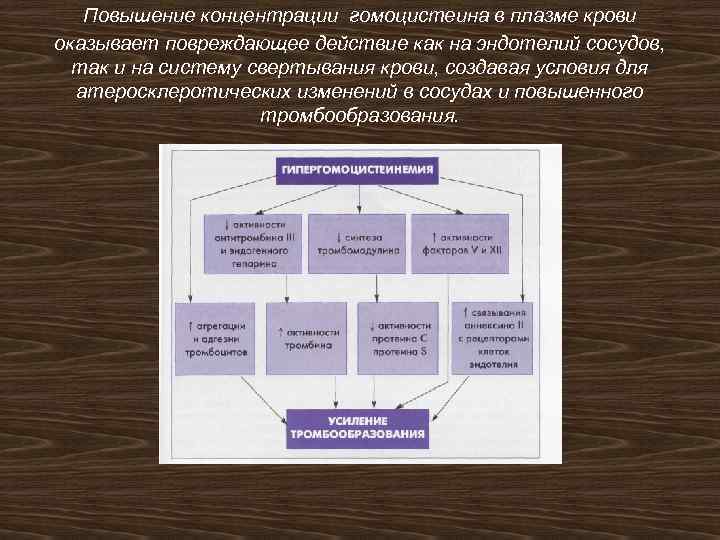
Повышение концентрации гомоцистеина в плазме крови оказывает повреждающее действие как на эндотелий сосудов, так и на систему свертывания крови, создавая условия для атеросклеротических изменений в сосудах и повышенного тромбообразования.

ЛИПИДОГРАММА • • Индекс массы тела (ИМТ) Общий холестерин ХС-ЛПВП ХС-ЛПОНП ХС-ЛПНП Триглицериды Индекс атерогенности (ИА) • • 20 – 25 кг/м² 3, 1 – 5, 2 ммоль/л 0, 9 – 1, 9 ммоль/л 0, 2 – 1, 0 ммоль/л 1, 5 – 3, 5 ммоль/л 0, 5 – 2, 0 ммоль/л до 3. 0

Новые данные - 50% случаев атеросклероз имеет место при нормальных уровнях Х-ЛПВП и Х-ЛПНП (при повышении СРБ) - Атерогенными факторами являются : уменьшение диаметра частиц Х-ЛПНП, окисление Х-ЛПНП, модификация белка Х-ЛПВП (АРО-А), повышение активности миелопероксидазы, фосфолипазы А 2 - Липопротеин (а) – это Х-ЛПНП + гликопротеин АРО(а), связан с АРО-В ЛП(а) –фактор риска и предиктор генетической предрасположенности к ССЗ, ишемическим инсультам Целевой уровень менее 14 мг/дл, очень высокий риск - более 50 мг/дл

Измерять следует: а) у пациентов с ранними ССЗ б) гиперхолестеринемия не снижается статинами в) кому нааначено аорто-коронарное шунтирование г) при СД 1 и 2 д) кому поставлен диагноз ССЗ, но нет традиционных факторов риска е) при подозрении на генетическую предрасположенность

Атеросклероз – вялотекущее воспаление в стенке сосудов, приводящее к формированию атеросклеротических бляшек и образованию тромбов

С - реактивный белок (hs. СРБ) - Патологические концентрации СРБ лежат в диапазоне 5 -500 мг/л и более - Диагностическое значение концентраций ниже 5 мг/л – отсутствие системного воспалительного ответа - Повышение чувствительности определения СРБ в 10 раз позволили определять концентрации, которые раньше считали базовыми -Базовая концентрация hs. СРБ - это тот его уровень, который стабильно выявляется у практически здоровых лиц, а также у пациентов при отсутствии острого воспалительного процесса или вне обострения заболевания - Изменение базовых уровней hs. СРБ имеют прогностическое значение, которое позволяет оценить степень риска развития: острого инфаркта миокарда мозгового инсульта, внезапной сердечной смерти у лиц, не страдающих ССЗ

При базовых концентрациях hs. СРБ (мг/л): - меньших 1, 0 – риск сосудистых осложнений минимальный - при 1, 1 – 1, 9 низкий - при 2, 0 -2, 9 умеренный - при более 3 мг/л высокий Уровень hs. СРБ от 3 до 10 мг/л – признак вялотекущего воспалительного процесса и связан с высоким риском ССЗ. Если уровень hs. СРБ выше 10 мг/л – он связан с острым воспалением, хроническим заболевание или травмой и др.

Предикторы риска ССЗ • • • АРО-А и АРО –В Липопротеин (а) НВА 1 с hs. СРБ Гомоцистеин Фибриноген

Оборудование для экспресс-лаборатории • • • Гематологический автоанализатор Анализатор газов крови, электролитов, лактата Биохимический автоанализатор Осмометр Коагулометр Оборудование для клинико-диагностической лаборатории • • Гематологический автоанализатор Биохимический автоанализатор Коагулометр-автомат и агрегометр Анализатор иммуноферментный или хемилюминесцентный Оборудование для определения группы крови, резус фактора, Кеll-антигена и т. д. Анализатор мочи

ЭКО-МЕД-С «СИСМЕКС» (ЯПОНИЯ) 1/2 объем реагента «CA-50» «CA-560» «CA-1500» 4 канала 60 PT/час 180 PT/час 14 тестов 15 тестов 25 тестов QC 30 дней QC 60 дней /LJ QC 150 дней /LJ принтер хромогенный модуль ПРИНЦИП ИЗМЕРЕНИЯ – НЕФЕЛОМЕТРИЧЕСКИЙ С ВИБРАЦИОННЫМ ПЕРЕМЕШИВАНИЕМ ГОД НАЧАЛА ВЫПУСКА «СА» СЕРИИ – 2000
ЭКО-МЕД-С «ПЕНТАФАРМ» (Германия) КОМПЬЮТЕРНЫЙ ТРОМБОЭЛАСТОМЕТР ® ROTEM
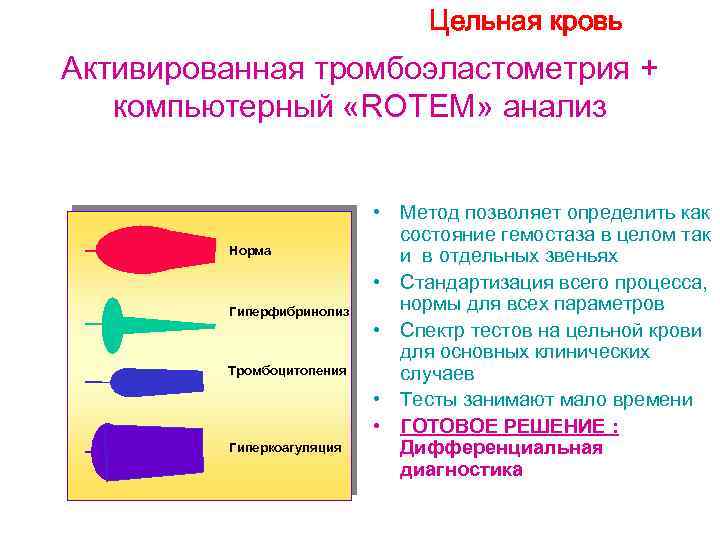
Цельная кровь ЭКО-МЕД-С Активированная тромбоэластометрия + компьютерный «ROTEM» анализ Normal Норма Hyperfibrinolysis Гиперфибринолиз Thrombocytopenia Тромбоцитопения Hypercoagulation Гиперкоагуляция • Метод позволяет определить как состояние гемостаза в целом так и в отдельных звеньях • Стандартизация всего процесса, нормы для всех параметров • Спектр тестов на цельной крови для основных клинических случаев • Тесты занимают мало времени • ГОТОВОЕ РЕШЕНИЕ : Дифференциальная диагностика
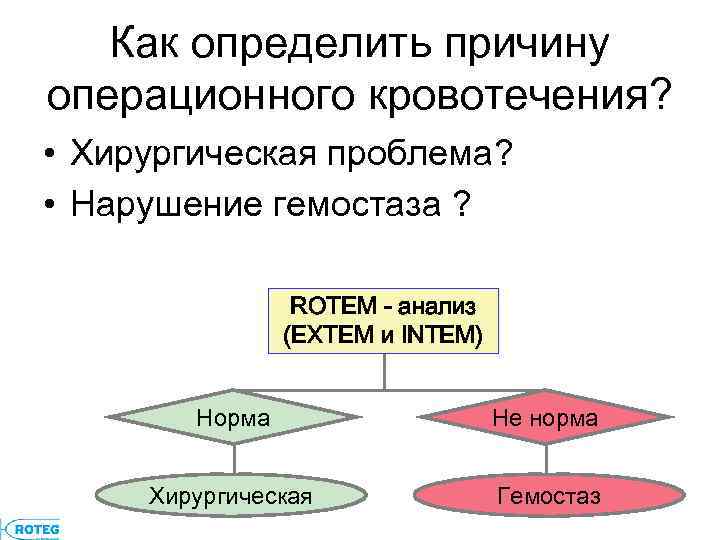
ЭКО-МЕД-С Как определить причину операционного кровотечения? • Хирургическая проблема? • Нарушение гемостаза ? ROTEM - анализ (EXTEM и INTEM) Норма Не норма Хирургическая Гемостаз

ИССЛЕДОВАНИЕ ГЕМОСТАЗА ПРЕАНАЛИТИЧЕСКИЙ ЭТАП Адекватное назначение информативных методик v анализов, подбор v Подготовка пациента к исследованию: Ø Учет проведенных лечебно-диагностических процедур Ø Учет полученных лекарственных препаратов, влияющих на гемостаз (особенно инфузий и трансфузий) трансфузий
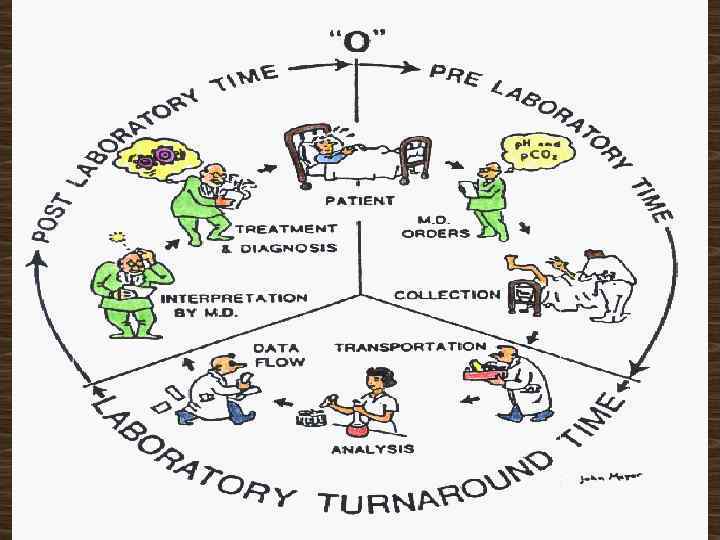

Условия взятия биологических жидкостей для коагуологических исследований (КРОВЬ). • Стандартные условия взятия биоматериала • Время наложения жгута не превышает 1 мин. • Пальцы руки не сжимать и не разжимать • Не похлопывать ладонью по месту взятия с целью увеличения притока крови к нему, • Соблюдать определенные места для взятия крови (локтевая вена, вена предплечья, тыльной стороны кисти), соблюдать методику взятия

Условия хранения и транспортировки крови для коагуологических исследований • Полученная биожидкость должна быть доставлена в лабораторию как можно скорее • Время взятия биожидкости и время ее поступления на анализ должны регистрироваться в бланке • На всех этапах транспортировки кровь должна храниться в пробирках, закрытых крышками, для предотвращения испарения, загрязнения микробами и пр. • Пробирки при доставке должны располагаться вертикально, что уменьшает встряхивание при транспорте и опасность возникновения гемолиза

Основные правила подготовки пациента к сдаче крови из вены для исследований • Взятие проводится натощак (т. е. когда пациент не принимал пищу 12 часов) • Исключить физическую активность и нагрузки за 3 дня до исследований • Исключить прием алкоголя в течение 24 часов • Исключить прием лекарств, если они даются не по жизненным показаниям и могут оказать влияние на результаты. • Продолжительность исключения лекарств зависит от периода его выведения его и его метаболитов из организма. Если лекарственные препараты нельзя отменить, принимать их нужно после сдачи крови • За 5 минут до взятия обследуемый должен находиться в покое

Взятие крови Процедура: не работать кулаком • не пережимать • никогда не использовать первую порцию крови (около 1 мл) для тестов на коагуляцию (примесь тканевого тромбопластина) Последовательность: • Микробиология • Цельная нативная кровь • Цитратная кровь • Гепаринизированная кровь • Кровь с ЭДТА

В направлении на анализ при взятии биожидкости необходимо указывать: • • Ф. И. О. пациента, дата рождения – полностью Название учреждения, отделения Ф. И. О. врача, направившего на исследование Предположительный диагноз (кровотечение, тромбоз) • Дату и время взятия биожидкости • Данные о назначении лекарств, особенности и продолжительность лекарственной терапии (антикоагулянтная терапия, аспирин)

Современные принципы лабораторной диагностики патологии гемостаза • Отказ от малополезного однотипного обследования разных видов патологии (АЧТВ, ПВ, МНО, фибриноген, РФМК или коагулограмма) • Отказ от малоценных исследований или дублирующих – время рекальцификации, толерантность плазмы к гепарину, этанолового, протаминсульфатного теста) • Использование алгоритмов диагностики • Переход на стандартизированные методы, автоматы • Интерпретация показателей гемостаза должна идти с учётом возможного влияния медикаментов, трансфузионных процедур.

Исследование системы гемостаза (скрининг) • • • АЧТВ, сек Протромбиновая активность по Квику, % Тромбиновое время, сек Концентрация фибриногена в плазме, г/л РФМК, мг/100 мл

Определение риска тромбоза АЧТВ, сек РФМК, мг/100 мл Активность антитромбина III, % Скрининг нарушений в системе протеина С • Активность протеина С, % • Активность протеина S, % • Резистентность фактора Vа к протеину С D –димер, мкг/л Волчаночный антикоагулянт

Определение риска кровотечения • АЧТВ, сек • Протромбиновая активность по Квику, % или МНО • Концентрация фибриногена в плазме, г/л • Агрегация тромбоцитов, % • Фактор Виллебрандта

Доктор, Здесь вся моча за неделю. . .

Спасибо за внимание!
Гемостаз 2.ppt