Методы лаб.исс-2.ppt
- Количество слайдов: 43

Методы лабораторного исследования (часть 2)

Исследования, характеризующие сосудистотромбоцитарную фазу гемостаза • Время (длительность) кровотечения 2 -4 мин. • Абс. количество тромбоцитов-200 -400 х 109/л. • Свойства стенок мельчайших сосудов (капилляров) проверяются пробой «жгута» , симптомом «щипка» : появление мелкоточечных кровоизлияний (петехий) указывает на повышенную хрупкость капилляров: • васкулиты • сепсис • ревматизм • инфекционный эндокардит • скарлатина, сыпной тиф • авитаминоз С (цинга)

Показатели гемостаза • Время свертывания крови: метод Сухарева (норма от 2 до 5 крови мин), метод Ли - Уайта (норма от 5 до 10 мин). • Время свёртывания увеличивается при снижении свертываемости крови (гипокоагуляции): • заболевания печени, апластическая анемия, использование антикоагулянтов (гепарина) • Резкое понижение свертываемости крови наблюдается при гемофилии - время свертывания крови может увеличиваться до 60 -90 мин • При лечении гепарином допускается удлинение времени свертывания крови в 1, 5 -2 раза

Показатели гемостаза • Время свертывания крови уменьшается при повышении свертываемости крови (гиперкоагуляции): • состояние после массивных кровотечений • в послеоперационном, послеродовом периоде • на фоне приёма контрацептивных средств •

Активированное частичное (парциальное) тромбопластиновое время (АЧТВ или АПТВ) • АЧТВ - время, необходимое для образования сгустка фибрина в плазме, бедной тромбоцитами (при этом исключается влияние тромбоцитов). • Норма АЧТВ - 38 -55 сек. • При избытке в крови гепарина АЧТВ удлиняется - этот тест можно использовать для контроля за состоянием свертывающей системы при терапии гепарином. • При внутривенном и подкожном введении гепарина его дозу подбирают таким образом, чтобы поддерживать АЧТВ на уровне, в 1, 5 -2, 5 раза превышающем исходный. •
Протромбиновое время • Это время образования сгустка фибрина в плазме при добавлении к ней хлорида кальция и тканевого стандартизированного тромбопластина (норма 11 -15 сек. ) • Протромбиновый индекс • это отношение протромбинового времени здорового человека к протромбиновому времени обследуемого (норма – 0, 93 -1, 07)

Снижение протромбинового индекса говорит о снижении свертывающих свойств крови: • Заболевания печени (при гибели гепатоцитов снижается синтез факторов протромбинового комплекса ) • Терапия аспирином, гипотиазидом • Дефицит витамина К при энтероколитах, дисбактериозе (витамин К необходим для образования факторов протромбинового комплекса) • Терапия непрямыми антикоагулянтами - антагонистами витамина К (фенилин, синкумар, варфарин – лечение этими препаратами должно контролироваться исследованием протромбинового времени или протромбинового индекса)

Увеличение протромбинового индекса говорит о повышении свертывающих свойств крови: • Гиперкоагуляция при ИБС, ЦВБ (прединсультное, прединфарктное состояние) • Беременность (поздние сроки) • Прием контрацептивов

Международное нормализованное отношение (MHO) • Это отношение ПТВ больного к ПТВ здорового * K • При лечении антикоагулянтами непрямого действия (фенилин, синкумар, варфарин) достаточно добиться увеличения MHO в пределах от 2 до 3, что соответствует увеличению протромбинового времени в 1, 31, 5 раза по сравнению с исходным значением (или, соответственно, снижению ПТИ).

Фибриноген • Синтезируется преимущественно клетками печени • В крови находится в растворенном состоянии и под влиянием тромбина превращается в нерастворимый фибрин • Нормальное содержание фибриногена - 2 -4 г/л • Повышение уровня фибриногена говорит о гиперкоагуляции : • инфаркт миокарда, предтромботические состояния, ожоги, в последние месяцы беременности, после родов, хирургических вмешательств • воспалительные процессы • злокачественные новообразования • Снижение уровня фибриногена: • тяжелые заболевания печени

Белок плазмы крови и его фракции • Поддержание онкотического давления • Участие в процессе свертывания крови • Поддержание кислотно-основного состояния крови • Защита от инфекций • В норме общее количество белка в плазме крови составляет 65 -85 г/л.

Гипопротеинемия • Недостаточное поступление белка в организм : голодание, безбелковая диета, патология ЖКТ • Повышенная потеря белка: острые и хронические кровотечения, злокачественные новообразования, нефротический синдром с выраженной протеинурией • Нарушение образования белка: недостаточность функции печени (гепатиты, циррозы, дистрофии печени). Гиперпротеинемия • Дегидратация при перегревании организма, обширных ожогах, тяжелых травмах, тяжелой кишечной инфекции • Миеломная болезнь (разрастание плазматических клеток, продуцирующих парапротеины)

Фракции белка плазмы крови • • • альбумины - 50 -70% α 1 -глобулины - 3 -6% α 2 -глобулины - 9 -15% β-глобулины - 8 -18% гамма-глобулины - 15 -25% Разделение белков можно осуществить в электрическом поле при электрофорезе. Метод основан на том, что белки с различным электрическим зарядом перемещаются с разной скоростью.

Альбумины Хорошо удерживают воду, на их долю приходится до 80% коллоидно-осмотического давления крови. Гипоальбуминемия вызывает снижение онкотического давления крови, что приводит к возникновению отеков: • малое поступление белка с пищей • большие потери белка • нарушение его синтеза, повышение распада Гиперальбуминемия наблюдается при обезвоживании Гиперальбуминемия организма.

Альфа-глобулины - белки «острой фазы» Альфа-1 -глобулины • воспалительные процессы • стрессовые воздействия на организм (травмы, ожоги, инфаркт миокарда и др. ) Альфа-2 -глобулины • острые гнойные заболеваниях • патология соединительной ткани (ревматизм, системная красная волчанка и др. ) • злокачественные новообразования • альфа-глобулинов отмечается при угнетении их синтеза в печени, гипотиреозе

Бета-глобулины при гиперлипопротеидемиях: • • атеросклероз сахарный диабет гипотиреоз нефротический синдром

Гамма-глобулины при усилении иммунных процессов: • острые и хронические инфекции • заболевания соединительной ткани (коллагенозы) • злокачественные опухоли, гемобластозы • хронические активные гепатиты, циррозы печени Гамма-глобулины • • • при угнетении иммунной системы: хронические воспалительные процессы аллергия злокачественные заболевания в терминальной стадии длительная терапия стероидными гормонами СПИД

Показатели липидного (жирового) обмена • • • Липиды находятся в плазме крови в основном в виде липопротеидов (ЛП), которые по многим свойствам близки к белкам. Три основных класса липидов: • холестерин (ХС) • триглицериды (ТГ) • фосфолипиды
Холестерин Входит в состав всех клеточных мембран Нормальный уровень в крови 3, 9 – 5, 2 ммоль/л Гиперхолестеринемия: сахарный диабет, гипотиреоз, нефротический синдром, заболевания печени, беременность • Гипохолестеринемия: тиреотоксикоз, кахексия, острые инфекции, туберкулез, панкреатит • •

Показатели липидного обмена • • • Общие липиды 4– 8 г/л Общий холестерин < 5, 2 ммоль/л Липопротеиды высокой плотности 0, 9– 1, 9 ммоль/л Липопротеиды низкой плотности < 2, 2 ммоль/л β-Липопротеиды 35– 55 оптич. ед. Триглицериды 0, 50– 2, 10 ммоль/

Билирубин • Образуется в клетках ретикулоэндотелиальной системы при распаде гемоглобина (в костном мозге, печени, селезенке) • Содержание общего билирубина в крови в норме 8, 5 -20, 5 мкмоль/л (содержание непрямого билирубина - 75 -80%) • Желтушное окрашивание кожи появляется при повышении уровня билирубина более 34 мкмоль/л.

Билирубин • Билирубин в крови присутствует в свободном виде — непрямой (не растворяется в воде и не появляется в моче) • В печени он конъюгирует — связывается с глюкуроновой кислотой и превращается в связанный прямой билирубин. В этом виде он выделяется с прямой желчью в желудочно-кишечный тракт. • Связанный (прямой) билирубин растворим в воде и при концентрации в крови более 3, 4 мкмоль/л выделяется почками.
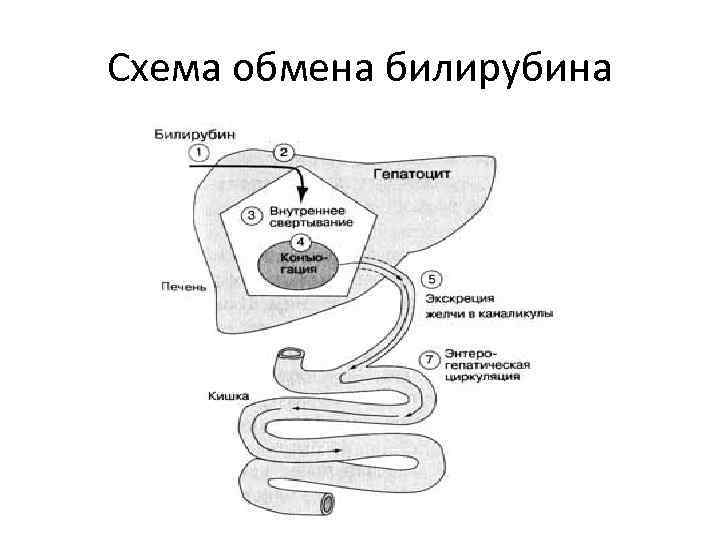
Схема обмена билирубина

Гипербилирубинемия • увеличения интенсивности гемолиза повышение непрямого билирубина (гемолитическая желтуха) • поражения паренхимы печени повышение прямого и непрямого билирубина (прямого значительно больше) (паренхиматозная желтуха) • нарушения оттока желчи из печени и желчных путей в кишечник повышение прямого билирубина (механическая желтуха)
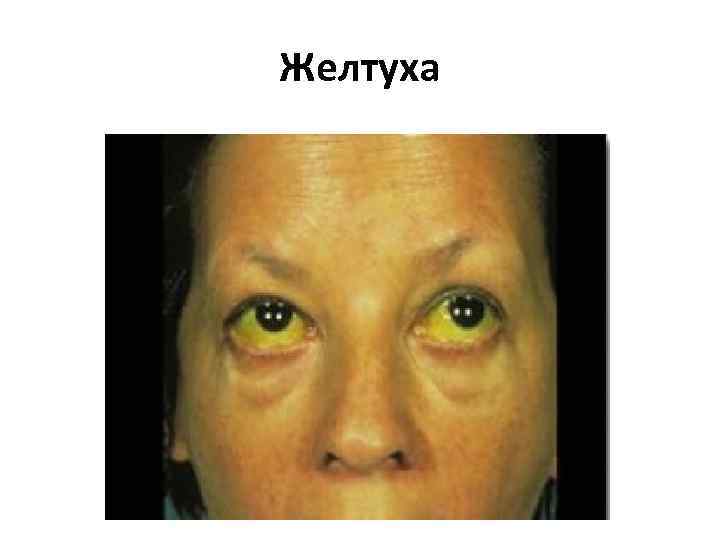
Желтуха

Причины гипербилирубинемии • Увеличение интенсивности гемолиза: гемолитические анемии, малярия, массивные кровоизлияния в ткани, инфаркт легкого, синдром размозжения тканей. • Паренхиматозное поражение печени острые и хронические гепатиты, цирроз, рак, эхинококкоз, абсцесс, ХСН, алкоголь, инфекционные токсины • Нарушение оттока желчи: механическая желчи закупорка желчных протоков камнем или опухолью,

Остаточный азот • Это группа азотсодержащих соединений: мочевина, мочевая кислота, креатинин, индикан и др. • Мочевина крови (норма 2, 5 - 8, 3 ммоль/л) • Продолжительное обнаружение мочевины крови на уровне 7 ммоль/л расценивается как начальное проявление почечной недостаточности. Пониженное содержание мочевины крови возможно при печеночной недостаточности (из-за нарушения её синтеза в печени) • Креатинин (норма у мужчин 0, 044 -0, 1 ммоль/л, у женщин – до 0, 088 ммоль/л) • Мочевая кислота является продуктом обмена пуриновых оснований (норма - у мужчин 0, 24 -0, 50 ммоль/л, у женщин 0, 16 -0, 40 ммоль/л)

Азотемия 1. Нарушение азотовыделительной функции почек, т. е. вследствие почечной недостаточности: • хронические воспалительные заболевания почек (гломерулонефрит, пиелонефрит), • гидронефроз, поликистоз, туберкулез почек • гипертоническая болезнь с поражением почек • нефропатии беременных • задержка мочи какими-либо препятствиями в мочевыводящих путях (камень, опухоль) и др.

Азотемия • • 2. Избыточное поступление азотсодержащих веществ в кровь вследствие усиленного распада тканевых белков. Функция почек при этом обычно не нарушается: лихорадочные состояния распад опухоли синдром длительного раздавливания 3. Азотемия смешанного характера: отравления солями ртути, дихлорэтаном и другими токсическими веществами с некротическим поражением почечной ткани
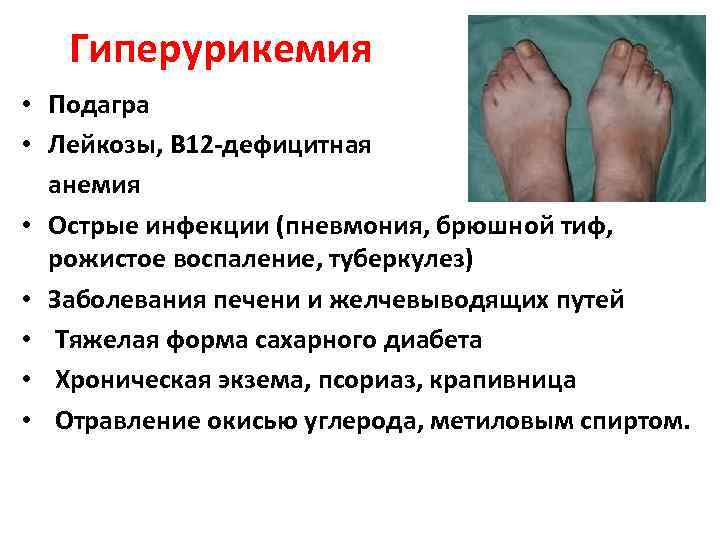
Гиперурикемия • Подагра • Лейкозы, В 12 -дефицитная анемия • Острые инфекции (пневмония, брюшной тиф, рожистое воспаление, туберкулез) • Заболевания печени и желчевыводящих путей • Тяжелая форма сахарного диабета • Хроническая экзема, псориаз, крапивница • Отравление окисью углерода, метиловым спиртом.

Натрий (норма 135 -156 ммлоль/л) • Поддерживает осмотическое давление и р. Н крови, внеклеточной жидкости, влияет на процессы нервной деятельности, состояние мышечной, сердечнососудистой системы • Гипонатриемия : бессолевая диета, обильное потение, длительная рвота, острая и хроническая надпо-чечниковая недостаточность Клиника: апатия, потеря аппетита, тахикардия, гипотония, снижение рефлексов • Гипернатриемия: малое выделение мочи, повышенная функция коры надпочечников, значительное ограничение приема жидкости Клиника: жажда, лихорадка, возбуждение

• Калий (норма 3, 4 -5, 3 ммоль/л) Участвует в проведении нервного импульса, поддерживает электролитный баланс организма • Гипокалиемия: недостаточный прием калия с пищей, понос, рвота, усиленное выделение калия с мочой (лечение мочегонными, повышенная функция коры надпочечников и передней доли гипофиза), алкалоз • Клинические проявления: тошнота, рвота, мышечная слабость, слабость сердечной мышцы, снижение возбудимости и проводимости в сердечной мышце, атония кишечника, мочевого пузыря

Гиперкалиемия: • повышенный распад клеток и тканей (гемолиз эритроцитов, распадающиеся опухоли, Краш-синдром) • острая и хр. почечная недостаточность • острая и хр. надпочечниковая недостаточность • обезвоживание, анафилактический шок, ацидоз Клиника: аритмии сердца, кожные парестезии (неприятные ощущения онемения, покалывания, жжения, ползания мурашек). • При значительном повышении уровня калия (более 10 ммоль/л) - брадикардия, коллапс, помрачение сознания, фибрилляция желудочков, остановка сердца

Кальций (норма 2, 3 -2, 75 ммоль/л) • Обеспечивает структуру костной ткани, участвует в процессе свертывания крови • Гипокальциемия: недостаточная функция околощитовидных желез, рахит, заболевание почек (нефриты, нефрозы), острый панкреатит, алиментарная дистрофия Клинические проявления: приступы тонических судорог (длительное болезненное напряжение сокращенных мышц)

Гиперкальцемия повышенная функция околощитовидных желез опухоли костей, гипервитаминоз Д, акромегалия заболевания надпочечников лейкозы, гангрена, перитониты, сердечная недостаточность прием пищи, богатой солями кальция беременность (перед родами) переломы костей, метастазы злокачественных опухолей в кости • желтуха • • Клиника повышенное мочеотделение, рвота, адинамия

Лабораторная диагностика сахарного диабета • Глюкоза - норма в крови 3, 3 -5, 5 ммоль/л • Глюкоза в моче в норме отсутствует – она попадает в мочу при повышении ее уровня в крови до 9 -10 ммоль/л • Гликозилированный гемоглобин (Нb. АIc): белковый компонент гемоглобина (глобин), вступает в необратимую связь с глюкозой крови гликозилирование Нb (норма до 6 %) • Кетоновые тела крови и мочи - образуются в печени из продуктов распада жиров и некоторых аминокислот (в норме- отсутствуют). Превышение их уровня возникает при выраженном дефиците инсулина (возможно развитие кетоацидотической комы!)

Лабораторная диагностика сахарного диабета • С-пептид сыворотки крови - фрагмент молекулы крови проинсулина. В результате отщепления С-пептида от проинсулина образуется инсулин. • Лечебные препараты инсулина не содержат С-пептид, поэтому определение этого белка в сыворотке крови позволяет оценить эндокринную функцию поджелудочной железы у больных сахарным диабетом, получающих инсулин.

Гликозилированный гемоглобин Нb. АIc • Количество образуемого Hb. AIc прямо пропорционально концентрации глюкозы в крови и длительности "соприкосновения" глюкозы и эритроцитов. Hb. AIc соответствует среднему уровню глюкозы крови за 3 месяца, предшествующие анализу, поэтому используется как один из основных показателей, отвечающих на вопрос: хорошо или нет был компенсирован сахарный диабет за последние месяцы? • Норма Hb. AIc - 4 -6% • Уровень Hb. AIc менее 6, 5 -7, 0% - хорошая компенсации СД, менее 7, 0 -7, 5% - субкомпенсация, выше 7, 5% декомпенсация сахарного диабета

Глюкозотолерантный тест • Определяется исходный уровень глюкозы натощак, после чего пациент выпивает стакан воды, в котором растворено 75 г глюкозы. Второй раз кровь на анализ берут через 1 и 2 ч после приема глюкозы. • Если уровень глюкозы в крови натощак составляет менее 6, 1 ммоль/л, а после приема глюкозы - менее 7, 8 ммоль/л диагноз сахарного диабета и каких-либо других нарушений углеводного обмена снимается. • При выявлении других результатов выделяют три возможных варианта патологии углеводного обмена: • сахарный диабет • нарушенная толерантность к глюкозе • гликемия натощак

Гипергликемия • Диагноз сахарного диабета ставится в том случае, когда содержание глюкозы в цельной капиллярной крови натощак составляет более 6, 1 ммоль/л, а в любом случайном анализе крови - более 11, 1 ммоль/л • В тех ситуациях, когда у пациента уровень глюкозы в крови не превышает 6, 1 ммоль/л, но больше верхней границы физиологической нормы (5, 5 ммоль/л), необходимо провести пробу с нагрузкой глюкозой, называемой глюкозотолерантным тестом(ТТГ).
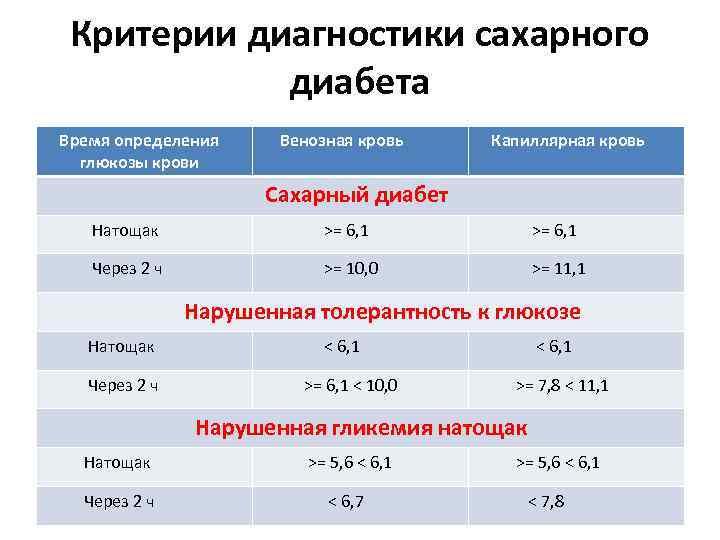
Критерии диагностики сахарного диабета Время определения глюкозы крови Венозная кровь Капиллярная кровь Сахарный диабет Натощак >= 6, 1 Через 2 ч >= 10, 0 >= 11, 1 Нарушенная толерантность к глюкозе Натощак < 6, 1 Через 2 ч >= 6, 1 < 10, 0 >= 7, 8 < 11, 1 Нарушенная гликемия натощак Натощак >= 5, 6 < 6, 1 Через 2 ч < 6, 7 < 7, 8

Лабораторные показатели, используемые при заболеваниях щитовидной железы • Общий тироксин (T 4) (норма- 64 -150 нмоль/л) • Свободный тироксин (своб. T 4) - не связан с белками плазмы крови, составляет примерно 1% от концентрации общего тироксина, являясь его активной частью (норма 10 -26 нмоль/л) • Трийодтиронин (T 3) - образуется из T 4 (норма 1, 2 -2, 8 нмоль/л) • Антитела к тиреопероксидазе – появляются при аутоиммунном тироидите (95%) и диффузном токсическом зобе (85%). Реже - при раке щитовидной железы. • Тиреотропный гормон (тиреотропин, ТТГ) – норма 1 -4 м. Ед/мл •

СПАСИБО ЗА ВНИМАНИЕ!
Методы лаб.исс-2.ppt