Методы исследования в нефрологии.ppt
- Количество слайдов: 56
 Методы исследования в нефрологии
Методы исследования в нефрологии
 Возможные причины повышения температуры у нефрологических больных • Инфекции почек и мочевых путей • Опухоли почек • Туберкулез почки • ОГН • Поражение почек при системных заболеваниях • Поражение почек при инфекционном эндокардите • Синдром Гудпасчера • ГУС • Паранеопластический синдром • Лекарственные осложнения (острый ТИН) • Нефротический криз • Инфекционные осложнения иммунодепрессивной терапии
Возможные причины повышения температуры у нефрологических больных • Инфекции почек и мочевых путей • Опухоли почек • Туберкулез почки • ОГН • Поражение почек при системных заболеваниях • Поражение почек при инфекционном эндокардите • Синдром Гудпасчера • ГУС • Паранеопластический синдром • Лекарственные осложнения (острый ТИН) • Нефротический криз • Инфекционные осложнения иммунодепрессивной терапии
 • Моча в норме имеет различные оттенки желтого цвета. Интенсивность окраски зависит от концентрации мочевых пигментов – урохромов А и В, уророзеина, уроэритрина, а также копропорфирина и некоторых других. • При патологических состояниях отмечается изменение цвета мочи
• Моча в норме имеет различные оттенки желтого цвета. Интенсивность окраски зависит от концентрации мочевых пигментов – урохромов А и В, уророзеина, уроэритрина, а также копропорфирина и некоторых других. • При патологических состояниях отмечается изменение цвета мочи
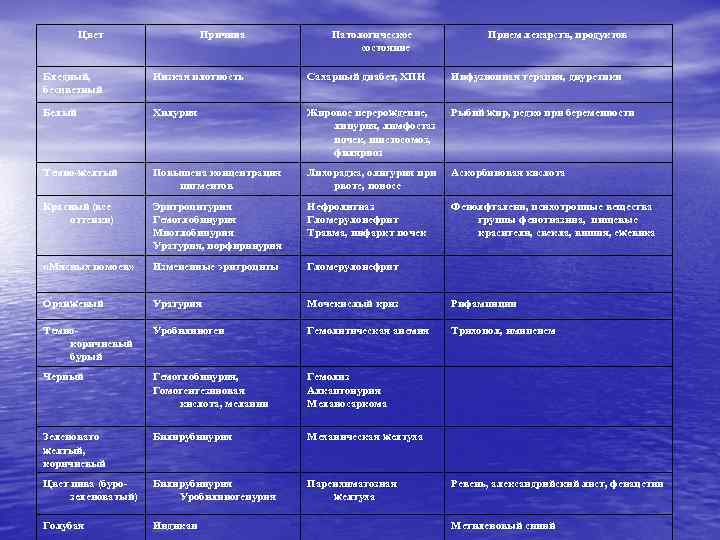 Цвет Причина Патологическое состояние Прием лекарств, продуктов Бледный, бесцветный Низкая плотность Сахарный диабет, ХПН Инфузионная терапия, диуретики Белый Хилурия Жировое перерождение, липурия, лимфостаз почек, шистосомоз, филяриоз Рыбий жир, редко при беременности Темно-желтый Повышена концентрация пигментов Лихорадка, олигурия при рвоте, поносе Аскорбиновая кислота Красный (все оттенки) Эритроцитурия Гемоглобинурия Миоглобинурия Уратурия, порфиринурия Нефролитиаз Гломерулонефрит Травма, инфаркт почек Фенолфталеин, психотропные вещества группы фенотиазина, пищевые красители, свекла, вишня, ежевика «Мясных помоев» Измененные эритроциты Гломерулонефрит Оранжевый Уратурия Мочекислый криз Рифампицин Темнокоричневый бурый Уробилиноген Гемолитическая анемия Трихопол, имипенем Черный Гемоглобинурия, Гомогентезиновая кислота, меланин Гемолиз Алкаптонурия Меланосаркома Зеленовато желтый, коричневый Билирубинурия Механическая желтуха Цвет пива (бурозеленоватый) Билирубинурия Уробилиногенурия Паренхиматозная желтуха Голубая Индикан Ревень, александрийский лист, фенацетин Метиленовый синий
Цвет Причина Патологическое состояние Прием лекарств, продуктов Бледный, бесцветный Низкая плотность Сахарный диабет, ХПН Инфузионная терапия, диуретики Белый Хилурия Жировое перерождение, липурия, лимфостаз почек, шистосомоз, филяриоз Рыбий жир, редко при беременности Темно-желтый Повышена концентрация пигментов Лихорадка, олигурия при рвоте, поносе Аскорбиновая кислота Красный (все оттенки) Эритроцитурия Гемоглобинурия Миоглобинурия Уратурия, порфиринурия Нефролитиаз Гломерулонефрит Травма, инфаркт почек Фенолфталеин, психотропные вещества группы фенотиазина, пищевые красители, свекла, вишня, ежевика «Мясных помоев» Измененные эритроциты Гломерулонефрит Оранжевый Уратурия Мочекислый криз Рифампицин Темнокоричневый бурый Уробилиноген Гемолитическая анемия Трихопол, имипенем Черный Гемоглобинурия, Гомогентезиновая кислота, меланин Гемолиз Алкаптонурия Меланосаркома Зеленовато желтый, коричневый Билирубинурия Механическая желтуха Цвет пива (бурозеленоватый) Билирубинурия Уробилиногенурия Паренхиматозная желтуха Голубая Индикан Ревень, александрийский лист, фенацетин Метиленовый синий
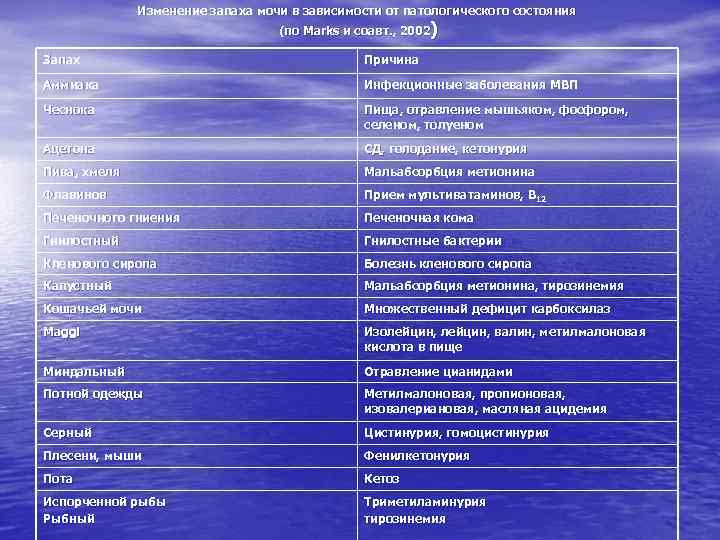 Изменение запаха мочи в зависимости от патологического состояния (по Marks и соавт. , 2002) Запах Причина Аммиака Инфекционные заболевания МВП Чеснока Пища, отравление мышьяком, фосфором, селеном, толуеном Ацетона СД, голодание, кетонурия Пива, хмеля Мальабсорбция метионина Флавинов Прием мультиватаминов, В 12 Печеночного гниения Печеночная кома Гнилостный Гнилостные бактерии Кленового сиропа Болезнь кленового сиропа Капустный Мальабсорбция метионина, тирозинемия Кошачьей мочи Множественный дефицит карбоксилаз Maggi Изолейцин, валин, метилмалоновая кислота в пище Миндальный Отравление цианидами Потной одежды Метилмалоновая, пропионовая, изовалериановая, масляная ацидемия Серный Цистинурия, гомоцистинурия Плесени, мыши Фенилкетонурия Пота Кетоз Испорченной рыбы Рыбный Триметиламинурия тирозинемия
Изменение запаха мочи в зависимости от патологического состояния (по Marks и соавт. , 2002) Запах Причина Аммиака Инфекционные заболевания МВП Чеснока Пища, отравление мышьяком, фосфором, селеном, толуеном Ацетона СД, голодание, кетонурия Пива, хмеля Мальабсорбция метионина Флавинов Прием мультиватаминов, В 12 Печеночного гниения Печеночная кома Гнилостный Гнилостные бактерии Кленового сиропа Болезнь кленового сиропа Капустный Мальабсорбция метионина, тирозинемия Кошачьей мочи Множественный дефицит карбоксилаз Maggi Изолейцин, валин, метилмалоновая кислота в пище Миндальный Отравление цианидами Потной одежды Метилмалоновая, пропионовая, изовалериановая, масляная ацидемия Серный Цистинурия, гомоцистинурия Плесени, мыши Фенилкетонурия Пота Кетоз Испорченной рыбы Рыбный Триметиламинурия тирозинемия
 Протеинурия • В норме выделение белка у взрослых не превышает • • - 80 -150 мг/сут, у детей до 10 лет – 50 -100 мг/сут. У здоровых взрослых в сутки фильтруется около 0, 5 г альбумина, который затем реабсорбируется в канальцах Белки, присутствующие в нормальной моче: 40% альбумины, 18% глобулины, 42% Т-Х Альбумин β 2 микроглобулин α 1 и α 2 – микроглобулин Лизоцим Иммуноглобулины А, G Гаптоглобины Белок Тамма-Хорсфолла Белки, поступающие из нижних отделов мочевых путей
Протеинурия • В норме выделение белка у взрослых не превышает • • - 80 -150 мг/сут, у детей до 10 лет – 50 -100 мг/сут. У здоровых взрослых в сутки фильтруется около 0, 5 г альбумина, который затем реабсорбируется в канальцах Белки, присутствующие в нормальной моче: 40% альбумины, 18% глобулины, 42% Т-Х Альбумин β 2 микроглобулин α 1 и α 2 – микроглобулин Лизоцим Иммуноглобулины А, G Гаптоглобины Белок Тамма-Хорсфолла Белки, поступающие из нижних отделов мочевых путей
 • Селективная протеинурия представлена • • белками с низкой молекулярной массой - не более 65 000 (в основном альбумин, β 2 микроглобулин, лизоцим, церулоплазмин, трансферрин и др. ) Неселективная протеинурия представлена белками средне- и высокомолекулярными (α 2 макроглобулины, γ-глобулины, βлипопротеиды) Кроме плазменных белков в моче могут определяться белки почечного происхождения – мукопротеин Тамма – Хорсфолла, секретируемый эпителием извитых канальцев, сложный гликопротеин с очень высокой молекулярной массой
• Селективная протеинурия представлена • • белками с низкой молекулярной массой - не более 65 000 (в основном альбумин, β 2 микроглобулин, лизоцим, церулоплазмин, трансферрин и др. ) Неселективная протеинурия представлена белками средне- и высокомолекулярными (α 2 макроглобулины, γ-глобулины, βлипопротеиды) Кроме плазменных белков в моче могут определяться белки почечного происхождения – мукопротеин Тамма – Хорсфолла, секретируемый эпителием извитых канальцев, сложный гликопротеин с очень высокой молекулярной массой
 • Клубочковая (гломерулярная) протеинурия – повышенная • • фильтрация плазменных белков через клубочковые капиляры. Наблюдается при большинстве заболеваний почек. Канальцевая (тубулярная) протеинурия – неспособность проксимальных канальцев реабсорбировать плазменные низкомолекулярные белки, профильтрованные в нормальных клубочках. Характерные признак – преобладание β 2 микроглобулина над альбумином и отсутствие высокомолекулярных белков. Наблюдают при интерстициальном нефрите, пиелонефрите, тубулопатиях, остром канальцевом некрозе и др. В качестве маркера повреждения канальцев также используется α 1 – микроглобулин. Протеинурия переполнения – развивается при повышенном образовании плазменных низкомолекулярных белков (легких цепей иммуноглобулинов, миоглобина), которые фильтруются нормальными клубочками в количестве, превышающем способность канальцев к реабсорбции (миеломная болезнь, миоглобинурии, лизоцимурия у больных с лейкозом).
• Клубочковая (гломерулярная) протеинурия – повышенная • • фильтрация плазменных белков через клубочковые капиляры. Наблюдается при большинстве заболеваний почек. Канальцевая (тубулярная) протеинурия – неспособность проксимальных канальцев реабсорбировать плазменные низкомолекулярные белки, профильтрованные в нормальных клубочках. Характерные признак – преобладание β 2 микроглобулина над альбумином и отсутствие высокомолекулярных белков. Наблюдают при интерстициальном нефрите, пиелонефрите, тубулопатиях, остром канальцевом некрозе и др. В качестве маркера повреждения канальцев также используется α 1 – микроглобулин. Протеинурия переполнения – развивается при повышенном образовании плазменных низкомолекулярных белков (легких цепей иммуноглобулинов, миоглобина), которые фильтруются нормальными клубочками в количестве, превышающем способность канальцев к реабсорбции (миеломная болезнь, миоглобинурии, лизоцимурия у больных с лейкозом).
 Функциональные протеинурии • Ортостатическая протеинурия - типично появление • - белка в моче при длительном стоянии или ходьбе с быстрым исчезновением в горизонтальном положении, клубочковая, неселективная, обычно не превышает 1 г/сут. , у половины больных исчезает через 5 -10 лет. Механизм возникновения не до конца ясен. Критерии постановки диагноза: возраст подростковый, особенно в период бурного роста (13 -20 лет) Изолированный характер протеинурии (отсутствие других признаков поражения почек) Положительная ортостатическая проба
Функциональные протеинурии • Ортостатическая протеинурия - типично появление • - белка в моче при длительном стоянии или ходьбе с быстрым исчезновением в горизонтальном положении, клубочковая, неселективная, обычно не превышает 1 г/сут. , у половины больных исчезает через 5 -10 лет. Механизм возникновения не до конца ясен. Критерии постановки диагноза: возраст подростковый, особенно в период бурного роста (13 -20 лет) Изолированный характер протеинурии (отсутствие других признаков поражения почек) Положительная ортостатическая проба
 • Идиопатическая преходящая протеинурия – обнаруживается • • • у лиц юношеского возраста при медицинском обследовании и в дальнейшем отсутствует. Протеинурия напряжения – выявляется у 20% здоровых лиц ( в том числе спортсменов) после резкого физического напряжения с обнаружением белка в первой собранной порции мочи, имеет тубулярный характер. Связывают с перераспределением тока крови и относительной ишемией проксимальных и дистальных канальцев. Лихорадочная протеинурия – наблюдают при острых лихорадочных состояниях, особенно у детей и лиц старческого возраста, протеинурия носит преимущественно гломерулярный характер. Механизмы возникновения мало изучены. Протеинурия при ожирении. Предполагают, что в основе лежит изменение клубочковой гемодинамики, связанное с повышением ренина и ангиотензина. При потере массы, при лечении ингибиторами АПФ протеинурия уменьшается или исчезает.
• Идиопатическая преходящая протеинурия – обнаруживается • • • у лиц юношеского возраста при медицинском обследовании и в дальнейшем отсутствует. Протеинурия напряжения – выявляется у 20% здоровых лиц ( в том числе спортсменов) после резкого физического напряжения с обнаружением белка в первой собранной порции мочи, имеет тубулярный характер. Связывают с перераспределением тока крови и относительной ишемией проксимальных и дистальных канальцев. Лихорадочная протеинурия – наблюдают при острых лихорадочных состояниях, особенно у детей и лиц старческого возраста, протеинурия носит преимущественно гломерулярный характер. Механизмы возникновения мало изучены. Протеинурия при ожирении. Предполагают, что в основе лежит изменение клубочковой гемодинамики, связанное с повышением ренина и ангиотензина. При потере массы, при лечении ингибиторами АПФ протеинурия уменьшается или исчезает.
 • Эмоциональная протеинурия – появляется при стрессе • Алиментарная – при употреблении большого количества мясной пищи • Центрогенная – белок в моче появляется после приступа эпилепсии или сотрясения ГМ
• Эмоциональная протеинурия – появляется при стрессе • Алиментарная – при употреблении большого количества мясной пищи • Центрогенная – белок в моче появляется после приступа эпилепсии или сотрясения ГМ
 • Высокая ( «большая» , «массивная» ) протеинурия – более 3 г/сут. Часто приводит к развитию нефротического синдрома. - Нефротический синдром Амилоидоз Системные васкулиты Хронические гломерулонефриты Острый гломерулонефрит (редко) Множественная миелома Героиновая нефропатия Сифилитическая нефропатия ВИЧ – инфекция
• Высокая ( «большая» , «массивная» ) протеинурия – более 3 г/сут. Часто приводит к развитию нефротического синдрома. - Нефротический синдром Амилоидоз Системные васкулиты Хронические гломерулонефриты Острый гломерулонефрит (редко) Множественная миелома Героиновая нефропатия Сифилитическая нефропатия ВИЧ – инфекция
 - Умеренная протеинурия Беременность Гипокалиемическая нефропатия Гипокальциемическая нефропатия ХСН Атеросклероз почечных сосудов МКБ Тубулопатии Инфекции мочевых путей Паранеопластическое поражение почек Опухоли почек Поликистоз почек Тубулоинтерстициальный нефрит Ортостатическая, маршевая, лихорадочная протеинурии Псевдопротеинурия - Экскреция радиоконтрастных веществ - Выделение больших количеств феназопиридина, толбутамида, - сульфонамидов Выделение аналогов пенициллина, цефалоспоринов
- Умеренная протеинурия Беременность Гипокалиемическая нефропатия Гипокальциемическая нефропатия ХСН Атеросклероз почечных сосудов МКБ Тубулопатии Инфекции мочевых путей Паранеопластическое поражение почек Опухоли почек Поликистоз почек Тубулоинтерстициальный нефрит Ортостатическая, маршевая, лихорадочная протеинурии Псевдопротеинурия - Экскреция радиоконтрастных веществ - Выделение больших количеств феназопиридина, толбутамида, - сульфонамидов Выделение аналогов пенициллина, цефалоспоринов
 • • Микроальбуминурия отражает поражение микрососудистого русла почек (и одновременно других сосудов – сердца и головного мозга). Маркер поражения почек - самый ранний индикатор поражения почек у больных СД I и II типа, у больных гипертонической болезнью • Маркер высокого риска сердечно-сосудистых осложнений. Предсказывает неблагоприятный • • • исход сердечно-сосудистых заболеваний (инфаркт миокарда, инсульт) особенно у больных группы высокого риска: ожирение, СД, курение до 30 мг/сутки – норма, 30 -300 мг/сутки – микроальбуминурия, свыше 300 мг/сутки – протеинурия.
• • Микроальбуминурия отражает поражение микрососудистого русла почек (и одновременно других сосудов – сердца и головного мозга). Маркер поражения почек - самый ранний индикатор поражения почек у больных СД I и II типа, у больных гипертонической болезнью • Маркер высокого риска сердечно-сосудистых осложнений. Предсказывает неблагоприятный • • • исход сердечно-сосудистых заболеваний (инфаркт миокарда, инсульт) особенно у больных группы высокого риска: ожирение, СД, курение до 30 мг/сутки – норма, 30 -300 мг/сутки – микроальбуминурия, свыше 300 мг/сутки – протеинурия.
 • Выявлена прямая связь между величиной • протеинурии и риском прогрессирования почечной недостаточности, мало зависящей от морфологии почечного процесса Появляется все больше данных в пользу того, что белки плазмы, проходящие через клубочковую мембрану при заболеваниях почек представляют собой не только достоверный маркер поражения почек, но и фактор, активно повреждающий структуры почечной ткани, усиливающий воспаление и индуцирующий фиброз прежде всего в тубулоинтерстициальной ткани
• Выявлена прямая связь между величиной • протеинурии и риском прогрессирования почечной недостаточности, мало зависящей от морфологии почечного процесса Появляется все больше данных в пользу того, что белки плазмы, проходящие через клубочковую мембрану при заболеваниях почек представляют собой не только достоверный маркер поражения почек, но и фактор, активно повреждающий структуры почечной ткани, усиливающий воспаление и индуцирующий фиброз прежде всего в тубулоинтерстициальной ткани
 Мочевой осадок • Органический: - лейкоциты (до 5 в п/зрения) - эритроциты: микрогематурия – более 35 в п/зрения - цилиндры - эпителий - бактерии • Неорганический (соли)
Мочевой осадок • Органический: - лейкоциты (до 5 в п/зрения) - эритроциты: микрогематурия – более 35 в п/зрения - цилиндры - эпителий - бактерии • Неорганический (соли)
 Эритроциты • Нечипоренко не более 1 000/мл • Амбурже не более 1 000/мин • Аддиса –Каковского не более 1 000/сут • ФКМ мочи. Морфологию эритроцитов исследуют с помощью фазово-контрастной приставки к микроскопу. Исследование считается информативным, если в моче имеется более 30 эритроцитов в поле зрения. Выявление более 80% измененных эритроцитов указывает на гломерулярный генез гематурии
Эритроциты • Нечипоренко не более 1 000/мл • Амбурже не более 1 000/мин • Аддиса –Каковского не более 1 000/сут • ФКМ мочи. Морфологию эритроцитов исследуют с помощью фазово-контрастной приставки к микроскопу. Исследование считается информативным, если в моче имеется более 30 эритроцитов в поле зрения. Выявление более 80% измененных эритроцитов указывает на гломерулярный генез гематурии
 Причины гематурии у детей (Р. Берман, В. Воган) 1. Патология клубочков - Синдром Альпорта и другие «доброкачественные» семейные гематурии - Различные варианты ГН, в том числе при системных заболеваниях - ГУС - Болезнь Гудпасчера 2. Инфекция 3. Болезни крови - коагулопатии - тромбоцитопения - тромбоз почечных вен - серповидно клеточная анемия 4. Камни и гиперкальциурия 5. Анатомические аномалии - Врожденные аномалии - Поликистоз почек - Сосудистые аномалии - опухоли 6. Физическая нагрузка 7. Лекарственные препараты
Причины гематурии у детей (Р. Берман, В. Воган) 1. Патология клубочков - Синдром Альпорта и другие «доброкачественные» семейные гематурии - Различные варианты ГН, в том числе при системных заболеваниях - ГУС - Болезнь Гудпасчера 2. Инфекция 3. Болезни крови - коагулопатии - тромбоцитопения - тромбоз почечных вен - серповидно клеточная анемия 4. Камни и гиперкальциурия 5. Анатомические аномалии - Врожденные аномалии - Поликистоз почек - Сосудистые аномалии - опухоли 6. Физическая нагрузка 7. Лекарственные препараты
 Гематурия (Ю. Наточин, Н. Мухин) • Антикоагулянтная терапия • Злокачественная гипертензия • Гиперплазия простаты • Карцинома простаты • Простатит • Туберкулез почки • Геморрагический цистит • Шистосоматоз мочевого пузыря • Уретрит • Туберкулез почки
Гематурия (Ю. Наточин, Н. Мухин) • Антикоагулянтная терапия • Злокачественная гипертензия • Гиперплазия простаты • Карцинома простаты • Простатит • Туберкулез почки • Геморрагический цистит • Шистосоматоз мочевого пузыря • Уретрит • Туберкулез почки
 Лейкоциты • • Нечипоренко не более 2000 -4000/мл Амбурже не более 2000/мин Аддиса-Каковского не более 2 млн. /сут Преднизолоновый тест. Собирается контрольная часовая проба мочи. Затем вводится внутривенно преднизолон из расчета 1 мг/кг массы ребенка в 10 мл физиологического раствора, взрослым 30 мг и снова собираются отдельно 3 порции мочи каждый час, дополнительно собирается еще одна порция на следующий день. Во всех порциях определяют количество лейкоцитов по методу Нечипоренко. Для обеспечения адекватного диуреза больному дают водную нагрузку 10 -15 мл/кг массы перед началом сбора и в дальнейшем. Тест считается положительным если хотя в одной из 4 порций количество лейкоцитов возрастает в 2 раза по сравнению с исходным.
Лейкоциты • • Нечипоренко не более 2000 -4000/мл Амбурже не более 2000/мин Аддиса-Каковского не более 2 млн. /сут Преднизолоновый тест. Собирается контрольная часовая проба мочи. Затем вводится внутривенно преднизолон из расчета 1 мг/кг массы ребенка в 10 мл физиологического раствора, взрослым 30 мг и снова собираются отдельно 3 порции мочи каждый час, дополнительно собирается еще одна порция на следующий день. Во всех порциях определяют количество лейкоцитов по методу Нечипоренко. Для обеспечения адекватного диуреза больному дают водную нагрузку 10 -15 мл/кг массы перед началом сбора и в дальнейшем. Тест считается положительным если хотя в одной из 4 порций количество лейкоцитов возрастает в 2 раза по сравнению с исходным.
 Цилиндры • Белковая основа цилиндров белок Тамма-Хорсфолла, • • • цилиндрообразование происходит в дистальном отделе нефрона Гиалиновые цилиндры состоят почти исключительно из белка Т-Х. Могут содержаться в моче здоровых лиц, особенно в утренней концентрированной порции, после физической нагрузки, дегидратации, при лихорадке. НОРМА ДО 20 000 В СУТКИ. Восковидные цилиндры, условие образования – длительное пребывание их (стаз) в канальцах, предполагают, что состоят преимущественно из белков плазменного происхождения. Встречаются при органических поражениях почек. Зернистые цилиндры содержат большое количество гранулярных включений, являются признаком органического поражения почек.
Цилиндры • Белковая основа цилиндров белок Тамма-Хорсфолла, • • • цилиндрообразование происходит в дистальном отделе нефрона Гиалиновые цилиндры состоят почти исключительно из белка Т-Х. Могут содержаться в моче здоровых лиц, особенно в утренней концентрированной порции, после физической нагрузки, дегидратации, при лихорадке. НОРМА ДО 20 000 В СУТКИ. Восковидные цилиндры, условие образования – длительное пребывание их (стаз) в канальцах, предполагают, что состоят преимущественно из белков плазменного происхождения. Встречаются при органических поражениях почек. Зернистые цилиндры содержат большое количество гранулярных включений, являются признаком органического поражения почек.
 • Клеточные цилиндры возникают вследствие • • экссудативных, деструктивных процессов в нефроне, всегда указывая на почечное происхождение составляющих их клеток: Эритроцитарные цилиндры выявляются преимущественно при гематуриях, связанных с гломерулярным поражением, могут быть при ИН, тубулярном некрозе, инфаркте почки Лейкоцитарные цилиндры характерны для пиелонефрита, редко могут быть при ГН Эпителиальные цилиндры свидетельствуют о десквамации почечного канальцевого эпителия, выявляются при остром канальцевом некрозе, вместе с лейкоцитарными при ПН Жировые цилиндры выявляются при выраженной протеинурии – нефротическом синдроме различной этиологии
• Клеточные цилиндры возникают вследствие • • экссудативных, деструктивных процессов в нефроне, всегда указывая на почечное происхождение составляющих их клеток: Эритроцитарные цилиндры выявляются преимущественно при гематуриях, связанных с гломерулярным поражением, могут быть при ИН, тубулярном некрозе, инфаркте почки Лейкоцитарные цилиндры характерны для пиелонефрита, редко могут быть при ГН Эпителиальные цилиндры свидетельствуют о десквамации почечного канальцевого эпителия, выявляются при остром канальцевом некрозе, вместе с лейкоцитарными при ПН Жировые цилиндры выявляются при выраженной протеинурии – нефротическом синдроме различной этиологии
 • Цилиндрурия в раннем детстве не имеет такого значения, как у ребенка старшего возраста и у взрослого • В раннем возрасте цилиндрурия, как правило, не связана с органическим поражением МВС, не имеет диагностического значения, появляется при гепатитах, энтероколитах, сепсисе, токсикозах, гриппе и т. д. (единичные цилиндры)
• Цилиндрурия в раннем детстве не имеет такого значения, как у ребенка старшего возраста и у взрослого • В раннем возрасте цилиндрурия, как правило, не связана с органическим поражением МВС, не имеет диагностического значения, появляется при гепатитах, энтероколитах, сепсисе, токсикозах, гриппе и т. д. (единичные цилиндры)
 Суточная экскреция солей • Мочевая кислота 0, 09 -0, 12 ммоль/кг массы - Новорожденный 0, 24 ммоль/сут - 1 год 0, 71 -1, 27 - 5 л 0, 59 -2, 0 - 7 -8 л 3, 11 -3, 89 - 9 -10 л 3, 38 -4, 29 - 11 -12 л 4, 03 -5, 11 - 13 -14 л 3, 76 -6, 02 • Оксалаты 5 ммоль/кг массы - 3 -5 л 88, 8 ммоль/сут - 6 -7 л 115 - 8 -14 л 134, 5 - Взр. 158 -356, 8 • Фосфаты 1 -2 года – 0, 2 г -0, 5 г - 3 -10 лет – 1, 5 -3 г - 11 -14 лет – 3 г • Кальций 0, 1 ммоль/кг массы
Суточная экскреция солей • Мочевая кислота 0, 09 -0, 12 ммоль/кг массы - Новорожденный 0, 24 ммоль/сут - 1 год 0, 71 -1, 27 - 5 л 0, 59 -2, 0 - 7 -8 л 3, 11 -3, 89 - 9 -10 л 3, 38 -4, 29 - 11 -12 л 4, 03 -5, 11 - 13 -14 л 3, 76 -6, 02 • Оксалаты 5 ммоль/кг массы - 3 -5 л 88, 8 ммоль/сут - 6 -7 л 115 - 8 -14 л 134, 5 - Взр. 158 -356, 8 • Фосфаты 1 -2 года – 0, 2 г -0, 5 г - 3 -10 лет – 1, 5 -3 г - 11 -14 лет – 3 г • Кальций 0, 1 ммоль/кг массы
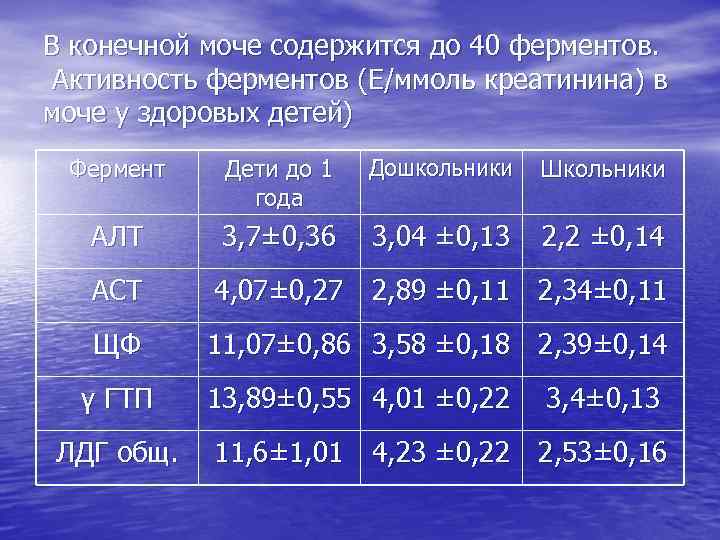 В конечной моче содержится до 40 ферментов. Активность ферментов (Е/ммоль креатинина) в моче у здоровых детей) Фермент Дети до 1 года Дошкольники Школьники АЛТ 3, 7± 0, 36 3, 04 ± 0, 13 2, 2 ± 0, 14 АСТ 4, 07± 0, 27 2, 89 ± 0, 11 2, 34± 0, 11 ЩФ 11, 07± 0, 86 3, 58 ± 0, 18 2, 39± 0, 14 γ ГТП ЛДГ общ. 13, 89± 0, 55 4, 01 ± 0, 22 3, 4± 0, 13 11, 6± 1, 01 4, 23 ± 0, 22 2, 53± 0, 16
В конечной моче содержится до 40 ферментов. Активность ферментов (Е/ммоль креатинина) в моче у здоровых детей) Фермент Дети до 1 года Дошкольники Школьники АЛТ 3, 7± 0, 36 3, 04 ± 0, 13 2, 2 ± 0, 14 АСТ 4, 07± 0, 27 2, 89 ± 0, 11 2, 34± 0, 11 ЩФ 11, 07± 0, 86 3, 58 ± 0, 18 2, 39± 0, 14 γ ГТП ЛДГ общ. 13, 89± 0, 55 4, 01 ± 0, 22 3, 4± 0, 13 11, 6± 1, 01 4, 23 ± 0, 22 2, 53± 0, 16
 Оценка функционального состояния почек Показателями первостепенной значимости являются концентрация креатинина в сыворотке крови и относительная плотность мочи в общем анализе или пробе Зимницкого
Оценка функционального состояния почек Показателями первостепенной значимости являются концентрация креатинина в сыворотке крови и относительная плотность мочи в общем анализе или пробе Зимницкого
 Креатинин • Эндогенный креатинин постоянно образуется в • • • организме при катаболизме мышечного креатина и креатинфосфата, выделяется преимущественно клубочками, однако частично секретируется в проксимальных канальцах. Доля канальцевой секреции увеличивается при развитии почечной недостаточности, в связи с чем при ХПН возникает определенная диспропорция между клиренсом креатинина и истинной величиной СКФ. Некреатининовые хромогены – завышение истинной концентрации креатинина на 20 -25%. Мужчины 53 -106 мкмоль/л Женщины 44 -97 мкмоль/л
Креатинин • Эндогенный креатинин постоянно образуется в • • • организме при катаболизме мышечного креатина и креатинфосфата, выделяется преимущественно клубочками, однако частично секретируется в проксимальных канальцах. Доля канальцевой секреции увеличивается при развитии почечной недостаточности, в связи с чем при ХПН возникает определенная диспропорция между клиренсом креатинина и истинной величиной СКФ. Некреатининовые хромогены – завышение истинной концентрации креатинина на 20 -25%. Мужчины 53 -106 мкмоль/л Женщины 44 -97 мкмоль/л
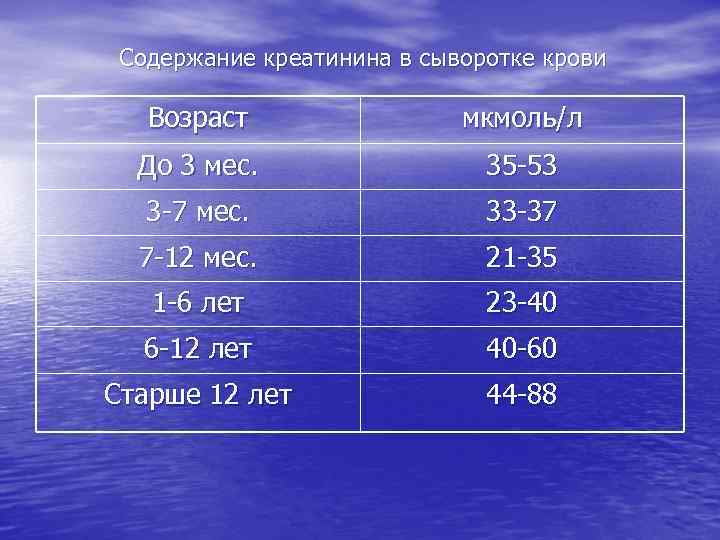 Содержание креатинина в сыворотке крови Возраст мкмоль/л До 3 мес. 35 -53 3 -7 мес. 33 -37 7 -12 мес. 21 -35 1 -6 лет 23 -40 6 -12 лет 40 -60 Старше 12 лет 44 -88
Содержание креатинина в сыворотке крови Возраст мкмоль/л До 3 мес. 35 -53 3 -7 мес. 33 -37 7 -12 мес. 21 -35 1 -6 лет 23 -40 6 -12 лет 40 -60 Старше 12 лет 44 -88
 Повышение концентрации креатинина крови • ОПН • ХПН • Тяжелая печеночная недостаточность, гепато • • - ренальный синдром Поражения мышц (механические, операционные), СДР Острый панкреатит Псевдогиперкреатинемия (наличие веществ, влияющих на анализ: флуцитозин, цефокситин) Экстраренальные причины: Продукционная (длительные лихорадочные состояния, интоксикации, голодание, злокачественные опухоли, лейкозы) Хлоропривная (при упорной рвоте, поносе)
Повышение концентрации креатинина крови • ОПН • ХПН • Тяжелая печеночная недостаточность, гепато • • - ренальный синдром Поражения мышц (механические, операционные), СДР Острый панкреатит Псевдогиперкреатинемия (наличие веществ, влияющих на анализ: флуцитозин, цефокситин) Экстраренальные причины: Продукционная (длительные лихорадочные состояния, интоксикации, голодание, злокачественные опухоли, лейкозы) Хлоропривная (при упорной рвоте, поносе)
 Определение клубочковой фильтрации • Клиренс (очищение, депурация) характеризует объем • • плазмы, целиком очищаемый почками от того или иного вещества за 1 минуту; В клинике для характеристики СКФ используется метод определения клиренса эндогенного креатинина; Величина СКФ в физиологических условиях может меняться в зависимости от психического и физического состояния обследуемого, водной нагрузки, времени суток: наименьшие значения СКФ отмечают ранним утром и ночью, наивысшие днем; Беременность, высокобелковая диета повышают СКФ; Диета с низким содержанием натрия, дегидратация, интенсивный физический труд, отрицательные эмоции способствуют угнетению фильтрационной функции;
Определение клубочковой фильтрации • Клиренс (очищение, депурация) характеризует объем • • плазмы, целиком очищаемый почками от того или иного вещества за 1 минуту; В клинике для характеристики СКФ используется метод определения клиренса эндогенного креатинина; Величина СКФ в физиологических условиях может меняться в зависимости от психического и физического состояния обследуемого, водной нагрузки, времени суток: наименьшие значения СКФ отмечают ранним утром и ночью, наивысшие днем; Беременность, высокобелковая диета повышают СКФ; Диета с низким содержанием натрия, дегидратация, интенсивный физический труд, отрицательные эмоции способствуют угнетению фильтрационной функции;
 Снижение СКФ в патологических условиях может быть вследствие: • Гемодинамических нарушений (гиповолемия, шок, • - сердечная недостаточность, дегидратация); Органических изменениях в почках. Патофизиологической основой снижения фильтрационной функции является: Снижение коэффициента ультрафильтрации Уменьшение фильтрующей поверхности клубочка Снижение почечного кровотока Обструкция канальцев Трансканальцевая «утечка» фильтрата через поврежденный эпителий канальцев Снижение массы действующих нефронов
Снижение СКФ в патологических условиях может быть вследствие: • Гемодинамических нарушений (гиповолемия, шок, • - сердечная недостаточность, дегидратация); Органических изменениях в почках. Патофизиологической основой снижения фильтрационной функции является: Снижение коэффициента ультрафильтрации Уменьшение фильтрующей поверхности клубочка Снижение почечного кровотока Обструкция канальцев Трансканальцевая «утечка» фильтрата через поврежденный эпителий канальцев Снижение массы действующих нефронов
 • До 30 - 40 лет СКФ сохраняется на • • максимальном уровне – 110 -130 мл/мин. с коррекцией на стандартную поверхность тела (1, 73 м 2); После 40 лет величина СКФ снижается примерно на 1% в год или 6, 5 мл/мин за десятилетие, составляя к 60 годам – 50%, к 80 годам – 30% от исходного уровня Внимание! - уровень креатинина 60 мл/мин
• До 30 - 40 лет СКФ сохраняется на • • максимальном уровне – 110 -130 мл/мин. с коррекцией на стандартную поверхность тела (1, 73 м 2); После 40 лет величина СКФ снижается примерно на 1% в год или 6, 5 мл/мин за десятилетие, составляя к 60 годам – 50%, к 80 годам – 30% от исходного уровня Внимание! - уровень креатинина 60 мл/мин
 Расчетные методы определения СКФ • Формула D. Cockroft – M. Yault (Кокрофта- Гаулта), 1976: СКФ=(140 -возраст в годах)хмасса в кг/72 х. Ркр. (мг%) Для женщин: СКФ=0, 85 х(140 -возраст в годах)хмасса в кг/72 х. Ркр. (мг%) • Формула Шварца для детей: СКФ=0, 55 хрост(см)/Ркр. (мг/дл)х100% • 2006, США, национальная образовательная программа по заболеваниям почек MDRD-формула СКФ (мл/мин/1, 73 м 2)= (186 х. Ркр. мг/дл) -1, 154 х(возраст) -0, 203
Расчетные методы определения СКФ • Формула D. Cockroft – M. Yault (Кокрофта- Гаулта), 1976: СКФ=(140 -возраст в годах)хмасса в кг/72 х. Ркр. (мг%) Для женщин: СКФ=0, 85 х(140 -возраст в годах)хмасса в кг/72 х. Ркр. (мг%) • Формула Шварца для детей: СКФ=0, 55 хрост(см)/Ркр. (мг/дл)х100% • 2006, США, национальная образовательная программа по заболеваниям почек MDRD-формула СКФ (мл/мин/1, 73 м 2)= (186 х. Ркр. мг/дл) -1, 154 х(возраст) -0, 203
 • Истинная гиперфильтрация – патологическое • состояние, проявляющееся усилением фильтрации в каждом отдельном нефроне вследствие повышения давления внутри капиляров клубочков. Это патологическое состояние– один из главных механизмов склерозирования и прогрессирующего снижения функций почек. Степень резервных возможностей почек дополнительно повышать СКФ в ответ на специальные стимулы называется функциональным почечным резервом. В клинике его определяют с помощью стандартной пробы Реберга в условиях белковой (чаще мясной) нагрузки. Почечный резерв считается сохранным, если прирост СКФ составляет 5% и более от исходного уровня.
• Истинная гиперфильтрация – патологическое • состояние, проявляющееся усилением фильтрации в каждом отдельном нефроне вследствие повышения давления внутри капиляров клубочков. Это патологическое состояние– один из главных механизмов склерозирования и прогрессирующего снижения функций почек. Степень резервных возможностей почек дополнительно повышать СКФ в ответ на специальные стимулы называется функциональным почечным резервом. В клинике его определяют с помощью стандартной пробы Реберга в условиях белковой (чаще мясной) нагрузки. Почечный резерв считается сохранным, если прирост СКФ составляет 5% и более от исходного уровня.
 • В клинической практике для оценки • • осморегулирующей функции почек используют определение относительной плотности мочи и осмоляльности крови и мочи. Основным фактором, определяющим осмоляльность плазмы является концентрация натрия в плазме, в меньшей степени осмоляльность определяется глюкозой и мочевиной. У здоровых людей осмоляльность крови составляет 275 -295 мосмоль/кг воды, новорожденные – 266, старше 60 лет – 280 -301 мосмоль/кг воды Осмоляльность мочи обусловлена катионами натрия, калия и аммония с их анионами и в значительной степени мочевиной. У здоровых людей при суточном диурезе 1, 5 л осмоляльность суточной мочи составляет 600 -800 мосмоль/кг (у детей 300 -800 мосмоль/кг), но в отдельных порциях может колебаться от 40 до 1200 мосмоль/кг, что зависит от гидратации организма.
• В клинической практике для оценки • • осморегулирующей функции почек используют определение относительной плотности мочи и осмоляльности крови и мочи. Основным фактором, определяющим осмоляльность плазмы является концентрация натрия в плазме, в меньшей степени осмоляльность определяется глюкозой и мочевиной. У здоровых людей осмоляльность крови составляет 275 -295 мосмоль/кг воды, новорожденные – 266, старше 60 лет – 280 -301 мосмоль/кг воды Осмоляльность мочи обусловлена катионами натрия, калия и аммония с их анионами и в значительной степени мочевиной. У здоровых людей при суточном диурезе 1, 5 л осмоляльность суточной мочи составляет 600 -800 мосмоль/кг (у детей 300 -800 мосмоль/кг), но в отдельных порциях может колебаться от 40 до 1200 мосмоль/кг, что зависит от гидратации организма.
 • Существует четкая зависимость между относительной плотностью мочи и ее осмоляльностью: Относительная плотность Осмоляльность 1007 400 1015 600 1020 800 1025 1080 1030 1200 1035 1400
• Существует четкая зависимость между относительной плотностью мочи и ее осмоляльностью: Относительная плотность Осмоляльность 1007 400 1015 600 1020 800 1025 1080 1030 1200 1035 1400
 Функциональные нагрузочные пробы в исследовании осморегулирующей функции • Применяют для оценки функциональных возможностей почек, возможностей адаптации к повышенной нагрузке, выявления начальных стадий функциональной недостаточности • Пробы на концентрирование - Проба с сухоядением (Фольгарда, ее модификации). В норме после 18 часов водной депривации уд. вес должен быть выше 1026, осмоляльность мочи выше 900 мосмоль/л воды, при 12 часовой депривации соответственно – 1024 и 660 мосмоль/л воды. - Проба с питрессином, фуросемидом и т. д.
Функциональные нагрузочные пробы в исследовании осморегулирующей функции • Применяют для оценки функциональных возможностей почек, возможностей адаптации к повышенной нагрузке, выявления начальных стадий функциональной недостаточности • Пробы на концентрирование - Проба с сухоядением (Фольгарда, ее модификации). В норме после 18 часов водной депривации уд. вес должен быть выше 1026, осмоляльность мочи выше 900 мосмоль/л воды, при 12 часовой депривации соответственно – 1024 и 660 мосмоль/л воды. - Проба с питрессином, фуросемидом и т. д.
 • Почечный генез: - Снижение КФ с соответствующим изменением загрузки нефронов осмотически активными веществами. - Нарушение работы противоточной системы (интенсивность кровотока в мозговом слое и выраженность органических изменений почечного интерстиция) • Внепочечные причины, влияющие на процессы концентрирования мочи: - Концентрация циркулирующего в крови АДГ - Чувствительность почечных канальцев к АДГ - Декомпенсированный СД, использование осмотических диуретиков
• Почечный генез: - Снижение КФ с соответствующим изменением загрузки нефронов осмотически активными веществами. - Нарушение работы противоточной системы (интенсивность кровотока в мозговом слое и выраженность органических изменений почечного интерстиция) • Внепочечные причины, влияющие на процессы концентрирования мочи: - Концентрация циркулирующего в крови АДГ - Чувствительность почечных канальцев к АДГ - Декомпенсированный СД, использование осмотических диуретиков
 Пробы на разведение • Оценку способности почек к максимальному • • разведению мочи проводят в условиях водной нагрузки – однократной или длительной В норме в течение 4 часов после нагрузки выделяется не менее 75 -80% выпитой жидкости, уд. вес снижается до 1001 -1002, осмоляльность мочи снижается до 100 и ниже мосмоль/л. Как нарушение функции разведения рассматривают неспособность почек снижать осмотическую концентрацию мочи ниже 80 мосмоль/л, а плотность мочи - менее 1004. На результаты пробы оказывают влияние: психическое состояние больного, предшествующая кровопотеря, потери через ЖКТ, переход от длительной гипокинезии к обычному режиму, прием ряда лекарственных веществ; экстраренальные причины: гипотиреоз, гипокортицизм, цирроз печени, ожирение, мальабсорбция, синдромы с избыточной секрецией АДГ, застойная сердечная недостаточность.
Пробы на разведение • Оценку способности почек к максимальному • • разведению мочи проводят в условиях водной нагрузки – однократной или длительной В норме в течение 4 часов после нагрузки выделяется не менее 75 -80% выпитой жидкости, уд. вес снижается до 1001 -1002, осмоляльность мочи снижается до 100 и ниже мосмоль/л. Как нарушение функции разведения рассматривают неспособность почек снижать осмотическую концентрацию мочи ниже 80 мосмоль/л, а плотность мочи - менее 1004. На результаты пробы оказывают влияние: психическое состояние больного, предшествующая кровопотеря, потери через ЖКТ, переход от длительной гипокинезии к обычному режиму, прием ряда лекарственных веществ; экстраренальные причины: гипотиреоз, гипокортицизм, цирроз печени, ожирение, мальабсорбция, синдромы с избыточной секрецией АДГ, застойная сердечная недостаточность.
 • В нефрологической практике нарушение • • • способности почек максимально разводить мочу наблюдается при: Снижение величины клубочковой фильтрации Увеличение проксимальной реабсорбции соли и воды Снижение поступления жидкости в разводящий сегмент нефрона Уменьшение кровотока в мозговом слое почек Резко нарушается функция осмотического разведения у больных после трансплантации почки
• В нефрологической практике нарушение • • • способности почек максимально разводить мочу наблюдается при: Снижение величины клубочковой фильтрации Увеличение проксимальной реабсорбции соли и воды Снижение поступления жидкости в разводящий сегмент нефрона Уменьшение кровотока в мозговом слое почек Резко нарушается функция осмотического разведения у больных после трансплантации почки
 • Изостенурия - образование и выделение мочи с • • • неизменной осмоляльностью, близкой к осмоляльности плазмы крови. В условиях дефицита или избытка жидкости в организме, пребывания в условиях высокой температуры, лихорадки осмоляльность мочи и ее удельный вес не изменяются (1010 -1012). В основе изостенурии лежат различные причины: Уменьшение числа функционирующих нефронов Склерозирование интерстиция мозгового слоя почки Увеличение расстояния между нефронами из-за уменьшения их количества Нарушение функций, биохимических и структурных характеристик интерстиция, что изменяет способность к удержанию осмотически активных веществ Тяжелые изменения структуры и функции клеток собирательных трубок
• Изостенурия - образование и выделение мочи с • • • неизменной осмоляльностью, близкой к осмоляльности плазмы крови. В условиях дефицита или избытка жидкости в организме, пребывания в условиях высокой температуры, лихорадки осмоляльность мочи и ее удельный вес не изменяются (1010 -1012). В основе изостенурии лежат различные причины: Уменьшение числа функционирующих нефронов Склерозирование интерстиция мозгового слоя почки Увеличение расстояния между нефронами из-за уменьшения их количества Нарушение функций, биохимических и структурных характеристик интерстиция, что изменяет способность к удержанию осмотически активных веществ Тяжелые изменения структуры и функции клеток собирательных трубок
 • Гипостенурия – постоянное выделение почкой мочи с осмоляльностью ниже осмоляльности плазмы крови, уд. вес менее 1010 • 1% глюкозы в моче увеличивает плотность мочи • • на 0, 004; 3 г/л белка увеличивают плотность на 0, 001; Для характеристики достаточной концентрационной функции можно использовать следующее правило: 2 первые цифры диуреза+2 последние цифры плотности в сумме составляют 30 (диурез 1500, уд. вес 1015).
• Гипостенурия – постоянное выделение почкой мочи с осмоляльностью ниже осмоляльности плазмы крови, уд. вес менее 1010 • 1% глюкозы в моче увеличивает плотность мочи • • на 0, 004; 3 г/л белка увеличивают плотность на 0, 001; Для характеристики достаточной концентрационной функции можно использовать следующее правило: 2 первые цифры диуреза+2 последние цифры плотности в сумме составляют 30 (диурез 1500, уд. вес 1015).
 Исследование функции почек по регуляции кислотно-основного состояния • Исследование ph мочи • Секреция аммиака • Титруемая кислотность мочи • Экскреция бикарбонатов – в нормальных условиях невелика и составляет 1 -2 ммоль/сут (99, 9% бикарбонатов первичной мочи реабсорбируется в канальцах почек. )
Исследование функции почек по регуляции кислотно-основного состояния • Исследование ph мочи • Секреция аммиака • Титруемая кислотность мочи • Экскреция бикарбонатов – в нормальных условиях невелика и составляет 1 -2 ммоль/сут (99, 9% бикарбонатов первичной мочи реабсорбируется в канальцах почек. )
 Определение PH имеет клиническое значение, хотя не отражает способность почек к ацидо- и аммониогенезу. Обычно показатели PH отражают соответствующие изменения КОС организма, но при некоторых состояниях такого параллелизма не отмечается. Реакция мочи в норме слабокислая или нейтральная – 5, 5– 6, 0– 6, 4. В зависимости от характера питания и других факторов может колебаться от 4, 5 до 8, 0: преимущественно животная пища определяет кислую реакцию мочи, растительная – щелочную. • Стойко низкие значения р. Н наблюдаются при ацидотическом сдвиге в обмене веществ (рахит в период разгара, лихорадка, сахарный диабет, сердечная, дыхательная, почечная недостаточность), при употреблении некоторых лекарств(аскорбиновая кислота, хлорид кальция и. т. д. ) • Нейтральная и щелочная реакция может быть при рвоте, схождении отеков, при отравлениях солями тяжелых металлов, сульфаниламидами; щелочная - при инфекции мочевой системы, вызванной Proteus (разложение этими бактериями мочевины с образованием аммиака); Постоянно щелочная реакция мочи требует исключения тубулярных нарушений (почечный тубулярный ацидоз).
Определение PH имеет клиническое значение, хотя не отражает способность почек к ацидо- и аммониогенезу. Обычно показатели PH отражают соответствующие изменения КОС организма, но при некоторых состояниях такого параллелизма не отмечается. Реакция мочи в норме слабокислая или нейтральная – 5, 5– 6, 0– 6, 4. В зависимости от характера питания и других факторов может колебаться от 4, 5 до 8, 0: преимущественно животная пища определяет кислую реакцию мочи, растительная – щелочную. • Стойко низкие значения р. Н наблюдаются при ацидотическом сдвиге в обмене веществ (рахит в период разгара, лихорадка, сахарный диабет, сердечная, дыхательная, почечная недостаточность), при употреблении некоторых лекарств(аскорбиновая кислота, хлорид кальция и. т. д. ) • Нейтральная и щелочная реакция может быть при рвоте, схождении отеков, при отравлениях солями тяжелых металлов, сульфаниламидами; щелочная - при инфекции мочевой системы, вызванной Proteus (разложение этими бактериями мочевины с образованием аммиака); Постоянно щелочная реакция мочи требует исключения тубулярных нарушений (почечный тубулярный ацидоз).
 • Титруемая кислотность мочи – определяется • количеством водородных ионов, связанных с анионами слабых кислот и измеряется объемом щелочи, необходимым для повышения ph мочи до уровня ph крови. Норма 10 -30 ммоль/сут (7 -21 мкмоль/мин). Секреция аммиака (продуцируется клетками дистального отдела нефрона) у здорового человека составляет 30 -60 ммоль/сут (21 -35 мкмоль/мин. ). Для характеристики аммониогенеза вычисляют аммонийный коэффициент – отношение секреции аммиака к общей секреции водородных ионов (норма 0, 645)
• Титруемая кислотность мочи – определяется • количеством водородных ионов, связанных с анионами слабых кислот и измеряется объемом щелочи, необходимым для повышения ph мочи до уровня ph крови. Норма 10 -30 ммоль/сут (7 -21 мкмоль/мин). Секреция аммиака (продуцируется клетками дистального отдела нефрона) у здорового человека составляет 30 -60 ммоль/сут (21 -35 мкмоль/мин. ). Для характеристики аммониогенеза вычисляют аммонийный коэффициент – отношение секреции аммиака к общей секреции водородных ионов (норма 0, 645)
 Функциональные нагрузочные пробы для оценки кислотовыделительной функции • Пробы с нагрузкой хлоридом аммония - однократная нагрузка (проба Вронга и Девиса) - длительная нагрузка (проба Элкинтона) • Оценивают пробы по степени снижения ph мочи, экскреции титруемых кислот и аммония • Способность адекватно снижать рh нарушена при почечном канальцевом ацидозе, гипокалиемии, гиперкальциурии, может долго сохраняться ненарушенной при ХПН • Экскреция титруемых кислот снижена при почечном канальцевом ацидозе, гипокалиемии, гиперкальциурии, ХПН. • Экскреция аммония снижена при гиперкальциурии, ХПН
Функциональные нагрузочные пробы для оценки кислотовыделительной функции • Пробы с нагрузкой хлоридом аммония - однократная нагрузка (проба Вронга и Девиса) - длительная нагрузка (проба Элкинтона) • Оценивают пробы по степени снижения ph мочи, экскреции титруемых кислот и аммония • Способность адекватно снижать рh нарушена при почечном канальцевом ацидозе, гипокалиемии, гиперкальциурии, может долго сохраняться ненарушенной при ХПН • Экскреция титруемых кислот снижена при почечном канальцевом ацидозе, гипокалиемии, гиперкальциурии, ХПН. • Экскреция аммония снижена при гиперкальциурии, ХПН
 Исследование величины почечного кровотока • Почечный кровоток – объем крови, проходящий через почки в единицу времени (1 минута) • Величина ПК у здорового человека 1100 -1300 мл/мин. Увеличивается в дневные часы и снижается в ночные. До 40 лет сохраняется на постоянном уровне, далее снижается и к 80 годам составляет 50% нормальной величины • Неравномерность распределения в разных зонах: - Почечная кора-80% кровотока - Наружная зона мозгового вещества – 13% - Внутренняя зона мозгового вещества – 3 -5% • Непрямые методы с помощью веществ – маркеров, которые секретируются эпителием почечных канальцев (ПАГ – парааминогиппуровая кислота)
Исследование величины почечного кровотока • Почечный кровоток – объем крови, проходящий через почки в единицу времени (1 минута) • Величина ПК у здорового человека 1100 -1300 мл/мин. Увеличивается в дневные часы и снижается в ночные. До 40 лет сохраняется на постоянном уровне, далее снижается и к 80 годам составляет 50% нормальной величины • Неравномерность распределения в разных зонах: - Почечная кора-80% кровотока - Наружная зона мозгового вещества – 13% - Внутренняя зона мозгового вещества – 3 -5% • Непрямые методы с помощью веществ – маркеров, которые секретируются эпителием почечных канальцев (ПАГ – парааминогиппуровая кислота)
 • Снижение ПК в физиологических условиях: • • • вертикальное положение тела, физическое напряжение, нервное возбуждение, боль, малобелковая диета. Повышение ПК: беременность, употребление большого количества белка, лихорадка. Снижении ПК при патологии: гиповолемия; сердечная недостаточность; острые заболевания мочевой системы; электролитные нарушения – гипо. Кемии, гипо. Nа-емии, гипер. Са-емии; эндокринные заболевания (микседема, гипопитуитаризм и т. д. ) Почечные причины снижения ПК: повреждение почечных сосудов (атеросклероз, тромбоз, васкулит); склеротические изменения с потерей массы действующих нефронов; сосочковый некроз; выраженные тубуло-интерстициальные поражения;
• Снижение ПК в физиологических условиях: • • • вертикальное положение тела, физическое напряжение, нервное возбуждение, боль, малобелковая диета. Повышение ПК: беременность, употребление большого количества белка, лихорадка. Снижении ПК при патологии: гиповолемия; сердечная недостаточность; острые заболевания мочевой системы; электролитные нарушения – гипо. Кемии, гипо. Nа-емии, гипер. Са-емии; эндокринные заболевания (микседема, гипопитуитаризм и т. д. ) Почечные причины снижения ПК: повреждение почечных сосудов (атеросклероз, тромбоз, васкулит); склеротические изменения с потерей массы действующих нефронов; сосочковый некроз; выраженные тубуло-интерстициальные поражения;
 Гипонатриемия (менее 135 ммоль/л), ургентное состояние менее 115 ммоль/л • Экстраренальные потери натрия: - Через ЖКТ - Через кожу - При массивных кровотечениях • Использование диуретиков • Гипоальдостеронизм • Заболевания почек, приводящие к потере натрия: - ХПН - Неолигурическая ОПН - Период восстановления при олигурической ОПН - Сольтеряющая почка
Гипонатриемия (менее 135 ммоль/л), ургентное состояние менее 115 ммоль/л • Экстраренальные потери натрия: - Через ЖКТ - Через кожу - При массивных кровотечениях • Использование диуретиков • Гипоальдостеронизм • Заболевания почек, приводящие к потере натрия: - ХПН - Неолигурическая ОПН - Период восстановления при олигурической ОПН - Сольтеряющая почка
 • Гиповолемическая – при потере воды и натрия • • через почки, ЖКТ, кровотечениях, перераспределении крови. Изоволемическая – задержка в организме 3 -5 л воды, из которых 2/3 распределяются в клетки (нет отеков). Этот вариант имеет место при ОПН и ХПН. Гиперволемическая – снижен почечный кровоток, СКФ, увеличена проксимальная реабсорбция натрия. Развивается при тяжелых поражениях печени и застойной сердечной недостаточности. Основным признаком являются отеки. При нефротическом синдроме развивается редко (при интенсивном лечении диуретиками).
• Гиповолемическая – при потере воды и натрия • • через почки, ЖКТ, кровотечениях, перераспределении крови. Изоволемическая – задержка в организме 3 -5 л воды, из которых 2/3 распределяются в клетки (нет отеков). Этот вариант имеет место при ОПН и ХПН. Гиперволемическая – снижен почечный кровоток, СКФ, увеличена проксимальная реабсорбция натрия. Развивается при тяжелых поражениях печени и застойной сердечной недостаточности. Основным признаком являются отеки. При нефротическом синдроме развивается редко (при интенсивном лечении диуретиками).
 Гипернатриемия, ургентное состояние выше 160 ммоль/л • Основное проявление внутриклеточная дегидратация • Изоволемическая – основная причина несахарный диабет • Гиповолемическая –потеря гипотонической жидкости через почки, ЖКТ, респираторный тракт, кожу. - Длительное использование осмотических диуретиков - ОПН в фазе полиурии - ХПН в фазе полиурии - Постобструктивная нефропатия - Перитонеальный диализ
Гипернатриемия, ургентное состояние выше 160 ммоль/л • Основное проявление внутриклеточная дегидратация • Изоволемическая – основная причина несахарный диабет • Гиповолемическая –потеря гипотонической жидкости через почки, ЖКТ, респираторный тракт, кожу. - Длительное использование осмотических диуретиков - ОПН в фазе полиурии - ХПН в фазе полиурии - Постобструктивная нефропатия - Перитонеальный диализ
 • Гиперволемическая – введение гипертонических растворов, избыточная продукция минералкортикоидов, эстрогенов, синдром Кушинга, сахарный диабет. • Нефрологические причины (снижение СКФ) - Острый нефритический синдром - ОПН в фазе олигурии - ХПН в олигурической фазе - Нефротический синдром
• Гиперволемическая – введение гипертонических растворов, избыточная продукция минералкортикоидов, эстрогенов, синдром Кушинга, сахарный диабет. • Нефрологические причины (снижение СКФ) - Острый нефритический синдром - ОПН в фазе олигурии - ХПН в олигурической фазе - Нефротический синдром
 Гиперкалиемия • Ложное повышение при высоком лейкоцитозе, • тромбоцитозе, гемолизе крови Перераспределение во внеклеточное пространство: ацидоз, тяжелые травмы, химиотерапия, алкогольная интоксикация, очень тяжелая острая или длительная физическая нагрузка, лекарственные препараты (сердечные гликозиды и т. д. ) • Нефрогенные причины - Олигурическая ОПН и ХПН - Препараты, нарушающие почечную экскрецию К (верошпирон, ингибиторы АПФ, гепарин, триамтерен, амилорид) - Минералкортикоидная недостаточность (болезнь Аддисона, гипоренинемический гипоальдостеронизм )
Гиперкалиемия • Ложное повышение при высоком лейкоцитозе, • тромбоцитозе, гемолизе крови Перераспределение во внеклеточное пространство: ацидоз, тяжелые травмы, химиотерапия, алкогольная интоксикация, очень тяжелая острая или длительная физическая нагрузка, лекарственные препараты (сердечные гликозиды и т. д. ) • Нефрогенные причины - Олигурическая ОПН и ХПН - Препараты, нарушающие почечную экскрецию К (верошпирон, ингибиторы АПФ, гепарин, триамтерен, амилорид) - Минералкортикоидная недостаточность (болезнь Аддисона, гипоренинемический гипоальдостеронизм )
 Гипокалиемия • Внепочечные потери К – через ЖКТ • Почечные потери К Нормотензивные состояния - Метаболический ацидоз (почечный канальцевый ацидоз) - Метаболический алкалоз - Злоупотребление тиазидовыми и петлевыми диуретиками - Синдром Барттера (гиперплазия ЮГА – повышение продукции ренинаи и альдостерона – потеря К с мочой, гипокалиемия, метаболический алкалоз, нормальное или пониженное АД)
Гипокалиемия • Внепочечные потери К – через ЖКТ • Почечные потери К Нормотензивные состояния - Метаболический ацидоз (почечный канальцевый ацидоз) - Метаболический алкалоз - Злоупотребление тиазидовыми и петлевыми диуретиками - Синдром Барттера (гиперплазия ЮГА – повышение продукции ренинаи и альдостерона – потеря К с мочой, гипокалиемия, метаболический алкалоз, нормальное или пониженное АД)
 • Гипертензивные состояния 1. Высокий уровень альдостерона и низкий уровень ренина – первичный альдостеронизм – аденома, гиперплазия, карцинома клубочковой зоны коры надпочечников 2. Высокие уровни альдостерона и ренина – злокачественная АГ, реноваскулярная АГ, опухоль, секретирующая ренин 3. Низкий уровень альдостерона и ренина – введение минералкортикоидов 4. Нормальный уровень альдостерона и ренина синдром Кушинга
• Гипертензивные состояния 1. Высокий уровень альдостерона и низкий уровень ренина – первичный альдостеронизм – аденома, гиперплазия, карцинома клубочковой зоны коры надпочечников 2. Высокие уровни альдостерона и ренина – злокачественная АГ, реноваскулярная АГ, опухоль, секретирующая ренин 3. Низкий уровень альдостерона и ренина – введение минералкортикоидов 4. Нормальный уровень альдостерона и ренина синдром Кушинга
 исследование функционального состояния почек Креатинин Мочевина Калий Натрий Кальций Хлориды Неорганические фосфаты Осмолярность КОС Диурез Минутный диурез СКФ КР Суточная протеинурия Суточная аммониурия Суточная экскреция титруемых кислот Суточная экскреция водородных ионов
исследование функционального состояния почек Креатинин Мочевина Калий Натрий Кальций Хлориды Неорганические фосфаты Осмолярность КОС Диурез Минутный диурез СКФ КР Суточная протеинурия Суточная аммониурия Суточная экскреция титруемых кислот Суточная экскреция водородных ионов


