Вступитльная и Общий осмотр больного .ppt
- Количество слайдов: 154
 МЕТОДЫ ИССЛЕДОВАНИЯ В КЛИНИКЕ ВНУТРЕННЕЙ МЕДИЦИНЫ Лекция для студентов ІІІ курса медицинских факультетов Проф. д. м. н. Ковалева О. Н. Доц. к. м. н. Сафаргалина-Корнилова Н. А.
МЕТОДЫ ИССЛЕДОВАНИЯ В КЛИНИКЕ ВНУТРЕННЕЙ МЕДИЦИНЫ Лекция для студентов ІІІ курса медицинских факультетов Проф. д. м. н. Ковалева О. Н. Доц. к. м. н. Сафаргалина-Корнилова Н. А.
 БОЛЬНОЙ ……? …… . . . . ? . . . . ВРАЧ
БОЛЬНОЙ ……? …… . . . . ? . . . . ВРАЧ
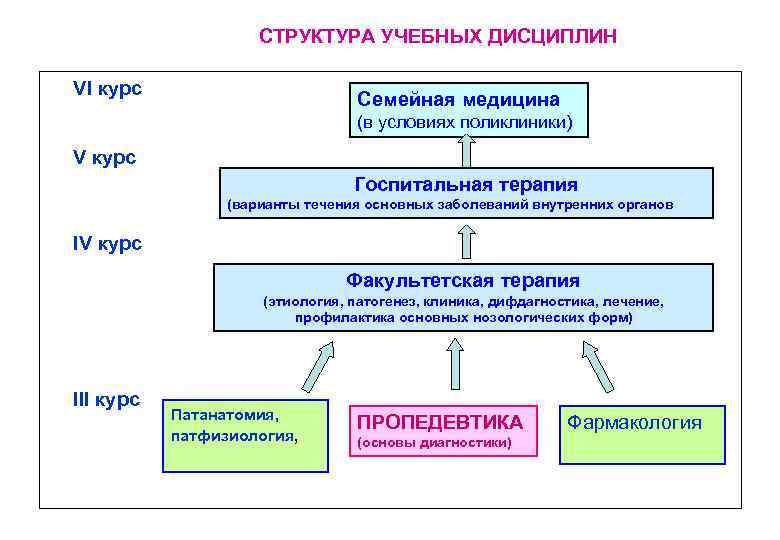 СТРУКТУРА УЧЕБНЫХ ДИСЦИПЛИН VI курс Семейная медицина (в условиях поликлиники) V курс Госпитальная терапия (варианты течения основных заболеваний внутренних органов IV курс Факультетская терапия (этиология, патогенез, клиника, дифдагностика, лечение, профилактика основных нозологических форм) III курс Патанатомия, патфизиология, ПРОПЕДЕВТИКА (основы диагностики) Фармакология
СТРУКТУРА УЧЕБНЫХ ДИСЦИПЛИН VI курс Семейная медицина (в условиях поликлиники) V курс Госпитальная терапия (варианты течения основных заболеваний внутренних органов IV курс Факультетская терапия (этиология, патогенез, клиника, дифдагностика, лечение, профилактика основных нозологических форм) III курс Патанатомия, патфизиология, ПРОПЕДЕВТИКА (основы диагностики) Фармакология
 Пропедевтика (основы диагностики) Термин «пропедевтика» происходит от греч. рropaideyo, что означает «обучаю предварительно» . Наука о методах обследования больного и методике постановки диагноза
Пропедевтика (основы диагностики) Термин «пропедевтика» происходит от греч. рropaideyo, что означает «обучаю предварительно» . Наука о методах обследования больного и методике постановки диагноза
 Цель дисциплины 1. Дать основы диагностики и оценки основных проявлений заболеваний внутренних органов. 2. Сформировать у студента профессиональные навыки обследования больного. 3. Основы клинического мышления, медицинской этики и деонтологии. Пропедевтика внутренних болезней является неотъемлемой фундаментальной частью клинической подготовки молодого специалиста, без освоения которых трудно рассчитывать на достаточно качественную подготовку врача любой специальности на старших курсах.
Цель дисциплины 1. Дать основы диагностики и оценки основных проявлений заболеваний внутренних органов. 2. Сформировать у студента профессиональные навыки обследования больного. 3. Основы клинического мышления, медицинской этики и деонтологии. Пропедевтика внутренних болезней является неотъемлемой фундаментальной частью клинической подготовки молодого специалиста, без освоения которых трудно рассчитывать на достаточно качественную подготовку врача любой специальности на старших курсах.
 Задачи дисциплины ЗНАТЬ И УМЕТЬ: 1. 2. 3. 4. 5. 6. 7. 8. Провести расспрос и физическое обследование больного; Оценить полученные симптомы; объяснить причины и механизм их возникновения; Составить план дополнительного лабораторного и инструментального исследования больного; Оценить результаты лабораторных и инструментальных методов исследования; Диагностировать основные клинические синдромы и обосновать клинический диагноз; Уметь изложить результаты обследования больного в виде истории болезни с обоснованием клинического диагноза; Оказать неотложную помощь при наиболее распространенны патологических состояниях; Провести реанимационные мероприятия в случае возникновения клинической смерти.
Задачи дисциплины ЗНАТЬ И УМЕТЬ: 1. 2. 3. 4. 5. 6. 7. 8. Провести расспрос и физическое обследование больного; Оценить полученные симптомы; объяснить причины и механизм их возникновения; Составить план дополнительного лабораторного и инструментального исследования больного; Оценить результаты лабораторных и инструментальных методов исследования; Диагностировать основные клинические синдромы и обосновать клинический диагноз; Уметь изложить результаты обследования больного в виде истории болезни с обоснованием клинического диагноза; Оказать неотложную помощь при наиболее распространенны патологических состояниях; Провести реанимационные мероприятия в случае возникновения клинической смерти.
 ОСНОВНЫЕ РАЗДЕЛЫ ДИСЦИПЛИНЫ ОСНОВНЫЕ РАЗДЕЛЫ ПВМ МЕТОДЫ ИССЛЕДОВАНИЯ СЕМИОТИКА (симптомы и синдромы) заболеваний внутренних органов; ЧАСТНАЯ ПАТОЛОГИЯ основных заболеваниях внутренних органов
ОСНОВНЫЕ РАЗДЕЛЫ ДИСЦИПЛИНЫ ОСНОВНЫЕ РАЗДЕЛЫ ПВМ МЕТОДЫ ИССЛЕДОВАНИЯ СЕМИОТИКА (симптомы и синдромы) заболеваний внутренних органов; ЧАСТНАЯ ПАТОЛОГИЯ основных заболеваниях внутренних органов
 ПВМ как базисная наука • • Анатомия Физиология Биология Физика Химия Патанатомия Патфизиология ПВМ • • • Терапия Хирургия Педиатрия Акушерство Травматология Неврология Психиатрия Дерматология Фтизиатрия и др.
ПВМ как базисная наука • • Анатомия Физиология Биология Физика Химия Патанатомия Патфизиология ПВМ • • • Терапия Хирургия Педиатрия Акушерство Травматология Неврология Психиатрия Дерматология Фтизиатрия и др.
 Понятие «болезнь» достаточно многогранно. БОЛЕЗНЬ - ответная реакция на воздействие факторов внешней среды, специфические инфекционные агенты, врожденные нарушения или на комбинацию этих факторов. Выдающийся отечественный клиницист Е. М. Тареев писал: «БОЛЕЗНЬ – это реакция организма на изменяющиеся условия среды, нарушение конкретных форм приспособляемости организма. Именно взаимодействие среды и организма с его меняющейся реактивностью и должна всегда учитываться при суждении о причине, происхождении любой болезни»
Понятие «болезнь» достаточно многогранно. БОЛЕЗНЬ - ответная реакция на воздействие факторов внешней среды, специфические инфекционные агенты, врожденные нарушения или на комбинацию этих факторов. Выдающийся отечественный клиницист Е. М. Тареев писал: «БОЛЕЗНЬ – это реакция организма на изменяющиеся условия среды, нарушение конкретных форм приспособляемости организма. Именно взаимодействие среды и организма с его меняющейся реактивностью и должна всегда учитываться при суждении о причине, происхождении любой болезни»
 Диагностика и ее методы ДИАГНОСТИКА - процесс выявления с помощью методов исследования симптомов заболевания и обоснование диагноза с целью лечения и его профилактики. МЕТОДЫ ДИАГНОСТИКИ Метод аналогии (для постановки предварительного диагноза) Метод индуктивный (гипотеза и проверка фактов) Метод обоснования диагноза (анализ каждого симптома на соответствие предварительного диагноза) Метод дифференциальной диагностики ( основан на исключении всех заболеваний со сходной симптоматикой) Метод патогенетической (синтетической) диагностики Метод диагностики по результатам лечения ФАЗЫ ПАТОГЕНЕТИЧЕСКОЙ ДИАГНОСТИКИ (по С. П. Боткину) 1 фаза – Аналитическая (анализ и группировка симптомов) 2 фаза– Синтетическая (применений индуктивного метода и метода диф. диагностики; выделение ведущего синдрома; патогенетическая диагностика заболевания) 3 фаза – Заключительная (проверка предварительного диагноза). .
Диагностика и ее методы ДИАГНОСТИКА - процесс выявления с помощью методов исследования симптомов заболевания и обоснование диагноза с целью лечения и его профилактики. МЕТОДЫ ДИАГНОСТИКИ Метод аналогии (для постановки предварительного диагноза) Метод индуктивный (гипотеза и проверка фактов) Метод обоснования диагноза (анализ каждого симптома на соответствие предварительного диагноза) Метод дифференциальной диагностики ( основан на исключении всех заболеваний со сходной симптоматикой) Метод патогенетической (синтетической) диагностики Метод диагностики по результатам лечения ФАЗЫ ПАТОГЕНЕТИЧЕСКОЙ ДИАГНОСТИКИ (по С. П. Боткину) 1 фаза – Аналитическая (анализ и группировка симптомов) 2 фаза– Синтетическая (применений индуктивного метода и метода диф. диагностики; выделение ведущего синдрома; патогенетическая диагностика заболевания) 3 фаза – Заключительная (проверка предварительного диагноза). .
 Алгоритм диагностического поиска Этапы диагностического процесса: 1. Выявление симптомов; 2. Выделения синдромов (синдромальный диагноз); 3. Собственно постановка диагноза на основании характерного сочетания синдромов
Алгоритм диагностического поиска Этапы диагностического процесса: 1. Выявление симптомов; 2. Выделения синдромов (синдромальный диагноз); 3. Собственно постановка диагноза на основании характерного сочетания синдромов
 МЕТОДЫ ИССЛЕДОВАНИЯ БОЛЬНОГО Среди всех методов исследования условно выделяют: – субъективные и объективные методы. К субъективным методам относят расспрос больного – паспортная часть, жалобы, расспрос по органам и системам, анамнез заболевания и анамнез жизни. К объективным методам исследования относят: основные физические методы (осмотр, пальпация, перкуссия, аускультация) и дополнительные лабораторноинструментальные методы. Для дополнительных методов обследования важно понятие об инвазивности. Инвазивность метода исследования (лат. invado, invasum) – нападать, вторгаться) – степень нарушения целостности барьера между окружающей средой и тканями организма во время проведения исследования. К неинвазивным методам исследования относят ЭКГ, УЗИ, рентгенологическое исследование и условно эндоскопию; к инвазивным методам исследования – ангиографию, биопсию и другие. Учитывая определенных риск для больного при проведении инвазивных исследований, необходимо получить его соглашение (Информированное согласие больного на проведение исследования).
МЕТОДЫ ИССЛЕДОВАНИЯ БОЛЬНОГО Среди всех методов исследования условно выделяют: – субъективные и объективные методы. К субъективным методам относят расспрос больного – паспортная часть, жалобы, расспрос по органам и системам, анамнез заболевания и анамнез жизни. К объективным методам исследования относят: основные физические методы (осмотр, пальпация, перкуссия, аускультация) и дополнительные лабораторноинструментальные методы. Для дополнительных методов обследования важно понятие об инвазивности. Инвазивность метода исследования (лат. invado, invasum) – нападать, вторгаться) – степень нарушения целостности барьера между окружающей средой и тканями организма во время проведения исследования. К неинвазивным методам исследования относят ЭКГ, УЗИ, рентгенологическое исследование и условно эндоскопию; к инвазивным методам исследования – ангиографию, биопсию и другие. Учитывая определенных риск для больного при проведении инвазивных исследований, необходимо получить его соглашение (Информированное согласие больного на проведение исследования).
 СИМПТОМ И СИНДРОМ СИМПТОМ (пер. с греч. «совпадение» ), признак заболевания (например, кашель, одышка, боль, лейкоцитоз, гематурия, гипертрофия миокарда). Патогномоничный симптом – симптом, характерный исключительно для конкретного заболевания (крепитация для поражения легочной ткани). Синдром ( «совместный бег» ) – совокупность симптомов, взаимообусловленных общим патогенезом (лейкоцитоз, нейтрофилез, лейкоцитарный сдвиг влево и ускоренное СОЭ – гематологический синдром воспаления). Симптомокомплекс – совокупность симптомов, не связанных между собой.
СИМПТОМ И СИНДРОМ СИМПТОМ (пер. с греч. «совпадение» ), признак заболевания (например, кашель, одышка, боль, лейкоцитоз, гематурия, гипертрофия миокарда). Патогномоничный симптом – симптом, характерный исключительно для конкретного заболевания (крепитация для поражения легочной ткани). Синдром ( «совместный бег» ) – совокупность симптомов, взаимообусловленных общим патогенезом (лейкоцитоз, нейтрофилез, лейкоцитарный сдвиг влево и ускоренное СОЭ – гематологический синдром воспаления). Симптомокомплекс – совокупность симптомов, не связанных между собой.
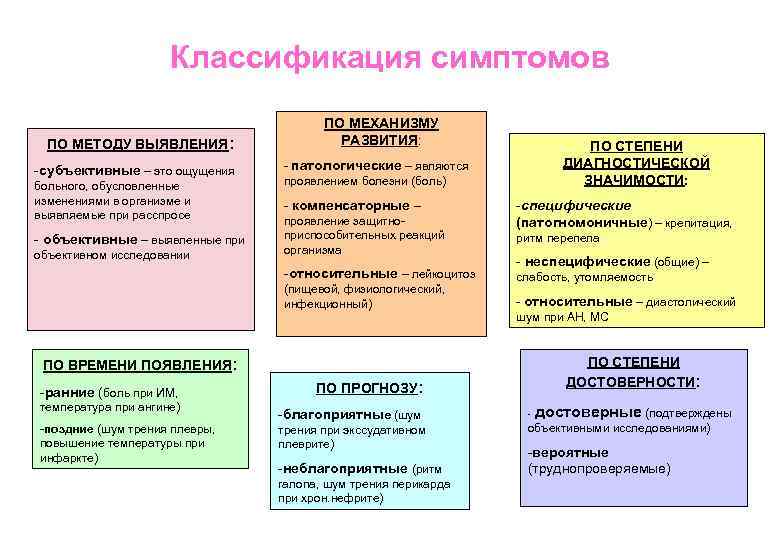 Классификация симптомов ПО МЕТОДУ ВЫЯВЛЕНИЯ: -субъективные – это ощущения больного, обусловленные изменениями в организме и выявляемые при расспросе ПО МЕХАНИЗМУ РАЗВИТИЯ: ПО СТЕПЕНИ ДИАГНОСТИЧЕСКОЙ ЗНАЧИМОСТИ: - патологические – являются проявлением болезни (боль) объективном исследовании -специфические (патогномоничные) – крепитация, -относительные – лейкоцитоз - объективные – выявленные при - компенсаторные – проявление защитноприспособительных реакций организма слабость, утомляемость (пищевой, физиологический, инфекционный) ритм перепела - неспецифические (общие) – - относительные – диастолический шум при АН, МС ПО СТЕПЕНИ ДОСТОВЕРНОСТИ: ПО ВРЕМЕНИ ПОЯВЛЕНИЯ: -ранние (боль при ИМ, температура при ангине) -поздние (шум трения плевры, повышение температуры при инфаркте) ПО ПРОГНОЗУ: -благоприятные (шум трения при экссудативном плеврите) -неблагоприятные (ритм галопа, шум трения перикарда при хрон. нефрите) достоверные (подтверждены объективными исследованиями) - -вероятные (труднопроверяемые)
Классификация симптомов ПО МЕТОДУ ВЫЯВЛЕНИЯ: -субъективные – это ощущения больного, обусловленные изменениями в организме и выявляемые при расспросе ПО МЕХАНИЗМУ РАЗВИТИЯ: ПО СТЕПЕНИ ДИАГНОСТИЧЕСКОЙ ЗНАЧИМОСТИ: - патологические – являются проявлением болезни (боль) объективном исследовании -специфические (патогномоничные) – крепитация, -относительные – лейкоцитоз - объективные – выявленные при - компенсаторные – проявление защитноприспособительных реакций организма слабость, утомляемость (пищевой, физиологический, инфекционный) ритм перепела - неспецифические (общие) – - относительные – диастолический шум при АН, МС ПО СТЕПЕНИ ДОСТОВЕРНОСТИ: ПО ВРЕМЕНИ ПОЯВЛЕНИЯ: -ранние (боль при ИМ, температура при ангине) -поздние (шум трения плевры, повышение температуры при инфаркте) ПО ПРОГНОЗУ: -благоприятные (шум трения при экссудативном плеврите) -неблагоприятные (ритм галопа, шум трения перикарда при хрон. нефрите) достоверные (подтверждены объективными исследованиями) - -вероятные (труднопроверяемые)
 Диагностическое значение синдромов СИНДРОМ – как самостоятельное заболевание (с. Рейно, с. Фалло, с. ВПВ СИНДРОМ – как составная часть заболевания в сочетании с другими синдромами (ГБ – астенический + кардиальный + нефротический) СИНДРОМ – как одновременное проявление разных заболеваний (с. портальной гипертензии, циррозе печени, опухоли брюшной полости, НК ІІІ ст.
Диагностическое значение синдромов СИНДРОМ – как самостоятельное заболевание (с. Рейно, с. Фалло, с. ВПВ СИНДРОМ – как составная часть заболевания в сочетании с другими синдромами (ГБ – астенический + кардиальный + нефротический) СИНДРОМ – как одновременное проявление разных заболеваний (с. портальной гипертензии, циррозе печени, опухоли брюшной полости, НК ІІІ ст.
 ДИАГНОЗ, ЕГО СТРУКТУРА ДИАГНОЗ (перевод с греч. «распознавание» ) – краткое врачебное заключение о сущности заболевания и состоянии больного. СТРУКТУРА ДИАГНОЗА • • • основное заболевание, осложнение основного заболевания сопутствующее заболевание. ОСНОВНОЕ ЗАБОЛЕВАНИЕ – заболевание, доминирующее в данное время; а основной диагноз - врачебное заключение об основном заболевании. ОСЛОЖНЕНИЯ ОСНОВНОГО ЗАБОЛЕВАНИЯ – новая патология, которая возникла во время течения основного заболевания, иногда очень тяжелая. СОПУТСТВУЮЩЕЕ ЗАБОЛЕВАНИЕ - патология, сопровождающая основное заболевание, но не связанное с основным заболеванием и не доминирующее в настоящее время.
ДИАГНОЗ, ЕГО СТРУКТУРА ДИАГНОЗ (перевод с греч. «распознавание» ) – краткое врачебное заключение о сущности заболевания и состоянии больного. СТРУКТУРА ДИАГНОЗА • • • основное заболевание, осложнение основного заболевания сопутствующее заболевание. ОСНОВНОЕ ЗАБОЛЕВАНИЕ – заболевание, доминирующее в данное время; а основной диагноз - врачебное заключение об основном заболевании. ОСЛОЖНЕНИЯ ОСНОВНОГО ЗАБОЛЕВАНИЯ – новая патология, которая возникла во время течения основного заболевания, иногда очень тяжелая. СОПУТСТВУЮЩЕЕ ЗАБОЛЕВАНИЕ - патология, сопровождающая основное заболевание, но не связанное с основным заболеванием и не доминирующее в настоящее время.
 ВИДЫ ДИАГНОЗА В зависимости от сроков постановки диагноза и его обоснования выделяют следующие виды диагноза: • – предварительный диагноз, установленный на основании субъективных и физических (осмотр, пальпация, перкуссия, аускультация) методов исследования; • – клинический диагноз, подтвержденный результатами дополнительных исследований (данными лабораторных и инструментальных исследований), не позднее 3 х суток после поступления в стационар • – заключительный диагноз, выставляют перед выпиской больного из стационара; • – посмертный диагноз выставляется в случае смерти больного; • – патологоанатомический диагноз – на основании данных вскрытия. В любом случае диагноз формулируется в соответствии с принятыми классификациями • с указанием фазы заболевания (обострение, ремиссия), • компенсации (компенсированный, субкомперсированный, декомпенсированный) • указывают функциональный диагноз
ВИДЫ ДИАГНОЗА В зависимости от сроков постановки диагноза и его обоснования выделяют следующие виды диагноза: • – предварительный диагноз, установленный на основании субъективных и физических (осмотр, пальпация, перкуссия, аускультация) методов исследования; • – клинический диагноз, подтвержденный результатами дополнительных исследований (данными лабораторных и инструментальных исследований), не позднее 3 х суток после поступления в стационар • – заключительный диагноз, выставляют перед выпиской больного из стационара; • – посмертный диагноз выставляется в случае смерти больного; • – патологоанатомический диагноз – на основании данных вскрытия. В любом случае диагноз формулируется в соответствии с принятыми классификациями • с указанием фазы заболевания (обострение, ремиссия), • компенсации (компенсированный, субкомперсированный, декомпенсированный) • указывают функциональный диагноз
 МУДРОВ Матвей Яковлевич 1776– 1831 Основоположник клинической медицины в России, профессор Московского университета, профессор и директор Московского Клинического института «ОТЕЦ РУССКОЙ ТЕРАПЕВТИЧЕСКОЙ ШКОЛЫ» : • • заложил основы анамнестического метода в медицине; впервые ввёл методику научного опроса больного и составление истории болезни; разработал схему клинического исследования пациентов показал роль органов чувств в оценке состояния больного. Предложил индивидуализацию лечения больного: «… лечить следует не болезнь, а больного» , «каждый больной требует особого лечения, хотя болезнь одна и та же» . Внёс значительный вклад в развитие высшего медицинского образования — ввёл практические занятия для студентов по патологической и сравнительной анатомии Основоположник профилактического направления в медицине и военной гигиены.
МУДРОВ Матвей Яковлевич 1776– 1831 Основоположник клинической медицины в России, профессор Московского университета, профессор и директор Московского Клинического института «ОТЕЦ РУССКОЙ ТЕРАПЕВТИЧЕСКОЙ ШКОЛЫ» : • • заложил основы анамнестического метода в медицине; впервые ввёл методику научного опроса больного и составление истории болезни; разработал схему клинического исследования пациентов показал роль органов чувств в оценке состояния больного. Предложил индивидуализацию лечения больного: «… лечить следует не болезнь, а больного» , «каждый больной требует особого лечения, хотя болезнь одна и та же» . Внёс значительный вклад в развитие высшего медицинского образования — ввёл практические занятия для студентов по патологической и сравнительной анатомии Основоположник профилактического направления в медицине и военной гигиены.
 ЗАХАРЬИН Григорий Антонович 1829– 1897 Великий русский клиницист, основатель знаменитой московской терапевтической школы ЗАХАРЬИНСКИЙ МЕТОД РАССПРОСА – анамнез, доведенный «… до высоты искусства» – стал важнейшим элементом формирования и характерной чертой московской терапевтической школы, развивавшей передовые традиции отечественной клинической медицины: профилактическое направление, индивидуальный подход к больному. Рассматривал организм человека как единство физического и психического, причем физическое, материальное – первично, а психическое – его производное. С деятельностью Г. А. Захарьина связано становление новых самостоятельных научно-учебных дисциплин: педиатрии, гинекологии, невропатологии и др. Создал самостоятельную кафедру диагностики (пропедевтической терапии)
ЗАХАРЬИН Григорий Антонович 1829– 1897 Великий русский клиницист, основатель знаменитой московской терапевтической школы ЗАХАРЬИНСКИЙ МЕТОД РАССПРОСА – анамнез, доведенный «… до высоты искусства» – стал важнейшим элементом формирования и характерной чертой московской терапевтической школы, развивавшей передовые традиции отечественной клинической медицины: профилактическое направление, индивидуальный подход к больному. Рассматривал организм человека как единство физического и психического, причем физическое, материальное – первично, а психическое – его производное. С деятельностью Г. А. Захарьина связано становление новых самостоятельных научно-учебных дисциплин: педиатрии, гинекологии, невропатологии и др. Создал самостоятельную кафедру диагностики (пропедевтической терапии)
 БОТКИН Сергей Петрович 1832– 1889 Русский врач-терапевт, основоположник физиологического направления в клинической медицине, общественный деятель. Впервые в России создал экспериментальную лабораторию для исследования физиологического и фармакологического действия лекарственных веществ, заложив основы экспериментальной фармакологии, терапии и патологии в России Инициатор создания клиник «нового типа» , основанных на достижениях современной физиологи и лабораторноэкспериментальных исследованиях, ввел в клинику лабораторные исследования и понятие «функциональный диагноз» • Открыл первую в истории бесплатную амбулаторию для лечения больных, добился постройки бесплатной больницы (ныне больница им. С. П. Боткина). Определил цель клинической медицины как «…предупреждение болезней, лечение развившейся болезни и облегчение страдания больного человека» Основоположник военно-полевой терапии – организовал медицинскую службу русской армии
БОТКИН Сергей Петрович 1832– 1889 Русский врач-терапевт, основоположник физиологического направления в клинической медицине, общественный деятель. Впервые в России создал экспериментальную лабораторию для исследования физиологического и фармакологического действия лекарственных веществ, заложив основы экспериментальной фармакологии, терапии и патологии в России Инициатор создания клиник «нового типа» , основанных на достижениях современной физиологи и лабораторноэкспериментальных исследованиях, ввел в клинику лабораторные исследования и понятие «функциональный диагноз» • Открыл первую в истории бесплатную амбулаторию для лечения больных, добился постройки бесплатной больницы (ныне больница им. С. П. Боткина). Определил цель клинической медицины как «…предупреждение болезней, лечение развившейся болезни и облегчение страдания больного человека» Основоположник военно-полевой терапии – организовал медицинскую службу русской армии
 Из лекций С. П. Боткина о диагностике заболеваний «Собрав всю фактическую сторону…данного случая различными методами исследования, врач подвергает тщательному анализу полученные им факты; группирует их хронологию развития и взаимную связь на основании разностороннего исследования больного и собственного знания патологического процесса… Анализируя собственные факты, …необходимо установить правильную между ними связь и оценить взаимное отношение и влияние различных факторов на течение болезни. Установив диагноз, мы должны указать на этимологию данного случая, ища ее или во внешней среде, или в самом организме, унаследовавшем расположение к заболеванию от более или менее отдаленных родителей» . «Медицина как наука дает известную сумму знаний, но само знание не дает еще умения применять его в практической жизни – это приобретается только опытом»
Из лекций С. П. Боткина о диагностике заболеваний «Собрав всю фактическую сторону…данного случая различными методами исследования, врач подвергает тщательному анализу полученные им факты; группирует их хронологию развития и взаимную связь на основании разностороннего исследования больного и собственного знания патологического процесса… Анализируя собственные факты, …необходимо установить правильную между ними связь и оценить взаимное отношение и влияние различных факторов на течение болезни. Установив диагноз, мы должны указать на этимологию данного случая, ища ее или во внешней среде, или в самом организме, унаследовавшем расположение к заболеванию от более или менее отдаленных родителей» . «Медицина как наука дает известную сумму знаний, но само знание не дает еще умения применять его в практической жизни – это приобретается только опытом»
 СХЕМА ИСТОРИИ БОЛЕЗНИ • • СХЕМА ИСТОРИИ БОЛЕЗНИ Впервые предложена отечественным клиницистом М. Я. Мудровым • Усовершенствована Г. А. Захарьиным и С. П. Боткиным • ПАСПОРТНАЯ ЧАСТЬ • ЖАЛОБЫ БОЛЬНОГО • Расспрос относительно общего самочувствия • РАССПРОС ПО ОРГАНАМ И СИСТЕМАМ • АНАМНЕЗ ЗАБОЛЕВАНИЯ • АНАМНЕЗ ЖИЗНИ • ОБЪЕКТИВНОЕ ИССЛЕДОВАНИЕ БОЛЬНОГО • ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ • ПЛАН ОБСЛЕДОВАНИЯ БОЛЬНОГО • ОБОСНОВАНИЕ КЛИНИЧЕСКОГО ДИАГНОЗА. • ПЛАН ЛЕЧЕНИЯ • ДНЕВНИКИ НАБЛЮДЕНИЯ • ЭПИКРИЗ
СХЕМА ИСТОРИИ БОЛЕЗНИ • • СХЕМА ИСТОРИИ БОЛЕЗНИ Впервые предложена отечественным клиницистом М. Я. Мудровым • Усовершенствована Г. А. Захарьиным и С. П. Боткиным • ПАСПОРТНАЯ ЧАСТЬ • ЖАЛОБЫ БОЛЬНОГО • Расспрос относительно общего самочувствия • РАССПРОС ПО ОРГАНАМ И СИСТЕМАМ • АНАМНЕЗ ЗАБОЛЕВАНИЯ • АНАМНЕЗ ЖИЗНИ • ОБЪЕКТИВНОЕ ИССЛЕДОВАНИЕ БОЛЬНОГО • ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ • ПЛАН ОБСЛЕДОВАНИЯ БОЛЬНОГО • ОБОСНОВАНИЕ КЛИНИЧЕСКОГО ДИАГНОЗА. • ПЛАН ЛЕЧЕНИЯ • ДНЕВНИКИ НАБЛЮДЕНИЯ • ЭПИКРИЗ
 ЗНАЧЕНИЕ РАССПРОСА БОЛЬНОГО В ДИАГНОСТИЧЕСКОМ ПРОЦЕССЕ • Расспрос является важнейшим субъективным методом исследования больного, основанным на собирании воспоминаний больного. АНАМНЕЗ (от греч. anamnesis – воспоминание) - совокупность данных, полученных путем расспроса больного РАССПРОС БОЛЬНОГО КАК МЕТОД ИССЛЕДОВАНИЯ ИМЕЕТ ОГРОМНОЕ ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ: - более 50% информации о заболевании врач получает путем расспроса ( физикальных -25%, инструментальных и лабораторных -20%); - оценка функциональные расстройства и нервно-психического состояния больного; - диагностика начальных стадий заболевания (выявление первых симптомов); - некоторые заболевания могут быть диагностированы путем расспроса (стенокардия); - выявить связь заболевания с перенесенными заболеваниями, условиями труда и быта больного; - незаменимым методом изучения больного как личности и простейшим способом установления необходимого контакта между больным и врачом; - сведения, полученные во время расспроса больного, являются отправным моментом для проведения дальнейшего обследования и диагностики заболеваний.
ЗНАЧЕНИЕ РАССПРОСА БОЛЬНОГО В ДИАГНОСТИЧЕСКОМ ПРОЦЕССЕ • Расспрос является важнейшим субъективным методом исследования больного, основанным на собирании воспоминаний больного. АНАМНЕЗ (от греч. anamnesis – воспоминание) - совокупность данных, полученных путем расспроса больного РАССПРОС БОЛЬНОГО КАК МЕТОД ИССЛЕДОВАНИЯ ИМЕЕТ ОГРОМНОЕ ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ: - более 50% информации о заболевании врач получает путем расспроса ( физикальных -25%, инструментальных и лабораторных -20%); - оценка функциональные расстройства и нервно-психического состояния больного; - диагностика начальных стадий заболевания (выявление первых симптомов); - некоторые заболевания могут быть диагностированы путем расспроса (стенокардия); - выявить связь заболевания с перенесенными заболеваниями, условиями труда и быта больного; - незаменимым методом изучения больного как личности и простейшим способом установления необходимого контакта между больным и врачом; - сведения, полученные во время расспроса больного, являются отправным моментом для проведения дальнейшего обследования и диагностики заболеваний.
 ПРАВИЛА ПРОВЕДЕНИЯ РАССПРОСА БОЛЬНОГО ЦЕЛЬ РАССПРОСА – установить ощущения больного, а не то, что он думает о своей болезни. 1. Расспрос проводить самим, не полагаясь на записи в истории болезни, чтобы не лишиться собственных впечатлений, полученных при расспросе больного 2. Предоставить больному возможность непринужденно рассказать о своих страданиях, руководя тактично изложением жалоб в хронологическом порядке, . 3. Выделить главные и второстепенные жалобы с их детализацией, а затем расспрос относительно общего самочувствия и расспрос по органам и системам. 4. По ходу расспроса следует записывать только узловые моменты, фиксировать в кавычках наиболее характерные слова и выражения больного. 5. Внимание и терпение со стороны врача – незаменимое условие для создания атмосферы доверия и сотрудничества между больным и врачом. Всесторонний расспрос больного позволяет врачу правильно оценить его состояние в целом и, по словам М. Я. Мудрова, «лечить не болезнь, а больного» .
ПРАВИЛА ПРОВЕДЕНИЯ РАССПРОСА БОЛЬНОГО ЦЕЛЬ РАССПРОСА – установить ощущения больного, а не то, что он думает о своей болезни. 1. Расспрос проводить самим, не полагаясь на записи в истории болезни, чтобы не лишиться собственных впечатлений, полученных при расспросе больного 2. Предоставить больному возможность непринужденно рассказать о своих страданиях, руководя тактично изложением жалоб в хронологическом порядке, . 3. Выделить главные и второстепенные жалобы с их детализацией, а затем расспрос относительно общего самочувствия и расспрос по органам и системам. 4. По ходу расспроса следует записывать только узловые моменты, фиксировать в кавычках наиболее характерные слова и выражения больного. 5. Внимание и терпение со стороны врача – незаменимое условие для создания атмосферы доверия и сотрудничества между больным и врачом. Всесторонний расспрос больного позволяет врачу правильно оценить его состояние в целом и, по словам М. Я. Мудрова, «лечить не болезнь, а больного» .
 ПАСПОРТНАЯ ЧАСТЬ 1. Фамилия, имя, отчество (обращаться к больному по имени и отчеству, – нельзя обращаться «больной» ) 2. Возраст (болезни новорожденных, детские, подросткового возраста, пожилого и старческого возраста – все имеют свои особенности течения, диагностики и лечения) 3. Место жительства (для крупных городов чаще заболевания ССС, НС, ЖКТ; для сельской местности – травмы, инфекционные заболевания; эндемические зоны по недостатку йода, клещевому энцефалиту и т. д. ) 4. Место работы (название предприятия или учреждения). (профессиональные вредности, профзаболевания) 5. Занимаемая должность. (начальник, рабочий, сменная работа, ночные дежурства, командировки; диспетчер, летчики, учителя, военные) 6. Дата поступления в больницу (сопоставить с началом заболевания или обострением; сроки установки клинического диагноза – 3 дня с момента поступления) 7. Откуда, как и чем доставлен в больницу (косвенно судить о состоянии больного: пришел самостоятельно, по направлению врача или доставлен МСП)
ПАСПОРТНАЯ ЧАСТЬ 1. Фамилия, имя, отчество (обращаться к больному по имени и отчеству, – нельзя обращаться «больной» ) 2. Возраст (болезни новорожденных, детские, подросткового возраста, пожилого и старческого возраста – все имеют свои особенности течения, диагностики и лечения) 3. Место жительства (для крупных городов чаще заболевания ССС, НС, ЖКТ; для сельской местности – травмы, инфекционные заболевания; эндемические зоны по недостатку йода, клещевому энцефалиту и т. д. ) 4. Место работы (название предприятия или учреждения). (профессиональные вредности, профзаболевания) 5. Занимаемая должность. (начальник, рабочий, сменная работа, ночные дежурства, командировки; диспетчер, летчики, учителя, военные) 6. Дата поступления в больницу (сопоставить с началом заболевания или обострением; сроки установки клинического диагноза – 3 дня с момента поступления) 7. Откуда, как и чем доставлен в больницу (косвенно судить о состоянии больного: пришел самостоятельно, по направлению врача или доставлен МСП)
 Жалобы больного • Начинают с вопроса: «ЧТО ВАС БЕСПОКОИТ? » и дают больному возможность высказаться в течение 5 минут: • • врач выделяет главные и второстепенные жалобы; оценивает характер жалоб и сопоставляет их с общим состоянием больного; оценивает психическое состояние больного, его сознание, эмоциональное состояние, память; устанавливается контакт между врачом и больным (взаимное изучение) Выделить главные и второстепенные жалобы (выделяет врач). Каждая жалоба детализируется (уточняется) с целью: • Постановки предварительного диагноза – стенокардия; • Выделения ведущей системы – боль в грудной клетке (дых. , ссс, жкт. , нервная, костно-мышеч. , эндокрин. , забол. крови, онкопатология ) • Определения последовательности расспроса по системам;
Жалобы больного • Начинают с вопроса: «ЧТО ВАС БЕСПОКОИТ? » и дают больному возможность высказаться в течение 5 минут: • • врач выделяет главные и второстепенные жалобы; оценивает характер жалоб и сопоставляет их с общим состоянием больного; оценивает психическое состояние больного, его сознание, эмоциональное состояние, память; устанавливается контакт между врачом и больным (взаимное изучение) Выделить главные и второстепенные жалобы (выделяет врач). Каждая жалоба детализируется (уточняется) с целью: • Постановки предварительного диагноза – стенокардия; • Выделения ведущей системы – боль в грудной клетке (дых. , ссс, жкт. , нервная, костно-мышеч. , эндокрин. , забол. крови, онкопатология ) • Определения последовательности расспроса по системам;
 Типы больных по характеру изложения жалоб «Мечта любого врача» ( больной четко и конкретно излагает все жалобы, часто с подробной детализацией) «Мнимый больной» а) «нытик» ( беспорядочно излагает множество жалоб, включая жалобы бытового и производственного характера, которые часто не соответствуют общему состоянию) б) «симулянт» ( излагает много гиперболизированных жалоб, расчивывая на сочувствие врача с собственной выгодой) «Доктор, мне плохо» , - а как ? - ответить не может. Мнимый больной Я хочу лежать в постели с высокой-превысокой температурой. Ты придешь узнать, как я себя чувствую, и я тебе скажу, что я самый тяжелый больной в мире. И ты меня спросишь, не хочу ли я чего-нибудь, и я тебе отвечу, что мне ничего не нужно. Ничего, кроме огромного торта, нескольких коробок печенья, горы шоколада и большогопребольшого куля конфет!»
Типы больных по характеру изложения жалоб «Мечта любого врача» ( больной четко и конкретно излагает все жалобы, часто с подробной детализацией) «Мнимый больной» а) «нытик» ( беспорядочно излагает множество жалоб, включая жалобы бытового и производственного характера, которые часто не соответствуют общему состоянию) б) «симулянт» ( излагает много гиперболизированных жалоб, расчивывая на сочувствие врача с собственной выгодой) «Доктор, мне плохо» , - а как ? - ответить не может. Мнимый больной Я хочу лежать в постели с высокой-превысокой температурой. Ты придешь узнать, как я себя чувствую, и я тебе скажу, что я самый тяжелый больной в мире. И ты меня спросишь, не хочу ли я чего-нибудь, и я тебе отвечу, что мне ничего не нужно. Ничего, кроме огромного торта, нескольких коробок печенья, горы шоколада и большогопребольшого куля конфет!»
 РАССПРОС БОЛЬНОГО Расспрос относительно общего самочувствия (многие серьезные заболевания – туберкулез, онкологические заболевания, эндокринные, заболевания крови и др. – начинаются с жалоб общего характера) • Общая слабость. Утомляемость. Повышение температуры. Зуд кожи. Высыпания на коже. Потливость. Изменение массы тела. РАССПРОС ПО ОРГАНАМ И СИСТЕМАМ (проводится с целью выявления сопутствующей патологии со стороны других систем, что имеет значение для диагностики основного заболевания, его осложнений и лечения, т. к. «лечить надо не болезнь, а больного» ). • Расспрос по системам начинают с той системы, на которую больной предъявлял жалобы. • При расспросе по системам упомянутые выше жалобы не повторяются. • Вновь выявленная жалоба подвергается детализации аналогично основным жалобам.
РАССПРОС БОЛЬНОГО Расспрос относительно общего самочувствия (многие серьезные заболевания – туберкулез, онкологические заболевания, эндокринные, заболевания крови и др. – начинаются с жалоб общего характера) • Общая слабость. Утомляемость. Повышение температуры. Зуд кожи. Высыпания на коже. Потливость. Изменение массы тела. РАССПРОС ПО ОРГАНАМ И СИСТЕМАМ (проводится с целью выявления сопутствующей патологии со стороны других систем, что имеет значение для диагностики основного заболевания, его осложнений и лечения, т. к. «лечить надо не болезнь, а больного» ). • Расспрос по системам начинают с той системы, на которую больной предъявлял жалобы. • При расспросе по системам упомянутые выше жалобы не повторяются. • Вновь выявленная жалоба подвергается детализации аналогично основным жалобам.
 РАССПРОС ПО ОРГАНАМ И СИСТЕМАМ • • 1. Центральная нервная система Общая работоспособность, настроение, память, внимание, сон, головные боли, головокружение. Зрение, слух, ощущение запаха. 2. Органы дыхания Насморк, изменение голоса. Боли в грудной клетке. Приступы удушья. Кашель. Мокрота Кровохарканье. 3. Сердечно-сосудистая система Болевые ощущения в области сердца или за грудиной. Одышка при физической нагрузке. Приступы удушья Сердцебиение. Перебои. Отеки. 4. Органы пищеварения Аппетит. Жажда. Слюнотечение, привкус во рту. Вкусовые ощущения, запах изо рта. Кровоточивость десен. Дисфагические явления (нарушение глотания и прохождения пищи по пищеводу). Диспепсические явления (изжога, отрыжка, тошнота, рвота, причины). Боли в животе. Дефекация. Отхождение члеников гельминтов. 5. Мочевыделительная система Боли в пояснице. Мочеиспускание (частота, характер, болезненность, суточный диурез, соотношение ночного и дневного диуреза). Моча (количество, цвет, прозрачность, запах, примеси). 6. Опорно-двигательная система Боли в суставах, костях, мышцах. Нарушение движений в суставах.
РАССПРОС ПО ОРГАНАМ И СИСТЕМАМ • • 1. Центральная нервная система Общая работоспособность, настроение, память, внимание, сон, головные боли, головокружение. Зрение, слух, ощущение запаха. 2. Органы дыхания Насморк, изменение голоса. Боли в грудной клетке. Приступы удушья. Кашель. Мокрота Кровохарканье. 3. Сердечно-сосудистая система Болевые ощущения в области сердца или за грудиной. Одышка при физической нагрузке. Приступы удушья Сердцебиение. Перебои. Отеки. 4. Органы пищеварения Аппетит. Жажда. Слюнотечение, привкус во рту. Вкусовые ощущения, запах изо рта. Кровоточивость десен. Дисфагические явления (нарушение глотания и прохождения пищи по пищеводу). Диспепсические явления (изжога, отрыжка, тошнота, рвота, причины). Боли в животе. Дефекация. Отхождение члеников гельминтов. 5. Мочевыделительная система Боли в пояснице. Мочеиспускание (частота, характер, болезненность, суточный диурез, соотношение ночного и дневного диуреза). Моча (количество, цвет, прозрачность, запах, примеси). 6. Опорно-двигательная система Боли в суставах, костях, мышцах. Нарушение движений в суставах.
 АНАМНЕЗ ЗАБОЛЕВАНИЯ (воспоминание) Начало заболевания и его особенности. Считает себя больным с (дата), когда впервые и после чего (указать причину по мнению больного) появились первые признаки болезни. Больной: а) к врачу не обращался (причина); б) занимался самолечением (чем, доза, эффективность); в) впервые обратился к врачу (дата), обследован (амбулаторно, в стационаре), результаты (кратко), впервые установлен диагноз (какой), проведено лечение (чем, его эффективность). Динамика заболевания. Поэтапно описать лечение и его эффективность, включая соблюдение диеты и санаторнокурортное лечение. Появление новых симптомов и изменение или дополнение диагноза. а) для больных артериальной гипертонией указать цифры артериального давления: – установленные впервые; – максимальные; б) для больных с поражением желудочно-кишечного тракта: соблюдение диеты, санаторнокурортное лечение, периодичность обострений заболевания. Обоснование госпитализации. Последнее ухудшение наступило (дата), после (причина), в чем проявилось (симптомы). Обращался ли к врачу? Цель госпитализации (обследование, лечение, уточнение диагноза, профилактическое лечение, установление или изменение группы инвалидности).
АНАМНЕЗ ЗАБОЛЕВАНИЯ (воспоминание) Начало заболевания и его особенности. Считает себя больным с (дата), когда впервые и после чего (указать причину по мнению больного) появились первые признаки болезни. Больной: а) к врачу не обращался (причина); б) занимался самолечением (чем, доза, эффективность); в) впервые обратился к врачу (дата), обследован (амбулаторно, в стационаре), результаты (кратко), впервые установлен диагноз (какой), проведено лечение (чем, его эффективность). Динамика заболевания. Поэтапно описать лечение и его эффективность, включая соблюдение диеты и санаторнокурортное лечение. Появление новых симптомов и изменение или дополнение диагноза. а) для больных артериальной гипертонией указать цифры артериального давления: – установленные впервые; – максимальные; б) для больных с поражением желудочно-кишечного тракта: соблюдение диеты, санаторнокурортное лечение, периодичность обострений заболевания. Обоснование госпитализации. Последнее ухудшение наступило (дата), после (причина), в чем проявилось (симптомы). Обращался ли к врачу? Цель госпитализации (обследование, лечение, уточнение диагноза, профилактическое лечение, установление или изменение группы инвалидности).
 Анамнез жизни 1. Биографические данные: место рождения, условия жизни в детстве, образование, начало трудовой деятельности, профессия, военной службы, перемена места жительства. 2. Перенесенные заболевания: а) в детстве; б) будучи взрослым; в) в военное время; г) венерические; д) гинекологические; е) операции, травмы. 3. Хроническая интоксикация. (курение, алкоголь, наркомания). 4. Семейный анамнез. Семейное положение. Состав семьи. 5. Акушерский анамнез. 6. Наследственность. 7. Страховой анамнез (листок нетрудоспособности; инвалидность) 8. Социально-бытовой анамнез (условия труда; жилищные условия; питание). 9. Аллергологический анамнез (аллергические заболевания и реакция на переливание крови, введение сывороток, вакцин, медикаментов)
Анамнез жизни 1. Биографические данные: место рождения, условия жизни в детстве, образование, начало трудовой деятельности, профессия, военной службы, перемена места жительства. 2. Перенесенные заболевания: а) в детстве; б) будучи взрослым; в) в военное время; г) венерические; д) гинекологические; е) операции, травмы. 3. Хроническая интоксикация. (курение, алкоголь, наркомания). 4. Семейный анамнез. Семейное положение. Состав семьи. 5. Акушерский анамнез. 6. Наследственность. 7. Страховой анамнез (листок нетрудоспособности; инвалидность) 8. Социально-бытовой анамнез (условия труда; жилищные условия; питание). 9. Аллергологический анамнез (аллергические заболевания и реакция на переливание крови, введение сывороток, вакцин, медикаментов)
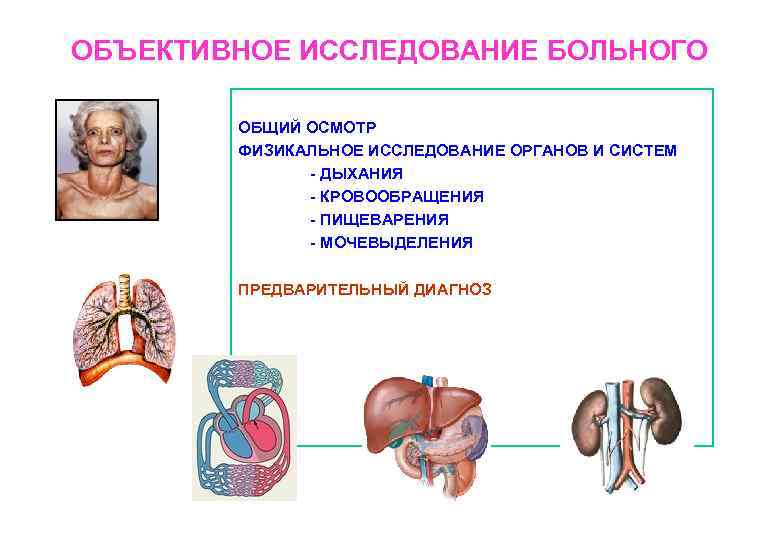 ОБЪЕКТИВНОЕ ИССЛЕДОВАНИЕ БОЛЬНОГО ОБЩИЙ ОСМОТР ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ ОРГАНОВ И СИСТЕМ - ДЫХАНИЯ - КРОВООБРАЩЕНИЯ - ПИЩЕВАРЕНИЯ - МОЧЕВЫДЕЛЕНИЯ ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ
ОБЪЕКТИВНОЕ ИССЛЕДОВАНИЕ БОЛЬНОГО ОБЩИЙ ОСМОТР ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ ОРГАНОВ И СИСТЕМ - ДЫХАНИЯ - КРОВООБРАЩЕНИЯ - ПИЩЕВАРЕНИЯ - МОЧЕВЫДЕЛЕНИЯ ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ
 Перку ссия (лат. percussio удар, простукивание) один из основных объективных методов обследования больного, состоящий в выстукивании участков тела. Венский врач ЛЕОПОЛЬД АУЭНБРУГГЕР (1722 -1809), авторе метода выстукивания (перкуссии) Физические основы метода: различные ткани организма по-разному проводят звук и по изменгения перкуторного звука судят о состоянии подлежащих тканей и органов ( их плотности, воздушности и эластичности). Попытки применять П. возникали еще в глубокой древности. Так, Гиппократ путем простукивания живота определял скопление в нем жидкости или газов. Как самостоятельный метод физической диагностики перкуссия была разработана венским врачом Ауэнбруггером , описавшим ее в 1761 г. В 20 -е гг. 19 в. были предложены плессиметр и молоточек для перкуссии. Существенный вклад в совершенствование метода внесли отечественные клиницисты Г. И. Сокольский (1835), В. П. Образцов, Ф. Г. Яновский.
Перку ссия (лат. percussio удар, простукивание) один из основных объективных методов обследования больного, состоящий в выстукивании участков тела. Венский врач ЛЕОПОЛЬД АУЭНБРУГГЕР (1722 -1809), авторе метода выстукивания (перкуссии) Физические основы метода: различные ткани организма по-разному проводят звук и по изменгения перкуторного звука судят о состоянии подлежащих тканей и органов ( их плотности, воздушности и эластичности). Попытки применять П. возникали еще в глубокой древности. Так, Гиппократ путем простукивания живота определял скопление в нем жидкости или газов. Как самостоятельный метод физической диагностики перкуссия была разработана венским врачом Ауэнбруггером , описавшим ее в 1761 г. В 20 -е гг. 19 в. были предложены плессиметр и молоточек для перкуссии. Существенный вклад в совершенствование метода внесли отечественные клиницисты Г. И. Сокольский (1835), В. П. Образцов, Ф. Г. Яновский.
 Перку ссия ПЕРКУССИЯ - метод исследования внутренних органов, основанный на постукивании по поверхности тела обследуемого с оценкой характера возникающих при этом звуков. . Перку ссия непосре дственная — П. , при которой постукивание одним или несколькими пальцами производится непосредственно по поверхности тела. . Перку ссия опосре дованная — П. , при крой постукивание производится по пальцу другой руки или по плессиметру, приложенному к исследуемому участку поверхности тела. Перку ссия сравни тельная — П. , при которой сравнивают звук, возникающий над рядом расположенными или симметричными участками поверхности тела с целью выявления участков с измененным перкуторным звуком. Перку ссия топографи ческая — П. , при которой последовательно исследуют рядом расположенные участки до изменения характера перкуторного звука; производится с целью определения границы, формы и величины органа.
Перку ссия ПЕРКУССИЯ - метод исследования внутренних органов, основанный на постукивании по поверхности тела обследуемого с оценкой характера возникающих при этом звуков. . Перку ссия непосре дственная — П. , при которой постукивание одним или несколькими пальцами производится непосредственно по поверхности тела. . Перку ссия опосре дованная — П. , при крой постукивание производится по пальцу другой руки или по плессиметру, приложенному к исследуемому участку поверхности тела. Перку ссия сравни тельная — П. , при которой сравнивают звук, возникающий над рядом расположенными или симметричными участками поверхности тела с целью выявления участков с измененным перкуторным звуком. Перку ссия топографи ческая — П. , при которой последовательно исследуют рядом расположенные участки до изменения характера перкуторного звука; производится с целью определения границы, формы и величины органа.
 Перкуссия По способу проведения Непосредственная (Ауэнбруггера, Образцова, Яновского) Посредственная ( пальцем по плессиметру, молоточком по плессиметру пальцевая бимануальная ) По силе удара Громкая (сильная, ) Тихая (слабая, ) Тишайшая (минимальная, ) По диагностическому значению Сравнительная Топографическая
Перкуссия По способу проведения Непосредственная (Ауэнбруггера, Образцова, Яновского) Посредственная ( пальцем по плессиметру, молоточком по плессиметру пальцевая бимануальная ) По силе удара Громкая (сильная, ) Тихая (слабая, ) Тишайшая (минимальная, ) По диагностическому значению Сравнительная Топографическая
 Перкуссия по Образцову Положение рук врача при перкуссии по Образцову: указательный палец правой руки расположен на соседнем среднем пальце (перед соскальзыванием с него для нанесения перкуторного удара), левой рукой расправляют кожные складки перкутируемой области.
Перкуссия по Образцову Положение рук врача при перкуссии по Образцову: указательный палец правой руки расположен на соседнем среднем пальце (перед соскальзыванием с него для нанесения перкуторного удара), левой рукой расправляют кожные складки перкутируемой области.
 Перкуссия по Ауэнбруггеру 1 2 Положение руки врача перед нанесением перкуторного удара (1), во время перкуторного удара (2)
Перкуссия по Ауэнбруггеру 1 2 Положение руки врача перед нанесением перкуторного удара (1), во время перкуторного удара (2)
 Перкуссия по Плешу и Герхардту Положение рук врача при перкуссии пальцем по пальцу по Плешу Положение рук врача при перкуссии пальцем по пальцу по Герхардту
Перкуссия по Плешу и Герхардту Положение рук врача при перкуссии пальцем по пальцу по Плешу Положение рук врача при перкуссии пальцем по пальцу по Герхардту
 Аускультатрорная перкуссия . Положение рук врача при аускультаторной перкуссии.
Аускультатрорная перкуссия . Положение рук врача при аускультаторной перкуссии.
 ПЛАН ОБСЛЕДОВАНИЯ БОЛЬНОГО I. Обязательные исследования для больных с любой патологией. 1. Анализ крови клинический. 2. Анализ мочи клинический. 3. Анализ крови на сахар. 4. Анализ мочи на сахар. 5. Анализ кала на яйца глистов. 6. Флюорография органов грудной клетки. 7. ЭКГ. II. План обследования больных с различной патологией внутренних органов (сердечно-сосудистой, пищеварительной, дыхательной, мочевыделительной систем). Результаты дополнительных исследований 1. Лабораторные (название, дата, результаты, заключение). 2. Инструментальные (название, дата, результаты, заключение). 3. Консультации специалистов (дата, заключение).
ПЛАН ОБСЛЕДОВАНИЯ БОЛЬНОГО I. Обязательные исследования для больных с любой патологией. 1. Анализ крови клинический. 2. Анализ мочи клинический. 3. Анализ крови на сахар. 4. Анализ мочи на сахар. 5. Анализ кала на яйца глистов. 6. Флюорография органов грудной клетки. 7. ЭКГ. II. План обследования больных с различной патологией внутренних органов (сердечно-сосудистой, пищеварительной, дыхательной, мочевыделительной систем). Результаты дополнительных исследований 1. Лабораторные (название, дата, результаты, заключение). 2. Инструментальные (название, дата, результаты, заключение). 3. Консультации специалистов (дата, заключение).
 – ОБОСНОВАНИЕ КЛИНИЧЕСКОГО ДИАГНОЗА Основной диагноз; Осложнения; Сопутствующие заболевания. – ПЛАН ЛЕЧЕНИЯ – ДНЕВНИКИ НАБЛЮДЕНИЯ – ЭПИКРИЗ
– ОБОСНОВАНИЕ КЛИНИЧЕСКОГО ДИАГНОЗА Основной диагноз; Осложнения; Сопутствующие заболевания. – ПЛАН ЛЕЧЕНИЯ – ДНЕВНИКИ НАБЛЮДЕНИЯ – ЭПИКРИЗ
 «QUI BENE DIAGNOSCIT – BENE CURAT»
«QUI BENE DIAGNOSCIT – BENE CURAT»
 ОБЩИЙ ОСМОТР БОЛЬНОГО
ОБЩИЙ ОСМОТР БОЛЬНОГО
 О методике общего осмотра больного “Нужно пробежать все места тела больного, начиная с головы до ног, а именно: первее всего надо уловить наружный вид больного и положение его тела, потом: исследовать действия душевные, зависящие от мозга состояние ума, тоску, сон; вглядеться в лицо его, глаза, лоб, щеки, рот и нос, … на коих часто, как на картине, печатается и живописуется образ болезни. Надобно смотреть и осязать язык, как вывеску желудка… внимать звуку голоса … видеть и слышать дыхание груди и вычислить соразмерность биения сердца и жил с дыханием. Надо уметь осязать живот, все его внутренности. Обратить внимание на кожу, сухость ее и влажность, цвет и сыпи; видеть и исследовать все извержения: кровь, мокроту, желчь”. М. Я. Мудров
О методике общего осмотра больного “Нужно пробежать все места тела больного, начиная с головы до ног, а именно: первее всего надо уловить наружный вид больного и положение его тела, потом: исследовать действия душевные, зависящие от мозга состояние ума, тоску, сон; вглядеться в лицо его, глаза, лоб, щеки, рот и нос, … на коих часто, как на картине, печатается и живописуется образ болезни. Надобно смотреть и осязать язык, как вывеску желудка… внимать звуку голоса … видеть и слышать дыхание груди и вычислить соразмерность биения сердца и жил с дыханием. Надо уметь осязать живот, все его внутренности. Обратить внимание на кожу, сухость ее и влажность, цвет и сыпи; видеть и исследовать все извержения: кровь, мокроту, желчь”. М. Я. Мудров
 Осмотр как метод исследования и его диагностическое значение Осмотр (inspectio) является первым и одним из основных методов объективного обследования больного для врача любой специальности. (80% информации поступает через зрительный анализатор) ОСМОТР БОЛЬНОГО: • самый простой и наиболее естественный метод исследования, не требующий специальных условий и дополнительного оборудования • позволяющий объективно оценить настоящее состояние больного (status present objectivus). • оказывают существенную помощь в построении алгоритма обследования больного, а иногда уже “с первого взгляда” поставить правильный диагноз (diagnosis ad oculos) (например, акромегалии, гипертиреоза). • Помогает правильно оценить данные субъективных исследований (жалобы, анамнез) • установить взаимопонимание и доверительные взаимоотношения между врачом и больным
Осмотр как метод исследования и его диагностическое значение Осмотр (inspectio) является первым и одним из основных методов объективного обследования больного для врача любой специальности. (80% информации поступает через зрительный анализатор) ОСМОТР БОЛЬНОГО: • самый простой и наиболее естественный метод исследования, не требующий специальных условий и дополнительного оборудования • позволяющий объективно оценить настоящее состояние больного (status present objectivus). • оказывают существенную помощь в построении алгоритма обследования больного, а иногда уже “с первого взгляда” поставить правильный диагноз (diagnosis ad oculos) (например, акромегалии, гипертиреоза). • Помогает правильно оценить данные субъективных исследований (жалобы, анамнез) • установить взаимопонимание и доверительные взаимоотношения между врачом и больным
 Правила осмотра больного Прямое Освещение: • • • Рассеянный дневной свет; Прямое и боковое освещение (для выявления рельефа поверхности, контуров различных частей тела, видимой пульсации на поверхности тела); Искусственное освещение затрудняет оценить истинную окраску кожных покровов и склер, кожные элементы. Боковое
Правила осмотра больного Прямое Освещение: • • • Рассеянный дневной свет; Прямое и боковое освещение (для выявления рельефа поверхности, контуров различных частей тела, видимой пульсации на поверхности тела); Искусственное освещение затрудняет оценить истинную окраску кожных покровов и склер, кожные элементы. Боковое
 Правила осмотра больного Техника осмотра 1. 2. 3. 4. Больного полностью или частично обнажить; Расположить на расстоянии 2 -3 шагов от врача Постепенно поворачивая больного врач осматривает его в прямом и боковом освещении; Осмотр грудной клетки лучше проводить в вертикальном положении, а живота – в вертикальном и горизонтальном
Правила осмотра больного Техника осмотра 1. 2. 3. 4. Больного полностью или частично обнажить; Расположить на расстоянии 2 -3 шагов от врача Постепенно поворачивая больного врач осматривает его в прямом и боковом освещении; Осмотр грудной клетки лучше проводить в вертикальном положении, а живота – в вертикальном и горизонтальном
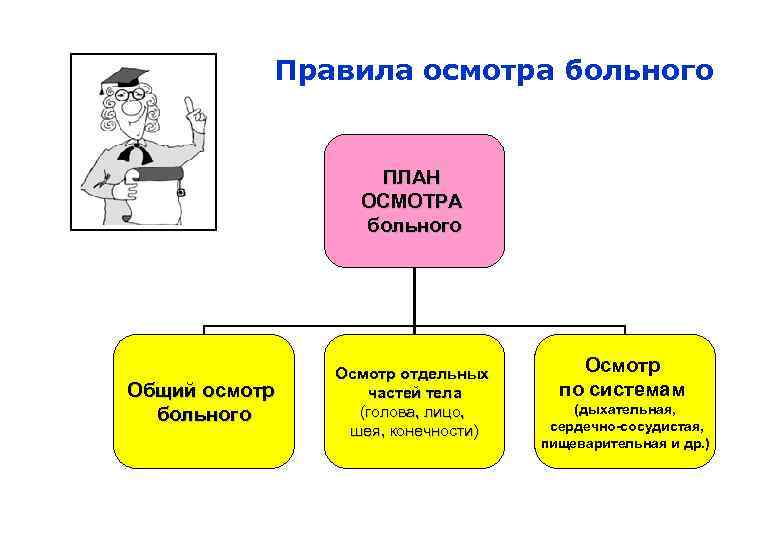 Правила осмотра больного ПЛАН ОСМОТРА больного Общий осмотр больного Осмотр отдельных частей тела (голова, лицо, шея, конечности) Осмотр по системам (дыхательная, сердечно-сосудистая, пищеварительная и др. )
Правила осмотра больного ПЛАН ОСМОТРА больного Общий осмотр больного Осмотр отдельных частей тела (голова, лицо, шея, конечности) Осмотр по системам (дыхательная, сердечно-сосудистая, пищеварительная и др. )
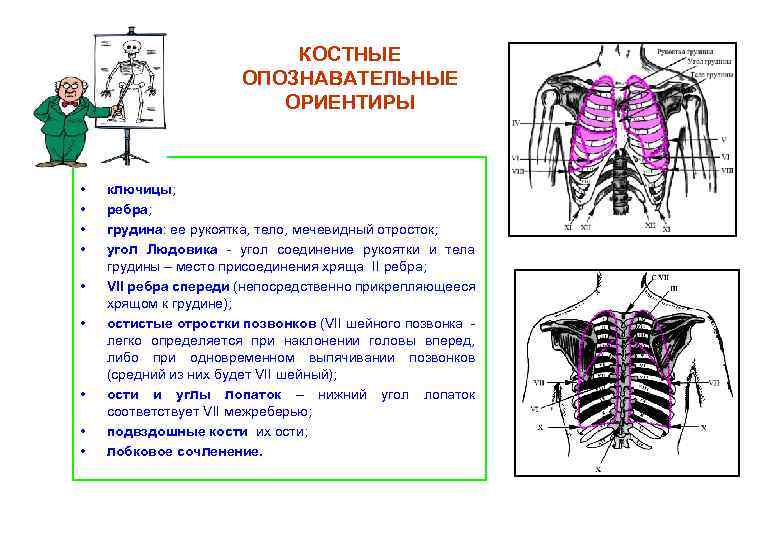 КОСТНЫЕ ОПОЗНАВАТЕЛЬНЫЕ ОРИЕНТИРЫ • • • ключицы; ребра; грудина: ее рукоятка, тело, мечевидный отросток; угол Людовика - угол соединение рукоятки и тела грудины – место присоединения хряща II ребра; VII ребра спереди (непосредственно прикрепляющееся хрящом к грудине); остистые отростки позвонков (VII шейного позвонка легко определяется при наклонении головы вперед, либо при одновременном выпячивании позвонков (средний из них будет VII шейный); ости и углы лопаток – нижний угол лопаток соответствует VII межреберью; подвздошные кости их ости; лобковое сочленение.
КОСТНЫЕ ОПОЗНАВАТЕЛЬНЫЕ ОРИЕНТИРЫ • • • ключицы; ребра; грудина: ее рукоятка, тело, мечевидный отросток; угол Людовика - угол соединение рукоятки и тела грудины – место присоединения хряща II ребра; VII ребра спереди (непосредственно прикрепляющееся хрящом к грудине); остистые отростки позвонков (VII шейного позвонка легко определяется при наклонении головы вперед, либо при одновременном выпячивании позвонков (средний из них будет VII шейный); ости и углы лопаток – нижний угол лопаток соответствует VII межреберью; подвздошные кости их ости; лобковое сочленение.
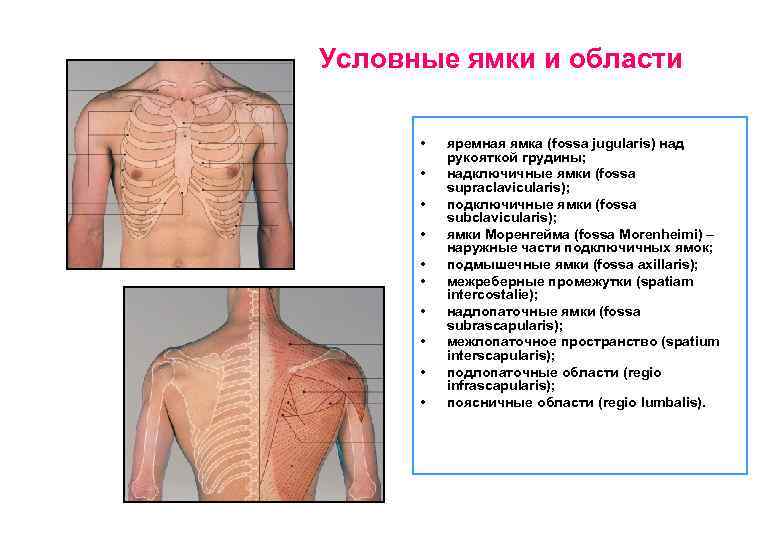 Условные ямки и области • • • яремная ямка (fossa jugularis) над рукояткой грудины; надключичные ямки (fossa supraclavicularis); подключичные ямки (fossa subclavicularis); ямки Моренгейма (fossa Morenheimi) – наружные части подключичных ямок; подмышечные ямки (fossa axillaris); межреберные промежутки (spatiam intercostalie); надлопаточные ямки (fossa subrascapularis); межлопаточное пространство (spatium interscapularis); подлопаточные области (regio infrascapularis); поясничные области (regio lumbalis).
Условные ямки и области • • • яремная ямка (fossa jugularis) над рукояткой грудины; надключичные ямки (fossa supraclavicularis); подключичные ямки (fossa subclavicularis); ямки Моренгейма (fossa Morenheimi) – наружные части подключичных ямок; подмышечные ямки (fossa axillaris); межреберные промежутки (spatiam intercostalie); надлопаточные ямки (fossa subrascapularis); межлопаточное пространство (spatium interscapularis); подлопаточные области (regio infrascapularis); поясничные области (regio lumbalis).
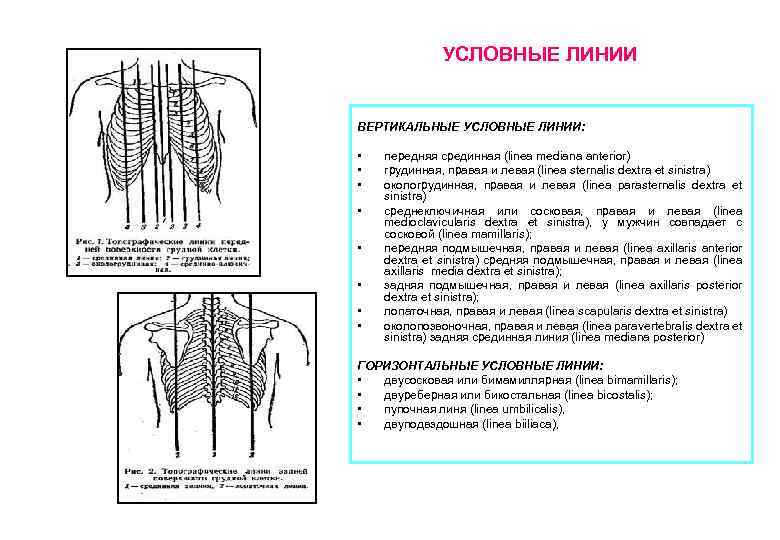 УСЛОВНЫЕ ЛИНИИ ВЕРТИКАЛЬНЫЕ УСЛОВНЫЕ ЛИНИИ: • • передняя срединная (linea mediana anterior) грудинная, правая и левая (linea sternalis dextra et sinistra) окологрудинная, правая и левая (linea parasternalis dextra et sinistra) среднеключичная или сосковая, правая и левая (linea medioclavicularis dextra et sinistra), у мужчин совпадает с сосковой (linea mamillaris); передняя подмышечная, правая и левая (linea axillaris anterior dextra et sinistra) средняя подмышечная, правая и левая (linea axillaris media dextra et sinistra); задняя подмышечная, правая и левая (linea аxillaris posterior dextra et sinistra); лопаточная, правая и левая (linea scapularis dextra et sinistra) околопозвоночная, правая и левая (linea paravertebralis dextra et sinistra) задняя срединная линия (linea mediana posterior) ГОРИЗОНТАЛЬНЫЕ УСЛОВНЫЕ ЛИНИИ: • двусосковая или бимамиллярная (linea bimamillaris); • двуреберная или бикостальная (linea bicostalis); • пупочная линя (linea umbilicalis), • двуподвздошная (linea biiliaca),
УСЛОВНЫЕ ЛИНИИ ВЕРТИКАЛЬНЫЕ УСЛОВНЫЕ ЛИНИИ: • • передняя срединная (linea mediana anterior) грудинная, правая и левая (linea sternalis dextra et sinistra) окологрудинная, правая и левая (linea parasternalis dextra et sinistra) среднеключичная или сосковая, правая и левая (linea medioclavicularis dextra et sinistra), у мужчин совпадает с сосковой (linea mamillaris); передняя подмышечная, правая и левая (linea axillaris anterior dextra et sinistra) средняя подмышечная, правая и левая (linea axillaris media dextra et sinistra); задняя подмышечная, правая и левая (linea аxillaris posterior dextra et sinistra); лопаточная, правая и левая (linea scapularis dextra et sinistra) околопозвоночная, правая и левая (linea paravertebralis dextra et sinistra) задняя срединная линия (linea mediana posterior) ГОРИЗОНТАЛЬНЫЕ УСЛОВНЫЕ ЛИНИИ: • двусосковая или бимамиллярная (linea bimamillaris); • двуреберная или бикостальная (linea bicostalis); • пупочная линя (linea umbilicalis), • двуподвздошная (linea biiliaca),
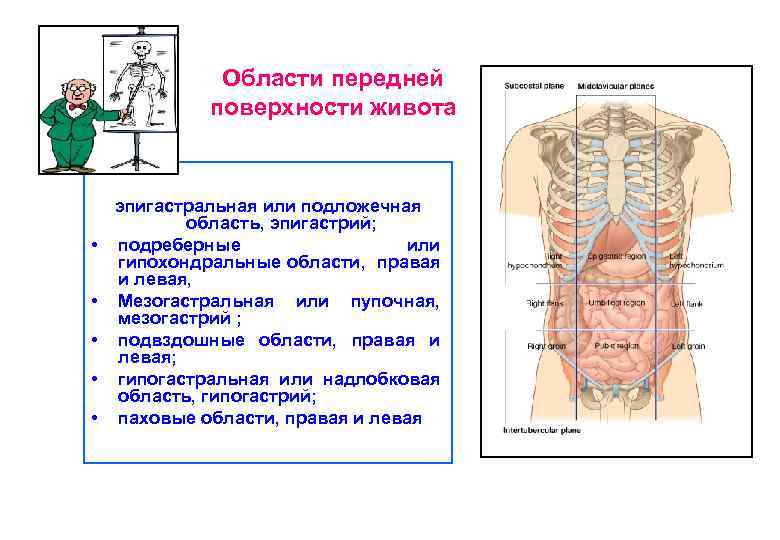 Области передней поверхности живота • • • эпигастральная или подложечная область, эпигастрий; подреберные или гипохондральные области, правая и левая, Мезогастральная или пупочная, мезогастрий ; подвздошные области, правая и левая; гипогастральная или надлобковая область, гипогастрий; паховые области, правая и левая
Области передней поверхности живота • • • эпигастральная или подложечная область, эпигастрий; подреберные или гипохондральные области, правая и левая, Мезогастральная или пупочная, мезогастрий ; подвздошные области, правая и левая; гипогастральная или надлобковая область, гипогастрий; паховые области, правая и левая
 ПЛАН ПРОВЕДЕНИЯ ОБЩЕГО ОСМОТРА 1. Оценка общего состояния больного 2. Положение больного 3. Походка. 4. Осанка. 5. Состояние сознания 6. Выражение лица. 7. Возраст по внешнему виду 8. Телосложение, рост, конституция. 9. Кожа и видимые слизистые 10. Волосы, ногти. 11. Подкожно-жировая клетчатка 12. Пастозность, отеки 13. Лимфатические узлы 14. Мышечная система: 15. Костная система. 16. Суставы. 17. Осмотр шеи. 18. Исследование щитовидной железы. 19. Осмотр отдельных частей тела: голова, конечности, грудная клетка, живот.
ПЛАН ПРОВЕДЕНИЯ ОБЩЕГО ОСМОТРА 1. Оценка общего состояния больного 2. Положение больного 3. Походка. 4. Осанка. 5. Состояние сознания 6. Выражение лица. 7. Возраст по внешнему виду 8. Телосложение, рост, конституция. 9. Кожа и видимые слизистые 10. Волосы, ногти. 11. Подкожно-жировая клетчатка 12. Пастозность, отеки 13. Лимфатические узлы 14. Мышечная система: 15. Костная система. 16. Суставы. 17. Осмотр шеи. 18. Исследование щитовидной железы. 19. Осмотр отдельных частей тела: голова, конечности, грудная клетка, живот.
 ОБЩЕЕ СОСТОЯНИЕ БОЛЬНОГО (status aegroti) Подойдя к постели больного, врач, прежде всего, определяет его общее состояние, которое может быть: - удовлетворительным, - средней тяжести, - тяжелым, - крайне тяжелым. Критериями оценки состояния больного: сознание; положение; осанка; походка; выражение лица; состояние питания; психический статус. У практически здоровых лиц общее состояние оценивается как хорошее, характеризующееся сохранением ясного сознания, активным положением, прямой осанкой, уверенной походкой, осмысленным выражением лица, достаточным питанием, адекватной реакцией на окружающих и свое состояние.
ОБЩЕЕ СОСТОЯНИЕ БОЛЬНОГО (status aegroti) Подойдя к постели больного, врач, прежде всего, определяет его общее состояние, которое может быть: - удовлетворительным, - средней тяжести, - тяжелым, - крайне тяжелым. Критериями оценки состояния больного: сознание; положение; осанка; походка; выражение лица; состояние питания; психический статус. У практически здоровых лиц общее состояние оценивается как хорошее, характеризующееся сохранением ясного сознания, активным положением, прямой осанкой, уверенной походкой, осмысленным выражением лица, достаточным питанием, адекватной реакцией на окружающих и свое состояние.
 ХАРАКТЕРИСТИКА СОСТОЯНИЙ БОЛЬНОГО Удовлетворительное состояние (status morboacili) характеризуется ясным сознанием, активным или активным с ограничением положением, прямой осанкой, уверенной или частично нарушенной (специфической) походкой, осмысленным выражением лица, удовлетворительным или избыточным питанием, адекватной психической реакцией на окружающих и свое состояние. Наблюдается при выздоровлении, в период ремиссии при длительных хронических заболеваниях. Состояние средней тяжести (status ingravescens) характеризуется изменением выражения лица и положения (часто вынужденное), частичным нарушением психического состояния, особенно в отношении своего состояния (преувеличение или недооценка жалоб, симптомов заболевания, сомнения и неуверенность в лечении). Наблюдается в период обострения хронических или острых заболеваний, при травмах, отравлении и др.
ХАРАКТЕРИСТИКА СОСТОЯНИЙ БОЛЬНОГО Удовлетворительное состояние (status morboacili) характеризуется ясным сознанием, активным или активным с ограничением положением, прямой осанкой, уверенной или частично нарушенной (специфической) походкой, осмысленным выражением лица, удовлетворительным или избыточным питанием, адекватной психической реакцией на окружающих и свое состояние. Наблюдается при выздоровлении, в период ремиссии при длительных хронических заболеваниях. Состояние средней тяжести (status ingravescens) характеризуется изменением выражения лица и положения (часто вынужденное), частичным нарушением психического состояния, особенно в отношении своего состояния (преувеличение или недооценка жалоб, симптомов заболевания, сомнения и неуверенность в лечении). Наблюдается в период обострения хронических или острых заболеваний, при травмах, отравлении и др.
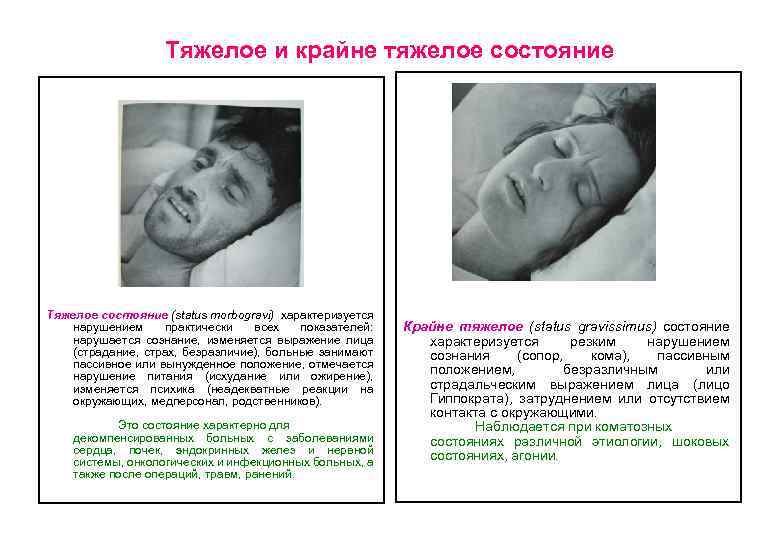 Тяжелое и крайне тяжелое состояние Тяжелое состояние (status morbogravi) характеризуется нарушением практически всех показателей: нарушается сознание, изменяется выражение лица (страдание, страх, безразличие), больные занимают пассивное или вынужденное положение, отмечается нарушение питания (исхудание или ожирение), изменяется психика (неадекватные реакции на окружающих, медперсонал, родственников). Это состояние характерно для декомпенсированных больных с заболеваниями сердца, почек, эндокринных желез и нервной системы, онкологических и инфекционных больных, а также после операций, травм, ранений. Крайне тяжелое (status gravissimus) состояние характеризуется резким нарушением сознания (сопор, кома), пассивным положением, безразличным или страдальческим выражением лица (лицо Гиппократа), затруднением или отсутствием контакта с окружающими. Наблюдается при коматозных состояниях различной этиологии, шоковых состояниях, агонии.
Тяжелое и крайне тяжелое состояние Тяжелое состояние (status morbogravi) характеризуется нарушением практически всех показателей: нарушается сознание, изменяется выражение лица (страдание, страх, безразличие), больные занимают пассивное или вынужденное положение, отмечается нарушение питания (исхудание или ожирение), изменяется психика (неадекватные реакции на окружающих, медперсонал, родственников). Это состояние характерно для декомпенсированных больных с заболеваниями сердца, почек, эндокринных желез и нервной системы, онкологических и инфекционных больных, а также после операций, травм, ранений. Крайне тяжелое (status gravissimus) состояние характеризуется резким нарушением сознания (сопор, кома), пассивным положением, безразличным или страдальческим выражением лица (лицо Гиппократа), затруднением или отсутствием контакта с окружающими. Наблюдается при коматозных состояниях различной этиологии, шоковых состояниях, агонии.
 Сознание (sensorium) Сознание – высшая, свойственная только человеку форма отражения действительности, представляющая совокупность психологических процессов, позволяющих ориентироваться в окружающем мире, времени, оценке собственной личности и обеспечивающих преемственность, единство и многообразие поведения. Различают ясное и нарушенное сознание. Критерии состояния сознания больного служат: 1. Ориентация в окружающей обстановке и адекватность поведения; 2. Восприятие мира (характер ответов на вопросы, адекватность ответов, своевременность ответов); 3. Состояние рефлексов (чувствительных, сухожильных, болевых) и реакция зрачков на свет. Ясное сознание (sensorium lucidum) характеризуется правильной ориентацией в пространстве и адекватным поведением, своевременным и корректными ответами на вопросы, сохранением всех рефлексов.
Сознание (sensorium) Сознание – высшая, свойственная только человеку форма отражения действительности, представляющая совокупность психологических процессов, позволяющих ориентироваться в окружающем мире, времени, оценке собственной личности и обеспечивающих преемственность, единство и многообразие поведения. Различают ясное и нарушенное сознание. Критерии состояния сознания больного служат: 1. Ориентация в окружающей обстановке и адекватность поведения; 2. Восприятие мира (характер ответов на вопросы, адекватность ответов, своевременность ответов); 3. Состояние рефлексов (чувствительных, сухожильных, болевых) и реакция зрачков на свет. Ясное сознание (sensorium lucidum) характеризуется правильной ориентацией в пространстве и адекватным поведением, своевременным и корректными ответами на вопросы, сохранением всех рефлексов.
 Причины нарушения сознания или патологические состояния, вызывающие изменения (угнетение или возбуждение) в центральной нервной системе: 1. Расстройство кровообращения, обусловленное: – малокровием в виде обморочных состояний, – кровоизлиянием в мозг в виде длительного коматозного состояния (апоплексическая кома), – сдавлением в результате отека мозга, повышенного внутричерепного давления в виде прекоматозных состояний; 2. Интоксикация экзо – и эндогенного происхождения (аммиак, морфий, азотистые шлаки); 3. Инфекционные поражения (ботулизм, менингит, столбняк); 4. Нарушение обменных процессов (гормональных, минеральных, кислотно-щелочного равновесия); 5. Механические повреждения (черепно-мозговая травма, переломы костей черепа)
Причины нарушения сознания или патологические состояния, вызывающие изменения (угнетение или возбуждение) в центральной нервной системе: 1. Расстройство кровообращения, обусловленное: – малокровием в виде обморочных состояний, – кровоизлиянием в мозг в виде длительного коматозного состояния (апоплексическая кома), – сдавлением в результате отека мозга, повышенного внутричерепного давления в виде прекоматозных состояний; 2. Интоксикация экзо – и эндогенного происхождения (аммиак, морфий, азотистые шлаки); 3. Инфекционные поражения (ботулизм, менингит, столбняк); 4. Нарушение обменных процессов (гормональных, минеральных, кислотно-щелочного равновесия); 5. Механические повреждения (черепно-мозговая травма, переломы костей черепа)
 Виды нарушения сознания Различают 2 основных направления нарушений сознания: с преобладанием процессов торможения (помраченное-ступор-сопор-кома); с преобладанием процессов возбуждения (сумеречное сознание-бред-аменция-онейроид). В. М. Черноруцкий, А. Л. Мясников, В. Х. Василенко в зависимости от степени угнетения сознания различают 4 степени угнетения сознания: 1/ Помраченное сознание (obnubilatio mentalis, от лат. ob–перед, nubes-облако, затемненное, неясное сознание) – состояние оглушенности, при котором больной недостаточно хорошо ориентируется в пространстве, равнодушен к своему состоянию, на вопросы отвечает адекватно, но с опозданием. Наблюдается при инфекционных заболеваниях, эндо- и экзоинтоксикации. 2/ Ступор (stupor, от лат. stupere - оцепенение, неподвижность, замирание) – состояние обездвиженности, остолбенения, нарушение ориентации в пространстве, когда больной на вопросы отвечает неадекватно и с опозданием, рефлексы сохранены, но несколько замедлены. Наблюдается при контузиях, интоксикациях, психических заболеваниях. 3/ Сопор (sopor, от лат. sopire - усыплять, оглушать, спячка, беспамятство) - состояние глубокого сна, из которого больного можно вывести только сильным раздражителем (окрик, укол, щипок), получив в ответ однозначный звук, движение взгляд, больной снова “засыпает”, рефлексы сохранены, но вялые. Наблюдается при тяжелых лихорадочных состояниях, отравлениях, уремии. 4/ Кома (coma, от греч. coma - глубокий сон) – бессознательное состояние, характеризующееся полной утратой реакций на внешние раздражители. Рефлексы отсутствуют, наблюдается расслабление всей мускулатуры и сохранение на минимальном уровне функций дыхания и кровообращения
Виды нарушения сознания Различают 2 основных направления нарушений сознания: с преобладанием процессов торможения (помраченное-ступор-сопор-кома); с преобладанием процессов возбуждения (сумеречное сознание-бред-аменция-онейроид). В. М. Черноруцкий, А. Л. Мясников, В. Х. Василенко в зависимости от степени угнетения сознания различают 4 степени угнетения сознания: 1/ Помраченное сознание (obnubilatio mentalis, от лат. ob–перед, nubes-облако, затемненное, неясное сознание) – состояние оглушенности, при котором больной недостаточно хорошо ориентируется в пространстве, равнодушен к своему состоянию, на вопросы отвечает адекватно, но с опозданием. Наблюдается при инфекционных заболеваниях, эндо- и экзоинтоксикации. 2/ Ступор (stupor, от лат. stupere - оцепенение, неподвижность, замирание) – состояние обездвиженности, остолбенения, нарушение ориентации в пространстве, когда больной на вопросы отвечает неадекватно и с опозданием, рефлексы сохранены, но несколько замедлены. Наблюдается при контузиях, интоксикациях, психических заболеваниях. 3/ Сопор (sopor, от лат. sopire - усыплять, оглушать, спячка, беспамятство) - состояние глубокого сна, из которого больного можно вывести только сильным раздражителем (окрик, укол, щипок), получив в ответ однозначный звук, движение взгляд, больной снова “засыпает”, рефлексы сохранены, но вялые. Наблюдается при тяжелых лихорадочных состояниях, отравлениях, уремии. 4/ Кома (coma, от греч. coma - глубокий сон) – бессознательное состояние, характеризующееся полной утратой реакций на внешние раздражители. Рефлексы отсутствуют, наблюдается расслабление всей мускулатуры и сохранение на минимальном уровне функций дыхания и кровообращения
 Классификация коматозных состояний А. СОСУДИСТЫЕ КОМЫ: Апоплектическая кома; Обморок Б. ЭКЗОТОКСИЧЕСКИЕ КОМЫ: Алкогольная кома; Отравление опиумом и морфием В. ЭНДОТОКСИЧЕСКИЕ КОМЫ: Диабетическая кома; Гипогликемическая кома; Астматическая кома; Печеночная кома, гепатаргия; Уремическая кома, уремия ; Анемическая кома. Г. ИНФЕКЦИОННЫЕ КОМЫ: Менингиальная кома Д. ТРАВМАТИЧЕСКАЯ КОМА Е. ЭПИЛЕПТИЧЕСКАЯ КОМА Ж. ГИПЕРТЕРМИЧЕСКИЕ КОМЫ З. НЕОПЛАСТИЧЕСКИЕ КОМЫ И. ТЕРМИНАЛЬНАЯ ИЛИ ЗАПРЕДЕЛЬНАЯ КОМА
Классификация коматозных состояний А. СОСУДИСТЫЕ КОМЫ: Апоплектическая кома; Обморок Б. ЭКЗОТОКСИЧЕСКИЕ КОМЫ: Алкогольная кома; Отравление опиумом и морфием В. ЭНДОТОКСИЧЕСКИЕ КОМЫ: Диабетическая кома; Гипогликемическая кома; Астматическая кома; Печеночная кома, гепатаргия; Уремическая кома, уремия ; Анемическая кома. Г. ИНФЕКЦИОННЫЕ КОМЫ: Менингиальная кома Д. ТРАВМАТИЧЕСКАЯ КОМА Е. ЭПИЛЕПТИЧЕСКАЯ КОМА Ж. ГИПЕРТЕРМИЧЕСКИЕ КОМЫ З. НЕОПЛАСТИЧЕСКИЕ КОМЫ И. ТЕРМИНАЛЬНАЯ ИЛИ ЗАПРЕДЕЛЬНАЯ КОМА
 НАРУШЕНИЯМ СОЗНАНИЯ С ПРЕОБЛАДАНИЕМ ПРОЦЕССОВ ВОЗБУЖДЕНИЯ Сумеречное состояние – состояние, при котором больной дезориентирован в окружающей обстановке, не узнает родственников, врачей, иногда возбужден; при наличии угрожающих галлюцинаций (представлений, не отражающих действительности) способен на агрессивные действия. Характерно для эпилепсии. Делирий (delirium–безумие, бред) – состояние дезориентации больного в окружающей обстановке, в сочетании с наплывом ярких зрительных и слуховых галлюцинаций. Различают буйный и тихий бред. Буйный бред (delirium furibundum) – состояние при котором больной дезориентирован, возбужден, а его поведение обусловлено наплывом зрительных или слуховых галлюцинаций. Наблюдается при хронической интоксикации алкоголем. Тихий бред (delirium mussitans) – состояние при котором больной находится в сопоре или коме с явлениями моторного возбуждения (тихая, невнятная, бессмысленная речь). Наблюдается при тяжелых инфекциях на высоте лихорадки (сыпной тиф, брюшной тиф, крупозная пневмония). Аменция (a–отрицание, mentis–ум, рассудок, безумие) особое состояние растерянности при неполной ориентации в окружающей обстановке. Больные возбуждены, наблюдается бессвязное мышление и речь, временами смех, улыбки, слезы. Характерно для тяжелых инфекций и интоксикаций. Онейроид (oneiroidum) – сновидное расстройство сознания, характеризующееся пестротой восприятия реальной действительности с фантастическими представлениями.
НАРУШЕНИЯМ СОЗНАНИЯ С ПРЕОБЛАДАНИЕМ ПРОЦЕССОВ ВОЗБУЖДЕНИЯ Сумеречное состояние – состояние, при котором больной дезориентирован в окружающей обстановке, не узнает родственников, врачей, иногда возбужден; при наличии угрожающих галлюцинаций (представлений, не отражающих действительности) способен на агрессивные действия. Характерно для эпилепсии. Делирий (delirium–безумие, бред) – состояние дезориентации больного в окружающей обстановке, в сочетании с наплывом ярких зрительных и слуховых галлюцинаций. Различают буйный и тихий бред. Буйный бред (delirium furibundum) – состояние при котором больной дезориентирован, возбужден, а его поведение обусловлено наплывом зрительных или слуховых галлюцинаций. Наблюдается при хронической интоксикации алкоголем. Тихий бред (delirium mussitans) – состояние при котором больной находится в сопоре или коме с явлениями моторного возбуждения (тихая, невнятная, бессмысленная речь). Наблюдается при тяжелых инфекциях на высоте лихорадки (сыпной тиф, брюшной тиф, крупозная пневмония). Аменция (a–отрицание, mentis–ум, рассудок, безумие) особое состояние растерянности при неполной ориентации в окружающей обстановке. Больные возбуждены, наблюдается бессвязное мышление и речь, временами смех, улыбки, слезы. Характерно для тяжелых инфекций и интоксикаций. Онейроид (oneiroidum) – сновидное расстройство сознания, характеризующееся пестротой восприятия реальной действительности с фантастическими представлениями.
 ОСАНКА (positio corporis) Осанка – привычное положение тела при стоянии, ходьбе, сидении Осанка определяется: • состоянием мышечного тонуса, • связочного аппарата, • их иннервацией и кровоснабжением, • самочувствием и настроением больного оказывает влияние: – – профессия (у кадровиков – “военная” выправка, у сапожников, швей – сутулость) конституционные особенности (у гиперстеников прямая осанка вследствие повышенного тонуса мускулатуры, крепости связочного аппарата и малоподвижности суставов; у астеников, в силу противоположных особенностей, признаком обычной осанки считается опущенная голова, вяло свисающие плечи и руки, сгорбленная спина). Осанка характеризует общий тонус организма.
ОСАНКА (positio corporis) Осанка – привычное положение тела при стоянии, ходьбе, сидении Осанка определяется: • состоянием мышечного тонуса, • связочного аппарата, • их иннервацией и кровоснабжением, • самочувствием и настроением больного оказывает влияние: – – профессия (у кадровиков – “военная” выправка, у сапожников, швей – сутулость) конституционные особенности (у гиперстеников прямая осанка вследствие повышенного тонуса мускулатуры, крепости связочного аппарата и малоподвижности суставов; у астеников, в силу противоположных особенностей, признаком обычной осанки считается опущенная голова, вяло свисающие плечи и руки, сгорбленная спина). Осанка характеризует общий тонус организма.
 ОСАНКА Прямая осанка “осанка гордецов” (positura superborum) – эластичная походка, свободные, непринужденные движения говорят о благополучии организма. Критерии правильной осанки: – – – – голова и шея выпрямлены; плечи отведены назад; незначительный прогиб поясничной области; мышцы ягодиц подтянуты; профиль груди ярко выражен; живот подтянут; таз не смещен. Физиологическая прямая осанка наблюдается у здоровых лиц, у гиперстеников, военных. В патологии прямая осанка встречается при болезни Бехтерева, асците, выраженном ожирении, массивной опухоли брюшной полости.
ОСАНКА Прямая осанка “осанка гордецов” (positura superborum) – эластичная походка, свободные, непринужденные движения говорят о благополучии организма. Критерии правильной осанки: – – – – голова и шея выпрямлены; плечи отведены назад; незначительный прогиб поясничной области; мышцы ягодиц подтянуты; профиль груди ярко выражен; живот подтянут; таз не смещен. Физиологическая прямая осанка наблюдается у здоровых лиц, у гиперстеников, военных. В патологии прямая осанка встречается при болезни Бехтерева, асците, выраженном ожирении, массивной опухоли брюшной полости.
 Критерии прямой осанки Вид Критерии Спереди Голова расположена строго вертикально Шейно-плечевые углы симметричны Ключицы на одном уровне Грудная клетка и живот симметричны относительно срединной линии Пупок на средней линии Линия надплечья на одном уровне Остистые отростки позвоночников расположены строго вертикально Углы лопаток на одном уровне Треугольники талии симметричны Ягодичные складки на одном уровне Подколенные ямки на одном уровне Профиль груди ярко выражен; Живот подтянут; Таз не смещен. Голова и шея выпрямлены; Плечи отведены назад; Физиологические изгибы позвоночника умеренно выражены; Мышцы ягодиц подтянуты; Ноги прямые Сзади Сбоку
Критерии прямой осанки Вид Критерии Спереди Голова расположена строго вертикально Шейно-плечевые углы симметричны Ключицы на одном уровне Грудная клетка и живот симметричны относительно срединной линии Пупок на средней линии Линия надплечья на одном уровне Остистые отростки позвоночников расположены строго вертикально Углы лопаток на одном уровне Треугольники талии симметричны Ягодичные складки на одном уровне Подколенные ямки на одном уровне Профиль груди ярко выражен; Живот подтянут; Таз не смещен. Голова и шея выпрямлены; Плечи отведены назад; Физиологические изгибы позвоночника умеренно выражены; Мышцы ягодиц подтянуты; Ноги прямые Сзади Сбоку
 Критерии вялой осанки Вялая осанка (positura atonia), свисающие плечи, затрудненная походка, вялые движения свидетельствуют о тяжелом физическом или психическом состоянии. Критерии правильной осанки: голова и шея наклонены вперед: плечи опущены и сутулы; ярко выражен прогиб поясницы; мышцы ягодиц дряблые; грудь обвисла; мышцы живота расслаблены; живот выпячен; Физиологическая вялая осанка встречается у астеников, стариков, у лиц тяжелого физического труда, в патологии наблюдается при заболеваниях нервной, опорно-двигательной и эндокринной систем, а также при травмах
Критерии вялой осанки Вялая осанка (positura atonia), свисающие плечи, затрудненная походка, вялые движения свидетельствуют о тяжелом физическом или психическом состоянии. Критерии правильной осанки: голова и шея наклонены вперед: плечи опущены и сутулы; ярко выражен прогиб поясницы; мышцы ягодиц дряблые; грудь обвисла; мышцы живота расслаблены; живот выпячен; Физиологическая вялая осанка встречается у астеников, стариков, у лиц тяжелого физического труда, в патологии наблюдается при заболеваниях нервной, опорно-двигательной и эндокринной систем, а также при травмах
 Типы осанки Круглая спина (сутулость) представляет собой усиление грудного кифоза. Если он сильно выражен и захватывает часть поясничного отдела, спина называется тотально-круглой. Плоская спина характеризуется сглаженностью всех физиологических изгибов позвоночного столба и уменьшением угла наклона таза: грудная клетка уплощена; рессорная функция при этом страдает. Плоская спина часто сопровождается боковыми искривлениями позвоночного столба сколиозами. Кругло-вогнутая (седловидная) спина характеризуется одновременно усиленным грудным кифозом и поясничным лордозом. Плоско-вогнутая спина характеризуется усилением только поясничного лордоза.
Типы осанки Круглая спина (сутулость) представляет собой усиление грудного кифоза. Если он сильно выражен и захватывает часть поясничного отдела, спина называется тотально-круглой. Плоская спина характеризуется сглаженностью всех физиологических изгибов позвоночного столба и уменьшением угла наклона таза: грудная клетка уплощена; рессорная функция при этом страдает. Плоская спина часто сопровождается боковыми искривлениями позвоночного столба сколиозами. Кругло-вогнутая (седловидная) спина характеризуется одновременно усиленным грудным кифозом и поясничным лордозом. Плоско-вогнутая спина характеризуется усилением только поясничного лордоза.
 Виды нарушения осанки Оцените осанку, изображенную на рисунках: Визуальный метод Определения осанки
Виды нарушения осанки Оцените осанку, изображенную на рисунках: Визуальный метод Определения осанки
 ПОХОДКА (ingressus) Походка – совокупность особенностей позы и движений при ходьбе. Индивидуальные особенности походки составляют: - величина шага, - быстроты ходьбы, - положения туловища и головы, - содружественные движения рук. Кроме того, походка зависит от состояния опорно-двигательного аппарата, нервной системы, а также, от конституционального типа, темперамента, воспитания, профессии (походка военных, моряков, танцоров). ПОХОДКА ЗДОРОВОГО ЧЕЛОВЕКА ТВЕРДАЯ, УВЕРЕННАЯ, ПРЯМАЯ, НЕ ВЫЗЫВАЮЩАЯ ОСОБОГО НАПРЯЖЕНИЯ.
ПОХОДКА (ingressus) Походка – совокупность особенностей позы и движений при ходьбе. Индивидуальные особенности походки составляют: - величина шага, - быстроты ходьбы, - положения туловища и головы, - содружественные движения рук. Кроме того, походка зависит от состояния опорно-двигательного аппарата, нервной системы, а также, от конституционального типа, темперамента, воспитания, профессии (походка военных, моряков, танцоров). ПОХОДКА ЗДОРОВОГО ЧЕЛОВЕКА ТВЕРДАЯ, УВЕРЕННАЯ, ПРЯМАЯ, НЕ ВЫЗЫВАЮЩАЯ ОСОБОГО НАПРЯЖЕНИЯ.
 Специфические походки больных В зависимости от состояния опорно-двигательного аппарата и его иннервации, местных болевых ощущений, реже поражения внутренних органов, наблюдается ряд специфических походок, которые помогают диагностике той или иной патологии: Гемиплегическая походка (ingressus hemiplegicus) (косящая, косаря; циркумдуцирующая от лат. описывать круг) характеризуется избыточным отведением пораженной ноги в сторону, в результате чего она при каждом шаге описывает полукруг, при этом соответствующая рука согнута в локте и приведена к туловищу; обусловлена повышенным тонусом разгибательной голени и подошвенных сгибателей стопы (в результате чего нога удлиняется); наблюдается у больных с центральным гемипарезом.
Специфические походки больных В зависимости от состояния опорно-двигательного аппарата и его иннервации, местных болевых ощущений, реже поражения внутренних органов, наблюдается ряд специфических походок, которые помогают диагностике той или иной патологии: Гемиплегическая походка (ingressus hemiplegicus) (косящая, косаря; циркумдуцирующая от лат. описывать круг) характеризуется избыточным отведением пораженной ноги в сторону, в результате чего она при каждом шаге описывает полукруг, при этом соответствующая рука согнута в локте и приведена к туловищу; обусловлена повышенным тонусом разгибательной голени и подошвенных сгибателей стопы (в результате чего нога удлиняется); наблюдается у больных с центральным гемипарезом.
 Специфические походки больных Паретическая походка (ingressus pareticus) (вялая) характеризуется медленным движением с затрудненным поднятием и волочением атоничных ног; обусловлена парапарезом нижних конечностей. “Петушиная походка” (ingressus gallinaceus) (степпаж, перинеальная) характеризуется высоким поднятием ноги, выбрасыванием ее вперед и резким опусканием со шлепком об пол; обусловлена парезом или параличом мышц, разгибающих стопу (отвислая стопа), и наблюдается при поражении малоберцового нерва. Атактическая походка (ingressus atacticus) (штампующая, припечатывающая) (от греч. ataktos – беспорядочная) характеризуется высоким поднятием ног, выбрасыванием их вперед; достигнув пола, нога продолжает искать опору. Такая походка обусловлена расстройством координации и поражением проводящих путей глубокой чувствительности (задние столбы спинного мозга, периферические нервы). Наблюдается при спинной сухотке, полиневритах, сенситивной атаксии
Специфические походки больных Паретическая походка (ingressus pareticus) (вялая) характеризуется медленным движением с затрудненным поднятием и волочением атоничных ног; обусловлена парапарезом нижних конечностей. “Петушиная походка” (ingressus gallinaceus) (степпаж, перинеальная) характеризуется высоким поднятием ноги, выбрасыванием ее вперед и резким опусканием со шлепком об пол; обусловлена парезом или параличом мышц, разгибающих стопу (отвислая стопа), и наблюдается при поражении малоберцового нерва. Атактическая походка (ingressus atacticus) (штампующая, припечатывающая) (от греч. ataktos – беспорядочная) характеризуется высоким поднятием ног, выбрасыванием их вперед; достигнув пола, нога продолжает искать опору. Такая походка обусловлена расстройством координации и поражением проводящих путей глубокой чувствительности (задние столбы спинного мозга, периферические нервы). Наблюдается при спинной сухотке, полиневритах, сенситивной атаксии
 Специфические походки больных Мозжечковая походка (ingressus cerebcllaris) (пьяная) (разновидность атактической походки) характеризуется широким расставлением ног при ходьбе (как бы разбрасыванием их), раскачиванием туловища, балансированием приподнятыми руками; обусловлена нарушением координации мозжечка и его связей с корой и подкорковыми структурами, а также поражением вестибулярного аппарата; наблюдается при поражении мозжечка, меньеровском синдроме, опьянении, при большой кровопотере, нервном стрессе, у лихорадящих больных. “Кукольная походка” (ingressus pupae), ахейрокинез (acheirokinesis s. Parkinsoni) (подобно манекену, кукле-автомату) характеризуется быстрыми мелкими скользящими шагами без содружественных движений рук с застывшими положениями туловища и головы (чаще наклоненными вперед с явлениями пропульсии и ретропульсии); обусловлена поражением экстрапирамидных путей и общей мышечной ригидностью при паркинсонизме, церебральном атеросклерозе. Танцующая походка характеризуется поворотами или наклонами туловища и головы в сторону, толчкообразным вертикальным перемещением туловища, причудливыми позами; обусловлена деформирующей мышечной дистонией, медленными тоническими гиперкинезами мышц туловища и конечностей при торсионной дистонии, гепатоцеребральной дистрофии, энцефалите и других нейроинфекциях, интоксикациях, послеродовой травме, атеросклерозе.
Специфические походки больных Мозжечковая походка (ingressus cerebcllaris) (пьяная) (разновидность атактической походки) характеризуется широким расставлением ног при ходьбе (как бы разбрасыванием их), раскачиванием туловища, балансированием приподнятыми руками; обусловлена нарушением координации мозжечка и его связей с корой и подкорковыми структурами, а также поражением вестибулярного аппарата; наблюдается при поражении мозжечка, меньеровском синдроме, опьянении, при большой кровопотере, нервном стрессе, у лихорадящих больных. “Кукольная походка” (ingressus pupae), ахейрокинез (acheirokinesis s. Parkinsoni) (подобно манекену, кукле-автомату) характеризуется быстрыми мелкими скользящими шагами без содружественных движений рук с застывшими положениями туловища и головы (чаще наклоненными вперед с явлениями пропульсии и ретропульсии); обусловлена поражением экстрапирамидных путей и общей мышечной ригидностью при паркинсонизме, церебральном атеросклерозе. Танцующая походка характеризуется поворотами или наклонами туловища и головы в сторону, толчкообразным вертикальным перемещением туловища, причудливыми позами; обусловлена деформирующей мышечной дистонией, медленными тоническими гиперкинезами мышц туловища и конечностей при торсионной дистонии, гепатоцеребральной дистрофии, энцефалите и других нейроинфекциях, интоксикациях, послеродовой травме, атеросклерозе.
 Специфические походки больных Утиная походка (ingressus anatinus) (качающаяся) характеризуется медленными неуверенными маленькими шагами “вперевалку”, затруднением в поднимании ног, компенсирующимся наклоном туловища в противоположную сторону (в сторону фиксированной ноги на земле); обусловлена гипотонией или атрофией мышц тазового пояса при миопатии, подвывихе тазобедренного сустава, остеодистрофии Реклингаузена, остемаляции тазобедренного сустава, остаточном полиомиелите. Врожденная патология правого тазобедренного сустава – правая нога укорочена (а); врожденный вывих левого бедра (б). а б
Специфические походки больных Утиная походка (ingressus anatinus) (качающаяся) характеризуется медленными неуверенными маленькими шагами “вперевалку”, затруднением в поднимании ног, компенсирующимся наклоном туловища в противоположную сторону (в сторону фиксированной ноги на земле); обусловлена гипотонией или атрофией мышц тазового пояса при миопатии, подвывихе тазобедренного сустава, остеодистрофии Реклингаузена, остемаляции тазобедренного сустава, остаточном полиомиелите. Врожденная патология правого тазобедренного сустава – правая нога укорочена (а); врожденный вывих левого бедра (б). а б
 Специфические походки больных Истерическая походка Тодда (“метущая походка Тодда”) характеризуется вычурными движениями ног (то волочат ногу за собой, то подтаскивают ее руками “как неживую”, как бы подметая ею пол); обусловлена псевдогемиплегией. Хромота (claudicatio) нарушение походки, характеризующееся асимметричным движением ног. Перемежающаяся ишемическая хромота (claudicatio ishemica inermittens) (Шарко-синдром) – периодическое возникновение при ходьбе парастезий и болей в голенях, вынуждающих больного останавливаться; характерна для облитерирующего атеросклероза сосудов нижних конечностей. Ходульная походка характеризуется отсутствием сгибания ног в коленных суставах, которая наблюдается при врожденной двусторонней косолапости. Лисья походка характеризуется постановкой стоп на одну линию; обусловлена поражением лобной доли головного мозга.
Специфические походки больных Истерическая походка Тодда (“метущая походка Тодда”) характеризуется вычурными движениями ног (то волочат ногу за собой, то подтаскивают ее руками “как неживую”, как бы подметая ею пол); обусловлена псевдогемиплегией. Хромота (claudicatio) нарушение походки, характеризующееся асимметричным движением ног. Перемежающаяся ишемическая хромота (claudicatio ishemica inermittens) (Шарко-синдром) – периодическое возникновение при ходьбе парастезий и болей в голенях, вынуждающих больного останавливаться; характерна для облитерирующего атеросклероза сосудов нижних конечностей. Ходульная походка характеризуется отсутствием сгибания ног в коленных суставах, которая наблюдается при врожденной двусторонней косолапости. Лисья походка характеризуется постановкой стоп на одну линию; обусловлена поражением лобной доли головного мозга.
 Специфические походки больных Спастическая походка (ingressus spasticus) характеризуется мелкими шагами с затрудненным сгибанием ног в коленях и цеплянием носками за пол; обусловлена повышением тонуса мышц в результате поражения пирамидных путей при центральном нижнем парапарезе. Гордая походка характеризуется во время ходьбы отклонением верхней части туловища назад для сохранения равновесия при беременности, асците, массивной опухоли брюшной полости. Щадящая, осторожная походка характеризуется медленными неуверенными шагами с неподвижным туловищем; обусловлена местными болевыми факторами при люмбаго, спондилезе, артралгиях, аникилозирующем артрозе. Старческая, сенильная походка (ingressus senile) характеризуется мелкими шаркающими шагами с неуверенными и нескоординированными содруженственными движением рук у больных с выраженным церебральным атеросклерозом.
Специфические походки больных Спастическая походка (ingressus spasticus) характеризуется мелкими шагами с затрудненным сгибанием ног в коленях и цеплянием носками за пол; обусловлена повышением тонуса мышц в результате поражения пирамидных путей при центральном нижнем парапарезе. Гордая походка характеризуется во время ходьбы отклонением верхней части туловища назад для сохранения равновесия при беременности, асците, массивной опухоли брюшной полости. Щадящая, осторожная походка характеризуется медленными неуверенными шагами с неподвижным туловищем; обусловлена местными болевыми факторами при люмбаго, спондилезе, артралгиях, аникилозирующем артрозе. Старческая, сенильная походка (ingressus senile) характеризуется мелкими шаркающими шагами с неуверенными и нескоординированными содруженственными движением рук у больных с выраженным церебральным атеросклерозом.
 Специфические походки больных Походка при анкилозе коленного сустава, фиксированного в положении разгибания, в момент вынесения больной ноги вперед (чтобы не зацепиться носком стопы за почву, больной приподнимается на здоровой ноге на пальцы). Походка больного при анкилозе коленного сустава с приподниманием на пораженной стороне таза.
Специфические походки больных Походка при анкилозе коленного сустава, фиксированного в положении разгибания, в момент вынесения больной ноги вперед (чтобы не зацепиться носком стопы за почву, больной приподнимается на здоровой ноге на пальцы). Походка больного при анкилозе коленного сустава с приподниманием на пораженной стороне таза.
 Положение больного(decubitus) Положение больного, как правило, указывает на тяжесть заболевания, а реже, может быть обусловлено спецификой болезненного процесса (менингит, столбняк). Различают следующие виды вынужденного положения больного: I. Активное, активное с ограничением II. Пассивное III. Вынужденное: 1) стоя; 2) сидя: с упором рук; без упора рук; с наклоном туловища вперед; на корточках; 3) лежа: на спине; на животе; на боку (здоровом, больном); 4) коленно-локтевое; 5) возбужденное.
Положение больного(decubitus) Положение больного, как правило, указывает на тяжесть заболевания, а реже, может быть обусловлено спецификой болезненного процесса (менингит, столбняк). Различают следующие виды вынужденного положения больного: I. Активное, активное с ограничением II. Пассивное III. Вынужденное: 1) стоя; 2) сидя: с упором рук; без упора рук; с наклоном туловища вперед; на корточках; 3) лежа: на спине; на животе; на боку (здоровом, больном); 4) коленно-локтевое; 5) возбужденное.
 Активное положение (decubitas activus) – это положение, которое больной произвольно может изменить (ходит, сидит, лежит, стоит), хотя при этом может испытывать неприятные ощущения, боль. Особо важно выявить способность активно двигаться у лежачего больного, что свидетельствует о сохранении его сознания. Однако надо помнить, что активное положение не всегда может быть критерием тяжести заболевания (например, вначале тяжелых и неизлечимых заболеваний). Индивидуальная чувствительность, мнительность больных при сравнительно легком течении может ограничивать их активность, и наоборот, лица, малочувствительные и непривыкшие обращать на себя внимание даже при тяжелом заболевании, долго остаются на ногах, сохраняя активное или активное с ограничением положение.
Активное положение (decubitas activus) – это положение, которое больной произвольно может изменить (ходит, сидит, лежит, стоит), хотя при этом может испытывать неприятные ощущения, боль. Особо важно выявить способность активно двигаться у лежачего больного, что свидетельствует о сохранении его сознания. Однако надо помнить, что активное положение не всегда может быть критерием тяжести заболевания (например, вначале тяжелых и неизлечимых заболеваний). Индивидуальная чувствительность, мнительность больных при сравнительно легком течении может ограничивать их активность, и наоборот, лица, малочувствительные и непривыкшие обращать на себя внимание даже при тяжелом заболевании, долго остаются на ногах, сохраняя активное или активное с ограничением положение.
 Пассивное положение (decubitas passivus) – это положение, когда больной из-за резкой слабости, внезапной острой анемизации или утраты сознания, сохраняет приданное ему горизонтальное (лежачее) положение, нередко крайне неудобное. В большинстве случаев пассивное положение свидетельствует о тяжелом, часто бессознательном состоянии больного, хотя могут быть исключения (обморочные состояния – кратковременная потеря сознания). Пассивное положение могут занимать больные при тяжелых инфекциях, интоксикациях с поражением центральной нервной системы (сыпной, брюшной и возвратный тифы, милиарный туберкулез, коматозные состояния, агонирующие больные). Заслуживают внимания наблюдения древних клиницистов: тяжелые больные перебирают руками край одеяла, невидимую как бы ловя паутинку, облизывают и губы часто держат руки в области половых органов. Пассивное положение больного СПИД
Пассивное положение (decubitas passivus) – это положение, когда больной из-за резкой слабости, внезапной острой анемизации или утраты сознания, сохраняет приданное ему горизонтальное (лежачее) положение, нередко крайне неудобное. В большинстве случаев пассивное положение свидетельствует о тяжелом, часто бессознательном состоянии больного, хотя могут быть исключения (обморочные состояния – кратковременная потеря сознания). Пассивное положение могут занимать больные при тяжелых инфекциях, интоксикациях с поражением центральной нервной системы (сыпной, брюшной и возвратный тифы, милиарный туберкулез, коматозные состояния, агонирующие больные). Заслуживают внимания наблюдения древних клиницистов: тяжелые больные перебирают руками край одеяла, невидимую как бы ловя паутинку, облизывают и губы часто держат руки в области половых органов. Пассивное положение больного СПИД
 Вынужденное положение (decubitas “coactus necessitate”) – определенное положение, которое занимает больной для уменьшения или прекращения неприятных ощущений (боль, кашель, одышка), тем самым облегчая свое состояние. Иногда эти положения настолько специфичны и характерны, что при первом взгляде можно определить заболевание (менингит, столбняк, приступ бронхиальной астмы). Вынужденное: 1)стоя; 2) сидя: с упором рук; без упора рук; с наклоном туловища вперед; на корточках; 3)лежа: на спине; на животе; на боку (здоровом больном); 4)коленнолоктевое; 5)возбужденное. Вынужденное положение стоя занимают больные с приступом стенокардии, возникшем во время ходьбы (внезапные и сильные боли в области сердца, чувство нехватки воздуха, ощущение страха заставляют больного остановиться и “переждать” приступ, который в покое может уменьшиться или прекратиться); больные с облитерирующим атеросклерозом или ангиоспазмом сосудов нижних конечностей внезапно останавливаются во время ходьбы и сохраняют неподвижность, стоя до прекращения спазма; такие остановки могут повторятся сначала каждые 100 -200 м, а с прогрессированием процесса этот интервал уменьшается, отсюда и название “перемежающаяся хромота”. Реже положение стоя занимают больные с поражением мочевого пузыря, простаты
Вынужденное положение (decubitas “coactus necessitate”) – определенное положение, которое занимает больной для уменьшения или прекращения неприятных ощущений (боль, кашель, одышка), тем самым облегчая свое состояние. Иногда эти положения настолько специфичны и характерны, что при первом взгляде можно определить заболевание (менингит, столбняк, приступ бронхиальной астмы). Вынужденное: 1)стоя; 2) сидя: с упором рук; без упора рук; с наклоном туловища вперед; на корточках; 3)лежа: на спине; на животе; на боку (здоровом больном); 4)коленнолоктевое; 5)возбужденное. Вынужденное положение стоя занимают больные с приступом стенокардии, возникшем во время ходьбы (внезапные и сильные боли в области сердца, чувство нехватки воздуха, ощущение страха заставляют больного остановиться и “переждать” приступ, который в покое может уменьшиться или прекратиться); больные с облитерирующим атеросклерозом или ангиоспазмом сосудов нижних конечностей внезапно останавливаются во время ходьбы и сохраняют неподвижность, стоя до прекращения спазма; такие остановки могут повторятся сначала каждые 100 -200 м, а с прогрессированием процесса этот интервал уменьшается, отсюда и название “перемежающаяся хромота”. Реже положение стоя занимают больные с поражением мочевого пузыря, простаты
 Вынужденное положение (decubitas “coactus necessitate”) Положение больной с анасаркой (рис. вверху) и больного бронхиальной астмой рис. внизу) Вынужденное положение сидя, ортопное (orthopnoe, от греч. orthos–прямой, pnoe–дыхание), обусловленное выраженной одышкой или удушьем. Такое положение занимают больные с декомпенсированной сердечной недостаточностью или резким ограничением дыхательной поверхности легких, во время приступа бронхиальной и сердечной астмы. Ортопное с упором рук является характерным вынужденным положением больного во время приступа бронхиальной астмы, вызванное бронхоспазмом. Данное положение помогает уменьшить одышку благодаря, с одной стороны, облегченному движению диафрагмы в положении сидя, что способствует равномерному расширению грудной клетки при вдохе, во всех направлениях; с другой стороны, фиксации плечевого пояса (при упоре рук) и дополнительным участием вспомогательной дыхательной мускулатуры.
Вынужденное положение (decubitas “coactus necessitate”) Положение больной с анасаркой (рис. вверху) и больного бронхиальной астмой рис. внизу) Вынужденное положение сидя, ортопное (orthopnoe, от греч. orthos–прямой, pnoe–дыхание), обусловленное выраженной одышкой или удушьем. Такое положение занимают больные с декомпенсированной сердечной недостаточностью или резким ограничением дыхательной поверхности легких, во время приступа бронхиальной и сердечной астмы. Ортопное с упором рук является характерным вынужденным положением больного во время приступа бронхиальной астмы, вызванное бронхоспазмом. Данное положение помогает уменьшить одышку благодаря, с одной стороны, облегченному движению диафрагмы в положении сидя, что способствует равномерному расширению грудной клетки при вдохе, во всех направлениях; с другой стороны, фиксации плечевого пояса (при упоре рук) и дополнительным участием вспомогательной дыхательной мускулатуры.
 Вынужденное положение Ортопное без упора рук занимают больные, страдающие сердечной декомпенсацией, в том числе во время приступа сердечной астмы. Уменьшение одышки и облегчение состояния больного достигается, во-первых, путем перераспределения крови из малого круга кровообращения в большой за счет относительного депонирования ее в сосудах нижних конечностей и уменьшением венозного возврата крови к сердцу, что облегчает его работу; во-вторых, опущение диафрагмы и увеличение объема грудной клетки облегчает работу сердца и уменьшает давление в малом круге кровообращения, в третьих, одновременным улучшением кровообращения в сосудах головного мозга, что уменьшает одышку за счет снижения возбудимости дыхательного центра Положение больного с хронической сердечной недостаточностью - стадия субкомпенсации (рисунок вверху), больного с сердечной декомпесацией – сердечная астма ( рисунок снизу)
Вынужденное положение Ортопное без упора рук занимают больные, страдающие сердечной декомпенсацией, в том числе во время приступа сердечной астмы. Уменьшение одышки и облегчение состояния больного достигается, во-первых, путем перераспределения крови из малого круга кровообращения в большой за счет относительного депонирования ее в сосудах нижних конечностей и уменьшением венозного возврата крови к сердцу, что облегчает его работу; во-вторых, опущение диафрагмы и увеличение объема грудной клетки облегчает работу сердца и уменьшает давление в малом круге кровообращения, в третьих, одновременным улучшением кровообращения в сосудах головного мозга, что уменьшает одышку за счет снижения возбудимости дыхательного центра Положение больного с хронической сердечной недостаточностью - стадия субкомпенсации (рисунок вверху), больного с сердечной декомпесацией – сердечная астма ( рисунок снизу)
 Вынужденное положение сидя могут занимать больные в следующих случаях: - сужении дыхательных путей (инородное тело, спазм, бронхов, сдавлении опухолью); - резком уменьшении дыхательной поверхности легких, обусловленное как поражением самих легких (крупозная пневмония), так и сдавлением легких извне (массивная опухоль, пневмоторакс, гидроторакс, плевральные спайки), высокое стояние диафрагмы при повышении внутрибрюшного давления; - выраженной сердечной декомпенсации (острой и хронической); - уремической астме; - частичном параличе дыхательной мускулатуры. Вынужденное положение больного с выраженным болевым синдромом Положение сидя с наклоном туловища вперед занимают больные выпотным перикардитом, аневризмой аорты, при раке головки поджелудочной железы, а также при выраженных абдоминальных болях; в данном положении облегчается работа сердца и легких, уменьшается давление на солнечное сплетение. Положение сидя на корточках часто занимают больные во время обострения язвенной болезни.
Вынужденное положение сидя могут занимать больные в следующих случаях: - сужении дыхательных путей (инородное тело, спазм, бронхов, сдавлении опухолью); - резком уменьшении дыхательной поверхности легких, обусловленное как поражением самих легких (крупозная пневмония), так и сдавлением легких извне (массивная опухоль, пневмоторакс, гидроторакс, плевральные спайки), высокое стояние диафрагмы при повышении внутрибрюшного давления; - выраженной сердечной декомпенсации (острой и хронической); - уремической астме; - частичном параличе дыхательной мускулатуры. Вынужденное положение больного с выраженным болевым синдромом Положение сидя с наклоном туловища вперед занимают больные выпотным перикардитом, аневризмой аорты, при раке головки поджелудочной железы, а также при выраженных абдоминальных болях; в данном положении облегчается работа сердца и легких, уменьшается давление на солнечное сплетение. Положение сидя на корточках часто занимают больные во время обострения язвенной болезни.
 Вынужденное положение лежа на спине чаще занимают больные при остром животе (перитонит, перфорация язвы желудка и двенадцатиперстной кишки, желудочнокишечное кровотечение, острый аппендицит, острый холецистит). При этом больные нередко сгибают нижние конечности в коленных суставах, достигая тем самым уменьшение напряжения мышц брюшной стенки. Вынужденное положение лежа на спине (почти с полной неподвижностью) наблюдается при суставной форме острого ревматизма, когда малейшие движения вызывают нестерпимые боли в суставах; кроме того, вынужденное положение на спине занимают больные с коллагенозами (склеродермия, дерматомиозит), а также ослабленные больные с сохраненным сознанием
Вынужденное положение лежа на спине чаще занимают больные при остром животе (перитонит, перфорация язвы желудка и двенадцатиперстной кишки, желудочнокишечное кровотечение, острый аппендицит, острый холецистит). При этом больные нередко сгибают нижние конечности в коленных суставах, достигая тем самым уменьшение напряжения мышц брюшной стенки. Вынужденное положение лежа на спине (почти с полной неподвижностью) наблюдается при суставной форме острого ревматизма, когда малейшие движения вызывают нестерпимые боли в суставах; кроме того, вынужденное положение на спине занимают больные с коллагенозами (склеродермия, дерматомиозит), а также ослабленные больные с сохраненным сознанием
 Вынужденное положение (decubitas “coactus necessitate”) Вынужденное положение лежа на спине могут занимать больные столбняком, у которых при малейшем внешнем раздражителе внезапно возникают тонические судороги длинных мышц спины, в результате тело больного выгибается подобно дуге, касаясь кровати 2 -3 точками (затылком, тазом, пятками). Такое вынужденное положение получило название опистотонус (от греч. opisthotonus, от греч. opiste–сзади, tonus–напряжение). Опистотонус может наблюдаться при менингитах, отравлениях стрихнином, истерии, эпилепсии. Вынужденное положение лежа с высоким изголовьем характерно для больных с декомпенсированными пороками сердца (митральный стеноз) и сердечной недостаточностью (острой и хронической ІІ-ІІІ стадий). Положение больного столбняком, характерно положение в виде опистотонуса
Вынужденное положение (decubitas “coactus necessitate”) Вынужденное положение лежа на спине могут занимать больные столбняком, у которых при малейшем внешнем раздражителе внезапно возникают тонические судороги длинных мышц спины, в результате тело больного выгибается подобно дуге, касаясь кровати 2 -3 точками (затылком, тазом, пятками). Такое вынужденное положение получило название опистотонус (от греч. opisthotonus, от греч. opiste–сзади, tonus–напряжение). Опистотонус может наблюдаться при менингитах, отравлениях стрихнином, истерии, эпилепсии. Вынужденное положение лежа с высоким изголовьем характерно для больных с декомпенсированными пороками сердца (митральный стеноз) и сердечной недостаточностью (острой и хронической ІІ-ІІІ стадий). Положение больного столбняком, характерно положение в виде опистотонуса
 Вынужденное положение 1 Вынужденное положение лежа на животе могут занимать больные с опухолью головки поджелудочной железы, острым тромбозом селезеночной вены, язвенной болезнью желудка с локализацией язвенного дефекта на задней стенке, а также с травмой или туберкулезом позвоночника, пролежнями на спине и ягодицах (фото 1) Вынужденное положение на здоровом боку занимают больные с переломом ребер, межреберной невралгией, опоясывающим лишаем, а также больные с сердечно-сосудистыми заболеваниями, сопровождающиеся гипертрофией миокарда. Вынужденное положение на боку с прижатыми руками в области солнечного сплетения и согнутыми в коленях ногами для уменьшения напряжения брюшного пресса занимают больные с обострением язвенной болезни и выраженным болевым синдромом. Положение больного с болями в позвоночнике
Вынужденное положение 1 Вынужденное положение лежа на животе могут занимать больные с опухолью головки поджелудочной железы, острым тромбозом селезеночной вены, язвенной болезнью желудка с локализацией язвенного дефекта на задней стенке, а также с травмой или туберкулезом позвоночника, пролежнями на спине и ягодицах (фото 1) Вынужденное положение на здоровом боку занимают больные с переломом ребер, межреберной невралгией, опоясывающим лишаем, а также больные с сердечно-сосудистыми заболеваниями, сопровождающиеся гипертрофией миокарда. Вынужденное положение на боку с прижатыми руками в области солнечного сплетения и согнутыми в коленях ногами для уменьшения напряжения брюшного пресса занимают больные с обострением язвенной болезни и выраженным болевым синдромом. Положение больного с болями в позвоночнике
 Вынужденное положение на больном боку занимают больные с поражение органов дыхания, прежде всего плевры. Например, больные с крупозной пневмонией, массивной опухолью легких, выпотным плевритом занимают положение на больном боку для уменьшения одышки за счет уменьшения давления и обеспечение гипервентиляции здорового легкого. При полостных образованиях в легких (абсцесс, туберкулезная каверна, бронхоэктазы) положение на больном боку, кроме вышеперечисленных причин, уменьшает кашель вследствие задержки выделения мокроты и содержимого полостей. При сухом плеврите больные занимают положение на больном боку с целью уменьшения боли за счет ограничения трения листков плевры. Также на больном боку могут лежать больные острым аппендицитом, тем самым уменьшая натяжение брыжейки воспаленного аппендикса, и, как следствие, уменьшение боли
Вынужденное положение на больном боку занимают больные с поражение органов дыхания, прежде всего плевры. Например, больные с крупозной пневмонией, массивной опухолью легких, выпотным плевритом занимают положение на больном боку для уменьшения одышки за счет уменьшения давления и обеспечение гипервентиляции здорового легкого. При полостных образованиях в легких (абсцесс, туберкулезная каверна, бронхоэктазы) положение на больном боку, кроме вышеперечисленных причин, уменьшает кашель вследствие задержки выделения мокроты и содержимого полостей. При сухом плеврите больные занимают положение на больном боку с целью уменьшения боли за счет ограничения трения листков плевры. Также на больном боку могут лежать больные острым аппендицитом, тем самым уменьшая натяжение брыжейки воспаленного аппендикса, и, как следствие, уменьшение боли
 Вынужденное положение (decubitas “coactus necessitate”) Положение больного менингитом характерна поза «легавой собаки» Положение больного с выпотным перикардитом – характерна (“поза магометанина на молитве”) Вынужденное положение “легавой собаки”, “положение курка”, “положение вопросительного знака” (лежа на боку с запрокинутой назад головой и приведенными к животу согнутыми в коленных суставах ногами) характерно для больных цереброспинальным менингитом. Это положение обусловлено ригидностью затылочных мышц и, по возможности, обеспечивает уменьшение натяжения воспаленных мозговых и спинальных оболочек с целью облегчения боли. Вынужденное коленно-локтевое положение (“поза магометанина на молитве”) часто занимают больные с выпотным перикардитом для уменьшения одышки и боли, за счет уменьшения сдавления нижней полой вены и облегчения диастолического кровенаполнения сердца, больные с опухолью головки поджелудочной железы, с язвенной болезнью при локализации язвы на задней стенке для уменьшения болевого синдрома за счет уменьшения давления и раздражения солнечного сплетения.
Вынужденное положение (decubitas “coactus necessitate”) Положение больного менингитом характерна поза «легавой собаки» Положение больного с выпотным перикардитом – характерна (“поза магометанина на молитве”) Вынужденное положение “легавой собаки”, “положение курка”, “положение вопросительного знака” (лежа на боку с запрокинутой назад головой и приведенными к животу согнутыми в коленных суставах ногами) характерно для больных цереброспинальным менингитом. Это положение обусловлено ригидностью затылочных мышц и, по возможности, обеспечивает уменьшение натяжения воспаленных мозговых и спинальных оболочек с целью облегчения боли. Вынужденное коленно-локтевое положение (“поза магометанина на молитве”) часто занимают больные с выпотным перикардитом для уменьшения одышки и боли, за счет уменьшения сдавления нижней полой вены и облегчения диастолического кровенаполнения сердца, больные с опухолью головки поджелудочной железы, с язвенной болезнью при локализации язвы на задней стенке для уменьшения болевого синдрома за счет уменьшения давления и раздражения солнечного сплетения.
 Вынужденное положение (decubitas “coactus necessitate”) Вынужденное возбужденное (беспокойное) положение (больной находится в беспрерывном движении: все время ворочается в постели, то садится, то снова ложится, катается по полу, бегает) наблюдается у больных с сильными болями, особенно при почечной, печеночной, кишечной коликах. Вынужденное положение «лягушки» больного с переломом костей таза.
Вынужденное положение (decubitas “coactus necessitate”) Вынужденное возбужденное (беспокойное) положение (больной находится в беспрерывном движении: все время ворочается в постели, то садится, то снова ложится, катается по полу, бегает) наблюдается у больных с сильными болями, особенно при почечной, печеночной, кишечной коликах. Вынужденное положение «лягушки» больного с переломом костей таза.
 ЛИЦО БОЛЬНОГО (facies) Лицо (facies, от лат. fare–говорить) говорит о многом, дает врачу весьма ценные диагностические и прогностические данные, раскрывает переживания больного.
ЛИЦО БОЛЬНОГО (facies) Лицо (facies, от лат. fare–говорить) говорит о многом, дает врачу весьма ценные диагностические и прогностические данные, раскрывает переживания больного.
 ЛИЦО БОЛЬНОГО (facies) На выражение лица оказывает влияние возраст, пол, конституция. В молодом возрасте лицо подвижное, выразительное, откровеннее. В зрелом возрасте лицо более спокойное, сдержанное, а к старости черты лица застывают, лицо теряет свою выразительность. Черты лица мужчин более крупные, отличаются вторичными половыми признаками (борода, усы), а у женщин, наоборот, более мелкие, мягкие черты лица. Достаточно четкие различия наблюдаются у различных конституциональных типов: - лицо гиперстеников – широкое, мягкое, с закругленными линиями и одновременно четким рисунком лба, носа, губ, подбородка (преобладает нижний этаж лица); - лицо астеника – узкое, длинное, с резко очерченными, угловатыми линиями, худое, бледное (сочетание длинного носа с гипоплазией нижней челюсти и преобладанием верхнего этажа лица); - лицо нормостеника характеризуется пропорциональностью всех черт. 5 лет 10 лет 20 лет 40 лет 50 лет
ЛИЦО БОЛЬНОГО (facies) На выражение лица оказывает влияние возраст, пол, конституция. В молодом возрасте лицо подвижное, выразительное, откровеннее. В зрелом возрасте лицо более спокойное, сдержанное, а к старости черты лица застывают, лицо теряет свою выразительность. Черты лица мужчин более крупные, отличаются вторичными половыми признаками (борода, усы), а у женщин, наоборот, более мелкие, мягкие черты лица. Достаточно четкие различия наблюдаются у различных конституциональных типов: - лицо гиперстеников – широкое, мягкое, с закругленными линиями и одновременно четким рисунком лба, носа, губ, подбородка (преобладает нижний этаж лица); - лицо астеника – узкое, длинное, с резко очерченными, угловатыми линиями, худое, бледное (сочетание длинного носа с гипоплазией нижней челюсти и преобладанием верхнего этажа лица); - лицо нормостеника характеризуется пропорциональностью всех черт. 5 лет 10 лет 20 лет 40 лет 50 лет
 ЛИЦО БОЛЬНОГО (facies) 1 2 Больная с гипофизарным нанизмом (1), гирсутным синдромом – больная с мужскими чертами лица(2) Специфические изменения лица могут быть признаком некоторых патологических состояний. Так, например, несоответствие биологического и паспортного возраста: больные ревматизмом, врожденными пороками сердца, гипофункцией некоторых эндокринных желез могут выглядеть моложе, а больные язвенной болезнью, онкологическими заболеваниями, гиперфункцией эндокринных желез, наоборот, старше паспортного возраста (фото вверху) Несоответствие половых признаков (женские черты лица у мужчин, и наоборот) указывает на эндокринные нарушения (фото внизу ) По выражению проф. М. В. Черноруцкого, по отпечаткам на лице больного можно прочитать “эндокринную формулу” организма.
ЛИЦО БОЛЬНОГО (facies) 1 2 Больная с гипофизарным нанизмом (1), гирсутным синдромом – больная с мужскими чертами лица(2) Специфические изменения лица могут быть признаком некоторых патологических состояний. Так, например, несоответствие биологического и паспортного возраста: больные ревматизмом, врожденными пороками сердца, гипофункцией некоторых эндокринных желез могут выглядеть моложе, а больные язвенной болезнью, онкологическими заболеваниями, гиперфункцией эндокринных желез, наоборот, старше паспортного возраста (фото вверху) Несоответствие половых признаков (женские черты лица у мужчин, и наоборот) указывает на эндокринные нарушения (фото внизу ) По выражению проф. М. В. Черноруцкого, по отпечаткам на лице больного можно прочитать “эндокринную формулу” организма.
 Диагностическое значение лица больного Лица при заболеваниях органов дыхания: 1 2 3 Лицо при крупозной пневмонии (facies pneumonica) характеризуется односторонним румянцем на стороне воспаления (за счет рефлекторного расширения сосудов), небольшой одутловатостью лица со старческим выражением, с пробегающей при кашле (ввиду болезненности) гримасой, с “игрой” крыльев носа (вследствие одышки), нередко с пузырьками герпеса на губах. Лицо при туберкулезе легких (лихорадящее лицо, facies febrilis) характеризуется как худое, бледное, с ярким румянцем на щеках, с широко раскрытыми “горящими” блестящими глазами, нередко с голубоватым оттенком склер, с полуоткрытым ртом, сухими губами и возбужденным выражением. (фото 3 -4) Лицо астматика (facies asthmatica): бледное с цианотичной окраской губ, кончика носа и ушей, а главное, бросается в глаза выражение общей напряженности и стремление вдохнуть побольше воздуха; наблюдается во время приступа бронхиальной астмы. (фото 1 -2) Лицо при перитонзилярном абсцессе: боязливое выражение лица, болезненное искажение при всяком глотательном движении слюны, голова склонена набок. Аденоидное лицо (facies adenoidea) характеризуется открытым или полуоткрытым ртом, несколько отвисшей нижней губой, пучеглазием (обусловлено застойными явлениями в носоглотке); чаще наблюдается у детей. (фото 5) 4 5 6 6. Больной хронической легочно-сердечной недостаточностью (диффузный цианоз)
Диагностическое значение лица больного Лица при заболеваниях органов дыхания: 1 2 3 Лицо при крупозной пневмонии (facies pneumonica) характеризуется односторонним румянцем на стороне воспаления (за счет рефлекторного расширения сосудов), небольшой одутловатостью лица со старческим выражением, с пробегающей при кашле (ввиду болезненности) гримасой, с “игрой” крыльев носа (вследствие одышки), нередко с пузырьками герпеса на губах. Лицо при туберкулезе легких (лихорадящее лицо, facies febrilis) характеризуется как худое, бледное, с ярким румянцем на щеках, с широко раскрытыми “горящими” блестящими глазами, нередко с голубоватым оттенком склер, с полуоткрытым ртом, сухими губами и возбужденным выражением. (фото 3 -4) Лицо астматика (facies asthmatica): бледное с цианотичной окраской губ, кончика носа и ушей, а главное, бросается в глаза выражение общей напряженности и стремление вдохнуть побольше воздуха; наблюдается во время приступа бронхиальной астмы. (фото 1 -2) Лицо при перитонзилярном абсцессе: боязливое выражение лица, болезненное искажение при всяком глотательном движении слюны, голова склонена набок. Аденоидное лицо (facies adenoidea) характеризуется открытым или полуоткрытым ртом, несколько отвисшей нижней губой, пучеглазием (обусловлено застойными явлениями в носоглотке); чаще наблюдается у детей. (фото 5) 4 5 6 6. Больной хронической легочно-сердечной недостаточностью (диффузный цианоз)
 Лица при сердечно-сосудистых заболеваниях: Аортальное лицо” (facies aortale) характеризуется бледностью кожных покровов (вследствие относительного малокровия в большом круге кровообращения - “аортальная бледность”); наблюдается при аортальных пороках, чаще при стенозе. “Митральное лицо” (facies mitralis): моложавое, одутловатое, с застойным (цианотичным, вишневым) двусторонним румянцем в виде “митральной бабочки” и выраженным акроцианозом; характерно для декомпенсированных митральных пороков, особенно митрального стеноза. Сердечное лицо Корвизара (facies Corvisara, facies cordiaca): черты обрюзглые, глаза как будто постоянно слезятся, взгляд тупой и сонный, цвет лица – смесь желтоватой бледности и синюшности, рот постоянно полуоткрыт, губы несколько выпячены; характерно для тяжелой сердечной недостаточности. Плеторическое лицо (facies pletorica) гиперемированное лицо, обусловленное увеличением массы периферической крови на периферии у больных гипертоническим кризом. Воротник Стокса (collum Stoksi) одутловатое бледное лицо и шея, обусловленные сдавлением верхней полой вены и лимфатических путей; наблюдается при опухоли или увеличении лимфатических узлов средостения, выпотном или слипчивом плевроперикардите. 1 2 4 3 5 6 8 7 7 1. Митральное лицо ( «митральная бабочка» ) 2. Лицо Корвизара 3. Асимметрия лица после перенесенного инсульта 4. Выраженный акроцианоз (носогубного треугольника) 5. Приступ стенокардии 6. 7. Воротник Стокса 8. Синдром Марфана
Лица при сердечно-сосудистых заболеваниях: Аортальное лицо” (facies aortale) характеризуется бледностью кожных покровов (вследствие относительного малокровия в большом круге кровообращения - “аортальная бледность”); наблюдается при аортальных пороках, чаще при стенозе. “Митральное лицо” (facies mitralis): моложавое, одутловатое, с застойным (цианотичным, вишневым) двусторонним румянцем в виде “митральной бабочки” и выраженным акроцианозом; характерно для декомпенсированных митральных пороков, особенно митрального стеноза. Сердечное лицо Корвизара (facies Corvisara, facies cordiaca): черты обрюзглые, глаза как будто постоянно слезятся, взгляд тупой и сонный, цвет лица – смесь желтоватой бледности и синюшности, рот постоянно полуоткрыт, губы несколько выпячены; характерно для тяжелой сердечной недостаточности. Плеторическое лицо (facies pletorica) гиперемированное лицо, обусловленное увеличением массы периферической крови на периферии у больных гипертоническим кризом. Воротник Стокса (collum Stoksi) одутловатое бледное лицо и шея, обусловленные сдавлением верхней полой вены и лимфатических путей; наблюдается при опухоли или увеличении лимфатических узлов средостения, выпотном или слипчивом плевроперикардите. 1 2 4 3 5 6 8 7 7 1. Митральное лицо ( «митральная бабочка» ) 2. Лицо Корвизара 3. Асимметрия лица после перенесенного инсульта 4. Выраженный акроцианоз (носогубного треугольника) 5. Приступ стенокардии 6. 7. Воротник Стокса 8. Синдром Марфана
 Лица при сердечно-сосудистых заболеваниях: 1 3 2 4 1. Митральное лицо ( «митральная бабочка» ) 2. Лицо Корвизара 3. Асимметрия лица после перенесенного инсульта 4. Выраженный акроцианоз (носогубного треугольника) 5, 6. Воротник Стокса 5 6 6 7. Синдром Марфана 7
Лица при сердечно-сосудистых заболеваниях: 1 3 2 4 1. Митральное лицо ( «митральная бабочка» ) 2. Лицо Корвизара 3. Асимметрия лица после перенесенного инсульта 4. Выраженный акроцианоз (носогубного треугольника) 5, 6. Воротник Стокса 5 6 6 7. Синдром Марфана 7
 ЛИЦА ПРИ ЭНДОКРИННЫХ НАРУШЕНИЯХ 11 1 3 2 4 6 5 Акромегалическое лицо (facies acromegalica): характеризуется резким развитием надбровных дуг, непропорционально большими размерами носа, губ, ушей, подбородка, чрезмерным развитием нижней челюсти, что влечет за собой расхождение зубов; наблюдается при акромегалии. ( фото 1 -2) Базедово лицо (facies basedovica): подвижное, богатое мимикой, быстро краснеющее, влажное с большими, широко открытыми, выпученными, немигающими, блестящими глазами (экзофтальм), придающие лицу выражение застывшего испуга, страха, гнева; характерно для тиреотоксикоза, базедовой болезни. (Фото 3 -4) Микседематозное лицо (facies myxoedemica): широкое, круглое, как луна, с сухой бледно-желтой кожей, лишенное наружных половин бровей, с расплывшимися чертами, с ушедшими вглубь (застывшими глазами). Иногда на одутловатом и малоподвижном лице появляется румянец на бледном фоне (напоминает лицо куклы); характерно для гипотиреоза и микседемы ( Фото 5). Лунообразное кушингоидное лицо (facies selenica) круглое, лунообразное, с интенсивно красной лоснящейся кожей и явлениями гипертрихоза (усы, борода у женщин); характерно для болезни Кушинга или синдрома Иценко. Кушинга, либо при длительном приеме глюкортикоидных препаратов. ( Фото 6) Евнухоидное лицо: сморщенное лишенное растительности, напоминающее “печеное яблоко”; типично для евнухоидизма
ЛИЦА ПРИ ЭНДОКРИННЫХ НАРУШЕНИЯХ 11 1 3 2 4 6 5 Акромегалическое лицо (facies acromegalica): характеризуется резким развитием надбровных дуг, непропорционально большими размерами носа, губ, ушей, подбородка, чрезмерным развитием нижней челюсти, что влечет за собой расхождение зубов; наблюдается при акромегалии. ( фото 1 -2) Базедово лицо (facies basedovica): подвижное, богатое мимикой, быстро краснеющее, влажное с большими, широко открытыми, выпученными, немигающими, блестящими глазами (экзофтальм), придающие лицу выражение застывшего испуга, страха, гнева; характерно для тиреотоксикоза, базедовой болезни. (Фото 3 -4) Микседематозное лицо (facies myxoedemica): широкое, круглое, как луна, с сухой бледно-желтой кожей, лишенное наружных половин бровей, с расплывшимися чертами, с ушедшими вглубь (застывшими глазами). Иногда на одутловатом и малоподвижном лице появляется румянец на бледном фоне (напоминает лицо куклы); характерно для гипотиреоза и микседемы ( Фото 5). Лунообразное кушингоидное лицо (facies selenica) круглое, лунообразное, с интенсивно красной лоснящейся кожей и явлениями гипертрихоза (усы, борода у женщин); характерно для болезни Кушинга или синдрома Иценко. Кушинга, либо при длительном приеме глюкортикоидных препаратов. ( Фото 6) Евнухоидное лицо: сморщенное лишенное растительности, напоминающее “печеное яблоко”; типично для евнухоидизма
 Лица при коллагенозах: 1 1 2 3 Волчаночное лицо характеризуется эритемой в виде “волчаночной бабочки”, тело которой расположено на спинке носа, а крылья – на щеках; специфично для системной красной волчанки (фото 1 -3) Склеродермическое лицо (facies sclerodermica) лицо с утолщенной кожей, ограничивающей мимику; характерно для системной склеродермии ( фото 45) Лицо при дерматомиозите характеризуется периорбитальным отеком вначале бледного цвета, который затем приобретает своеобразную кирпично-бурую окраску; характерный “симптом очков» (фото 6 -7) 4 5 6 7
Лица при коллагенозах: 1 1 2 3 Волчаночное лицо характеризуется эритемой в виде “волчаночной бабочки”, тело которой расположено на спинке носа, а крылья – на щеках; специфично для системной красной волчанки (фото 1 -3) Склеродермическое лицо (facies sclerodermica) лицо с утолщенной кожей, ограничивающей мимику; характерно для системной склеродермии ( фото 45) Лицо при дерматомиозите характеризуется периорбитальным отеком вначале бледного цвета, который затем приобретает своеобразную кирпично-бурую окраску; характерный “симптом очков» (фото 6 -7) 4 5 6 7
 Лицо при заболеваниях органов брюшной полости и почек: 1 2 4 Лицо Гиппократа (перитонеальное лицо, facies Hyppocratica): мертвеннобледное, с синюшным, землистым оттенком, с резко заострившимися чертами лица, с глубоко запавшими, страдальческими глазами, крупными каплями холодного пота на лбу; характерно для коллаптоидных состояний, обусловленных гнойным перитонитом, тяжелыми энтероколитами, параличом сосудов у агонирующих больных, и является прогностически неблагоприятным признаком Лицо при заболеваниях почек: Нефротическое лицо (facies nephritica): резко отечное, заплывшее, бледно -серого цвета, с отечными веками и узкими глазными щелями, до неузнаваемости обезображенное; характерно для отечных форм острого нефрита, нефроза. Одутловатое лицо: отечное, бледное, с равнодушным, сонливым взглядом; характерно для хронической почечной недостаточности (“сморщенная почка”). 3 1. 2. 3. 4. Лицо Гиппократа, Больная с механической желтухой, Нефротическое лицо Рак печени
Лицо при заболеваниях органов брюшной полости и почек: 1 2 4 Лицо Гиппократа (перитонеальное лицо, facies Hyppocratica): мертвеннобледное, с синюшным, землистым оттенком, с резко заострившимися чертами лица, с глубоко запавшими, страдальческими глазами, крупными каплями холодного пота на лбу; характерно для коллаптоидных состояний, обусловленных гнойным перитонитом, тяжелыми энтероколитами, параличом сосудов у агонирующих больных, и является прогностически неблагоприятным признаком Лицо при заболеваниях почек: Нефротическое лицо (facies nephritica): резко отечное, заплывшее, бледно -серого цвета, с отечными веками и узкими глазными щелями, до неузнаваемости обезображенное; характерно для отечных форм острого нефрита, нефроза. Одутловатое лицо: отечное, бледное, с равнодушным, сонливым взглядом; характерно для хронической почечной недостаточности (“сморщенная почка”). 3 1. 2. 3. 4. Лицо Гиппократа, Больная с механической желтухой, Нефротическое лицо Рак печени
 Лица при поражениях нервной системы: Маскообразное лицо (“маска Паркинсона” facies amimica): амимичное, маскообразное, со сглаженными складками лицо; свойственно больным энцефалитом, паркинсонизмом, психическими заболеваниями. Лицо при неврастении: утомленное, “помятое лицо”. Миопатическое лицо (лицо сфинкса, facies myopathica): малоподвижное с полуоткрытым ртом, отсутствием складок на лбу, не полностью закрывающимися глазами; характерно для прогрессирующей миопатии. Сардоническая улыбка (“risus sardonicus”): характеризуется расширением рта, как при смехе, с одновременной складкой на лбу, как при гневе (“верхняя часть лица сердится, а нижняя смеется”); обусловлена тоническим сокращением мимической мускулатуры лица при столбняке. (фото 1) Асимметричное лицо (facies asymmetrica) характеризующееся односторонней сглаженностью носогубной складки, опущением одноименного угла рта; обусловлено поражением ядер V-VII черепно-мозговых нервов; наблюдается у больных, перенесших инсульт, неврит тройничного или лицевого нервов. (фото 2) 1 2
Лица при поражениях нервной системы: Маскообразное лицо (“маска Паркинсона” facies amimica): амимичное, маскообразное, со сглаженными складками лицо; свойственно больным энцефалитом, паркинсонизмом, психическими заболеваниями. Лицо при неврастении: утомленное, “помятое лицо”. Миопатическое лицо (лицо сфинкса, facies myopathica): малоподвижное с полуоткрытым ртом, отсутствием складок на лбу, не полностью закрывающимися глазами; характерно для прогрессирующей миопатии. Сардоническая улыбка (“risus sardonicus”): характеризуется расширением рта, как при смехе, с одновременной складкой на лбу, как при гневе (“верхняя часть лица сердится, а нижняя смеется”); обусловлена тоническим сокращением мимической мускулатуры лица при столбняке. (фото 1) Асимметричное лицо (facies asymmetrica) характеризующееся односторонней сглаженностью носогубной складки, опущением одноименного угла рта; обусловлено поражением ядер V-VII черепно-мозговых нервов; наблюдается у больных, перенесших инсульт, неврит тройничного или лицевого нервов. (фото 2) 1 2
 Лица при инфекционных заболеваниях: Лицо при сыпном тифе характеризуется бледной окраской кожи, общей гиперемией с инъекционными склерами (“кроличьи глаза”). Лицо при брюшном тифе характеризуется бледной окраской кожи с небольшой гиперемией в сочетании с цианотичностью. Лицо при возвратном тифе характеризуется желтоватым оттенком кожи. Лицо при менингите: сосредоточенное, иногда с угрожающим выражением, нередко с анизокорией, косоглазием, птозом. Лицо при холере: характеризуется частым морганием, быстро сменяющимися гримасами, высовыванием языка, т. е. чрезмерно непроизвольным и беспорядочно подвижным лицом. “Львиное лицо” (“facies leonica”): с бугорчато-узловатыми утолщениями кожи под глазами, над бровями, с расширенным носом и глубокими складками кожи; характерно для проказы (лепры). Лицо при коклюше: одутловатое, веки отечны, иногда наблюдаются кровоизлияния под конъюнктиву, глаза слезятся.
Лица при инфекционных заболеваниях: Лицо при сыпном тифе характеризуется бледной окраской кожи, общей гиперемией с инъекционными склерами (“кроличьи глаза”). Лицо при брюшном тифе характеризуется бледной окраской кожи с небольшой гиперемией в сочетании с цианотичностью. Лицо при возвратном тифе характеризуется желтоватым оттенком кожи. Лицо при менингите: сосредоточенное, иногда с угрожающим выражением, нередко с анизокорией, косоглазием, птозом. Лицо при холере: характеризуется частым морганием, быстро сменяющимися гримасами, высовыванием языка, т. е. чрезмерно непроизвольным и беспорядочно подвижным лицом. “Львиное лицо” (“facies leonica”): с бугорчато-узловатыми утолщениями кожи под глазами, над бровями, с расширенным носом и глубокими складками кожи; характерно для проказы (лепры). Лицо при коклюше: одутловатое, веки отечны, иногда наблюдаются кровоизлияния под конъюнктиву, глаза слезятся.

 ЛИЦА ПРИ ЗАБОЛЕВАНИЯ КРОВИ: Анемическое лицо (facies anemica) бледное “бескровное лицо” у больных с тяжелой железодефицитной анемией. Лицо восковой куклы (facies pupae cerate) слегка одутловатое, резко бледное, с желтоватым оттенком и просвечивающейся кожей; характерно для анемии Аддисона-Бирмера Лицо при лимфогранулематозе – лицо бледное, асимметричное за счет увеличения шейных лимфатических узлов.
ЛИЦА ПРИ ЗАБОЛЕВАНИЯ КРОВИ: Анемическое лицо (facies anemica) бледное “бескровное лицо” у больных с тяжелой железодефицитной анемией. Лицо восковой куклы (facies pupae cerate) слегка одутловатое, резко бледное, с желтоватым оттенком и просвечивающейся кожей; характерно для анемии Аддисона-Бирмера Лицо при лимфогранулематозе – лицо бледное, асимметричное за счет увеличения шейных лимфатических узлов.
 Лица с врожденной патологией: 1. Птичье лицо со скошенным и западающим назад подбородком при недоразвитии нижней челюсти и анкилозах височнонижнечелюстных суставов. 2. Рыбье лицо (“facies piscaria”) лицо с резко суженным ротовым отверстием, обусловленное аномалией развития.
Лица с врожденной патологией: 1. Птичье лицо со скошенным и западающим назад подбородком при недоразвитии нижней челюсти и анкилозах височнонижнечелюстных суставов. 2. Рыбье лицо (“facies piscaria”) лицо с резко суженным ротовым отверстием, обусловленное аномалией развития.
 ЛИЦО БОЛЬНОГО (facies)
ЛИЦО БОЛЬНОГО (facies)
 Лица при другой патологии Лицо алкоголика (facies potatorica) гиперемированное лицо с резким цианозом носа, щек и губ; наблюдаются у больных хроническим алкоголизмом. Кахектическое лицо осунувшееся, бледное, с землистым оттенком; является признаком рака, особенно органов пищеварения. Дистрофическое лицо заостренные черты, запавшие глазные яблоки, тусклый взгляд, лицо имеет “старческий вид”, реже одутловатое; наблюдается при алиментарной дистрофии. Лицо больной аллергией: гиперемировано, отечно с выраженным ринитом и слезотечением.
Лица при другой патологии Лицо алкоголика (facies potatorica) гиперемированное лицо с резким цианозом носа, щек и губ; наблюдаются у больных хроническим алкоголизмом. Кахектическое лицо осунувшееся, бледное, с землистым оттенком; является признаком рака, особенно органов пищеварения. Дистрофическое лицо заостренные черты, запавшие глазные яблоки, тусклый взгляд, лицо имеет “старческий вид”, реже одутловатое; наблюдается при алиментарной дистрофии. Лицо больной аллергией: гиперемировано, отечно с выраженным ринитом и слезотечением.
 ТЕЛОСЛОЖЕНИЕ (habitus) • • • Телосложение (внешний вид, внешность, телосложение) – совокупность внешних признаков, характеризующая строение и внешний вид человека (особенности строения, форма, величина и пропорциональное соотношение отдельных частей тела). Особенности этих внешних признаков дают возможность врачу предположить развитие того или иного заболевания. Понятие о телосложении составляется на основании следующих показателей: рост; упитанность; форма тела; степень развития и тонус мускулатуры; строение скелета; пропорциональное соотношение отдельных частей тела. Эти показатели носят как наследственных (строение скелета, форма тела, рост), так и приобретенный характер (упитанность, степень развития мускулатуры), т. е. зависят не только от наследственных факторов, но и определяются условиями развития, особенностями питания, характером труда и т. п. Эти данные, полученные при общем осмотре, дополняются антропометрическими измерениями: рост, вес, окружность грудной клетки.
ТЕЛОСЛОЖЕНИЕ (habitus) • • • Телосложение (внешний вид, внешность, телосложение) – совокупность внешних признаков, характеризующая строение и внешний вид человека (особенности строения, форма, величина и пропорциональное соотношение отдельных частей тела). Особенности этих внешних признаков дают возможность врачу предположить развитие того или иного заболевания. Понятие о телосложении составляется на основании следующих показателей: рост; упитанность; форма тела; степень развития и тонус мускулатуры; строение скелета; пропорциональное соотношение отдельных частей тела. Эти показатели носят как наследственных (строение скелета, форма тела, рост), так и приобретенный характер (упитанность, степень развития мускулатуры), т. е. зависят не только от наследственных факторов, но и определяются условиями развития, особенностями питания, характером труда и т. п. Эти данные, полученные при общем осмотре, дополняются антропометрическими измерениями: рост, вес, окружность грудной клетки.
 ТЕЛОСЛОЖЕНИЕ (habitus) • • Различают телосложение правильное и неправильное. Правильное телосложение характеризуется пропорциональным соотношением отдельных частей тела: туловища, головы, конечностей, при отсутствии искривлений. Неправильное телосложение характеризуется различными искривлениями, деформациями, непропорциональным соотношением отдельных частей тела, например: диспластическое (habitus dysplastive) или евнухоидное телосложение: высокий рост, длинные конечности, короткое туловище и маленькая голова, недоразвитые половые органы и отсутствие вторичных половых признаков; c чертами енухоидизма у мужчин, и маскулинизма у женщин. кушингоидное телосложение: непропорциональное, с преимущественным отложением жира в подкожно-жировой клетчатке туловища, шеи и относительно тонкими конечностями (“буйволообразное телосложение”); телосложение при хондродистрофии: низкий рост, короткие и искривленные конечности, относительно большая голова и крупные черты лица; телосложение при синдроме Марфана: высокий рост, длинные конечности, длинные “паукообразные” пальцы, маленькая голова, в клинической симптоматике характерны порок сердца и нарушение зрения.
ТЕЛОСЛОЖЕНИЕ (habitus) • • Различают телосложение правильное и неправильное. Правильное телосложение характеризуется пропорциональным соотношением отдельных частей тела: туловища, головы, конечностей, при отсутствии искривлений. Неправильное телосложение характеризуется различными искривлениями, деформациями, непропорциональным соотношением отдельных частей тела, например: диспластическое (habitus dysplastive) или евнухоидное телосложение: высокий рост, длинные конечности, короткое туловище и маленькая голова, недоразвитые половые органы и отсутствие вторичных половых признаков; c чертами енухоидизма у мужчин, и маскулинизма у женщин. кушингоидное телосложение: непропорциональное, с преимущественным отложением жира в подкожно-жировой клетчатке туловища, шеи и относительно тонкими конечностями (“буйволообразное телосложение”); телосложение при хондродистрофии: низкий рост, короткие и искривленные конечности, относительно большая голова и крупные черты лица; телосложение при синдроме Марфана: высокий рост, длинные конечности, длинные “паукообразные” пальцы, маленькая голова, в клинической симптоматике характерны порок сердца и нарушение зрения.
 • Рост человека (statura hominis) зависит от размеров костной системы. Рост измеряется с помощью ростомера в сантиметрах. Нормальный рост мужчины (statura hominis normalis) в возрасте 25 -35 лет – 168 -178 см (в среднем), женщины – 157 -167 см. Рост выше 195 см расценивается как гигантизм (gygantismus), и может быть обусловлен либо гиперфункцией передней доли гипофиза (секретирующей соматотропный гормон), либо гипофункцией половых желез (евнухоидизм, гипогонадизм). Рост ниже 135 см расценивается как карликовость (nanismus), который может быть обусловлен гипофункцией передней доли гипофиза (гипофизарный нанизм) с сохранением детских пропорций и недоразвитием половых органов либо гипофункцией щитовидной железы (гипотиреоз, микседема)
• Рост человека (statura hominis) зависит от размеров костной системы. Рост измеряется с помощью ростомера в сантиметрах. Нормальный рост мужчины (statura hominis normalis) в возрасте 25 -35 лет – 168 -178 см (в среднем), женщины – 157 -167 см. Рост выше 195 см расценивается как гигантизм (gygantismus), и может быть обусловлен либо гиперфункцией передней доли гипофиза (секретирующей соматотропный гормон), либо гипофункцией половых желез (евнухоидизм, гипогонадизм). Рост ниже 135 см расценивается как карликовость (nanismus), который может быть обусловлен гипофункцией передней доли гипофиза (гипофизарный нанизм) с сохранением детских пропорций и недоразвитием половых органов либо гипофункцией щитовидной железы (гипотиреоз, микседема)
 • • Вес измеряется с помощью медицинских весов в килограммах. Потеря в весе может быть обусловлена: недостаточным питанием, тяжелыми инфекциями, тяжелыми интоксикациями, злокачественными новообразованиями, эндокринно-обменными нарушениями, схождением отеков или рассасыванием транссудата и экссудата, расстройством пищеварения, некоторыми нервными заболеваниями. Повышение веса может быть обусловлено: избыточным питанием, эндокриннообменными нарушениями (ожирение), появлением отеком или накоплением жидкости в полостях, выздоровлением после тяжелой инфекции. Практическое значение в клинике имеют росто-весовые индексы: индекс Пинье и росто-весовой показатель. Индекс Пинье (ИП) вычисляют по формуле ИП=Р- (ОГ+В), где Р – рост, ОГ – окружность грудной клетки, В – вес. В норме ИП составляет +10+20, для гиперстеников – 10– 20, для астеников +30+40.
• • Вес измеряется с помощью медицинских весов в килограммах. Потеря в весе может быть обусловлена: недостаточным питанием, тяжелыми инфекциями, тяжелыми интоксикациями, злокачественными новообразованиями, эндокринно-обменными нарушениями, схождением отеков или рассасыванием транссудата и экссудата, расстройством пищеварения, некоторыми нервными заболеваниями. Повышение веса может быть обусловлено: избыточным питанием, эндокриннообменными нарушениями (ожирение), появлением отеком или накоплением жидкости в полостях, выздоровлением после тяжелой инфекции. Практическое значение в клинике имеют росто-весовые индексы: индекс Пинье и росто-весовой показатель. Индекс Пинье (ИП) вычисляют по формуле ИП=Р- (ОГ+В), где Р – рост, ОГ – окружность грудной клетки, В – вес. В норме ИП составляет +10+20, для гиперстеников – 10– 20, для астеников +30+40.
 • Росто-весовой показатель (РВП) характеризует пропорциональность соотношения роста и веса. Его вычисляют по формуле РПВ=(В • 100): Р, где Р – рост, В – вес. Средняя величина для нормостеника - 32 -40, для гиперстеника выше, для астеника ниже.
• Росто-весовой показатель (РВП) характеризует пропорциональность соотношения роста и веса. Его вычисляют по формуле РПВ=(В • 100): Р, где Р – рост, В – вес. Средняя величина для нормостеника - 32 -40, для гиперстеника выше, для астеника ниже.
 КОНСТИТУЦИЯ (constitutio) • Конституция (от лат. установление, организация) – совокупность относительно устойчивых морфологических и функциональных особенностей организма, сложившихся на основе наследственных и приобретенных факторов. По словам проф. М. В. Черноруцкого “под конституцией организма мы понимаем совокупность всех его свойств, тесно связанных, взаимодействующих друг с другом и обуславливающих его структурно-функциональное единство”. • Учитывая морфологические и функциональные особенности организма выделяют три конституциональных типа: нормостенический, гиперстенический, астенический, причем гипер- и астенический типы противоположны по своим характеристикам.
КОНСТИТУЦИЯ (constitutio) • Конституция (от лат. установление, организация) – совокупность относительно устойчивых морфологических и функциональных особенностей организма, сложившихся на основе наследственных и приобретенных факторов. По словам проф. М. В. Черноруцкого “под конституцией организма мы понимаем совокупность всех его свойств, тесно связанных, взаимодействующих друг с другом и обуславливающих его структурно-функциональное единство”. • Учитывая морфологические и функциональные особенности организма выделяют три конституциональных типа: нормостенический, гиперстенический, астенический, причем гипер- и астенический типы противоположны по своим характеристикам.
 • Для оценки конституционального типа используют следующие критерии: • – соотношение передне-заднего и поперечного размеров грудной клетки (визуально и с помощью специального циркуля); • – величина эпигастрального угла; • – направление ребер к грудине; • – ширина и выраженность межреберных промежутков; • – выраженность над- и подключичных ямок: • – степень прилегания лопаток; • – выраженность стернального угла Людовика (место соединения рукоятки и тела грудины);
• Для оценки конституционального типа используют следующие критерии: • – соотношение передне-заднего и поперечного размеров грудной клетки (визуально и с помощью специального циркуля); • – величина эпигастрального угла; • – направление ребер к грудине; • – ширина и выраженность межреберных промежутков; • – выраженность над- и подключичных ямок: • – степень прилегания лопаток; • – выраженность стернального угла Людовика (место соединения рукоятки и тела грудины);
 • Нормостенический тип (constitutio normosthenicus) характеризуется пропорциональностью ее передне-заднего и поперечного размеров (соотношение их длин равно 0, 65 -0, 75), прямым эпигастральным углом ( 90 ), умеренно косым направлением ребер, не резко выраженными межреберными промежутками, над- и подключичными ямками, лопатки умеренно прилегают к грудной клетке, стернальный угол умеренно выражен.
• Нормостенический тип (constitutio normosthenicus) характеризуется пропорциональностью ее передне-заднего и поперечного размеров (соотношение их длин равно 0, 65 -0, 75), прямым эпигастральным углом ( 90 ), умеренно косым направлением ребер, не резко выраженными межреберными промежутками, над- и подключичными ямками, лопатки умеренно прилегают к грудной клетке, стернальный угол умеренно выражен.
 Гиперстенический тип (constitutio hypersthenicus) характеризуется увеличением поперечных размеров (соотношение передне-заднего и поперечных размеров – более 0, 75), эпигастрального угла (более 90 ), горизонтальным направлением ребер, узкими, слабо выраженными (сглаженными) над- и подключичными ямками; лопатки плотно прилегают к грудной клетке, стернальный угол хорошо выражен. Из особенностей внутренних органов следует отметить относительную гипофункцию щитовидной железы и усиление функции половых желез и надпочечников, отсюда понижение обмена веществ и повышение артериального давления, увеличение внутренних органов, горизонтальное положение сердца, высокое стояние диафрагмы, усиление эритропоэза, гипрехолистеринемия
Гиперстенический тип (constitutio hypersthenicus) характеризуется увеличением поперечных размеров (соотношение передне-заднего и поперечных размеров – более 0, 75), эпигастрального угла (более 90 ), горизонтальным направлением ребер, узкими, слабо выраженными (сглаженными) над- и подключичными ямками; лопатки плотно прилегают к грудной клетке, стернальный угол хорошо выражен. Из особенностей внутренних органов следует отметить относительную гипофункцию щитовидной железы и усиление функции половых желез и надпочечников, отсюда понижение обмена веществ и повышение артериального давления, увеличение внутренних органов, горизонтальное положение сердца, высокое стояние диафрагмы, усиление эритропоэза, гипрехолистеринемия
 • Астенический тип (constitutio asthenicus) характеризуется уменьшением ее поперечных размеров (соотношение передне-заднего и поперечного размеров – менее 0, 65), эпигастрального угла (менее 90 ), более вертикальным положением ребер, широкими межреберными промежутками, выраженными над- и подключичными ямками, лопатки отстоят от спины (крыловидные – scapula alatae), стернальный угол сглажен; иногда Х ребро имеет свободный передний конец (costa decima fluctuans). Из особенностей внутренних органов отмечается относительную гипофункция половых желез и надпочечников в сочетании с гиперфункцией щитовидной железы и гипофиза, отсюда повышение обмена веществ, склонность к гипотонии, уменьшение внутренних органов, вертикальное положение сердца, низкое стояние диафрагмы.
• Астенический тип (constitutio asthenicus) характеризуется уменьшением ее поперечных размеров (соотношение передне-заднего и поперечного размеров – менее 0, 65), эпигастрального угла (менее 90 ), более вертикальным положением ребер, широкими межреберными промежутками, выраженными над- и подключичными ямками, лопатки отстоят от спины (крыловидные – scapula alatae), стернальный угол сглажен; иногда Х ребро имеет свободный передний конец (costa decima fluctuans). Из особенностей внутренних органов отмечается относительную гипофункция половых желез и надпочечников в сочетании с гиперфункцией щитовидной железы и гипофиза, отсюда повышение обмена веществ, склонность к гипотонии, уменьшение внутренних органов, вертикальное положение сердца, низкое стояние диафрагмы.
 • • • Диагностическое значение конституциональных типов: Для оценки данных объективного исследования (границ легких и сердца, количества эритроцитов и гемоглобина). Для выявления патологических процессов: для гиперстеников характерны нарушение обмена веществ, реактивности, вегетативных реакций для астеников – недостаточное развитие соединительной ткани, нарушения со стороны пищеварительной системы. Для диагностики и профилактики следующих заболеваний: у гиперстеников – болезни обмена веществ (ожирение, подагра), сердечно-сосудистые заболевания (атеросклероз, ишемическая болезнь сердца, гипертоническая болезнь), заболевания печени (желчекаменная болезнь, холециститы) и почек (мочекаменная болезнь); для астеников – заболевания органов дыхания (туберкулез, хронические бронхиты), пищеварительной системы (язвенная болезнь желудка и двенадцатиперстной кишки), висцероптоз (опущение органов). Знание основных патологических процессов каждого конституционального типа помогают врачу с помощью профилактических мероприятий предотвратить развитие этих заболеваний, повысить сопротивляемость организма к внешним неблагоприятным факторам.
• • • Диагностическое значение конституциональных типов: Для оценки данных объективного исследования (границ легких и сердца, количества эритроцитов и гемоглобина). Для выявления патологических процессов: для гиперстеников характерны нарушение обмена веществ, реактивности, вегетативных реакций для астеников – недостаточное развитие соединительной ткани, нарушения со стороны пищеварительной системы. Для диагностики и профилактики следующих заболеваний: у гиперстеников – болезни обмена веществ (ожирение, подагра), сердечно-сосудистые заболевания (атеросклероз, ишемическая болезнь сердца, гипертоническая болезнь), заболевания печени (желчекаменная болезнь, холециститы) и почек (мочекаменная болезнь); для астеников – заболевания органов дыхания (туберкулез, хронические бронхиты), пищеварительной системы (язвенная болезнь желудка и двенадцатиперстной кишки), висцероптоз (опущение органов). Знание основных патологических процессов каждого конституционального типа помогают врачу с помощью профилактических мероприятий предотвратить развитие этих заболеваний, повысить сопротивляемость организма к внешним неблагоприятным факторам.
 Кожные элементы • К основным кожным элементам относятся: розеолы, эритема, крапивница, потница, герпес, кровоизлияния, телеангиоэктазии, язвы, рубцы, пролежни, которые могут быть обусловлены инфекционными заболеваниями, аллергическими процессами, а также заболеваниями внутренних органов.
Кожные элементы • К основным кожным элементам относятся: розеолы, эритема, крапивница, потница, герпес, кровоизлияния, телеангиоэктазии, язвы, рубцы, пролежни, которые могут быть обусловлены инфекционными заболеваниями, аллергическими процессами, а также заболеваниями внутренних органов.
 • • • Розеолы (roseolae)– бледно-розовые крупные пятнышки диаметром 2 -3 мм (с булавочную головку, конопляное зерно или чечевичку), слегка возвышающиеся над кожей и исчезающие при надавливании; обычно обусловлены местным расширением сосудов и наблюдаются при: при брюшном тифе, единичные на бледной коже (появляются на 7 -10 день на боковой поверхности живота и грудной клетки); при сыпном тифе, мелкие, обильные на гиперемированной коже всего тела (появляются на 4 -5 день); сифилисе (обильная сыпь, даже на коже ладоней и подошв, отличающаяся бледностью, в сочетании с другими кожными элементами (везикулами, папулами); характерный признак второго периода заболевания); реже при гриппе и паратифах.
• • • Розеолы (roseolae)– бледно-розовые крупные пятнышки диаметром 2 -3 мм (с булавочную головку, конопляное зерно или чечевичку), слегка возвышающиеся над кожей и исчезающие при надавливании; обычно обусловлены местным расширением сосудов и наблюдаются при: при брюшном тифе, единичные на бледной коже (появляются на 7 -10 день на боковой поверхности живота и грудной клетки); при сыпном тифе, мелкие, обильные на гиперемированной коже всего тела (появляются на 4 -5 день); сифилисе (обильная сыпь, даже на коже ладоней и подошв, отличающаяся бледностью, в сочетании с другими кожными элементами (везикулами, папулами); характерный признак второго периода заболевания); реже при гриппе и паратифах.
 • Эритема (erythema) – крупнопятнистый, резко ограниченный участок красного цвета, возвышающийся ад кожей, обусловленный расширением сосудов и их полнокровием в результате аллергического или инфекционного воздействия на сосуды; наблюдается при рожистом воспалении (эритема быстро растет и имеет четкие, возвышающиеся края), узловатой эритеме, септических заболеваниях, менингите, а также применении лекарств (хинин, йод, бром) и пищевых продуктов (земляника, раки). • 3. Крапивница или уртикарная сыпь (urtica) – красноватобелесоватые, возвышающиеся, сильно зудящие волдыри (подобно ожогу крапивы); обусловлена действием гистамина, брадикинина, серотонина при аллергических реакциях, гельминтозах, заболеваниях органов пищеварения.
• Эритема (erythema) – крупнопятнистый, резко ограниченный участок красного цвета, возвышающийся ад кожей, обусловленный расширением сосудов и их полнокровием в результате аллергического или инфекционного воздействия на сосуды; наблюдается при рожистом воспалении (эритема быстро растет и имеет четкие, возвышающиеся края), узловатой эритеме, септических заболеваниях, менингите, а также применении лекарств (хинин, йод, бром) и пищевых продуктов (земляника, раки). • 3. Крапивница или уртикарная сыпь (urtica) – красноватобелесоватые, возвышающиеся, сильно зудящие волдыри (подобно ожогу крапивы); обусловлена действием гистамина, брадикинина, серотонина при аллергических реакциях, гельминтозах, заболеваниях органов пищеварения.
 • Потница (milliaria crystallina) – матовато-белесоватые пузырьки с маковое зерно, напоминающие капли росы; обусловлена задержкой секрета потовых желез и образованием мелких кист (чаще наблюдается на коже живота). • 5. Герпес (herpes) – пузырьки диаметром 0, 5 -1 мм (с булавочную головку) с прозрачным или кровянистым содержимым, располагается чаще по ходу нервных волокон тройничного нерва (на губах – herpes labialis; крыльях носа – herpes nasalis; межреберных нервов – herpes intercostalis); обусловлен вирусным поражением нервной системы при крупозной пневмонии, гриппе, малярии, паратифах, церебральном менингите.
• Потница (milliaria crystallina) – матовато-белесоватые пузырьки с маковое зерно, напоминающие капли росы; обусловлена задержкой секрета потовых желез и образованием мелких кист (чаще наблюдается на коже живота). • 5. Герпес (herpes) – пузырьки диаметром 0, 5 -1 мм (с булавочную головку) с прозрачным или кровянистым содержимым, располагается чаще по ходу нервных волокон тройничного нерва (на губах – herpes labialis; крыльях носа – herpes nasalis; межреберных нервов – herpes intercostalis); обусловлен вирусным поражением нервной системы при крупозной пневмонии, гриппе, малярии, паратифах, церебральном менингите.
 • • Кровоизлияния или геморрагическая пурпура, геморрагии, эксхимоз (ecchyymosis) могут наблюдаться в виде петехий, синяков (кровоподтеков). Петехии (petechiae) – очень мелкие, точечные, кровоизлияния подобно розеоле, с кровоизлиянием в центре. Кровоподтеки (hemophorma) – красные пятна различной величины, формы, локализации, сохраняющиеся при надавливании и изменяющие окраску в процессе эволюции от краснофиолетового до желто-зеленого и белесоватого цвета. Основные причины кровоизлияний: – – – • механическое повреждение сосудов (травмы, ушибы, укусы); заболевания крови (гемофилия, болезни Верльгофа, острые лейкозы, анемия Аддисона-Бирмера, капилляротоксикоз); заболевания печени (цирроз, эхинококкоз); гипо- и авитаминоз (витаминов С и К); инфекционные заболевания, сопровождающиеся капилляротоксикозом (сыпной тиф, ботулизм, септические заболевания). Синяки (livedo) – патологическое состояние кожи, характеризующееся синевато-фиолетовой или синюшней окраской за счет сетчатого или древовидного рисунка просвечивающихся через кожу сосудов при пассивной гиперемии. Различают следующие стадии livedo “мраморная кожа” (cutis marmoria), сетчатое livedo (livedo reticularis), “древовидное livedo” (livedo racemosa). Наиболее частой причиной livedo являются коллагенозы (системная красная волчанка, узелковый периартериит, склеродермия, дерматомиозит) и инфекционный заболевания (туберкулез, малярия, дизентерия). Явления livedo возможно при длительном воздействии местного тепла грелки или холода. У женщин иногда наблюдается летняя форма livedo на нижний конечностях (livedo reticularis aestivatis
• • Кровоизлияния или геморрагическая пурпура, геморрагии, эксхимоз (ecchyymosis) могут наблюдаться в виде петехий, синяков (кровоподтеков). Петехии (petechiae) – очень мелкие, точечные, кровоизлияния подобно розеоле, с кровоизлиянием в центре. Кровоподтеки (hemophorma) – красные пятна различной величины, формы, локализации, сохраняющиеся при надавливании и изменяющие окраску в процессе эволюции от краснофиолетового до желто-зеленого и белесоватого цвета. Основные причины кровоизлияний: – – – • механическое повреждение сосудов (травмы, ушибы, укусы); заболевания крови (гемофилия, болезни Верльгофа, острые лейкозы, анемия Аддисона-Бирмера, капилляротоксикоз); заболевания печени (цирроз, эхинококкоз); гипо- и авитаминоз (витаминов С и К); инфекционные заболевания, сопровождающиеся капилляротоксикозом (сыпной тиф, ботулизм, септические заболевания). Синяки (livedo) – патологическое состояние кожи, характеризующееся синевато-фиолетовой или синюшней окраской за счет сетчатого или древовидного рисунка просвечивающихся через кожу сосудов при пассивной гиперемии. Различают следующие стадии livedo “мраморная кожа” (cutis marmoria), сетчатое livedo (livedo reticularis), “древовидное livedo” (livedo racemosa). Наиболее частой причиной livedo являются коллагенозы (системная красная волчанка, узелковый периартериит, склеродермия, дерматомиозит) и инфекционный заболевания (туберкулез, малярия, дизентерия). Явления livedo возможно при длительном воздействии местного тепла грелки или холода. У женщин иногда наблюдается летняя форма livedo на нижний конечностях (livedo reticularis aestivatis
 • • . Телеангиоэктазии (teleangioectasia, от греч. telos-край или tele-далеко, angio-сосуд, ektasisрасширение) – стойкое расширение капилляров или мелких сосудов, образующие темно-красное пятно на коже или слизистой оболочке (“сосудистые звездочки”astra vascularia incute). 8. Язва (ulcus) – дефект кожи или слизистой оболочки и подлежащих тканей с нарушенным или значительным замедленным заживанием. В зависимости от причин различают следующие группы язв: обусловленные воздействием экзогенных факторов (механических, химических, лучевых) – гангренозные, варикозные, химические, лучевые язвы; чаще встречаются в травматологии и хирургии; обусловленные длительным приемом стероидных гормонов (стероидные язвы ulcus steroideum); трофические язвы (ulcus trophicum), обусловленные нарушением трофики тканей при нарушении кровообращения (варикозное расширение вен нижней конечностей, тромбофлебитах). 9. Пролежень (decubitus) – некроз мягких тканей, возникающий вследствие ишемии, в результате продолжительного механического сдавления тканей.
• • . Телеангиоэктазии (teleangioectasia, от греч. telos-край или tele-далеко, angio-сосуд, ektasisрасширение) – стойкое расширение капилляров или мелких сосудов, образующие темно-красное пятно на коже или слизистой оболочке (“сосудистые звездочки”astra vascularia incute). 8. Язва (ulcus) – дефект кожи или слизистой оболочки и подлежащих тканей с нарушенным или значительным замедленным заживанием. В зависимости от причин различают следующие группы язв: обусловленные воздействием экзогенных факторов (механических, химических, лучевых) – гангренозные, варикозные, химические, лучевые язвы; чаще встречаются в травматологии и хирургии; обусловленные длительным приемом стероидных гормонов (стероидные язвы ulcus steroideum); трофические язвы (ulcus trophicum), обусловленные нарушением трофики тканей при нарушении кровообращения (варикозное расширение вен нижней конечностей, тромбофлебитах). 9. Пролежень (decubitus) – некроз мягких тканей, возникающий вследствие ишемии, в результате продолжительного механического сдавления тканей.
 • • • 10. Рубцы (cicatrix) – плотные образования, состоящие из гиолинизированной, богатой коллагеновыми волокнами соединительной ткани, возникшие в результате репаративной регенерации как исход воспалительного процесса, свидетельствующие о перенесенных травмах, ожогах, операциях, инфекциях (оспа, туберкулез, сифилис). Каждый из перечисленных рубцов имеет свои отличительные особенности: посттравматические (травмы, ранения, ожоги) – неправильной формы, чаще в виде плотного разрастания соединительной ткани (келоидные рубцы cicatrix celoidea); постоперационные – прямые со следами швов по бокам; послеоспенные – овальной формы, чаще на лице; после туберкулеза – неправильной формы, спаянные с кожей (чаще в области шеи); после сифилиса (мозаичные рубцы (cicatrix mosaica) – звездчатые, пестро окрашенные, спаянные с подлежащей тканью, возникшие на месте бугорковых сифилидов; после беременности (striae gravitarum) – белесоватые полосы на боковой поверхности живота, обусловленные перерастяжением кожи; при болезни Иценко-Кушинга – розовые полосы на коже живота, бедер, плеч, обусловленные просвечиванием сосудов через дистрофически истонченную кожу. 11. Десквамация (desqvamatio) – шелушение кожи, отделение с поверхности кожи розовых чешуек эпидермиса.
• • • 10. Рубцы (cicatrix) – плотные образования, состоящие из гиолинизированной, богатой коллагеновыми волокнами соединительной ткани, возникшие в результате репаративной регенерации как исход воспалительного процесса, свидетельствующие о перенесенных травмах, ожогах, операциях, инфекциях (оспа, туберкулез, сифилис). Каждый из перечисленных рубцов имеет свои отличительные особенности: посттравматические (травмы, ранения, ожоги) – неправильной формы, чаще в виде плотного разрастания соединительной ткани (келоидные рубцы cicatrix celoidea); постоперационные – прямые со следами швов по бокам; послеоспенные – овальной формы, чаще на лице; после туберкулеза – неправильной формы, спаянные с кожей (чаще в области шеи); после сифилиса (мозаичные рубцы (cicatrix mosaica) – звездчатые, пестро окрашенные, спаянные с подлежащей тканью, возникшие на месте бугорковых сифилидов; после беременности (striae gravitarum) – белесоватые полосы на боковой поверхности живота, обусловленные перерастяжением кожи; при болезни Иценко-Кушинга – розовые полосы на коже живота, бедер, плеч, обусловленные просвечиванием сосудов через дистрофически истонченную кожу. 11. Десквамация (desqvamatio) – шелушение кожи, отделение с поверхности кожи розовых чешуек эпидермиса.
 • • 12. Экскориация (excoriatio, от лат. excoriо – сдирать кожу, ссадины, царапины) – расчесы на коже в виде линейных поверхностных нарушений целостности кожи слизистых. Расчесы являются внешними признаками зуда и могут быть обусловлены: поражением кожи (паразитарные заболевания, экзема, крапивница, дерматиты, красный плоский лишай); поражением внутренних органов (сахарный диабет, заболевания печени, почек, крови, рак легкого) локальный зуд встречается при местных аллергических реакциях 13. Узел (nodus) первичный морфологический элемент кожных сыпей, представляющих собой инфильтрат, развивающийся в глубоких слоях дермы и подкожной клетчатки. Узелки ревматоидные (nodulis reumatoidea) – плотные образования величиной от рисового зерна до грецкого ореха; возникают при ревматоидном артрите в подкожной клетчатке, чаще на разгибательных поверхностях локтевых суставов
• • 12. Экскориация (excoriatio, от лат. excoriо – сдирать кожу, ссадины, царапины) – расчесы на коже в виде линейных поверхностных нарушений целостности кожи слизистых. Расчесы являются внешними признаками зуда и могут быть обусловлены: поражением кожи (паразитарные заболевания, экзема, крапивница, дерматиты, красный плоский лишай); поражением внутренних органов (сахарный диабет, заболевания печени, почек, крови, рак легкого) локальный зуд встречается при местных аллергических реакциях 13. Узел (nodus) первичный морфологический элемент кожных сыпей, представляющих собой инфильтрат, развивающийся в глубоких слоях дермы и подкожной клетчатки. Узелки ревматоидные (nodulis reumatoidea) – плотные образования величиной от рисового зерна до грецкого ореха; возникают при ревматоидном артрите в подкожной клетчатке, чаще на разгибательных поверхностях локтевых суставов
 • • Тургор и эластичность кожи Тургор (turgor) нормальная напряженность тканей, обусловленная состоянием иннервации, кровоснабжения и обменом веществ. Эластичность – гибкость кожи. В норме – кожа эластична, тургор сохранен, т. е. кожная складка упругая, плотная, быстро расправляется Методы определения тургора и эластичности: 1) визуальный: визуально оценивается закругленность контуров и округлые формы тела, особенно черт лица; 2) пальпаторный: пальпаторно оценивается состояние кожной складки на тыльной поверхности кисти или предплечья в момент ее собирания или расправления. В норме кожная складка упругая, плотная, быстро расправляется, т. е. кожа эластичная с сохраненным тургором.
• • Тургор и эластичность кожи Тургор (turgor) нормальная напряженность тканей, обусловленная состоянием иннервации, кровоснабжения и обменом веществ. Эластичность – гибкость кожи. В норме – кожа эластична, тургор сохранен, т. е. кожная складка упругая, плотная, быстро расправляется Методы определения тургора и эластичности: 1) визуальный: визуально оценивается закругленность контуров и округлые формы тела, особенно черт лица; 2) пальпаторный: пальпаторно оценивается состояние кожной складки на тыльной поверхности кисти или предплечья в момент ее собирания или расправления. В норме кожная складка упругая, плотная, быстро расправляется, т. е. кожа эластичная с сохраненным тургором.
 • • • Тургор кожи зависит от состояния коллоидов и кровенаполнения кожи, нервной и эндокринной систем, а также от развития подкожно-жировой клетчатки. С возрастом эластичность кожи и ее тургор снижаются Диагностическое значение имеет снижение тургора в случаях: 1) онкопатологии (раковая кахексия или истощение); 2) стеноза привратника или пищевода; 3) тяжелых гастроэнтеритов; 4) эндокринных заболеваниях (Базедова и Аддисонова болезнь); 5) инфекционных заболеваниях с обезвоживанием (холера, дизентерия); 6) пониженного питания; 7) особенно резко снижена упругость кожи при болезни Элерса-Данлоса, характеризующейся гиперэластичностью кожи. Наиболее легко определяется тургор визуально на коже лица: – в норме – “гармоничное лицо” с закругленными чертами; – при снижении тургора – “лицо с заострившимися чертами и морщинистой кожей”, осунувшееся, бледное, с выраженной складчатостью и запавшими глазами
• • • Тургор кожи зависит от состояния коллоидов и кровенаполнения кожи, нервной и эндокринной систем, а также от развития подкожно-жировой клетчатки. С возрастом эластичность кожи и ее тургор снижаются Диагностическое значение имеет снижение тургора в случаях: 1) онкопатологии (раковая кахексия или истощение); 2) стеноза привратника или пищевода; 3) тяжелых гастроэнтеритов; 4) эндокринных заболеваниях (Базедова и Аддисонова болезнь); 5) инфекционных заболеваниях с обезвоживанием (холера, дизентерия); 6) пониженного питания; 7) особенно резко снижена упругость кожи при болезни Элерса-Данлоса, характеризующейся гиперэластичностью кожи. Наиболее легко определяется тургор визуально на коже лица: – в норме – “гармоничное лицо” с закругленными чертами; – при снижении тургора – “лицо с заострившимися чертами и морщинистой кожей”, осунувшееся, бледное, с выраженной складчатостью и запавшими глазами
 • Влажность кожи • В норме кожа обладает определенной степенью влажности, обусловленной выделением мельчайших капелек пота, секрета сальных и потовых желез. • Повышенная влажность (потливость) или сухость свидетельствует о нарушениях терморегуляции и секреции потовых желез, в результате нарушений иннервации или интоксикации.
• Влажность кожи • В норме кожа обладает определенной степенью влажности, обусловленной выделением мельчайших капелек пота, секрета сальных и потовых желез. • Повышенная влажность (потливость) или сухость свидетельствует о нарушениях терморегуляции и секреции потовых желез, в результате нарушений иннервации или интоксикации.
 • • Сухость кожных покровов или ксеродерма (xeroderma) может быть физиологической (связанная с приемом атропина, эуфиллина) или патологической, обусловленной следующими причинами: 1. обезвоживание организма в результате: – многократной рвоты (стеноз привратника, токсикоз беременных); – диареи (холера, дизентерия); – полиурии (сахарный диабет, нейроциркуляторная дистония); 2. гипотиреоза (микседема); 3. кахексии (злокачественные новообразования, тяжелые инфекции). К разновидности сухости кожи относится ихтиоз (ichthyosis), шелушение кожи, наподобие рыбной чешуи.
• • Сухость кожных покровов или ксеродерма (xeroderma) может быть физиологической (связанная с приемом атропина, эуфиллина) или патологической, обусловленной следующими причинами: 1. обезвоживание организма в результате: – многократной рвоты (стеноз привратника, токсикоз беременных); – диареи (холера, дизентерия); – полиурии (сахарный диабет, нейроциркуляторная дистония); 2. гипотиреоза (микседема); 3. кахексии (злокачественные новообразования, тяжелые инфекции). К разновидности сухости кожи относится ихтиоз (ichthyosis), шелушение кожи, наподобие рыбной чешуи.
 • • Потливость или гипергидроз (hyperhydrosis) также может быть физиологической (при повышенной температуре окружающей среды, при работе в горячих цехах, усилении мышечной работы, приеме горячих напитков, при волнении, страхе) и патологической (при перитоните, инфаркте миокарда, шоке, коллапсе, обмороке, почечной и печеночной колике, асфиксии, у агонирующих больных Патологическая диффузная потливость может быть обусловлена следующими причинами: рефлекторной реакции нервной системы (“холодный пот”); наблюдается при перитоните, инфаркте миокарда, шоке, коллапсе, обмороках, почечной и печеночной коликах, асфиксии, агонии; токсического влияния на организм (“горячий пот”); наблюдается при туберкулезе, сепсисе, гнойно-септической патологии, крупозной пневмонии, малярии, возвратном тифе, экссудативном плеврите, ревматоидном полиартрите, бруцеллезе, гриппе, столбняке и т. д; гиперфункцией щитовидной железы (тиреотоксикоз); заболеваниями крови (лимфогранулематоз). Локальная потливость (hydrosis locale) потливость ладоней, подмышечных впадин и стоп наблюдаются при неврозах, истерии, вегето-сосудистой дистонии
• • Потливость или гипергидроз (hyperhydrosis) также может быть физиологической (при повышенной температуре окружающей среды, при работе в горячих цехах, усилении мышечной работы, приеме горячих напитков, при волнении, страхе) и патологической (при перитоните, инфаркте миокарда, шоке, коллапсе, обмороке, почечной и печеночной колике, асфиксии, у агонирующих больных Патологическая диффузная потливость может быть обусловлена следующими причинами: рефлекторной реакции нервной системы (“холодный пот”); наблюдается при перитоните, инфаркте миокарда, шоке, коллапсе, обмороках, почечной и печеночной коликах, асфиксии, агонии; токсического влияния на организм (“горячий пот”); наблюдается при туберкулезе, сепсисе, гнойно-септической патологии, крупозной пневмонии, малярии, возвратном тифе, экссудативном плеврите, ревматоидном полиартрите, бруцеллезе, гриппе, столбняке и т. д; гиперфункцией щитовидной железы (тиреотоксикоз); заболеваниями крови (лимфогранулематоз). Локальная потливость (hydrosis locale) потливость ладоней, подмышечных впадин и стоп наблюдаются при неврозах, истерии, вегето-сосудистой дистонии
 Дериваты кожи • • • Ноготь (unguis) – придаток кожи пальцев рук и ног в виде плотной роговой пластинки, покрывающий тыльную поверхность дистальной фаланги. Здоровый ноготь – гладкий, умеренно выпуклый, бледно-розового цвета с матовой поверхностью. В клинической практике имеют следующие изменения ногтей (онихии onychia): 1. Ногти в виде “часовых стекол” (ногти Гиппократа unguis Hypporatica) – подобны выпуклым твердым пластинкам; характерны для нагноительных заболеваний легких (абсцесс, бронхоэктазы), врожденных пороков сердца, инфекционного эндокардита, цирроза печени, рака легкого, тиреотоксикоза.
Дериваты кожи • • • Ноготь (unguis) – придаток кожи пальцев рук и ног в виде плотной роговой пластинки, покрывающий тыльную поверхность дистальной фаланги. Здоровый ноготь – гладкий, умеренно выпуклый, бледно-розового цвета с матовой поверхностью. В клинической практике имеют следующие изменения ногтей (онихии onychia): 1. Ногти в виде “часовых стекол” (ногти Гиппократа unguis Hypporatica) – подобны выпуклым твердым пластинкам; характерны для нагноительных заболеваний легких (абсцесс, бронхоэктазы), врожденных пороков сердца, инфекционного эндокардита, цирроза печени, рака легкого, тиреотоксикоза.
 • • • 5. Когтеобразные ногти (онихогрифоз onychogriphosis или онихогрипоз, от греч. onyhos–ноготь, grypos-закругленный, кривой как крючок, подобнo когтю хищной птицы грифона – мистическая птица с телом льва и головой орла) характеризуются увеличением, утолщением и загибанием ногтей в виде крючка или когтей хищной птицы. 6. Ложкообразные ногти (coilonychia) дисторофия ногтей в виде нарушения роста и формирование вогнутой ногтевой пластинки (можно налить несколько капель воды) наблюдается при железодефицитной анемии, у детей младшего возраста колонихия является вариантом нормы. 7. Двухцветные ногти (синдром Терри) розовый цвет дистальных частей ногтей, является проявлением телеангиоэктазии; наблюдается у тяжелых больных циррозом печени, сердечной недостаточностью, сахарным диабетом, а также у пожилых лиц. 8. Инфаркт подушечек пальцев (“крысиные укусы”) одномоментное присутствие ярко-красных, темных, вдавленных, шелушащихся участков кожи (инфаркт на разных стадиях); характерны для системной склеродермии. Кроме того, о дистрофических и эндокринных изменениях в организме могут свидетельствовать выпадение (онихоптоз onychoptosis) и повышенная ломкость ногтей (онихорексис onychorrhaxis), расслоение ногтей (онихошизис onychoshisis).
• • • 5. Когтеобразные ногти (онихогрифоз onychogriphosis или онихогрипоз, от греч. onyhos–ноготь, grypos-закругленный, кривой как крючок, подобнo когтю хищной птицы грифона – мистическая птица с телом льва и головой орла) характеризуются увеличением, утолщением и загибанием ногтей в виде крючка или когтей хищной птицы. 6. Ложкообразные ногти (coilonychia) дисторофия ногтей в виде нарушения роста и формирование вогнутой ногтевой пластинки (можно налить несколько капель воды) наблюдается при железодефицитной анемии, у детей младшего возраста колонихия является вариантом нормы. 7. Двухцветные ногти (синдром Терри) розовый цвет дистальных частей ногтей, является проявлением телеангиоэктазии; наблюдается у тяжелых больных циррозом печени, сердечной недостаточностью, сахарным диабетом, а также у пожилых лиц. 8. Инфаркт подушечек пальцев (“крысиные укусы”) одномоментное присутствие ярко-красных, темных, вдавленных, шелушащихся участков кожи (инфаркт на разных стадиях); характерны для системной склеродермии. Кроме того, о дистрофических и эндокринных изменениях в организме могут свидетельствовать выпадение (онихоптоз onychoptosis) и повышенная ломкость ногтей (онихорексис onychorrhaxis), расслоение ногтей (онихошизис onychoshisis).
 • • • Волосы (cappilli) как и ногти относятся к дериватам кожи. Диагностическое значение имеют следующие изменения со стороны волос: 1. Несоответствие оволосения полу и возрасту, указывает на эндокринную патологию, в первую очередь половых желез: отсутствие вторичных половых признаков (гипогонадизм, евнохоидизм); появление у мужчин женских вторичных половых признаков (феминизм feminismus, гинекомастия gynaecomastia); появление у женщин мужских вторичных половых признаков (вирилизм virilism, маскулинизация masculinisatio); 3. Выпадение волос и их ломкость наблюдается при тяжелых хронических инфекциях, гипотиреозе; 3. Выпадение наружные краев бровей характерно для микседемы 4. Облысение – (alopecia): - раннее облысение – последствия лучевого облучения; - ячеистое облысение – при трофическом неврозе, врожденном гипотиреозе; - полное облысение – при сифилисе
• • • Волосы (cappilli) как и ногти относятся к дериватам кожи. Диагностическое значение имеют следующие изменения со стороны волос: 1. Несоответствие оволосения полу и возрасту, указывает на эндокринную патологию, в первую очередь половых желез: отсутствие вторичных половых признаков (гипогонадизм, евнохоидизм); появление у мужчин женских вторичных половых признаков (феминизм feminismus, гинекомастия gynaecomastia); появление у женщин мужских вторичных половых признаков (вирилизм virilism, маскулинизация masculinisatio); 3. Выпадение волос и их ломкость наблюдается при тяжелых хронических инфекциях, гипотиреозе; 3. Выпадение наружные краев бровей характерно для микседемы 4. Облысение – (alopecia): - раннее облысение – последствия лучевого облучения; - ячеистое облысение – при трофическом неврозе, врожденном гипотиреозе; - полное облысение – при сифилисе
 Отеки (oedema • Отеки (oedema, от лат. oidema - опухоль) – избыточное накопление жидкости в тканях организма. • Отеки могут быть обусловлены следующими причинами: • 1) повышением проницаемости сосудистой стенки (аллергические, воспалительные, токсические); • 2) повышением внутрисосудистого давления в результате застоя и задержки жидкости в организме (застойные, лимфатические, почечные); • 3) снижением онкотического давления (кахектические, почечные); • 4) сочетанием трех вышеперечисленных причин (травматические, кахектические); • 5) гипотиреоидные отеки (микседематозные).
Отеки (oedema • Отеки (oedema, от лат. oidema - опухоль) – избыточное накопление жидкости в тканях организма. • Отеки могут быть обусловлены следующими причинами: • 1) повышением проницаемости сосудистой стенки (аллергические, воспалительные, токсические); • 2) повышением внутрисосудистого давления в результате застоя и задержки жидкости в организме (застойные, лимфатические, почечные); • 3) снижением онкотического давления (кахектические, почечные); • 4) сочетанием трех вышеперечисленных причин (травматические, кахектические); • 5) гипотиреоидные отеки (микседематозные).
 • • Различают следующие виды отеков: 1. Застойные (oedema condestivum) – отеки, обусловленные застоем венозной крови и лимфы; наблюдаются при сердечной недостаточности, сдавлении кровеносных и лимфатических сосудов опухолью, увеличенными лимфатическими узлами, рубцами, тромбами. 2. Воспалительные – отеки, обусловленные повышенной проницаемостью сосудов; наблюдаются при ревматизме, ревматоидном артрите, рожистом воспалении, абсцессах и др. 3. Почечные (oedema renalis) – отеки, обусловленные снижением онкотического давления вследствие протеинурии и избыточной задержки воды в организме; наблюдаются при заболеваниях почек (острый нефрит, гломерулонефрит). 4. Кахектические или белковыe (oedema cachecticum) – отеки, обусловленные снижением онкотического давления, ослаблением сердечной деятельности и нарушением проницаемости сосудистой стенки; наблюдаются при крайнем истощении у онкологических больных. 5. Ангионевротические (oedema angioneuroticum) oтек Квинке – отеки, обусловленные аллергическими реакциями; местное проявление аллергических отеков может наблюдаться при укусах насекомых. 6. Токсические (oedema toxicum) – отеки, обусловленные воздействием на организм токсических веществ, повышающих проницаемость сосудистой стенки; наблюдаются при отравлениях.
• • Различают следующие виды отеков: 1. Застойные (oedema condestivum) – отеки, обусловленные застоем венозной крови и лимфы; наблюдаются при сердечной недостаточности, сдавлении кровеносных и лимфатических сосудов опухолью, увеличенными лимфатическими узлами, рубцами, тромбами. 2. Воспалительные – отеки, обусловленные повышенной проницаемостью сосудов; наблюдаются при ревматизме, ревматоидном артрите, рожистом воспалении, абсцессах и др. 3. Почечные (oedema renalis) – отеки, обусловленные снижением онкотического давления вследствие протеинурии и избыточной задержки воды в организме; наблюдаются при заболеваниях почек (острый нефрит, гломерулонефрит). 4. Кахектические или белковыe (oedema cachecticum) – отеки, обусловленные снижением онкотического давления, ослаблением сердечной деятельности и нарушением проницаемости сосудистой стенки; наблюдаются при крайнем истощении у онкологических больных. 5. Ангионевротические (oedema angioneuroticum) oтек Квинке – отеки, обусловленные аллергическими реакциями; местное проявление аллергических отеков может наблюдаться при укусах насекомых. 6. Токсические (oedema toxicum) – отеки, обусловленные воздействием на организм токсических веществ, повышающих проницаемость сосудистой стенки; наблюдаются при отравлениях.
 • • • 7. Травматические (oedema thraumaticum) – отеки, обусловленные застоем крови и лимфы, повышением проницаемости сосудов и нарушением обмена веществ в местах механического повреждения ткани. 8. Гипотиреоидные (oedema hypothreoidum) – отеки, обусловленные избыточным отложением муциноподобных веществ в подкожно-жировой клетчатке при гипофункции щитовидной железы. 9. Онкотические отеки (oedema oncoticum) – обусловлены снижением онкотического давления крови при гипопротеинемии. 10. Буллезные отеки (oedema bullosum) – обусловлены скоплением жидкости под эпидермисом с образованием пузырей; наблюдаются при ожогах, отморожениях, буллезном рожистом воспалении. По распространенности выделяют общие и местные отеки. К общим отекам относятся сердечные, почечные, кахектические, ангионевротические, воспалительные (ревматоидный артрит), а к местным – застойные (тромбофлебит), воспалительные (рожистое воспаление, инфильтрации) аллергические (укусы насекомых).
• • • 7. Травматические (oedema thraumaticum) – отеки, обусловленные застоем крови и лимфы, повышением проницаемости сосудов и нарушением обмена веществ в местах механического повреждения ткани. 8. Гипотиреоидные (oedema hypothreoidum) – отеки, обусловленные избыточным отложением муциноподобных веществ в подкожно-жировой клетчатке при гипофункции щитовидной железы. 9. Онкотические отеки (oedema oncoticum) – обусловлены снижением онкотического давления крови при гипопротеинемии. 10. Буллезные отеки (oedema bullosum) – обусловлены скоплением жидкости под эпидермисом с образованием пузырей; наблюдаются при ожогах, отморожениях, буллезном рожистом воспалении. По распространенности выделяют общие и местные отеки. К общим отекам относятся сердечные, почечные, кахектические, ангионевротические, воспалительные (ревматоидный артрит), а к местным – застойные (тромбофлебит), воспалительные (рожистое воспаление, инфильтрации) аллергические (укусы насекомых).
 Методы выявления отеков: • • • 1. визуальный: наблюдается сглаженность контуров, кожа припухлая, лоснящаяся, иногда прозрачная с дистрофическими изменениями; 2. пальпаторный: отмечается появление ямок при надавливании кожи и их сохранение в течение 1 -2 мин, за исключением микседемы (ямки не остаются); 3. взвешивание: взвешивание в динамике для выявления скрытых отеков.
Методы выявления отеков: • • • 1. визуальный: наблюдается сглаженность контуров, кожа припухлая, лоснящаяся, иногда прозрачная с дистрофическими изменениями; 2. пальпаторный: отмечается появление ямок при надавливании кожи и их сохранение в течение 1 -2 мин, за исключением микседемы (ямки не остаются); 3. взвешивание: взвешивание в динамике для выявления скрытых отеков.
 • • • Начальные отеки, характеризующиеся побледнением и снижением эластичности кожи, называются пастозностью (pastosus, от лат. pasta-тесто, тестообразный, одутловатый). Общий отек, характеризующийся пространным отеком (водянкой кожи) и скоплением жидкостей в полостях организма (асцит, гидроторакс, гидроперикардит), называется анасаркой (anasarca, от греч. sarkos–мясо, hydros ana sark–отек мяса). Слизистый отек кожи и тканей называется микседемой (myxoedema, от греч. myxa –слизь, oedem– отек). Скопление жидкости в полостях соответственно называется: в брюшной полости – асцит, в плевральной – гидроторакс, в перикардиальной – гидроперикардит. Диагностические признаки различных видов отеков: 1. Общие – симметричные и распространенные; 2. Местные – асимметричные и локальные; 3. Воспалительные – сопровождаются признаками воспаления (гиперемией, гипертермией, болезненностью); 4. Аллергические – сопровождаются кожным зудом, быстро развиваются и быстро исчезают; 5. Сердечные – восходящие, с дистрофическими изменения кожи, возникают после нагрузки (во второй половине дня), уменьшаются после мочегонных и отдыха; 6. Почечные – нисходящие, неподвижные, бледные, чаще возникают утром после сна.
• • • Начальные отеки, характеризующиеся побледнением и снижением эластичности кожи, называются пастозностью (pastosus, от лат. pasta-тесто, тестообразный, одутловатый). Общий отек, характеризующийся пространным отеком (водянкой кожи) и скоплением жидкостей в полостях организма (асцит, гидроторакс, гидроперикардит), называется анасаркой (anasarca, от греч. sarkos–мясо, hydros ana sark–отек мяса). Слизистый отек кожи и тканей называется микседемой (myxoedema, от греч. myxa –слизь, oedem– отек). Скопление жидкости в полостях соответственно называется: в брюшной полости – асцит, в плевральной – гидроторакс, в перикардиальной – гидроперикардит. Диагностические признаки различных видов отеков: 1. Общие – симметричные и распространенные; 2. Местные – асимметричные и локальные; 3. Воспалительные – сопровождаются признаками воспаления (гиперемией, гипертермией, болезненностью); 4. Аллергические – сопровождаются кожным зудом, быстро развиваются и быстро исчезают; 5. Сердечные – восходящие, с дистрофическими изменения кожи, возникают после нагрузки (во второй половине дня), уменьшаются после мочегонных и отдыха; 6. Почечные – нисходящие, неподвижные, бледные, чаще возникают утром после сна.
 • Дифференциальная диагностика отеков, микседемы, ожирения и подкожной эмфиземы: • 1)отеки – при пальпации оставляют ямки; • 2) микседема и ожирение – при пальпации ямок не оставляют; • 3) подкожная эмфизема – при пальпации сопровождается “хрустом” подобно снегу. • Расширение подкожных вен на передней брюшной стенке образуют своеобразный рисунок, получивший название «голова медузы» (caput Medusa); обусловлено образованием кава-кавальных анастамозов при повышении давления и застойных явлениях в системе воротной вены (vena portae); наблюдается у больных с портальным циррозом печени, при сердечной недостаточности (застой крови по большому кругу кровообращения).
• Дифференциальная диагностика отеков, микседемы, ожирения и подкожной эмфиземы: • 1)отеки – при пальпации оставляют ямки; • 2) микседема и ожирение – при пальпации ямок не оставляют; • 3) подкожная эмфизема – при пальпации сопровождается “хрустом” подобно снегу. • Расширение подкожных вен на передней брюшной стенке образуют своеобразный рисунок, получивший название «голова медузы» (caput Medusa); обусловлено образованием кава-кавальных анастамозов при повышении давления и застойных явлениях в системе воротной вены (vena portae); наблюдается у больных с портальным циррозом печени, при сердечной недостаточности (застой крови по большому кругу кровообращения).

 ПОДКОЖНО-ЖИРОВАЯ КЛЕТЧАТКА • • • Оценка развития подкожно-жировой клетчатки (ПЖК) проводится путем измерения толщины кожной складки (ТКС) над пространством Траубе (по левой среднеключичной линии на 2 см ниже левой реберной дуги), а также учетом характера ее распределения. Для нормостеников ТКС=1, 5 -2 см, ТСК более 2 см свидетельствует о повышенном питании, ТСК менее 1, 5 см – о пониженном питании, ТСК менее 0, 5 см – о резком исхудании (кахексии). Распределение ПЖК зависит от пола, возраста, характера питания, обмена веществ, функционального состояния нервной и эндокринной систем. Так, с возрастом увеличивается количество ПЖК, что обусловлено замедлением обмена (особенно углеводно-жирового); у женщин отмечается преимущественное отложение жира в области таза, бедер, живота. Несоответствие распределения ПЖК полу и возрасту свидетельствует об эндокринной патологии.
ПОДКОЖНО-ЖИРОВАЯ КЛЕТЧАТКА • • • Оценка развития подкожно-жировой клетчатки (ПЖК) проводится путем измерения толщины кожной складки (ТКС) над пространством Траубе (по левой среднеключичной линии на 2 см ниже левой реберной дуги), а также учетом характера ее распределения. Для нормостеников ТКС=1, 5 -2 см, ТСК более 2 см свидетельствует о повышенном питании, ТСК менее 1, 5 см – о пониженном питании, ТСК менее 0, 5 см – о резком исхудании (кахексии). Распределение ПЖК зависит от пола, возраста, характера питания, обмена веществ, функционального состояния нервной и эндокринной систем. Так, с возрастом увеличивается количество ПЖК, что обусловлено замедлением обмена (особенно углеводно-жирового); у женщин отмечается преимущественное отложение жира в области таза, бедер, живота. Несоответствие распределения ПЖК полу и возрасту свидетельствует об эндокринной патологии.
 Ожирение (adipositas) • • • Ожирение (adipositas) – избыточное отложение жира в клетках и тканях (главным образом в ПЖК), обусловленное нарушением обмена веществ. Различают общее (генерализованное) ожирение – алиментарное; и локальное с отложением жира в определенных местах и тканях – болезнь Иценко-Кушинга (“буйволообразный” тип ожирения), адипозогенитальное ожирение. К основным причинам ожирения относятся следующие эндогенные и экзогенные факторы: 1 Экзогенные: избыточное питание, злоупотребление алкоголем, гиподинамия. 2. Эндогенные: нарушение функций гипофиза (гипофизарное ожирение), нарушение функций половых желез (адипозогенитальное), щитовидной железы (гипотиреоз, микседема), надпочечников (Иценко-Кушинга).
Ожирение (adipositas) • • • Ожирение (adipositas) – избыточное отложение жира в клетках и тканях (главным образом в ПЖК), обусловленное нарушением обмена веществ. Различают общее (генерализованное) ожирение – алиментарное; и локальное с отложением жира в определенных местах и тканях – болезнь Иценко-Кушинга (“буйволообразный” тип ожирения), адипозогенитальное ожирение. К основным причинам ожирения относятся следующие эндогенные и экзогенные факторы: 1 Экзогенные: избыточное питание, злоупотребление алкоголем, гиподинамия. 2. Эндогенные: нарушение функций гипофиза (гипофизарное ожирение), нарушение функций половых желез (адипозогенитальное), щитовидной железы (гипотиреоз, микседема), надпочечников (Иценко-Кушинга).
 Исхудание (macies) • • Исхудание (macies) – снижение массы тела за счет резкого уменьшения ПЖК, которое может быть обусловлено следующими причинами: 1. Экзогенные: голодание, неправильное питание, хронические заболевания желудочно-кишечного тракта, обезвоживание; резкое исхудание вплоть до кахексии - тяжелые инфекции, интоксикации, туберкулез, рак, психические заболевания); 2. Эндогенные: поражение гипофиза – болезнь Симмондса, щитовидной железы – базедова болезнь, поджелудочной железы – сахарный диабет, надпочечников – Аддисонова болезнь. Различают следующие степени исхудания: понижение общего питания (demetritio); нарушение питания, дистрофия (dysthrophia) при туберкулезе, сахарном диабете, тиреотоксикозе. крайнее истощение, кахексия (cachexia) при болезни Симмондса, Аддисоновой болезни, сахарном диабете, злокачественных новообразованиях
Исхудание (macies) • • Исхудание (macies) – снижение массы тела за счет резкого уменьшения ПЖК, которое может быть обусловлено следующими причинами: 1. Экзогенные: голодание, неправильное питание, хронические заболевания желудочно-кишечного тракта, обезвоживание; резкое исхудание вплоть до кахексии - тяжелые инфекции, интоксикации, туберкулез, рак, психические заболевания); 2. Эндогенные: поражение гипофиза – болезнь Симмондса, щитовидной железы – базедова болезнь, поджелудочной железы – сахарный диабет, надпочечников – Аддисонова болезнь. Различают следующие степени исхудания: понижение общего питания (demetritio); нарушение питания, дистрофия (dysthrophia) при туберкулезе, сахарном диабете, тиреотоксикозе. крайнее истощение, кахексия (cachexia) при болезни Симмондса, Аддисоновой болезни, сахарном диабете, злокачественных новообразованиях
 ЛИМФАТИЧЕСКАЯ СИСТЕМА (systema lymphaticum) • Лимфатическая система представлена парными лимфатическими узлами и сосудами, впадающие в систему полых вен. При внешнем осмотре визуальному и пальпаторному исследованию доступны 11 пар: подчелюстные, затылочные, околоушные, заднешейные, переднешейные, надключичные, подключичные, аксиллярные, кубитальные, паховые, подколенные. В норме лимфоузлы не пальпируются и визуально не определяются. • Исследование проводят путем поверхностной пальпации на одноименных симметричных участках, соблюдая приведенную выше определенную последовательность.
ЛИМФАТИЧЕСКАЯ СИСТЕМА (systema lymphaticum) • Лимфатическая система представлена парными лимфатическими узлами и сосудами, впадающие в систему полых вен. При внешнем осмотре визуальному и пальпаторному исследованию доступны 11 пар: подчелюстные, затылочные, околоушные, заднешейные, переднешейные, надключичные, подключичные, аксиллярные, кубитальные, паховые, подколенные. В норме лимфоузлы не пальпируются и визуально не определяются. • Исследование проводят путем поверхностной пальпации на одноименных симметричных участках, соблюдая приведенную выше определенную последовательность.
 • • • Оценка состояния лимфатических узлов проводится по следующим критериям: локализация; величина (от горошин до яблока или кулака); плотность (мягкие и эластичные; плотные и твердые); болезненность (болезненные или безболезненные); поверхность (гладкая или бугристая); симметричность (симметричные или асимметричные); спаянность между собой, подлежащими тканями и кожей (подвижные или неподвижные); изменения кожи над лимфоузлами (сыпь, рубцы, язвы, свищи, гиперемия). распространенность (локальная или генерализованная).
• • • Оценка состояния лимфатических узлов проводится по следующим критериям: локализация; величина (от горошин до яблока или кулака); плотность (мягкие и эластичные; плотные и твердые); болезненность (болезненные или безболезненные); поверхность (гладкая или бугристая); симметричность (симметричные или асимметричные); спаянность между собой, подлежащими тканями и кожей (подвижные или неподвижные); изменения кожи над лимфоузлами (сыпь, рубцы, язвы, свищи, гиперемия). распространенность (локальная или генерализованная).
 • Основные причины увеличения лимфоузлов: – инфекционные заболевания (инфекционный мононуклеоз, бруцеллез, токсоплазмоз, сепсис, СПИД, чума, туляремия, краснуха); – воспалительные процессы (локальные и генерализованные); – заболевания крови (лейкозы, лимфогранулематоз); – злокачественные новообразования (метастатическое поражение).
• Основные причины увеличения лимфоузлов: – инфекционные заболевания (инфекционный мононуклеоз, бруцеллез, токсоплазмоз, сепсис, СПИД, чума, туляремия, краснуха); – воспалительные процессы (локальные и генерализованные); – заболевания крови (лейкозы, лимфогранулематоз); – злокачественные новообразования (метастатическое поражение).

 • • Диагностические критерии патологически измененных лимфоузлов: 1. Воспалительные – размер вариабелен, мягкие, эластичны, болезненные, с гладкой поверхностью, симметричность вариабельна, неспаянные с кожей (подвижные), кожа над ними может быть гиперемирована, возникают остро и внезапно. . Возможно нагноение с вовлечением в воспалительный процесс окружающих тканей (периаденит). Если регионарный лимфаденит вызван воспалением в нижележащем отделе конечности, возможно обнаружить полоску гиперемии, идущую от места воспаления к узлу в проекции воспаленного лимфатического сосуда (лимфангоит). 2. При заболеваниях крови - генерализованное значительное увеличение лимфоузлов, эластичные, безболезненные, гладкие, симметричные, не спаяны между собой и кожей (подвижные), без изменений кожи над ними. 3. Метастатические – твердые, плотные, безболезненные, бугристые, несимметричные, спаянны между собой, с неизмененной кожей над ними, увеличиваются постепенно “Вирхова железа” (glandula Virchova) – метастазы рака желудка в надключичные лимфоузлы, чаще слева; “Крукенберга железа” (glandula Krukenberga) – метастазы рака придатков матки в лимфоузлы в области пупка. 4. При туберкулезе – характерно наличие сливных “пакетов” увеличенных лимфоузлов, неподвижных, со склонностью к образованию свищей и рубцов.
• • Диагностические критерии патологически измененных лимфоузлов: 1. Воспалительные – размер вариабелен, мягкие, эластичны, болезненные, с гладкой поверхностью, симметричность вариабельна, неспаянные с кожей (подвижные), кожа над ними может быть гиперемирована, возникают остро и внезапно. . Возможно нагноение с вовлечением в воспалительный процесс окружающих тканей (периаденит). Если регионарный лимфаденит вызван воспалением в нижележащем отделе конечности, возможно обнаружить полоску гиперемии, идущую от места воспаления к узлу в проекции воспаленного лимфатического сосуда (лимфангоит). 2. При заболеваниях крови - генерализованное значительное увеличение лимфоузлов, эластичные, безболезненные, гладкие, симметричные, не спаяны между собой и кожей (подвижные), без изменений кожи над ними. 3. Метастатические – твердые, плотные, безболезненные, бугристые, несимметричные, спаянны между собой, с неизмененной кожей над ними, увеличиваются постепенно “Вирхова железа” (glandula Virchova) – метастазы рака желудка в надключичные лимфоузлы, чаще слева; “Крукенберга железа” (glandula Krukenberga) – метастазы рака придатков матки в лимфоузлы в области пупка. 4. При туберкулезе – характерно наличие сливных “пакетов” увеличенных лимфоузлов, неподвижных, со склонностью к образованию свищей и рубцов.
 • • Диагностическое значение локализации измененных лимфатических узлов: 1) затылочных – симптом краснухи. 2) шейных – выраженное увеличение при туберкулезном лимфадените; лимфогранулематозе, лимфосаркоме; цепочки шейных лимфоузлов – хронический тонзиллит; заднешейных - инфекционный мононуклеоз; 3) аксиллярных – воспалительные процессы в области верхних конечностей, метастатическое поражение при раке молочной железы; 4) паховых – венерические заболевания, воспалительные процессы в области нижних конечностей; 5) локтевых (изолированные) – сифилис; 6) множественные симметричные – заболевания крови, туберкулез, сифилис, туляремия, метастазирование.
• • Диагностическое значение локализации измененных лимфатических узлов: 1) затылочных – симптом краснухи. 2) шейных – выраженное увеличение при туберкулезном лимфадените; лимфогранулематозе, лимфосаркоме; цепочки шейных лимфоузлов – хронический тонзиллит; заднешейных - инфекционный мононуклеоз; 3) аксиллярных – воспалительные процессы в области верхних конечностей, метастатическое поражение при раке молочной железы; 4) паховых – венерические заболевания, воспалительные процессы в области нижних конечностей; 5) локтевых (изолированные) – сифилис; 6) множественные симметричные – заболевания крови, туберкулез, сифилис, туляремия, метастазирование.
 МЫШЕЧНАЯ СИСТЕМА (systema muscularium) • Состояние мышечной системы определяется степенью ее развития, иннервацией и кровоснабжением и часто свидетельствует о крепости, тренированности и профессии больного. • Основными методами исследования мышечной системы являются осмотр и пальпация. • При исследовании мышечной системы оценивают: степень развития; соответствие полу и возрасту; болезненность; мышечную силу и тонус; наличие атрофии; наличие судорог. • В норме мышечная система развита соответственно полу и возрасту, при пальпации безболезненна, мышечная сила и тонус сохранены, атрофии и судорог нет.
МЫШЕЧНАЯ СИСТЕМА (systema muscularium) • Состояние мышечной системы определяется степенью ее развития, иннервацией и кровоснабжением и часто свидетельствует о крепости, тренированности и профессии больного. • Основными методами исследования мышечной системы являются осмотр и пальпация. • При исследовании мышечной системы оценивают: степень развития; соответствие полу и возрасту; болезненность; мышечную силу и тонус; наличие атрофии; наличие судорог. • В норме мышечная система развита соответственно полу и возрасту, при пальпации безболезненна, мышечная сила и тонус сохранены, атрофии и судорог нет.
 • • • При истощающих заболеваниях (тяжелые инфекции, интоксикации, эндокринные и онкологические заболевания) наблюдается атрофия (atrophia) мышечной системы – мышцы становятся вялыми и тонкими, их тонус и сила снижаются. Атрофии мышц можно выявить: визуально, сравнивая симметричные мышечные группы; антропометрически, измеряя толщину мышц сантиметровой лентой; пальпаторно, проверяя мышечную силу и тонус; при атрофии образуется небольшой участок сократившейся (твердой) мышечной ткани при наличии мягкой основной массы мышц. При заболеваниях нервной, поражении костно-суставной, мышечной систем (в результате трофических расстройств) может наблюдаться локальная атрофия мышц. Резкое ослабление сократительной функции (парез paresis) или полное ее отсутствие (паралич, paralysis, plegia) наблюдается при заболеваниях соответствующих двигательных нервов, а чаще при выпадении функции соответствующих центров в головном мозге (в результате инсульта, сдавления опухолью). Болезненность (mialgia) и припухлость мышц наблюдается при острых воспалениях (миозитах), кровоизлияниях и ушибах в них. Сильные самопроизвольные (спонтанные) боли в икроножных мышцах отмечаются при трихинеллезе. ) Несоответствие развития мышц полу свидетельствует об эндокринной патологии (маскулинизация у женщин и феминизация у мужчин). Фибриллярные подергивания и судороги могут наблюдаться при эпилепсии, эклампсии, почечной недостаточности, менингите, столбняке, хорее и агонии
• • • При истощающих заболеваниях (тяжелые инфекции, интоксикации, эндокринные и онкологические заболевания) наблюдается атрофия (atrophia) мышечной системы – мышцы становятся вялыми и тонкими, их тонус и сила снижаются. Атрофии мышц можно выявить: визуально, сравнивая симметричные мышечные группы; антропометрически, измеряя толщину мышц сантиметровой лентой; пальпаторно, проверяя мышечную силу и тонус; при атрофии образуется небольшой участок сократившейся (твердой) мышечной ткани при наличии мягкой основной массы мышц. При заболеваниях нервной, поражении костно-суставной, мышечной систем (в результате трофических расстройств) может наблюдаться локальная атрофия мышц. Резкое ослабление сократительной функции (парез paresis) или полное ее отсутствие (паралич, paralysis, plegia) наблюдается при заболеваниях соответствующих двигательных нервов, а чаще при выпадении функции соответствующих центров в головном мозге (в результате инсульта, сдавления опухолью). Болезненность (mialgia) и припухлость мышц наблюдается при острых воспалениях (миозитах), кровоизлияниях и ушибах в них. Сильные самопроизвольные (спонтанные) боли в икроножных мышцах отмечаются при трихинеллезе. ) Несоответствие развития мышц полу свидетельствует об эндокринной патологии (маскулинизация у женщин и феминизация у мужчин). Фибриллярные подергивания и судороги могут наблюдаться при эпилепсии, эклампсии, почечной недостаточности, менингите, столбняке, хорее и агонии
 • • Судороги (spasmus) – внезапное непроизвольное сокращение мышц. Различают клонические и тонические судороги: 1) клонические судороги (spasmus clonicus, от греч. klonosбеспорядочные движения, дрожь) в виде коротких сокращений мышц, чередующиеся с их расслаблением. Наблюдаются при базедовой болезни, тиреотоксикозе, при хронических отравлениях (ртутью, морфием, кокаином, алкоголем), при нервных заболеваниях (рассеянный склероз и дрожательный паралич); физиологически - при низкой температуре воздуха, у легковозбудимых лиц при волнении; 2) тонические судороги (spasmus tonicus) характеризуются длительным напряжением мышц (от нескольких минут до нескольких часов/дней). Наблюдаются при очаговом поражении базальных ядер и ствола головного мозга, мозговых оболочек, при тетании, столбняке (симптом ригидности, опистотонус, тризм жевательных мышц “сардоническая улыбка”), отравлении стрихнином, бешенстве (судороги гортани, голосовой щели, дыхательных мышц), эпилепсии, истерии.
• • Судороги (spasmus) – внезапное непроизвольное сокращение мышц. Различают клонические и тонические судороги: 1) клонические судороги (spasmus clonicus, от греч. klonosбеспорядочные движения, дрожь) в виде коротких сокращений мышц, чередующиеся с их расслаблением. Наблюдаются при базедовой болезни, тиреотоксикозе, при хронических отравлениях (ртутью, морфием, кокаином, алкоголем), при нервных заболеваниях (рассеянный склероз и дрожательный паралич); физиологически - при низкой температуре воздуха, у легковозбудимых лиц при волнении; 2) тонические судороги (spasmus tonicus) характеризуются длительным напряжением мышц (от нескольких минут до нескольких часов/дней). Наблюдаются при очаговом поражении базальных ядер и ствола головного мозга, мозговых оболочек, при тетании, столбняке (симптом ригидности, опистотонус, тризм жевательных мышц “сардоническая улыбка”), отравлении стрихнином, бешенстве (судороги гортани, голосовой щели, дыхательных мышц), эпилепсии, истерии.
 • Различают общие судороги и местные. Общие судороги могут наблюдаться при холере, начиная с нижних конечностей и распространяясь на все туловище, эклампсии, гепатаргии. Местные судороги – икота (singultus) (судорожное сокращение диафрагмы), ограниченные сокращения мышц при хорее. • При пальпации сухожилий можно обнаружить их утолщение и болезненность, обусловленное воспалением, также ограниченное уплотнение по ходу сухожилий в виде узелков (характерно для ревматизма).
• Различают общие судороги и местные. Общие судороги могут наблюдаться при холере, начиная с нижних конечностей и распространяясь на все туловище, эклампсии, гепатаргии. Местные судороги – икота (singultus) (судорожное сокращение диафрагмы), ограниченные сокращения мышц при хорее. • При пальпации сухожилий можно обнаружить их утолщение и болезненность, обусловленное воспалением, также ограниченное уплотнение по ходу сухожилий в виде узелков (характерно для ревматизма).
 КОСТНАЯ СИСТЕМА И СУСТАВЫ • • При исследовании костной системы необходимо обратить внимание на развитие скелет, соответствие его полу и возрасту, наличие видимой деформации в виде искривлений, утолщений, переломов и т. д. , кроме того, определить наличие болезненности костей и суставов при пальпации. Изменения со стороны костной системы могут наблюдаться не только в травматологии, но и в клинике внутренних болезней: 1) инфекционные заболевания (при туберкулезе – остеомиелит, при сифилисе – варусное искривление нижних конечностей (саблевидные ноги); 2) заболевания крови (миеломная болезнь, эритремия, лейкозы, болезнь Адиссона-Бирмера); 3) авитаминозы (рахит – вальгусное искривление нижних конечностей, килевидная грудная клетка с рахитическими четками); 4) эндокринные заболевания (патологические переломы при гиперпаратиреозе, болезни Реклингаузена); 5) врожденная деформация грудной клетки может служить причиной развития легочно-сердечной недостаточности и др. ;
КОСТНАЯ СИСТЕМА И СУСТАВЫ • • При исследовании костной системы необходимо обратить внимание на развитие скелет, соответствие его полу и возрасту, наличие видимой деформации в виде искривлений, утолщений, переломов и т. д. , кроме того, определить наличие болезненности костей и суставов при пальпации. Изменения со стороны костной системы могут наблюдаться не только в травматологии, но и в клинике внутренних болезней: 1) инфекционные заболевания (при туберкулезе – остеомиелит, при сифилисе – варусное искривление нижних конечностей (саблевидные ноги); 2) заболевания крови (миеломная болезнь, эритремия, лейкозы, болезнь Адиссона-Бирмера); 3) авитаминозы (рахит – вальгусное искривление нижних конечностей, килевидная грудная клетка с рахитическими четками); 4) эндокринные заболевания (патологические переломы при гиперпаратиреозе, болезни Реклингаузена); 5) врожденная деформация грудной клетки может служить причиной развития легочно-сердечной недостаточности и др. ;
 • • Колбовидное утолщение дистальных фаланг пальцев рук в виде “барабанных палочек”(digiti tympanici) и изменения ногтевых пластинок – “пальцы Гиппократа” (digiti Hyppotici) обусловлены разрастание надкостницы в условиях гипоксии при: нагноительных заболеваниях легких (абсцесс легкого, бронхоэктатическая болезнь); врожденных пороках сердца; септическом эндокардите; циррозах печени. Противоположные изменения пальцев наблюдается при склеродермии – укорочение и заострение концевых фаланг в виде “очиненный карандаш”, обусловлено остеолизисом. При осмотре суставов оценивается их симметричность, форма, размеры, подвижность, болезненность, изменения кожи над ними.
• • Колбовидное утолщение дистальных фаланг пальцев рук в виде “барабанных палочек”(digiti tympanici) и изменения ногтевых пластинок – “пальцы Гиппократа” (digiti Hyppotici) обусловлены разрастание надкостницы в условиях гипоксии при: нагноительных заболеваниях легких (абсцесс легкого, бронхоэктатическая болезнь); врожденных пороках сердца; септическом эндокардите; циррозах печени. Противоположные изменения пальцев наблюдается при склеродермии – укорочение и заострение концевых фаланг в виде “очиненный карандаш”, обусловлено остеолизисом. При осмотре суставов оценивается их симметричность, форма, размеры, подвижность, болезненность, изменения кожи над ними.
 • • • Диагностическое значение изменения суставов: 1) крупные суставы чаще поражаются при ревматизме, артритах и артрозах; 2) мелкие суставы – при полиартрите, болезни Бехтерева; 3) моноартрит (поражение одного сустава)– туберкулез, гонорея, травматический артрит; 4) моноартрит первого плюсневого пальца стопы в сочетании с утолщением дистальных фаланг (“геберденовские узелки”) характерен для артритов на фоне подагры. Для ревматического поражения суставов характерно: летучесть болей в крупных суставах с явлениями воспаления и отсутствие деформации суставов. Для ревматоидного полиартрита характерно: симметричное поражение мелких суставов, сопровождающееся чувством скованности по утрам и последующей деформацией суставов. Клиническое значение имеет исследование движений в суставах: активные – выполняются больным самостоятельно по инструкции врача; пассивные – проводит сам врач. Одновременное ограничение активных и пассивных движений (в связи с болезненностью) свидетельствует о поражении самих суставов (артриты, артрозы). Ограничение активных с сохранением пассивных движений может наблюдаться у ослабленных тяжелых больных с нарушениями сознания, при нарушении иннервации кровоснабжения.
• • • Диагностическое значение изменения суставов: 1) крупные суставы чаще поражаются при ревматизме, артритах и артрозах; 2) мелкие суставы – при полиартрите, болезни Бехтерева; 3) моноартрит (поражение одного сустава)– туберкулез, гонорея, травматический артрит; 4) моноартрит первого плюсневого пальца стопы в сочетании с утолщением дистальных фаланг (“геберденовские узелки”) характерен для артритов на фоне подагры. Для ревматического поражения суставов характерно: летучесть болей в крупных суставах с явлениями воспаления и отсутствие деформации суставов. Для ревматоидного полиартрита характерно: симметричное поражение мелких суставов, сопровождающееся чувством скованности по утрам и последующей деформацией суставов. Клиническое значение имеет исследование движений в суставах: активные – выполняются больным самостоятельно по инструкции врача; пассивные – проводит сам врач. Одновременное ограничение активных и пассивных движений (в связи с болезненностью) свидетельствует о поражении самих суставов (артриты, артрозы). Ограничение активных с сохранением пассивных движений может наблюдаться у ослабленных тяжелых больных с нарушениями сознания, при нарушении иннервации кровоснабжения.


