СП при ССС 25 гр. РЕБЯТАМ.ppt
- Количество слайдов: 195

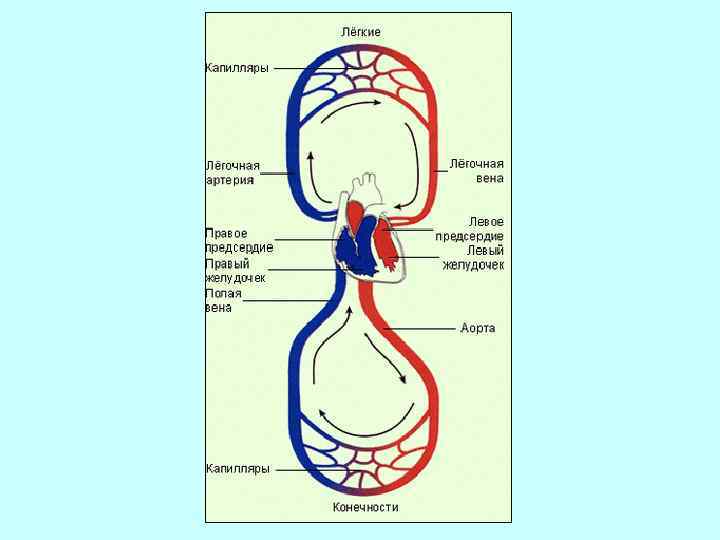
Методы исследования органов кровообращения
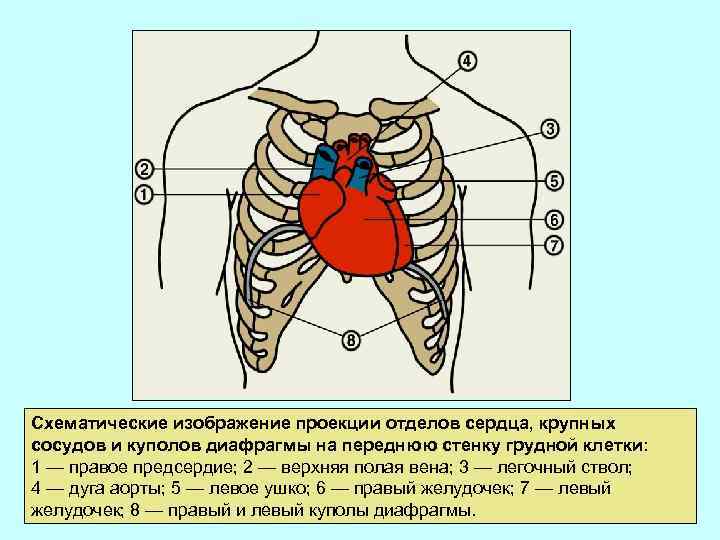
Схематические изображение проекции отделов сердца, крупных сосудов и куполов диафрагмы на переднюю стенку грудной клетки: 1 — правое предсердие; 2 — верхняя полая вена; 3 — легочный ствол; 4 — дуга аорты; 5 — левое ушко; 6 — правый желудочек; 7 — левый желудочек; 8 — правый и левый куполы диафрагмы.

ЖАЛОБЫ ПАЦИЕНТОВ Система кровообращения (сбор анамнеза) 1. Боли в области сердца: а) постоянные или приступами; б) локализация (загрудинные, в предсердечной области, области верхушечного толчка и т. п. ); в) иррадиация; г) характер: ноющие, колющие, сжимающие, тупые, давящие; д) чем сопровождаются — страхом смерти, слабостью, холодным потом, головокружением и т. п. ; е) интенсивность; ж) продолжительность; з) частота болевых приступов; и) причины в обстоятельства появления(при физическом напряжении, волнении, во время сна и т. д. ); к) поведение и положение больного во время приступов болей; л) что оказывает терапевтический эффект, его быстрота.
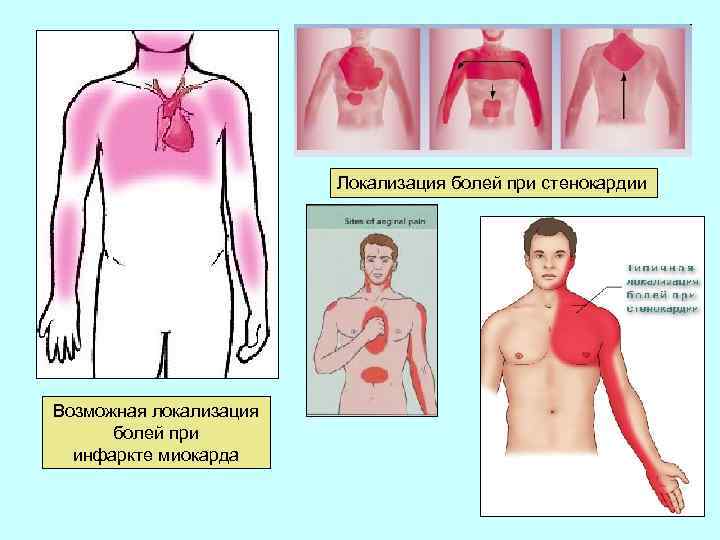
Локализация болей при стенокардии Возможная локализация болей при инфаркте миокарда

2. Одышка – тягостное ощущение нехватки воздуха – признак развития недостаточности кровообращения. Может возникать: а) при физической нагрузке (в начальных стадиях декомпенсации) б) в покое (признак тяжелой сердечной декомпенсации) 2. Удушье (сердечная астма) – развивается внезапно в покое или на фоне предшествующей одышки, часто ночью. Проявляется: 1) острой нехваткой воздуха 2) клокочущим дыханием 3) пенистой мокротой.
3. Ощущение перебоев сердца. 4. Сердцебиение: а) характер сердцебиения: постоянное, приступами (интенсивность, длительность, частота) б) условия появления: при физическом напряжении, в покое, при перемене положения тела, при волнении и т. д. ; в) чем сопровождается (одышкой, болями в сердце и т. п. ), от чего проходит. 5. Ощущение пульсации: в каких частях тела, чем вызывается, от чего проходит.
6. Признаки спазма периферических сосудов: перемежающаяся хромота, ощущение «мертвого» пальца; чем они вызываются, от чего проходят; 7. Отеки на ногах и других местах, время их появления (к вечеру, утром).
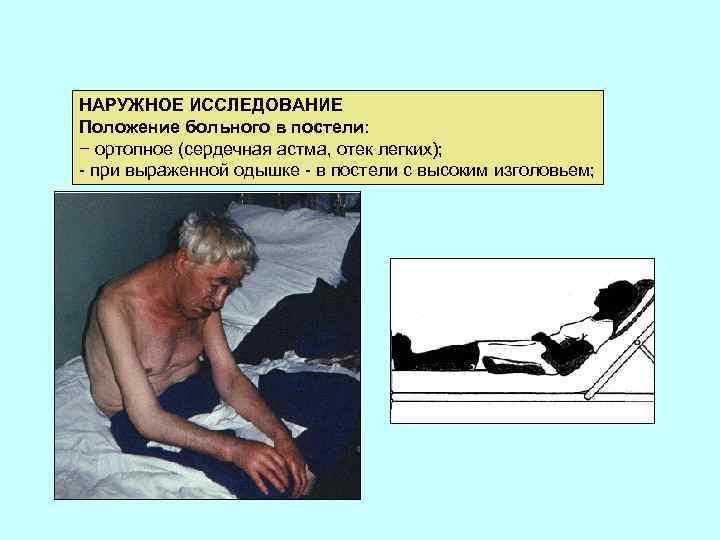
НАРУЖНОЕ ИССЛЕДОВАНИЕ Положение больного в постели: − ортопное (сердечная астма, отек легких); - при выраженной одышке - в постели с высоким изголовьем;
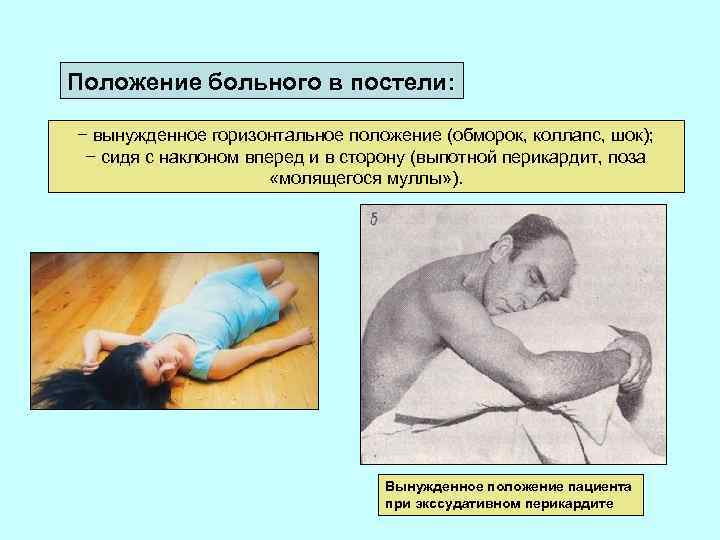
Положение больного в постели: − вынужденное горизонтальное положение (обморок, коллапс, шок); − сидя с наклоном вперед и в сторону (выпотной перикардит, поза «молящегося муллы» ). Вынужденное положение пациента при экссудативном перикардите
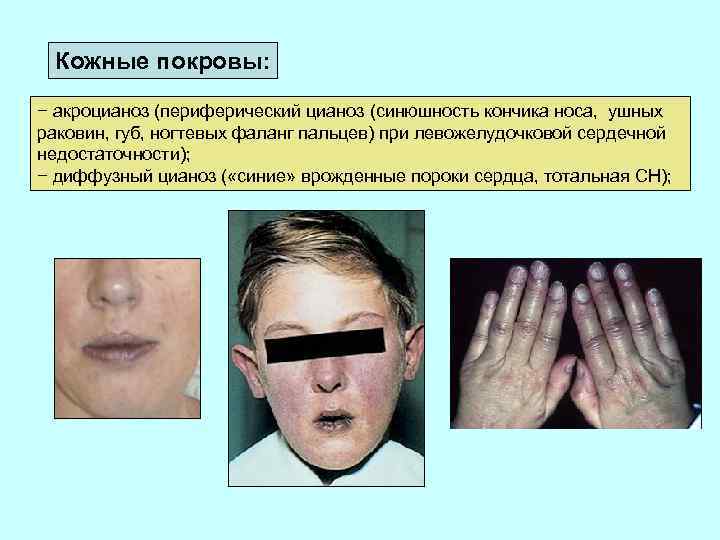
Кожные покровы: − акроцианоз (периферический цианоз (синюшность кончика носа, ушных раковин, губ, ногтевых фаланг пальцев) при левожелудочковой сердечной недостаточности); − диффузный цианоз ( «синие» врожденные пороки сердца, тотальная СН);
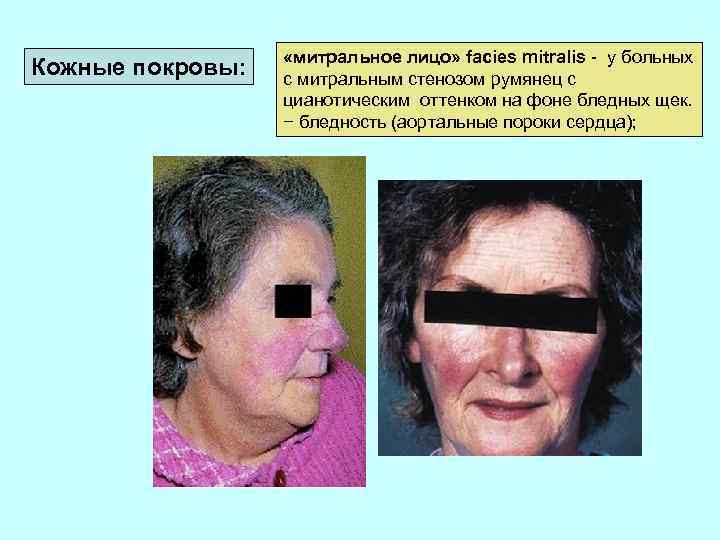
Кожные покровы: «митральное лицо» facies mitralis - у больных с митральным стенозом румянец с цианотическим оттенком на фоне бледных щек. − бледность (аортальные пороки сердца);
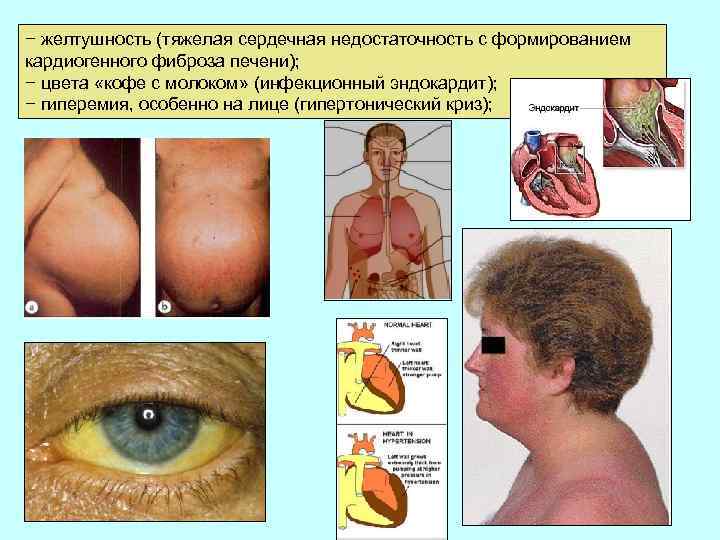
− желтушность (тяжелая сердечная недостаточность с формированием кардиогенного фиброза печени); − цвета «кофе с молоком» (инфекционный эндокардит); − гиперемия, особенно на лице (гипертонический криз);
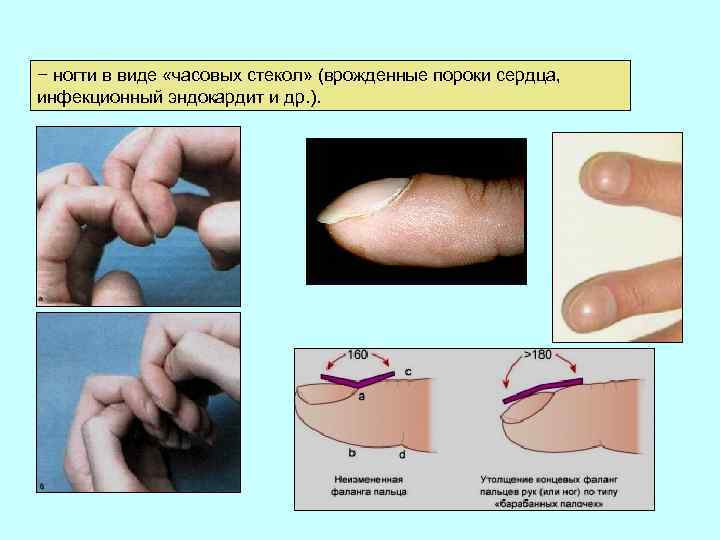
− ногти в виде «часовых стекол» (врожденные пороки сердца, инфекционный эндокардит и др. ).
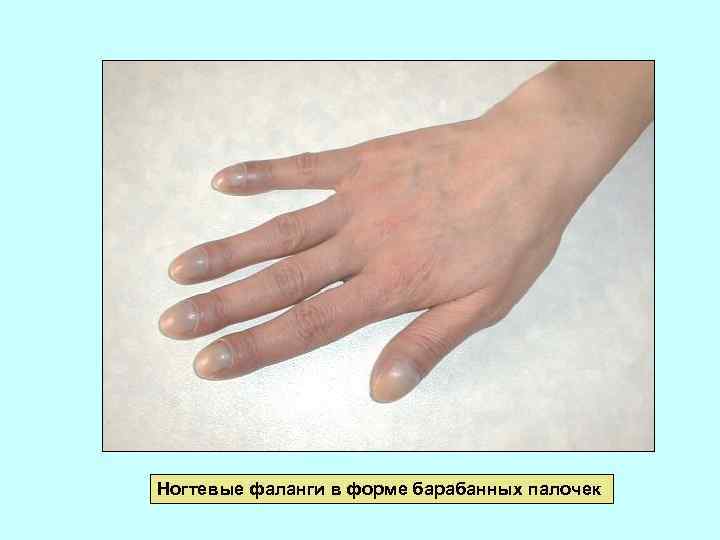
Ногтевые фаланги в форме барабанных палочек
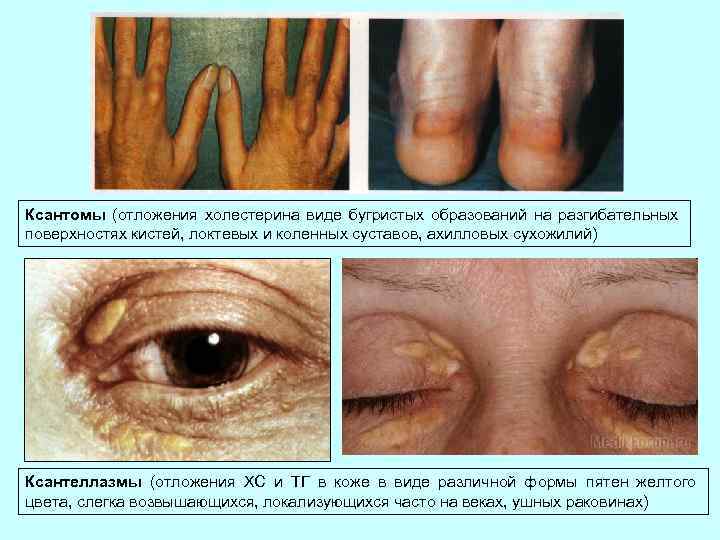
Ксантомы (отложения холестерина виде бугристых образований на разгибательных поверхностях кистей, локтевых и коленных суставов, ахилловых сухожилий) Ксантеллазмы (отложения ХС и ТГ в коже в виде различной формы пятен желтого цвета, слегка возвышающихся, локализующихся часто на веках, ушных раковинах)
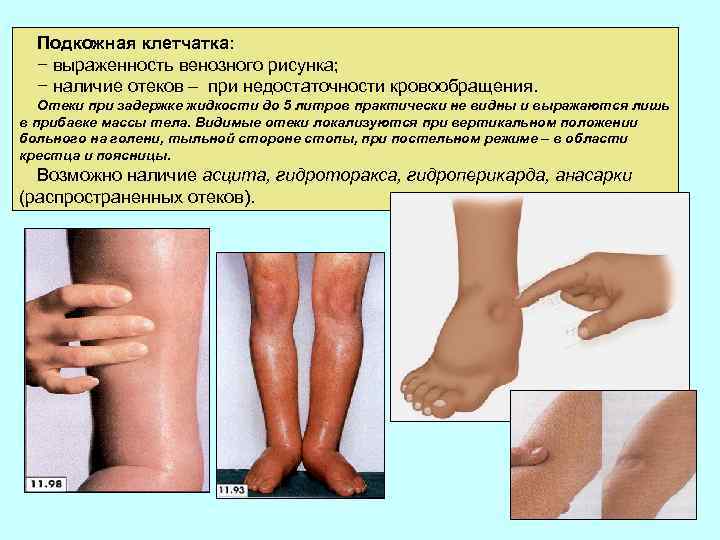
Подкожная клетчатка: − выраженность венозного рисунка; − наличие отеков – при недостаточности кровообращения. Отеки при задержке жидкости до 5 литров практически не видны и выражаются лишь в прибавке массы тела. Видимые отеки локализуются при вертикальном положении больного на голени, тыльной стороне стопы, при постельном режиме – в области крестца и поясницы. Возможно наличие асцита, гидроторакса, гидроперикарда, анасарки (распространенных отеков).
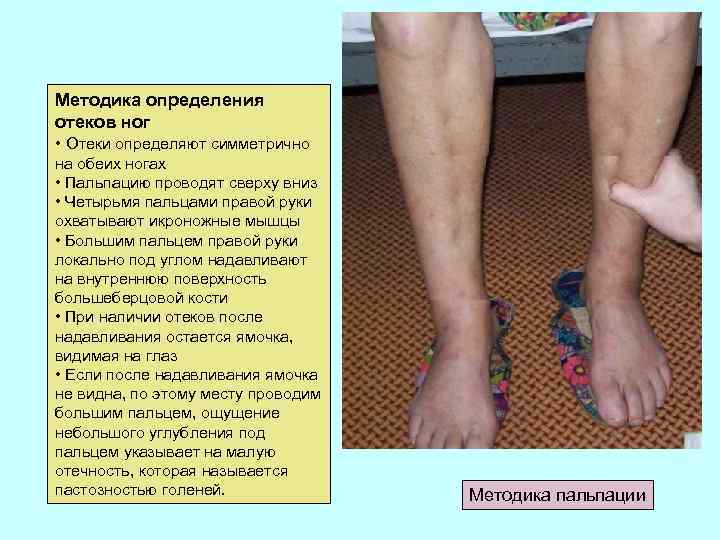
Методика определения отеков ног • Отеки определяют симметрично на обеих ногах • Пальпацию проводят сверху вниз • Четырьмя пальцами правой руки охватывают икроножные мышцы • Большим пальцем правой руки локально под углом надавливают на внутреннюю поверхность большеберцовой кости • При наличии отеков после надавливания остается ямочка, видимая на глаз • Если после надавливания ямочка не видна, по этому месту проводим большим пальцем, ощущение небольшого углубления под пальцем указывает на малую отечность, которая называется пастозностью голеней. Методика пальпации
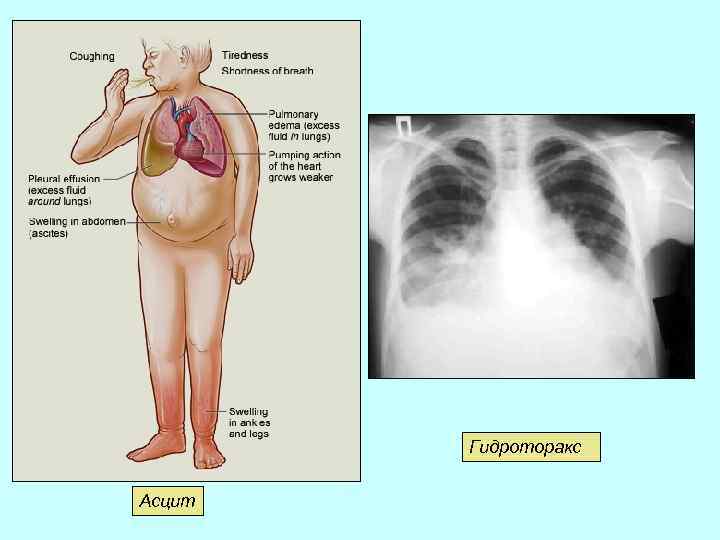
Гидроторакс Асцит
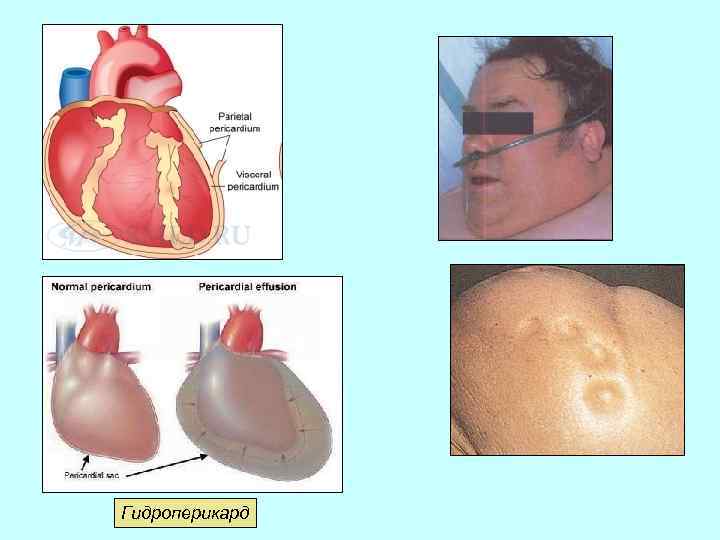
Гидроперикард
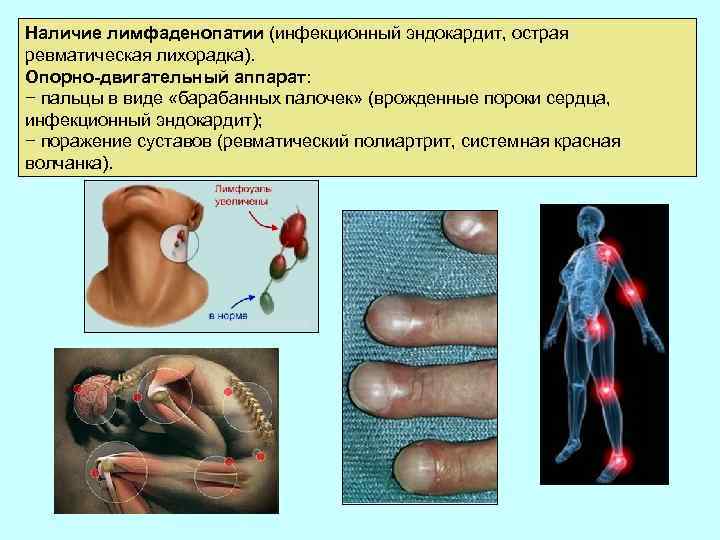
Наличие лимфаденопатии (инфекционный эндокардит, острая ревматическая лихорадка). Опорно-двигательный аппарат: − пальцы в виде «барабанных палочек» (врожденные пороки сердца, инфекционный эндокардит); − поражение суставов (ревматический полиартрит, системная красная волчанка).
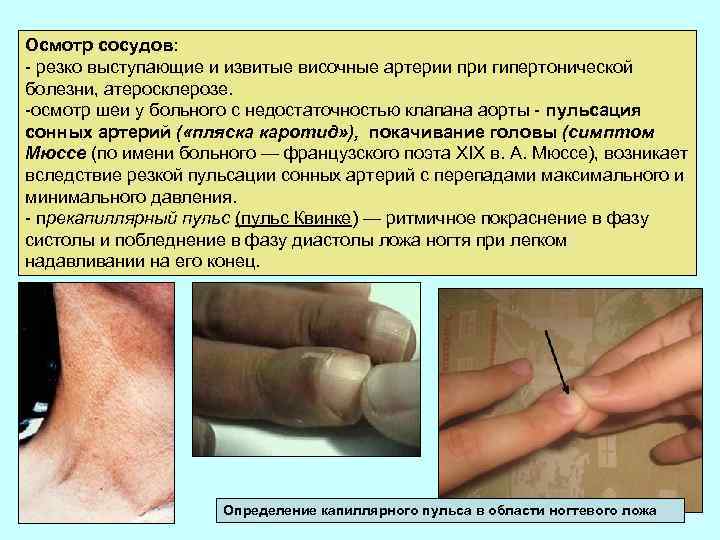
Осмотр сосудов: - резко выступающие и извитые височные артерии при гипертонической болезни, атеросклерозе. -осмотр шеи у больного с недостаточностью клапана аорты - пульсация сонных артерий ( «пляска каротид» ), покачивание головы (симптом Мюссе (по имени больного — французского поэта XIX в. А. Мюссе), возникает вследствие резкой пульсации сонных артерий с перепадами максимального и минимального давления. - прекапиллярный пульс (пульс Квинке) — ритмичное покраснение в фазу систолы и побледнение в фазу диастолы ложа ногтя при легком надавливании на его конец. Определение капиллярного пульса в области ногтевого ложа
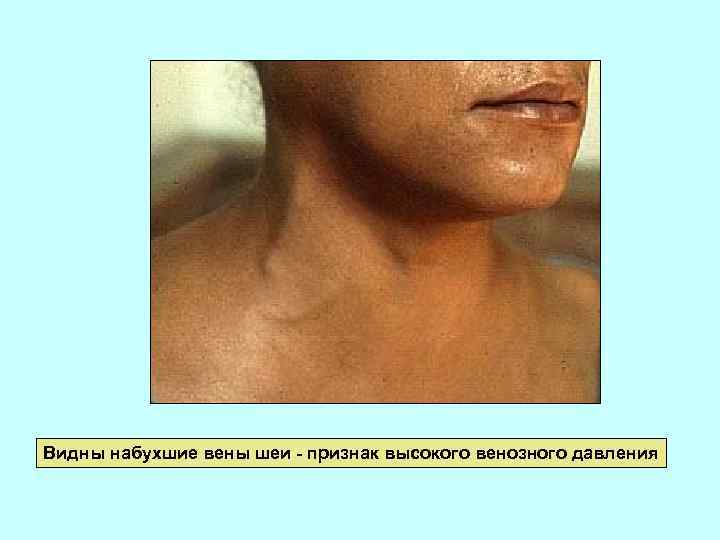
Видны набухшие вены шеи - признак высокого венозного давления
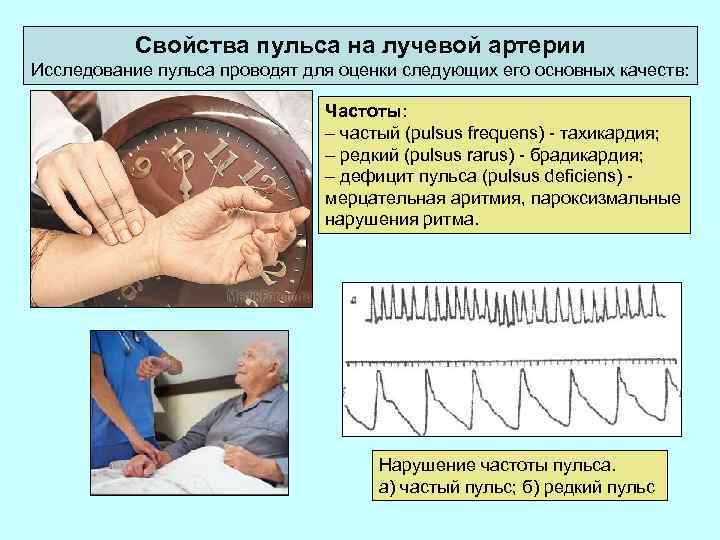
Свойства пульса на лучевой артерии Исследование пульса проводят для оценки следующих его основных качеств: Частоты: – частый (pulsus frequens) - тахикардия; – редкий (pulsus rarus) - брадикардия; – дефицит пульса (pulsus deficiens) - мерцательная аритмия, пароксизмальные нарушения ритма. Нарушение частоты пульса. а) частый пульс; б) редкий пульс
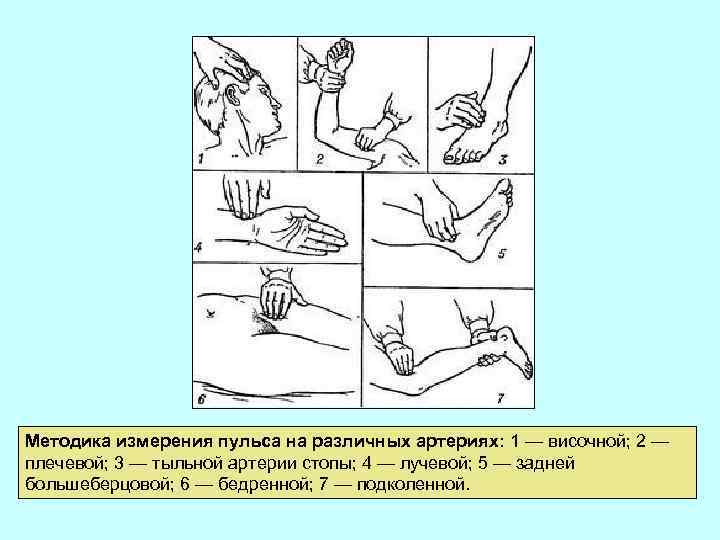
Методика измерения пульса на различных артериях: 1 — височной; 2 — плечевой; 3 — тыльной артерии стопы; 4 — лучевой; 5 — задней большеберцовой; 6 — бедренной; 7 — подколенной.
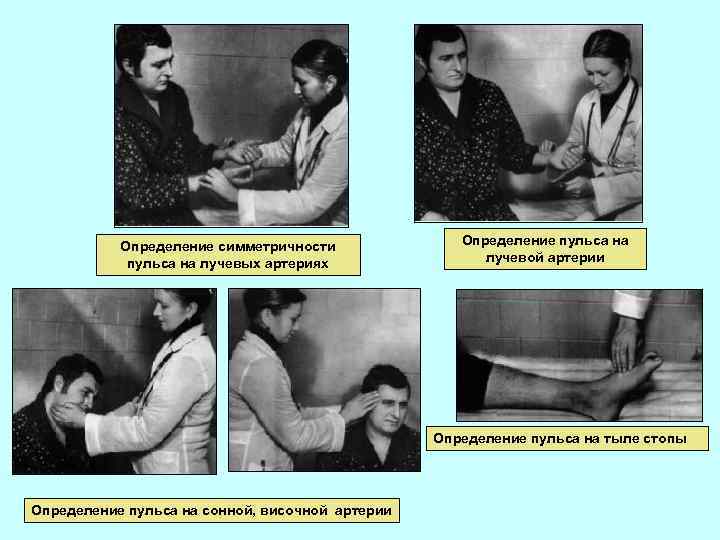
Определение симметричности пульса на лучевых артериях Определение пульса на лучевой артерии Определение пульса на тыле стопы Определение пульса на сонной, височной артерии
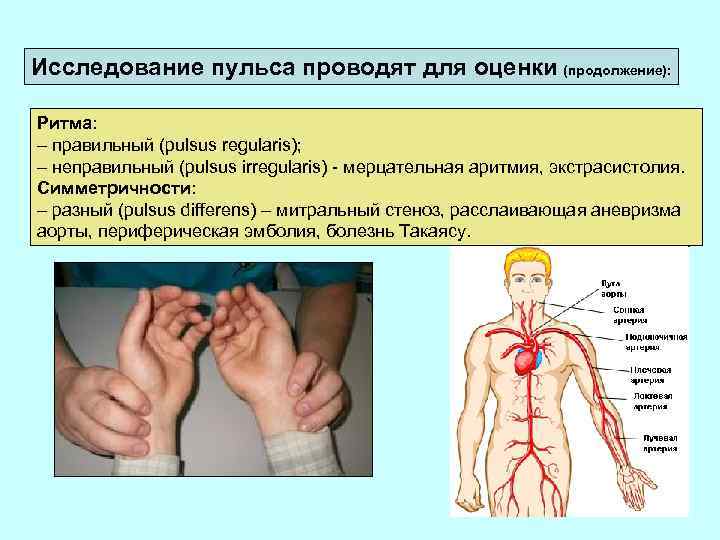
Исследование пульса проводят для оценки (продолжение): Ритма: – правильный (pulsus regularis); – неправильный (pulsus irregularis) - мерцательная аритмия, экстрасистолия. Симметричности: – разный (pulsus differens) – митральный стеноз, расслаивающая аневризма аорты, периферическая эмболия, болезнь Такаясу.
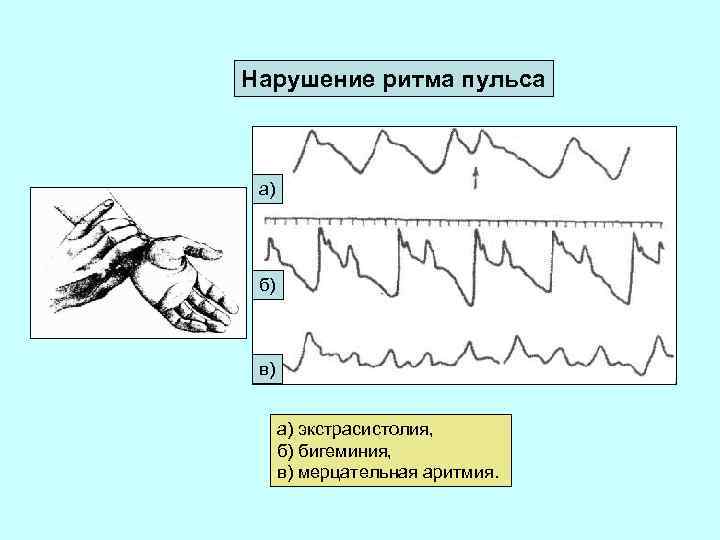
Нарушение ритма пульса а) б) в) а) экстрасистолия, б) бигеминия, в) мерцательная аритмия.
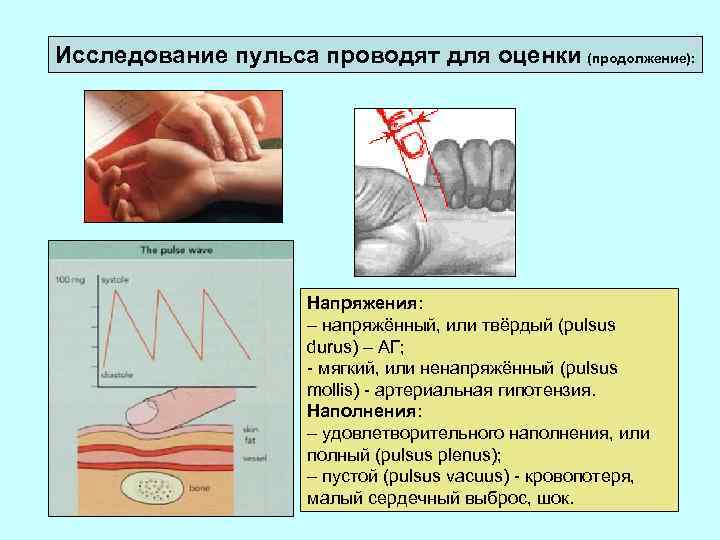
Исследование пульса проводят для оценки (продолжение): Напряжения: – напряжённый, или твёрдый (pulsus durus) – АГ; - мягкий, или ненапряжённый (pulsus mollis) - артериальная гипотензия. Наполнения: – удовлетворительного наполнения, или полный (pulsus plenus); – пустой (pulsus vacuus) - кровопотеря, малый сердечный выброс, шок.

Величины: – большой (pulsus magnus) – аортальная недостаточность, тиреотоксикоз; – малый (pulsus parvus) – кровопотеря, обморок, коллапс; – нитевидный (pulsus filiformis) – шок, острая сердечная недостаточность, массивная кровопотеря; – равномерный (pulsus aequalis), т. е. ритмичный, величина пульсовых волн одинакова; – неравномерный (pulsus inaequalis) – нарушения ритма; – перемежающийся (pulsus alternans), т. е. чередование больших и малых пульсовых волн –тяжелое поражение миокарда. Перемежающийся пульс
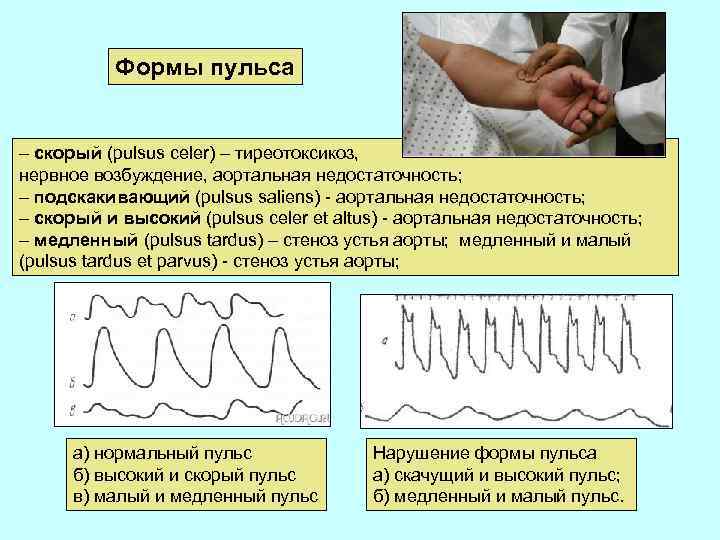
Формы пульса – скорый (pulsus celer) – тиреотоксикоз, нервное возбуждение, аортальная недостаточность; – подскакивающий (pulsus saliens) - аортальная недостаточность; – скорый и высокий (pulsus celer et altus) - аортальная недостаточность; – медленный (pulsus tardus) – стеноз устья аорты; медленный и малый (pulsus tardus et parvus) - стеноз устья аорты; а) нормальный пульс б) высокий и скорый пульс в) малый и медленный пульс Нарушение формы пульса а) скачущий и высокий пульс; б) медленный и малый пульс.
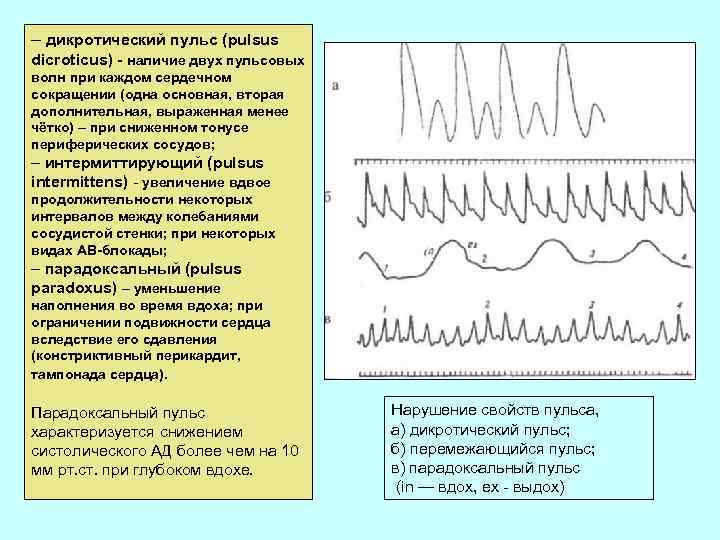
– дикротический пульс (pulsus dicroticus) - наличие двух пульсовых волн при каждом сердечном сокращении (одна основная, вторая дополнительная, выраженная менее чётко) – при сниженном тонусе периферических сосудов; – интермиттирующий (pulsus intermittens) - увеличение вдвое продолжительности некоторых интервалов между колебаниями сосудистой стенки; при некоторых видах AB-блокады; – парадоксальный (pulsus paradoxus) – уменьшение наполнения во время вдоха; при ограничении подвижности сердца вследствие его сдавления (констриктивный перикардит, тампонада сердца). Парадоксальный пульс характеризуется снижением систолического АД более чем на 10 мм рт. ст. при глубоком вдохе. Нарушение свойств пульса, а) дикротический пульс; б) перемежающийся пульс; в) парадоксальный пульс (in — вдох, ех - выдох)
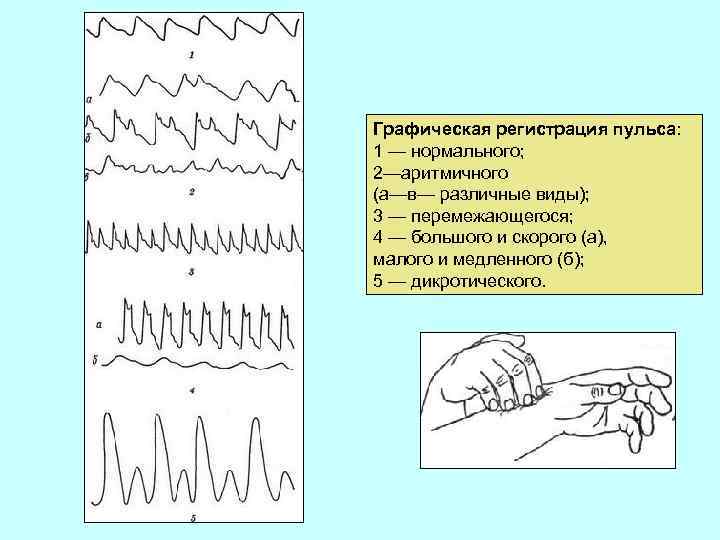
Графическая регистрация пульса: 1 — нормального; 2—аритмичного (а—в— различные виды); 3 — перемежающегося; 4 — большого и скорого (а), малого и медленного (б); 5 — дикротического.
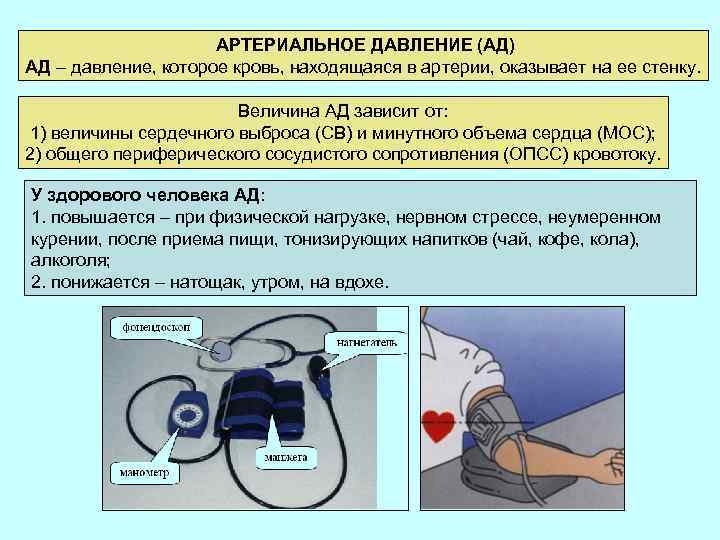
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ (АД) АД – давление, которое кровь, находящаяся в артерии, оказывает на ее стенку. Величина АД зависит от: 1) величины сердечного выброса (CВ) и минутного объема сердца (МОС); 2) общего периферического сосудистого сопротивления (ОПСС) кровотоку. У здорового человека АД: 1. повышается – при физической нагрузке, нервном стрессе, неумеренном курении, после приема пищи, тонизирующих напитков (чай, кофе, кола), алкоголя; 2. понижается – натощак, утром, на вдохе.
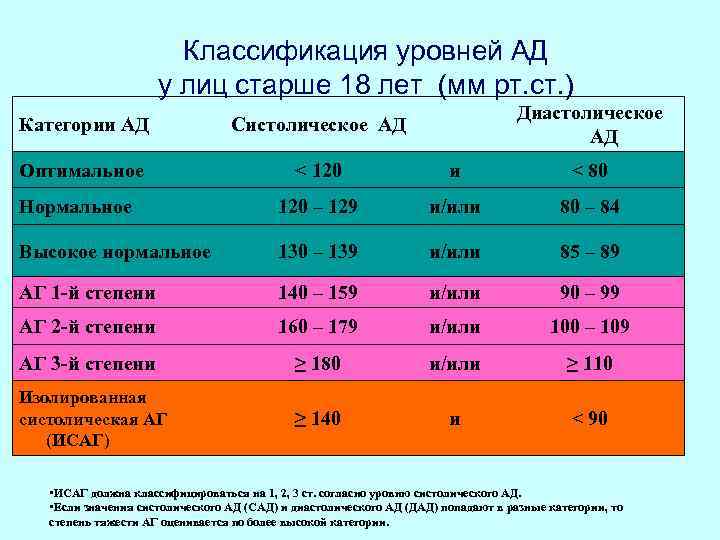
Классификация уровней АД у лиц старше 18 лет (мм рт. ст. ) Диастолическое АД Категории АД Систолическое АД Оптимальное < 120 и < 80 Нормальное 120 – 129 и/или 80 – 84 Высокое нормальное 130 – 139 и/или 85 – 89 АГ 1 -й степени 140 – 159 и/или 90 – 99 АГ 2 -й степени 160 – 179 и/или 100 – 109 АГ 3 -й степени ≥ 180 и/или ≥ 110 Изолированная систолическая АГ (ИСАГ) ≥ 140 и < 90 • ИСАГ должна классифицироваться на 1, 2, 3 ст. согласно уровню систолического АД. • Если значения систолического АД (САД) и диастолического АД (ДАД) попадают в разные категории, то степень тяжести АГ оценивается по более высокой категории.

Измерение АД должно проводиться в тихой, спокойной и удобной обстановке. В течение 1 часа перед исследованием исключается употребление: • кофе • крепкого чая;

• Не курить в течение 30 минут до измерения АД;
Необходимо отменить приём симпатомиметиков, включая назальные и глазные капли АД измеряется в покое после 5 минутного отдыха

Если измерению АД предшествовала значительная физическая или психо - эмоциональная нагрузка, отдых увеличивают до 15 -30 минут.

Положение пациента при измерении АД: • сидя на стуле с прямой спинкой рядом со столом, не скрещивая ноги; • рука обнажена; • середина манжетки тонометра находится на уровне сердца. • Раздуваемая часть манжеты охватывает не менее 80% окружности руки. • Нижний край манжетки на 2, 5 см выше локтевой ямки. • Между манжеткой и поверхностью плеча пациента должен проходить палец.

Наложение манжеты на плечо
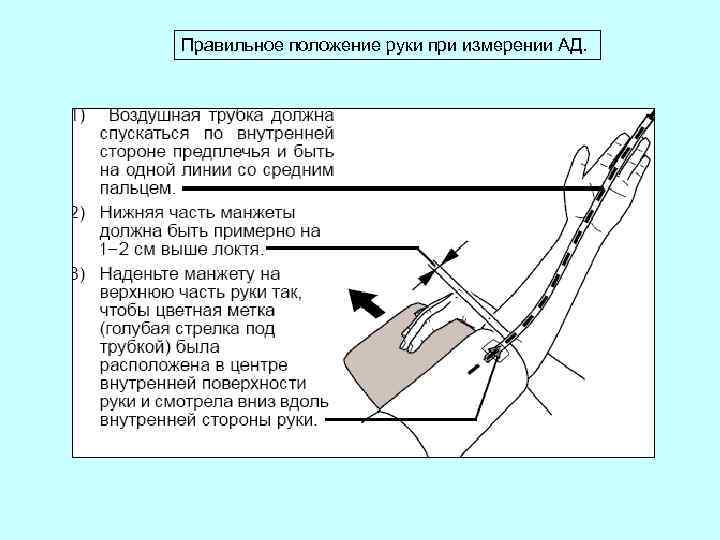
Правильное положение руки при измерении АД.

Выполняют не менее 2 измерений АД на каждой руке , с интервалом не менее 1 минуты Первый раз обязательно измеряют АД на двух руках

Различные варианты современных тонометров
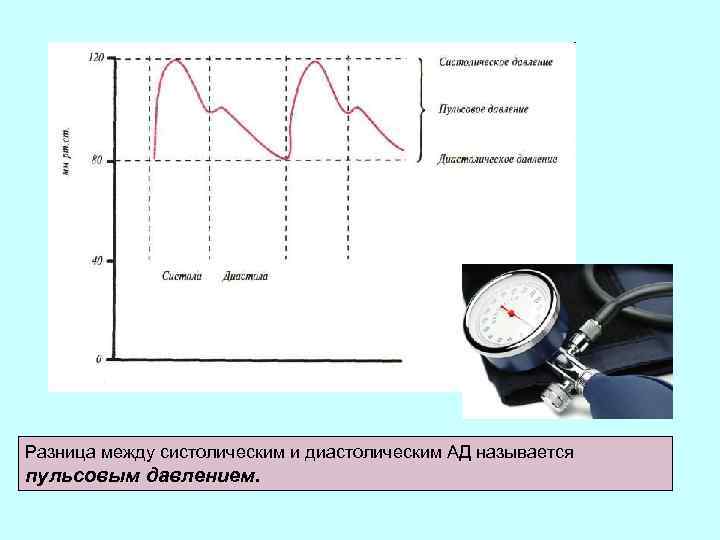
Разница между систолическим и диастолическим АД называется пульсовым давлением.


Установка для суточного мониторирования АД

Факторы, искажающие истинные значения АД
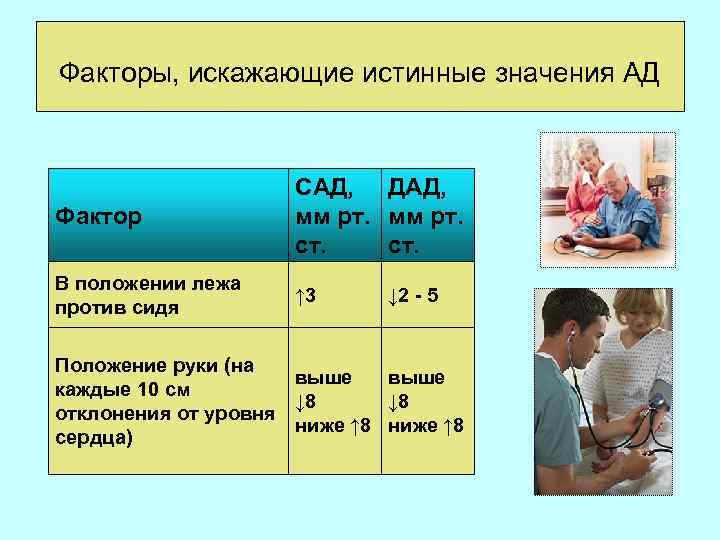
Факторы, искажающие истинные значения АД Фактор САД, ДАД, мм рт. ст. В положении лежа против сидя ↑ 3 ↓ 2 - 5 Положение руки (на выше каждые 10 см ↓ 8 отклонения от уровня ниже ↑ 8 сердца)
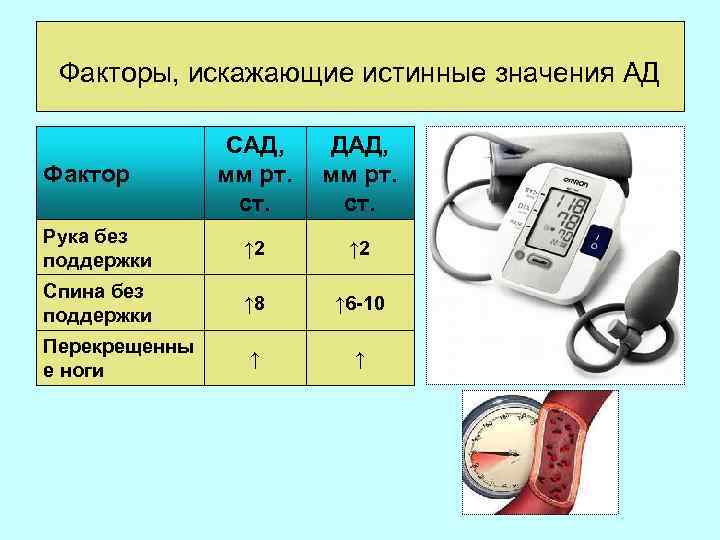
Факторы, искажающие истинные значения АД Фактор САД, ДАД, мм рт. ст. Рука без поддержки ↑ 2 Спина без поддержки ↑ 8 ↑ 6 -10 Перекрещенны е ноги ↑ ↑
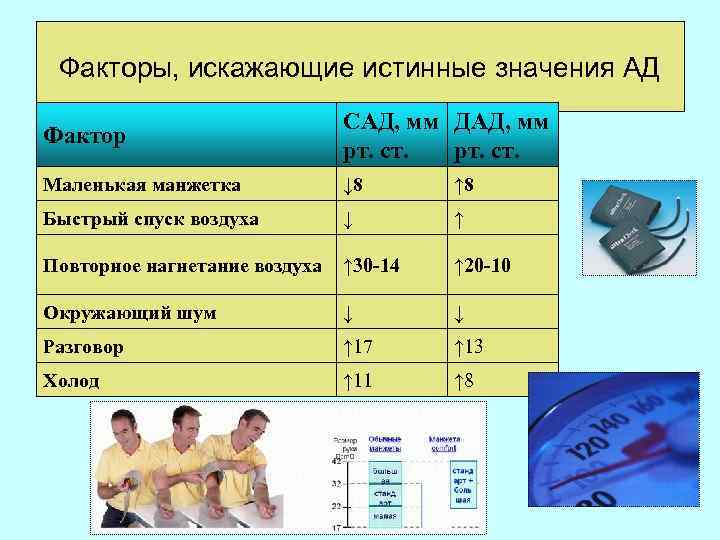
Факторы, искажающие истинные значения АД Фактор САД, мм ДАД, мм рт. ст. Маленькая манжетка ↓ 8 ↑ 8 Быстрый спуск воздуха ↓ ↑ Повторное нагнетание воздуха ↑ 30 -14 ↑ 20 -10 Окружающий шум ↓ ↓ Разговор ↑ 17 ↑ 13 Холод ↑ 11 ↑ 8
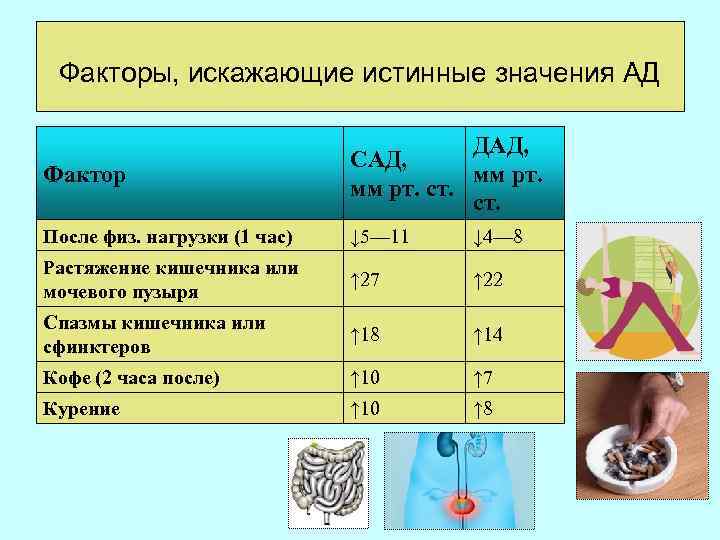
Факторы, искажающие истинные значения АД Фактор ДАД, САД, мм рт. ст. После физ. нагрузки (1 час) ↓ 5— 11 ↓ 4— 8 Растяжение кишечника или мочевого пузыря ↑ 27 ↑ 22 Спазмы кишечника или сфинктеров ↑ 18 ↑ 14 Кофе (2 часа после) ↑ 10 ↑ 7 Курение ↑ 10 ↑ 8
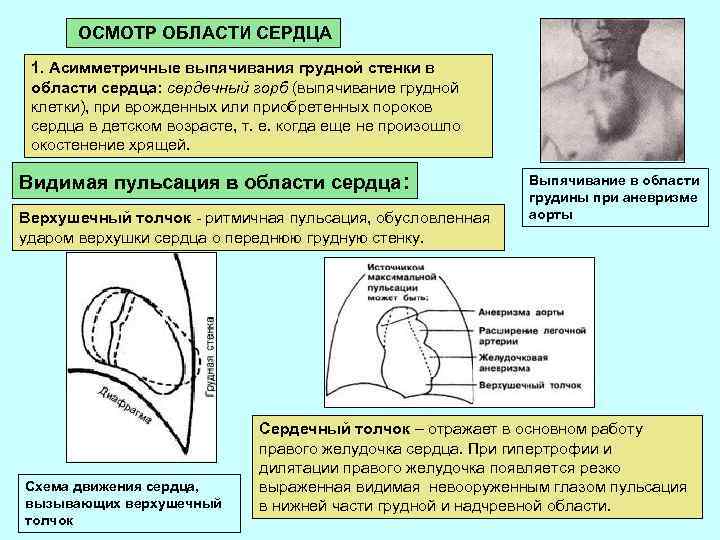
ОСМОТР ОБЛАСТИ СЕРДЦА 1. Асимметричные выпячивания грудной стенки в области сердца: сердечный горб (выпячивание грудной клетки), при врожденных или приобретенных пороков сердца в детском возрасте, т. е. когда еще не произошло окостенение хрящей. Видимая пульсация в области сердца: Верхушечный толчок - ритмичная пульсация, обусловленная ударом верхушки сердца о переднюю грудную стенку. Схема движения сердца, вызывающих верхушечный толчок Выпячивание в области грудины при аневризме аорты Сердечный толчок – отражает в основном работу правого желудочка сердца. При гипертрофии и дилятации правого желудочка появляется резко выраженная видимая невооруженным глазом пульсация в нижней части грудной и надчревной области.
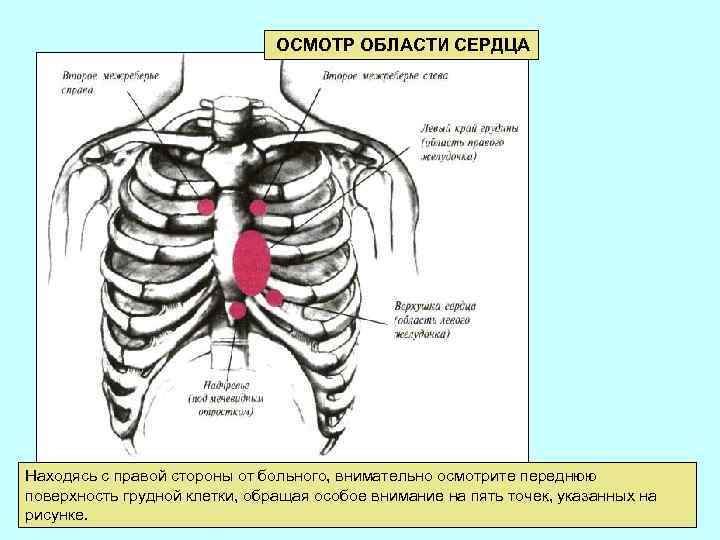
ОСМОТР ОБЛАСТИ СЕРДЦА Находясь с правой стороны от больного, внимательно осмотрите переднюю поверхность грудной клетки, обращая особое внимание на пять точек, указанных на рисунке.
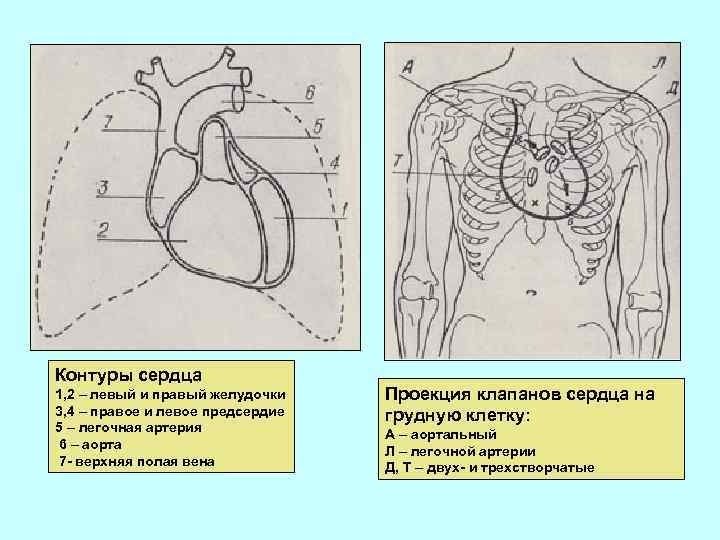
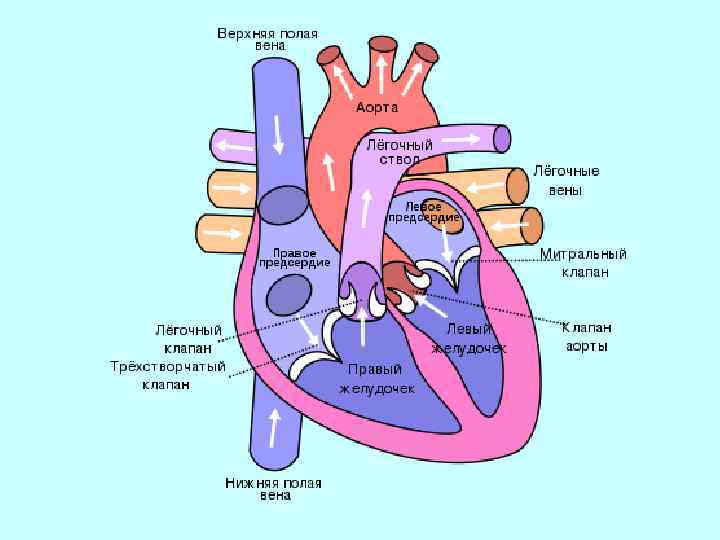
Контуры сердца 1, 2 – левый и правый желудочки 3, 4 – правое и левое предсердие 5 – легочная артерия 6 – аорта 7 - верхняя полая вена Проекция клапанов сердца на грудную клетку: А – аортальный Л – легочной артерии Д, Т – двух- и трехстворчатые

ПАЛЬПАЦИЯ ОБЛАСТИ СЕРДЦА Верхушечный толчок: Техника пальпации. 1. Определение ВТ Правую ладонь на грудь пациента основанием кисти к грудине, пальцами – к подмышечной области, между 4 и 7 ребром. Концевые фаланги трех согнутых пальцев поставлены перпендикулярно. Определение верхушечного толчка а) ладонной поверхностью кисти; б) концевой фалангой согнутого пальца
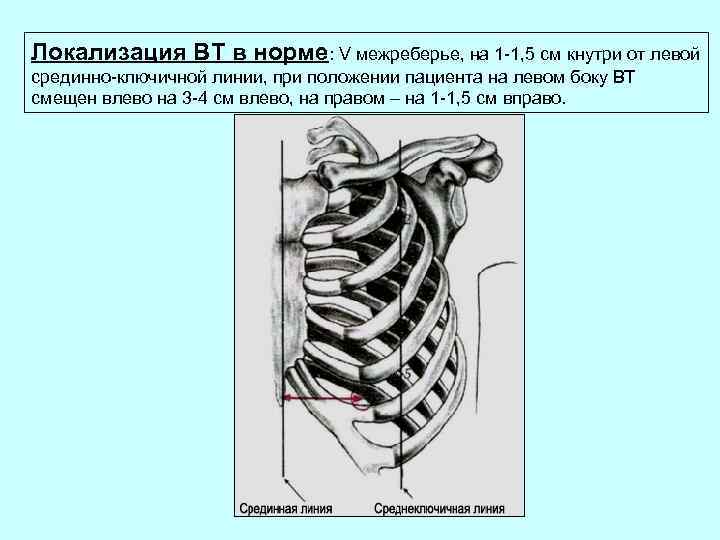
Локализация ВТ в норме: V межреберье, на 1 -1, 5 см кнутри от левой срединно-ключичной линии, при положении пациента на левом боку ВТ смещен влево на 3 -4 см влево, на правом – на 1 -1, 5 см вправо.

Характеристики верхушечного толчка (ВТ): а) ширина (площадь) – в норме 2 см 2, > 2 см – разлитой ВТ, < 1 см – ограниченный. - Ограниченный верхушечный толчок (при эмфизёмё легких, при низком стоянии диафрагмы). - Разлитой верхушечный толчок чаще обусловлен увеличением размеров сердца (особенно левого желудочка, при недостаточности митрального- и аортального клапанов, артериальной гипертонии и др. ) Амплитуда ВТ – в норме небольшая и определяется как лёгкое постукивание. Увеличенная амплитуда (усиленный толчок) может определяться у молодых людей, а также после физической нагрузки. В то же время продолжительность толчка остаётся нормальной. Увеличение амплитуды также может указывать на гипертиреоз, тяжёлую анемию, перегрузку левого желудочка давлением (например, при аортальном стенозе) или объёмом (например, при недостаточности митрального клапана).
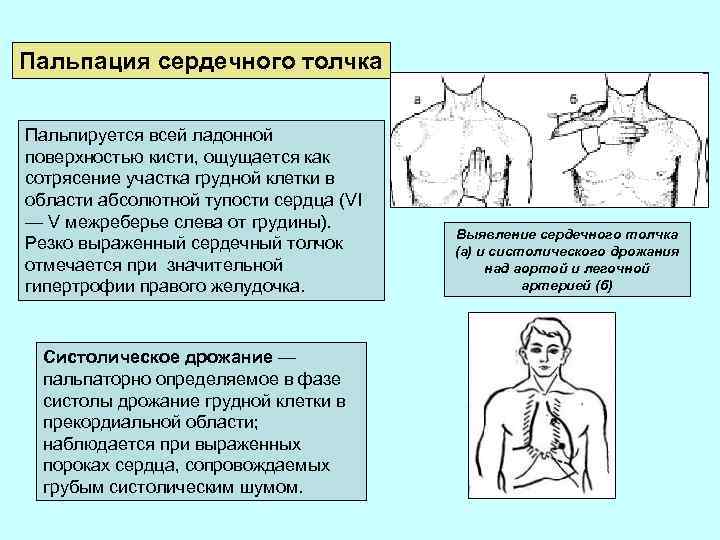
Пальпация сердечного толчка Пальпируется всей ладонной поверхностью кисти, ощущается как сотрясение участка грудной клетки в области абсолютной тупости сердца (VI — V межреберье слева от грудины). Резко выраженный сердечный толчок отмечается при значительной гипертрофии правого желудочка. Систолическое дрожание — пальпаторно определяемое в фазе систолы дрожание грудной клетки в прекордиальной области; наблюдается при выраженных пороках сердца, сопровождаемых грубым систолическим шумом. Выявление сердечного толчка (а) и систолического дрожания над аортой и легочной артерией (б)
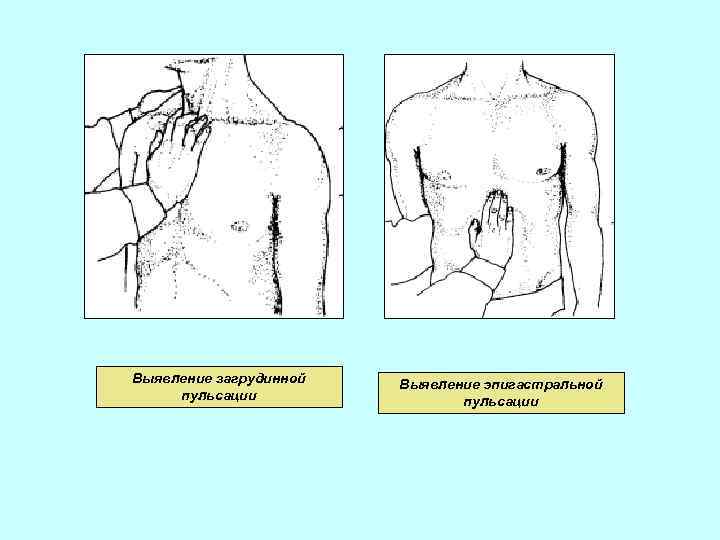
Выявление загрудинной пульсации Выявление эпигастральной пульсации
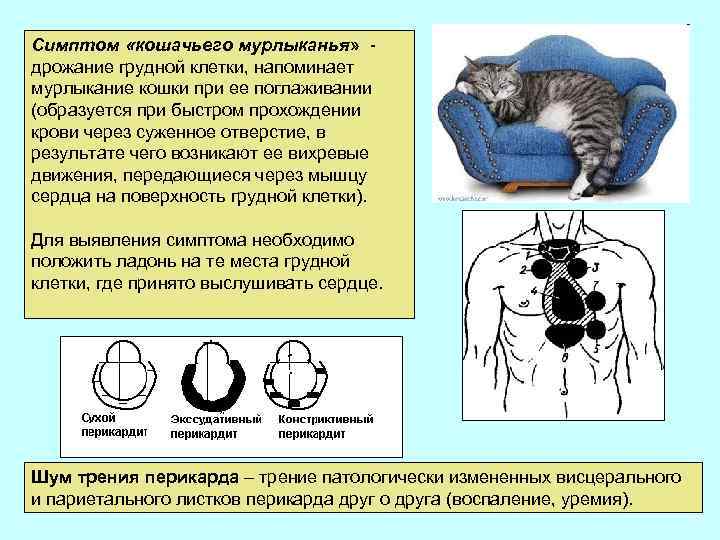
Симптом «кошачьего мурлыканья» дрожание грудной клетки, напоминает мурлыкание кошки при ее поглаживании (образуется при быстром прохождении крови через суженное отверстие, в результате чего возникают ее вихревые движения, передающиеся через мышцу сердца на поверхность грудной клетки). Для выявления симптома необходимо положить ладонь на те места грудной клетки, где принято выслушивать сердце. Шум трения перикарда – трение патологически измененных висцерального и париетального листков перикарда друг о друга (воспаление, уремия).

ПЕРКУССИЯ ОБЛАСТИ СЕРДЦА Правила перкуссии сердца: 1. Вертикальное положение пациента. 2. Удобное положение пациента и фельдшера. 3. Палец-плессиметр расположен параллельно определяемой границе 4. При определении границ относительной тупости перкуссия идет от ясного звука к притупленному, абсолютной тупости – от притупленного к тупому. 5. Отметку найденных границ производят по краю пальца, обращенному к более ясному перкуторному звуку.
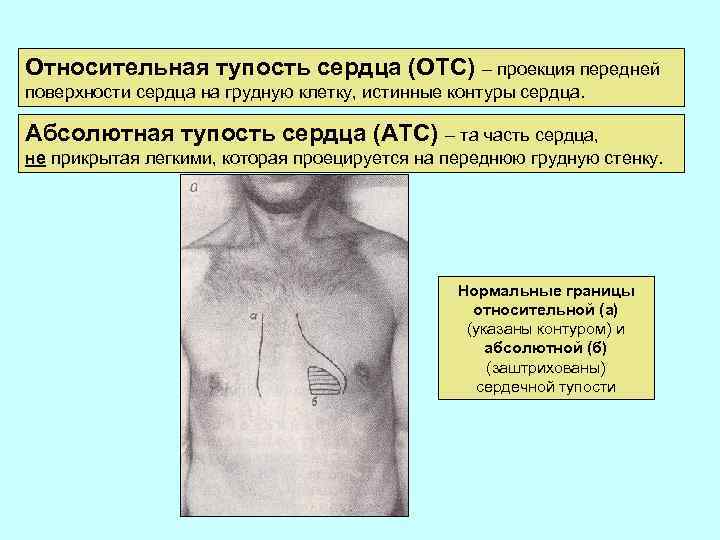
Относительная тупость сердца (ОТС) – проекция передней поверхности сердца на грудную клетку, истинные контуры сердца. Абсолютная тупость сердца (АТС) – та часть сердца, не прикрытая легкими, которая проецируется на переднюю грудную стенку. Нормальные границы относительной (а) (указаны контуром) и абсолютной (б) (заштрихованы) сердечной тупости
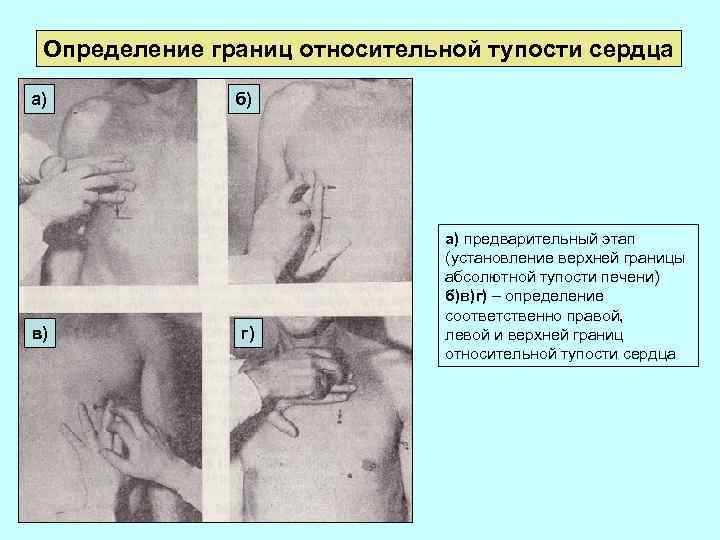
Определение границ относительной тупости сердца а) в) б) г) а) предварительный этап (установление верхней границы абсолютной тупости печени) б)в)г) – определение соответственно правой, левой и верхней границ относительной тупости сердца
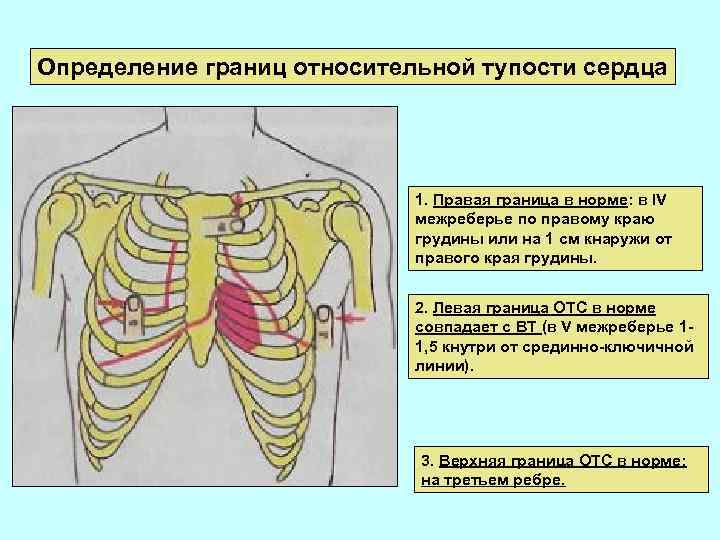
Определение границ относительной тупости сердца 1. Правая граница в норме: в IV межреберье по правому краю грудины или на 1 см кнаружи от правого края грудины. 2. Левая граница ОТС в норме совпадает с ВТ (в V межреберье 11, 5 кнутри от срединно-ключичной линии). 3. Верхняя граница ОТС в норме: на третьем ребре.
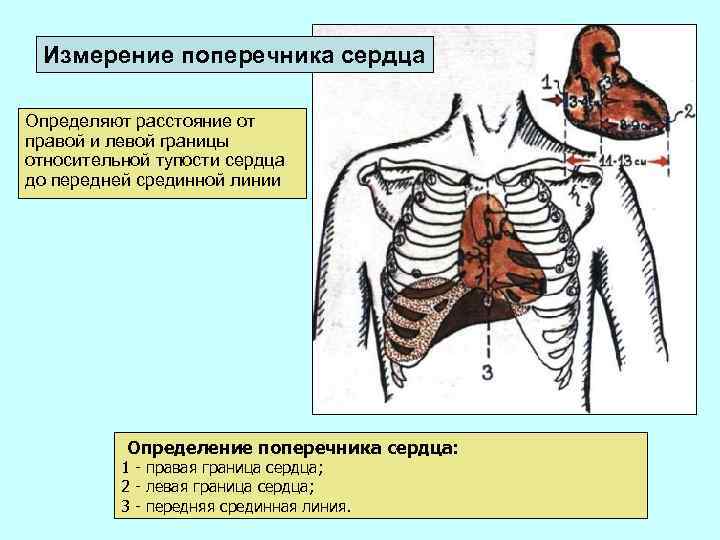
Измерение поперечника сердца Определяют расстояние от правой и левой границы относительной тупости сердца до передней срединной линии Определение поперечника сердца: 1 - правая граница сердца; 2 - левая граница сердца; 3 - передняя срединная линия.
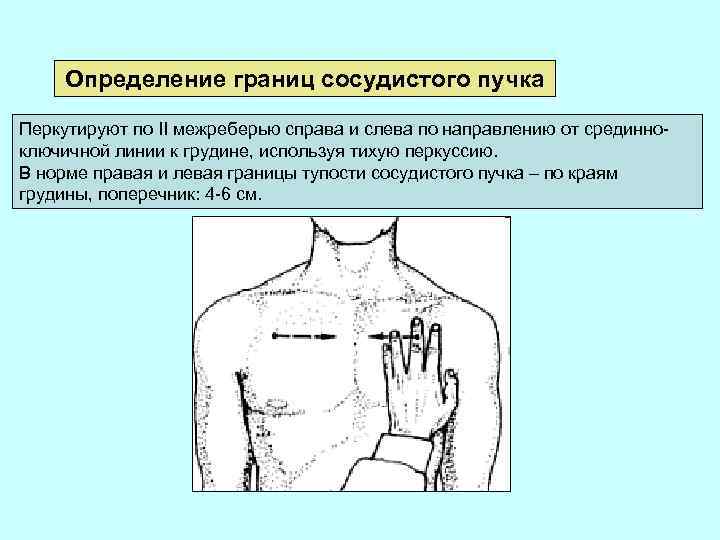
Определение границ сосудистого пучка Перкутируют по II межреберью справа и слева по направлению от срединноключичной линии к грудине, используя тихую перкуссию. В норме правая и левая границы тупости сосудистого пучка – по краям грудины, поперечник: 4 -6 см.
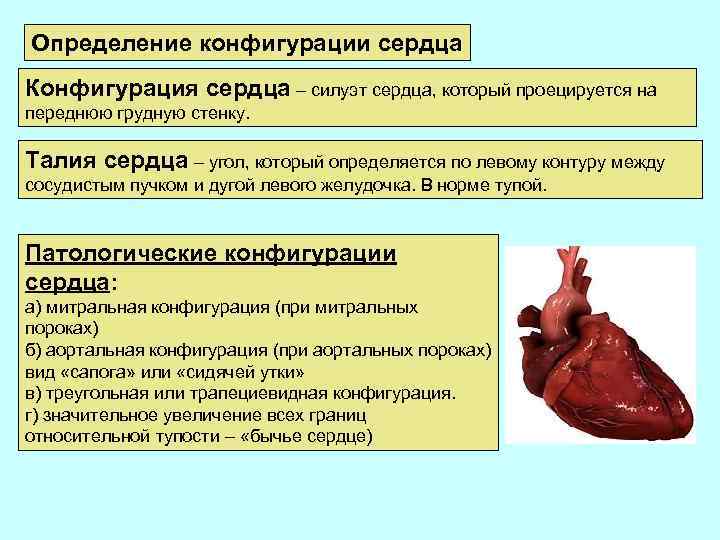
Определение конфигурации сердца Конфигурация сердца – силуэт сердца, который проецируется на переднюю грудную стенку. Талия сердца – угол, который определяется по левому контуру между сосудистым пучком и дугой левого желудочка. В норме тупой. Патологические конфигурации сердца: а) митральная конфигурация (при митральных пороках) б) аортальная конфигурация (при аортальных пороках) вид «сапога» или «сидячей утки» в) треугольная или трапециевидная конфигурация. г) значительное увеличение всех границ относительной тупости – «бычье сердце)
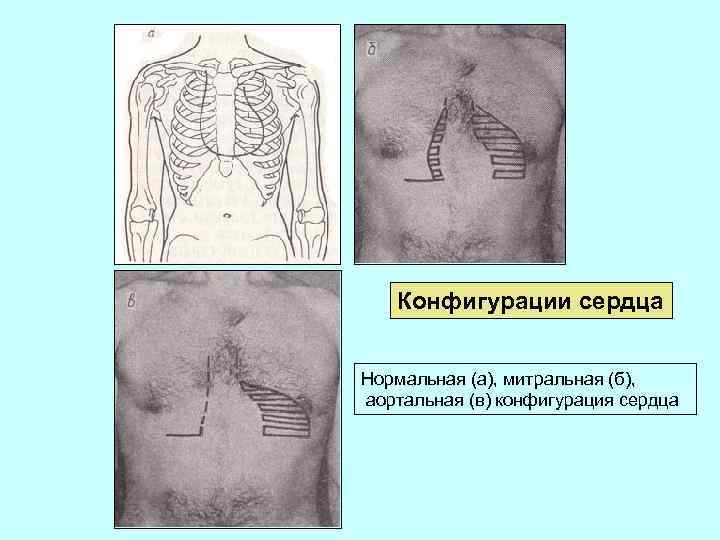
Конфигурации сердца Нормальная (а), митральная (б), аортальная (в) конфигурация сердца
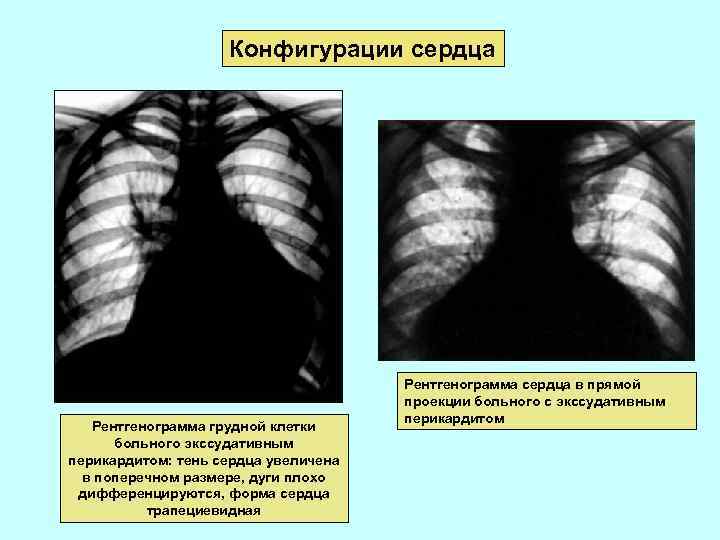
Конфигурации сердца Рентгенограмма грудной клетки больного экссудативным перикардитом: тень сердца увеличена в поперечном размере, дуги плохо дифференцируются, форма сердца трапециевидная Рентгенограмма сердца в прямой проекции больного с экссудативным перикардитом
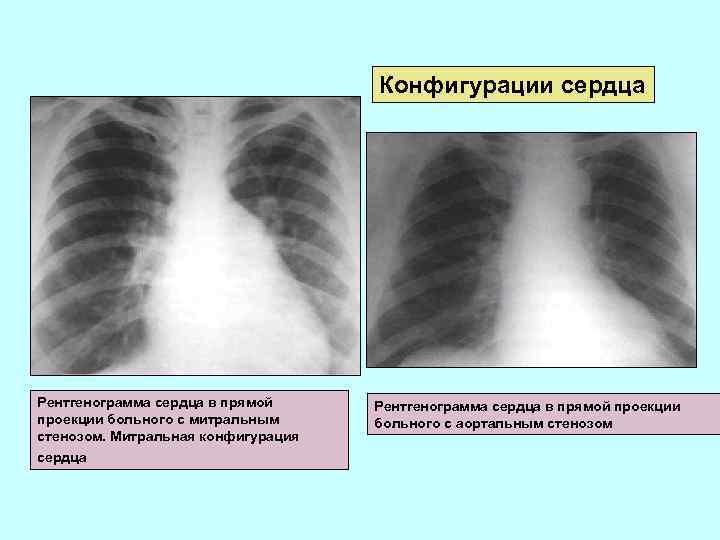
Конфигурации сердца Рентгенограмма сердца в прямой проекции больного с митральным стенозом. Митральная конфигурация сердца Рентгенограмма сердца в прямой проекции больного с аортальным стенозом
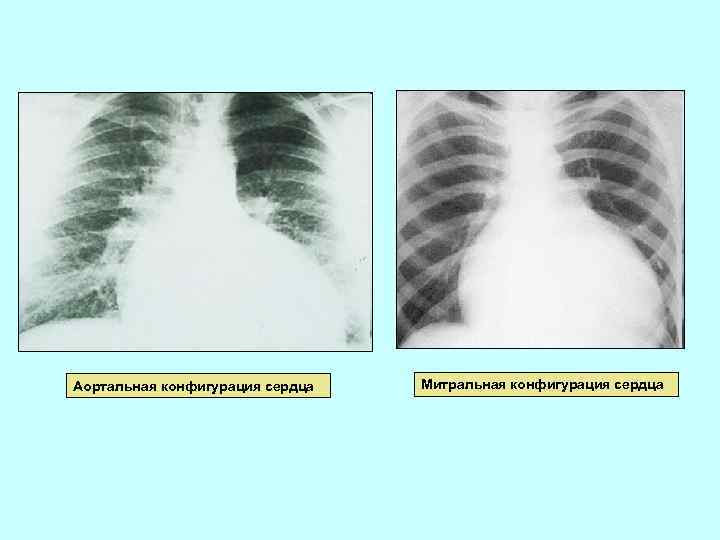
Аортальная конфигурация сердца Митральная конфигурация сердца
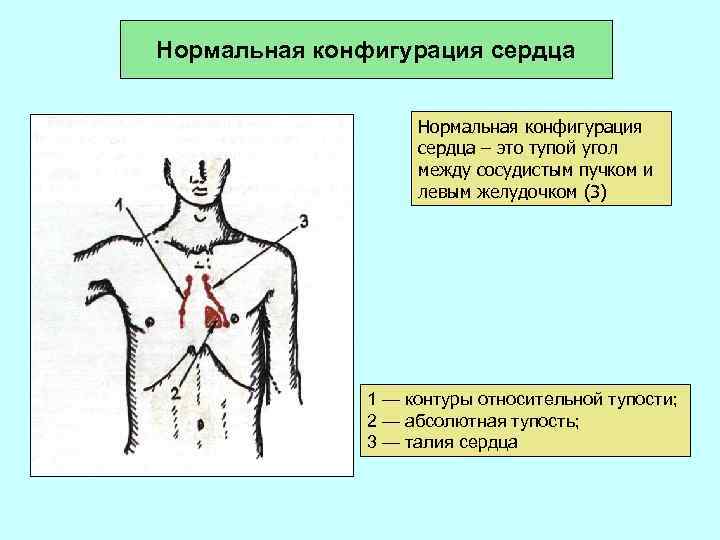
Нормальная конфигурация сердца – это тупой угол между сосудистым пучком и левым желудочком (3) 1 — контуры относительной тупости; 2 — абсолютная тупость; 3 — талия сердца
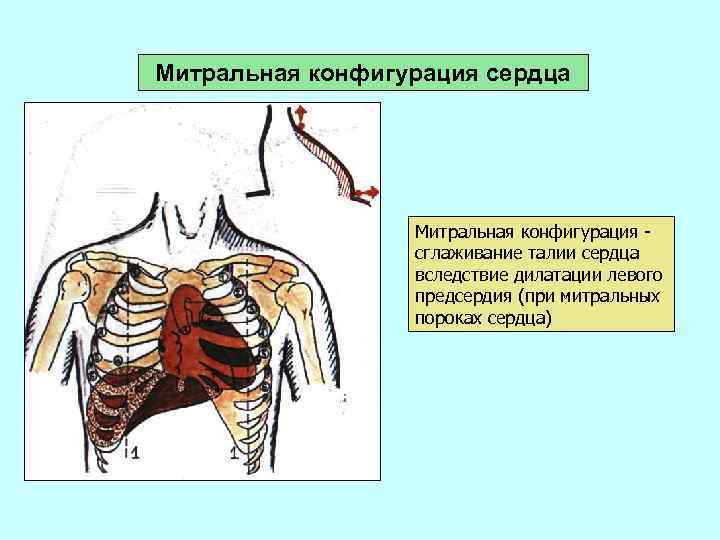
Митральная конфигурация сердца Митральная конфигурация сглаживание талии сердца вследствие дилатации левого предсердия (при митральных пороках сердца)
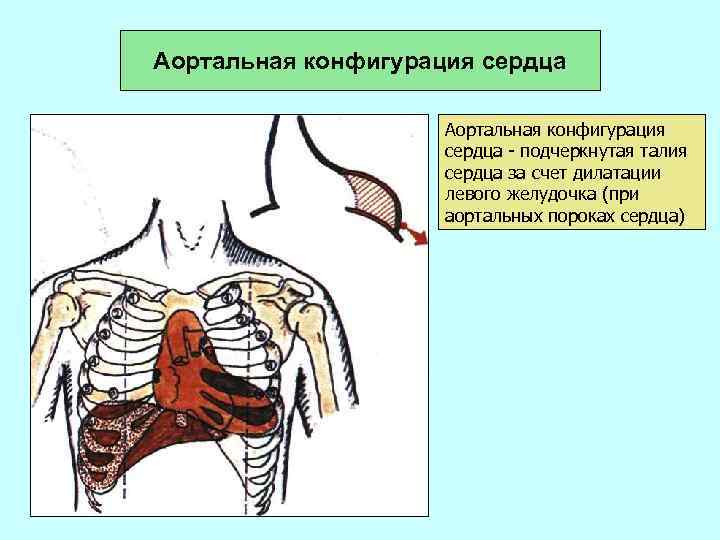
Аортальная конфигурация сердца - подчеркнутая талия сердца за счет дилатации левого желудочка (при аортальных пороках сердца)
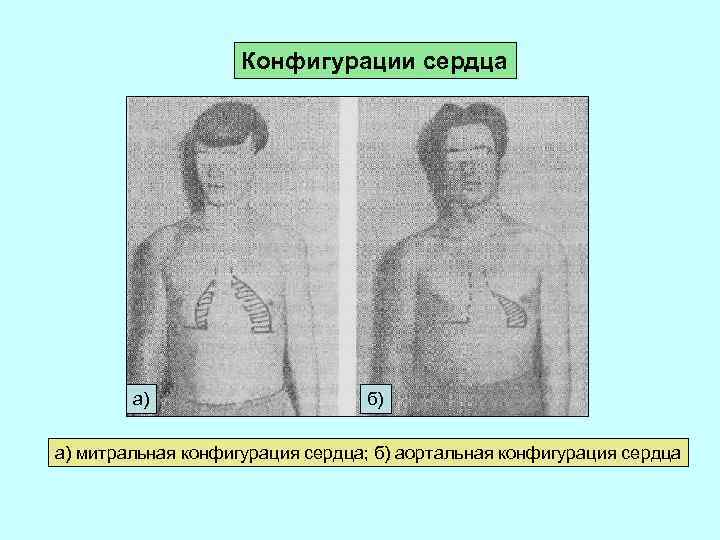
Конфигурации сердца а) б) а) митральная конфигурация сердца; б) аортальная конфигурация сердца
АУСКУЛЬТАЦИЯ СЕРДЦА Компоненты тонов сердца I тон (возникает во время систолы – систолический): − Клапанный – колебания АВ- клапанов в фазе изометрического сокращения. Зависит от скорости сокращения желудочков и степени их кровенаполнения (является основным компонентом). − Мышечный – колебания миокарда желудочков в фазе изометрического сокращения (возникает одновременно с клапанным компонентом). − Сосудистый – колебания начальных отрезков аорты и легочного ствола в период изгнания. − Предсердный – колебания, связанные с систолой предсердий. Сливаются с колебаниями, вызванными систолой желудочков. С этого компонента начинается I тон.
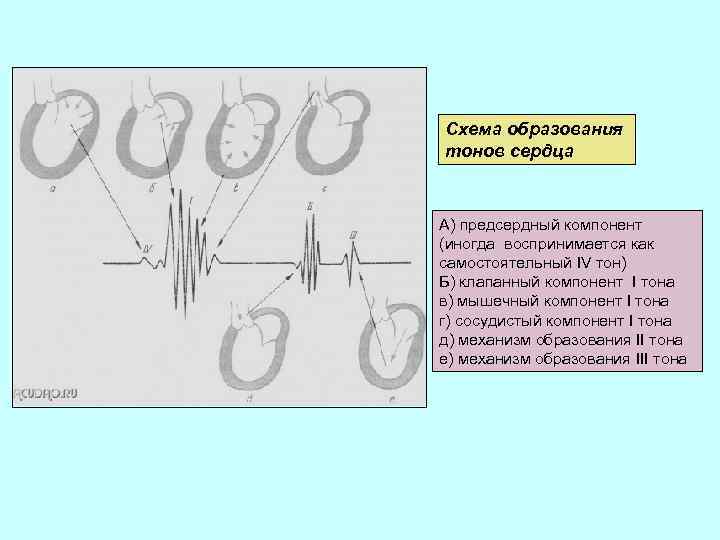
Схема образования тонов сердца А) предсердный компонент (иногда воспринимается как самостоятельный IV тон) Б) клапанный компонент I тона в) мышечный компонент I тона г) сосудистый компонент I тона д) механизм образования II тона е) механизм образования III тона
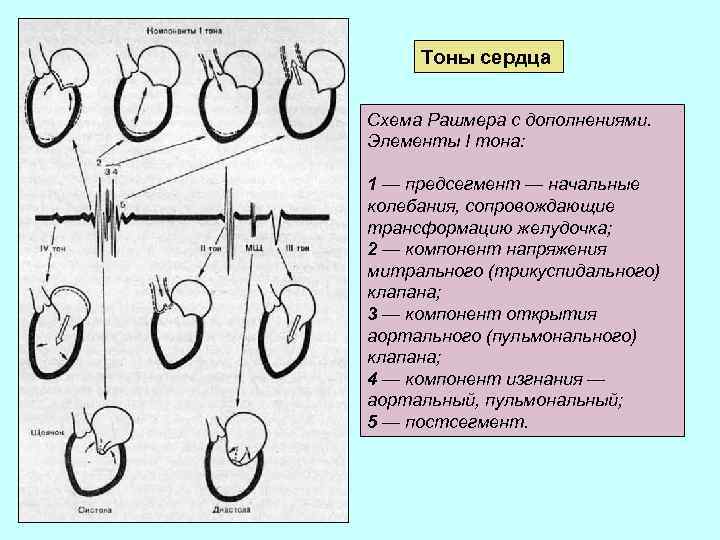
Тоны сердца Схема Рашмера с дополнениями. Элементы I тона: 1 — предсегмент — начальные колебания, сопровождающие трансформацию желудочка; 2 — компонент напряжения митрального (трикуспидального) клапана; 3 — компонент открытия аортального (пульмонального) клапана; 4 — компонент изгнания — аортальный, пульмональный; 5 — постсегмент.
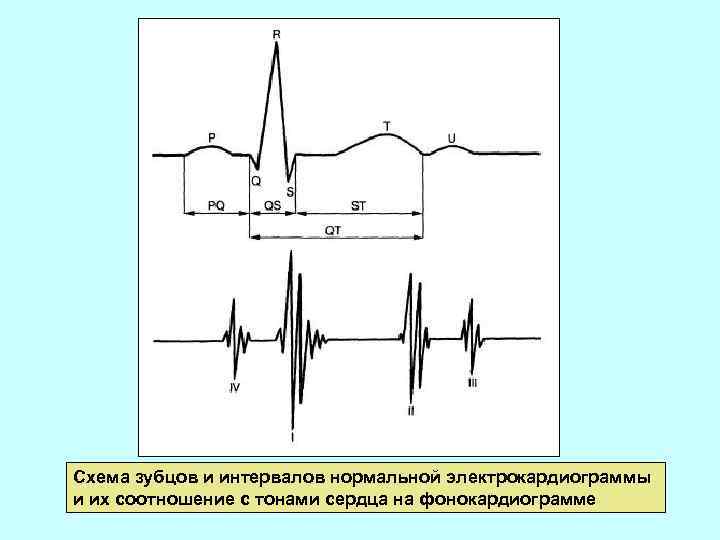
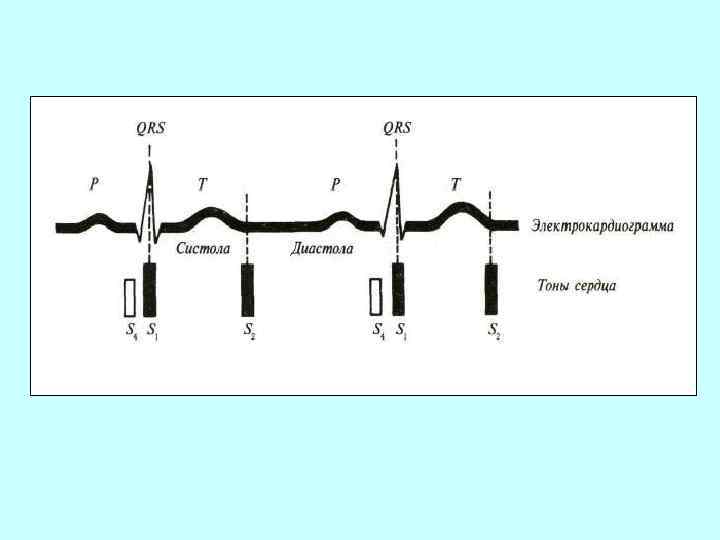
Схема зубцов и интервалов нормальной электрокардиограммы и их соотношение с тонами сердца на фонокардиограмме
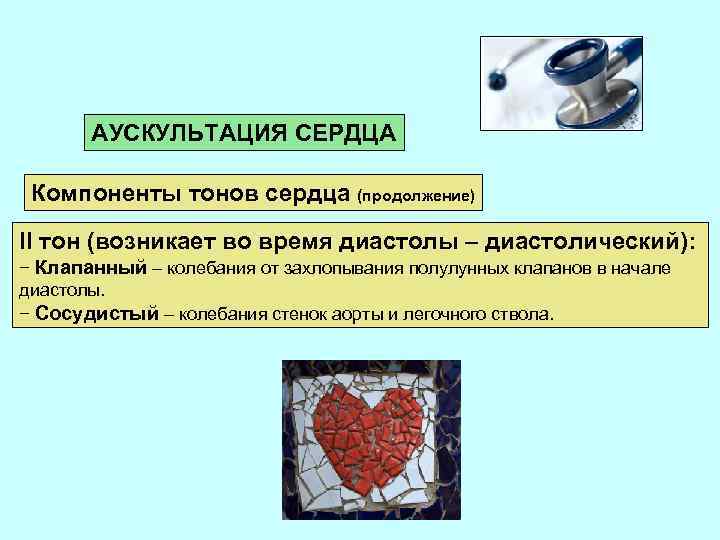
АУСКУЛЬТАЦИЯ СЕРДЦА Компоненты тонов сердца (продолжение) II тон (возникает во время диастолы – диастолический): − Клапанный – колебания от захлопывания полулунных клапанов в начале диастолы. − Сосудистый – колебания стенок аорты и легочного ствола.
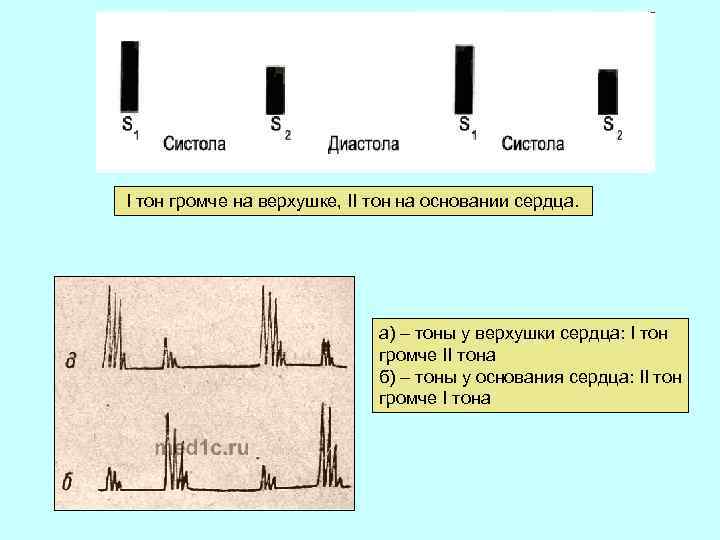
I тон громче на верхушке, II тон на основании сердца. а) – тоны у верхушки сердца: I тон громче II тона б) – тоны у основания сердца: II тон громче I тона
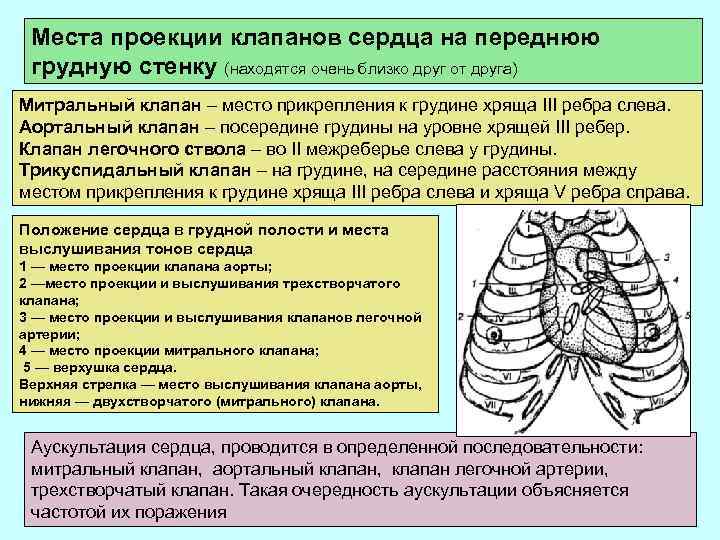
Места проекции клапанов сердца на переднюю грудную стенку (находятся очень близко друг от друга) Митральный клапан – место прикрепления к грудине хряща III ребра слева. Аортальный клапан – посередине грудины на уровне хрящей III ребер. Клапан легочного ствола – во II межреберье слева у грудины. Трикуспидальный клапан – на грудине, на середине расстояния между местом прикрепления к грудине хряща III ребра слева и хряща V ребра справа. Положение сердца в грудной полости и места выслушивания тонов сердца 1 — место проекции клапана аорты; 2 —место проекции и выслушивания трехстворчатого клапана; 3 — место проекции и выслушивания клапанов легочной артерии; 4 — место проекции митрального клапана; 5 — верхушка сердца. Верхняя стрелка — место выслушивания клапана аорты, нижняя — двухстворчатого (митрального) клапана. Аускультация сердца, проводится в определенной последовательности: митральный клапан, аортальный клапан, клапан легочной артерии, трехстворчатый клапан. Такая очередность аускультации объясняется частотой их поражения
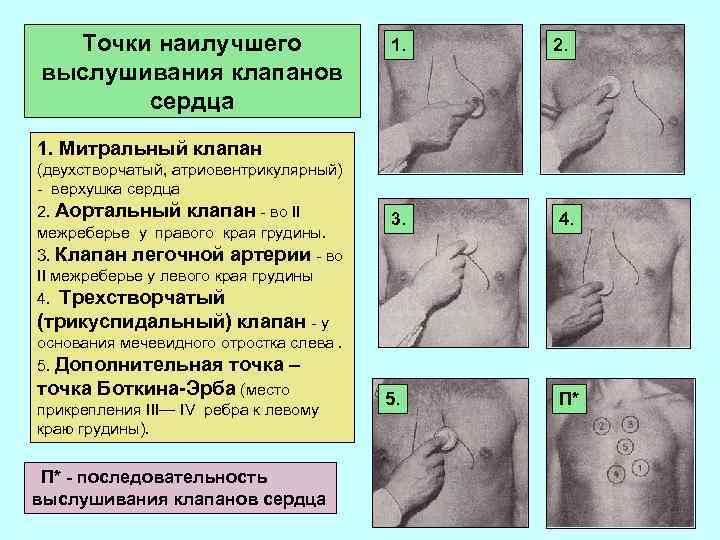
Точки наилучшего выслушивания клапанов сердца 1. 1. 2. 1. Митральный клапан (двухстворчатый, атриовентрикулярный) - верхушка сердца 2. Аортальный клапан - во II межреберье у правого края грудины. 3. Клапан легочной артерии - во II межреберье у левого края грудины 4. Трехстворчатый (трикуспидальный) клапан - у основания мечевидного отростка слева. 5. Дополнительная точка – точка Боткина-Эрба (место прикрепления III— IV ребра к левому краю грудины). П* - последовательность выслушивания клапанов сердца 3. 5. 4. П*

ТОНЫ СЕРДЦА Характеристика нормальных тонов сердца I тон: II тон: − возникает после длинной (диастолической) паузы; − после него следует короткая (систолическая) пауза; − совпадает с верхушечным толчком, пульсацией аорты и сонных артерий; − лучше всего выслушивается у верхушки; − более низкий и продолжительный (0, 09 – 0, 12 с). − возникает после короткой (систолической) паузы; − после него следует длинная пауза; − следует после верхушечного толчка; − не совпадает с пульсацией аорты и сонных артерий; − лучше всего выслушивается у основания сердца; − более высокий и менее продолжительный (0, 05 – 0, 07 с).
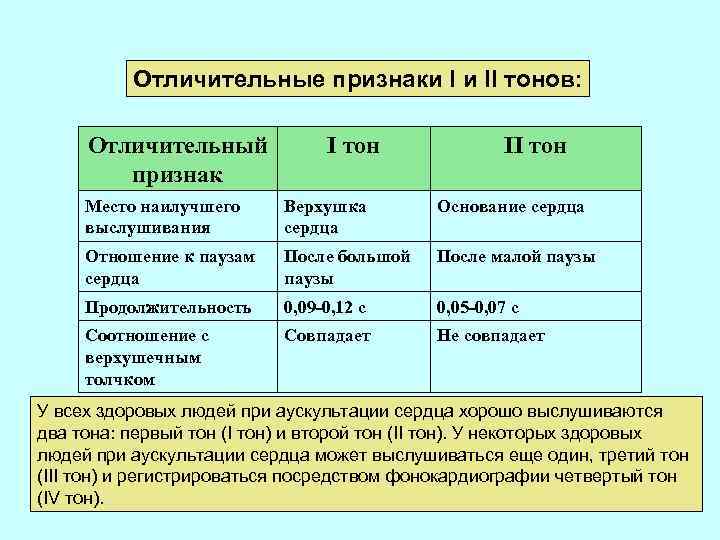
Отличительные признаки I и II тонов: Отличительный признак I тон II тон Место наилучшего выслушивания Верхушка сердца Основание сердца Отношение к паузам сердца После большой паузы После малой паузы Продолжительность 0, 09 -0, 12 c 0, 05 -0, 07 c Соотношение с верхушечным толчком Совпадает Не совпадает У всех здоровых людей при аускультации сердца хорошо выслушиваются два тона: первый тон (I тон) и второй тон (II тон). У некоторых здоровых людей при аускультации сердца может выслушиваться еще один, третий тон (III тон) и регистрироваться посредством фонокардиографии четвертый тон (IV тон).
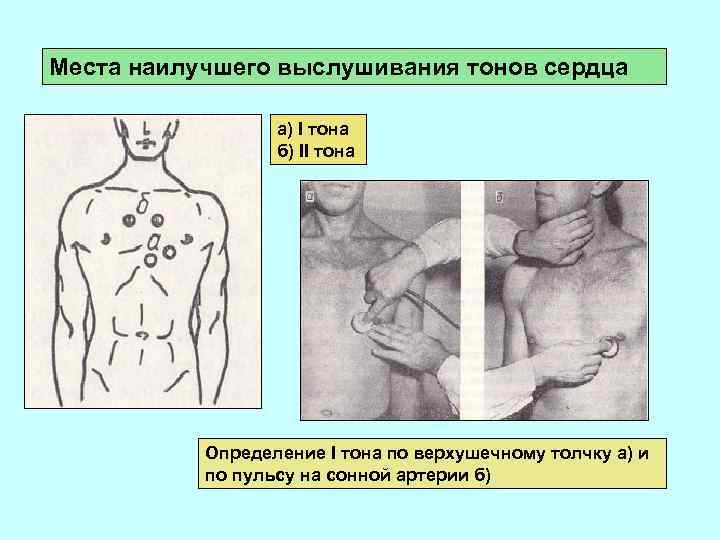
Места наилучшего выслушивания тонов сердца а) I тона б) II тона Определение I тона по верхушечному толчку а) и по пульсу на сонной артерии б)
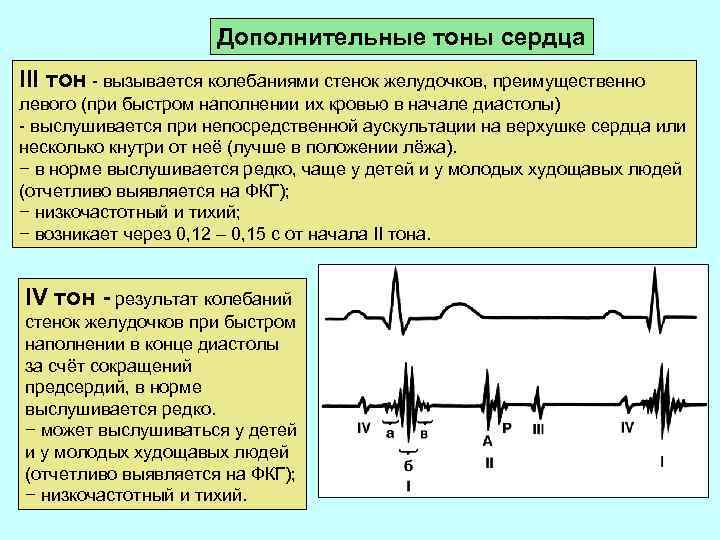
Дополнительные тоны сердца III тон - вызывается колебаниями стенок желудочков, преимущественно левого (при быстром наполнении их кровью в начале диастолы) - выслушивается при непосредственной аускультации на верхушке сердца или несколько кнутри от неё (лучше в положении лёжа). − в норме выслушивается редко, чаще у детей и у молодых худощавых людей (отчетливо выявляется на ФКГ); − низкочастотный и тихий; − возникает через 0, 12 – 0, 15 с от начала II тона. IV тон - результат колебаний стенок желудочков при быстром наполнении в конце диастолы за счёт сокращений предсердий, в норме выслушивается редко. − может выслушиваться у детей и у молодых худощавых людей (отчетливо выявляется на ФКГ); − низкочастотный и тихий.

Изменения тонов сердца В клинической практике могут встречаться следующие изменения тонов сердца: 1. изменение громкости основных тонов (I и II); 2. расщепление (раздвоение) основных тонов (принципиальной качественной разницы между раздвоением и расщеплением тонов нет, существует лишь некоторое количественное различие: расщепление — начальная фаза, а раздвоение — более выраженная степень нарушения единства тонов), может быть физиологическим и патологическим. 3. появление дополнительных тонов: – III тона; – IV тона; – тона открытия митрального клапана; – дополнительного систолического тона (щелчка); – перикард-тона; 4. изменение тембра тонов; 5. изменение ритма тонов; 6. изменение частоты тонов.
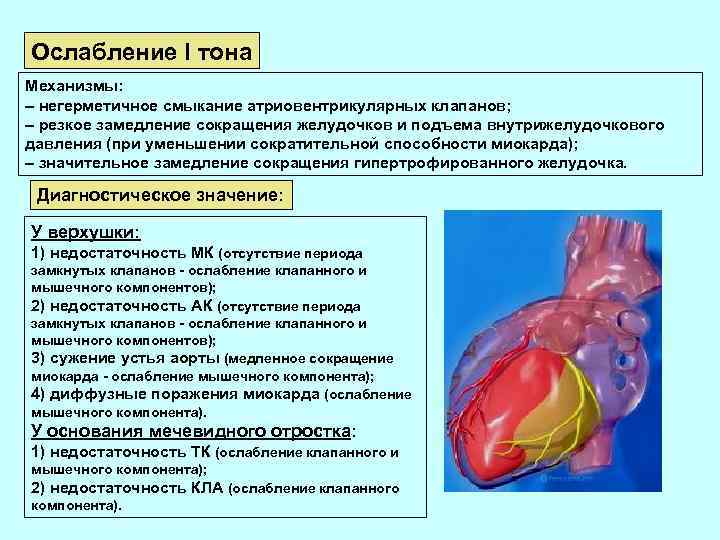
Ослабление I тона Механизмы: – негерметичное смыкание атриовентрикулярных клапанов; – резкое замедление сокращения желудочков и подъема внутрижелудочкового давления (при уменьшении сократительной способности миокарда); – значительное замедление сокращения гипертрофированного желудочка. Диагностическое значение: У верхушки: 1) недостаточность МК (отсутствие периода замкнутых клапанов - ослабление клапанного и мышечного компонентов); 2) недостаточность АК (отсутствие периода замкнутых клапанов - ослабление клапанного и мышечного компонентов); 3) сужение устья аорты (медленное сокращение миокарда - ослабление мышечного компонента); 4) диффузные поражения миокарда (ослабление мышечного компонента). У основания мечевидного отростка: 1) недостаточность ТК (ослабление клапанного и мышечного компонента); 2) недостаточность КЛА (ослабление клапанного компонента).
Усиление I тона Механизмы: – увеличение скорости изометрического сокращения желудочков; – уменьшение кровенаполнения желудочков во время диастолы; – уплотнение структур сердца, участвующих в колебаниях и образовании I тона Диагностическое значение: У верхушки: 1) стеноз МК – «хлопающий I тон» (усиление клапанного и мышечного компонента); 2) экстрасистолия (малое диастолическое наполнение желудочков - усиление мышечного компонента). У основания мечевидного отростка: - стеноз ТК (усиление мышечного компонента).
Ослабление II тона Механизмы: – нарушение герметичности смыкания АК и КЛА; – уменьшение скорости закрытия полулунных клапанов; – сращение и уменьшение подвижности створок клапанов. Диагностическое значение: Над аортой: 1) снижение АД (уменьшение сердечного выброса - ослабление сосудистого компонента); 2) недостаточность АК (отсутствие периода замкнутых клапанов - ослабление клапанного компонента); 3) стеноз АК (ограничение подвижности створок АК - ослабление клапанного компонента; уменьшение сердечного выброса - ослабление сосудистого компонента); 4) сердечная недостаточность (уменьшение скорости расслабления желудочков и замедление закрытия АК и КЛА - ослабление клапанного компонента). Над легочным стволом: 1) недостаточность КЛА (отсутствие периода замкнутых клапанов - ослабление клапанного компонента); 2) снижение давления в малом круге кровообращения (ослабление сосудистого компонента).
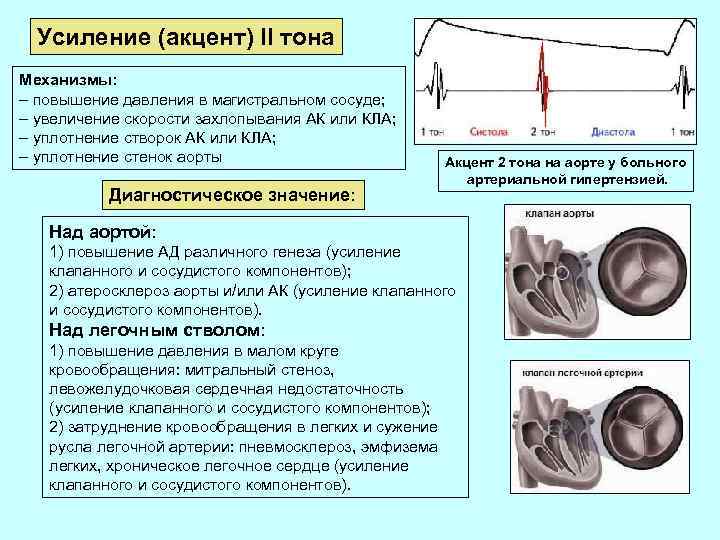
Усиление (акцент) II тона Механизмы: – повышение давления в магистральном сосуде; – увеличение скорости захлопывания АК или КЛА; – уплотнение створок АК или КЛА; – уплотнение стенок аорты Диагностическое значение: Акцент 2 тона на аорте у больного артериальной гипертензией. Над аортой: 1) повышение АД различного генеза (усиление клапанного и сосудистого компонентов); 2) атеросклероз аорты и/или АК (усиление клапанного и сосудистого компонентов). Над легочным стволом: 1) повышение давления в малом круге кровообращения: митральный стеноз, левожелудочковая сердечная недостаточность (усиление клапанного и сосудистого компонентов); 2) затруднение кровообращения в легких и сужение русла легочной артерии: пневмосклероз, эмфизема легких, хроническое легочное сердце (усиление клапанного и сосудистого компонентов).
Расщепление (раздвоение) основных тонов Может быть физиологическим и патологическим. Механизм: несинхронное закрытие и колебания МК и ТК. Диагностическое значение: 1) у здорового человека во время выдоха (повышение давления в грудной клетке → кровь с большей силой поступает в левое предсердие и препятствует закрытию МК → клапанный компонент ЛЖ отщепляется и воспринимается как отдельный тон); 2) блокада одной из ножек пучка Гиса (отставание систолы одного из желудочков → более позднее закрытие клапана → отщепление клапанного компонента); 3) склероз аорты и повышение АД (колебания аорты в фазе изгнания – усиленный сосудистый компонент – воспринимается как отдельный тон). Отличия физиологического расщепления (раздвоения) I тона от патологического 1) физиологическое расщепление усиливается при глубоком вдохе (увеличение кровопритока в правые отделы сердца и отставание закрытия ТК) и уменьшается и даже исчезает во время выдоха; 2) патологическое расщепление более выражено (более 0, 06 с); 3) патологическое расщепление выслушивается и на вдохе, и на выдохе. Раздвоение I тона у больного с блокадой правой ножки пучка Гиса.
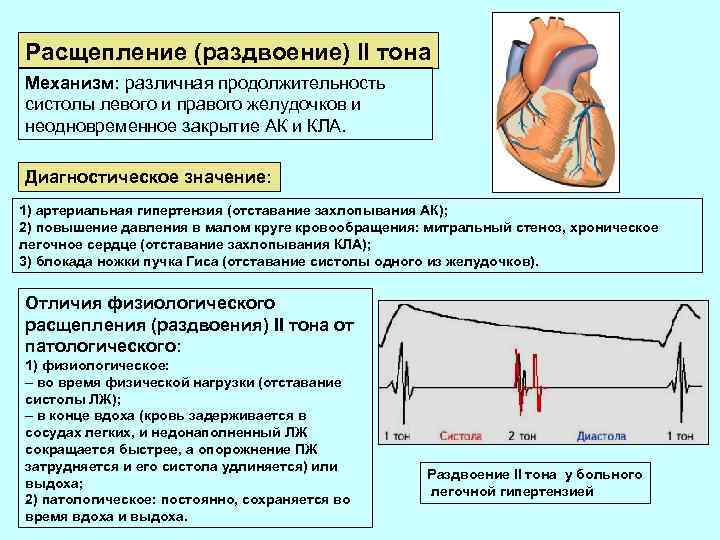
Расщепление (раздвоение) II тона Механизм: различная продолжительность систолы левого и правого желудочков и неодновременное закрытие АК и КЛА. Диагностическое значение: 1) артериальная гипертензия (отставание захлопывания АК); 2) повышение давления в малом круге кровообращения: митральный стеноз, хроническое легочное сердце (отставание захлопывания КЛА); 3) блокада ножки пучка Гиса (отставание систолы одного из желудочков). Отличия физиологического расщепления (раздвоения) II тона от патологического: 1) физиологическое: – во время физической нагрузки (отставание систолы ЛЖ); – в конце вдоха (кровь задерживается в сосудах легких, и недонаполненный ЛЖ сокращается быстрее, а опорожнение ПЖ затрудняется и его систола удлиняется) или выдоха; 2) патологическое: постоянно, сохраняется во время вдоха и выдоха. Раздвоение II тона у больного легочной гипертензией
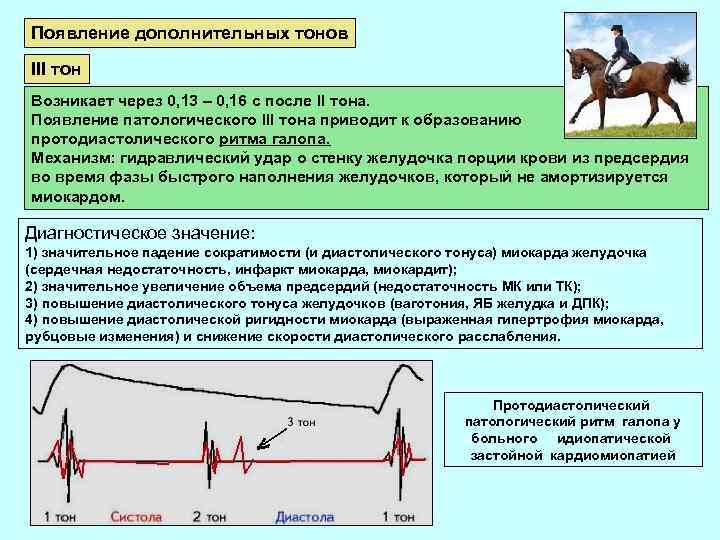
Появление дополнительных тонов III тон Возникает через 0, 13 – 0, 16 с после II тона. Появление патологического III тона приводит к образованию протодиастолического ритма галопа. Механизм: гидравлический удар о стенку желудочка порции крови из предсердия во время фазы быстрого наполнения желудочков, который не амортизируется миокардом. Диагностическое значение: 1) значительное падение сократимости (и диастолического тонуса) миокарда желудочка (сердечная недостаточность, инфаркт миокарда, миокардит); 2) значительное увеличение объема предсердий (недостаточность МК или ТК); 3) повышение диастолического тонуса желудочков (ваготония, ЯБ желудка и ДПК); 4) повышение диастолической ригидности миокарда (выраженная гипертрофия миокарда, рубцовые изменения) и снижение скорости диастолического расслабления. Протодиастолический патологический ритм галопа у больного идиопатической застойной кардиомиопатией
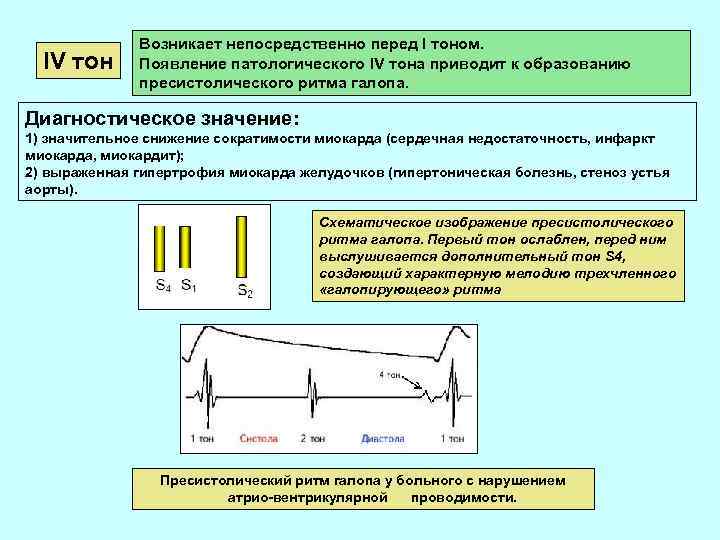
IV тон Возникает непосредственно перед I тоном. Появление патологического IV тона приводит к образованию пресистолического ритма галопа. Диагностическое значение: 1) значительное снижение сократимости миокарда (сердечная недостаточность, инфаркт миокарда, миокардит); 2) выраженная гипертрофия миокарда желудочков (гипертоническая болезнь, стеноз устья аорты). Схематическое изображение пресистолического ритма галопа. Первый тон ослаблен, перед ним выслушивается дополнительный тон S 4, создающий характерную мелодию трехчленного «галопирующего» ритма Пресистолический ритм галопа у больного с нарушением атрио-вентрикулярной проводимости.
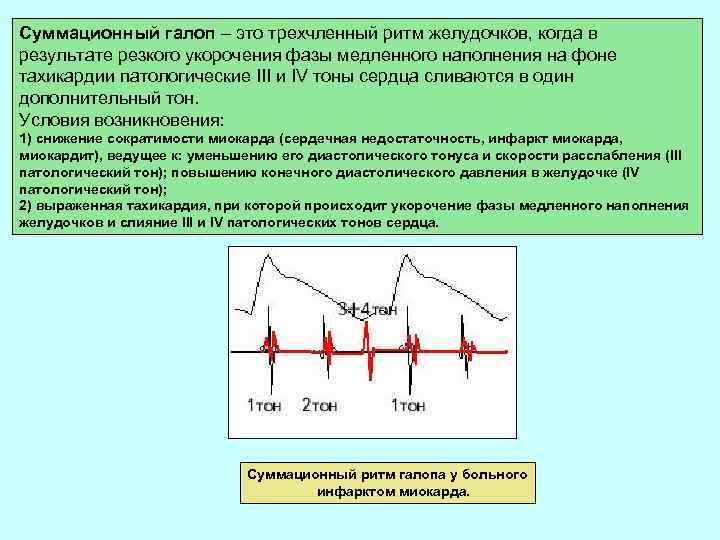
Суммационный галоп – это трехчленный ритм желудочков, когда в результате резкого укорочения фазы медленного наполнения на фоне тахикардии патологические III и IV тоны сердца сливаются в один дополнительный тон. Условия возникновения: 1) снижение сократимости миокарда (сердечная недостаточность, инфаркт миокарда, миокардит), ведущее к: уменьшению его диастолического тонуса и скорости расслабления (III патологический тон); повышению конечного диастолического давления в желудочке (IV патологический тон); 2) выраженная тахикардия, при которой происходит укорочение фазы медленного наполнения желудочков и слияние III и IV патологических тонов сердца. Суммационный ритм галопа у больного инфарктом миокарда.
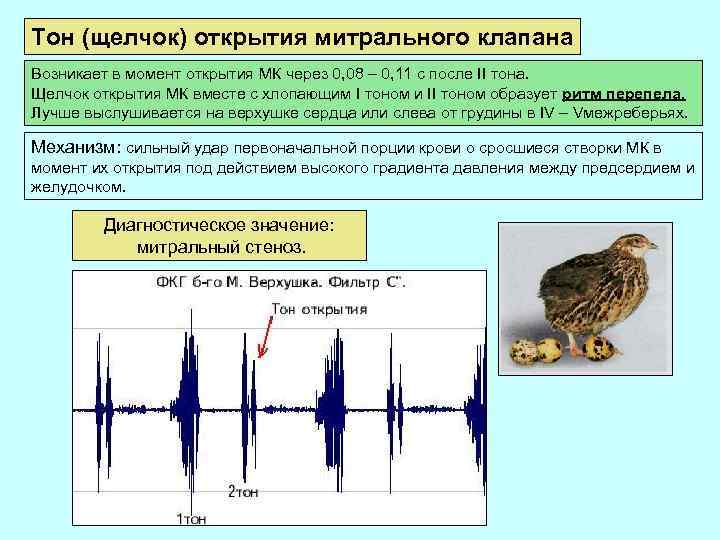
Тон (щелчок) открытия митрального клапана Возникает в момент открытия МК через 0, 08 – 0, 11 с после II тона. Щелчок открытия МК вместе с хлопающим I тоном и II тоном образует ритм перепела. Лучше выслушивается на верхушке сердца или слева от грудины в IV – Vмежреберьях. Механизм: сильный удар первоначальной порции крови о сросшиеся створки МК в момент их открытия под действием высокого градиента давления между предсердием и желудочком. Диагностическое значение: митральный стеноз.
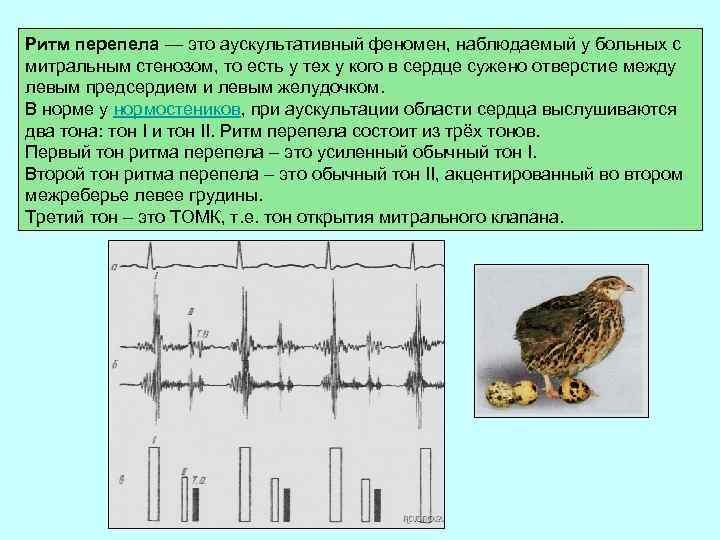
Ритм перепела — это аускультативный феномен, наблюдаемый у больных с митральным стенозом, то есть у тех у кого в сердце сужено отверстие между левым предсердием и левым желудочком. В норме у нормостеников, при аускультации области сердца выслушиваются два тона: тон I и тон II. Ритм перепела состоит из трёх тонов. Первый тон ритма перепела – это усиленный обычный тон I. Второй тон ритма перепела – это обычный тон II, акцентированный во втором межреберье левее грудины. Третий тон – это ТОМК, т. е. тон открытия митрального клапана.
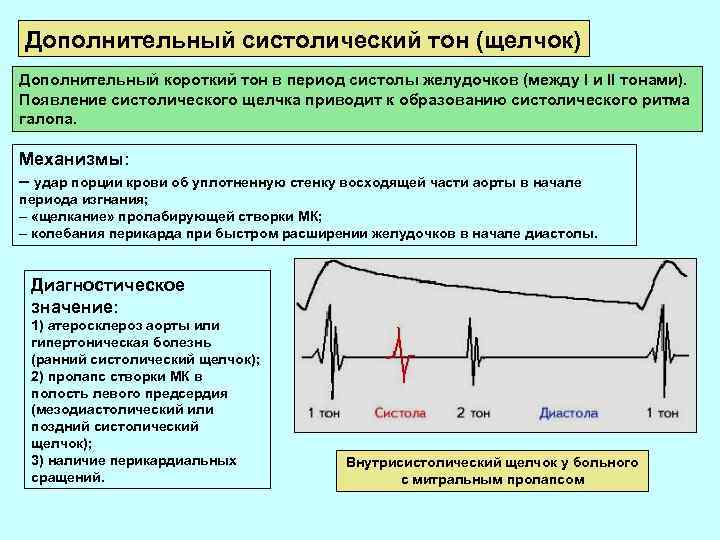
Дополнительный систолический тон (щелчок) Дополнительный короткий тон в период систолы желудочков (между I и II тонами). Появление систолического щелчка приводит к образованию систолического ритма галопа. Механизмы: – удар порции крови об уплотненную стенку восходящей части аорты в начале периода изгнания; – «щелкание» пролабирующей створки МК; – колебания перикарда при быстром расширении желудочков в начале диастолы. Диагностическое значение: 1) атеросклероз аорты или гипертоническая болезнь (ранний систолический щелчок); 2) пролапс створки МК в полость левого предсердия (мезодиастолический или поздний систолический щелчок); 3) наличие перикардиальных сращений. Внутрисистолический щелчок у больного с митральным пролапсом
Перикард-тон Возникает через 0, 08 – 0, 14 с после II тона. Механизм: колебания перикарда (при наличии перикардиальных спаек) при быстром расширении желудочков в начале диастолы. Диагностическое значение: наличие перикардиальных сращений. Отмечается после перенесенного перикардита, закончившегося образованием спаек и сращений в полости перикарда. Причина его появления - колебания перикарда в диастолу. Появляется после II тона. Тон, природа которого также связана со сращениями перикарда, но появляющийся между I и II тоном, называется систолическим щелчком. Он громкий и короткий (см. предыдущий слайд).

Изменение ритма тонов сердца Ритм тонов определяется: – правильным чередованием тонов и пауз внутри каждого сердечного цикла; – правильным чередованием самих сердечных циклов. Правильный ритм – сердечные циклы одинаковы, следуют друг за другом через совершенно одинаковые промежутки времени.
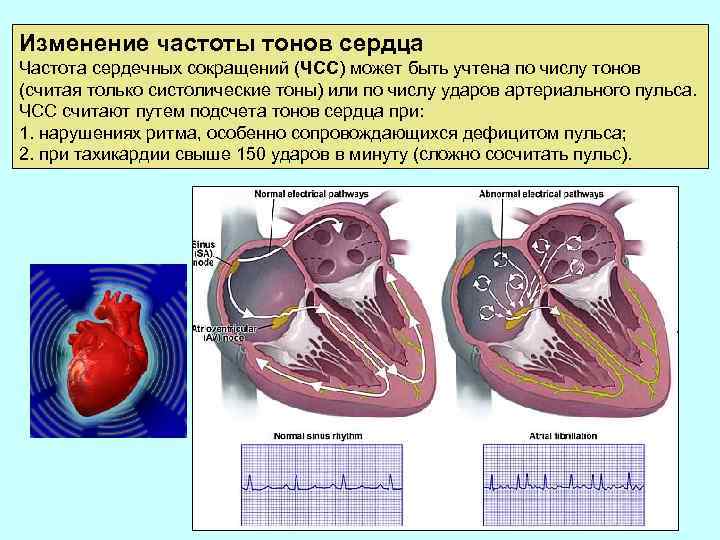
Изменение частоты тонов сердца Частота сердечных сокращений (ЧСС) может быть учтена по числу тонов (считая только систолические тоны) или по числу ударов артериального пульса. ЧСС считают путем подсчета тонов сердца при: 1. нарушениях ритма, особенно сопровождающихся дефицитом пульса; 2. при тахикардии свыше 150 ударов в минуту (сложно сосчитать пульс).
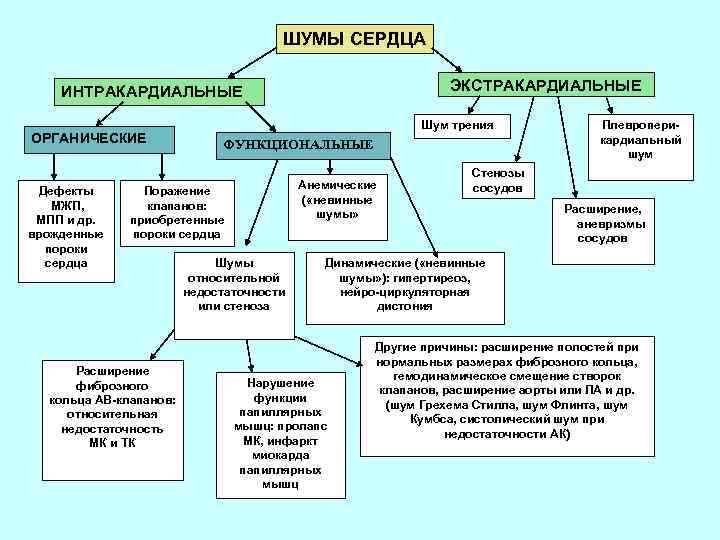
ШУМЫ СЕРДЦА ЭКСТРАКАРДИАЛЬНЫЕ ИНТРАКАРДИАЛЬНЫЕ ОРГАНИЧЕСКИЕ Дефекты МЖП, МПП и др. врожденные пороки сердца Шум трения ФУНКЦИОНАЛЬНЫЕ Анемические ( «невинные шумы» Поражение клапанов: приобретенные пороки сердца Расширение фиброзного кольца АВ-клапанов: относительная недостаточность МК и ТК Шумы относительной недостаточности или стеноза Плевроперикардиальный шум Стенозы сосудов Расширение, аневризмы сосудов Динамические ( «невинные шумы» ): гипертиреоз, нейро-циркуляторная дистония Нарушение функции папиллярных мышц: пролапс МК, инфаркт миокарда папиллярных мышц Другие причины: расширение полостей при нормальных размерах фиброзного кольца, гемодинамическое смещение створок клапанов, расширение аорты или ЛА и др. (шум Грехема Стилла, шум Флинта, шум Кумбса, систолический шум при недостаточности АК)
Шумы сердца – звуковой феномен, обусловленный нарушениями гидродинамики внутрисердечного кровотока
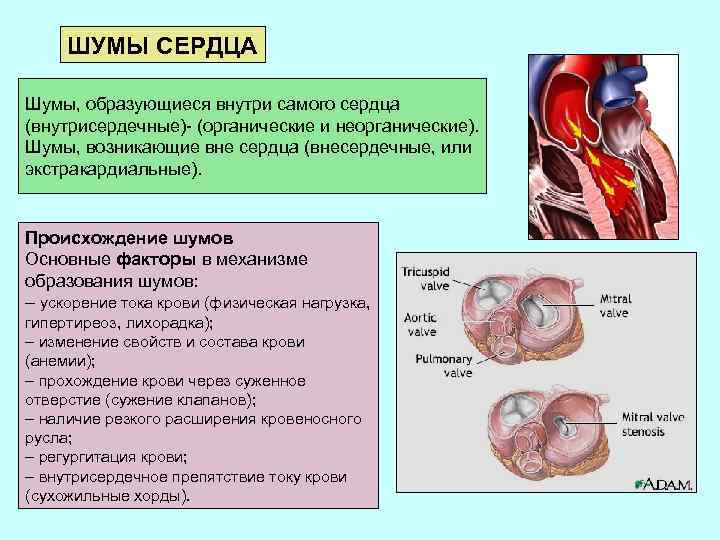
ШУМЫ СЕРДЦА Шумы, образующиеся внутри самого сердца (внутрисердечные)- (органические и неорганические). Шумы, возникающие вне сердца (внесердечные, или экстракардиальные). Происхождение шумов Основные факторы в механизме образования шумов: – ускорение тока крови (физическая нагрузка, гипертиреоз, лихорадка); – изменение свойств и состава крови (анемии); – прохождение крови через суженное отверстие (сужение клапанов); – наличие резкого расширения кровеносного русла; – регургитация крови; – внутрисердечное препятствие току крови (сухожильные хорды).
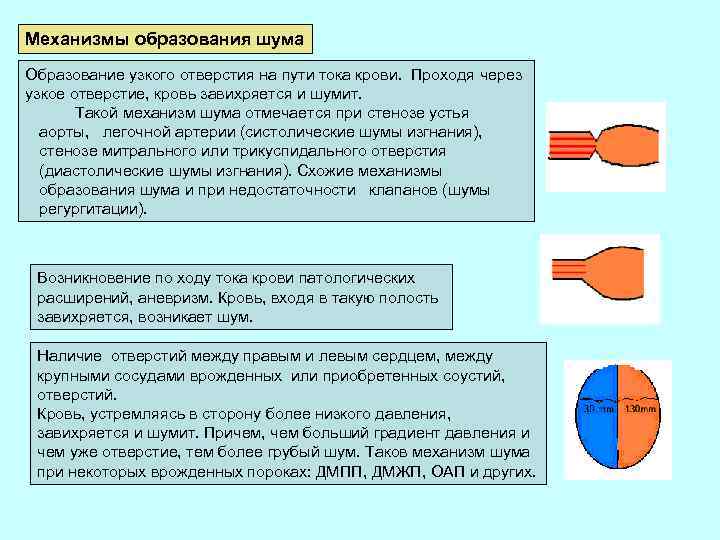
Механизмы образования шума Образование узкого отверстия на пути тока крови. Проходя через узкое отверстие, кровь завихряется и шумит. Такой механизм шума отмечается при стенозе устья аорты, легочной артерии (систолические шумы изгнания), стенозе митрального или трикуспидального отверстия (диастолические шумы изгнания). Схожие механизмы образования шума и при недостаточности клапанов (шумы регургитации). Возникновение по ходу тока крови патологических расширений, аневризм. Кровь, входя в такую полость завихряется, возникает шум. Наличие отверстий между правым и левым сердцем, между крупными сосудами врожденных или приобретенных соустий, отверстий. Кровь, устремляясь в сторону более низкого давления, завихряется и шумит. Причем, чем больший градиент давления и чем уже отверстие, тем более грубый шум. Таков механизм шума при некоторых врожденных пороках: ДМПП, ДМЖП, ОАП и других.
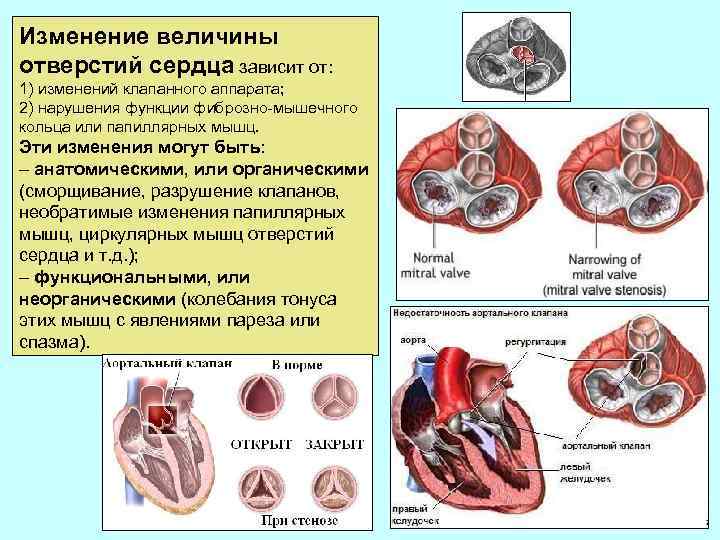
Изменение величины отверстий сердца зависит от: 1) изменений клапанного аппарата; 2) нарушения функции фиброзно-мышечного кольца или папиллярных мышц. Эти изменения могут быть: – анатомическими, или органическими (сморщивание, разрушение клапанов, необратимые изменения папиллярных мышц, циркулярных мышц отверстий сердца и т. д. ); – функциональными, или неорганическими (колебания тонуса этих мышц с явлениями пареза или спазма).
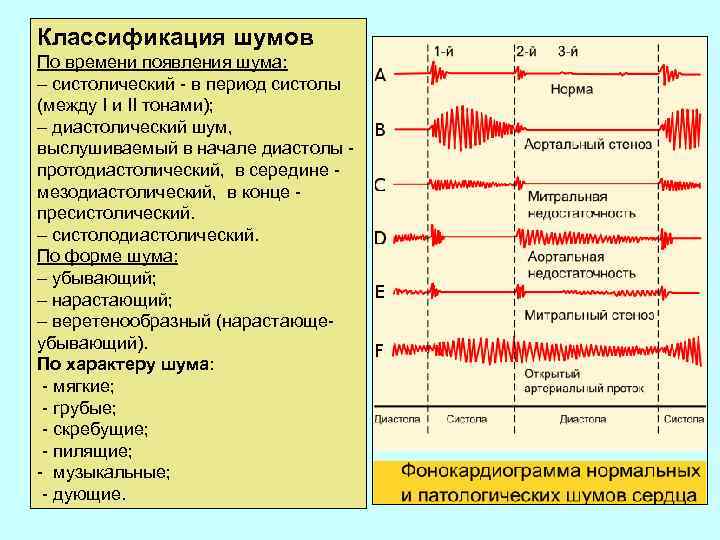
Классификация шумов По времени появления шума: – систолический - в период систолы (между I и II тонами); – диастолический шум, выслушиваемый в начале диастолы - протодиастолический, в середине - мезодиастолический, в конце - пресистолический. – систолодиастолический. По форме шума: – убывающий; – нарастающий; – веретенообразный (нарастающеубывающий). По характеру шума: - мягкие; - грубые; - скребущие; - пилящие; - музыкальные; - дующие.
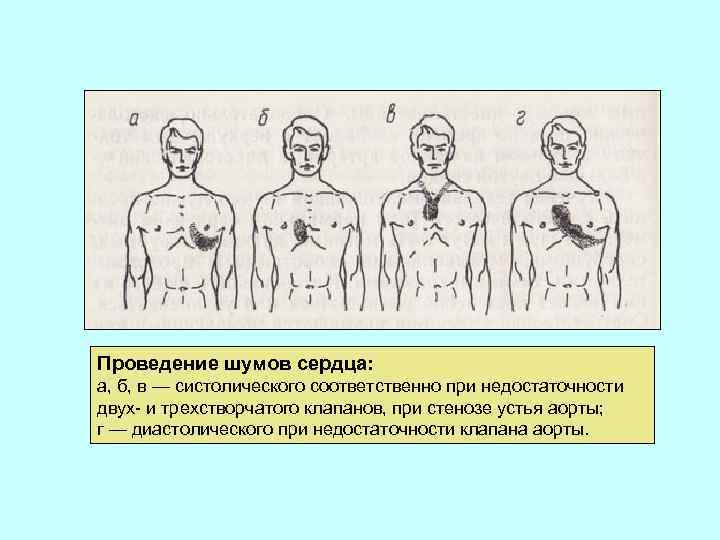
Проведение шумов сердца: а, б, в — систолического соответственно при недостаточности двух- и трехстворчатого клапанов, при стенозе устья аорты; г — диастолического при недостаточности клапана аорты.
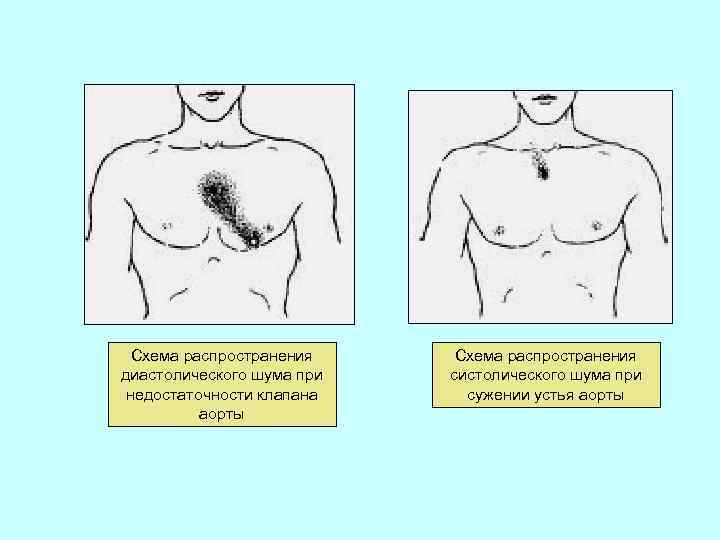
Схема распространения диастолического шума при недостаточности клапана аорты Схема распространения систолического шума при сужении устья аорты
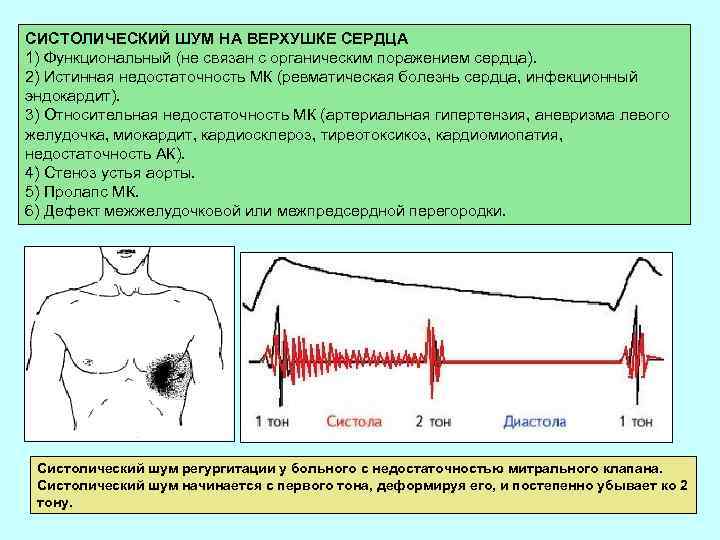
СИСТОЛИЧЕСКИЙ ШУМ НА ВЕРХУШКЕ СЕРДЦА 1) Функциональный (не связан с органическим поражением сердца). 2) Истинная недостаточность МК (ревматическая болезнь сердца, инфекционный эндокардит). 3) Относительная недостаточность МК (артериальная гипертензия, аневризма левого желудочка, миокардит, кардиосклероз, тиреотоксикоз, кардиомиопатия, недостаточность АК). 4) Стеноз устья аорты. 5) Пролапс МК. 6) Дефект межжелудочковой или межпредсердной перегородки. Систолический шум регургитации у больного с недостаточностью митрального клапана. Систолический шум начинается с первого тона, деформируя его, и постепенно убывает ко 2 тону.
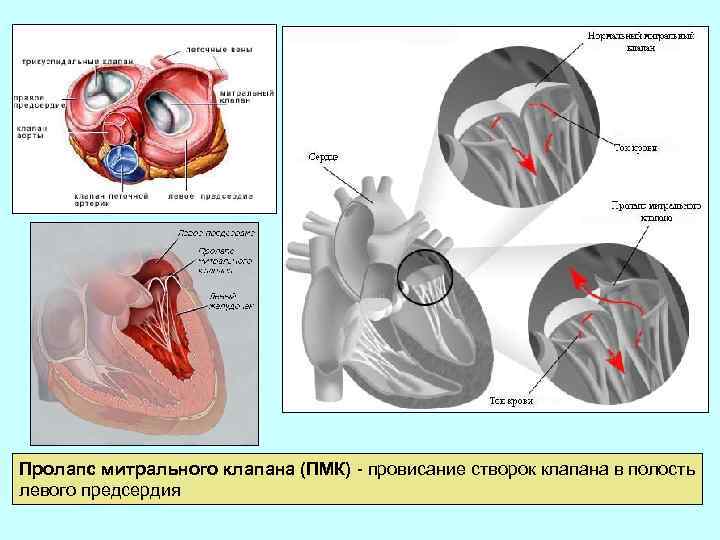
Пролапс митрального клапана (ПМК) - провисание створок клапана в полость левого предсердия
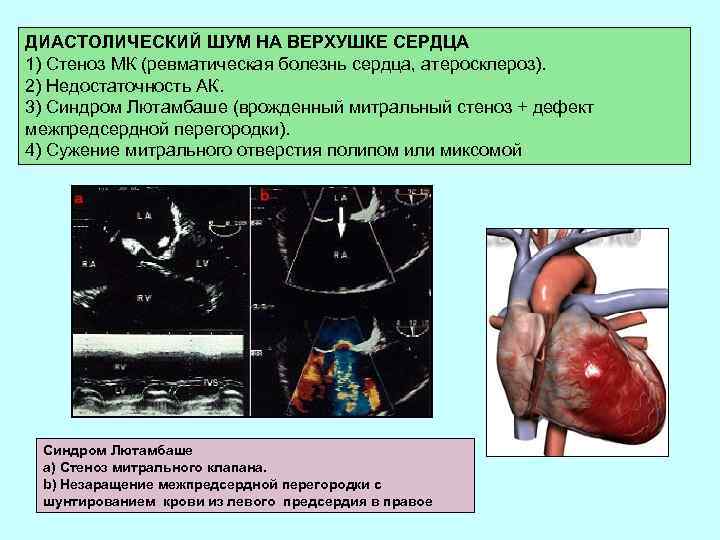
ДИАСТОЛИЧЕСКИЙ ШУМ НА ВЕРХУШКЕ СЕРДЦА 1) Стеноз МК (ревматическая болезнь сердца, атеросклероз). 2) Недостаточность АК. 3) Синдром Лютамбаше (врожденный митральный стеноз + дефект межпредсердной перегородки). 4) Сужение митрального отверстия полипом или миксомой Синдром Лютамбаше а) Стеноз митрального клапана. b) Незаращение межпредсердной перегородки с шунтированием крови из левого предсердия в правое
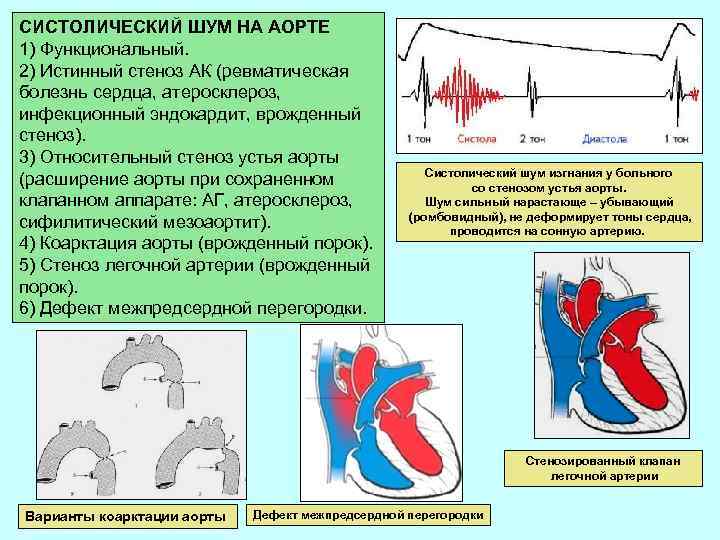
СИСТОЛИЧЕСКИЙ ШУМ НА АОРТЕ 1) Функциональный. 2) Истинный стеноз АК (ревматическая болезнь сердца, атеросклероз, инфекционный эндокардит, врожденный стеноз). 3) Относительный стеноз устья аорты (расширение аорты при сохраненном клапанном аппарате: АГ, атеросклероз, сифилитический мезоаортит). 4) Коарктация аорты (врожденный порок). 5) Стеноз легочной артерии (врожденный порок). 6) Дефект межпредсердной перегородки. Систолический шум изгнания у больного со стенозом устья аорты. Шум сильный нарастающе – убывающий (ромбовидный), не деформирует тоны сердца, проводится на сонную артерию. Стенозированный клапан легочной артерии Варианты коарктации аорты Дефект межпредсердной перегородки
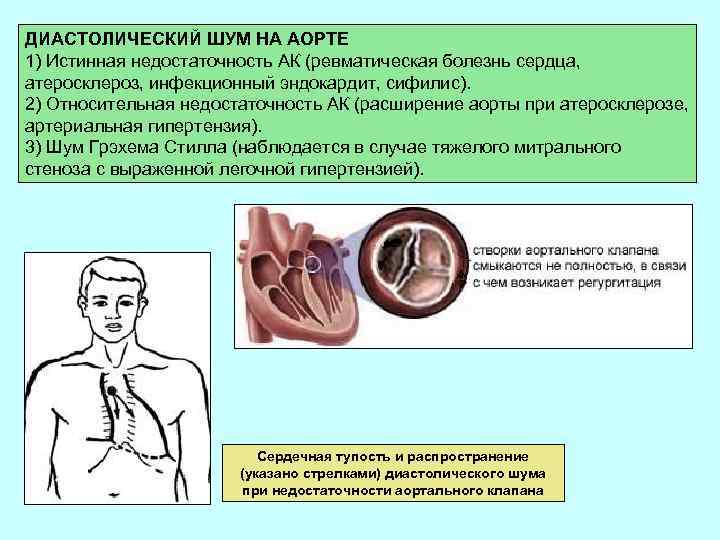
ДИАСТОЛИЧЕСКИЙ ШУМ НА АОРТЕ 1) Истинная недостаточность АК (ревматическая болезнь сердца, атеросклероз, инфекционный эндокардит, сифилис). 2) Относительная недостаточность АК (расширение аорты при атеросклерозе, артериальная гипертензия). 3) Шум Грэхема Стилла (наблюдается в случае тяжелого митрального стеноза с выраженной легочной гипертензией). Сердечная тупость и распространение (указано стрелками) диастолического шума при недостаточности аортального клапана
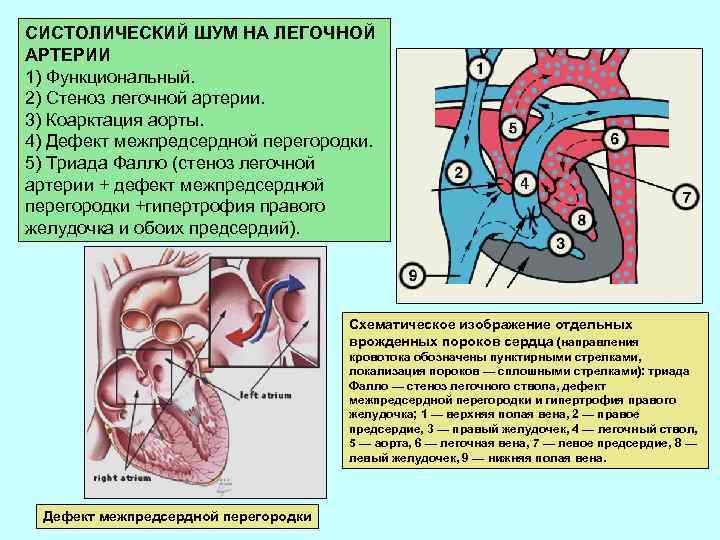
СИСТОЛИЧЕСКИЙ ШУМ НА ЛЕГОЧНОЙ АРТЕРИИ 1) Функциональный. 2) Стеноз легочной артерии. 3) Коарктация аорты. 4) Дефект межпредсердной перегородки. 5) Триада Фалло (стеноз легочной артерии + дефект межпредсердной перегородки +гипертрофия правого желудочка и обоих предсердий). Схематическое изображение отдельных врожденных пороков сердца (направления кровотока обозначены пунктирными стрелками, локализация пороков — сплошными стрелками): триада Фалло — стеноз легочного ствола, дефект межпредсердной перегородки и гипертрофия правого желудочка; 1 — верхняя полая вена, 2 — правое предсердие, 3 — правый желудочек, 4 — легочный ствол, 5 — аорта, 6 — легочная вена, 7 — левое предсердие, 8 — левый желудочек, 9 — нижняя полая вена. Дефект межпредсердной перегородки
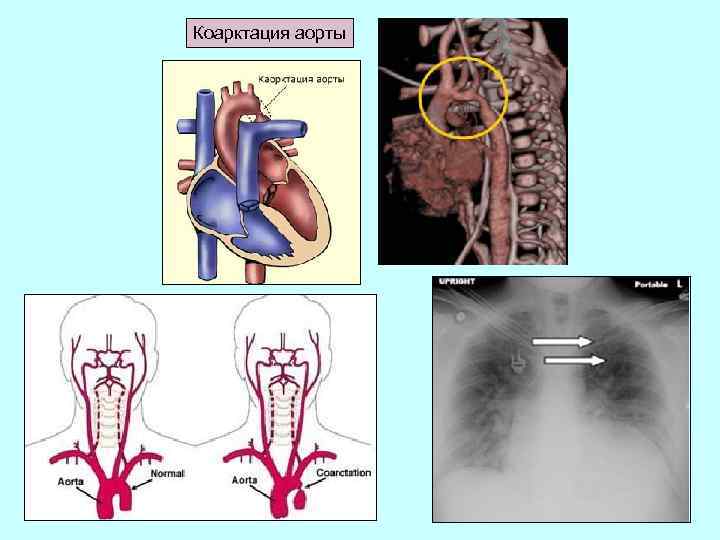
Коарктация аорты
ДИАСТОЛИЧЕСКИЙ ШУМ НА ЛЕГОЧНОЙ АРТЕРИИ 1) Недостаточность АК. 2) Недостаточность КЛА (ревматическая болезнь сердца, атеросклероз, инфекционный эндокардит, атеросклероз). 3) Относительная недостаточность КЛА. Недостаточность КЛА Клапаны сердца
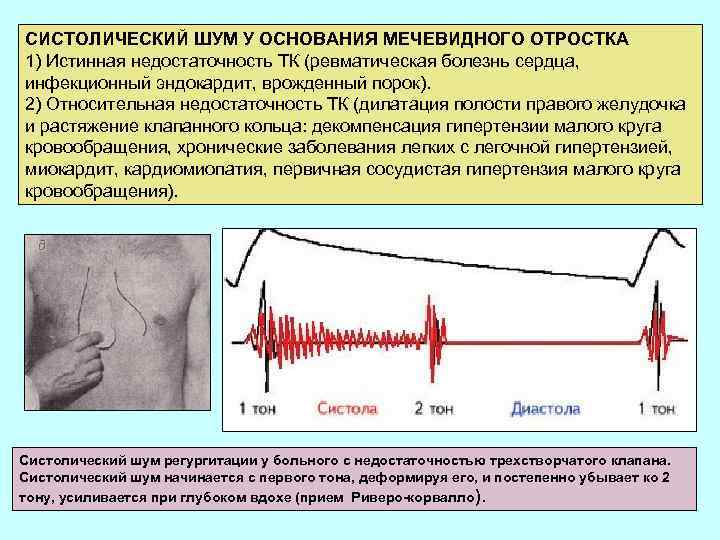
СИСТОЛИЧЕСКИЙ ШУМ У ОСНОВАНИЯ МЕЧЕВИДНОГО ОТРОСТКА 1) Истинная недостаточность ТК (ревматическая болезнь сердца, инфекционный эндокардит, врожденный порок). 2) Относительная недостаточность ТК (дилатация полости правого желудочка и растяжение клапанного кольца: декомпенсация гипертензии малого круга кровообращения, хронические заболевания легких с легочной гипертензией, миокардит, кардиомиопатия, первичная сосудистая гипертензия малого круга кровообращения). Систолический шум регургитации у больного с недостаточностью трехстворчатого клапана. Систолический шум начинается с первого тона, деформируя его, и постепенно убывает ко 2 тону, усиливается при глубоком вдохе (прием Риверо-корвалло ).
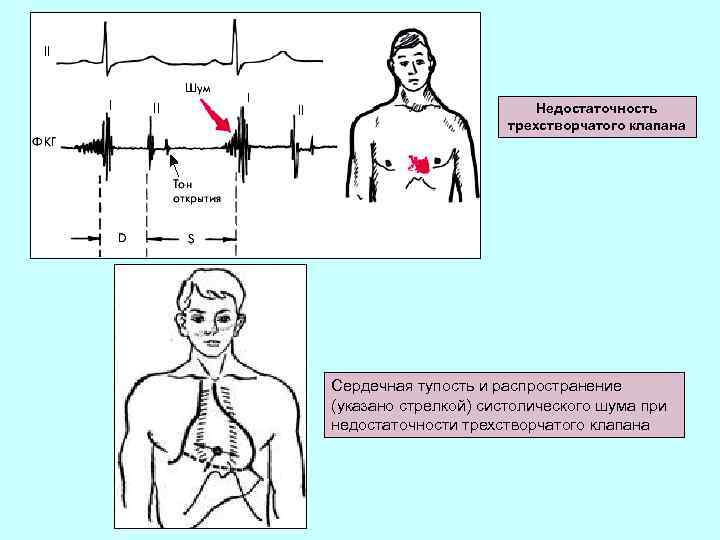
Недостаточность трехстворчатого клапана Сердечная тупость и распространение (указано стрелкой) систолического шума при недостаточности трехстворчатого клапана
ДИАСТОЛИЧЕСКИЙ ШУМ У ОСНОВАНИЯ МЕЧЕВИДНОГО ОТРОСТКА 1) Стеноз ТК (ревматическая болезнь сердца, инфекционный эндокардит, врожденный стеноз) Сердечная и печеночная тупость при трикуспидальном стенозе
СИСТОЛИЧЕСКИЙ ШУМ В ТОЧКЕ БОТКИНА 1) Функциональный. 2) Стеноз устья аорты. 3) Коарктация аорты. 4) Дефект межжелудочковой перегородки. 5) Тетрада Фалло (стеноз легочной артерии + дефект межжелудочковой перегородки +смещение устья аорты вправо + гипертрофия правого желудочка) или пентада Фалло (всето же + дефект межпредсердной перегородки). ДИАСТОЛИЧЕСКИЙ ШУМ В ТОЧКЕ БОТКИНА 1) Недостаточность АК.
СМЕШАННЫЙ ШУМ 1) На верхушке – сочетанный митральный порок. 2) На аорте – сочетанный аортальный порок. 3) В точке Боткина – сочетанный аортальный порок. 4) На легочной артерии – открытый артериальный проток или дефект аорто-легочной перегородки (врожденный порок). 5) На трехстворчатом клапане – сложный трикуспидальный порок.

Изменение сердца при недостаточности двустворчатого (АВ, митрального) клапана. 1 — правое предсердие; 2 — левое предсердие; 3 — двустворчатый клапан; 4 — левый желудочек; 5 —правый желудочек; 6 — трехстворчатый клапан; 7—полулунные заслонки клапана аорты; 8 — полулунные заслонки клапана легочного ствола; 9 — граница гипертрофированного миокарда; 10 — граница расширенной полости желудочка; 11 — проекция границ здорового сердца; 12 — проекция границ сердца при пороке; 13 — место наилучшего выслушивания шума.

Свойства функциональных шумов Все функциональные шумы условно делят на 3 группы: – динамические – в результате ускорения кровотока; – анемические – в результате уменьшения вязкости крови и ускорения кровотока; – шумы относительной недостаточности или относительного стеноза клапанов. Динамические и анемические шумы не связаны с поражением сердца, поэтому их называют «невинными» . Все «невинные» шумы: 1) систолические; 2) непостоянны, изменяются при дыхании и при изменении положения тела; 3) непродолжительные; 4) не проводятся; 5) не грубые, чаще дующие, мягкие; 6) не сопровождаются резкой гипертрофией миокарда, дилатацией полостей, изменением тонов.

Шумы относительной недостаточности клапанов или относительного стеноза клапанных отверстий обусловлены: 1) расширением фиброзного кольца атриовентрикулярных клапанов: – МК (артериальная гипертензия, митрализация аортальных пороков, сердечная недостаточность в результате миогеной дилатации левого желудочка); – ТК (декомпенсированный митральный стеноз, декомпенсированное легочное сердце за счет миогенной дилатации правого желудочка); 2) нарушением функции клапанного аппарата: хорд и сосочковых мышц (пролапс МК врожденный или в результате инфаркта сосочковой мышцы, или разрыва одной из хорд);
Экстракардиальные шумы Шум трения перикарда. Возникает при шероховатости листков перикарда. Отличия от внутрисердечных шумов: 1) напоминает хруст снега, шелест бумаги или царапанье; 2) не совпадает с точками наилучшего выслушивания клапанов; 3) выслушивается на ограниченном участке, чаще в зоне абсолютной сердечной тупости; 4) не проводится; 5) выслушивается в систолу и диастолу; 6) усиливается при надавливании фонендоскопом на переднюю грудную стенку; 7) непостоянный; 8) ощущается более близким к уху исследующего. Диагностическое значение: 1. фибринозный (сухой) перикардит (туберкулез); 2. асептический перикардит при инфаркте миокарда; 3. уремический перикардит в терминальной стадии ХПН; 4. выраженное обезвоживание (холера, неукротимая рвота, обширные ожоги). Шум трения перикарда

Плевроперикардиальный шум. Возникает при трении воспаленных листков плевры, прилегающих к сердцу, друг о друга синхронно с сердечными сокращениями. Отличия от шума трения перикарда: 1) сочетается с шумом трения плевры; 2) выслушивается по левому краю относительной сердечной тупости; 3) усиливается на высоте вдоха; 4) ослабляется или исчезает при максимальном выдохе и задержке дыхания.
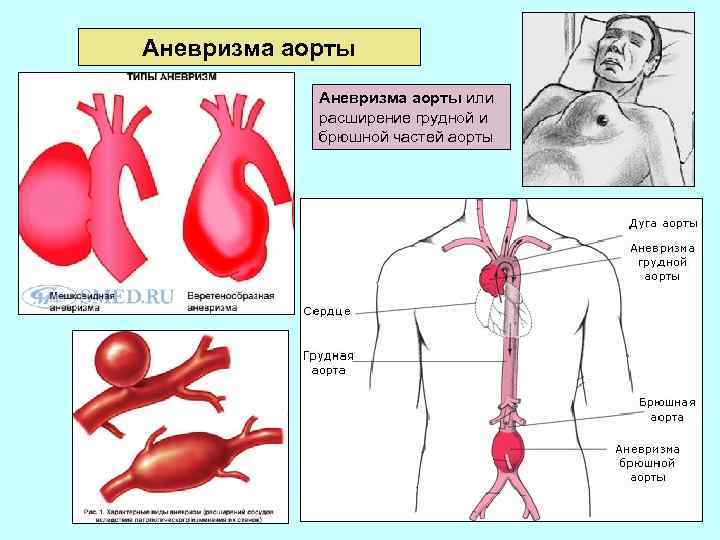
Аневризма аорты или расширение грудной и брюшной частей аорты
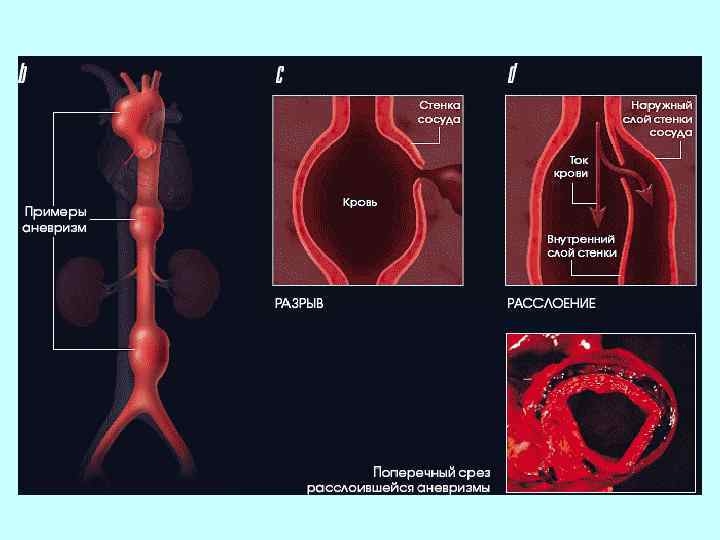
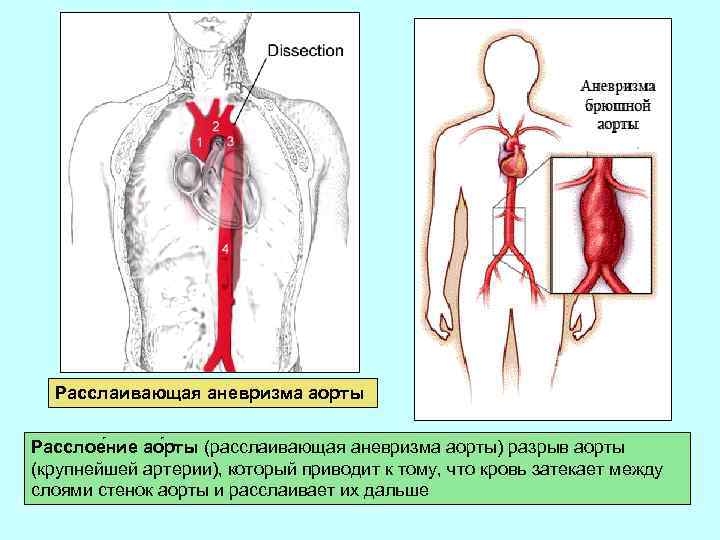
Расслаивающая аневризма аорты Расслое ние ао рты (расслаивающая аневризма аорты) разрыв аорты (крупнейшей артерии), который приводит к тому, что кровь затекает между слоями стенок аорты и расслаивает их дальше
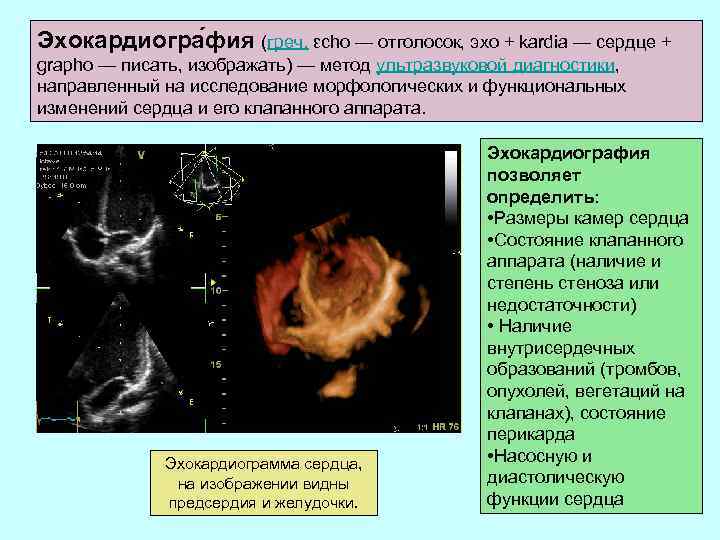
Эхокардиогра фия (греч. εchο — отголосок, эхо + kardia — сердце + graphο — писать, изображать) — метод ультразвуковой диагностики, направленный на исследование морфологических и функциональных изменений сердца и его клапанного аппарата. Эхокардиограмма сердца, на изображении видны предсердия и желудочки. Эхокардиография позволяет определить: • Размеры камер сердца • Состояние клапанного аппарата (наличие и степень стеноза или недостаточности) • Наличие внутрисердечных образований (тромбов, опухолей, вегетаций на клапанах), состояние перикарда • Насосную и диастолическую функции сердца

Эхокардиография (УЗИ сердца) ЭХО-КГ не имеет противопоказаний, безболезненна, не связана с облучением организма рентгеновскими или другими видами радиоактивных излучений, не требует введения каких-либо медицинских инструментов в организм.
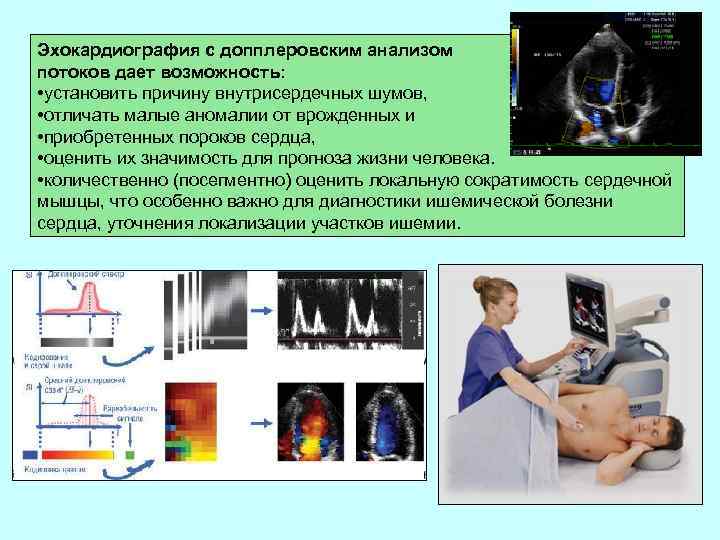
Эхокардиография с допплеровским анализом потоков дает возможность: • установить причину внутрисердечных шумов, • отличать малые аномалии от врожденных и • приобретенных пороков сердца, • оценить их значимость для прогноза жизни человека. • количественно (посегментно) оценить локальную сократимость сердечной мышцы, что особенно важно для диагностики ишемической болезни сердца, уточнения локализации участков ишемии.
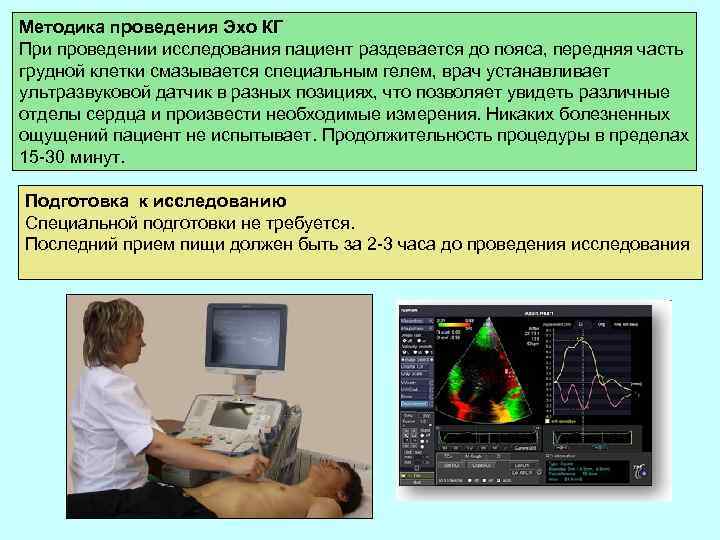
Методика проведения Эхо КГ При проведении исследования пациент раздевается до пояса, передняя часть грудной клетки смазывается специальным гелем, врач устанавливает ультразвуковой датчик в разных позициях, что позволяет увидеть различные отделы сердца и произвести необходимые измерения. Никаких болезненных ощущений пациент не испытывает. Продолжительность процедуры в пределах 15 -30 минут. Подготовка к исследованию Специальной подготовки не требуется. Последний прием пищи должен быть за 2 -3 часа до проведения исследования
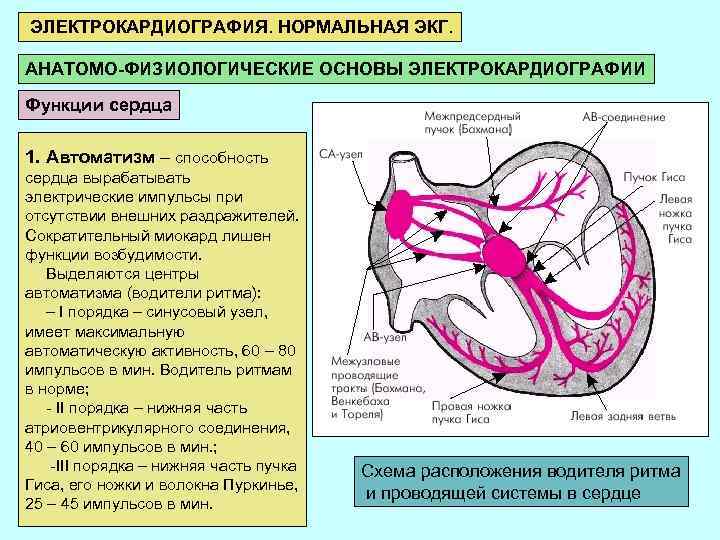
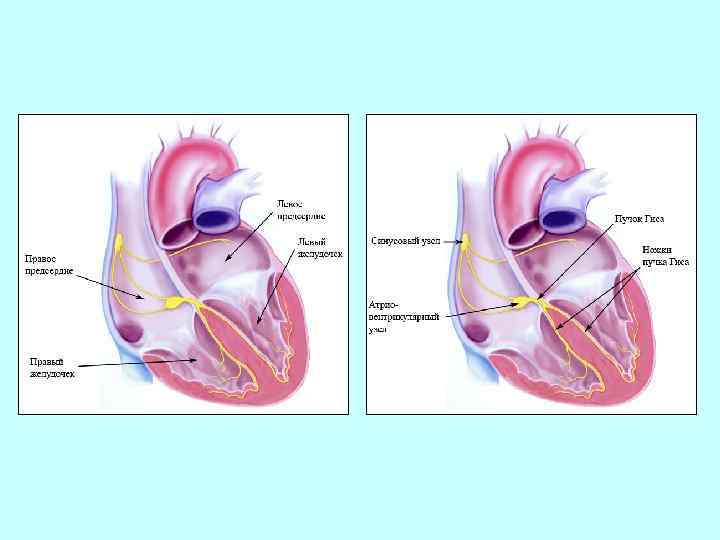
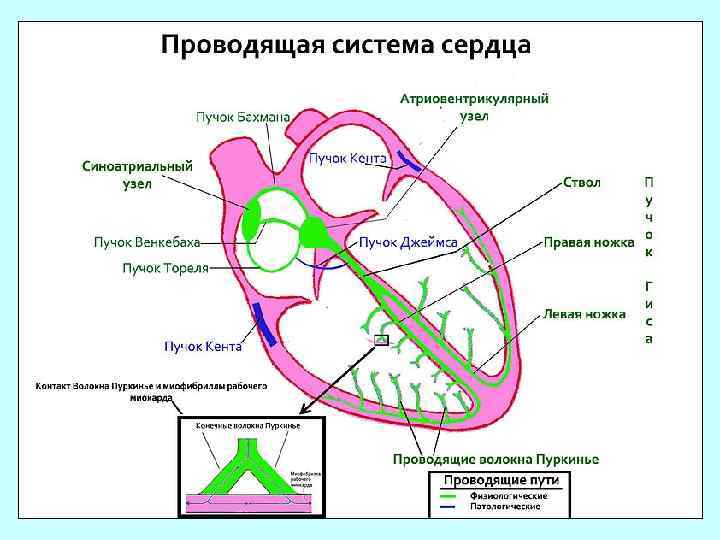
ЭЛЕКТРОКАРДИОГРАФИЯ. НОРМАЛЬНАЯ ЭКГ. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСНОВЫ ЭЛЕКТРОКАРДИОГРАФИИ Функции сердца 1. Автоматизм – способность сердца вырабатывать электрические импульсы при отсутствии внешних раздражителей. Сократительный миокард лишен функции возбудимости. Выделяются центры автоматизма (водители ритма): – I порядка – синусовый узел, имеет максимальную автоматическую активность, 60 – 80 импульсов в мин. Водитель ритмам в норме; - II порядка – нижняя часть атриовентрикулярного соединения, 40 – 60 импульсов в мин. ; -III порядка – нижняя часть пучка Гиса, его ножки и волокна Пуркинье, 25 – 45 импульсов в мин. Схема расположения водителя ритма и проводящей системы в сердце
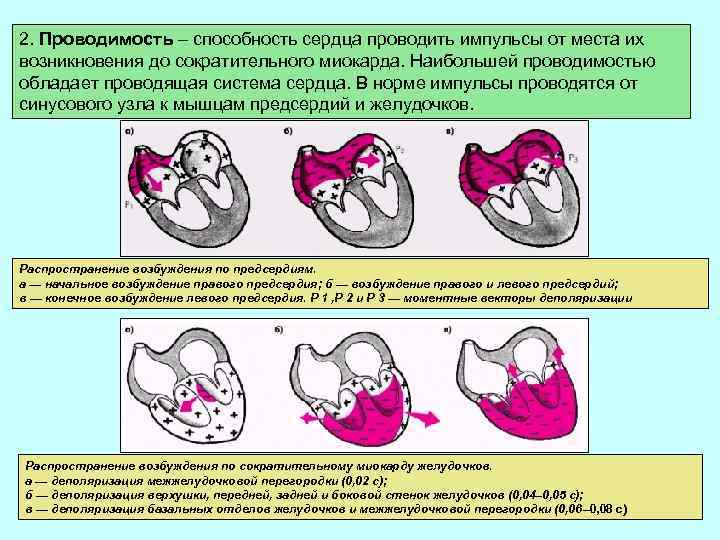
2. Проводимость – способность сердца проводить импульсы от места их возникновения до сократительного миокарда. Наибольшей проводимостью обладает проводящая система сердца. В норме импульсы проводятся от синусового узла к мышцам предсердий и желудочков. Распространение возбуждения по предсердиям. а — начальное возбуждение правого предсердия; б — возбуждение правого и левого предсердий; в — конечное возбуждение левого предсердия. Р 1 , Р 2 и Р 3 — моментные векторы деполяризации Распространение возбуждения по сократительному миокарду желудочков. а — деполяризация межжелудочковой перегородки (0, 02 с); б — деполяризация верхушки, передней, задней и боковой стенок желудочков (0, 04– 0, 05 с); в — деполяризация базальных отделов желудочков и межжелудочковой перегородки (0, 06 – 0, 08 с)
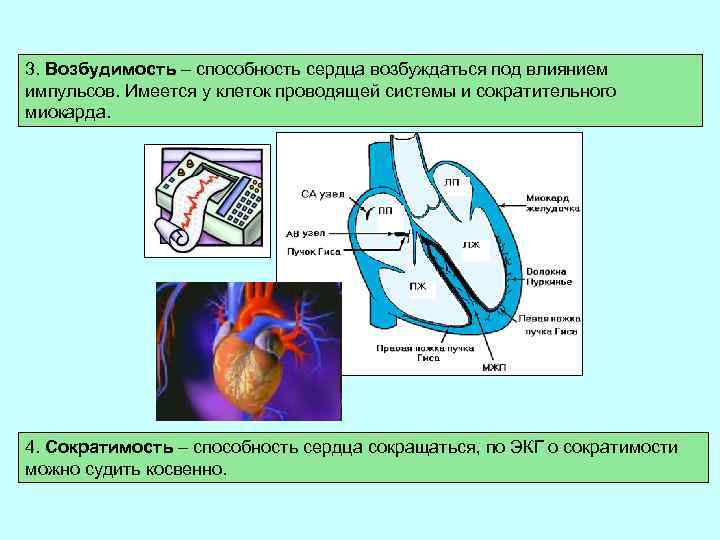
3. Возбудимость – способность сердца возбуждаться под влиянием импульсов. Имеется у клеток проводящей системы и сократительного миокарда. 4. Сократимость – способность сердца сокращаться, по ЭКГ о сократимости можно судить косвенно.

При возбуждении и реполяризации сердца возникает электрическое поле, которое можно зарегистрировать на поверхности тела. При этом между различными точками тела создается разность потенциалов, изменяющаяся в соответствии с колебаниями величины и направления этого электрического поля. Кривая изменений этой разности потенциалов во времени называется электрокардиограммой (ЭКГ). Таким образом, ЭКГ отражает возбуждение сердца, но не его сокращение.

ЭЛЕКТРОКАРДИОГРАФИЯ Показания к съемке ЭКГ • подозрения на заболевания сердца у пациента и обследование лиц относящихся к группе риска в отношении этих заболеваний (гипертоническая болезнь, пожилой возраст, сахарный диабет, заболевания щитовидной железы и др. ); • ухудшение состояния больных с заболеваниями сердца; • появление болей в области сердца и в эпигастрии; • развитие или усиление одышки; • возникновение нарушений ритма сердца; • возраст старше 40 лет; • съемка ЭКГ также проводится перед любыми оперативными вмешательствами.
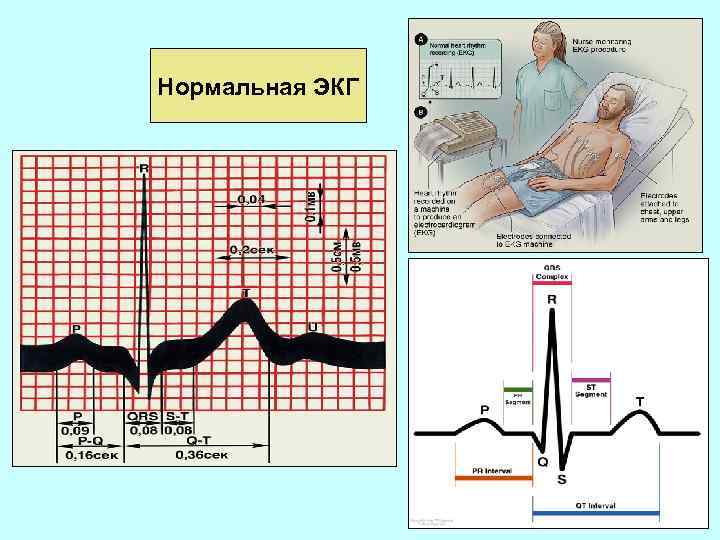
Нормальная ЭКГ
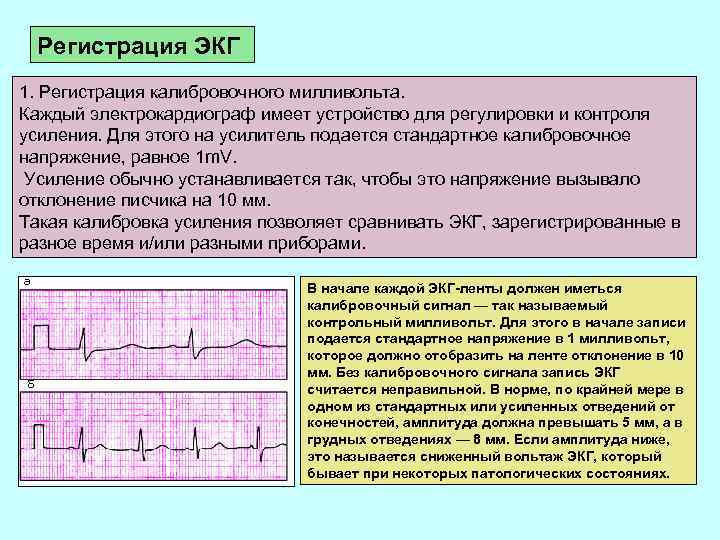
Регистрация ЭКГ 1. Регистрация калибровочного милливольта. Каждый электрокардиограф имеет устройство для регулировки и контроля усиления. Для этого на усилитель подается стандартное калибровочное напряжение, равное 1 m. V. Усиление обычно устанавливается так, чтобы это напряжение вызывало отклонение писчика на 10 мм. Такая калибровка усиления позволяет сравнивать ЭКГ, зарегистрированные в разное время и/или разными приборами. В начале каждой ЭКГ-ленты должен иметься калибровочный сигнал — так называемый контрольный милливольт. Для этого в начале записи подается стандартное напряжение в 1 милливольт, которое должно отобразить на ленте отклонение в 10 мм. Без калибровочного сигнала запись ЭКГ считается неправильной. В норме, по крайней мере в одном из стандартных или усиленных отведений от конечностей, амплитуда должна превышать 5 мм, а в грудных отведениях — 8 мм. Если амплитуда ниже, это называется сниженный вольтаж ЭКГ, который бывает при некоторых патологических состояниях.
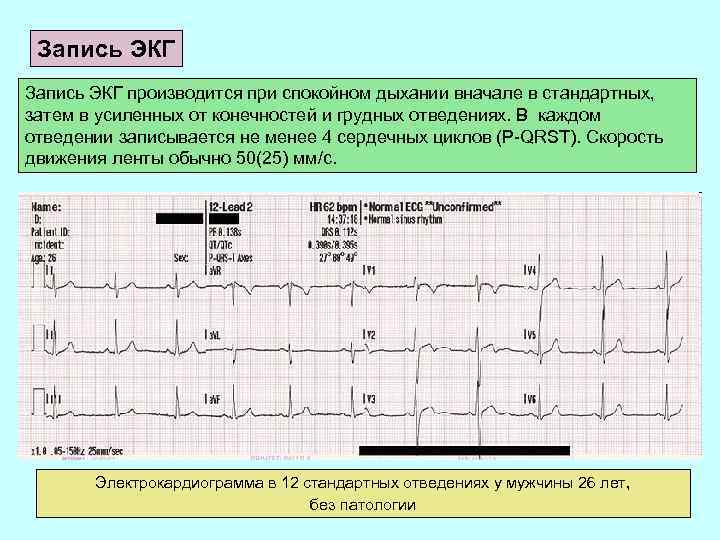
Запись ЭКГ производится при спокойном дыхании вначале в стандартных, затем в усиленных от конечностей и грудных отведениях. В каждом отведении записывается не менее 4 сердечных циклов (P-QRST). Скорость движения ленты обычно 50(25) мм/с. Электрокардиограмма в 12 стандартных отведениях у мужчины 26 лет, без патологии
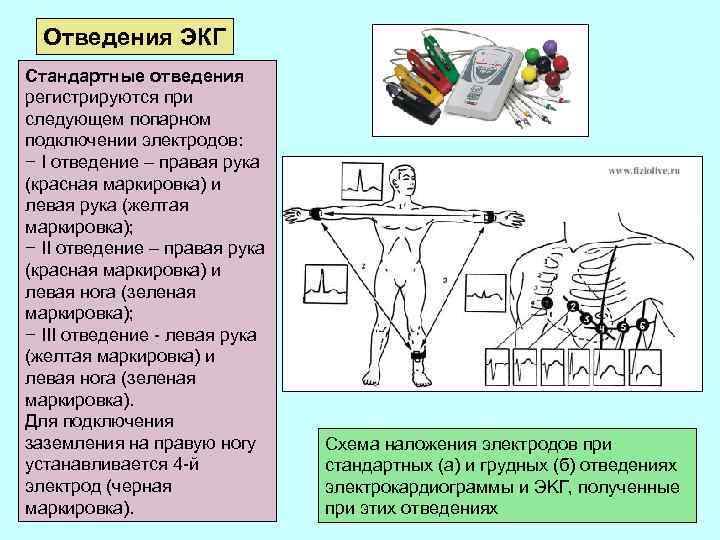
Отведения ЭКГ Стандартные отведения регистрируются при следующем попарном подключении электродов: − I отведение – правая рука (красная маркировка) и левая рука (желтая маркировка); − II отведение – правая рука (красная маркировка) и левая нога (зеленая маркировка); − III отведение - левая рука (желтая маркировка) и левая нога (зеленая маркировка). Для подключения заземления на правую ногу устанавливается 4 -й электрод (черная маркировка). Схема наложения электродов при стандартных (а) и грудных (б) отведениях электрокардиограммы и ЭKГ, полученные при этих отведениях
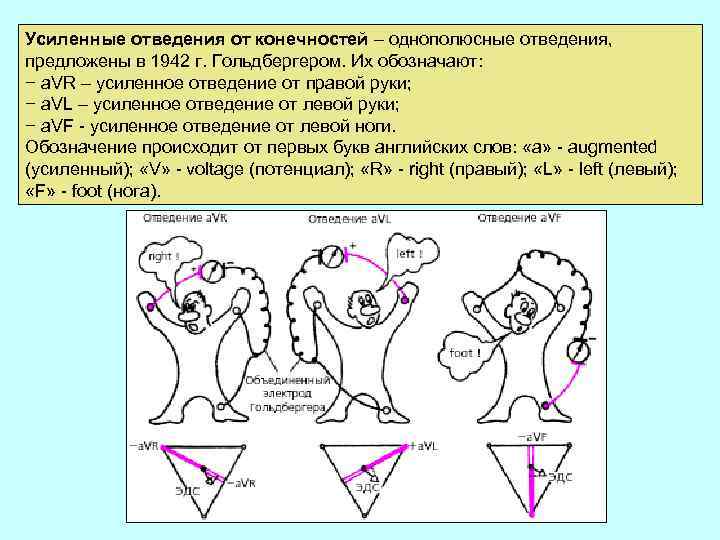
Усиленные отведения от конечностей – однополюсные отведения, предложены в 1942 г. Гольдбергером. Их обозначают: − а. VR – усиленное отведение от правой руки; − a. VL – усиленное отведение от левой руки; − a. VF - усиленное отведение от левой ноги. Обозначение происходит от первых букв английских слов: «а» - augmented (усиленный); «V» - voltage (потенциал); «R» - right (правый); «L» - left (левый); «F» - foot (нога).
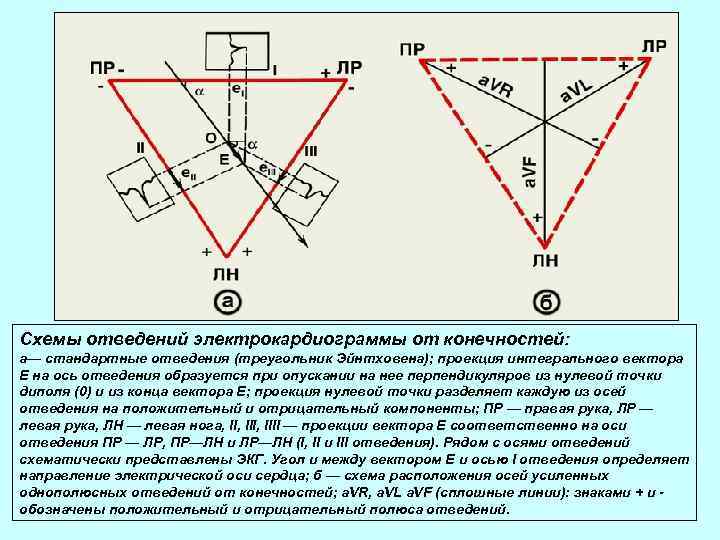
Схемы отведений электрокардиограммы от конечностей: а— стандартные отведения (треугольник Эйнтховена); проекция интегрального вектора Е на ось отведения образуется при опускании на нее перпендикуляров из нулевой точки диполя (0) и из конца вектора Е; проекция нулевой точки разделяет каждую из осей отведения на положительный и отрицательный компоненты; ПР — правая рука, ЛР — левая рука, ЛН — левая нога, III, IIII — проекции вектора Е соответственно на оси отведения ПР — ЛР, ПР—ЛН и ЛР—ЛН (I, II и III отведения). Рядом с осями отведений схематически представлены ЭКГ. Угол и между вектором Е и осью I отведения определяет направление электрической оси сердца; б — схема расположения осей усиленных однополюсных отведений от конечностей; a. VR, a. VL a. VF (сплошные линии): знаками + и - обозначены положительный и отрицательный полюса отведений.
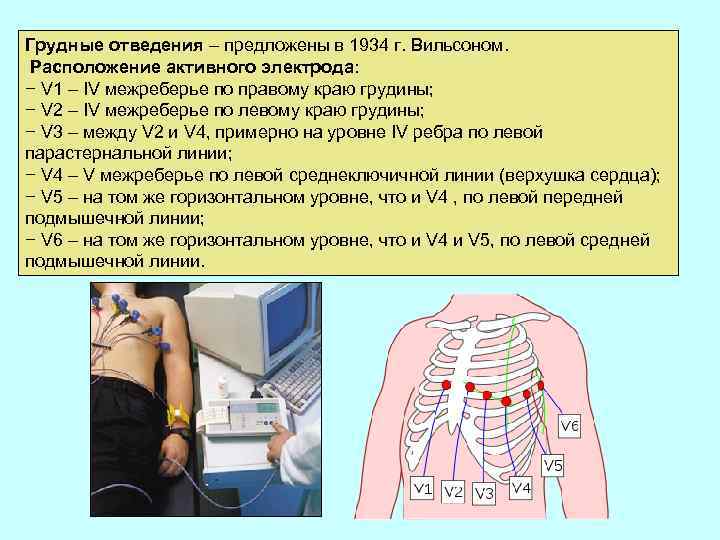
Грудные отведения – предложены в 1934 г. Вильсоном. Расположение активного электрода: − V 1 – IV межреберье по правому краю грудины; − V 2 – IV межреберье по левому краю грудины; − V 3 – между V 2 и V 4, примерно на уровне IV ребра по левой парастернальной линии; − V 4 – V межреберье по левой среднеключичной линии (верхушка сердца); − V 5 – на том же горизонтальном уровне, что и V 4 , по левой передней подмышечной линии; − V 6 – на том же горизонтальном уровне, что и V 4 и V 5, по левой средней подмышечной линии.
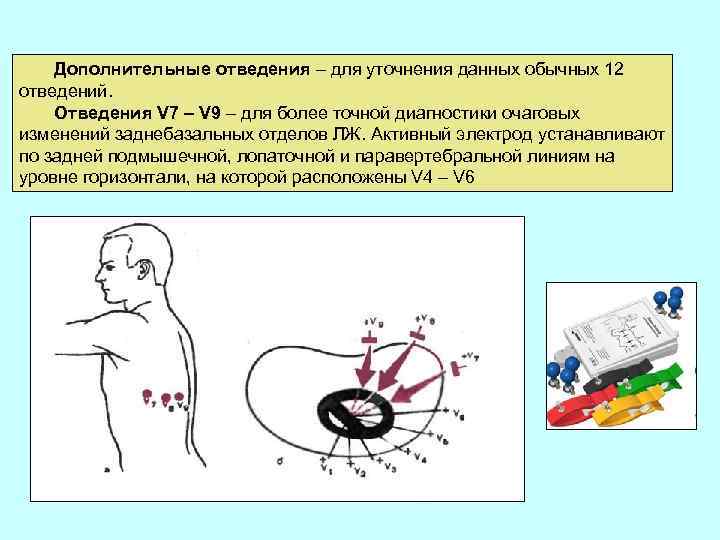
Дополнительные отведения – для уточнения данных обычных 12 отведений. Отведения V 7 – V 9 – для более точной диагностики очаговых изменений заднебазальных отделов ЛЖ. Активный электрод устанавливают по задней подмышечной, лопаточной и паравертебральной линиям на уровне горизонтали, на которой расположены V 4 – V 6
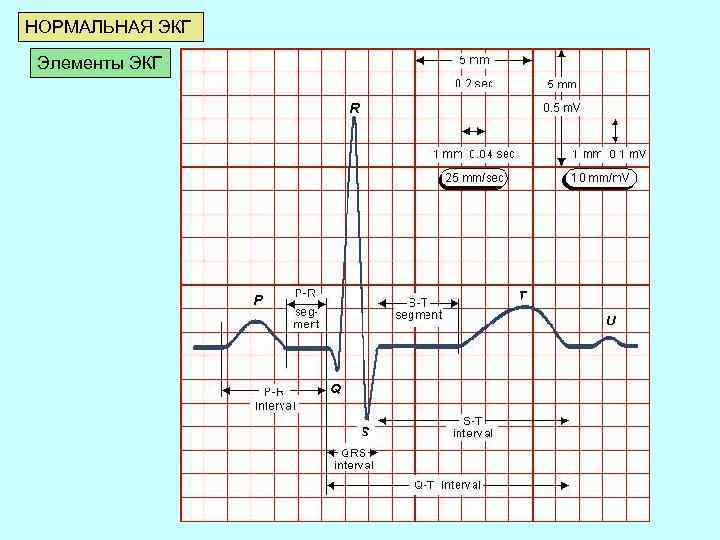
НОРМАЛЬНАЯ ЭКГ Элементы ЭКГ
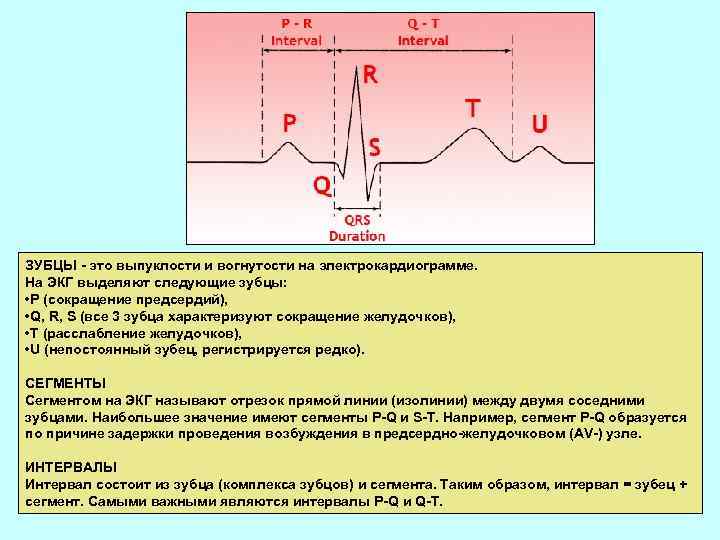
ЗУБЦЫ - это выпуклости и вогнутости на электрокардиограмме. На ЭКГ выделяют следующие зубцы: • P (сокращение предсердий), • Q, R, S (все 3 зубца характеризуют сокращение желудочков), • T (расслабление желудочков), • U (непостоянный зубец, регистрируется редко). СЕГМЕНТЫ Сегментом на ЭКГ называют отрезок прямой линии (изолинии) между двумя соседними зубцами. Наибольшее значение имеют сегменты P-Q и S-T. Например, сегмент P-Q образуется по причине задержки проведения возбуждения в предсердно-желудочковом (AV-) узле. ИНТЕРВАЛЫ Интервал состоит из зубца (комплекса зубцов) и сегмента. Таким образом, интервал = зубец + сегмент. Самыми важными являются интервалы P-Q и Q-T.

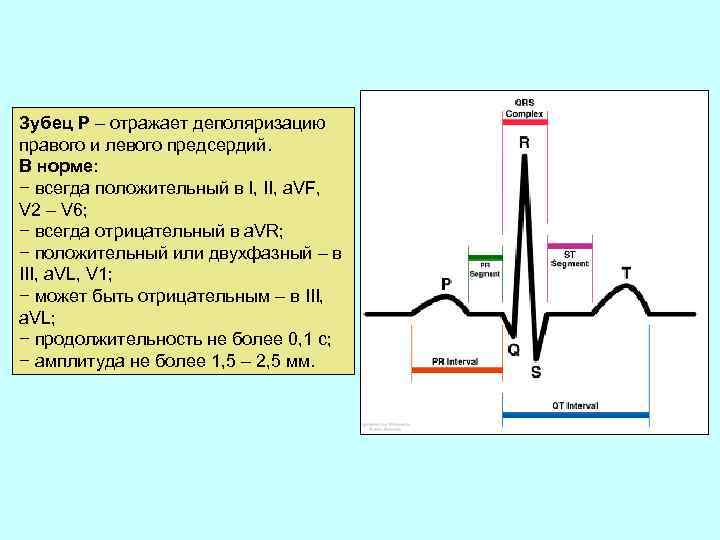
Зубец Р – отражает деполяризацию правого и левого предсердий. В норме: − всегда положительный в I, II, a. VF, V 2 – V 6; − всегда отрицательный в a. VR; − положительный или двухфазный – в III, a. VL, V 1; − может быть отрицательным – в III, a. VL; − продолжительность не более 0, 1 с; − амплитуда не более 1, 5 – 2, 5 мм.
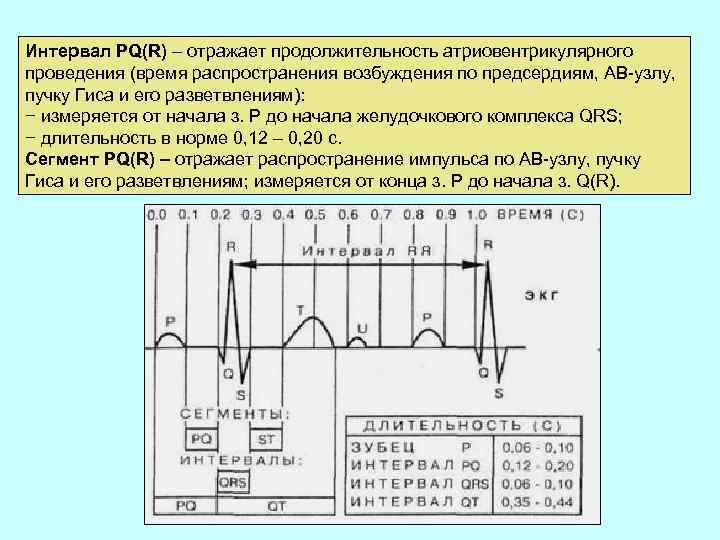
Интервал PQ(R) – отражает продолжительность атриовентрикулярного проведения (время распространения возбуждения по предсердиям, АВ-узлу, пучку Гиса и его разветвлениям): − измеряется от начала з. Р до начала желудочкового комплекса QRS; − длительность в норме 0, 12 – 0, 20 с. Сегмент PQ(R) – отражает распространение импульса по АВ-узлу, пучку Гиса и его разветвлениям; измеряется от конца з. Р до начала з. Q(R).
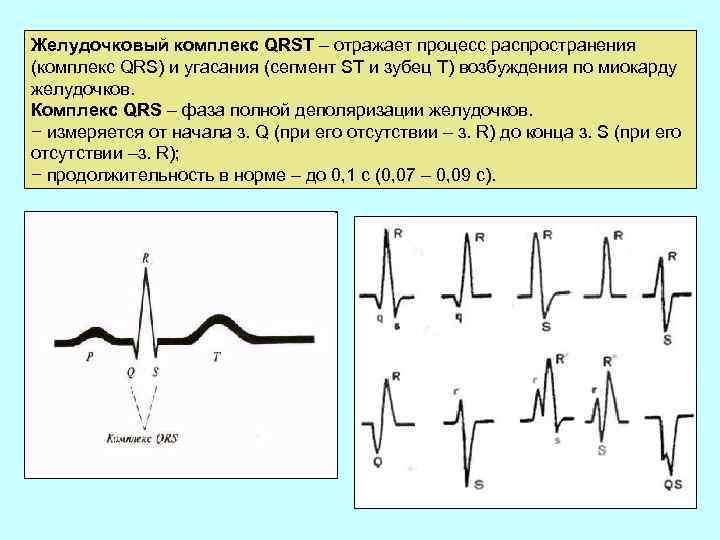
Желудочковый комплекс QRSТ – отражает процесс распространения (комплекс QRS) и угасания (сегмент ST и зубец Т) возбуждения по миокарду желудочков. Комплекс QRS – фаза полной деполяризации желудочков. − измеряется от начала з. Q (при его отсутствии – з. R) до конца з. S (при его отсутствии –з. R); − продолжительность в норме – до 0, 1 с (0, 07 – 0, 09 с).
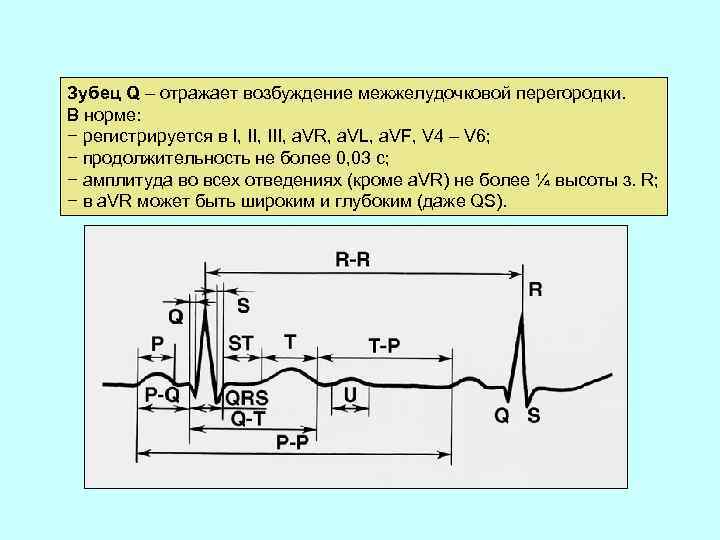
Зубец Q – отражает возбуждение межжелудочковой перегородки. В норме: − регистрируется в I, III, a. VR, a. VL, a. VF, V 4 – V 6; − продолжительность не более 0, 03 с; − амплитуда во всех отведениях (кроме a. VR) не более ¼ высоты з. R; − в a. VR может быть широким и глубоким (даже QS).
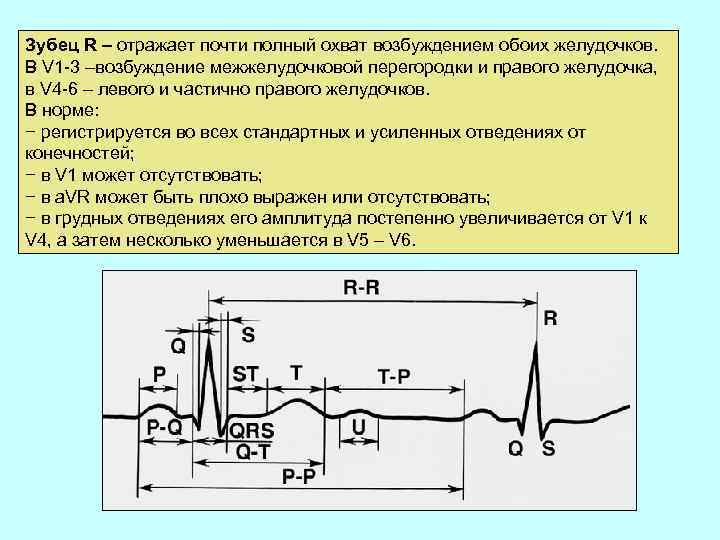
Зубец R – отражает почти полный охват возбуждением обоих желудочков. В V 1 -3 –возбуждение межжелудочковой перегородки и правого желудочка, в V 4 -6 – левого и частично правого желудочков. В норме: − регистрируется во всех стандартных и усиленных отведениях от конечностей; − в V 1 может отсутствовать; − в a. VR может быть плохо выражен или отсутствовать; − в грудных отведениях его амплитуда постепенно увеличивается от V 1 к V 4, а затем несколько уменьшается в V 5 – V 6.
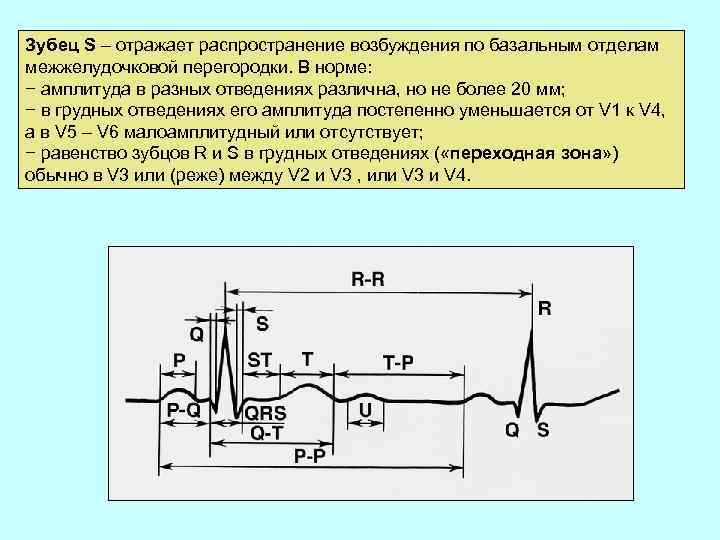
Зубец S – отражает распространение возбуждения по базальным отделам межжелудочковой перегородки. В норме: − амплитуда в разных отведениях различна, но не более 20 мм; − в грудных отведениях его амплитуда постепенно уменьшается от V 1 к V 4, а в V 5 – V 6 малоамплитудный или отсутствует; − равенство зубцов R и S в грудных отведениях ( «переходная зона» ) обычно в V 3 или (реже) между V 2 и V 3 , или V 3 и V 4.
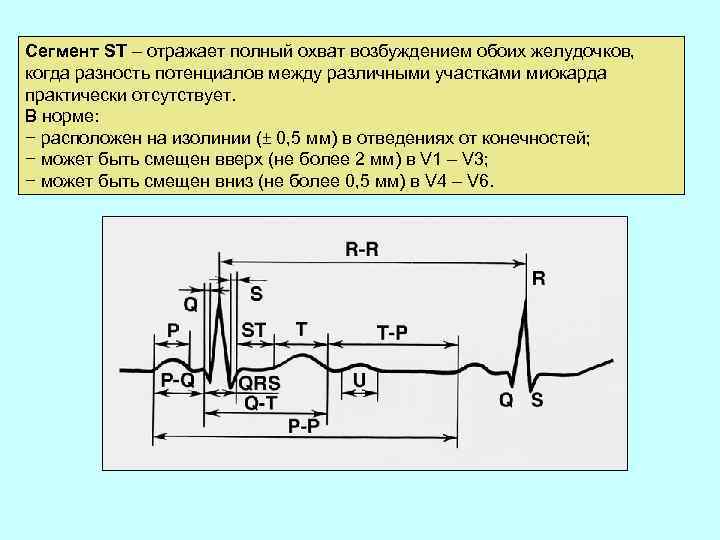
Сегмент ST – отражает полный охват возбуждением обоих желудочков, когда разность потенциалов между различными участками миокарда практически отсутствует. В норме: − расположен на изолинии (± 0, 5 мм) в отведениях от конечностей; − может быть смещен вверх (не более 2 мм) в V 1 – V 3; − может быть смещен вниз (не более 0, 5 мм) в V 4 – V 6.
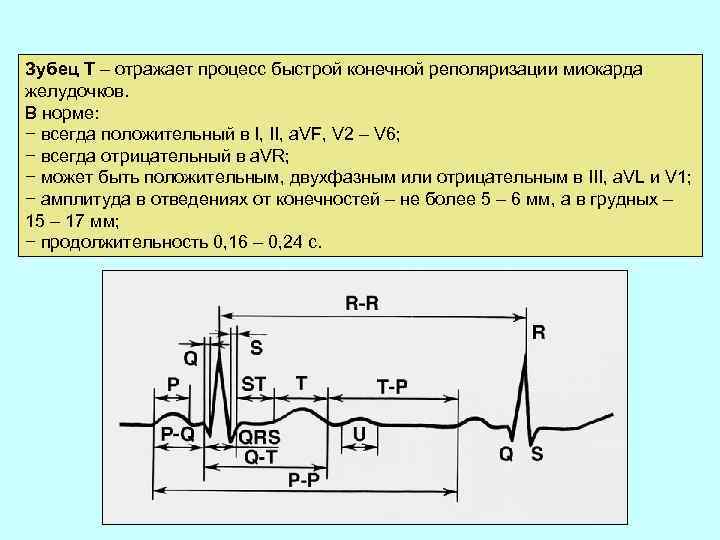
Зубец Т – отражает процесс быстрой конечной реполяризации миокарда желудочков. В норме: − всегда положительный в I, II, a. VF, V 2 – V 6; − всегда отрицательный в a. VR; − может быть положительным, двухфазным или отрицательным в III, a. VL и V 1; − амплитуда в отведениях от конечностей – не более 5 – 6 мм, а в грудных – 15 – 17 мм; − продолжительность 0, 16 – 0, 24 с.
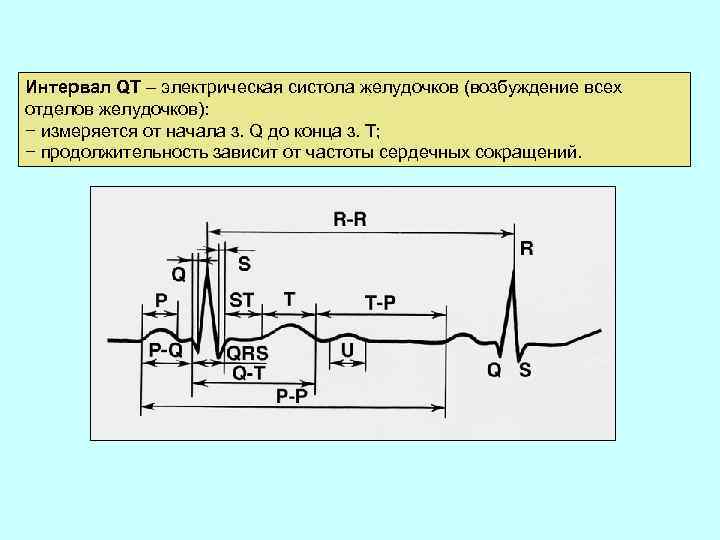
Интервал QT – электрическая систола желудочков (возбуждение всех отделов желудочков): − измеряется от начала з. Q до конца з. Т; − продолжительность зависит от частоты сердечных сокращений.
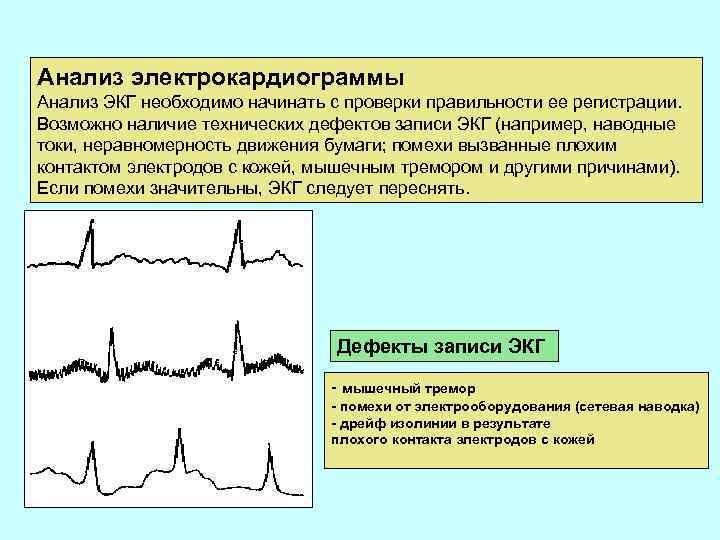
Анализ электрокардиограммы Анализ ЭКГ необходимо начинать с проверки правильности ее регистрации. Возможно наличие технических дефектов записи ЭКГ (например, наводные токи, неравномерность движения бумаги; помехи вызванные плохим контактом электродов с кожей, мышечным тремором и другими причинами). Если помехи значительны, ЭКГ следует переснять. Дефекты записи ЭКГ - мышечный тремор - помехи от электрооборудования (сетевая наводка) - дрейф изолинии в результате плохого контакта электродов с кожей

Анализ ЭКГ При записи ЭКГ со скоростью 50 мм/с 1 мм на бумажной ленте соответствует отрезку времени 0, 02 с, 5 мм – 0, 1 с, 10 мм – 0, 2 с, 50 мм – 1, 0 с.

Подсчет частоты сердечных сокращений (ЧСС) На ЭКГ-пленке напечатаны большие квадраты, каждый из которых включает в себя 25 маленьких квадратиков (5 по вертикали x 5 по горизонтали). Для быстрого подсчета ЧСС при правильном ритме считают число больших квадратов между двумя соседними зубцами R - R. При скорости ленты 50 мм/с: ЧСС = 600 / (число больших квадратов). При скорости ленты 25 мм/с: ЧСС = 300 / (число больших квадратов). На вышележащей ЭКГ интервал R-R равен примерно 4. 8 больших клеточек, что при скорости 25 мм/с дает 300 / 4. 8 = 62. 5 уд. /мин. На скорости 25 мм/с каждая маленькая клеточка равна 0. 04 c, а на скорости 50 мм/с — 0. 02 с. Это используется для определения длительности зубцов и интервалов. При неправильном ритме обычно считают максимальную и минимальную ЧСС согласно длительности самого маленького и самого большого интервала R-R соответственно.
Нормальная электрокардиограмма.

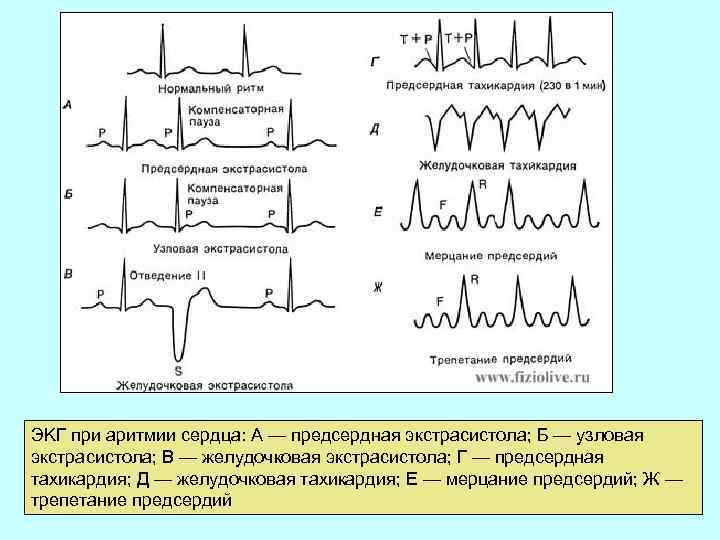
ЭKГ при аритмии сердца: А — предсердная экстрасистола; Б — узловая экстрасистола; В — желудочковая экстрасистола; Г — предсердная тахикардия; Д — желудочковая тахикардия; Е — мерцание предсердий; Ж — трепетание предсердий
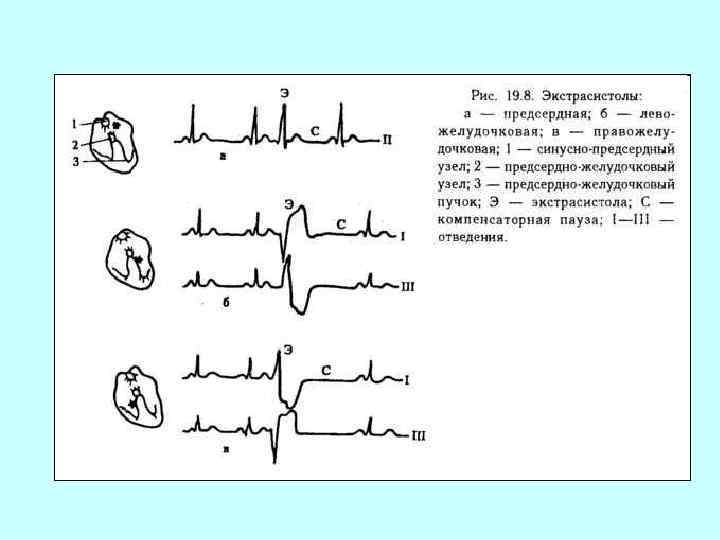
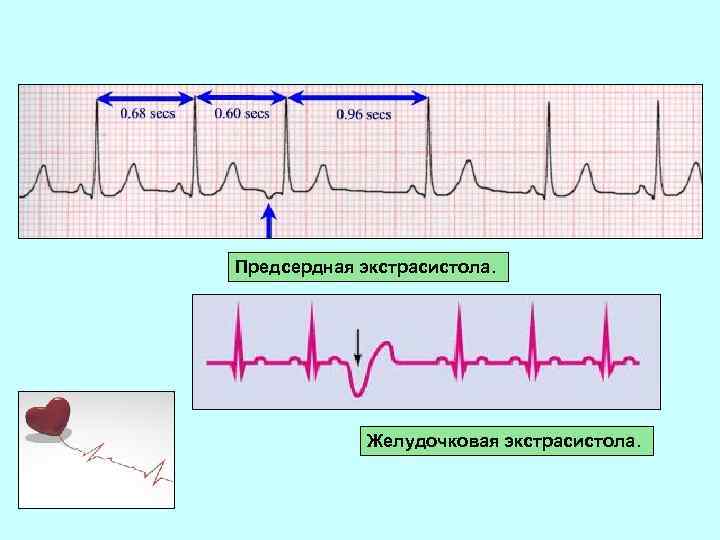
Предсердная экстрасистола. Желудочковая экстрасистола.
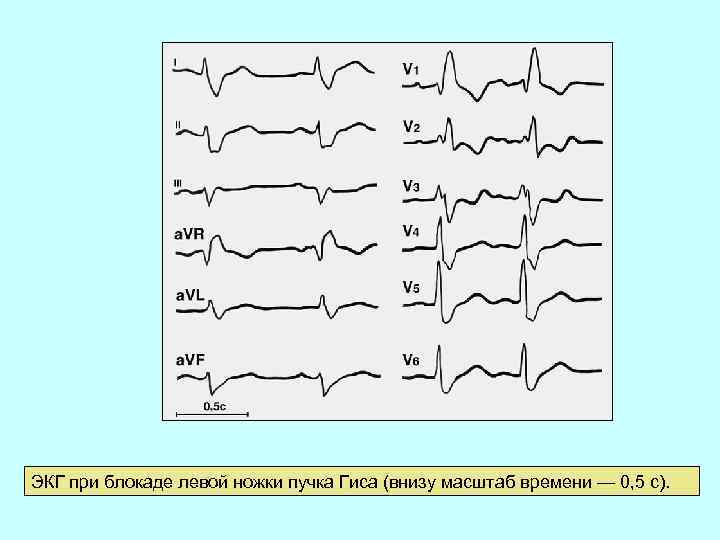
ЭКГ при блокаде левой ножки пучка Гиса (внизу масштаб времени — 0, 5 с).

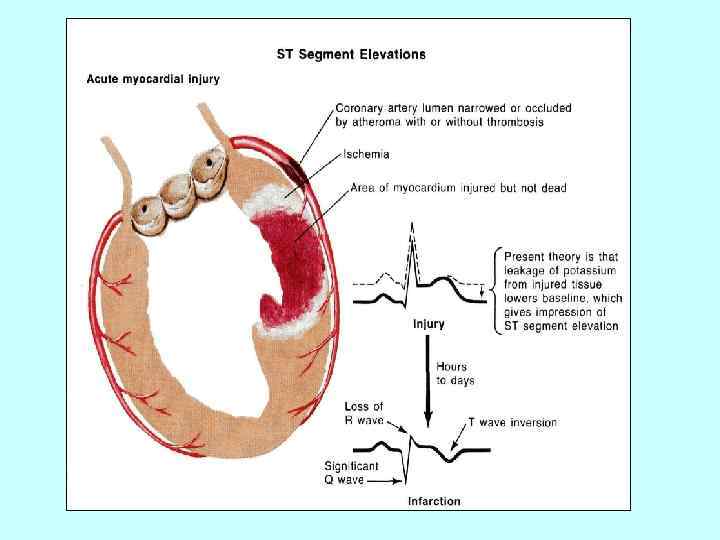
Изменения ЭКГ при инфаркте миокарда ИМ давностью до 3 сут, или острый, свежий инфаркт миокарда, характеризуется подъемом сегмента ST выше изолинии в виде монофазной кривой, когда сегмент ST сливается с положительным зубцом Т. Одновременно может регистрироваться патологический зубец Q, но он может отсутствовать в эту стадию. ИМ давностью до 2 – 3 нед характеризуется подъемом сегмента ST выше изолинии и наличием отрицательного симметричного «коронарного» зубца Т. На ЭКГ одновременно наблюдается патологический зубец Q. ИМ давностью более 3 нед. Специфично расположение сегмента STна изолинии и регистрация отрицательного глубокого симметричного зубца Г. На ЭКГ отмечается также патологический зубец Q. А – давность до 3 сут; Б – давность до 2– 3 нед; В – давность более 3 нед; Г – рубцовая стадия. Рубцовые изменения после перенесенного ИМ. Для рубцовой стадии ИМ характерно расположение сегмента ST на изолинии, зубец Т положительный, сглаженный или слегка отрицательный, регистрируется патологический зубец Q. Изредка в рубцовую стадию ИМ наблюдается такое же расположение сегмента ST, как при хронической ИБС. При этом сегмент ST может быть расположен несколько ниже изолинии.
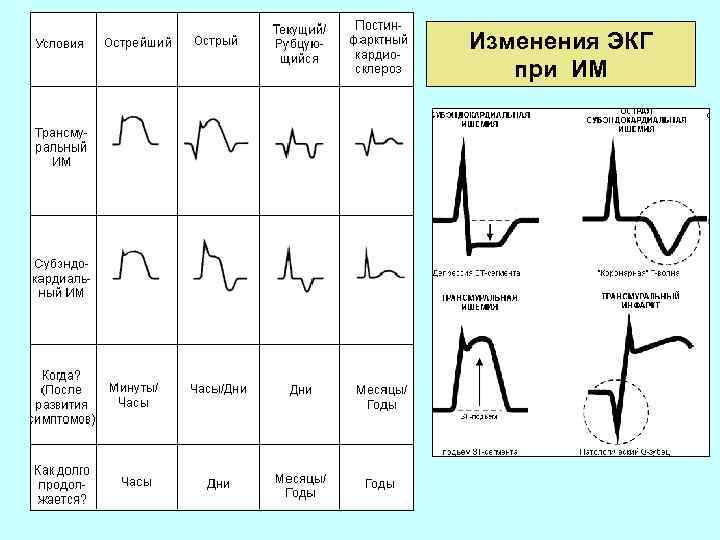
Изменения ЭКГ при ИМ
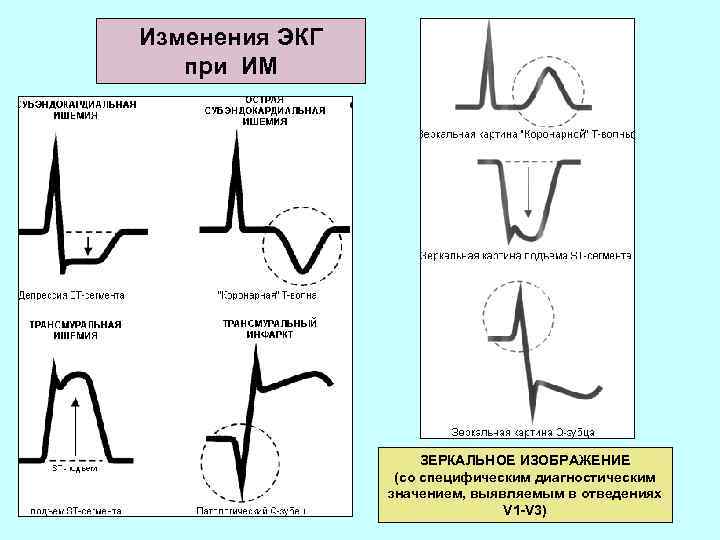
Изменения ЭКГ при ИМ ЗЕРКАЛЬНОЕ ИЗОБРАЖЕНИЕ (со специфическим диагностическим значением, выявляемым в отведениях V 1 -V 3)
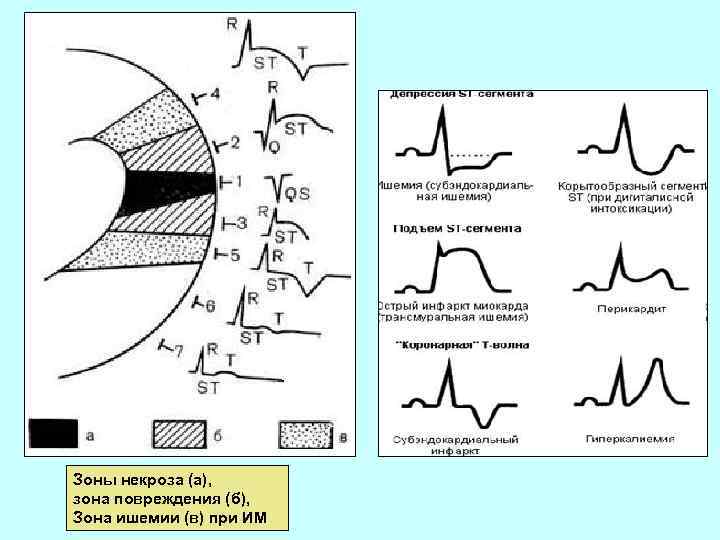
Зоны некроза (а), зона повреждения (б), Зона ишемии (в) при ИМ
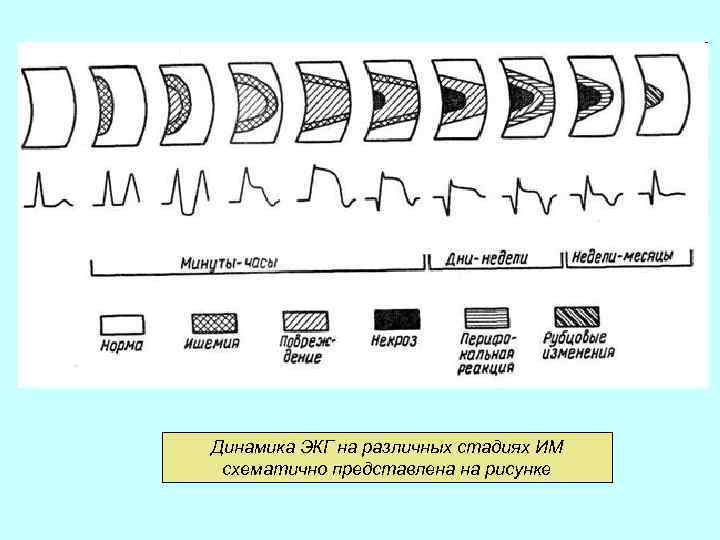
Динамика ЭКГ на различных стадиях ИМ схематично представлена на рисунке

Электрокардиографы
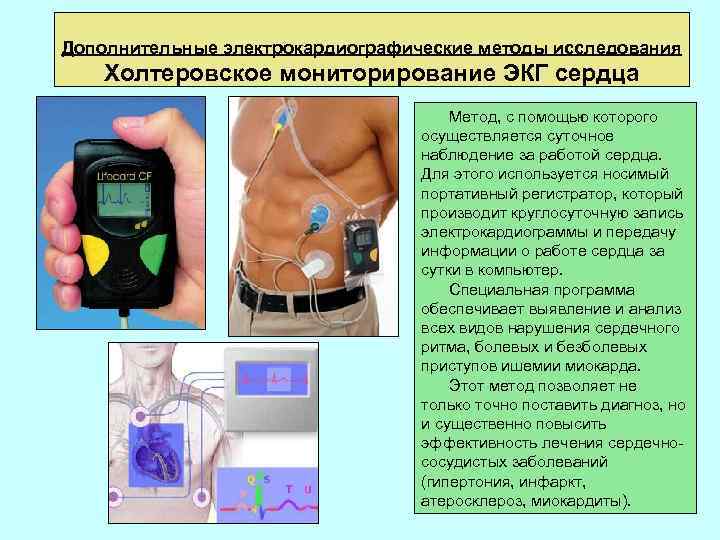
Дополнительные электрокардиографические методы исследования Холтеровское мониторирование ЭКГ сердца Метод, с помощью которого осуществляется суточное наблюдение за работой сердца. Для этого используется носимый портативный регистратор, который производит круглосуточную запись электрокардиограммы и передачу информации о работе сердца за сутки в компьютер. Специальная программа обеспечивает выявление и анализ всех видов нарушения сердечного ритма, болевых и безболевых приступов ишемии миокарда. Этот метод позволяет не только точно поставить диагноз, но и существенно повысить эффективность лечения сердечнососудистых заболеваний (гипертония, инфаркт, атеросклероз, миокардиты).
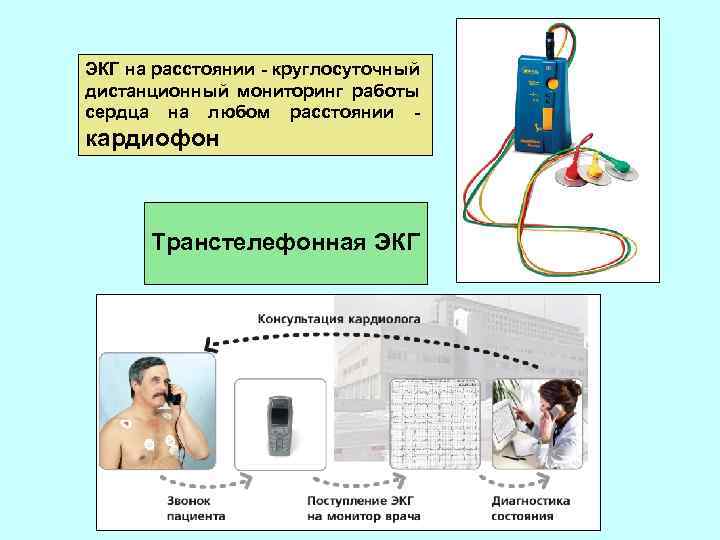
ЭКГ на расстоянии - круглосуточный дистанционный мониторинг работы сердца на любом расстоянии - кардиофон Транстелефонная ЭКГ
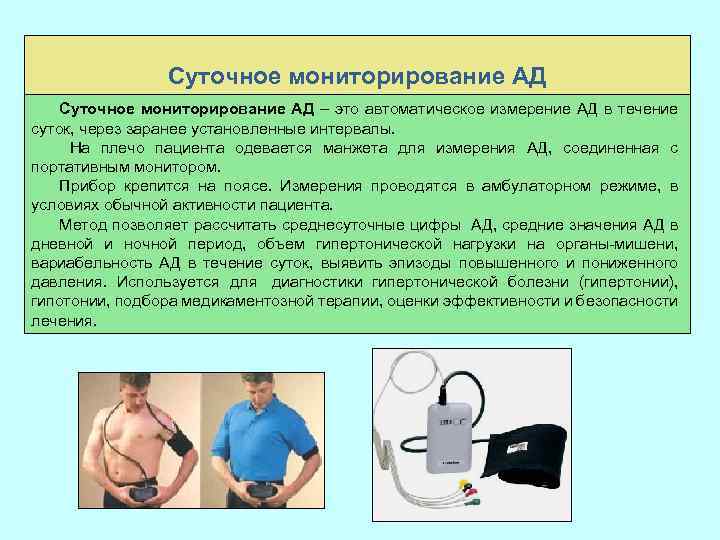
Суточное мониторирование АД – это автоматическое измерение АД в течение суток, через заранее установленные интервалы. На плечо пациента одевается манжета для измерения АД, соединенная с портативным монитором. Прибор крепится на поясе. Измерения проводятся в амбулаторном режиме, в условиях обычной активности пациента. Метод позволяет рассчитать среднесуточные цифры АД, средние значения АД в дневной и ночной период, объем гипертонической нагрузки на органы-мишени, вариабельность АД в течение суток, выявить эпизоды повышенного и пониженного давления. Используется для диагностики гипертонической болезни (гипертонии), гипотонии, подбора медикаментозной терапии, оценки эффективности и безопасности лечения.
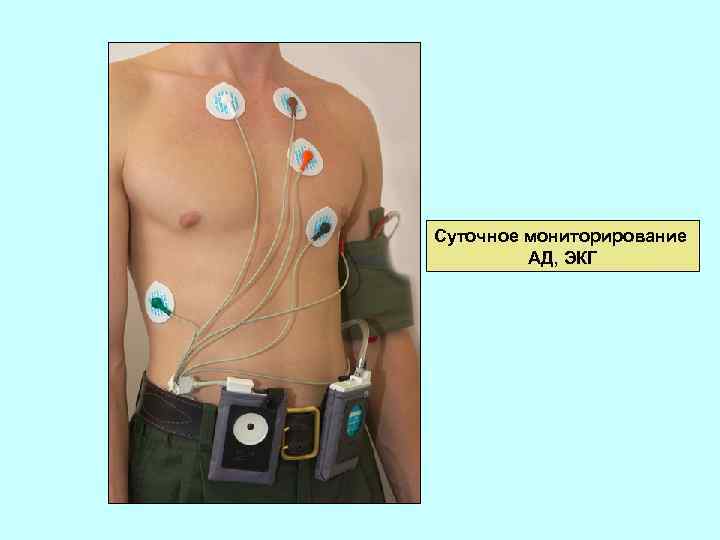
Суточное мониторирование АД, ЭКГ
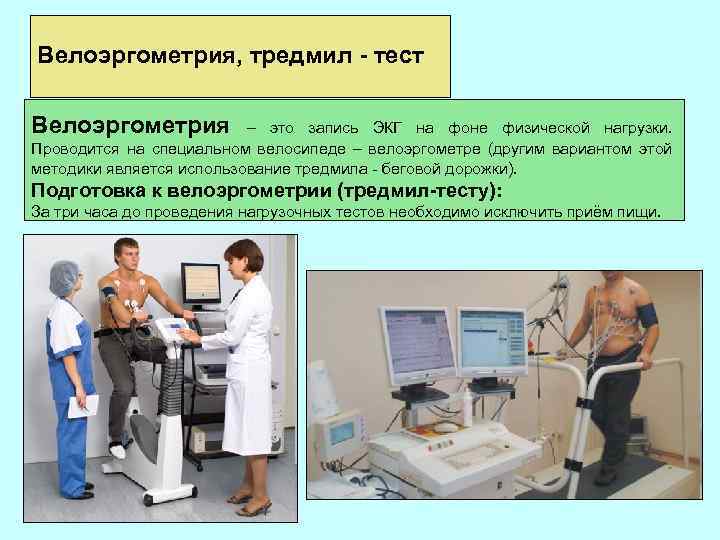
Велоэргометрия, тредмил - тест Велоэргометрия – это запись ЭКГ на фоне физической нагрузки. Проводится на специальном велосипеде – велоэргометре (другим вариантом этой методики является использование тредмила - беговой дорожки). Подготовка к велоэргометрии (тредмил-тесту): За три часа до проведения нагрузочных тестов необходимо исключить приём пищи.
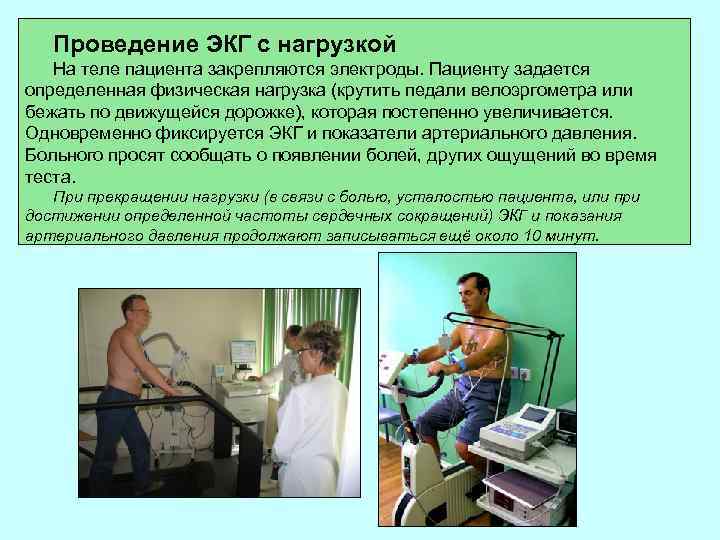
Проведение ЭКГ с нагрузкой На теле пациента закрепляются электроды. Пациенту задается определенная физическая нагрузка (крутить педали велоэргометра или бежать по движущейся дорожке), которая постепенно увеличивается. Одновременно фиксируется ЭКГ и показатели артериального давления. Больного просят сообщать о появлении болей, других ощущений во время теста. При прекращении нагрузки (в связи с болью, усталостью пациента, или при достижении определенной частоты сердечных сокращений) ЭКГ и показания артериального давления продолжают записываться ещё около 10 минут.
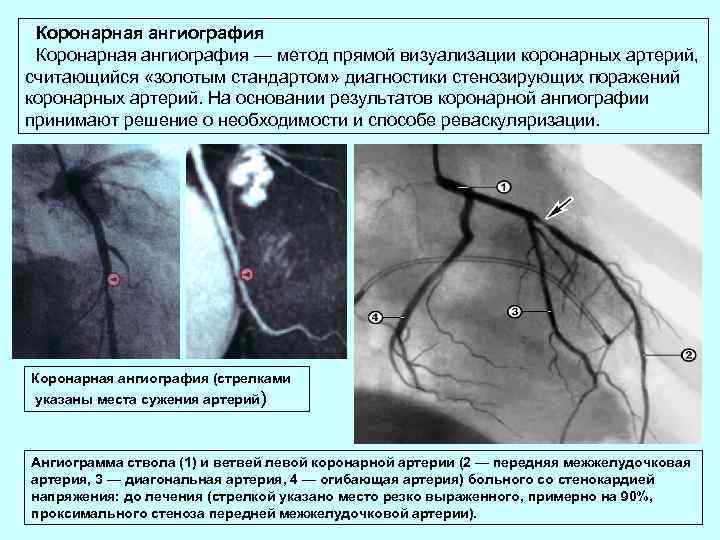
Коронарная ангиография — метод прямой визуализации коронарных артерий, считающийся «золотым стандартом» диагностики стенозирующих поражений коронарных артерий. На основании результатов коронарной ангиографии принимают решение о необходимости и способе реваскуляризации. Коронарная ангиография (стрелками указаны места сужения артерий) Ангиограмма ствола (1) и ветвей левой коронарной артерии (2 — передняя межжелудочковая артерия, 3 — диагональная артерия, 4 — огибающая артерия) больного со стенокардией напряжения: до лечения (стрелкой указано место резко выраженного, примерно на 90%, проксимального стеноза передней межжелудочковой артерии).
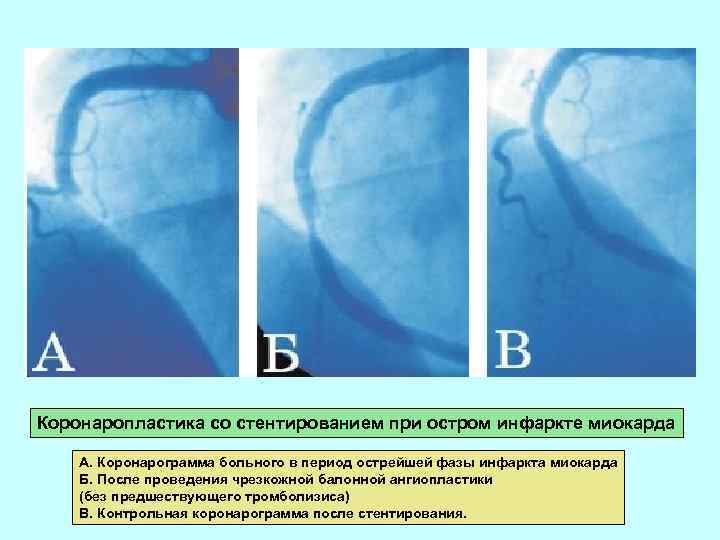
Коронаропластика со стентированием при остром инфаркте миокарда А. Коронарограмма больного в период острейшей фазы инфаркта миокарда Б. После проведения чрезкожной балонной ангиопластики (без предшествующего тромболизиса) В. Контрольная коронарограмма после стентирования.

“Сердце — источник жизни, начало всего, солнце микрокосмоса, от которого зависят вся сила и свежесть организма. Ничто не может заменить сердце и взять на себя его функции”… Вильям Гарвей - средневековый врач и естествоиспытатель
СП при ССС 25 гр. РЕБЯТАМ.ppt