37bc010916764dba5f5c64bcc6fee808.ppt
- Количество слайдов: 72

Методика клинического обследования органов дыхания у детей (пальпация, перкуссия, аускультация) ГОУ ВПО Казанский государственный медицинский университет Кафедра пропедевтики детских болезней и факультетской педиатрии с курсом детских болезней лечебного факультета Kemal - 2010

Электронное учебное пособие предназначено для студентов III курса педиатрического факультета для самостоятельной подготовки к практическим занятиям по курсу пропедевтики детских болезней Автор: к. м. н. , ассистент Закирова А. М.

Обследование включает: • общий осмотр, оценку состояния сознания и двигательной активности ребенка. • Затем оценивается положение больного, цвет кожных покровов и слизистых оболочек.

Осмотр лица ребенка включает: • оценку свободного носового дыхания, прикуса, наличие или отсутствие пастозности и выделений из носа или рта. • Необходимо обратить внимание на тембр голоса (звонкий, ясный), у малышей -- крик (громкий)
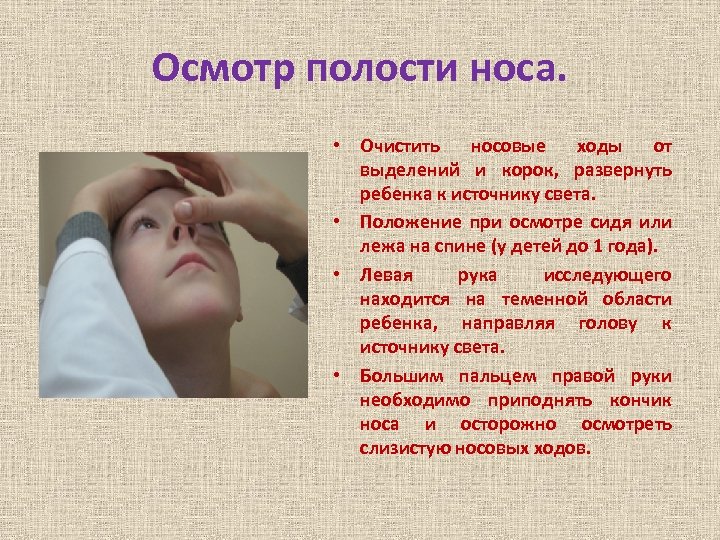
Осмотр полости носа. • Очистить носовые ходы от выделений и корок, развернуть ребенка к источнику света. • Положение при осмотре сидя или лежа на спине (у детей до 1 года). • Левая рука исследующего находится на теменной области ребенка, направляя голову к источнику света. • Большим пальцем правой руки необходимо приподнять кончик носа и осторожно осмотреть слизистую носовых ходов.

Осмотр грудной клетки (проводят в теплом и тихом помещении) Оценивается: • форма грудной клетки; • симметричное участие обеих ее половин в акте дыхания (равномерное движение лопаток и надплечий); • тип (грудной, брюшной, смешанный); • глубина (поверхностное, глубокое дыхание) – оценивается по величине экскурсии грудной клетки; • ритм и частота дыхания.
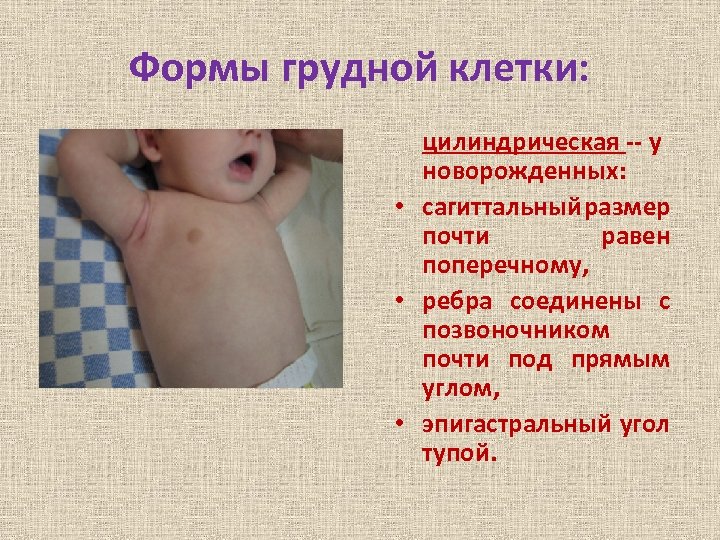
Формы грудной клетки: цилиндрическая -- у новорожденных: • сагиттальный размер почти равен поперечному, • ребра соединены с позвоночником почти под прямым углом, • эпигастральный угол тупой.
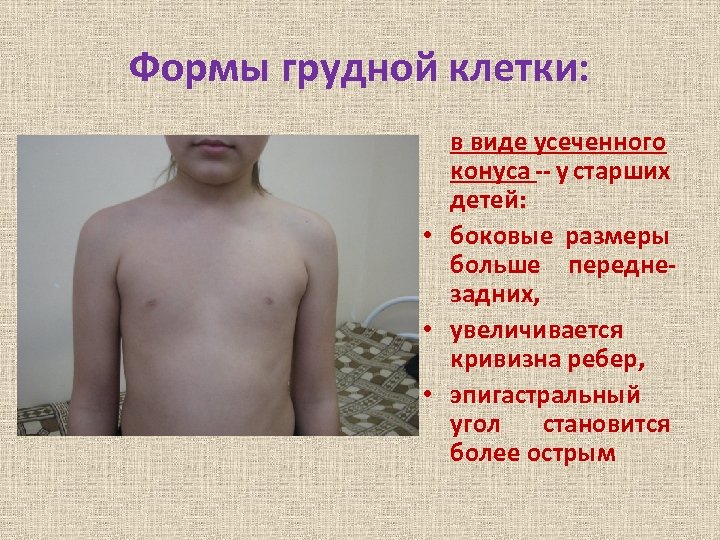
Формы грудной клетки: в виде усеченного конуса -- у старших детей: • боковые размеры больше переднезадних, • увеличивается кривизна ребер, • эпигастральный угол становится более острым
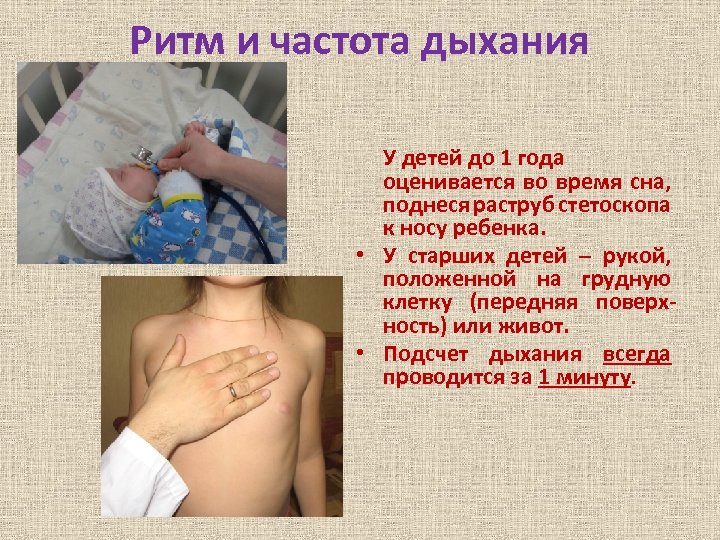
Ритм и частота дыхания У детей до 1 года оценивается во время сна, поднеся раструб стетоскопа к носу ребенка. • У старших детей – рукой, положенной на грудную клетку (передняя поверхность) или живот. • Подсчет дыхания всегда проводится за 1 минуту.

В норме частота дыхания за 1 минуту составляет: новорожденный 40 -60 в мин до 1 года 30 -35 в мин 5 -6 лет 20 -25 в мин 10 лет 18 -20 в мин старше 12 лет 18 -16 в мин

При пальпации определяют: • резистентность грудной клетки • болезненность • голосовое дрожание • толщину кожной складки
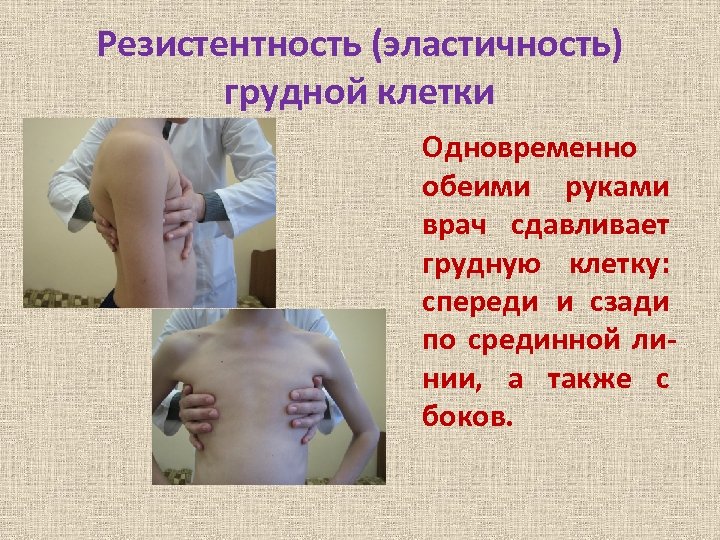
Резистентность (эластичность) грудной клетки Одновременно обеими руками врач сдавливает грудную клетку: спереди и сзади по срединной линии, а также с боков.
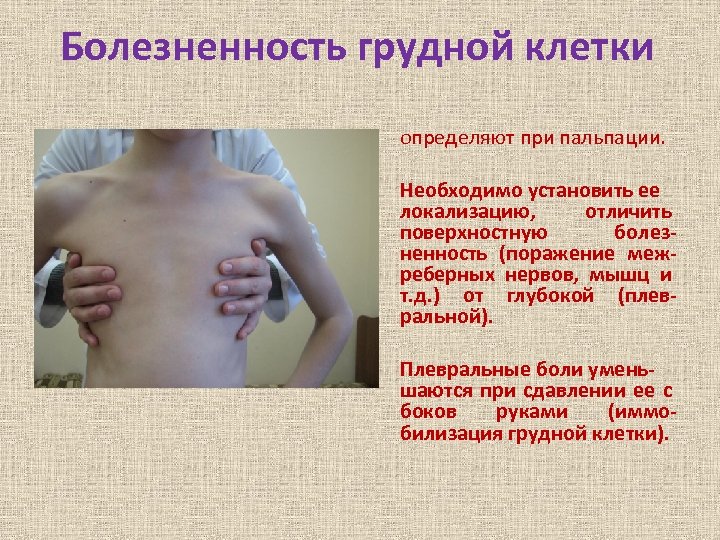
Болезненность грудной клетки определяют при пальпации. Необходимо установить ее локализацию, отличить поверхностную болезненность (поражение межреберных нервов, мышц и т. д. ) от глубокой (плевральной). Плевральные боли уменьшаются при сдавлении ее с боков руками (иммобилизация грудной клетки).
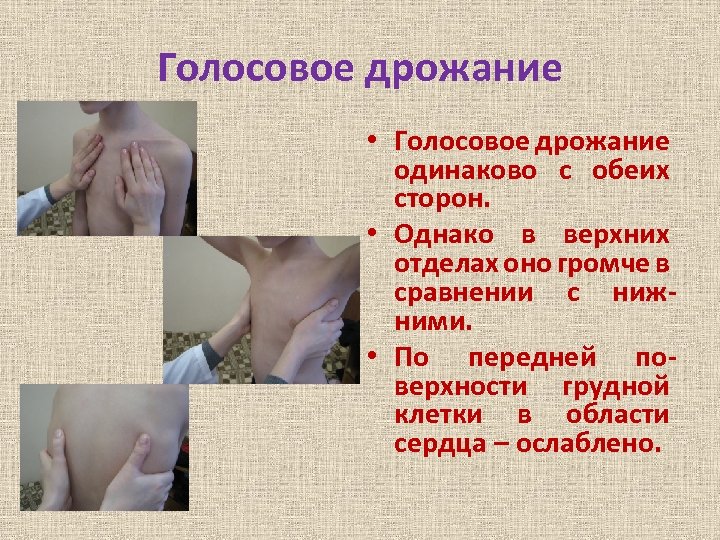
Голосовое дрожание • Голосовое дрожание одинаково с обеих сторон. • Однако в верхних отделах оно громче в сравнении с нижними. • По передней поверхности грудной клетки в области сердца – ослаблено.
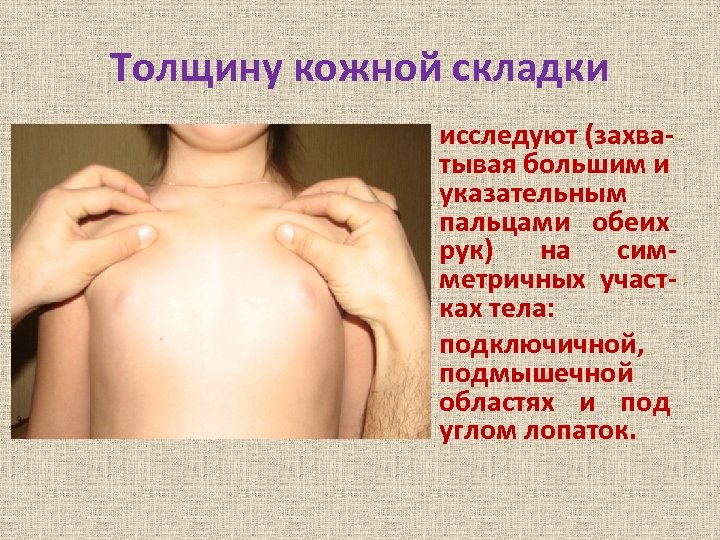
Толщину кожной складки исследуют (захватывая большим и указательным пальцами обеих рук) на симметричных участках тела: подключичной, подмышечной областях и под углом лопаток.
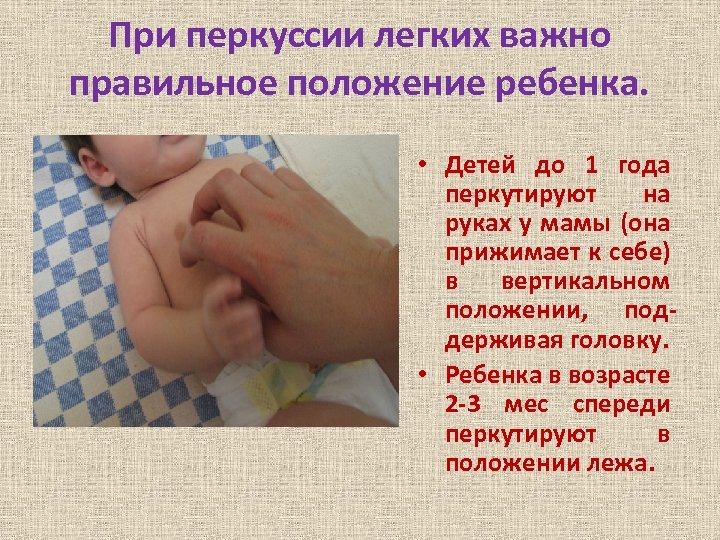
При перкуссии легких важно правильное положение ребенка. • Детей до 1 года перкутируют на руках у мамы (она прижимает к себе) в вертикальном положении, поддерживая головку. • Ребенка в возрасте 2 -3 мес спереди перкутируют в положении лежа.

Непосредственная перкуссия • У детей раннего возраста обычно применяют непосредственную перкуссию по ребрам и по межреберным промежуткам. • Перкуссию у детей раннего возраста следует проводить слабыми ударами, поскольку грудная клетка эластична и имеет малые размеры.
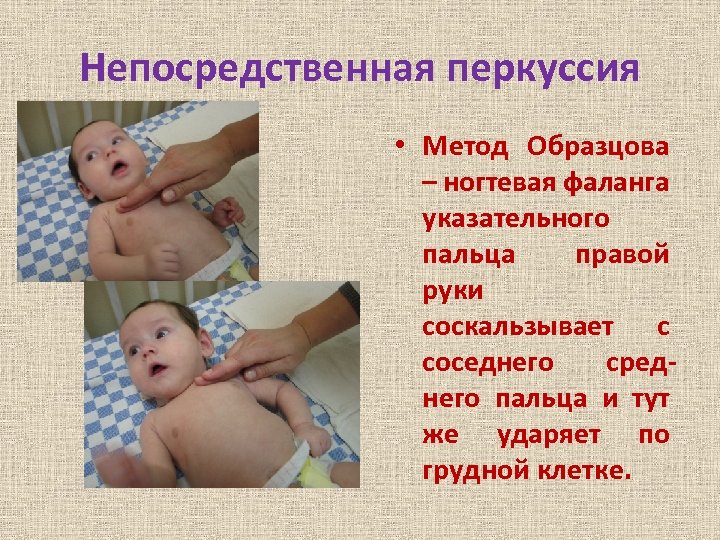
Непосредственная перкуссия • Метод Образцова – ногтевая фаланга указательного пальца правой руки соскальзывает с соседнего среднего пальца и тут же ударяет по грудной клетке.
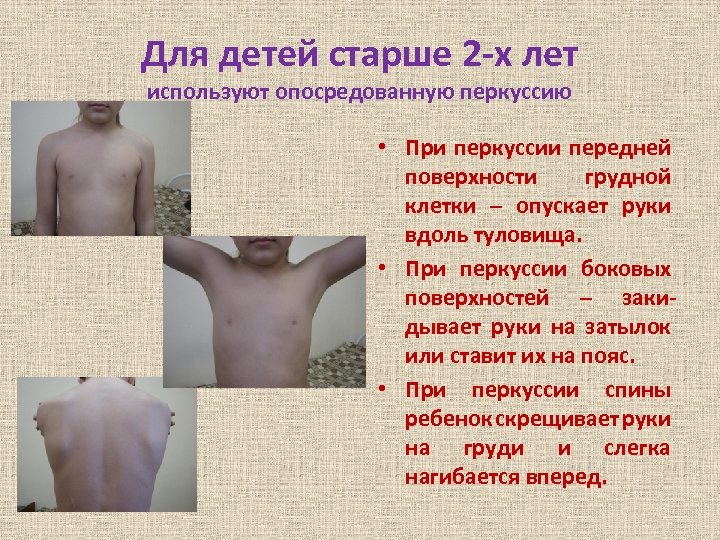
Для детей старше 2 -х лет используют опосредованную перкуссию • При перкуссии передней поверхности грудной клетки – опускает руки вдоль туловища. • При перкуссии боковых поверхностей – закидывает руки на затылок или ставит их на пояс. • При перкуссии спины ребенок скрещивает руки на груди и слегка нагибается вперед.
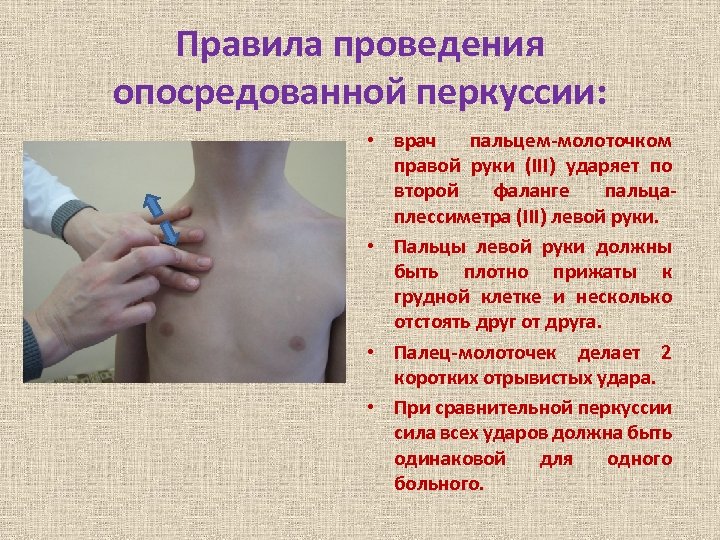
Правила проведения опосредованной перкуссии: • врач пальцем-молоточком правой руки (III) ударяет по второй фаланге пальцаплессиметра (III) левой руки. • Пальцы левой руки должны быть плотно прижаты к грудной клетке и несколько отстоять друг от друга. • Палец-молоточек делает 2 коротких отрывистых удара. • При сравнительной перкуссии сила всех ударов должна быть одинаковой для одного больного.
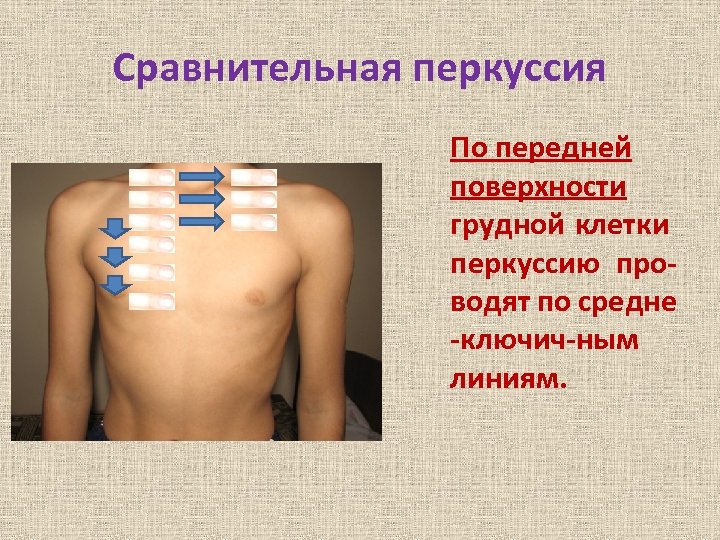
Сравнительная перкуссия По передней поверхности грудной клетки перкуссию проводят по средне -ключич-ным линиям.
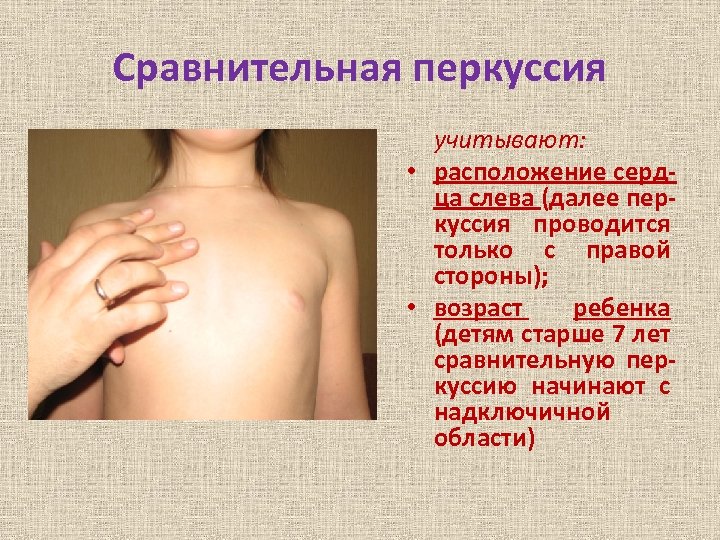
Сравнительная перкуссия учитывают: • расположение сердца слева (далее перкуссия проводится только с правой стороны); • возраст ребенка (детям старше 7 лет сравнительную перкуссию начинают с надключичной области)
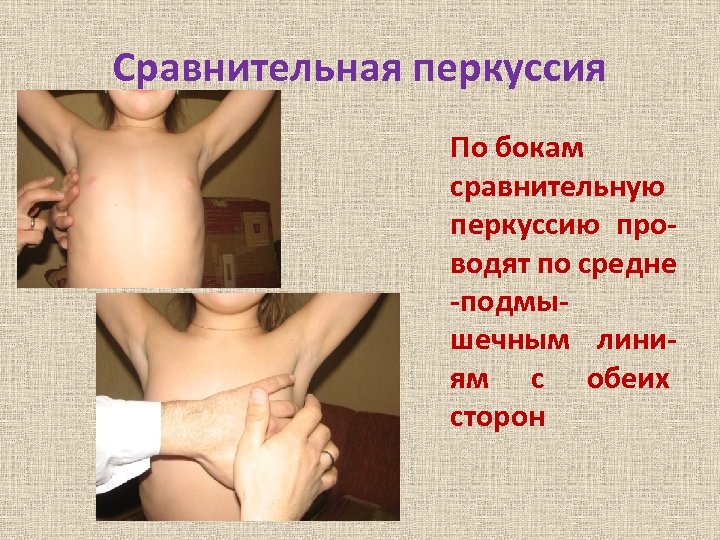
Сравнительная перкуссия По бокам сравнительную перкуссию проводят по средне -подмышечным линиям с обеих сторон
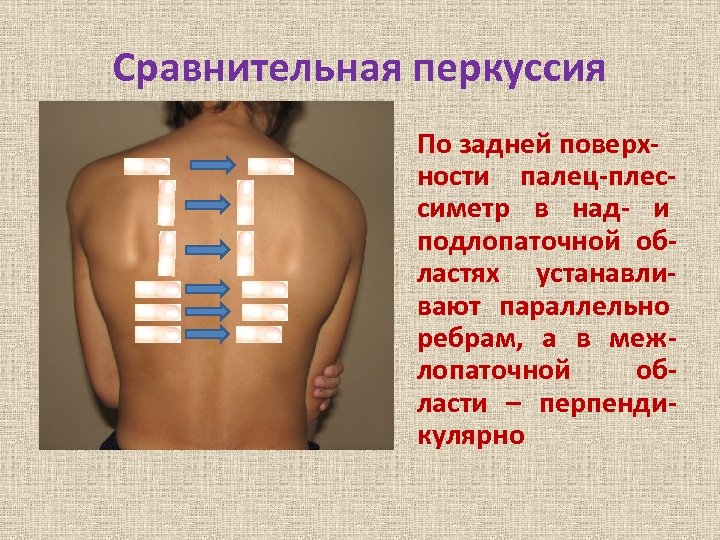
Сравнительная перкуссия По задней поверхности палец-плессиметр в над- и подлопаточной областях устанавливают параллельно ребрам, а в межлопаточной области – перпендикулярно

Топографическая перкуссия включает: • определение нижней границы легких, • подвижность нижнего легочного края, у детей старше 7 лет: • высоту стояния верхушек и ширину полей Кренига Верхнюю границу легких у детей до 7 лет определить не удается (верхушки легких находятся за ключицами).
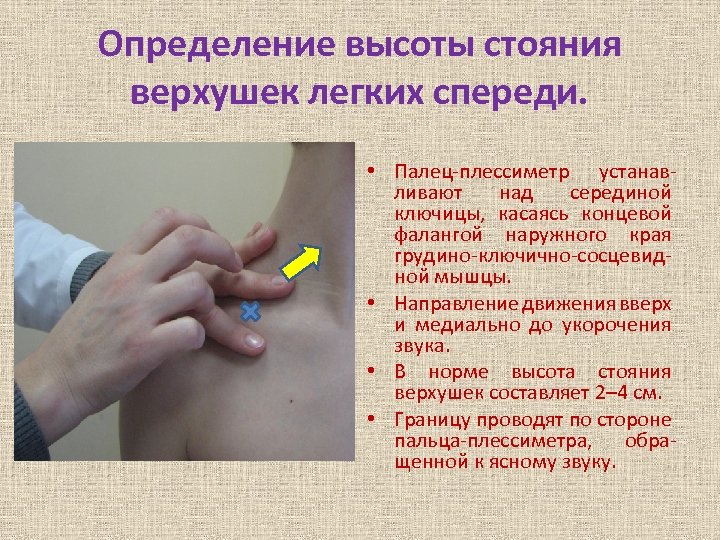
Определение высоты стояния верхушек легких спереди. • Палец-плессиметр устанавливают над серединой ключицы, касаясь концевой фалангой наружного края грудино-ключично-сосцевидной мышцы. • Направление движения вверх и медиально до укорочения звука. • В норме высота стояния верхушек составляет 2– 4 см. • Границу проводят по стороне пальца-плессиметра, обращенной к ясному звуку.
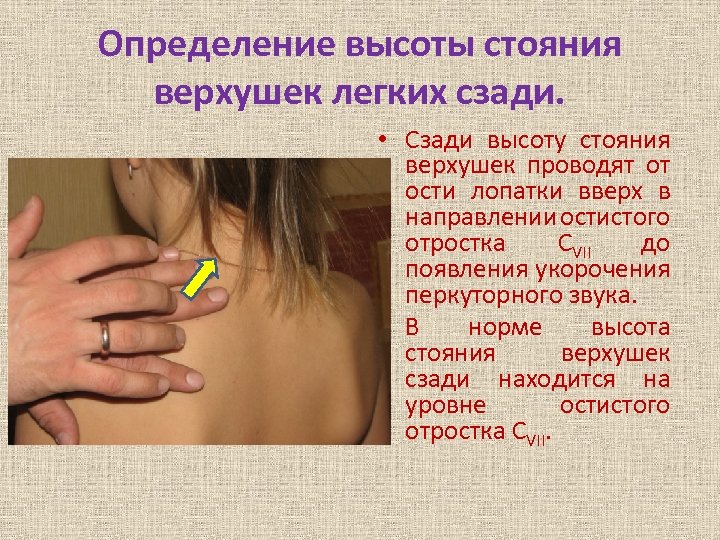
Определение высоты стояния верхушек легких сзади. • Сзади высоту стояния верхушек проводят от ости лопатки вверх в направлении остистого отростка CVII до появления укорочения перкуторного звука. • В норме высота стояния верхушек сзади находится на уровне остистого отростка CVII.
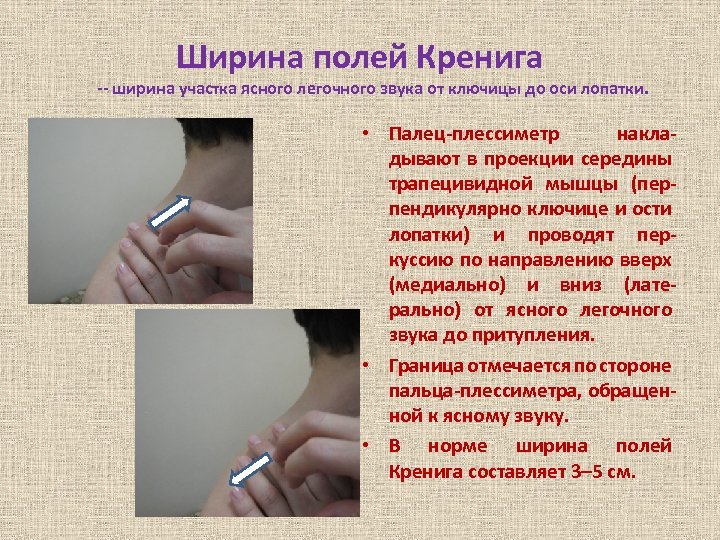
Ширина полей Кренига -- ширина участка ясного легочного звука от ключицы до оси лопатки. • Палец-плессиметр накладывают в проекции середины трапецивидной мышцы (перпендикулярно ключице и ости лопатки) и проводят перкуссию по направлению вверх (медиально) и вниз (латерально) от ясного легочного звука до притупления. • Граница отмечается по стороне пальца-плессиметра, обращенной к ясному звуку. • В норме ширина полей Кренига составляет 3– 5 см.
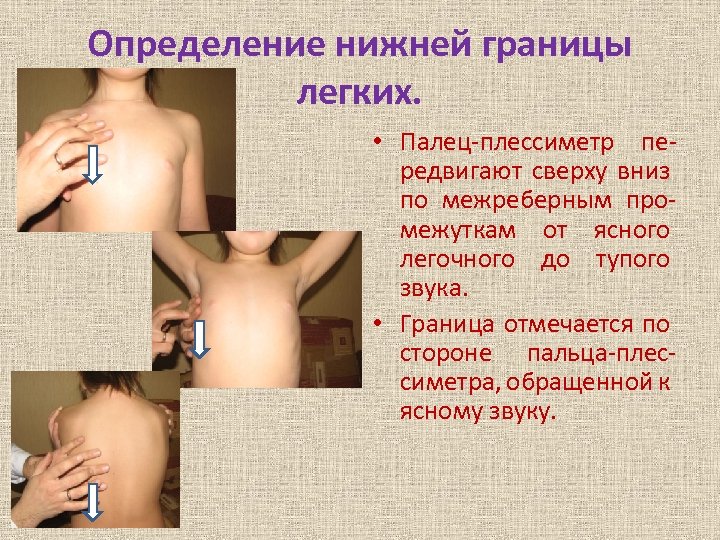
Определение нижней границы легких. • Палец-плессиметр передвигают сверху вниз по межреберным промежуткам от ясного легочного до тупого звука. • Граница отмечается по стороне пальца-плессиметра, обращенной к ясному звуку.
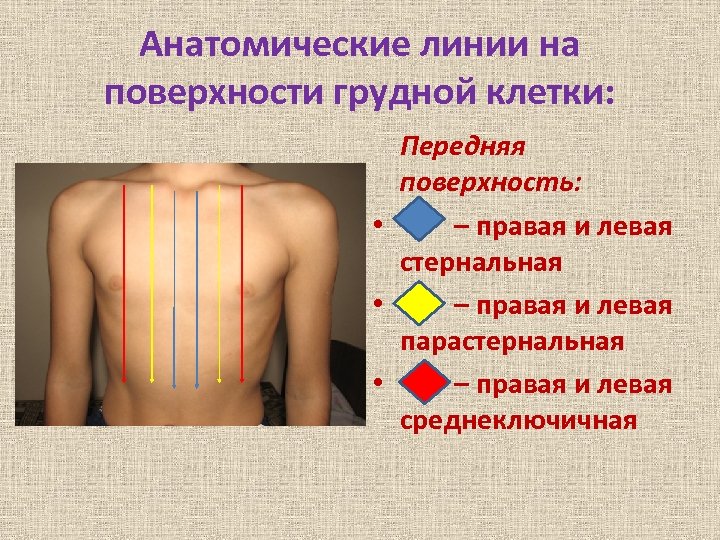
Анатомические линии на поверхности грудной клетки: Передняя поверхность: • – правая и левая стернальная • – правая и левая парастернальная • – правая и левая среднеключичная
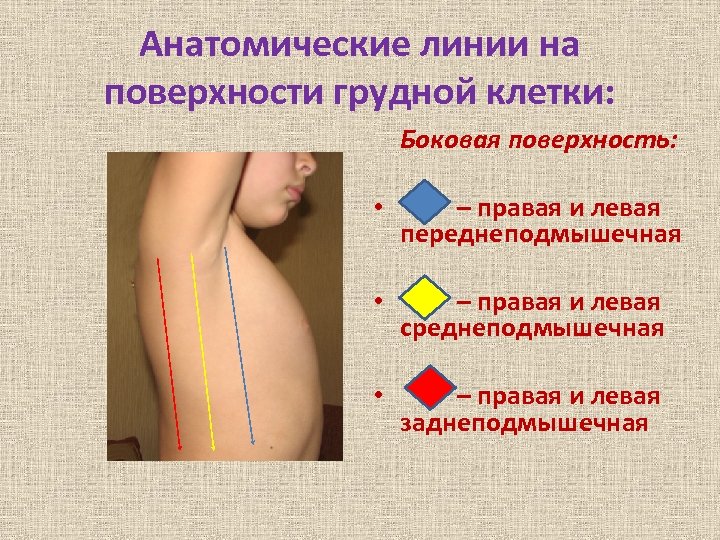
Анатомические линии на поверхности грудной клетки: Боковая поверхность: • – правая и левая переднеподмышечная • – правая и левая среднеподмышечная • – правая и левая заднеподмышечная

Анатомические линии на поверхности грудной клетки: Задняя поверхность: • – правая и левая лопаточная • – правая и левая паравертебральная • – позвоночная
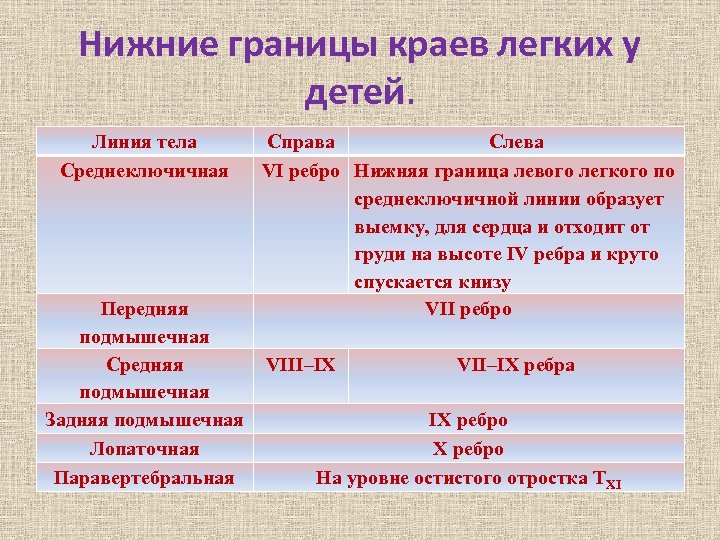
Нижние границы краев легких у детей. Линия тела Среднеключичная Передняя подмышечная Средняя подмышечная Задняя подмышечная Лопаточная Паравертебральная Справа Слева VI ребро Нижняя граница левого легкого по среднеключичной линии образует выемку, для сердца и отходит от груди на высоте IV ребра и круто спускается книзу VII ребро VIII–IX VII–IX ребра IX ребро На уровне остистого отростка ТXI
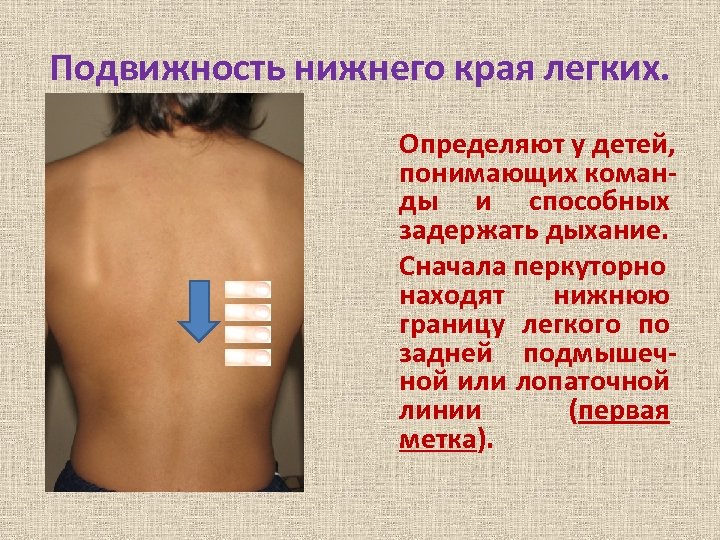
Подвижность нижнего края легких. Определяют у детей, понимающих команды и способных задержать дыхание. Сначала перкуторно находят нижнюю границу легкого по задней подмышечной или лопаточной линии (первая метка).
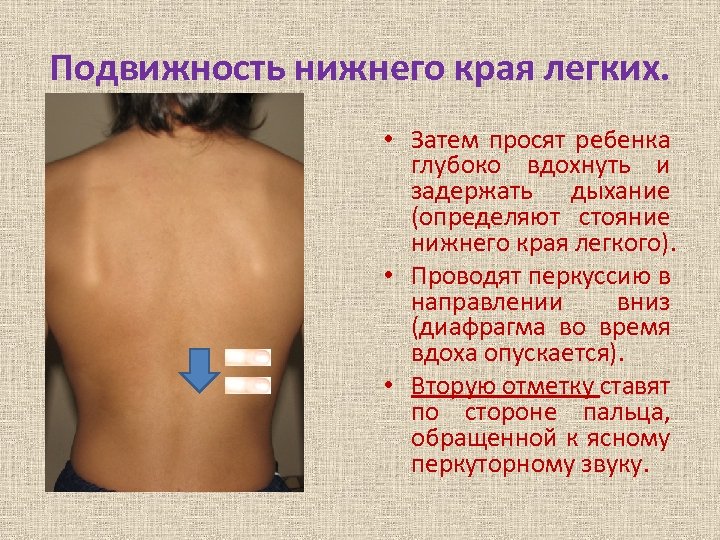
Подвижность нижнего края легких. • Затем просят ребенка глубоко вдохнуть и задержать дыхание (определяют стояние нижнего края легкого). • Проводят перкуссию в направлении вниз (диафрагма во время вдоха опускается). • Вторую отметку ставят по стороне пальца, обращенной к ясному перкуторному звуку.
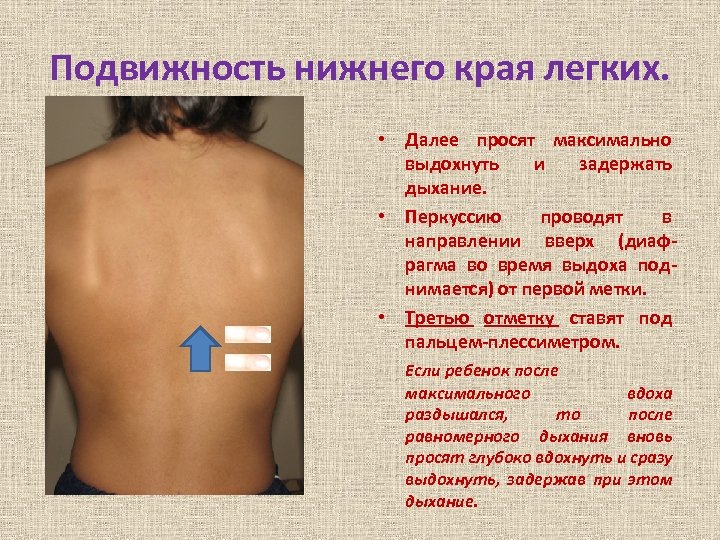
Подвижность нижнего края легких. • Далее просят максимально выдохнуть и задержать дыхание. • Перкуссию проводят в направлении вверх (диафрагма во время выдоха поднимается) от первой метки. • Третью отметку ставят под пальцем-плессиметром. Если ребенок после максимального вдоха раздышался, то после равномерного дыхания вновь просят глубоко вдохнуть и сразу выдохнуть, задержав при этом дыхание.
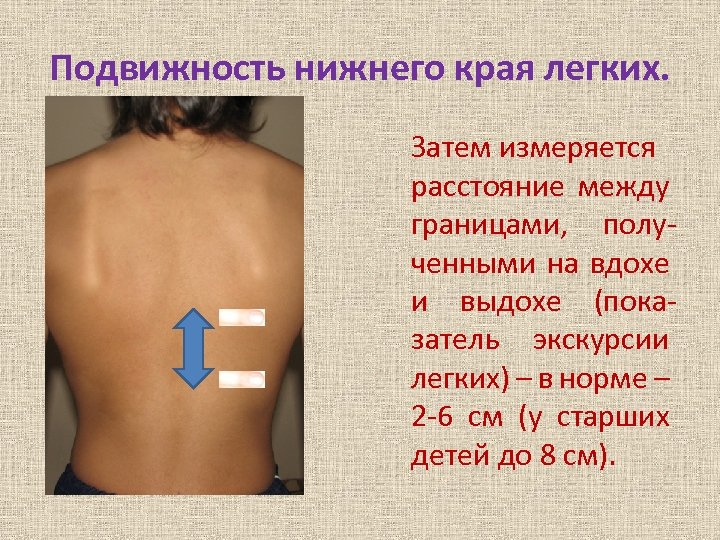
Подвижность нижнего края легких. Затем измеряется расстояние между границами, полученными на вдохе и выдохе (показатель экскурсии легких) – в норме – 2 -6 см (у старших детей до 8 см).
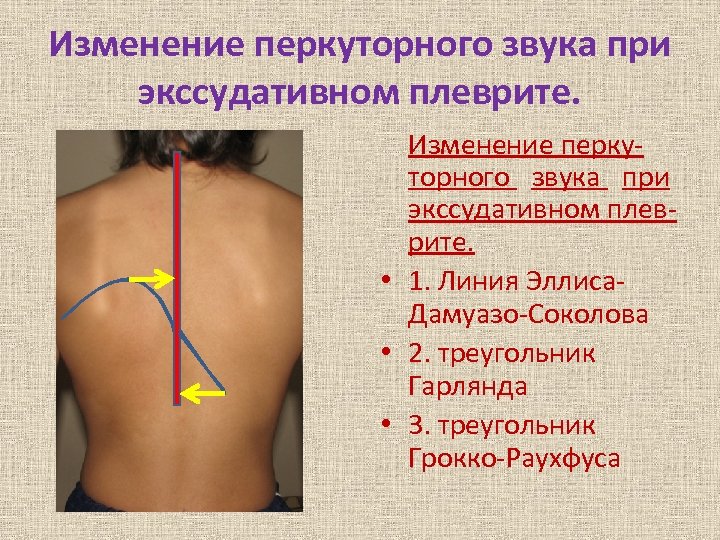
Изменение перкуторного звука при экссудативном плеврите. • 1. Линия Эллиса. Дамуазо-Соколова • 2. треугольник Гарлянда • 3. треугольник Грокко-Раухфуса

Аускультация легких • • Правила выслушивания: 1. При аускультации положение ребенка такое же, как и при перкуссии. 2. Выслушивают симметричные участки обоих легких (не менее 4 -х пар точек по каждой линии). 3. У детей старше 7 лет не забывать выслушивать верхушки легких! 4. Фонендо-, стетоскоп желательно прикладывать плотно на участки межреберных промежутков.
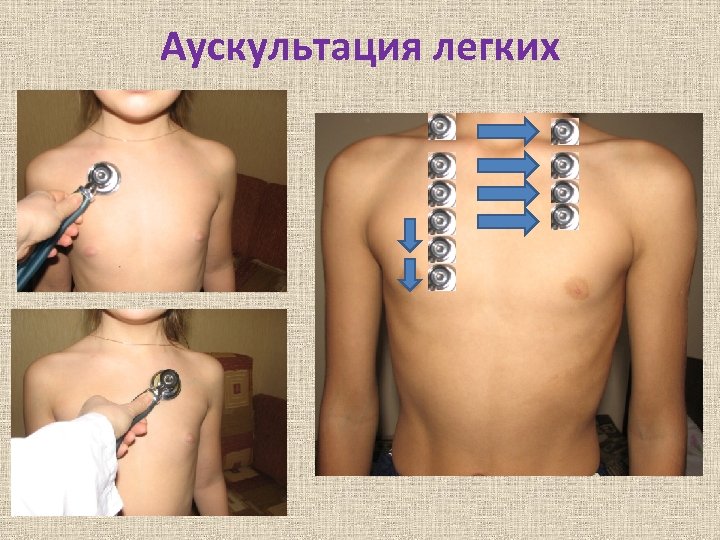
Аускультация легких
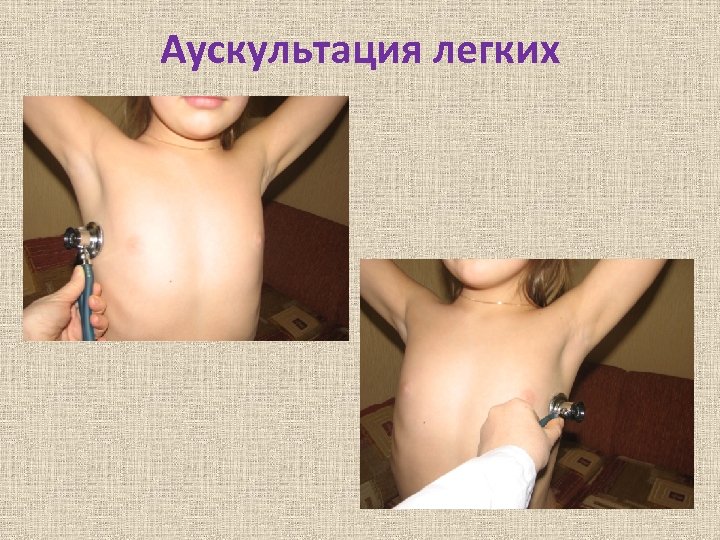
Аускультация легких
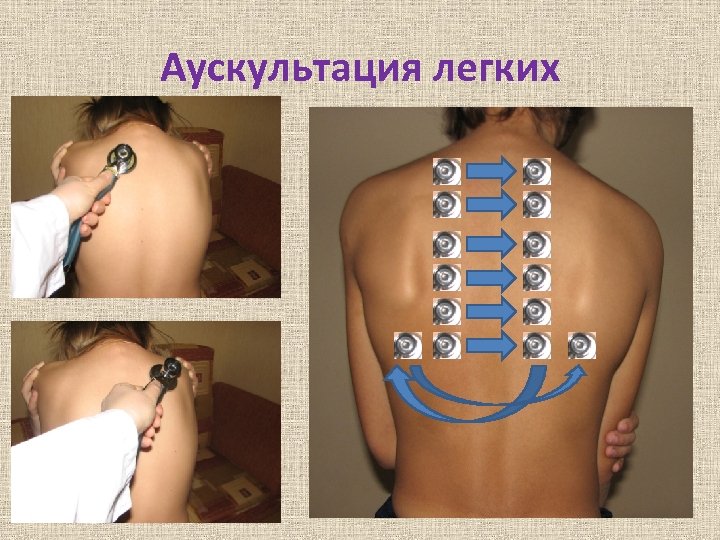
Аускультация легких

Аускультация легких • • В норме у детей выслушивают: до 3– 6 мес -- ослабленное везикулярное дыхание, с 6 мес до 4 лет — пуэрильное (везикулярное дыхание с удлиненным ясно слышимым выдохом), с 4 до 6 лет – переходное, с 7 лет и старше – везикулярное
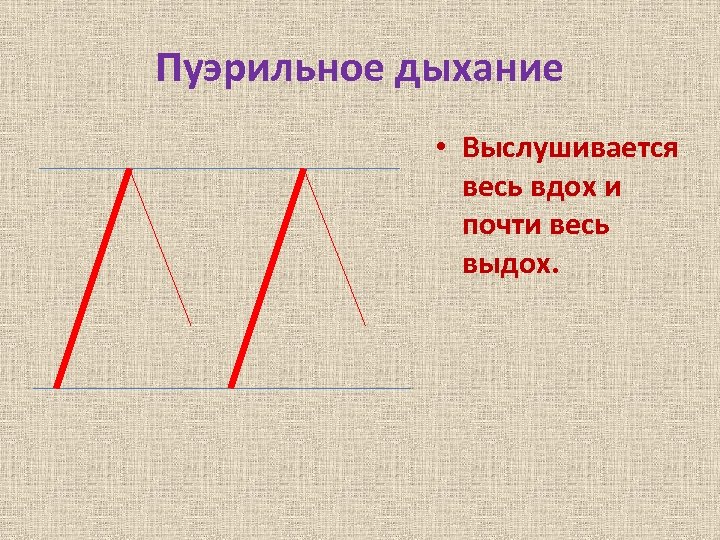
Пуэрильное дыхание • Выслушивается весь вдох и почти весь выдох.

Особенности строения грудной клетки, обеспечивающие возникновение пуэрильного дыхания: • Короткое расстояние от голосовой щели до места аускультации вследствие небольших размеров грудной клетки (следовательно -- частичное выслушивание дыхательных шумов гортани. • Узкий просвет бронхов. • Большая эластичность и незначительная толщина стенки грудной клетки, усиливающие ее вибрацию. • Значительное развитие интерстициальной ткани (уменьшение воздушности ткани легких).
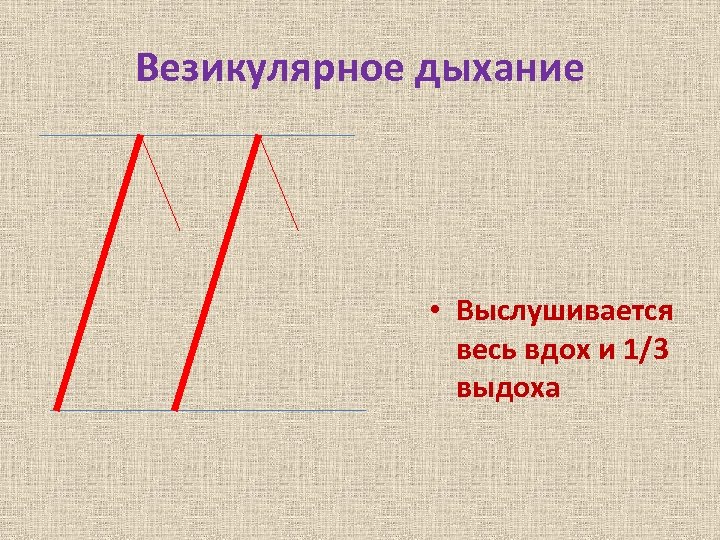
Везикулярное дыхание • Выслушивается весь вдох и 1/3 выдоха
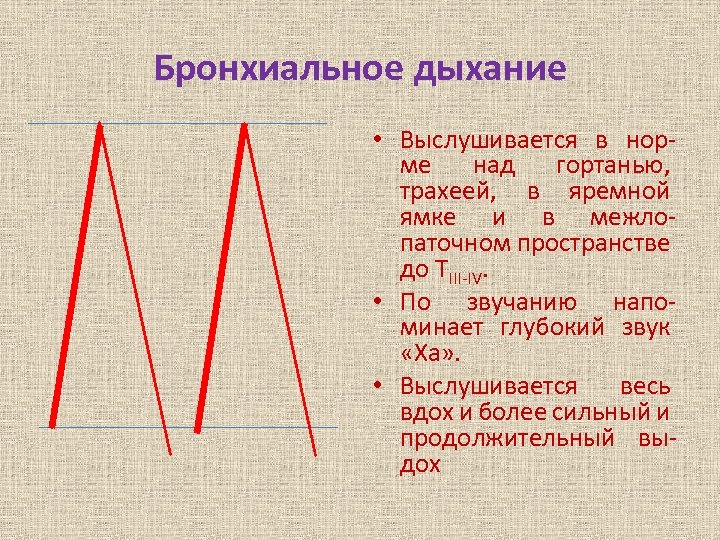
Бронхиальное дыхание • Выслушивается в норме над гортанью, трахеей, в яремной ямке и в межлопаточном пространстве до ТIII-IV. • По звучанию напоминает глубокий звук «Ха» . • Выслушивается весь вдох и более сильный и продолжительный выдох
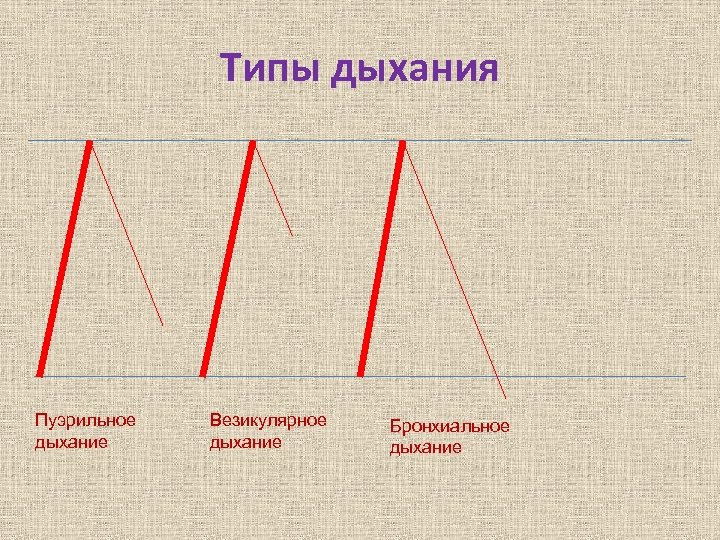
Типы дыхания Пуэрильное дыхание Везикулярное дыхание Бронхиальное дыхание

Бронхофония — выслушивание на симметричных участках звуковой волны с бронхов на грудную клетку. • Пациент шепотом произносит слова, содержащие шипящие звуки (например, «кис-кис» , «чашка чая» ). • У маленьких детей исследуют бронхофонию во время крика или плача. • При исследовании передней и боковой поверхности «эталон» бронхофонии – звук над яремной ямкой.
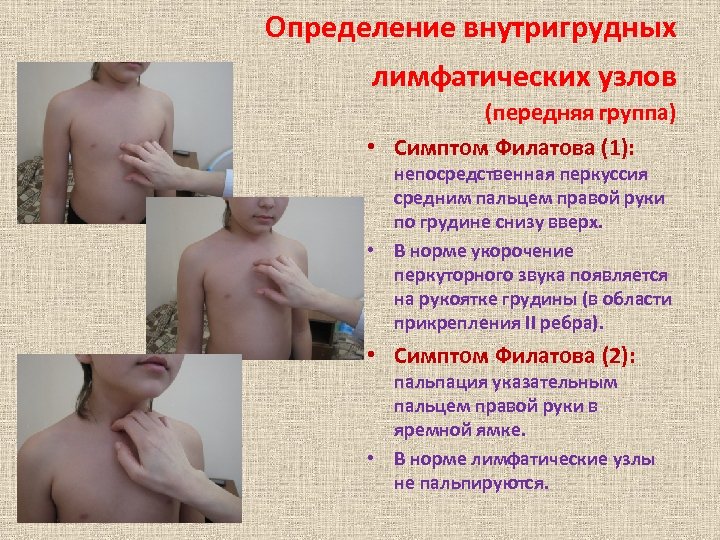
Определение внутригрудных лимфатических узлов (передняя группа) • Симптом Филатова (1): непосредственная перкуссия средним пальцем правой руки по грудине снизу вверх. • В норме укорочение перкуторного звука появляется на рукоятке грудины (в области прикрепления II ребра). • Симптом Филатова (2): пальпация указательным пальцем правой руки в яремной ямке. • В норме лимфатические узлы не пальпируются.
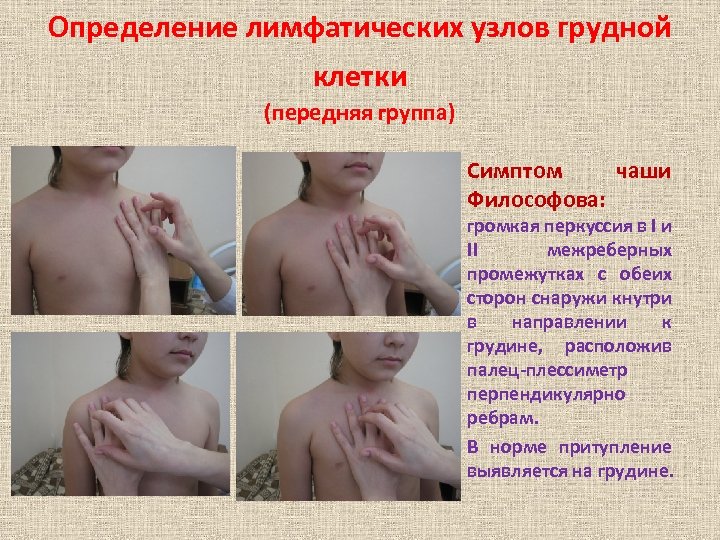
Определение лимфатических узлов грудной клетки (передняя группа) • Симптом чаши Философова: громкая перкуссия в I и II межреберных промежутках с обеих сторон снаружи кнутри в направлении к грудине, расположив палец-плессиметр перпендикулярно ребрам. • В норме притупление выявляется на грудине.
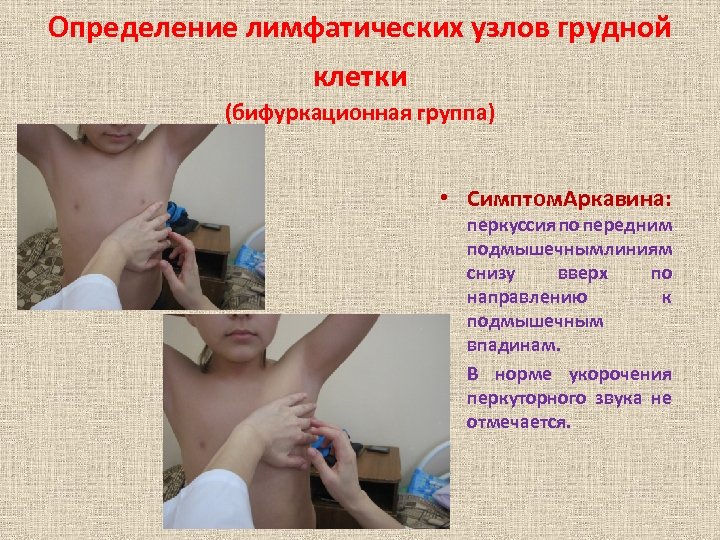
Определение лимфатических узлов грудной клетки (бифуркационная группа) • Симптом Аркавина: перкуссия по передним подмышечным линиям снизу вверх по направлению к подмышечным впадинам. • В норме укорочения перкуторного звука не отмечается.
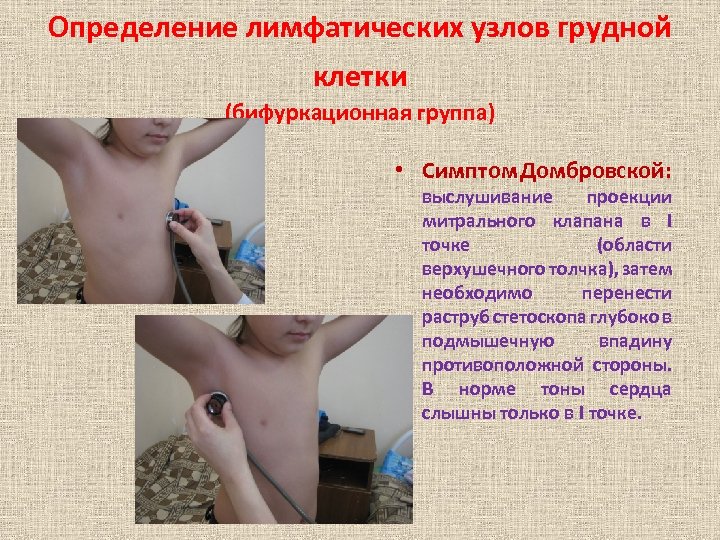
Определение лимфатических узлов грудной клетки (бифуркационная группа) • Симптом Домбровской: выслушивание проекции митрального клапана в I точке (области верхушечного толчка), затем необходимо перенести раструб стетоскопа глубоко в подмышечную впадину противоположной стороны. В норме тоны сердца слышны только в I точке.
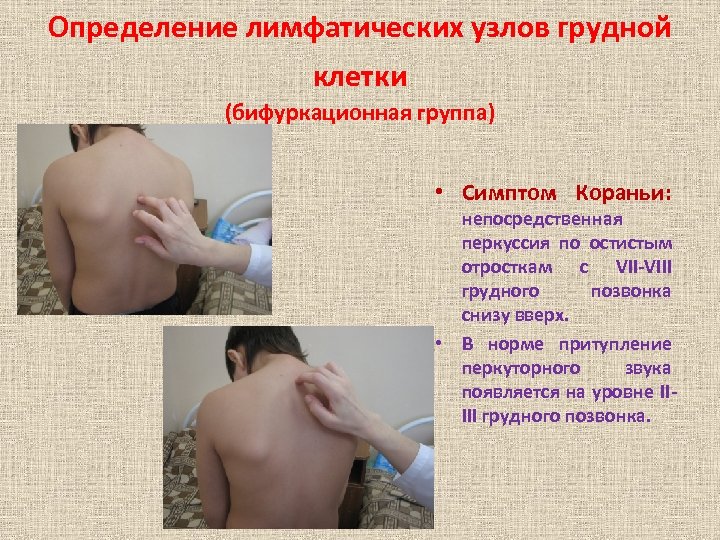
Определение лимфатических узлов грудной клетки (бифуркационная группа) • Симптом Кораньи: непосредственная перкуссия по остистым отросткам с VII-VIII грудного позвонка снизу вверх. • В норме притупление перкуторного звука появляется на уровне IIIII грудного позвонка.
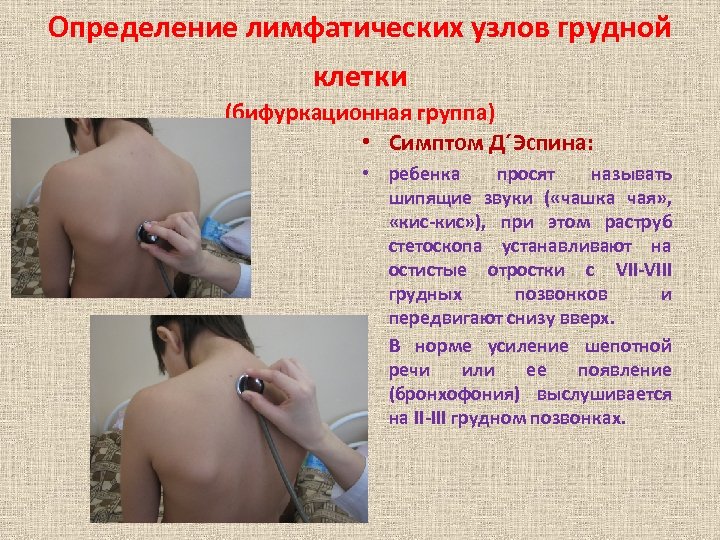
Определение лимфатических узлов грудной клетки (бифуркационная группа) • Симптом Д´Эспина: • ребенка просят называть шипящие звуки ( «чашка чая» , «кис-кис» ), при этом раструб стетоскопа устанавливают на остистые отростки с VII-VIII грудных позвонков и передвигают снизу вверх. • В норме усиление шепотной речи или ее появление (бронхофония) выслушивается на II-III грудном позвонках.
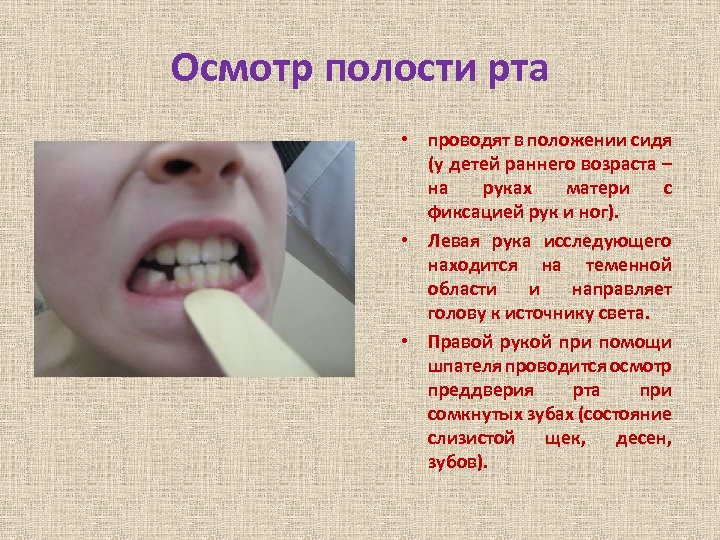
Осмотр полости рта • проводят в положении сидя (у детей раннего возраста – на руках матери с фиксацией рук и ног). • Левая рука исследующего находится на теменной области и направляет голову к источнику света. • Правой рукой при помощи шпателя проводится осмотр преддверия рта при сомкнутых зубах (состояние слизистой щек, десен, зубов).
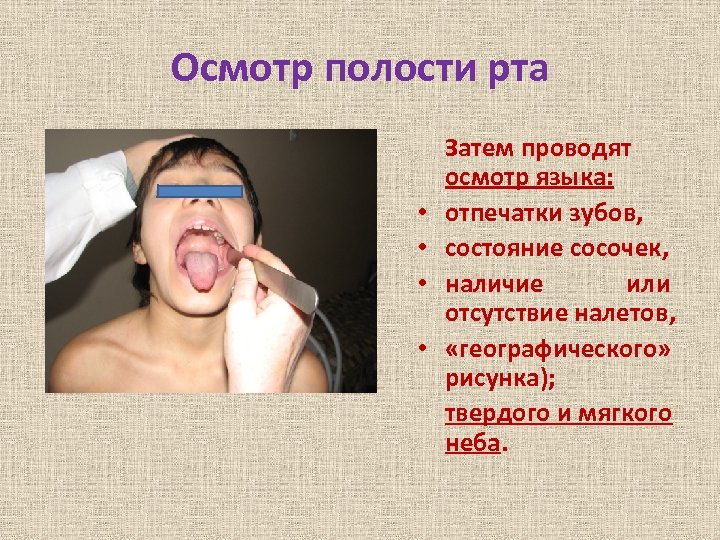
Осмотр полости рта • • Затем проводят осмотр языка: отпечатки зубов, состояние сосочек, наличие или отсутствие налетов, «географического» рисунка); твердого и мягкого неба.

Осмотр зева • проводят в конце обследования (так как вызываемые при этом беспокойство и крик ребенка могут помешать обследованию), аккуратно нажав на корень языка. • У детей первого года жизни миндалины обычно не выходят за передние дужки.
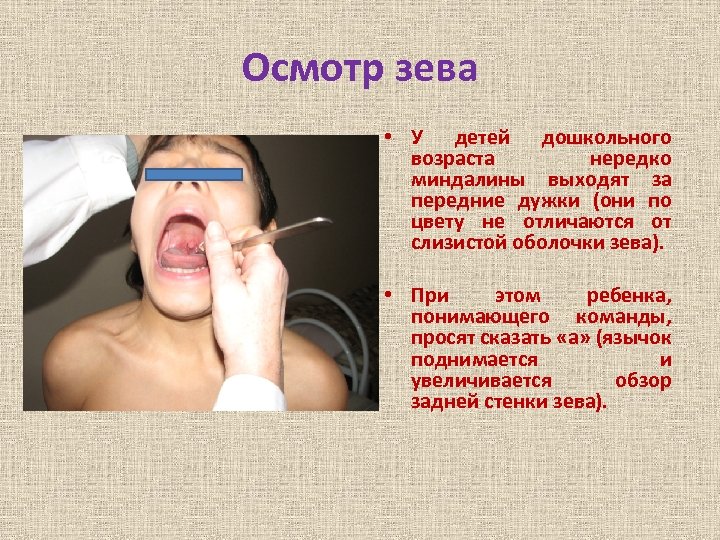
Осмотр зева • У детей дошкольного возраста нередко миндалины выходят за передние дужки (они по цвету не отличаются от слизистой оболочки зева). • При этом ребенка, понимающего команды, просят сказать «а» (язычок поднимается и увеличивается обзор задней стенки зева).

Тестовый контроль • • • 1. Частота дыхания новорождённых в минуту: а) 40 -60, б) 20 -30, в) 80 -90 2. При пальпации грудной клетки определяют: а) Эластичность грудной клетки, болезненность , голосовое дрожание, симптом Кораньи. б) Эластичность грудной клетки, болезненность , голосовое дрожание, бронхофонию. в) Эластичность грудной клетки, болезненность , голосовое дрожание, толщину кожной складки при плеврите. 3. Укорочение перкуторного звука при перкуссии по средней подмышечной линии в направлении подмышечной ямки — симптом: а) Филатова, б) Кораньи, в) Аркавина, г) Философова.

• • • • • 4. Перкуторно высоту стояния верхушек определяют: а) У детей до 3 лет. б) У детей от 3 до 7 лет. в) У детей старше 7 лет. 5. Голосовое дрожание несимметрично ослабляется при: а) экссудативной плеврите, пневмотораксе, опухолях плевры. б) уплотнении лёгочной ткани, экссудативном плеврите, пневмотораксе. в) остом ларингите, экссудативном плеврите, гидротораксе. 6. Укорочение перкуторного звука возможно при: а) пневмонии, значительном отёке лёгких, ателектазе, экссудативном плеврите, абсцессе. б) пневмонии, значительном отёке лёгких, эмфиземе, опухолях лёгких, избыточном развитии подкожного жирового слоя. в) Спадении лёгочной ткани, пневмотораксе, воспалении лёгких, экссудативном плеврите. 7. Нижняя граница правого лёгкого по средне-подмышечной линии справа: а) VI ребро б) VII ребро в) VIII ребро г) Не определяется

• • • • 8. Усиление бронхофонии наблюдается при: а) Выпотном плеврите, уплотнении лёгочной ткани, увеличении парабронхиальных лимфатических узлов. б) Уплотнении лёгочной ткани, увеличении парабронхиальных лимфатических узлов, ателектазах. в) Пневмотораксе, ателектазах, уплотнении лёгочной ткани. 9. Частота дыхания ребёнка 1 года в минуту: а) 30 -40, б) 50 -60, в) 60 -70 г) 20 -25 10. При наружном осмотре больных с заболеваниями органов дыхания определяют: а) Наличие цианоза, экскурсию грудной клетки, тип дыхания, голосовое дрожание. б) Эластичность грудной клетки, болезненность , голосовое дрожание, бронхофонию. в) Эластичность грудной клетки, болезненность , голосовое дрожание, толщину кожной складки при плеврите.

• • • • • 11. Укорочение перкуторного звука при непосредственной перкуссии по остичтым отросткам позвонков ниже 2 -го грудного аозвонка — симптом: а) Филатова, б) Кораньи, в) Аркавина, г) Философова. 12. Ширину полей Кренинга определяют: а) У детей до 1 года. б) У детей раннего возраста. в) У детей старшего возраста. 13. Голосовое дрожание несимметрично усиливаются при: а) экссудативной плеврите, пневмотораксе, опухолях плевры. б) уплотнении лёгочной ткани, пневмонии, пневмосклерозе, наличии полостей в лёгких. в) остом бронхите, экссудативном плеврите, гидротораксе. 14. Тимпанический оттенок перкуторного звука определяется над: а) ателектазами. б) воздушными полостями — каверны, кисты. в) Экссудатом в плевральной полости.

• • • • • 15. Нижняя граница левого лёгкого по средне-подмышечной линии слева: а) VI ребро б) VII ребро в) VIII ребро г) Не определяется 16. Ослабление бронхофонии наблюдается при: а) Выпотном плеврите. б) Уплотнении лёгочной ткани. в) Увеличении парабронхиальных лимфатических узлов. 17. Анатомо-физиологические особенности органов дыхания у детей первого года жизни, способствующие быстрому развитию гипоксии? а) низкие абсолютные величины дыхательного объема и мертвого пространства б) узкие дыхательные пути в) слабость дыхательных мышц г) малое поглощение кислорода д) повышенное поглощение кислорода Выберите правильную комбинацию ответов: 1) а, б, в, г 2) а, в, г, д 3) б, в, г, д 4)а, б, в, д

• • • • • 18. Какова частота дыхания новорожденного ребенка? 1) 60 -80 в мин; 2) 30 -40 в мин; 3) 40 -60 в мин; 4) 25 -35 в мин. 19. Пуэрильное дыхание детей обусловлено? 1) малой воздушностью легочной ткани 2)малыми размерами грудной клетки 3)широким просветом бронхиол 4) примесью ларингеального дыхания 5) утолщенными стенками грудной клетки 20. Анатомическими особенностями полости носа у детей раннего возраста? 1) недоразвитие полостей; 2) нежность слизистой оболочки; 3) плотность хрящей; 4) узость носовых ходов; 5) узость носовых ходов

• • • • 21. Особенностями развития легочной ткани у детей раннего возраста? 1) обильное развитие кровеносных сосудов; 2) недоразвитие эластической ткани; 3) недостаточное развитие ацинуса; 4) хорошая воздушность легочной ткани; 5) недостаточное количество альвеол; 6) широкие бронхиолы 22. Закладка респираторного тракта начинается: 1) на 3 -й неделе внутриутробного развития; 2) на 6 -й неделе внутриутробного развития; 3) на 4 -ой неделе внутриутробного развития 23. Небные миндалины выступают за границы передних дужек: 1) у новорожденных; 2) после 1 года; 3)после 3 -х лет; 4)после 5 лет

• • • • • 24. Гортань у детей раннего возраста: 1) цилиндрической формы; 2) относительно короче, чем у взрослых; 3) воронкообразной формы; 4)голосовая щель узкая 25. Какие утверждения верны для трахеи и бронхов у детей : 1) относительно широкие; 2) уже, чем у взрослых; 3) диаметр в постнатальном развитии увеличивается в 2 -3 раза; 4) мышечные и эластические волокна развиты хорошо 26. Какова частота дыхания в 5 лет: 1) 15 в мин; 2) 20 в мин; 3) 25 в мин; 4) 30 в мин. 27. Образование альвеол: 1) заканчивается во внутриутробном периоде; 2) продолжается до 2 -х лет; 3) продолжается до 7 лет

• • • • • 28. Преобладающий тип дыхания у детей раннего возраста: 1. Брюшной 2. Грудной 3. Грудо-брюшной 29. Везикулярное дыхание у детей выслушивается: 1. с 1 года 3. с 7 лет 2. с 3 лет 4. с 10 лет 30. Бронхиальное дыхание у здорового ребенка выслушивается: 1. над гортанью 2. в яремной ямке 3. в подмышечной области 4. в межлопаточной области на уровне 3 -4 грудного позвонка 5. над 7 шейным позвонком 31. Пуэрильное дыхание у детей выслушивается: 1. с 5 до 10 лет 2. с 1 года до 8 лет 3. с рождения до 4 -х лет 4. с 6 мес. до 5 -7 лет

• • • • 32. Голосовое дрожание у здоровых детей: 1. проводится одинаково с обеих сторон 2. усилено над областью сердца 3. ослаблено в подлопаточных областях 33. Отставание одной половины грудной клетки в дыхании наблюдается при: 1. бронхиолите 2. выпотном плеврите 3. долевой пневмонии 4. переломах ребер на стороне отставания 34. Клиническими признаками экспираторной одышки являются: 1. напряжение прямых мышц живота 2. вздутие грудной клетки 3. уменьшение экскурсии грудной клетки 4. втяжение уступчивых мест грудной клетки 5. удлинненны выдох 6. затрудненый вдох

• • • • 35. К патологическим аускультативным типам дыхания относятся: 1. пуэрильное 2. жесткое 3. ослабленное везикулярное 4. бронхиальное 36. Нижняя граница правого легкого по средне-аксилярной линии: 1. 6 ребро 2. 7 ребро 3. 8 ребро 4. 9 ребро 37. Везикулярное дыхание у здорового ребенка выслушивается: 1. над лопатками 2. над ключицами 3. в подмышечной области 4. по срединно-ключичной линии 5. в межлопаточной области на уровне 3 -4 гр. позвонков

• • • • 38. На переднюю поверхность грудной клетки справа проецируются доли легкого: 1. верхняя 2. нижняя 3. средняя 39. Специфическими жалобами при заболеваниях органов дыхания являются: 1. насморк 2. кашель 3. кровотечение из носа 4. одышка 5. отеки 40. Кашель при ларингите имеет следующие типичные признаки: 1. сухой, грубый 2. влажный, с обильным отделением мокроты 3. «лающий»

Литература 1. Капитан Т. В. Пропедевтика детских болезней с уходом за детьми / Т. В. Капитан. – 5 е изд. , доп. – М. : МЕДпресс-информ, 2009. – 656 с. : ил. 2. Воронцов И. М. , Мазурин А. В. Пропедевтика детских болезней: Учебник для медицинских вузов. - 3 -е изд. , перераб. и доп. – М. : Фолиант, 2009. – 1008 с. 3. Практические навыки педиатра: практическое пособие / М. В. Чичко, А. А. Астапов, О. Н. Волкова и др. ; Сост. и ред. М. В. Чичко. - Мн. : Книжный дом, 2005. – 848 с. , ил. 4. Пропедевтика детских болезней: Практикум / Под ред. В. В. Юрьева. – СПб: Питер, 2003. – 352 с. (Серия «Национальная медицинская библиотека» ) 5. Детские болезни: Учебник / Под ред. А. А. Баранова. – М. : ГЭОТАР-МЕД, 2002. – 880 с. : ил. – (Серия «XXI» век) 6. Энциклопедия клинического обследования больного: Пер. с англ. – М. : ГЭОТАР МЕДИЦИНА, 1998. – 704 с. 7. Пропедевтика детских болезней. Геппе Н. А. / М. : ГЭОТАР-Медиа, 2009.
37bc010916764dba5f5c64bcc6fee808.ppt