коленный сустав.pptx
- Количество слайдов: 34
 методика и ультразвуковая анатомия коленного сустава. Выполнила: Коновалова Л. Е.
методика и ультразвуковая анатомия коленного сустава. Выполнила: Коновалова Л. Е.
 Коленный сустав - является вторым по величине крупным суставом организма, в функциональном отношение играющим для человека исключительно важную роль, являясь залогом его физической активности. По частоте поражения коленный сустав также занимает второе место [3]. В общей структуре воспалительных и дегенеративнодистрофических заболеваний коленного сустава ведущее место принадлежит деформирующему остеоартрозу и ревматоидному артриту [4, 7, 8]. Поражение коленного сустава при данной патологии, даже при незначительных нарушениях функций, приводит к значительному дискомфорту для человека, к стойкому снижению трудоспособности, а при длительном течении процесса - к инвалидизации [5]. В связи с тем, что основной контингент больных приходится на работоспособный возраст, то выявление и раннее установление правильного диагноза являются актуальными.
Коленный сустав - является вторым по величине крупным суставом организма, в функциональном отношение играющим для человека исключительно важную роль, являясь залогом его физической активности. По частоте поражения коленный сустав также занимает второе место [3]. В общей структуре воспалительных и дегенеративнодистрофических заболеваний коленного сустава ведущее место принадлежит деформирующему остеоартрозу и ревматоидному артриту [4, 7, 8]. Поражение коленного сустава при данной патологии, даже при незначительных нарушениях функций, приводит к значительному дискомфорту для человека, к стойкому снижению трудоспособности, а при длительном течении процесса - к инвалидизации [5]. В связи с тем, что основной контингент больных приходится на работоспособный возраст, то выявление и раннее установление правильного диагноза являются актуальными.
 Цель нашего исследования - оценить значимость и возможности УЗИ в диагностике и дифференциальной диагностике деформирующего остеоартроза и ревматоидного артрита при поражении коленного сустава. Проведение УЗИ у 159 пациентов позволило определить критерии, необходимые для дифференциального диагноза между этими двумя заболеваниями в зависимости от стадии процесса. Авторы показывают, что УЗИ является высокоинформативным методом диагностики, не уступает рентгенологическому методу исследования, и рекомендуют его применение в широкой клинической практике
Цель нашего исследования - оценить значимость и возможности УЗИ в диагностике и дифференциальной диагностике деформирующего остеоартроза и ревматоидного артрита при поражении коленного сустава. Проведение УЗИ у 159 пациентов позволило определить критерии, необходимые для дифференциального диагноза между этими двумя заболеваниями в зависимости от стадии процесса. Авторы показывают, что УЗИ является высокоинформативным методом диагностики, не уступает рентгенологическому методу исследования, и рекомендуют его применение в широкой клинической практике
 В последнее десятилетие, благодаря совершенствованию аппаратуры, разработке новых методологических приемов, стало возможным применение эхографии в тех областях, которые ранее считались недоступными для ультразвука. Одно из таких направлений развития ультрасонографии применение ее в травматологии и ортопедии [1 -5], в частности, для обследования коленных суставов. Диагностика и дифференциальная диагностика деформирующего остеоартроза и ревматоидного артрита коленного сустава осуществляется с учетом жалоб больного, анамнеза, клинических проявлений, данных лабораторного исследования и диагностических (инструментальных методов), одним из которых является УЗИ. Так как патогенез деформирующего остеоартроза и ревматоидного артрита различен, то и выявляемые при выполнении УЗИ признаки, позволяют провести дифференциальный диагноз.
В последнее десятилетие, благодаря совершенствованию аппаратуры, разработке новых методологических приемов, стало возможным применение эхографии в тех областях, которые ранее считались недоступными для ультразвука. Одно из таких направлений развития ультрасонографии применение ее в травматологии и ортопедии [1 -5], в частности, для обследования коленных суставов. Диагностика и дифференциальная диагностика деформирующего остеоартроза и ревматоидного артрита коленного сустава осуществляется с учетом жалоб больного, анамнеза, клинических проявлений, данных лабораторного исследования и диагностических (инструментальных методов), одним из которых является УЗИ. Так как патогенез деформирующего остеоартроза и ревматоидного артрита различен, то и выявляемые при выполнении УЗИ признаки, позволяют провести дифференциальный диагноз.
 Методика исследования (методика и ультразвуковая анатомия ) Исследование проводится линейными или конвексными датчиками частотой от 5 до 10 МГц. При этом врач ультразвуковой диагностики должен знать не только нормальную и ультразвуковую анатомию обследуемого сустава, но и строго соблюдать предлагаемый протокол ультразвукового сканирования. Анатомической особенностью строения коленного сустава является наличие менисков - хрящевых пластинок трехгранной формы, расположенных между суставными поверхностями, проникающих на определенное расстояние в суставную полость (рис. 1, 2). Наружный край мениска срастается с суставной сумкой, внутренний заострен в форме клина и обращен в полость сустава.
Методика исследования (методика и ультразвуковая анатомия ) Исследование проводится линейными или конвексными датчиками частотой от 5 до 10 МГц. При этом врач ультразвуковой диагностики должен знать не только нормальную и ультразвуковую анатомию обследуемого сустава, но и строго соблюдать предлагаемый протокол ультразвукового сканирования. Анатомической особенностью строения коленного сустава является наличие менисков - хрящевых пластинок трехгранной формы, расположенных между суставными поверхностями, проникающих на определенное расстояние в суставную полость (рис. 1, 2). Наружный край мениска срастается с суставной сумкой, внутренний заострен в форме клина и обращен в полость сустава.
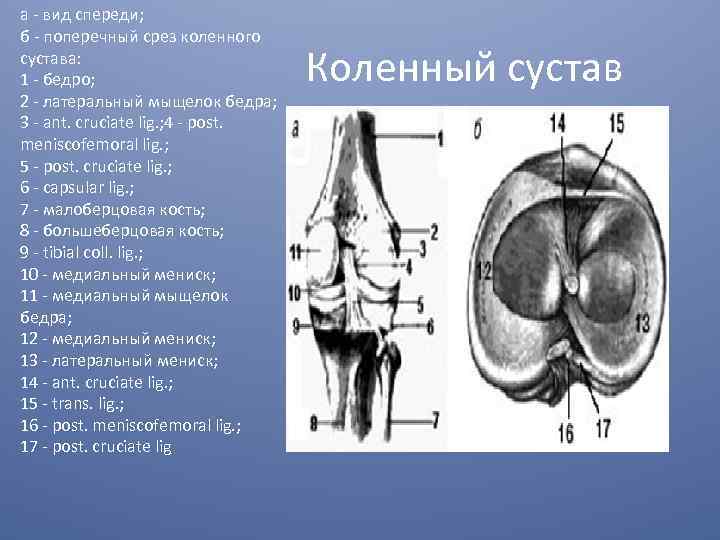 а - вид спереди; б - поперечный срез коленного сустава: 1 - бедро; 2 - латеральный мыщелок бедра; 3 - ant. cruciate lig. ; 4 - post. meniscofemoral lig. ; 5 - post. cruciate lig. ; 6 - capsular lig. ; 7 - малоберцовая кость; 8 - большеберцовая кость; 9 - tibial coll. lig. ; 10 - медиальный мениск; 11 - медиальный мыщелок бедра; 12 - медиальный мениск; 13 - латеральный мениск; 14 - ant. cruciate lig. ; 15 - trans. lig. ; 16 - post. meniscofemoral lig. ; 17 - post. cruciate lig Коленный сустав
а - вид спереди; б - поперечный срез коленного сустава: 1 - бедро; 2 - латеральный мыщелок бедра; 3 - ant. cruciate lig. ; 4 - post. meniscofemoral lig. ; 5 - post. cruciate lig. ; 6 - capsular lig. ; 7 - малоберцовая кость; 8 - большеберцовая кость; 9 - tibial coll. lig. ; 10 - медиальный мениск; 11 - медиальный мыщелок бедра; 12 - медиальный мениск; 13 - латеральный мениск; 14 - ant. cruciate lig. ; 15 - trans. lig. ; 16 - post. meniscofemoral lig. ; 17 - post. cruciate lig Коленный сустав
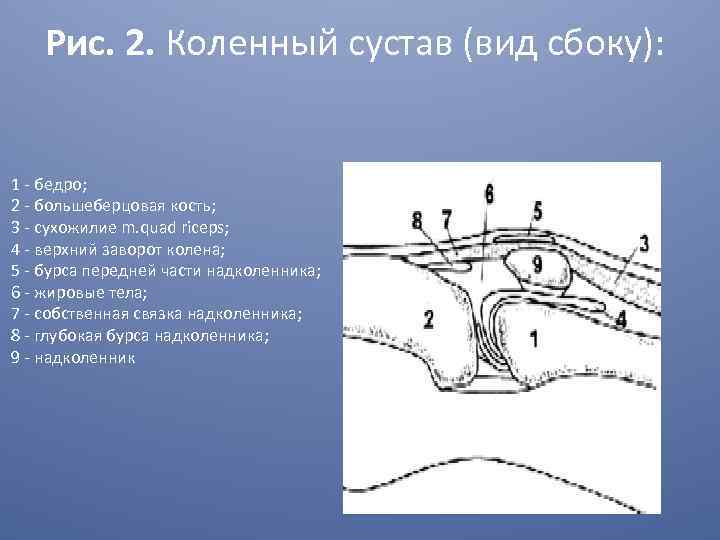 Рис. 2. Коленный сустав (вид сбоку): 1 - бедро; 2 - большеберцовая кость; 3 - сухожилие m. quad riceps; 4 - верхний заворот колена; 5 - бурса передней части надколенника; 6 - жировые тела; 7 - собственная связка надколенника; 8 - глубокая бурса надколенника; 9 - надколенник
Рис. 2. Коленный сустав (вид сбоку): 1 - бедро; 2 - большеберцовая кость; 3 - сухожилие m. quad riceps; 4 - верхний заворот колена; 5 - бурса передней части надколенника; 6 - жировые тела; 7 - собственная связка надколенника; 8 - глубокая бурса надколенника; 9 - надколенник
 Травматические повреждения и заболевания менисков - одна из наиболее частых причин болей в коленном суставе. В начале исследования больной находится в положении лежа на животе, ноги слегка согнуты в коленях. Датчик располагается в области подколенной ямки параллельно длинной оси нижней конечности в месте максимальной пульсации артерии, определяемой пальпаторно, и на экране монитора эта позиция служит для определения правильного положения датчика (рис. 3). Под контролем руки исследователя датчик смещается по проекции суставной щели латерально до момента, когда на экране появится клиновидная эхопозитивная структура умеренной интенсивности, соответствующая заднему рогу наружного мениска (рис. 4). При этом до визуализации заднего рога мениска иногда выявляется сeсамоидная косточка (рис. 5). Затем больной поворачивается на больную сторону, нога сгибается в колене до 50 -60°, датчик располагается в проекции суставной щели над промежуточной частью мениска и постепенно смещается кпереди до момента, когда на экране монитора визуализируется структура переднего рога. Аналогично исследуется медиальный мениск (рис. 6).
Травматические повреждения и заболевания менисков - одна из наиболее частых причин болей в коленном суставе. В начале исследования больной находится в положении лежа на животе, ноги слегка согнуты в коленях. Датчик располагается в области подколенной ямки параллельно длинной оси нижней конечности в месте максимальной пульсации артерии, определяемой пальпаторно, и на экране монитора эта позиция служит для определения правильного положения датчика (рис. 3). Под контролем руки исследователя датчик смещается по проекции суставной щели латерально до момента, когда на экране появится клиновидная эхопозитивная структура умеренной интенсивности, соответствующая заднему рогу наружного мениска (рис. 4). При этом до визуализации заднего рога мениска иногда выявляется сeсамоидная косточка (рис. 5). Затем больной поворачивается на больную сторону, нога сгибается в колене до 50 -60°, датчик располагается в проекции суставной щели над промежуточной частью мениска и постепенно смещается кпереди до момента, когда на экране монитора визуализируется структура переднего рога. Аналогично исследуется медиальный мениск (рис. 6).
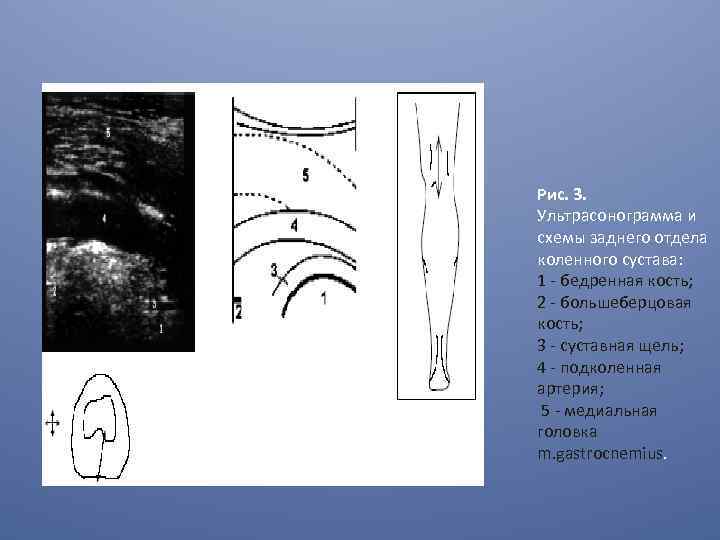 Рис. 3. Ультрасонограмма и схемы заднего отдела коленного сустава: 1 - бедренная кость; 2 - большеберцовая кость; 3 - суставная щель; 4 - подколенная артерия; 5 - медиальная головка m. gastrocnemius.
Рис. 3. Ультрасонограмма и схемы заднего отдела коленного сустава: 1 - бедренная кость; 2 - большеберцовая кость; 3 - суставная щель; 4 - подколенная артерия; 5 - медиальная головка m. gastrocnemius.
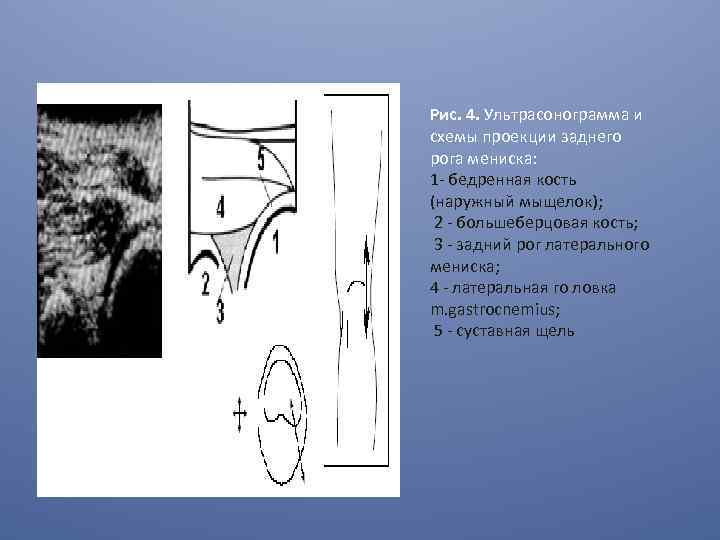 Рис. 4. Ультрасонограмма и схемы проекции заднего рога мениска: 1 - бедренная кость (наружный мыщелок); 2 - большеберцовая кость; 3 - задний рог латерального мениска; 4 - латеральная го ловка m. gastrocnemius; 5 - суставная щель
Рис. 4. Ультрасонограмма и схемы проекции заднего рога мениска: 1 - бедренная кость (наружный мыщелок); 2 - большеберцовая кость; 3 - задний рог латерального мениска; 4 - латеральная го ловка m. gastrocnemius; 5 - суставная щель
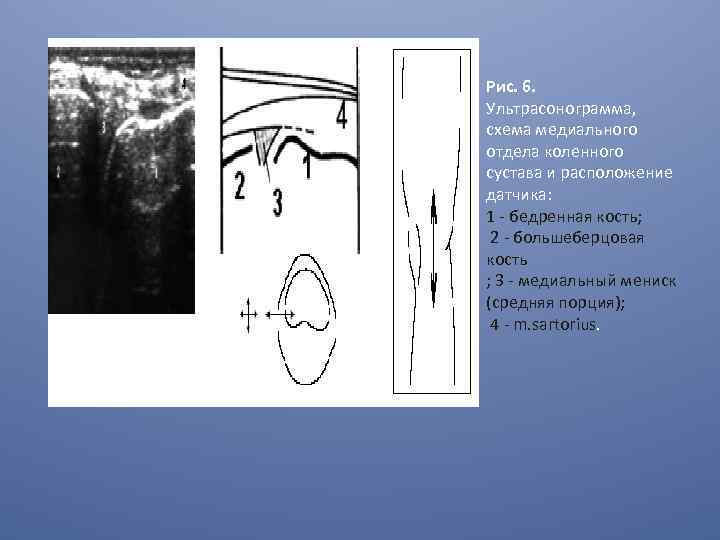 Рис. 6. Ультрасонограмма, схема медиального отдела коленного сустава и расположение датчика: 1 - бедренная кость; 2 - большеберцовая кость ; 3 - медиальный мениск (средняя порция); 4 - m. sartorius.
Рис. 6. Ультрасонограмма, схема медиального отдела коленного сустава и расположение датчика: 1 - бедренная кость; 2 - большеберцовая кость ; 3 - медиальный мениск (средняя порция); 4 - m. sartorius.
 Исследование немного ниже подколенной области коленного сустава под углом в 60° от продольного среза позволяет визуализировать медиальную и латеральную головки m. gastrocnemius (рис. 7). Поворот на 90° ультразвукового датчика от продольной оси конечности в проекции бедренной кости дает возможность визуализировать медиальный и латеральный мыщелки бедра, сосуды подколенной области, частично заднюю и переднюю крестообразные связки (рис. 8).
Исследование немного ниже подколенной области коленного сустава под углом в 60° от продольного среза позволяет визуализировать медиальную и латеральную головки m. gastrocnemius (рис. 7). Поворот на 90° ультразвукового датчика от продольной оси конечности в проекции бедренной кости дает возможность визуализировать медиальный и латеральный мыщелки бедра, сосуды подколенной области, частично заднюю и переднюю крестообразные связки (рис. 8).
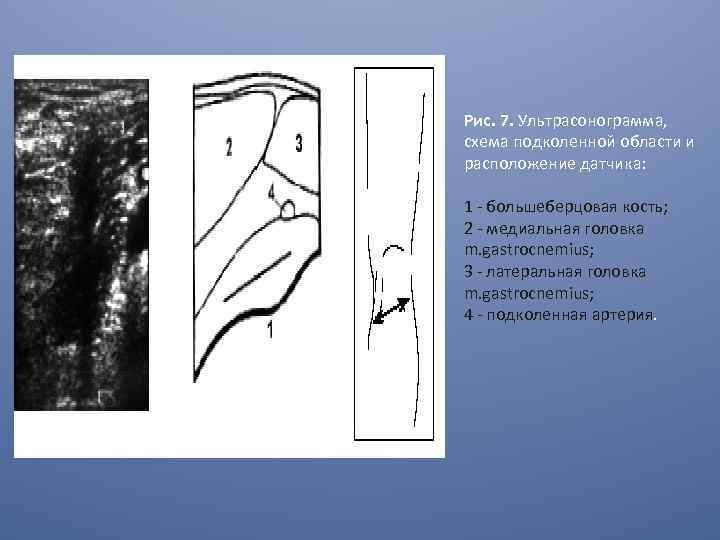 Рис. 7. Ультрасонограмма, схема подколенной области и расположение датчика: 1 - большеберцовая кость; 2 - медиальная головка m. gastrocnemius; 3 - латеральная головка m. gastrocnemius; 4 - подколенная артерия.
Рис. 7. Ультрасонограмма, схема подколенной области и расположение датчика: 1 - большеберцовая кость; 2 - медиальная головка m. gastrocnemius; 3 - латеральная головка m. gastrocnemius; 4 - подколенная артерия.
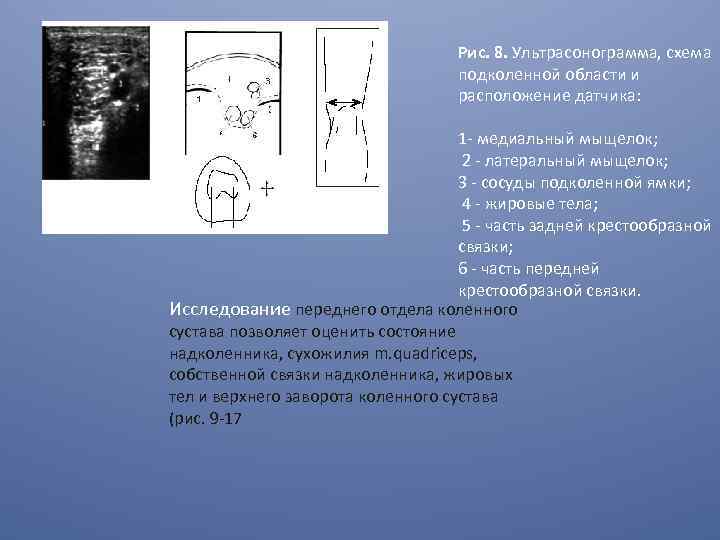 Рис. 8. Ультрасонограмма, схема подколенной области и расположение датчика: 1 - медиальный мыщелок; 2 - латеральный мыщелок; 3 - сосуды подколенной ямки; 4 - жировые тела; 5 - часть задней крестообразной связки; 6 - часть передней крестообразной связки. Исследование переднего отдела коленного сустава позволяет оценить состояние надколенника, сухожилия m. quadriceps, собственной связки надколенника, жировых тел и верхнего заворота коленного сустава (рис. 9 -17
Рис. 8. Ультрасонограмма, схема подколенной области и расположение датчика: 1 - медиальный мыщелок; 2 - латеральный мыщелок; 3 - сосуды подколенной ямки; 4 - жировые тела; 5 - часть задней крестообразной связки; 6 - часть передней крестообразной связки. Исследование переднего отдела коленного сустава позволяет оценить состояние надколенника, сухожилия m. quadriceps, собственной связки надколенника, жировых тел и верхнего заворота коленного сустава (рис. 9 -17
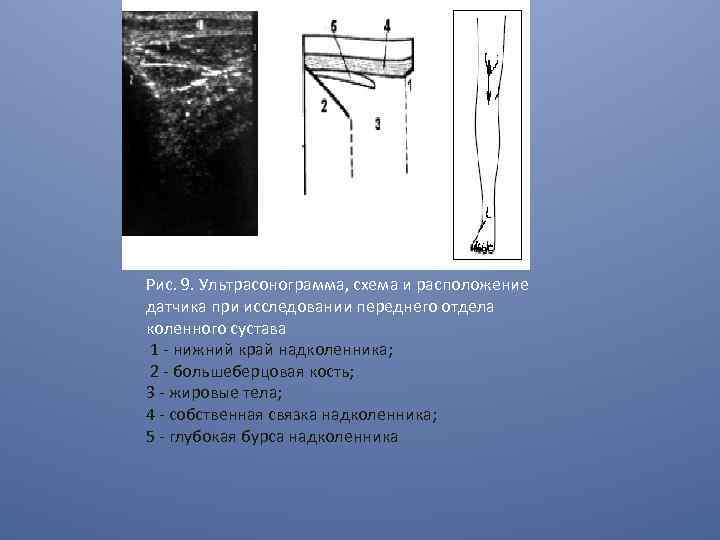 Рис. 9. Ультрасонограмма, схема и расположение датчика при исследовании переднего отдела коленного сустава 1 - нижний край надколенника; 2 - большеберцовая кость; 3 - жировые тела; 4 - собственная связка надколенника; 5 - глубокая бурса надколенника
Рис. 9. Ультрасонограмма, схема и расположение датчика при исследовании переднего отдела коленного сустава 1 - нижний край надколенника; 2 - большеберцовая кость; 3 - жировые тела; 4 - собственная связка надколенника; 5 - глубокая бурса надколенника
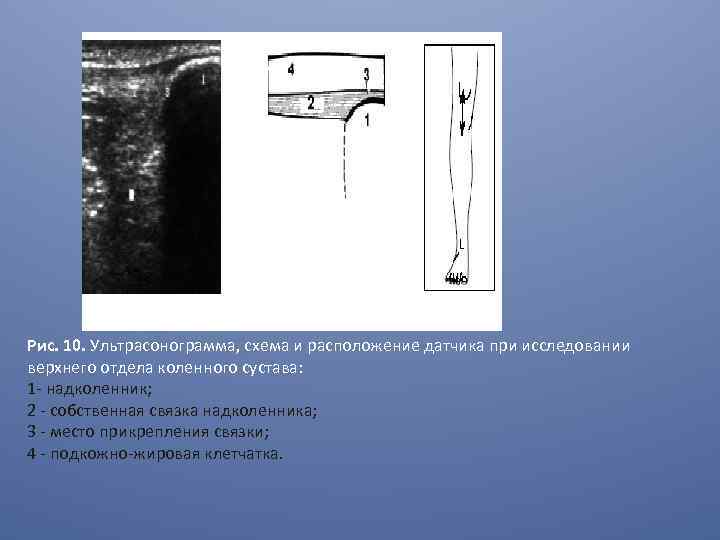 Рис. 10. Ультрасонограмма, схема и расположение датчика при исследовании верхнего отдела коленного сустава: 1 - надколенник; 2 - собственная связка надколенника; 3 - место прикрепления связки; 4 - подкожно-жировая клетчатка.
Рис. 10. Ультрасонограмма, схема и расположение датчика при исследовании верхнего отдела коленного сустава: 1 - надколенник; 2 - собственная связка надколенника; 3 - место прикрепления связки; 4 - подкожно-жировая клетчатка.
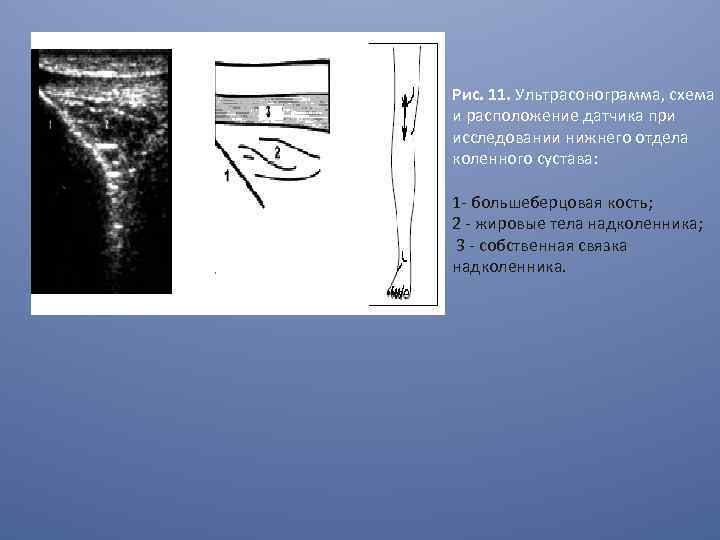 Рис. 11. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава: 1 - большеберцовая кость; 2 - жировые тела надколенника; 3 - собственная связка надколенника.
Рис. 11. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава: 1 - большеберцовая кость; 2 - жировые тела надколенника; 3 - собственная связка надколенника.
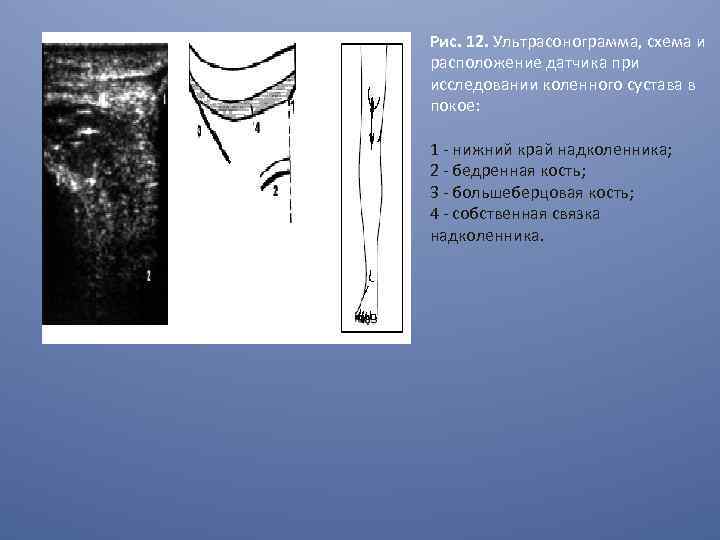 Рис. 12. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава в покое: 1 - нижний край надколенника; 2 - бедренная кость; 3 - большеберцовая кость; 4 - собственная связка надколенника.
Рис. 12. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава в покое: 1 - нижний край надколенника; 2 - бедренная кость; 3 - большеберцовая кость; 4 - собственная связка надколенника.
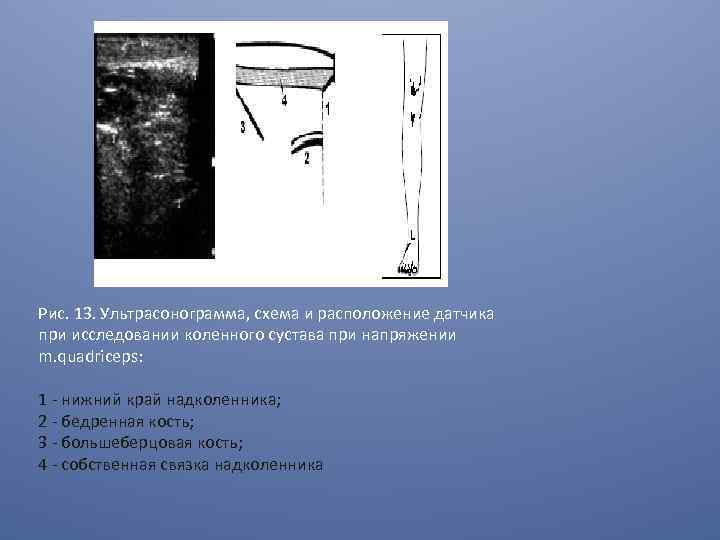 Рис. 13. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава при напряжении m. quadriceps: 1 - нижний край надколенника; 2 - бедренная кость; 3 - большеберцовая кость; 4 - собственная связка надколенника
Рис. 13. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава при напряжении m. quadriceps: 1 - нижний край надколенника; 2 - бедренная кость; 3 - большеберцовая кость; 4 - собственная связка надколенника
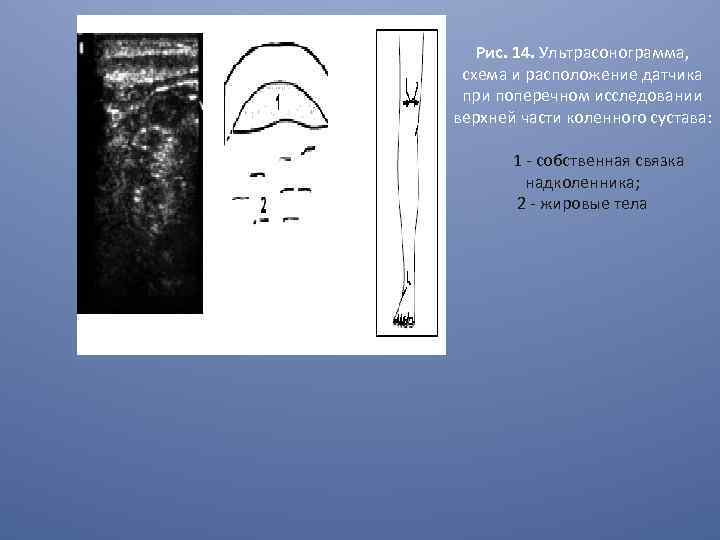 Рис. 14. Ультрасонограмма, схема и расположение датчика при поперечном исследовании верхней части коленного сустава: 1 - собственная связка надколенника; 2 - жировые тела
Рис. 14. Ультрасонограмма, схема и расположение датчика при поперечном исследовании верхней части коленного сустава: 1 - собственная связка надколенника; 2 - жировые тела
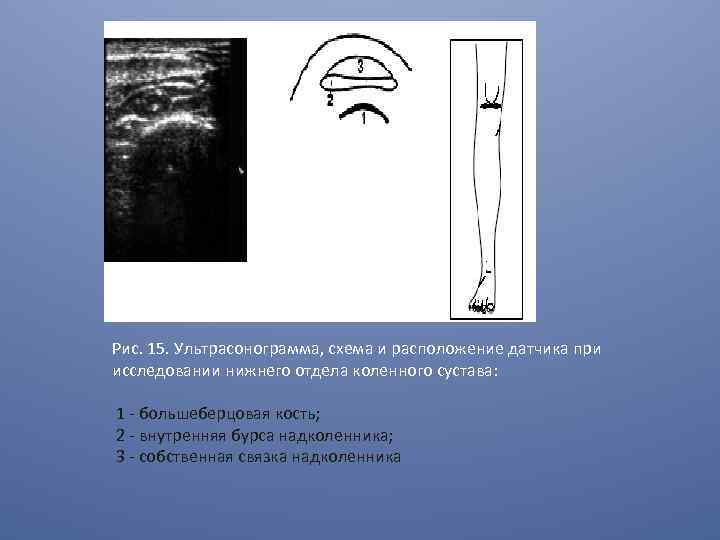 Рис. 15. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава: 1 - большеберцовая кость; 2 - внутренняя бурса надколенника; 3 - собственная связка надколенника
Рис. 15. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава: 1 - большеберцовая кость; 2 - внутренняя бурса надколенника; 3 - собственная связка надколенника
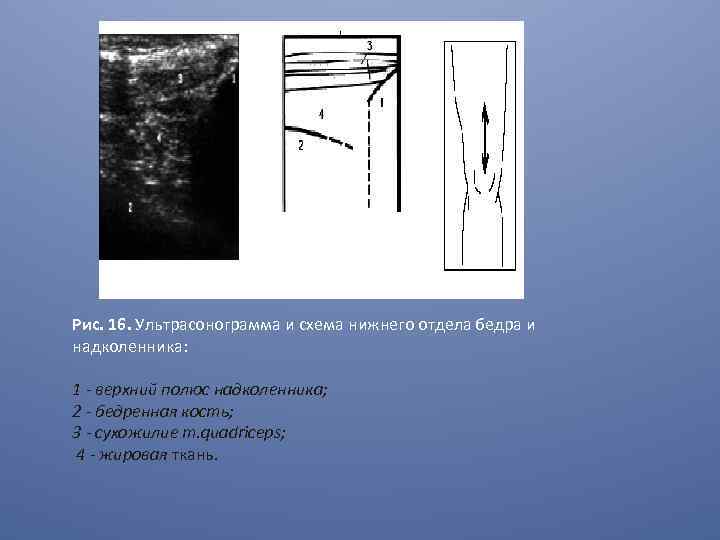 Рис. 16. Ультрасонограмма и схема нижнего отдела бедра и надколенника: 1 - верхний полюс надколенника; 2 - бедренная кость; 3 - сухожилие m. quadriceps; 4 - жировая ткань.
Рис. 16. Ультрасонограмма и схема нижнего отдела бедра и надколенника: 1 - верхний полюс надколенника; 2 - бедренная кость; 3 - сухожилие m. quadriceps; 4 - жировая ткань.
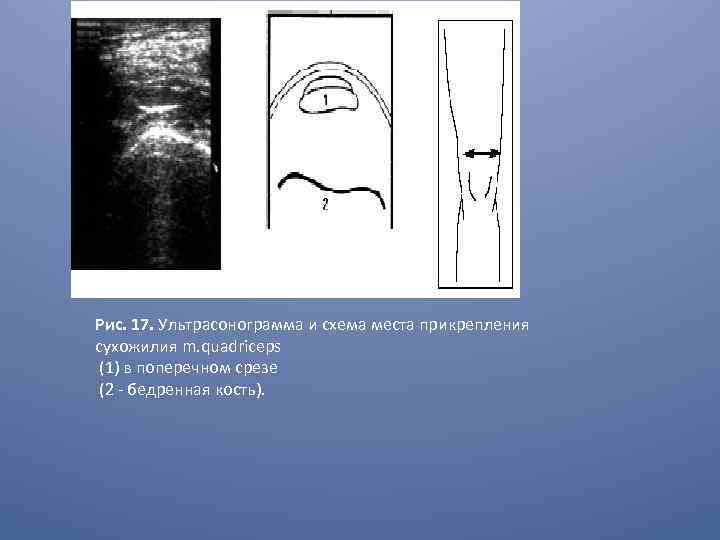 Рис. 17. Ультрасонограмма и схема места прикрепления сухожилия m. quadriceps (1) в поперечном срезе (2 - бедренная кость).
Рис. 17. Ультрасонограмма и схема места прикрепления сухожилия m. quadriceps (1) в поперечном срезе (2 - бедренная кость).
 Протокол УЗИ коленного сустава В протоколе УЗИ коленного сустава должны быть отражены следующие позиции: -наличие выпота в верхнем завороте (есть, нет); -эхоструктура жидкости (однородная, неоднородная); -наличие инородных тел (есть, нет); -сухожилие прямой мышцы бедра (целостность нарушена, не нарушена). -надколенник - контуры (ровные, неровные), наличие бурсита (есть, нет); -собственная связка - целостность (нарушена, не нарушена), структура (одно родная, неоднородная, пониженной эхогенности), толщина, наличие бурсита (есть, нет); -состояние жировых тел (структура изменена, не изменена), гипертрофия (есть, нет); -состояние медиопателлярной складки - структура (изменена, не изменена), повреждение (есть, нет); -
Протокол УЗИ коленного сустава В протоколе УЗИ коленного сустава должны быть отражены следующие позиции: -наличие выпота в верхнем завороте (есть, нет); -эхоструктура жидкости (однородная, неоднородная); -наличие инородных тел (есть, нет); -сухожилие прямой мышцы бедра (целостность нарушена, не нарушена). -надколенник - контуры (ровные, неровные), наличие бурсита (есть, нет); -собственная связка - целостность (нарушена, не нарушена), структура (одно родная, неоднородная, пониженной эхогенности), толщина, наличие бурсита (есть, нет); -состояние жировых тел (структура изменена, не изменена), гипертрофия (есть, нет); -состояние медиопателлярной складки - структура (изменена, не изменена), повреждение (есть, нет); -
 боковые связки - структура (изменена, не изменена), наличие/отсутствие диастаза сухожилий при проведении функционального теста; -суставные поверхности бедеренной и большеберцовой костей (ровные, неровные), костные разрастания (есть, нет), наличие дополнительных включений (есть, нет); -гиалиновый хрящ - контуры (ровные, неровные), толщина (истончен, в пределах нормы - до 3 мм); -мениски: наружный - форма (правильная, неправильная), структура (однородная, неоднородная), контуры (четкие, нечеткие; ровные, неровные), фрагментация (есть, нет), кальцинация (есть, нет), наличие жид костного образования в паракапсулярной зоне (есть, нет); внутренний - аналогичным образом описываются форма, структура, контуры, наличие фрагментации, кальцинации, паракапсулярная зона; наличие кисты Беккера в подколенной области (есть, нет).
боковые связки - структура (изменена, не изменена), наличие/отсутствие диастаза сухожилий при проведении функционального теста; -суставные поверхности бедеренной и большеберцовой костей (ровные, неровные), костные разрастания (есть, нет), наличие дополнительных включений (есть, нет); -гиалиновый хрящ - контуры (ровные, неровные), толщина (истончен, в пределах нормы - до 3 мм); -мениски: наружный - форма (правильная, неправильная), структура (однородная, неоднородная), контуры (четкие, нечеткие; ровные, неровные), фрагментация (есть, нет), кальцинация (есть, нет), наличие жид костного образования в паракапсулярной зоне (есть, нет); внутренний - аналогичным образом описываются форма, структура, контуры, наличие фрагментации, кальцинации, паракапсулярная зона; наличие кисты Беккера в подколенной области (есть, нет).
 Материал и методы Проанализированы результаты обследования 159 пациентов с патологией коленного сустава в возрастном диапазоне 18 -85 лет, из них 127 (79, 9%) женщин и 32 (20, 1%) - мужчин. Длительность анамнеза составляла от 3 месяцев до 30 лет. 146 (91, 8%) пациентов с диагнозом деформирующий остеоартроз, 13 (8, 2%) - с ревматоидным артритом. УЗИ проводились на ультразвуковом аппарате Hawk 2102 XL с использованием линейного датчика с диапазоном частот 6 -12 МГц.
Материал и методы Проанализированы результаты обследования 159 пациентов с патологией коленного сустава в возрастном диапазоне 18 -85 лет, из них 127 (79, 9%) женщин и 32 (20, 1%) - мужчин. Длительность анамнеза составляла от 3 месяцев до 30 лет. 146 (91, 8%) пациентов с диагнозом деформирующий остеоартроз, 13 (8, 2%) - с ревматоидным артритом. УЗИ проводились на ультразвуковом аппарате Hawk 2102 XL с использованием линейного датчика с диапазоном частот 6 -12 МГц.
 Результаты и обсуждение Проведено УЗИ у 146 (91, 8%) пациентов с диагнозом деформирующий остеоартроз. У 72 (49, 3%) пациентов установлена I стадии деформирующего остеоартроза, у 69 (47, 3%) - II стадия, у 5 (3, 4%) пациентов - III стадия. У 13 (5%) пациентов с поражением коленного сустава диагностирован ревматоидный артрит, из них у 7 (53, 8%) пациентов - I стадии заболевания, у 5 (38, 5%) - II стадии, у 1 (7, 7%) - III стадии (табл. 2 -4, рис. 1 -3).
Результаты и обсуждение Проведено УЗИ у 146 (91, 8%) пациентов с диагнозом деформирующий остеоартроз. У 72 (49, 3%) пациентов установлена I стадии деформирующего остеоартроза, у 69 (47, 3%) - II стадия, у 5 (3, 4%) пациентов - III стадия. У 13 (5%) пациентов с поражением коленного сустава диагностирован ревматоидный артрит, из них у 7 (53, 8%) пациентов - I стадии заболевания, у 5 (38, 5%) - II стадии, у 1 (7, 7%) - III стадии (табл. 2 -4, рис. 1 -3).
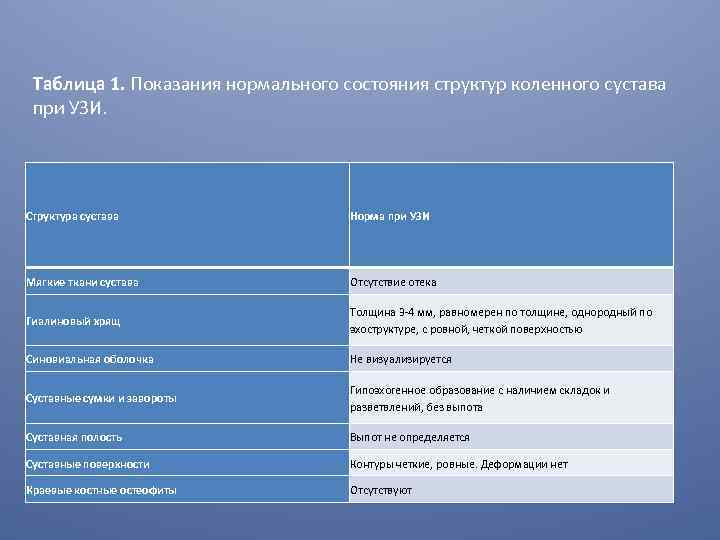 Таблица 1. Показания нормального состояния структур коленного сустава при УЗИ. Структура сустава Норма при УЗИ Мягкие ткани сустава Отсутствие отека Гиалиновый хрящ Толщина 3 -4 мм, равномерен по толщине, однородный по эхоструктуре, с ровной, четкой поверхностью Синовиальная оболочка Не визуализируется Суставные сумки и завороты Гипоэхогенное образование с наличием складок и разветвлений, без выпота Суставная полость Выпот не определяется Суставные поверхности Контуры четкие, ровные. Деформации нет Краевые костные остеофиты Отсутствуют
Таблица 1. Показания нормального состояния структур коленного сустава при УЗИ. Структура сустава Норма при УЗИ Мягкие ткани сустава Отсутствие отека Гиалиновый хрящ Толщина 3 -4 мм, равномерен по толщине, однородный по эхоструктуре, с ровной, четкой поверхностью Синовиальная оболочка Не визуализируется Суставные сумки и завороты Гипоэхогенное образование с наличием складок и разветвлений, без выпота Суставная полость Выпот не определяется Суставные поверхности Контуры четкие, ровные. Деформации нет Краевые костные остеофиты Отсутствуют
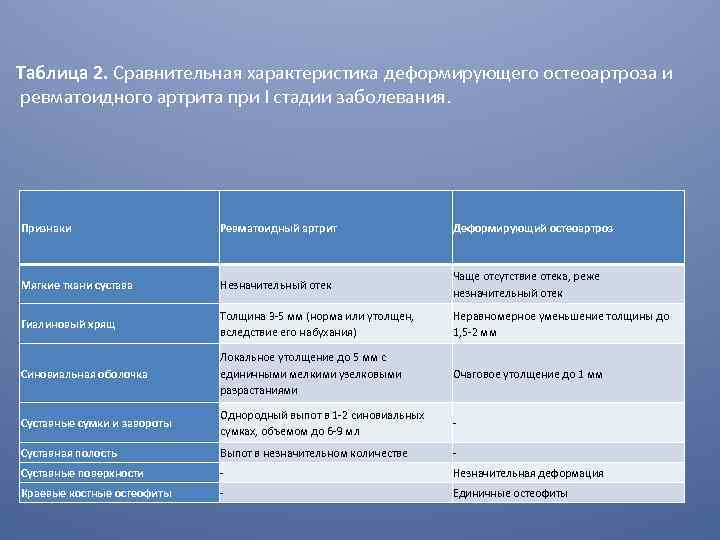 Таблица 2. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при I стадии заболевания. Признаки Ревматоидный артрит Деформирующий остеоартроз Мягкие ткани сустава Незначительный отек Чаще отсутствие отека, реже незначительный отек Гиалиновый хрящ Толщина 3 -5 мм (норма или утолщен, вследствие его набухания) Неравномерное уменьшение толщины до 1, 5 -2 мм Синовиальная оболочка Локальное утолщение до 5 мм с единичными мелкими узелковыми разрастаниями Очаговое утолщение до 1 мм Суставные сумки и завороты Однородный выпот в 1 -2 синовиальных сумках, объемом до 6 -9 мл - Суставная полость Выпот в незначительном количестве - Суставные поверхности - Незначительная деформация Краевые костные остеофиты - Единичные остеофиты
Таблица 2. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при I стадии заболевания. Признаки Ревматоидный артрит Деформирующий остеоартроз Мягкие ткани сустава Незначительный отек Чаще отсутствие отека, реже незначительный отек Гиалиновый хрящ Толщина 3 -5 мм (норма или утолщен, вследствие его набухания) Неравномерное уменьшение толщины до 1, 5 -2 мм Синовиальная оболочка Локальное утолщение до 5 мм с единичными мелкими узелковыми разрастаниями Очаговое утолщение до 1 мм Суставные сумки и завороты Однородный выпот в 1 -2 синовиальных сумках, объемом до 6 -9 мл - Суставная полость Выпот в незначительном количестве - Суставные поверхности - Незначительная деформация Краевые костные остеофиты - Единичные остеофиты
 Таблица 3. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при II стадии заболевания. Признаки Ревматоидный артрит Деформирующий остеоартроз Мягкие ткани сустава Отек выражен Отек умеренный Гиалиновый хрящ Равномерное истончение до 2 мм, Неравномерное истончение до 1, 0 -1, 4 мм, появление на поверхности единичных кист повышение его эхогенности и эрозий Синовиальная оболочка Локальное утолщение до 8 мм, или Очаговое утолщение до 2 мм диффузное до 5 мм, появление множественных бахромчатых разрастаний Суставные сумки и завороты Мелкодисперсный, плохо перемещающийся выпот в 3 и более сумках, объемом до 15 мл Однородный выпот в 1 -2 синовиальных сумках, объемом до 6 -8 мл Суставная полость Наличие выпота в умеренном количестве Выпот в незначительном количестве Суставные поверхности Уплощение суставных поверхностей Значительная деформация Краевые костные остеофиты - Множественные остеофиты
Таблица 3. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при II стадии заболевания. Признаки Ревматоидный артрит Деформирующий остеоартроз Мягкие ткани сустава Отек выражен Отек умеренный Гиалиновый хрящ Равномерное истончение до 2 мм, Неравномерное истончение до 1, 0 -1, 4 мм, появление на поверхности единичных кист повышение его эхогенности и эрозий Синовиальная оболочка Локальное утолщение до 8 мм, или Очаговое утолщение до 2 мм диффузное до 5 мм, появление множественных бахромчатых разрастаний Суставные сумки и завороты Мелкодисперсный, плохо перемещающийся выпот в 3 и более сумках, объемом до 15 мл Однородный выпот в 1 -2 синовиальных сумках, объемом до 6 -8 мл Суставная полость Наличие выпота в умеренном количестве Выпот в незначительном количестве Суставные поверхности Уплощение суставных поверхностей Значительная деформация Краевые костные остеофиты - Множественные остеофиты
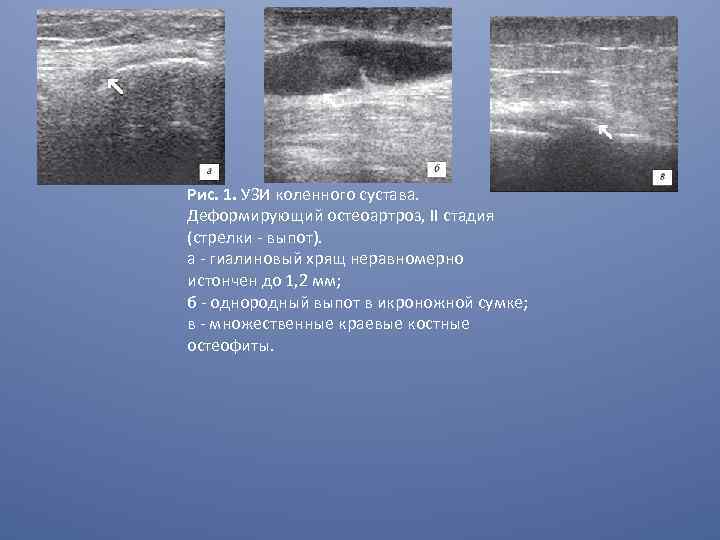 Рис. 1. УЗИ коленного сустава. Деформирующий остеоартроз, II стадия (стрелки - выпот). a - гиалиновый хрящ неравномерно истончен до 1, 2 мм; б - однородный выпот в икроножной сумке; в - множественные краевые костные остеофиты.
Рис. 1. УЗИ коленного сустава. Деформирующий остеоартроз, II стадия (стрелки - выпот). a - гиалиновый хрящ неравномерно истончен до 1, 2 мм; б - однородный выпот в икроножной сумке; в - множественные краевые костные остеофиты.
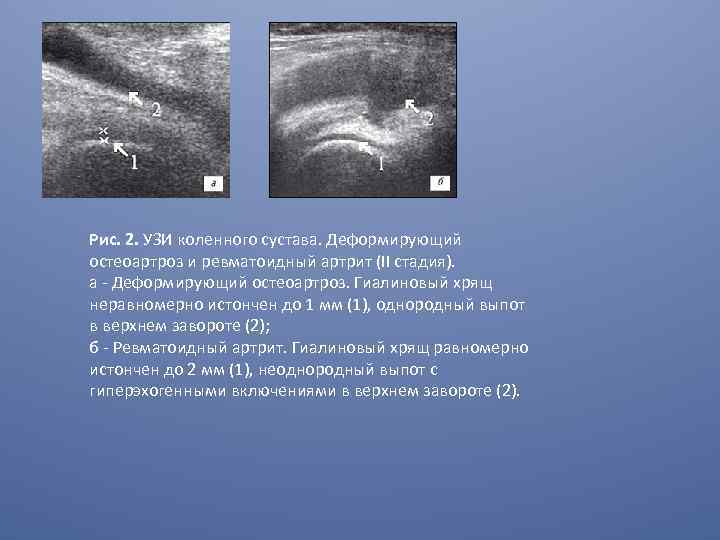 Рис. 2. УЗИ коленного сустава. Деформирующий остеоартроз и ревматоидный артрит (II стадия). a - Деформирующий остеоартроз. Гиалиновый хрящ неравномерно истончен до 1 мм (1), однородный выпот в верхнем завороте (2); б - Ревматоидный артрит. Гиалиновый хрящ равномерно истончен до 2 мм (1), неоднородный выпот с гиперэхогенными включениями в верхнем завороте (2).
Рис. 2. УЗИ коленного сустава. Деформирующий остеоартроз и ревматоидный артрит (II стадия). a - Деформирующий остеоартроз. Гиалиновый хрящ неравномерно истончен до 1 мм (1), однородный выпот в верхнем завороте (2); б - Ревматоидный артрит. Гиалиновый хрящ равномерно истончен до 2 мм (1), неоднородный выпот с гиперэхогенными включениями в верхнем завороте (2).
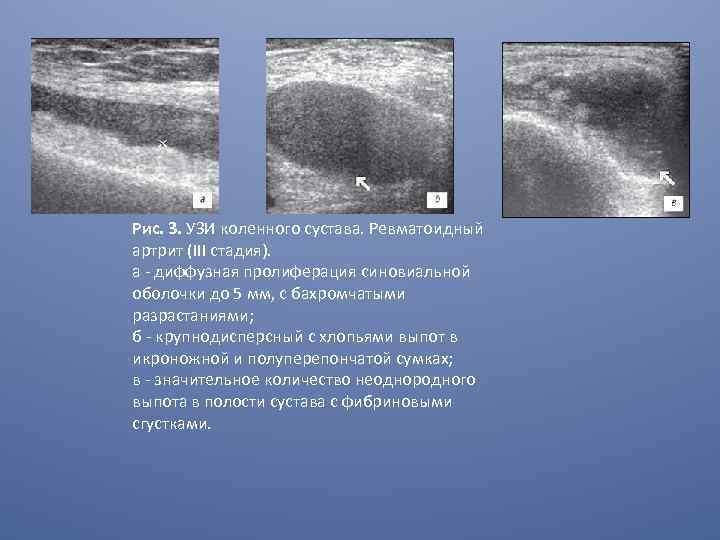 Рис. 3. УЗИ коленного сустава. Ревматоидный артрит (III стадия). a - диффузная пролиферация синовиальной оболочки до 5 мм, с бахромчатыми разрастаниями; б - крупнодисперсный с хлопьями выпот в икроножной и полуперепончатой сумках; в - значительное количество неоднородного выпота в полости сустава с фибриновыми сгустками.
Рис. 3. УЗИ коленного сустава. Ревматоидный артрит (III стадия). a - диффузная пролиферация синовиальной оболочки до 5 мм, с бахромчатыми разрастаниями; б - крупнодисперсный с хлопьями выпот в икроножной и полуперепончатой сумках; в - значительное количество неоднородного выпота в полости сустава с фибриновыми сгустками.
 5. Выводы Таким образом, мы считаем, что УЗИ коленного сустава при деформирующем остеоартрозе и ревматоидном артрите обладает рядом несомненных достоинств. Метод высокой достоверности, информативности, неинвазивности (в отличие от артроскопии), доступен и экономичен (в сравнении с КТ и МТР). УЗИ не имеет противопоказаний, дает возможность визуализировать мягкотканые компоненты сустава, проводить многократные повторные исследования. Одним из достоинств УЗИ является возможность определения ранних патологических изменений при данных заболеваниях, что позволяет проводить диагностику в начале патологического процесса, определять стадию заболевания, и самое главное - осуществлять дифференциальную диагностику этих двух заболеваний.
5. Выводы Таким образом, мы считаем, что УЗИ коленного сустава при деформирующем остеоартрозе и ревматоидном артрите обладает рядом несомненных достоинств. Метод высокой достоверности, информативности, неинвазивности (в отличие от артроскопии), доступен и экономичен (в сравнении с КТ и МТР). УЗИ не имеет противопоказаний, дает возможность визуализировать мягкотканые компоненты сустава, проводить многократные повторные исследования. Одним из достоинств УЗИ является возможность определения ранних патологических изменений при данных заболеваниях, что позволяет проводить диагностику в начале патологического процесса, определять стадию заболевания, и самое главное - осуществлять дифференциальную диагностику этих двух заболеваний.


