Учеба по первичной реанимации в родзале.ppt
- Количество слайдов: 108
 Методическое письмо Первичная и реанимационная помощь новорожденным детям
Методическое письмо Первичная и реанимационная помощь новорожденным детям
 Актуальность проблемы Тяжелая анте- и интранатальная гипоксия плода является одной из основных причин высокой перинатальной заболеваемости и смертности в Российской Федерации. l Эффективная первичная реанимация новорожденных в родильном зале позволяет существенно снизить неблагоприятные последствия перинатальной гипоксии. l
Актуальность проблемы Тяжелая анте- и интранатальная гипоксия плода является одной из основных причин высокой перинатальной заболеваемости и смертности в Российской Федерации. l Эффективная первичная реанимация новорожденных в родильном зале позволяет существенно снизить неблагоприятные последствия перинатальной гипоксии. l
 Актуальность проблемы l В проведении первичных реанимационных мероприятий в родильном зале нуждаются от 0, 5 до 2% доношенных детей и от 10 до 20% недоношенных и переношенных детей. При этом потребность в первичных реанимационных мероприятиях у детей, родившихся с массой тела 1000 -1500 г. составляет от 25 до 50% детей, а у детей с массой менее 1000 г - от 50 до 80% и более.
Актуальность проблемы l В проведении первичных реанимационных мероприятий в родильном зале нуждаются от 0, 5 до 2% доношенных детей и от 10 до 20% недоношенных и переношенных детей. При этом потребность в первичных реанимационных мероприятиях у детей, родившихся с массой тела 1000 -1500 г. составляет от 25 до 50% детей, а у детей с массой менее 1000 г - от 50 до 80% и более.
 Актуальность проблемы l Основные принципы организации и алгоритм оказания первичной и реанимационной помощи новорожденным, используемые до настоящего времени в деятельности родильных домов и акушерских отделений, были разработаны и утверждены приказом Минздравмедпрома России 15 лет назад (приказ Министерства здравоохранения и медицинской промышленности Российской Федерации от 28. 12. 1995 г. № 372).
Актуальность проблемы l Основные принципы организации и алгоритм оказания первичной и реанимационной помощи новорожденным, используемые до настоящего времени в деятельности родильных домов и акушерских отделений, были разработаны и утверждены приказом Минздравмедпрома России 15 лет назад (приказ Министерства здравоохранения и медицинской промышленности Российской Федерации от 28. 12. 1995 г. № 372).
 Актуальность проблемы l С момента издания методических указаний «Первичная реанимационная помощь в родильном зале» , утвержденных Приказом МЗ РФ № 372 от 28 декабря 1995 г, в повседневной деятельности родильных домов удалось достигнуть существенного уменьшения ранней неонатальной смертности непосредственно от асфиксии. Вместе с тем, частота неблагоприятных отдаленных последствий тяжелой перинатальной асфиксии осталась высокой. Сохранение за счет реанимационных мероприятий жизни глубоко недоношенным детям привело к увеличению доли инвалидизирующих заболеваний, часть из которых обусловлена не только врожденной и перинатальной патологией, но и неадекватным использованием дополнительного кислорода и механической вентиляции легких.
Актуальность проблемы l С момента издания методических указаний «Первичная реанимационная помощь в родильном зале» , утвержденных Приказом МЗ РФ № 372 от 28 декабря 1995 г, в повседневной деятельности родильных домов удалось достигнуть существенного уменьшения ранней неонатальной смертности непосредственно от асфиксии. Вместе с тем, частота неблагоприятных отдаленных последствий тяжелой перинатальной асфиксии осталась высокой. Сохранение за счет реанимационных мероприятий жизни глубоко недоношенным детям привело к увеличению доли инвалидизирующих заболеваний, часть из которых обусловлена не только врожденной и перинатальной патологией, но и неадекватным использованием дополнительного кислорода и механической вентиляции легких.
 Актуальность проблемы l Наиболее существенно изменились подходы к первичной реанимации глубоко недоношенных детей. Одновременно в утвержденном ранее алгоритме действий медицинского персонала в родильном зале были обнаружены неоправданные с точки зрения доказательной медицины и даже потенциально опасные медицинские приемы. Все это послужило основанием для уточнения утвержденных приказом Минздравмедпрома России от 28. 12. 1995 г. № 372 принципов организации первичной реанимационной помощи новорожденным в родильном зале, пересмотра и дифференцированного подхода к алгоритму первичной реанимации доношенных и глубоко недоношенных детей.
Актуальность проблемы l Наиболее существенно изменились подходы к первичной реанимации глубоко недоношенных детей. Одновременно в утвержденном ранее алгоритме действий медицинского персонала в родильном зале были обнаружены неоправданные с точки зрения доказательной медицины и даже потенциально опасные медицинские приемы. Все это послужило основанием для уточнения утвержденных приказом Минздравмедпрома России от 28. 12. 1995 г. № 372 принципов организации первичной реанимационной помощи новорожденным в родильном зале, пересмотра и дифференцированного подхода к алгоритму первичной реанимации доношенных и глубоко недоношенных детей.
 Организация первичной и реанимационной помощи l l Первичная и реанимационная помощь новорожденным после рождения должна оказываться во всех учреждениях, где потенциально могут происходить роды, включая догоспитальный этап. На каждых родах, проходящих в любом подразделении любого медицинском учреждения, лицензированного на оказание акушерскогинекологической помощи всегда должен присутствовать медицинский работник, имеющий специальные знания, навыки и набор оборудования для оказания полного объема помощи новорожденному ребенку. При этом работа в родильном блоке должна быть организована таким образом, чтобы, в случаях начала врачом сердечнолегочной реанимации, его деятельность с первой минуты могли поддержать не менее двух других медицинских работников.
Организация первичной и реанимационной помощи l l Первичная и реанимационная помощь новорожденным после рождения должна оказываться во всех учреждениях, где потенциально могут происходить роды, включая догоспитальный этап. На каждых родах, проходящих в любом подразделении любого медицинском учреждения, лицензированного на оказание акушерскогинекологической помощи всегда должен присутствовать медицинский работник, имеющий специальные знания, навыки и набор оборудования для оказания полного объема помощи новорожденному ребенку. При этом работа в родильном блоке должна быть организована таким образом, чтобы, в случаях начала врачом сердечнолегочной реанимации, его деятельность с первой минуты могли поддержать не менее двух других медицинских работников.
 Навыками первичной реанимации новорожденного должны обладать: l l l Врачи и фельдшеры скорой и неотложной медицинской помощи Весь медицинский персонал, присутствующий в родильном зале во время родов (врач акушер-гинеколог, анестезиолог, медицинская сестра, акушерка), Персонал отделений новорожденных (неонатологии, анестезиологиреаниматологи, педиатры, детские медицинские сестры).
Навыками первичной реанимации новорожденного должны обладать: l l l Врачи и фельдшеры скорой и неотложной медицинской помощи Весь медицинский персонал, присутствующий в родильном зале во время родов (врач акушер-гинеколог, анестезиолог, медицинская сестра, акушерка), Персонал отделений новорожденных (неонатологии, анестезиологиреаниматологи, педиатры, детские медицинские сестры).
 l l l Все перечисленные медицинские работники должны ежегодно проходить тренинг по первичной реанимации новорожденных, организуемый администрацией ЛПУ и руководством территориальной медицинской службы. Первичная и реанимационная помощь новорожденному в родильном зале оказывается неонатологом, которому ассистируют не менее двух других медицинских работника. В том случае, если неонатолог в момент рождения ребенка не присутствует в родильном зале или по какой-либо другой причине не может оказать помощь, первичная и реанимационная помощь должна быть оказана любым сотрудником, присутствующим на родах.
l l l Все перечисленные медицинские работники должны ежегодно проходить тренинг по первичной реанимации новорожденных, организуемый администрацией ЛПУ и руководством территориальной медицинской службы. Первичная и реанимационная помощь новорожденному в родильном зале оказывается неонатологом, которому ассистируют не менее двух других медицинских работника. В том случае, если неонатолог в момент рождения ребенка не присутствует в родильном зале или по какой-либо другой причине не может оказать помощь, первичная и реанимационная помощь должна быть оказана любым сотрудником, присутствующим на родах.
 Организация первичной и реанимационной помощи l l Акушер-гинеколог заранее оповещает о рождении ребенка неонатолога или другого медицинского работника, владеющего в полном объеме методами первичной реанимации новорожденных, для подготовки оборудования. Специалист, оказывающий первичную реанимационную помощь новорожденным, заранее должен быть поставлен в известность акушером-гинекологом о факторах риска рождения ребенка в асфиксии.
Организация первичной и реанимационной помощи l l Акушер-гинеколог заранее оповещает о рождении ребенка неонатолога или другого медицинского работника, владеющего в полном объеме методами первичной реанимации новорожденных, для подготовки оборудования. Специалист, оказывающий первичную реанимационную помощь новорожденным, заранее должен быть поставлен в известность акушером-гинекологом о факторах риска рождения ребенка в асфиксии.
 Антенатальные факторы риска рождения ребенка в асфиксии l l l l l гестоз ( преэклампсия) сахарный диабет гипертензивные синдромы резус-сенсибилизация мертворожденные в анамнезе клинические признаки инфекции у матери кровотечение во II или III триместрах беременности многоводие маловодие
Антенатальные факторы риска рождения ребенка в асфиксии l l l l l гестоз ( преэклампсия) сахарный диабет гипертензивные синдромы резус-сенсибилизация мертворожденные в анамнезе клинические признаки инфекции у матери кровотечение во II или III триместрах беременности многоводие маловодие
 Антенатальные факторы риска рождения ребенка в асфиксии l l l l перенашивание многоплодная беременность задержка внутриутробного развития плода употребление матерью наркотиков и алкоголя применение матерью лекарственных препаратов наличие аномалий развития, выявленных при антенатальной диагностике аномальные показатели кардиотокографии накануне родов
Антенатальные факторы риска рождения ребенка в асфиксии l l l l перенашивание многоплодная беременность задержка внутриутробного развития плода употребление матерью наркотиков и алкоголя применение матерью лекарственных препаратов наличие аномалий развития, выявленных при антенатальной диагностике аномальные показатели кардиотокографии накануне родов
 Интранатальные факторы риска l l l l Преждевременные роды (срок менее 37 недель) Запоздалые роды (срок более 42 недель) Операция кесарево сечение Отслойка плаценты Предлежание плаценты Выпадение петель пуповины Патологическое положение плода Применение общего обезболивания и его особенности Аномалии родовой деятельности Наличия мекония в околоплодных водах Угроза асфиксии плода Нарушение ритма сердца плода Дистоция плечиков Инструментальные роды: l Акушерские щипцы l Вакуум-экстракция
Интранатальные факторы риска l l l l Преждевременные роды (срок менее 37 недель) Запоздалые роды (срок более 42 недель) Операция кесарево сечение Отслойка плаценты Предлежание плаценты Выпадение петель пуповины Патологическое положение плода Применение общего обезболивания и его особенности Аномалии родовой деятельности Наличия мекония в околоплодных водах Угроза асфиксии плода Нарушение ритма сердца плода Дистоция плечиков Инструментальные роды: l Акушерские щипцы l Вакуум-экстракция
 При подготовке к любым родам следует 1. Обеспечить оптимальный температурный режим для новорожденного (температура воздуха в родильном зале не ниже 24º С, отсутствие сквозняка, включенный источник лучистого тепла, согретый комплект пеленок), 2. Проверить наличие и готовность к работе необходимого реанимационного оборудования. 3. Пригласить на роды врача, владеющего приемами реанимации новорожденного в полном объеме. При многоплодной беременности следует заранее предусмотреть достаточное количество специалистов и оборудования для оказания помощи всем новорожденным. 4. Когда прогнозируется рождение ребенка в асфиксии, рождение недоношенного ребенка гестационного срока 32 недели и менее в родильном зале должна присутствовать реанимационная бригада, состоящая из двух человек, обученных всем приемам реанимации новорожденных (желательно, чтобы это были неонатолог и подготовленная детская сестра).
При подготовке к любым родам следует 1. Обеспечить оптимальный температурный режим для новорожденного (температура воздуха в родильном зале не ниже 24º С, отсутствие сквозняка, включенный источник лучистого тепла, согретый комплект пеленок), 2. Проверить наличие и готовность к работе необходимого реанимационного оборудования. 3. Пригласить на роды врача, владеющего приемами реанимации новорожденного в полном объеме. При многоплодной беременности следует заранее предусмотреть достаточное количество специалистов и оборудования для оказания помощи всем новорожденным. 4. Когда прогнозируется рождение ребенка в асфиксии, рождение недоношенного ребенка гестационного срока 32 недели и менее в родильном зале должна присутствовать реанимационная бригада, состоящая из двух человек, обученных всем приемам реанимации новорожденных (желательно, чтобы это были неонатолог и подготовленная детская сестра).
 Организация первичной и реанимационной помощи l l Независимо от исходного состояния, характера и объема проводимых реанимационных мероприятий через 1 и 5 минут после рождения следует провести оценку состояния ребенка по Апгар. В случае продолжения реанимационных мероприятий более 5 минут жизни, должна быть проведена третья оценка по Апгар через 10 минут после рождения. При проведении оценки по Апгар на фоне ИВЛ учитывают только наличие спонтанных дыхательных усилий ребенка: при их наличии за дыхание выставляют 1 балл, при их отсутствии – 0, независимо от экскурсии грудной клетки в ответ на принудительную вентиляцию легких.
Организация первичной и реанимационной помощи l l Независимо от исходного состояния, характера и объема проводимых реанимационных мероприятий через 1 и 5 минут после рождения следует провести оценку состояния ребенка по Апгар. В случае продолжения реанимационных мероприятий более 5 минут жизни, должна быть проведена третья оценка по Апгар через 10 минут после рождения. При проведении оценки по Апгар на фоне ИВЛ учитывают только наличие спонтанных дыхательных усилий ребенка: при их наличии за дыхание выставляют 1 балл, при их отсутствии – 0, независимо от экскурсии грудной клетки в ответ на принудительную вентиляцию легких.
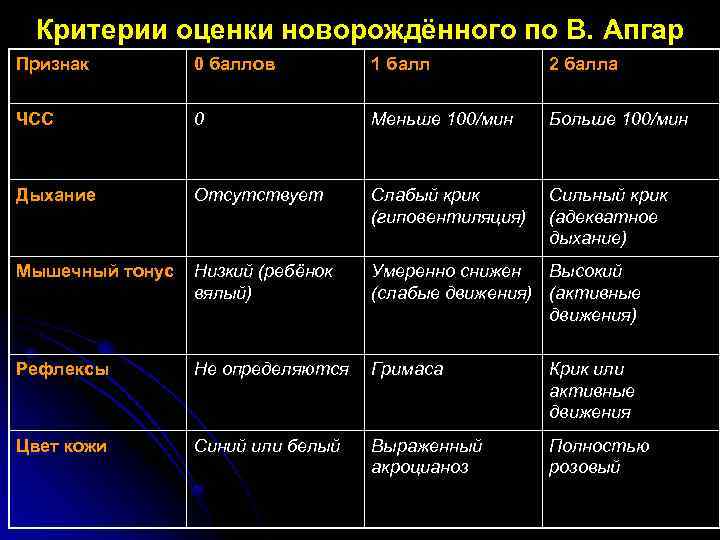 Критерии оценки новорождённого по В. Апгар Признак 0 баллов 1 балл 2 балла ЧСС 0 Меньше 100/мин Больше 100/мин Дыхание Отсутствует Слабый крик (гиповентиляция) Сильный крик (адекватное дыхание) Мышечный тонус Низкий (ребёнок вялый) Умеренно снижен Высокий (слабые движения) (активные движения) Рефлексы Не определяются Гримаса Крик или активные движения Цвет кожи Синий или белый Выраженный акроцианоз Полностью розовый
Критерии оценки новорождённого по В. Апгар Признак 0 баллов 1 балл 2 балла ЧСС 0 Меньше 100/мин Больше 100/мин Дыхание Отсутствует Слабый крик (гиповентиляция) Сильный крик (адекватное дыхание) Мышечный тонус Низкий (ребёнок вялый) Умеренно снижен Высокий (слабые движения) (активные движения) Рефлексы Не определяются Гримаса Крик или активные движения Цвет кожи Синий или белый Выраженный акроцианоз Полностью розовый
 Интерпретация оценки по Апгар. l Сумма 8 баллов и более через 1 мин после рождения свидетельствует об отсутствии асфиксии новорожденного, 4– 7 баллов — о легкой и умеренной асфиксии, 1– 3 балла — о тяжёлой асфиксии. Оценка по Апгар через 5 мин после рождения имеет не столько диагностическое, сколько прогностическое значение, и отражает эффективность (или неэффективность) проводимых реанимационных мероприятий. Имеется сильная обратная связь между второй оценкой по Апгар и частотой неблагоприятных неврологических исходов. Оценка в 0 баллов через 10 минут после рождения является одним из оснований для прекращения первичной реанимации.
Интерпретация оценки по Апгар. l Сумма 8 баллов и более через 1 мин после рождения свидетельствует об отсутствии асфиксии новорожденного, 4– 7 баллов — о легкой и умеренной асфиксии, 1– 3 балла — о тяжёлой асфиксии. Оценка по Апгар через 5 мин после рождения имеет не столько диагностическое, сколько прогностическое значение, и отражает эффективность (или неэффективность) проводимых реанимационных мероприятий. Имеется сильная обратная связь между второй оценкой по Апгар и частотой неблагоприятных неврологических исходов. Оценка в 0 баллов через 10 минут после рождения является одним из оснований для прекращения первичной реанимации.
 Алгоритм принятия решения о начале первичных реанимационных мероприятий: Зафиксировать время рождения ребенка. Оценить необходимость перемещения ребенка на реанимационный столик, ответив на 4 вопроса: l 1. ) Ребенок доношенный? l 2. ) Околоплодные воды чистые, явные признаки инфекции отсутствуют? l 3. ) Новорожденный дышит и кричит? l 4. ) У ребенка хороший мышечный тонус?
Алгоритм принятия решения о начале первичных реанимационных мероприятий: Зафиксировать время рождения ребенка. Оценить необходимость перемещения ребенка на реанимационный столик, ответив на 4 вопроса: l 1. ) Ребенок доношенный? l 2. ) Околоплодные воды чистые, явные признаки инфекции отсутствуют? l 3. ) Новорожденный дышит и кричит? l 4. ) У ребенка хороший мышечный тонус?
 l l Алгоритм принятия решения о начале первичных реанимационных мероприятий: Если на все 4 вопроса медицинский работник, оказывающий помощь новорожденному, может ответить «ДА» , следует накрыть ребенка сухой теплой пеленкой и выложить на грудь матери. Однако следует помнить, что в течение всего периода пребывания в родильном зале ребенок должен оставаться под тщательным наблюдением медицинского персонала. Если хотя бы на один из вышеприведенных вопросов специалист отвечает «НЕТ» , он должен перенести ребенка на подогреваемый столик (в открытую реанимационную систему) для углубленной оценки состояния ребенка и при необходимости для проведения первичных реанимационных мероприятий.
l l Алгоритм принятия решения о начале первичных реанимационных мероприятий: Если на все 4 вопроса медицинский работник, оказывающий помощь новорожденному, может ответить «ДА» , следует накрыть ребенка сухой теплой пеленкой и выложить на грудь матери. Однако следует помнить, что в течение всего периода пребывания в родильном зале ребенок должен оставаться под тщательным наблюдением медицинского персонала. Если хотя бы на один из вышеприведенных вопросов специалист отвечает «НЕТ» , он должен перенести ребенка на подогреваемый столик (в открытую реанимационную систему) для углубленной оценки состояния ребенка и при необходимости для проведения первичных реанимационных мероприятий.
 Алгоритм принятия решения о начале первичных реанимационных мероприятий: Первичные реанимационные мероприятия осуществляются при наличии у ребенка показаний, при условии хотя бы одного признака живорождения: - самостоятельное дыхание; - сердцебиение (частота сердечных сокращений); - пульсация пуповины; - произвольные движения мышц. l В случае отсутствия всех признаков живорождения, ребенок считается мертворожденным. l
Алгоритм принятия решения о начале первичных реанимационных мероприятий: Первичные реанимационные мероприятия осуществляются при наличии у ребенка показаний, при условии хотя бы одного признака живорождения: - самостоятельное дыхание; - сердцебиение (частота сердечных сокращений); - пульсация пуповины; - произвольные движения мышц. l В случае отсутствия всех признаков живорождения, ребенок считается мертворожденным. l
 Последовательность основных реанимационных мероприятий a) начальные мероприятия (восстановление проходимости дыхательных путей, тактильная стимуляция и др. ); l б) искусственная вентиляция легких; l в) непрямой массаж сердца; l г) введение медикаментов. l
Последовательность основных реанимационных мероприятий a) начальные мероприятия (восстановление проходимости дыхательных путей, тактильная стимуляция и др. ); l б) искусственная вентиляция легких; l в) непрямой массаж сердца; l г) введение медикаментов. l
 Лечебная тактика в родильном зале определяется состоянием ребенка и его реакцией на проводимые мероприятия. Поэтому, каждые 30 секунд должна производиться оценка состояния ребенка и в зависимости от результатов этой оценки принимается решение о переходе на следующий этап реанимационных мероприятий.
Лечебная тактика в родильном зале определяется состоянием ребенка и его реакцией на проводимые мероприятия. Поэтому, каждые 30 секунд должна производиться оценка состояния ребенка и в зависимости от результатов этой оценки принимается решение о переходе на следующий этап реанимационных мероприятий.
 Оценка состояния проводится по трем признакам: l наличие адекватного самостоятельного дыхания l частота сердечных сокращений (ЧСС) l цвет кожных покровов
Оценка состояния проводится по трем признакам: l наличие адекватного самостоятельного дыхания l частота сердечных сокращений (ЧСС) l цвет кожных покровов
 Критерии эффективности проводимых реанимационных мероприятий l l Регулярное и эффективное самостоятельное дыхание ЧСС более 100 уд/мин
Критерии эффективности проводимых реанимационных мероприятий l l Регулярное и эффективное самостоятельное дыхание ЧСС более 100 уд/мин
 НАЧАЛЬНЫЕ МЕРОПРИЯТИЯ занимают 20 -30 секунд и включают в себя: поддержание нормальной температуры тела новорожденного l обсушивание l придание положения на спине l обеспечение проходимости дыхательных путей l тактильная стимуляция l
НАЧАЛЬНЫЕ МЕРОПРИЯТИЯ занимают 20 -30 секунд и включают в себя: поддержание нормальной температуры тела новорожденного l обсушивание l придание положения на спине l обеспечение проходимости дыхательных путей l тактильная стимуляция l
 Поддержание температуры тела С целью профилактики гипотермии сразу после рождения ребенок должен быть уложен на реанимационный столик под источник лучистого тепла и обсушен теплой пеленкой. l Обсушивание детей, родившихся в сроке более 28 недель беременности, следует проводить промокая, не вытирая ребенка, после чего влажная пеленка должна быть сброшена с поверхности стола. l
Поддержание температуры тела С целью профилактики гипотермии сразу после рождения ребенок должен быть уложен на реанимационный столик под источник лучистого тепла и обсушен теплой пеленкой. l Обсушивание детей, родившихся в сроке более 28 недель беременности, следует проводить промокая, не вытирая ребенка, после чего влажная пеленка должна быть сброшена с поверхности стола. l
 Поддержание температуры тела l У детей, родившихся до завершения 28 недели беременности, с целью профилактики гипотермии следует использовать пластиковый мешок, в который помещается ребенок во влажном состоянии, или пленку из термоустойчивого пластика пищевого класса. При этом, во избежание избыточной тактильной стимуляции, дополнительное обсушивание ребенка пеленкой не производится.
Поддержание температуры тела l У детей, родившихся до завершения 28 недели беременности, с целью профилактики гипотермии следует использовать пластиковый мешок, в который помещается ребенок во влажном состоянии, или пленку из термоустойчивого пластика пищевого класса. При этом, во избежание избыточной тактильной стимуляции, дополнительное обсушивание ребенка пеленкой не производится.
 Придание положения l Следует придать ребенку положение со слегка запрокинутой головой на спине.
Придание положения l Следует придать ребенку положение со слегка запрокинутой головой на спине.
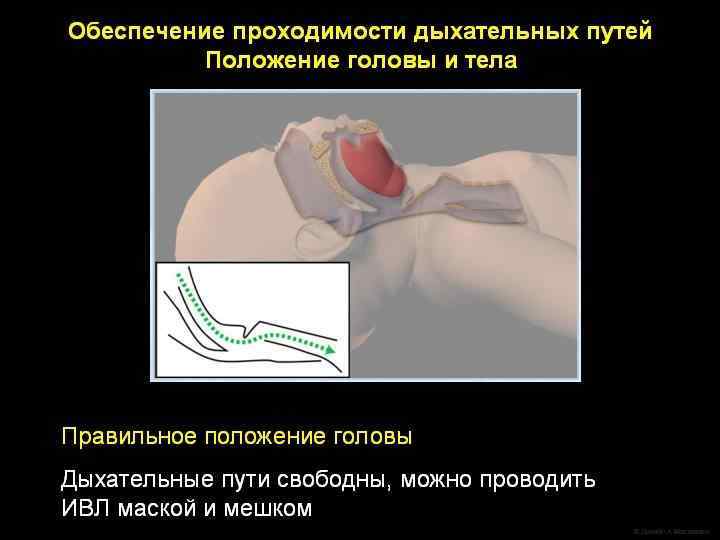
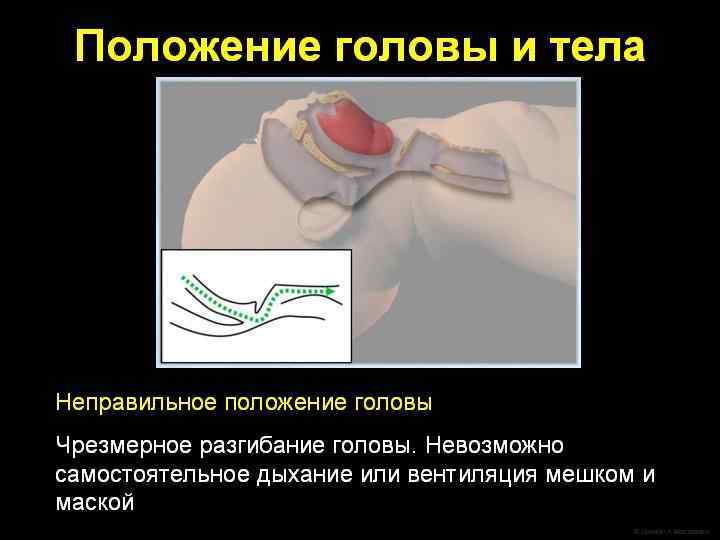
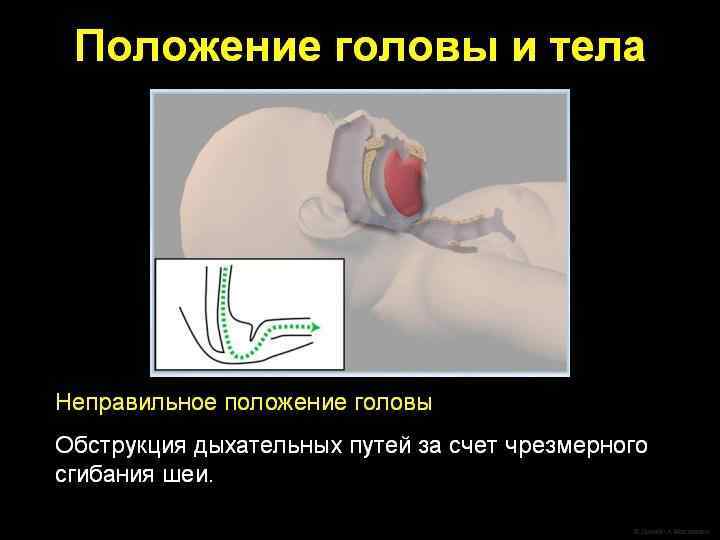
 Санация ротоглотки показана только тем новорожденным, у которых в течение первых 10 секунд жизни не появилось адекватное самостоятельное дыхание или при наличии большого количества отделяемого. l Во всех остальных случаях рутинная санация не является обязательной процедурой. l
Санация ротоглотки показана только тем новорожденным, у которых в течение первых 10 секунд жизни не появилось адекватное самостоятельное дыхание или при наличии большого количества отделяемого. l Во всех остальных случаях рутинная санация не является обязательной процедурой. l
 Санация ротоглотки l l l Санировать следует содержимое ротовой полости с помощью баллончика или специального катетера для санации верхних дыхательных путей, подключенного через тройник к аспиратору. Разряжение не должно быть более 100 мм. рт. ст. (0. 1 атм). У доношенного ребенка не следует вводить катетер на глубину более 5 см. Продолжительность санации не должна превышать 5 секунд. Сначала следует санировать рот, затем, при необходимости, носовые ходы. Следует избегать глубокой санации глотки из-за возможного провоцирования брадикардии, ларинго- и бронхоспазма.
Санация ротоглотки l l l Санировать следует содержимое ротовой полости с помощью баллончика или специального катетера для санации верхних дыхательных путей, подключенного через тройник к аспиратору. Разряжение не должно быть более 100 мм. рт. ст. (0. 1 атм). У доношенного ребенка не следует вводить катетер на глубину более 5 см. Продолжительность санации не должна превышать 5 секунд. Сначала следует санировать рот, затем, при необходимости, носовые ходы. Следует избегать глубокой санации глотки из-за возможного провоцирования брадикардии, ларинго- и бронхоспазма.
 При наличии мекония в околоплодных водах l Широкое использование в предыдущие годы санации носо- и ротоглотки плода до рождения плечиков с профилактической целью не подтвердило своей эффективности, поэтому в настоящее время эта манипуляция не рекомендована для рутинного применения.
При наличии мекония в околоплодных водах l Широкое использование в предыдущие годы санации носо- и ротоглотки плода до рождения плечиков с профилактической целью не подтвердило своей эффективности, поэтому в настоящее время эта манипуляция не рекомендована для рутинного применения.
 При наличии мекония в околоплодных водах l l Санация носо- и ротоглотки ребенка должна быть проведена после перемещения ребенка на реанимационный столик. При этом, несмотря на то, что околоплодные воды содержат меконий, если у ребенка сразу после рождения отмечается хороший мышечный тонус, активное самостоятельное дыхание или громкий крик, то санация трахеи не показана.
При наличии мекония в околоплодных водах l l Санация носо- и ротоглотки ребенка должна быть проведена после перемещения ребенка на реанимационный столик. При этом, несмотря на то, что околоплодные воды содержат меконий, если у ребенка сразу после рождения отмечается хороший мышечный тонус, активное самостоятельное дыхание или громкий крик, то санация трахеи не показана.
 При наличии мекония в околоплодных водах l Если околоплодные воды содержат меконий и у ребенка отмечается сниженный мышечный тонус, неэффективное или ослабленное самостоятельное дыхание, сразу после рождения необходимо провести интубацию трахеи с последующей санацией через эндотрахеальную трубку.
При наличии мекония в околоплодных водах l Если околоплодные воды содержат меконий и у ребенка отмечается сниженный мышечный тонус, неэффективное или ослабленное самостоятельное дыхание, сразу после рождения необходимо провести интубацию трахеи с последующей санацией через эндотрахеальную трубку.
 При наличии мекония в околоплодных водах санация проводится путем подключения шланга аспиратора через Т-образный коннектор или мекониальный аспиратор непосредственно к эндотрахеальной трубке. l Если на фоне санации отмечается нарастание брадикардии менее 80 уд/мин, санацию следует прекратить и начать ИВЛ до повышения ЧСС более 100 уд/мин. l
При наличии мекония в околоплодных водах санация проводится путем подключения шланга аспиратора через Т-образный коннектор или мекониальный аспиратор непосредственно к эндотрахеальной трубке. l Если на фоне санации отмечается нарастание брадикардии менее 80 уд/мин, санацию следует прекратить и начать ИВЛ до повышения ЧСС более 100 уд/мин. l
 Тактильная стимуляция l l Обсушивание ребенка уже само по себе является тактильной стимуляцией. Если после обсушивания и санации самостоятельное дыхание не появилось, следует провести тактильную стимуляцию путем похлопывания новорожденного по стопам или поглаживания по спине. Тактильную стимуляцию не следует проводить более 10 -15 секунд. Проведение тактильной стимуляции не обосновано у глубоко недоношенных детей.
Тактильная стимуляция l l Обсушивание ребенка уже само по себе является тактильной стимуляцией. Если после обсушивания и санации самостоятельное дыхание не появилось, следует провести тактильную стимуляцию путем похлопывания новорожденного по стопам или поглаживания по спине. Тактильную стимуляцию не следует проводить более 10 -15 секунд. Проведение тактильной стимуляции не обосновано у глубоко недоношенных детей.
 Искусственная вентиляция легких l Показания к проведению ИВЛ: - отсутствие дыхания; l - нерегулярное дыхание (судорожное типа «gasping» ); l - ЧСС <100 уд/мин. l
Искусственная вентиляция легких l Показания к проведению ИВЛ: - отсутствие дыхания; l - нерегулярное дыхание (судорожное типа «gasping» ); l - ЧСС <100 уд/мин. l
 Искусственная вентиляция легких ИВЛ в родильном зале может проводиться: l - саморасправляющимся мешком; l - поточнорасправляющимся мешком; l - ручным аппаратом ИВЛ с Т-коннектором; l - аппаратом ИВЛ традиционным. Независимо от типа используемых устройств, ИВЛ может проводиться через маску или эндотрахеальную трубку.
Искусственная вентиляция легких ИВЛ в родильном зале может проводиться: l - саморасправляющимся мешком; l - поточнорасправляющимся мешком; l - ручным аппаратом ИВЛ с Т-коннектором; l - аппаратом ИВЛ традиционным. Независимо от типа используемых устройств, ИВЛ может проводиться через маску или эндотрахеальную трубку.
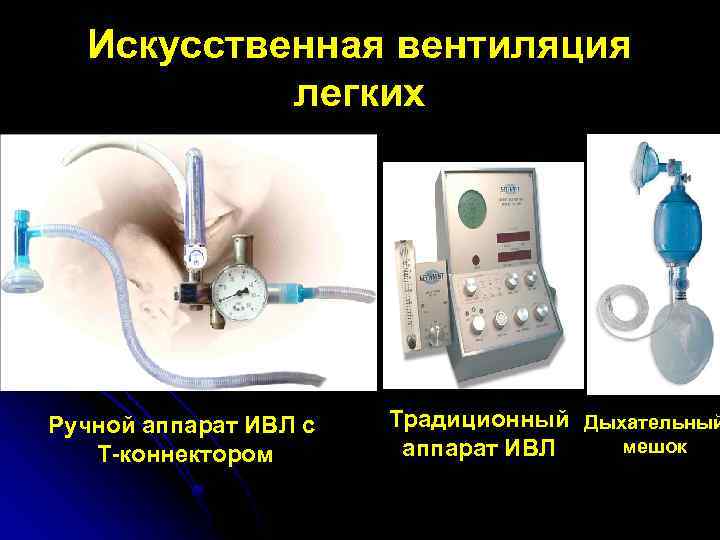 Искусственная вентиляция легких Ручной аппарат ИВЛ с Т-коннектором Традиционный Дыхательный мешок аппарат ИВЛ
Искусственная вентиляция легких Ручной аппарат ИВЛ с Т-коннектором Традиционный Дыхательный мешок аппарат ИВЛ
 Искусственная вентиляция легких Немедленная интубация трахеи показана: l - детям c подозрением на диафрагмальную грыжу; l - детям, родившимся с примесью мекония в околоплодных водах с угнетенным самостоятельным дыханием, или его отсутствием и сниженным мышечным тонусом; l - детям, родившимся ранее 27 недели беременности, с целью профилактического введения сурфактанта. В остальных случаях первичной реанимации новорожденных ИВЛ следует начинать через лицевую маску.
Искусственная вентиляция легких Немедленная интубация трахеи показана: l - детям c подозрением на диафрагмальную грыжу; l - детям, родившимся с примесью мекония в околоплодных водах с угнетенным самостоятельным дыханием, или его отсутствием и сниженным мышечным тонусом; l - детям, родившимся ранее 27 недели беременности, с целью профилактического введения сурфактанта. В остальных случаях первичной реанимации новорожденных ИВЛ следует начинать через лицевую маску.
 ИВЛ через лицевую маску l l l Первые два-три вдоха у доношенных новорожденных следует проводить с пиковым давлением 30 -40 см. Н 2 О. У некоторых новорожденных может потребоваться большее давление на вдохе 45 -50 см Н 2 O. Если новорожденный делает попытки вдоха, то требуется гораздо меньшее давление - 20 -25 см. Н 2 О. Соотношение первых вдохов к выдохам 1: 1. Частота дыхания 40 -60 в минуту.
ИВЛ через лицевую маску l l l Первые два-три вдоха у доношенных новорожденных следует проводить с пиковым давлением 30 -40 см. Н 2 О. У некоторых новорожденных может потребоваться большее давление на вдохе 45 -50 см Н 2 O. Если новорожденный делает попытки вдоха, то требуется гораздо меньшее давление - 20 -25 см. Н 2 О. Соотношение первых вдохов к выдохам 1: 1. Частота дыхания 40 -60 в минуту.

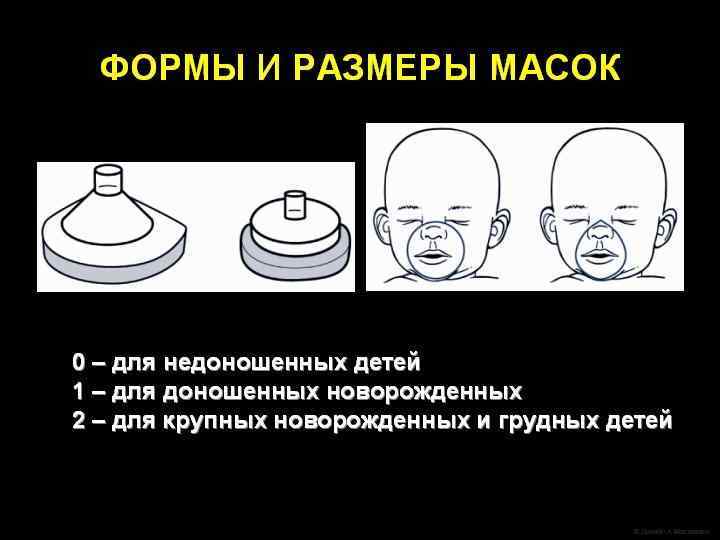
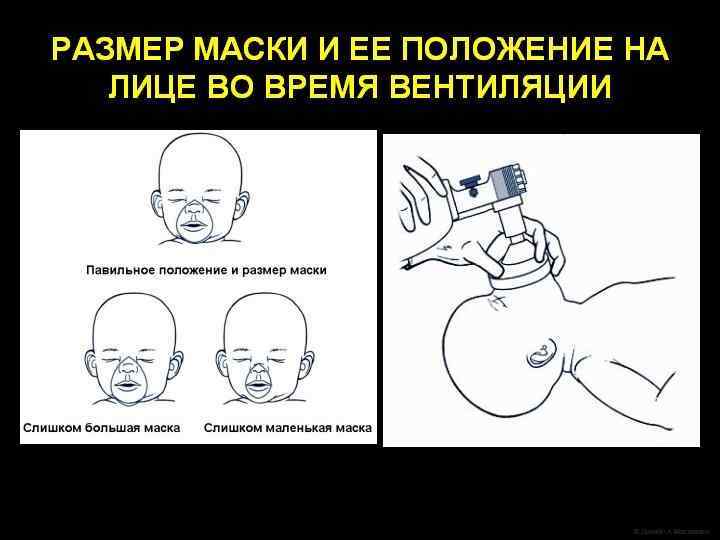
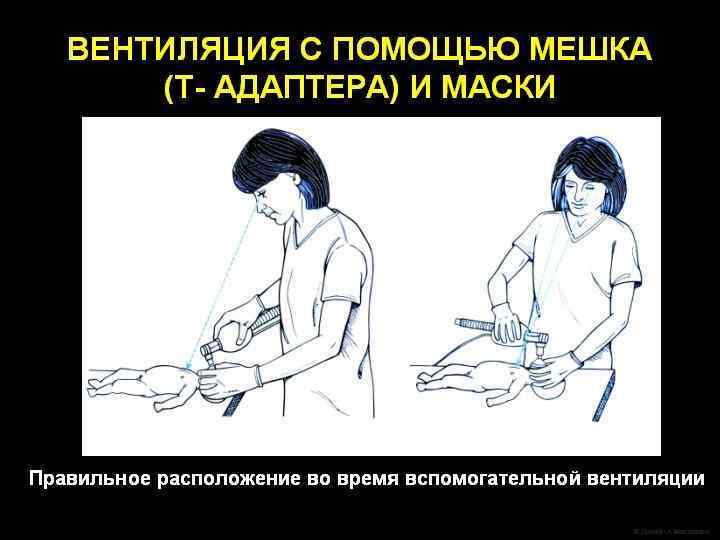
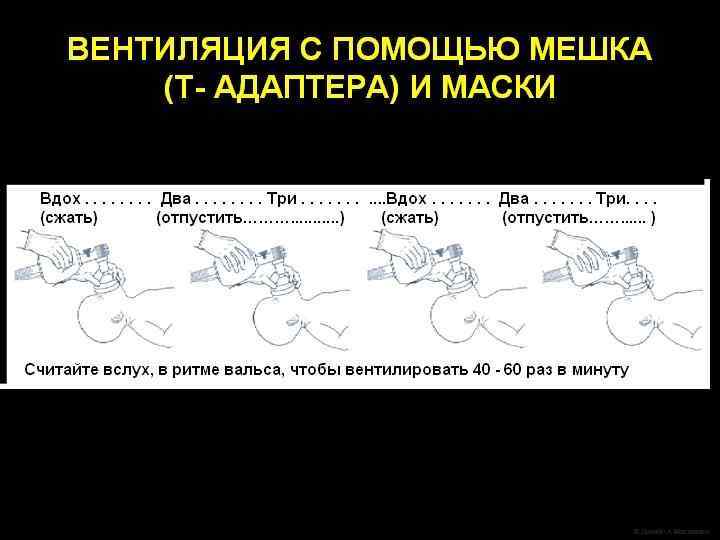
 ИВЛ через лицевую маску В ходе масочной ИВЛ может потребоваться ротовой воздуховод. Показанием к его использованию являются: l Двусторонняя атрезия хоан. l Синдром Пьера-Робена. При введении воздуховода он должен свободно помещаться над языком и доставать до задней стенки глотки; манжета при этом должна остаться на губах ребенка.
ИВЛ через лицевую маску В ходе масочной ИВЛ может потребоваться ротовой воздуховод. Показанием к его использованию являются: l Двусторонняя атрезия хоан. l Синдром Пьера-Робена. При введении воздуховода он должен свободно помещаться над языком и доставать до задней стенки глотки; манжета при этом должна остаться на губах ребенка.
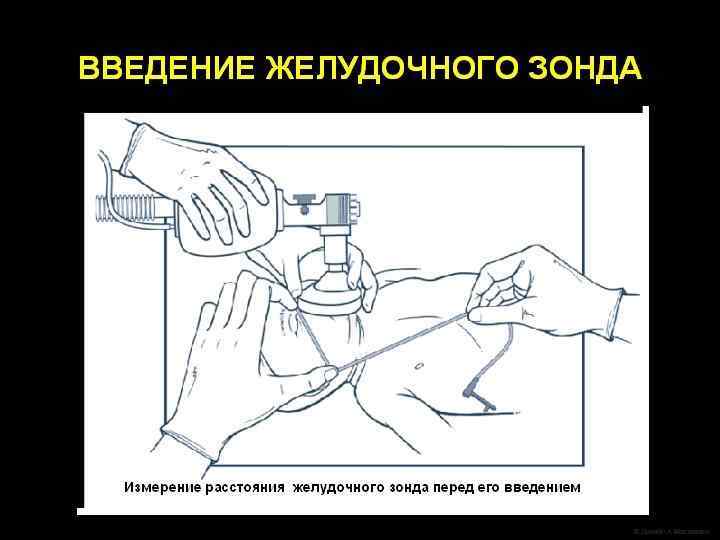
 ИВЛ через лицевую маску l Если масочная ИВЛ затягивается более чем на 3 -5 минут, следует установить желудочный зонд. Зонд диаметром, соответствующим 4 -5 Fr, вводится на глубину, равную расстоянию от угла рта до козелка уха и далее до нижнего края мечевидного отростка грудины. После его установки проводится аспирация содержимого желудка, зонд фиксируется лейкопластырем к верхней губе или щеке и ИВЛ возобновляется.
ИВЛ через лицевую маску l Если масочная ИВЛ затягивается более чем на 3 -5 минут, следует установить желудочный зонд. Зонд диаметром, соответствующим 4 -5 Fr, вводится на глубину, равную расстоянию от угла рта до козелка уха и далее до нижнего края мечевидного отростка грудины. После его установки проводится аспирация содержимого желудка, зонд фиксируется лейкопластырем к верхней губе или щеке и ИВЛ возобновляется.
 Оценка эффективности ИВЛ через лицевую маску l Основным критерием эффективности ИВЛ является ЧСС более 100 уд/мин. Через 30 секунд после начала ИВЛ следует оценить ЧСС. Частота сердечных сокращений при проведении реанимационных мероприятий подсчитывается за 6 секунд.
Оценка эффективности ИВЛ через лицевую маску l Основным критерием эффективности ИВЛ является ЧСС более 100 уд/мин. Через 30 секунд после начала ИВЛ следует оценить ЧСС. Частота сердечных сокращений при проведении реанимационных мероприятий подсчитывается за 6 секунд.
 Оценка эффективности ИВЛ через лицевую маску l ЧСС менее 60 уд/мин – выполнить интубацию трахеи и начать ИВЛ через интубационную трубку. Эти мероприятия должны выполняться быстро, не более чем за 30 секунд, после чего требуется снова оценить ЧСС. При сохраняющейся брадикардии менее 60 ударов в минуту следует приступить к непрямому массажу сердца на фоне ИВЛ через эндотрахеальную трубку со 100% концентрацией кислорода;
Оценка эффективности ИВЛ через лицевую маску l ЧСС менее 60 уд/мин – выполнить интубацию трахеи и начать ИВЛ через интубационную трубку. Эти мероприятия должны выполняться быстро, не более чем за 30 секунд, после чего требуется снова оценить ЧСС. При сохраняющейся брадикардии менее 60 ударов в минуту следует приступить к непрямому массажу сердца на фоне ИВЛ через эндотрахеальную трубку со 100% концентрацией кислорода;
 Оценка эффективности ИВЛ через лицевую маску l l ЧСС больше 60, но менее 100 уд/мин: проверить плотность прилегания маски, чуть больше разогнуть голову ребенка, увеличить давление на вдохе (если возможно), провести аспирацию из верхних дыхательных путей и продолжить ИВЛ еще 30 секунд, после чего оценить ЧСС. При сохраняющейся брадикардии < 100 уд/мин следует выполнить интубацию трахеи; ЧСС более 100 уд/мин - продолжить ИВЛ до восстановления регулярного дыхания.
Оценка эффективности ИВЛ через лицевую маску l l ЧСС больше 60, но менее 100 уд/мин: проверить плотность прилегания маски, чуть больше разогнуть голову ребенка, увеличить давление на вдохе (если возможно), провести аспирацию из верхних дыхательных путей и продолжить ИВЛ еще 30 секунд, после чего оценить ЧСС. При сохраняющейся брадикардии < 100 уд/мин следует выполнить интубацию трахеи; ЧСС более 100 уд/мин - продолжить ИВЛ до восстановления регулярного дыхания.
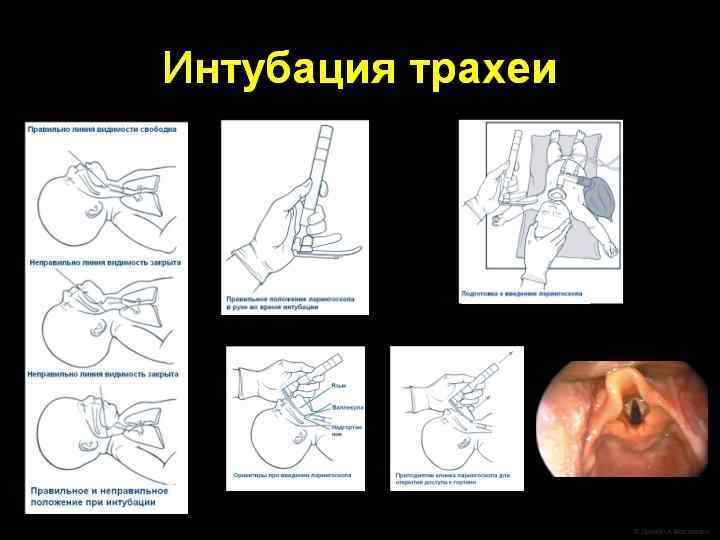
 Интубация трахеи интубация трахеи показана: l l l - детям c подозрением на диафрагмальную грыжу; - детям, родившимся с примесью мекония в околоплодных водах с угнетенным самостоятельным дыханием и/или сниженным мышечным тонусом; - детям, родившимся на сроке беременности менее 27 недель, для профилактического введения сурфактанта; - при неэффективной масочной ИВЛ (ЧСС < 60 уд/мин через 30 секунд ИВЛ); - при недостаточно эффективной масочной ИВЛ (ЧСС 60 -100 уд/мин через 60 секунд ИВЛ); - при необходимости проведения непрямого массажа сердца.
Интубация трахеи интубация трахеи показана: l l l - детям c подозрением на диафрагмальную грыжу; - детям, родившимся с примесью мекония в околоплодных водах с угнетенным самостоятельным дыханием и/или сниженным мышечным тонусом; - детям, родившимся на сроке беременности менее 27 недель, для профилактического введения сурфактанта; - при неэффективной масочной ИВЛ (ЧСС < 60 уд/мин через 30 секунд ИВЛ); - при недостаточно эффективной масочной ИВЛ (ЧСС 60 -100 уд/мин через 60 секунд ИВЛ); - при необходимости проведения непрямого массажа сердца.
 Искусственная вентиляция легких
Искусственная вентиляция легких
 Первые шаги Нет следов мекония? l Дышит или кричит? l Мышечный тонус хороший? l Цвет кожи розовый? l Беременность доношена? l
Первые шаги Нет следов мекония? l Дышит или кричит? l Мышечный тонус хороший? l Цвет кожи розовый? l Беременность доношена? l

 Использование кислорода У детей, родившихся до завершения 28 недели беременности, ИВЛ необходимо начинать 30 -40% кислородом. l У детей, родившихся после 28 недели беременности, ИВЛ следует начинать воздухом и только при неэффективности этого повышать концентрацию кислорода. l
Использование кислорода У детей, родившихся до завершения 28 недели беременности, ИВЛ необходимо начинать 30 -40% кислородом. l У детей, родившихся после 28 недели беременности, ИВЛ следует начинать воздухом и только при неэффективности этого повышать концентрацию кислорода. l
 Использование кислорода l l Основанием для увеличения концентрации кислорода в процессе ИВЛ является сниженная ЧСС (60 -100 уд/мин) в течение 60 секунд от начала ее проведения. В случаях умеренного снижения ЧСС показано пошаговое (на 10 -20% каждую минуту) увеличение концентрации кислорода до тех пор, пока не возрастет ЧСС > 100 уд/мин. Во всех случаях резкого снижения ЧСС (<60 уд/мин), требующих проведения непрямого массажа сердца, ИВЛ следует проводить с концентрацией кислорода 90 -100%.
Использование кислорода l l Основанием для увеличения концентрации кислорода в процессе ИВЛ является сниженная ЧСС (60 -100 уд/мин) в течение 60 секунд от начала ее проведения. В случаях умеренного снижения ЧСС показано пошаговое (на 10 -20% каждую минуту) увеличение концентрации кислорода до тех пор, пока не возрастет ЧСС > 100 уд/мин. Во всех случаях резкого снижения ЧСС (<60 уд/мин), требующих проведения непрямого массажа сердца, ИВЛ следует проводить с концентрацией кислорода 90 -100%.
 Использование кислорода l При необходимости ИВЛ у детей с ЧСС > 100 уд/мин, дополнительный кислород следует применять, если центральный цианоз (Sp. O 2<80%) сохраняется более 5 минут.
Использование кислорода l При необходимости ИВЛ у детей с ЧСС > 100 уд/мин, дополнительный кислород следует применять, если центральный цианоз (Sp. O 2<80%) сохраняется более 5 минут.
 Использование кислорода l l Использование дополнительного кислорода в качестве самостоятельного метода лечения (без ИВЛ) в первые 5 минут жизни не обосновано. При наличии самостоятельного регулярного дыхания дополнительный кислород через лицевую маску показан только в тех случаях, когда у детей на фоне стабильной ЧСС > 100 уд/мин разлитой цианоз (Sp. O 2<80 -85%) сохраняется более 5 минут после рождения.
Использование кислорода l l Использование дополнительного кислорода в качестве самостоятельного метода лечения (без ИВЛ) в первые 5 минут жизни не обосновано. При наличии самостоятельного регулярного дыхания дополнительный кислород через лицевую маску показан только в тех случаях, когда у детей на фоне стабильной ЧСС > 100 уд/мин разлитой цианоз (Sp. O 2<80 -85%) сохраняется более 5 минут после рождения.
 Использование кислорода l Следует помнить, что даже в норме у доношенных детей после рождения уровень насыщения гемоглобина крови кислородом (Sр. О 2) повышается ( медленно и достигает 90% только к 5 -7 минуте при родах через естественные родовые пути и к 7 -9 минуте при кесаревом сечении.
Использование кислорода l Следует помнить, что даже в норме у доношенных детей после рождения уровень насыщения гемоглобина крови кислородом (Sр. О 2) повышается ( медленно и достигает 90% только к 5 -7 минуте при родах через естественные родовые пути и к 7 -9 минуте при кесаревом сечении.
 Использование кислорода l Для подбора оптимальной концентрации дополнительного кислорода, а также для мониторирования ЧСС в процессе проведения первичной реанимации новорожденных, в родильном зале необходимо использование метода пульсоксиметрии.
Использование кислорода l Для подбора оптимальной концентрации дополнительного кислорода, а также для мониторирования ЧСС в процессе проведения первичной реанимации новорожденных, в родильном зале необходимо использование метода пульсоксиметрии.
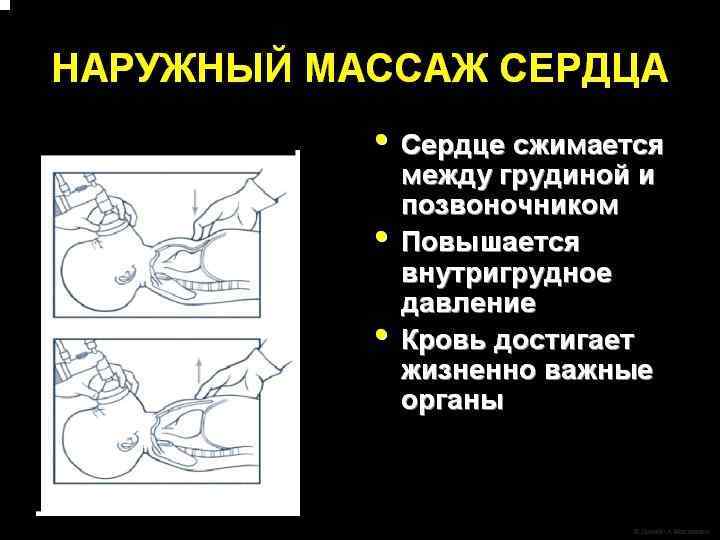
 Непрямой массаж сердца показан при ЧСС менее 60 уд/мин на фоне адекватной ИВЛ, проводимой 30 секунд. l Непрямой массаж сердца следует выполнять только на фоне адекватной ИВЛ. l
Непрямой массаж сердца показан при ЧСС менее 60 уд/мин на фоне адекватной ИВЛ, проводимой 30 секунд. l Непрямой массаж сердца следует выполнять только на фоне адекватной ИВЛ. l
 D Блок D (Лекарственные средства). Вы назначаете адреналин, продолжая искусственную вентиляцию под положительным давлением и непрямой массаж сердца. l Оценка блока D. Если частота сердечных сокращений остается ниже 60 увм, то продолжаются и повторяются мероприятия блоков С и D, как показывает возвратная стрелка. l
D Блок D (Лекарственные средства). Вы назначаете адреналин, продолжая искусственную вентиляцию под положительным давлением и непрямой массаж сердца. l Оценка блока D. Если частота сердечных сокращений остается ниже 60 увм, то продолжаются и повторяются мероприятия блоков С и D, как показывает возвратная стрелка. l
 Как определить приоритеты в своих действиях? Исключительно важный цикл, повторяющийся во время реанимации, состоит из оценки состояния новорожденного, принятия решения о том, какие меры предпринять, и проведение этих мероприятий. Затем повторяется оценка новых жизненных функций в качестве основы принятия последующих решений и выполнения определенных действий. Оценка, в первую очередь, основана на трех следующих признаках: l Дыхание l Частота сердечных сокращений l Цвет
Как определить приоритеты в своих действиях? Исключительно важный цикл, повторяющийся во время реанимации, состоит из оценки состояния новорожденного, принятия решения о том, какие меры предпринять, и проведение этих мероприятий. Затем повторяется оценка новых жизненных функций в качестве основы принятия последующих решений и выполнения определенных действий. Оценка, в первую очередь, основана на трех следующих признаках: l Дыхание l Частота сердечных сокращений l Цвет
 Как приготовиться к проведению реанимации? На каждых родах должен присутствовать, по крайней мере, один специалист с навыками в области реанимации новорожденных, в чьи обязанности должно входить только оказание помощи новорожденному. Дополнительный персонал потребуется тогда, когда ожидается проведение более комплексной реанимации. При тщательном осмыслении факторов риска в более чем половине случаев можно предсказать до родов, каким новорожденным будет необходима реанимация. Если вы предполагаете вероятную потребность в реанимации новорожденного, вы можете l Обеспечить присутствие дополнительного обученного персонала. l Подготовить необходимое оборудование.
Как приготовиться к проведению реанимации? На каждых родах должен присутствовать, по крайней мере, один специалист с навыками в области реанимации новорожденных, в чьи обязанности должно входить только оказание помощи новорожденному. Дополнительный персонал потребуется тогда, когда ожидается проведение более комплексной реанимации. При тщательном осмыслении факторов риска в более чем половине случаев можно предсказать до родов, каким новорожденным будет необходима реанимация. Если вы предполагаете вероятную потребность в реанимации новорожденного, вы можете l Обеспечить присутствие дополнительного обученного персонала. l Подготовить необходимое оборудование.
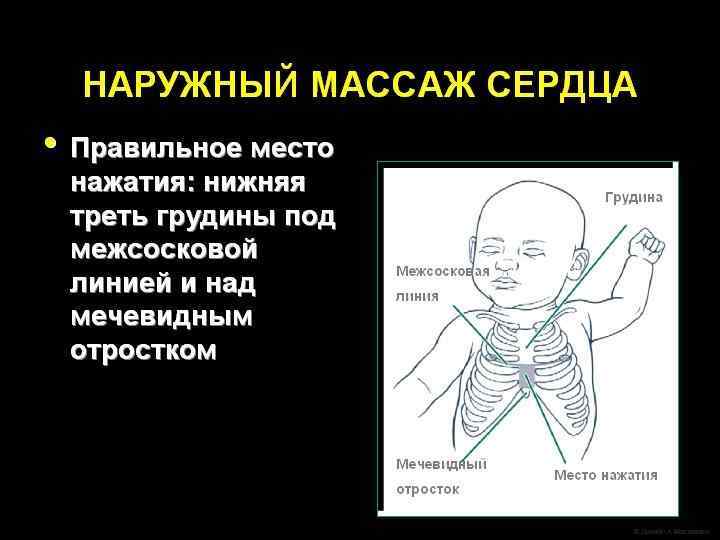
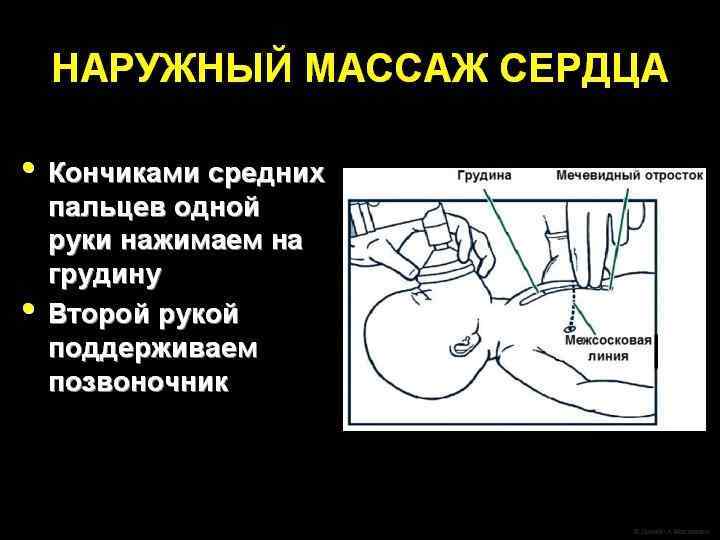
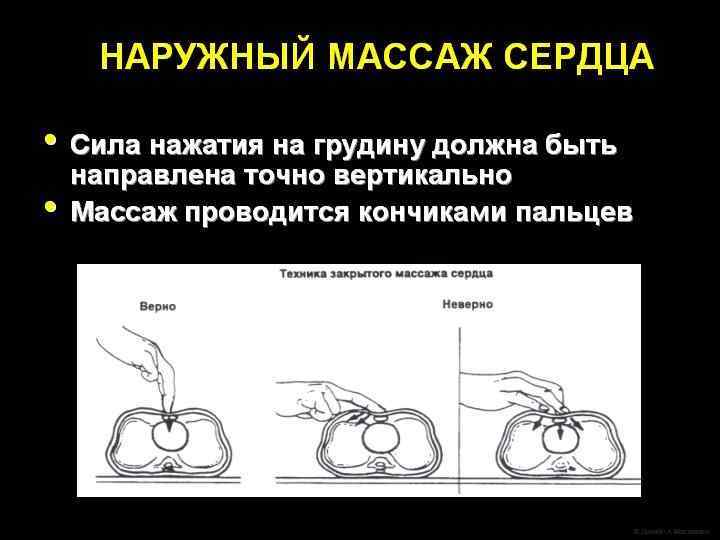
 Непрямой массаж сердца может проводиться двумя разными способами: l 1) С помощью двух рук, когда специалист, проводящий массаж помещает ладони обеих рук под спину новорожденного, а подушечки больших пальцев накладывает на нижнюю треть грудины; l 2) С помощью одной руки, когда давление осуществляется указательным и средним пальцами, помещенными на нижнюю треть грудины.
Непрямой массаж сердца может проводиться двумя разными способами: l 1) С помощью двух рук, когда специалист, проводящий массаж помещает ладони обеих рук под спину новорожденного, а подушечки больших пальцев накладывает на нижнюю треть грудины; l 2) С помощью одной руки, когда давление осуществляется указательным и средним пальцами, помещенными на нижнюю треть грудины.
 Какое оборудование должно быть под рукой? Оборудование для санации (отсасывания) l Груша l Механический отсос с системой трубок l Катетеры для отсасывания 5 F или 6 F, 8 F, 10 F или 12 F l Желудочный зонд 8 F и 20 -мл шприц l Аспиратор мекония
Какое оборудование должно быть под рукой? Оборудование для санации (отсасывания) l Груша l Механический отсос с системой трубок l Катетеры для отсасывания 5 F или 6 F, 8 F, 10 F или 12 F l Желудочный зонд 8 F и 20 -мл шприц l Аспиратор мекония
 Какое оборудование должно быть под рукой? Оборудование для вентиляции мешком и маской l Мешок для реанимации новорожденных с клапаном ограничения давления или манометром l (мешок должен обеспечивать подачу 90 -100% кислорода) l Лицевые маски размеров для доношенных новорожденных и недоношенных младенцев (маски l с мягкими краями предпочтительнее) l Источник кислорода со счетчиком потока (скорость потока до 10 л/мин) и комплект трубок
Какое оборудование должно быть под рукой? Оборудование для вентиляции мешком и маской l Мешок для реанимации новорожденных с клапаном ограничения давления или манометром l (мешок должен обеспечивать подачу 90 -100% кислорода) l Лицевые маски размеров для доношенных новорожденных и недоношенных младенцев (маски l с мягкими краями предпочтительнее) l Источник кислорода со счетчиком потока (скорость потока до 10 л/мин) и комплект трубок
 Какое оборудование должно быть под рукой? Оборудование для интубации l Ларингоскоп с прямыми клинками, № 0 (для недоношенных) и № 1 (для доношенных) l Запасные лампочки и батарейки для ларингоскопа l Эндотрахеальные трубки с внутренним диаметром 2, 5, 3, 0, 3, 5, 4, 0 мм l Стилет (проводник) (желательно) l Ножницы l Пластырь или фиксатор эндотрахеальной трубки l Губки со спиртом l Детектор СО 2 (желательно) l Воздуховод ларингеальной маски (желательно)
Какое оборудование должно быть под рукой? Оборудование для интубации l Ларингоскоп с прямыми клинками, № 0 (для недоношенных) и № 1 (для доношенных) l Запасные лампочки и батарейки для ларингоскопа l Эндотрахеальные трубки с внутренним диаметром 2, 5, 3, 0, 3, 5, 4, 0 мм l Стилет (проводник) (желательно) l Ножницы l Пластырь или фиксатор эндотрахеальной трубки l Губки со спиртом l Детектор СО 2 (желательно) l Воздуховод ларингеальной маски (желательно)
 Какое оборудование должно быть под рукой? Лекарственные препараты l Адреналин 1: 10 000 (0, 1 мг/мл) – 3 -мл или 10 -мл ампулы l Изотонические кристаллоиды (физиологический раствор или раствор Рингера) для увеличения объема циркулирующей крови – 100 или 250 мл l Натрия гидрокарбонат 4, 2% (5 м. Экв/10 мл) 10 -мл ампулы l Налоксона гидрохлорид 0, 4 мг/мл - 1 -мл ампулы или 1, 0 мг/мл - 2‑мл ампулы l Декстроза 10%, 250 мл l Физиологический раствор для промываний катетера
Какое оборудование должно быть под рукой? Лекарственные препараты l Адреналин 1: 10 000 (0, 1 мг/мл) – 3 -мл или 10 -мл ампулы l Изотонические кристаллоиды (физиологический раствор или раствор Рингера) для увеличения объема циркулирующей крови – 100 или 250 мл l Натрия гидрокарбонат 4, 2% (5 м. Экв/10 мл) 10 -мл ампулы l Налоксона гидрохлорид 0, 4 мг/мл - 1 -мл ампулы или 1, 0 мг/мл - 2‑мл ампулы l Декстроза 10%, 250 мл l Физиологический раствор для промываний катетера
 Какое оборудование должно быть под рукой? Набор для катетеризации пупочных сосудов l Стерильные перчатки l Скальпель или ножницы l Раствор йод-повидона l Пупочная лигатура l Пупочные катетеры 3, 5 F l Трехходовой запорный кран l Шприцы объемами 1, 3, 5, 10, 20, 50 мл; l Иглы размера 25, 21, 18 G или приспособление для пункции к безыгольной системе
Какое оборудование должно быть под рукой? Набор для катетеризации пупочных сосудов l Стерильные перчатки l Скальпель или ножницы l Раствор йод-повидона l Пупочная лигатура l Пупочные катетеры 3, 5 F l Трехходовой запорный кран l Шприцы объемами 1, 3, 5, 10, 20, 50 мл; l Иглы размера 25, 21, 18 G или приспособление для пункции к безыгольной системе
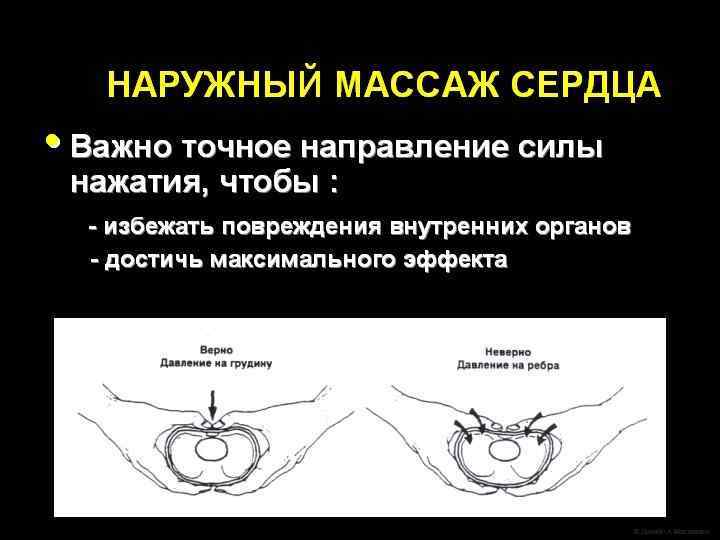
 Непрямой массаж сердца l Сжатие грудной клетки производятся на глубину, равную примерно 1/3 от переднезаднего размера грудной клетки.
Непрямой массаж сердца l Сжатие грудной клетки производятся на глубину, равную примерно 1/3 от переднезаднего размера грудной клетки.
 Обеспечить тепло
Обеспечить тепло
 Начальные этапы первичной реанимации l l Обеспечение теплой и сухой среды Придание правильного положения и проведение туалета дыхательных путей, в частности, присутствии мекония Обсушивание и стимулирование дыхания ребенка придании головке ребенка положения, открывающего дыхательные пути При необходимости, подача кислорода для устранения цианоза
Начальные этапы первичной реанимации l l Обеспечение теплой и сухой среды Придание правильного положения и проведение туалета дыхательных путей, в частности, присутствии мекония Обсушивание и стимулирование дыхания ребенка придании головке ребенка положения, открывающего дыхательные пути При необходимости, подача кислорода для устранения цианоза
 Обеспечить тепло Ребенка следует положить под теплоизлучатель, где реанимационная бригада будет иметь к нему беспрепятственный доступ, а источник тепла поможет уменьшить теплопотерю. Младенца не нужно закрывать одеялами или полотенцами. Оставьте ребенка открытым для визуализации и проникновения тепловых лучей.
Обеспечить тепло Ребенка следует положить под теплоизлучатель, где реанимационная бригада будет иметь к нему беспрепятственный доступ, а источник тепла поможет уменьшить теплопотерю. Младенца не нужно закрывать одеялами или полотенцами. Оставьте ребенка открытым для визуализации и проникновения тепловых лучей.
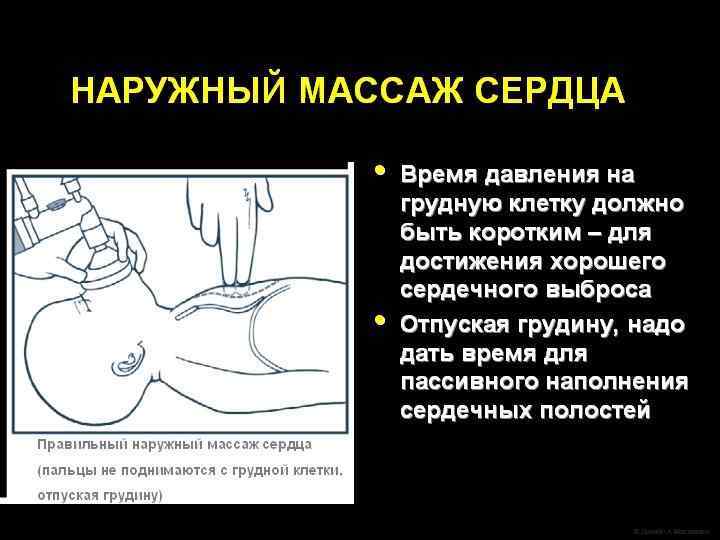
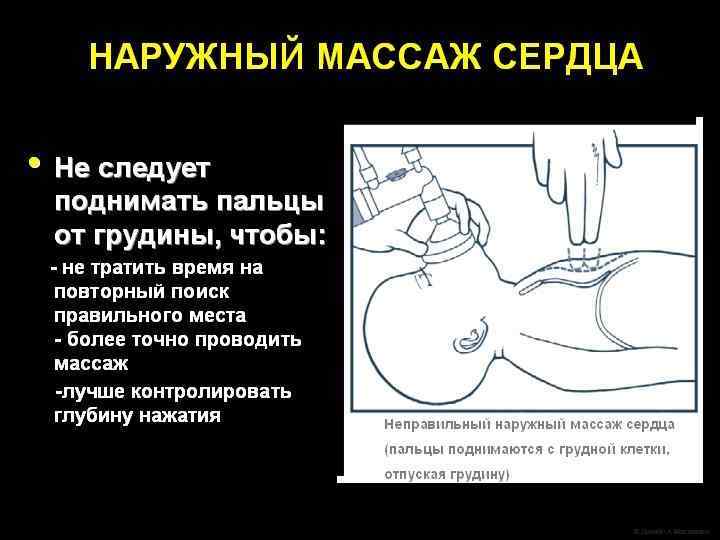
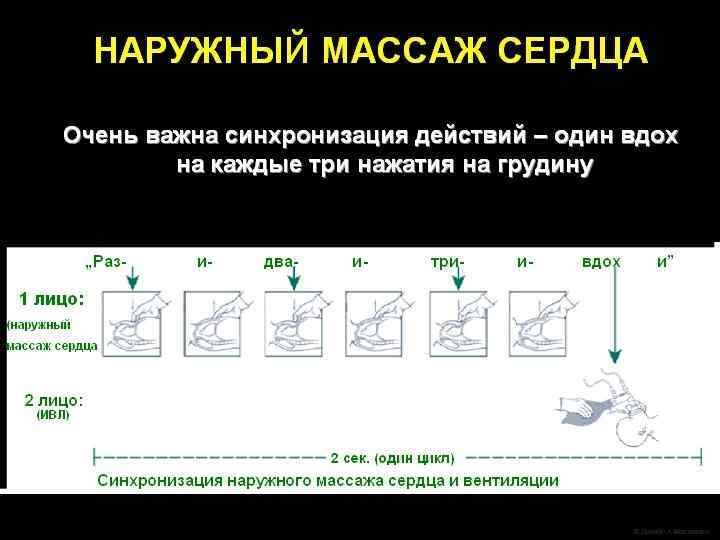
 Непрямой массаж сердца следует проводить в соотношении c частотой ИВЛ 3: 1. l В минуту следует выполнять 90 компрессий и 30 вдохов. l
Непрямой массаж сердца следует проводить в соотношении c частотой ИВЛ 3: 1. l В минуту следует выполнять 90 компрессий и 30 вдохов. l
 ПРИ НЕДОНОШЕННОСТИ Недоношенные дети исключительно ранимы в отношении холодового стресса. Их большее соотношение между поверхностью и массой тела, тонкая проницаемая кожа, пониженное количество подкожного жира и сниженная метаболическая реакция на холод приводят к быстрой потере тепла и снижении температуры тела. Недоношенным детям следует выполнять все начальные этапы для снижения потерь тепла, даже если они изначально не выглядят нуждающимися в реанимации.
ПРИ НЕДОНОШЕННОСТИ Недоношенные дети исключительно ранимы в отношении холодового стресса. Их большее соотношение между поверхностью и массой тела, тонкая проницаемая кожа, пониженное количество подкожного жира и сниженная метаболическая реакция на холод приводят к быстрой потере тепла и снижении температуры тела. Недоношенным детям следует выполнять все начальные этапы для снижения потерь тепла, даже если они изначально не выглядят нуждающимися в реанимации.
 Придать правильное положение:
Придать правильное положение:
 Санация дыхательных путей Если меконий присутствовал в амниотической жидкости, лицо, принимавшее роды, должно было провести отсасывание из ротоглотки и носа с помощью катетера или груши до рождения плечиков. После родов необходимый метод дальнейшей санации дыхательных путей будет зависеть от (1) Наличия мекония (2) Уровня активности ребенка
Санация дыхательных путей Если меконий присутствовал в амниотической жидкости, лицо, принимавшее роды, должно было провести отсасывание из ротоглотки и носа с помощью катетера или груши до рождения плечиков. После родов необходимый метод дальнейшей санации дыхательных путей будет зависеть от (1) Наличия мекония (2) Уровня активности ребенка
 Оценка эффективности непрямого массажа сердца После начала непрямого массажа через 30 секунд следует оценить ЧСС. Для этого непрямой массаж сердца прекращают на 6 секунд и оценивают ЧСС. l Если ЧСС выше 60 уд/мин. следует прекратить непрямой массаж сердца и продолжить ИВЛ до восстановления адекватного самостоятельного дыхания. l Если ЧСС ниже 60 уд/мин, следует продолжить непрямой массаж сердца на фоне ИВЛ, убедиться в правильности работы оборудования и начать лекарственную терапию.
Оценка эффективности непрямого массажа сердца После начала непрямого массажа через 30 секунд следует оценить ЧСС. Для этого непрямой массаж сердца прекращают на 6 секунд и оценивают ЧСС. l Если ЧСС выше 60 уд/мин. следует прекратить непрямой массаж сердца и продолжить ИВЛ до восстановления адекватного самостоятельного дыхания. l Если ЧСС ниже 60 уд/мин, следует продолжить непрямой массаж сердца на фоне ИВЛ, убедиться в правильности работы оборудования и начать лекарственную терапию.
 Лекарственная терапия l Для проведения лекарственной терапии проводится катетеризация пупочной вены. Если нет возможности провести катетеризацию пупочной вены, адреналин может быть введен эндотрахеально. Однако следует перейти к внутривенному способу введения адреналина как только венозный доступ будет обеспечен, поскольку эффективность и безопасность эндотрахеального введения недостаточно изучены.
Лекарственная терапия l Для проведения лекарственной терапии проводится катетеризация пупочной вены. Если нет возможности провести катетеризацию пупочной вены, адреналин может быть введен эндотрахеально. Однако следует перейти к внутривенному способу введения адреналина как только венозный доступ будет обеспечен, поскольку эффективность и безопасность эндотрахеального введения недостаточно изучены.
 Адреналин. Показания: l - ЧСС ниже 60 уд/мин после 30 секунд непрямого массажа сердца на фоне адекватной ИВЛ. Нельзя вводить адреналин, пока не обеспечена эффективная вентиляция легких (ИВЛ)
Адреналин. Показания: l - ЧСС ниже 60 уд/мин после 30 секунд непрямого массажа сердца на фоне адекватной ИВЛ. Нельзя вводить адреналин, пока не обеспечена эффективная вентиляция легких (ИВЛ)
 Адреналин. Пути введения адреналина l Эндотрахеально l Внутривенно в пупочную вену
Адреналин. Пути введения адреналина l Эндотрахеально l Внутривенно в пупочную вену
 Адреналин. Концентрация вводимого раствора - 1: 10000 (0, 1 мг/мл) Подготовка раствора: l 0, 1 мл из ампулы с адреналином следует развести в 1 мл физиологического раствора. Рекомендуемая доза: l для внутривенного введения 0. 1 - 0. 3 мл/кг (0, 01 -0, 03 мг/кг) приготовленного раствора. l При эндотрахеальном введении адреналина рекомендуемая доза в 3 раза выше – 0, 31 мл/кг (0, 03 -0, 1 мг/кг). l
Адреналин. Концентрация вводимого раствора - 1: 10000 (0, 1 мг/мл) Подготовка раствора: l 0, 1 мл из ампулы с адреналином следует развести в 1 мл физиологического раствора. Рекомендуемая доза: l для внутривенного введения 0. 1 - 0. 3 мл/кг (0, 01 -0, 03 мг/кг) приготовленного раствора. l При эндотрахеальном введении адреналина рекомендуемая доза в 3 раза выше – 0, 31 мл/кг (0, 03 -0, 1 мг/кг). l
 Адреналин. Действие: l - увеличивает частоту и силу сердечных сокращений, l - вызывает периферическую вазоконстрикцию, ведущую к увеличению артериального давления. Ожидаемый эффект: через 30 секунд от момента введения ЧСС должна достигнуть 100 уд/мин.
Адреналин. Действие: l - увеличивает частоту и силу сердечных сокращений, l - вызывает периферическую вазоконстрикцию, ведущую к увеличению артериального давления. Ожидаемый эффект: через 30 секунд от момента введения ЧСС должна достигнуть 100 уд/мин.
 Адреналин. Дальнейшие действия: l Если через 30 секунд ЧСС восстанавливается и превышает 60 уд/мин, другие медикаменты вводить не следует, непрямой массаж сердца следует прекратить, а ИВЛ продолжить до восстановления адекватного самостоятельного дыхания. l Если через 30 секунд ЧСС остается ниже 60 уд/мин, следует продолжить непрямой массаж сердца на фоне ИВЛ и выполнить одно из перечисленных ниже мероприятий: - повторить введение адреналина (при необходимости это можно делать каждые 5 минут); - если есть признаки острой кровопотери или гиповолемии, ввести изотонический раствор натрия хлорида (физиологический раствор). При подтвержденном или предполагаемом декомпенсированном метаболическом ацидозе следует ввести раствор гидрокарбоната натрия.
Адреналин. Дальнейшие действия: l Если через 30 секунд ЧСС восстанавливается и превышает 60 уд/мин, другие медикаменты вводить не следует, непрямой массаж сердца следует прекратить, а ИВЛ продолжить до восстановления адекватного самостоятельного дыхания. l Если через 30 секунд ЧСС остается ниже 60 уд/мин, следует продолжить непрямой массаж сердца на фоне ИВЛ и выполнить одно из перечисленных ниже мероприятий: - повторить введение адреналина (при необходимости это можно делать каждые 5 минут); - если есть признаки острой кровопотери или гиповолемии, ввести изотонический раствор натрия хлорида (физиологический раствор). При подтвержденном или предполагаемом декомпенсированном метаболическом ацидозе следует ввести раствор гидрокарбоната натрия.
 Физиологический раствор Показания: Симптомы острой кровопотери или гиповолемии: l - сохраняющаяся бледность, несмотря на адекватную оксигенацию; l - нарушение микроциркуляции (симптом «белого пятна» более 3 секунд); l - слабый, нитевидный пульс или невозможность пропальпировать пульс на крупных сосудах; l - отсутствие или недостаточный эффект от проводимых реанимационных мероприятий.
Физиологический раствор Показания: Симптомы острой кровопотери или гиповолемии: l - сохраняющаяся бледность, несмотря на адекватную оксигенацию; l - нарушение микроциркуляции (симптом «белого пятна» более 3 секунд); l - слабый, нитевидный пульс или невозможность пропальпировать пульс на крупных сосудах; l - отсутствие или недостаточный эффект от проводимых реанимационных мероприятий.
 Физиологический раствор Дозировка изотонического раствора натрия хлорида – 10 мл/кг. l Способ введения - в вену пуповины, струйно, медленно. l Рекомендуемую дозу физиологического раствора недоношенным детям следует вводить не быстрее, чем за 5 минут. Действие: l - восполнение дефицита ОЦК, l - уменьшение метаболического ацидоза за счет улучшения тканевой перфузии. Ожидаемый эффект: l Исчезновение бледности, нормализация пульса, повышение артериального давления l
Физиологический раствор Дозировка изотонического раствора натрия хлорида – 10 мл/кг. l Способ введения - в вену пуповины, струйно, медленно. l Рекомендуемую дозу физиологического раствора недоношенным детям следует вводить не быстрее, чем за 5 минут. Действие: l - восполнение дефицита ОЦК, l - уменьшение метаболического ацидоза за счет улучшения тканевой перфузии. Ожидаемый эффект: l Исчезновение бледности, нормализация пульса, повышение артериального давления l
 Физиологический раствор Дальнейшие действия. l При получении ожидаемого эффекта и повышении ЧСС более 60 уд/мин другие медикаменты вводить не следует, непрямой массаж сердца следует прекратить и продолжить ИВЛ до восстановления адекватного самостоятельного дыхания. l При сохраняющихся признаках гиповолемии можно повторить введение раствора для восполнения ОЦК в той же дозе. l Если сохраняется брадикардия ниже 60 уд/мин, продолжите ИВЛ, непрямой массаж сердца и введите 4% гидрокарбонат натрия.
Физиологический раствор Дальнейшие действия. l При получении ожидаемого эффекта и повышении ЧСС более 60 уд/мин другие медикаменты вводить не следует, непрямой массаж сердца следует прекратить и продолжить ИВЛ до восстановления адекватного самостоятельного дыхания. l При сохраняющихся признаках гиповолемии можно повторить введение раствора для восполнения ОЦК в той же дозе. l Если сохраняется брадикардия ниже 60 уд/мин, продолжите ИВЛ, непрямой массаж сердца и введите 4% гидрокарбонат натрия.
 Гидрокарбонат натрия Показания: l - тяжелый метаболический ацидоз (р. Н < 7. 0, ВЕ > - 12); l - отсутствие эффекта от непрямого массажа сердца, введения адреналина и восполнения ОЦК на фоне адекватной ИВЛ (предполагаемый тяжелый метаболический ацидоз, угнетающий сердечную деятельность и дыхание).
Гидрокарбонат натрия Показания: l - тяжелый метаболический ацидоз (р. Н < 7. 0, ВЕ > - 12); l - отсутствие эффекта от непрямого массажа сердца, введения адреналина и восполнения ОЦК на фоне адекватной ИВЛ (предполагаемый тяжелый метаболический ацидоз, угнетающий сердечную деятельность и дыхание).
 Гидрокарбонат натрия Следует вводить раствор концентрацией - 4% (0, 5 мэкв/мл). l Дозировка вводимого раствора - 2 мэкв/кг или 4 мл/кг 4% раствора. l Способ введения - в вену пуповины со скоростью 2 мл/кг/минуту (не быстрее, чем за 2 минуты). l
Гидрокарбонат натрия Следует вводить раствор концентрацией - 4% (0, 5 мэкв/мл). l Дозировка вводимого раствора - 2 мэкв/кг или 4 мл/кг 4% раствора. l Способ введения - в вену пуповины со скоростью 2 мл/кг/минуту (не быстрее, чем за 2 минуты). l
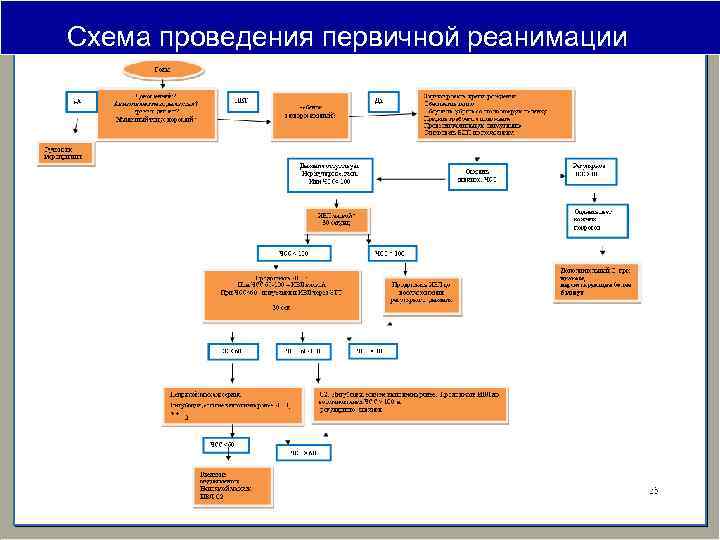 Схема проведения первичной реанимации
Схема проведения первичной реанимации
 Особенности оказания первичной реанимационной помощи глубоко недоношенным детям Профилактика гипотермии l Объем профилактических мероприятий у недоношенных, родившихся после 28 недели беременности, также как и у доношенных, включает использование источников лучистого тепла, обсушивание кожи и оборачивание в предварительно нагретые пеленки, своевременное удаление мокрых пеленок и иных источников охлаждения. l У недоношенных детей, родившихся до завершения 28 недели беременности, следует использовать дополнительные меры по предупреждению гипотермии: после пересечения пуповины и наложения зажима на пуповинный остаток, ребенка оборачивают в прозрачный пакет с прорезью для головы или пленку из термоустойчивого пластика пищевого класса и помещают под источник лучистого тепла. l Обсушивание кожи при этом не проводится. l Необходима дополнительная защита поверхности головы ребенка от теплопотери с испарением при помощи шапочки или пеленки.
Особенности оказания первичной реанимационной помощи глубоко недоношенным детям Профилактика гипотермии l Объем профилактических мероприятий у недоношенных, родившихся после 28 недели беременности, также как и у доношенных, включает использование источников лучистого тепла, обсушивание кожи и оборачивание в предварительно нагретые пеленки, своевременное удаление мокрых пеленок и иных источников охлаждения. l У недоношенных детей, родившихся до завершения 28 недели беременности, следует использовать дополнительные меры по предупреждению гипотермии: после пересечения пуповины и наложения зажима на пуповинный остаток, ребенка оборачивают в прозрачный пакет с прорезью для головы или пленку из термоустойчивого пластика пищевого класса и помещают под источник лучистого тепла. l Обсушивание кожи при этом не проводится. l Необходима дополнительная защита поверхности головы ребенка от теплопотери с испарением при помощи шапочки или пеленки.
 Особенности оказания первичной реанимационной помощи глубоко недоношенным детям Оксигенотерапия и мониторинг оксигенации l Необходимым условием проведения оксигенотерапии является непрерывный мониторинг окгсигенации методом пульсоксиметрии с первой минуты жизни. l Пульсоксиметрический датчик устанавливается в области запястья или предплечья правой руки ребенка ( «предуктально» ) в рамках проведения начальных мероприятий.
Особенности оказания первичной реанимационной помощи глубоко недоношенным детям Оксигенотерапия и мониторинг оксигенации l Необходимым условием проведения оксигенотерапии является непрерывный мониторинг окгсигенации методом пульсоксиметрии с первой минуты жизни. l Пульсоксиметрический датчик устанавливается в области запястья или предплечья правой руки ребенка ( «предуктально» ) в рамках проведения начальных мероприятий.
 Особенности оказания первичной реанимационной помощи глубоко недоношенным детям Пульсоксиметрия в родильном зале имеет 3 основные точки приложения: l l 1) Непрерывный мониторинг ЧСС начиная с первых минут жизни; 2) Предупреждение гипероксии (Sр. O 2 не более 95% на любом этапе проведения реанимационных мероприятий); 3) Предупреждение гипоксии (Sр. O 2 не менее 80% к 5 минуте жизни и не менее 85% к 10 минуте жизни). Рекомендуемый «коридор» значений Sр. O 2 в родильном зале у детей с очень низкой массой тела и экстремально низкой массой тела, начиная с 10 минуты, составляет 86 -92%.
Особенности оказания первичной реанимационной помощи глубоко недоношенным детям Пульсоксиметрия в родильном зале имеет 3 основные точки приложения: l l 1) Непрерывный мониторинг ЧСС начиная с первых минут жизни; 2) Предупреждение гипероксии (Sр. O 2 не более 95% на любом этапе проведения реанимационных мероприятий); 3) Предупреждение гипоксии (Sр. O 2 не менее 80% к 5 минуте жизни и не менее 85% к 10 минуте жизни). Рекомендуемый «коридор» значений Sр. O 2 в родильном зале у детей с очень низкой массой тела и экстремально низкой массой тела, начиная с 10 минуты, составляет 86 -92%.
 Особенности оказания первичной реанимационной помощи глубоко недоношенным детям У детей, родившихся ранее 32 недели беременности и не нуждающихся в проведении ИВЛ, дыхательная терапия методом СРАР начинается с воздуха (21% O 2). При уровне Sp. O 2 менее 80% к 5 минуте жизни или менее 85% к 10 минуте следует увеличивать концентрацию кислорода на 1020% в минуту до достижения приемлемого уровня Sp. O 2. Вместе с тем, уровень Sp. O 2 не должен превышать 95% на любом этапе проведения реанимационных мероприятий, если ребенок получает дополнительный кислород.
Особенности оказания первичной реанимационной помощи глубоко недоношенным детям У детей, родившихся ранее 32 недели беременности и не нуждающихся в проведении ИВЛ, дыхательная терапия методом СРАР начинается с воздуха (21% O 2). При уровне Sp. O 2 менее 80% к 5 минуте жизни или менее 85% к 10 минуте следует увеличивать концентрацию кислорода на 1020% в минуту до достижения приемлемого уровня Sp. O 2. Вместе с тем, уровень Sp. O 2 не должен превышать 95% на любом этапе проведения реанимационных мероприятий, если ребенок получает дополнительный кислород.
 Особенности оказания первичной реанимационной помощи глубоко недоношенным детям При необходимости в проведении ИВЛ у детей, родившихся после завершения 28 недели беременности, начинают с воздуха, а у детей, родившихся ранее 28 недель беременности с 30 -40% О 2. С возраста 90 секунд жизни (60 секунд ИВЛ) при ЧСС ниже 100 уд/мин проводится повышение Fi. O 2 ступенчато на 0, 1 -0, 2 каждую минуту до достижения ЧСС > 100 уд/мин. При необходимости в проведении непрямого массажа сердца (ЧСС < 60 уд/мин) переходят на ИВЛ 90 -100% О 2.
Особенности оказания первичной реанимационной помощи глубоко недоношенным детям При необходимости в проведении ИВЛ у детей, родившихся после завершения 28 недели беременности, начинают с воздуха, а у детей, родившихся ранее 28 недель беременности с 30 -40% О 2. С возраста 90 секунд жизни (60 секунд ИВЛ) при ЧСС ниже 100 уд/мин проводится повышение Fi. O 2 ступенчато на 0, 1 -0, 2 каждую минуту до достижения ЧСС > 100 уд/мин. При необходимости в проведении непрямого массажа сердца (ЧСС < 60 уд/мин) переходят на ИВЛ 90 -100% О 2.
 Особенности оказания первичной реанимационной помощи глубоко недоношенным детям l При проведении ИВЛ новорожденным с ЧСС > 100 уд/мин, ориентируются на показатели Sр. O 2. Если уровень Sat. O 2 не достигает 80% к 5 минуте или 85% к 10 минуте или превышает 95% на любом этапе первичной реанимации, проводится повышение/снижение Fi. O 2 ступенчато на 0, 1 -0, 2 до достижения целевых показателей Sр. O 2.
Особенности оказания первичной реанимационной помощи глубоко недоношенным детям l При проведении ИВЛ новорожденным с ЧСС > 100 уд/мин, ориентируются на показатели Sр. O 2. Если уровень Sat. O 2 не достигает 80% к 5 минуте или 85% к 10 минуте или превышает 95% на любом этапе первичной реанимации, проводится повышение/снижение Fi. O 2 ступенчато на 0, 1 -0, 2 до достижения целевых показателей Sр. O 2.
 Окончание реанимационных мероприятий l l Если через 10 минут от начала проведения реанимационных мероприятий в полном объеме у ребенка отсутствует сердцебиение, реанимационные мероприятия в родильном зале следует прекратить. В остальных случаях сердечно-легочной реанимации новорожденного в родильном зале следует добиваться устойчивого повышения ЧСС более 100 уд/мин. После первичной стабилизации состояния, ребенок транспортируется в палату интенсивной терапии. В случае необходимости транспортировки ребенка на расстояние более 15 -30 метров, транспортировка должна осуществляться в кувезе, при необходимости, на фоне продолжающейся ИВЛ и инфузии лекарственных препаратов.
Окончание реанимационных мероприятий l l Если через 10 минут от начала проведения реанимационных мероприятий в полном объеме у ребенка отсутствует сердцебиение, реанимационные мероприятия в родильном зале следует прекратить. В остальных случаях сердечно-легочной реанимации новорожденного в родильном зале следует добиваться устойчивого повышения ЧСС более 100 уд/мин. После первичной стабилизации состояния, ребенок транспортируется в палату интенсивной терапии. В случае необходимости транспортировки ребенка на расстояние более 15 -30 метров, транспортировка должна осуществляться в кувезе, при необходимости, на фоне продолжающейся ИВЛ и инфузии лекарственных препаратов.
 Окончание реанимационных мероприятий l l Если к 10 минуте у ребенка отсутствуют признаки жизни, то продолжение реанимационных мероприятий не имеет успеха в 83% случаев, а из 17% выживших в 92% случаев впоследствии развивается тяжелая инвалидность. При успешном результате реанимационных мероприятий ребенок транспортируется в палату интенсивной терапии, и дальнейшее комплексное лечение проводится по общим принципам интенсивной терапии.
Окончание реанимационных мероприятий l l Если к 10 минуте у ребенка отсутствуют признаки жизни, то продолжение реанимационных мероприятий не имеет успеха в 83% случаев, а из 17% выживших в 92% случаев впоследствии развивается тяжелая инвалидность. При успешном результате реанимационных мероприятий ребенок транспортируется в палату интенсивной терапии, и дальнейшее комплексное лечение проводится по общим принципам интенсивной терапии.
 ПРОТИВОПОКАЗАНИЕ К ПРОВЕДЕНИЮ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ ПРИ РОЖДЕНИИ l Гестационный возраст менее 25 недель (175 дней, считая с первого дня последней менструации). Решение о том, что сердечно-легочная реанимация проводиться не будет должно быть принято до рождения ребенка консилиумом врачей (не менее трех). В состав консилиума должны входить акушеры -гинекологи и неонатолог, а также, при необходимости, врачи других специальностей. Обязательно получить информированное письменное согласие родителей ребенка. При отсутствии возможности общения с отцом достаточно письменного согласия матери.
ПРОТИВОПОКАЗАНИЕ К ПРОВЕДЕНИЮ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ ПРИ РОЖДЕНИИ l Гестационный возраст менее 25 недель (175 дней, считая с первого дня последней менструации). Решение о том, что сердечно-легочная реанимация проводиться не будет должно быть принято до рождения ребенка консилиумом врачей (не менее трех). В состав консилиума должны входить акушеры -гинекологи и неонатолог, а также, при необходимости, врачи других специальностей. Обязательно получить информированное письменное согласие родителей ребенка. При отсутствии возможности общения с отцом достаточно письменного согласия матери.
 ПРОТИВОПОКАЗАНИЕ К ПРОВЕДЕНИЮ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ ПРИ РОЖДЕНИИ В том случае, если родители (или один из них) настаивают на проведении сердечнолегочной реанимации, она должна быть проведена в полном объеме за исключением тех случаев, когда гестационный возраст ребенка менее 23 полных недель (161 день, считая с первого дня последней менструации). В последнем случае, ввиду полной бесперспективности попыток проведения интенсивной терапии, она не проводится.
ПРОТИВОПОКАЗАНИЕ К ПРОВЕДЕНИЮ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ ПРИ РОЖДЕНИИ В том случае, если родители (или один из них) настаивают на проведении сердечнолегочной реанимации, она должна быть проведена в полном объеме за исключением тех случаев, когда гестационный возраст ребенка менее 23 полных недель (161 день, считая с первого дня последней менструации). В последнем случае, ввиду полной бесперспективности попыток проведения интенсивной терапии, она не проводится.
 l l При рождении ребенка, по поводу которого было принято решение о наличии противопоказаний к первичной реанимации, его следует обтереть и завернуть в сухую пеленку, положить на столик с обогревом. Если ребенок, по поводу которого было принято решение о наличии противопоказаний к первичной реанимации, дышит самостоятельно и у него имеется сердечная деятельность, то следует проводить согревание, обеспечение потребности в жидкости и питании, обычные мероприятия по уходу. Тактика дальнейшего ведения определяется консилиумом специалистов.
l l При рождении ребенка, по поводу которого было принято решение о наличии противопоказаний к первичной реанимации, его следует обтереть и завернуть в сухую пеленку, положить на столик с обогревом. Если ребенок, по поводу которого было принято решение о наличии противопоказаний к первичной реанимации, дышит самостоятельно и у него имеется сердечная деятельность, то следует проводить согревание, обеспечение потребности в жидкости и питании, обычные мероприятия по уходу. Тактика дальнейшего ведения определяется консилиумом специалистов.
 Спасибо за внимание Анализ ранней неонатальной смертности по Перинатальному центру за 2007 г.
Спасибо за внимание Анализ ранней неонатальной смертности по Перинатальному центру за 2007 г.


