9425dcd13d7dc5955b6ff24ede1b1838.ppt
- Количество слайдов: 39

Метаболитен синдром – рисков фактор за мозъчносъдова болест Доц. Михаил Боянов, дмн Клиника по ендокринология УМБАЛ “Александровска” Катедра вътрешни болести Медицински университет София

Определение n n Спектър от нарушения: от обратими неврологични симптоми през преходни исхемични атаки (TIA) до траен неврологичен дефицит (мозъчен инфаркт или кръвоизлив) Причина за когнитивни нарушения – съдова деменция, но и по типа на Alzheimer

Честота n n n Трета най-важна причина за смъртност (USA, UK) Най-скъпа нозологична единица – до 6 % от общия клиничен бюджет Макроангиопатията утроява разходите при ЗД! Заболеваемост: 246 (САЩ), 260 (Великобритания), 486 (Русия) / 100 000 население на възраст 45 – 74 год. Пик на заболеваемостта – 75 години

Епидемиология на инсултите n n n 80 % са с исхемичен инсулт, 15 % - с вътремозъчен кръвоизлив 30 -дневна смъртност: 10% при исхемичен и 50 % при хеморагичен инсулт 1 -годишна смъртност (Босна и Херцеговина): 40 % при исхемичен инсулт и 62 % с вътремозъчен кръвоизлив

Рискови фактори за инсулт n n Немодифицируеми: Възраст, пол, раса Ниско тегло при раждане Генетични фактори (напр. PPAR-γ ген) n n n n n Модифицируеми: Хипертония Тютюнопушене Захарен диабет Предсърдно мъждене Дислипидемия Стеноза на каротиса Затлъстяване (и абдоминално) Заседнал живот
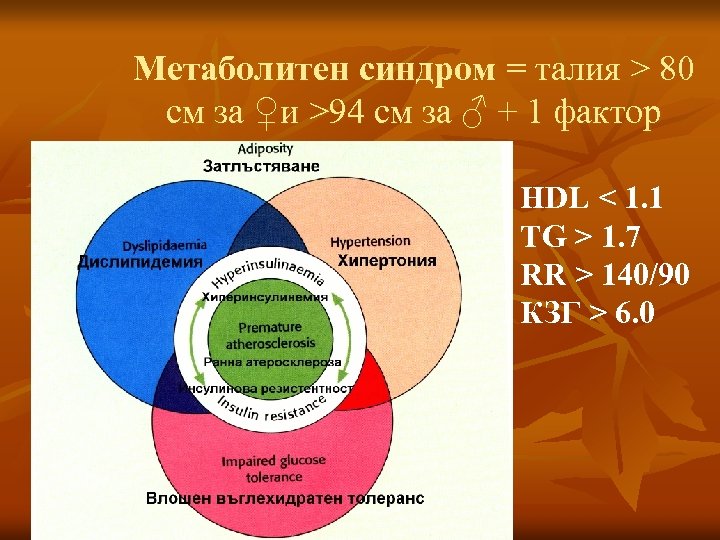
Метаболитен синдром = талия > 80 см за ♀и >94 см за ♂ + 1 фактор HDL < 1. 1 TG > 1. 7 RR > 140/90 КЗГ > 6. 0

Превенция на преддиабетните състояния n n n Нарушена гликемия нагладно = КЗ нагладно между 6. 0 и 7. 0 mmmol/l Нарушен въглехидратен толеранс – кръвна захар на 120 мин. от ОГТТ с 75 г между 7. 8 и 11. 1 mmol/l Лечение: диета, физическа активност, медикаменти (метформин, акарбоза, орлистат, глитазони)

3 компонента на МС Захарен диабет тип 2 и гликемия n Дислипидемия n Артериално налягане n

ЗД и мозъчен инсулт n n n >22 кохортни проучвания след 1966 год. Съвременен метаанализ – прогресивна връзка между инсултите и нивата на КЗ, и то – под диабетните нива (IGT!) Сред получилите инсулт 20 % имат предшестващ ЗД, а още толкова – неразпознат

ЗД и мозъчен инсулт (2) n n 13 % от диабетиците умират от инсулт 49 % от получилите инсулт имат хипергликемия Заболеваемост: около 12/1000 пациентогодини при диабетици спрямо около 5/1000 при недиабетици ↑ 2 пъти при диабетици като повишението е по-голямо при ♀

Съчетание от захарен диабет и хипертония Диабет тип 2 Хипертония + хипертония Hazard ratio за инсулт мъже 4. 2 3. 3 2. 8 жени 2. 9 2. 4 n. s.
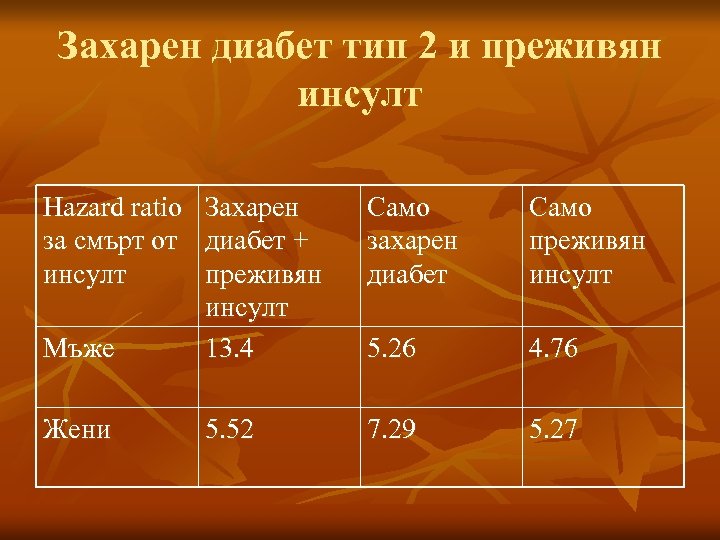
Захарен диабет тип 2 и преживян инсулт Hazard ratio за смърт от инсулт Само захарен диабет Само преживян инсулт Мъже Захарен диабет + преживян инсулт 13. 4 5. 26 4. 76 Жени 5. 52 7. 29 5. 27

Съчетание от ЗД, АХ, дислипидемия и честота на хиперехогенни плаки в каротиса n n В 10. 5 % -без РФ В 18. 8 % - с 1 РФ В 27. 7 % - с 2 РФ В 50. 0 % - с 3 РФ n n В 41. 2 % - при атеротромбоза В 17. 6 % - при лакунарен инфаркт В 11. 5 % - при сърдечна емболия В 25. 0 % - при TIA

Затлъстяване и инсулт n n n Високо съотношение талия/ханш (>0. 8 при жени и >1. 0 при мъже) = 2 х риск от инсулт BMI няма такава тежест В САЩ през 2005 год. 23. 9 % от населението са със затлъстяване (BMI>30 kg/m 2)

Нови рискови фактори n n n Постменопаузално ХЗЛ или контрацептиви Хроничен стрес Небалансирано хранене Злоупотреба с алкохол и лекарства ↑хомоцистеин или липопротеинлипаза ↑hs С-реактивен протеин (възпаление)

Етиология n n 30 -45 % - тромбоза in situ 20 -25 % - емболия от големите съдове 13– 20 % - болест на малките съдове (лакунарен инфаркт). ЗД увеличава честотата му, особено във вертебробазиларната система (“тихи” инсулти) 15 -17 % - неизяснена етиология
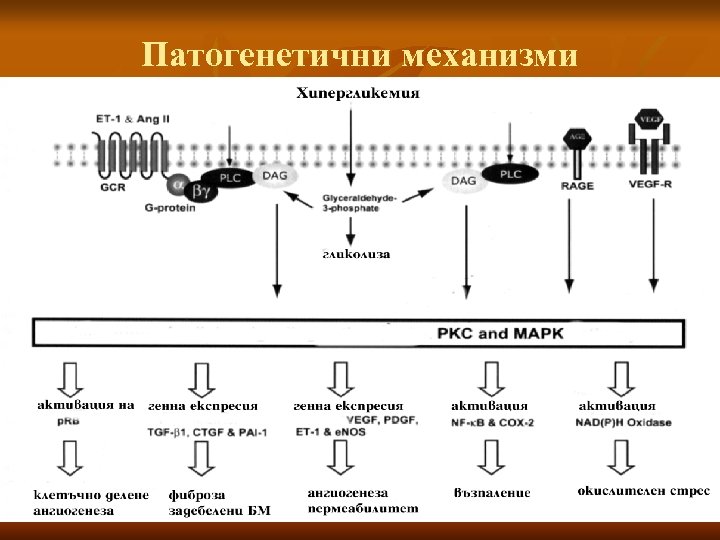
Патогенетични механизми

Патоанатомия n n Задебеляване на съдовата интима, задебеляване на базалната мембрана, липидна трансформация Значима каротидна стеноза (>50 %): в 1 % от хората на 60 год. , и в 10% - на 80 г. Значима каротидна стеноза = висок риск от инсулт: от <1% на 2 -3 % при ♂ При предшестваща TIA и стеноза > 70 % - 3 годишен риск за инсулт от 11 %

Патофизиология на клетъчната увреда при мозъчна исхемия n n ↑ гликолиза ► ↑ лактат ► набавка на енергетични фосфати ► йонни помпи ► изтичане на калий, нахлуване в клетките на калций и натрий ►цитотоксичен оток, активиране на ензимна липолиза ►токсични свободни радикали, цитокини ►деполяризация на клетъчната мембрана ►клетъчна смърт ►токсични невротрансмитери Албуминурията! – маркер на ендотелна увреда – 2 -3 х повишен риск за хеморагична трансформация

Уроците от UKPDS – роля на гликемията
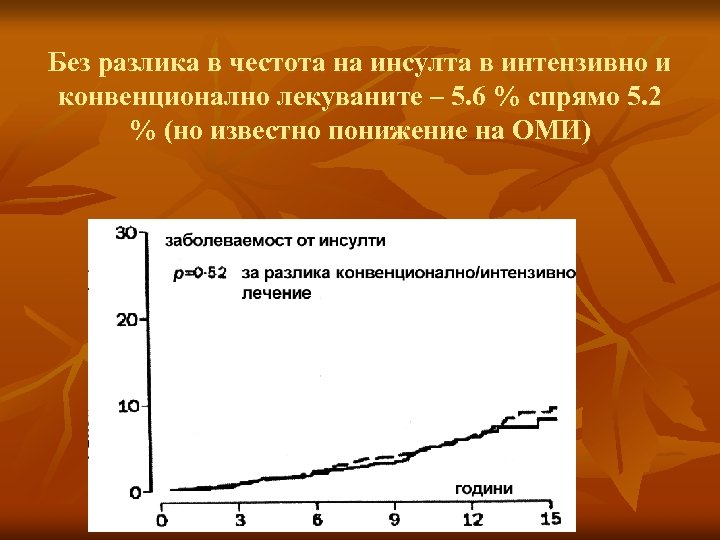
Без разлика в честота на инсулта в интензивно и конвенционално лекуваните – 5. 6 % спрямо 5. 2 % (но известно понижение на ОМИ)
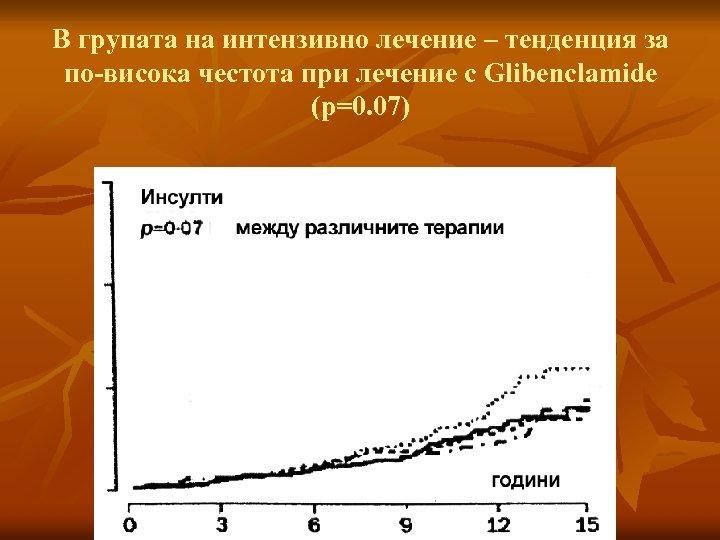
В групата на интензивно лечение – тенденция за по-висока честота при лечение с Glibenclamide (p=0. 07)
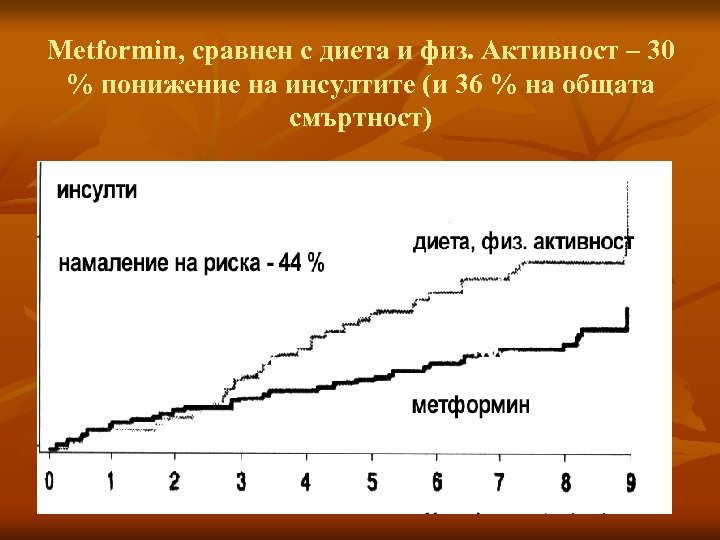
Metformin, сравнен с диета и физ. Активност – 30 % понижение на инсултите (и 36 % на общата смъртност)

Хипергликемия и риск от инсулт n n n 1 % повишение на Hb. A 1 c – 1. 5 x риск от инсулт (Азия) При лицата над 70 год. влошеният Вхтолеранс също се асоциира с повишен риск При влошен Вх-толеранс - ↑ IMT

Хипергликемия след инсулт n n Стресов отговор (Claude Bernard) -повишени катехоламини, глюкагон, кортизол По-често – неразпознат захарен диабет! или влошен въглехидратен толеранс КЗ > 6. 0 mmol/l при 2/3 от инсултите - но тогава – 6 пъти повишена смъртност! 1 -ви пик – до 8 -ия час, спонтанно понижение до 48 -ия час, след това – евент. трайна хипергликемия

Стресова хипергликемия или ЗД Кръвна захар Гликиран Hb. A 1 c Стресова ↑ хипергликемия Декомпенси-ран ↑ ЗД норма ЗД без стресова → хипергликемия ↑ Нормален Вхтолеранс норма ↑

Хипергликемия при инсулт n n n Води до клетъчна ацидоза Пропускливост на капилярния ендотел Повишена хеморагична трансформация Пряк ефект върху съдовия тонус (вазоконстриктивни простагландини, тромбоксан А 2, пряк ефект? ) Може би инсулин като контра-мярка?

Инсулинолечение при инсулт n n Проучване DIGAMI при ОМИ - риск от смъртност с 29 %, ако в първите 24 часа се лекува с инсулин i. v. , а после за поне 3 месеца – s. c. Но при инсулт – 1/3 имат затруднено гълтане; не се хранят – опасност от хипогликемии! Вероятна полза от инфузия в първите 24 часа на ГИК (10%-на глюкоза + 24 Е бързодействащ инсулин + 1 амп. Калий) – по една банка на всеки 6 часа (няма проучване!) След това – според КЗ; евентуално хранене през сонда

Перорално лечение на ЗД след инсулт n n Натрупват се данни, че интензивният контрол има предимства Тиазолидиндионите (Avandia®) – подобрено функционално възстановяване n Прицелни стойности: n Кр. захар нагладно сутрин 4 -6 mmol/l n Кр. захар 90 -120 min. след ядене <8 mmol/l n Hb. A 1 c най-близо до нормата, но поне <6. 5 %

Уроците от UKPDS - хипертония n n АХ – най-силен самостоятелен рисков фактор (потенциално обратим!) Линейна зависимост между арт. налягане и първи или рецидивиращ инсулт Понижение на диастолното налягане с 5 -6 mm Hg = риск от инсулт с 1/3 Добър контрол на АН (144/82 спрямо 154/87) = 24 % риск от тежки диабетни усложнения = 44 % риск от инсулт (фатален или не)

Амбулаторно мониториране на артериалното налягане, ABPM n n n Arterial stiffness index – 1 SD = 1. 62 x повишен риск за инсулт Денонощна крива на артериалното налягане (non-dippers!) Комплексно изследване на съдовете – ABI !

Антихипертензивна терапия n n Проучване HOT: при RR<80 mm Hg спрямо <90 mm Hg – 30 % риск от инсулт Крива на налягането след инсулт – повишение (стрес!), до 1 -2 седмици – спонтанно понижение Редовна антихипертензивна терапия – след 2 -4 -а седмица Прицелни стойности при диабетици – 130/80 mm Hg (<135/85), при ХБН – 120/70

Избор на антихипертензива АСЕ-инхибитори: n Проучване HOPE: Ramipril спрямо placebo = 32 % риск от инсулт въобще и = 61 % риск от смъртоносен инсулт n Проучване PROGRESS (Perindopril, Indapamide n спрямо Perindopril): = 43 % риск от инсулт

Избор на антихипертензива (2) n Предпочитани при захарен диабет са: n АСЕ-инхибитори и сартани – 1 -ви избор n Калциеви антагонисти – без нифедипин n Централно действащи симпатиколитици n n Внимание с бета-блокери (селективни! бизопролол, небиволол) и диуретици (индапамид) Данни за калциевите антагонисти – понижават IMT

Диабетна дислипидемия и инсулт n Несигурни данни от епидемиологията n Общ холестерол: = положителна връзка с исхемичен, и = отрицателна връзка с хеморагичен инсулт n Преобладава хипертриглицеридемия

Лечение със статини n n риска от инсулт със средно 30 % Heart Protection Study: simvastatin/placebo: n 25 % понижение на 1 -ви инсулт (основно исхемичен) 20 % понижение на TIA n Прицелни стойности: n n n Общ хол. <4. 8 HDL >1. 1 Триглицериди < 1. 7 mmol/l LDL < 3. 0

Тромболиза при инсулт и ЗД n n n Рекомбинантен t-PA – в първите 3 часа от началото на симптомите при потвърден с КТ мозъчен инфаркт Хипергликемия > 11 mmol/l – повипен риск от вътремозъчен кръвоизлив Общите мерки са важни – воден баланс, КЗ, артериално налягане, кислородно насищане)

ЗД и съдова деменция n n n Съдовата деменция – 10 -30 % от случаите на деменция Малки огнища след инсулт (КТ -намалена плътност на перивентрикулното и субкортикално бяло вещество) Вероятно повишен риск за Alzheimer Диабетна енцефалопатия! Няма данни засега, че интензивният диабетен контрол профилактира съдовата деменция

Най-добрата профилактика
9425dcd13d7dc5955b6ff24ede1b1838.ppt