метаболический синдром.pptx
- Количество слайдов: 19

Метаболический синдром. Подготовила студентка 5 курса 1 группы педиатрического факультета Яковенко В. В.

Метаболический синдром Симптомокомплекс метаболических, гормональных и психосоматических нарушений воснове которых лежит абдоминально-висцеральное (центральное) ожирение с инсулинорезистентностью и компенсаторной гиперинсулинемией.

Актуальность В период с 1994 по 2000 год частота встречаемости метаболического синдрома среди подростков возросла с 4, 2 до 6, 4 %. В общенациональных масштабах количество подростков и молодых людей, страдающих синдромом , оценивается более чем в 2 миллиона. Метаболический синдром — одна из наиболее актуальных проблем современной медицины, связанная с ведением нездорового образа жизни.

Маркеры МС: Абдоминальное ожирение Гиперинсулинемия Нарушение толерантности к глюкозе или СД 2 типа АГ Дислипидемия Гиперандрогения у девушек Нарушение гемостаза (снижение фибринолитической активности крови) • Гиперурекимия • микроальбуминурия • ИНСУЛИНОРЕЗИСТЕНТНОСТЬ!!! • •

Абдоминальное ожирение. Ведущий клинический маркер МС. - Измерение окружности талии (> 94 у мальчиков, >80 у девочек) - ОТ/ОБ юноши > 0. 81, девушки > 1. 0 - Для детей младше 10 лет разработаны номограммы

Инсулинорезистентность Методы оценки: - Непрямые: пероральный глюкозотолерантный тест, уровень базальной инсулинемии, показатель HOMA-R = уровень гликемии натощак х уровень инсулина натощак/ 22. 5 HOMA-R 3 -4 пограничный, 4 и более – инсулинорезистентность - прямые: инсулиновый тест толерантности, эугликемический гиперинсулинемический клепм-тест.

Артериальная гипертензия. • Инсулин - > реабсорбцию Na в почках – гиперволемия, > Na, Ca в стенках сосудов – сужениесосудов - > ОПСС. • Инсулин - > активность симпатической НС - > сердечный выброс, сужение сосудов и > ОПСС. • Инсулин (митогенный фактор) - > пролиферацию гладких мышц стенки сосудов - > ОПСС. = < почечного кровотока, активация ренинангиотензин-альдостероновой системы, > ренина – стойкое повышение АД.

Дислипидемия. • В условиях инсулинорезистентности изменяется активность липопротеинлипазы и печеночной триглицеридлипазы – гипертриглицеридемия - > ЛНПН, < ЛПВП. • > поступление свободных жирных кислот в печень - > синтез триглицеридов, > синтез ЛПНП и аполипопротеин В.

Дислипидемия. Лабораторно: - повышение уровня СЖК - гипертриглицеридемия - снижение ЛПВП - повышение ЛПНП - повышение уровня аполипопротеина В - увеличение соотношения ЛПНП/ЛПВП - пострандиальный подъем уровня липопротеидов, богатых триглицеридами

Гиперандрогения у девочек Патогенез: • - повышение активности цитохрома Р 450 С 17 a = > cинтез андрогенов в ячниках и надпочечниках • - инсулинорезистентность = нарушения углеводного, жирового, пуринового обменов

Гиперандрогения у девочек Клиника. Симптом поликистозных яичников. - Хроническая ановуляторная дисфункция ячников (первичное бесплодие) - Симптомокомплекс гиперадронении (гирсутизм, андрогенная алопеция и др. ) Для диагностики необходимо: - 7 -10 день цикла гонадотрпный индекс (ЛГ/ФСГ)>2, пролактин в норме или немного повышен - 7 -10 день УЗИ органов малого таза: двустороннее увеличение объема яичников, овариальная ткань поликистозного типа (по 10 и > незрелых фолликулов) - Яичниково-маточный индекс (средний объем яичников/величина матки > 3. 5) - Склероз капсулы обоих яичников
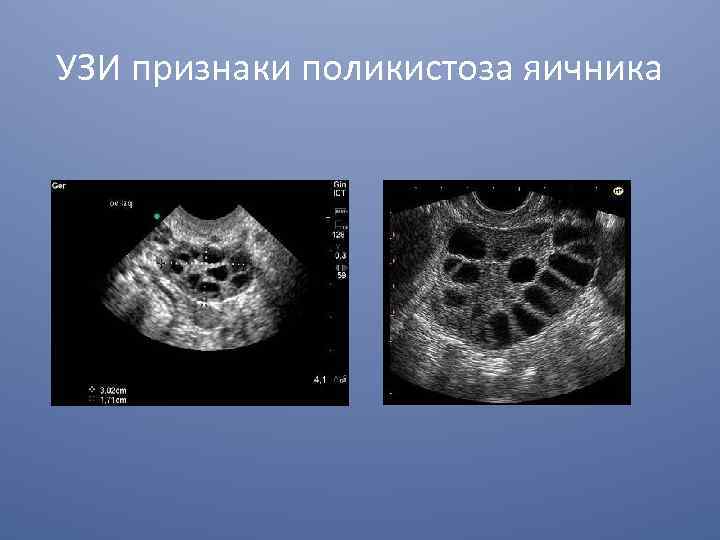
УЗИ признаки поликистоза яичника

Свертывающая система крови. При МС наблюдается: повышение уровня фибриногена ингибиторов фибринолиза (фактор 7 и ингибитор активатора плазминогена I). + характерное для МС изменение сосудистой стенки = повышенное тромбообразование !!!

Гиперурикемия. • Не характерна для ранних стадий МС • Развивается параллельно с нарушением жирового обмена (нарастание ожирения, индекса Кетле, уровня триглицеридов крови) • Приводит: - Тубулоинтерстициальный нефрит - Патология ССС - Прогрессирование АГ (при этом недопустимо использование тиазидных диуретиков, т. к. усиливают гиперурикемию)

Этиология и патогенез МС. Первичная инсулинорезистентность (генетические поломки на рецепторном и пострецепторном уровнях), ее прогрессированию способствует абдоминальное ожирение и сопутствующие ожирению нейроэндокринные нарушения. жировая ткань продуцирует ФНО-а (медиатор инсулинорезистентности) и лептин (действует на гипоталамус, регулирует пищевое поведение). Гиперинсулинемия также генетически обусловлена, носит компенсаторный характер, но несет за собой ряд метаболических, гемодинамических и органных нарушений, в последствии к развитию СД 2 типа и дислипидемии.

Формы МС: • Неполные – при наличии центрального ожирения, гиперинсулинемии и нсулинорезистентности и один из дополнительных маркеров. • Полные – при наличии 4 и > маркеров (два обязательных), что говорит об осложненных формах МС.

Принципы лечения: • Изменение образа жизни (режим, диета, нормализация физической нагрузки). • Диета – снижение суточной энергетической ценности (не ниже 1200 ккал, за счет Ж животного происхождения, У с высоким гликемическим индексом). Ограничить соль до 5 г и воду до 1. 5 л в сутки. • Медикаментозное лечение ожирения – метаформин (разрешен с 10 лет)

Лечение АГ: • 1 этап: снижение массы тела на 10 -15% в течение 3 -6 мес (рациональное питание) • 2 этап: 1 степень АГ без поражения органовмишеней – немедикаментозное лечение без эффекта или 2 степень с поражением органовмишеней – медикаментозное лечение. • 3 этап - ингибиторы АПФ (эналаприл), селектвные в-блокаторы (небилет). • 4 этап -ингибиторы АПФ и диуретики (индапамид), селективные в-блокаторы.

Спасибо за внимание!
метаболический синдром.pptx