lek_3_metabolicheskiy_sindrom_2013.ppt1009758792.ppt
- Количество слайдов: 79

Метаболический синдром д. м. н. , профессор Зайцева О. И. Красноярск, 2014

Метаболический синдром Ø – симптомокомплекс, включающий инсулинорезистентность, гиперинсулинемию, нарушение толерантности к глюкозе, артериальную гипертензию (АГ), повышение холестерина (ХС) липопротеидов низкой плотности, низкий уровень ХС липопротеидов высокой плотности (Reaven G. , 1988). Ø Cинонимы метаболического синдрома: Ø Ø Ø синдром инсулинорезистентности, синдром множественных метаболических нарушений, гормональный метаболический синдром, синдром Х, смертельный квартет, синдром изобилия.

Метаболический синдром среди населения старше 30 лет составляет 10 -20%. чаще встречается у мужчин. У женщин возрастает в менопаузальном периоде. устойчивый рост среди подростков и молодежи. количество подростков и молодых людей, страдающих данным синдромом, оценивается в 2 миллиона. Эксперты ВОЗ считают метаболические нарушения в организме, предшествующие ожирению, «глобальной эпидемией» современности. По их расчетам к 2025 году число страдающих этим недугом во всем мире составит 300 млн. человек. Ø Ø Ø

Факторы, способствующие развитию МС: Немодифицируемые Модифицируемые Генетическая предрасположенность ! пол Возраст Ø Ø Ø Гиподинамия! употребление большого количества жирной пищи! стрессы, алкоголь, курение,

Компоненты метаболического синдрома 1. Инсулинорезистентность Ø 2. Нарушение толерантности к глюкозе Ø 3. Гиперинсулинемия Ø 4. Повышение ХС липопротеидов низкой плотности (ЛПНП)и триглицеридов (ТГ) Ø 5. Снижение липопротеидов высокой плотности (ЛПВП) Ø 6. АГ Ø

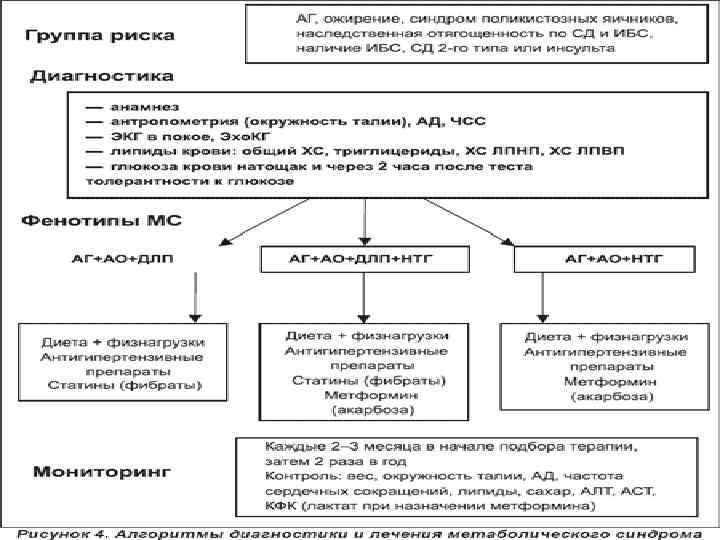
Виды метаболического синдрома Ø По критериям компонентов МС больные распределяются на группы: Ø с полным МС (сочетание АГ, дислипидемии, ожирения, ИНСД) Ø с неполным МС, который не включает одну из составляющих.

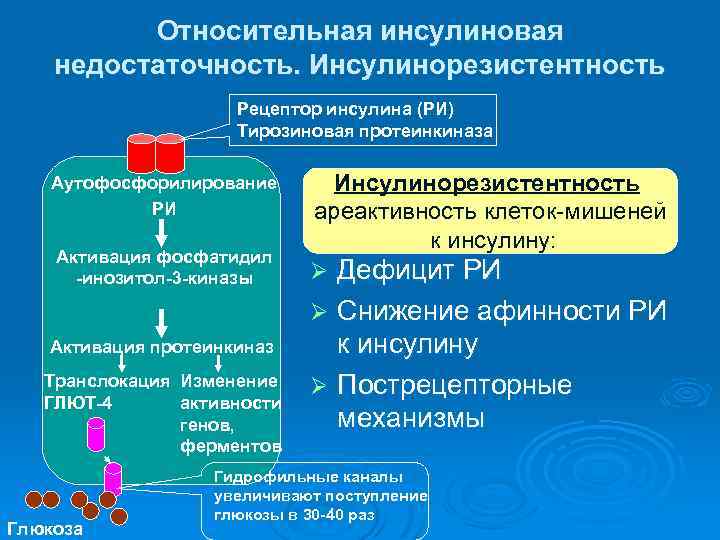
Инсулинрезистентность Ø –неспособность инсулинозависимых тканей усваивать часть глюкозы при нормальном содержании инсулина в организме. Как усваивается глюкоза • организмом?

Плазматическая мембрана непроницаема для глюкозы ! Ø Транспорт глюкозы в клетки организма : Ø - за счет активного транспорта: при участии Na-зависимой АТФ-азы и Na (эпителий пищеварительного тракта и почечных канальцев); Ø - за счет облегченной диффузии: осуществляемая специальными белкамипереносчиками.

Переносчики глюкозы: Ø GLUT 1: эндотелий, выстилающий кровеносные сосуды ГЭБ Ø GLUT 2 : кишечник, печень, почки (выделяют глюкозу в кровь) Ø GLUT 3: нейроны мозга Ø GLUT 4: мышцы, жировая ткань Ø GLUT 5: тонкий кишечник
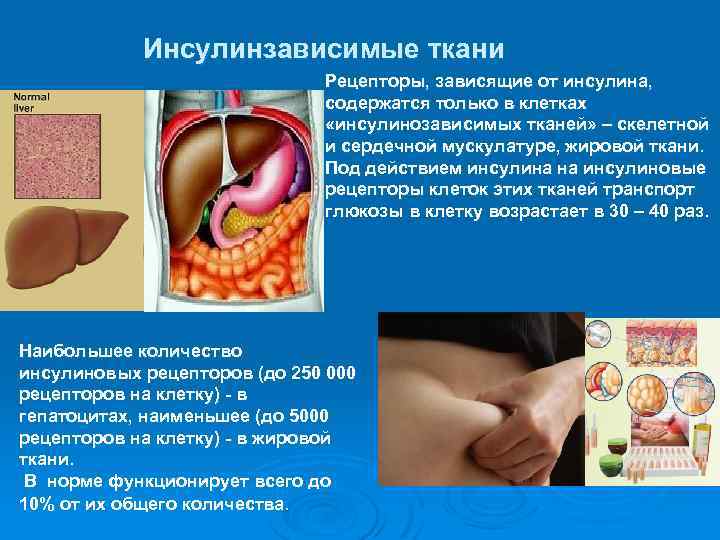
Инсулинзависимые ткани Рецепторы, зависящие от инсулина, содержатся только в клетках «инсулинозависимых тканей» – скелетной и сердечной мускулатуре, жировой ткани. Под действием инсулина на инсулиновые рецепторы клеток этих тканей транспорт глюкозы в клетку возрастает в 30 – 40 раз. Наибольшее количество инсулиновых рецепторов (до 250 000 рецепторов на клетку) - в гепатоцитах, наименьшее (до 5000 рецепторов на клетку) - в жировой ткани. В норме функционирует всего до 10% от их общего количества.
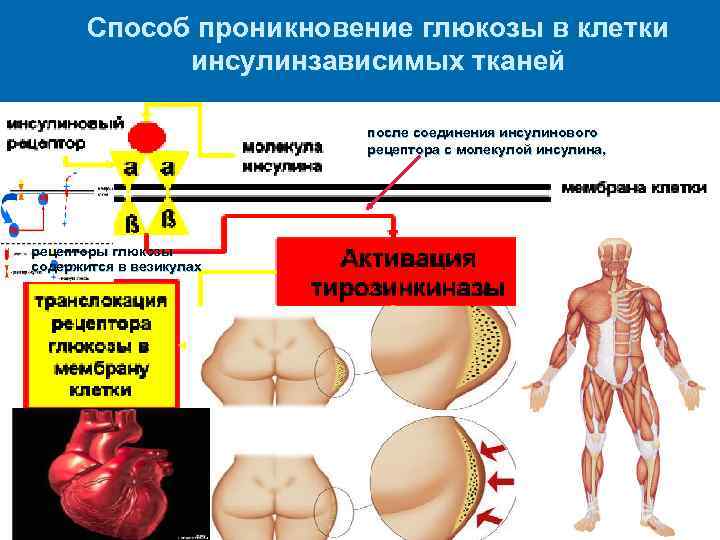
Способ проникновение глюкозы в клетки инсулинзависимых тканей после соединения инсулинового рецептора с молекулой инсулина, рецепторы глюкозы содержится в везикулах

Эффекты инсулина Стимулирует поступление глюкозы и АК, жиров в инсулинзависимые ткани Ø Стимулирует образование гликогена и блокирует его распад Ø Стимулирует синтез белка и тормозит его распад Ø Усиливает липогенез и блокирует липолиз Ø Блокирует ГНГ и образование кетоновых тел Ø

Ø Инсулинрезистентность связана с : Ø генотипом, Ø возрастом, Ø массой тела, Ø физической активностью, Ø артериальной гипертонией, Ø заболеваниями сердечно-сосудистой системы.

Виды инсулинорезистентности Ø Периферическая ИР: Ø уменьшение поглощения глюкозы поперечно-полосатыми мышцами и жировой тканью, а также уменьшение синтеза в них гликогена и жира. Ø Печеночная ИР: Ø увеличение продукции глюкозы печенью за счет глюконеогенеза.

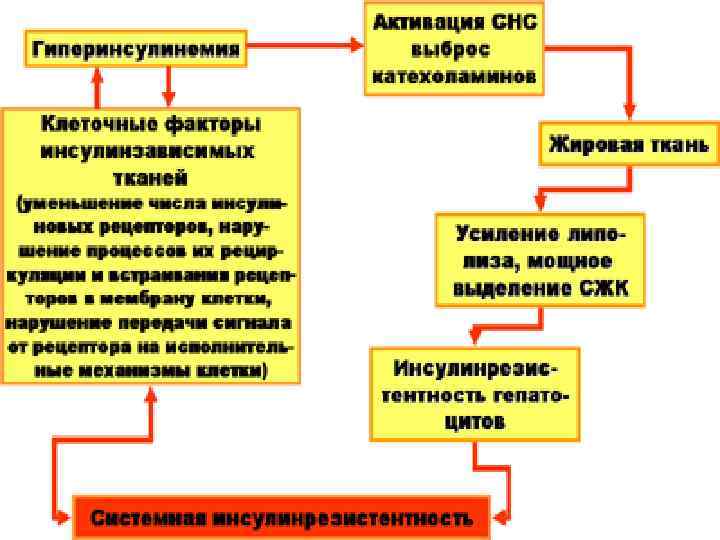
Физиологически после 30 лет клетки начинают терять чувствительность к инсулину. Ø Наличие ИР жировой ткани способствует ГИ, необходимая для преодоления порога сниженной чувствительности к инсулину. Ø Возникшая ГИ длительное время поддерживает нормогликемию. Ø С другой стороны, ГИ подавляет распад жиров, что способствует прогрессированию ожирения. Ø Развивается порочный круг: инсулинорезистентность - гиперинсулинемия (способствующая ожирению за счет подавления распада жиров) - ожирение - инсулинорезистентность. Ø
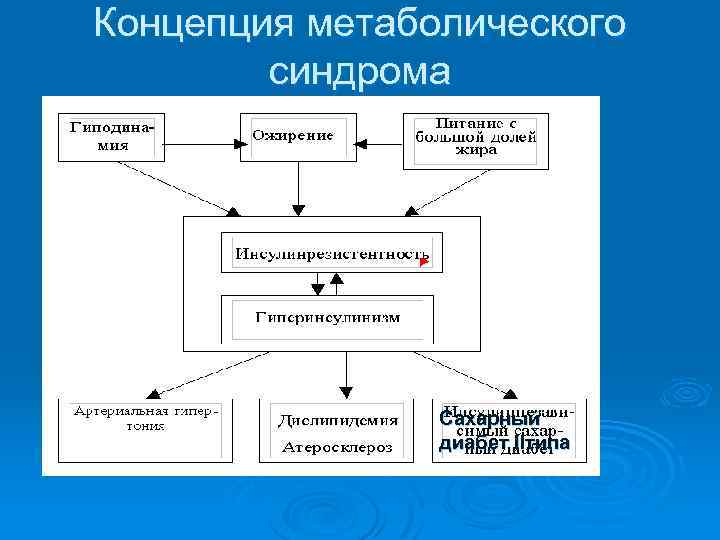
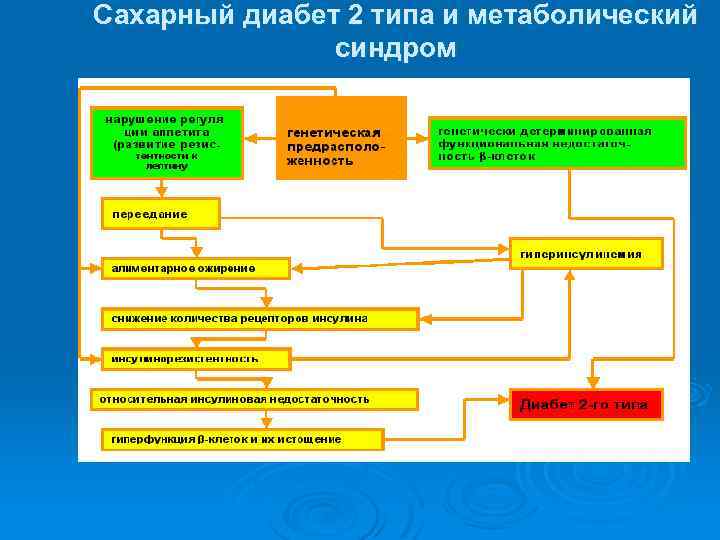
Концепция метаболического синдрома Сахарный диабет IIтипа

Наследственная предрасположенность Факторы, обусловливающие развитие инсулинорезистентности: ü Генетические дефекты инсулинового рецептора в хромосоме 19 ü Генетический дефект хромосомы 15 q ü Мутации генов субстрата инсулинового рецептора (СИР-1), гликогенсинтетазы, гормончувствительной липазы, адренорецепторов, фактора некроза опухолей-α; ü Молекулярные дефекты белков, передающих сигналы инсулина и UPC-1 - ингибитора тирозинкиназы инсулинового рецептора в мышечной ткани; ü Снижение мембранной концентрации и активности внутриклеточных транспортеров глюкозы - GLUT-4 в мышечной ткани

Факторы внешней среды - употребление гиперкаллорийной пищи, с избыточным содержанием жиров. Ø Насыщенные жирные кислоты, в избытке поступающие с пищей, вызывают структурные изменения фосфолипидов клеточных мембран и нарушение экспрессии генов, контролирующих проведение сигнала инсулина в клетку. Ø при употреблении жиров организм получает в 2 раза больше калорий, чем при употреблении белков и углеводов при одинаковом объеме пищи. Ø


ОЖИРЕНИЕ И НАСЛЕДСТВЕННОСТЬ: Если родители ребенка не страдают ожирением, то риск его развития у ребенка составляет 14% Ø Если ожирением страдает один родитель – риск увеличивается до 56%, если оба родителя – 78% случаев. Ø
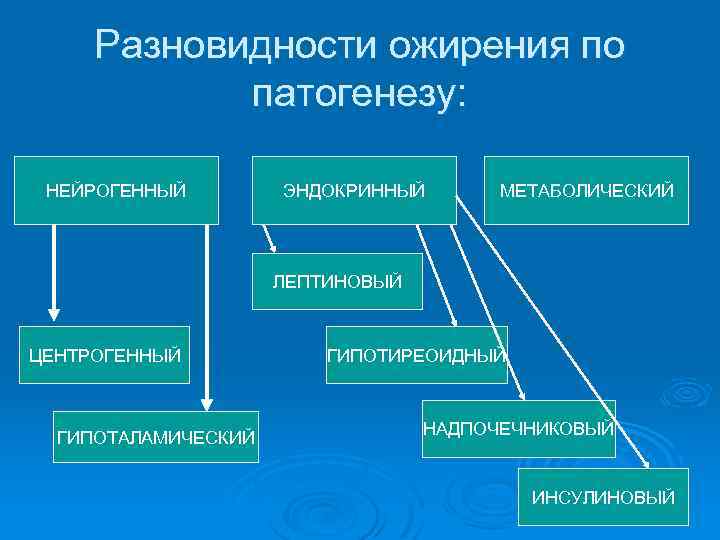
Разновидности ожирения по патогенезу: НЕЙРОГЕННЫЙ ЭНДОКРИННЫЙ МЕТАБОЛИЧЕСКИЙ ЛЕПТИНОВЫЙ ЦЕНТРОГЕННЫЙ ГИПОТАЛАМИЧЕСКИЙ ГИПОТИРЕОИДНЫЙ НАДПОЧЕЧНИКОВЫЙ ИНСУЛИНОВЫЙ


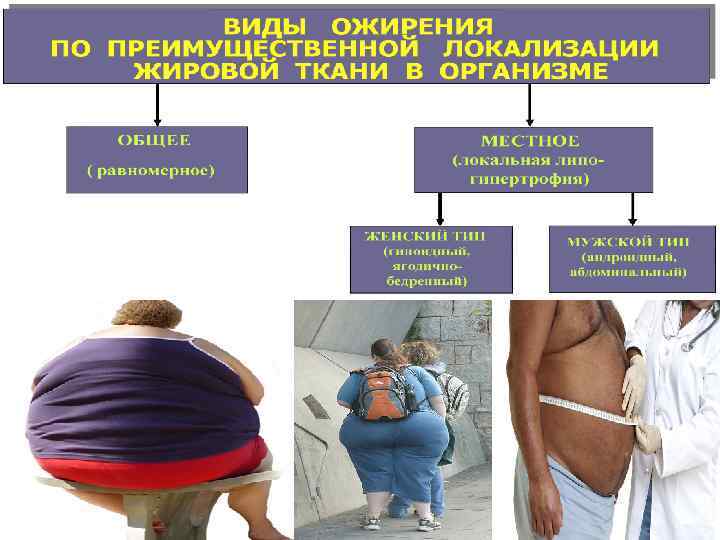
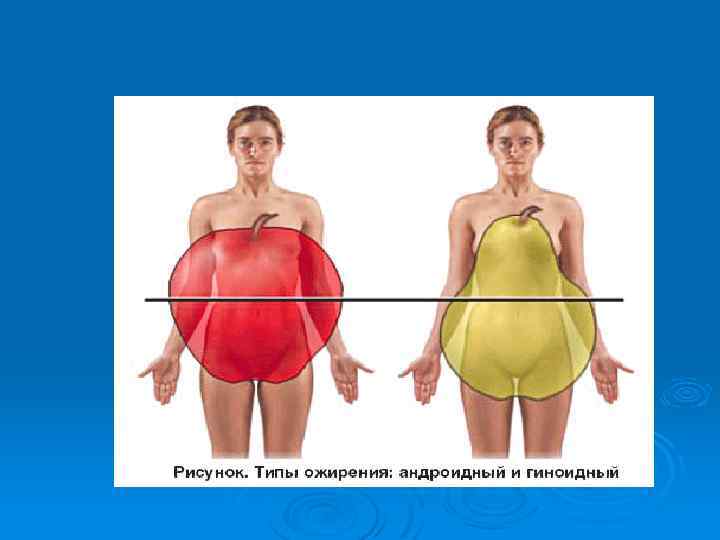
Абдоминальный (андроидный, центральный) тип ожирения - ключевой факторов риска метаболического синдрома Висцеральные адипоциты имеют высокую плотность bадренорецепторов, кортикостероидных и андрогенных рецепторов и низкую a 2 -адренорецепторов и рецепторов к инсулину. Ø висцеральная жировая ткань имеет высокую чувствительность к липолитическому действию катехоламинов и низкую к антилиполитическому действию инсулина, Ø имеет хорошую восприимчивость к гормональным изменениям, Ø
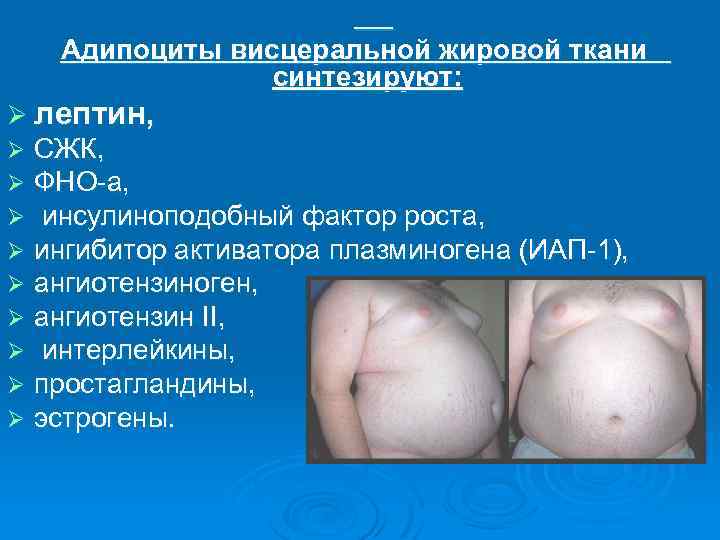
Адипоциты висцеральной жировой ткани синтезируют: Ø лептин, Ø Ø Ø Ø Ø СЖК, ФНО-а, инсулиноподобный фактор роста, ингибитор активатора плазминогена (ИАП-1), ангиотензиноген, ангиотензин II, интерлейкины, простагландины, эстрогены.

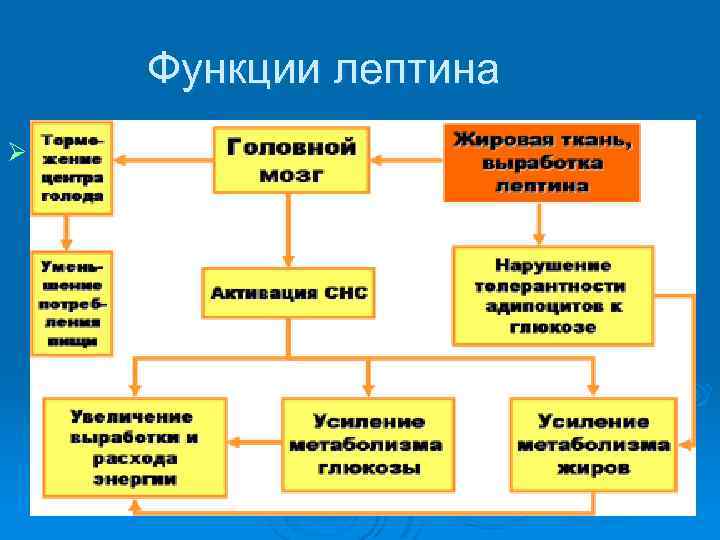
Функции лептина и нейропептида Y Лептин: Уменьшает аппетит и повышает расход энергии организмом. Ø подавляет образование и выделение гипоталамусом нейропептида Y Ø Нейропептид Y: Ø участвует в формировании чувства голода Ø повышает аппетит Ø снижает энергорасходы организма Ø

Гипоталамус и жировая ткань взаимодействуют по типу «отрицательной обратной связи» : избыточное потребление пищи, сопровождается увеличением массы жировой ткани, что ведет к усилению секреции лептина. Ø Повышенный уровень лептина тормозит выработку нейропептида Y и ослабляет чувство голода. Ø
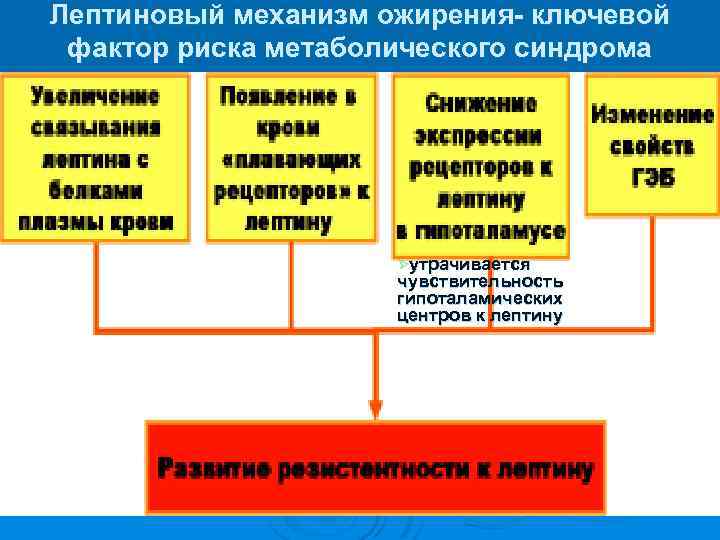
Лептиновый механизм ожирения- ключевой фактор риска метаболического синдрома Øутрачивается чувствительность гипоталамических центров к лептину

Основные механизмы «ожирения» жировой ткани: Ø Избыточное, превышающее энергозатраты, потребление жиров, углеводов (↑ липогенез) Ø Недостаточное использование жира при нормальной функции пищевого центра (↓ липолиз) Ø Активация синтеза триглицеридов при избыточной продукции инсулина
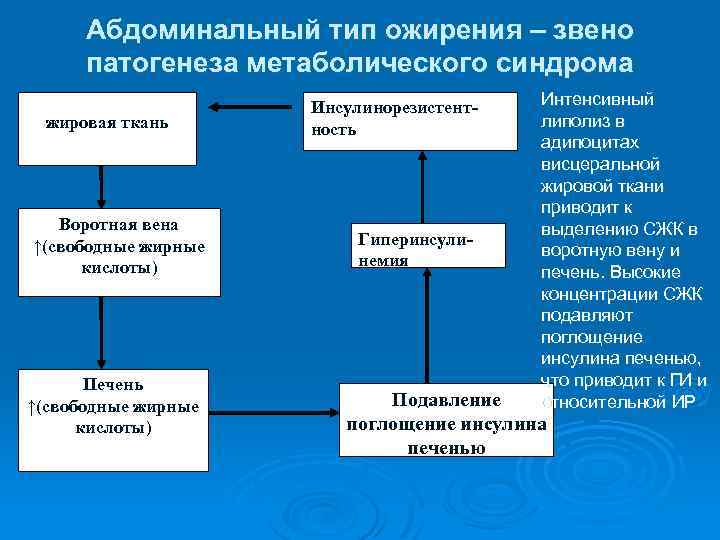
Абдоминальный тип ожирения – звено патогенеза метаболического синдрома Висцеральная жировая ткань Воротная вена ↑(свободные жирные кислоты) Печень ↑(свободные жирные кислоты) Инсулинорезистентность Гиперинсулинемия Интенсивный липолиз в адипоцитах висцеральной жировой ткани приводит к выделению СЖК в воротную вену и печень. Высокие концентрации СЖК подавляют поглощение инсулина печенью, что приводит к ГИ и относительной ИР Подавление поглощение инсулина печенью


Индекс талия/бедро: Используется для определения типа ожирения ИТБ=окружность талии/окружность бедер

Гиподинамия - фактор риска метаболического синдрома При гиподинамии замедляются: липолиз Ø утилизация триглицеридов в мышечной и жировой тканях Ø транслокация транспортеров глюкозы в мышцах, что приводит к развитию инсулинорезистентности.

ИР выявляется задолго (за 15 лет) до появления клиники СД. Ø Гипергликемия натощак, ГИ, нарушение инсулинового ответа, ИР, дислипидемия, абдоминальное ожирение, АГ, макроангиопатия, микроальбуминурия, протеинурия и ретинопатия появляются задолго до клиники и установления диагноза СД 2 типа. Ø

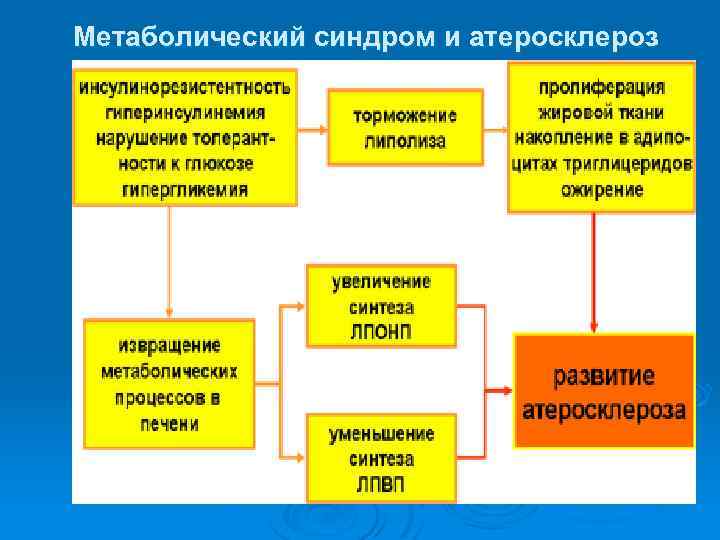
Дислипидемия (ДЛП) Ø Дислипидемия способствует развитию ИР. В результате активации липолиза при абдоминальном ожирении образуется большое количество СЖК в крови, которые в избытке поступают из жировых клеток в портальную циркуляцию и печень. Ø В условиях ГИ печень, использующая в качестве энергосубстрата ЖК, начинает синтезировать из глюкозы большое количество ТГ, что сопровождается повышением концентрации в крови липопротеинов очень низкой плотности (ЛПОНП) и снижением ЛПВП. Ø

Артериальная гипертензия (АГ) На ранних стадиях развития артериальной гипертензии повышенная активность СНС вторично индуцирует ИР. В эксперименте повышение активности СНС приводило к снижению утилизации глюкозы скелетными мышцами [G. Lembo, V. Rendina, 1994]. Ø При длительном течении АГ приводит к хроническому снижению периферического кровотока вследствие повышенного общего периферического сосудистого сопротивления (ОПСС). Ø Это снижает утилизацию глюкозы тканями, что повлечет за собой компенсаторную ГИ, а затем и ИР. Ø

Синдром обструктивного апноэ сна (СОАС) Любые нарушения, приводящие к расстройствам дыхания во время сна, способствуют развитию хронической гипоксии. В результате хронической гипоксии во время сна: отсутствуют ночные пики выделения соматотропного гормона, что ведет к формированию ИР. (Соматотропный гормон вызывает выраженное повышение уровня глюкозы в крови и является антагонистом инсулина , подавляет инсулин). Ø повышается активность симпатической нервной системы, что сопровождаются выбросом катехоламинов. Ø Катехоламины предрасполагают к развитию гиперинсулинемии, стимулируя гликогенолиз, глюконеогенез и секрецию глюкагона. Ø Наблюдается активация гипоталамогипофизарной оси и повышению уровня кортизола, что ведет к нарушению толерантности к глюкозе, инсулинорезистентности (ИР) и гиперинсулинемии.
Сахарный диабет 2 типа и метаболический синдром
Метаболический синдром и атеросклероз

Маркеры метаболического синдрома - висцеральное (абдоминальное) ожирение: Ø характеризуется расположением основной массы жира в брюшной полости, на передней брюшной стенке, туловище, шее и лице. Распределение жировой ткани в организме подвержено генетическому контролю. Ø

Ø Установлена четкая корреляция между степенью развития висцеральной жировой ткани и величиной окружности талии (ОТ). Висцеральной жировой ткани, имеющей площадь130 см 2 как у мужчин, так и женщин в возрасте до 40 лет, соответствует окружность талии і 100 см, в возрасте 40 -60 лет і 90 см.

Степени ожирения Ø Ø Ø Ø ИМТ Степень Описательна оценка 18, 5– 24, 9 Норма 25– 29, 9 I Повышенная масса тела ( «степень зависти окружающих» ) 30– 39, 9 II Тучность ( «степень улыбки окружающих» ) >40 III Болезненная тучность ( «степень сочувствия окружающих» )
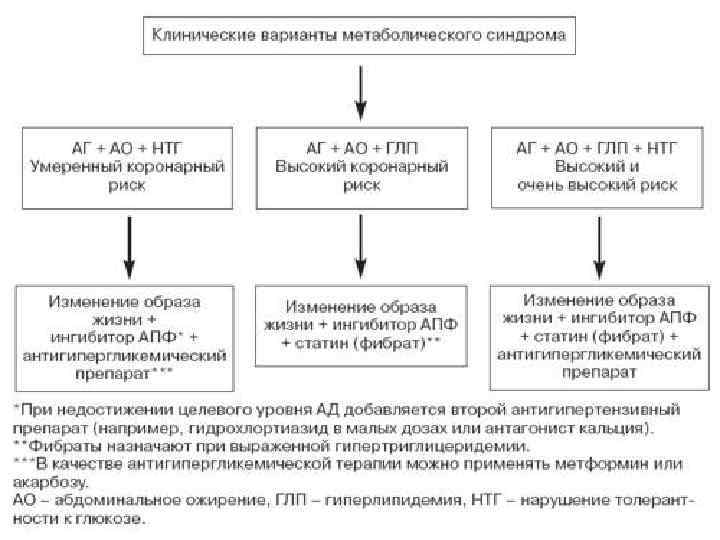

Клинические симптомы МС Ø Ø Ø ожирение (абдоминальный тип), артериальная гипертензия, гиперинсулинемия, инсулинорезистентность, нарушение толерантности к углеводам или ИНСД, дислипидемия, гиперхолистеринемия, гиперфибриногенемия, снижение фибринолиза, гиперурикемия. Сочетания отдельных компонентов синдрома могут рассматриваться в рамках метаболического синдрома только при наличии инсулинорезистентности. субъективные проявления метаболического синдрома: - ощущения усталости и истощенности; - приступы сильного голода или тяги к сладкому (нехватка глюкозы в клетках из-за сопротивления к инсулину, снижения ее уровня в крови из-за выброса больших количеств инсулина); - эмоциональные нарушения: раздражительность, слезливость, панические настроения, вспышки гнева, ярость, агрессивное поведение.

Главная опасность метаболического синдрома - в его нераспознанности. Ø Критерии МС были наиболее полно разработаны экспертами Международной федерацией по сахарному диабету и Европейским обществом по атеросклерозу в 2005 г. и соответствуют параметрам Российских рекомендаций: Ø · величина окружности талии (ОТ), как маркер абдоминальновисцерального ожирения - при показателях более 94 см для мужчин и 80 см для женщин. Большое диагностическое значение имеет индекс массы тела, определяемый по формуле ИМТ= Масса тела ( кг ) : Рост ( м ) х 2. Ø
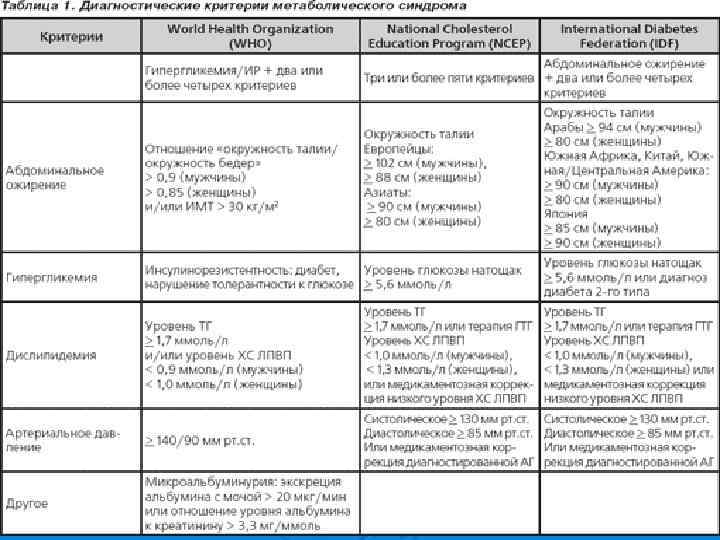

Ø Согласно рекомендациям Всероссийского научного общества кардиологов от 2007 года, для диагностики метаболического синдрома необходимо наличие у пациента основного и двух дополнительных критериев метаболического синдрома: l Основной критерий • Центральное (абдоминальное) ожирение, при котором объём талии > 80 см у женщин и >94 см у мужчин. l Дополнительные критерии • Артериальная гипертензия - артериальное давление ≥ 140/90 мм рт. ст. . • Повышение содержания триглицеридов ≥ 1. 7 ммоль/л. • Снижение концентрации холестерина ЛВП <1. 0 ммоль/л у мужчин; <1. 2 ммоль/л у женщин. • Повышение содержания холестерина ЛНП > 3. 0 ммоль/л. • Гипергликемия натощак – глюкоза в плазме крови натощак≥ 6. 1 ммоль/л. • Нарушенная толерантность к глюкозе – глюкоза в плазме крови через 2 часа после глюкозотолерантного теста в пределах ≥ 7. 8 и ≤ 11. 1 ммоль/л.
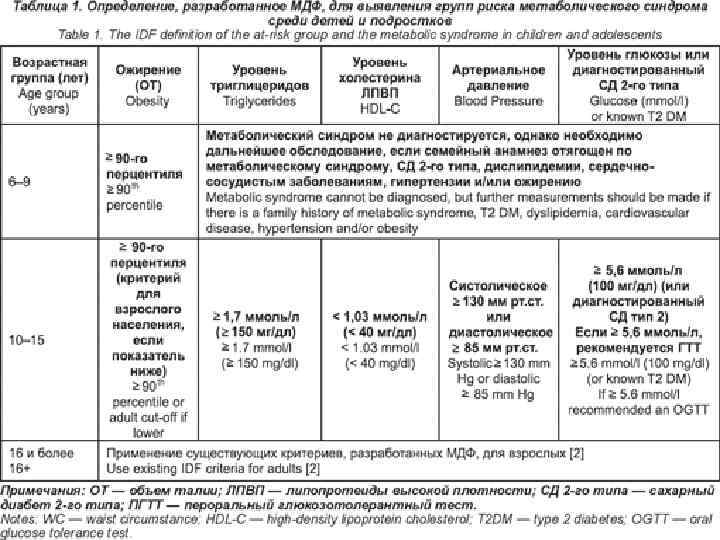
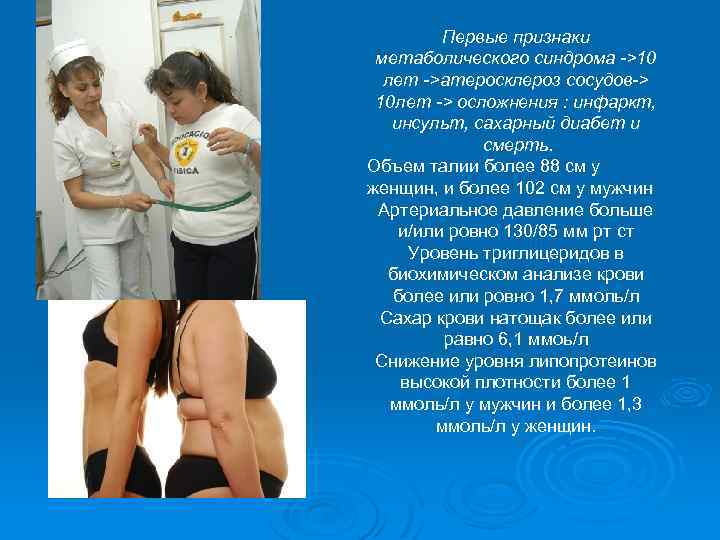
Первые признаки метаболического синдрома ->10 лет ->атеросклероз сосудов-> 10 лет -> осложнения : инфаркт, инсульт, сахарный диабет и смерть. Объем талии более 88 см у женщин, и более 102 см у мужчин Артериальное давление больше и/или ровно 130/85 мм рт ст Уровень триглицеридов в биохимическом анализе крови более или ровно 1, 7 ммоль/л Сахар крови натощак более или равно 6, 1 ммоь/л Снижение уровня липопротеинов высокой плотности более 1 ммоль/л у мужчин и более 1, 3 ммоль/л у женщин.

ЛЕЧЕНИЕ МС: Ø снижение массы тела Ø достижение хорошего метаболического контроля Ø снижение общего риска развития ССЗ, СД

ЛЕЧЕНИЕ МС: Ø Снижение массы тела на 10 -15% → уменьшение висцеральной жировой ткани, улучшает показатели липидного и углеводного обмена Ø Коррекция ИР: гипогликемические препараты сиофор, глюкофаж Ø Локальные аноректики Ø Хирургическое лечение (при ИМТ>40 кг/м 2)

Благодарю за внимание !

Тесты 1. ТРАСПОРТНАЯ ГИПЕРЛИПИДЕМИЯ 1. обусловлена временным увеличением уровня хиломикронов в крови, вызванным приемом жирной пищи Ø 2. обусловлена усиленной мобилизацией жира из депо в виде неэтерифицированных жирных кислот Ø 3. развивается в результате задержки перехода нейтральных жиров из крови в ткани Ø Ø 2. РЕТЕНЦИОННАЯ ГИПЕРЛИПИДЕМИЯ 1. обусловлена временным увеличением уровня хиломикронов в крови, вызванным приемом жирной пищи Ø 2. обусловлена усиленной мобилизацией жира из депо в виде неэтерифицированных жирных кислот Ø 3. развивается в результате задержки перехода нейтральных жиров из крови в ткани Ø Ø

З. СТЕАТОРЕЯ-ЭТО 1. резкое увеличение жира в кале 2. появление крови в кале, 3. увеличение желчных пигментов в кале, 3. появление крови в моче, 5. повышение билирубина в крови 4. ЖЕНЩИНЫ ДО КЛИМАКТЕРИЧЕСКОГО ПЕРИОДА БОЛЕЮТ АТЕРОСКЛЕРОЗОМ РЕЖЕ ЧЕМ МУЖЧИНЫ ПОТОМУ, ЧТО Ø 1 )у них в крови больше ЛПВП Ø 2. меньше ЛПОНП Ø 3. больше ЛПНП Ø 4. больше хиломикронов Ø 4. меньше ЛПВП Ø Ø Ø Ø

Ø Ø Ø 5. ГИПЕРТРОФИЧЕСКОЕ ОЖИРЕНИЕ ХАРАКТЕРИЗУЕТСЯ 1. увеличением количества адипоцитов 2. снижением количества адипоцитов 3. увеличением размеров адипоцитов 4. увеличением размеров и количества адипоцитов 5. уменьшение размера адипоцитов 6. НЕЙРОПЕПТИД Y ПОВЫШАЕТ АППЕТИТ И ЧУВСТВО ГОЛОДА Ø 1)нет 2) да Ø Ø Ø 7. МЕХАНИЗМЫ ВОЗНИКНОВЕНИЯ ОЖИРЕНИЯ 1. нейрогенные, эндокринные, метаболические 2. нейрогенные, эндокринные, иммунные 3. аутоиммунные, эндокринные, метаболические

8. ЛЕПТИН ПОДАВЛЯЕТ ОБРАЗОВАНИЕ СТИМУЛЯТОРА АППЕТИТА — НЕЙРОПЕПТИДА Y Ø 1)да 2) нет Ø 9. ЭНДОКРИННЫЕ МЕХАНИЗМЫ ОЖИРЕНИЯ 1. лептиновый, гипотиреоидный, надпочечниковый, инсулиновый 2. лептиновый, гипертиреоидный, надпочечниковый, инсулиновыи Ø 3. лептиновый. гипотиреоидный, гипоталамический, инсулиновыи Ø Ø Ø 10. ПОМИМО ЛЕПТИНА, В СИСТЕМУ ЛИПОСТАТА ВКЛЮЧЕНЫ Ø 1. инсулин, катехоламины, цитокины Ø 2. инсулин, катехоламины, серотонин, Ø 3. инсулин, катехоламины, серотонин, холецистокинин, эндорфины Ø
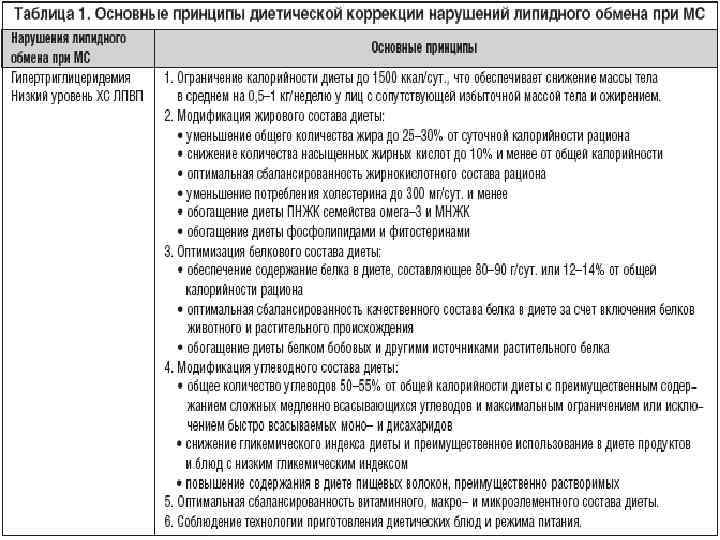
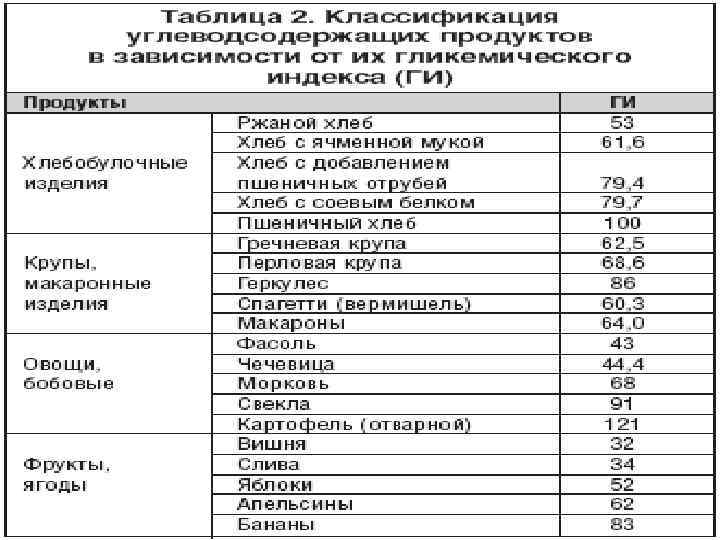

Питание спортсменов Ø Правило № 1. Пищу следует принимать дробно (несколько раз в день). Промежутки между едой должны составлять не более 5 часов. Правило № 2. Нельзя устраивать обильные обеды или ужины непосредственно перед тренировкой. Незадолго до физической нагрузки можно позволить углеводные перекусы (сухофрукты, кусочек горького шоколада, чай с медом). Правило № 3. Рекомендуем принимать пищу за 3, 5 часа до начала интенсивных нагрузок и спустя минимум 30 минут после нее. Трапеза после тренировки должна быть легкой. Правило № 4. Распределение суточного рациона питания рассчитывается индивидуально для каждого спортсмена и должно соответствовать времени физических нагрузок. Если спорт утром - уменьшить энергетическую ценность завтрака и увеличить ценность обеда. Если в дневное время - увеличить количество еды на завтрак и уменьшить обед. В вечернее время - снизить количество принимаемой пищи на ужин. Если тренировка равномерна в течение всего дня: энергоценность дневного пищевого рациона рекомендуется распределять следующим образом: завтрак 30 -35%, обед 35 -40%, полдник 5 -10%, а ужин 25 -30%.

Питание спортсменов (продолжение) Ø Качественный состав пищи подбирается индивидуально, в зависимости от вида спорта, уровня физических нагрузок и состояния спортсмена. Качественный состав рациона спортсменов должен приближаться к соотношению: 60% углеводов, 30% белков и 10% жиров. Ø Белки являются строительным материалом нашего тела. К тому же существует ряд белков, которые являются гормонами и факторами роста. Именно поэтому они так нужны спортсменам. Основными источниками белка служат продукты животного и растительного происхождения. Причем, на долю животных белков должно приходиться до 60% общего количества. Получить такие белки можно из мяса, рыбы, яиц, творога, сыра и молока. А 40% растительных белков – из хлеба, круп и бобов. Во время тренировок, направленных на увеличение силы и скорости спортсменов, можно увеличить количество животных белков до 80%. Но помните, что злоупотреблять белковой диетой опасно для организма. Это может даже привести к отравлению (за счет повышенного образования токсинов в кишечнике вследствие распада белков). Жиры – источник энергии и строительный материал. Без них жизнедеятельность организма, тем более во время тренировок, не является полноценной. Жиры так же подразделяются на растительную

Питание спортсменов (продолжение) Ø Качественный состав пищи подбирается индивидуально, в зависимости от вида спорта, уровня физических нагрузок и состояния спортсмена. Пища должна содержать все необходимые макро и микроэлементы и витамины. Идеально, если качественный состав рациона спортсменов соответствует следующему соотношению: 60% углеводов, 30% белков и 10% жиров. Белки являются строительным материалом нашего тела. К тому же существует ряд белков, которые являются гормонами и факторами роста. Именно поэтому они так нужны спортсменам. Основными источниками белка служат продукты животного и растительного происхождения. Причем, на долю животных белков должно приходиться до 60% общего количества. Получить такие белки можно из мяса, рыбы, яиц, творога, сыра и молока. А 40% растительных белков – из хлеба, круп и бобов. Во время тренировок, направленных на увеличение силы и скорости спортсменов, можно увеличить количество животных белков до 80%. Но помните, что злоупотреблять белковой диетой опасно для организма. Это может даже привести к отравлению (за счет повышенного образования токсинов в кишечнике вследствие распада белков).

Питание спортсменов (продолжение) Ø Качественный состав пищи подбирается индивидуально, в зависимости от вида спорта, уровня физических нагрузок и состояния спортсмена. Пища должна содержать все необходимые макро и микроэлементы и витамины. Идеально, если качественный состав рациона спортсменов соответствует следующему соотношению: 60% углеводов, 30% белков и 10% жиров. Белки являются строительным материалом нашего тела. К тому же существует ряд белков, которые являются гормонами и факторами роста. Именно поэтому они так нужны спортсменам. Основными источниками белка служат продукты животного и растительного происхождения. Причем, на долю животных белков должно приходиться до 60% общего количества. Получить такие белки можно из мяса, рыбы, яиц, творога, сыра и молока. А 40% растительных белков – из хлеба, круп и бобов. Во время тренировок, направленных на увеличение силы и скорости спортсменов, можно увеличить количество животных белков до 80%. Но помните, что злоупотреблять белковой диетой опасно для организма. Это может даже привести к отравлению (за счет повышенного образования токсинов в кишечнике вследствие распада белков).

Благоприятные последствия снижения избыточной массы тела При отсутствии заболеваний, связанных с ожирением При наличии заболеваний, связанных с ожирением Ø (снижение массы тела на 0, 5 -9 кг)Снижение массы тела >5 кг Ø Уменьшает риск развития инсулиннезависимого сахарного диабета на 50% Ø Снижение массы тела >9 кг. Уменьшает риск рака и ИБС на 25%Снижает общую смертность на 25%При наличии инсулиннезависимого сахарного диабета ожидаемая продолжительность жизни увеличивается на 3 -4 мес. на 1 кг снижения массы тела. Снижение общей смертности на 20% Снижение смертности от рака на 37%Снижение риска рака, связанного с ожирением, на 53%Снижение смертности от сахарного диабета на 44%Снижение смертности от ИБС на 9%

Благодарю за внимание !
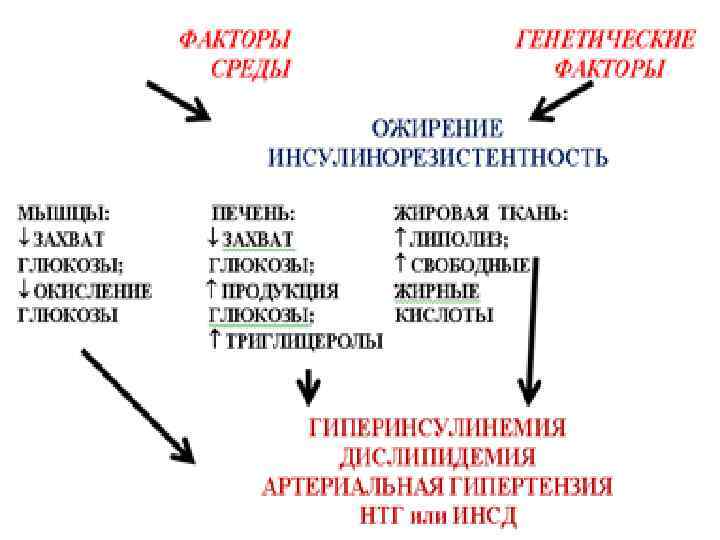
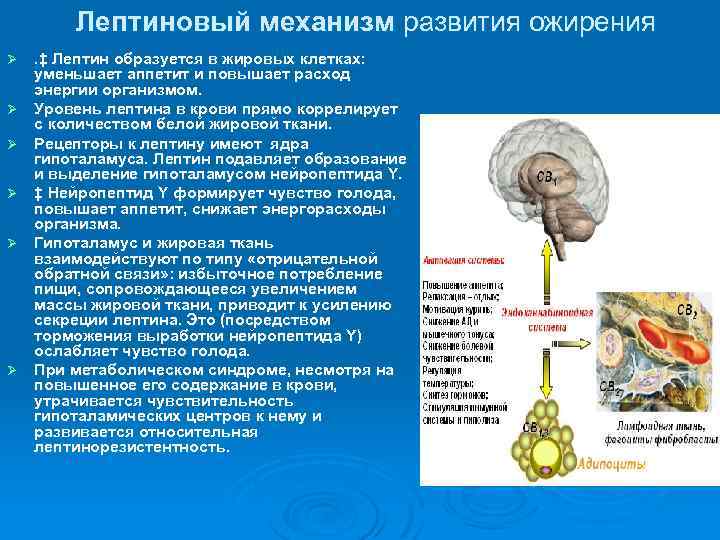
Лептиновый механизм развития ожирения Ø Ø Ø . ‡ Лептин образуется в жировых клетках: уменьшает аппетит и повышает расход энергии организмом. Уровень лептина в крови прямо коррелирует с количеством белой жировой ткани. Рецепторы к лептину имеют ядра гипоталамуса. Лептин подавляет образование и выделение гипоталамусом нейропептида Y. ‡ Нейропептид Y формирует чувство голода, повышает аппетит, снижает энергорасходы организма. Гипоталамус и жировая ткань взаимодействуют по типу «отрицательной обратной связи» : избыточное потребление пищи, сопровождающееся увеличением массы жировой ткани, приводит к усилению секреции лептина. Это (посредством торможения выработки нейропептида Y) ослабляет чувство голода. При метаболическом синдроме, несмотря на повышенное его содержание в крови, утрачивается чувствительность гипоталамических центров к нему и развивается относительная лептинорезистентность.

Наследственная предрасположенность Ø Ø Ø Ø в семьях больных сахарным диабетом 2 -го типа прослеживается наследственный компонент инсулинорезистентности: наследование инсулинорезистентности 47 - 66%. установлены гены-кандидаты инсулинорезистентности: Ген инсулинового рецептора, мутации которого (описано более 50 мутаций) нарушают его функцию. Гены белков семейства ИРС (ИРС-1 и ИРС-2) – белков, играющих ключевую роль в передаче инсулинового сигнала. Гены PI-3 -киназы, нарушение функции которых приводит к снижению чувствительности к инсулину. Ген фактора некроза опухоли-α ( «ФНО-α» ) - цитокин, синтезируемый макрофагами; отмечена положительная корреляция его содержания с ожирением и инсулинорезистентностью. Экспрессия ФНО-a выражена в адипоцитах висцеральной жировой ткани, снижает активность тирозинкиназы инсулинового рецептора и фосфорилирование тирозина субстрата инсулинового рецептора, Целенаправленное удаление гена ФНО-α или его рецепторов повышает чувствительность к инсулину и снижает содержание неэтерифицированных жирных кислот в крови животных.
Функции лептина Ø
Относительная инсулиновая недостаточность. Инсулинорезистентность Рецептор инсулина (РИ) Тирозиновая протеинкиназа Аутофосфорилирование РИ Активация фосфатидил -инозитол-3 -киназы Инсулинорезистентность ареактивность клеток-мишеней к инсулину: Ø Дефицит РИ Снижение афинности РИ к инсулину Ø Пострецепторные механизмы Ø Активация протеинкиназ Транслокация Изменение ГЛЮТ-4 активности генов, ферментов Глюкоза Гидрофильные каналы увеличивают поступление глюкозы в 30 -40 раз

У здорового человека приеме пищи через 20 -30 минут в крови начинает увеличиваться уровень глюкозы. Это способствует ее повышенному метаболизму в организме: синтезу маннозы из глюкозы. Ø Увеличение концентрации маннозы в крови способствует выделению из b-клеток поджелудочной железы инсулина. В клетках печени, мышечной ткани инсулин участвует в переводе глюкозы в гликоген, в результате чего к 60 -й минуте уровень глюкозы в крови снижается до нормы. Ø При голодании, во время дальнейшего снижения глюкозы в крови ниже нормы, из a-клеток поджелудочной железы выводится глюкагон. А затем, уже с помощью других клеточных рецепторов он вводится в клетки печени и мышц, что способствует гидролизу гликогена до глюкозы и выведению глюкозы в кровь. Ø На ранних стадиях развития МС наблюдаются скачки в концентрации глюкозы в крови: от гипергликемии после приема пищи до гипогликемии через несколько часов после приема пищи и в состоянии натощак. На поздних стадиях развития МС отмечается стойкое увеличение уровня глюкозы в крови натощак. МС является стадией преддиабета. Ø

Ø Избыточное отложение жировой ткани по центральному типу развивается обычно после 30 лет, что связано с возрастным повышением активности гипоталамуса (системы АКТГ-кортизол) : при ИР повышение концентрации инсулина способствует увеличению превращения кортизона в кортизол. Ø Кортизол стимулирует дифференцировку стромальных клеток в адипоциты, способствует внутриклеточному накоплению липидов и перераспределению жировой ткани с преимущественным накоплением жировой клетчатки в брюшной полости.
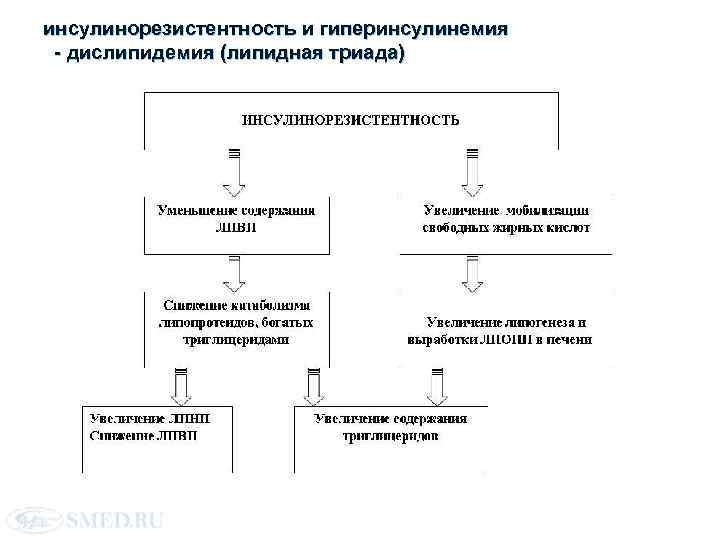
инсулинорезистентность и гиперинсулинемия - дислипидемия (липидная триада)

Формирование артериальной гипертензии при метаболическом синдроме - ИР и вызванная ею компенсаторная ГИ. ИР способствует увеличению фильтрации глюкозы клубочками почек и усилению обратного всасывания глюкозы вместе с натрием в проксимальных канальцах нефрона. Это приводит к гиперволемии и повышению содержания натрия и кальция в стенках сосудов, вызывая спазм последних и повышение общего периферического сосудистого сопротивления (ОПСС). Ø Другим звеном в патогенезе АГ при метаболическом синдроме является повышение концентрации инсулина и лептина. При ГИ происходит повышение выработки эндотелием вазоконстрикторных биологически активных веществ – эндотелина, тромбоксана А 2 и снижение секреции таких мощных вазодилататоров, как простациклин и оксид азота. Большое значение в патогенезе АГ придается гормону – лептину. Ø Лептин регулирует чувство насыщения на уровне дугообразного ядра гипоталамуса, который тесно связан с паравентрикулярным ядром, стимуляция которого приводит к активации симпатической нервной системы. На уровне целостного организма инсулин и лептин повышают активность СНС, что также приводит к повышению сердечного выброса и периферической вазоконстрикции, нарастанию ОПСС и повышению АД. Ø
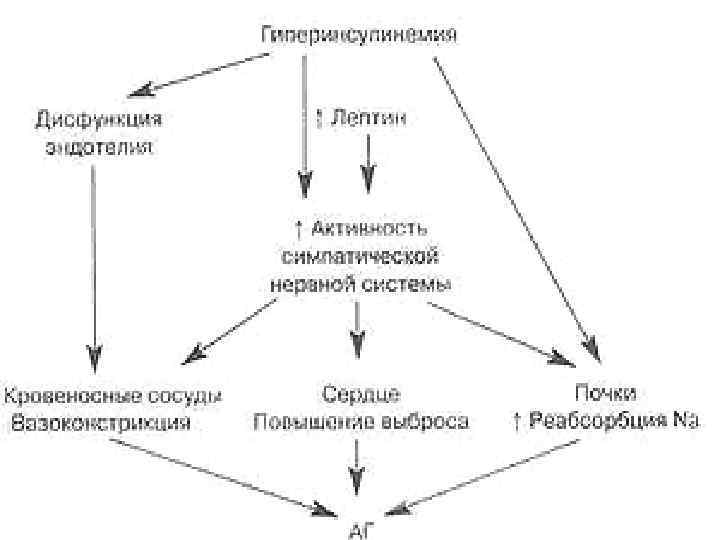

Эффекты гиперинсулинемии - снижает чувствительность инсулиновых рецепторов : глюкоза и жиры, поступающие с пищей, депонируются жировой тканью и усиливается ИР. Ø - подавляет распад жиров, что способствует прогрессированию висцерального ожирения; Ø - истощает секреторный аппарат бета-клеток поджелудочной железы, что приводит к нарушению толерантности к глюкозе, а впоследствии и к сахарному диабету типа 2. Ø
lek_3_metabolicheskiy_sindrom_2013.ppt1009758792.ppt