AG_LIKUVANNYa.ppt
- Количество слайдов: 88

Мета гіпотензивної терапії У осіб молодого і середнього віку, а також хворих на ЦД без протеїнурії зниження АТ < 130/80 мм. рт. ст. , за наявності АГ+ЦД з протеїнурією і АГ+ ХНН < 125/75 , а у осіб старшого і похилого віку ≤ 140/90 мм. рт. ст. Бажаним треба вважати той рівнь АТ, з якого ефективність лікування осіб з АГ переважає над ризиком розвитку ускладнень.
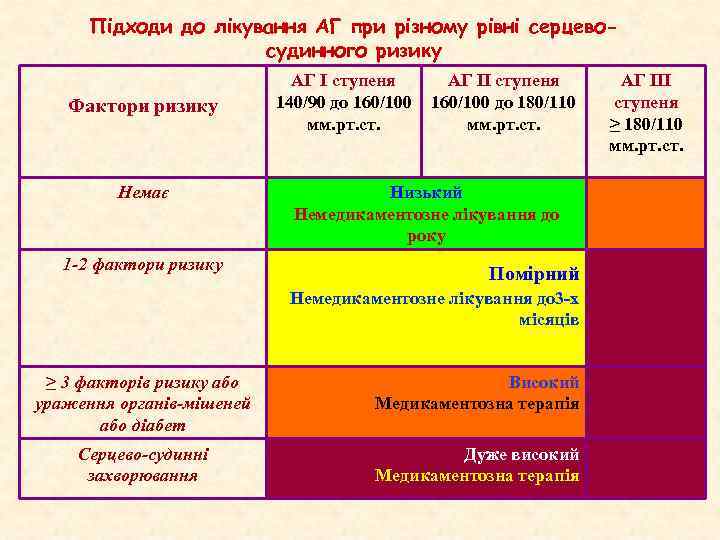
Підходи до лікування АГ при різному рівні серцевосудинного ризику Фактори ризику Немає 1 -2 фактори ризику АГ І ступеня 140/90 до 160/100 мм. рт. ст. АГ ІІ ступеня 160/100 до 180/110 мм. рт. ст. Низький Немедикаментозне лікування до року Помірний Немедикаментозне лікування до 3 -х місяців ≥ 3 факторів ризику або ураження органів-мішеней або діабет Високий Медикаментозна терапія Серцево-судинні захворювання Дуже високий Медикаментозна терапія АГ ІІІ ступеня ≥ 180/110 мм. рт. ст.

Рекомендації Української асоціації кардіологів з профілактики та лікування артеріальної гіпертензії, 2006 Й ЬНИЛИХ і) АЛ ЕРІ ОРОС старш АРТ У Д оків і К р ТИСком 18 і (в Систолічний Діастолічний < 120 -129 130 -139 < 80 80 -84 85 -89 мм. рт. ст. Оптимальний Нормальний Високий нормальний мм. рт. ст. Артеріальна гіпертензія Ступінь. I Ступінь II (м’яка) (помірна) Ступінь III (важка ) Ізольована систолічна гіпертензія 140 -159/ 90 -99 160 -179/100 -109 ≥ 180 / ≥ 110 ≥ 140 ≤ 90 ь ів ют рат а ив епа вж пр ід в не х кі вни ють уг д , я іб нзи жда не с те а х о р и ля іпер ест стр Д г н о г и і нт а

Класифікація рівня АТ у відповідності з 7 -мою Доповіддю Американського національного об ’єднаного комітету з виявлення, діагностики, лікування та профілактики АГ (2003) Класифікація рівня АТ Систолічний АТ, мм. рт. ст. 120 Нормальний 120 -139 Прегіпертензія Гіпертензія I ступеня 140 -159 Гіпертензія II ступеня 160 Діастолічний АТ, мм. рт. ст. 80 80 -89 90 -99 100
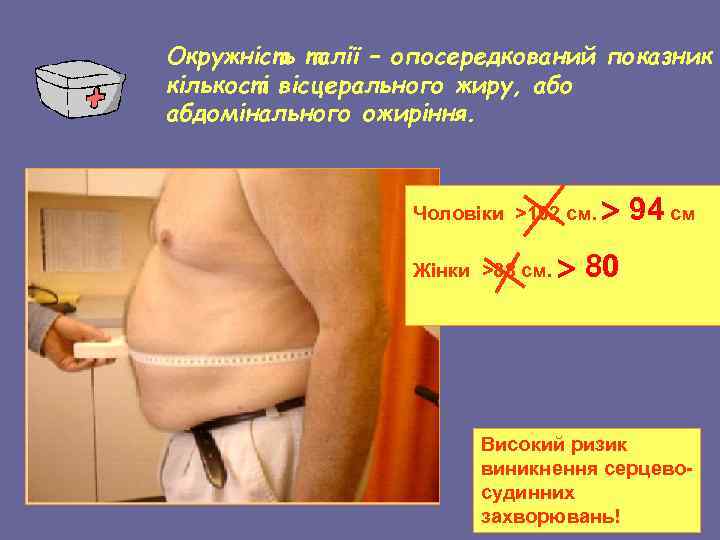
Окружність талії – опосередкований показник кількості вісцерального жиру, або абдомінального ожиріння. Чоловіки >102 см. Жінки >88 см. 94 см 80 Високий ризик виникнення серцевосудинних захворювань!
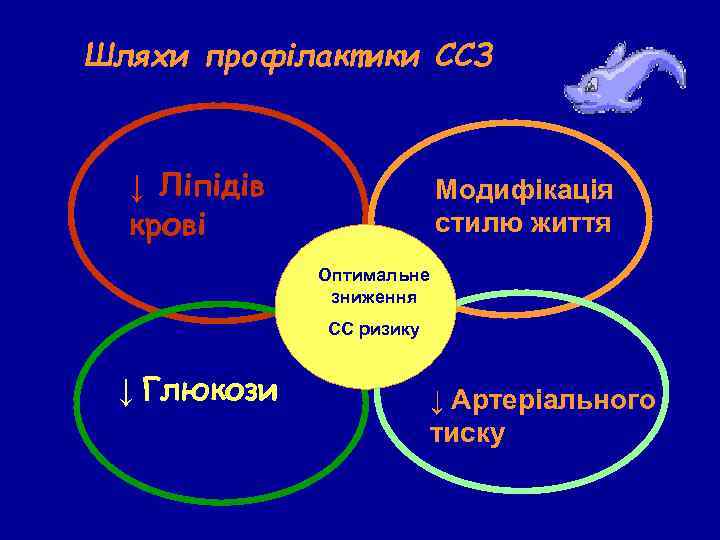
Шляхи профілактики ССЗ ↓ Ліпідів крові Модифікація стилю життя Оптимальне зниження СС ризику ↓ Глюкози ↓ Артеріального тиску

Нефармакологіче лікування артеріальної гіпертензії

VBWG Нові рекомендації по модифікації стилю життя: більше фізичних вправ, фруктів та овочів 2008 рік фізичної активності 5 -7 днів / тиждень Фрукти та овочі 2000 рік ≥ 30 хвилин помірної Вправи ≥ 30 хвилин помірної фізичної активності щоденно ( до 60 хвилин) для упередження збільшення ваги 5 порцій за добу ≥ 9 порцій за добу HHS/USDA. www. healthierus. gov/dietaryguidelines.

DASH DIETARY APPROACHES to STOP HYPERTENSION 459 участників, 27% - хворих з АГ (АТ 140/90 -160/95 мм. рт. ст. ) Вміст Na 3 г на добу (солі 7, 5 г) Досліджували ефекти трьох дієт: u Звичайна, багата жирами дієта-№ 1 u Звичайна, багата жирами дієта + овочі, фрукти – № 2 u Овочі, фрукти + риба, нежирне мясо і молоко. Обмеження червоного мяса і солодощів - № 3 На дієті № 3 відмічено зниження АТ u у хворих з АГ на 11/6 мм рт. ст. u у хворих з нормальним АТ на 3/2 мм рт. ст.

ЦЕ дієта? А. Противиразкова (стіл № 1). В. Протидіабетична (стіл № 9) С. Протинефритична ( стіл № 7) Д. Протиколітна (стіл № 4) Е. Протигіпертензивн а (стіл № 10) Floris Claesz van Dijck 1575 -1655 Stillv life with cheeses 1615 -1620 F. Вечеря фермера.
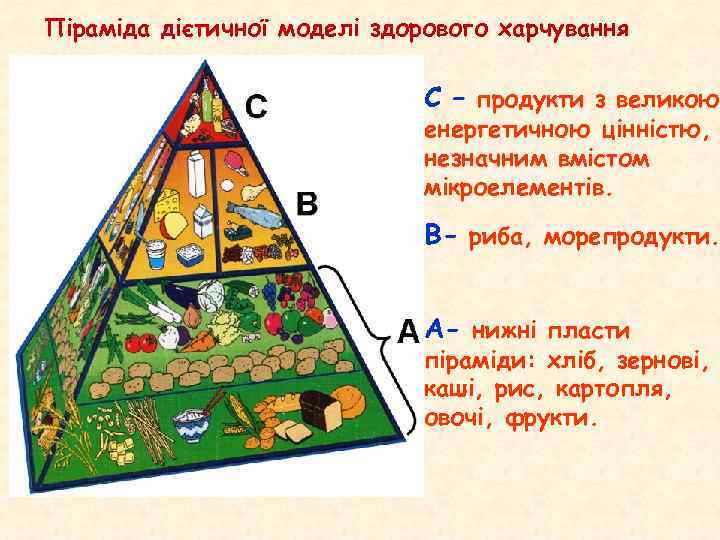
Піраміда дієтичної моделі здорового харчування С – продукти з великою енергетичною цінністю, незначним вмістом мікроелементів. В- риба, морепродукти. А- нижні пласти піраміди: хліб, зернові, каші, рис, картопля, овочі, фрукти.

VBWG Європейский телефон здоров’я : 140/90 – здорові люди повинні мати артеріальний тиск нижче цього рівня 5 – холестерин повинен бути нижче 5 ммоль/л 3 – щоденно потрібно пройти пішки 3 км або 30 хв займатись фізкультурою 0 – потрібно кинути палити! 0 сигарет!

Препарати першої лінії (ВООЗ/МТГ, 2005; ЄТК/ЄТГ – 2007 та X Національного конгресу кардіологів України 2009) Діуретики- Д Інгібітори АПФ-іАПФ Блокатори рецепторів ангіотензину II-БРА ІІ Блокатори кальцієвих каналів-БКК Бета-адреноблокатори-ББ Альфа-1 -адреноблокатори-АБ Препарати другої лінії Альфа-1 -адреноблокатори Алкалоїди раувольфії Центральні альфа-2 -агоністи (клонідин, метилдопа) Прямі вазодилататори (гідралазин, міноксиділ) Нові антигіпертензивні препарати Агоністи імідазолінових рецепторів (моксонідин - фізіотенз)

Діуретики препарати № 1 в виборі лікування

Класифікація діуретиків (за локалізацією дії в нефроні) Клас І. Діуретики, які діють на рівні клубочків - посилюють клубочкову фільтрацію: ксантини (ЕУФІЛІН, ТЕОФІЛІН), серцеві глікозиди, лікарські рослини (настій ведмежих вушок, горицвіту весняного, березових бруньок, плодів ялівця, цвіту "василька", суниць, полуниць, лісових ягід тощо). Клас ІІ. Діуретики, які діють на рівні проксимальних канальців: 2. 1. Інгібітори карбоангідрази (ДІАКАРБ, ДІАМОКС, ФОНУРИТ, АЦЕТАЗОЛАМІД) 2. 2. Осмотичні діуретики (СЕЧОВИНА, МАННІТОЛ, РЕОПОЛІГЛЮКІН) Клас ІІІ. Діуретики, які діють на рівні петлі Генле ("петлеві" діуретики): 3. 1. Діуретики, які діють на рівні дистального сегмента петлі Генле і початку дистального канальця: тіазидні (ГІПОТИАЗИД, ); нетіазидні ( ІНДАПАМІД-АРИФОН, ІНДАП) 3. 2. Діуретики, які блокують реабсорбцію Nа+на всьму протязі петлі Генле, особливо на рівні товстої частини висхідних канальців (ФУРОСЕМІДЛАЗИКС, ЕТАКРИНОВА КИСЛОТА- УРЕГІД, БУРІНЕКС, ТРИФАС-торасемід) Клас IV. Діуретики, які діють на рівні дистальних канальців (калійзберігаючі): 4. 1. Конкурентні антагоністи альдостерону (СПІРОНОЛАКТОН, ЕПЛЕРЕНОН); 4. 2. Блокатори пасивного транспорту іонів Na+ через апікальну мембрану епітелію канальців (ТРІАМТЕРЕН, АМІЛОРИД).

“Тіазидні діуретики повинні застосовуватися в більшості пацієнтів з нестабільною гіпертензією”.
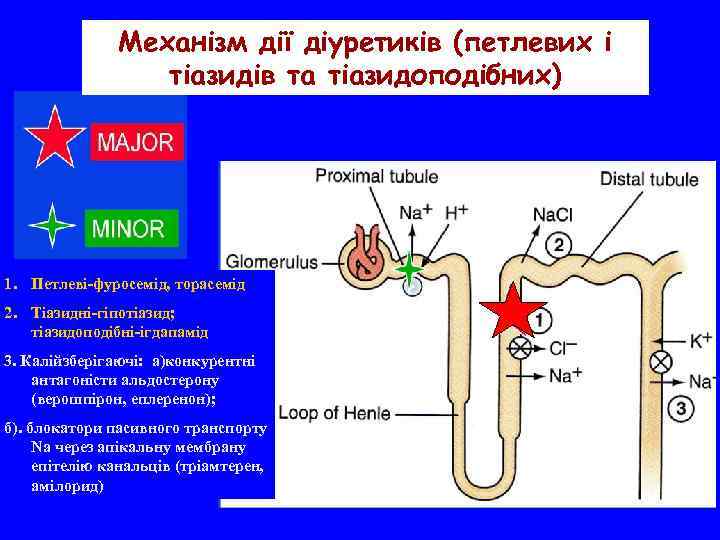
Механізм дії діуретиків (петлевих і тіазидів та тіазидоподібних) 1. Петлеві-фуросемід, торасемід 2. Тіазидні-гіпотіазид; тіазидоподібні-ігдапамід 3. Калійзберігаючі: а)конкурентні антагоністи альдостерону (верошпірон, еплеренон); б). блокатори пасивного транспорту Nа через апікальну мембрану епітелію канальців (тріамтерен, амілорид)
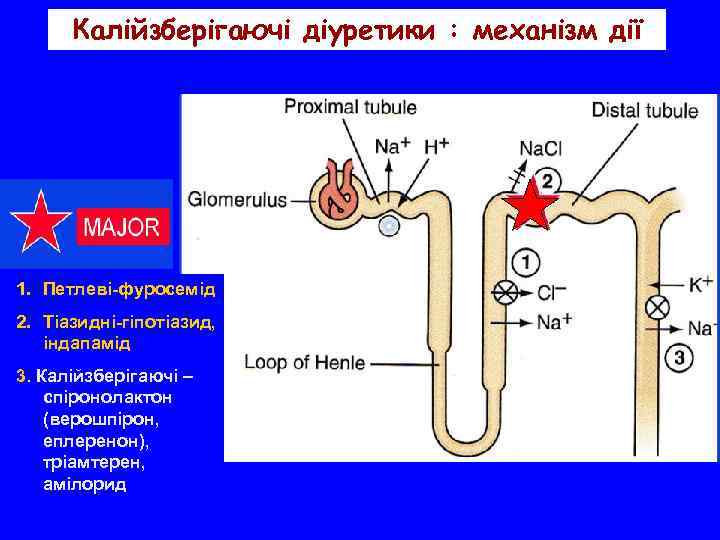
Калійзберігаючі діуретики : механізм дії 1. Петлеві-фуросемід 2. Тіазидні-гіпотіазид, індапамід 3. Калійзберігаючі – спіронолактон (верошпірон, еплеренон), тріамтерен, амілорид
ТРИФАС (торасемід) Еплеренон 5 -10 50 1 -2 1
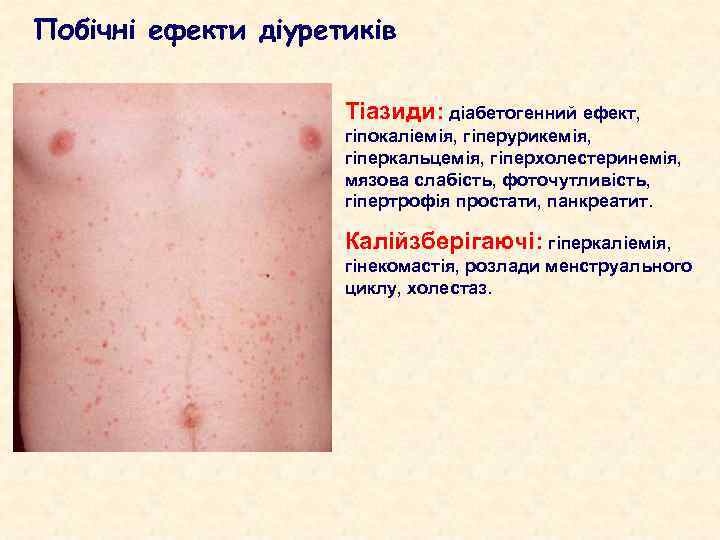
Побічні ефекти діуретиків Тіазиди: діабетогенний ефект, гіпокаліемія, гіперурикемія, гіперкальцемія, гіперхолестеринемія, мязова слабість, фоточутливість, гіпертрофія простати, панкреатит. Калійзберігаючі: гіперкаліемія, гінекомастія, розлади менструального циклу, холестаз.
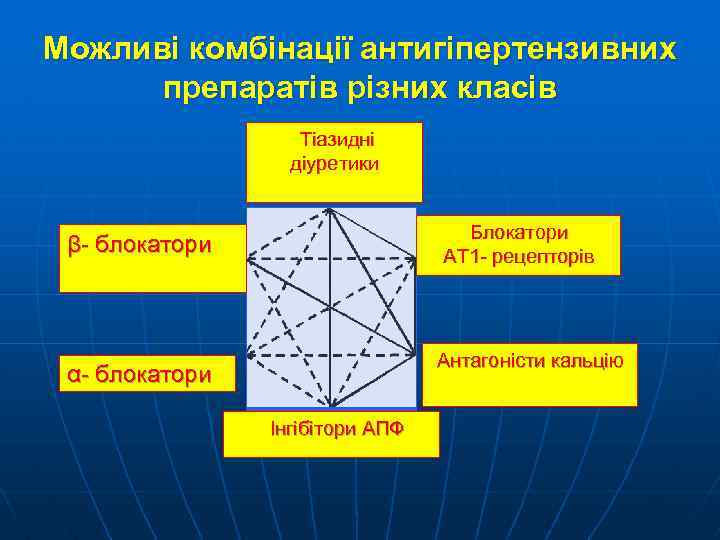
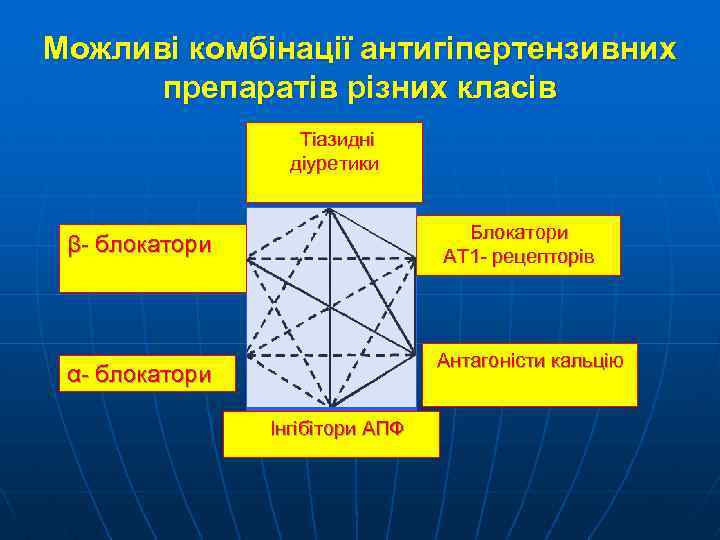
Можливі комбінації антигіпертензивних препаратів різних класів Тіазидні діуретики Блокатори АТ 1 - рецепторів β- блокатори Антагоністи кальцію α- блокатори Інгібітори АПФ

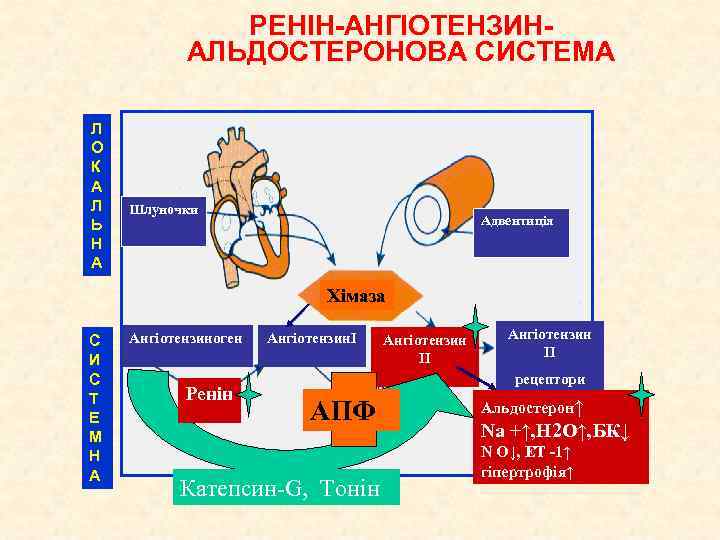
РЕНІН-АНГІОТЕНЗИНАЛЬДОСТЕРОНОВА СИСТЕМА Л О К А Л Ь Н А Шлуночки Адвентиція Хімаза С И С Т Е М Н А Ангіотензиноген Ренін АнгіотензинІ Ангіотензин ІІ рецептори АПФ Катепсин-G, Тонін Альдостерон↑ Na +↑, H 2 O↑, БК↓ N O↓, ET -1↑ гіпертрофія↑
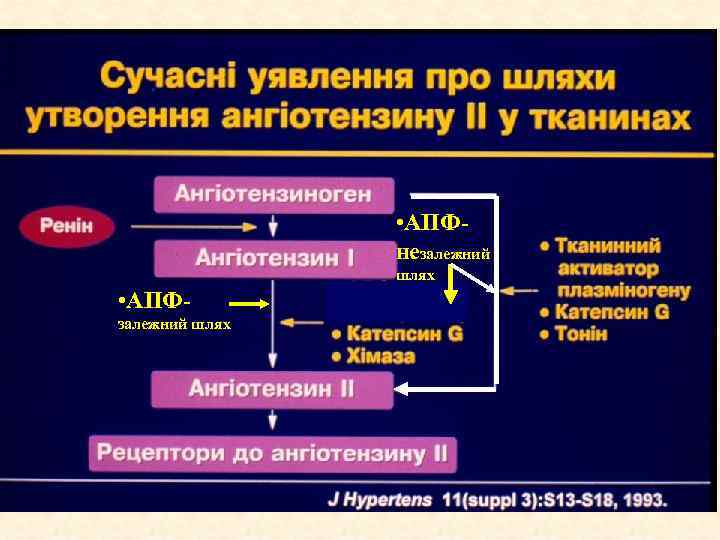
• АПФнезалежний шлях • АПФзалежний шлях
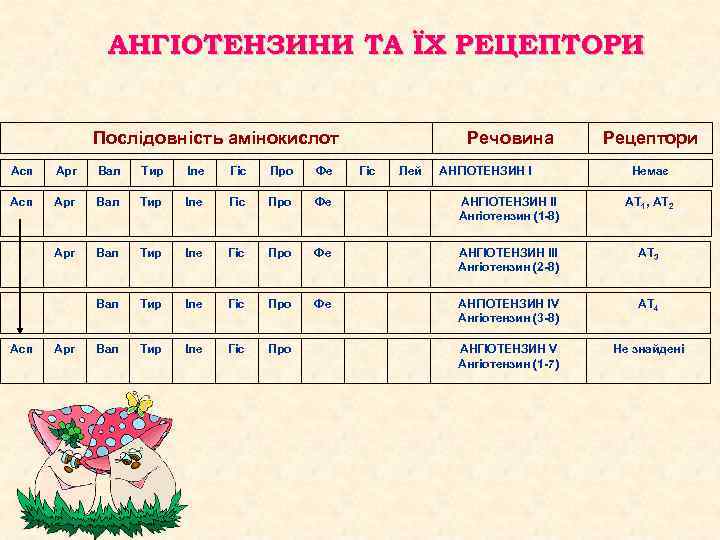
АНГІОТЕНЗИНИ ТА ЇХ РЕЦЕПТОРИ Послідовність амінокислот Речовина Асп Арг Вал Тир Іле Гіс Про Фе АНГІОТЕНЗИН ІІ Ангіотензин (1 -8) АТ 1, АТ 2 Арг Вал Тир Іле Гіс Про Фе АНГІОТЕНЗИН ІІІ Ангіотензин (2 -8) АТ 3 Вал Тир Іле Гіс Про Фе АНГІОТЕНЗИН ІV Ангіотензин (3 -8) АТ 4 Вал Тир Іле Гіс Про АНГІОТЕНЗИН V Ангіотензин (1 -7) Не знайдені Асп Арг Гіс Лей АНГІОТЕНЗИН І Рецептори Немає
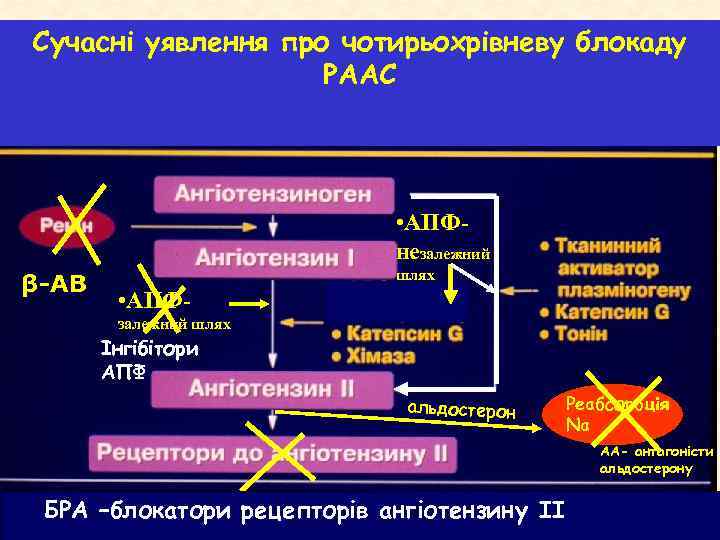
Сучасні уявлення про чотирьохрівневу блокаду РААС • АПФнезалежний β-АВ шлях • АПФзалежний шлях Інгібітори АПФ альдостерон Реабсорбція Nа АА- антагоністи альдостерону БРА –блокатори рецепторів ангіотензину ІІ

ЕСЕНЦІАЛЬНА ГІПЕРТЕНЗІЯ КЛАСИФІКАЦІЯ ІНГІБІТОРІВ АПФ 1. Препарати, які взаємодіють з іонами цинку АПФ з допомогою SH-групи в якості ліганда: КАПТОПРИЛ, КАПОТЕН 2. Препарати, які взаємодіють з іонами цинку АПФ з допомогою карбоксильної групи в якості ліганда: ЕНАЛАПРИЛУ МАЛЕАТ (енап, енап-Н, ненап -НI, ЛІЗИНОПРИЛ, ТРАНДОЛАПРИЛ, РАМІПРИЛ, НОЛІПРЕЛ-МІТТЕ (ПРЕСТАРІУМ 2 мг + ІНДАПАМІД 0, 625 мг), НОЛІПРЕЛ-ФОРТЕ (ПРЕСТАРІУМ 4 мг + ІНДАПАМІД 1, 25 мг), Моексеприл (Моекс) 3. Препарати, які взаємодіють з іонами цинку АПФ з допомогою фосфонільної групи в якості ліганда: ФОЗІНОПРИЛ (МОНОПРИЛ)

НЕБАЖАНІ ПОБІЧНІ ЕФЕКТИ ІНГІБІТОРІВ АПФ 1. Гіпотензія ортостатична 2. Підвищення креатиніну та сечовини в крові 3. Гіперкаліємія (особливо при одночасному вживанні калійзберігаючих діуретиків) 4. Сухий кашель 5. Ангіоневротичний набряк 6. Запаморочення 7. Головний біль 8. Нудота, діарея 9. Лейкопенія, нейтропенія, панцитопенія 10. Висипання на шкірі

Чи залежить поява кашлю від тривалості курсу застосування ІАПФ? • Кашель може з’явитися упродовж декількох годин після прийому першої дози ІАПФ або ж через місяці після початку терапії • Типовим є поява кашлю протягом від 1 до 4 тижнів після призначення ІАПФ, проте можлива поява кашлю понад 3 місяці поспіль

Вакалюк-Совтус В. І АПФ, - брадикінінзалежний механізм кашлю • Механізм кашлю не є абсолютною ознакою застосування ІАПФ • Зустрічається у 5 -40% хворих, що отримують ІАПФ • АПФ не є єдиним конвертором АІ у АІІ та метаболізму брадикініну і субстанції Р • ІАПФ упереджують метаболізм брадикініна і субстанції Р • Брадикінін стимулює утворення NO та інших прозапальних субстанцій National Guideline Clearinghouse http: // www. guideline. gov/summary/ summary. aspx. doc-id=8665 8 nbz= 004830 8 string
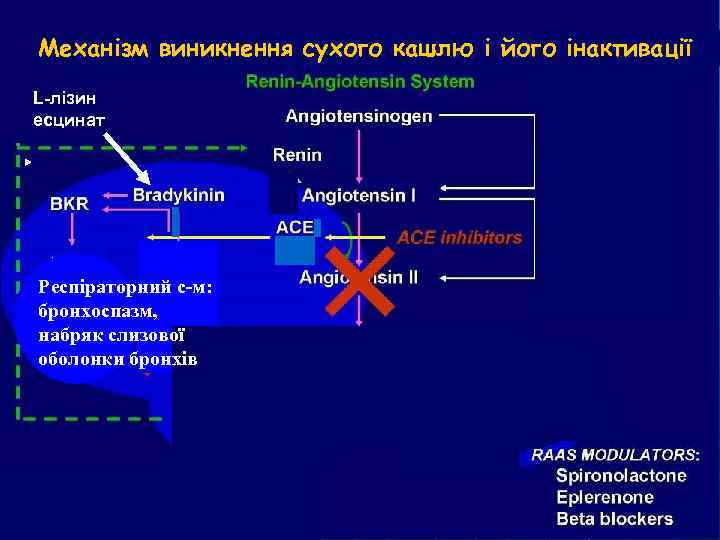
Механізм виникнення сухого кашлю і його інактивації L-лізин есцинат Респіраторний с-м: бронхоспазм, набряк слизової оболонки бронхів
Можливі комбінації антигіпертензивних препаратів різних класів Тіазидні діуретики Блокатори АТ 1 - рецепторів β- блокатори Антагоністи кальцію α- блокатори Інгібітори АПФ

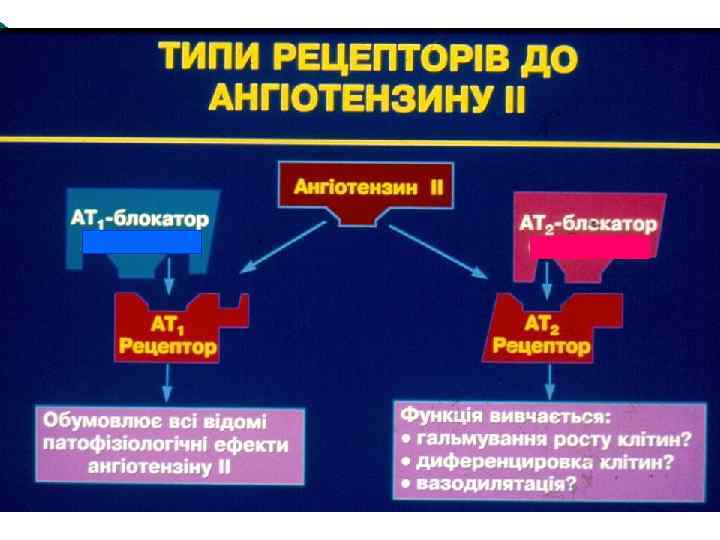
Блокатори рецепторів ангіотензину ІІ (БРА) AngiotensinІІІ
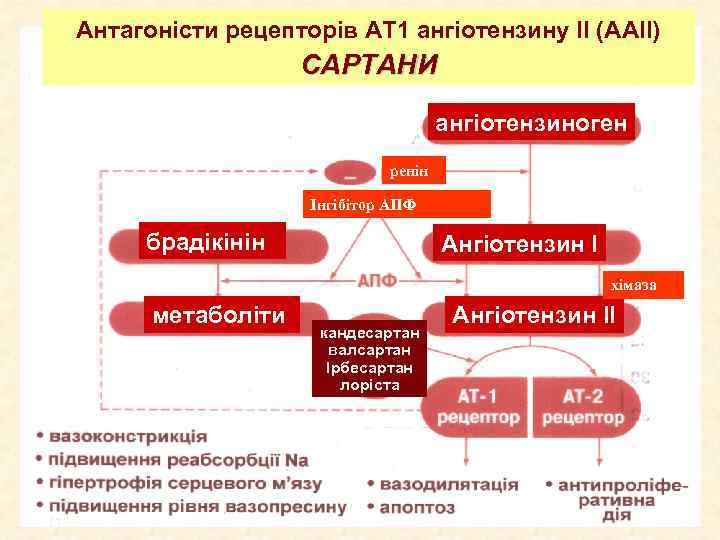
Антагоністи рецепторів АТ 1 ангіотензину ІІ (ААІІ) САРТАНИ ангіотензиноген ренін Інгібітор АПФ брадікінін Ангіотензин І хімаза метаболіти кандесартан валсартан Ірбесартан лоріста Ангіотензин ІІ

Антагоністи АТ 1 -рецепторів ангіотензина II × Підвищують синтез та вивільнення NO (за рахунок активації АТ 2 -рецепторів за умови блокади АТ 2 -рецепторів); × Посилюють утворення Pg. I 2; × Спричиняють регресію ГЛШ; × Знижують протеїнурію; × Підвищують чутливість тканин до інсуліну; × Не впливають на обмін глюкози, ліпідів і кінінів. Лоріста 50 -100 1

Блокатори Са-каналів Класифікація Дигідропіридини: Недигідропіридини: Амлодипін q бензотіазепін Фелодипін -дилтіазем Ісрадіпін q фенілалкіламіни Нікардіпін - верапаміл Ніфідіпін Нісолдіпін Лерканідіпін Побічна дія: переферійні набряки, компенсаторна тахікардія Побічна дія: закрепи, шлунковий дискомфорт
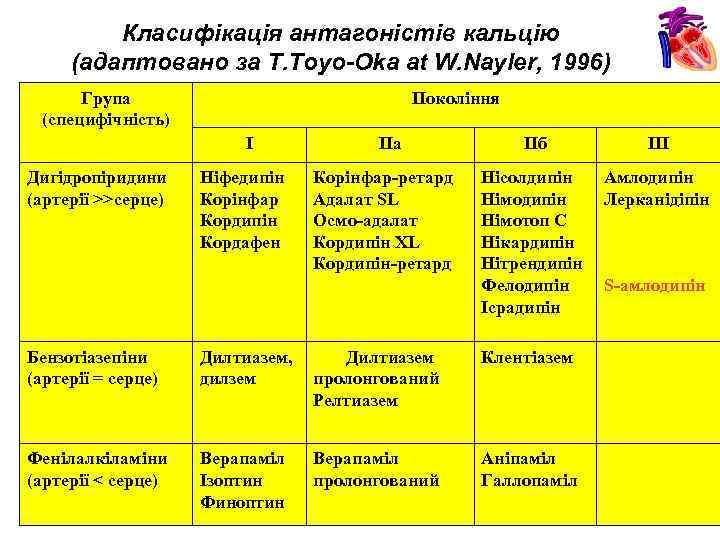
Класифікація антагоністів кальцію (адаптовано за Т. Тоyо-Оkа at W. Nayler, 1996) Група (специфічність) Покоління І Дигідропіридини (артерії >>серце) Ніфедипін Корінфар Кордипін Кордафен ІІа Корінфар-ретард Адалат SL Осмо-адалат Кордипін ХL Кордипін-ретард ІІб ІІІ Нісолдипін Німотоп С Нікардипін Нітрендипін Фелодипін Ісрадипін Амлодипін Лерканідіпін Бензотіазепіни (артерії = серце) Дилтиазем, дилзем Дилтиазем пролонгований Релтиазем Клентіазем Фенілалкіламіни (артерії < серце) Верапаміл Ізоптин Финоптин Верапаміл пролонгований Аніпаміл Галлопаміл S-амлодипін

АНТАГОНІСТИ КАЛЬЦІЮ Кальцієві канали. Вхід іонів Са++ в канали контролюють так звані протеїнові “ворота”. Кожний канал пропускає біля 30000 іонів Са++ за 1 секунду. Розрізняють L- і Т-типи кальцієвих каналів. L-канали блокуються верапамілом, дилтіаземом і ніфедипіном. Вони є у серці, гладком’язових клітинах судин, в мозку, ендокринних залозах. Т-канали є у клітинахпейсмекерах синусового вузла та системи Гіса-Пуркиньє.
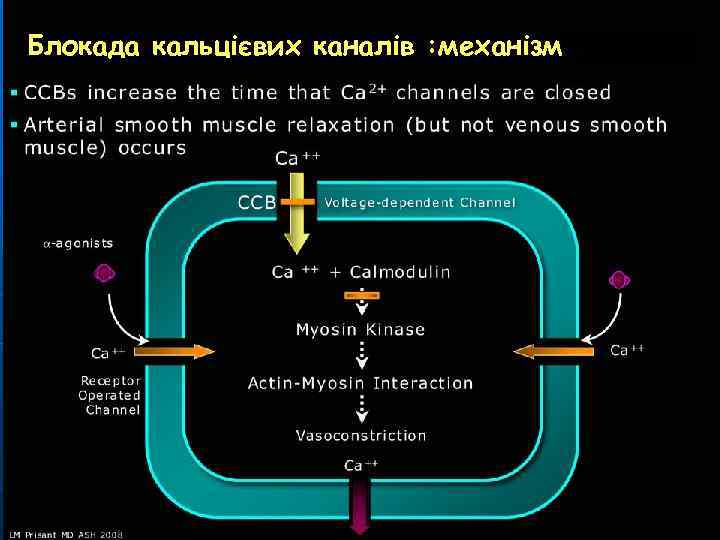
Блокада кальцієвих каналів : механізм

АНТАГОНІСТИ КАЛЬЦІЮ: -зменшують потреби міокарда в кисні; -покращують доставку до міокарда кисню; -знижують опір артеріол; -захищають міокард від перевантаження іонами Са++; -пригнічують ектопічні вогнища патологічного автоматизму в міокарді; -”розривають” шляхи механізму re-entry; -усувають діастолічну дисфункцію міокарда, -стимулюють синтез передсердного натрійуретичного фактора (ПНУФ), внаслідок чого посилюють діурез і підвищують артеріальний тиск.

Негативні ефекти антагоністів кальцію 1. Ефекти пов’язані з вазодилатацією: головний біль, запаморочення, почервоніння обличчя, серцебиття, тибіальні набряки (неретардні форми дигідропіридинів). 2. Від’ємна інотропна, хронотропна і дромотропна дія (верапаміл, менше - дилтіазем), не характерно – для дигідропіридинів. 3. Ефекти з боку шлунково-кишкового тракту: закрепи – при застосуванні верапамілу, проноси і нудота – при застосуванні неретардних форм дигідропіридинів. 4. Ефекти з боку шкіри: почервоніння, свербіж, висипання, поліморфна еритема, дерматит, васкуліт, рідше – синдроми Стивенсона-Джонсона, Лайела. 5. Раптове припинення вживання АК небезпечне – можливий коронароспазм з нападом стенокардії, ішемічними змінами на ЕКГ.
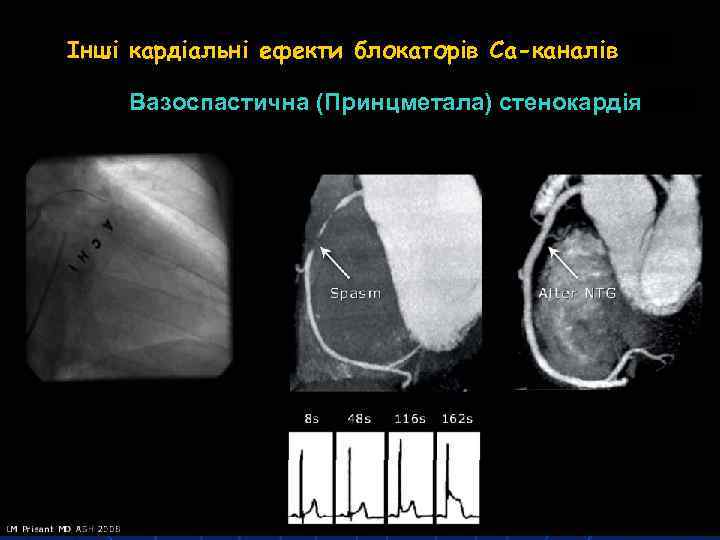
Інші кардіальні ефекти блокаторів Са-каналів Вазоспастична (Принцметала) стенокардія
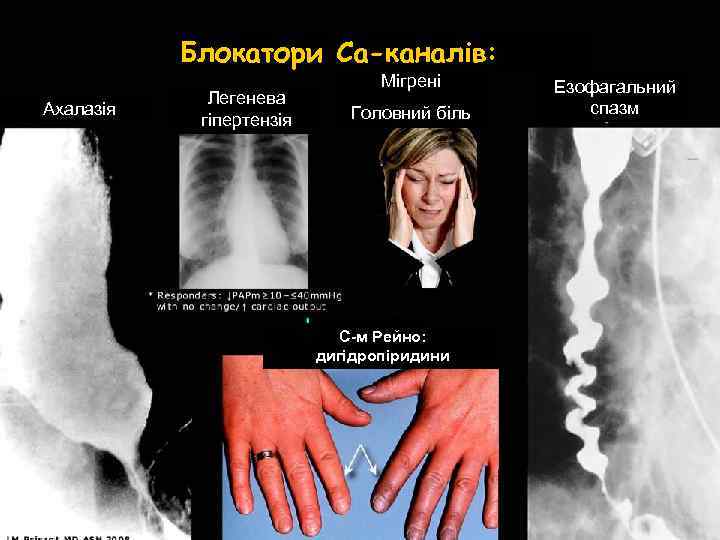
Блокатори Са-каналів: Ахалазія Легенева гіпертензія Мігрені Головний біль С-м Рейно: дигідропіридини Езофагальний спазм
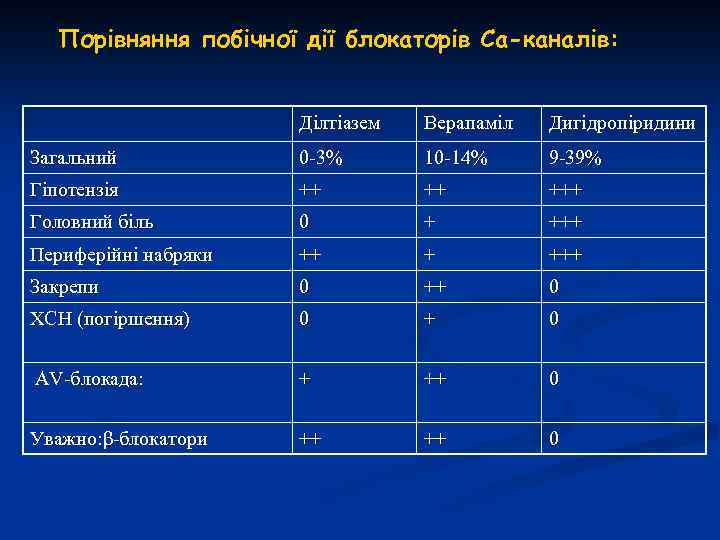
Порівняння побічної дії блокаторів Са-каналів: Ділтіазем Верапаміл Дигідропіридини Загальний 0 -3% 10 -14% 9 -39% Гіпотензія ++ ++ +++ Головний біль 0 + +++ Периферійні набряки ++ + +++ Закрепи 0 ++ 0 ХСН (погіршення) 0 + 0 АV-блокада: + ++ 0 Уважно: β-блокатори ++ ++ 0

Побічна дія блокаторів Са-каналів: q Вазодилятатори: -гіпотензія -Прискорене серцебиття -Тахікардія -Гіперемія обличчя q Гіперплазія ясен q Висип чи дерматит q Переферичні набряки q. Гастоезофагальний рефлюкс
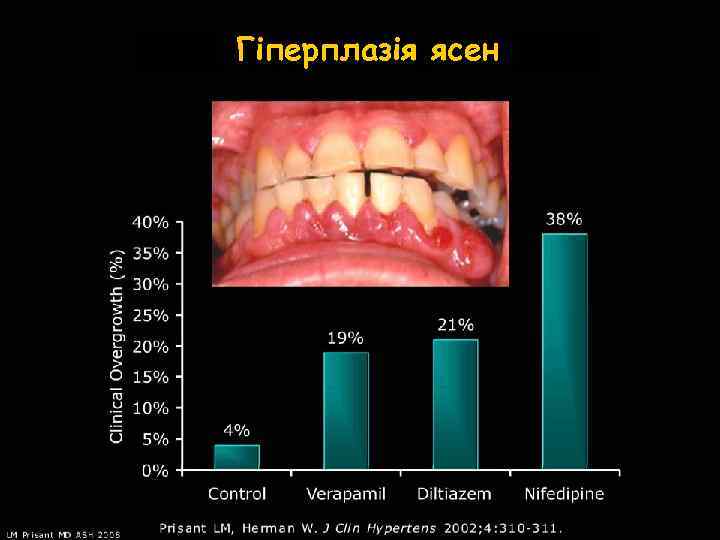
Гіперплазія ясен
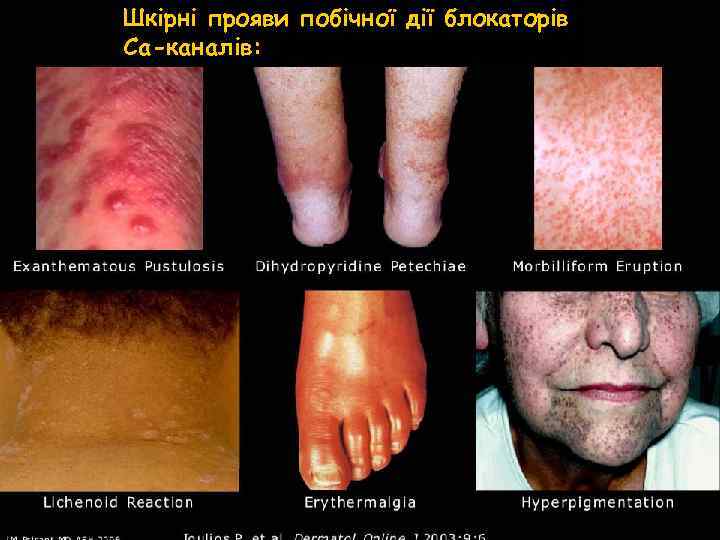
Шкірні прояви побічної дії блокаторів Са-каналів:
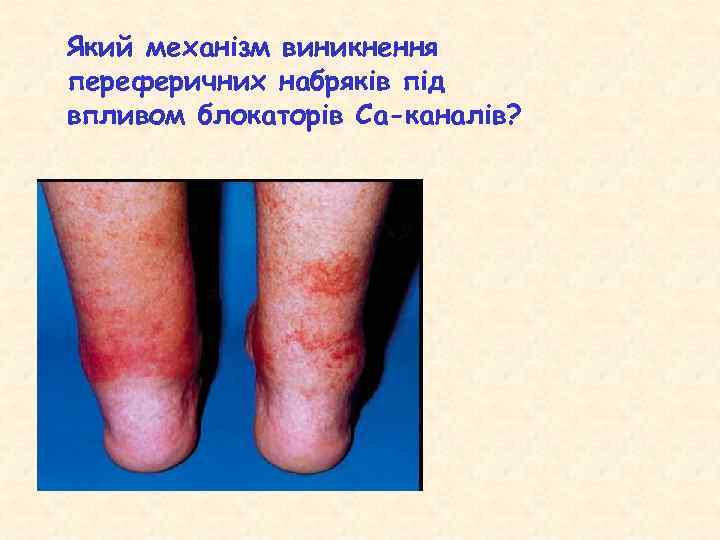
Який механізм виникнення переферичних набряків під впливом блокаторів Са-каналів?
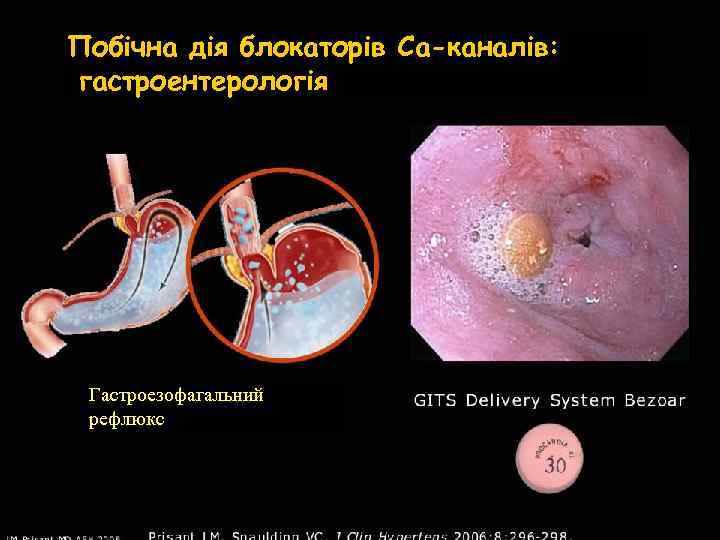
Побічна дія блокаторів Са-каналів: гастроентерологія Гастроезофагальний рефлюкс
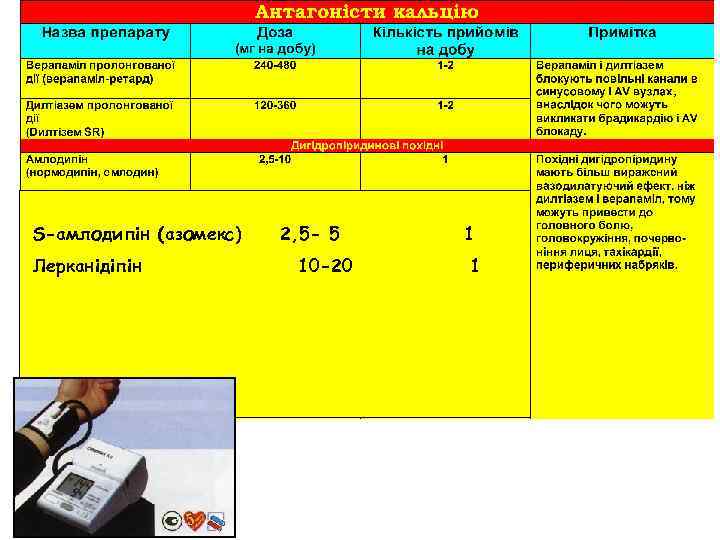
S-амлодипін (азомекс) Лерканідіпін 2, 5 - 5 10 -20 1 1
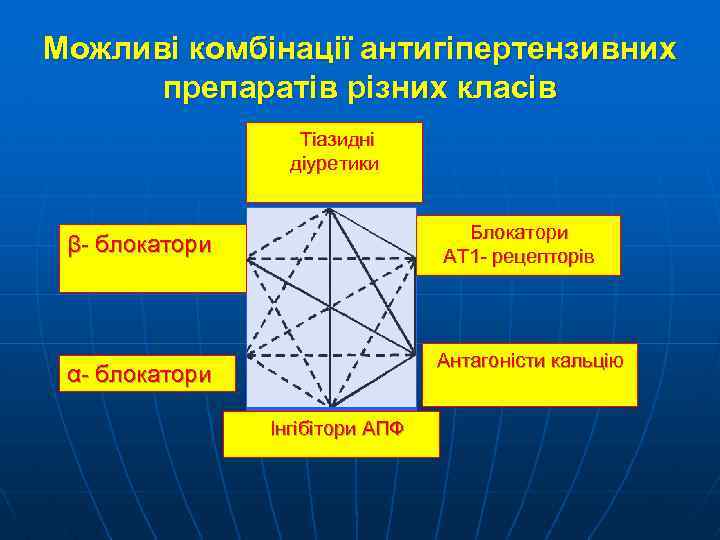
Можливі комбінації антигіпертензивних препаратів різних класів Тіазидні діуретики Блокатори АТ 1 - рецепторів β- блокатори Антагоністи кальцію α- блокатори Інгібітори АПФ

Класифікація β-АДРЕНОБЛОКАТОРІВ Не селективні (β 1 - β 2) ВСМА- ВСМА+ Селективні (β 1) ВСМА- ВСМА+ ПРОПАНОЛОЛ ПІНДОЛО Атенолол (обзідан, індерал) (віскен) Небіволол (небілет) ТІМОЛОЛ (тимоптик) НАДОЛОЛ (коргард) Комбіновані α-блокатори Асебутол (сектраль) Метопролол-тартрат Метопролол-сукинат Азопорол-ретарт Бісопролол (коронал, конкор) Бетаксолол (локрен) Карведілол (коріол, таллітон) ВСМА ( -) брадикардія Лабетолол ВСМА ( +) тахікардія

і - адреноблокатори - група антиадренергічних речовин, здатних взаємодіяти з і - адренорецепторами і перешкоджати їх активації ендогенними (адреналін, норадреналін) і екзогенними (ізадрин) катехоламінами Член-кореспондент НАН і АМН І. В. Комісаров

Розчинність у жирах та воді Ліпофільні Проміжні (50/50%) Пропранолол Бісопролол Тимолол Карведілол Метопролол Сектраль Піндолол Пенбутолол Небіволол Гідрофільні Атенолол Лабетолол Жиророзчинні проникають крізь гематоенцефалічний барєр в мозок, печінку, виділяються з жовчю. Водорозчинні не проникають крізь гематоенцефалічний барєр в мозок та печінку, виділяться з сечею.
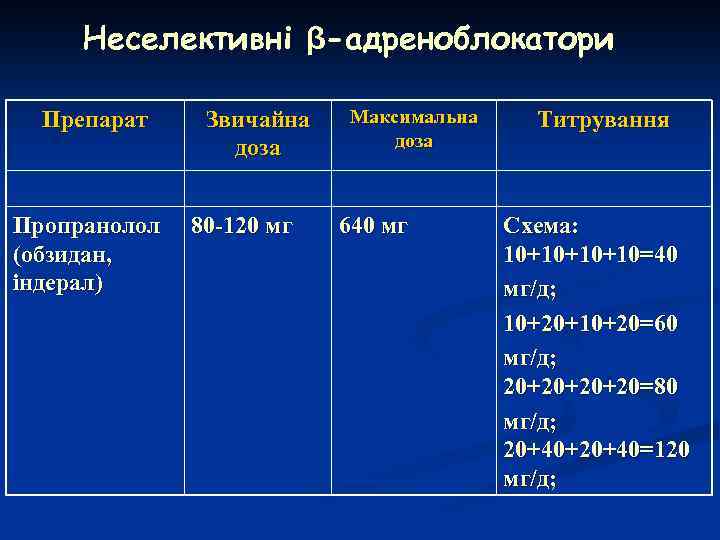
Неселективні β-адреноблокатори Препарат Пропранолол (обзидан, індерал) Звичайна доза 80 -120 мг Максимальна доза 640 мг Титрування Схема: 10+10+10+10=40 мг/д; 10+20+10+20=60 мг/д; 20+20+20+20=80 мг/д; 20+40+20+40=120 мг/д;

Кардіоселективні β-адреноблокатори Препарат Звичайна доза, мг/д Максимальна доза, мг/д Титрування Атенолол 50 -100 мг/д, 100 всередньому 25 мг при порушенні функції печінки та знижені кліренсу креатиніну 1 -2 тижні Бетаксолол 5 -10 20 1 -2 тижні Бісопролол 5 -10 20 1 -2 тижні Метопролол сукцинат 100 450 (дробними дозами-по 150 -200 мг 2 -3 р/д) Збільшення дози щотижня тижнів Небіволол 5 40 Збільшення дози кожні 2 тижнів
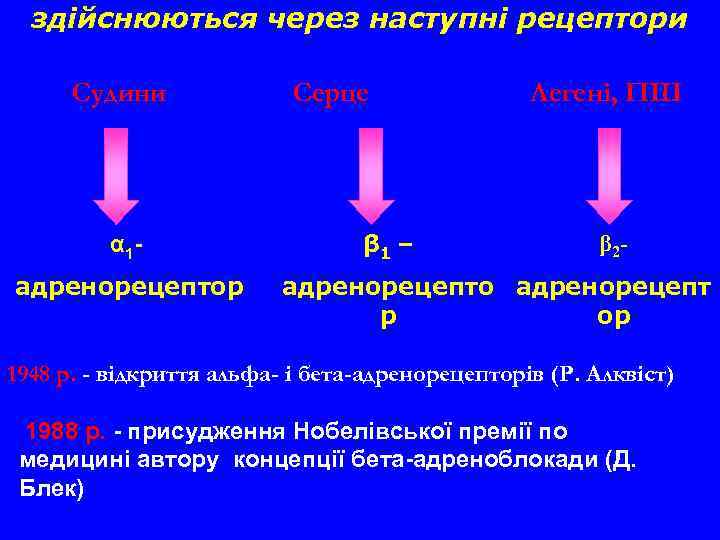
здійснюються через наступні рецептори Судини α 1 адренорецептор Серце β 1 – Легені, ПШ β 2 - адренорецепто адренорецепт р ор 1948 р. - відкриття альфа- і бета-адренорецепторів (Р. Алквіст) 1988 р. - присудження Нобелівської премії по медицині автору концепції бета-адреноблокади (Д. Блек)

• Блокада α 1 адренорецепторів Вазодилатуючий ефект; • Регресія гладкомязових клітин судинної стінки; • Покращення ниркового кровоплину. • Можливе збільшення ЧСС, тому краще комбінувати їх з β-АБ.

Блокатори бета-адренергічних рецепторів -адреноблокатори володіють чотирма різними особливостями: 1) -блокуючим ефектом, характерним для всіх бета-блокаторів; 2) -стимулюючим ефектом, або так званою внутрішньою симпатоміметичною активністю; 3) мембраностабілізуючим (хініноподібним) ефектом; 4) кардіоселективним ефектом, що проявляється специфічним впливом на 1 -адренорецептори (серця).

Блокатори бета-адренергічних рецепторів ЕФЕКТИ, ОБУМОВЛЕНІ 1 -БЛОКАДОЮ: - зменшення частоти і сили серцевих скорочень; - гальмування проведення імпульсу (від’ємні хроноторпний, інотропний і дромотропний ефекти) - стимуляція глікогенолізу в шлуночках серця і в скелетних м’язах; - гіперліпідемія; - гіперглікемія (калоригенна дія). ЕФЕКТИ, ОБУМОВЛЕНІ 2 -БЛОКАДОЮ: - бронхоспазм ; - підвищення тонусу судин, матки, сфінктерів сечового міхура, циліарних м’язів очей; - демаскування цукрового діабету; - загострення виразкової хвороби, хронічного панкреатиту.

Некомбіновані внутрішньовенні β-адреноблокатори. Серед β-адреноблокаторів найбільш ефективними внутрішньовенними формами є метопролол сукцинат CR (препарат беталок-ЗОК), есмолол, пропранолол. Показаннями до внутрішньовеного застосування β-адреноблокаторів є збереження стійкого больового синдрому, резистентність до наркотичних анальгетиків, гіпертензивні кризи, тахікардії, тахіаритмії. Метопролола - сукцинат (беталок-ЗОК) необхідно вводити внутрішньовенно болюсно тричі по 5 мг, з інтервалом 2 -5 хв. Якщо ЧСС знижується до рівня < 60 уд/хв. або систолічний АТ зменшується до рівня < 100 мм. рт. ст. , то внутрішньовенне введення препарату припиняють. Сумарна доза метопрололу для В/В введення становить 15 мг. Метопролол не слід уводити за наявності гострої лівошлуночкової недостатності, артеріальної гіпотензії (САТ< 90 мм. рт. ст. ), брадикардії (<60 уд/хв), порушення АВ-провідності.

Внутрішньовенні β-адреноблокатори. У хворих з наявністю в хронічного обструктивного захворювання легень (без ознак бронхоспазму) можна використовувати зменшені дози болюсів метопрололу сукцинату по 2, 5 мг. Контроль стану хворого підчас внутрішньовенного введення метопрололу сукцинату повинен включати тривале моніторування ЧСС, АТ, динаміку сегмента ST, повторні вислухування легенів. У випадку клінічної ефективності та відсутності ускладнень через 15 хв після останнього внутрішньовенного метопрололу сукцинату цей же препарат призначають перорально в дозі 50200 мг на добу в 1 -2 прийоми. Цільова ЧСС має становити 50 -60 уд/хв. Альтернативними β-адреноблокаторами для внутрішньовенного введення є есмолол (кожні 10 -15 хв від 0. 05 до 0, 3 мг/кг/хв), та пропранолол (у дозі 0. 51 мг із подальшим переведенням через 1 -2 год на пероральний прийом в дозах 40 -80 мг кожні 6 -8 год).

Блокатори бета-адренергічних рецепторів для перорального застосування Класифікаційна схема Прічарда-Фітцжеральда А. НЕКАРДІОСЕЛЕКТИВНІ: Клас І - 1, - 2 -блокада +, МСА +, ВСМА + ОКСПРЕНОЛОЛ (ТРАЗИКОР) Клас ІІ - 1, - 2 -блокада +, МСА +, ВСМА – ПРОПРАНОЛОЛ (ОБЗИДАН) Клас ІІІ - 1, - 2 -блокада +, МСА -, ВСМА + ПІНДОЛОЛ (ВІСКЕН) В. КАРДІОСЕЛЕКТИВНІ: Клас ІVа - 1 -блокада +, ВСМА -, МСА ± МЕТОПРОЛОЛ CR (БЕТАЛОК-ЗОК) БІСОПРОЛОЛ (КОНКОР) НЕБІВОЛОЛ (НЕБІЛЕТ) Клас IVb - 1 -блокада +, МСА +, ВСМА + АЦЕТОБУТОЛОЛ (СЕКТРАЛЬ) ТАЛІНОЛОЛ (КОРДАНУМ) С. НЕКАРДІОСЕЛЕКТИВНІ: Клас V - 1, - 2 -блокада +, МСА -, ВСМА – 1. СОТАЛОЛ (ГІЛУКОР) 2. ТИМОЛОЛ (БЛОКАДРЕН) 3. НАДОЛОЛ (КОРГАРД)

Метопролол-сукцинат Беталок-ЗОК Це таблетки по 25 мг, 50 мг, 100 мг із сповільненим вивільненням діючої субстанції, покриті кислотозахисною оболонкою. Селективний β 1 адреноблокатор, володіє незначною мембраностабілізуючою дією, не володіє ВСМА. Селективно зменшує ЧСС, попереджує підвищення АТ і надмірне посилення інотропізму міокарда, підвищує ФВ. Постійна концентрація в крові утримується на протязі 24 год. Метаболізується в печінці. Не впливає на рівень глікемії та холестеринемії. Поліпшує якість життя у хворих на ХСН ІІ-ІV ФК, підвищує виживання і зменшує потребу в повторних госпіталізаціях.

Небілет (небіволол) • Суперселективна бета-адреноблокада • Збільшує виділення NO ендотелієм периферична вазодилатація • Зменшує оксидантний стрес • Не впливає на чутливість до інсуліну • Призначається 1 раз на добу по 2, 5 -5 -10 мг.

Небілет Є препаратом вибору при ГКС і супутніх: - Цукровому діабеті, - ХОЗЛ - Порушенні мікроциркуляції – синдромі Рейно - СН
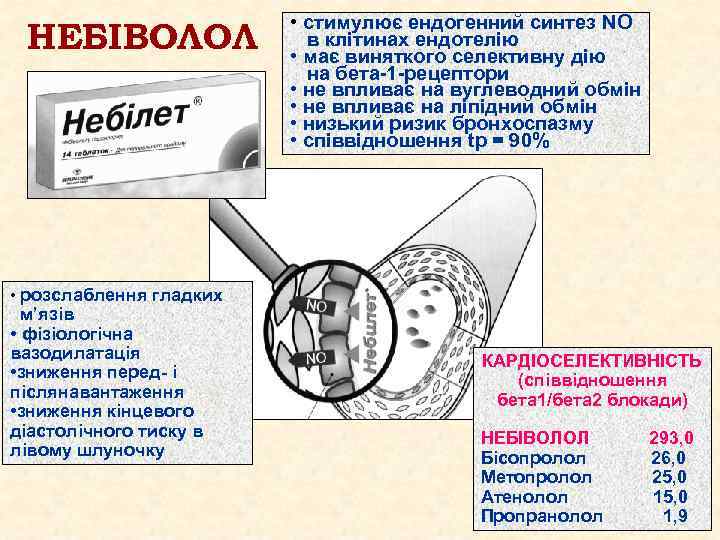
НЕБІВОЛОЛ • cтимулює ендогенний синтез NO в клітинах ендотелію • має виняткого селективну дію на бета-1 -рецептори • не впливає на вуглеводний обмін • не впливає на ліпідний обмін • низький ризик бронхоспазму • співвідношення tp = 90% • розслаблення гладких м’язів • фізіологічна вазодилатація • зниження перед- і післянавантаження • зниження кінцевого діастолічного тиску в лівому шлуночку КАРДІОСЕЛЕКТИВНІСТЬ (співвідношення бета 1/бета 2 блокади) НЕБІВОЛОЛ Бісопролол Метопролол Атенолол Пропранолол 293, 0 26, 0 25, 0 1, 9

CARVEDILOL ¤ неселективної блокади β-адренорецепторів ¤ селективної блокади α 1 -адренорецепторів ¤ антиоксидантними ¤ антиаритмічними Початкова доза: 3, 125 мг 2 рази на добу Рекомендована робоча доза: 6, 25 мг 2 рази на добу Максимальна доза: 25 мг (при вазі до 85 кг) 50 мг (при вазі більше 85 кг)

Блокатори 1 -АДРЕНОРЕЦЕПТОРІВ ПРАЗОЗИН гідрохлорид (мініпрес. , пратсіол, адверзутен). Призначають двічі на день по 1 мг, упродовж 2 -4 тижнів добову дозу можна збільшити до 20 мг на день (!). Препарат розслаблює гладку мускулатуру внутрішніх органів, проте затримує натрій і воду (посилення канальцевої реабсорбції), ДОКСАЗОЗИН (КАРДУРА, КАМІРЕН)-. приймається по 1 -2 мг 1 раз на день. Чсс з 75 до 86 уд. /хв. , ЗХС, ТГ, ЛПВГ. Не реагують на празозин і доксазозин хворі на цукровий діабет, діабетичну нейропатію з деструкцією периферійних симпатичних нервів.
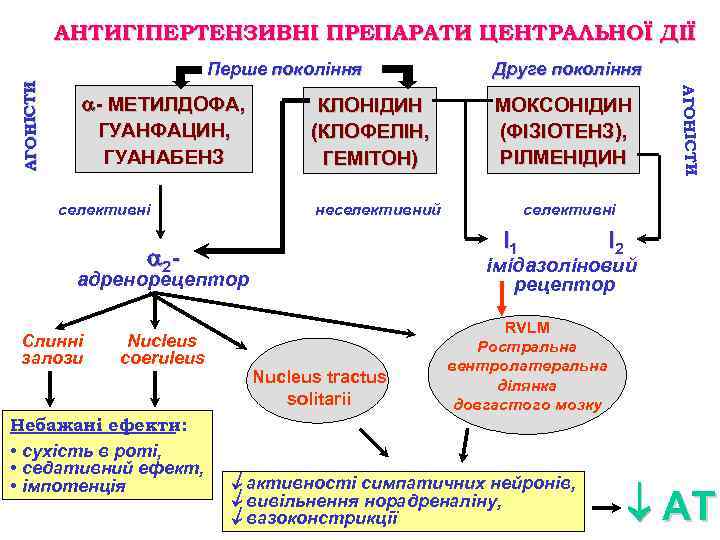
АНТИГІПЕРТЕНЗИВНІ ПРЕПАРАТИ ЦЕНТРАЛЬНОЇ ДІЇ - МЕТИЛДОФА, ГУАНФАЦИН, ГУАНАБЕНЗ селективні КЛОНІДИН (КЛОФЕЛІН, ГЕМІТОН) Небажані ефекти: • сухість в роті, • седативний ефект, • імпотенція селективні І1 І2 імідазоліновий рецептор адренорецептор Nucleus coeruleus МОКСОНІДИН (ФІЗІОТЕНЗ), РІЛМЕНІДИН неселективний 2 - Слинні залози Друге покоління АГОНІСТИ Перше покоління Nucleus tractus solitarii RVLM Ростральна вентролатеральна ділянка довгастого мозку активності симпатичних нейронів, вивільнення норадреналіну, вазоконстрикції АТ

РЕКОМЕНДАЦІЇNICE/BHS-2008 AB/CD Алгоритм Рекомендації Британського Товариства Гіпертензії щодо спрoщеного підходу до лікування артеріальної гіпертензії Молодші (< 55 р. ) Старші (≥ 55 р. ) і не темношкірі чи темношкірі Крок 1 A чи B Крок 2 A (чи B) Крок 3 Крок 4 Резистентна гіпертензія C чи D + A + B C чи D + D Додатково: α-блокатори, спіронолактон чи інші діуретики А: Інгібітори АПФ або блокатори ангіотензинових рецепторів B: β-блокатори C: Антагоністи кальцію D: Діуретики (тіазид)

РЕКОМЕНДАЦІЇ HICE-2006 ASH-2008
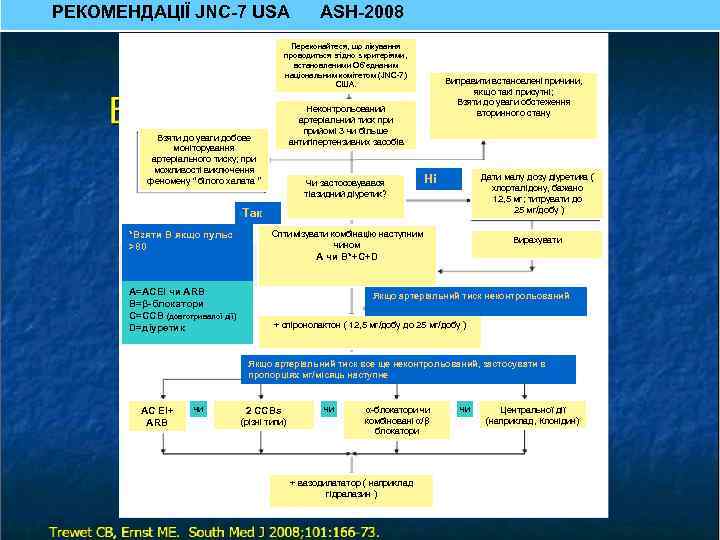
РЕКОМЕНДАЦІЇ JNC-7 USA ASH-2008 Переконайтеся, що лікування проводиться згідно з критеріями, встановленими Об’єднаним національним комітетом (JNC-7) США. Виправити встановлені причини, якщо такі присутні; Взяти до уваги обстеження вторинного стану Неконтрольований артеріальний тиск прийомі 3 чи більше антигіпертензивних засобів Взяти до уваги добове моніторування артеріального тиску; при можливості виключення феномену “ білого халата ” Чи застосовувався тіазидний діуретик? Дати малу дозу діуретика ( хлорталідону, бажано 12, 5 мг; титрувати до 25 мг/добу ) Ні Так *Взяти B якщо пульс >80 A=ACEI чи ARB B=β-блокатори C=CCB (довготривалої дії) D=діуретик Оптимізувати комбінацію наступним чином Вирахувати A чи B*+C+D Якщо артеріальний тиск неконтрольований + спіронолактон ( 12, 5 мг/добу до 25 мг/добу ) Якщо артеріальний тиск все ще неконтрольований, застосувати в пропорціях мг/місяць наступне AC EI+ ARB чи 2 CCBs (різні типи) чи α-блокатори чи комбіновані α/β блокатори + вазодилататор ( наприклад гідралазин ) чи Центральної дії (наприклад, Клонідин)

КОМБІНАЦІЇ АНТИГІПЕРТЕНЗИВНИХ ПРЕПАРАТІВ ПЕРШОЇ ЛІНІЇ ь Тіазидний діуретик та інгібітор АПФ ь Тіазидний діуретик та антагоніст рецепторів ангіотензина-ІІ ь Антагоніст кальцію та інгібітор АПФ ь Антагоніст кальцію та антагоніст рецепторів ангіотензина-ІІ ь Антагоніст кальцію та тіазидний діуретик ь -адреноблокатор і антагоніст кальцію (дигідропіридиновий) N. B. ! Комбінація ІАПФ і АРАІІ – посилює антигіпертензивний ефект та антипротеїнуричну дію, показана також при СН. Комбінація тіазидного та калійзберігального діуретика (спіронолактон, еплеренон, тріамтерен, амілорид) має на меті попередити втрати калію і раптову кардіальну смерть та толерантність до глюкози.

ГІПЕРТЕНЗИВНІ КРИЗИ це раптове значне підвищення артеріального тиску від нормального або підвищеного рівня, яке майже завжди супроводжується появою чи посиленням розладів з боку органів-мішеней або вегетативної нервової системи. Критерії: × раптовий початок × значне підвищення артеріального тиску × поява або посиленням симптомів з боку органів-мішеней.

ГІПЕРТЕНЗИВНІ КРИЗИ включають різноманітні клінічні синдроми, виникнення яких зумовлено артеріальною ” es гіпертензією, або перебіг яких навпаки i ” sis genc ускладнивня розвитком артеріальної cri er e гіпертензії, але у всякому разі siv e em n потребують негайних rte nsiv e лікувальних дій. yp rte “h pe J. Gifford et al. , 1991 “hy ЕКСТРЕННІ СТАНИ (EMERGENCY) - це стани при яких внаслідок високого ризику тяжких уражень органів- “мішеней” необхідно знизити артеріальний тиск упродовж однієї години (КРИЗ I) : - гіпертензивна енцефалопатія - гостра лівошлуночкова недостатність - розшаровуюча аневризма аорти - еклампсія - при крововиливі в мозок - при гострому інфаркті мозку - при нестабільній стенокардії або гострому інфаркті міокарда - артеріальна гіпертензія зумовлена стимуляцією симпато-едреналової системи при феохромоцитомі, синдромі відміни клонідину, введенні симпатоміметиків). НЕВІДКЛАДНІ СТАНИ (URGENCY) - це стани при яких значно підвищений артеріальний тиск не несе в собі ризику раптового розвитку тяжких уражень органів-”мішеней”, артеріальний тиск слід намагатись знизити упродовж 12 -24 годин (КРИЗ II) (ризик розвитку ускладнень внаслідок різкого зниження артеріального тиску, як правило перевищує ризик ураження органів-”мішеней”): - висока діастолічна артеріальна гіпертензія (18, 7 к. ПА, або 140 мм. рт. ст. і вище) - злоякісна артеріальна гіпертензія без ускладнень - артеріальна гіпертензія в після операційному періоді.

Класифікація гіпертензивних кризів (робоча група Українського товариства кардіологів, 1999) В залежності від наявності чи відсутності ураження органів-мішеней і необхідності термінового зниження АТ кризи поділяють на: Ускладнені гіпертензивні кризи (з гострим або прогресуючим ураженням органів-мішеней, становлять загрозу для життя хворого, потребують негайного, протягом однієї години, зниження АТ) 1. Інфаркт міокарда 2. Інсульт 3. Гостра розшаровуюча аневризма аорти 4. Гостра недостатність лівого шлуночка 5. Нестабільна стенокардія 6. Аритмії (пароксизми тахікардії, миготливої аритмії, ШЕ високих градацій 7. Транзиторна ішемічна атака 8. Еклампсія 9. Гостра гіпертензивна енцефалопатія 10. Кровотеча Неускладнені гіпертензивні кризи гострого або прогресуючого (без ураження органів-мішеней, становлять потенційну загрозу життю хворого, потребують швидкого, протягом кількох годин, зниження АТ) Церебральний неускладнений криз Кардіальний неускладнений криз Підвищення САТ до 240 мм. рт. ст. або ДАТ до 140 мм. рт. ст. Значне підвищення тиску в ранньому післяопераційному періоді.

За В. П. Жмуркiним (1982) ГІПЕРТЕНЗИВНІ КРИЗИ 1. Гiпертензивний кардiальний криз (синдром гострої лiвошлуночкової недостатностi внаслiдок надзвичайної артерiальної гiпертензiї). 2. Церебральний ангiогіпотонiчний криз (синдром надмiрного повнокрiв’я вен головного мозку в умовах посиленого притоку кровi). 3. Церебральний iшемiчний криз (синдром iшемiї мозку внаслiдок спазму мозкових артерiй, дисфункцiї артерiовенозних анастамозiв i розвитку феномену “обкрадання”). 4. Складний церебральний криз (поєднання симптомiв ангiодистонiчного i iшемiчного кризiв). 5. Генералiзований ангiодистонiчний криз (синдром полiрегiонарних декомпенсованих дистонiй судин мозку, нирок, серця, сiткiвки очей тощо).
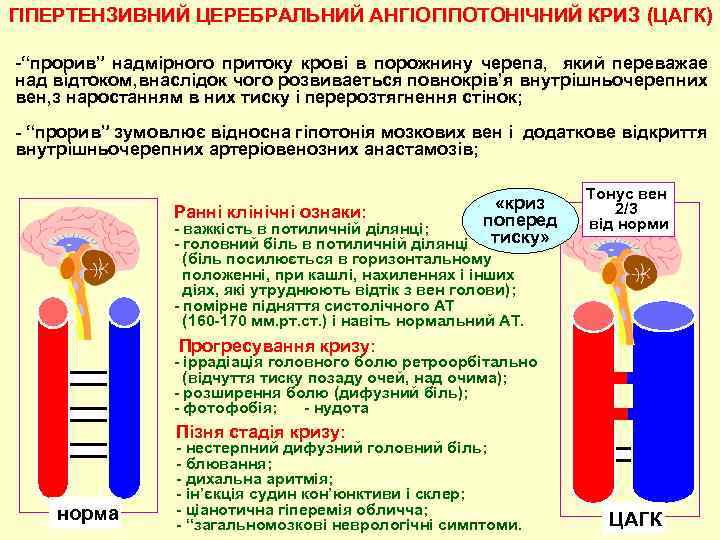
ГІПЕРТЕНЗИВНИЙ ЦЕРЕБРАЛЬНИЙ АНГIОГIПОТОНIЧНИЙ КРИЗ (ЦАГК) -“прорив” надмiрного притоку кровi в порожнину черепа, який переважае над вiдтоком, внаслідок чого розвиваеться повнокрiв’я внутрiшньочерепних вен, з наростанням в них тиску i перерозтягнення стiнок; - “прорив” зумовлює вiдносна гiпотонiя мозкових вен і додаткове вiдкриття внутрiшньочерепних артерiовенозних анастамозiв; «криз Раннi клiнiчнi ознаки: поперед - важкiсть в потиличнiй дiлянцi; - головний бiль в потиличнiй дiлянцi тиску» Тонус вен 2/3 вiд норми (бiль посилюється в горизонтальному положеннi, при кашлi, нахиленнях i iнших дiях, якi утруднюють вiдтiк з вен голови); - помiрне пiдняття систолiчного АТ (160 -170 мм. рт. ст. ) i навiть нормальний АТ. Прогресування кризу: - iррадiацiя головного болю ретроорбiтально (вiдчуття тиску позаду очей, над очима); - розширення болю (дифузний бiль); - фотофобiя; - нудота Пiзня стадiя кризу: норма - нестерпний дифузний головний бiль; - блювання; - дихальна аритмiя; - iн’єкцiя судин кон’юнктиви i склер; - цiанотична гiперемiя обличча; - “загальномозкові неврологiчні симптоми. ЦАГК
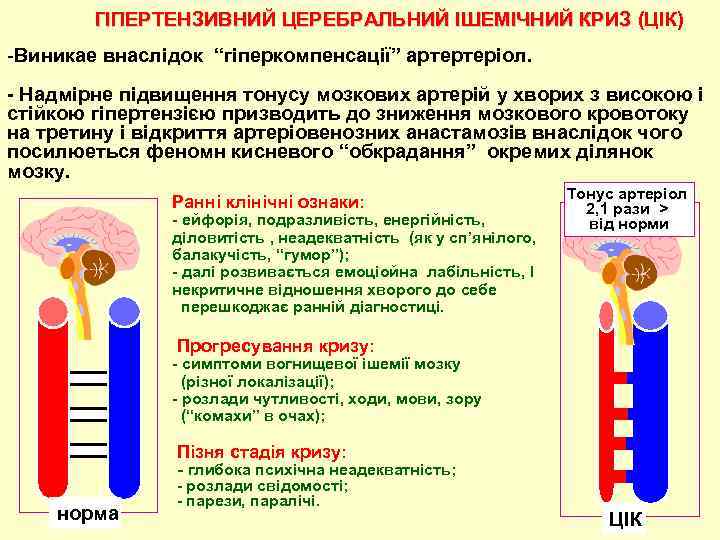
ГІПЕРТЕНЗИВНИЙ ЦЕРЕБРАЛЬНИЙ ІШЕМІЧНИЙ КРИЗ (ЦІК) -Виникае внаслідок “гiперкомпенсацiї” артертеріол. - Надмiрне пiдвищення тонусу мозкових артерiй у хворих з високою i стiйкою гiпертензiєю призводить до зниження мозкового кровотоку на третину і вiдкриття артерiовенозних анастамозiв внаслідок чого посилюеться феномн кисневого “обкрадання” окремих дiлянок мозку. Раннi клiнiчнi ознаки: - ейфорiя, подразливiсть, енергiйнiсть, дiловитiсть , неадекватнiсть (як у сп’янiлого, балакучiсть, “гумор”); - далi розвивається емоцiойна лабiльнiсть, І некритичне вiдношення хворого до себе перешкоджає раннiй дiагностицi. Тонус артеріол 2, 1 рази > вiд норми Прогресування кризу: - симптоми вогнищевої iшемiї мозку (рiзної локалiзацiї); - розлади чутливостi, ходи, мови, зору (“комахи” в очах); Пiзня стадiя кризу: - глибока психiчна неадекватнiсть; норма - розлади свiдомостi; - парези, паралiчi. ЦІК
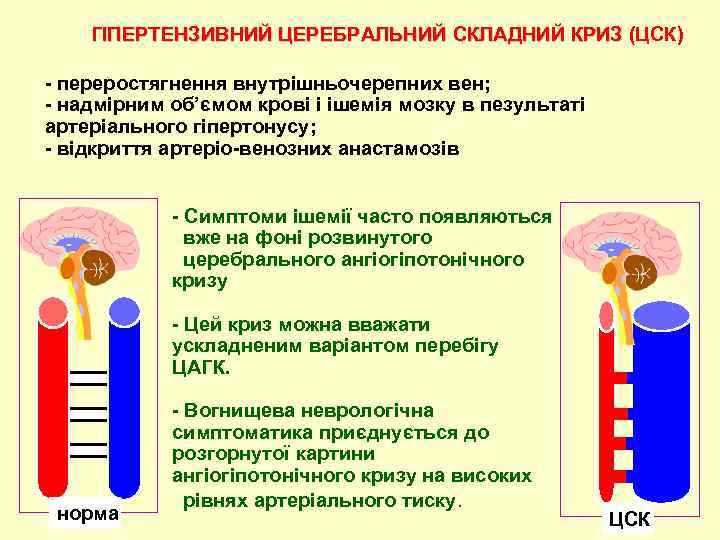
ГІПЕРТЕНЗИВНИЙ ЦЕРЕБРАЛЬНИЙ СКЛАДНИЙ КРИЗ (ЦСК) - переростягнення внутрiшньочерепних вен; - надмiрним об’ємом кровi i iшемiя мозку в пезультатi артерiального гiпертонусу; - відкриття артеріо-венозних анастамозів - Симптоми iшемiї часто появляються вже на фонi розвинутого церебрального ангiогiпотонiчного кризу - Цей криз можна вважати ускладненим варiантом перебiгу ЦАГК. норма - Вогнищева неврологiчна симптоматика приєднується до розгорнутої картини ангiогiпотонiчного кризу на високих рiвнях артерiального тиску. ЦCК

ГІПЕРТЕНЗИВНИЙ ГЕНЕРАЛІЗОВАНИЙ АНГІОДИСТОНІЧНИЙ КРИЗ - системна артерiальна гiпертензiя із зростанням периферичного опору, полiрегiонарними ангiодистонiями i декомпенсацiєю гемодинамiки в рiзних дiлянках (мозок, очі, серце, нирки тощо) - гостра iшемiя нирок зумовлює рiзке зростання артерiального тиску - такi кризи характернi для: есенцiальної гiпертонiї III стадiї; злоякiсноі артеріальної гіпертензії; симптоматичних аретрiальних гiпертензій. Клінічні ознаки: - наростаючий дифузний головний біль без яких-небудь закономiрностей в локалiзацiї; - задишки, серцебиття; - розлади зору (“мушки”, “плями”, випадiння полiв зору); - вогнищева неврологiчна симптоматика (дистезiї, парези); - стенокардiя з змiнами на ЕКГ; - екстрасистолiя; - можливий розвиток серцевої астми і набряку легень; - протеiнурiя, ниркова недостатність.

ГІПЕРТЕНЗИВНІ КРИЗИ 3. Середники запасу з вираженим i швидким гiпотензивним ефектом, але з небезпекою його некерованого зниження НІТРОГЛІЦЕРИН прямий вазодилятатор Початок: 1 -2 хв. Максимум: 3 -5 хв. Тривалість: під час інфузії СПОСІБ ВВЕДЕННЯ: iv. 6 мл 1% р-ну (3 амп. ) розчиняють в 100 мл 5% р-ну глюкози. Упродовж перших 10 хв. вводять з швидкістю 2 краплі/ хв. Відтак кожні 10 хв. швидкість крапання збільшують на 1 краплю, доводячи до частоти 17 крапель/хв. ІЗОКЕТ (ІЗОСОРБІДА ДИНІТРАТ) СПОСІБ ВВЕДЕННЯ: iv. Вміст 10 ампул (100 мг) 0, 1% р-ну розчиняють в 400 мл фізіол. р-ну. Початкова швидкість крапання - 3 кр. /хв. , кожні 10 хв. Швидкість крапання збільшують на 2 кр. і доводять до 17 кр. /хв. Застосовують при набряку легень, інфаркті міокарда, нестабільній стенокардії, нирковій і печінковій недостатності.

ГІПЕРТЕНЗИВНІ КРИЗИ 3. Середники запасу з вираженим i швидким гiпотензивним ефектом, але з небезпекою його некерованого зниження КЛОНІДИН (КЛОФЕЛІН) агоніст альфа-2 -адренорецепторів ЦНС Початок: 5 -10 хв. Максимум: 30 -50 хв. Тривалість: 3 -6 год. СПОСІБ ВВЕДЕННЯ: iv. Болюсно: 1 мл 0, 1% р-ну в 10 -20 мл ізотонічного розчину упродовж 5 -7 хв. При введенні в/м 1 мл. препарату - гіпотензія через 40 -60 хв. Побічна дія: сухість в роті, сонливість, початкове зростання АТ. ФУРОСЕМІД петлевий діуретик СПОСІБ ВВЕДЕННЯ: iv. струменево 40 -180 мг. Початок: 15 -30 хв. Тривалість: 2 -3 год.

ГІПЕРТЕНЗИВНІ КРИЗИ АКТИВНА АНТИГІПЕРТЕНЗИВНА ТЕРАПІЯ ДОПОМІЖНІ СЕРЕДНИКИ ДІБАЗОЛ iv. , струйно, 4 -8 мл 1% розчину. МАГНІЯ СУЛЬФАТ iv. , крапельно 10 мл 25% р-ну в 300 мл 5% р-ну глюкози. ЕУФІЛІН iv. , струйно, повільно, 10 мл 2, 4% р-ну. НО-ШПА iv. , струйно, повільно, 2 -3 мл 2% р-ну. ПАПАВЕРИН iv. , струйно, 2 мл 2, 0% р-ну. ДЕВІНКАН (ВІНКАМІН) iv. , 1 мл (10 мг) 1, 0% р-ну. При церебральному ангіогіпотонічному кризі КОФЕЇН ДЕВІНКАН ЕУФІЛІН При церебральному ішемічному кризі НО-ШПА ЕУФІЛІН ПАПАВЕРИН ТАБЛЕТОВАНІ ПРЕПАРАТИ НІФЕДІПІН р. о. , s. l. , sprey 20 -30 мг КЛОНІДИН р. о. 0, 15 -0, 3 мг КАПТОПРИЛ р. о. , s. l. 25 мг ПРАЗОЗИН р. о. 0, 5 -5 мг
НЕВIДКЛАДНА ТЕРАПIЯ ГІПЕРТЕНЗИВНІ КРИЗИ Транквiлiзуюча терапiя спрямована на вiдновлення регуляторних функцiй ЦНС i усунення зриву вищої нервової дiяльностi Транквілізатор ДIАЗЕПАМ (сiбазон, седуксен, реланiум, валiум). 4 мл 0, 5% р-ну в 10 -20 мл iзотон. р-ну iv. - зменшує збудливiсть пiдкоркових структур головного мозку, якi забезпечують емоцiї (лiмбiчна система, талямус, гiпоталямус) - гальмує взаємозвязок цих структур з корою головного мозку - володiє центральним мiорелаксуючим ефектом. Дозволяє зменшити збудження, зняти відчуття страху, посилює дію антигіпертензивних середників. Для посилення поєднують з аналгiном (2 -4 мл 50% р-ну в 10 -20 мл фiз. р-ну iv. , струменево). Нейролептик ДРОПЕРIДОЛ 2 -4 мл 0, 25% р-ну в 20 мл iзотон. р-ну iv. , струменево повiльно застосовують при появi ознак набряку легень, виснажливому блюваннi, вираженому головному болi i депресiї, можливе пригнічення дихання.
AG_LIKUVANNYa.ppt