mestnoe_obezbolivanie.pptx
- Количество слайдов: 46
 Местная анестезия в стоматологии
Местная анестезия в стоматологии
 Местная анестезия (anaesthesia – бесчувственность) - это временное обезболивание какой-либо области тканей человека, вызываемое с помощью механических, физических или (чаще) химических средств с целью безболезненного выполнения операций, а также для лечебного воздействия при полном сохранении сознания.
Местная анестезия (anaesthesia – бесчувственность) - это временное обезболивание какой-либо области тканей человека, вызываемое с помощью механических, физических или (чаще) химических средств с целью безболезненного выполнения операций, а также для лечебного воздействия при полном сохранении сознания.
 Местные анестетики – это химические вещества, способные при соприкосновении с тканями, вызывать анестезию данной области или определенной зоны иннервации при полном сохранении сознания.
Местные анестетики – это химические вещества, способные при соприкосновении с тканями, вызывать анестезию данной области или определенной зоны иннервации при полном сохранении сознания.
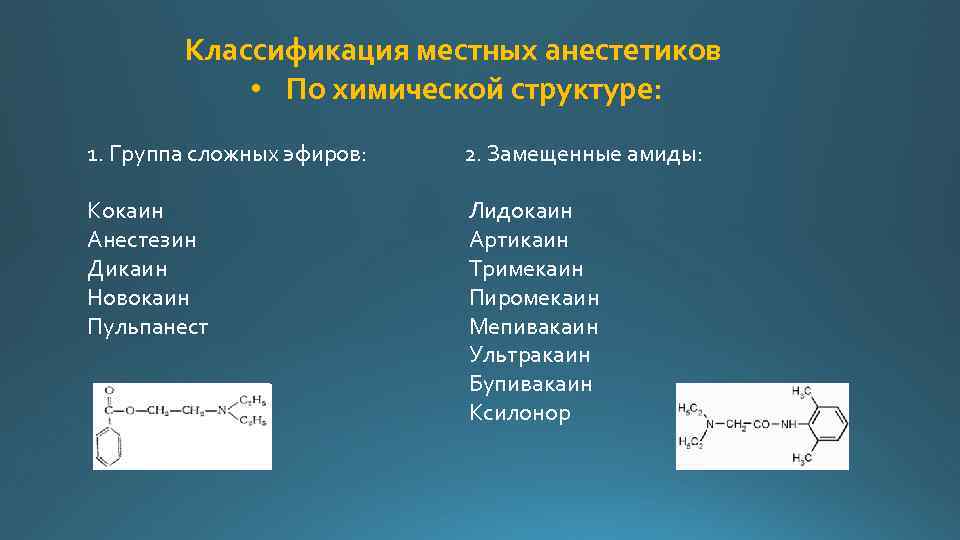 Классификация местных анестетиков • По химической структуре: 1. Группа сложных эфиров: 2. Замещенные амиды: Кокаин Анестезин Дикаин Новокаин Пульпанест Лидокаин Артикаин Тримекаин Пиромекаин Мепивакаин Ультракаин Бупивакаин Ксилонор
Классификация местных анестетиков • По химической структуре: 1. Группа сложных эфиров: 2. Замещенные амиды: Кокаин Анестезин Дикаин Новокаин Пульпанест Лидокаин Артикаин Тримекаин Пиромекаин Мепивакаин Ультракаин Бупивакаин Ксилонор
 • По длительности действия: 1. препараты короткого действия: новокаин, мепивакаин, характеризующиеся короткой "рабочей" аналгезией в 30 60 мин. 2. средней продолжительности действия: до 1, 5 2 часов лидокаин, тримекаин (мезокаин), артикаин. 3. дительного действия до 3 5 часов: бупивакаин (маркаин), и этидокаин (дуранест). Длительность действия их в 2 раза больше, чем у лидокаина. Они в 10 раз сильнее, но и более токсичные. Эти анестетики предназначены для проведения длительных и болезненных хирургических вмешательств.
• По длительности действия: 1. препараты короткого действия: новокаин, мепивакаин, характеризующиеся короткой "рабочей" аналгезией в 30 60 мин. 2. средней продолжительности действия: до 1, 5 2 часов лидокаин, тримекаин (мезокаин), артикаин. 3. дительного действия до 3 5 часов: бупивакаин (маркаин), и этидокаин (дуранест). Длительность действия их в 2 раза больше, чем у лидокаина. Они в 10 раз сильнее, но и более токсичные. Эти анестетики предназначены для проведения длительных и болезненных хирургических вмешательств.
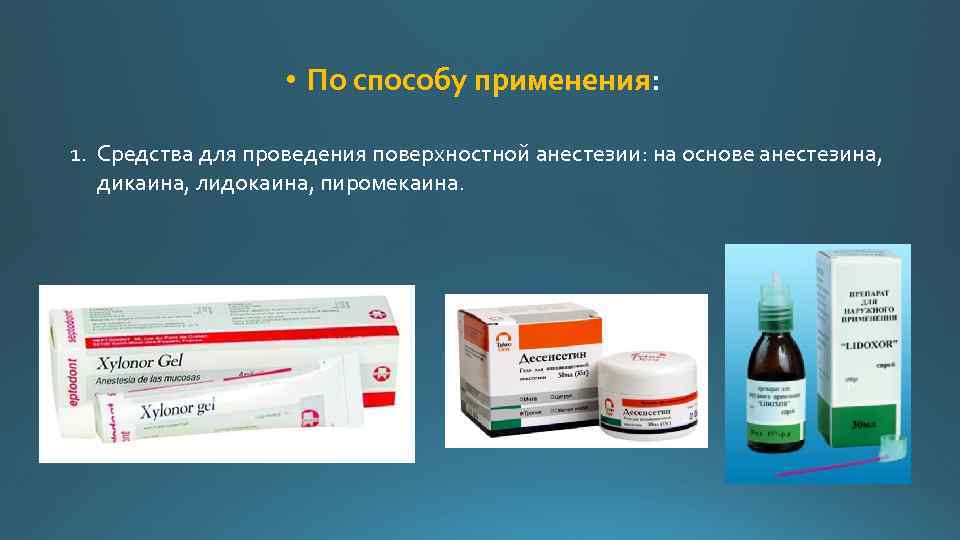 • По способу применения: 1. Средства для проведения поверхностной анестезии: на основе анестезина, дикаина, лидокаина, пиромекаина.
• По способу применения: 1. Средства для проведения поверхностной анестезии: на основе анестезина, дикаина, лидокаина, пиромекаина.
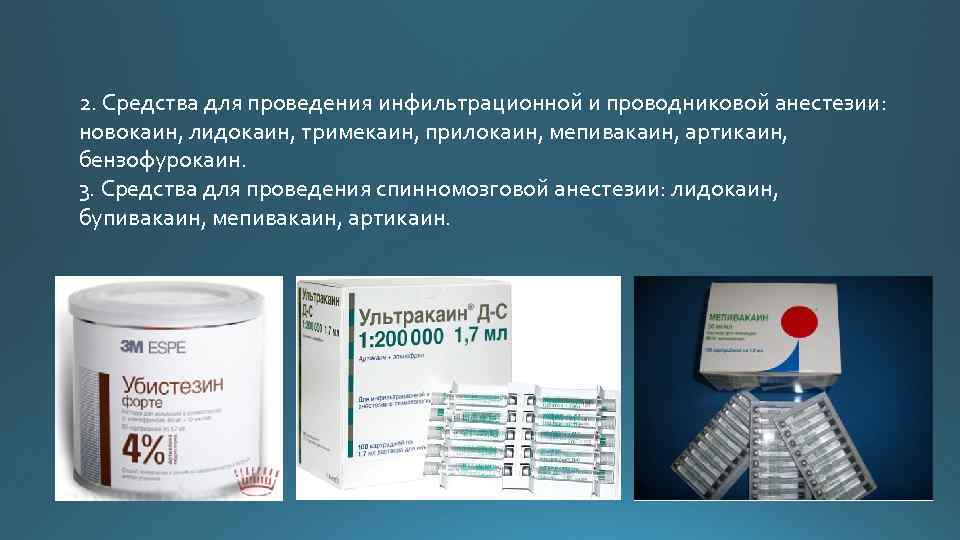 2. Средства для проведения инфильтрационной и проводниковой анестезии: новокаин, лидокаин, тримекаин, прилокаин, мепивакаин, артикаин, бензофурокаин. 3. Средства для проведения спинномозговой анестезии: лидокаин, бупивакаин, мепивакаин, артикаин.
2. Средства для проведения инфильтрационной и проводниковой анестезии: новокаин, лидокаин, тримекаин, прилокаин, мепивакаин, артикаин, бензофурокаин. 3. Средства для проведения спинномозговой анестезии: лидокаин, бупивакаин, мепивакаин, артикаин.
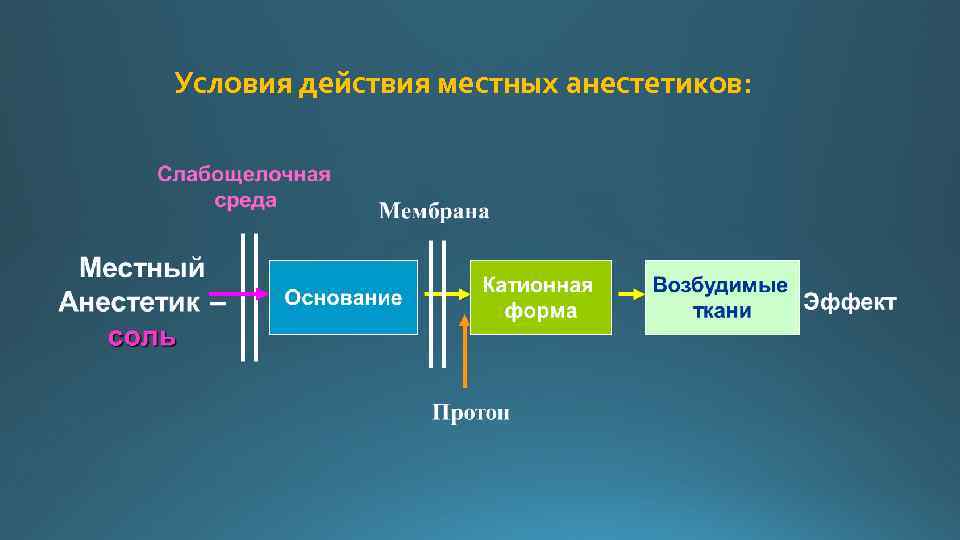 Условия действия местных анестетиков:
Условия действия местных анестетиков:
 Классификация методов местной анестезии: 1) Неинъекционные методы: • физические (использование низких температур, лучей лазера, электро магнитных волн); • физико химические (введение анестетиков при помощи электрофореза); • химические (аппликационная анестезия). 2) Инъекционные методы: • инфильтрационная анестезия (мягких тканей, поднадкостничная, интралигаментарная, интрасептальная, внутрипульпарная); • проводниковая анестезия (внеротовая, внутриротовая).
Классификация методов местной анестезии: 1) Неинъекционные методы: • физические (использование низких температур, лучей лазера, электро магнитных волн); • физико химические (введение анестетиков при помощи электрофореза); • химические (аппликационная анестезия). 2) Инъекционные методы: • инфильтрационная анестезия (мягких тканей, поднадкостничная, интралигаментарная, интрасептальная, внутрипульпарная); • проводниковая анестезия (внеротовая, внутриротовая).
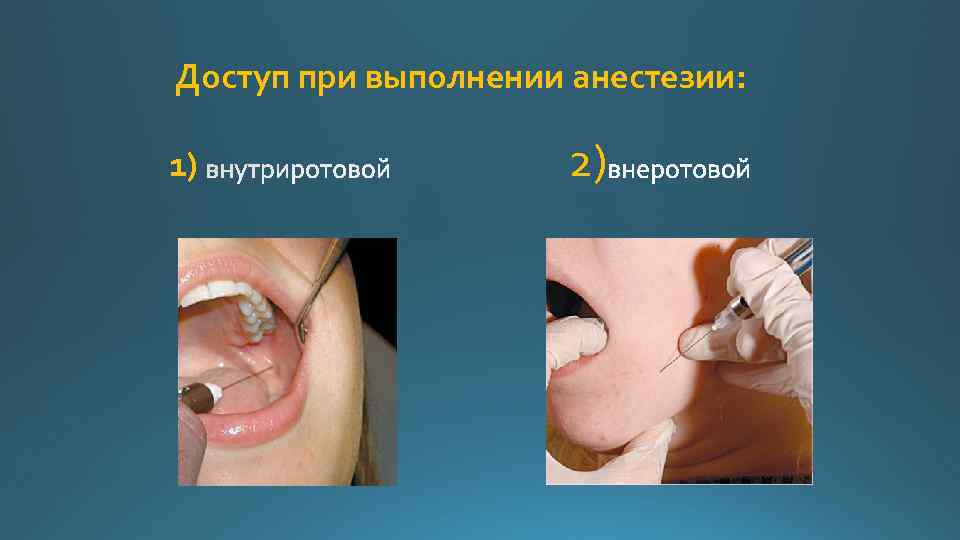 Доступ при выполнении анестезии: 1) 2)
Доступ при выполнении анестезии: 1) 2)
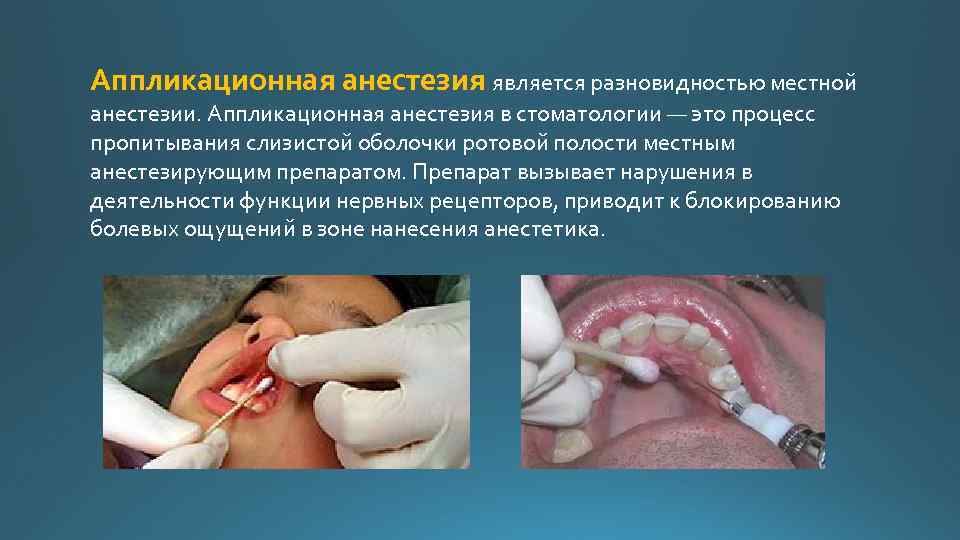 Аппликационная анестезия является разновидностью местной анестезии. Аппликационная анестезия в стоматологии — это процесс пропитывания слизистой оболочки ротовой полости местным анестезирующим препаратом. Препарат вызывает нарушения в деятельности функции нервных рецепторов, приводит к блокированию болевых ощущений в зоне нанесения анестетика.
Аппликационная анестезия является разновидностью местной анестезии. Аппликационная анестезия в стоматологии — это процесс пропитывания слизистой оболочки ротовой полости местным анестезирующим препаратом. Препарат вызывает нарушения в деятельности функции нервных рецепторов, приводит к блокированию болевых ощущений в зоне нанесения анестетика.
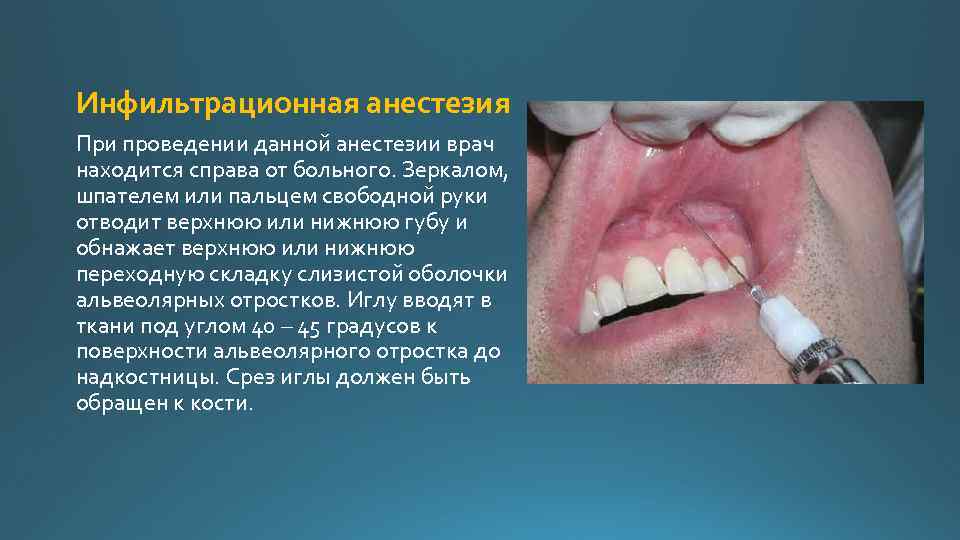 Инфильтрационная анестезия При проведении данной анестезии врач находится справа от больного. Зеркалом, шпателем или пальцем свободной руки отводит верхнюю или нижнюю губу и обнажает верхнюю или нижнюю переходную складку слизистой оболочки альвеолярных отростков. Иглу вводят в ткани под углом 40 – 45 градусов к поверхности альвеолярного отростка до надкостницы. Срез иглы должен быть обращен к кости.
Инфильтрационная анестезия При проведении данной анестезии врач находится справа от больного. Зеркалом, шпателем или пальцем свободной руки отводит верхнюю или нижнюю губу и обнажает верхнюю или нижнюю переходную складку слизистой оболочки альвеолярных отростков. Иглу вводят в ткани под углом 40 – 45 градусов к поверхности альвеолярного отростка до надкостницы. Срез иглы должен быть обращен к кости.
 Общие положения выполнения проводниковой анестезии: 1. Необходимо точно знать место укола и целевой пункт для каждого вида проводниковой анестезии. 2. Избирая метод и путь проводникового обезболивания, следует отдать пред почтение предусматривающему минимум движений иглой по кости и в мышцах. Если избежать этого невозможно, при движении по кости срез на кончике иглы должен располагаться к кости и вдоль нее, а раствор анестетика следует вводить перед движением иглы. 3. При проведении проводниковой анестезии часть иглы (0, 5 1 см) всегда должна оставаться извне: это позволит беспрепятственно удалить ее в случае от лома в месте соединения с канюлей. 4. Обезболивающий раствор нужно вводить достаточно близко к целевому пункту, что обеспечит быстрое наступление обезболивания. 5. Обезболивающий раствор следует вводить медленно, чтобы предотвратить чрезмерное давление на ткани.
Общие положения выполнения проводниковой анестезии: 1. Необходимо точно знать место укола и целевой пункт для каждого вида проводниковой анестезии. 2. Избирая метод и путь проводникового обезболивания, следует отдать пред почтение предусматривающему минимум движений иглой по кости и в мышцах. Если избежать этого невозможно, при движении по кости срез на кончике иглы должен располагаться к кости и вдоль нее, а раствор анестетика следует вводить перед движением иглы. 3. При проведении проводниковой анестезии часть иглы (0, 5 1 см) всегда должна оставаться извне: это позволит беспрепятственно удалить ее в случае от лома в месте соединения с канюлей. 4. Обезболивающий раствор нужно вводить достаточно близко к целевому пункту, что обеспечит быстрое наступление обезболивания. 5. Обезболивающий раствор следует вводить медленно, чтобы предотвратить чрезмерное давление на ткани.
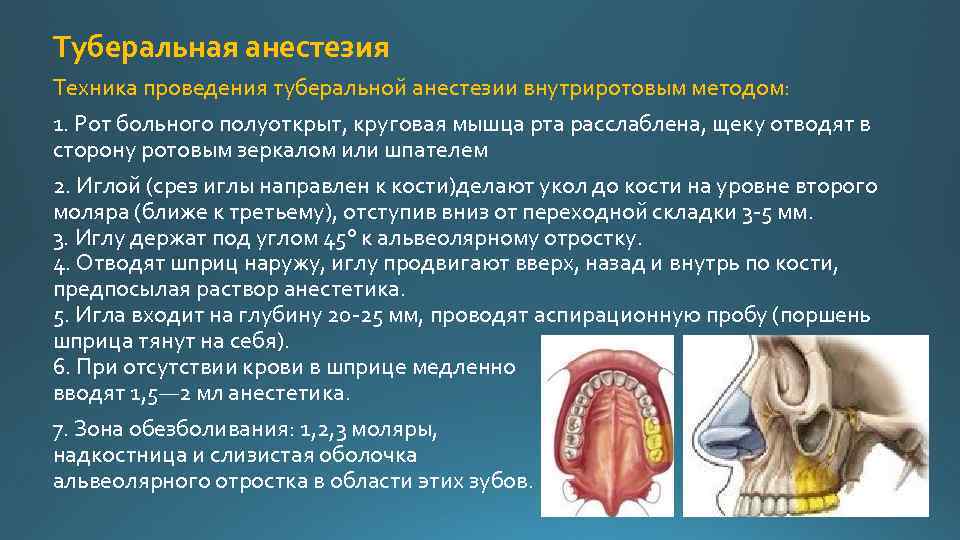 Туберальная анестезия Техника проведения туберальной анестезии внутриротовым методом: 1. Рот больного полуоткрыт, круговая мышца рта расслаблена, щеку отводят в сторону ротовым зеркалом или шпателем 2. Иглой (срез иглы направлен к кости)делают укол до кости на уровне второго моляра (ближе к третьему), отступив вниз от переходной складки 3 5 мм. 3. Иглу держат под углом 45° к альвеолярному отростку. 4. Отводят шприц наружу, иглу продвигают вверх, назад и внутрь по кости, предпосылая раствор анестетика. 5. Игла входит на глубину 20 25 мм, проводят аспирационную пробу (поршень шприца тянут на себя). 6. При отсутствии крови в шприце медленно вводят 1, 5— 2 мл анестетика. 7. Зона обезболивания: 1, 2, 3 моляры, надкостница и слизистая оболочка альвеолярного отростка в области этих зубов.
Туберальная анестезия Техника проведения туберальной анестезии внутриротовым методом: 1. Рот больного полуоткрыт, круговая мышца рта расслаблена, щеку отводят в сторону ротовым зеркалом или шпателем 2. Иглой (срез иглы направлен к кости)делают укол до кости на уровне второго моляра (ближе к третьему), отступив вниз от переходной складки 3 5 мм. 3. Иглу держат под углом 45° к альвеолярному отростку. 4. Отводят шприц наружу, иглу продвигают вверх, назад и внутрь по кости, предпосылая раствор анестетика. 5. Игла входит на глубину 20 25 мм, проводят аспирационную пробу (поршень шприца тянут на себя). 6. При отсутствии крови в шприце медленно вводят 1, 5— 2 мл анестетика. 7. Зона обезболивания: 1, 2, 3 моляры, надкостница и слизистая оболочка альвеолярного отростка в области этих зубов.
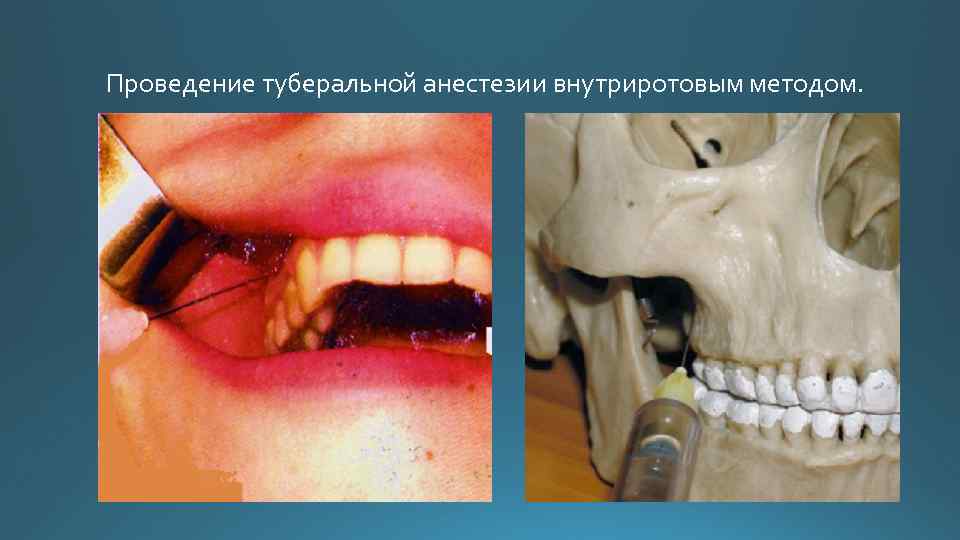 Проведение туберальной анестезии внутриротовым методом.
Проведение туберальной анестезии внутриротовым методом.
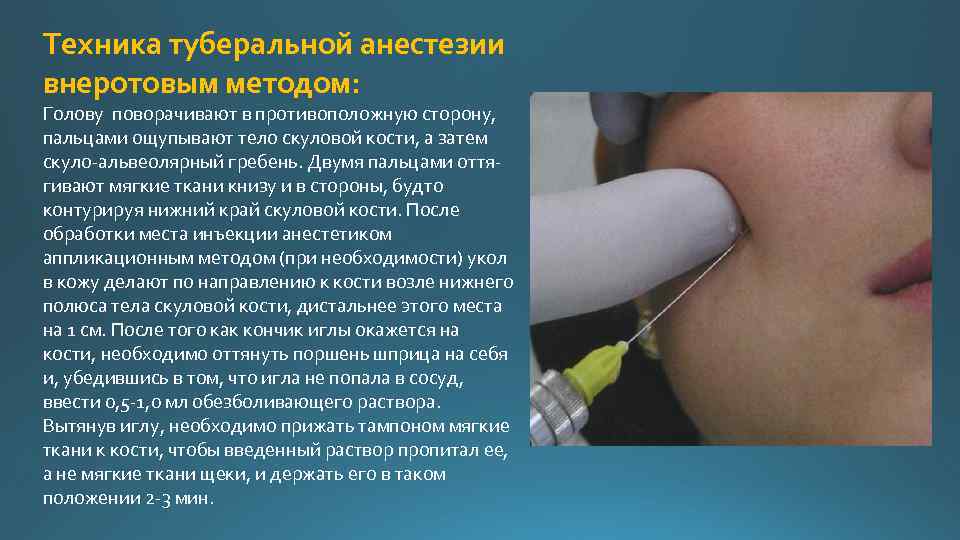 Техника туберальной анестезии внеротовым методом: Голову поворачивают в противоположную сторону, пальцами ощупывают тело скуловой кости, а затем скуло альвеолярный гребень. Двумя пальцами оття гивают мягкие ткани книзу и в стороны, будто контурируя нижний край скуловой кости. После обработки места инъекции анестетиком аппликационным методом (при необходимости) укол в кожу делают по направлению к кости возле нижнего полюса тела скуловой кости, дистальнее этого места на 1 см. После того как кончик иглы окажется на кости, необходимо оттянуть поршень шприца на себя и, убедившись в том, что игла не попала в сосуд, ввести 0, 5 1, 0 мл обезболивающего раствора. Вытянув иглу, необходимо прижать тампоном мягкие ткани к кости, чтобы введенный раствор пропитал ее, а не мягкие ткани щеки, и держать его в таком положении 2 3 мин.
Техника туберальной анестезии внеротовым методом: Голову поворачивают в противоположную сторону, пальцами ощупывают тело скуловой кости, а затем скуло альвеолярный гребень. Двумя пальцами оття гивают мягкие ткани книзу и в стороны, будто контурируя нижний край скуловой кости. После обработки места инъекции анестетиком аппликационным методом (при необходимости) укол в кожу делают по направлению к кости возле нижнего полюса тела скуловой кости, дистальнее этого места на 1 см. После того как кончик иглы окажется на кости, необходимо оттянуть поршень шприца на себя и, убедившись в том, что игла не попала в сосуд, ввести 0, 5 1, 0 мл обезболивающего раствора. Вытянув иглу, необходимо прижать тампоном мягкие ткани к кости, чтобы введенный раствор пропитал ее, а не мягкие ткани щеки, и держать его в таком положении 2 3 мин.
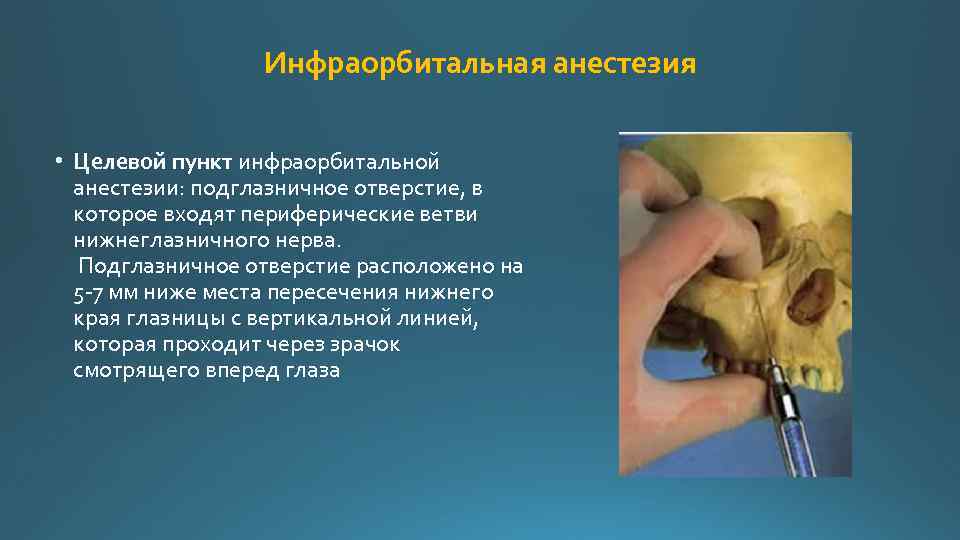 Инфраорбитальная анестезия • Целевой пункт инфраорбитальной анестезии: подглазничное отверстие, в которое входят периферические ветви нижнеглазничного нерва. Подглазничное отверстие расположено на 5 7 мм ниже места пересечения нижнего края глазницы с вертикальной линией, которая проходит через зрачок смотрящего вперед глаза
Инфраорбитальная анестезия • Целевой пункт инфраорбитальной анестезии: подглазничное отверстие, в которое входят периферические ветви нижнеглазничного нерва. Подглазничное отверстие расположено на 5 7 мм ниже места пересечения нижнего края глазницы с вертикальной линией, которая проходит через зрачок смотрящего вперед глаза
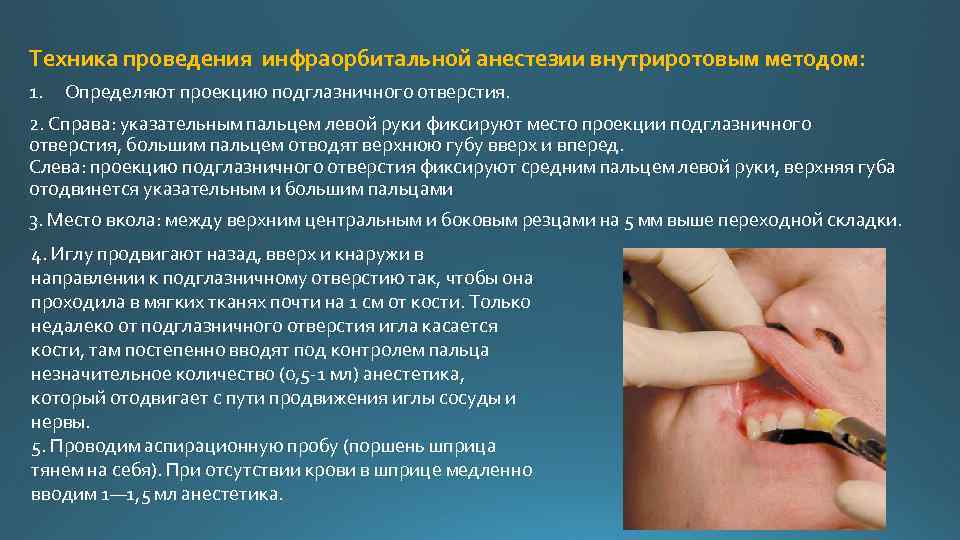 Техника проведения инфраорбитальной анестезии внутриротовым методом: 1. Определяют проекцию подглазничного отверстия. 2. Справа: указательным пальцем левой руки фиксируют место проекции подглазничного отверстия, большим пальцем отводят верхнюю губу вверх и вперед. Слева: проекцию подглазничного отверстия фиксируют средним пальцем левой руки, верхняя губа отодвинется указательным и большим пальцами 3. Место вкола: между верхним центральным и боковым резцами на 5 мм выше переходной складки. 4. Иглу продвигают назад, вверх и кнаружи в направлении к подглазничному отверстию так, чтобы она проходила в мягких тканях почти на 1 см от кости. Только недалеко от подглазничного отверстия игла касается кости, там постепенно вводят под контролем пальца незначительное количество (0, 5 1 мл) анестетика, который отодвигает с пути продвижения иглы сосуды и нервы. 5. Проводим аспирационную пробу (поршень шприца тянем на себя). При отсутствии крови в шприце медленно вводим 1— 1, 5 мл анестетика.
Техника проведения инфраорбитальной анестезии внутриротовым методом: 1. Определяют проекцию подглазничного отверстия. 2. Справа: указательным пальцем левой руки фиксируют место проекции подглазничного отверстия, большим пальцем отводят верхнюю губу вверх и вперед. Слева: проекцию подглазничного отверстия фиксируют средним пальцем левой руки, верхняя губа отодвинется указательным и большим пальцами 3. Место вкола: между верхним центральным и боковым резцами на 5 мм выше переходной складки. 4. Иглу продвигают назад, вверх и кнаружи в направлении к подглазничному отверстию так, чтобы она проходила в мягких тканях почти на 1 см от кости. Только недалеко от подглазничного отверстия игла касается кости, там постепенно вводят под контролем пальца незначительное количество (0, 5 1 мл) анестетика, который отодвигает с пути продвижения иглы сосуды и нервы. 5. Проводим аспирационную пробу (поршень шприца тянем на себя). При отсутствии крови в шприце медленно вводим 1— 1, 5 мл анестетика.
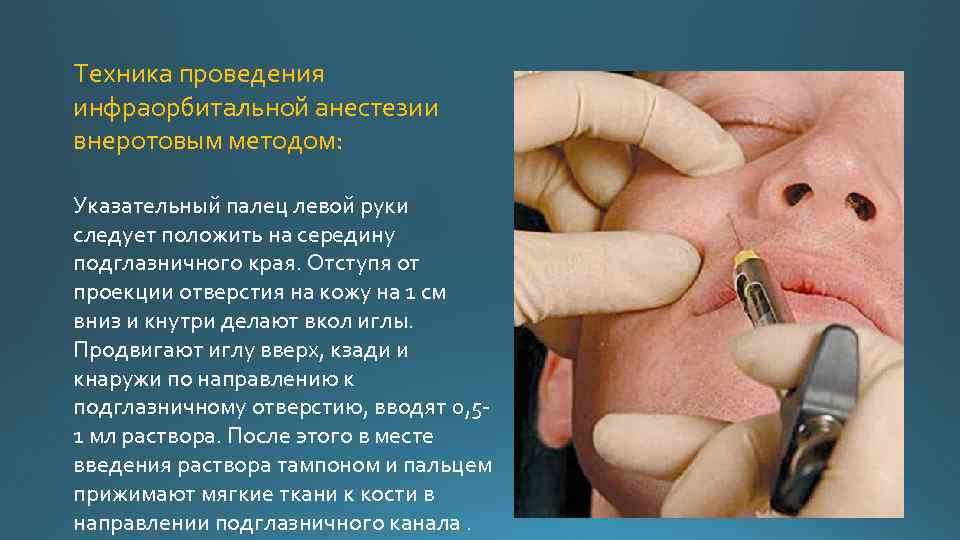 Техника проведения инфраорбитальной анестезии внеротовым методом: Указательный палец левой руки следует положить на середину подглазничного края. Отступя от проекции отверстия на кожу на 1 см вниз и кнутри делают вкол иглы. Продвигают иглу вверх, кзади и кнаружи по направлению к подглазничному отверстию, вводят 0, 5 1 мл раствора. После этого в месте введения раствора тампоном и пальцем прижимают мягкие ткани к кости в направлении подглазничного канала.
Техника проведения инфраорбитальной анестезии внеротовым методом: Указательный палец левой руки следует положить на середину подглазничного края. Отступя от проекции отверстия на кожу на 1 см вниз и кнутри делают вкол иглы. Продвигают иглу вверх, кзади и кнаружи по направлению к подглазничному отверстию, вводят 0, 5 1 мл раствора. После этого в месте введения раствора тампоном и пальцем прижимают мягкие ткани к кости в направлении подглазничного канала.
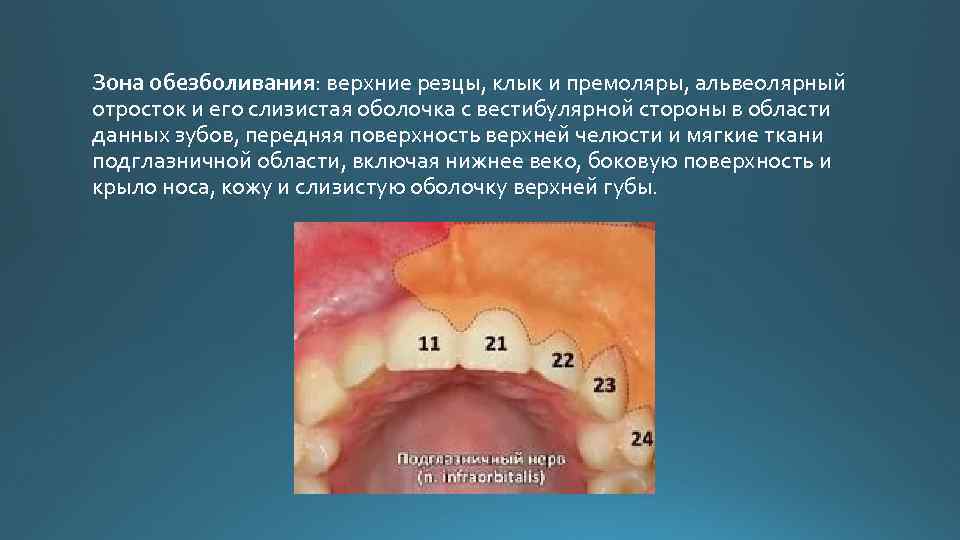 Зона обезболивания: верхние резцы, клык и премоляры, альвеолярный отросток и его слизистая оболочка с вестибулярной стороны в области данных зубов, передняя поверхность верхней челюсти и мягкие ткани подглазничной области, включая нижнее веко, боковую поверхность и крыло носа, кожу и слизистую оболочку верхней губы.
Зона обезболивания: верхние резцы, клык и премоляры, альвеолярный отросток и его слизистая оболочка с вестибулярной стороны в области данных зубов, передняя поверхность верхней челюсти и мягкие ткани подглазничной области, включая нижнее веко, боковую поверхность и крыло носа, кожу и слизистую оболочку верхней губы.
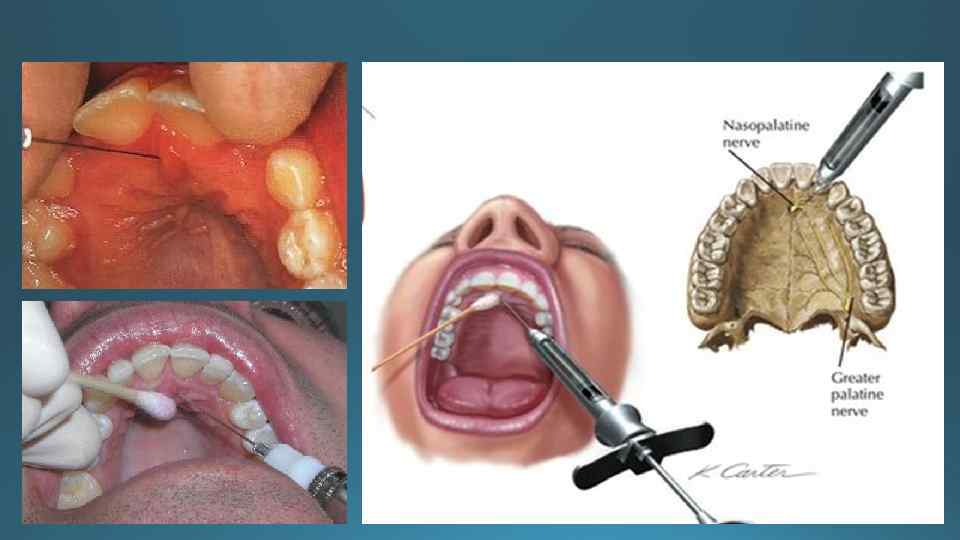
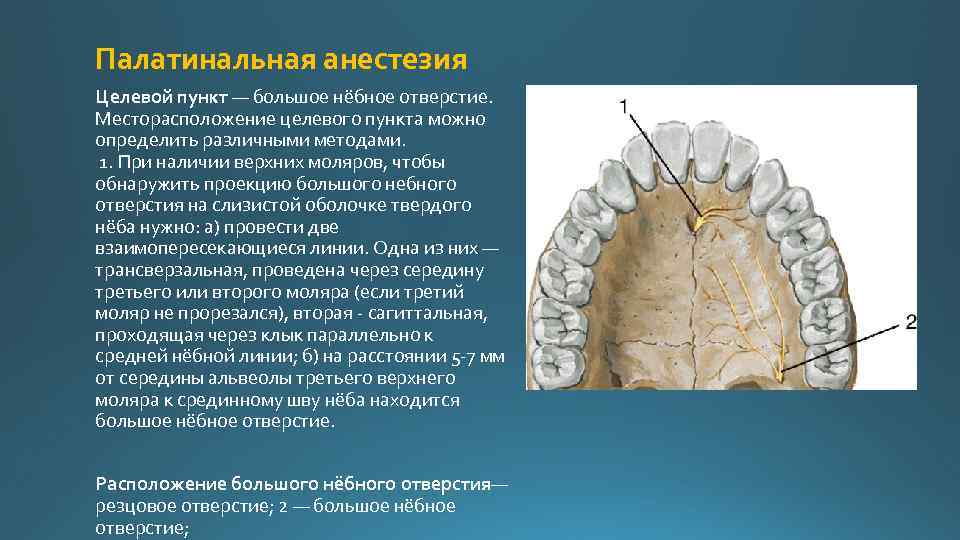 Палатинальная анестезия Целевой пункт — большое нёбное отверстие. Месторасположение целевого пункта можно определить различными методами. 1. При наличии верхних моляров, чтобы обнаружить проекцию большого небного отверстия на слизистой оболочке твердого нёба нужно: а) провести две взаимопересекающиеся линии. Одна из них — трансверзальная, проведена через середину третьего или второго моляра (если третий моляр не прорезался), вторая сагиттальная, проходящая через клык параллельно к средней нёбной линии; б) на расстоянии 5 7 мм от середины альвеолы третьего верхнего моляра к срединному шву нёба находится большое нёбное отверстие. Расположение большого нёбного отверстия— резцовое отверстие; 2 — большое нёбное отверстие;
Палатинальная анестезия Целевой пункт — большое нёбное отверстие. Месторасположение целевого пункта можно определить различными методами. 1. При наличии верхних моляров, чтобы обнаружить проекцию большого небного отверстия на слизистой оболочке твердого нёба нужно: а) провести две взаимопересекающиеся линии. Одна из них — трансверзальная, проведена через середину третьего или второго моляра (если третий моляр не прорезался), вторая сагиттальная, проходящая через клык параллельно к средней нёбной линии; б) на расстоянии 5 7 мм от середины альвеолы третьего верхнего моляра к срединному шву нёба находится большое нёбное отверстие. Расположение большого нёбного отверстия— резцовое отверстие; 2 — большое нёбное отверстие;
 Техника проведения палатинальной анестезии: 1. Пациент сидит с запрокинутой назад головой (которая удерживается подголовником) и широко открытым ртом. 2. Указанным выше способом находят большое небное отверстие. 3. Отступив 10 мм кпереди и кнутри от отверстия, делают вкол. 4. Шприц направляют косо, иглу продвигают спереди назад и снизу вверх к кости на глубину 4 мм, вводят 0, 3 мл анестетика; через 2 5 мин наступает анестезия. Анестетик вводят только тогда, когда игла непосредственно коснулась кости, в мягкие ткани обезболивающий раствор вводить не рекомендуется. Анестетик вводят под давлением.
Техника проведения палатинальной анестезии: 1. Пациент сидит с запрокинутой назад головой (которая удерживается подголовником) и широко открытым ртом. 2. Указанным выше способом находят большое небное отверстие. 3. Отступив 10 мм кпереди и кнутри от отверстия, делают вкол. 4. Шприц направляют косо, иглу продвигают спереди назад и снизу вверх к кости на глубину 4 мм, вводят 0, 3 мл анестетика; через 2 5 мин наступает анестезия. Анестетик вводят только тогда, когда игла непосредственно коснулась кости, в мягкие ткани обезболивающий раствор вводить не рекомендуется. Анестетик вводят под давлением.
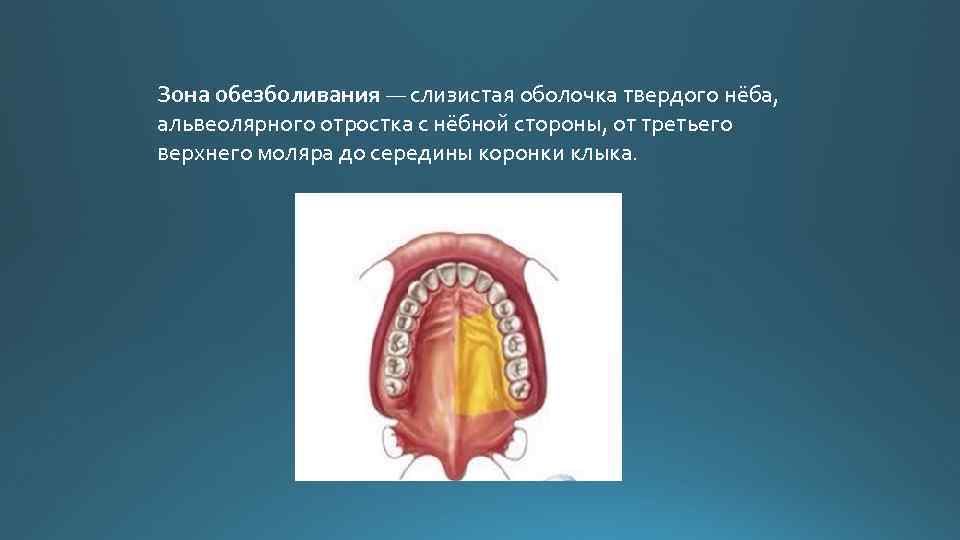 Зона обезболивания — слизистая оболочка твердого нёба, альвеолярного отростка с нёбной стороны, от третьего верхнего моляра до середины коронки клыка.
Зона обезболивания — слизистая оболочка твердого нёба, альвеолярного отростка с нёбной стороны, от третьего верхнего моляра до середины коронки клыка.
 Резцовая анестезия Целевой пункт: резцовое отверстие, которое находится на 7 8 мм от десневого края, в месте пересечения средней линии и линии, объединяющей оба клыка. Над резцовым отверстием находится возвышение десен — резцовый сосочек, который служит ориентиром при анестезии. Техника проведения резцовой анестезии 1. Голова пациента запрокинута назад, рот максимально открыт. 2. Иглу направляют назад и вверх, вкалывают впереди или сбоку от резцового сосочка к кости, глубина введения иглы — 2 3 мм. Срез иглы повернут к кости. 3. С силой надавливая на поршень шприца, под давлением выпускают 0, 2 0, 3 мл анестетика. Зона обезболивания: слизистая оболочка и надкостница альвеолярного отростка верхней челюсти в виде треугольника, вершина которого направлена к серединному шву, а стороны проходят через середину клыков. Зона обезболивания может увеличиваться, полностью обезболивая участок клыков, или уменьшаться, захватывая только участок четырех верхних резцов.
Резцовая анестезия Целевой пункт: резцовое отверстие, которое находится на 7 8 мм от десневого края, в месте пересечения средней линии и линии, объединяющей оба клыка. Над резцовым отверстием находится возвышение десен — резцовый сосочек, который служит ориентиром при анестезии. Техника проведения резцовой анестезии 1. Голова пациента запрокинута назад, рот максимально открыт. 2. Иглу направляют назад и вверх, вкалывают впереди или сбоку от резцового сосочка к кости, глубина введения иглы — 2 3 мм. Срез иглы повернут к кости. 3. С силой надавливая на поршень шприца, под давлением выпускают 0, 2 0, 3 мл анестетика. Зона обезболивания: слизистая оболочка и надкостница альвеолярного отростка верхней челюсти в виде треугольника, вершина которого направлена к серединному шву, а стороны проходят через середину клыков. Зона обезболивания может увеличиваться, полностью обезболивая участок клыков, или уменьшаться, захватывая только участок четырех верхних резцов.
 Мандибулярная анестезия Целевой пункт — нижнечелюстное отверстие, через которое нижний альвеолярный нерв входит в канал, расположено на внутренней поверхности ветви нижней челюсти. Местонахождение нижнечелюстного отверстия. Расстояние от краев нижней челюсти: от переднего края нижней челюсти — 15 мм, от заднего — 13 мм, от полулунной вырезки 22 мм и от нижнего края нижней челюсти — 27 мм Высота расположения отверстия у взрослых отвечает уровню жевательной поверхности нижних моляров, у детей и людей преклонного возраста — немного ниже. Снизу и спереди нижнечелюстное отверстие прикрыто костным выступом. В связи с этим обезболивающий раствор нужно вводить на 7 10 мм выше уровня отверстия.
Мандибулярная анестезия Целевой пункт — нижнечелюстное отверстие, через которое нижний альвеолярный нерв входит в канал, расположено на внутренней поверхности ветви нижней челюсти. Местонахождение нижнечелюстного отверстия. Расстояние от краев нижней челюсти: от переднего края нижней челюсти — 15 мм, от заднего — 13 мм, от полулунной вырезки 22 мм и от нижнего края нижней челюсти — 27 мм Высота расположения отверстия у взрослых отвечает уровню жевательной поверхности нижних моляров, у детей и людей преклонного возраста — немного ниже. Снизу и спереди нижнечелюстное отверстие прикрыто костным выступом. В связи с этим обезболивающий раствор нужно вводить на 7 10 мм выше уровня отверстия.
 • Техника проведения мандибулярной анестезии внутриротовым пальпаторным методом: 1. Пациент максимально широко открывает рот. 2. Палец фиксируют в позадимолярной ямке при правосторонней мандибулярний анестезии — указательный палец левой руки, при левосторонней — большой палец. Укол справа и слева выполняют правой рукой. Сначала находят позадимолярную ямку. От венечного отростка к язычной стороне альвеолярного отростка нижней челюсти спускается костный тяж — височный гребешок, между передним краем нижней челюсти и височным гребешком размещено небольшое углубление треугольной формы — позадимолярная ямка. При широко открытом рте пациента пальцем находят передний край ветви нижней челюсти на уровне дистального края коронки третьего нижнего моляра (при его отсутствии сразу же за вторым моляром). Переместив палец немного ксредине, попадают в позадимолярную ямку. Палец фиксиpyют в позадимолярной ямке так, чтобы кончик ногтя прощупывал ее внутренний край. 3. Шприц расположен на уровне премоляров противоположной стороны. 4. Иглу вкалывают возле края ногтя, к середине от ножки височного гребешка, на 7 10 мм выше жевательной поверхности третьего нижнего моляра. 5. Иглу продвигают кзади, на глубине 5 7 мм она достигает кости, вводят 0, 3 0, 5 мл анестетика, выключая язычный нерв. 6. Не теряя контакта с костью, перемещают шприц на уровень центральных резцов и продвигают иглу еще на 20 25 мм кзади, проводят аспирационную пробу, вводят 1, 5 2 мл анестетика. Обезболивание наступает через 5— 10 мин.
• Техника проведения мандибулярной анестезии внутриротовым пальпаторным методом: 1. Пациент максимально широко открывает рот. 2. Палец фиксируют в позадимолярной ямке при правосторонней мандибулярний анестезии — указательный палец левой руки, при левосторонней — большой палец. Укол справа и слева выполняют правой рукой. Сначала находят позадимолярную ямку. От венечного отростка к язычной стороне альвеолярного отростка нижней челюсти спускается костный тяж — височный гребешок, между передним краем нижней челюсти и височным гребешком размещено небольшое углубление треугольной формы — позадимолярная ямка. При широко открытом рте пациента пальцем находят передний край ветви нижней челюсти на уровне дистального края коронки третьего нижнего моляра (при его отсутствии сразу же за вторым моляром). Переместив палец немного ксредине, попадают в позадимолярную ямку. Палец фиксиpyют в позадимолярной ямке так, чтобы кончик ногтя прощупывал ее внутренний край. 3. Шприц расположен на уровне премоляров противоположной стороны. 4. Иглу вкалывают возле края ногтя, к середине от ножки височного гребешка, на 7 10 мм выше жевательной поверхности третьего нижнего моляра. 5. Иглу продвигают кзади, на глубине 5 7 мм она достигает кости, вводят 0, 3 0, 5 мл анестетика, выключая язычный нерв. 6. Не теряя контакта с костью, перемещают шприц на уровень центральных резцов и продвигают иглу еще на 20 25 мм кзади, проводят аспирационную пробу, вводят 1, 5 2 мл анестетика. Обезболивание наступает через 5— 10 мин.
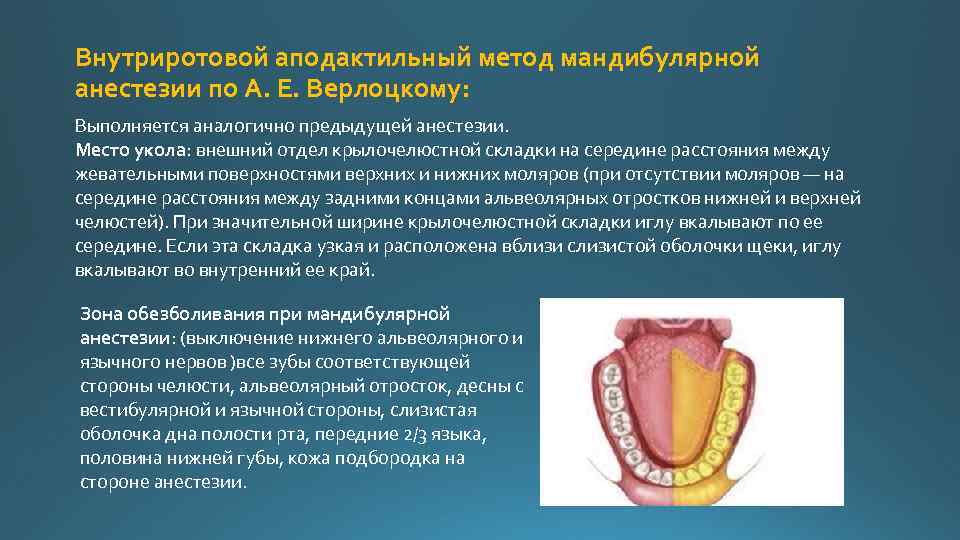 Внутриротовой аподактильный метод мандибулярной анестезии по А. Е. Верлоцкому: Выполняется аналогично предыдущей анестезии. Место укола: внешний отдел крылочелюстной складки на середине расстояния между жевательными поверхностями верхних и нижних моляров (при отсутствии моляров — на середине расстояния между задними концами альвеолярных отростков нижней и верхней челюстей). При значительной ширине крылочелюстной складки иглу вкалывают по ее середине. Если эта складка узкая и расположена вблизи слизистой оболочки щеки, иглу вкалывают во внутренний ее край. Зона обезболивания при мандибулярной анестезии: (выключение нижнего альвеолярного и язычного нервов )все зубы соответствующей стороны челюсти, альвеолярный отросток, десны с вестибулярной и язычной стороны, слизистая оболочка дна полости рта, передние 2/3 языка, половина нижней губы, кожа подбородка на стороне анестезии.
Внутриротовой аподактильный метод мандибулярной анестезии по А. Е. Верлоцкому: Выполняется аналогично предыдущей анестезии. Место укола: внешний отдел крылочелюстной складки на середине расстояния между жевательными поверхностями верхних и нижних моляров (при отсутствии моляров — на середине расстояния между задними концами альвеолярных отростков нижней и верхней челюстей). При значительной ширине крылочелюстной складки иглу вкалывают по ее середине. Если эта складка узкая и расположена вблизи слизистой оболочки щеки, иглу вкалывают во внутренний ее край. Зона обезболивания при мандибулярной анестезии: (выключение нижнего альвеолярного и язычного нервов )все зубы соответствующей стороны челюсти, альвеолярный отросток, десны с вестибулярной и язычной стороны, слизистая оболочка дна полости рта, передние 2/3 языка, половина нижней губы, кожа подбородка на стороне анестезии.
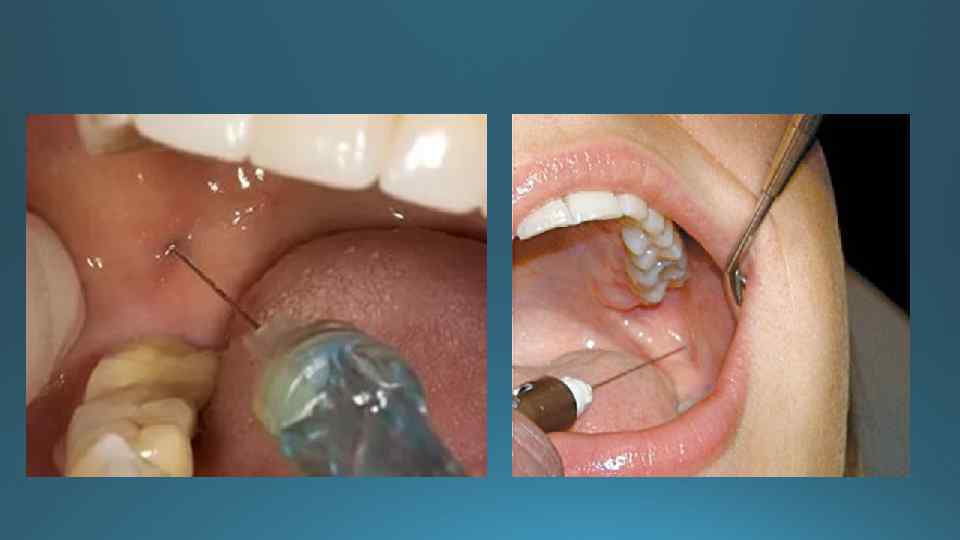
 Техника проведения мандибулярной анестезии внеротовым способом: Подчелюстной путь: подняв голову , поворачивают ее в сторону, противоположную той, где будет выполняться обезболивание. Указательным и большим пальцами левой руки натягивают кожу в области угла нижней челюсти так, чтобы угол хорошо определялся. На рас стоянии 1 1, 2 см, отступив медиальнее от угла, делают укол в кожу на уровне нижнего края нижней челюсти по внутренней ее поверхности. Вводя раствор (0, 6 0, 8 мл), иглу продвигают по кости кверху, параллельно заднему краю ветви нижней челюсти, на расстояние 1 3, 5 – 4 см параллельно заднему краю ветви, выпускают 2 мл анестетика. Подскуловой путь : блокада двигательных ветвей нижнечелюстного нерва по Берше Показания: при воспалительной контрактуре нижней челюсти сроком до 10 дней для выключения жевательного, глубоких височных, внутреннего и наружного крыловидных нервов. Делают вкол иглы перпендикулярно поверхности кожи под нижним краем скуловой дуги, отступя кпереди от козелка уха на 2, 0 см. Направление иглы: через полулунную вырезку горизонтально на глубину 2, 0 2. 5 см.
Техника проведения мандибулярной анестезии внеротовым способом: Подчелюстной путь: подняв голову , поворачивают ее в сторону, противоположную той, где будет выполняться обезболивание. Указательным и большим пальцами левой руки натягивают кожу в области угла нижней челюсти так, чтобы угол хорошо определялся. На рас стоянии 1 1, 2 см, отступив медиальнее от угла, делают укол в кожу на уровне нижнего края нижней челюсти по внутренней ее поверхности. Вводя раствор (0, 6 0, 8 мл), иглу продвигают по кости кверху, параллельно заднему краю ветви нижней челюсти, на расстояние 1 3, 5 – 4 см параллельно заднему краю ветви, выпускают 2 мл анестетика. Подскуловой путь : блокада двигательных ветвей нижнечелюстного нерва по Берше Показания: при воспалительной контрактуре нижней челюсти сроком до 10 дней для выключения жевательного, глубоких височных, внутреннего и наружного крыловидных нервов. Делают вкол иглы перпендикулярно поверхности кожи под нижним краем скуловой дуги, отступя кпереди от козелка уха на 2, 0 см. Направление иглы: через полулунную вырезку горизонтально на глубину 2, 0 2. 5 см.
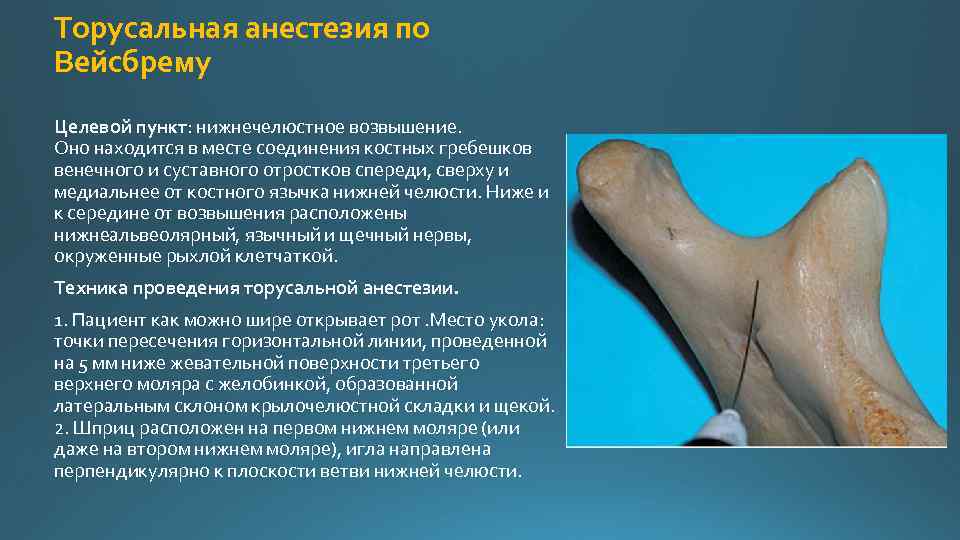 Торусальная анестезия по Вейсбрему Целевой пункт: нижнечелюстное возвышение. Оно находится в месте соединения костных гребешков венечного и суставного отростков спереди, сверху и медиальнее от костного язычка нижней челюсти. Ниже и к середине от возвышения расположены нижнеальвеолярный, язычный и щечный нервы, окруженные рыхлой клетчаткой. Техника проведения торусальной анестезии. 1. Пациент как можно шире открывает рот. Место укола: точки пересечения горизонтальной линии, проведенной на 5 мм ниже жевательной поверхности третьего верхнего моляра с желобинкой, образованной латеральным склоном крылочелюстной складки и щекой. 2. Шприц расположен на первом нижнем моляре (или даже на втором нижнем моляре), игла направлена перпендикулярно к плоскости ветви нижней челюсти.
Торусальная анестезия по Вейсбрему Целевой пункт: нижнечелюстное возвышение. Оно находится в месте соединения костных гребешков венечного и суставного отростков спереди, сверху и медиальнее от костного язычка нижней челюсти. Ниже и к середине от возвышения расположены нижнеальвеолярный, язычный и щечный нервы, окруженные рыхлой клетчаткой. Техника проведения торусальной анестезии. 1. Пациент как можно шире открывает рот. Место укола: точки пересечения горизонтальной линии, проведенной на 5 мм ниже жевательной поверхности третьего верхнего моляра с желобинкой, образованной латеральным склоном крылочелюстной складки и щекой. 2. Шприц расположен на первом нижнем моляре (или даже на втором нижнем моляре), игла направлена перпендикулярно к плоскости ветви нижней челюсти.
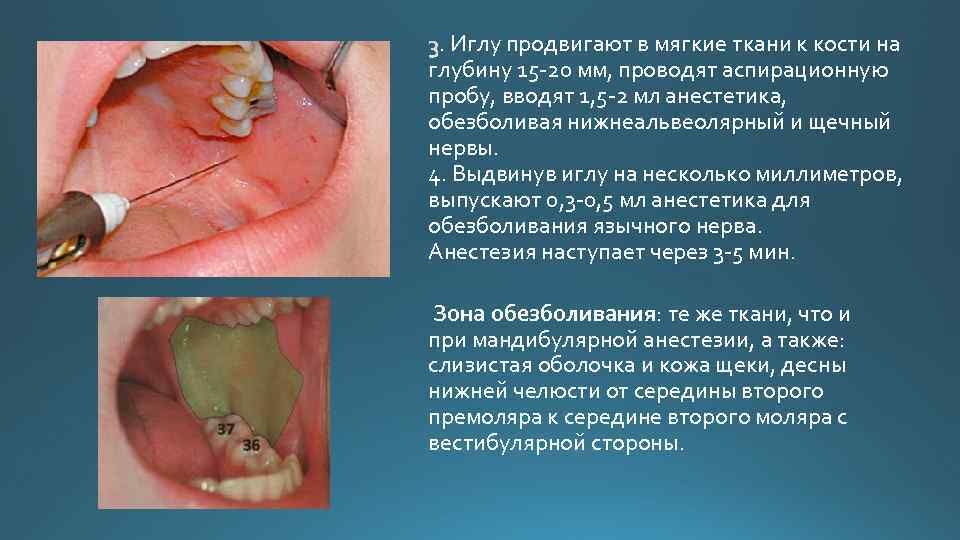 . Иглу продвигают в мягкие ткани к кости на глубину 15 20 мм, проводят аспирационную пробу, вводят 1, 5 2 мл анестетика, обезболивая нижнеальвеолярный и щечный нервы. 4. Выдвинув иглу на несколько миллиметров, выпускают 0, 3 0, 5 мл анестетика для обезболивания язычного нерва. Анестезия наступает через 3 5 мин. Зона обезболивания: те же ткани, что и при мандибулярной анестезии, а также: слизистая оболочка и кожа щеки, десны нижней челюсти от середины второго премоляра к середине второго моляра с вестибулярной стороны.
. Иглу продвигают в мягкие ткани к кости на глубину 15 20 мм, проводят аспирационную пробу, вводят 1, 5 2 мл анестетика, обезболивая нижнеальвеолярный и щечный нервы. 4. Выдвинув иглу на несколько миллиметров, выпускают 0, 3 0, 5 мл анестетика для обезболивания язычного нерва. Анестезия наступает через 3 5 мин. Зона обезболивания: те же ткани, что и при мандибулярной анестезии, а также: слизистая оболочка и кожа щеки, десны нижней челюсти от середины второго премоляра к середине второго моляра с вестибулярной стороны.
 Ментальная анестезия Целевой пункт при ментальной анестезии подбородочное отверстие. Оно находится на уровне середины альвеолы второго премоляра или на уровне межальвеолярной перегородки, между первым и вторым нижними премолярами и на 12 13 мм выше нижнего края нижней челюсти.
Ментальная анестезия Целевой пункт при ментальной анестезии подбородочное отверстие. Оно находится на уровне середины альвеолы второго премоляра или на уровне межальвеолярной перегородки, между первым и вторым нижними премолярами и на 12 13 мм выше нижнего края нижней челюсти.
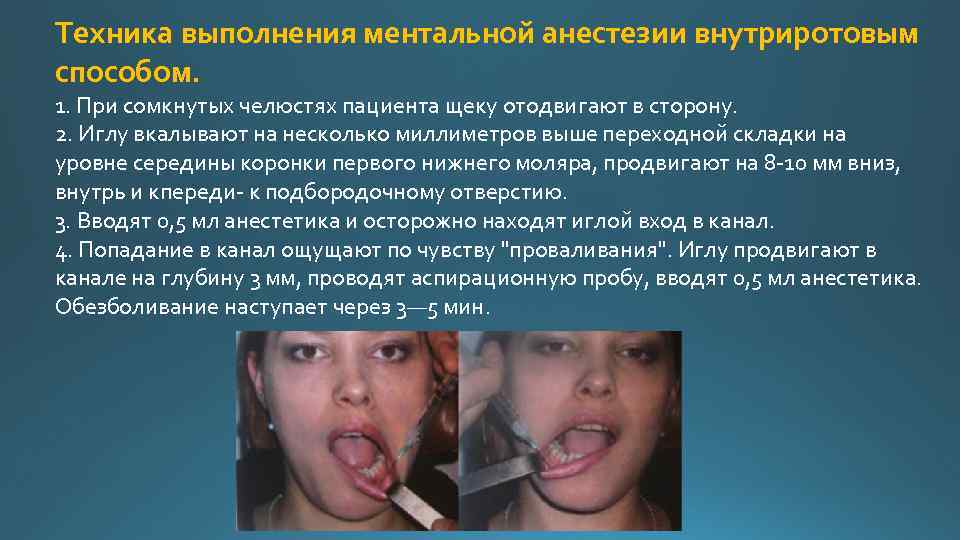 Техника выполнения ментальной анестезии внутриротовым способом. 1. При сомкнутых челюстях пациента щеку отодвигают в сторону. 2. Иглу вкалывают на несколько миллиметров выше переходной складки на уровне середины коронки первого нижнего моляра, продвигают на 8 10 мм вниз, внутрь и кпереди к подбородочному отверстию. 3. Вводят 0, 5 мл анестетика и осторожно находят иглой вход в канал. 4. Попадание в канал ощущают по чувству "проваливания". Иглу продвигают в канале на глубину 3 мм, проводят аспирационную пробу, вводят 0, 5 мл анестетика. Обезболивание наступает через 3— 5 мин.
Техника выполнения ментальной анестезии внутриротовым способом. 1. При сомкнутых челюстях пациента щеку отодвигают в сторону. 2. Иглу вкалывают на несколько миллиметров выше переходной складки на уровне середины коронки первого нижнего моляра, продвигают на 8 10 мм вниз, внутрь и кпереди к подбородочному отверстию. 3. Вводят 0, 5 мл анестетика и осторожно находят иглой вход в канал. 4. Попадание в канал ощущают по чувству "проваливания". Иглу продвигают в канале на глубину 3 мм, проводят аспирационную пробу, вводят 0, 5 мл анестетика. Обезболивание наступает через 3— 5 мин.
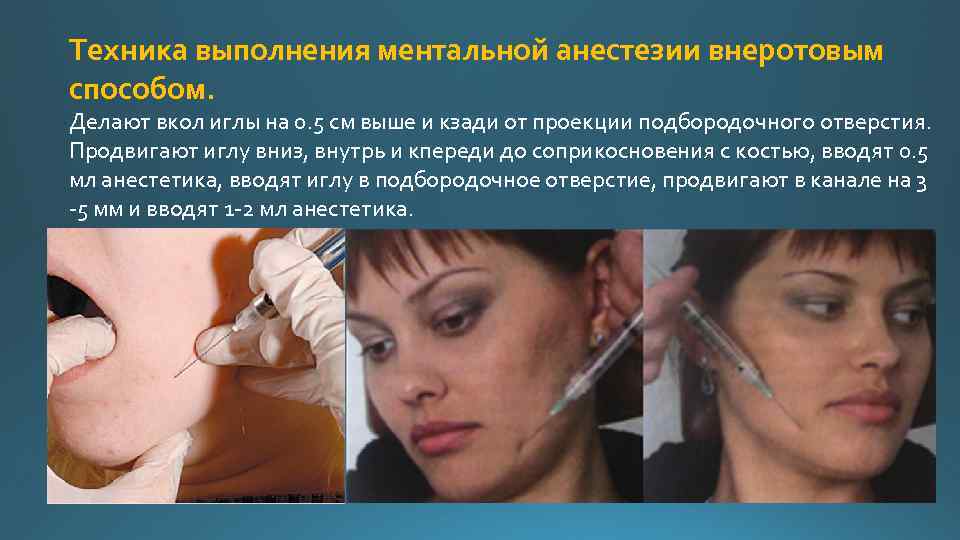 Техника выполнения ментальной анестезии внеротовым способом. Делают вкол иглы на 0. 5 см выше и кзади от проекции подбородочного отверстия. Продвигают иглу вниз, внутрь и кпереди до соприкосновения с костью, вводят 0. 5 мл анестетика, вводят иглу в подбородочное отверстие, продвигают в канале на 3 5 мм и вводят 1 2 мл анестетика.
Техника выполнения ментальной анестезии внеротовым способом. Делают вкол иглы на 0. 5 см выше и кзади от проекции подбородочного отверстия. Продвигают иглу вниз, внутрь и кпереди до соприкосновения с костью, вводят 0. 5 мл анестетика, вводят иглу в подбородочное отверстие, продвигают в канале на 3 5 мм и вводят 1 2 мл анестетика.
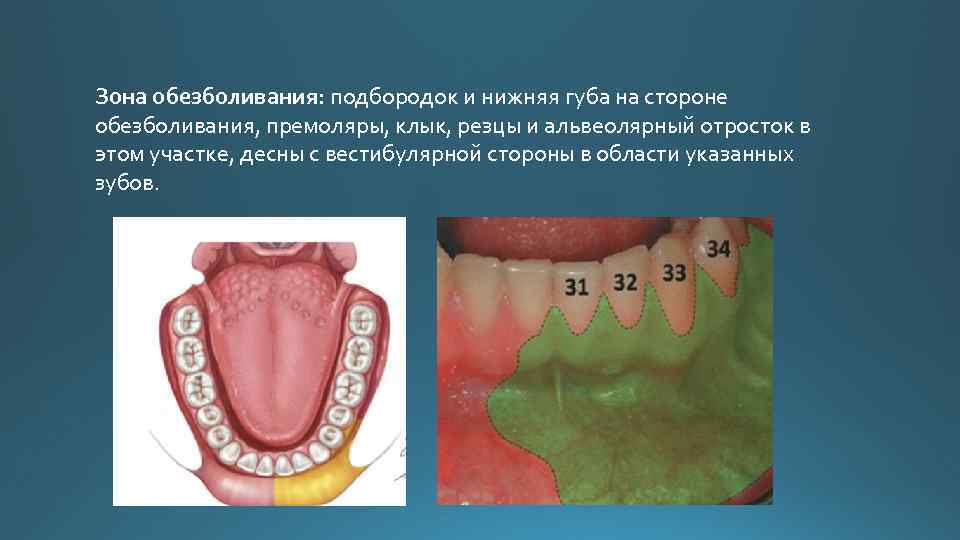 Зона обезболивания: подбородок и нижняя губа на стороне обезболивания, премоляры, клык, резцы и альвеолярный отросток в этом участке, десны с вестибулярной стороны в области указанных зубов.
Зона обезболивания: подбородок и нижняя губа на стороне обезболивания, премоляры, клык, резцы и альвеолярный отросток в этом участке, десны с вестибулярной стороны в области указанных зубов.
 Центральная анестезия верхнечелюстного нерва - крылонёбная анестезия. Подскуло-крыловидный путь. Ориентиром для проведения анестезии является трагоорбитальная (козелково глазничная) линия. Посреди этой линии ниже скуловой дуги делают укол в кожу перпендикулярно ей, продвигая иглу до упора в кость — внешнюю пластинку крыловидного отростка клиновидной кости. Глубину продвижения иглы к кости фиксируют средним пальцем, выдвигая ее назад немного больше половины, а потом, наклонив иглу вперед на 15", продвигают на расстояние, обозначенное средним пальцем. При этом игла попадает в крылонёбную ямку, где вводят до 1, 5 мл обезболивающего раствора. Надскуловой путь. Методика проведения анестезии аналогична таковой при подскулокрыловидном пути, с тем лишь отличием, что место инъекции расположено посреди трагоорбитальной линии не ниже скуловой дуги, а выше ее. Игла во время прокола кожи направляется несколько сверху вниз к крыловидному отростку. Этот путь имеет определенные преимущества при контрактурах и анкилозах височно нижнечелюстного сустава. Бугорный путь. Первые этапы проведения крылонёбной анестезии бугорным путем такие же, как и периферической проводниковой бугорной анестезии внеротовым путем. Достигнув бугра верхней челюсти, иглу продвигают кверху, кзади и вглубь до проекции серповидной щели, придерживаясь кости. Чтобы проникнуть сквозь серповидную щель в крылонёбную ямку, еще до начала укола не обходимо подать складку щеки вперед, медиальнее скулоальвеолярного гребня, после укола складку отпустить. Необходимо попасть иглой в средний отдел щели, что отвечает середине высоты скуловой кости.
Центральная анестезия верхнечелюстного нерва - крылонёбная анестезия. Подскуло-крыловидный путь. Ориентиром для проведения анестезии является трагоорбитальная (козелково глазничная) линия. Посреди этой линии ниже скуловой дуги делают укол в кожу перпендикулярно ей, продвигая иглу до упора в кость — внешнюю пластинку крыловидного отростка клиновидной кости. Глубину продвижения иглы к кости фиксируют средним пальцем, выдвигая ее назад немного больше половины, а потом, наклонив иглу вперед на 15", продвигают на расстояние, обозначенное средним пальцем. При этом игла попадает в крылонёбную ямку, где вводят до 1, 5 мл обезболивающего раствора. Надскуловой путь. Методика проведения анестезии аналогична таковой при подскулокрыловидном пути, с тем лишь отличием, что место инъекции расположено посреди трагоорбитальной линии не ниже скуловой дуги, а выше ее. Игла во время прокола кожи направляется несколько сверху вниз к крыловидному отростку. Этот путь имеет определенные преимущества при контрактурах и анкилозах височно нижнечелюстного сустава. Бугорный путь. Первые этапы проведения крылонёбной анестезии бугорным путем такие же, как и периферической проводниковой бугорной анестезии внеротовым путем. Достигнув бугра верхней челюсти, иглу продвигают кверху, кзади и вглубь до проекции серповидной щели, придерживаясь кости. Чтобы проникнуть сквозь серповидную щель в крылонёбную ямку, еще до начала укола не обходимо подать складку щеки вперед, медиальнее скулоальвеолярного гребня, после укола складку отпустить. Необходимо попасть иглой в средний отдел щели, что отвечает середине высоты скуловой кости.
 Нёбный путь. При открытом рте иглу вкалывают в слизистую оболочку нёба в месте целевого пункта периферической проводниковой нёбной анестезии. Далее, попав в большое нёбное отверстие, иглу продвигают, выпуская обезболивающий раствор, кверху по крылонёбному каналу на глубину до 1, 5 2 см, после чего вводят до 1, 5 мл обезболивающего раствора. Названный путь простой и удобный, но имеет существенные недостатки: его нельзя использовать при ограниченном открывании рта. Глазничный путь. Указательным пальцем левой руки надо нащупать нижний край глазницы и фиксировать его. Место укола расположено немного медиальнее середины нижнего глазничного края. Укол делают в кожу, немного оттянув ее книзу, на инфраорбитальном крае к кости, выпустив немного анестезирующего раствора. Потом кончик иглы направляют кверху и переходят инфраорбитальный край, направляя ее вглубь глазницы строго по нижней стенке. Движению иглы предшествует выпускание обезболивающего раствора, в результате чего отодвигаются кверху глазное яблоко, нервы, сосуды глаза. Иглу продвигают по нижней стенке глазницы на глубину 1, 5 1, 8 см и вводят до 1, 5 мл обезболивающего раствора. При проведении этой анестезии можно повредить глазное яблоко, сосуды и нервы пещеристой пазухи, инфицировать глазницу. Профилактикой таких осложнений является знание техники, строгое соблюдение асептики и гидропрепаровка тканей обезболивающим раствором перед движением иглы.
Нёбный путь. При открытом рте иглу вкалывают в слизистую оболочку нёба в месте целевого пункта периферической проводниковой нёбной анестезии. Далее, попав в большое нёбное отверстие, иглу продвигают, выпуская обезболивающий раствор, кверху по крылонёбному каналу на глубину до 1, 5 2 см, после чего вводят до 1, 5 мл обезболивающего раствора. Названный путь простой и удобный, но имеет существенные недостатки: его нельзя использовать при ограниченном открывании рта. Глазничный путь. Указательным пальцем левой руки надо нащупать нижний край глазницы и фиксировать его. Место укола расположено немного медиальнее середины нижнего глазничного края. Укол делают в кожу, немного оттянув ее книзу, на инфраорбитальном крае к кости, выпустив немного анестезирующего раствора. Потом кончик иглы направляют кверху и переходят инфраорбитальный край, направляя ее вглубь глазницы строго по нижней стенке. Движению иглы предшествует выпускание обезболивающего раствора, в результате чего отодвигаются кверху глазное яблоко, нервы, сосуды глаза. Иглу продвигают по нижней стенке глазницы на глубину 1, 5 1, 8 см и вводят до 1, 5 мл обезболивающего раствора. При проведении этой анестезии можно повредить глазное яблоко, сосуды и нервы пещеристой пазухи, инфицировать глазницу. Профилактикой таких осложнений является знание техники, строгое соблюдение асептики и гидропрепаровка тканей обезболивающим раствором перед движением иглы.
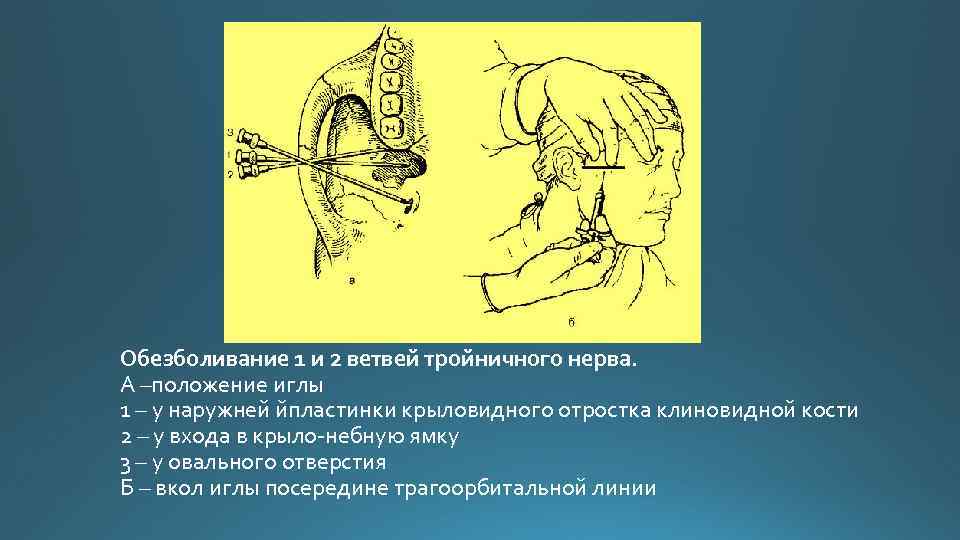 Обезболивание 1 и 2 ветвей тройничного нерва. А –положение иглы 1 – у наружней йпластинки крыловидного отростка клиновидной кости 2 – у входа в крыло небную ямку 3 – у овального отверстия Б – вкол иглы посередине трагоорбитальной линии
Обезболивание 1 и 2 ветвей тройничного нерва. А –положение иглы 1 – у наружней йпластинки крыловидного отростка клиновидной кости 2 – у входа в крыло небную ямку 3 – у овального отверстия Б – вкол иглы посередине трагоорбитальной линии
 Анестезия нижнечелюстного нерва возле овального отверстия. Подскуловой путь. Укол делается посреди трагоорбитальной линии (ниже скуловой дуги) перпендикулярно коже в глубину тканей до прикосновения к внешней пластинке крыловидного отростка клиновидной кости. Глубину про никновения иглы фиксируют средним пальцем, потом иглу выдвигают до половины этого расстояния и погружают снова в ткани на фиксированную глубину с наклоном 15 градусов кзади, вводя до 1, 5 мл обезболивающего раствора. Надскуловой путь отличается от подскулового лишь тем, что укол в кожу де лают не под скуловой дугой, а над ней, и направление движения иглы не перпендикулярно тканям, а немного сверху вниз. Нижнечелюстной путь. Оказалось, что овальное отверстие расположено всегда в одной фронтальной плоскости с нижнечелюстным отверстием и расстояние от нижнего края нижней челюсти (отступив кпереди на 1 1, 2 см от заднего края ветви челюсти) до нижнего края скуловой дуги параллельно заднему краю ветви челюсти равняется расстоянию до овального отверстия. Иглой обозначают названное расстояние. Укол делают в том же месте, что и при внеротовой периферической проводниковой мандибулярной анестезии подчелюстным путем. Пройдя около 1 см, иглу направляют не по внутренней поверхности ветви нижней челюсти, а отклонившись от нее на угол приблизительно 7 10 градусов, что равняется таковому от места укола к нижнему краю скуловой дуги. Выпуская раствор перед движением иглы, ее продвигают к пометке на игле и вводят до 1, 5 мл обезболивающего раствора.
Анестезия нижнечелюстного нерва возле овального отверстия. Подскуловой путь. Укол делается посреди трагоорбитальной линии (ниже скуловой дуги) перпендикулярно коже в глубину тканей до прикосновения к внешней пластинке крыловидного отростка клиновидной кости. Глубину про никновения иглы фиксируют средним пальцем, потом иглу выдвигают до половины этого расстояния и погружают снова в ткани на фиксированную глубину с наклоном 15 градусов кзади, вводя до 1, 5 мл обезболивающего раствора. Надскуловой путь отличается от подскулового лишь тем, что укол в кожу де лают не под скуловой дугой, а над ней, и направление движения иглы не перпендикулярно тканям, а немного сверху вниз. Нижнечелюстной путь. Оказалось, что овальное отверстие расположено всегда в одной фронтальной плоскости с нижнечелюстным отверстием и расстояние от нижнего края нижней челюсти (отступив кпереди на 1 1, 2 см от заднего края ветви челюсти) до нижнего края скуловой дуги параллельно заднему краю ветви челюсти равняется расстоянию до овального отверстия. Иглой обозначают названное расстояние. Укол делают в том же месте, что и при внеротовой периферической проводниковой мандибулярной анестезии подчелюстным путем. Пройдя около 1 см, иглу направляют не по внутренней поверхности ветви нижней челюсти, а отклонившись от нее на угол приблизительно 7 10 градусов, что равняется таковому от места укола к нижнему краю скуловой дуги. Выпуская раствор перед движением иглы, ее продвигают к пометке на игле и вводят до 1, 5 мл обезболивающего раствора.
 Глазничный путь. Ориентиром для определения глубины укола является длина трагоорбитальной линии. Место укола расположено на передней поверхности нижнего глазничного края возле нижнего внешнего угла глазницы. Не следует путать с местом укола при глазничной крылонёбной анестезии, при которой укол делают немного медиальнее середины нижнего края глазницы. После прокалывания кожи вводят немного анестетика и иглой проходят нижний край глазницы в направлении к ее стенке. Все время контактируя с костью и выпуская раствор, иглу продвигают по нижней стенке глазницы. На глубине немного больше 2 см игла теряет контакт с костью. Это означает, что через нижнюю глазничную щель она попала в подвисочную ямку. Вводя раствор, иглу продвигают дальше, немного наклонив ксередине, попадают на наружную пластинку крыловидного отростка клиновидной кости, возле заднего края которой расположено овальное отверстие. Иглу надо продвинуть в названном направлении на глубину, равняющуюся длине трагоорбитальной линии, где вводят 1, 5 мл обезболивающего раствора.
Глазничный путь. Ориентиром для определения глубины укола является длина трагоорбитальной линии. Место укола расположено на передней поверхности нижнего глазничного края возле нижнего внешнего угла глазницы. Не следует путать с местом укола при глазничной крылонёбной анестезии, при которой укол делают немного медиальнее середины нижнего края глазницы. После прокалывания кожи вводят немного анестетика и иглой проходят нижний край глазницы в направлении к ее стенке. Все время контактируя с костью и выпуская раствор, иглу продвигают по нижней стенке глазницы. На глубине немного больше 2 см игла теряет контакт с костью. Это означает, что через нижнюю глазничную щель она попала в подвисочную ямку. Вводя раствор, иглу продвигают дальше, немного наклонив ксередине, попадают на наружную пластинку крыловидного отростка клиновидной кости, возле заднего края которой расположено овальное отверстие. Иглу надо продвинуть в названном направлении на глубину, равняющуюся длине трагоорбитальной линии, где вводят 1, 5 мл обезболивающего раствора.
 Методика Гоу-Гейтс Техника этой анестезии очень сложная и состоит в создании депо анестетика рядом с головкой суставного отростка нижней челюсти. 1. Пациент широко открывает рот. 2. Врач проводит мысленную линию от угла рта к впадине (ямке) около козелка уха. Это и есть плоскость, в которой будет продвигаться игла. 3. Иглу вводят со стороны противоположного клыка нижней челюсти и направляют через медиальный нёбный бугорок верхнего второго моляра, расположенного на стороне обезболивания. 4. Иглу вкалывают в слизистую оболочку (место укола иглы находится значительно выше, чем при обычной мандибулярной анестезии) и углубляют в мягкие ткани к кости (к контакту с головкой суставного отростка). 5. Иглу слегка оттягивают назад, проводят аспирационную пробу и после инъекции все содержимое шприца поступает в мягкие ткани возле суставного отростка. 6. Пациент должен держать рот открытым на протяжении нескольких минут, до появления признаков анестезии нижней челюсти.
Методика Гоу-Гейтс Техника этой анестезии очень сложная и состоит в создании депо анестетика рядом с головкой суставного отростка нижней челюсти. 1. Пациент широко открывает рот. 2. Врач проводит мысленную линию от угла рта к впадине (ямке) около козелка уха. Это и есть плоскость, в которой будет продвигаться игла. 3. Иглу вводят со стороны противоположного клыка нижней челюсти и направляют через медиальный нёбный бугорок верхнего второго моляра, расположенного на стороне обезболивания. 4. Иглу вкалывают в слизистую оболочку (место укола иглы находится значительно выше, чем при обычной мандибулярной анестезии) и углубляют в мягкие ткани к кости (к контакту с головкой суставного отростка). 5. Иглу слегка оттягивают назад, проводят аспирационную пробу и после инъекции все содержимое шприца поступает в мягкие ткани возле суставного отростка. 6. Пациент должен держать рот открытым на протяжении нескольких минут, до появления признаков анестезии нижней челюсти.
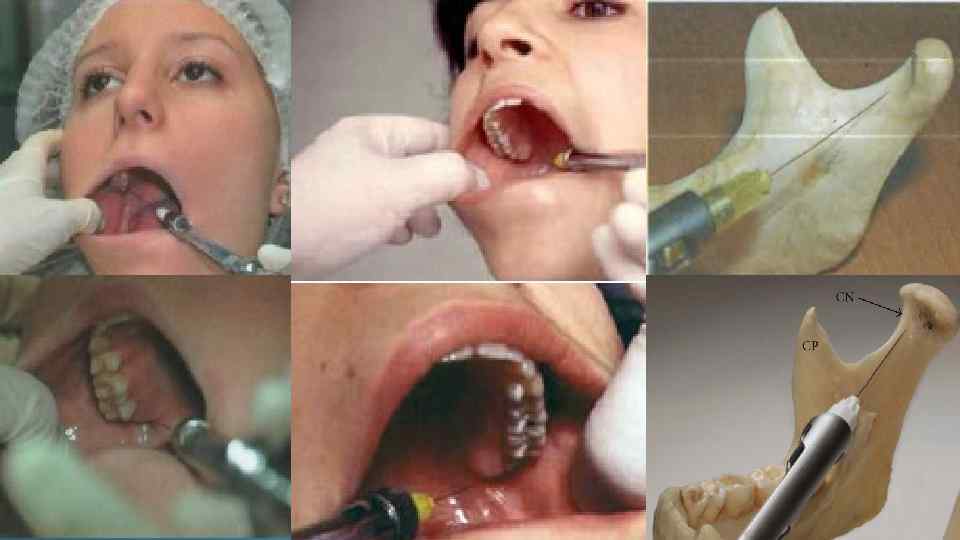
 Методика Акинози Эта методика известна как "методика закрытого рта" Вазирани Акинози. Она проще, чем методика Гоу Гейтс и уникальна для внутриротовых анестезий, ибо не нуждается в соприкосновении кончика иглы с костью. При этой анестезии депо анестетика также создают вблизи головки суставного отростка нижней челюсти. Рот пациента закрыт. Карпульный шприц с иглой длиной 35 мм направляют параллельно к окклюзийнной плоскости верхней челюсти на уровне ее переходной складки, игла входит в ткани на 25 30 мм между ветвью нижней челюсти и верхнечелюстным бугром. Медленно вводят 1, 5 2 мл анестетика. Игла находится в крылочелюстном пространстве, что обеспечивает её контакт с ветвями нижнечелюстного нерва. Методики Гоу Гейтс и Акинози представляют собой высокие методики проведения анестезии нижнеальвеолярного нерва. При их применении блокируется и язычный нерв. Вдобавок методика Гоу Гейтс блокирует проводимость щечного нерва. Методики Гоу Гейтс и Акинози нужно применять только тогда, когда другие виды обезболивания не дали результата, ибо они дают больше осложнений, чем другие виды мандибулярных анестезий. Чем глубже вводится игла, тем она ближе к верхнечелюстной артерии и крыловидному венозному сплетению.
Методика Акинози Эта методика известна как "методика закрытого рта" Вазирани Акинози. Она проще, чем методика Гоу Гейтс и уникальна для внутриротовых анестезий, ибо не нуждается в соприкосновении кончика иглы с костью. При этой анестезии депо анестетика также создают вблизи головки суставного отростка нижней челюсти. Рот пациента закрыт. Карпульный шприц с иглой длиной 35 мм направляют параллельно к окклюзийнной плоскости верхней челюсти на уровне ее переходной складки, игла входит в ткани на 25 30 мм между ветвью нижней челюсти и верхнечелюстным бугром. Медленно вводят 1, 5 2 мл анестетика. Игла находится в крылочелюстном пространстве, что обеспечивает её контакт с ветвями нижнечелюстного нерва. Методики Гоу Гейтс и Акинози представляют собой высокие методики проведения анестезии нижнеальвеолярного нерва. При их применении блокируется и язычный нерв. Вдобавок методика Гоу Гейтс блокирует проводимость щечного нерва. Методики Гоу Гейтс и Акинози нужно применять только тогда, когда другие виды обезболивания не дали результата, ибо они дают больше осложнений, чем другие виды мандибулярных анестезий. Чем глубже вводится игла, тем она ближе к верхнечелюстной артерии и крыловидному венозному сплетению.
 СПАСИБО ЗА ВНИМАНИЕ!
СПАСИБО ЗА ВНИМАНИЕ!


