Мерцательная аритмия.ppt
- Количество слайдов: 42
 Мерцательная аритмия
Мерцательная аритмия
 Почему же мы остановились на такой проблеме, как мерцательная аритмия?
Почему же мы остановились на такой проблеме, как мерцательная аритмия?
 Распространенность мерцательной аритмии >20 лет 50 -59 лет 80 -89 лет 2% 3, 5% 8, 8%
Распространенность мерцательной аритмии >20 лет 50 -59 лет 80 -89 лет 2% 3, 5% 8, 8%
 Мерцательная аритмия– это нарушение ритма сердца, при котором наблюдается хаотичное, нерегулярное возбуждение и сокращение отдельных групп мышечных волокон предсердий с утратой механической систолы предсердий.
Мерцательная аритмия– это нарушение ритма сердца, при котором наблюдается хаотичное, нерегулярное возбуждение и сокращение отдельных групп мышечных волокон предсердий с утратой механической систолы предсердий.
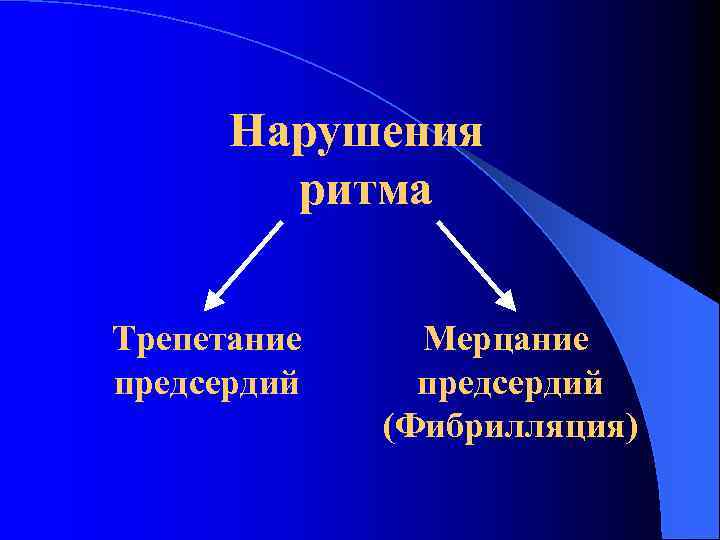 Нарушения ритма Трепетание предсердий Мерцание предсердий (Фибрилляция)
Нарушения ритма Трепетание предсердий Мерцание предсердий (Фибрилляция)
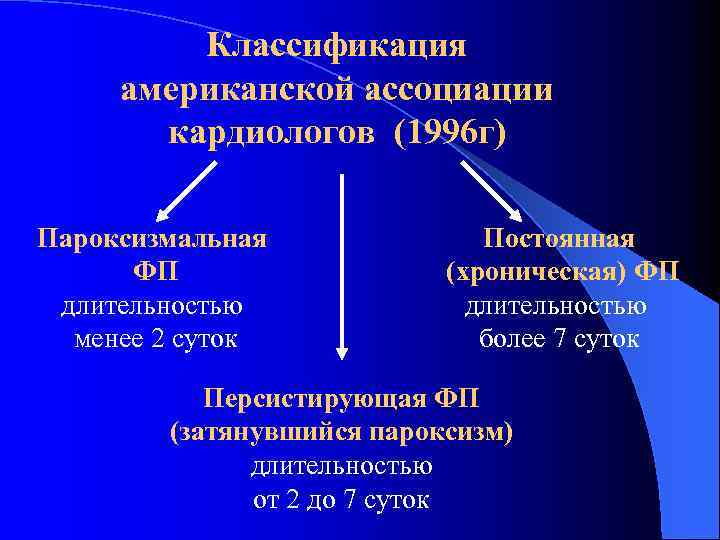 Классификация американской ассоциации кардиологов (1996 г) Пароксизмальная ФП длительностью менее 2 суток Постоянная (хроническая) ФП длительностью более 7 суток Персистирующая ФП (затянувшийся пароксизм) длительностью от 2 до 7 суток
Классификация американской ассоциации кардиологов (1996 г) Пароксизмальная ФП длительностью менее 2 суток Постоянная (хроническая) ФП длительностью более 7 суток Персистирующая ФП (затянувшийся пароксизм) длительностью от 2 до 7 суток
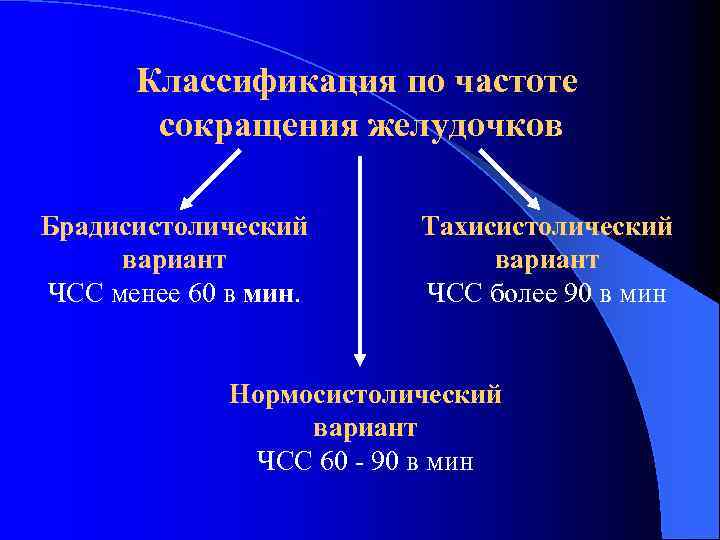 Классификация по частоте сокращения желудочков Брадисистолический вариант ЧСС менее 60 в мин. Тахисистолический вариант ЧСС более 90 в мин Нормосистолический вариант ЧСС 60 - 90 в мин
Классификация по частоте сокращения желудочков Брадисистолический вариант ЧСС менее 60 в мин. Тахисистолический вариант ЧСС более 90 в мин Нормосистолический вариант ЧСС 60 - 90 в мин
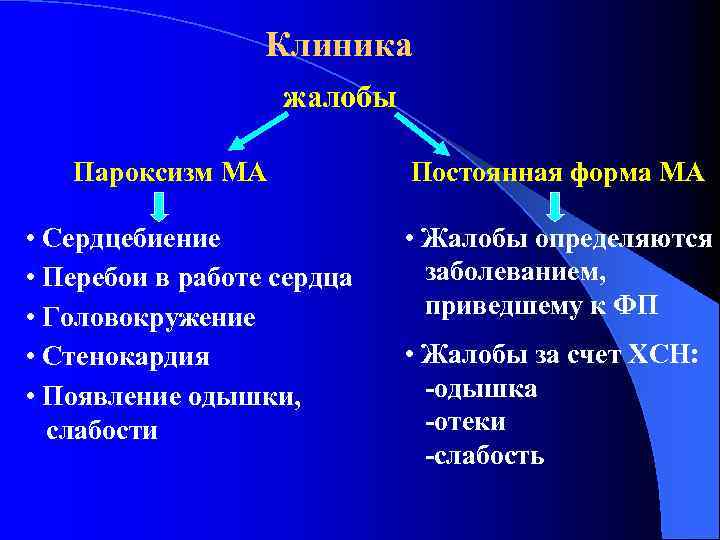 Клиника жалобы Пароксизм МА • Сердцебиение • Перебои в работе сердца • Головокружение • Стенокардия • Появление одышки, слабости Постоянная форма МА • Жалобы определяются заболеванием, приведшему к ФП • Жалобы за счет ХСН: -одышка -отеки -слабость
Клиника жалобы Пароксизм МА • Сердцебиение • Перебои в работе сердца • Головокружение • Стенокардия • Появление одышки, слабости Постоянная форма МА • Жалобы определяются заболеванием, приведшему к ФП • Жалобы за счет ХСН: -одышка -отеки -слабость
 Объективно: Пульс: неритмичный, часто дефицит пульса Аускультация сердца: неритмичные тоны, различные по громкости ЭКГ-признаки: • кoмплекс QRS не изменен • разные интервалы R-R • отсутствие зубцов P • наличие волн f
Объективно: Пульс: неритмичный, часто дефицит пульса Аускультация сердца: неритмичные тоны, различные по громкости ЭКГ-признаки: • кoмплекс QRS не изменен • разные интервалы R-R • отсутствие зубцов P • наличие волн f
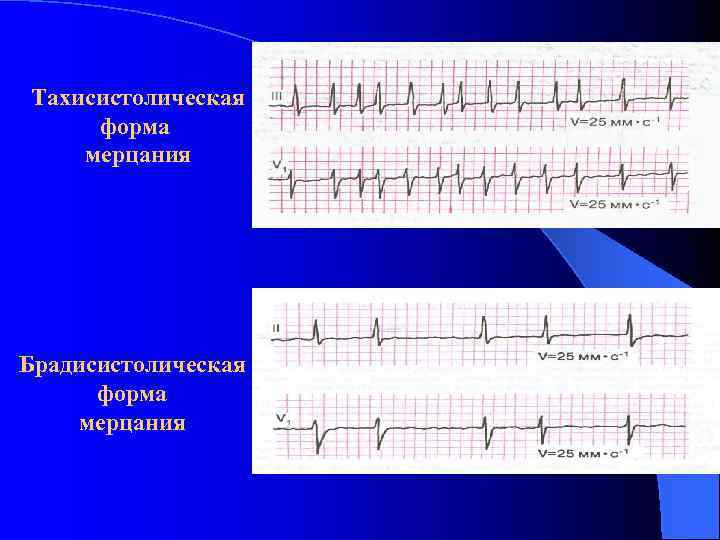 Тахисистолическая форма мерцания Брадисистолическая форма мерцания
Тахисистолическая форма мерцания Брадисистолическая форма мерцания
 Основные причины возрастания риска смерти у больных с МА • Тромбоэмболические осложнения • Возникновение или усугубление имеющихся проявлений НК
Основные причины возрастания риска смерти у больных с МА • Тромбоэмболические осложнения • Возникновение или усугубление имеющихся проявлений НК
 Этиологические факторы фибрилляции предсердий
Этиологические факторы фибрилляции предсердий
 Основная теория механизма развития фибрилляции предсердий: гипотеза microre-entry
Основная теория механизма развития фибрилляции предсердий: гипотеза microre-entry
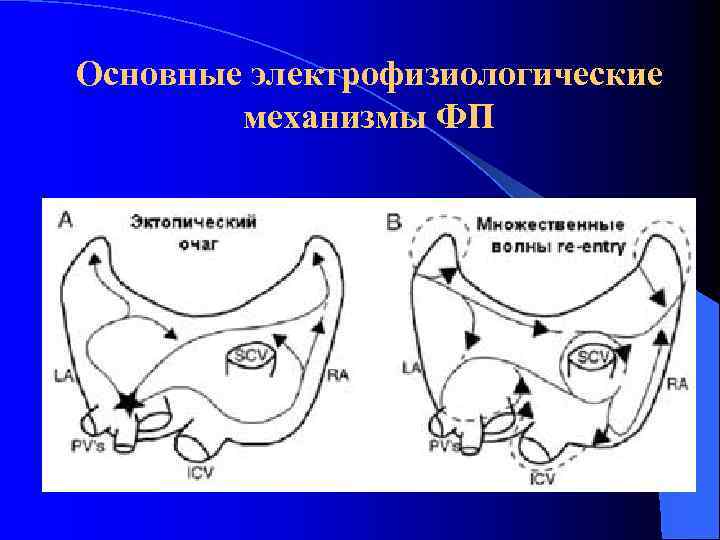 Основные электрофизиологические механизмы ФП
Основные электрофизиологические механизмы ФП
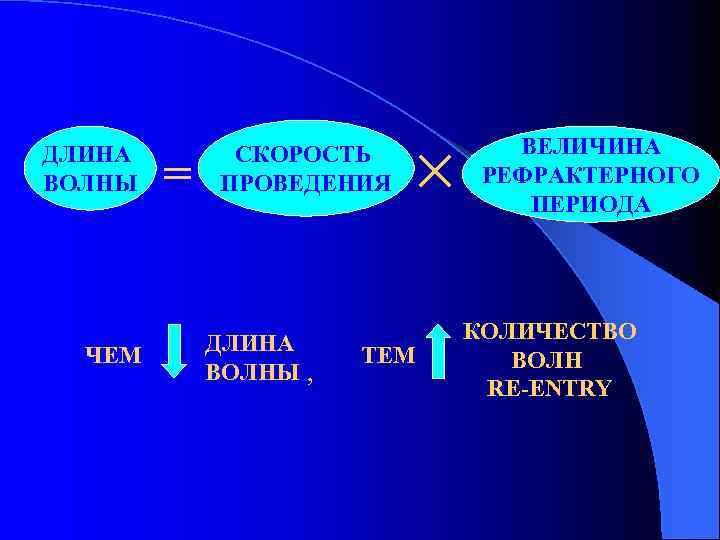 ДЛИНА ВОЛНЫ ЧЕМ = СКОРОСТЬ ПРОВЕДЕНИЯ ДЛИНА ВОЛНЫ , ТЕМ ВЕЛИЧИНА РЕФРАКТЕРНОГО ПЕРИОДА КОЛИЧЕСТВО ВОЛН RE-ENTRY
ДЛИНА ВОЛНЫ ЧЕМ = СКОРОСТЬ ПРОВЕДЕНИЯ ДЛИНА ВОЛНЫ , ТЕМ ВЕЛИЧИНА РЕФРАКТЕРНОГО ПЕРИОДА КОЛИЧЕСТВО ВОЛН RE-ENTRY
 Вагусный механизм ФП характеризуется : • возникает чаще у мужчин. • развивается в возрасте от 40 до 50 лет. • характерна “ изолированная’’ ФП. • возникает в покое вечером, ночью, в предутренние часы • провоцируется вечерним перееданием, вагусными рефлекторными пробами. • преобладает брадикардия, усугубляющаяся перед пароксизмом.
Вагусный механизм ФП характеризуется : • возникает чаще у мужчин. • развивается в возрасте от 40 до 50 лет. • характерна “ изолированная’’ ФП. • возникает в покое вечером, ночью, в предутренние часы • провоцируется вечерним перееданием, вагусными рефлекторными пробами. • преобладает брадикардия, усугубляющаяся перед пароксизмом.
 Адренергическая форма ФП характеризуется: • возникает в любом возрасте и у любого пола • встречается менее часто, чем вагусная ФП. • чаще приступ возникает днём. • провоцируется стрессом, физическими нагрузками. • сопровождается учащенным мочеиспусканием и полиурией. • началу приступа предшествует нарастание синусовой тахикардии.
Адренергическая форма ФП характеризуется: • возникает в любом возрасте и у любого пола • встречается менее часто, чем вагусная ФП. • чаще приступ возникает днём. • провоцируется стрессом, физическими нагрузками. • сопровождается учащенным мочеиспусканием и полиурией. • началу приступа предшествует нарастание синусовой тахикардии.
 Калийдефицитный вариант ФП Возникновение пароксизмов ФП при гипокалиемии и гипокалигистии
Калийдефицитный вариант ФП Возникновение пароксизмов ФП при гипокалиемии и гипокалигистии
 Алкогольно-токсическая форма ФП Синдром праздничного сердца: Возникновение аритмии после употребления спиртных напитков Причина: • повреждающее действие этилового спирта на миокард предсердий • возбуждение симпатической нервной системы • гипокалиемия
Алкогольно-токсическая форма ФП Синдром праздничного сердца: Возникновение аритмии после употребления спиртных напитков Причина: • повреждающее действие этилового спирта на миокард предсердий • возбуждение симпатической нервной системы • гипокалиемия
 Застойный клинико-патогенетический вариант ФП Повышение внутрипредсердного давленя Дилатация предсердий Механическая реорганизация волокон предсердий Формирование множественных локальных нарушений возбудимости и проводимости Образование цепей microre-entre
Застойный клинико-патогенетический вариант ФП Повышение внутрипредсердного давленя Дилатация предсердий Механическая реорганизация волокон предсердий Формирование множественных локальных нарушений возбудимости и проводимости Образование цепей microre-entre
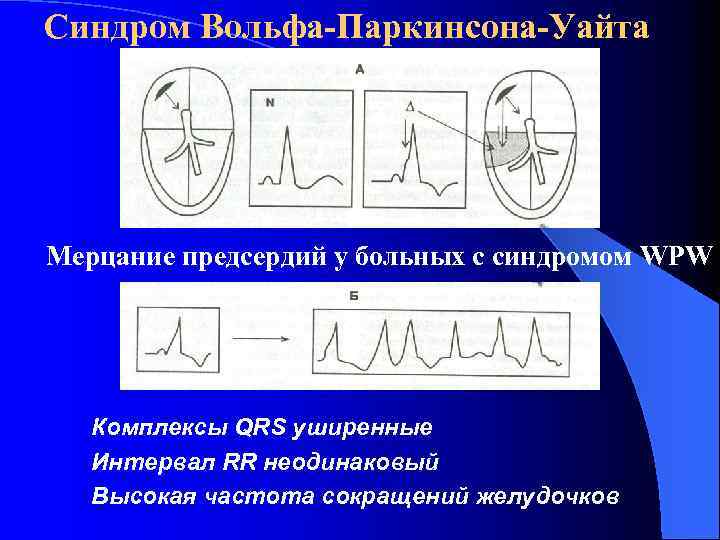 Синдром Вольфа-Паркинсона-Уайта Мерцание предсердий у больных с синдромом WPW Комплексы QRS уширенные Интервал RR неодинаковый Высокая частота сокращений желудочков
Синдром Вольфа-Паркинсона-Уайта Мерцание предсердий у больных с синдромом WPW Комплексы QRS уширенные Интервал RR неодинаковый Высокая частота сокращений желудочков
 Основные причины, приводящие к ФП: 1. ФП, связанные с основной болезнью сердца: • Ишемическая болезнь сердца. • Клапанные пороки сердца (в основном митральные). • Артериальная гипертензия. • Миокардиодистрофии. • Кардиомиопатии. • Миокардиты. • Врожденные пороки сердца. • Перикардиты (вирусный, синдром Дресслера). 2. ФП, связанные с ведущими системными расстройствами: • Гипертиреоидизм. • Дисбаланс электролитов. • Гиперсимпатикония. • Ваготония. • Интоксикации. • Гипоксия (острые пневмонии, ХНК, анемии, хроническая ДН).
Основные причины, приводящие к ФП: 1. ФП, связанные с основной болезнью сердца: • Ишемическая болезнь сердца. • Клапанные пороки сердца (в основном митральные). • Артериальная гипертензия. • Миокардиодистрофии. • Кардиомиопатии. • Миокардиты. • Врожденные пороки сердца. • Перикардиты (вирусный, синдром Дресслера). 2. ФП, связанные с ведущими системными расстройствами: • Гипертиреоидизм. • Дисбаланс электролитов. • Гиперсимпатикония. • Ваготония. • Интоксикации. • Гипоксия (острые пневмонии, ХНК, анемии, хроническая ДН).
 Формулировка диагноза: Любой диагноз состоит из 6 слов: • Мерцательная аритмия • Постоянная или пароксизмальная форма • Тахи- , нормо- или брадисистолический вариант Примеры формулировки диагнозов: • ИБС: мерцательная аритмия, пароксизмальная форма, тахисистолический вариант, купированный пароксизм от 7. 07. 2004 НК I • ИБС: мерцательная аритмия, постоянная форма, тахисистолический вариант. НК II A
Формулировка диагноза: Любой диагноз состоит из 6 слов: • Мерцательная аритмия • Постоянная или пароксизмальная форма • Тахи- , нормо- или брадисистолический вариант Примеры формулировки диагнозов: • ИБС: мерцательная аритмия, пароксизмальная форма, тахисистолический вариант, купированный пароксизм от 7. 07. 2004 НК I • ИБС: мерцательная аритмия, постоянная форма, тахисистолический вариант. НК II A
 Противопоказания к купированию приступа: • больные старше 75 лет • лица с ХСН по NYHA>III класса • наличие неустраненного тиреотоксикоза, активного ревматического процесса • сроки < 6 месяцев после хирургической операции на сердце • предшествующий ФП синдром слабости синусового узла
Противопоказания к купированию приступа: • больные старше 75 лет • лица с ХСН по NYHA>III класса • наличие неустраненного тиреотоксикоза, активного ревматического процесса • сроки < 6 месяцев после хирургической операции на сердце • предшествующий ФП синдром слабости синусового узла
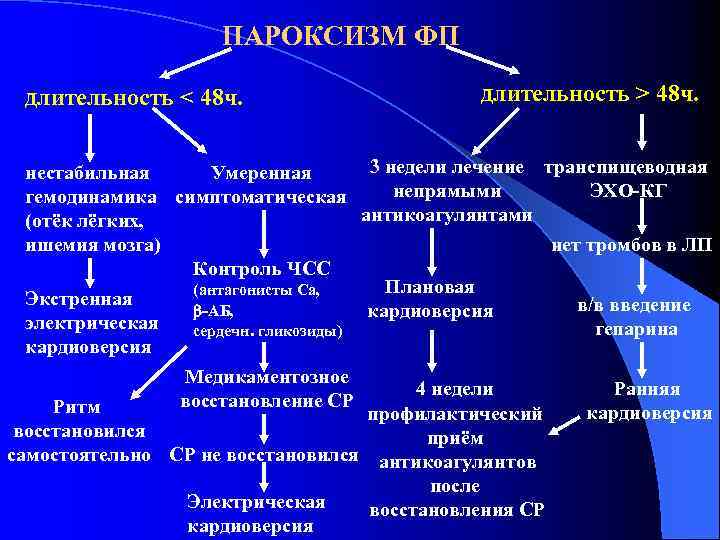 ПАРОКСИЗМ ФП длительность < 48 ч. длительность > 48 ч. 3 недели лечение транспищеводная нестабильная Умеренная непрямыми ЭХО-КГ гемодинамика симптоматическая антикоагулянтами (отёк лёгких, ишемия мозга) нет тромбов в ЛП Контроль ЧСС Плановая (антагонисты Ca, Экстренная в/в введение -АБ, кардиоверсия электрическая гепарина сердечн. гликозиды) кардиоверсия Медикаментозное восстановление СР 4 недели Ритм профилактический восстановился приём самостоятельно СР не восстановился антикоагулянтов после Электрическая восстановления СР кардиоверсия Ранняя кардиоверсия
ПАРОКСИЗМ ФП длительность < 48 ч. длительность > 48 ч. 3 недели лечение транспищеводная нестабильная Умеренная непрямыми ЭХО-КГ гемодинамика симптоматическая антикоагулянтами (отёк лёгких, ишемия мозга) нет тромбов в ЛП Контроль ЧСС Плановая (антагонисты Ca, Экстренная в/в введение -АБ, кардиоверсия электрическая гепарина сердечн. гликозиды) кардиоверсия Медикаментозное восстановление СР 4 недели Ритм профилактический восстановился приём самостоятельно СР не восстановился антикоагулянтов после Электрическая восстановления СР кардиоверсия Ранняя кардиоверсия
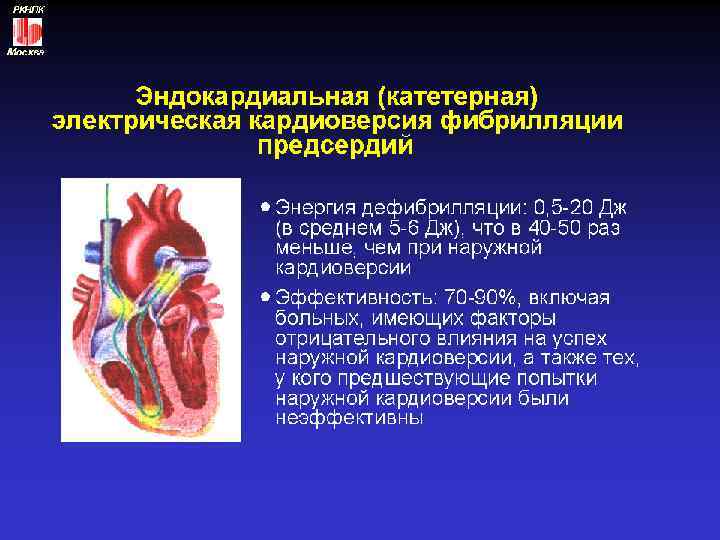
 Электрическая дефибрилляция Показания к ЭИТ у больных с МА: • персистирующая МА или пароксизм МА, -протекающий с нарушениями гемодинамики, -при отсутствии эффекта от попыток лекарственной кардиоверсии • постоянная форма ФП Противопоказания к ЭИТ у больных с МА: • дигиталисная интоксикация • эндокардиальные тромбы(по данным ЧП ЭХО-кг) • декомпенсированная сердечная недостаточность
Электрическая дефибрилляция Показания к ЭИТ у больных с МА: • персистирующая МА или пароксизм МА, -протекающий с нарушениями гемодинамики, -при отсутствии эффекта от попыток лекарственной кардиоверсии • постоянная форма ФП Противопоказания к ЭИТ у больных с МА: • дигиталисная интоксикация • эндокардиальные тромбы(по данным ЧП ЭХО-кг) • декомпенсированная сердечная недостаточность
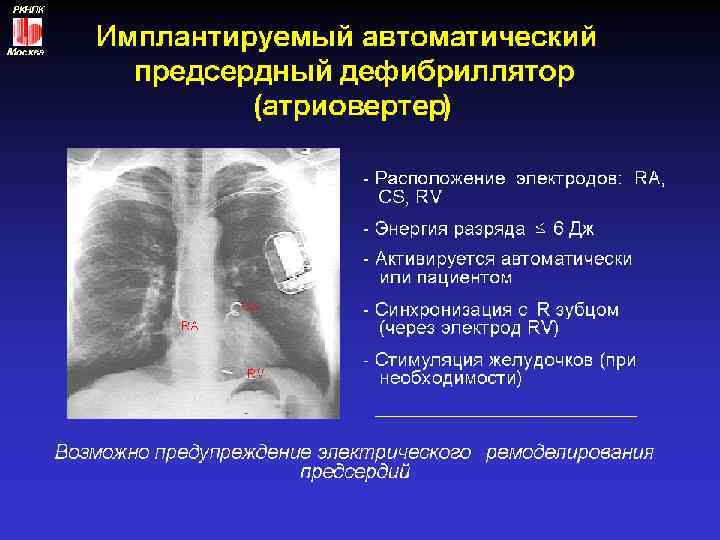
 Фармокологическая дефибрилляция: Используют ААП IA, IC, III классов: • новокаинамид-1, 0 г в/в или 2, 0 г внутрь • хинидин-0, 4 г внутрь, далее по 0, 2 г через 1 ч до купирования (макс. доза – 1, 4) • пропафенон- в дозе 2, 0 мг/кг в/в или 450 -600 мг внутрь • кордарон- болюсно 150 мг в/в, после капельно 300450 мг в/в • соталол- внутрь 160 мг в день или в/в 1 -1, 5 мг/кг
Фармокологическая дефибрилляция: Используют ААП IA, IC, III классов: • новокаинамид-1, 0 г в/в или 2, 0 г внутрь • хинидин-0, 4 г внутрь, далее по 0, 2 г через 1 ч до купирования (макс. доза – 1, 4) • пропафенон- в дозе 2, 0 мг/кг в/в или 450 -600 мг внутрь • кордарон- болюсно 150 мг в/в, после капельно 300450 мг в/в • соталол- внутрь 160 мг в день или в/в 1 -1, 5 мг/кг
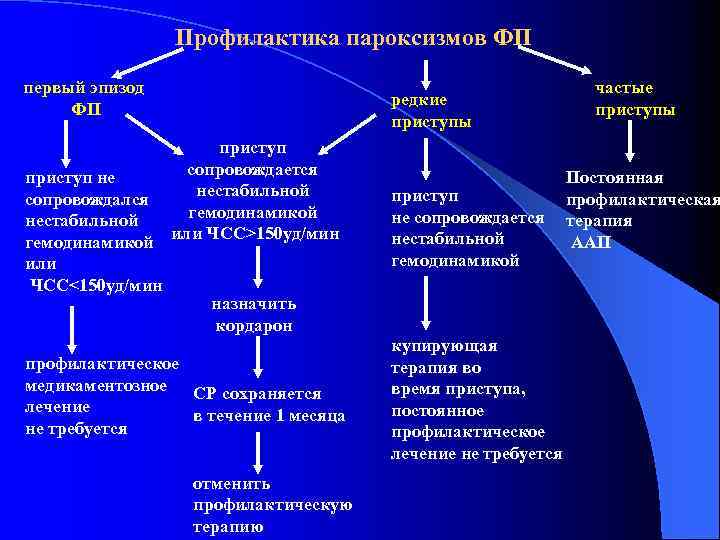 Профилактика пароксизмов ФП первый эпизод ФП редкие приступы приступ сопровождается приступ не нестабильной сопровождался гемодинамикой нестабильной гемодинамикой или ЧСС>150 уд/мин или ЧСС<150 уд/мин назначить кордарон приступ не сопровождается нестабильной гемодинамикой профилактическое медикаментозное СР сохраняется лечение в течение 1 месяца не требуется купирующая терапия во время приступа, постоянное профилактическое лечение не требуется отменить профилактическую терапию частые приступы Постоянная профилактическая терапия ААП
Профилактика пароксизмов ФП первый эпизод ФП редкие приступы приступ сопровождается приступ не нестабильной сопровождался гемодинамикой нестабильной гемодинамикой или ЧСС>150 уд/мин или ЧСС<150 уд/мин назначить кордарон приступ не сопровождается нестабильной гемодинамикой профилактическое медикаментозное СР сохраняется лечение в течение 1 месяца не требуется купирующая терапия во время приступа, постоянное профилактическое лечение не требуется отменить профилактическую терапию частые приступы Постоянная профилактическая терапия ААП
 Кордарон ААП III класса липофилен, выводится с желчью Насыщающая терапия – 600 -800 мг/сут, max 1200 мг/сут Поддерживающая терапия – 200 мг/сут, в выходные-перерыв Побочные эффекты: • пневмониты 10 -15% • проаритмия 5% • фотосенсибилизация 10% • гипотония 2% • кератопатия ~100% • усугубление НК 2% • нарушение функции щитовидной железы 17% ъ
Кордарон ААП III класса липофилен, выводится с желчью Насыщающая терапия – 600 -800 мг/сут, max 1200 мг/сут Поддерживающая терапия – 200 мг/сут, в выходные-перерыв Побочные эффекты: • пневмониты 10 -15% • проаритмия 5% • фотосенсибилизация 10% • гипотония 2% • кератопатия ~100% • усугубление НК 2% • нарушение функции щитовидной железы 17% ъ
 Лечение постоянной формы ФП Что лучше? Оставить Восстановление фибрилляцию ИЛИ синусового ритма предсердий и длительная и контролировать профилактическая ЧСС антиаритмическая терапия
Лечение постоянной формы ФП Что лучше? Оставить Восстановление фибрилляцию ИЛИ синусового ритма предсердий и длительная и контролировать профилактическая ЧСС антиаритмическая терапия
 Контроль ритма Достоинства: • улучшение или полное устранение симптоматики • улучшение гемодинамики • уменьшение риска тромбоэмболических осложнений • возможность отмены антикоагулянтов Недостатки: • сердечные и внесердечные побочные эффекты • проаритмические эффекты Контроль частоты Достоинства: • улучшение симптоматики • безопасность • хорошая переносимость препаратов Недостатки: • брадикардия • необходимость длительной антикоагулянтной терапии • неполное устранение симптомов
Контроль ритма Достоинства: • улучшение или полное устранение симптоматики • улучшение гемодинамики • уменьшение риска тромбоэмболических осложнений • возможность отмены антикоагулянтов Недостатки: • сердечные и внесердечные побочные эффекты • проаритмические эффекты Контроль частоты Достоинства: • улучшение симптоматики • безопасность • хорошая переносимость препаратов Недостатки: • брадикардия • необходимость длительной антикоагулянтной терапии • неполное устранение симптомов
 Критерии эффективности препаратов в контроле ЧСС у больных с МА Частота ритма желудочков В покое 60 -80 в 1 мин При физической нагрузке 90 -120 в 1 мин
Критерии эффективности препаратов в контроле ЧСС у больных с МА Частота ритма желудочков В покое 60 -80 в 1 мин При физической нагрузке 90 -120 в 1 мин
 Контроль ЧСС у больных с МА Сердечные гликозиды (дигоксин) • Снижают ЧСС в покое, но не контролируют ЧСС при физических нагрузках. • Особенно эффективны у больных с МА, имеющих клинические проявления ХСН. • 1 мл 0, 025% р-ра дигоксина на 20 мл р-ра глюкозы или per os 0, 125 -0, 25 мг/сут Недигидро- • Снижают ЧСС в покое, несколько ограничипиридиновые вают прирост ЧСС при физической нагрузке. антагонисты • Отрицательное инотропное действие требует осторожности в применении у больных с ХСН кальция • Используются при наличии противопоказаний к назначению бета-блокаторов • Верапамил 160 -480 мг/сут в 4 приема
Контроль ЧСС у больных с МА Сердечные гликозиды (дигоксин) • Снижают ЧСС в покое, но не контролируют ЧСС при физических нагрузках. • Особенно эффективны у больных с МА, имеющих клинические проявления ХСН. • 1 мл 0, 025% р-ра дигоксина на 20 мл р-ра глюкозы или per os 0, 125 -0, 25 мг/сут Недигидро- • Снижают ЧСС в покое, несколько ограничипиридиновые вают прирост ЧСС при физической нагрузке. антагонисты • Отрицательное инотропное действие требует осторожности в применении у больных с ХСН кальция • Используются при наличии противопоказаний к назначению бета-блокаторов • Верапамил 160 -480 мг/сут в 4 приема
 Контроль ЧСС у больных с МА Бетаблокаторы • Снижают ЧСС в покое и при физических нагрузках(!) • В наибольшей степени устраняют симптоматику, обусловленную тахиаритмией • Обладают отрицательным инотропным действием, но в комбинации с дигоксином и правильном титровании могут применяться у больных с ХСН • Начальная доза при сопутствующей ХСН атенолол 12, 5 мг 2 раза в день • При компенсации ХСН атенолол 50 -100 мг в сутки
Контроль ЧСС у больных с МА Бетаблокаторы • Снижают ЧСС в покое и при физических нагрузках(!) • В наибольшей степени устраняют симптоматику, обусловленную тахиаритмией • Обладают отрицательным инотропным действием, но в комбинации с дигоксином и правильном титровании могут применяться у больных с ХСН • Начальная доза при сопутствующей ХСН атенолол 12, 5 мг 2 раза в день • При компенсации ХСН атенолол 50 -100 мг в сутки
 Профилактика тромбоэмболии у больных с МА АК показаны всем больным с хронической формой ФП, имеющим хотя бы один из факторов риска инсульта: - возраст старше 65 лет - тромбоэмболические осложнения или инсульт в анамнезе - ИМ в анамнезе - артериальная гипертензия - сахарный диабет - дисфункция ЛЖ и/или ХНК -увеличение размеров ЛП более 50 мм, его тромбоз Аспирин применятся у лиц моложе 65 лет без факторов риска развития тромбоэмболии при наличии противопоказаний к использованию АК
Профилактика тромбоэмболии у больных с МА АК показаны всем больным с хронической формой ФП, имеющим хотя бы один из факторов риска инсульта: - возраст старше 65 лет - тромбоэмболические осложнения или инсульт в анамнезе - ИМ в анамнезе - артериальная гипертензия - сахарный диабет - дисфункция ЛЖ и/или ХНК -увеличение размеров ЛП более 50 мм, его тромбоз Аспирин применятся у лиц моложе 65 лет без факторов риска развития тромбоэмболии при наличии противопоказаний к использованию АК
 МНО(INR)=протромбиновый коэффициент ISI ПРОТРОМБИРОВАННОЕ ВРЕМЯ БОЛЬНОГО (С) ПК= ПРОТРОМБИРОВАННОЕ ВРЕМЯ КОНТРОЛЯ (С) При использовании плацентарного человеческого тромбопластина ISI=1, 0 Рекомендуемый уровень МНО: Ревматическое поражение сердца нет - 2, 0 -3, 0 есть - 3, 0 -4, 0
МНО(INR)=протромбиновый коэффициент ISI ПРОТРОМБИРОВАННОЕ ВРЕМЯ БОЛЬНОГО (С) ПК= ПРОТРОМБИРОВАННОЕ ВРЕМЯ КОНТРОЛЯ (С) При использовании плацентарного человеческого тромбопластина ISI=1, 0 Рекомендуемый уровень МНО: Ревматическое поражение сердца нет - 2, 0 -3, 0 есть - 3, 0 -4, 0
 Основные немедикаментозные методы лечения Хирургическое лечение: операция типа “лабиринт” Радиочастотная катетерная аблация или модификация АВ узла: прекращение или замедление распространения импульсов от предсердий к желудочкам Электрокардиостимуляция: имплантация кардиостимулятора, который усраняет брадикардию
Основные немедикаментозные методы лечения Хирургическое лечение: операция типа “лабиринт” Радиочастотная катетерная аблация или модификация АВ узла: прекращение или замедление распространения импульсов от предсердий к желудочкам Электрокардиостимуляция: имплантация кардиостимулятора, который усраняет брадикардию


 Электрическая дефибрилляция Правила проведения: • Обезболивание: вв 0, 05 мг фентанила или 10 мг промедола • Медикаментозный сон: 5 мг вв диазепама, далее по 1 мг каждые 2 мин до засыпания • Смазать электроды специальной пастой или гелем • Один электрод правой ключицей, другой – в области верхушечного толчка • Во время нанесения разряда нельзя касаться больного или кровати • Энергия первого разряда 100 Дж, последующих-200, 360 Дж
Электрическая дефибрилляция Правила проведения: • Обезболивание: вв 0, 05 мг фентанила или 10 мг промедола • Медикаментозный сон: 5 мг вв диазепама, далее по 1 мг каждые 2 мин до засыпания • Смазать электроды специальной пастой или гелем • Один электрод правой ключицей, другой – в области верхушечного толчка • Во время нанесения разряда нельзя касаться больного или кровати • Энергия первого разряда 100 Дж, последующих-200, 360 Дж


