МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ ВЫПОЛНИЛА: СТУДЕНТКА 507 ГРУППЫ ЛЕЧЕБНОГО ФАКУЛЬТЕТА


МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ ВЫПОЛНИЛА: СТУДЕНТКА 507 ГРУППЫ ЛЕЧЕБНОГО ФАКУЛЬТЕТА ЛИХОВА Е. А.

Менингококковая инфекция - острая инфекционная болезнь, вызываемая менингококком Neisseria meningitidis, с капельным (аэрозольным) механизмом передачи возбудителя; клинически характеризуется поражением слизистой оболочки носоглотки (назофарингит), генерализацией в форме специфической септицемии (менингококкемия) и воспалением мягких мозговых оболочек (менингит)
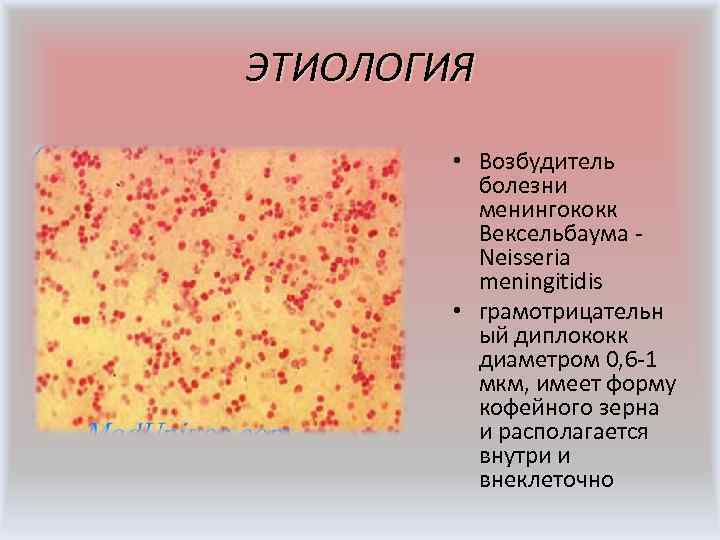
ЭТИОЛОГИЯ • Возбудитель болезни менингококк Вексельбаума - Neisseria meningitidis • грамотрицательн ый диплококк диаметром 0, 6 -1 мкм, имеет форму кофейного зерна и располагается внутри и внеклеточно
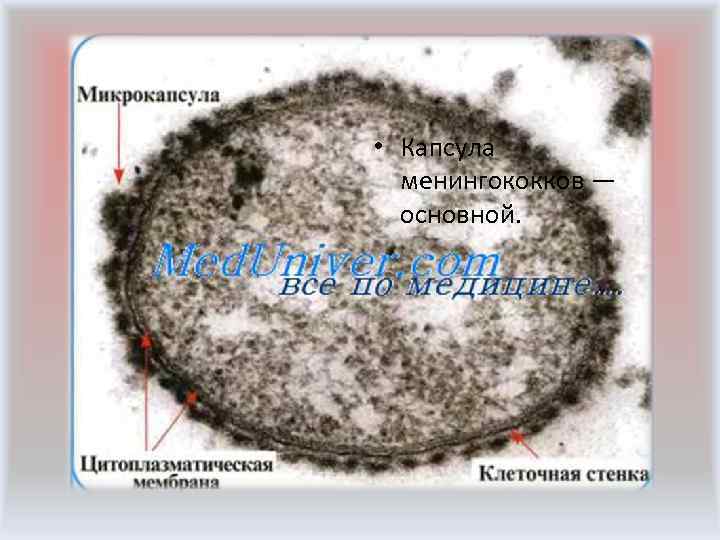
• Капсула менингококков — основной.

• Капсула менингококков — основной фактор патогенности, защищающий бактерии от поглощения фагоцитами. AT, синтезируемые к полисахаридам капсулы, проявляют бактерицидные свойства. По сравнению с гонококками, капсула менингококков имеет больший размер и более сложное строение. • Пили менингококков. Облегчают адгезию бактерий на слизистой носоглотки и, предположительно, на тканях мозговых оболочек. • Токсины менингококков. Менингококки не продуцируют экзотоксинов. Клеточная стенка содержит термолабильный токсичный компонент (эндотоксин) липополисахаридной природы. Эндотоксин обусловливает токсические проявления менингококковой инфекции и играет ведущую роль в патогенезе поражений сосудов и кровоизлияний во внутренние органы

• На основании группоспецифических антигенов бактерии разделяют на серологические группы (А, В, С, D, N, X, Y, Z, W-135 и др. ) • Штаммы серогруппы А вызывают эпидемические вспышки, В, С и Y- спорадические случаи заболевания.

• Менингококк чувствителен к внешним воздейстеиям. Даже в оптимальных условиях на твёрдых и в жидких средах бактерии погибают через 48 -72 ч. • Вне организма человека менингококки довольно быстро погибают, а при низкой температуре быстро теряют способность к образованию колоний. • При доставке материала в лабораторию необходимо исключать его охлаждение. • При температуре -10 С менингококк погибает через 2 ч, при нагревании до 60 "С — через 10 мин. Кипячение убивает бактерии через 30 с, аналогичный эффект даёт УФ-облучение. Бактерии также чувствительны к дезинфицирующим средствам: 1% раствор фенола вызывает гибель N. meningitidis в течение 1 мин; таким же действием обладают 0, 5 -1% раствор хлорамина, 70% этиловый спирт и 3 -5% раствор карболовой кислоты.

Эпидемиология • Менингококковая инфекция регистрируется во всех странах мира, во всех климатических зонах. • Наиболее высокая заболеваемость - в странах Африки, особенно в Центральной и Западной (так называемый "менингитный пояс")

• Данные анализа глобальной эпидобстановки в 2005 году свидетельствуют о том, что в странах субсахарной Африки показатели заболеваемости в целом колеблются от 100 до 800 случаев на 100 тыс. населения, а летальности – до 14%; предоминирует серогруппа менингококка А. • На Европейском континенте наиболее высокий уровень заболеваемости МИ регистрировался в Исландии и Ирландии – 5– 6, 6 случаев на 100 тыс. населения, где предоминирует серогруппа В. А в странах Океании (Новая Зеландия) показатель заболеваемости МИ составил в этот период 14, 5 случаев на 100 тыс. населения.

• В России с 1999 года в Астраханской, Пермской, Челябинской, Кемеровской, Новосибирской, Омской областях, в Хабаровском крае произошел значительный прирост МИ – на 22– 40% – и составил 8, 2 случая на 100 тыс. населения. В целом в 40 регионах страны в последние годы наблюдается снижение показателей заболеваемости этой инфекцией
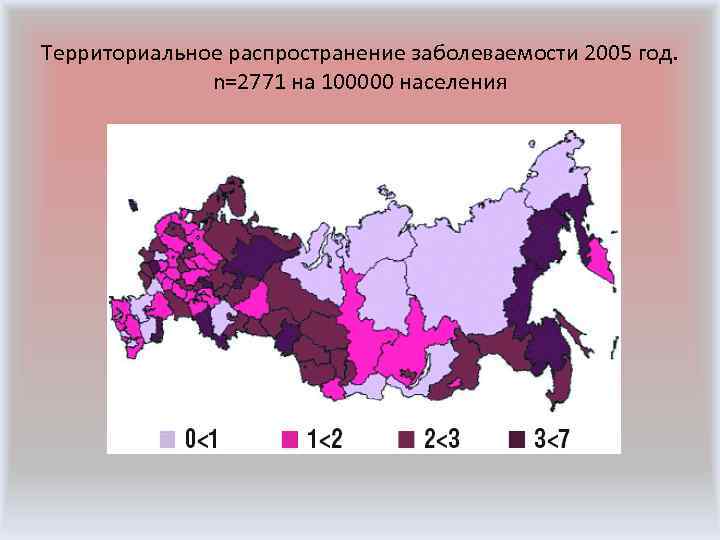
Территориальное распространение заболеваемости 2005 год. n=2771 на 100000 населения

• МИ характеризуется периодичностью – интервалы между отдельными подъемами заболеваемости составляют от 4 до 12– 15 лет. Рост заболеваемости в эти периоды регистрируется в основном среди городского населения за счет скученности в транспорте и помещениях в холодное время года. • Наиболее доказательна связь периодичности с эпидемическими подъемами ОРВИ и гриппа с пиком в зимне-весенний период года. • Заболевают преимущественно дети и лица молодого возраста, чаще в закрытых коллективах.

• Источником распространения инфекции являются менингококконосители, больные назофарингитом и генерализованными формами инфекции. • Путь передачи – воздушно-капельный, контактно бытовой. • Входными воротами для инфекции служит слизистая оболочка верхних дыхательных путей.

• Установлена генетическая предрасположенность к заболеванию МИ и ее рецидивов у лиц, имеющих HLA антигены В 12, В 16, дефицит факторов комплемента С 2–С 8, пропердина, Ig. G 2 и Ig. M [Самуэльс М. , 1997]. • Популяционная устойчивость к МИ, по мнению ряда исследователей, связана с локусом HLA–A 1 антигена гистосовместимости.

В соответствии с общепринятой клинической классификацией менингококковой инфекции выделяют следующие её формы. Ø Первично-локализованные формы: ü менингококковыделительство; ü острый назофарингит; ü пневмония. Ø Гематогенно-генерализованные формы: v менингококцемия: ü типичная; ü молниеносная; ü хроническая; v менингит; v менингоэнцефалит; v смешанная форма (менингококцемия + менингит); v редкие формы (эндокардит, артрит, иридоциклит).

Патогенез • В развитии МИ ведущую роль играют три фактора: возбудитель, его эндотоксин и аллергизирующая субстанция. • В месте входных ворот чаще всего не возникают воспалительные изменения, но при этом менингококк вегетирует, возникает менингококконосительство. • Лишь в 10– 15% случаев при снижении резистентности организма возможно развитие воспалительного процесса в носоглотке в виде менингококкового назофарингита.

• Если менингококки преодолевают местные защитные барьеры, распространение их происходит по лимфатическим путям в кровь. Менингококки в виде бактериальных эмболов заносятся в различные органы и ткани. • В тех случаях, когда преодолевается гемато- энцефалический барьер, развивается гнойный менингит или менингоэнцефалит. При этом возможно проникновение возбудителя в оболочки мозга, минуя гематогенное распространение – через решетчатую кость по лимфатическим путям и влагалищам нервных волокон

• Сверхострый менингококковый сепсис развивается в результате массовой бактериемии и эндотоксинемии. При массовом распаде менингококков высвобождаемый эндотоксин воздействует на эндотелий сосудов и мембраны клеток крови, приводя к расстройству микроциркуляции.

Клиника Острый назофарингит • Среди всех клинических форм менингококковой инфекции наиболее часто встречается • Инкубационный период при этой форме варьирует в пределах 1 -10 дней, но чаще составляет 3 -5 сут. • Обычно заболевание начинается достаточно остро, больные жалуются на кашель, першение и боли в горле, заложенность носа и насморк со слизисто-гнойным отделяемым. Катаральные явления сопровождают головная боль и повышение температуры тела от субфебрильных до высоких величин. В некоторых случаях возможны боли в суставах.

• Лицо больного обычно бледное, при осмотре выявляют гиперемию миндалин, мягкого нёба и дужек. Достаточно характерны гиперемия и зернистость задней стенки глотки, покрытой слизисто- гнойным отделяемым. В некоторых случаях пальпируют несколько увеличенные и болезненные подчелюстные лимфатические узлы. Характерна тахикардия.

• Заболевание продолжается не более 1 -3 дней, хотя иногда гиперплазия фолликулов может сохраняться 1 -2 нед. В подавляющем большинстве случаев заболевание заканчивается полным выздоровлением. Однако следует обратить внимание, что иногда эта форма может приобретать достаточно тяжёлое течение с развитием выраженного синдрома интоксикации: резкой головной болью, выраженной температурной реакцией, кратковременной менингеальной симптоматикой и мимолётными геморрагическими высыпаниями на коже.

Менингококцемия (менингококковый сепсис) • В большинстве случаев менингококцемия развивается после предшествовавшего назофарингита, иногда - на фоне полного здоровья. • Острое начало заболевания проявляется ознобом и повышением температуры тела, достигающей за несколько часов 40 -41 °С, головной болью, неукротимой рвотой, болями в мышцах спины и конечностей.

• При осмотре больного отмечают бледность лица с цианотичным оттенком, одышку, тахикардию. • Выражена склонность к значительному снижению артериального давления; можно наблюдать явления коллапса. • Очень рано развивается олигурия или анурия, в моче повышается количество белка, лейкоцитов и эритроцитов, также появляются цилиндры. В крови нарастают показатели креатинина и мочевины

• Опорный клинический признак, наводящий на мысль о менингококцемии, - экзантема. • Она обычно появляется в первые сутки заболевания (в течение 5 -15 ч от начала болезни), реже высыпания образуются на 2 - е сутки. • Сыпь чаще располагается на ягодицах, нижних конечностях, в подмышечных впадинах, на верхних веках и имеет тенденцию к слиянию.
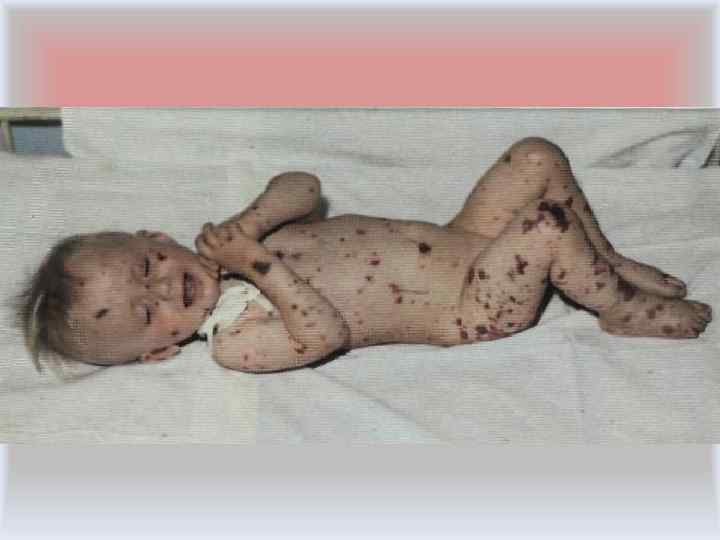
• Типичные геморрагические элементы различной величины имеют неправильные очертания звёздчатого характера, плотные на ощупь. Чем больше выражены бактериемия и интоксикация, тем многочисленнее и крупнее элементы сыпи. В этих случаях экзантема может принять генерализованный характер, располагаясь на любом участке тела; крупные элементы сыпи подвергаются некрозу

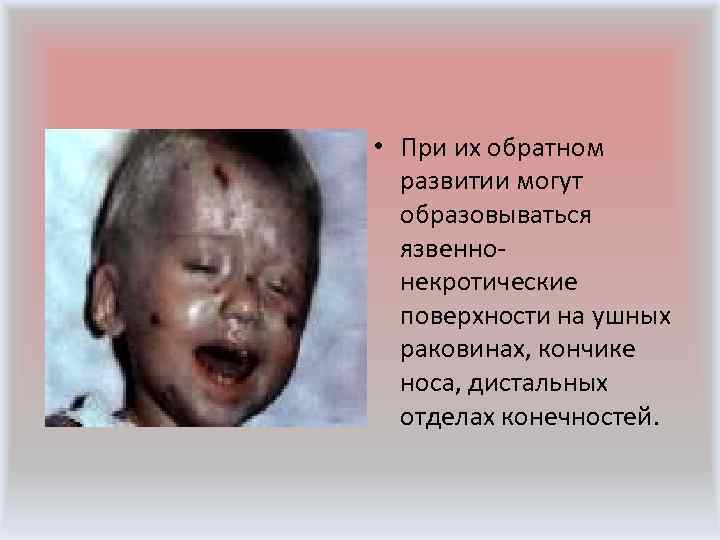
• При их обратном развитии могут образовываться язвенно- некротические поверхности на ушных раковинах, кончике носа, дистальных отделах конечностей.
• Геморрагический синдром при менингококцемии проявляется кровоизлияниями на конъюнктивах, склерах и слизистой оболочке ротоглотки. При более тяжёлом течении развиваются носовые, желудочные, почечные и маточные кровотечения.

• Уже на ранних сроках болезни могут появиться признаки поражения суставов; при этом в первые дни заболевания обычно возникают поражения мелких суставов кисти, а на 2 -й неделе болезни - крупных суставов. • Суставная жидкость может носить серозно- гнойный характер, однако выделить из неё возбудитель, как правило, не удаётся. В более тяжёлых и запущенных случаях экссудат носит гнойный характер, в нём обнаруживают менингококки.

• Отличительная черта менингококцемии, позволяющая проводить клиническую дифференциальную диагностику с другими септическими состояниями, - отсутствие гепатолиенального синдрома.

Лечение • Главной задачей терапии менингококковой инфекции является уничтожение возбудителя и санация очага воспаления. • Лечение тяжелых форм заболевания предусматривает проведение дезинтоксикации и восстановление нормальной работы жизненно важных органов. • В особенно тяжелых случаях, при выраженных нарушениях проводится неотложная терапия и даже реанимационные мероприятия.

Этиотропная терапия Наиболее эффективными в отношении менингококка являются препараты из группы пенициллинов, из которых чаще используются пенициллин, ампициллин и оксамп. Принципы этиотропной терапии. • 1. Лечение антибиотиком должно быть начато как можно раньше. • 2. Препарат должен вводиться внутримышечно или внутривенно в больших дозах для создания необходимой концентрации не только в крови, но и в спинномозговой жидкости и в мозговых оболочках. • 3. Курс лечения должен быть достаточно продолжительным с введением до конца лечения антибиотика в больших дозах. Препараты пенициллина назначаются всем больным даже при подозрении на менингит.

• Рассчитанная доза делится на 6 частей и вводится внутримышечно или внутривенно через 4 ч, в более тяжелых случаях вводят каждые 3 ч • Эндолюмбальное введение антибиотиков используют в исключительных случаях, так как оно может приводить к тяжелым осложнениям. • Продолжительность лечения препаратами пенициллина зависит от клиники заболевания, сроков нормализации температуры и санации спинномозговой жидкости. В большинстве случаев продолжительность курса составляет 6 — 8 дней.

• При недостаточном эффекте от лечения пенициллинами назначаются препараты широкого спектра действия из группы цефа-лоспоринов в дозировке, превышающей терапевтическую в 1, 5— 2 раза. • Отрицательной стороной применения пенициллинов в больших дозах является возможность массивного разрушения возбудителя, в результате чего в кровь попадает большое количество эндотоксина, что ведет к усилению интоксикации в начале лечения. Поэтому больным с явлениями шока при менингококкцемии в первые часы вводят левомицетин, который обладает бактериостатическим действием. • При стабилизации артериального давления и при отсутствии подсыпаний левомицетин заменяют на пеницил-лины.

Дезинтоксикационная терапия • Для борьбы с токсикозом вводятся жидкости, что особенно важно при лечении детей грудного возраста. • Жидкость может вводиться как в виде питья, так и в виде внутривенного введения изотонического раствора хлорида натрия, глюкозы, гемодеза, реам-берина, реополиглюкина и др. • Жидкость вводится и при менингитах, даже при явлениях отека мозга, что является следствием токсикоза. • Для уменьшения отека мозга проводится дегидратация: внутривенно вводится сульфат магния на глюкозе, диуретики (маннит, манитол, лазикс и др. ).

• При молниеносной форме менингококцемии, кроме проведения инфузионной терапии, направленной на стабилизацию сердечнососудистой системы, в больших дозах внутривенно вводятся гормоны — преднизолон, дексаметазон. • Кроме того, используются большие дозы аскорбиновой кислоты, кокарбоксилаза, кордиамин, строфантин. Для борьбы с окислением крови вводится раствора бикарбоната натрия.

• Больному должен обеспечиваться полноценный уход, а при тяжелых формах болезни назначается индивидуальный пост для индивидуального ухода. Каких-либо особых ограничений в диете нет, рацион подбирается соответственно возрасту, вкусу. Если нарушается глотание, то пищу вводят через зонд.

Профилактика • Основной задачей профилактики менингококковой инфекции является изоляция и санация источников. • Больные менингококцемией и менингитом подлежат обязательной госпитализации, в очаге инфекции производится дезинфекция. Выписывают реконвалесцентов только после отрицательного результата двукратного бактериологического обследования. Выздоровевшие дети могут допускаться в детские учреждения не раньше, чем через 10 дней после выписки из больницы.

• Всем детям и взрослым, которые имели контакт с больным, проводят бактериологическое обследование слизи носоглотки. • Бактерионосителям назначают лечение антибиотиками такое же, как и больным назофарингитом. • В целях стимуляции защитных сил организма и для борьбы с астеническим синдромом используются так называемые растительные адаптогены, к которым относятся препараты эхинацеи, заманихи, китайского лимонника.

Осложнения Острый отек и набухание головного мозга возникают чаще в конце первых - начале вторых суток болезни. На фоне бурного течения менингита с резкими признаками интоксикации, общемозговыми расстройствами и психомоторным возбуждением больного наступает потеря сознания.

• Больные не реагируют на сильные раздражители • Появляются и нарастают общие клонико- тонические судороги. • Отмечаются угасание корнеальных рефлексов, сужение зрачков и вялая реакция их на свет. • Брадикардия быстро сменяется тахикардией

• Артериальное давление вначале лабильное, с наклонностью к значительному снижению, в терминальной стадии - высокое, до 150/90 - 180/110 мм рт. ст. • Быстро нарастает одышка до 50 -60 дыханий в 1 мин, дыхание становится шумным, поверхностным, с участием вспомогательной мускулатуры, затем - аритмичным. • Менингеальные симптомы угасают, снижается повышенное ликворное давление.

• Отмечаются непроизвольные дефекации и мочеиспускание. • Развивается отек легких, возникают гемипарезы. • Смерть наступает при остановке дыхания в результате паралича дыхательного центра, сердечная деятельность может продолжаться еще 5 -10 мин.

Инфекционно-токсический шок • У больных с высокой лихорадкой и выраженным геморрагическим синдромом температура тела критически падает до нормальных или субнормальных цифр. В первые часы больные находятся в полном сознании.

• Характерны резкая гиперестезия, общее возбуждение • Кожа бледная. • Пульс частый, едва уловимый. • Артериальное давление стремительно падает. • Нарастают цианоз, одышка. • Прекращается мочеотделение (почечная недостаточность) • Возбуждение сменяется прострацией, возникают судороги Без интенсивного лечения смерть может наступить через 6 -60 ч с момента появления первых признаков шока.

Благодарю за Внимание!

МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ.ppt
- Количество слайдов: 46

