МИ 14.ppt
- Количество слайдов: 91
 Менингококковая инфекция у детей Профессор И. И. Львова Кафедра детских инфекционных болезней ГБОУ ВПО ПГМА им. ак. Е. А. Вагнера Минздрава РФ Пермь 2014
Менингококковая инфекция у детей Профессор И. И. Львова Кафедра детских инфекционных болезней ГБОУ ВПО ПГМА им. ак. Е. А. Вагнера Минздрава РФ Пермь 2014
 Менингококковая инфекция Острое инфекционное бактериально- токсическое заболевание, вызываемое Neisseria meningitidis, с полиморфизмом клинических проявлений от бактерионосительства до гипертоксических форм менингококкемии и менингоэнцефалита, часто заканчивающееся гибелью ребенка в течение первых суток заболевания. «Взрослые носят - дети умирают» .
Менингококковая инфекция Острое инфекционное бактериально- токсическое заболевание, вызываемое Neisseria meningitidis, с полиморфизмом клинических проявлений от бактерионосительства до гипертоксических форм менингококкемии и менингоэнцефалита, часто заканчивающееся гибелью ребенка в течение первых суток заболевания. «Взрослые носят - дети умирают» .
 Актуальность проблемы МИ Сохраняющаяся высокая заболеваемость МИ на территории Российской Федерации. Высокий уровень детской заболеваемости, в том числе генерализованными формами. Высокий уровень летальности, особенно среди детей. Введение вакцинации в Национальный календарь профилактических прививок РФ по эпидпоказаниям.
Актуальность проблемы МИ Сохраняющаяся высокая заболеваемость МИ на территории Российской Федерации. Высокий уровень детской заболеваемости, в том числе генерализованными формами. Высокий уровень летальности, особенно среди детей. Введение вакцинации в Национальный календарь профилактических прививок РФ по эпидпоказаниям.
 Этиология Nesseria meningitidis – грамотрицательная бактерия, мелкая неправильной округлой формы. Располагаются парами (диплококки) вне- и внутриклеточно. образуют капсулу и L-формы. При аутолизе выделяют белково-липолисахаридный вазо- и нейротропный эндотоксин. Чувствительны к антибиотикам пенициллинового и цефалоспориновго ряда, левомицетину; низким температурам, кипячению, высыханию и дезинфектантам (01% раствору хлорамина, 700 спирту, лизолу).
Этиология Nesseria meningitidis – грамотрицательная бактерия, мелкая неправильной округлой формы. Располагаются парами (диплококки) вне- и внутриклеточно. образуют капсулу и L-формы. При аутолизе выделяют белково-липолисахаридный вазо- и нейротропный эндотоксин. Чувствительны к антибиотикам пенициллинового и цефалоспориновго ряда, левомицетину; низким температурам, кипячению, высыханию и дезинфектантам (01% раствору хлорамина, 700 спирту, лизолу).
 Основные серогруппы: А, В, С, Х, Y, Z , W-135, 29 Е. Тяжелые генерализованные формы, особенно у детей первых месяцев жизни, вызывают серотипы А, В, Х, Y. L-формы способствуют затяжному течению и устойчивости к антибиотикам. Обладают аллергизирующим компонентом, высокой адгезивной (за счет гиалуронидазы) и антифагоцитарной активностью (за счет капсульного полисахарида).
Основные серогруппы: А, В, С, Х, Y, Z , W-135, 29 Е. Тяжелые генерализованные формы, особенно у детей первых месяцев жизни, вызывают серотипы А, В, Х, Y. L-формы способствуют затяжному течению и устойчивости к антибиотикам. Обладают аллергизирующим компонентом, высокой адгезивной (за счет гиалуронидазы) и антифагоцитарной активностью (за счет капсульного полисахарида).
 Эпидемиология Спорадическая заболеваемость с характерным подъемом каждые 8 -10 -30 лет. Антропоноз с широкой распространенностью бактерионосительства, поддерживающего непрерывность эпидемического процесса. Источник инфекции – бактерионоситель И больной человек. Механизм передачи аэрогенный. Путь - воздушно-капельный. Инкубационный период - 1 -10 дней (период обсервации).
Эпидемиология Спорадическая заболеваемость с характерным подъемом каждые 8 -10 -30 лет. Антропоноз с широкой распространенностью бактерионосительства, поддерживающего непрерывность эпидемического процесса. Источник инфекции – бактерионоситель И больной человек. Механизм передачи аэрогенный. Путь - воздушно-капельный. Инкубационный период - 1 -10 дней (период обсервации).
 Возбудитель с тропностью к слизистой оболочке носоглотки выделяется со слизью во внешнюю среду, наиболее распространенная форма инфекции менингококконосительство. У «здоровых носителей» часто выявляют хронические заболевания носоглотки. Длительность «здорового носительства» - 2 -3 недели, реже - до 6 месяцев - 1 года (при наличии хронических воспалительных заболеваний носоглотки). Частота носительства превышает частоту заболевания в 20 тыс. раз. • Диагноз устанавливается только на основании положительных результатов бактериологического исследования в очаге инфекции.
Возбудитель с тропностью к слизистой оболочке носоглотки выделяется со слизью во внешнюю среду, наиболее распространенная форма инфекции менингококконосительство. У «здоровых носителей» часто выявляют хронические заболевания носоглотки. Длительность «здорового носительства» - 2 -3 недели, реже - до 6 месяцев - 1 года (при наличии хронических воспалительных заболеваний носоглотки). Частота носительства превышает частоту заболевания в 20 тыс. раз. • Диагноз устанавливается только на основании положительных результатов бактериологического исследования в очаге инфекции.
 . Больные назофарингитом выделяют возбудителя в 2 -3 раза больше , чем носители. Больные генерализованными формами инфекции по интенсивности выделения возбудителя во внешнюю среду в 6 раз опаснее носителей.
. Больные назофарингитом выделяют возбудителя в 2 -3 раза больше , чем носители. Больные генерализованными формами инфекции по интенсивности выделения возбудителя во внешнюю среду в 6 раз опаснее носителей.
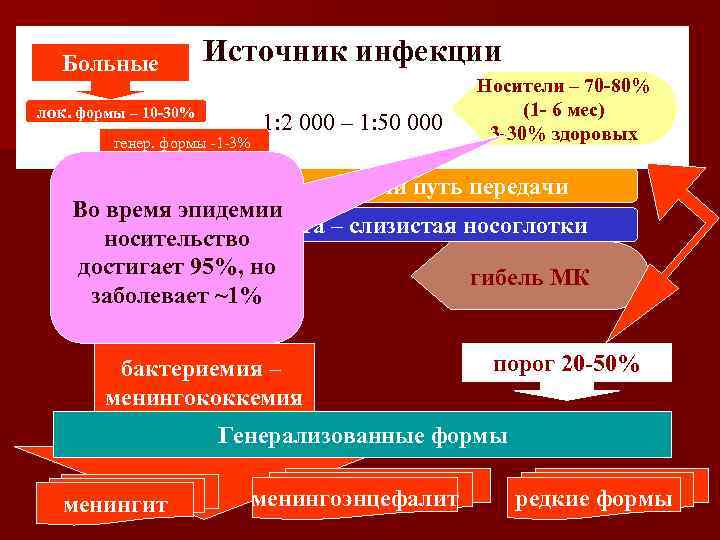 Больные Источник инфекции лок. формы – 10 -30% генер. формы -1 -3% 1: 2 000 – 1: 50 000 Носители – 70 -80% (1 - 6 мес) 3 -30% здоровых Воздушно-капельный путь передачи Во время эпидемии Входные ворота – слизистая носоглотки носительство локализованная достигает 95%, но гибель МК форма МКИ (от 10 -15% заболевает ~1% до 20 -30%) бактериемия – менингококкемия порог 20 -50% Генерализованные формы менингит менингоэнцефалит редкие формы
Больные Источник инфекции лок. формы – 10 -30% генер. формы -1 -3% 1: 2 000 – 1: 50 000 Носители – 70 -80% (1 - 6 мес) 3 -30% здоровых Воздушно-капельный путь передачи Во время эпидемии Входные ворота – слизистая носоглотки носительство локализованная достигает 95%, но гибель МК форма МКИ (от 10 -15% заболевает ~1% до 20 -30%) бактериемия – менингококкемия порог 20 -50% Генерализованные формы менингит менингоэнцефалит редкие формы
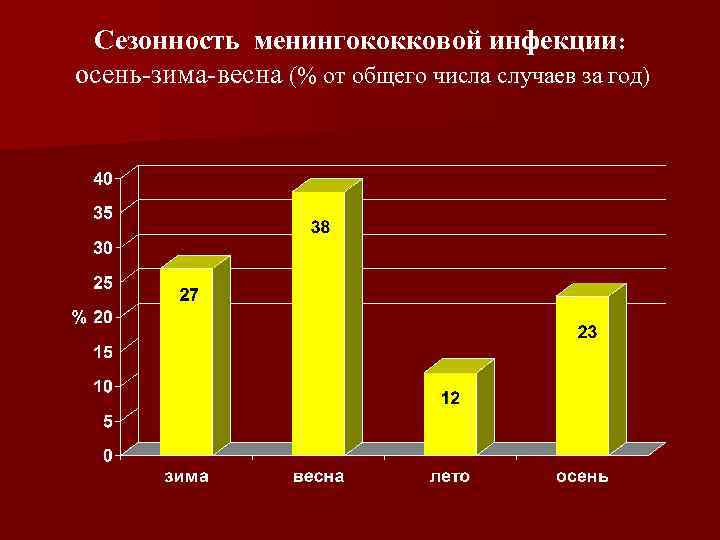 Сезонность менингококковой инфекции: осень-зима-весна (% от общего числа случаев за год)
Сезонность менингококковой инфекции: осень-зима-весна (% от общего числа случаев за год)
 Заболеваемость детей и подростков в эпидемический и межэпидемический период – 70 -75% от числа заболевших. Болеют чаще дети до 3 лет. Летальность - 10%-11%, при гипертоксических формах - до 70%. Группа высокого риска заболеваемости МИ – дети с вторичной иммунной недостаточностью и хроническими герпесвирусными инфекциями. «Инфекционные болезни» под ред. проф. Э. Н. Симованьян, 2011).
Заболеваемость детей и подростков в эпидемический и межэпидемический период – 70 -75% от числа заболевших. Болеют чаще дети до 3 лет. Летальность - 10%-11%, при гипертоксических формах - до 70%. Группа высокого риска заболеваемости МИ – дети с вторичной иммунной недостаточностью и хроническими герпесвирусными инфекциями. «Инфекционные болезни» под ред. проф. Э. Н. Симованьян, 2011).
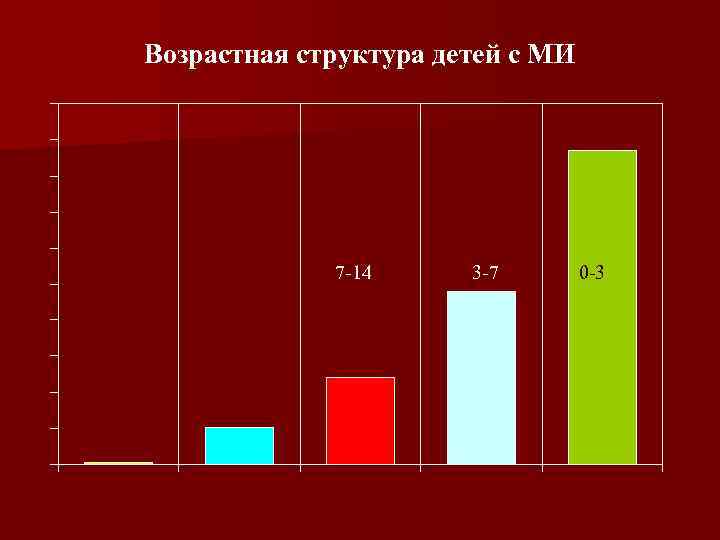 Возрастная структура детей с МИ 7 -14 3 -7 0 -3
Возрастная структура детей с МИ 7 -14 3 -7 0 -3
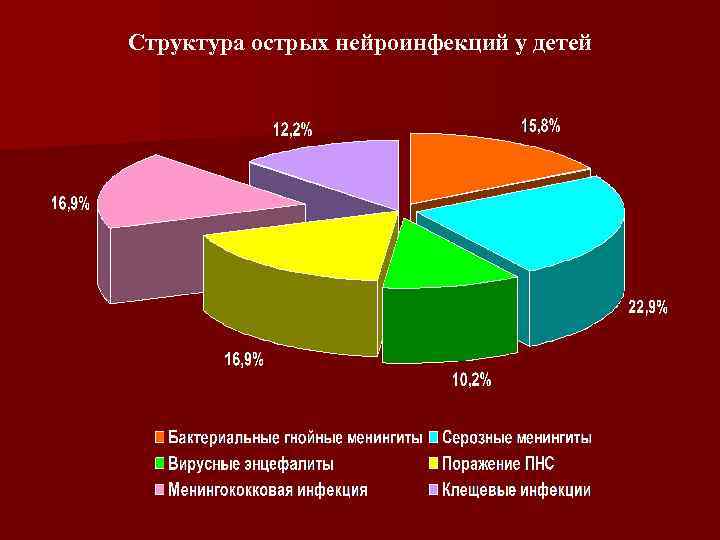 Cтруктура острых нейроинфекций у детей
Cтруктура острых нейроинфекций у детей
 Патогенез 1 фаза заражение: воздушно - капельным путем при наличии тесного контакта. В 70 -90% случаев временное пребывание менингококков на слизистой носоглотки не сопровождается заметным нарушением состояния. 2 фаза локальной инфекции: сенсибилизация организма и воспалительные изменения в слизистой носоглотки - полнокровие сосудов, набухание покровного эпителия, нейтрофильная инфильтрация всех слоев слизистой оболочки. У 1 -3% лиц - генерализация. 3 фаза лимфо-гематогенной диссеминации.
Патогенез 1 фаза заражение: воздушно - капельным путем при наличии тесного контакта. В 70 -90% случаев временное пребывание менингококков на слизистой носоглотки не сопровождается заметным нарушением состояния. 2 фаза локальной инфекции: сенсибилизация организма и воспалительные изменения в слизистой носоглотки - полнокровие сосудов, набухание покровного эпителия, нейтрофильная инфильтрация всех слоев слизистой оболочки. У 1 -3% лиц - генерализация. 3 фаза лимфо-гематогенной диссеминации.
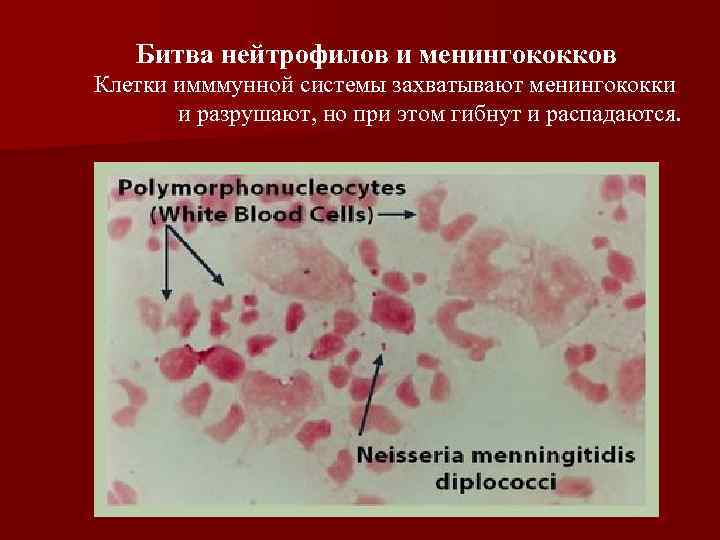 Битва нейтрофилов и менингококков Клетки имммунной системы захватывают менингококки и разрушают, но при этом гибнут и распадаются.
Битва нейтрофилов и менингококков Клетки имммунной системы захватывают менингококки и разрушают, но при этом гибнут и распадаются.
 Последствия лимфо-гематогенной диссеминации Раздражение эндотоксином рефлексогенных зон кровеносных сосудов и ЦНС: усиление функциональной активности аденогипофизарной и симпатоадреналовой систем, выброс большого количества катехоламинов (адреналина, норадреналина) и кортикостероидов, вазоконстрикция. Повреждение эндотелия капилляров, резкое эндотели повышение проницаемости сосудов. На фоне метаболического ацидоза развитие тромбогемморагического синдрома, усиливающего гипоксию и гипоксемию. При прогрессировании процесса - инфекционно – токсический шок (ИТШ).
Последствия лимфо-гематогенной диссеминации Раздражение эндотоксином рефлексогенных зон кровеносных сосудов и ЦНС: усиление функциональной активности аденогипофизарной и симпатоадреналовой систем, выброс большого количества катехоламинов (адреналина, норадреналина) и кортикостероидов, вазоконстрикция. Повреждение эндотелия капилляров, резкое эндотели повышение проницаемости сосудов. На фоне метаболического ацидоза развитие тромбогемморагического синдрома, усиливающего гипоксию и гипоксемию. При прогрессировании процесса - инфекционно – токсический шок (ИТШ).
 Массивный распад менингококков с выделением эндотоксина (сосудистого яда) приводит к свертыванию крови по всей кровеносной системе сбразованием микротромбов, затрудняющие кровоток. Это - ДВС-синдром ( «синдром диссеминированного внутрисосудистого свертывания» ). В качестве компенсации активируется противосвертывающая система: кровь разжижается. Из-за истощения свертывающей и противосвертывающей систем возникают хаотические разнонаправленные явления: тромбы и кровотечения.
Массивный распад менингококков с выделением эндотоксина (сосудистого яда) приводит к свертыванию крови по всей кровеносной системе сбразованием микротромбов, затрудняющие кровоток. Это - ДВС-синдром ( «синдром диссеминированного внутрисосудистого свертывания» ). В качестве компенсации активируется противосвертывающая система: кровь разжижается. Из-за истощения свертывающей и противосвертывающей систем возникают хаотические разнонаправленные явления: тромбы и кровотечения.
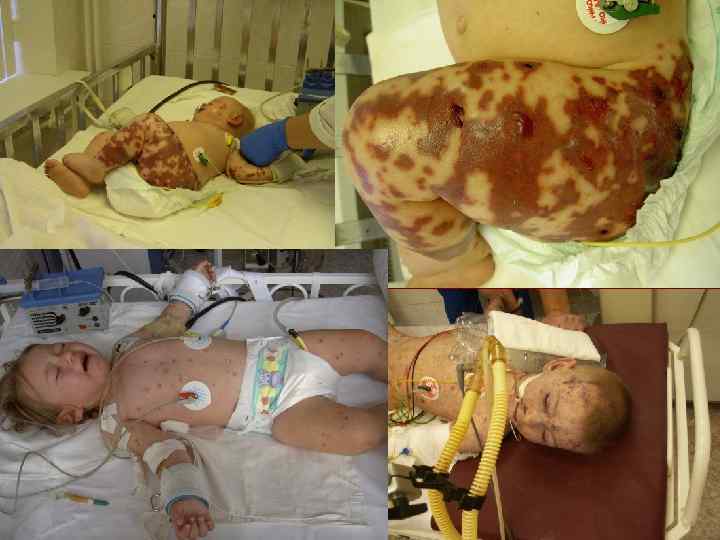
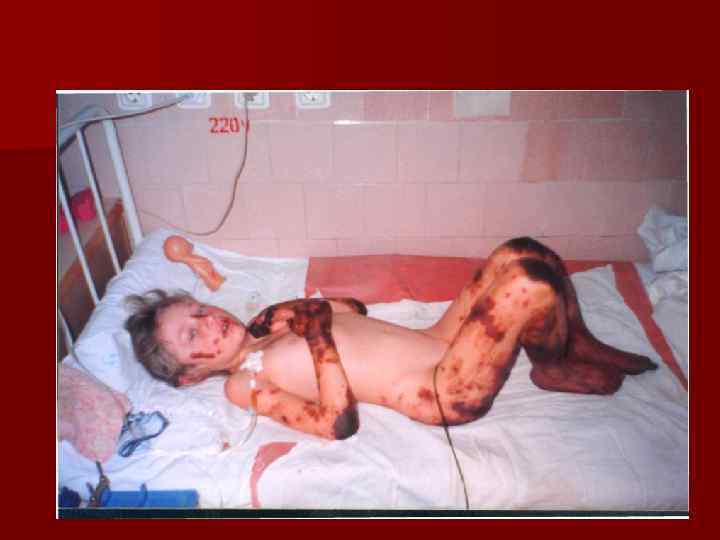
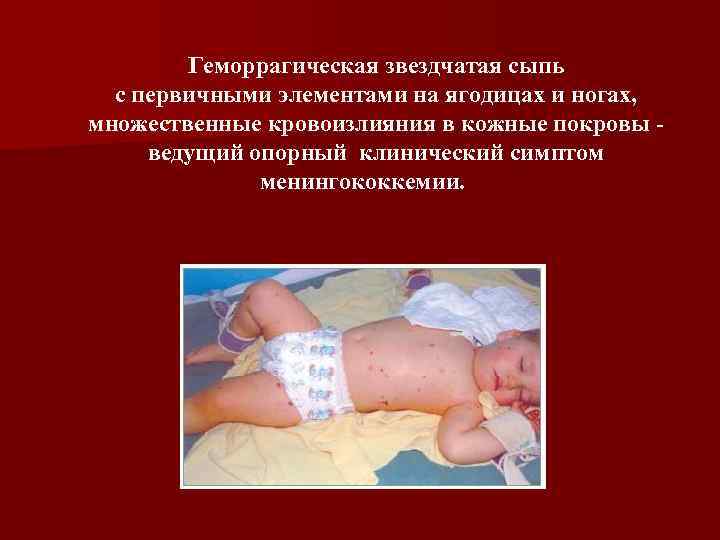 Геморрагическая звездчатая сыпь с первичными элементами на ягодицах и ногах, множественные кровоизлияния в кожные покровы ведущий опорный клинический симптом менингококкемии.
Геморрагическая звездчатая сыпь с первичными элементами на ягодицах и ногах, множественные кровоизлияния в кожные покровы ведущий опорный клинический симптом менингококкемии.
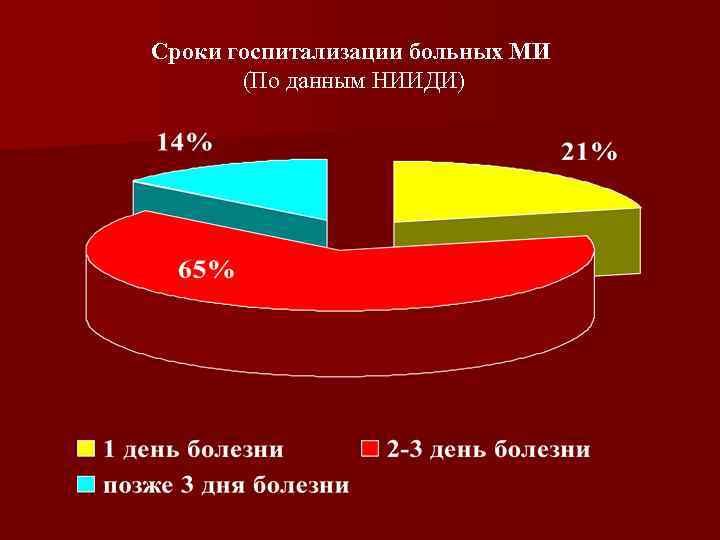 Сроки госпитализации больных МИ (По данным НИИДИ)
Сроки госпитализации больных МИ (По данным НИИДИ)
 Длительность пребывания в НИИДИ детей, умерших от МИ Имя пациента Рома С. , 2 года 10 мес. Длительность пребывания в НИИДИ 14 часа Альбина Ч. , 11 мес. 36 часов Женя Е. , 1 год 8 часов 16 мин. Ульяна И. , 1 года 2 мес. 40 мин. Лиза Д. , 8 мес. 6 часов 35 мин. Сергей Ш. , 17 лет 17 часов Настя К. , 5 лет 4 часа 45 мин.
Длительность пребывания в НИИДИ детей, умерших от МИ Имя пациента Рома С. , 2 года 10 мес. Длительность пребывания в НИИДИ 14 часа Альбина Ч. , 11 мес. 36 часов Женя Е. , 1 год 8 часов 16 мин. Ульяна И. , 1 года 2 мес. 40 мин. Лиза Д. , 8 мес. 6 часов 35 мин. Сергей Ш. , 17 лет 17 часов Настя К. , 5 лет 4 часа 45 мин.
 4 фаза менингоцеребральная Возбудитель проникает в оболочки головного мозга, вызывает серозно -гнойное воспаление и гнойный менингит, иногда менинго-энцефалит. Менигококки (мазок спинномозговой жидкости)
4 фаза менингоцеребральная Возбудитель проникает в оболочки головного мозга, вызывает серозно -гнойное воспаление и гнойный менингит, иногда менинго-энцефалит. Менигококки (мазок спинномозговой жидкости)
 При генерализации : менингококкемия без поражения мозговых менингокок оболочек; с поражением мозговых оболочек (смешанная форма: + менингит). В итоге: обширные кровоизлияния в различные органы и ткани, в том числе в надпочечники, - острая надпочечниковая недостаточность ИТШ.
При генерализации : менингококкемия без поражения мозговых менингокок оболочек; с поражением мозговых оболочек (смешанная форма: + менингит). В итоге: обширные кровоизлияния в различные органы и ткани, в том числе в надпочечники, - острая надпочечниковая недостаточность ИТШ.
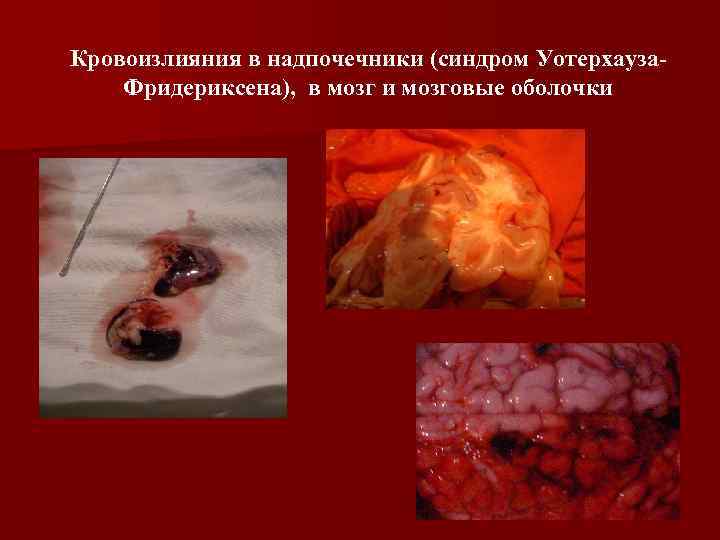 Кровоизлияния в надпочечники (синдром Уотерхауза. Фридериксена), в мозг и мозговые оболочки
Кровоизлияния в надпочечники (синдром Уотерхауза. Фридериксена), в мозг и мозговые оболочки
 5 фаза реконвалесценции и остаточных явлений. q Нарушение интеллекта. q Гипертензионный синдром. q Гидроцефалия. q Эпилептический синдром. q Параличи и парезы. q Некрозы кожи и подкожной клетчатки. q Эндокринные нарушения (несахарный диабет, диэнцефальное ожирение). q Нарушение слуха, зрения.
5 фаза реконвалесценции и остаточных явлений. q Нарушение интеллекта. q Гипертензионный синдром. q Гидроцефалия. q Эпилептический синдром. q Параличи и парезы. q Некрозы кожи и подкожной клетчатки. q Эндокринные нарушения (несахарный диабет, диэнцефальное ожирение). q Нарушение слуха, зрения.
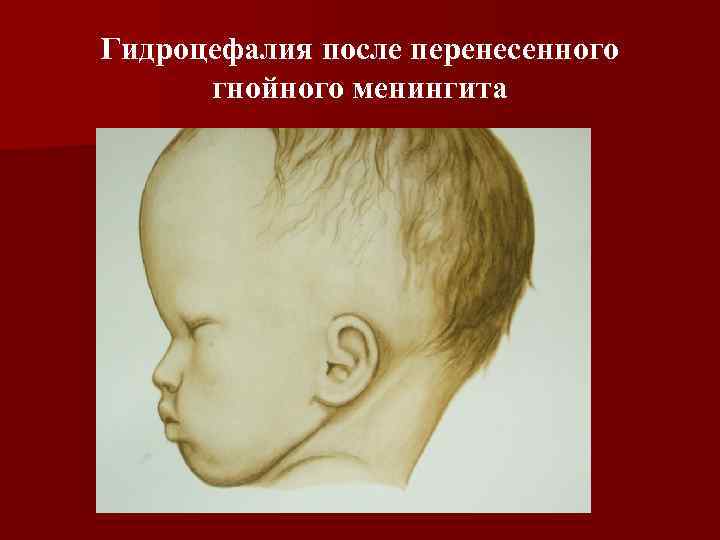 Гидроцефалия после перенесенного гнойного менингита
Гидроцефалия после перенесенного гнойного менингита
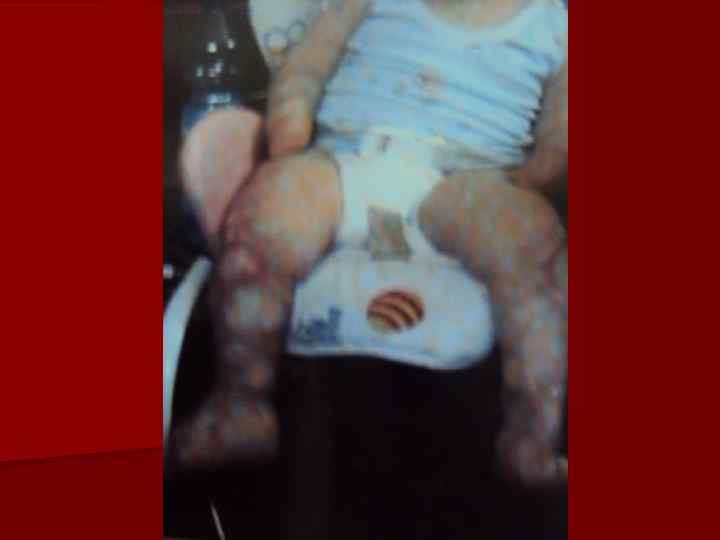
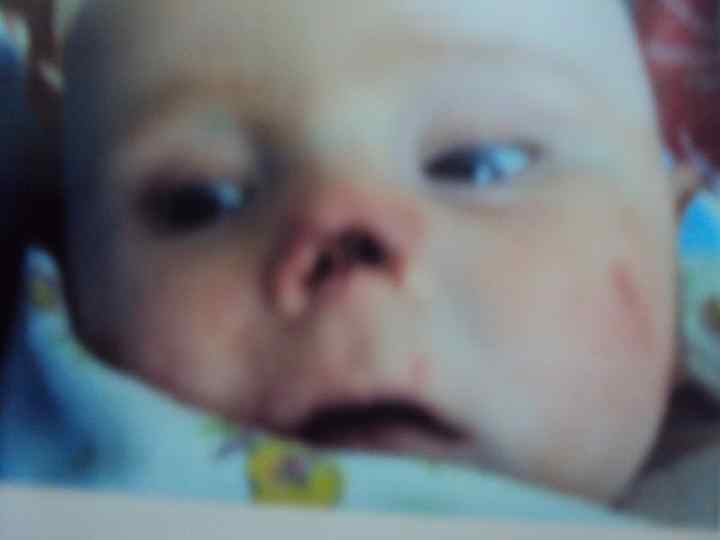
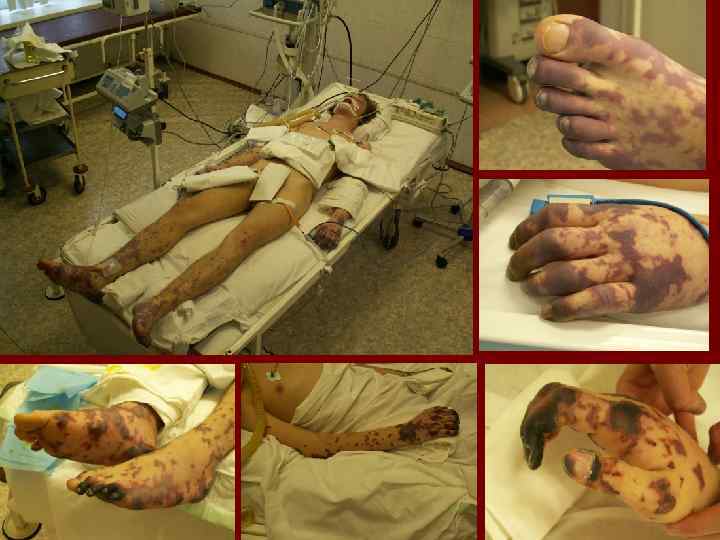
 Мальчик К. 23. 12. 2010 г. р. В IV-V 2011 г - острая менингококковая инфекция, генерализованная, тяжелая. Лечение в реанимационном отделении, затем в ДХО ГБ№ 15: обширные некрозы мягких тканей. Неоднократно оперативное лечение (ампутация всех пальцев). С VII-11 г судороги. Нейтропения (760 клеток при нижней границе нормы 3276 кл). . Диагноз: эпилепсия генерализованная, симптоматическая с миоклоничесчкими приступами (последствие перенесенной нейроинфекции). Соп. : постнекротическая рубцевая деформация конечностей, носа. Гранулированная рана левой стопы. Поздняя диагностика из-за реш, оцененной как аллергия.
Мальчик К. 23. 12. 2010 г. р. В IV-V 2011 г - острая менингококковая инфекция, генерализованная, тяжелая. Лечение в реанимационном отделении, затем в ДХО ГБ№ 15: обширные некрозы мягких тканей. Неоднократно оперативное лечение (ампутация всех пальцев). С VII-11 г судороги. Нейтропения (760 клеток при нижней границе нормы 3276 кл). . Диагноз: эпилепсия генерализованная, симптоматическая с миоклоничесчкими приступами (последствие перенесенной нейроинфекции). Соп. : постнекротическая рубцевая деформация конечностей, носа. Гранулированная рана левой стопы. Поздняя диагностика из-за реш, оцененной как аллергия.
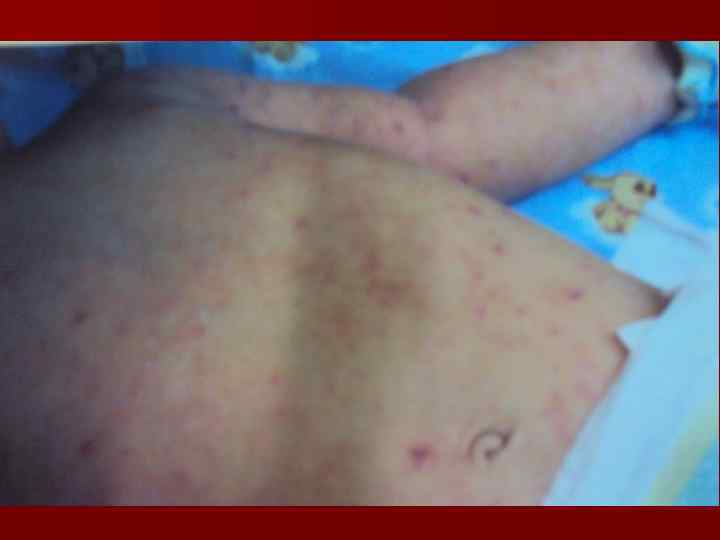
 Классификация МИ (В. И. Покровский, 1976) Тип 1. Типичная 2. Атипичная: 1. Стертая. 2. Абортивная 3. Энцефалитическая Формы 1. Локализованные. 1. Менингококконосительство. 2. О. назофарингит. 3. Иридоциклит (редкая форма). 2. Генерализированные 1. Менингококкемия: а) доброкачественное течение; б) злокачественное течение; 2. Гнойный менингит. 3. Смешанная форма. 3. Редкие формы: эндокардит, артрит Тяжесть Течение Осложн. 1. Легкая. 2. Среднетяжелая. 3. Тяжелая. 1. Острое (до 1 мес. ) 2. Затяжное (до 3 мес. ) 3. Хроническое (более 3 мес. ) 4. Рецидивирующее: а) менингит, б) смешанная форма. 5. Молниеносное: а) с развитием острой надпочечниковой недостаточности; б) с развитием отека и набухания мозга. ИТШ I, III, IV степени, Эпендима тит, параличи, парезы отек и набухание мозга.
Классификация МИ (В. И. Покровский, 1976) Тип 1. Типичная 2. Атипичная: 1. Стертая. 2. Абортивная 3. Энцефалитическая Формы 1. Локализованные. 1. Менингококконосительство. 2. О. назофарингит. 3. Иридоциклит (редкая форма). 2. Генерализированные 1. Менингококкемия: а) доброкачественное течение; б) злокачественное течение; 2. Гнойный менингит. 3. Смешанная форма. 3. Редкие формы: эндокардит, артрит Тяжесть Течение Осложн. 1. Легкая. 2. Среднетяжелая. 3. Тяжелая. 1. Острое (до 1 мес. ) 2. Затяжное (до 3 мес. ) 3. Хроническое (более 3 мес. ) 4. Рецидивирующее: а) менингит, б) смешанная форма. 5. Молниеносное: а) с развитием острой надпочечниковой недостаточности; б) с развитием отека и набухания мозга. ИТШ I, III, IV степени, Эпендима тит, параличи, парезы отек и набухание мозга.
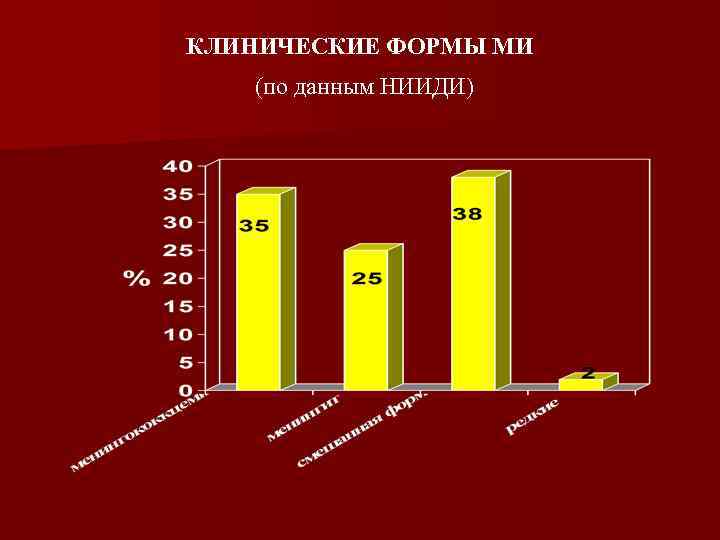 КЛИНИЧЕСКИЕ ФОРМЫ МИ (по данным НИИДИ)
КЛИНИЧЕСКИЕ ФОРМЫ МИ (по данным НИИДИ)
 Пример формулировки диагноза Менингококковая инфекция, менингококкемия, тяжелая форма Осложнение: инфекционно-токсический шок 2 степени. Менингококковая инфекция, менингит, тяжелая форма. Осложнение: отек, набухание головного мозга.
Пример формулировки диагноза Менингококковая инфекция, менингококкемия, тяжелая форма Осложнение: инфекционно-токсический шок 2 степени. Менингококковая инфекция, менингит, тяжелая форма. Осложнение: отек, набухание головного мозга.
 Назофарингит. В 30 -40% случаев предшественник генерализованных форм. Головная боль, першение в горле, кашель, чихание, заложенность носа, затрудненное носовое дыхание. Температура тела 37. 5 - 38 0 С. Длительность лихорадки 2 -3 дня. Скудное серозно-гнойное отделяемое из носа. Гиперемия и отечность задней стенки глотки. Воспалительные изменения слизистой носоглотки - 5 -7 дней, гипертрофия фолликулов задней стенки глотки до 2 недель. ОАК: нормоцитоз или умеренный лейкоцитоз с нейтрофильным сдвигом. СОЭ – норма или несколько увеличена. Диагностируется, как правило, при работе в очаге инфекции на основании результатов бактериологического исследования мазка из носоглотки.
Назофарингит. В 30 -40% случаев предшественник генерализованных форм. Головная боль, першение в горле, кашель, чихание, заложенность носа, затрудненное носовое дыхание. Температура тела 37. 5 - 38 0 С. Длительность лихорадки 2 -3 дня. Скудное серозно-гнойное отделяемое из носа. Гиперемия и отечность задней стенки глотки. Воспалительные изменения слизистой носоглотки - 5 -7 дней, гипертрофия фолликулов задней стенки глотки до 2 недель. ОАК: нормоцитоз или умеренный лейкоцитоз с нейтрофильным сдвигом. СОЭ – норма или несколько увеличена. Диагностируется, как правило, при работе в очаге инфекции на основании результатов бактериологического исследования мазка из носоглотки.
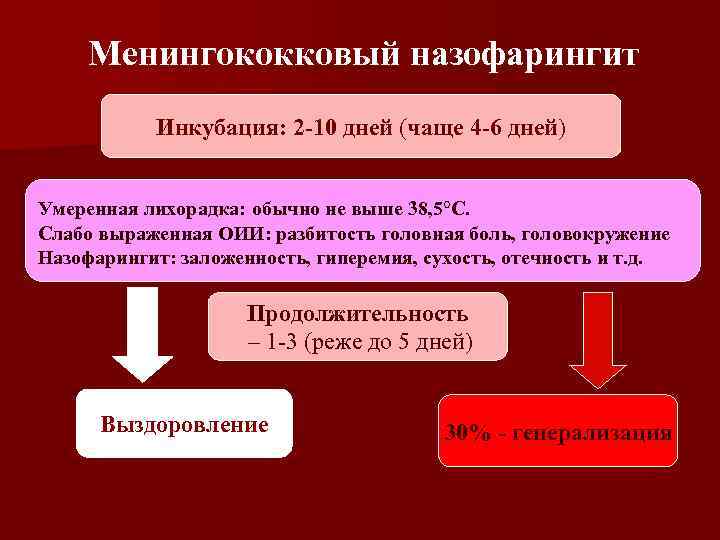 Менингококковый назофарингит Инкубация: 2 -10 дней (чаще 4 -6 дней) Умеренная лихорадка: обычно не выше 38, 5°С. Слабо выраженная ОИИ: разбитость головная боль, головокружение Назофарингит: заложенность, гиперемия, сухость, отечность и т. д. Продолжительность – 1 -3 (реже до 5 дней) Выздоровление 30% - генерализация
Менингококковый назофарингит Инкубация: 2 -10 дней (чаще 4 -6 дней) Умеренная лихорадка: обычно не выше 38, 5°С. Слабо выраженная ОИИ: разбитость головная боль, головокружение Назофарингит: заложенность, гиперемия, сухость, отечность и т. д. Продолжительность – 1 -3 (реже до 5 дней) Выздоровление 30% - генерализация
 Менингококкемия (менингококковый сепсис). Острое начало с фебрильной температурой, часто с указанием часа заболевания. Геморрагическая звездчатая экзантема через 5 -15 часов от начала заболевания с преимущественной локализацией на голенях, бедрах, ягодицах, реже груди и животе 2 -5 мм в диаметре и более. Часто встречается реш (предвестник типичной сыпи: пятнисто-папулезная – кореподобная, розеолезная). Маркеры тяжести: снижение температуры , распространение сыпи вверх (на лице); «трупные пятна» – синюшно-лиловые сливные крупные элементы на отлогих частях тела; некрозы с тканевыми дефектами.
Менингококкемия (менингококковый сепсис). Острое начало с фебрильной температурой, часто с указанием часа заболевания. Геморрагическая звездчатая экзантема через 5 -15 часов от начала заболевания с преимущественной локализацией на голенях, бедрах, ягодицах, реже груди и животе 2 -5 мм в диаметре и более. Часто встречается реш (предвестник типичной сыпи: пятнисто-папулезная – кореподобная, розеолезная). Маркеры тяжести: снижение температуры , распространение сыпи вверх (на лице); «трупные пятна» – синюшно-лиловые сливные крупные элементы на отлогих частях тела; некрозы с тканевыми дефектами.
 Диагностика МИ Клинические проявления Эпидемиологический анамнез Острое начало Экзантема и/или Менингеальный синдром Выявление носителей МК Выявление больных МКИ Лабораторные данные МК в носоглоточной слизи, ликворе, крови, элементах сыпи Изменения ЦСЖ Изменения периферической в крови Диагностические титры МК-антител
Диагностика МИ Клинические проявления Эпидемиологический анамнез Острое начало Экзантема и/или Менингеальный синдром Выявление носителей МК Выявление больных МКИ Лабораторные данные МК в носоглоточной слизи, ликворе, крови, элементах сыпи Изменения ЦСЖ Изменения периферической в крови Диагностические титры МК-антител
 ХАРАКТЕРИСТИКА СЫПИ ПРИ МИ
ХАРАКТЕРИСТИКА СЫПИ ПРИ МИ
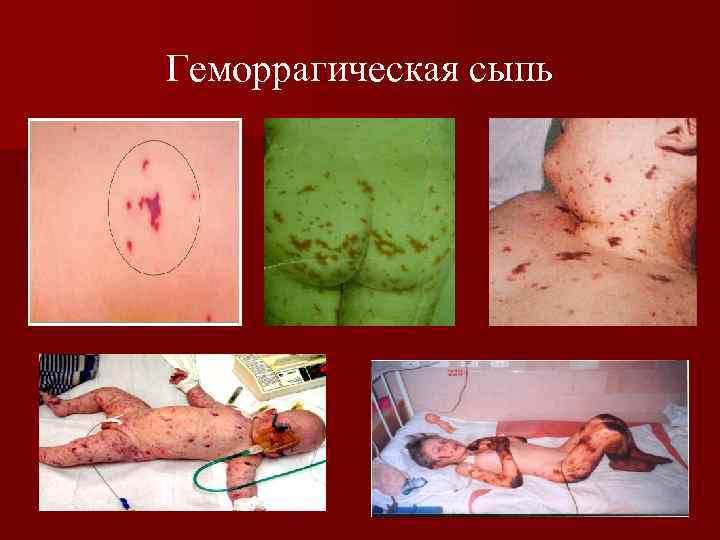 Геморрагическая сыпь
Геморрагическая сыпь


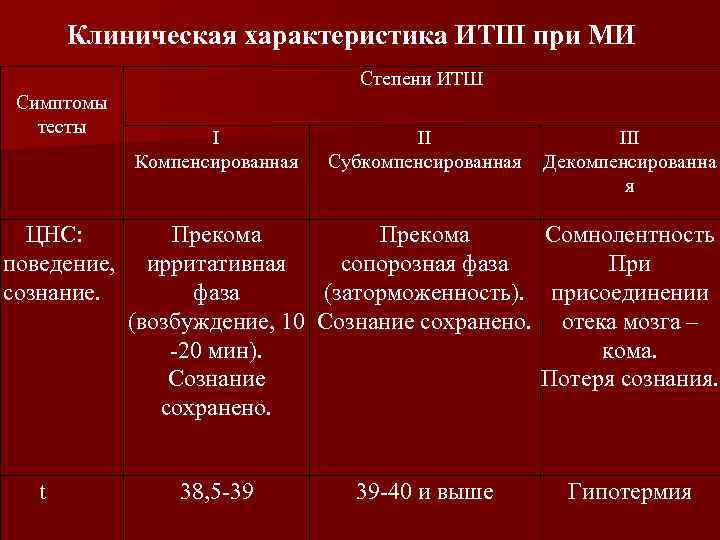 Клиническая характеристика ИТШ при МИ Степени ИТШ Симптомы тесты ЦНС: поведение, сознание. t I Компенсированная II Субкомпенсированная III Декомпенсированна я Прекома Сомнолентность ирритативная сопорозная фаза При фаза (заторможенность). присоединении (возбуждение, 10 Сознание сохранено. отека мозга – -20 мин). кома. Сознание Потеря сознания. сохранено. 38, 5 -39 39 -40 и выше Гипотермия
Клиническая характеристика ИТШ при МИ Степени ИТШ Симптомы тесты ЦНС: поведение, сознание. t I Компенсированная II Субкомпенсированная III Декомпенсированна я Прекома Сомнолентность ирритативная сопорозная фаза При фаза (заторможенность). присоединении (возбуждение, 10 Сознание сохранено. отека мозга – -20 мин). кома. Сознание Потеря сознания. сохранено. 38, 5 -39 39 -40 и выше Гипотермия
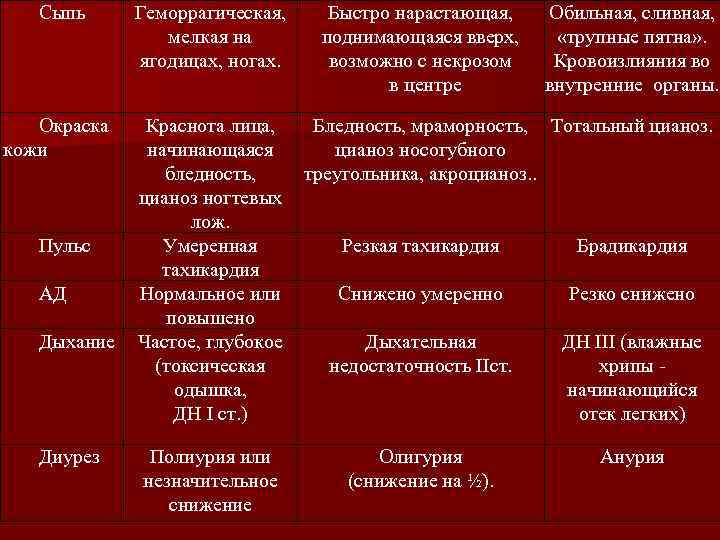 Сыпь Геморрагическая, мелкая на ягодицах, ногах. Окраска кожи Краснота лица, начинающаяся бледность, цианоз ногтевых лож. Умеренная тахикардия Нормальное или повышено Частое, глубокое (токсическая одышка, ДН I ст. ) Пульс АД Дыхание Диурез Полиурия или незначительное снижение Быстро нарастающая, поднимающаяся вверх, возможно с некрозом в центре Обильная, сливная, «трупные пятна» . Кровоизлияния во внутренние органы. Бледность, мраморность, Тотальный цианоз носогубного треугольника, акроцианоз. . Резкая тахикардия Брадикардия Снижено умеренно Резко снижено Дыхательная недостаточность IIст. ДН III (влажные хрипы начинающийся отек легких) Олигурия (снижение на ½). Анурия
Сыпь Геморрагическая, мелкая на ягодицах, ногах. Окраска кожи Краснота лица, начинающаяся бледность, цианоз ногтевых лож. Умеренная тахикардия Нормальное или повышено Частое, глубокое (токсическая одышка, ДН I ст. ) Пульс АД Дыхание Диурез Полиурия или незначительное снижение Быстро нарастающая, поднимающаяся вверх, возможно с некрозом в центре Обильная, сливная, «трупные пятна» . Кровоизлияния во внутренние органы. Бледность, мраморность, Тотальный цианоз носогубного треугольника, акроцианоз. . Резкая тахикардия Брадикардия Снижено умеренно Резко снижено Дыхательная недостаточность IIст. ДН III (влажные хрипы начинающийся отек легких) Олигурия (снижение на ½). Анурия
 Злокачественное течение (до развития сыпи) можно заподозрить при сочетании следующих признаков: Возраст до года. Необычная бледность кожи и носогубного треугольника. Холодные кожные покровы. Стойкая гипертермия в течение 12 часов, сочетающаяся с повторной рвотой. q Заторможенность, необъяснимая клиническими данными. q Несоответствие общей тяжести состояния и физикальных данных. q Стойкая тахикардия, глухость сердечных тонов. q q Эти проявления токсикоза указывают на необходимость начала интенсивной терапии на догоспитальном этапе, в последующем, в реанимационном отделении.
Злокачественное течение (до развития сыпи) можно заподозрить при сочетании следующих признаков: Возраст до года. Необычная бледность кожи и носогубного треугольника. Холодные кожные покровы. Стойкая гипертермия в течение 12 часов, сочетающаяся с повторной рвотой. q Заторможенность, необъяснимая клиническими данными. q Несоответствие общей тяжести состояния и физикальных данных. q Стойкая тахикардия, глухость сердечных тонов. q q Эти проявления токсикоза указывают на необходимость начала интенсивной терапии на догоспитальном этапе, в последующем, в реанимационном отделении.
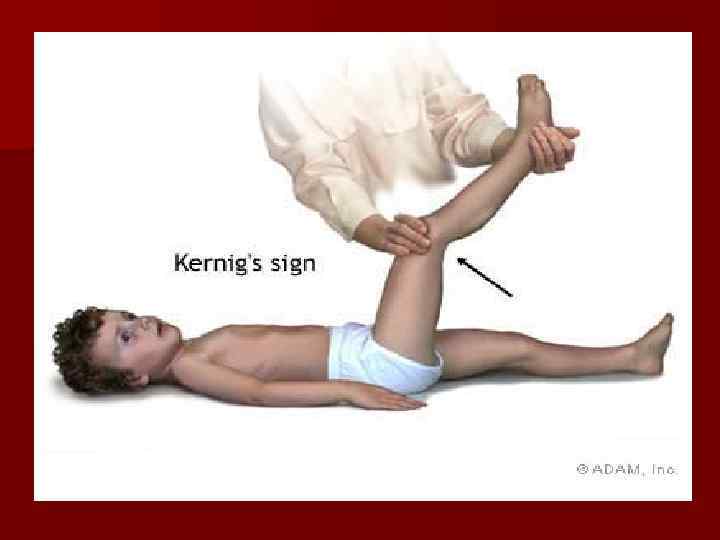
 Гнойный менингит Острое начало. Фебрильная температура. Головная боль (лобно-височная область). Гиперестезия. Рвота многократная. Помрачение сознания. Положительные менингеальные симптомы. n Судороги клонические. n n n n Смешанная форма МИ - 60 -65%.
Гнойный менингит Острое начало. Фебрильная температура. Головная боль (лобно-височная область). Гиперестезия. Рвота многократная. Помрачение сознания. Положительные менингеальные симптомы. n Судороги клонические. n n n n Смешанная форма МИ - 60 -65%.
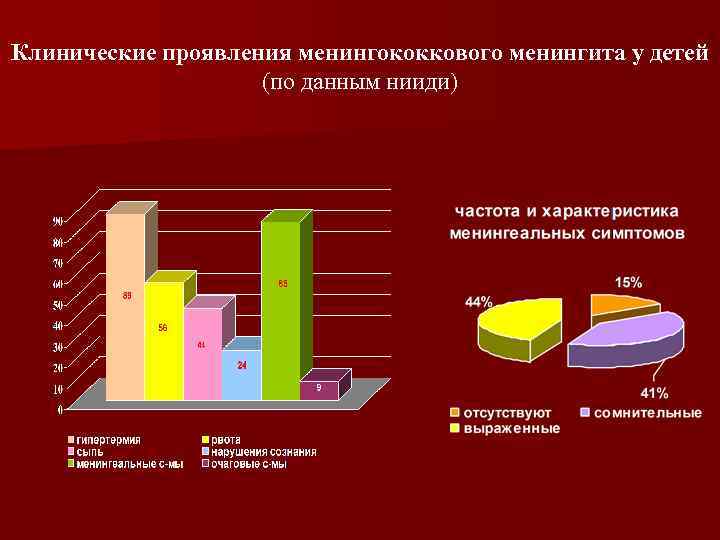 Клинические проявления менингококкового менингита у детей (по данным нииди)
Клинические проявления менингококкового менингита у детей (по данным нииди)
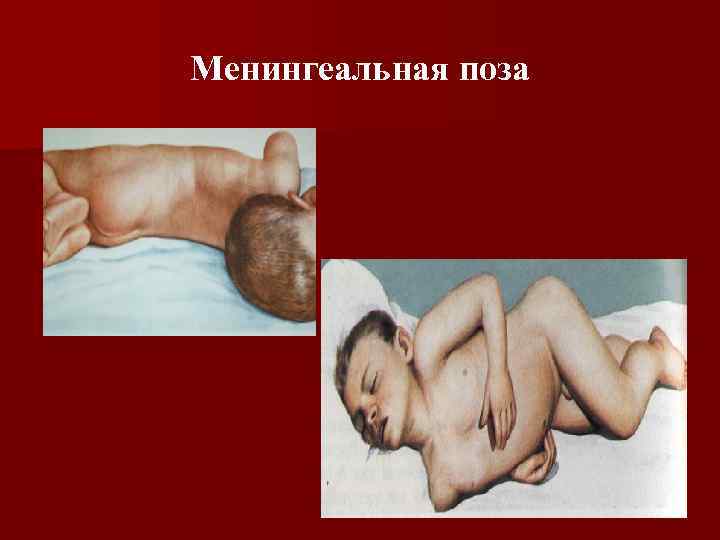 Менингеальная поза
Менингеальная поза

 Эквивалент у детей до 1 года – симптом подвешивания Лесажа: при поднятии подмышки – сгибаание ног. Симптом Флато – «закатывание» глаз.
Эквивалент у детей до 1 года – симптом подвешивания Лесажа: при поднятии подмышки – сгибаание ног. Симптом Флато – «закатывание» глаз.
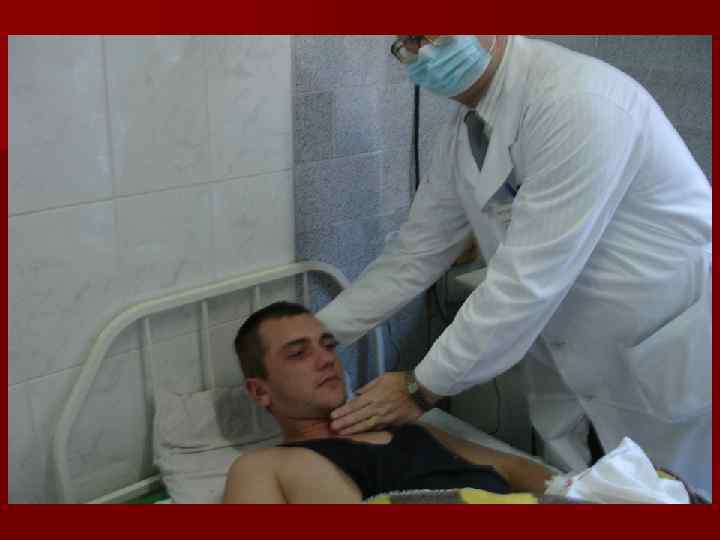
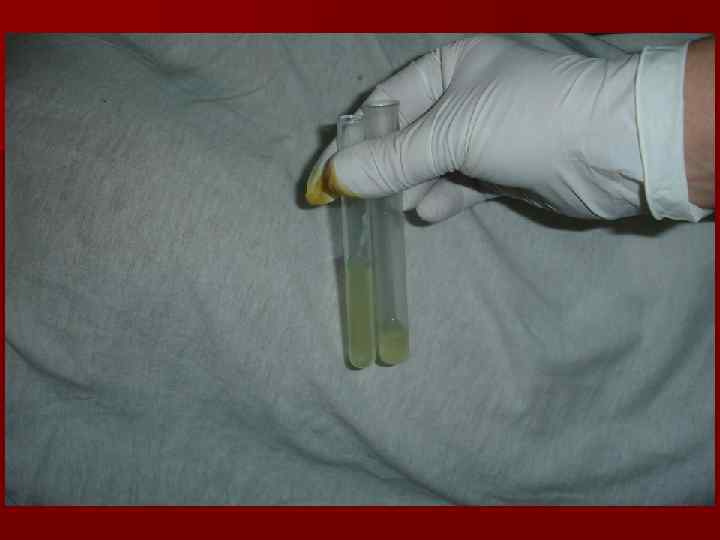
 Исследование спинномозговой жидкости (СМЖ) Решающий диагностический прием при менингитах. Определение плеоцитоза, клеточного состава, белка, концентрации сахара и хлоридов - первый этап в дифференциальной диагностике. Нормальные показатели СМЖ: бесцветная, прозрачная, цитоз - 0 -3 клетки (0, 01 • 109/л), лимфоциты, белок - 0, 25 -0, 33 г/л, осадочные реакции (Панди, Нонне-Апельта) отрицательные, глюкоза – 2, 5 -3 ммоль/л, хлориды – 120 -130 ммоль/л, давление лёжа – 150200 мм вод. ст.
Исследование спинномозговой жидкости (СМЖ) Решающий диагностический прием при менингитах. Определение плеоцитоза, клеточного состава, белка, концентрации сахара и хлоридов - первый этап в дифференциальной диагностике. Нормальные показатели СМЖ: бесцветная, прозрачная, цитоз - 0 -3 клетки (0, 01 • 109/л), лимфоциты, белок - 0, 25 -0, 33 г/л, осадочные реакции (Панди, Нонне-Апельта) отрицательные, глюкоза – 2, 5 -3 ммоль/л, хлориды – 120 -130 ммоль/л, давление лёжа – 150200 мм вод. ст.
 Ликворологическая характеристика гнойного менингита q Цереброспинальная жидкость вытекает под давлением 400 -800 мм вод. ст. , мутная. q Нейтрофильный плеоцитоз от 1. 000 -2. 000 до 10. 000 в 1 мкл и выше. q Содержание белка - 0, 3 -1, 0 г/л, редко 3 -15 г/л (N 0, 33 г/л). q Осадочные реакции резко положительные. q Реакция Панди резко положительна.
Ликворологическая характеристика гнойного менингита q Цереброспинальная жидкость вытекает под давлением 400 -800 мм вод. ст. , мутная. q Нейтрофильный плеоцитоз от 1. 000 -2. 000 до 10. 000 в 1 мкл и выше. q Содержание белка - 0, 3 -1, 0 г/л, редко 3 -15 г/л (N 0, 33 г/л). q Осадочные реакции резко положительные. q Реакция Панди резко положительна.
 Менингококковый менингоэнцефалит Чаще встречается у детей раннего возраста. q Длительное расстройство сознания. q Двигательное возбуждение, тонико-клонические судороги. q Очаговая симптоматика: поражение черепных нервов (III, 1 У, У, УШ пар); гемипарез, возможны подкорковые и мозжечковые нарушения. q Менингеальные явления выражены не всегда отчетливо. q При исследовании ликвора - белково-клеточная диссоциация. q Заболевание часто заканчивается летально. q
Менингококковый менингоэнцефалит Чаще встречается у детей раннего возраста. q Длительное расстройство сознания. q Двигательное возбуждение, тонико-клонические судороги. q Очаговая симптоматика: поражение черепных нервов (III, 1 У, У, УШ пар); гемипарез, возможны подкорковые и мозжечковые нарушения. q Менингеальные явления выражены не всегда отчетливо. q При исследовании ликвора - белково-клеточная диссоциация. q Заболевание часто заканчивается летально. q
 Дифференциальный диагноз Первичные бактериальные менингиты и менингоэнцефалиты Менингококковый Пневмококковый HIB-менингит Туберкулезный Вторичные бактериальные гнойные менингиты и менингоэнцефалиты при сепсисе, ЛОР-патологии, пневмонии, эндокардите Вторичные бактериальные менингиты и менингоэнцефалиты, осложняющие инфекционные заболевания Сибиреязвенный Брюшнотифозный Листериозный Лептоспирозный Боррелиозный Сифилитический Бруцеллезный Орнитозный Микоплазмозный Менингиты и менингоэнцефалиты протозойной и микозной природы Стрептококковый Стафилококковый Колибациллярный Клебсиеллезный Моракселлезный Синегнойный Токсоплазмозный Амебный Кандидомикозный Аспергиллезный и др.
Дифференциальный диагноз Первичные бактериальные менингиты и менингоэнцефалиты Менингококковый Пневмококковый HIB-менингит Туберкулезный Вторичные бактериальные гнойные менингиты и менингоэнцефалиты при сепсисе, ЛОР-патологии, пневмонии, эндокардите Вторичные бактериальные менингиты и менингоэнцефалиты, осложняющие инфекционные заболевания Сибиреязвенный Брюшнотифозный Листериозный Лептоспирозный Боррелиозный Сифилитический Бруцеллезный Орнитозный Микоплазмозный Менингиты и менингоэнцефалиты протозойной и микозной природы Стрептококковый Стафилококковый Колибациллярный Клебсиеллезный Моракселлезный Синегнойный Токсоплазмозный Амебный Кандидомикозный Аспергиллезный и др.
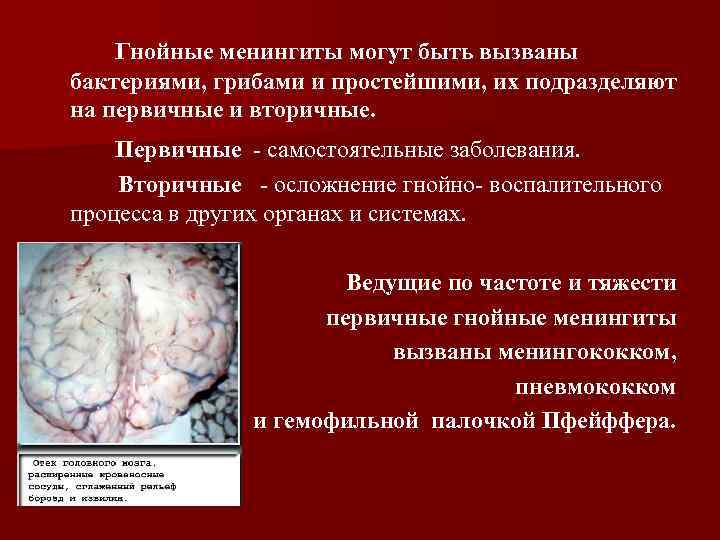 Гнойные менингиты могут быть вызваны бактериями, грибами и простейшими, их подразделяют на первичные и вторичные. Первичные - самостоятельные заболевания. Вторичные - осложнение гнойно- воспалительного процесса в других органах и системах. Ведущие по частоте и тяжести первичные гнойные менингиты вызваны менингококком, пневмококком и гемофильной палочкой Пфейффера.
Гнойные менингиты могут быть вызваны бактериями, грибами и простейшими, их подразделяют на первичные и вторичные. Первичные - самостоятельные заболевания. Вторичные - осложнение гнойно- воспалительного процесса в других органах и системах. Ведущие по частоте и тяжести первичные гнойные менингиты вызваны менингококком, пневмококком и гемофильной палочкой Пфейффера.
 Лабораторная диагностика Неспецифическая – гиперлейкоцитоз, резкий сдвиг в формуле крови влево, увеличение СОЭ. Специфические методы: q бактериоскопия «толстой» капли крови и мазка СМЖ с окрашиванием по Граму; q бактериологическое исследование носоглоточной слизи, СМЖ; q серологические методы - реакции агглютинации частиц латекса (РЛА), РНГА (1: 20, 1: 40), ИФА (определение антител); q молекулярно-генетические: ПЦР - определение токсина в крови.
Лабораторная диагностика Неспецифическая – гиперлейкоцитоз, резкий сдвиг в формуле крови влево, увеличение СОЭ. Специфические методы: q бактериоскопия «толстой» капли крови и мазка СМЖ с окрашиванием по Граму; q бактериологическое исследование носоглоточной слизи, СМЖ; q серологические методы - реакции агглютинации частиц латекса (РЛА), РНГА (1: 20, 1: 40), ИФА (определение антител); q молекулярно-генетические: ПЦР - определение токсина в крови.
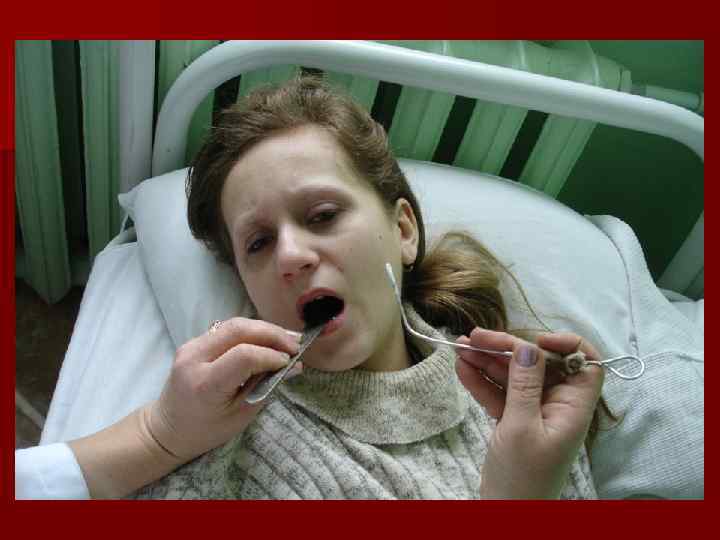


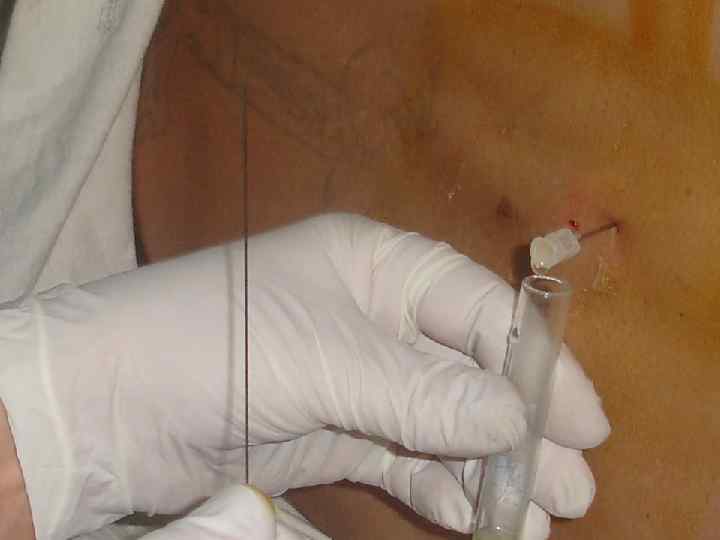
 Люмбальная пункция Проводится с согласия больного или его родственников. q Недопустимым является выполнение диагностической пункции вне стационара и транспортировка больных ранее 2 часов после пункции, а также выполнение её при наличии признаков дислокации мозга. q Невыполнение правила может привести к синдрому дислокации головного мозга, его вклинению и гибели больного.
Люмбальная пункция Проводится с согласия больного или его родственников. q Недопустимым является выполнение диагностической пункции вне стационара и транспортировка больных ранее 2 часов после пункции, а также выполнение её при наличии признаков дислокации мозга. q Невыполнение правила может привести к синдрому дислокации головного мозга, его вклинению и гибели больного.
 Особенности МИ (по данным НИИДИ) У подростков Преобладание смешанных форм (50%). Умеренные общеинфекционные и выраженные общемозговые и менингеальные симптомы. Частота экстракраниальных осложнений до 18% (артрит, миокардит, инфаркт, поражение глаз). Рецидивирующее течение (11%). Появление сыпи на 3 -5 день болезни. ( 26%). дебютирует У детей раннего возраста Преобладание менингококкемии (50%). Выраженность общеинфекционных и общемозговых симптомов. Дебют катаральными симптомами (70%). Общемозговой синдром генерализованные тонико-клонические судороги (53%). На фоне генерализованной инфекции дисфункция ЖКТ (65%). Частота интракраниальных осложнений (ОГМ, 25%).
Особенности МИ (по данным НИИДИ) У подростков Преобладание смешанных форм (50%). Умеренные общеинфекционные и выраженные общемозговые и менингеальные симптомы. Частота экстракраниальных осложнений до 18% (артрит, миокардит, инфаркт, поражение глаз). Рецидивирующее течение (11%). Появление сыпи на 3 -5 день болезни. ( 26%). дебютирует У детей раннего возраста Преобладание менингококкемии (50%). Выраженность общеинфекционных и общемозговых симптомов. Дебют катаральными симптомами (70%). Общемозговой синдром генерализованные тонико-клонические судороги (53%). На фоне генерализованной инфекции дисфункция ЖКТ (65%). Частота интракраниальных осложнений (ОГМ, 25%).
 Приказ Минздрава РФ № 375 от 23. 12. 98 «… Больные генерализованными формами менингококковой инфекции подлежат экстренной госпитализации на машинах службы скорой помощи, а при наличии признаков шока и дыхательных расстройств – реанимационной службой. В этих случаях целесообразно ввести преднизолон (0. 5 -1. 0 мг/кг), а при наличии признаков менингита – лазикс (детям 1 мг/кг, взрослым – 20 -40 мг). По показаниям назначают противосудорожные средства. . »
Приказ Минздрава РФ № 375 от 23. 12. 98 «… Больные генерализованными формами менингококковой инфекции подлежат экстренной госпитализации на машинах службы скорой помощи, а при наличии признаков шока и дыхательных расстройств – реанимационной службой. В этих случаях целесообразно ввести преднизолон (0. 5 -1. 0 мг/кг), а при наличии признаков менингита – лазикс (детям 1 мг/кг, взрослым – 20 -40 мг). По показаниям назначают противосудорожные средства. . »
 На догоспитальном этапе При генерализованной форме участковый врач должен ввести: 1. Левомицетина-сукцинат натрия в разовой дозе 25 мг/кг при менингококкцемии; пенициллин в суточной дозе 200 тыс. ед/кг при менингите в/м. При быстрой (до 1 часа) госпитализации от введения антибиотика можно воздержаться. 2. Преднизолон из расчета 1 -3 -5 мг/кг массы тела в/м; 3. Нормальный человеческий иммунноглобулин в дозе 0, 2 мл/кг. Вызвав на себя бригаду реанимации, передача ребенка реаниматологу. Транспортировка только со стабильным давлением!
На догоспитальном этапе При генерализованной форме участковый врач должен ввести: 1. Левомицетина-сукцинат натрия в разовой дозе 25 мг/кг при менингококкцемии; пенициллин в суточной дозе 200 тыс. ед/кг при менингите в/м. При быстрой (до 1 часа) госпитализации от введения антибиотика можно воздержаться. 2. Преднизолон из расчета 1 -3 -5 мг/кг массы тела в/м; 3. Нормальный человеческий иммунноглобулин в дозе 0, 2 мл/кг. Вызвав на себя бригаду реанимации, передача ребенка реаниматологу. Транспортировка только со стабильным давлением!
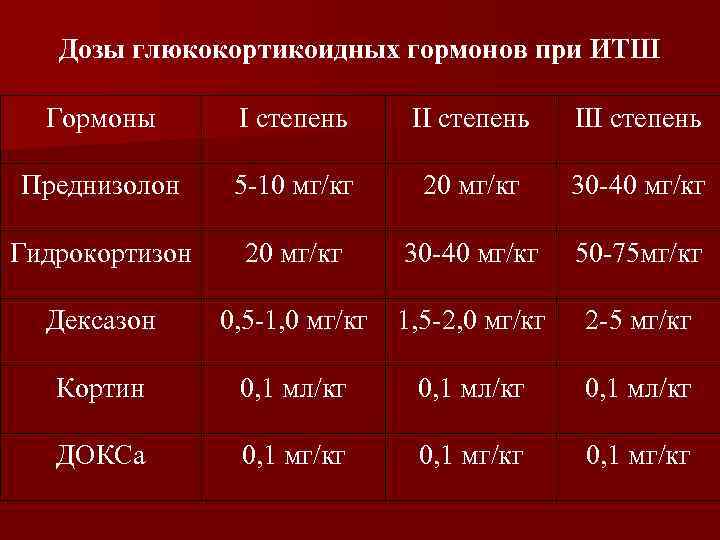 Дозы глюкокортикоидных гормонов при ИТШ Гормоны I степень III степень Преднизолон 5 -10 мг/кг 20 мг/кг 30 -40 мг/кг Гидрокортизон 20 мг/кг 30 -40 мг/кг 50 -75 мг/кг Дексазон 0, 5 -1, 0 мг/кг 1, 5 -2, 0 мг/кг 2 -5 мг/кг Кортин 0, 1 мл/кг ДОКСа 0, 1 мг/кг
Дозы глюкокортикоидных гормонов при ИТШ Гормоны I степень III степень Преднизолон 5 -10 мг/кг 20 мг/кг 30 -40 мг/кг Гидрокортизон 20 мг/кг 30 -40 мг/кг 50 -75 мг/кг Дексазон 0, 5 -1, 0 мг/кг 1, 5 -2, 0 мг/кг 2 -5 мг/кг Кортин 0, 1 мл/кг ДОКСа 0, 1 мг/кг
 Тактические ошибки при МИ, угрожающие жизни Позднее обращение - 60%. q Неправильная постановка диагноза при первичном осмотре (в подавляющем большинстве случаев - ОРВИ, грипп)- 85%. q Неполный объем помощи - 83%. q Неоказание помощи на догоспитальном этапе - 60%. q Транспортировка без измерения артериального давления - 40%, с нестабильным артериальным давлением-30 %. q Неадекватные дозы и путь введения медикаментозных средств, отсутствие инфузионной терапии. q Отсутствие динамического наблюдения за больным во время транспортировки в стационар. q
Тактические ошибки при МИ, угрожающие жизни Позднее обращение - 60%. q Неправильная постановка диагноза при первичном осмотре (в подавляющем большинстве случаев - ОРВИ, грипп)- 85%. q Неполный объем помощи - 83%. q Неоказание помощи на догоспитальном этапе - 60%. q Транспортировка без измерения артериального давления - 40%, с нестабильным артериальным давлением-30 %. q Неадекватные дозы и путь введения медикаментозных средств, отсутствие инфузионной терапии. q Отсутствие динамического наблюдения за больным во время транспортировки в стационар. q
 Алгоритм стартовой этиотропной терапии МИ в стационаре (НИИДИ) 1. При отсутствии геморрагической сыпи и ИТШ. Пенициллин 300 тыс. ед. /кг/сут. 6 инъекций в день до 5 -10 дней. 2. При наличии геморрагической сыпи. Левомицетин сукцинат – 80 -100 ед. /кг /сут. 4 инъекции в день 1 -2 дня с последующим переводом на пенициллин при стабилизации состояния. 3. При заболеваниях, вызванных «редкими» штаммами, у детей из группы ДЧБ. Цефалоспорины III поколения (цефтриаксон) или иной 100 -150 ед. /кг/сут. 2 инъекции в день до 5 -10 дней.
Алгоритм стартовой этиотропной терапии МИ в стационаре (НИИДИ) 1. При отсутствии геморрагической сыпи и ИТШ. Пенициллин 300 тыс. ед. /кг/сут. 6 инъекций в день до 5 -10 дней. 2. При наличии геморрагической сыпи. Левомицетин сукцинат – 80 -100 ед. /кг /сут. 4 инъекции в день 1 -2 дня с последующим переводом на пенициллин при стабилизации состояния. 3. При заболеваниях, вызванных «редкими» штаммами, у детей из группы ДЧБ. Цефалоспорины III поколения (цефтриаксон) или иной 100 -150 ед. /кг/сут. 2 инъекции в день до 5 -10 дней.
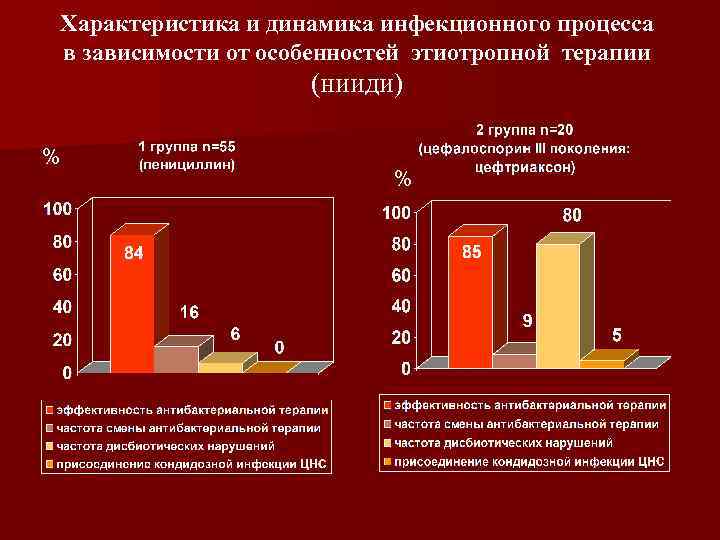 Характеристика и динамика инфекционного процесса в зависимости от особенностей этиотропной терапии (нииди) % %
Характеристика и динамика инфекционного процесса в зависимости от особенностей этиотропной терапии (нииди) % %
 q q q q Лечение тяжелых генерализованных форм Отделение реанимации или ПИТ - первые дни болезни. Антибиотикотерапия в/в: левомицетин 2 суток 4 раза в день, затем пенициллин 6 раз в деньв высоких терапевтических дозах курсом до 10 дней. Дезинтоксикационная инфузионная терапия, включая экстракорпоральные методы детоксикации. Противоменингококковая плазма и/или иммунная лейкоцитарная взвесь 2 -4 раза в сутки. Гормонотерапия (3 препарата: преднизолон, дексаметазон, гидрокортизон). Дегидратационная терапия при менингитах и смешанных формах. Ингибиторы протеаз, включая дезагреганты. Антигипоксантная терапия.
q q q q Лечение тяжелых генерализованных форм Отделение реанимации или ПИТ - первые дни болезни. Антибиотикотерапия в/в: левомицетин 2 суток 4 раза в день, затем пенициллин 6 раз в деньв высоких терапевтических дозах курсом до 10 дней. Дезинтоксикационная инфузионная терапия, включая экстракорпоральные методы детоксикации. Противоменингококковая плазма и/или иммунная лейкоцитарная взвесь 2 -4 раза в сутки. Гормонотерапия (3 препарата: преднизолон, дексаметазон, гидрокортизон). Дегидратационная терапия при менингитах и смешанных формах. Ингибиторы протеаз, включая дезагреганты. Антигипоксантная терапия.
 q q q Противосудорожная терапия. Кардиотрофные препараты. Коррекция электролитов. Иммунотерапия Витаминотерапия. В снижении летальности важную роль играет своевременное начало ИВЛ. Стабилизация гемодинамических показателей, улучщение периферического кровообращения, адекватный почасовой диурез свидетельствуют о выведении из шока при эффективной терапии при ИТШ I ст. через 6 -8 часов, II ст. – через 12 -24 часа, III ст. - через 48 -72 часа.
q q q Противосудорожная терапия. Кардиотрофные препараты. Коррекция электролитов. Иммунотерапия Витаминотерапия. В снижении летальности важную роль играет своевременное начало ИВЛ. Стабилизация гемодинамических показателей, улучщение периферического кровообращения, адекватный почасовой диурез свидетельствуют о выведении из шока при эффективной терапии при ИТШ I ст. через 6 -8 часов, II ст. – через 12 -24 часа, III ст. - через 48 -72 часа.
 Патогенетическая терапия Антигипоксанты: мексидол 5 мг/кг/сут в/в кап. № 7 -10, затем внутрь до 1 мес. (гипоксен, актовегин). Дегидратация: лазикс 2 мг/кг/сут 3 дня, затем диакарб до 3 недель. Корректоры эндотелиальной дисфункции (эндотелийпротективное, антитромботическое и профибринолитическое действие) вессел дуэ ф. 1 -3 мл/сут. в/в кап № 7 -10, затем внутрь до 1 мес. , или пентоксифиллин амп. 5. 0, табл. 0, 1 (угнетает синтез цитокинов, ингибирует фосфодиэстеразу, в тканях накапливается ЦАМФ) 10 -15 мг/кг/сут. в/в кап. 1 раз/сут. № 7 -10, затем внутрь до 1 мес.
Патогенетическая терапия Антигипоксанты: мексидол 5 мг/кг/сут в/в кап. № 7 -10, затем внутрь до 1 мес. (гипоксен, актовегин). Дегидратация: лазикс 2 мг/кг/сут 3 дня, затем диакарб до 3 недель. Корректоры эндотелиальной дисфункции (эндотелийпротективное, антитромботическое и профибринолитическое действие) вессел дуэ ф. 1 -3 мл/сут. в/в кап № 7 -10, затем внутрь до 1 мес. , или пентоксифиллин амп. 5. 0, табл. 0, 1 (угнетает синтез цитокинов, ингибирует фосфодиэстеразу, в тканях накапливается ЦАМФ) 10 -15 мг/кг/сут. в/в кап. 1 раз/сут. № 7 -10, затем внутрь до 1 мес.
 Нейропротекторы: пантогамноотропный препарат смешанного типа с умеренной седатацией (10% сироп, табл. ) – 50 -70 мг/кг/сут. до 1 мес. + нейровитамины до 2 мес. При менингоэнцефалитах: центральные холиномиметики (глиатилин) в/в кап 1 мл/5 кг массы тела/сут. № 7 -10, затем внутрь по 50 мг/кг/сут. 2 -3 раза/день до 1, 52 мес. Энергокорректоры: карнитин и его аналоги (элькар 50 -100 мг/кг/сут. 2 раза 1 -1, 5 мес).
Нейропротекторы: пантогамноотропный препарат смешанного типа с умеренной седатацией (10% сироп, табл. ) – 50 -70 мг/кг/сут. до 1 мес. + нейровитамины до 2 мес. При менингоэнцефалитах: центральные холиномиметики (глиатилин) в/в кап 1 мл/5 кг массы тела/сут. № 7 -10, затем внутрь по 50 мг/кг/сут. 2 -3 раза/день до 1, 52 мес. Энергокорректоры: карнитин и его аналоги (элькар 50 -100 мг/кг/сут. 2 раза 1 -1, 5 мес).
 Лечение менингита, менингоэнцефалита Антибиотикотерапию начинают с бензилпеницилнатриевой соли 300 тыс. ед. / кг массы тела в сутки через каждые 4 часа, при поздних сроках госпитализации-400 -500 тыс. ЕД. /кг/сут. У детей до 3 месяцев интервалы между введениями не должны превышать З часа. При ИТШ в первые дни: левомицетин- сукцинат натрия (хлорамфеникол) в суточной дозе 80 -100 мг/кг. ЦП 3: цефтриаксон (роцефин) и цефоперазон (цефобид) - 100 мг/кг/сут 1 -2 раза в день в/в на 5 -7 дней.
Лечение менингита, менингоэнцефалита Антибиотикотерапию начинают с бензилпеницилнатриевой соли 300 тыс. ед. / кг массы тела в сутки через каждые 4 часа, при поздних сроках госпитализации-400 -500 тыс. ЕД. /кг/сут. У детей до 3 месяцев интервалы между введениями не должны превышать З часа. При ИТШ в первые дни: левомицетин- сукцинат натрия (хлорамфеникол) в суточной дозе 80 -100 мг/кг. ЦП 3: цефтриаксон (роцефин) и цефоперазон (цефобид) - 100 мг/кг/сут 1 -2 раза в день в/в на 5 -7 дней.
 Критерии для отмены антибиотиков: q удовлетворительное состояние; q нормализация температуры тела в течение не менее 3 дней; q санация ликвора, цитоз не более 100 клеток характера в 1 мкл. Если цитоз 120 -130 клеток в 1 мкл с преобладанием лимфоцитов, то антибиотикотерапию продолжают еще 2 -3 дня. Нейтрофильный характер цитоза требует дополнительного курса другого антибиотика.
Критерии для отмены антибиотиков: q удовлетворительное состояние; q нормализация температуры тела в течение не менее 3 дней; q санация ликвора, цитоз не более 100 клеток характера в 1 мкл. Если цитоз 120 -130 клеток в 1 мкл с преобладанием лимфоцитов, то антибиотикотерапию продолжают еще 2 -3 дня. Нейтрофильный характер цитоза требует дополнительного курса другого антибиотика.
 Глюкокортикоидная терапия Дексаметазон - препарат выбора при купировании отека-набухания головного мозга при тяжелых формах менингита и менингоэнцефалита. Доза: 2 -4 мг/кг массы в сутки в течение 1 -3 дней. Дегидратационная терапия Осмодиуретики (маннитол, маннит) в суточной дозе 1 г сухого вещества на 1 кг массы. Д Для предупреждения синдрома рикошета сочетают осмодиуретики и салуретики + лазикс 1 -3 мг/ кг массы. При выведения из тяжелого состояния перроральное применение диуретико в суточной дозе: диакарб - 5 мг/ кг, фуросемид - 1 -3 мг/кг, верошпирон -3 мг/ кг, триампур - 3 -5 мг/кг.
Глюкокортикоидная терапия Дексаметазон - препарат выбора при купировании отека-набухания головного мозга при тяжелых формах менингита и менингоэнцефалита. Доза: 2 -4 мг/кг массы в сутки в течение 1 -3 дней. Дегидратационная терапия Осмодиуретики (маннитол, маннит) в суточной дозе 1 г сухого вещества на 1 кг массы. Д Для предупреждения синдрома рикошета сочетают осмодиуретики и салуретики + лазикс 1 -3 мг/ кг массы. При выведения из тяжелого состояния перроральное применение диуретико в суточной дозе: диакарб - 5 мг/ кг, фуросемид - 1 -3 мг/кг, верошпирон -3 мг/ кг, триампур - 3 -5 мг/кг.
 Противосудорожная терапия: седуксен 0, 3 -0, 5 мг/кг массы, оксибутират натрия -20%-100 мг/кг, дроперидол 0, З мг/кг (в 1 мл -2, 5 мг, в 1 фл. 5, 0 -12, 5 мг). При гипертермическом синдроме смесь в/м: аминазин 2, 5%-1, 0, пипольфен-2, 5%-1, 0, новокаин 0. 25%-8, 0 (0, 1 мл/кг массы тела в/м). Иммуноглобулин в/м: до 2 лет - 1 мл (1 доза), 2 -7 лет - 2 мл (2 дозы), 7 и более - 3 мл (3 дозы). Ноотропные препараты: пирацетам 2 -З недели, аминолон, пантагам. Витаминотерапия: производные витамина В 6.
Противосудорожная терапия: седуксен 0, 3 -0, 5 мг/кг массы, оксибутират натрия -20%-100 мг/кг, дроперидол 0, З мг/кг (в 1 мл -2, 5 мг, в 1 фл. 5, 0 -12, 5 мг). При гипертермическом синдроме смесь в/м: аминазин 2, 5%-1, 0, пипольфен-2, 5%-1, 0, новокаин 0. 25%-8, 0 (0, 1 мл/кг массы тела в/м). Иммуноглобулин в/м: до 2 лет - 1 мл (1 доза), 2 -7 лет - 2 мл (2 дозы), 7 и более - 3 мл (3 дозы). Ноотропные препараты: пирацетам 2 -З недели, аминолон, пантагам. Витаминотерапия: производные витамина В 6.
 Лечение локализованных форм ( назофарингит, менингококконосительство) 1. Госпитализация, по показаниям. 2. Антибиотикотерапия: левомицетин внутрь разовая доза до 3 лет 0, 1 4 раза в день; 3 -8 лет -0, 15 - 0, 2 г 4 раза в день; эритромицин 40 -50 мг/кг 4 раза вдень. Курс - 4 дня. 3. Местная противовоспалительная терапия. 4. Физиотерапия.
Лечение локализованных форм ( назофарингит, менингококконосительство) 1. Госпитализация, по показаниям. 2. Антибиотикотерапия: левомицетин внутрь разовая доза до 3 лет 0, 1 4 раза в день; 3 -8 лет -0, 15 - 0, 2 г 4 раза в день; эритромицин 40 -50 мг/кг 4 раза вдень. Курс - 4 дня. 3. Местная противовоспалительная терапия. 4. Физиотерапия.
 Экстренная профилактика МИ 1. В очаге инфекции, вызванной серотипами А и С проводят профилактические прививки. Иммунизации подлежат: - дети старше 1 года, - подростки и взрослые: - контактные с больным в дошкольном образовательном учреждении, доме ребенка, детском доме, классе, семье, квартире, спальном помещении общежития и вновь поступающие в данные коллективы; 2. В очаге инфекции, вызванной менингококками других серогрупп, против которых нет вакцин, детям в возрасте от 7 месяцев до 7 лет не позднее 7 дней после контакта вводят нормальный иммуноглобули человека.
Экстренная профилактика МИ 1. В очаге инфекции, вызванной серотипами А и С проводят профилактические прививки. Иммунизации подлежат: - дети старше 1 года, - подростки и взрослые: - контактные с больным в дошкольном образовательном учреждении, доме ребенка, детском доме, классе, семье, квартире, спальном помещении общежития и вновь поступающие в данные коллективы; 2. В очаге инфекции, вызванной менингококками других серогрупп, против которых нет вакцин, детям в возрасте от 7 месяцев до 7 лет не позднее 7 дней после контакта вводят нормальный иммуноглобули человека.
 Специфическая профилактика Вакцины А и А+С (Россия), VA-MENGOC-BC (Куба), Менинго А+С (Авентис Пастер, Франция), Менцевакс ACWY (Глаксо. Смит. Кляйн, Англия). Вводятся с профилактической целью и для экстренной профилактики в очагах (первые 5 дней после выявления первого случая заболевания ГФМИ). Ревакцинация не чаще 1 раза в 3 года.
Специфическая профилактика Вакцины А и А+С (Россия), VA-MENGOC-BC (Куба), Менинго А+С (Авентис Пастер, Франция), Менцевакс ACWY (Глаксо. Смит. Кляйн, Англия). Вводятся с профилактической целью и для экстренной профилактики в очагах (первые 5 дней после выявления первого случая заболевания ГФМИ). Ревакцинация не чаще 1 раза в 3 года.
 Менингококковые вакцины, зарегистрированные в России q Вакцина менингококковая А, Россия 0, 25 мл для детей 1 -8 лет, 0, 5 мл для лиц с 9 лет и старше. q Менинго А+С, санофи пастер , Франция 0, 5 мл с 2 -х лет и старше (по показаниям с 6 -ти месяцев). q Менцевакс ACWY, ГСК, Англия 0, 5 мл с 2 -х лет и старше , детей до 6 лет прививают за 14 дней до выезда, вакцину вводят строго подкожно.
Менингококковые вакцины, зарегистрированные в России q Вакцина менингококковая А, Россия 0, 25 мл для детей 1 -8 лет, 0, 5 мл для лиц с 9 лет и старше. q Менинго А+С, санофи пастер , Франция 0, 5 мл с 2 -х лет и старше (по показаниям с 6 -ти месяцев). q Менцевакс ACWY, ГСК, Англия 0, 5 мл с 2 -х лет и старше , детей до 6 лет прививают за 14 дней до выезда, вакцину вводят строго подкожно.
 Менинго A+C
Менинго A+C
 Диспансерное наблюдение На послегоспитальном этапе реабилитация осуществляется в амбулаторно-поликлинических условиях под наблюдением невропатолога поликлиники, а при наличии показаний - в санаториях общего или неврологического профиля. Длительность диспансерного наблюдения за переболевшими генерализованными формами МКИ - 12 мес. Частота контрольных обследований невропатологом: один раз в месяц в течение первых трех месяцев после выписки из стационара. в последующем – один раз в три месяца в течение одного года. Периодичность консультаций специалистов: для невропатолога, терапевта, окулиста – один раз в год; для других специалистов – по показаниям. Лабораторные и специальные исследования включают: клинический анализ крови и общий анализ мочи один раз в год; ЭЭГ, ЭКГ и другие специальные исследования, по показаниям.
Диспансерное наблюдение На послегоспитальном этапе реабилитация осуществляется в амбулаторно-поликлинических условиях под наблюдением невропатолога поликлиники, а при наличии показаний - в санаториях общего или неврологического профиля. Длительность диспансерного наблюдения за переболевшими генерализованными формами МКИ - 12 мес. Частота контрольных обследований невропатологом: один раз в месяц в течение первых трех месяцев после выписки из стационара. в последующем – один раз в три месяца в течение одного года. Периодичность консультаций специалистов: для невропатолога, терапевта, окулиста – один раз в год; для других специалистов – по показаниям. Лабораторные и специальные исследования включают: клинический анализ крови и общий анализ мочи один раз в год; ЭЭГ, ЭКГ и другие специальные исследования, по показаниям.
 Профилактика в очаге инфекции q Госпитализация больных генерализованной и локализованной формами (с высевом). q Выписка реконвалесцентов – при выздоровлении и отрицательном бактериологическом исследовании слизи из носоглотки. Диспансерное наблюдение невролога 1 год. q Наблюдение за очагом 10 дней с обследованием контактных после осмотра ЛОР. q Вакцинация менингококковой вакциной А+С (1 раз в 3 года) – эффективность 80 -95%
Профилактика в очаге инфекции q Госпитализация больных генерализованной и локализованной формами (с высевом). q Выписка реконвалесцентов – при выздоровлении и отрицательном бактериологическом исследовании слизи из носоглотки. Диспансерное наблюдение невролога 1 год. q Наблюдение за очагом 10 дней с обследованием контактных после осмотра ЛОР. q Вакцинация менингококковой вакциной А+С (1 раз в 3 года) – эффективность 80 -95%
 Группы приоритетной вакцинации q Дети старше 2 лет, подростки, взрослые в очагах инфекции , вызванной менингококком группы А или С. q Лица, повышенного риска заражения (дети из ДДОУ, учащиеся 1 -2 классов, подростки из организованных коллективов, объединённые проживанием в общежитиях, дети из семейных общежитий в неблагополучных санитарногигиенических условиях) при увеличении заболеваемости в 2 раза по сравнению с предыдущим годом.
Группы приоритетной вакцинации q Дети старше 2 лет, подростки, взрослые в очагах инфекции , вызванной менингококком группы А или С. q Лица, повышенного риска заражения (дети из ДДОУ, учащиеся 1 -2 классов, подростки из организованных коллективов, объединённые проживанием в общежитиях, дети из семейных общежитий в неблагополучных санитарногигиенических условиях) при увеличении заболеваемости в 2 раза по сравнению с предыдущим годом.
 БЛАГОДАРЮ ЗА ВНИМАНИЕ!
БЛАГОДАРЮ ЗА ВНИМАНИЕ!


