Менин.инф..ppt
- Количество слайдов: 36
 МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
 План лекции 1. Этиология (причины развития инфекции) 2. Эпидемиология 3. Клиника 4. Осложнения 5. Диагноз 6. Прогноз 7. Лечение 8. Профилактика
План лекции 1. Этиология (причины развития инфекции) 2. Эпидемиология 3. Клиника 4. Осложнения 5. Диагноз 6. Прогноз 7. Лечение 8. Профилактика
 Этиология. • Возбудитель болезни — менингококк Вексельбаума (Neisseria meningitidis). • Менингококк весьма нестоек и вне организма быстро погибает. • Установлено наличие нескольких серологических типов менингококка — А, В, С, D, Z, X, Y. • В нашей стране преобладает распространение типов А и В; эпидемические подъемы заболеваемости связаны с типом А.
Этиология. • Возбудитель болезни — менингококк Вексельбаума (Neisseria meningitidis). • Менингококк весьма нестоек и вне организма быстро погибает. • Установлено наличие нескольких серологических типов менингококка — А, В, С, D, Z, X, Y. • В нашей стране преобладает распространение типов А и В; эпидемические подъемы заболеваемости связаны с типом А.
 ЭПИДЕМИОЛОГИЯ • Источниками инфекции являются больной человек и носители, которые выделяют возбудителя с секретом носоглотки и верхних дыхательных путей. • Выделение менингококка больными продолжается обычно в течение 3— 4 нед. с момента начала заболевания.
ЭПИДЕМИОЛОГИЯ • Источниками инфекции являются больной человек и носители, которые выделяют возбудителя с секретом носоглотки и верхних дыхательных путей. • Выделение менингококка больными продолжается обычно в течение 3— 4 нед. с момента начала заболевания.
 • Немалую эпидемиологическую роль играют больные менингококковым назофарингитом и стерто протекающим менингитом, у которых истинная природа заболевания часто не распознается.
• Немалую эпидемиологическую роль играют больные менингококковым назофарингитом и стерто протекающим менингитом, у которых истинная природа заболевания часто не распознается.
 • Носительство у здоровых продолжается в течение 2— 6 нед, изредка оно может затягиваться на несколько месяцев. • Эпидемиологическая роль носителей весьма велика, так как они встречаются часто — в десятки раз чаще, чем больные.
• Носительство у здоровых продолжается в течение 2— 6 нед, изредка оно может затягиваться на несколько месяцев. • Эпидемиологическая роль носителей весьма велика, так как они встречаются часто — в десятки раз чаще, чем больные.
 • Передача инфекции происходит воздушно-капельным путем. • Возможность заражения через различные предметы в связи с малой стойкостью возбудителя невелика.
• Передача инфекции происходит воздушно-капельным путем. • Возможность заражения через различные предметы в связи с малой стойкостью возбудителя невелика.
 • Восприимчивость к менингококковой инфекции всеобщая; индекс контагиозности 10 - 15%. • У основной массы заразившихся создается состояние здорового носительства. • По данным В. И. Покровского с соавторами, в 25— 30% носители являются больными менингококковыми назофарингитами, ринитами.
• Восприимчивость к менингококковой инфекции всеобщая; индекс контагиозности 10 - 15%. • У основной массы заразившихся создается состояние здорового носительства. • По данным В. И. Покровского с соавторами, в 25— 30% носители являются больными менингококковыми назофарингитами, ринитами.
 • Наиболее восприимчивыми являются дети: на возраст до 5 лет приходится около 70% заболеваний. • Иммунитет имеет типоспецифический характер. • Изредка наблюдаются повторные заболевания вызванные другим серотипом.
• Наиболее восприимчивыми являются дети: на возраст до 5 лет приходится около 70% заболеваний. • Иммунитет имеет типоспецифический характер. • Изредка наблюдаются повторные заболевания вызванные другим серотипом.
 • Менингококковая инфекция характеризуется периодическими подъемами заболеваемости с интервалом в 5— 12 лет. • Отмечается также сезонность заболеваемости: она повышается в зимние и ранние весенние (февраль-март) месяцы.
• Менингококковая инфекция характеризуется периодическими подъемами заболеваемости с интервалом в 5— 12 лет. • Отмечается также сезонность заболеваемости: она повышается в зимние и ранние весенние (февраль-март) месяцы.
 • Уровень заболеваемости находится в зависимости от состояния специфического иммунитета населения. • Распространению менингококковой инфекции способствуют скученность, негигиенические жилищные условия, недостаточный уровень санитарной культуры населения.
• Уровень заболеваемости находится в зависимости от состояния специфического иммунитета населения. • Распространению менингококковой инфекции способствуют скученность, негигиенические жилищные условия, недостаточный уровень санитарной культуры населения.
 КЛИНИКА • Инкубационный период длится в среднем 3— 5 дней, максимально до 10 дней. • Наиболее частой формой манифестной менингококковой инфекции является назофарингит. • Он проявляется головной болью, болью при глотании, у некоторых больных повышением температуры до субфебрильной;
КЛИНИКА • Инкубационный период длится в среднем 3— 5 дней, максимально до 10 дней. • Наиболее частой формой манифестной менингококковой инфекции является назофарингит. • Он проявляется головной болью, болью при глотании, у некоторых больных повышением температуры до субфебрильной;
 • наблюдаются гиперемия слизистой оболочки носоглотки и гиперплазия лимфоидных фолликулов, • насморк со скудными выделениями и заложенностью носа. • Длительность клинических проявлений 5— 7 дней.
• наблюдаются гиперемия слизистой оболочки носоглотки и гиперплазия лимфоидных фолликулов, • насморк со скудными выделениями и заложенностью носа. • Длительность клинических проявлений 5— 7 дней.
 Менингит. • Начало болезни обычно бурное: отмечается значительное повышение температуры, сопровождающееся ознобом, сильной головной болью, головокружением, рвотой. Нередко наблюдаются катаральные явления со стороны носоглотки.
Менингит. • Начало болезни обычно бурное: отмечается значительное повышение температуры, сопровождающееся ознобом, сильной головной болью, головокружением, рвотой. Нередко наблюдаются катаральные явления со стороны носоглотки.
 • Характерна кожная гиперестезия и повышенная чувствительности световым и звуковым раздражениям. Часто появляется расстрйство сознания: состояние оглушения, бредовые явления и др. У маленьких детей нередки судороги клонического и тоническского характера.
• Характерна кожная гиперестезия и повышенная чувствительности световым и звуковым раздражениям. Часто появляется расстрйство сознания: состояние оглушения, бредовые явления и др. У маленьких детей нередки судороги клонического и тоническского характера.
 • Очень рано (обычно уже в первые, иногда на 2 -е сутки) появляются ригидность (напряжение) затылочных мышц, симптомы Кернига и Брудзинского. • Живот ладьеобразно втягивается. • Иногда наблюдаются анизокория(неравные по размеру зрачки), косоглазие, парез лицевого нерва.
• Очень рано (обычно уже в первые, иногда на 2 -е сутки) появляются ригидность (напряжение) затылочных мышц, симптомы Кернига и Брудзинского. • Живот ладьеобразно втягивается. • Иногда наблюдаются анизокория(неравные по размеру зрачки), косоглазие, парез лицевого нерва.
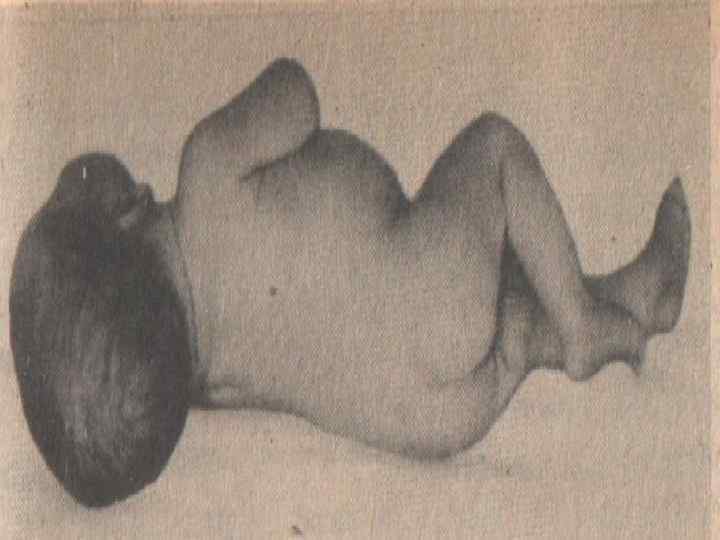
 • Больной обычно принимает типичную позу: в положении на боку с запрокинутой головой, с согнутыми и притянутыми к животу ногами.
• Больной обычно принимает типичную позу: в положении на боку с запрокинутой головой, с согнутыми и притянутыми к животу ногами.
 • С большим постоянством отмечается красный дермографизм, нередко высыпает герпес на губах. • Пульс вначале учащен, а затем замедлен. • Дыхание обычно учащено. • Стул задержан; у маленьких детей, наоборот, часто бывает диарея.
• С большим постоянством отмечается красный дермографизм, нередко высыпает герпес на губах. • Пульс вначале учащен, а затем замедлен. • Дыхание обычно учащено. • Стул задержан; у маленьких детей, наоборот, часто бывает диарея.
 • Со стороны крови отмечается значительный лейкоцитоз (до 20— 40 · 109/л), нейтрофилез со сдвигом влево, анэозинофилия; СОЭ значительно повышена. • При спинномозговой пункции спинномозговая жидкость вытекает под повышенным давлением (300— 500 мм вод. ст. ).
• Со стороны крови отмечается значительный лейкоцитоз (до 20— 40 · 109/л), нейтрофилез со сдвигом влево, анэозинофилия; СОЭ значительно повышена. • При спинномозговой пункции спинномозговая жидкость вытекает под повышенным давлением (300— 500 мм вод. ст. ).
 • В первые сутки болезни спинномозговая жидкость может быть прозрачной или слегка опалесцирующей, но вскоре становится мутной, принимает гнойный характер. • Бактериоскопически обнаруживаются менингококки расположенные внутриклеточно и внеклеточно.
• В первые сутки болезни спинномозговая жидкость может быть прозрачной или слегка опалесцирующей, но вскоре становится мутной, принимает гнойный характер. • Бактериоскопически обнаруживаются менингококки расположенные внутриклеточно и внеклеточно.
 • Появившиеся в начале болезни симптомы в ближайшие дни обычно нарастают; • температура принимает ремиттирующий характер; • усиливаются изменения со стороны спинномозговой жидкости. • До введения специфической химиотерапии все эти явления обычно держались несколько недель и затем, при благоприятном исходе, постепенно исчезали.
• Появившиеся в начале болезни симптомы в ближайшие дни обычно нарастают; • температура принимает ремиттирующий характер; • усиливаются изменения со стороны спинномозговой жидкости. • До введения специфической химиотерапии все эти явления обычно держались несколько недель и затем, при благоприятном исходе, постепенно исчезали.
 • В настоящее время при своевременно начатом энергичном лечении в большинстве случаев заболевание заканчивается выздоровлением в течение 10— 14 дней. • При поздно начатом лечении, особенно у детей раннего возраста, выздоровление задерживается на 2— 3 нед. • Тяжесть и течение менингококковой инфекции у различных больных, конечно, далеко не одинаковы.
• В настоящее время при своевременно начатом энергичном лечении в большинстве случаев заболевание заканчивается выздоровлением в течение 10— 14 дней. • При поздно начатом лечении, особенно у детей раннего возраста, выздоровление задерживается на 2— 3 нед. • Тяжесть и течение менингококковой инфекции у различных больных, конечно, далеко не одинаковы.
 Диагноз. • Для менингококковой инфекции характерно острое начало, высокая температура тела, головная боль, рвота, геперестезия, симптомы раздражения мозговых оболочек, геморрагическая звездчатая сыпь.
Диагноз. • Для менингококковой инфекции характерно острое начало, высокая температура тела, головная боль, рвота, геперестезия, симптомы раздражения мозговых оболочек, геморрагическая звездчатая сыпь.
 • У детей первого года жизни диагноз устанавливается на основании выраженных симптомов интоксикации, гиперестезии, тремора рук, подбородка, судорог, напряжения и выбухания большого родничка, характерной позы и др.
• У детей первого года жизни диагноз устанавливается на основании выраженных симптомов интоксикации, гиперестезии, тремора рук, подбородка, судорог, напряжения и выбухания большого родничка, характерной позы и др.
 • Решающее значение в диагностике менингококкового менингита имеет люмбальная пункция и результаты лабораторных исследований. • В практической работе наибольшее значение имеет бактериоскопическое исследование осадка ликвора и мазков крови (толстая капля), а также результаты бактериологических посевов на питательные среды ликвора, крови, слизи из носоглотки.
• Решающее значение в диагностике менингококкового менингита имеет люмбальная пункция и результаты лабораторных исследований. • В практической работе наибольшее значение имеет бактериоскопическое исследование осадка ликвора и мазков крови (толстая капля), а также результаты бактериологических посевов на питательные среды ликвора, крови, слизи из носоглотки.
 Прогноз. • При своевременно начатом лечении прогноз при менингококковой инфекции, в целом, благоприятный. • Однако и в настоящее время летальность остается довольно высокой и составляет в среднем 5%. • Прогноз ухудшается, при позднем поступлении, при длительной потере сознания и судорожном синдроме.
Прогноз. • При своевременно начатом лечении прогноз при менингококковой инфекции, в целом, благоприятный. • Однако и в настоящее время летальность остается довольно высокой и составляет в среднем 5%. • Прогноз ухудшается, при позднем поступлении, при длительной потере сознания и судорожном синдроме.
 • Чем продолжительнее кома, судороги, обусловленные отеком и набуханием мозга, тем больше вероятность тяжелейших осложнений - декортикации, децеребрации, развития параличей, парезов, гидроцефалии. У некоторых детей развивается глухота, слепота. В настоящее время эти осложнения наблюдаются редко.
• Чем продолжительнее кома, судороги, обусловленные отеком и набуханием мозга, тем больше вероятность тяжелейших осложнений - декортикации, децеребрации, развития параличей, парезов, гидроцефалии. У некоторых детей развивается глухота, слепота. В настоящее время эти осложнения наблюдаются редко.
 • После перенесенной менингококковой инфекции длительное время сохраняются остаточные явления в виде астенического синдрома. • У детей повышенная утомляемость, раздражительность. Маленькие дети плаксивы, капризны, расторможены. Школьники в первое время не справляются с учебной программой.
• После перенесенной менингококковой инфекции длительное время сохраняются остаточные явления в виде астенического синдрома. • У детей повышенная утомляемость, раздражительность. Маленькие дети плаксивы, капризны, расторможены. Школьники в первое время не справляются с учебной программой.
 • Изредка обнаруживается эпилептиформный синдром, проявляющийся кратковременной потерей сознания, снохождением, вздрагиванием при засыпании и пробуждении. • Большинство этих остаточных явлений в последующем исчезают при условии длительной реабилитации и лечении в условиях поликлинического отделения.
• Изредка обнаруживается эпилептиформный синдром, проявляющийся кратковременной потерей сознания, снохождением, вздрагиванием при засыпании и пробуждении. • Большинство этих остаточных явлений в последующем исчезают при условии длительной реабилитации и лечении в условиях поликлинического отделения.
 Лечение. • Все больные менингококковой инфекцией или с подозрением на нее подлежат обязательной немедленной госпитализации в специализированные отделения или диагностический бокс. • Лечение тяжелых форм должно осуществляться в отделениях интенсивной терапии и реанимации или в палате интенсивной терапии. • Лечение должно быть комплексным, с учетом тяжести и динамики основных синдромов болезни.
Лечение. • Все больные менингококковой инфекцией или с подозрением на нее подлежат обязательной немедленной госпитализации в специализированные отделения или диагностический бокс. • Лечение тяжелых форм должно осуществляться в отделениях интенсивной терапии и реанимации или в палате интенсивной терапии. • Лечение должно быть комплексным, с учетом тяжести и динамики основных синдромов болезни.
 Профилактика. • В системе профилактических мер менингококковой инфекции решающее значение имеет ранняя изоляция больного или бактерионосителя. • Больных с менингококковой инфекции или при подозрении на нее немедленно госпитализируют в специализированные отделения, а при их отсутствии — в боксы или полубоксы.
Профилактика. • В системе профилактических мер менингококковой инфекции решающее значение имеет ранняя изоляция больного или бактерионосителя. • Больных с менингококковой инфекции или при подозрении на нее немедленно госпитализируют в специализированные отделения, а при их отсутствии — в боксы или полубоксы.
 • О каждом случае заболевания передается экстренное извещение в ЦГи. Э. • В коллективах, где выявлен больной, устанавливается карантин сроком на 10 дней с момента изоляции больного. • B течение этого срока запрещается прием новых и временно отсутствующих детей, а также переводы детей и персонала из одной группы в другую.
• О каждом случае заболевания передается экстренное извещение в ЦГи. Э. • В коллективах, где выявлен больной, устанавливается карантин сроком на 10 дней с момента изоляции больного. • B течение этого срока запрещается прием новых и временно отсутствующих детей, а также переводы детей и персонала из одной группы в другую.
 • В очаге проводится клиническое наблюдение с осмотром носоглотки, кожных покровов и ежедневной термометрией в течение 10 дней. • Бактериологическое обследование контактных проводится в детских дошкольных учреждениях не менее двух раз с интервалом в 3 -7 дней.
• В очаге проводится клиническое наблюдение с осмотром носоглотки, кожных покровов и ежедневной термометрией в течение 10 дней. • Бактериологическое обследование контактных проводится в детских дошкольных учреждениях не менее двух раз с интервалом в 3 -7 дней.
 • Выявленные носители изолируются и санируются. После санации (через 3 дня) они подвергаются однократному бактериологическому обследованию. • Контактировавшие с больным допускаются в коллектив только после медицинского осмотра и однократного бактериологического обследования с отрицательным результатом.
• Выявленные носители изолируются и санируются. После санации (через 3 дня) они подвергаются однократному бактериологическому обследованию. • Контактировавшие с больным допускаются в коллектив только после медицинского осмотра и однократного бактериологического обследования с отрицательным результатом.
 • Выписка из стационара больных с генерализованными формами менингококковой инфекции и назофарингитом производится после полного клинического выздоровления • Бактериологическое обследования проводится однократно через 5 суток после выписки из стационара.
• Выписка из стационара больных с генерализованными формами менингококковой инфекции и назофарингитом производится после полного клинического выздоровления • Бактериологическое обследования проводится однократно через 5 суток после выписки из стационара.


