Менингококковая инфекция никол.ppt
- Количество слайдов: 83

МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ

Определение n острое инфекционное заболевание токсико – бактериальной природы, вызываемое Neisseria meningitides и имеющее широкий диапазон клинических проявлений от бактерионосительства до гипертоксических форм менингококкцемии и менингоэнцефалита, заканчивающиеся гибелью больных в течение первых суток заболевания.

История n n n впервые описана античными врачами Артеем и Павлом Эгинским, а затем в 1558 г. Инграссом в Сицилии. термин менингит был впервые предложен в 1803 г. Герпином в России менингококковый менингит впервые был зарегистрирован в Калужской губернии, Кавказе, Петербурге, Москве в 1803 -1868 гг.

Этиология Neisseria meningitides, выделена в 1887 г Вейксельбаумом n Гр - диплококк, располагающийся внутриклеточно. n 10 серотипов (А, В, С, Д, X, Y, Z и. т. д. ), а также большое количество нетипируемых штаммов. Наиболее распространенными являются А, В, и С. n
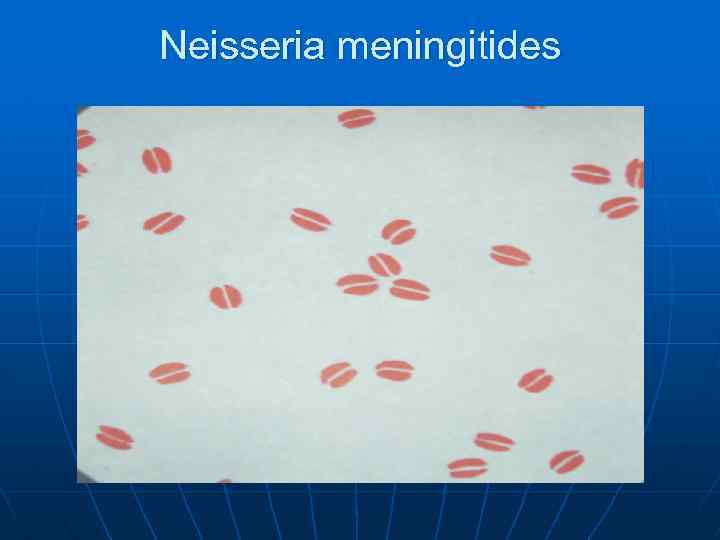
Neisseria meningitides
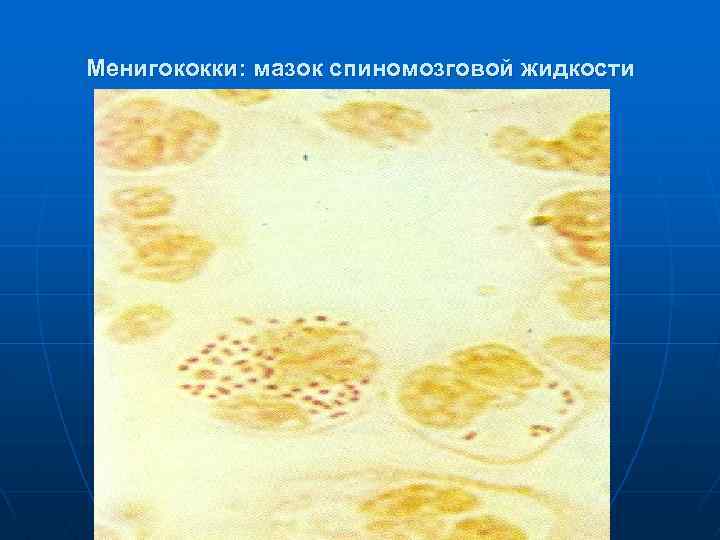
Менигококки: мазок спиномозговой жидкости

n n требовательны к питательным средам неустойчивы во внешней среде (летом на свету сохраняется всего 1 -2 часа, быстро погибает при низкой температуре, недостаточной влажности). Очень чувствительны к действию дезинфектантов: 0, 01% р-ру хлорамина, погибает через 2 минуты, 700 спирту, лизолу. Моментально погибает при кипячении.

n n эндотоксин обладает вазотропностью и нейротропностью возбудитель имеет в своем составе гиалуронидазу - преодоление барьера слизистых оболочек полисахаридный антиген -вызывает сенсибилизацию организма менингококки образуют L-формы, которые более устойчивы к антибиотикам, чем обычные бактериальные формы

n n n ЭПИДЕМИОЛОГИЯ типичный антропоноз пути передачи капельный (при наличие тесного контакта расстояние не < 0, 5 м). сезонность: зимне –весенний период (по г. Перми на период с февраля по май приходится от 58% до 67% заболевших).

Источники менингококковой инфекции 3 основные группы. n Здоровые носители n Больные назофарингитом (выделяют возбудителя) в 2 -3 раза больше чем носители. n Больные генерализованными формами инфекции (по интенсивности выделения возбудителя во внешнюю среду в 6 раз опаснее носителей).

Длительность здорового носительства обычно не превышает 2 -3 недели, реже затягивается до 6 месяцев и до 1 года (при наличии хронических воспалительных заболеваний носоглотки). n

ПАТОГЕНЕЗ n n n 1 фаза –заражение 2 фаза –локальная инфекция 3 фаза –лимфо –гематогенная диссеминация 4 фаза –менингоцеребральная 5 фаза –реконвалесценция и остаточные явления

1 фаза заражение. воздушно –капельным путем при наличии тесного контакта В 70 -90% случаев временное пребывание менингококков на слизистой носоглотки не сопровождается заметным нарушением состояния в 10 -30% попадания менингококка на слизистую приводит к развитию следующей фазы n

n n n 2 фаза –локальной инфекции. Возбудитель вызывает сенсибилизацию организма и воспалительные изменения в слизистой носоглотки: полнокровие сосудов, набухание клеток покровного эпителия , нейтрофильная инфильтрация всех слоев слизистой оболочки. У 1 -3% лиц это приводит к генерализации процесса и развитию 3 фаза

n n 3 фаза –лимфо –гематогенной диссеминации Менингококки с места входных ворот с лимфой и кровью проникают в глубь организма в кровь поступает эндотоксин. Эндотоксин раздражает рефлексогенные зоны кровеносных сосудов и ток импульсов устремляется в ЦНС - усиливается функциональная активность аденогипофизарной и симпатадреналовой систем, в кровь выбрасывается большое количество катехоламинов (адреналин, норадреналин) и кортикостероидов, которые поддерживают гемодинамику путем вазоконстрикции.

n n n в крови увеличивается концентрация биологически активных веществ (гистамина, серотонина) эндотоксин повреждает эндотелий капилляров и тучных клеток- резко повышается проницаемость сосудов обладающих вазодилятационным эффектом. Ухудшается микроциркуляция и обменные процессы в органах и тканях –развивается метаболический ацидоз. Развивается тромбогемморагический синдром, что еще в большей мере усиливает гипоксию и гипоксемию. При прогрессировании процесса развивается инфекционно –токсический шок и в целом, картина напоминает феномен анафилаксии Санорелли –Швартцмана

При генерализации возбудителя возможны 3 варианта течения менингококковой инфекции: n менингококкцемия без поражения мозговых оболочек n менингококкцемия с поражением мозговых оболочек n менингококковый менингит При последних 2 формах менингококки проникают в оболочки головного мозга, что соответствует развитию 4 фазы

4 фаза –менингоцеребральная Возбудитель проникает в оболочки головного мозга и активно размножается, вызывая серозно – гнойное, а затем гнойное воспаление. Развивается лептопахименингит. Воспалительный процесс с основания мозга распространяется на выше и нижележащие отделы. Вовлекается в процесс само вещество мозга.

n n В дальнейшем при стихании воспалительных явлений развивается следующая 5 фаза –реконвалесценции и остаточных явлений.

n n n КЛАССИФИКАЦИЯ Локализованная форма: субклиническая (бактерионосительство), острый назофарингит Генерализованная форма: менингококкцемия, менингит, менингоэнцефалит, смешанная (менингит +менингококкцемия, или менингоэнцефалит) Тяжесть –легкое, средней тяжести, тяжелое

n n Осложнения: раннего периода (ИТШ, отек –набухание головного мозга, ДВС – синдром, острая почечная недостаточность, церебральная гипотензия) и позднего периода: нарушение интеллекта, гипертензионный синдром, гидроцефалия, эпилептический синдром, параличи и парезы, некрозы кожи и подкожной клетчатки, эндокринные нарушения (несахарный диабет, диэнцефальное ожирение), нарушение слуха

Клиника назофарингита n n n головная боль, першение в горле, кашель, чихание, заложенность носа, затрудненное носовое дыхание. Температура тела повышается до субфебрильных цифр, реже достигает 39 0 С. Длительность лихорадки составляет 2 -3 дня осмотр слизистой носа: отечная сосудистая со скудным серозно –гнойным отделяемым, слизистая задней стенки глотки гиперемирована, отечна фолликулы гипертрофированы. Воспалительные изменения слизистой носоглотки сохраняются в течение 5 -7 дней, гипертрофия фолликулов до 2 недель. Анализ крови общий: -умеренный лейкоцитоз или нормоцитоз, с нейтрофильным сдвигом. СОЭ –N или несколько ускорено.

Лабораторная диагностика назофарингита n n • Неспецифическая – нормоцитоз (незначительный лейкоцитоз), сдвига в формуле крови нет (незначительный сдвиг влево), СОЭ - нормальная. • Специфическая – бактериологический метод (посев носоглоточной слизи на сывороточные среды с ристомицином). Серологические реакции - РНГА в динамике (нарастание титра антител).

Клиника менингита -Острое начало -фебрильная температура -головная боль (лобно-височная область) -рвота (центральная) -помрачение сознания -судороги -гиперестезия, фотофобия гиперакузия -положительные менингеальные симптомы n
Положение больного при спиномозговой пункции

n n n Люмбальная пункция цереброспинальная жидкость вытекает под давлением – 400 -800 мм вод. ст. и более мутная, белого или желтоватого цвета. в течение первых суток болезни жидкость может быть опалесцирующей и даже прозрачной. При микроскопии мазка обнаруживается высокий нейтрофильный плеоцитоз от 1. 000 -2. 000 до 10. 000 в 1 мкл и выше. Количество белка в первые сутки достигает 0, 3 -1, 0 г/л, в последующие дни 3 -15 г/л и выше (N 0, 33 г/л). Осадочные пробы резко положительные. Содержание глюкозы в первые часы может сохраняться в пределах нормы, затем прогрессивно снижается (в зависимости от степени тяжести). Хлориды отмечается умеренное снижение. Реакция Панди резко положительна.

Спинномозговая жидкость: А –нормальная Б-гнойная

Гнойная спинномозговая жидкость
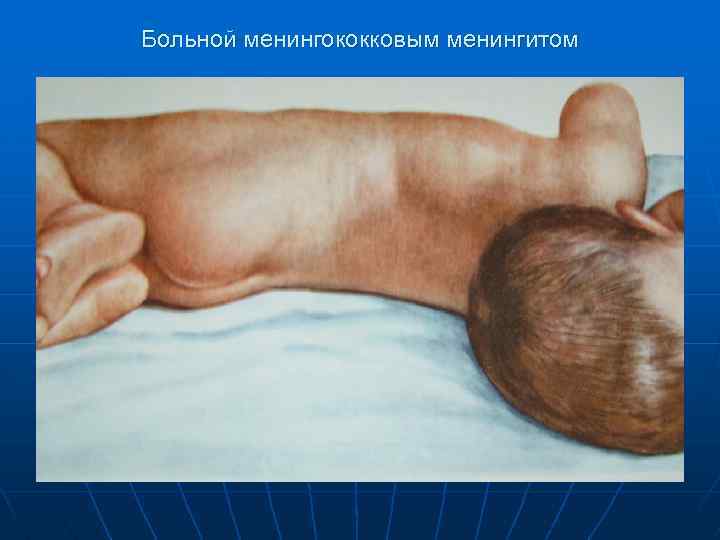
Больной менингококковым менингитом
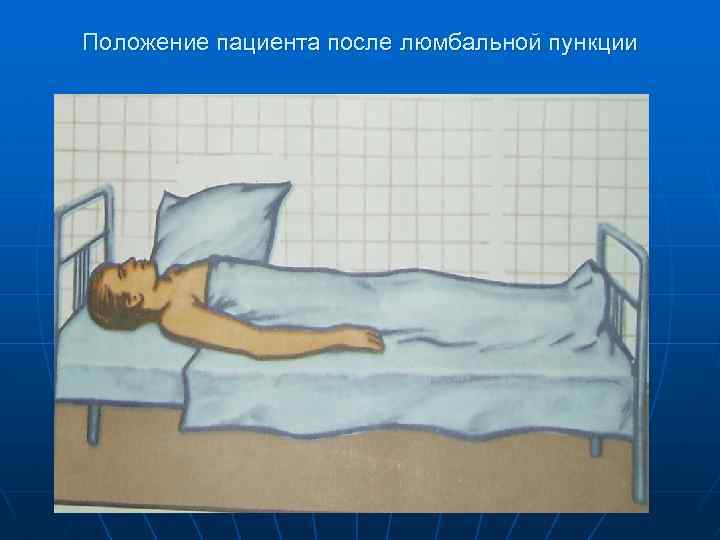
Положение пациента после люмбальной пункции
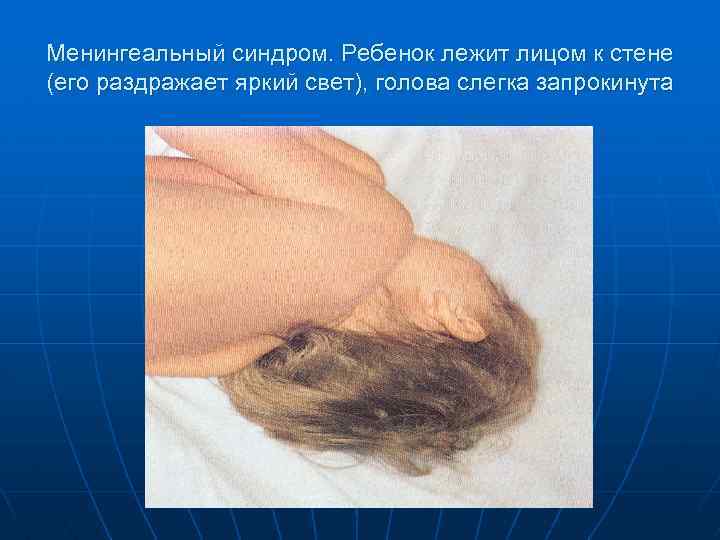
Менингеальный синдром. Ребенок лежит лицом к стене (его раздражает яркий свет), голова слегка запрокинута
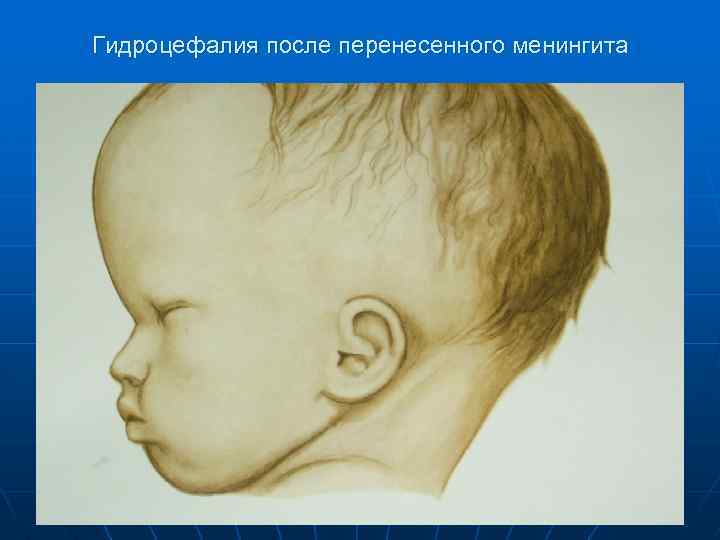
Гидроцефалия после перенесенного менингита

Менингококковый менингит (2 -ой день болезни). Синдром «укорочения»

Менингококковый менингит (период выздоровления). Парез лицевого нерва

n Менингококкцемия (менингококковый сепсис) начинается остро, бурно, протекает с высокой температурой, сыпью, поражением суставов и в ряде случаев сосудистого тракта глаз. Сыпь –Появляется через 5 -15 часов от начала заболевания и локализуется на голенях, бедрах, ягодицах, реже груди и животе. При тяжелом течении - на лице

n n n Характер сыпи геморрагическая (86, 9%), реже – розеолезно –папулезная, размеры от 2 до 5 мм в диаметре. геморрагические элементы сохраняются в течение 2 -5 дней. на месте обширных кровоизлияний с некрозами происходит отторжение некротических участков и образование тканевых дефектов.
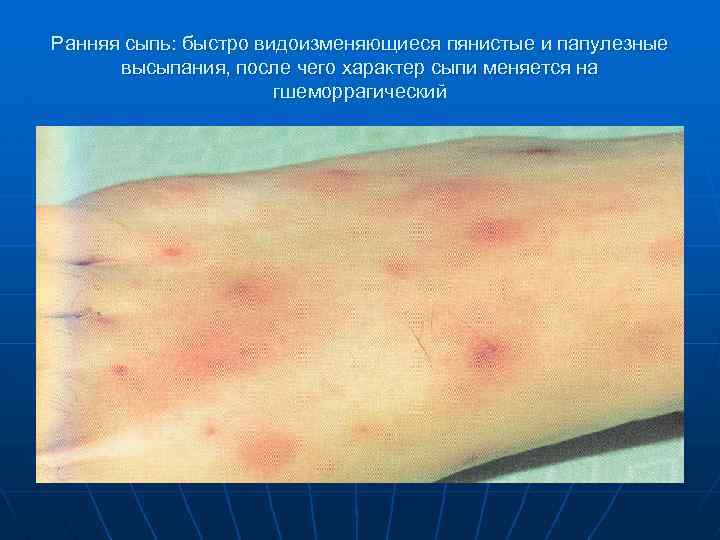
Ранняя сыпь: быстро видоизменяющиеся пянистые и папулезные высыпания, после чего характер сыпи меняется на гшеморрагический
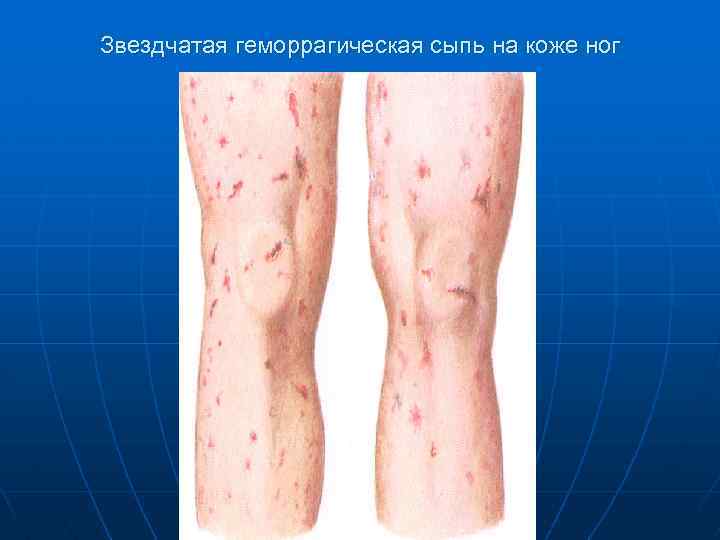
Звездчатая геморрагическая сыпь на коже ног
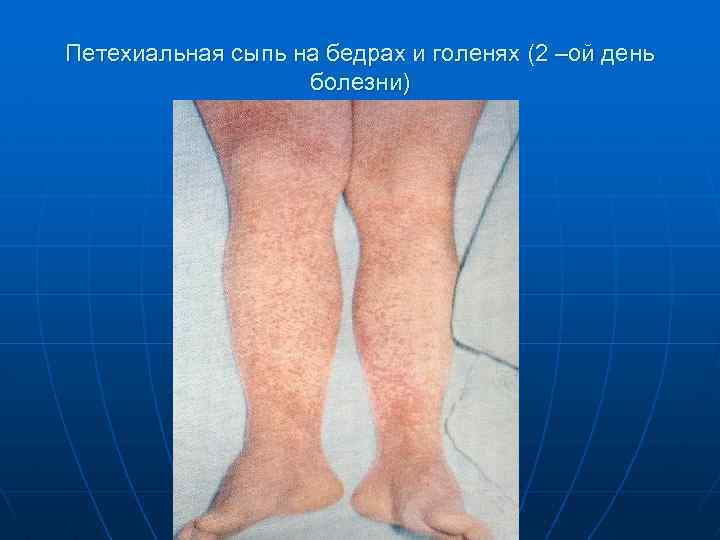
Петехиальная сыпь на бедрах и голенях (2 –ой день болезни)
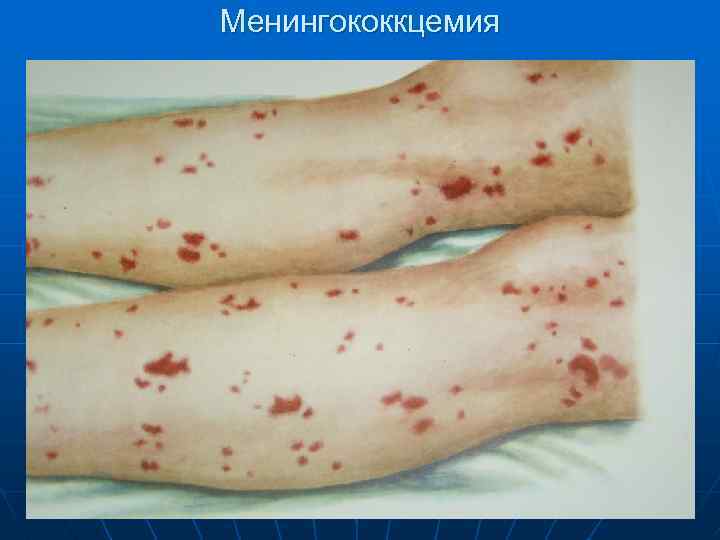
Менингококкцемия
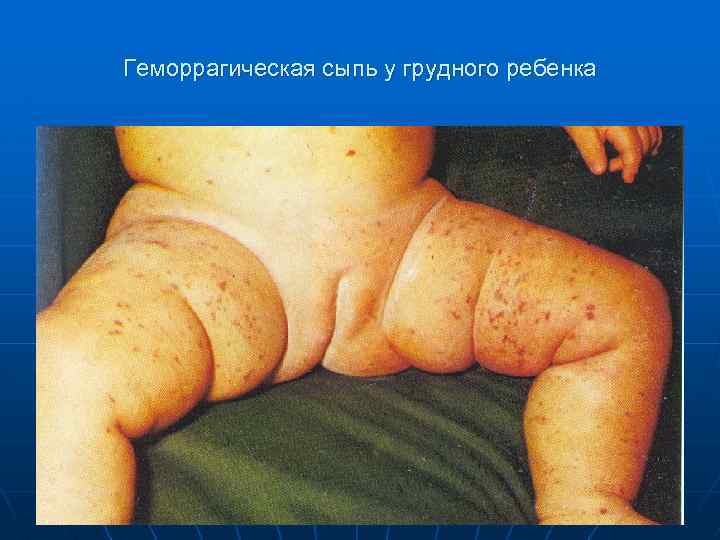
Геморрагическая сыпь у грудного ребенка
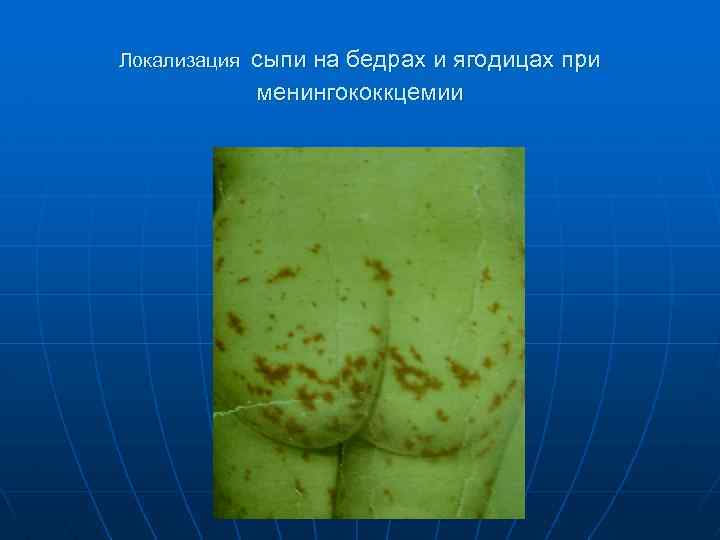
Локализация сыпи на бедрах и ягодицах при менингококкцемии
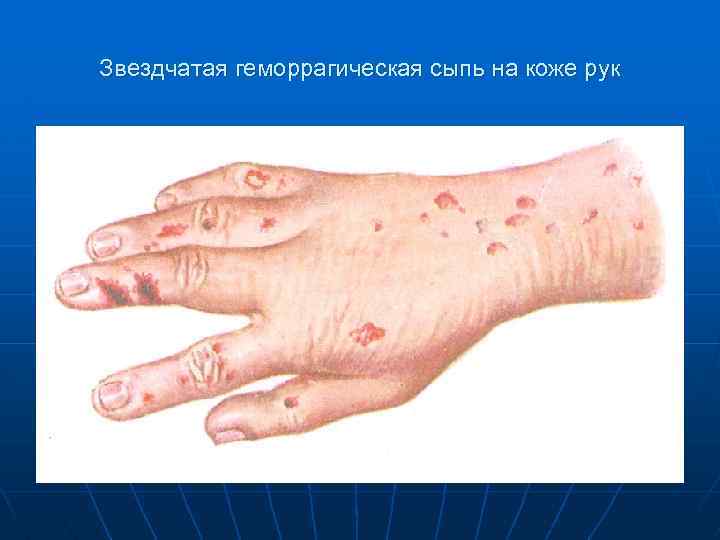
Звездчатая геморрагическая сыпь на коже рук
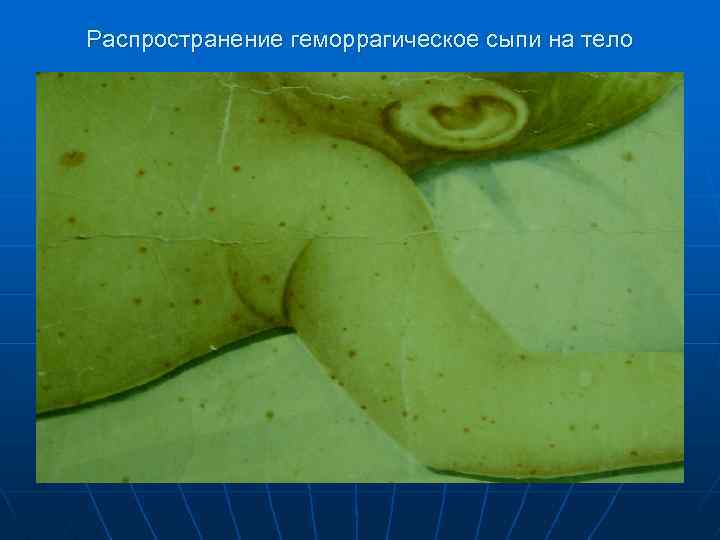
Распространение геморрагическое сыпи на тело
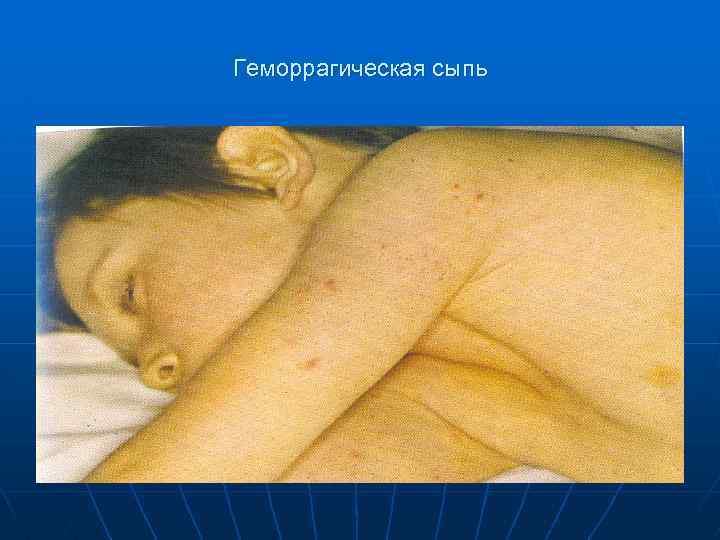
Геморрагическая сыпь
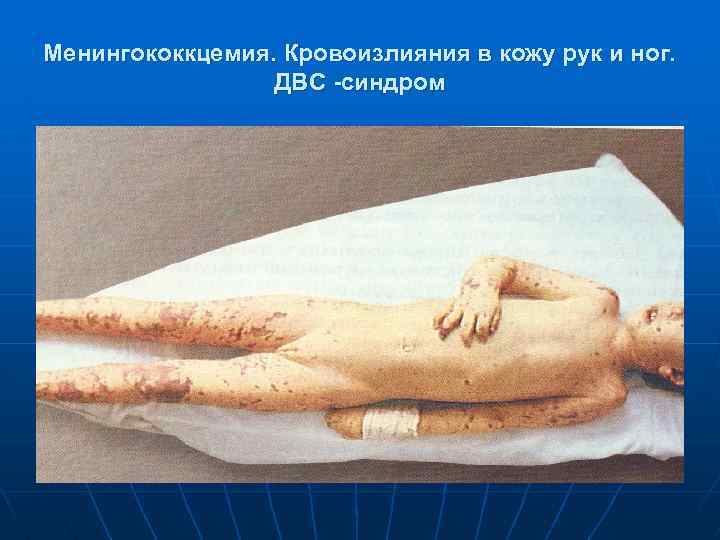
Менингококкцемия. Кровоизлияния в кожу рук и ног. ДВС -синдром

Лихорадка –достигает высоких цифр (39 -40 С), профиль температурной кривой самым разнообразным. n Суставы – поражаются в настоящее время в 8 -13%. Чаще суставы пальцев, реже коленные и плечевые. Прогноз при этих поражениях благоприятный n Поражение глаз –при поражении сосудистой оболочки глаз развивается иридоциклит При прогрессировании гнойного увеита возможно развитие панофтальмита (в запущенных случаях, при позднем поступлении n
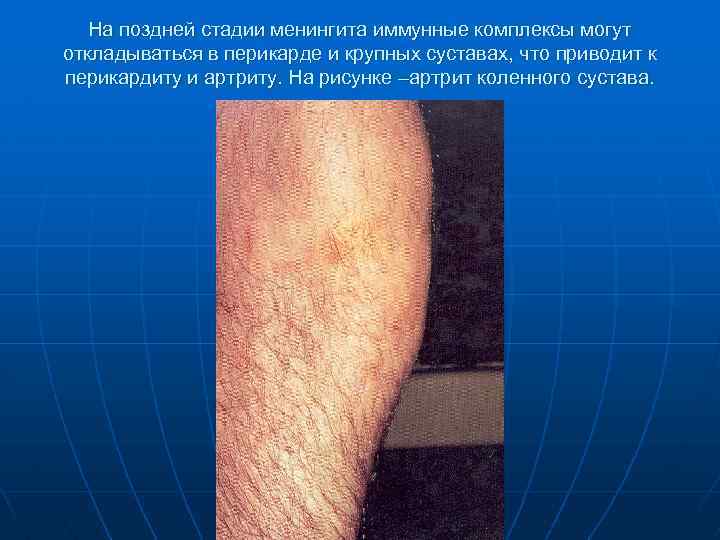
На поздней стадии менингита иммунные комплексы могут откладываться в перикарде и крупных суставах, что приводит к перикардиту и артриту. На рисунке –артрит коленного сустава.
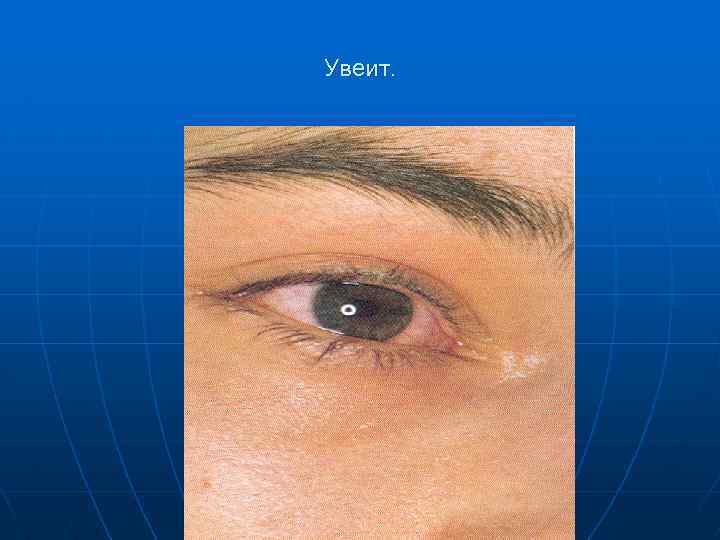
Увеит.

n Менингоэнцефалит в случае вовлечения в процесс вещества мозга или развития ОНМ наблюдаются более глубокие расстройства сознания вплоть до комы, генерализованные судороги, парезы конечностей, иногда гиперкинезы, при развитии миелита –тазовые расстройства.

Косоглазие при менингоэнцефалите и менингите (поражение отводящего нерва, что приводит к параличу латеральных прямых мышц глаза).
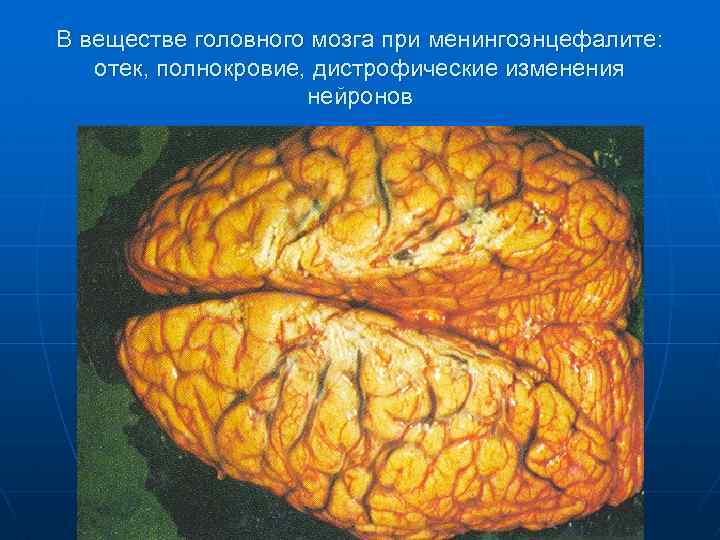
В веществе головного мозга при менингоэнцефалите: отек, полнокровие, дистрофические изменения нейронов

n n Лабораторная диагностика смешанной формы • Неспецифическая – гиперлейкоцитоз, резкий сдвиг в формуле крови влево, значительное ускорение СОЭ. • Специфическая - бактериологическое исследование носоглоточной слизи, крови, соскобов элементов сыпи, СМЖ. Бактериоскопия «толстой» капли крови и мазка СМЖ. Серологические реакции – ВИЭФ, пассивной агглютинации частиц латекса (РПАЛ), РНГА.

Клиника инфекционно токсического шока 3 стадии 1 стадия (компенсированная). Острое, бурное начало, гипертермия, геморрагическая сыпь на лице, кровоизлияния в склеры и конъюнктивы. Состояние больного тяжелое. Появляются боли в мышцах, суставах, животе. Возможно психомоторное возбуждение. Кожные покровы бледные, цианоз губ, кончиков пальцев, конечности холодные. Тахикардия, АД нижние границы нормы. Отношение пульса к давлению 0, 9 -1, 0 (в норме не больше 0, 6). Диурез снижен (до 25 мл в час). n n
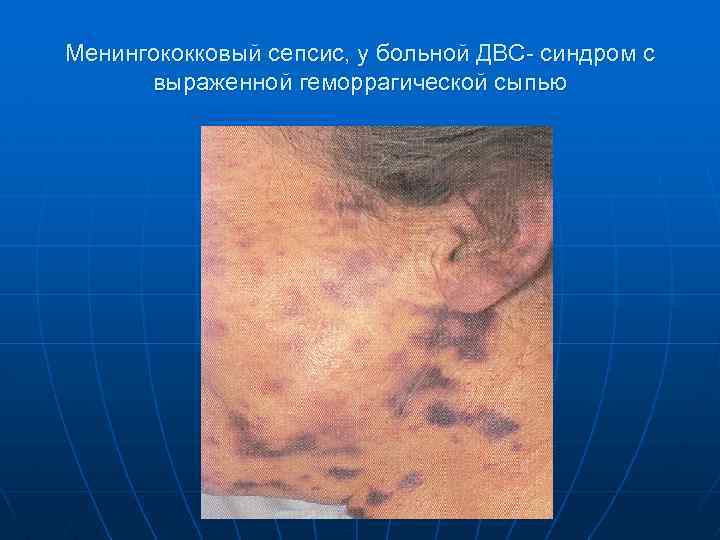
Менингококковый сепсис, у больной ДВС- синдром с выраженной геморрагической сыпью
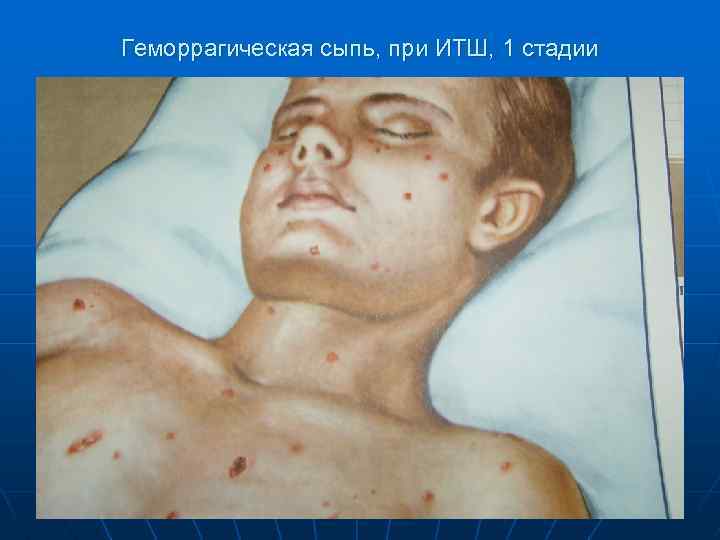
Геморрагическая сыпь, при ИТШ, 1 стадии

Менингококкемия: геморрагическая сыпь с участками некроза

2 стадия (субкомпенсированная) Сыпь геморрагическая, крупная с некрозами. Цианоз носа, ушных раковин, кистей и стоп. Больной заторможен, выражена гипертензия, т тела N или субфебрильная. Тахикардия, пульс слабого наполнения. АД 85 -6060/20 мм рт ст (снижение до половины возрастной нормы). Олигоурия. Декомпенсированный ацидоз, гипоксемия, гипергликемия. Индекс шока 1, 5 и больше. n
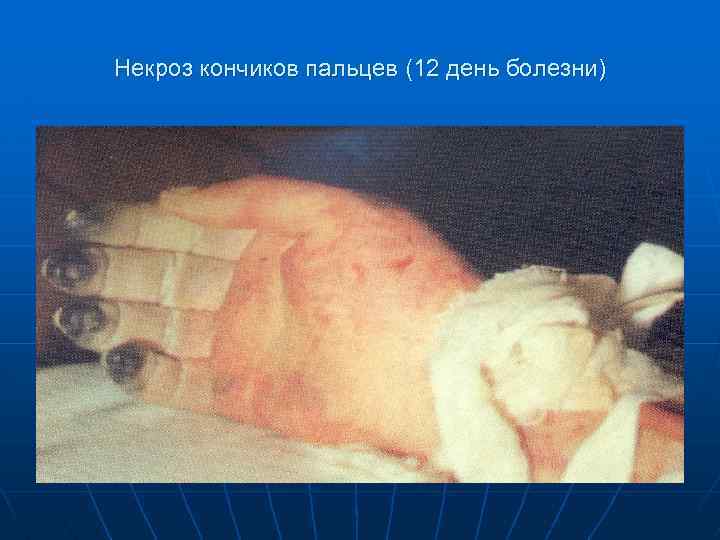
Некроз кончиков пальцев (12 день болезни)

Крупная геморрагическая сыпь с некрозами
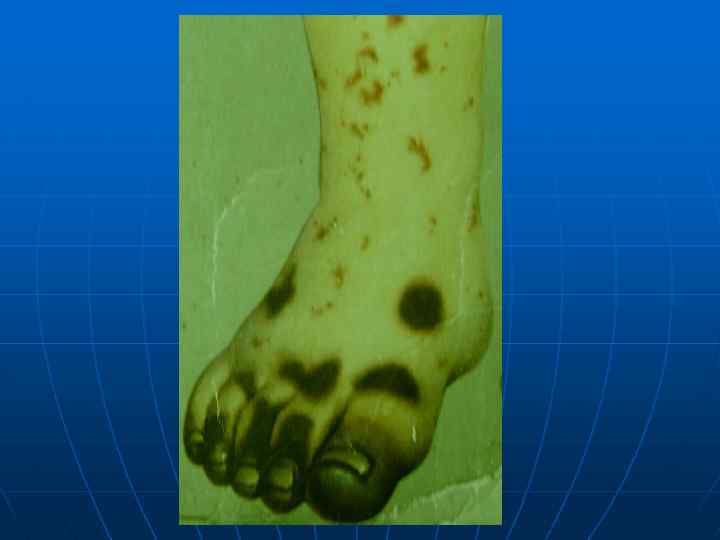

Некрозы кожи
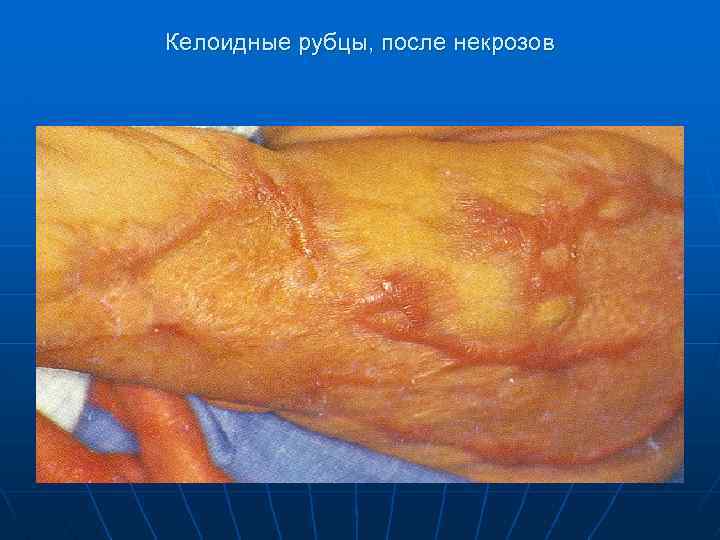
Келоидные рубцы, после некрозов

3 стадия (декомненсированная) Тотальный цианоз, сыпь по типу «трупных пятен» , гипотермия, анурия. Пульс нитевидный или не определяется, АД 50/0 -20/0 мм рт ст. Индекс шока 2 и более. Анурия. Потеря сознания, судороги и через 6 - 30 часов от начала шока наступает летальный исход. n
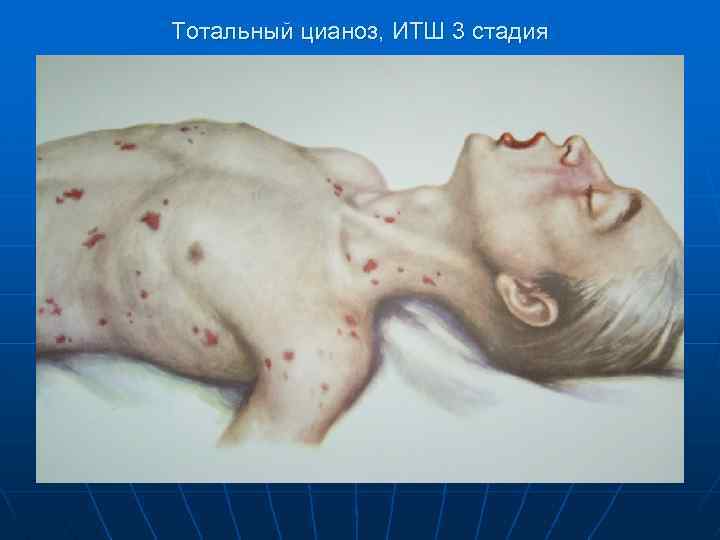
Тотальный цианоз, ИТШ 3 стадия
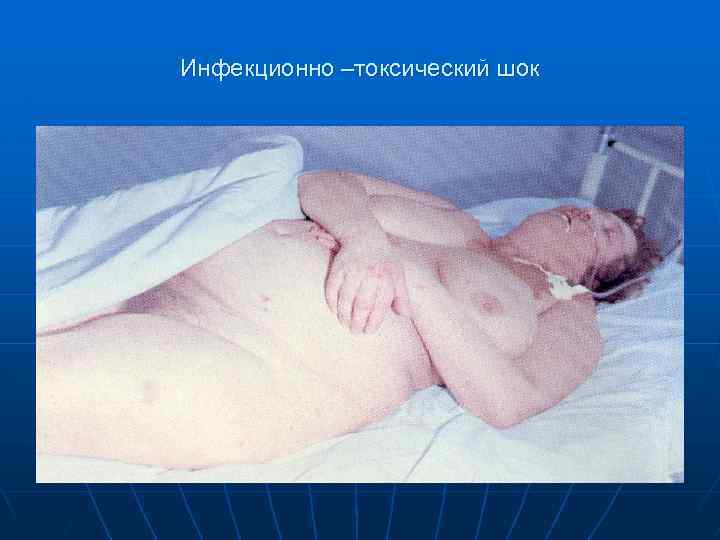
Инфекционно –токсический шок
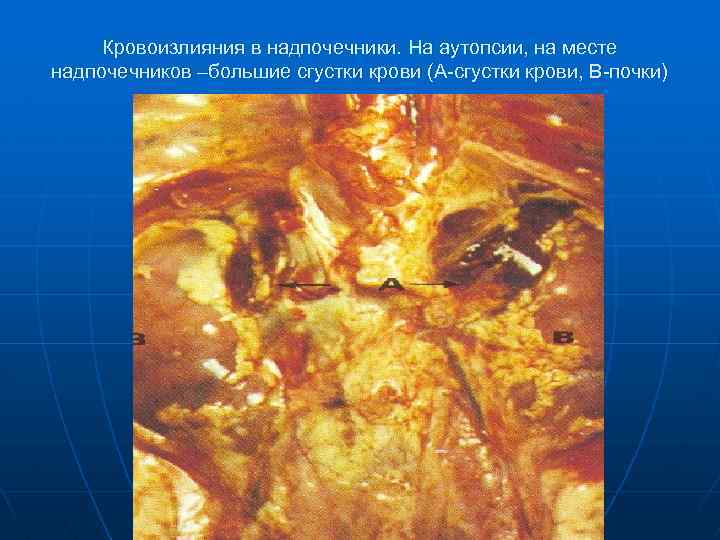
Кровоизлияния в надпочечники. На аутопсии, на месте надпочечников –большие сгустки крови (А-сгустки крови, В-почки)

Клиника отека головного мозга n 1 степень (угрожаемое состояние по отеку головного мозга) Сознание неустойчивое, прогрессирует заторможенность или психомоторное возбуждение, бред галлюцинации. У детей кратковременные судороги, тремор рук. Мышечный тонус не повышен. Отмечаются оживление рефлексов. Зрачки N или суженны, реакция на свет живая, корнеальные рефлексы снижены. Резко выражен менингеальные симптомы. Умеренно выражена одышка, тахикардия, реже брадикардия, артериальное давление снижено, кожа физиологической окраски, цианоза нет.

n 2 степень (выражен отек мозга). Температура нормальная или гипертермия. Сознание отсутствует кома 1 -2. Кожные покровы багрово –синюшные, у детей – бледные, цианоз умеренно –выражен. Генерализованые клонико –тонические судороги, мышечный тонус повышен, рефлексы высокие, пирамидные знаки. Зрачки узкие, реакция на свет вялая, нормальные рефлексы угасают. Менингеальные симптомы положительные. Тахипное, аритмия, может быть апноэ, тахикардия, лабильность пульса, АД повышено, риск снижения.

3 степень (отек мозга с дислокацией) Кома 3 -4. Кожа бледная, выражен цианоз. Судороги. Мышечный тонус снижен, арефлексия. Зрачки широкие, реакция на свет отсутствует. Корнеальные рефлексы не вызываются. Менингеальные симптомы могут угасать. Брадипноэ, поверхностное дыхание типа Чейн –Стокса, апноэ. Тахи -, аритмия, АД снижено. ДВС-синдром – гиперкоагуляторная фаза. n

Лечение назофарингита • Режим полупостельный. • Диета № 13. • Антибактериальная терапия (реr os) ампициллин 0, 5 г х 4 раза в день, эритромицин 0, 25 г х 4 раза в день, левомицетин 0, 5 г х 4 раза в день, рифампицин 0, 3 г х 2 раза в день (при отсутствии эффекта). Эктерицид орошение ротоглотки 15 мл препарата, затем в нос по 4 -5 капель и закладываются турунды на 20 мин. Курс терапии - 4 дня. • Полоскание зева - 2% раствор борной кислоты, 0, 05% раствор перманганата калия, 0, 02% раствор фурациллина, отвары ромашки, шалфея, тысячелистника, календулы, эвкалипта. • Поливитамины - С, рутин. • Десенсибилизирующие средства. n n n n

n n Лечение генерализованных форм • Постельный режим. • Диета № 13. • Антибиотикотерапия пенициллин 200 000 -300 000 ЕД/кг в сутки в/мышечно. Интервал введения 4 часа. Ампициллин 200 000 -300 000 ЕД/кг в/мышечно. Интервал введения 4 часа. Цефтриаксон 4 г в сутки в/мышечно или в/венно. Интервал введения 24 часа.

n n Левомицетин - сукцинат натрия 50 -100 мг/кг в сутки в/мышечно. Интервал введения 8 часов. Курс 6 -8 дней. Критерии отмены антибиотиков (смешанная форма, менингит, менингоэнцефалит) – плеоцитоз ≤ 100 в 1 мкл, лимфоцитарный. • Дезинтоксикационная терапия (жидкостный баланс - 40 мл/кг). Глюкозо-солевые и коллоидные растворы, соотношение 3: 1, скорость введения 20 -60 кап/мин.

n n n • Дегидратационная терапия маннитол 15 -20% раствор 0, 5 - 1, 0 г сухого вещества на кг массы, в/венно, 60 -80 кап/мин. Лазикс 0, 5 -1 мг/кг в/венно повторно через 812 часов. 20% раствор альбумина, концентрированная плазма 200 мл в/венно 60 -80 кап/мин. • Противосудорожная терапия - ГОМК, галоперидол, дроперидол, литическая смесь. • Оксигенотерапия.

n n • ДВС-синдром (гиперкоагуляторная фаза) - гепарин 200 ЕД/кг в/венно капельно в 200 мл 5% раствора глюкозы. Трентал 100 -200 мг в 250 мл 5% раствора глюкозы в/венно капельно. • Кортикостероиды (тяжелое течение) преднизолон 1, 5 -2 мг/кг. • Поливитаминные препараты аскорбиновая кислота, рутин, группа В. • Симптоматические средства.

n n n Лечение ИТШ • Отделение реанимации. Строгий постельный режим. • Катетеризация центральной вены, катетер в мочевой пузырь (учет почасового диуреза). • Преднизолон в/венно - 1 ст. шока 10 мг/кг, 11 ст. - 20 мг/кг, 111 ст. - 30 мг/кг. 50% необходимой дозы ввести немедленно, остальные за 5 -6 часов. Половину рассчитанной дозы преднизолона заменить гидрокортизоном (в эквивалентном соотношении). • Дезинтоксикационная терапия - глюкозосолевые и коллоидные растворы в/венно, в/артериально. • Левомицетин-сукцинат натрия 0, 05 -0, 1 г/кг в сутки (не более 4 г) в/венно. Интервал 4 часа.

n n n • Допамин - 1 ампула (0, 50 г в 10 мл) развести в 250 мл физиологического раствора, в/венно капельно -18 кап/мин (150 -200 мкг/мин). • ДВС-синдром. Гиперкоагуляторная фаза гепарин 200 ЕД/кг в/венно капельно; трентал 0, 1 -0, 2 г в 250 мл 5% раствора глюкозы в/венно капельно. Гипокоагуляторная фаза криоплазма, викасольная плазма, 5% раствор аминокапроновой кислоты, дицинон, свежая одногруппная кровь. • Ингибиторы протеаз - трасилол 200 000 ЕД, контрикал 100 000 ЕД в/венно капельно. • Коррекция КОС, электролитного баланса. • Оксигенотерапия, плазмаферез, лимфосорбция, гемодиализ (ОПП). • Симптоматическая терапия.

n n n Лечение отека - набухания головного мозга • Отделение реанимации. Строгий постельный режим. Мягкая фиксация больного. • Катетеризация центральной вены, катетер в мочевой пузырь. • Пенициллин 200 000 -300 000 ЕД/кг сутки в/мышечно. Интервал введения - 4 часа. • Дезинтоксикационная терапия – глюкозо-солевые и коллоидные растворы. • Дегидратационная терапия - маннитол 15 -20% раствор 0, 5 -1, 0 г сухого вещества на кг массы, в/венно, 60 -80 кап/мин 4 раза в день. В интервалах салуретики - лазикс 0, 5 -1 мг/кг в/венно.

n n n • Кортикостероиды – дексаметазон 12 мг в/венно, затем по 4 мг каждые 6 часов до ликвидации отека. • Противосудорожная терапия - ГОМК 20% раствор 50 -120 мг/сутки в/венно капельно, диазепам 3 -4 мл в/венно, дроперидол 0, 2 -0, 4 мг/кг в/венно. • Антиоксиданты – цитохром С, АТФ, глютаминовая кислота, ГОМК в сочетании с диазепамом. • Оксигенотерапия, ГБО, плазмаферез, лимфосорбция. • ДВС-синдром (гиперкоагуляторная фаза). Гепарин 200 ЕД/кг в/венно в 200 мл 5% глюкозы. Трентал 0, 6 -1, 2 г/сутки в/венно в 250 мл 5% раствора глюкозы в/венно капельно.

n n n • Борьба с гипертермией антипиретики, холод на магистральные сосуды, обтирание спиртом. • Коррекция КОС, электролитного баланса. • Ноотропы – пирацетам - 10, 0 в/венно капельно. • Краниоцеребральная гипотермия перевод на ИВЛ, затем гипотермия. Оптимальное снижение температуры в прямой кишке до +30 -31° С в течение 24 часов. • Десенсибилизирующие средства, поливитаминные препараты. • Симптоматическая терапия.

n n Выписка • Полное клиническое выздоровление без бактериологического исследования носоглоточной слизи на менингококки. • Допуск в коллективы - один отрицательный результат бактериологического исследования носоглоточной слизи, проведенный не ранее 5 -го дня после выписки из стационара.

n n Диспансеризация • Реконвалесценты (смешанная форма, менингит, менингоэнцефалит) находятся под наблюдением психоневролога 2 года. • Обследование в 1 -й год 1 раз в квартал, 2 -й год - 1 раз в полугодие.

n n n Специфическая профилактика • Вакцины А и А+С (Россия), VAMENGOC-BC (Куба), Менинго А+С (Авентис Пастер, Франция), Менцевакс ACWY (Глаксо. Смит. Кляйн, Англия). • Вакцины вводятся с профилактической целью и для экстренной профилактики в очагах (первые 5 дней после выявления первого случая заболевания ГФМИ). • Ревакцинация не чаще 1 раза в 3 года.
Менингококковая инфекция никол.ppt