Менингококковая инф новая .ppt
- Количество слайдов: 82

МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ

Менингококковая инфекция и ГБМ Королева И. С. , 2008 г • Летальность 10 -25% • Инвалидизация до 50% • Вовлечение в эпидпроцесс детей младших возрастных групп более 50%. Заболеваемость ГМФИ у детей (на 100 тыс) 2008 г. – 6, 76 2009 г. – 5, 28 (возрастает значимость менингококка А) • Сохраняется спорадическая заболеваемость • Продолжается межэидемический период (более 15 лет)
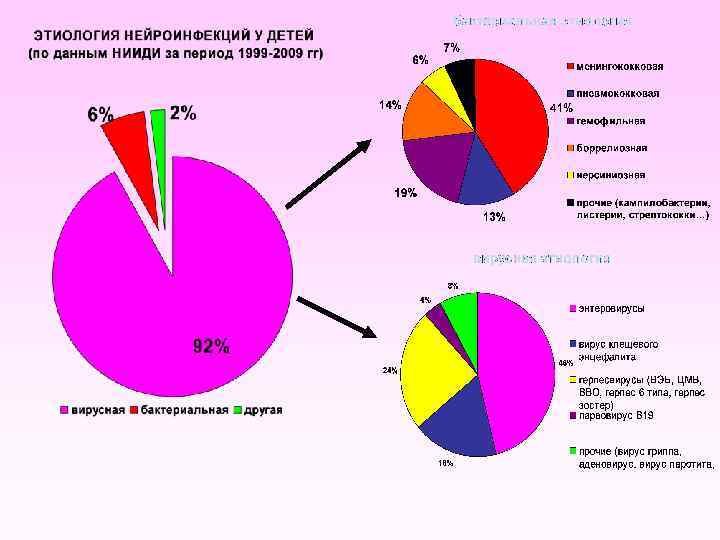

ЭТИОЛОГИЯ И ЭПИДЕМИОЛОГИЯ • Возбудитель менингококковой инфекции Neisseria meningitidis, грамотрицательный диплококк • выделено 12 серогрупп менингококка: А, В, С, Х, Y, Z, W-135, 29 E, K, H, L, I • А, В, С рассматриваются как эпидемические типы

Классификация Neisseria meningitis 1. По капсульным полисахаридам – серогруппы (более 13 серогрупп) A B C D 43. 44 X Y Z 45, 46 W 135, 46 29 e H I K 47 L 48 2. По антигенам в мембранных протеинах – серотипы и субтипы (более 20 серотипов) 3. По иммунотипам липополисахарида (более 11 иммунотипов) ПРИМЕР «портрета» менингококка серогруппы В, циркулирующего в СПб В(серогруппа): 15 (серотип): Р (субтип): 1, 16 (иммунотип)

• Пандемия по миру с высокой летальностью штамма А: З: S 17 • Появление па Востоке РФ штаммов W 135: 2 а: Р 1, 2, 3 с летальным исходом

• МИ присуща периодичность с интервалом между отдельными подъемами в 8 -10 лет и сезонность с пиком в зимне-весенний период • Инкубационный период МИ составляет от 1 до 10 дней и обычно менее 4 -х дней • Заболевают преимущественно дети (7080%), а также лица молодого возраста, чаще в закрытых коллективах

ПАТОГЕНЕЗ локализованных форм • Менингококконосительство 1 бескапсульные формы – неинвазивны 2. Местный иммунитет S Ig. A, Ig. G, лизоцим, фагоцитоз Препятствие адсорбации и адгезии возбудителя на слизистые оболочки 3. Антителообразование • Назофарингит 1. Снижение уровня иммунитета (s Ig. A) 2. Менингококк проникает в подслизистый слой 3. Активизация фагоцитоза при слабой вирулентности менингококка

Патогенез генерализованных форм МИ Менингококк (носительство, колонизация, инвазия) Бактериемия, токсинемия Активация иммунной системы Гуморальный (комплемент, брадикинин и др. ), клеточный (макрофаги, моноциты, гранулоциты, эндотелиоциты) Высвобождение медиаторов воспаления (ФНО, ИЛ-1, ИЛ-6, ИЛ-8, ИЛ-10, кинины, метаболиты арахидоновой кислоты, протеазы, свободные кислородные радикалы, протеины адгезии и др. )
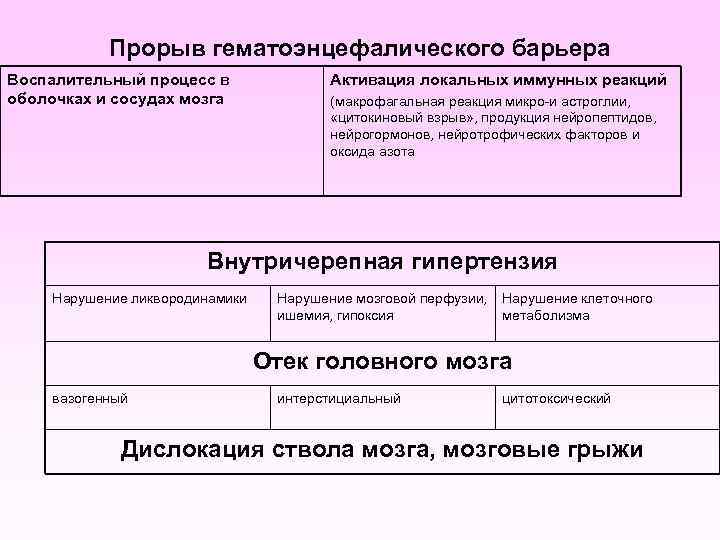
Прорыв гематоэнцефалического барьера Воспалительный процесс в оболочках и сосудах мозга Активация локальных иммунных реакций (макрофагальная реакция микро-и астроглии, «цитокиновый взрыв» , продукция нейропептидов, нейрогормонов, нейротрофических факторов и оксида азота Внутричерепная гипертензия Нарушение ликвородинамики Нарушение мозговой перфузии, ишемия, гипоксия Нарушение клеточного метаболизма Отек головного мозга вазогенный интерстициальный цитотоксический Дислокация ствола мозга, мозговые грыжи

ПАТОГЕНЕЗ МЕНИНГОКОККЕМИИ • Эндотоксин-липополисахаридный комплекс, содержащий в себе липид А, на который происходит первичный выброс цитокинов. • Мощный выход эндотоксина из распарадющихся бактериальных клеток и следующий за этим каскад ответных реакций организма может привести к развитию ИТШ. Важнейшую роль при этом играет фактор некроза опухоли как начальный медиатор токсических эффектов при ИТШ, который высвобождается системой моноцит/макрофаг в ответ на появление в крови липида А. • В развитии ИТШ принимает участие оксид азота, простагландины, система комплемента, гистамин, лейкотриены, фактор активирующий тромбоциты, интерлейкины 1, 2, 6, 8, кислородные радикалы, возникающие в избытке при образовании эйкоманоидов
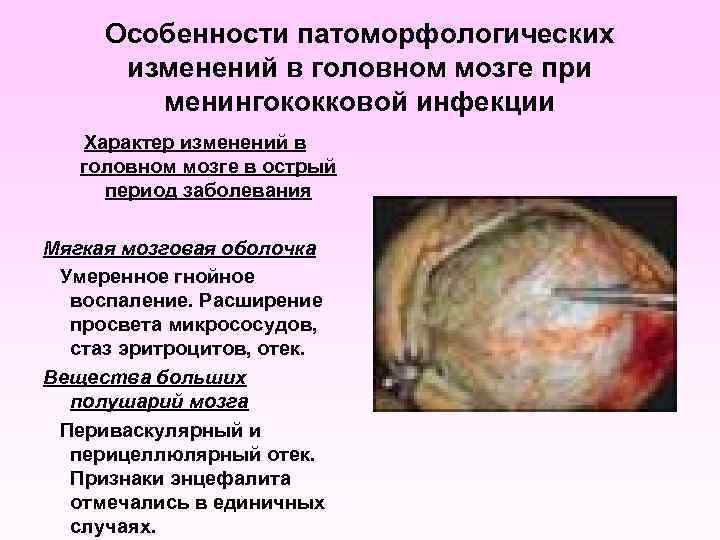
Особенности патоморфологических изменений в головном мозге при менингококковой инфекции Характер изменений в головном мозге в острый период заболевания Мягкая мозговая оболочка Умеренное гнойное воспаление. Расширение просвета микрососудов, стаз эритроцитов, отек. Вещества больших полушарий мозга Периваскулярный и перицеллюлярный отек. Признаки энцефалита отмечались в единичных случаях.

Особенности патоморфологических изменений в головном мозге при менингококковой инфекции Характер изменений в головном мозге при гипертоксической форме Мягкая мозговая оболочка Незначительное серозное воспаление, в экссудате небольшое число лимфоцитов. Очаги кровоизлияний Вещества больших полушарий мозга Явления периваскулярного отека, очаги диапедезных кровоизлияний

Классификация МИ (МКБ, Х пересмотр, 1995) Класс I. Некоторые инфекционные и паразитарные болезни А 39 Менингококковая инфекция А 39. 0 менингококковый менингит А 39. 1 Синдром Уотерхауса-Фридериксена (менингококковый геморрагический адреналит, менингококковый адреналовый синдром) А 39. 2 Острая менингококкемия А 39. 3 Хроническая менингокеккемия А 39. 4 Менингокеккемия неуточненная (менингококковая бактериемия) А 39. 5 Менингококковая болезнь сердца (менингококковый кардит, эндокардит, миокардит, перикардит) А 39. 8 Другие менингококковые инфекции (менингококковый артрит, конъюктивит, энцефалит, неврит зрительного нерва; постменингококковый артрит) А 39. 9 Менингококковая инфекция неуточненная (менингококковая болезнь)

Классификация Покровский В. И. с соавт. • Локализованные формы: – менингококконосительство – менингококковый назофарингит • Генерализованные формы: – менингококкемия: 1) типичная, 2) молниеносная (острейший менингококковый сепсис), 3) хроническая, – – менингит менингоэнцефалит смешанная форма - менингит и менингококкемия редкие формы - менингококковый эндокардит, менингококковая пневмония, менингококковый артрит, полиартрит, менингококковый иридоциклит.

Локализованные формы менингококковой инфекции • Менингококконосительство характеризуется временным пребыванием менингококка на слизистой носоглотки без каких-либо клинических проявлений и субъективных жалоб. Носителями менингококка чаще являются взрослые. В среднем носительство продолжается 15 -20 дней. Носительство во время эпидемий может достигать 70 -100%. Обычно на 1 больного приходится 2 -3 тыс. носителей.

Здоровое носительство менингококка • Бессимптомный инфекционный процесс взаимодействия микроорганизма и организма хозяина на субклеточном и молекулярном уровне без органических нарушений. • В основе менингококконосительства лежит процесс колонизации рото- и носоглотки (1 этап инфекции). • Носительство – основной резервуар возбудителя в природе

Особенности возбудителя при носительстве Костюкова Н. Н. , 2008 г. • Наличие пилей, имеющих липкий конец для прикрепления менингококка к рецепторам эпителия слизистой. • Большинство носительских изолятов лишены капсул – основного фактора инвазии (неспособность к капсулообразованию у непатогенных штаммов). • Не экспрессирует факторы инвазии – белки – порины А и В, Ора- и Орс- белки (этими факторами обладают гиперинвазивные клоны).

• Распространенность носительства не коррелирует с заболеваемостью менингококковой инфекцией • С заболеваемостью может коррелировать распространенность только гиперинвазивных клонов

• Почему не бактерионоситель, а больной ГФМИ является более эпидемиологически опасным? • При ГФМИ на фоне бактериемии клетки менингококка периодически возвращаются из крови через эндотелий и эпителий на поверхность носоглоточного эпителия ↓ • На слизистой носо- и ротоглотки колонизирует повторно высокоинвазивный штамм менингококка ↓ • Передача воздушно – капельным путем

Локализованные формы менингококковой инфекции • Менингококковый назофарингит (3 -5% больных МИ) начинается обычно с подъема температуры, умеренно выраженной интоксикации. Больные жалуются на боль и першение в горле, головную боль, головокружение. При осмотре определяется бледность лица, гиперемия и зернистость задней стенки глотки, мягкого неба, передних дужек. У старших детей отмечается заложенность носа или скудные вязкие выделения, у младших - обильное слизистое или слизисто-гнойное отделяемое. При риноскопии определяется гиперемия и отек задних отделов слизистой носа. Носовое дыхание затруднено, речь приобретает носовой оттенок. Лихорадка обычно держится 2 -4 дня, иногда отсутствует.

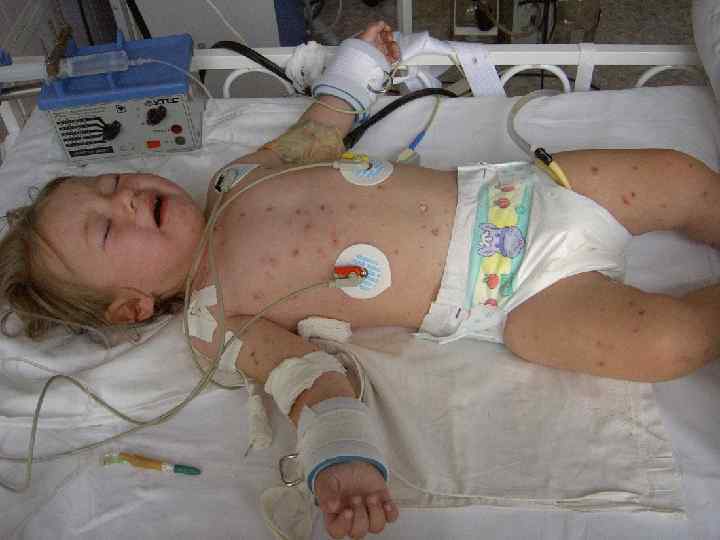
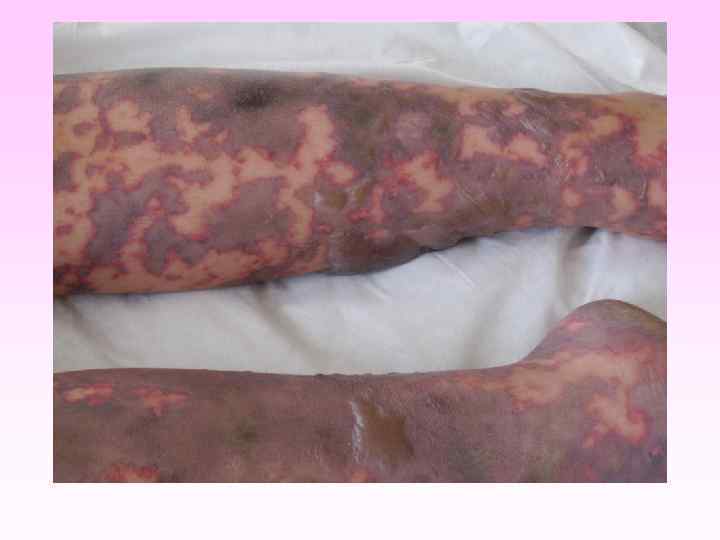
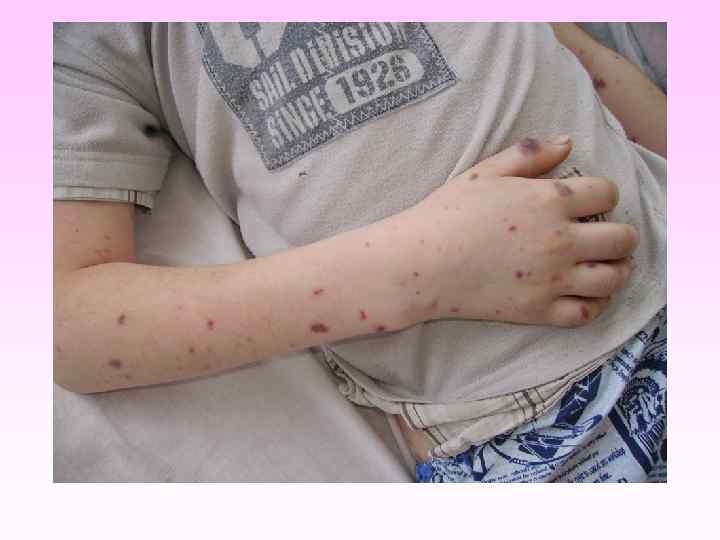
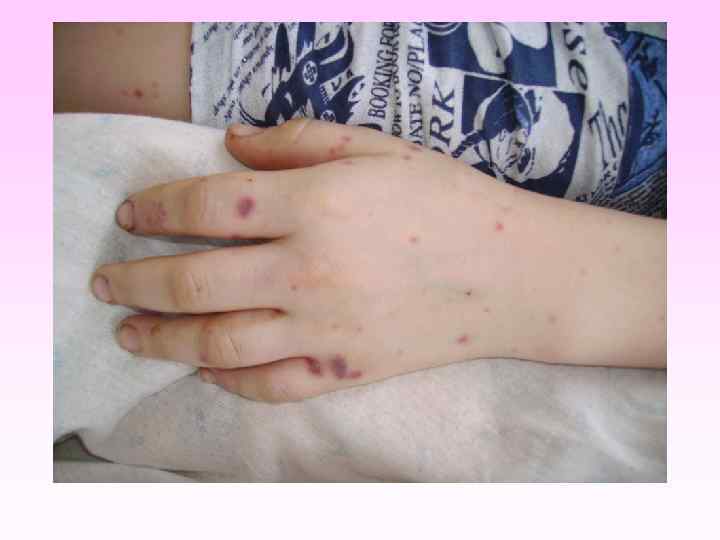
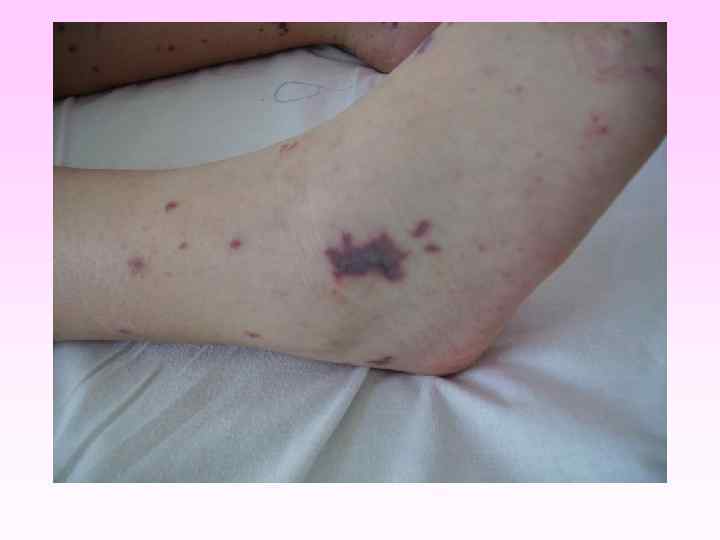
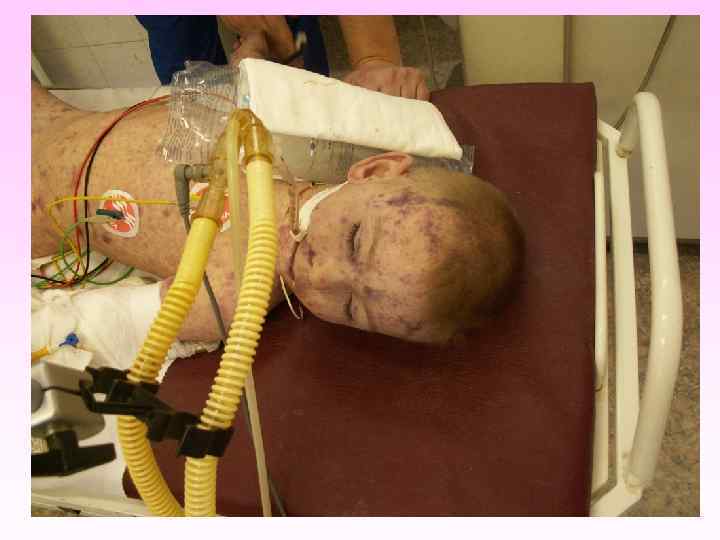
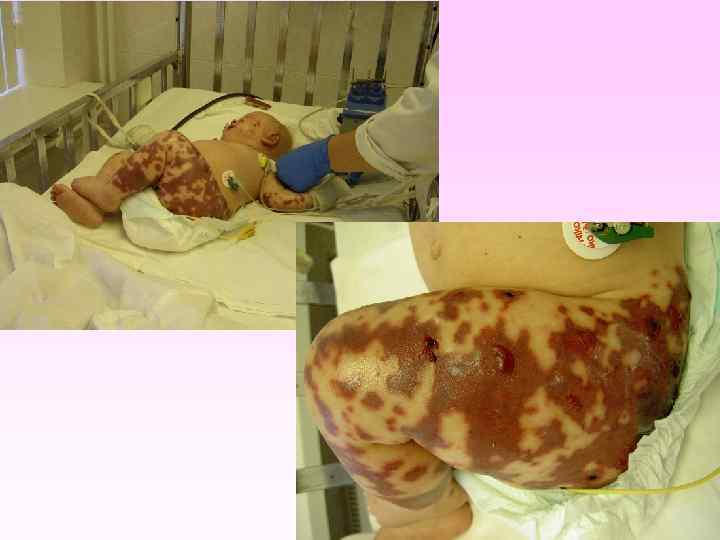
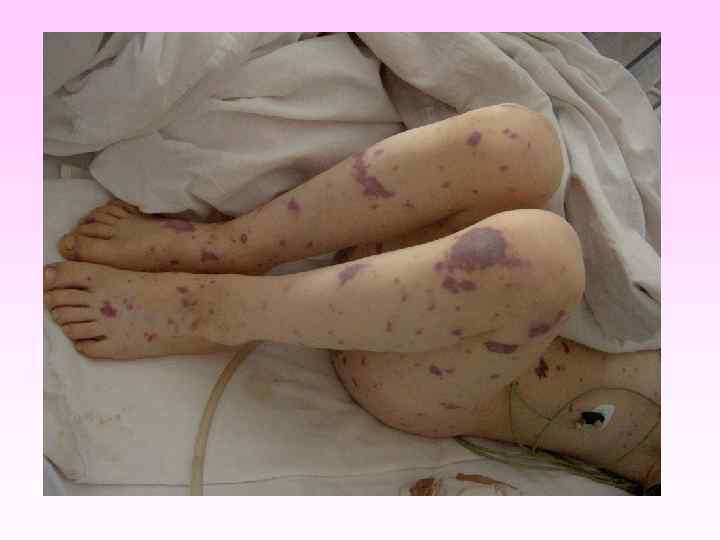
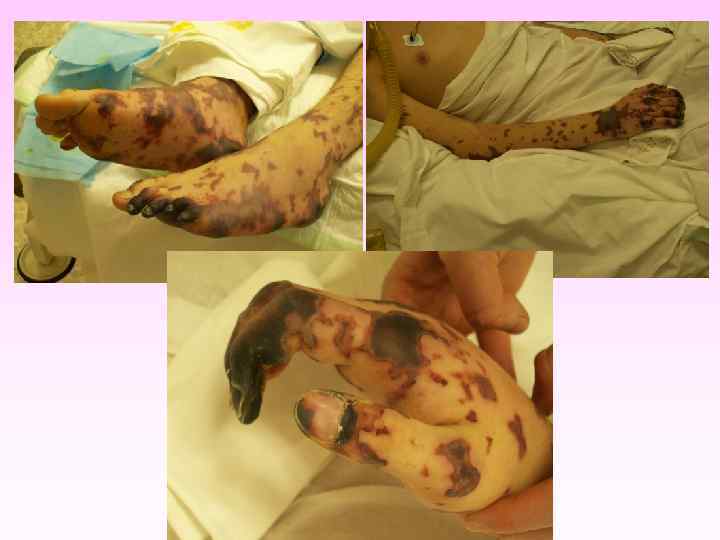
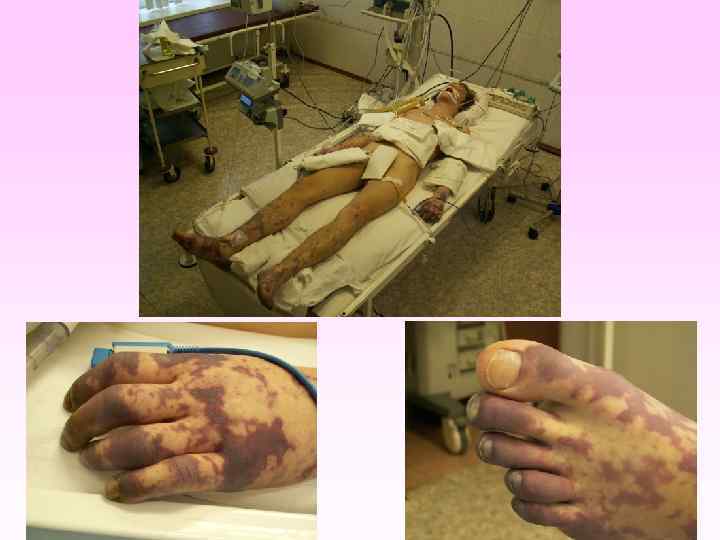
Генерализованные формы менингококковой инфекции • • • Менингококкемия составляет до 36 -43% среди всех случаев генерализованных форм менингококковой инфекции. острое начало, с подъема температуры до высоких цифр, развитие синдрома токсикоза, появление геморрагической звездчатой сыпи с некрозами на коже. вялость, гиперестезия кожи, головная боль, рвота, снижение аппетита, тахикардия, одышка диспептические явления при тяжелых формах - возбуждение или заторможенность, спутанность сознания геморрагическая звездчатая сыпь (элементы сыпи при МИ могут быть различного размера (от петехий до экхимозов), неправильной формы, плотные с инфильтрированным основанием, не исчезают при надавливании, при соскобе из них можно выделить менингококк) М. б. розеолезная, папулезная, пятнистая сыпь, на фоне которой можно обнаружить отдельные геморрагические элементы, оставляющие после себя пигментацию. Излюбленная локализация сыпи - боковая поверхность и низ живота, ягодицы, бедра, голени и стопы
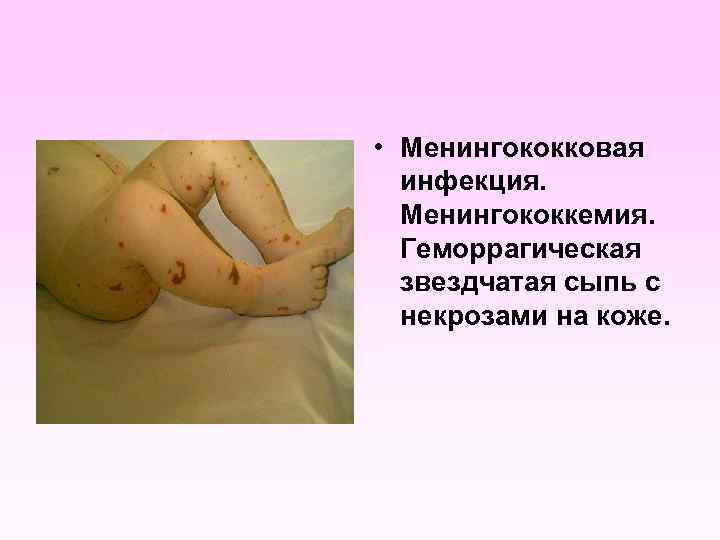
• Менингококковая инфекция. Менингококкемия. Геморрагическая звездчатая сыпь с некрозами на коже.

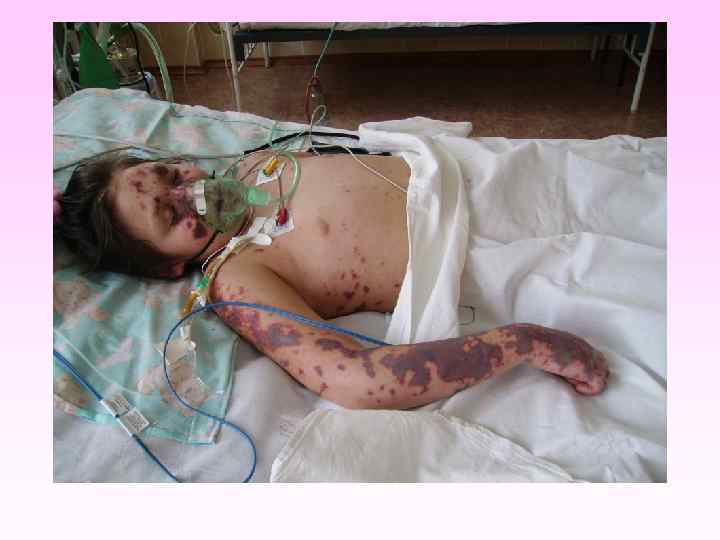
Молниеносная форма МИ • наблюдаются во время эпидемических вспышек с частотой от 8 до 45% из числа генерализованных форм МИ • обусловлены развитием ИТШ и отеканабухания головного мозга (ОГМ) • летальность при молниеносной форме менингококковой инфекции составляет 30 -46%

• • • заболевание развивается бурно, появляется озноб, боль в мышцах, суставах, в животе, рвота, жидкий стул, температура до 40 -41°С в первые 6 -8 часов появляется геморрагическая сливная сыпь с некрозами на лице, груди могут быть кровоизлияния в склеру, конъюнктиву, носовые, желудочные, почечные, маточные кровотечения. появляется резкая бледность с цианотичным оттенком, АД падает, пульс нитевидный, тахикардия более 140 ударов в минуту, одышка, нарушается сознание (острая надпочечниковая недостаточность или синдром Уотерхауза-Фридериксена) при прогрессировании заболевания на коже появляются крупные синие пятна ( «трупные пятна» ), перемещающиеся при перемене положения тела больного, судороги, развивается острая почечная недостаточность, анурия.
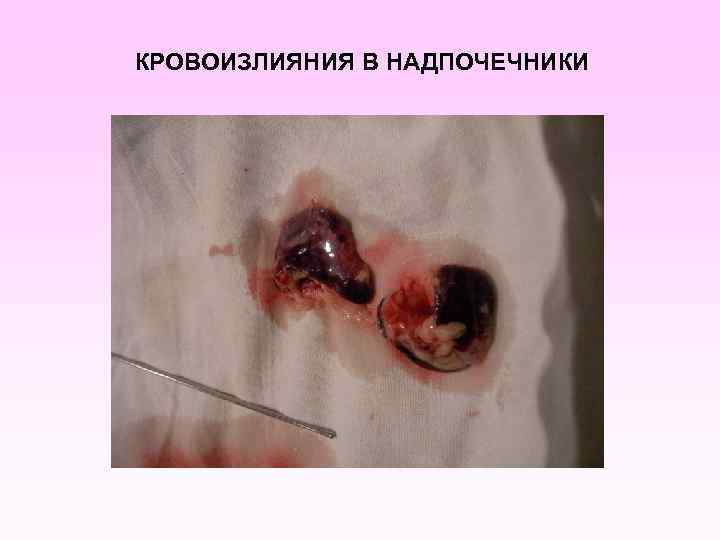
КРОВОИЗЛИЯНИЯ В НАДПОЧЕЧНИКИ
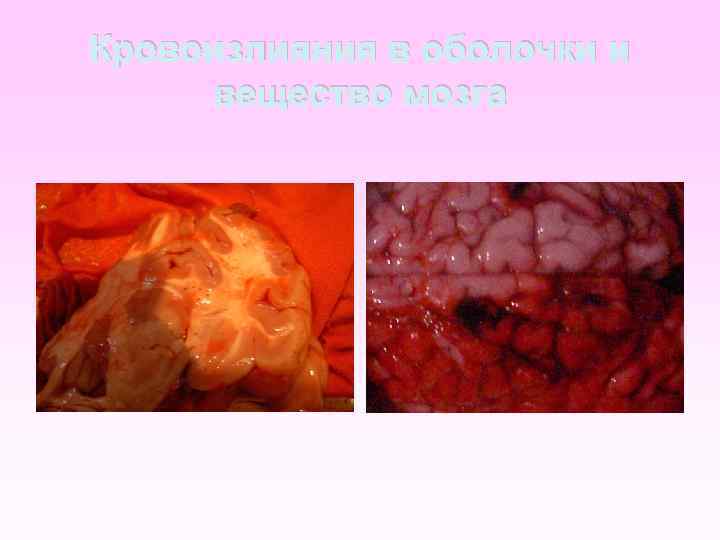
Кровоизлияния в оболочки и вещество мозга

Генерализованные формы менингококковой инфекции • Менингококковый менингит составляет 10 -12% от числа генерализованных форм МИ • повышение температура до высоких цифр; • сильная головная боль, боль в глазных яблоках, • повторная рвота, не связанная с приемом пищи и не облегчающая состояние больного; • резкая гиперестезия • адинамия, сонливость, безучастность к окружающему; • беспокойство, психоэмоциональное возбуждение. • резко выражены признаки поражения мозговых оболочек (ригидность затылочных мышц, симптомы Кернига, Брудзинского).

ГФМИ – менингит: особенности у детей раннего возраста • заболевание может начинаться с резкого крика, беспокойства, генерализованных судорог • менингеальные симптомы у детей раннего возраста выражены менее отчетливо, но часто определяется положительный симптом Лессажа или "подвешивания" (ребенок, поднятый за подмышечные области поджимает к животу ноги и держит их в согнутом положении) • важным симптомом является выбухание или напряжение большого родничка • В отдельных случаях, возможно западение родничка (гипотензивный синдром) • ввиду резкой гиперестезии дети сильно беспокоятся при пеленании.
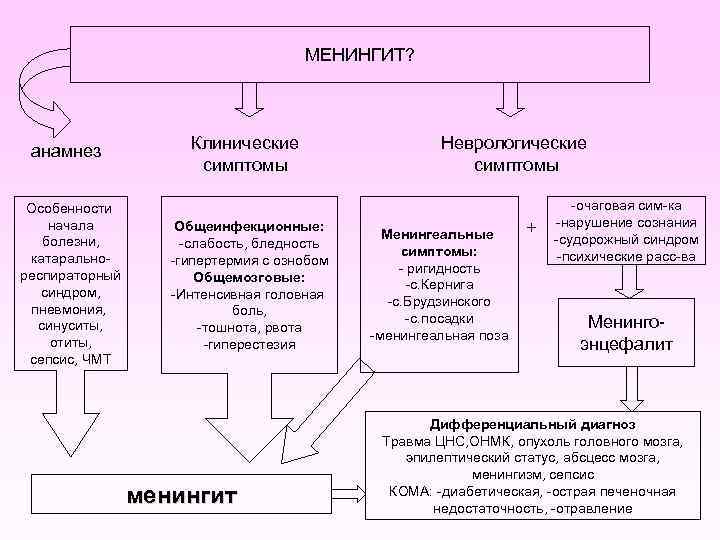
МЕНИНГИТ? анамнез Особенности начала болезни, катаральнореспираторный синдром, пневмония, синуситы, отиты, сепсис, ЧМТ Клинические симптомы Общеинфекционные: -слабость, бледность -гипертермия с ознобом Общемозговые: -Интенсивная головная боль, -тошнота, рвота -гиперестезия менингит Неврологические симптомы Менингеальные симптомы: - ригидность -с. Кернига -с. Брудзинского -с. посадки -менингеальная поза + -очаговая сим-ка -нарушение сознания -судорожный синдром -психические расс-ва Менингоэнцефалит Дифференциальный диагноз Травма ЦНС, ОНМК, опухоль головного мозга, эпилептический статус, абсцесс мозга, менингизм, сепсис КОМА: -диабетическая, -острая печеночная недостаточность, -отравление

Показатели ЦСЖ • Цереброспинальная жидкость мутная, беловатого цвета, при высоком цитозе (до 10 000 клеток в 1 мкл) напоминает разведенное молоко; • вытекает обычно под повышенным давлением • нейтрофильный плеоцитоз достигает нескольких сотен или тысяч клеток в одном мкл • содержание белка повышается до 1 г/л и более • Повышение уровня лактата • Снижение глюкозы в ликворе ниже 3 мг/мл • в мазках удается обнаружить менингококк

Генерализованные формы менингококковой инфекции • Менингоэнцефалит относится к числу редких форм МИ (3 -6%) • Заболевание начинается остро с высокой лихорадки, выраженной интоксикации • появляются сильная головная боль, рвота, • общемозговые расстройства - нарушения сознания различного характера: спутанность, оглушенность, бред, галлюцинации, резкое возбуждение или угнетение, сопорозное состояние • очаговые симптомы: поражение отдельных черепных нервов, корковые и подкорковые параличи или парезы • генерализованные судороги

Генерализованные формы менингококковой инфекции • Смешанная форма МИ (менингококкемия и менингит) является наиболее частой (47 -55%) • Клиническая картина заболевания складывается из сочетания симптомов обеих форм инфекции менингококкемии и менингита, выраженных в различной степени.

Осложнения острого периода ГФМИ • • • ОТЁК ГОЛОВНОГО МОЗГА – синдром неспецифического поражения головного мозга, характеризующийся нарушением сознания, вплоть до комы, развитием диффузных или очаговых симптомов и судорожного статуса КОМА- Клинически проявляется нарастающим угнетением всех видов церебральной активности: адинамией, арефлексией и диффузной мышечной гипотонией Из-за тяжелых расстройств гемодинамики часто у ребенка развивается склерема и выявление двигательных, рефлекторных, тонусных нарушений бывает затруднено При углублении комы исчезают судорожные пароксизмы, реакция зрачков на свет, отсутствуют болевая и тактильная чувствительность, учащаются и углубляются приступы апноэ, возможно падение системного АД, приступы брадиаритмии ВНУТРИЧЕРЕПНАЯ ГИПЕРТЕНЗИЯ – СИНДРОМ ПОВЫШЕНИЯ ДАВЛЕНИЯ В ПОЛОСТИ ЧЕРЕПА, ХАРАКТЕРИЗУЮЩИЙСЯ ГОЛОВНОЙ БОЛЬЮ, РВОТОЙ, ВЫБУХАНИЕМ БОЛЬШОГО РОДНИЧКА, РАСШИРЕНИЕМ ВЕНОЗНОЙ СЕТИ НА ГОЛОВЕ И СУХОЖИЛЬНОЙ ГИПЕРРЕФЛЕКСИЕЙ
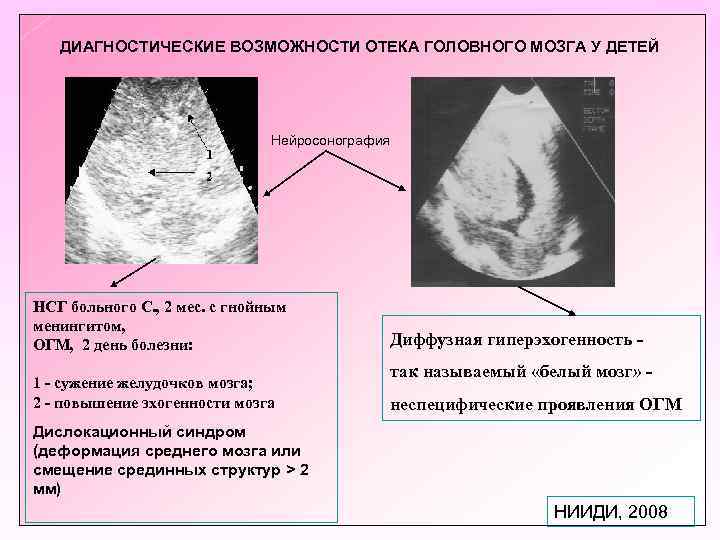
ДИАГНОСТИЧЕСКИЕ ВОЗМОЖНОСТИ ОТЕКА ГОЛОВНОГО МОЗГА У ДЕТЕЙ Нейросонография НСГ больного С. , 2 мес. с гнойным менингитом, ОГМ, 2 день болезни: 1 сужение желудочков мозга; 2 повышение эхогенности мозга Диффузная гиперэхогенность так называемый «белый мозг» неспецифические проявления ОГМ Дислокационный синдром (деформация среднего мозга или смещение срединных структур > 2 мм) НИИДИ, 2008
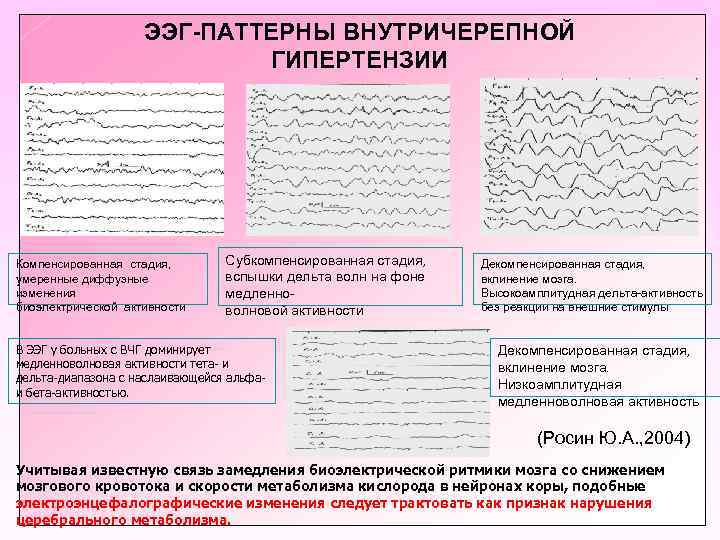
ЭЭГ-ПАТТЕРНЫ ВНУТРИЧЕРЕПНОЙ ГИПЕРТЕНЗИИ Компенсированная стадия, умеренные диффузные изменения биоэлектрической активности Субкомпенсированная стадия, вспышки дельта волн на фоне медленноволновой активности В ЭЭГ у больных с ВЧГ доминирует медленноволновая активности тета- и дельта-диапазона с наслаивающейся альфаи бета-активностью. Декомпенсированная стадия, вклинение мозга. Высокоамплитудная дельта-активность без реакции на внешние стимулы Декомпенсированная стадия, вклинение мозга. Низкоамплитудная медленноволновая активность (Росин Ю. А. , 2004) Учитывая известную связь замедления биоэлектрической ритмики мозга со снижением мозгового кровотока и скорости метаболизма кислорода в нейронах коры, подобные электроэнцефалографические изменения следует трактовать как признак нарушения церебрального метаболизма.
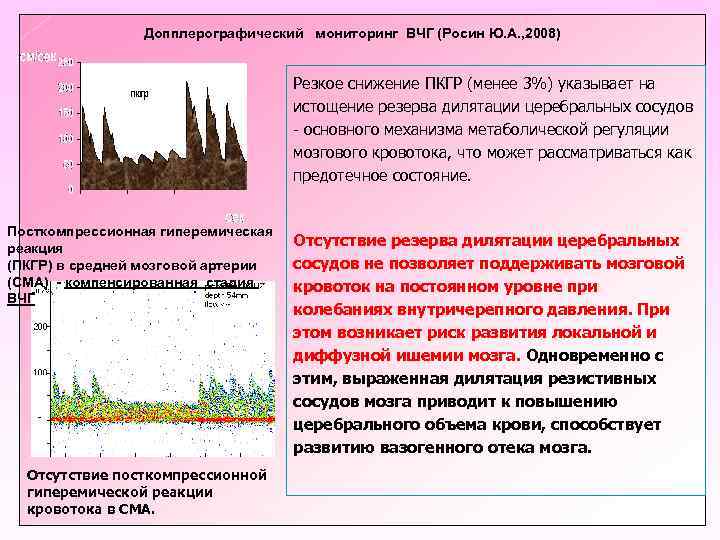
Допплерографический мониторинг ВЧГ (Росин Ю. А. , 2008) Резкое снижение ПКГР (менее 3%) указывает на истощение резерва дилятации церебральных сосудов - основного механизма метаболической регуляции мозгового кровотока, что может рассматриваться как предотечное состояние. Посткомпрессионная гиперемическая реакция (ПКГР) в средней мозговой артерии (СМА) - компенсированная стадия ВЧГ Отсутствие посткомпрессионной гиперемической реакции кровотока в СМА. Отсутствие резерва дилятации церебральных сосудов не позволяет поддерживать мозговой кровоток на постоянном уровне при колебаниях внутричерепного давления. При этом возникает риск развития локальной и диффузной ишемии мозга. Одновременно с этим, выраженная дилятация резистивных сосудов мозга приводит к повышению церебрального объема крови, способствует развитию вазогенного отека мозга.

Редкие формы МИ • Поражения суставов при МИ встречаются в 36% случаев. Артриты, как правило, развиваются в конце первой недели болезни (на 5 -7 сутки). Чаще страдают мелкие суставы пальцев рук - с развитием отека и гиперемии; могут поражаться и крупные суставы (чаще голеностопные и локтевые). Исход артритов обычно благоприятный. • Иридоциклит, эндофтальмит наблюдаются крайне редко.

ДИАГНОСТИКА • бактериологический, бактериоскопический и серологический методы обследования, а также экспресс-диагностика. Бактериологическому исследованию подвергаются носоглоточная слизь, кровь, спинномозговая жидкость. • Первый забор материала желательно проводить до начала антибактериальной терапии.

ДИАГНОСТИКА • Мазки из носоглотки берутся натощак или через 2 -3 часа после еды при помощи специального стерильного тампона, укрепленного на алюминиевой проволоке, изогнутой под углом 135°. Язык следует фиксировать шпателем, материал забирать с задней стенки глотки. Взятый мазок помещается в пробирку с транспортной средой и доставляется в лабораторию с соблюдением теплового режима (в условиях термостата при 37°С).

ДИАГНОСТИКА • Кровь забирается из вены стерильно в количестве 23 мл и засевается во флакон с 25 мл 0, 1% агара. Одновременно делается мазок и толстая капля крови для бактериоскопического исследования. • Цереброспинальная жидкость забирается при проведении люмбальной пункции и в теплом виде (в условиях термостата при 37°С) немедленно доставляется в лабораторию для посева и бактериоскопии осадка. • Для серологического исследования используют парные сыворотки крови забор крови проводят при поступлении и на 10 -15 дни болезни). При постановке РНГА с эритроцитарными антигенными менингококковыми диагностикумами диагностическим титром считается разведение сыворотки 1/40, а у детей первого года жизни 1/20.

Экспресс - ДИАГНОСТИКА • • • РЛА (реакция латекс-агглютинации) ВИЭФ (метод встречного иммуноэлектрофореза) НМФА (непрямой метод флуоресцирующих антител) РТГА с антительными эритроцитарными диагностикумами РКА (реакция коагглютинации).

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА • острая респираторная вирусная инфекция с нейротоксикозом, • грипп с геморрагическим синдромом, • геморрагический васкулит (болезнь Шенлейн-Геноха), • тромбоцитопеническая пурпура (болезнь Верльгофа); • реже – экзантематозные инфекции (корь, краснуха, скарлатина).
ЛЕЧЕНИЕ БОЛЬНЫХ МЕНИНГОКОККОВОЙ ИНФЕКЦИЕЙ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ

Лечение локализованных форм менингококковой инфекции • амоксициллин внутрь в возрастных дозировках в течение 3 -5 дней; • рифампицин внутрь в возрастных дозировках в течение 3 -5 суток; • Показаны средства, воздействующие местно на слизистую носоглотки: полоскания зева отварами ромашки, эвкалипта, раствором фурациллина. • Носителям менингококков проводят однократное бактериологическое обследование через 3 дня после проведенного курса антибактериальной терапии

Лечение больных генерализованными формами менингококковой инфекции • терапию следует начать немедленно на дому с последующей госпитализацией больного в инфекционный стационар • жаропонижающие средства - анальгин 50% (из расчета 0, 1 мл на год жизни ребенка); папаверин 2% (из расчета 0, 1 мл/на год жизни) внутримышечно; • преднизолон - 2 мг/кг внутримышечно или внутривенно; • левомицетина сукцинат в разовой дозе 25 мг/кг веса внутримышечно или внутривенно

Алгоритм стартовой этиотропной терапии менингококковой инфекции в стационаре (НИИДИ, 2007) 1. При отсутствии геморрагической сыпи и ИТШ Пенициллин – 300 тыс. ед. / кг / массы тела/сут на 6 инъекций до 5 -10 дней 2. При наличии геморрагической сыпи Левомицетина сукцинат – 80 -100 ед. / кг / массы тела/сут на 4 инъекции 1 -2 дня с последующим переводом на пенициллин при стабилизации состояния 3. При заболеваниях МИ, вызванных «редкими» штаммами, при атипичном течении, у детей из группы длительно болеющих цефалоспорины 3 поколения (цефтриаксон) или иной 100 -150 ед. / кг / массы тела/сут на 2 инъекции до 5 -10 дней

Патогенетическая терапия менингококковых у детей -Антигипоксанты: мексидол 5 мг/кг/сут в/в кап. № 7 -10, затем внутрь до 1 мес (Гипоксен, актовегин. . . ) - Дегидратация – лазикс 2 мг/кг/сут 3 дня, затем диакарб до 3 недель -Корректоры эндотелиальной дисфункции (эндотелийпротективное, антитромботическое и профибринолитическое действие) Вессел дуэ ф 1 -3 мл/сут в/в кап № 7 -10, затем внутрь до 1 мес или пентоксифиллин амп. 5. 0, табл. 0, 1 (угнетает синтез цитокинов, ингибирует фосфодиэстеразу, в тканях накапливается ЦАМФ) 10 -15 мг/кг/сут в/в кап. 1 раз/сут № 7 -10, затем внутрь до 1 мес; мес -Нейропротекторы: пантогам- ноотропный препарат смешанного типа с умеренной седатацией (10% сироп, табл. ) – 50 -70 мг/кг/сут до 1 мес + нейровитамины до 2 мес -При менингоэнцефалитах: центральные холиномиметики (г л и а т и л и н) в/в кап 1 мл/5 кг массы тела/сут № 7 -10, затем внутрь по 50 мг/кг/сут на 2 -3 раза/день до 1, 52 мес) -Энергокорректоры: Карнитин и его аналоги (Элькар 50 -100 мг/кг/сут на 2 раза до 1 -1, 5 мес)

При выраженном менингеальном синдроме: • лазикс (в дозе 1 -2 мг/кг внутримышечно) или сульфат магния 25% (в дозе 1 мл на год жизни или 0, 2 мл / кг внутримышечно); • при возбуждении, судорогах - седуксен 0, 5% (детям в возрасте до 3 месяцев в дозе 0, 3 мл; в возрасте 4 - 6 мес. в дозе - 0, 5 мл; от 7 мес. до 2 лет в дозе - 0, 5 - 1, 0 мл; детям старше 2 лет – в дозе 2 мл внутримышечно или внутривенно);

ЛЕЧЕНИЕ БОЛЬНЫХ МЕНИНГОКОККОВОЙ ИНФЕКЦИЕЙ НА ГОСПИТАЛЬНОМ ЭТАПЕ • в постоянной оксигенации путем подачи увлажненного кислорода через маску или носоглоточный катетер, при неадекватной вентиляции необходим перевод на искусственную вентиляцию легких (ИВЛ) в режиме умеренной гипервентиляции; • катетеризации центральных сосудов; • введении катетера в мочевой пузырь на срок от 24 до 72 часов (до выведения больного из шока) для определения почасового диуреза с целью коррекции проводимой терапии.
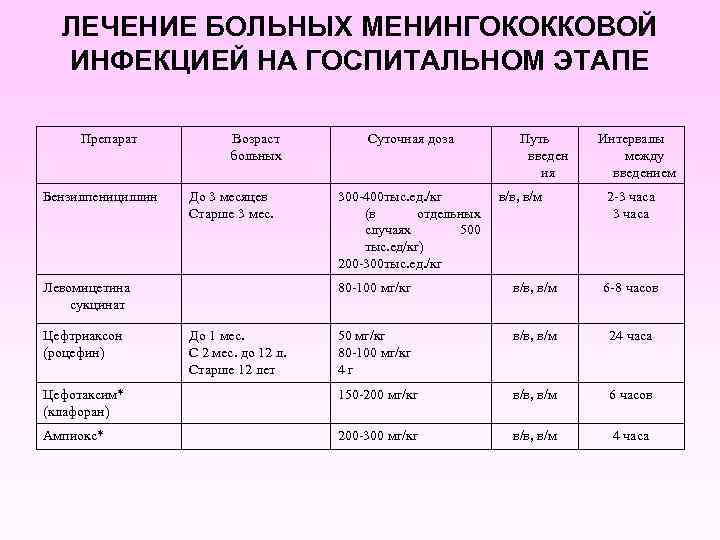
ЛЕЧЕНИЕ БОЛЬНЫХ МЕНИНГОКОККОВОЙ ИНФЕКЦИЕЙ НА ГОСПИТАЛЬНОМ ЭТАПЕ Препарат Бензилпенициллин Возраст больных До 3 месяцев Старше 3 мес. Левомицетина сукцинат Суточная доза 300 -400 тыс. ед. /кг (в отдельных случаях 500 тыс. ед/кг) 200 -300 тыс. ед. /кг Путь введен ия в/в, в/м Интервалы между введением 2 -3 часа 80 -100 мг/кг в/в, в/м 6 -8 часов 50 мг/кг 80 -100 мг/кг 4 г в/в, в/м 24 часа Цефотаксим* (клафоран) 150 -200 мг/кг в/в, в/м 6 часов Ампиокс* 200 -300 мг/кг в/в, в/м 4 часа Цефтриаксон (роцефин) До 1 мес. С 2 мес. до 12 л. Старше 12 лет

Коррекция реологических свойств крови при ГФ МИ • Реополиглюкин (реомакродекс) • Реоглюман • Инфукол гидроксиэтилкрахмала (6% и 10%) • Полиоксидин • Полиоксифумарин • Альбумин • 1, 5% раствор реамберина

ЛЕЧЕНИЕ БОЛЬНЫХ МЕНИНГОКОККОВОЙ ИНФЕКЦИЕЙ НА ГОСПИТАЛЬНОМ ЭТАПЕ • • Противосудорожная терапия Лечение ДВС-синдрома Противоотечная терапия Лечение острой надпочечниковой и почечной недостаточности

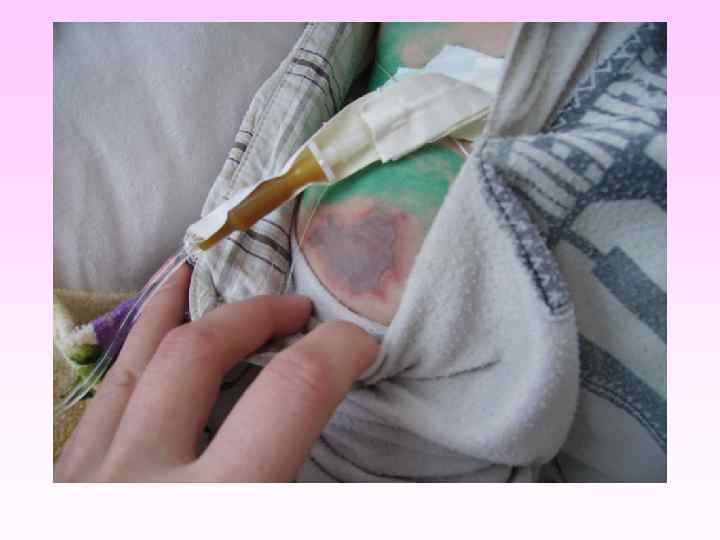
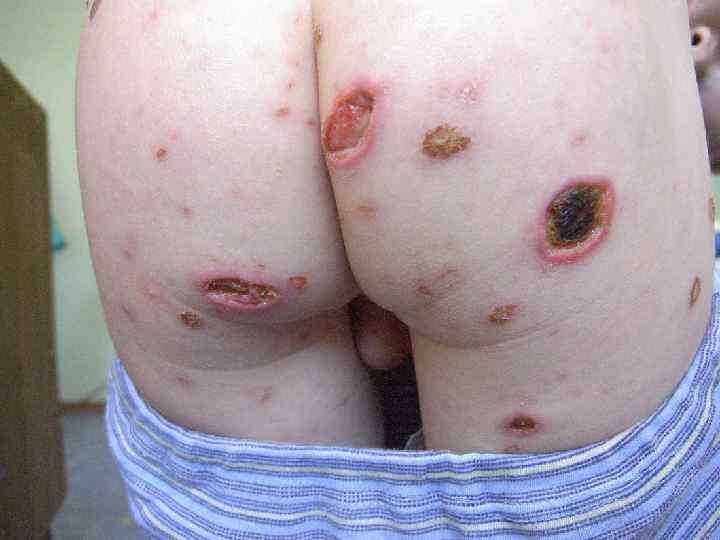
Режим, уход и питание • • Некрозы необходимо сохранять в сухом виде, не допуская увлажнения их, поскольку через мокнущие поверхности некрозов легко происходит их инфицирование. При отторжении некрозов поверхности ран обрабатывают маслом облепихи или шиповника, солкосериловой мазью, мазью Вишневского. Можно чередовать эти препараты. Слизистые полости рта не реже трех раз в сутки обрабатываются 2% раствором гидрокарбоната натрия или слабым раствором перманганата калия. Налеты на слизистой языка удаляют смесью 2% соды с глицерином (1: 1). Губы смазывают вазелином или глицерином, а при выраженной сухости их и при появлении трещин - маслом облепихи или шиповника. Глаза не реже 3 -х раз в сутки обрабатывают 20% раствором сульфацила натрия или 0, 25% раствором левомицетина. Если больной находится в бессознательном состоянии и веки его полностью не смыкаются, во избежание развития кератита следует закапывать в глаза масляный раствор ретинола и прикрывать глаза салфетками, смоченными 0, 9% физиологическим раствором.
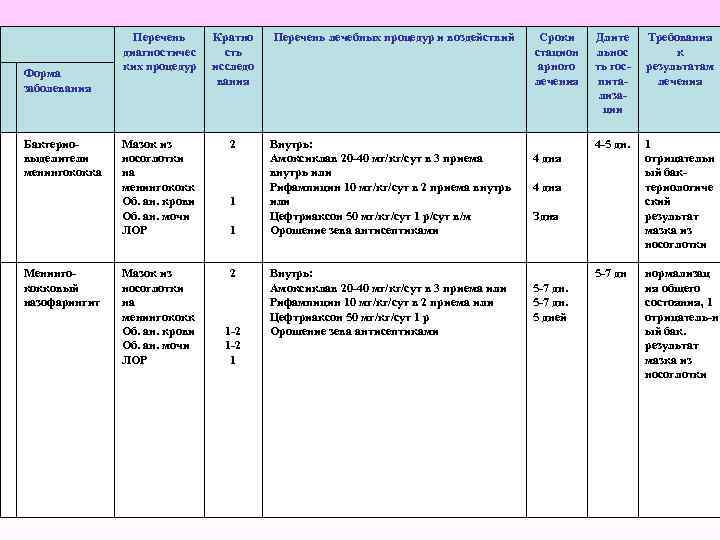
Форма заболевания Бактерио выделители менингококка Менинго кокковый назофарингит Перечень диагностичес ких процедур Кратно сть исследо вания Перечень лечебных процедур и воздействий Мазок из носоглотки на менингококк Об. ан. крови Об. ан. мочи ЛОР 2 Внутрь: Амоксиклав 20 40 мг/кг/сут в 3 приема внутрь или Рифампицин 10 мг/кг/сут в 2 приема внутрь или Цефтриаксон 50 мг/кг/сут 1 р/сут в/м Орошение зева антисептиками Мазок из носоглотки на менингококк Об. ан. крови Об. ан. мочи ЛОР 2 1 1 1 2 1 Внутрь: Амоксиклав 20 40 мг/кг/сут в 3 приема или Рифампицин 10 мг/кг/сут в 2 приема или Цефтриаксон 50 мг/кг/сут 1 р Орошение зева антисептиками Сроки стацион арного лечения Длите льнос ть гос пита лиза ции Требования к результатам лечения 4 5 дн. 1 отрицательн ый бак териологиче ский результат мазка из носоглотки 5 7 дн нормализац ия общего состояния, 1 отрицатель н ый бак. результат мазка из носоглотки 4 дня Здня 5 7 дн. 5 дней

Менинго кокковая инфекция. менинго кокцемия. легкая, среднетя же. чая фор ма Об. ан. крови Коагулограм ма КЩС Б/х анализ крови Посев крови на стерильность Толстая капля крови на ме нингококк РНГА с ме нингококко вым диагно стикумом (в динамике с интервалом 7 дней) Анализ СМЖ РЛА СМЖ Посев СМЖ Об. ан. мочи Бак. посев кала ЭКГ ЛОР 2 3 2 3 1 1 2 2 1 1 1 1. Антибактериальная терапия: Пенициллин в/в, в/м 200 тыс Ед/кг/сут 6 раз или Цефтриаксон 100 мг/кг/сут в/в, в/м 1 раз или Цефотаксим 200 мг/кг/сут 4 раза или Хлорамфеникол 80 100 мг/кг/сут 4 раза 2. Дезинтоксикационная терапия (из расчета 30 50 мл/кг, коллоиды кристаллоиды 1: 4, в том числе глюкозо солевые р ры 2: 1 10% глюкоза, реополиглюкин, Na. Cl 0, 9%, Р р Рингера, реамберин 1, 5% р р ) 3. Десенсибилизирующая терапия: Супрастин (1 12 мес по 1/4 таб 2 3 р/сут) или фенистил (1 12 мес 10 30 кап/сут в 3 приема, 1 3 года 30 45 кап/сут в 3 приема, 3 12 лет 45 60 кап/сут в 3 приема) или зодак (2 6 лет 10 кап/сут, старше 6 лет 20 кап/сут) 4. Симптоматическая терапия: Жаропонижающие препараты: нурофен 5 10 мг/кг или парацетамол 10 15 мг/кг или литическая смесь: р р анальгина 50% 0, 1 мл/10 кг, р р но шпы 2% 0, 1 мл/10 кг, р рдимедрола 1% 0, 1 мл/10 кг Аскорутин 1 таб 3 р/сут 5. Местное лечение при некрозах (5% р р перманганата калия, солкосериловая мазь, масло облепихи, левомиколь мазь, бениацин) ■ 5 дней 1 2 дня 7 дней 3 5 дней 14 дней Нормализа ция общего состояния, параклини ческих пока зателей
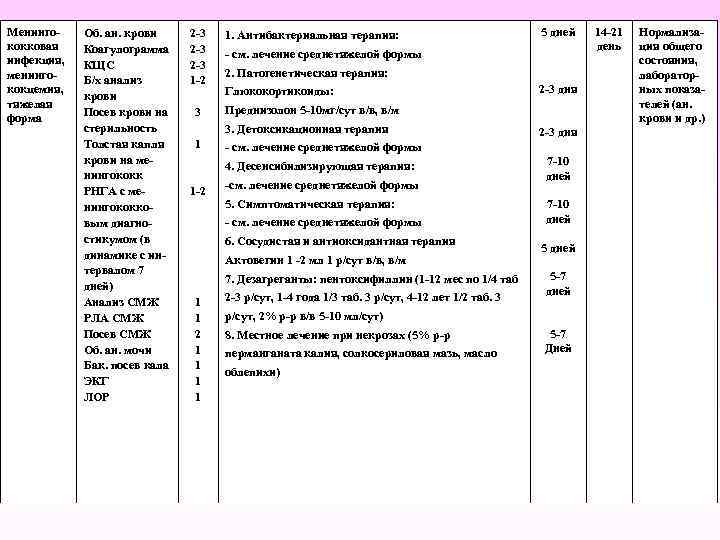
Менинго кокковая инфекция, менинго кокцемия, тяжелая форма Об. ан. крови Коагулограмма КЩС Б/х анализ крови Посев крови на стерильность Толстая капля крови на ме нингококк РНГА с ме нингококко вым диагно стикумом (в динамике с ин тервалом 7 дней) Анализ СМЖ РЛА СМЖ Посев СМЖ Об. ан. мочи Бак. посев кала ЭКГ ЛОР 2 3 2 3 1 2 1. Антибактериальная терапия: 3 5 дней Преднизолон 5 10 мг/сут в/в, в/м см. лечение среднетяжелой формы 2. Патогенетическая терапия: Глюкокортикоиды: 3. Детоксикационная терапия 1 см. лечение среднетяжелой формы 5. Симптоматическая терапия: см. лечение среднетяжелой формы 6. Сосудистая и антиоксидантная терапия Актовегин 1 2 мл 1 р/сут в/в, в/м 7. Дезагреганты: пентоксифиллин (1 12 мес по 1/4 таб 1 1 2 3 дня см. лечение среднетяжелой формы 4. Десенсибилизирующая терапия: 1 2 2 3 дня 2 3 р/сут, 1 4 года 1/3 таб. 3 р/сут, 4 12 лет 1/2 таб. 3 7 10 дней 5 7 дней р/сут, 2% р р в/в 5 10 мл/сут) 8. Местное лечение при некрозах (5% р р перманганата калия, солкосериловая мазь, масло облепихи) 5 7 Дней 14 21 день Нормализа ция общего состояния, лаборатор ных показа телей (ан. крови и др. )
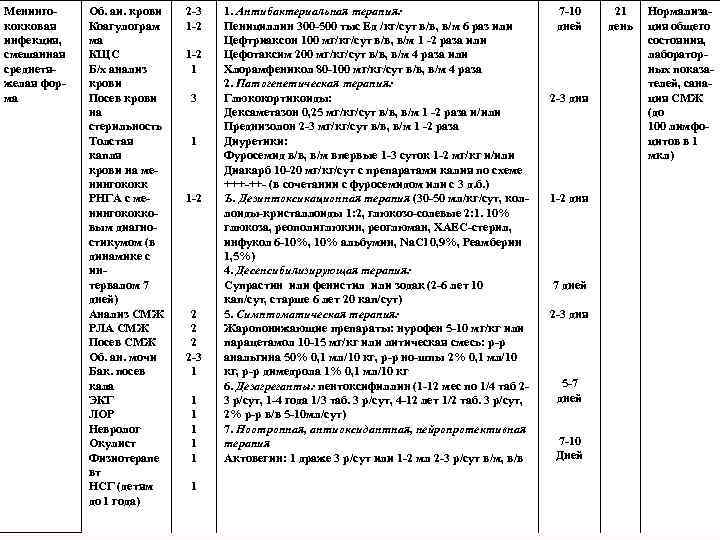
Менинго кокковая инфекция, смешанная среднетя желая фор ма Об. аи. крови Коагулограм ма КЩС Б/х анализ крови Посев крови на стерильность Толстая капля крови на ме нингококк РНГА с ме нингококко вым диагно стикумом (в динамике с ин тервалом 7 дней) Анализ СМЖ РЛА СМЖ Посев СМЖ Об. ан. мочи Бак. посев кала ЭКГ ЛОР Невролог Окулист Физиотерапе вт НСГ (детям до 1 года) 2 3 1 2 1 3 1 1 2 2 2 3 1 1 1 1. Антибактериальная терапия: Пенициллин 300 500 тыс Ед /кг/сут в/в, в/м 6 раз или Цефтриаксон 100 мг/кг/сут в/в, в/м 1 2 раза или Цефотаксим 200 мг/кг/сут в/в, в/м 4 раза или Хлорамфеникол 80 100 мг/кг/сут в/в, в/м 4 раза 2. Патогенетическая терапия: Глюкокортикоиды: Дексаметазон 0, 25 мг/кг/сут в/в, в/м 1 2 раза и/или Преднизолон 2 3 мг/кг/сут в/в, в/м 1 2 раза Диуретики: Фуросемид в/в, в/м впервые 1 3 суток 1 2 мг/кг и/или Диакарб 10 20 мг/кг/сут с препаратами калия по схеме +++ ++ (в сочетании с фуросемидом или с 3 д. б. ) Ъ. Дезинтоксикационная терапия (30 50 мл/кг/сут, кол лоиды кристаллоиды 1: 2, глюкозо солевые 2: 1. 10% глюкоза, реополиглюкин, реоглюман, ХАЕС стерил, инфукол 6 10%, 10% альбумин, Na. Cl 0, 9%, Реамберин 1, 5%) 4. Десенсибилизирующая терапия: Супрастин или фенистил или зодак (2 6 лет 10 кап/сут, старше 6 лет 20 кап/сут) 5. Симптоматическая терапия: Жаропонижающие препараты: нурофен 5 10 мг/кг или парацетамол 10 15 мг/кг или литическая смесь: р р анальгина 50% 0, 1 мл/10 кг, р р но шпы 2% 0, 1 мл/10 кг, р р димедрола 1% 0, 1 мл/10 кг 6. Дезагреганты: пентоксифиллин (1 12 мес по 1/4 таб 2 3 р/сут, 1 4 года 1/3 таб. 3 р/сут, 4 12 лет 1/2 таб. 3 р/сут, 2% р р в/в 5 10 мл/сут) 7. Ноотропная, антиоксидантная, нейропротективная терапия Актовегин: 1 драже 3 р/сут или 1 2 мл 2 3 р/сут в/м, в/в 7 10 дней 2 3 дня 1 2 дня 7 дней 2 3 дня 5 7 дней 7 10 Дней 21 день Нормализа ция общего состояния, лаборатор ных показа телей, сана ция СМЖ (до 100 лимфо цитов в 1 мкл)

Терапия восстанов ительного периода (с 7 -10 дня) - Пирацетам: 50 -100 мг/кг 2 -3 р/сут, или пантогам, или глицин, или энцефабол с 5 -го дня по 200 -400 мг 2 -3 р/сут - Кортексин: у детей с массой тела до 20 кг – 0, 5 мг/кг, с массой тела более 20 кг – 10 мг в/м 1 р/сут - витамины группы В – нейромультивит по 1 -2 таб/сут, мильгамма ½ -1 таб/сут - препараты улучшающие мозговой кровоток винпоцетин 0, 25 мг/кг 2 -3 р/сут, трентал 3 -5 мг/кг 2 -3 р/сут, циннаризин 0, 1 -0, 5 г/сут, церебролизин 0, 5 -5 мл/сут в зависимости от возраста - ЛФК, массаж 10 -14 дней
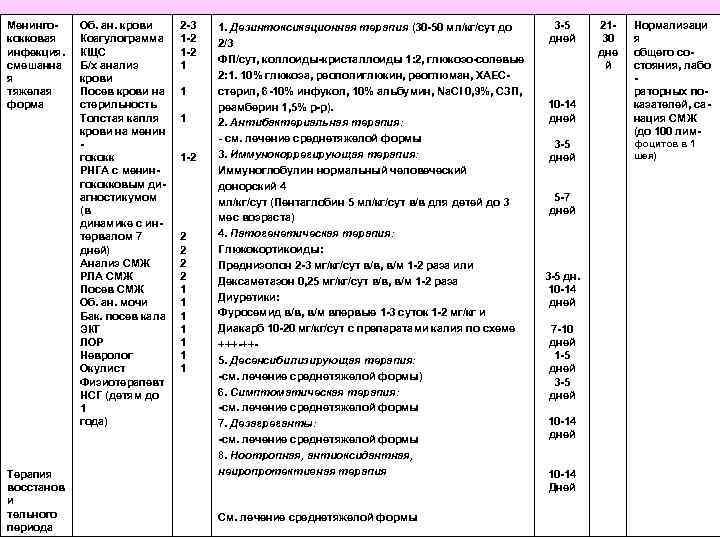
Менингококковая инфекция. смешанна я тяжелая форма Терапия восстанов и тельного периода Об. ан. крови Коагулограмма КЩС Б/х анализ крови Посев крови на стерильность Толстая капля крови на менин гококк РНГА с менингококковым диагностикумом (в динамике с интервалом 7 дней) Анализ СМЖ РЛА СМЖ Посев СМЖ Об. ан. мочи Бак. посев кала ЭКГ ЛОР Невролог Окулист Физиотерапевт НСГ (детям до 1 года) 2 -3 1 -2 1 1 -2 2 2 1 1 1 1. Дезинтоксикационная терапия (30 -50 мл/кг/сут до 2/3 ФП/сут, коллоиды-кристаллоиды 1: 2, глюкозо-солевые 2: 1. 10% глюкоза, реополиглюкин, реоглюман, ХАЕСстерил, 6 -10% инфукол, 10% альбумин, Na. CI 0, 9%, СЗП, реамберин 1, 5% р-р). 2. Антибактериальная терапия: - см. лечение среднетяжелой формы 3. Иммунокоррегирующая терапия: Иммуноглобулин нормальный человеческий донорский 4 мл/кг/сут (Пентаглобин 5 мл/кг/сут в/в для детей до 3 мес возраста) 4. Патогенетическая терапия: Глюкокортикоиды: Преднизолон 2 -3 мг/кг/сут в/в, в/м 1 -2 раза или Дексаметазон 0, 25 мг/кг/сут в/в, в/м 1 -2 раза Диуретики: Фуросемид в/в, в/м впервые 1 -3 суток 1 -2 мг/кг и Диакарб 10 -20 мг/кг/сут с препаратами калия по схеме +++-++5. Десенсибилизирующая терапия: -см. лечение среднетяжелой формы) 6. Симптоматическая терапия: -см. лечение среднетяжелой формы 7. Дезагреганты: -см. лечение среднетяжелой формы 8. Ноотропная, антиоксидантная, неиропротективная терапия См. лечение среднетяжелой формы 3 -5 дней 10 -14 дней 3 -5 дней 5 -7 дней 3 -5 дн. 10 -14 дней 7 -10 дней 1 -5 дней 3 -5 дней 10 -14 Дней 2130 дне й Нормализаци я общего состояния, лабо раторных показателей, санация СМЖ (до 100 лимфоцитов в 1 шея)

ДИСПАНСЕРИЗАЦИЯ РЕКОНВАЛЕСЦЕНТОВ • Осмотр реконвалесцентов менингококкового менингита проводят через 1 месяц после выписки из стационара, затем 1 раз в 3 месяца в течение первого года и 1 раз в 6 месяцев в дальнейшем. • Школьников и дошкольников не рекомендуется направлять в детские коллективы в течение 2 -3 недель после выписки из стационара • Школьники, перенесшие генерализованные формы МИ, на 6 месяцев освобождаются от занятий физкультурой и других физических нагрузок.

Профилактические прививки • Профилактические прививки детям, перенесшим легкую форму менингококкемии могут быть проведены через 1 месяц после выздоровления, при среднетяжелой форме через 2 -3 месяца, при тяжелой форме через 3 -4 месяца • Детям, перенесшим менингит или смешанную форму МИ, вакцинация может быть проведена не ранее чем через 3 месяца после выздоровления и только после осмотра невролога.

Противоэпидемические мероприятия в очаге • • • В очаге МИ устанавливается карантин сроком на 10 дней с момента изоляции больного и ежедневное клиническое наблюдение за контактными с осмотром носоглотки, кожных покровов и ежедневной термометрией. Первый медицинский осмотр проводят обязательно с участием отоларинголога. Бактериологическое обследование контактных (носоглоточная слизь) проводится в первые 12 часов после регистрации случая заболевания до начала химиопрофилактики. Больные с бактериологически подтвержденным менингококковым назофарингитом, выявленные в очагах инфекции, госпитализируются в стационар по клиническим и эпидемиологическим показаниям, но могут быть изолированы на дому, если в семье или квартире нет больше детей дошкольного возраста и лиц, работающих в детских дошкольных учреждениях, а также при условии проведения регулярного медицинского наблюдения и лечения.

Противоэпидемические мероприятия в очаге • Реконвалесценты ГФ МИ допускаются в детские дошкольные учреждения, школы, санатории, средние и высшие учебные заведения после завершения курса лечения. • Носители менингококков, выявленные при бактериологическом обследовании в детских учреждениях, выводятся из коллектива на срок проведения санации. Из коллектива взрослых, в том числе учебных заведений, носители не изолируются. Бактериологическое обследование коллективов, которые посещали эти носители, не проводится, за исключением соматических стационаров, где при выявлении носителя однократно обследуется персонал отделения. Через 3 дня после окончания курса санации носители подвергаются однократному бактериологическому обследованию и при наличии отрицательного результата допускаются в коллективы. • Заключительная дезинфекция в очагах не проводится. В помещении осуществляется ежедневная влажная уборка, частое проветривание, облучение УФО - или бактерицидными лампами.

Химиопрофилактику МИ проводят одним из следующих препаратов, согласно санитарно-эпидемиологическим правилам «Профилактика менингококковой инфекции СП 3. 1. 2. 2156 -06» от 29. 12. 06: Экстренная профилактика менингококковой инфекции • • • рифампицин – внутрь (детям из расчета 10 мг/ кг веса каждые 12 часов в течение 2 -х дней; взрослым – 600 мг каждые 12 часов в течение 2 -х дней); азитромицин – внутрь (детям из расчета 5 мг/кг веса 1 раз в сутки в течение 3 -х дней; взрослым – 500 мг 1 раз в сутки в течение 3 -х дней); амоксициллин – внутрь (взрослым по 250 мг через 8 часов в течение 3 -х дней; детям - из расчета 30 мг/кг веса через 8 часов в течение 3 -х дней); спирамицин – внутрь (взрослым по 1, 5 млн. МЕ через 12 часов -1 день); ципрофлоксацин – внутрь (взрослым – 500 мг – 1 раз); цефтриаксон – внутримышечно (взрослым – 250 мг один раз).

Вакцинопрофилактика • Менингококковая вакцина применяется с профилактической целью в очагах менингококковой инфекции согласно санитарно-элидемиологическим правилам «Профилактика менингококковой инфекции СП 3. 1. 2. 2156 -06» от 29. 12. 06. • Прививки менингококковой вакциной проводят не ранее чем через 3 дня после окончания химиопрофилактических мероприятий в целях дополнительной защиты от заболевания МИ детям старше 1, 5 лет. Применяют тот вакцинный препарат, специфическая серогрупповая характеристика которого совпадает с серогруппой менингококков, выделенных от больного.

Вакцинопрофилактика С профилактической целью вакцинация менингококковой вакциной проводится: • а) по решению местных органов здравоохранения на территориях при угрозе развития эпидемического подъема. Вакцинопрофилактике, в первую очередь, подлежат дети от 1, 5 до 8 лет включительно; учащиеся первых курсов средних и высших учебных заведений, а также лица, прибывшие из стран ближнего и дальнего зарубежья, проживающие в общежитиях; • б) при резком подъеме заболеваемости и показателе свыше 20, 0 на 100 000 населения проводится массовая вакцинация всего населения с охватом не менее 85%. • Иммунизация осуществляется не ранее чем через 2 месяца после введения других вакцин, а в очагах инфекции независимо от срока их введения. Повторная вакцинация одним и тем же лицам проводится не чаще одного раза в 3 года.

Вакцинопрофилактика МИ I. Отечественная вакцина полисахаридная сухая «Менинго А» дети от 1 года до 8 лет однократно нарастание антител с 5 -го дня Мах – через 2 недели по эпидпоказаниям – 1 раз в 3 года ревакцинация – 1 раз в 3 года II. Вакцина четырехвалентная к серогруппам А, С, Y, W – 135 (США) III. Вакцина менингококковая А+С (Менинго А+С) «Aventis Pasteur» Франция IV. Вакцина менингококковая В+С (Va-MENGOC-BC) Куба (мертиолят) V. Вакцина «Менцевакс» (Глаксо Смит Клайн) – полисахариды А, С, Y, W– 135 групп менингитов IV. Вакцина «Меньюгейт» - менингококк С (Кайрон Беринг)

СПАСИБО ЗА ВНИМАНИЕ !
Менингококковая инф новая .ppt