полиомиелит. Менингококковая инфекция (1).ppt
- Количество слайдов: 43

Менингококковая инфекция
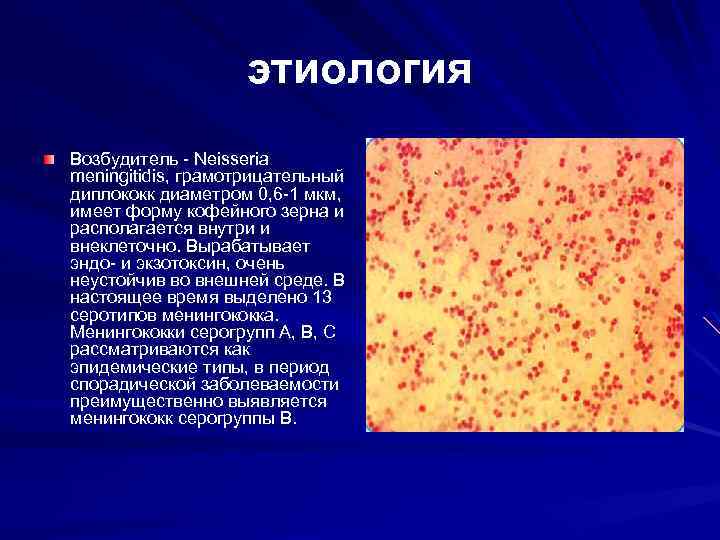
этиология Возбудитель - Neisseria meningitidis, грамотрицательный диплококк диаметром 0, 6 -1 мкм, имеет форму кофейного зерна и располагается внутри и внеклеточно. Вырабатывает эндо- и экзотоксин, очень неустойчив во внешней среде. В настоящее время выделено 13 серотипов менингококка. Менингококки серогрупп А, В, С рассматриваются как эпидемические типы, в период спорадической заболеваемости преимущественно выявляется менингококк серогруппы В.


Эпидемиология Источник заболевания -менингококконосители, больные назофарингитом и генерализованными формами инфекции. Пути передачи - воздушно-капельный, контактнобытовой; Входные ворота - слизистая верхних дыхательных путей. Индекс контагиозности - 0, 5%. Периодичность - 8 -10 лет. Сезонность с пиком в зимне-весенний период Контингент - дети до 5 лет(70 -80%), что связанно с отсутствием санитарных у них навыков, а также скученность в детских коллективах. Инкубационный период - от 2 до 10 дней (чаще 3 -5 дней). Иммунитет - типоспецифический.
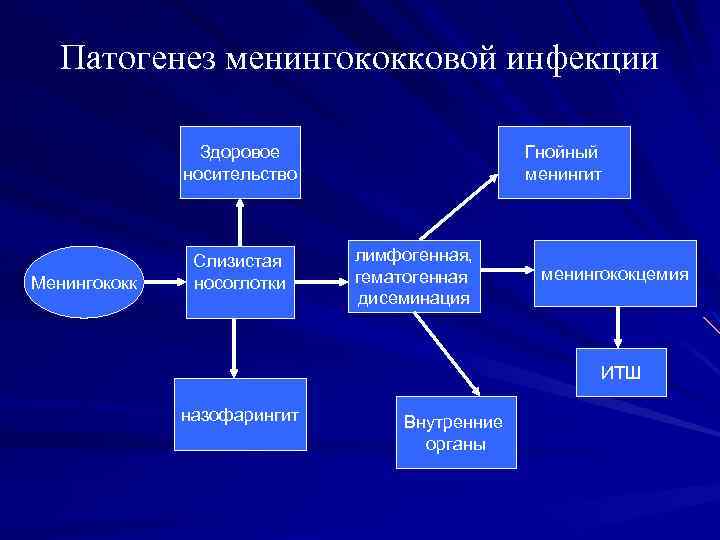
Патогенез менингококковой инфекции Здоровое носительство Менингококк Слизистая носоглотки Гнойный менингит лимфогенная, гематогенная дисеминация менингококцемия ИТШ назофарингит Внутренние органы

Классификация менингококковой инфекции (В. И. Покровский, 1965 г. ) Локализованные формы: – менингококконосительство; – менингококковый катаральный назофарингит. Генерализованные формы: – менингококкемия - типичная, молниеносная, хроническая; – менингит; менингоэнцефалит; – смешанные - менингит и менингококкемия. Редкие формы - менингококковый эндокардит, менингококковая пневмония, менингококковый артрит, менингококковый иридоциклит, неврит зрительного нерва, гепатит, нефрит.

Клиника Менингококконосительство: Вегетация менингококка на слизистой носоглотки без каких-либо клинических проявлений и субъективных жалоб. Носителями менингококка чаще являются взрослые. Носительство длится 15 -20 дней, но при хронических заболеваниях носоглотки затягивается на недели и месяцы.

Менингококковый катаральный назофарингит (3 -5% больных МИ) подъем температуры. умеренно выраженной интоксикации. боль и першение в горле. иногда - вестибулярные нарушения (головокружение, рвота, шум и боль в ушах). При осмотре: бледность лица, инъекция склер, гиперемия и зернистость задней стенки глотки, мягкого неба, передних дужек. заложенность носа или скудные вязкие выделения. при риноскопии определяется гиперемия и отек задних отделов слизистой носа. в крови - умеренный лейкоцитоз при нормальной или слегка повышенной СОЭ. заболевание может закончиться полным выздоровлением через 5 -7 дней, но может быть продромой генерализованной формы.

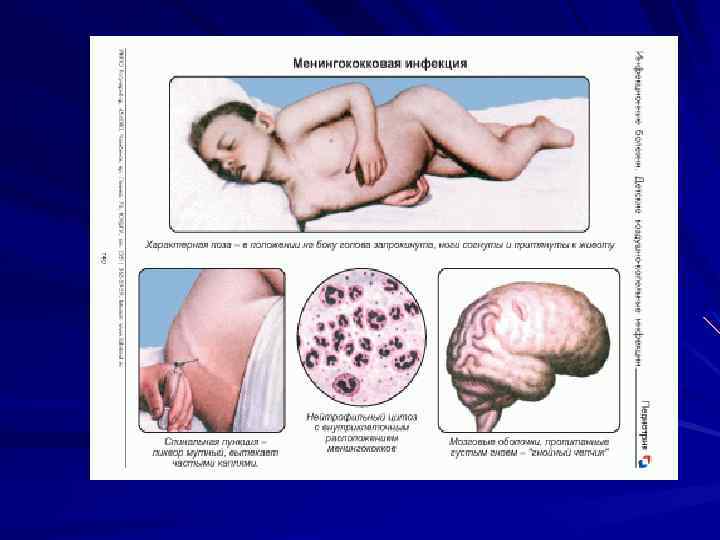
Менингококковый менингит Повышения температуры до 39 -40 С, выраженный озноб. Сильная головная боль диффузного характера, усиливающаяся при повороте головы, при движении, сильных световых и звуковых раздражителей. Возможны боли в позвоночнике, особенно при надавливании на нервные стволы и корешки нервов. Судороги (обычно клонико-тонические), нередко с 1 -го дня болезни. Возможны бред, возбуждение. Менингеальные симптомы отмечаются на 2 -3 -й, день (ригидность затылочных мышц, положительные симптомы Кернига и верхний симптом Брудзинского). Характерная менингеальная поза: положение на боку, голова запрокинута, ноги согнуты в коленных и тазобедренных суставах и подтянуты к животу. Сухожильные рефлексы чаще повышены, нередко определяется клонус стоп, симптом Бабинского, мышечная гипотония. Красный дермографизм, Герпетические высыпания на губах. Пульс учащен, тоны сердца приглушены, АД понижено. В тяжелых случаях дыхание частое, поверхностное, при аускультации – жесткое дыхание. Гепатоспленомегалия.
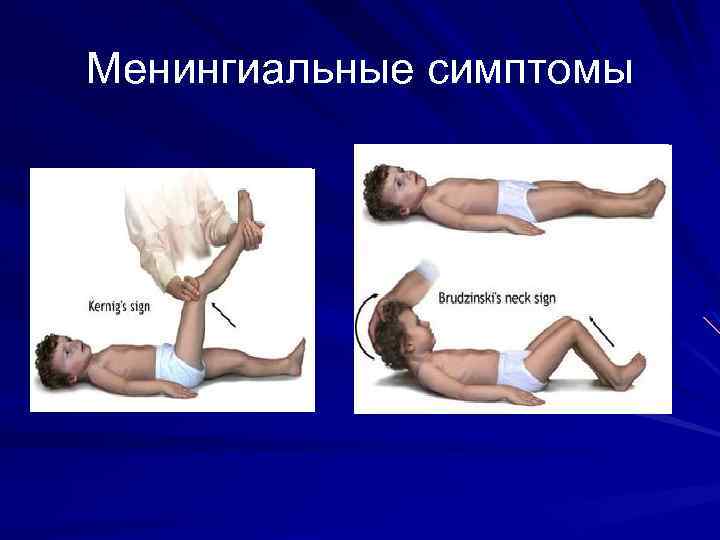
Менингиальные симптомы

У детей первого года жизни менингеальные симптомы часто бывают отрицательными. Чаще отмечается симптом "подвешивания" Лесажа, тремор рук, выбухание большого родничка.

Лабораторная диагностика В периферической крови – лейкоцитоз, нейтрофильный сдвиг, анэозинофилия, увеличение СОЭ. Общий анализ мочи - незначительная альбуминурия, цилиндрурия, микрогематурия. Ликвор: мутный, высокий цитоз (до 10 000 клеток в 1 мкл); вытекает под повышенным давлением, характерен нейтрофильный плеоцитоз, содержание белка повышено до 1 г/л. В мазках удается обнаружить менингококк.

Менингококцемия Развитие сверхострое: повышение температуры до 39 -40 С, имеет интермиттирующий или постоянный характер. Озноб, слабость, головную боль, боли в спине, конечностях, плохой аппетит. Тахикардия, одышка. В конце 1 -го – начало 2 -го дня появляется сыпь (ролезная, папулезная, геморрагическая сыпь неправильной звездчатой формы с участками некрозов). Чаще всего сыпь наблюдается на конечностях, ягодицах, бедрах, туловище, лице и веках. В наиболее тяжелых случаях развивается гангрена кончиков пальцев рук, стоп, ушных раковин.
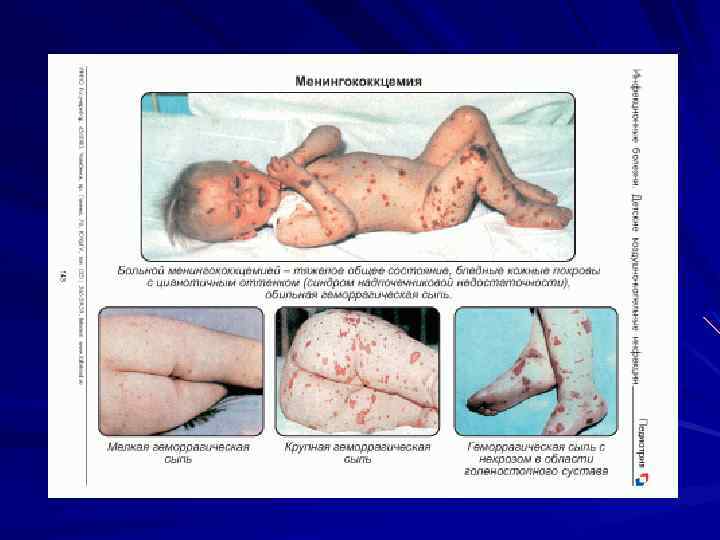

Нередко поражаются суставы (от артралгий до гнойных артритов). Обычно в процесс вовлекаются суставы пальцев рук, несколько реже крупные суставы. В отдельных случаях поражается сосудистая оболочка глаз. У больных развивается увеит, иридоциклит или панофтальмит. Обычно процесс бывает односторонним. Возможно развитие пневмоний, артритов, миокардита, эндокардита.

Осложнения Острая недостаточность надпочечников (синдром Уотерхауза-Фридериксена) инфекционно-токсический шок. набухание и отек мозга.

ИТШ I степени (фаза теплой нормотонии) Состояние тяжелое, Лицо розовое, но кожные покровы бледные, конечности холодные; Озноб, центральная гипертермия от 38, 50 -40, 50 С. Умеренная тахикардия, тахипноэ, гиперпноэ, АД нормальное или повышенное (в результате гиперкатехоламинемии, возникающей в ответ на начинающуюся гиповолемию), Центральное венозное давление (ЦВД) нормальное или сниженное. Выделение мочи удовлетворительное или несколько снижено. Возбуждение, беспокойство при сохранном сознании, общая гиперрефлексия; ДВС-синдром 1 степени (гиперкоагуляция).

ИТШ II степени(фаза теплой гипотонии) Состояние очень тяжелое, Лицо и кожные покровы бледные, с сероватым оттенком; акроцианоз, кожа чаще холодная, влажная, Температура нормальная или субнормальная. Выражены тахикардия, тахипноэ, пульс слабый, тоны сердца глухие. АД (до 70 -60 мм. рт. ст. ) ЦВД снижены. Олигурия. Ребенок заторможен, вял, сознание помрачено. Синдром ДВС 2 степени.

ИТШ III степени (фаза холодной гипотонии) Состояние крайне тяжелое, Сознание отсутствует. Кожа синюшно-серого цвета, тотальный цианоз с множественными геморрагически-некротическими элементами, венозные стазы типа "трупных пятен". Конечности холодные, влажные. Пульс нитевидный или не определяется Резкая одышка, тахикардия АД очень низкое или нулевое, не реагирует на увеличение ОЦК. Гипертония мышц, нередко наблюдаются симптомы поражения паллидум (маскообразное лицо застывшее в одной позе). Гиперрефлексия, стопные патологические рефлексы, зрачки сужены, реакция на свет ослаблена, могут быть - косоглазие, менингеальные симптомы, судороги. Анурия. ДВС-синдром 3 степени, с преобладанием фибринолиза.

ИТШ IV степени (терминальное или агональное состояние) Сознание отсутствует, Мышечная атония, сухожильная арефлексия, Зрачки расширены без реакции на свет, Тонические судороги. Выражено нарушение дыхания и сердечнососудистой деятельности Прогрессирующий отек легких и мозга. Полная несворачиваемость крови с диффузными кровотечениями (носовыми, желудочными, маточными, "кровавые слезы" и другие).

Диагноз Эпиданамнез Результаты люмбальной пункции Результаты бактериологического исследования спинномозговой жидкости и мазков крови (толстая капля), а также результаты посевов ликвора и крови на питательные среды с последующей бактериоскопией. Серологические методы: РПГА с эритроцитами, нагруженными специфическим антигеном. Диагностическим титром считается разведение сыворотки 1/40, у детей первого года жизни - 1/20. Для экспресс-диагностики используются: РЛА (реакция латекс-агглютинации) ВИЭФ (метод встречного иммуноэлектрофореза) НМФА (непрямой метод флуоресцирующих антител) РКА (реакция коагглютинации).

Лечение больных менингококковой инфекцией на догоспитальном этапе. Лечение локализованных форм менингококковой инфекции. Госпитализация больных назофарингитами осуществляется по эпидпоказаниям (при наличии в квартире детей дошкольного возраста и лиц, работающих в детских дошкольных учреждениях и невозможности изоляции больных на дому). Антибактериальная терапия левомицетин, ампициллин внутрь в течение 4 дней, рифампицин перорально в течении 2 суток 2 раза в день, цефтриаксон в/м 1 раз в день в течение 3 дней Через 3 дня после окончания курса проводится однократное бактериологическое обследование и при его отрицательных результатах ребенок может быть выписан в детский коллектив. Местная терапия: полоскания отварами ромашки, эвкалипта, раствором фурациллина и др. , ультразвук, лазеротерапия, УФО. Показаны общеукрепляющие, иммуномодулирующие, десенсибилизирующие препараты.

Лечение больных генерализованными формами менингококковой инфекции При менингококцемии: жаропонижающие средства - анальгин 50% - 0, 1 мл на год жизни ребенка; папаверин 1% - 0, 3 мл/ на год жизни, новокаин 0, 25% -1, 0. Преднизолон - 2 мг/кг в/м или в/в; При выраженном менингеальном синдроме - лазикс 1 -2 мг/кг в/м или сульфат магния 25% по 1 мл на год жизни в/м; При возбуждении, судорогах - седуксен 0, 5% в/м или в/в; детям до 3 мес. - 0, 3 мл, 4 -6 мес. - 0, 5 мл, от 7 мес. до 2 лет- 0, 5 -1, 0 мл, старше 2 лет - до 2 мл. При длительной транспортировке пациента при отсутствии клиники шока или при налаженной противошоковой терапии допустимо на дому в/м введение левомицетина сукцинат натрия в разовой дозе 25 мг/кг веса.

Лечение ИТШ Кортикостероиды в/в. Дозировка гормонов зависит от фазы ИТШ. Введение проводится в/в медленно струйно, Инфузионная терапия: кристаллоидные и коллоидные растворы. При нормальном или несколько сниженном АД растворы вводятся капельно, а при резком снижении АД, нитевидном или отсутствующем пульсе струйно до подъема АД, после чего следует перейти на капельное введение. При отсутствии реакции на гормоны и коллоидные растворы вводят вазопрессоры: допамин или норадреналина. Борьба с метаболическим ацидозом - введение гидрокарбоната натрия. Постоянная оксигенация путем дачи кислорода через маску, при дыхательных расстройствах - интубация и перевод на ИВЛ. Вводится левомицетина сукцинат натрия (разовая доза 25 мг/кг) внутримышечно или внутривенно. Введение бензилпенициллина противопоказано из-за опасности усиления шока. При наличии признаков отека головного мозга - активная дегидратация. При судорогах вводится седуксен, ГОМК (оксибутират натрия). Борьба с гипертермией проводится путем физического охлаждения, введением "литических" смесей.

иммунные препараты: иммунная лейкоцитарная взвесь, 5 -10 мл/кг массы тела, в/в капельно, антименингококковой плазмы в разовой дозе 6 -10 мл/кг массы тела, иммуноглобулинов (пентаглобина по 5 мл/кг веса, ежедневно в течении 3 дней). Лечение ДВС-синдрома проводится с учетом фазы процесса: в I фазе ДВС-синдрома (гиперкоагуляция) восполнение ОЦК, дезагреганты (трентал, аспирин, реополиглюкин, HAES-стерил), во II фазе (гипокоагуляция без активации фибринолиза) - нормализация ОЦК, свежезамороженная плазма, донорская кровь. в III фазе (гипокоагуляция с активацией фибринолиза) - естественные ингибиторы протеаз (контрикал, трасилол), свежезамороженная плазма, свежезаготовленная кровь, плазмообмен.

Профилактика 1. Неспецифическая профилактика Обязательная регистрация и экстренное извещение в СЭС о случаях генерализованной формы менингококковой инфекции. Немедленная госпитализация в специализированные отделения или боксы. В очаге устанавливается карантин сроком на 10 дней с момента изоляции больного и проводится ежедневное клиническое наблюдение за контактными с осмотром носоглотки (в коллективах обязательно с участием отоларинголога), кожных покровов и ежедневной термометрией в течение 10 дней Бактериологическое обследование контактных в детских дошкольных учреждениях проводится не менее двух раз с интервалом в 3 -7 дней, а в остальных коллективах однократно. Больные с бактериологически подтвержденным менингококковым назофарингитом, выявленные в очагах инфекции, госпитализируются в стационар по клиническим и эпидемиологическим показаниям, Реконвалесценты допускаются в коллектив после одного отрицательного бактериологического обследования, проведенного не ранее, чем через 5 дней после выписки из стационара или выздоровления на дому. Носители менингококков, выявленные при бактериологическом обследовании в детских учреждениях, выводятся из коллектива на срок проведения санации. Через 3 дня после окончания курса санации носители подвергаются однократному бактериологическому обследованию и при наличии отрицательного результата допускаются в коллективы. Выписка из стационара больных менингококковой инфекцией производится после клинического выздоровления и однократного бактериологического обследования на носительство менингококков, проведенного через 3 дня после отмены антибиотиков. Заключительная дезинфекция в очагах не проводится. В помещении осуществляется ежедневная влажная уборка, частое проветривание, облучение УФО - или бактерицидными лампами.

2. Специфическая профилактика Менингококковые вакцины (вакцина серогруппы А и С, имеется четырехвалентная вакцина к серогруппам менингококков А, С, Y, W-135) слабо реактогенны, безвредны, иммунологически активны. С профилактической целью вакцинация проводится: а) по решению местных органов здравоохранения на территориях при угрозе развития эпидемического подъема. Прививкам подлежат дети от 1 до 8 лет. б) при резком подъеме заболеваемости и показателе свыше 20, 0 на 100 000 населения проводится массовая вакцинация всего населения с охватом не менее 85%. С целью экстренной профилактики вакцина вводится в очаге инфекции в первые 5 дней после выявления первого случая заболевания генерализованной формой менингококковой инфекции. Вакцинации подлежат лица, находившиеся в тесном контакте с больным. Иммунизация осуществляется не ранее чем через 2 месяца после введения других вакцин, а в очагах инфекции независимо от срока их введения. Повторная вакцинация одним и тем же лицам проводится не чаще одного раза в 3 года.

ПОЛИОМИЕЛИТ – острое вирусное заболевание, характеризующиеся поражением центральной нервной системы, лимфатической системы, желудочно-кишечного тракта.

Этиология Вирусы полиомиелита 1, 2, 3 — РНК- содержащие вирусы рода Enterovirus, семейства Picornaviridae. Различают 3 серотипа вирусов полиомиелита, которые не вызывают перекрестного иммунитета. Рецептором полиовирусов являются молекулы CD 155.

Эпидемиология Источник инфекции - больной (особенно опасен в течение последних 3 -5 дней инкубационного периода и 3 -5 дней после начала заболевания) и вирусоноситель. Пути передачи: фекально-оральный, воздушно-капельный. Индекс контагиозности высокий, особенно у детей первых 3 лет жизни. Контингент - преимущественно дети до 7 лет. Иммунитет стойкий, типоспецифический. Инкубационный период от 2 до 21 дня (обычно 5 -14 дней)
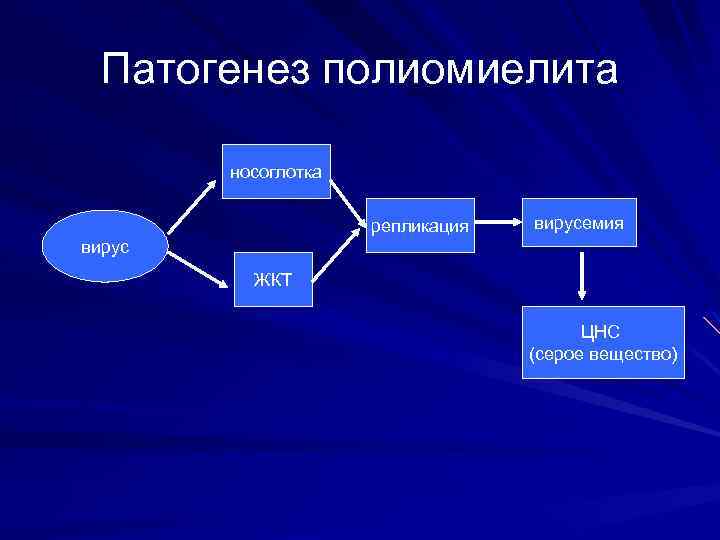
Патогенез полиомиелита носоглотка репликация вирусемия вирус ЖКТ ЦНС (серое вещество)

Классификация По форме: атипичная – без поражения ЦНС (вирусоносительство, малая болезнь) типичная – с поражением ЦНС (непаралитическая и паралитическая формы). По тяжести: легкая, среднетяжелая, тяжелая формы. По течению: гладкое осложненное вторичной бактериальной инфекцией.

Периоды 1) общеинфекционный, или препаралитический; 2) паралитический; 3) восстановительный; 4) резидуальный или период остаточных явлений.

Препаралитический период начинается с общеинфекционных симптомов: гипертермия, общее недомогания, признаки поражения желудочно-кишечного тракта (тошнота, рвота, понос) или верхних дыхательных путей (катаральные явления, кашель). У некоторых больных появляются менингеальные симптомы. Типичным является симптом скованности позвоночника.

Паралитический период развивается обычно в первые 5 дней болезни. высота температуры бывает различной. Для полиомиелита характерна двугорбая температура, лихорадка. Первый подъем - на 1 -4 -й день заболевания. Последующее падение температуры до нормы длится в среднем 2– 3 дня. Затем отмечается новый подъем температуры. В первое время у ребенка отмечается распространенное нарушение функций в виде параличей всех конечностей, выраженных болевых ощущений и нарушения деятельности мочевого пузыря. Через несколько дней стихают бурные явления и вырисовываются стойкие поражения отдельных ограниченных мышечных групп. Параличи при полиомиелите носят характер вялых периферических параличей, отмечается некоторая мозаичность в их распределении. Как правило, поражаются проксимальные отделы конечностей, чаще ног, реже – рук.

Спинальная форма. предшествуют выраженные фасцикуляции. Отмечаются боли в конечностях, повышенная чувствительность мышц к давлению. Параличи могут быть распространенными или локализованными. Обычно параличи достигают максимума в течение первых 24 ч, реже болезнь прогрессирует. Различают «восходящий» и «нисходящий» варианты Улучшение обычно начинается к концу 1 -й недели с момента развития параличей. Отмечается утрата или снижение глубоких и кожных рефлексов. Нарушений чувствительности нет, редко расстраивается функция сфинктеров тазовых органов.
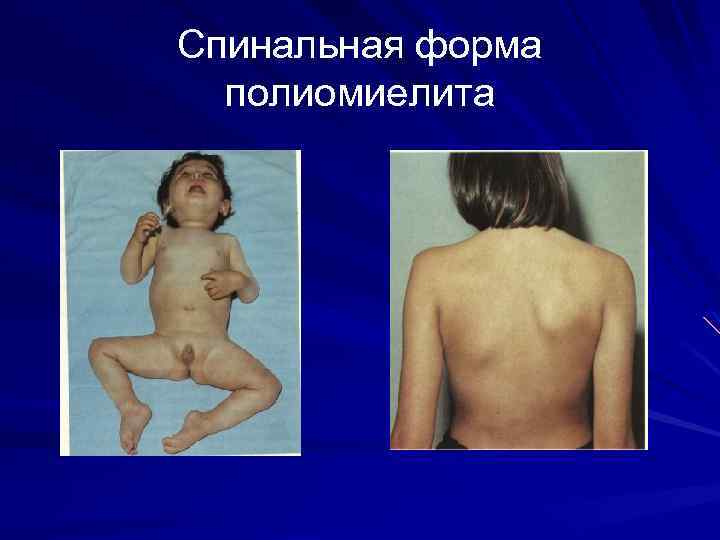
Спинальная форма полиомиелита

Бульбарная форма Наиболее тяжелая форма. Возможны головокружение, нистагм. Велика опасность вовлечения в процесс жизненно важных центров (дыхательного, сердечно-сосудистого).
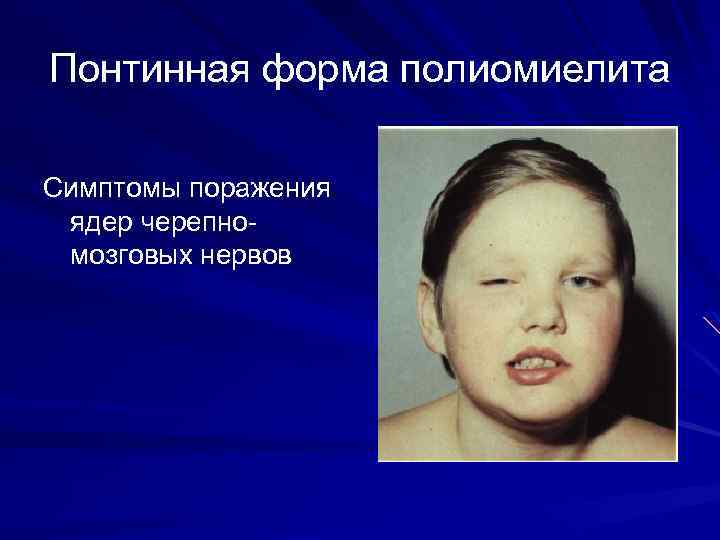
Понтинная форма полиомиелита Симптомы поражения ядер черепномозговых нервов

Восстановительный и остаточный периоды Степень восстановления нарушенных функций неодинакова как у отдельных больных, так и у одного больного в различных мышечных группах. Наиболее интенсивное восстановление функций происходит в ранние сроки. По мере увеличения срока объем восстановительных реакций уменьшается. Восстановительный период растягивается до 2 лет, и иногда ребенок остается инвалидом.

Лечение. Обязательная госпитализация в специальный стационар. В препаралитеческой стадии показано применение иммуноглобулина. Необходим строгий покой. постель с жестким матрацем, конечности должны находиться в физиологическом положении. Важно проводить систематическую профилактику пролежней. В восстановительном периоде целесообразны тепловые процедуры: горячие укутывания, соллюкс, УВЧ-терапия, индуктотермия на область пораженных сегментов. Электролечение проводят курсами по 10– 12 процедур. Назначают массаж, лечебную гимнастику (упражнения на растяжение мышц-антагонистов, улучшения функции суставов, затем активные движения из облегченного исходного положения) В резидуальной стадии при наличии контрактур производят тенотомию или другое хирургическое вмешательство, назначают ношение специальных шин. Вводят прозерин, дибазол, витамины, метаболические средства, физиотерапию. Через 3– 4 недели от начала заболевания больному назначают антихолинэстеразные препараты, витаминотерапию. Срок лечения в больнице зависит от тяжести процесса, обычно 1, 5– 2 месяца. Затем больного следует направлять в местный специализированный санаторий.

Профилактика Изоляция больного не менее чем на 6 нед. Детей, имевших контакт с больным, следует изолировать от других детей на 3 нед. с момента изоляции больного. Современная иммунизация применение аттенуированной полиомиелитной вакцины (1 -2 капли) создает иммунитет на 3 года и более.
полиомиелит. Менингококковая инфекция (1).ppt