МЕНИНГ ИНФ rus-2.ppt
- Количество слайдов: 57

Менiнгиальный синдром в клiнiцi iнфекцiйних хвороб. Диференцинцiальна дiагностика серозних гнiйних менiнгiтiв. ННГМ. Менингиальный синдром в клинике инфекционных заболеваний. Дифференциальная диагностика серозных и гнойных менингитов. ОНГМ ( Отек-набухание головного мозга).

Инфекционные заболевания ЦНС проявляются: - лихорадкой, головной болью, слабостью, рвотой, фотофобией, - менингизмом ( ригидность шеи, положительные симптомы Кернига и Брудзинского), - психическими отклонениями, - признаками повышенного внутричерепного давления, - судорогами, - парезами и параличами ЧМН. Иногда выраженность этих признаков бывает слишком слабой: у детей может быть только слабость и отклонения в поведении, иногда выбухание родничка и ригидность шеи, а у стариков только лихорадка и психические отклонения.

Этиологическая диагностика инфекций, поражающих ЦНС очень важна, так как многие из них скоротечны и представляют опасность для жизни, но с другой стороны многие из них излечимы при своевременной диагностики и адекватном лечении. В диагностике инфекционных заболеваний ЦНС ведущая роль принадлежит исследованию СМЖ, изменения в которой можно разделить на 3 типа: А, Б, В по следующим критериям: прозрачность, клеточный состав, уровень белка и глюкозы в ней. В норме СМЖ - прозрачная и в 1 куб. мм содержит: мононуклеарных клетoк <5 , белка 0, 1– 0. 4 г/л, глюкозы > 2/3 – 1/2 от количества в крови

Тип А – мутная, мононуклеары < 50, полиморфные ( 90%) - 10000, белок 0, 5 – 2 г/л, глюкоза < 1/2 от количества в крови. Характерны для: а) бактериальных менингитов вызванных: Мeningicoccus, Haemophilus, Streptococcus pneumonia, Listeria и т. д. б) прободного абсцесса мозга в) амебного менингоэнцефалита Тип Б – слегка мутноватая или прозрачная, липкая, Мононуклеары 100 - 300, полиморфные 0 - 200 , белок 0, 5 – 3 г/л, глюкоза < 1/2 от количества в крови Характерны для грануломатозных менингитов – туберкулезного, микотических Тип В – прозрачная или слегка мутная, мононуклеары: 10 – 100 -1000, полиморфные - 0, белок- 0, 4 - 0, 8 г/л, глюкоза – >1/2 от количества в крови:

а) Параменингиальная инфекция ( абсцесс мозга, субдуральный абсцесс, церебральный и спинальный и эпидуральные абсцессы, церебральный тромбофлебит, отит или синусит б) Различные инфекции (микоплазменная, листериозная, риккетсиозная, сифилис, болезнь Лайма, лептоспироз, малярия церебральная, трихиноз, токсоплазмоз, трипаносомоз) в) токсические энцефалопатии обусловленные системными бактериальными инфекциями г) вирусные инфекции ( простой герпес 1 и 2 типов, VZV) д) вирусные инфекции не поддающиеся лечению специфическими противомикробными препаратами: -постинфекционный и поствакцинальный энцефалиты ( rabies, Influenza, pertusis etc. ) -вирусные менингиты : паротитные , коксаки, лимфоцитарного хориоменингита, арбовирусные и др.

Самым характерным представителем заболеваний, протекающих с изменением СМЖ по типу А, является менингококковая инфекция- острое антропонозное полиморфное заболевание, протекающее в виде: назофарингита, менингококкового сепсиса, менингита или менингоэнцефалита. ЭТИОЛОГИЯ: Neisseria meningitidis (S. Neisseriaceae, R. Neisseria ) – мелкие грам (-) кокки размером 0. 6 – 0. 8 мкм, строгие аэробы, неподвижны и в мазках чаще обнаруживаются внутри клеток по одной, парами или тетрадами. Разделены на 10 серологических групп: A, B, C, D, X, Y, Z, 29 E, 135 W, P. Все нейссерии имеют слизистую капсулу ( кроме группы В ).
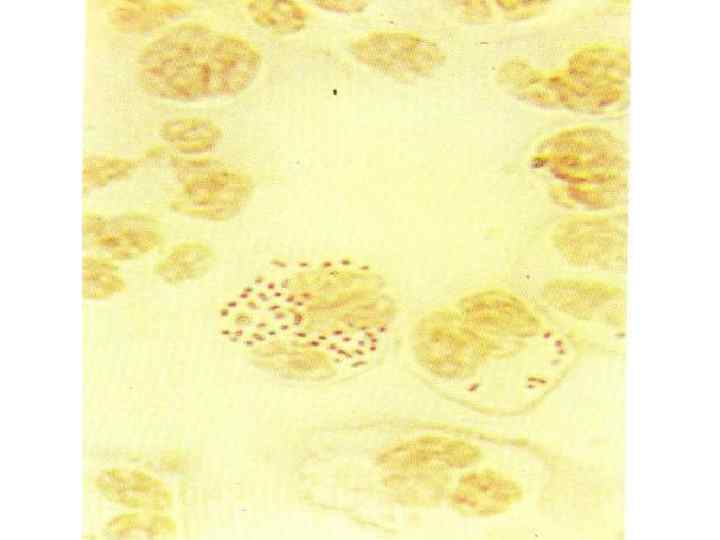

Очень чувствительны к изменениям температуры, влажности и р. Н (оптимальная температура для роста ( 36 – 37. 6 гр. С при р. Н 7. 2 – 7. 4). Устойчивость во внешней среде минимальная: на них губительно действуют все дезинфицирующие растворы ( даже в минимальной концентрации ), кипячение, ультрафиолетовое излучение, антибитики, хотя к некоторым из них Neisseria быстро приобретают устойчивость. Патогенные свойства обусловлены : - мощным пирогенным действием эндотоксина, обладающим и сенсибилизирующим действием в феномене Шварцмана - гиалуронидазой, облегчающей легкое проникновение Neisseria во все ткани больного

Антифагоцитарное действие обусловлено наличием капсулы ( кроме группы В ) Обладает следующими антигенами: - родовыми ( белки и полисахариды) общие для всех нейссери й - видовой антиген ( белок ) только у N. мeningitidis - группоспецифический ( гликопротеиновый комплекс ) – распределяют по группам А, В и т. д. - типоспецифические ( белок ) – выделяют серовары среди групп В и С Чрезвычайно изменчивы под влиянием неблагоприятных факторов с появлением атипичных форм, L-форм, и К-форм колоний.

ЭПИДЕМИОЛОГИЯ – антропоноз Источники: -больные с генерализованными формами заболевания - больные с назофарингитом (1) (3) опасность инфицирования (6) (3) - носители менингококков (6) (1) эпидемиологическая опасность НАЙБОЛЕЕ ЗАРАЗНЫ - в период продромы и острой фазы болезни !!! Длительность заразного периода 3 – 4 недели от начала болезни.

Спорадическая заболеваемость поддерживается носителями групп А, В, С с одинаковой частотой. При эпидемических подъёмах – чаще группа А!!! Носительство превышает заболеваемость в 2000 раз и в период эпидемического подъёма может охватывать 6 – 8% всего населения Частота носительства в очагах среди контактных: - с генерализованными формами 22% - с назофарингитами 14% - с носителями менингококков 8, 6% - вне очага 0, 6 – 0, 8%

Механизм передачи - воздушно-капельный, вялый - для эффективного заражения необходимо близкое расстояние ( 0, 5 м ) и длительная экспозиция. Урбанизация и перемещение людей в условиях тесного общения ( автобус ) – играют решающую роль в распространении N. m. Человек может заболеть в любом возрасте, но дети до 10 лет жизни болеют чаще ( 80% ) Характерно медленное распространение по территории и «гнездность» поражения.

Регистрируется повсеместно с периодическими подъемами заболеваемости: - через 8 – 30 лет в развитых странах ( чаще тип А ) - частые нерегулярные подъёмы в африканских странах - « менингитный» пояс вдоль южной границы Сахары где подъёмы заболеваемости регистрируются каждые 2 года. Подъёмы заболеваемости связывают с увеличением неиммунной прослойки населения с годами.

Предвестноки подъёма заболеваемости: - появление заболеваний в закрытых учреждениях, не связанных между собой - учащение выделения из СМЖ или крови N. m. групп А и С Предвестники спада заболеваемости: - раннее начало сезонного подъёма - отсутствие различий заболеваемости в открытых и закрытых детских коллективах, - снижение групповой заболеваемости - увеличение числа носителей - учащение выделения из СМЖ и крови N. m. других серогрупп кроме А и С.

ПАТОМОРФОЛОГИЯ – N. m. вызывают острую воспалительную реакцию в месте внедрения. Эндотоксемия приводит к диффузному васкулиту и ДВС. Кровеносные сосуды заполняются сгустками крови с большим содержанием фибрина и лейкоцитов, что приводит к кровоизлияниям во всех органах, но на коже они наиболее заметны и часто сопровождаются некрозами в центре крупных элементов.

ПАТОГЕНЕЗ - заболевание развиватся в 3 этапа: - чаще всего развиваются локальные формы заболевания в виде назофарингита или бактерионосительства - проникновение N. m. в кровь, сопровождается их лизисом и эндотоксемией – заболевание протекает в виде острого сепсиса с появлением геморрагических изменений на коже и во внутренних органах - в головной мозг N. m. проникают гематогенным путем. Другие пути проникновения- казуистика !!! - сывороточные антитела и высокая концентрация Ig A на слизистых ВДП – играют важную роль в защите организма от N. m. !!!

Причина генерализации процесса не ясна. N. m. «любят» хорошо упитанных детей и крепких телосложением взрослых» - возможно влияние генетических факторов и неадекватной чрезмерной реакции организма на внедрение возбудителя !!! КЛАССИФИКАЦИЯ. Выделяют следующие формы заболевания: Локализованные - бактерионосительство - назофарингит Генерализованные - менингококковый сепсис ( острый и хронический) - менингит - менингоэнцефалит - смешанные ( сепсис + менингит и т. д ) - редкие формы заболевания: эндокардит, артрит, отит , иридоциклит, пневмония и т. д. )

БАКТЕРИОНОСИТЕЛЬСТВО – клинически не проявляется, выявляется обнаружением N. m. в посевах и мазках из носоглотки. Антитела против N. m. в крови не образуются !!! НАЗОФАРИНГИТ Частота клинических проявлений: - умеренная лобно-теменная головная боль 52% - слабость, усталость 46% - сухой кашель 66% - боль в горле 51% - заложенность носа 68% - нарушение сна 33% - лихорадка 59% субфебрильная - 78% и фебрильная - 22% Легкое течение заболевания - 88 - 95% средне-тяжелое течение 5 – 12% Общая продолжительность болезни 5 – 7 дней Назофарингит предшествует сепсису в 33% !!!

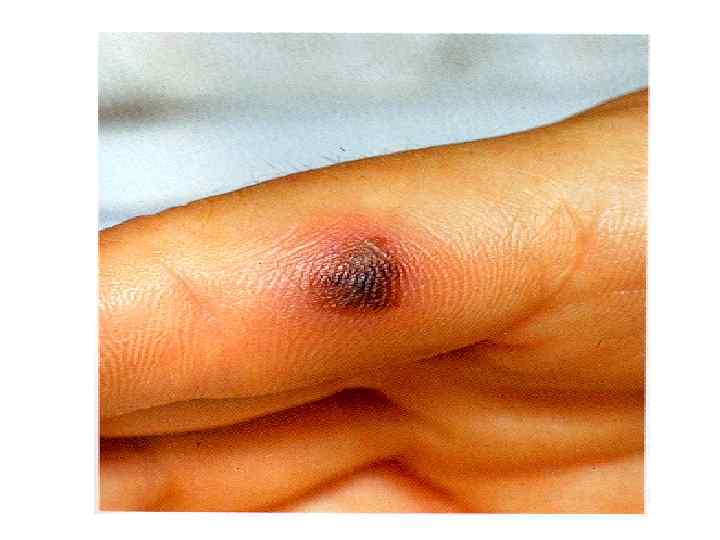
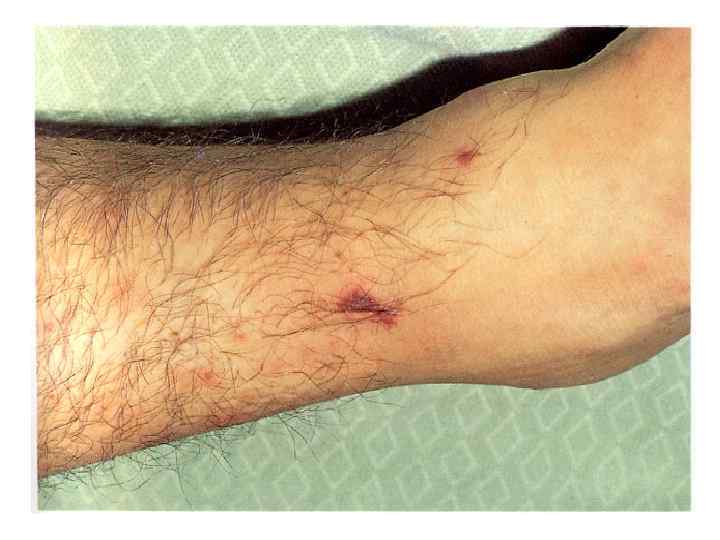
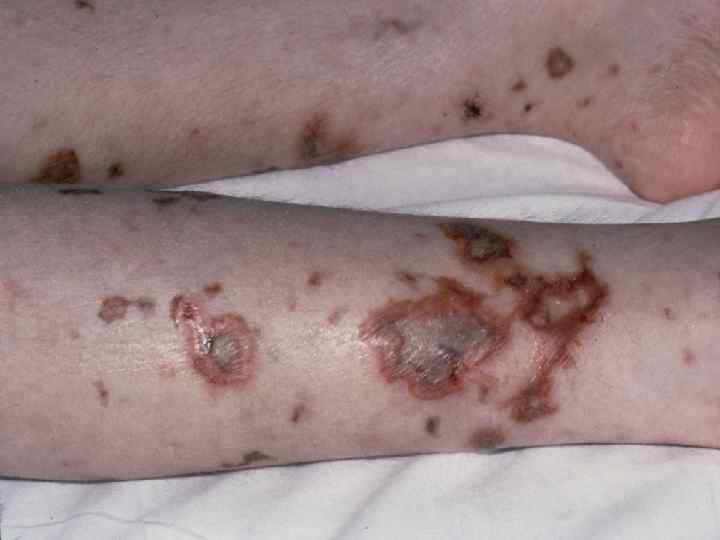
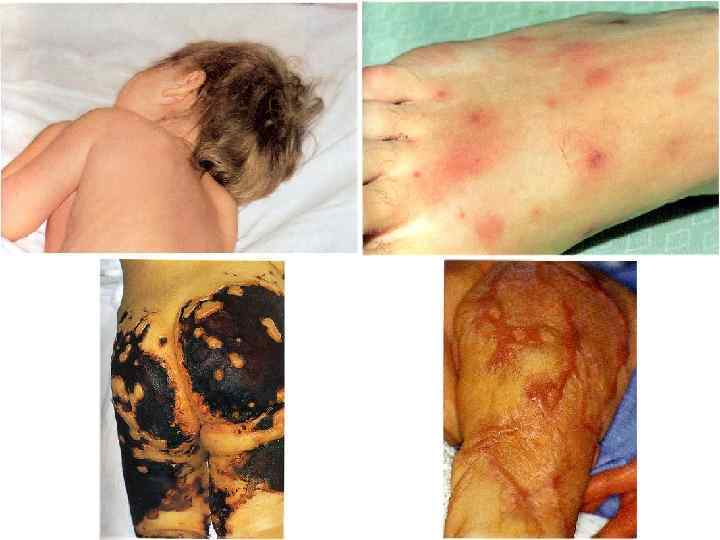
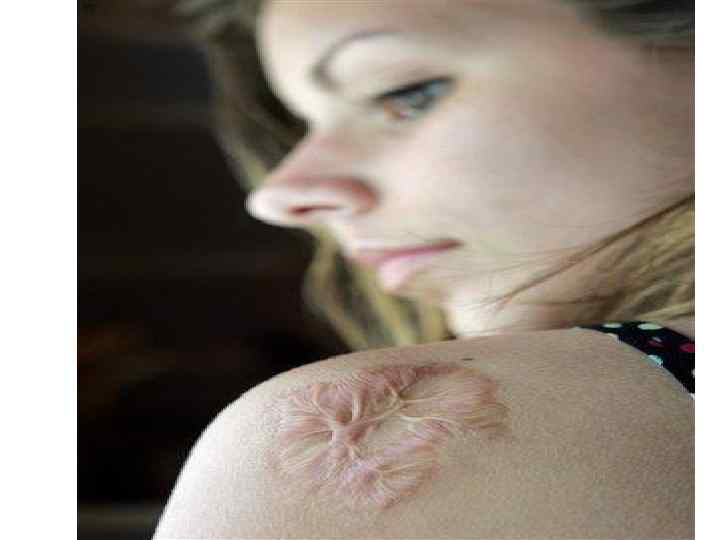
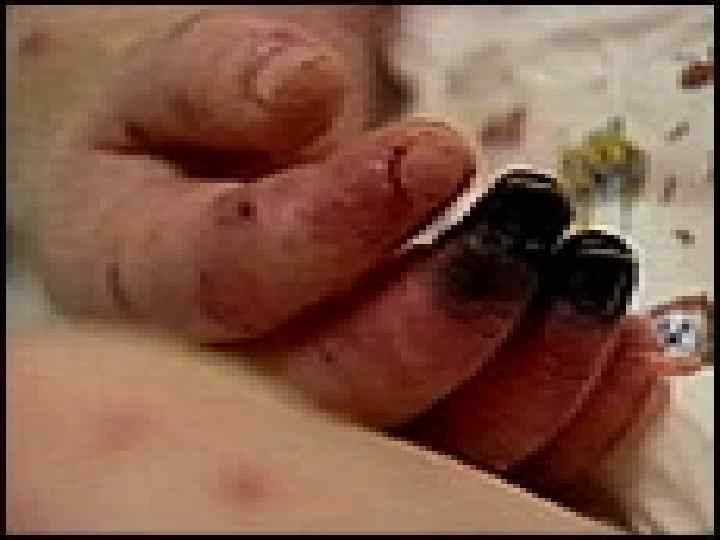
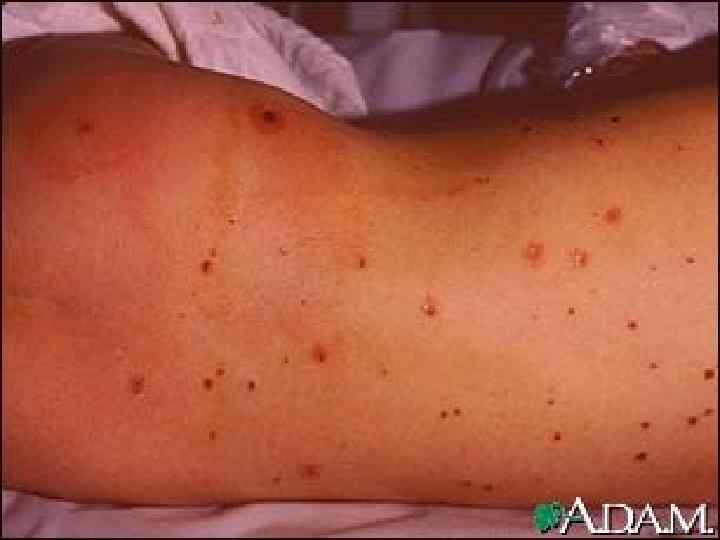
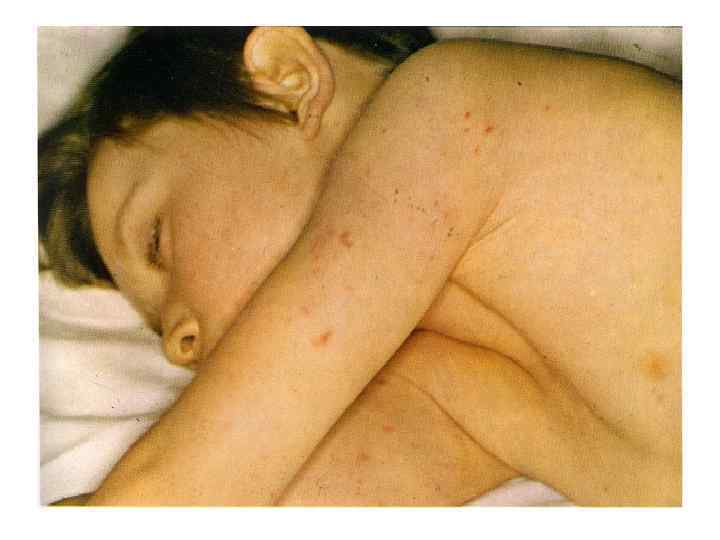
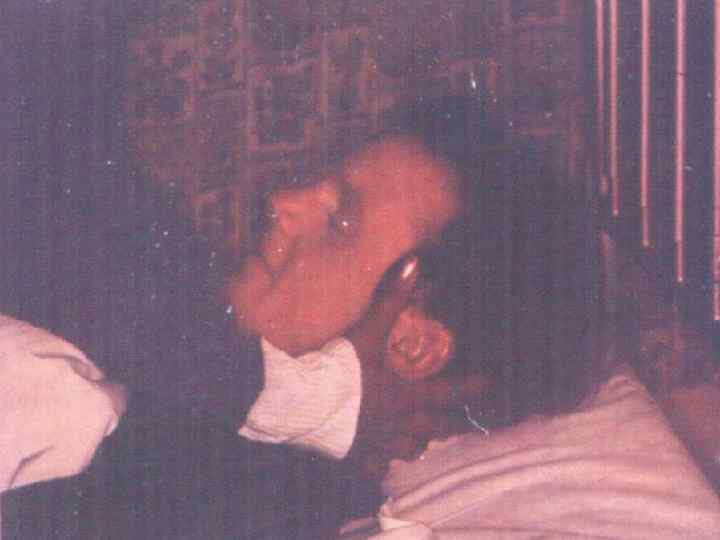
МЕНИНГОКОККОВЫЙ СЕПСИС: - острое начало с ознобом и быстрым повышением температуры до 38 40 гр. С - лихорадка интермитирующая, снижается при ухудшении состояния ( проявление ТИШ ) - выраженная интоксикация ( головная боль, жажда слабость, бледность и сухость кожи ) - появление признаков геморрагического синдрома: появление геморрагической сыпи с некрозом на коже ягодиц, бедер, голенях, туловище, рук, век уже спустя 6 часов от начала заболевания !!! - энантема на переходной складке конъюктив, кровоизлияния в склеры - кровоизлияния в суставы 5 – 13% чаще пальцев рук и ног, реже поражаются крупные суставы - общие проявления геморрагического синдрома – носовые, маточные, внутренние кровотечения
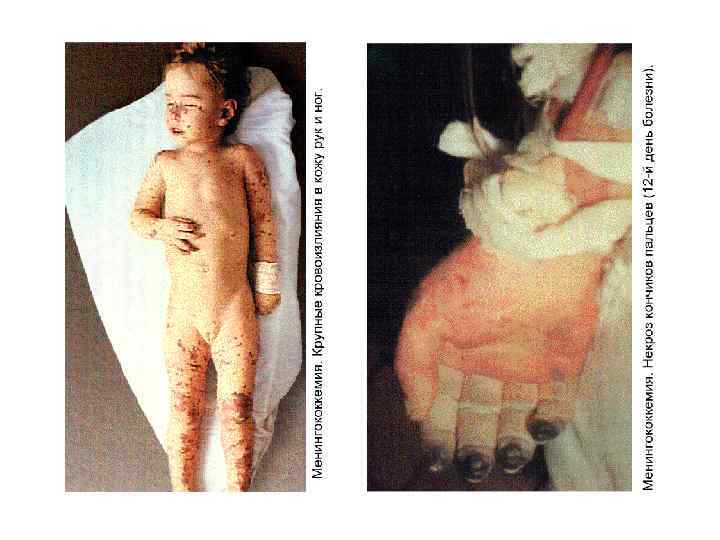
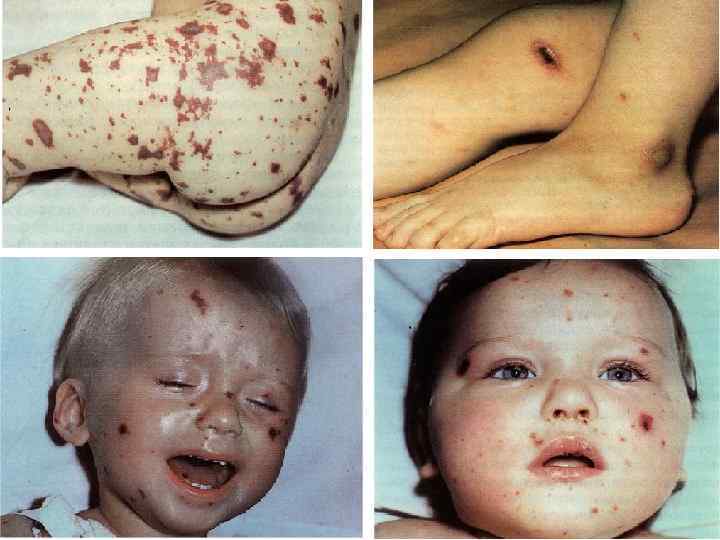
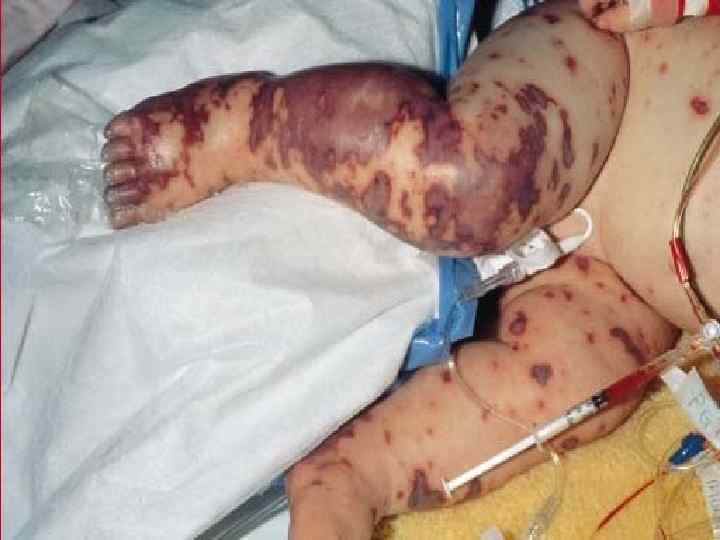

- ССС – глухость тонов сердца, гипотония, тахикардия - дыхательная система – одышка, цианоз, ослабленное дыхание, сухие хрипы - ЖКТ – обложенный язык, запоры, увеличение печени и селезенки - почки – функциональные нарушения 87%, снижение диуреза, повышение содержания в моче белка, лейкоцитов, эритроцитов, цилиндров - ОАК–нейтрофильный лейкоцитоз, ускорение СОЭ - КОС – метаболитический ацидоз и респираторный алкалоз ( компенсация ацидоза ) - Электролитый обмен–гипокалиемия, гипонатриемия, гипохлоремия

- поражение надпочечников сопровождаетя падением АКД вплоть до развития синдрома Уотерхауз. Фридериксона Самостоятельно сепсис возникает только в 7, 3% случаев. Чаще сочетается с менингитом или менингоэнцефалитом !!! Тяжесть сепсиса обусловлена появлением ТИШ, который в своем развитии проходит: - стадии компенсации ( АКД в норме), - субкомпенсации ( АКД снижается до 80 мм. рт. ст ) и - декомпенсации ( АКД ниже 80 мм. рт. ст)

Дифференциальная диагностика сепсиса проводится с септицемией, тяжелым гриппом, геморрагическим васкулитом, тромбоцитопенической пурпурой. ХРОНИЧЕСКИЙ МЕНИНГОКОККОВЫЙ СЕПСИС – чаще встречается у ослабленных больных и проявляется: - снижением или потерей аппетита - снижение массы тела - повышением температуры тела ( разной интенсивности) - артралгиями или гнойными артритами - пятнисто-папулезной сыпью на коже - менингококковым подострым эндокардитом

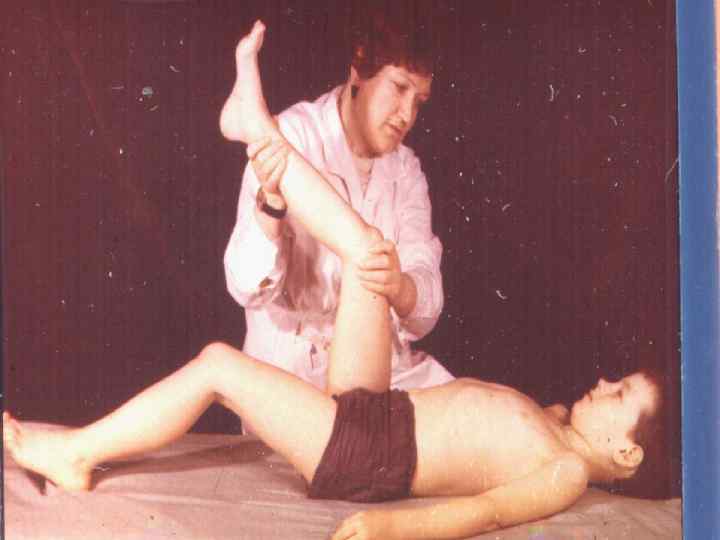
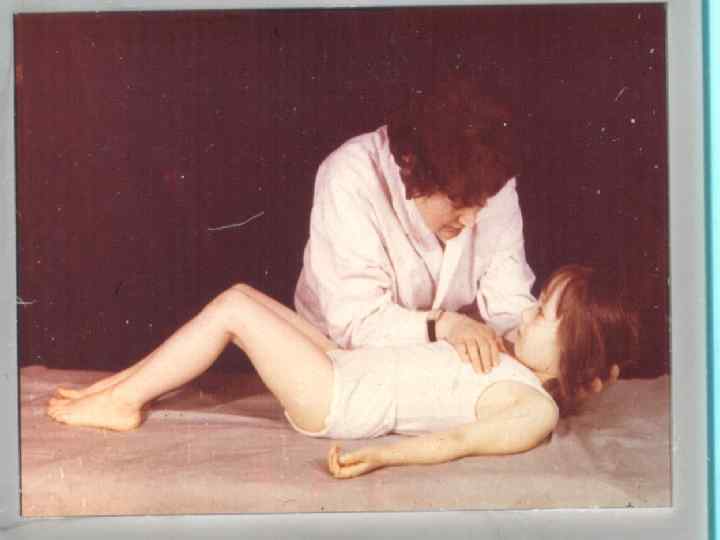
МЕНИНГИТ - внезапное начало ( помнят час своего заболевания ) - высокая лихорадка - интенсивная головная боль в области затылка - рвота, которая не приносит облегчения - гиперестизии, гиперакузия, фотофобия - появление и нарастание выраженности менингиальных симптомов ( регидность мышц затылка, Кернига, Брудзинского и т. д. ) - поражение ЧМН : – 3 -4 пары ( диплопия, птоз, анизокория) - 7 -8 пары (12, 7% )– поражение слухового нерва с последующим снижением слуха у 6% больных - в СМЖ - нейтрофилов больше 1000 в 1 мкл у 83% увеличение белка и падение уровня глюкозы.
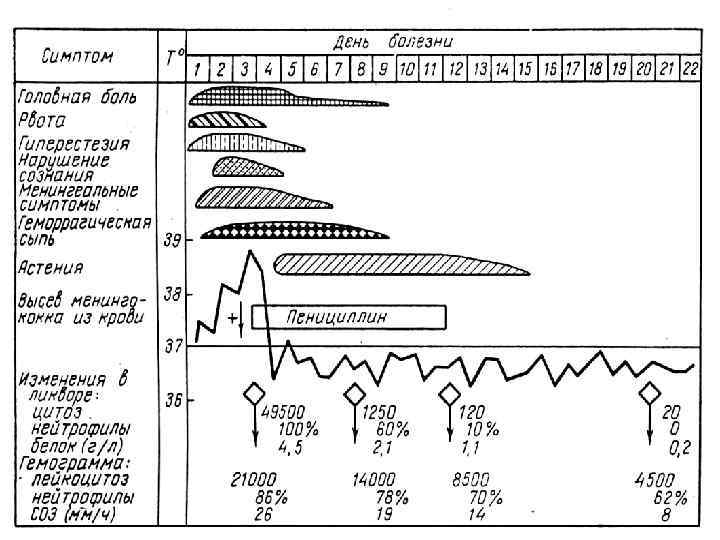
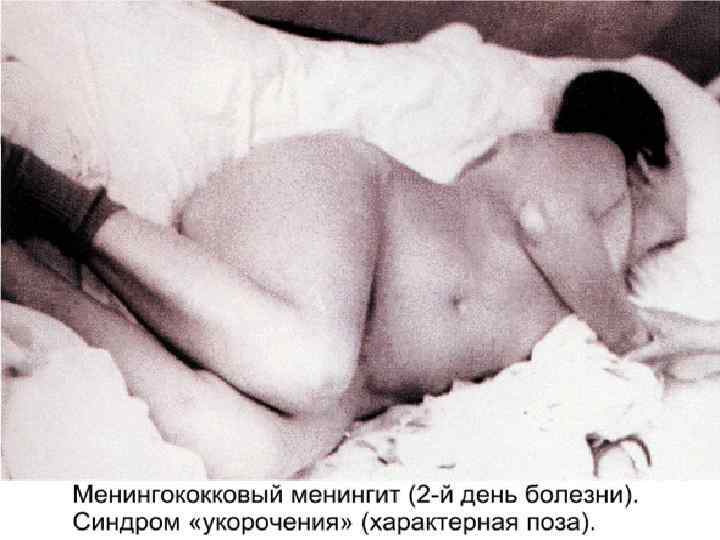
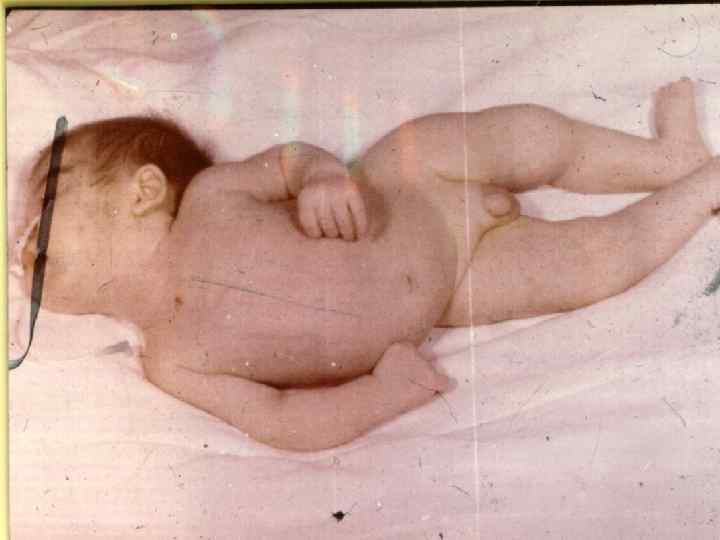
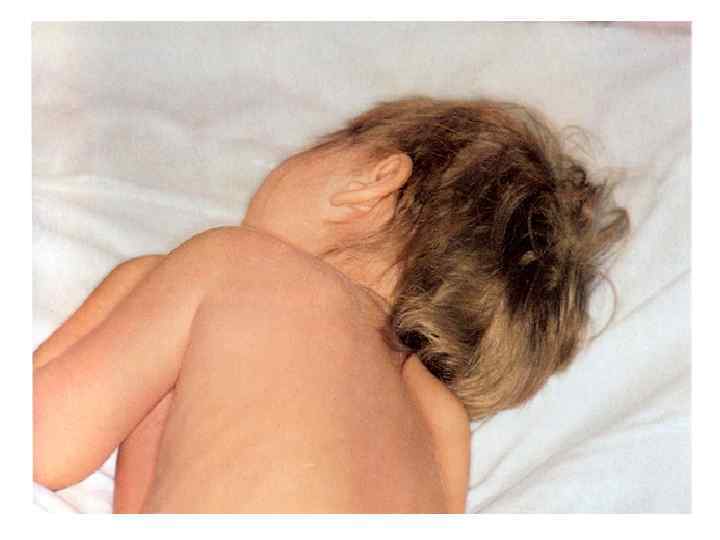
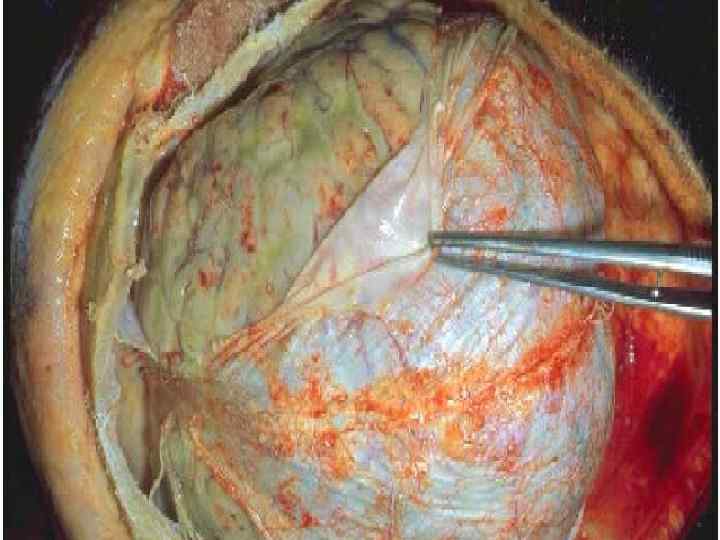
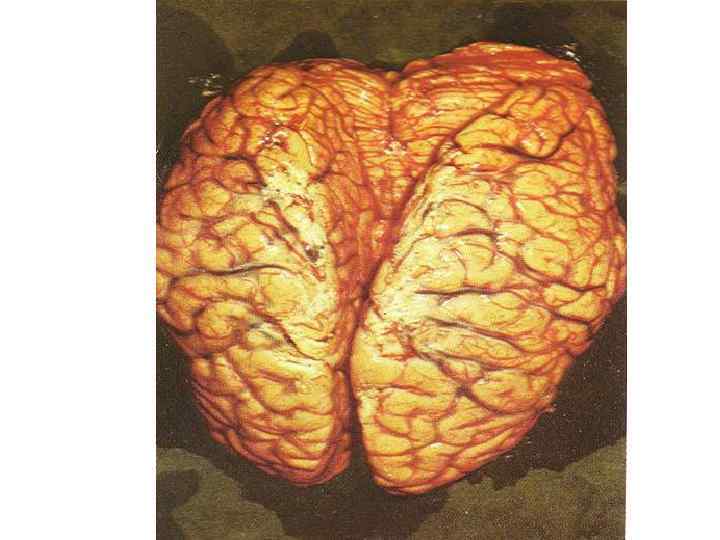
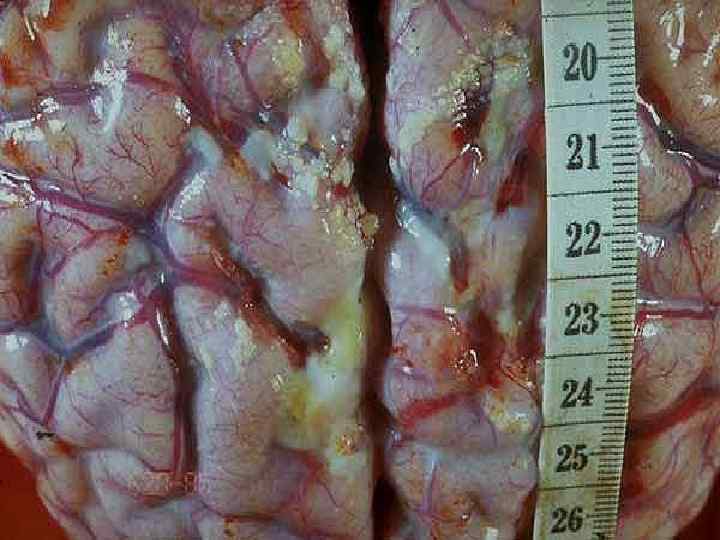

Часто сопровождается синдромом ОТЕКА или НАБУХАНИЯ головного мозга с такими проявлениями: - нарушение сознания - двигательное беспокойство, судороги - расстройство дыхания и деятельности ССС - вклинивание продолговатого мозга или субэпиндимальный отек в области 3 – 4 желудочков мозга - без адекватного лечения – летальный исход!! Иногда наблюдается синдром ЦЕРЕБРАЛЬНОЙ ГИПОТЕНЗИИ – чаще появляется на 3 - 4 день у детей при лечения массивными дозами пенициллина или проведения чрезмерной дегидратации. Характеризуется резким токсикозом и обезвоживанием. Ребенок похож на «выжатый» лимон

МЕНИНГОКОККОВЫЙ МЕНИНГОЭНЦЕФАЛИТ – чаще проявляется диффузным поражением головного мозга с потерей сознания и реже отдельными очаговыми изменениями: - афазией 3% - психосенсорные расстройства 1% - судорогами, моно и гемипарезами 3% - глазодвигательными расстройствами 27% ОСЛОЖНЕНИЯ: - острая почечная недостаточность - дуральные и субдуральные выпоты - вирусные или бактериальные суперинфекции - активация простого герпеса в 38% - пневмонии 6 – 22%, отиты, цистопиелиты 4, 1%
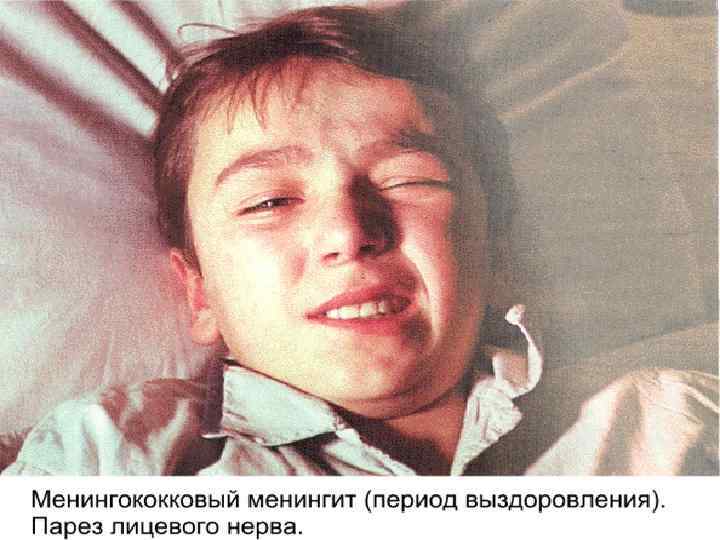
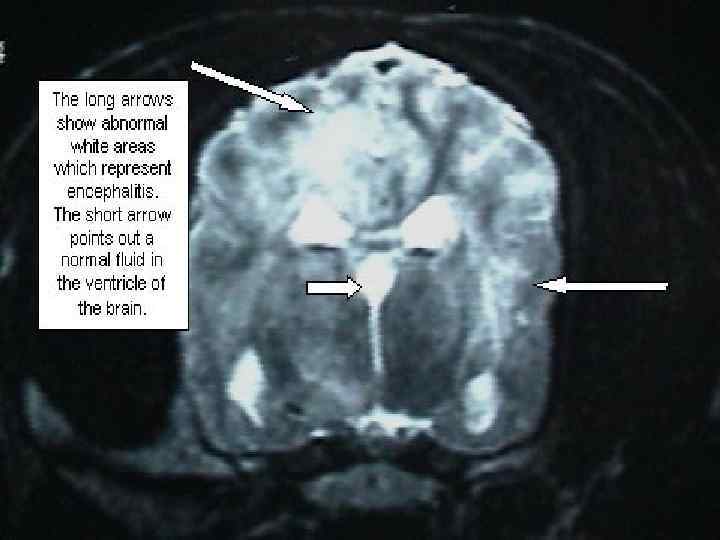

ДИФ. ДИАГНОСТИКА: - отек мозга – в СМЖ цитоз, глюкоза и белок в норме, но при пункции она вытекает под давлением - пневмококковый менингит – цвет СМЖ зеленоватый, повышен белок, часто ему предшествует пневмония - пфейферовский менингит – жидкость зеленоватая, устойчив к пенициллину ( если на 3 день лечения нет улучшения – необходимо думать о нем) - стафилококковый менингит – он вторичный, часто осложняется абсцессами мозга - псевдомонадный – СМЖ сине-зеленого цвета - туберкулезный, вирусный, сифилитический – СМЖ прозрачная и содержит преимущественно лимфоциты - субарахноидальное кровоизлияние – СМЖ содержит примесь крови !!!

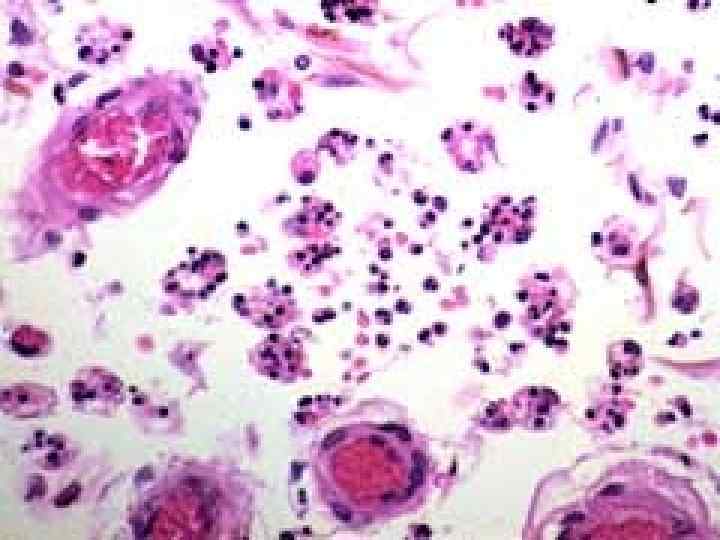
Но только бактериологическое обследование позволяет установить этиологию менингита ! ЛАБОРАТОРНАЯ ДИАГНОСТИКА: - микроскопия мазков со слизистой ротоглотки, СМЖ и толстой капли крови ( обнаружение внутриклеточных грам (-) диплококков ) - посевы у постели больного на прогретые до 37 гр. С среды Хоттингера, Мюллер-Хинтона, среду , 199, 2, 5 мл СМЖ и 5 -10 мл крови. - биохимическое и морфологическое изучение Lumbar puncture - СМЖ ( цитоз, содержание белка и глюкозы, обнаружение пленки на дне пробирки - общий анализ крови и мочи - иммунологическое обследование РГА (диагностический титр 1: 160) и РПГА ( 1: 200 )
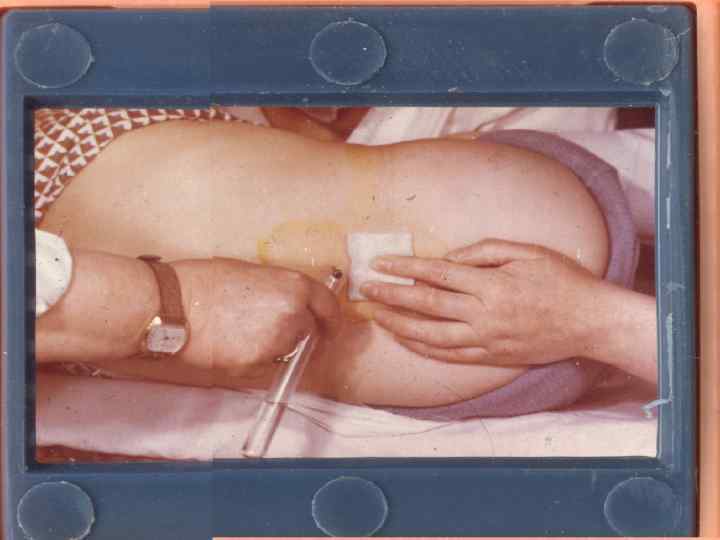


Исследование цереброспинальной жидкости - пробирка 1 (1 мл ) – эритроциты, лейкоциты, подсчет мононуклеаров и нейтрофилов - пробирка 2 ( 1 мл ) – белок, глюкоза + глюкоза крови - пробирка 3 ( 2 мл ) – посев на бактерии ( кровяной агар, шоколадный агар в 10% СО 2 при 37 гр. С), грибы ( среда Сабуро) МБТ- - пробирка 4 ( 1 мл)- после центрифугирования и осаждения -окраска по Граму, окраска с индийскими чернилами ( если по Граму отрицательная), окраска на кислотоустой-чивые барии, если получен отрицательный результат по Граму, остаток отослать в лабораторию исследования венерических болезней и выявления криптококкового антигена - пробирка 5 ( 1 – 2 мл)- сохраняется и если предыдущие исследования отрицательные используется для обнаружения вирусов, изготовления мазков влажных и окрашенных крезиловым прочным и проведения более специализированных анализов, проведения ИФА и ПЦР.

ЛЕЧЕНИЕ Летальность от генерализованных форм менингококковой инфекции колеблется в пределах от 8, 6% до 24% и зависит от эффективности лечения !!! Важнейшая роль в лечение принадлежит антиинфекционной терапии, которая должна начинаться немедленно с использованием весь период лихорадки + 3 дня ( при сепсисе) или при снижении цитоза в СМЖ менее 30 клеток ( лимфоцитов ) : -Sodium salt of penicillin 50. 000 – 80. 000 ЕД/kg В/В каждые 4 часа -Chloramphenicol 15 -25 мг/кг В/В каждые 4 – 6 часов ( не вводится в/м ! ) - Tetracycline в дозе 8 мг/кг В/М каждые 4 часа - Амpicillin, metacycllin, oxacillin в дозе 30 - 50 мг/кг каждые 4 часа В/В или В/М

- Цефатоксим 2 гр/сутки в 2 приема В/В или В/М - Цефтриаксон 2 - 4 гр. /сутки В/В или В/М в 2 приема - Ко-тримаксозол 1960 мг/сутки в 2 приема В/Н, В/В - Сульфамонометоксин 4 гр первый день, затем 2 гр. /сутки в 2 приема В/Н Назофарингит лечат 3 – 5 дней сульфаниламидами или макролидами ( эритромицин, азитромецин и т. д. ) Патогенетическая терапия: - Дегидратационная терапия ( при отеке мозга) - Дезинтоксикационная терапия и глюкокортикоиды при ТИШ ( токсико-инфекционном шоке ) - Коррекция КОС, ВЭО, белкового обмена - Лечение геморрагического синдрома Симптоматическая терапия

ПРОФИЛАКТИКА Мероприятия направленные на источник болезни: - ранее выявление больных и носителей и их санация - наблюдение за контактными: клиническое и бактериологическое Разрыв механизма передачи: - санитарно-гигиенические мероприятия и дезинфекция ( текущая )- влажная уборка с дезинфектантами - ликвидация скученности людей, особенно в закрытых коллективах ( интернаты, казармы и т. д. ) - частое проветривание помещения и его обработка УФО Повышение неспецифической устойчивости и иммунизация ( полисахаридные вакцины. антигены А. С. В )
МЕНИНГ ИНФ rus-2.ppt