01eb3ca1d42ee59c9013e38bbab3c1c7.ppt
- Количество слайдов: 43
 Меланома кожи. Диагностика, клиника и лечение. Зав. IV лечебно-диагностическим отделением Алейников П. Е.
Меланома кожи. Диагностика, клиника и лечение. Зав. IV лечебно-диагностическим отделением Алейников П. Е.
 Меланома (синонимы – злокачественная меланома, меланобластома, меланокарцинома, меланоцитома, невокарцинома, меланомалигнома). Представляет собой одну из наиболее злокачественных опухолей, развивающуюся, как правило, из клеток, образующих пигмент меланин. Заболеваемость – 1 -4% всех онкологических заболеваний.
Меланома (синонимы – злокачественная меланома, меланобластома, меланокарцинома, меланоцитома, невокарцинома, меланомалигнома). Представляет собой одну из наиболее злокачественных опухолей, развивающуюся, как правило, из клеток, образующих пигмент меланин. Заболеваемость – 1 -4% всех онкологических заболеваний.
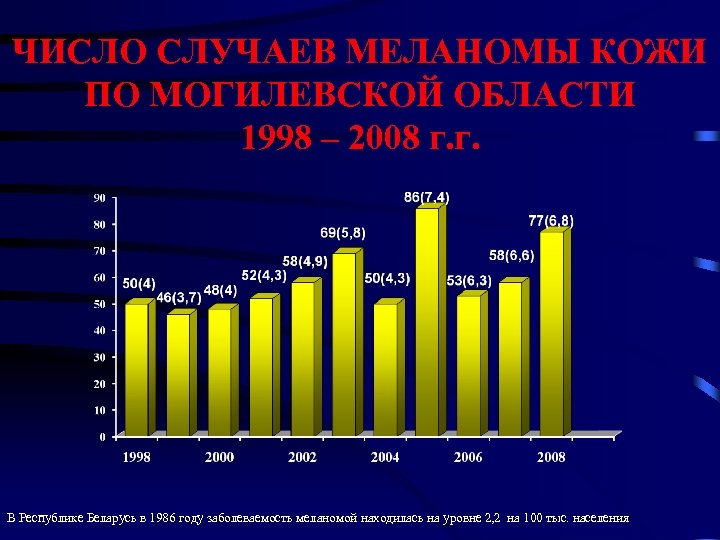 ЧИСЛО СЛУЧАЕВ МЕЛАНОМЫ КОЖИ ПО МОГИЛЕВСКОЙ ОБЛАСТИ 1998 – 2008 г. г. В Республике Беларусь в 1986 году заболеваемость меланомой находилась на уровне 2, 2 на 100 тыс. населения
ЧИСЛО СЛУЧАЕВ МЕЛАНОМЫ КОЖИ ПО МОГИЛЕВСКОЙ ОБЛАСТИ 1998 – 2008 г. г. В Республике Беларусь в 1986 году заболеваемость меланомой находилась на уровне 2, 2 на 100 тыс. населения
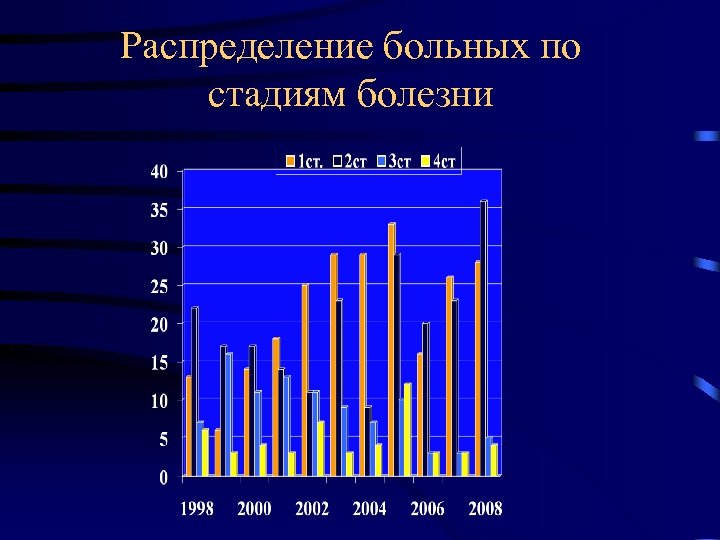 Распределение больных по стадиям болезни
Распределение больных по стадиям болезни
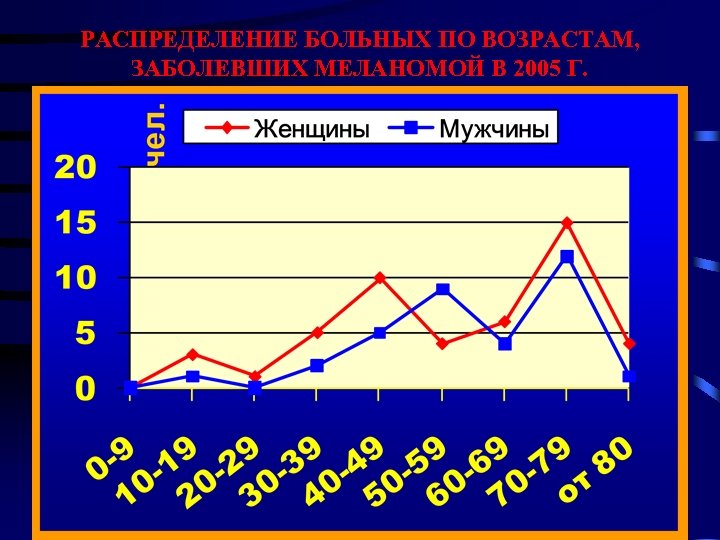 РАСПРЕДЕЛЕНИЕ БОЛЬНЫХ ПО ВОЗРАСТАМ, ЗАБОЛЕВШИХ МЕЛАНОМОЙ В 2005 Г.
РАСПРЕДЕЛЕНИЕ БОЛЬНЫХ ПО ВОЗРАСТАМ, ЗАБОЛЕВШИХ МЕЛАНОМОЙ В 2005 Г.

 Проблемы в диагностике и лечении меланомы: 1) Неуклонный рост заболеваемости меланомой; 2) К моменту начала адекватного лечения примерно 75% больных имеют распространенный процесс; 3) Пятилетние сроки дожития не превышают в среднем 50%.
Проблемы в диагностике и лечении меланомы: 1) Неуклонный рост заболеваемости меланомой; 2) К моменту начала адекватного лечения примерно 75% больных имеют распространенный процесс; 3) Пятилетние сроки дожития не превышают в среднем 50%.
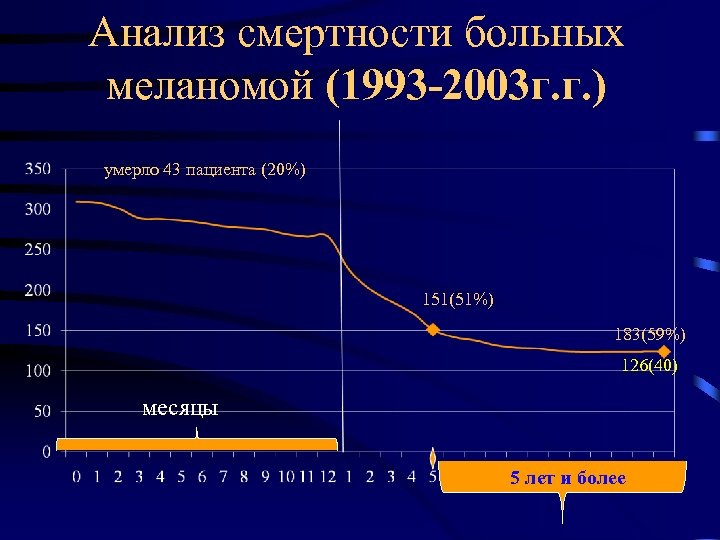 Анализ смертности больных меланомой (1993 -2003 г. г. ) умерло 43 пациента (20%) 151(51%) 183(59%) 126(40) месяцы 5 лет и более
Анализ смертности больных меланомой (1993 -2003 г. г. ) умерло 43 пациента (20%) 151(51%) 183(59%) 126(40) месяцы 5 лет и более
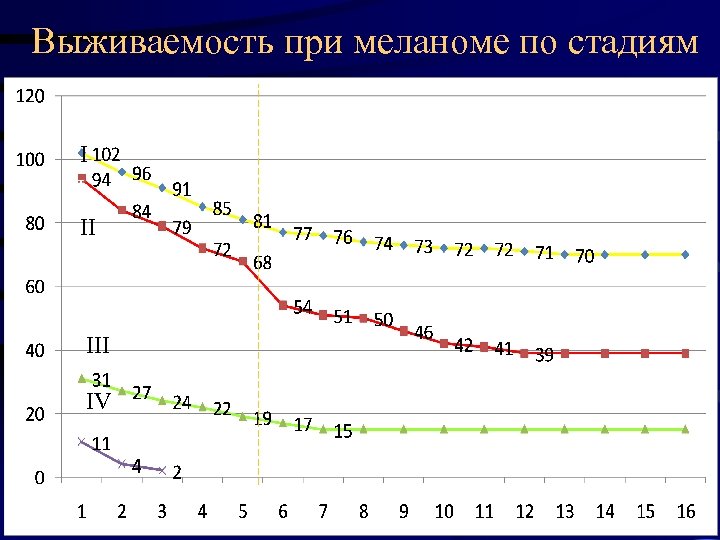 Выживаемость при меланоме по стадиям I I II II III IV IV
Выживаемость при меланоме по стадиям I I II II III IV IV
 Виды меланом • 1 Беспигментная • 2 Пигментобразующая
Виды меланом • 1 Беспигментная • 2 Пигментобразующая
 Клиническая картина меланомы • размер опухоли не превышает 1 -3 см. • возвышается над кожей • форма бугристая, узловая, грибовидная, плоская • плотно-эластичной консистенции • поверхность блестящая, зеркальноблестящая, мокнущая, изьязвленная • пигментация равномерная или пятнистая • цвет: черный, коричневый, серый, фиолетовый, красно-розовый
Клиническая картина меланомы • размер опухоли не превышает 1 -3 см. • возвышается над кожей • форма бугристая, узловая, грибовидная, плоская • плотно-эластичной консистенции • поверхность блестящая, зеркальноблестящая, мокнущая, изьязвленная • пигментация равномерная или пятнистая • цвет: черный, коричневый, серый, фиолетовый, красно-розовый
 28 -30% случаев меланома развивается на неизмененной коже. Примерно у 70% пациентов меланома возникает на фоне предшествующих невусов. По материалам разных авторов частота развития меланомы из невусов варьирует от 10 до 100%.
28 -30% случаев меланома развивается на неизмененной коже. Примерно у 70% пациентов меланома возникает на фоне предшествующих невусов. По материалам разных авторов частота развития меланомы из невусов варьирует от 10 до 100%.
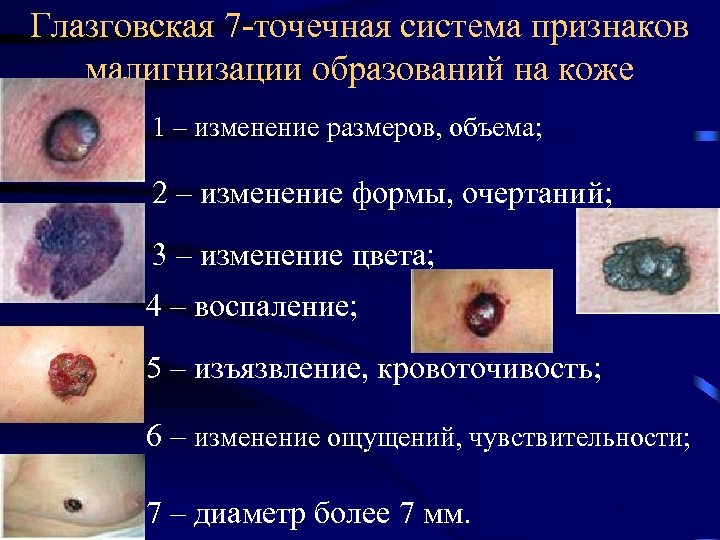 Глазговская 7 -точечная система признаков малигнизации образований на коже 1 – изменение размеров, объема; 2 – изменение формы, очертаний; 3 – изменение цвета; 4 – воспаление; 5 – изъязвление, кровоточивость; 6 – изменение ощущений, чувствительности; 7 – диаметр более 7 мм.
Глазговская 7 -точечная система признаков малигнизации образований на коже 1 – изменение размеров, объема; 2 – изменение формы, очертаний; 3 – изменение цвета; 4 – воспаление; 5 – изъязвление, кровоточивость; 6 – изменение ощущений, чувствительности; 7 – диаметр более 7 мм.
 ABCD-система признаков малигнизации образований на коже Программа «Меланома ВОЗ» Ранняя диагностика меланомы A – Asymmetry Ассиметрия В – Boundary Граница С – Colour Цвет D – Dimension Величина (diameter > 6 mm) (диаметр > 6 мм)
ABCD-система признаков малигнизации образований на коже Программа «Меланома ВОЗ» Ранняя диагностика меланомы A – Asymmetry Ассиметрия В – Boundary Граница С – Colour Цвет D – Dimension Величина (diameter > 6 mm) (диаметр > 6 мм)
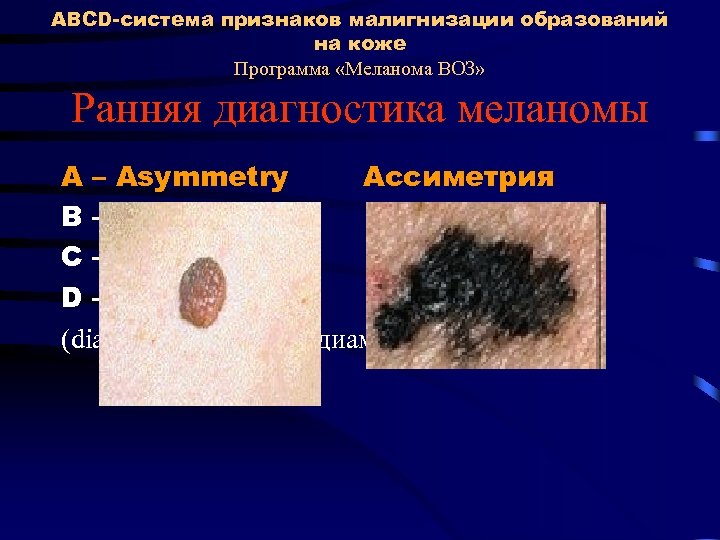 ABCD-система признаков малигнизации образований на коже Программа «Меланома ВОЗ» Ранняя диагностика меланомы A – Asymmetry Ассиметрия В – Boundary Граница С – Colour Цвет D – Dimension Величина (diameter > 6 mm) (диаметр > 6 мм)
ABCD-система признаков малигнизации образований на коже Программа «Меланома ВОЗ» Ранняя диагностика меланомы A – Asymmetry Ассиметрия В – Boundary Граница С – Colour Цвет D – Dimension Величина (diameter > 6 mm) (диаметр > 6 мм)
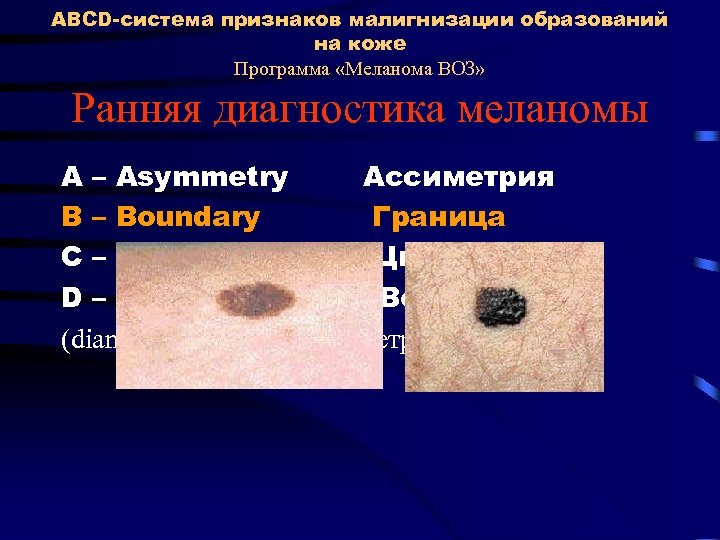 ABCD-система признаков малигнизации образований на коже Программа «Меланома ВОЗ» Ранняя диагностика меланомы A – Asymmetry Ассиметрия В – Boundary Граница С – Colour Цвет D – Dimension Величина (diameter > 6 mm) (диаметр > 6 мм)
ABCD-система признаков малигнизации образований на коже Программа «Меланома ВОЗ» Ранняя диагностика меланомы A – Asymmetry Ассиметрия В – Boundary Граница С – Colour Цвет D – Dimension Величина (diameter > 6 mm) (диаметр > 6 мм)
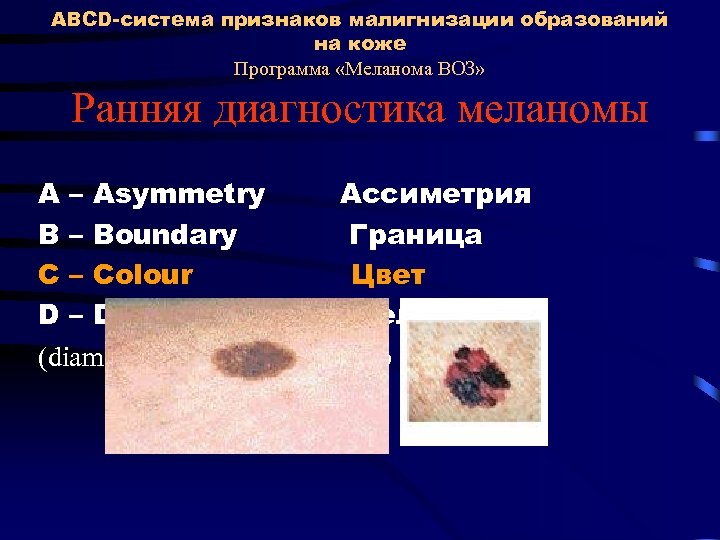 ABCD-система признаков малигнизации образований на коже Программа «Меланома ВОЗ» Ранняя диагностика меланомы A – Asymmetry Ассиметрия В – Boundary Граница С – Colour Цвет D – Dimension Величина (diameter > 6 mm) (диаметр > 6 мм)
ABCD-система признаков малигнизации образований на коже Программа «Меланома ВОЗ» Ранняя диагностика меланомы A – Asymmetry Ассиметрия В – Boundary Граница С – Colour Цвет D – Dimension Величина (diameter > 6 mm) (диаметр > 6 мм)
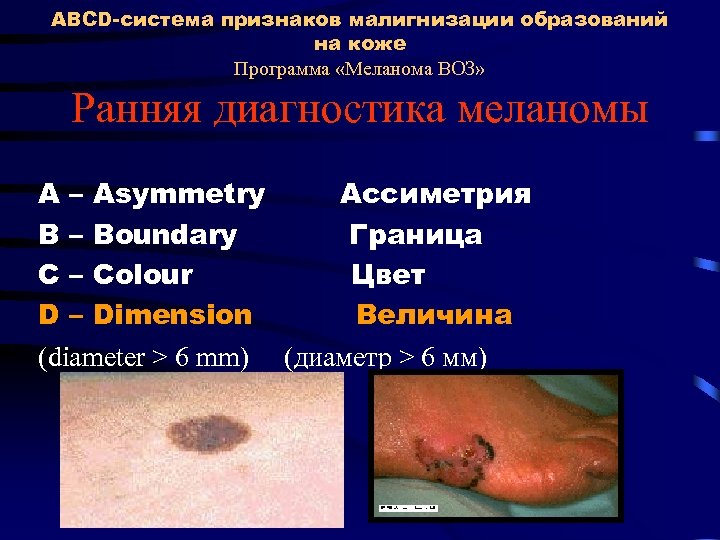 ABCD-система признаков малигнизации образований на коже Программа «Меланома ВОЗ» Ранняя диагностика меланомы A – Asymmetry Ассиметрия В – Boundary Граница С – Colour Цвет D – Dimension Величина (diameter > 6 mm) (диаметр > 6 мм)
ABCD-система признаков малигнизации образований на коже Программа «Меланома ВОЗ» Ранняя диагностика меланомы A – Asymmetry Ассиметрия В – Boundary Граница С – Colour Цвет D – Dimension Величина (diameter > 6 mm) (диаметр > 6 мм)
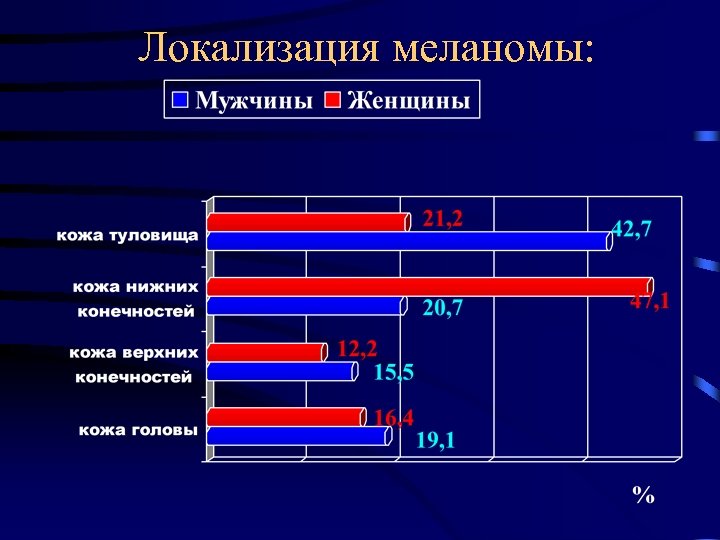 Локализация меланомы:
Локализация меланомы:
 Формы меланомы: 1. Поверхностно-распространяющаяся; 2. Узловая форма; 3. Злокачественная лентигомеланома; 4. Акральная лентигинозная меланома.
Формы меланомы: 1. Поверхностно-распространяющаяся; 2. Узловая форма; 3. Злокачественная лентигомеланома; 4. Акральная лентигинозная меланома.
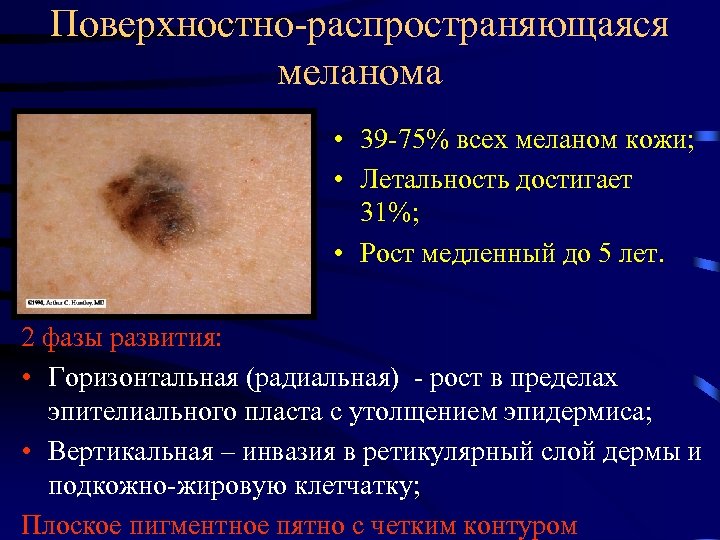 Поверхностно-распространяющаяся меланома • 39 -75% всех меланом кожи; • Летальность достигает 31%; • Рост медленный до 5 лет. 2 фазы развития: • Горизонтальная (радиальная) - рост в пределах эпителиального пласта с утолщением эпидермиса; • Вертикальная – инвазия в ретикулярный слой дермы и подкожно-жировую клетчатку; Плоское пигментное пятно с четким контуром
Поверхностно-распространяющаяся меланома • 39 -75% всех меланом кожи; • Летальность достигает 31%; • Рост медленный до 5 лет. 2 фазы развития: • Горизонтальная (радиальная) - рост в пределах эпителиального пласта с утолщением эпидермиса; • Вертикальная – инвазия в ретикулярный слой дермы и подкожно-жировую клетчатку; Плоское пигментное пятно с четким контуром
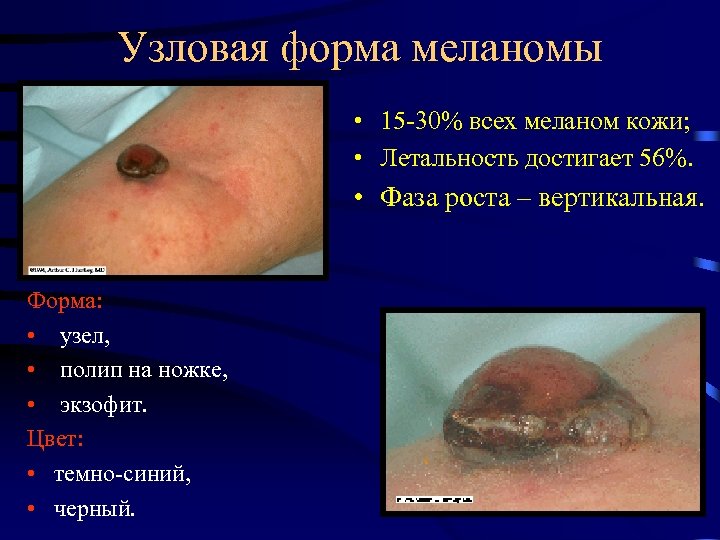 Узловая форма меланомы • 15 -30% всех меланом кожи; • Летальность достигает 56%. • Фаза роста – вертикальная. Форма: • узел, • полип на ножке, • экзофит. Цвет: • темно-синий, • черный.
Узловая форма меланомы • 15 -30% всех меланом кожи; • Летальность достигает 56%. • Фаза роста – вертикальная. Форма: • узел, • полип на ножке, • экзофит. Цвет: • темно-синий, • черный.
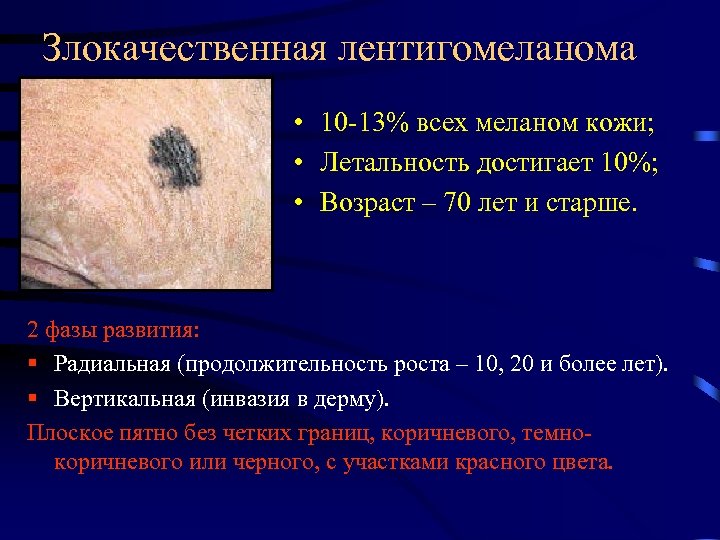 Злокачественная лентигомеланома • 10 -13% всех меланом кожи; • Летальность достигает 10%; • Возраст – 70 лет и старше. 2 фазы развития: § Радиальная (продолжительность роста – 10, 20 и более лет). § Вертикальная (инвазия в дерму). Плоское пятно без четких границ, коричневого, темнокоричневого или черного, с участками красного цвета.
Злокачественная лентигомеланома • 10 -13% всех меланом кожи; • Летальность достигает 10%; • Возраст – 70 лет и старше. 2 фазы развития: § Радиальная (продолжительность роста – 10, 20 и более лет). § Вертикальная (инвазия в дерму). Плоское пятно без четких границ, коричневого, темнокоричневого или черного, с участками красного цвета.
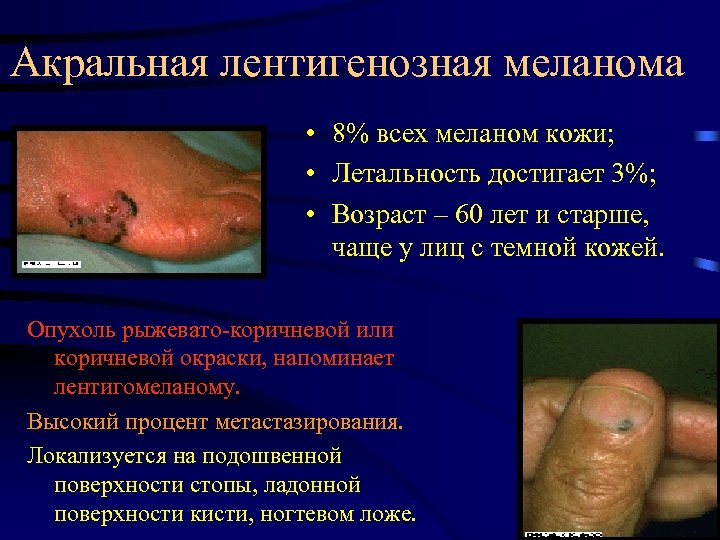 Акральная лентигенозная меланома • 8% всех меланом кожи; • Летальность достигает 3%; • Возраст – 60 лет и старше, чаще у лиц с темной кожей. Опухоль рыжевато-коричневой или коричневой окраски, напоминает лентигомеланому. Высокий процент метастазирования. Локализуется на подошвенной поверхности стопы, ладонной поверхности кисти, ногтевом ложе.
Акральная лентигенозная меланома • 8% всех меланом кожи; • Летальность достигает 3%; • Возраст – 60 лет и старше, чаще у лиц с темной кожей. Опухоль рыжевато-коричневой или коричневой окраски, напоминает лентигомеланому. Высокий процент метастазирования. Локализуется на подошвенной поверхности стопы, ладонной поверхности кисти, ногтевом ложе.
 Диагностические мероприятия 1. Осмотр кожных покровов всего тела; 2. Пальпация всех доступных групп лимфатических узлов (пункционная биопсия при подозрении на mts-поражение); 3. Рентгенография органов грудной клетки; 4. УЗИ органов брюшной полости; 5. Цитологическое исследование мазковотпечатков (при изъязвлении опухоли); 6. Эксцизионная биопсия (при отсутствии изъязвления) со срочным интраоперационным гистологическим исследованием (под местной анестезией).
Диагностические мероприятия 1. Осмотр кожных покровов всего тела; 2. Пальпация всех доступных групп лимфатических узлов (пункционная биопсия при подозрении на mts-поражение); 3. Рентгенография органов грудной клетки; 4. УЗИ органов брюшной полости; 5. Цитологическое исследование мазковотпечатков (при изъязвлении опухоли); 6. Эксцизионная биопсия (при отсутствии изъязвления) со срочным интраоперационным гистологическим исследованием (под местной анестезией).
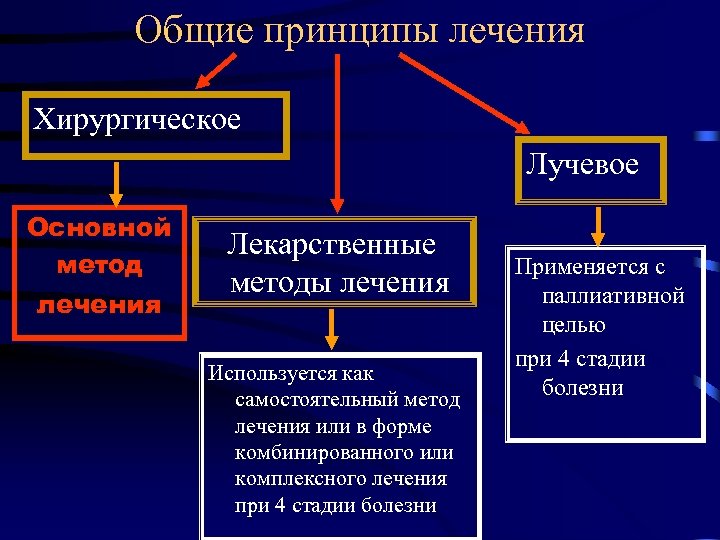 Общие принципы лечения Хирургическое Лучевое Основной метод лечения Лекарственные методы лечения Используется как самостоятельный метод лечения или в форме комбинированного или комплексного лечения при 4 стадии болезни Применяется с паллиативной целью при 4 стадии болезни
Общие принципы лечения Хирургическое Лучевое Основной метод лечения Лекарственные методы лечения Используется как самостоятельный метод лечения или в форме комбинированного или комплексного лечения при 4 стадии болезни Применяется с паллиативной целью при 4 стадии болезни
 Хирургическое лечение Опухоль удаляют единым блоком с окружающей кожей, подкожной клетчаткой, фасцией с рассечением кожи на расстоянии от опухоли: 1 -2 см при меланоме in situ, 1 -2 уровне инвазии. 2 -3 см при меланоме на лице, кисти, у естественных отверстий. 4 -5 см в остальных случаях. Ампутация, экзартикуляция пальцев (при меланоме пальцев кисти, стопы). Удаление ушной раковины при локализации меланомы в верхней или центральной части.
Хирургическое лечение Опухоль удаляют единым блоком с окружающей кожей, подкожной клетчаткой, фасцией с рассечением кожи на расстоянии от опухоли: 1 -2 см при меланоме in situ, 1 -2 уровне инвазии. 2 -3 см при меланоме на лице, кисти, у естественных отверстий. 4 -5 см в остальных случаях. Ампутация, экзартикуляция пальцев (при меланоме пальцев кисти, стопы). Удаление ушной раковины при локализации меланомы в верхней или центральной части.
 Лимфодиссекция • При наличии метастазов в регионарных лимфатических узлах (одновременно с удалением первичного опухолевого очага). • Профилактическая лимфодиссекция: – Локализация опухолевого очага в проекции регионарного лимфоколлектора; – Высокая вероятность метастазирования (изъязвление опухоли, инфильтрация подлежащих тканей, наличие увеличенных лимфоузлов).
Лимфодиссекция • При наличии метастазов в регионарных лимфатических узлах (одновременно с удалением первичного опухолевого очага). • Профилактическая лимфодиссекция: – Локализация опухолевого очага в проекции регионарного лимфоколлектора; – Высокая вероятность метастазирования (изъязвление опухоли, инфильтрация подлежащих тканей, наличие увеличенных лимфоузлов).
 Наблюдение и сроки после завершения лечения: 1) 1 раз в 3 месяца в течение первого года; 2) 1 раз в 6 месяцев в течение второго года; 3) 1 раз в год в течение трёх лет с третьего года после завершения лечения.
Наблюдение и сроки после завершения лечения: 1) 1 раз в 3 месяца в течение первого года; 2) 1 раз в 6 месяцев в течение второго года; 3) 1 раз в год в течение трёх лет с третьего года после завершения лечения.
 Объем обследований при диспансерном наблюдении за излеченными больными: 1) Локальный контроль; 2) Пальпация всех доступных групп лимфатических узлов; 3) Рентгенография органов грудной клетки - 1 раз в год - 1 раз в 6 месяцев при метастатической форме меланомы; 4) УЗИ брюшной полости 1 раз в 6 месяцев.
Объем обследований при диспансерном наблюдении за излеченными больными: 1) Локальный контроль; 2) Пальпация всех доступных групп лимфатических узлов; 3) Рентгенография органов грудной клетки - 1 раз в год - 1 раз в 6 месяцев при метастатической форме меланомы; 4) УЗИ брюшной полости 1 раз в 6 месяцев.
 Выводы: • Необходимо выполнять приказ № 253 «… уделять особое внимание осмотру кожных покровов и всех групп регионарных лимфоузлов во время проведения профосмотров…» ; • Не проводить лечение пациентов с опухолями кожи в ЛПУ Могилевской области; • Все образования, подозрительные на злокачественные, злокачественные обязательно направлять в УЗ «МООД» . • Выявление меланомы кожи на ранних стадиях позволяет улучшить качество жизни пациентов и увеличить пятилетнюю выживаемость.
Выводы: • Необходимо выполнять приказ № 253 «… уделять особое внимание осмотру кожных покровов и всех групп регионарных лимфоузлов во время проведения профосмотров…» ; • Не проводить лечение пациентов с опухолями кожи в ЛПУ Могилевской области; • Все образования, подозрительные на злокачественные, злокачественные обязательно направлять в УЗ «МООД» . • Выявление меланомы кожи на ранних стадиях позволяет улучшить качество жизни пациентов и увеличить пятилетнюю выживаемость.
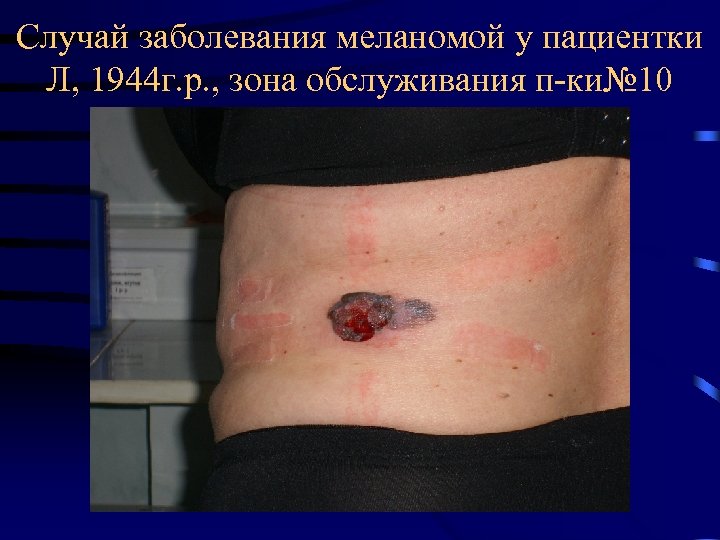 Случай заболевания меланомой у пациентки Л, 1944 г. р. , зона обслуживания п-ки№ 10
Случай заболевания меланомой у пациентки Л, 1944 г. р. , зона обслуживания п-ки№ 10



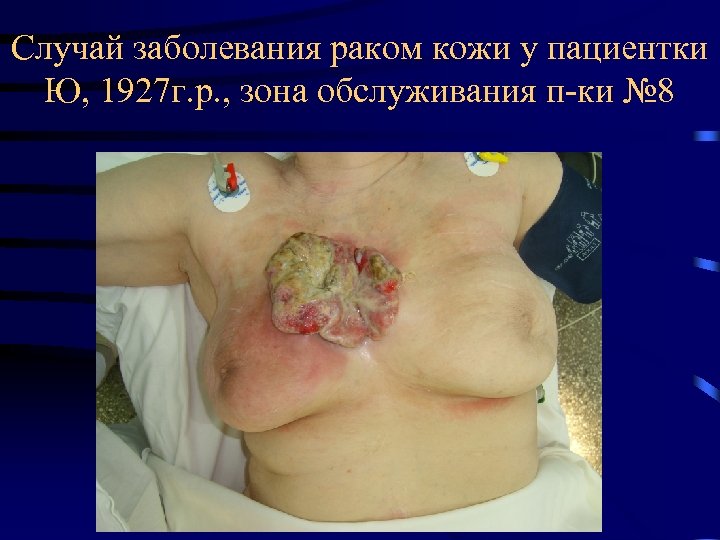 Случай заболевания раком кожи у пациентки Ю, 1927 г. р. , зона обслуживания п-ки № 8
Случай заболевания раком кожи у пациентки Ю, 1927 г. р. , зона обслуживания п-ки № 8






 Спасибо за внимание
Спасибо за внимание


