medikamentozna_alergiya.ppt
- Количество слайдов: 30
 Медикаментозна алергія Підготувала студентка 5 курсу 2 мед. ф-ту. 12 групи Бессараб Евгенія
Медикаментозна алергія Підготувала студентка 5 курсу 2 мед. ф-ту. 12 групи Бессараб Евгенія
 Актуальність теми: Проблема виникнення побічних реакцій алергічного походження, при застосуванні діагностичних і лікувальних засобів (ЛЗ) є актуальною. Згідно літературних даних вони зустрічаються у 10 -20% населення, у 5% - є причиної госпіталізації, у 3% приводом до інтенсивної терапії, у 12% - ведуть до суттєво більш тривалого перебування у стаціонарі, у 1% є причиною летальності (за цим показником займають 5 місце після серцево-судинних, онкологічних, легеневих захворювань та травм) в Україні, де, за даними вітчизняних дослідників , частота МА серед населення коливається між 1 -2%, що, теоретично, може призводити від 100 до 2000 смертних випадків від медикаментозного анафілактичного щоку щорічно.
Актуальність теми: Проблема виникнення побічних реакцій алергічного походження, при застосуванні діагностичних і лікувальних засобів (ЛЗ) є актуальною. Згідно літературних даних вони зустрічаються у 10 -20% населення, у 5% - є причиної госпіталізації, у 3% приводом до інтенсивної терапії, у 12% - ведуть до суттєво більш тривалого перебування у стаціонарі, у 1% є причиною летальності (за цим показником займають 5 місце після серцево-судинних, онкологічних, легеневих захворювань та травм) в Україні, де, за даними вітчизняних дослідників , частота МА серед населення коливається між 1 -2%, що, теоретично, може призводити від 100 до 2000 смертних випадків від медикаментозного анафілактичного щоку щорічно.
 Медикаментозна алергія – це вторинна підвищена реакція на лікарські препарати, що супроводжується загальними або місцевими клінічними проявами в основі якої лежать імкнологічні механізми. Вона розвивається тільки при повторному введенні препаратів. Етапи розвитку алергії: 1. Утворення гаптена. 2. Кон*югація утвореного гаптена з білками організму. 3. Розвиток імунної реакції організму на утворений комплекс гаптен-носій, що є чужерідним для організму.
Медикаментозна алергія – це вторинна підвищена реакція на лікарські препарати, що супроводжується загальними або місцевими клінічними проявами в основі якої лежать імкнологічні механізми. Вона розвивається тільки при повторному введенні препаратів. Етапи розвитку алергії: 1. Утворення гаптена. 2. Кон*югація утвореного гаптена з білками організму. 3. Розвиток імунної реакції організму на утворений комплекс гаптен-носій, що є чужерідним для організму.
 Механізми МА Переважна більшість ЛЗ являє собою повноцінні алергени - гаптени. Тільки з”єднуючися в організмі з білками сироватки крові вони отримують властивості повноцінного алергену. Проти такого кон”югованого АГ в організмі відбувається напрацювання антитіл - сенсибілізація і, як і у відношенні інших АГ, при повторному надходженні ЛЗ до организму відбувається відомий каскадний процес: взаємодія АГ с антитілами або сенсибілізованими лімфоцитами - виділення медіаторів - патофізіологічна реакція – клінічні прояви.
Механізми МА Переважна більшість ЛЗ являє собою повноцінні алергени - гаптени. Тільки з”єднуючися в організмі з білками сироватки крові вони отримують властивості повноцінного алергену. Проти такого кон”югованого АГ в організмі відбувається напрацювання антитіл - сенсибілізація і, як і у відношенні інших АГ, при повторному надходженні ЛЗ до организму відбувається відомий каскадний процес: взаємодія АГ с антитілами або сенсибілізованими лімфоцитами - виділення медіаторів - патофізіологічна реакція – клінічні прояви.
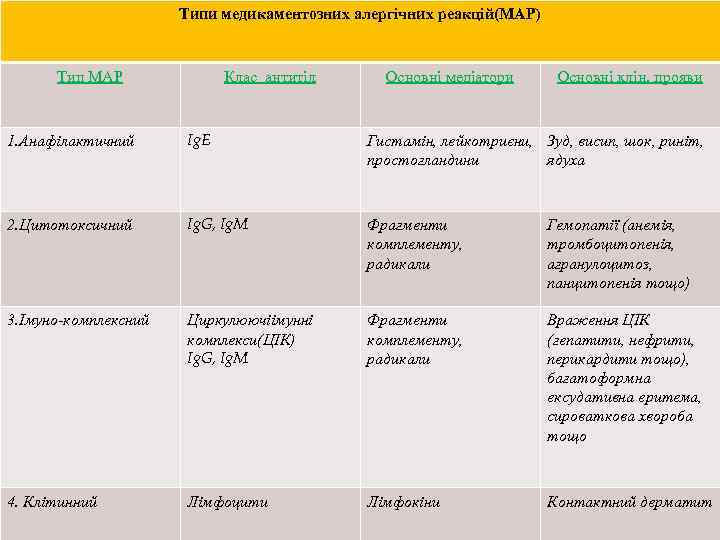 Типи медикаментозних алергічних реакцій(МАР) Тип МАР Клас антитіл Основні медіатори Основні клін. прояви 1. Анафілактичний Ig. E 2. Цитотоксичний Ig. G, Ig. M Фрагменти комплементу, радикали Гемопатії (анемія, тромбоцитопенія, агранулоцитоз, панцитопенія тощо) 3. Імуно-комплексний Циркулюючіімунні комплекси(ЦІК) Ig. G, Ig. M Фрагменти комплементу, радикали Враження ЦІК (гепатити, нефрити, перикардити тощо), багатоформна ексудативна еритема, сироваткова хвороба тощо 4. Клітинний Лімфоцити Лімфокіни Контактний дерматит Гистамін, лейкотриєни, Зуд, висип, шок, риніт, простогландини ядуха
Типи медикаментозних алергічних реакцій(МАР) Тип МАР Клас антитіл Основні медіатори Основні клін. прояви 1. Анафілактичний Ig. E 2. Цитотоксичний Ig. G, Ig. M Фрагменти комплементу, радикали Гемопатії (анемія, тромбоцитопенія, агранулоцитоз, панцитопенія тощо) 3. Імуно-комплексний Циркулюючіімунні комплекси(ЦІК) Ig. G, Ig. M Фрагменти комплементу, радикали Враження ЦІК (гепатити, нефрити, перикардити тощо), багатоформна ексудативна еритема, сироваткова хвороба тощо 4. Клітинний Лімфоцити Лімфокіни Контактний дерматит Гистамін, лейкотриєни, Зуд, висип, шок, риніт, простогландини ядуха
 Етіологічні чинники МА За літературними даними найбільш часто у якості етіологічних факторів МА виступають антибіотики (серед них – похідні пеніциліну) – 40 -50%; сульфаніламіди (до 40%), місцеві анестетики, препарати, що вміщують йод та бром; вакцини (до 25%), сироватки, вітамінні препарати, аналгетики ( до 26%) тощо. інших видів алергії (бактеріальної, пилкової, харчової та ін);
Етіологічні чинники МА За літературними даними найбільш часто у якості етіологічних факторів МА виступають антибіотики (серед них – похідні пеніциліну) – 40 -50%; сульфаніламіди (до 40%), місцеві анестетики, препарати, що вміщують йод та бром; вакцини (до 25%), сироватки, вітамінні препарати, аналгетики ( до 26%) тощо. інших видів алергії (бактеріальної, пилкової, харчової та ін);
 Основні причини розвитку алергії до ліків: спадкова, генетично обумовлена схильність; наявність інших видів алергії (бактеріальної, пилкової, харчової та ін); тривале застосування хворими (у здорових - контакт) лікарських препаратів, особливо повторними курсами; застосування депо-препаратів (наприклад, біцилін); одночасне призначення великого числа лікарських препаратів з різних груп (поліпрогмазія), продукти метаболізму яких можуть посилювати алергенна дію один одного; фізико-хімічна структура, висока сенсибілізуюча активність препарату
Основні причини розвитку алергії до ліків: спадкова, генетично обумовлена схильність; наявність інших видів алергії (бактеріальної, пилкової, харчової та ін); тривале застосування хворими (у здорових - контакт) лікарських препаратів, особливо повторними курсами; застосування депо-препаратів (наприклад, біцилін); одночасне призначення великого числа лікарських препаратів з різних груп (поліпрогмазія), продукти метаболізму яких можуть посилювати алергенна дію один одного; фізико-хімічна структура, висока сенсибілізуюча активність препарату
 Препарати, до яких мають місцеперехресні алергічні реакції: 1) Групою природних і напівсинтетичних пеніцилінов (пеніцилін, біцилін, пеніцилін О, оксацилін, ампіцилін та інш. ) 2) Групою стрептоміцину і аміноглікозидами (неоміцин, канаміцин, гентаміции ті інш. ) 3) Тетрацикліном і його похідними (рондоміцин, метациклін, морфоциклІн, глікоциклІн та ін. ) 4) Групою фенотиазинових похідних і деякими антигістаміними препаратами (аміназин, його аналоги, піпольфен, дипразін). 5) Йодом і всіма препаратами , які його вміщують (розчин Лгоголя, сайодин, йодконтрастнІ препарати та інш. ) 6) Вітаміном В 1, тиамінбромідом і кокарбоксилазою. 7) Люміналом, медіналом і т. д. 8) Піразолоновими препаратами (анальгін, антипірин, амідопірин, бутадіон, ацетилсаліцилова кислота) 9) Новокаїном і сульфаніламідними похідними, ПАСКом. 10) Похідними етилендіаміна (супрастин та інш. ) і еуфіліном. 11) Цефалоспоринами і групою пеніциліну.
Препарати, до яких мають місцеперехресні алергічні реакції: 1) Групою природних і напівсинтетичних пеніцилінов (пеніцилін, біцилін, пеніцилін О, оксацилін, ампіцилін та інш. ) 2) Групою стрептоміцину і аміноглікозидами (неоміцин, канаміцин, гентаміции ті інш. ) 3) Тетрацикліном і його похідними (рондоміцин, метациклін, морфоциклІн, глікоциклІн та ін. ) 4) Групою фенотиазинових похідних і деякими антигістаміними препаратами (аміназин, його аналоги, піпольфен, дипразін). 5) Йодом і всіма препаратами , які його вміщують (розчин Лгоголя, сайодин, йодконтрастнІ препарати та інш. ) 6) Вітаміном В 1, тиамінбромідом і кокарбоксилазою. 7) Люміналом, медіналом і т. д. 8) Піразолоновими препаратами (анальгін, антипірин, амідопірин, бутадіон, ацетилсаліцилова кислота) 9) Новокаїном і сульфаніламідними похідними, ПАСКом. 10) Похідними етилендіаміна (супрастин та інш. ) і еуфіліном. 11) Цефалоспоринами і групою пеніциліну.
 Г. М. Дранник (2000), виділяє системні прояви і органні реакції, що переважають: I. Системні реакції: анафілактичний шок, сироваткова хвороба. 2. Органні реакції з переважним враженням: 2. 1. Шкіри ( кропив”янка і набряк Квінке, васкуліти, багатоформна еритема, фіксований дерматит, контактний дерматит, макулопапульозна екзантема тощо). 2. 2. Крові (анемія, лейкопенія, агранулоцитоз, тромбоцитопенія, панцитопенія, еозинофілія). 2. 3. Вісцеральних органів (нирок, печінки, серця, легень тощо).
Г. М. Дранник (2000), виділяє системні прояви і органні реакції, що переважають: I. Системні реакції: анафілактичний шок, сироваткова хвороба. 2. Органні реакції з переважним враженням: 2. 1. Шкіри ( кропив”янка і набряк Квінке, васкуліти, багатоформна еритема, фіксований дерматит, контактний дерматит, макулопапульозна екзантема тощо). 2. 2. Крові (анемія, лейкопенія, агранулоцитоз, тромбоцитопенія, панцитопенія, еозинофілія). 2. 3. Вісцеральних органів (нирок, печінки, серця, легень тощо).
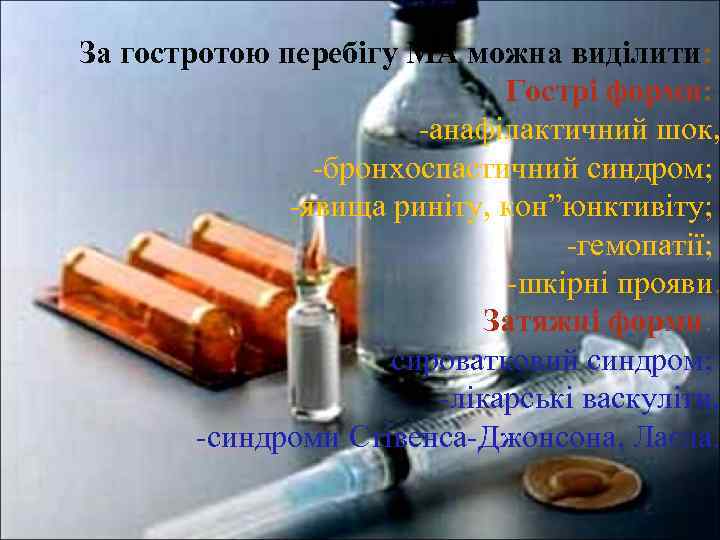 За гостротою перебігу МА можна виділити: Гострі форми: -анафілактичний шок, -бронхоспастичний синдром; -явища риніту, кон”юнктивіту; -гемопатії; -шкірні прояви. Затяжні форми: -сироватковий синдром; -лікарські васкуліти, -синдроми Стівенса-Джонсона, Лаєла.
За гостротою перебігу МА можна виділити: Гострі форми: -анафілактичний шок, -бронхоспастичний синдром; -явища риніту, кон”юнктивіту; -гемопатії; -шкірні прояви. Затяжні форми: -сироватковий синдром; -лікарські васкуліти, -синдроми Стівенса-Джонсона, Лаєла.
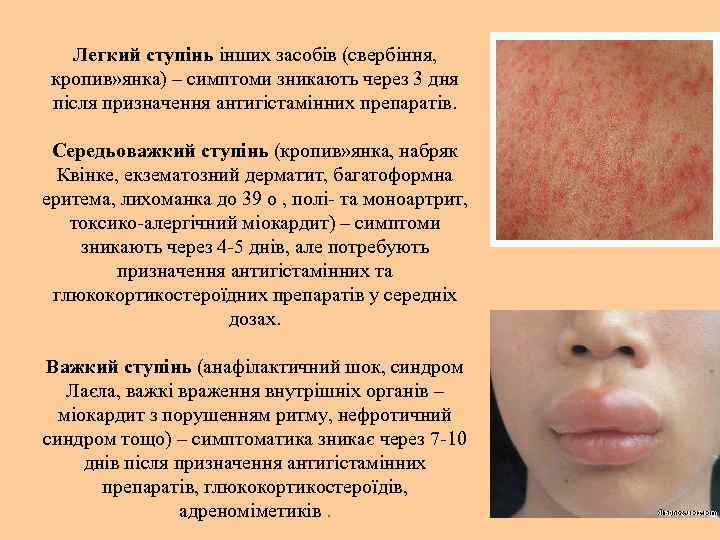 Легкий ступінь інших засобів (свербіння, кропив» янка) – симптоми зникають через 3 дня після призначення антигістамінних препаратів. Середьоважкий ступінь (кропив» янка, набряк Квінке, екзематозний дерматит, багатоформна еритема, лихоманка до 39 о , полі- та моноартрит, токсико-алергічний міокардит) – симптоми зникають через 4 -5 днів, але потребують призначення антигістамінних та глюкокортикостероїдних препаратів у середніх дозах. Важкий ступінь (анафілактичний шок, синдром Лаєла, важкі враження внутрішніх органів – міокардит з порушенням ритму, нефротичний синдром тощо) – симптоматика зникає через 7 -10 днів після призначення антигістамінних препаратів, глюкокортикостероїдів, адреноміметиків.
Легкий ступінь інших засобів (свербіння, кропив» янка) – симптоми зникають через 3 дня після призначення антигістамінних препаратів. Середьоважкий ступінь (кропив» янка, набряк Квінке, екзематозний дерматит, багатоформна еритема, лихоманка до 39 о , полі- та моноартрит, токсико-алергічний міокардит) – симптоми зникають через 4 -5 днів, але потребують призначення антигістамінних та глюкокортикостероїдних препаратів у середніх дозах. Важкий ступінь (анафілактичний шок, синдром Лаєла, важкі враження внутрішніх органів – міокардит з порушенням ритму, нефротичний синдром тощо) – симптоматика зникає через 7 -10 днів після призначення антигістамінних препаратів, глюкокортикостероїдів, адреноміметиків.
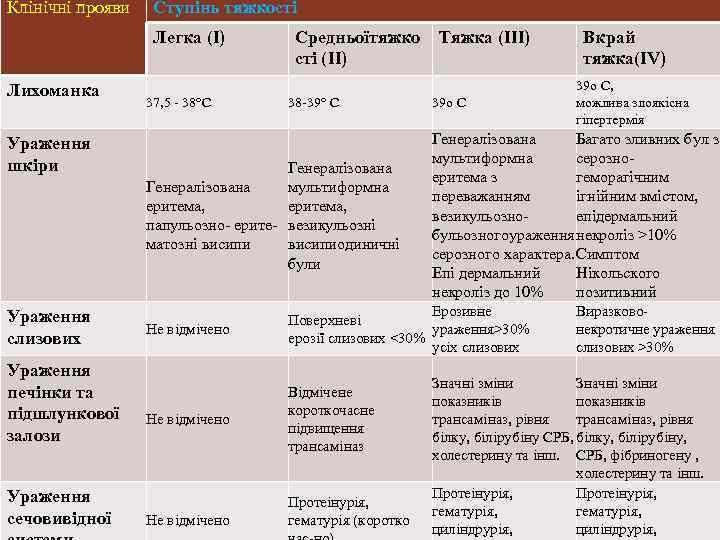 Клінічні прояви Ступінь тяжкості Легка (I) Лихоманка Ураження шкіри Ураження слизових Ураження печінки та підшлункової залози Ураження сечовивідної 37, 5 - 38°С Средньоїтяжко сті (II) 38 -39° С Генералізована мультиформна Генералізована еритема, папульозно- ерите- везикульозні матозні висипиодиничні були Тяжка (III) 39 о С Не відмічено Відмічене короткочасне підвищення трансаміназ Не відмічено 39 о С, можлива злоякісна гіпертермія Генералізована Багато зливних бул з мультиформна серозно- еритема з геморагічним переважанням ігнійним вмістом, везикульозно- епідермальний бульозногоураження некроліз >10% серозного характера. Симптом Епі дермальний Нікольского некроліз до 10% позитивний Ерозивне Поверхневі ураження>30% ерозії слизових <30% усіх слизових Протеінурія, гематурія (коротко Вкрай тяжка(IV) Виразково- некротичне ураження слизових >30% Значні зміни показників трансаміназ, рівня білку, білірубіну СРБ, білку, білірубіну, холестерину та інш. СРБ, фібриногену , холестерину та інш. Протеінурія, гематурія, циліндрурія,
Клінічні прояви Ступінь тяжкості Легка (I) Лихоманка Ураження шкіри Ураження слизових Ураження печінки та підшлункової залози Ураження сечовивідної 37, 5 - 38°С Средньоїтяжко сті (II) 38 -39° С Генералізована мультиформна Генералізована еритема, папульозно- ерите- везикульозні матозні висипиодиничні були Тяжка (III) 39 о С Не відмічено Відмічене короткочасне підвищення трансаміназ Не відмічено 39 о С, можлива злоякісна гіпертермія Генералізована Багато зливних бул з мультиформна серозно- еритема з геморагічним переважанням ігнійним вмістом, везикульозно- епідермальний бульозногоураження некроліз >10% серозного характера. Симптом Епі дермальний Нікольского некроліз до 10% позитивний Ерозивне Поверхневі ураження>30% ерозії слизових <30% усіх слизових Протеінурія, гематурія (коротко Вкрай тяжка(IV) Виразково- некротичне ураження слизових >30% Значні зміни показників трансаміназ, рівня білку, білірубіну СРБ, білку, білірубіну, холестерину та інш. СРБ, фібриногену , холестерину та інш. Протеінурія, гематурія, циліндрурія,
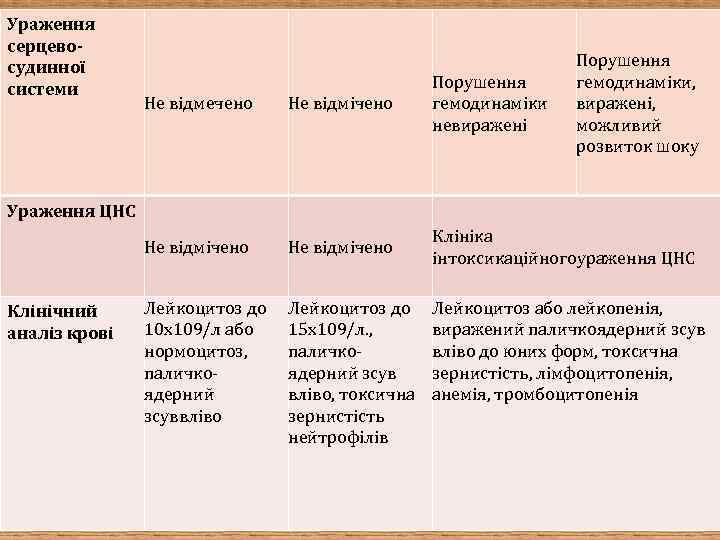 Ураження серцево- судинної системи Порушення гемодинаміки, виражені, можливий розвиток шоку Не відмечено Не відмічено Порушення гемодинаміки невиражені Не відмічено Клініка інтоксикаційногоураження ЦНС Лейкоцитоз до 10 х109/л або нормоцитоз, паличкоядерний зсуввліво Лейкоцитоз до 15 х109/л. , паличкоядерний зсув вліво, токсична зернистість нейтрофілів Ураження ЦНС Клінічний аналіз крові Лейкоцитоз або лейкопенія, виражений паличкоядерний зсув вліво до юних форм, токсична зернистість, лімфоцитопенія, анемія, тромбоцитопенія
Ураження серцево- судинної системи Порушення гемодинаміки, виражені, можливий розвиток шоку Не відмечено Не відмічено Порушення гемодинаміки невиражені Не відмічено Клініка інтоксикаційногоураження ЦНС Лейкоцитоз до 10 х109/л або нормоцитоз, паличкоядерний зсуввліво Лейкоцитоз до 15 х109/л. , паличкоядерний зсув вліво, токсична зернистість нейтрофілів Ураження ЦНС Клінічний аналіз крові Лейкоцитоз або лейкопенія, виражений паличкоядерний зсув вліво до юних форм, токсична зернистість, лімфоцитопенія, анемія, тромбоцитопенія
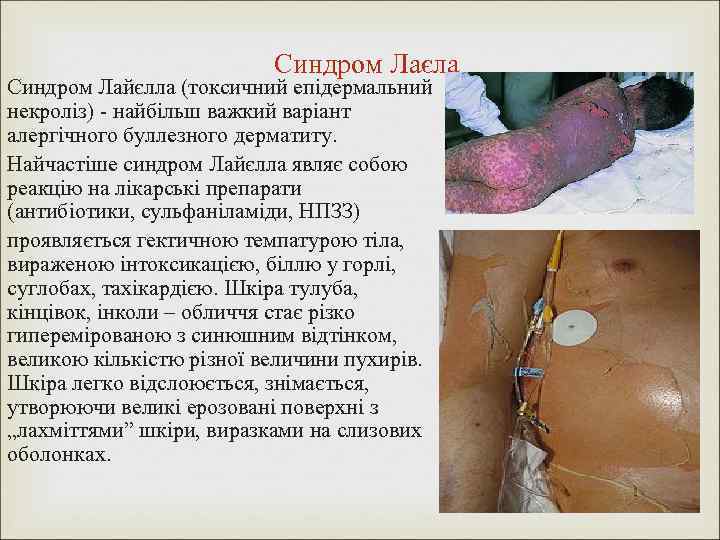 Синдром Лаєла Синдром Лайєлла (токсичний епідермальний некроліз) - найбільш важкий варіант алергічного буллезного дерматиту. Найчастіше синдром Лайєлла являє собою реакцію на лікарські препарати (антибіотики, сульфаніламіди, НПЗЗ) проявляється гектичною темпатурою тіла, вираженою інтоксикацією, біллю у горлі, суглобах, тахікардією. Шкіра тулуба, кінцівок, інколи – обличчя стає різко гиперемірованою з синюшним відтінком, великою кількістю різної величини пухирів. Шкіра легко відслоюється, знімається, утворюючи великі ерозовані поверхні з „лахміттями” шкіри, виразками на слизових оболонках.
Синдром Лаєла Синдром Лайєлла (токсичний епідермальний некроліз) - найбільш важкий варіант алергічного буллезного дерматиту. Найчастіше синдром Лайєлла являє собою реакцію на лікарські препарати (антибіотики, сульфаніламіди, НПЗЗ) проявляється гектичною темпатурою тіла, вираженою інтоксикацією, біллю у горлі, суглобах, тахікардією. Шкіра тулуба, кінцівок, інколи – обличчя стає різко гиперемірованою з синюшним відтінком, великою кількістю різної величини пухирів. Шкіра легко відслоюється, знімається, утворюючи великі ерозовані поверхні з „лахміттями” шкіри, виразками на слизових оболонках.
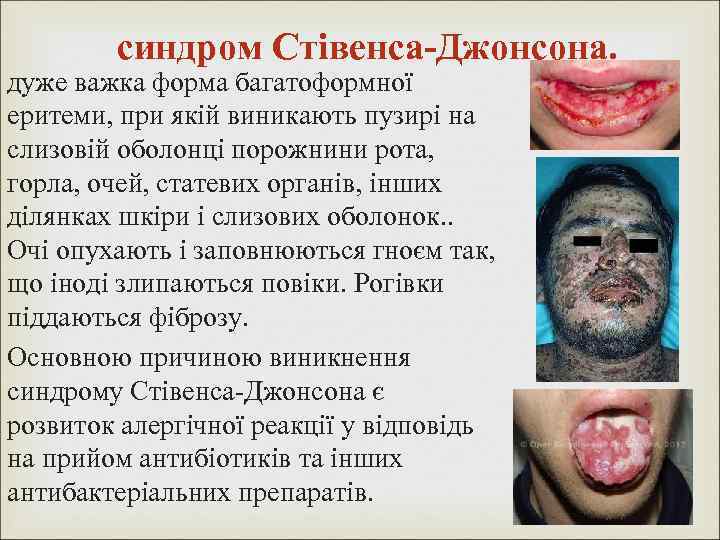 синдром Стівенса-Джонсона. дуже важка форма багатоформної еритеми, при якій виникають пузирі на слизовій оболонці порожнини рота, горла, очей, статевих органів, інших ділянках шкіри і слизових оболонок. . Очі опухають і заповнюються гноєм так, що іноді злипаються повіки. Рогівки піддаються фіброзу. Основною причиною виникнення синдрому Стівенса-Джонсона є розвиток алергічної реакції у відповідь на прийом антибіотиків та інших антибактеріальних препаратів.
синдром Стівенса-Джонсона. дуже важка форма багатоформної еритеми, при якій виникають пузирі на слизовій оболонці порожнини рота, горла, очей, статевих органів, інших ділянках шкіри і слизових оболонок. . Очі опухають і заповнюються гноєм так, що іноді злипаються повіки. Рогівки піддаються фіброзу. Основною причиною виникнення синдрому Стівенса-Джонсона є розвиток алергічної реакції у відповідь на прийом антибіотиків та інших антибактеріальних препаратів.
 Медикаментозний анафілактичний шок (МАШ) - найбільш важкий генералізований прояв МА, обумовлений перебігом імунологічної реакції 1 типу і виділенням великої кількості цитокінів, що супроводжується вираженими порушеннями діяльності різних органів і систем Гемодинамічном варіанті МАШ на перший план виходять симптоми порушення діяльності серцево-судинної системи, спостерігається спазм (блідість) чи розширення (гиперемія) периферичних судин. Артеріальний тиск знижений. Асфіктичний варіант МАШ проявляється гострою дихальною недостатністю, яка обумовлена бронхоспазмом, набряком слизової оболонки бронхів. Церебральний варіант МАШ характеризується переважанням порушень у діяльності ЦНС: психомоторним збудженням, порушеннями свідомості, судомами, епилептиформними припадками, рідше - симптомами набряку мозкової тканини. Абдомінальний варіант МАШ основні ознаки - різкий біль в животі, симптоми подразнення очеревини. Можливою є поява загрудинного
Медикаментозний анафілактичний шок (МАШ) - найбільш важкий генералізований прояв МА, обумовлений перебігом імунологічної реакції 1 типу і виділенням великої кількості цитокінів, що супроводжується вираженими порушеннями діяльності різних органів і систем Гемодинамічном варіанті МАШ на перший план виходять симптоми порушення діяльності серцево-судинної системи, спостерігається спазм (блідість) чи розширення (гиперемія) периферичних судин. Артеріальний тиск знижений. Асфіктичний варіант МАШ проявляється гострою дихальною недостатністю, яка обумовлена бронхоспазмом, набряком слизової оболонки бронхів. Церебральний варіант МАШ характеризується переважанням порушень у діяльності ЦНС: психомоторним збудженням, порушеннями свідомості, судомами, епилептиформними припадками, рідше - симптомами набряку мозкової тканини. Абдомінальний варіант МАШ основні ознаки - різкий біль в животі, симптоми подразнення очеревини. Можливою є поява загрудинного
 Діагностика МА 1 этап. Клінико-анамнестична діагностика. На підставі збирання анамнезу виділяються наступні контингенти: 1) з підвищеною вірогідністю виникнення алергічних реакцій на ЛЗ. До них відносяться: - хворі з побічними реакціями на ЛЗ в минулому, які проявлялися вищенаведеними проявами МА; - хворіі з АЗ немедикаментозного генезу (БА, АР, кропив”янка, дерматити, інсектна алергіятощо); 3)категорії, що мають (чи мали) постійний професійний контакт з ЛП: мед-, фармпрацівники, співробітники хімпідприємств тощо; 4)хворі з автоімунними захворюваннями, а також ті, хто часто і тривало приймає ЛЗ.
Діагностика МА 1 этап. Клінико-анамнестична діагностика. На підставі збирання анамнезу виділяються наступні контингенти: 1) з підвищеною вірогідністю виникнення алергічних реакцій на ЛЗ. До них відносяться: - хворі з побічними реакціями на ЛЗ в минулому, які проявлялися вищенаведеними проявами МА; - хворіі з АЗ немедикаментозного генезу (БА, АР, кропив”янка, дерматити, інсектна алергіятощо); 3)категорії, що мають (чи мали) постійний професійний контакт з ЛП: мед-, фармпрацівники, співробітники хімпідприємств тощо; 4)хворі з автоімунними захворюваннями, а також ті, хто часто і тривало приймає ЛЗ.
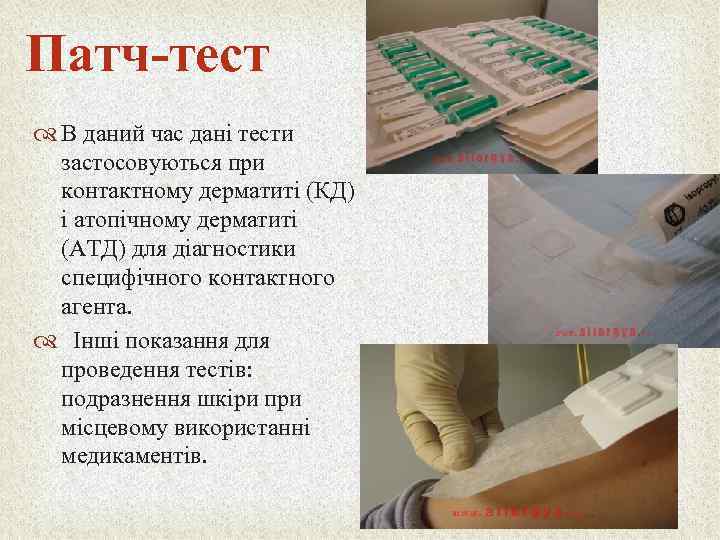 Патч-тест В даний час дані тести застосовуються при контактному дерматиті (КД) і атопічному дерматиті (АТД) для діагностики специфічного контактного агента. Інші показання для проведення тестів: подразнення шкіри при місцевому використанні медикаментів.
Патч-тест В даний час дані тести застосовуються при контактному дерматиті (КД) і атопічному дерматиті (АТД) для діагностики специфічного контактного агента. Інші показання для проведення тестів: подразнення шкіри при місцевому використанні медикаментів.
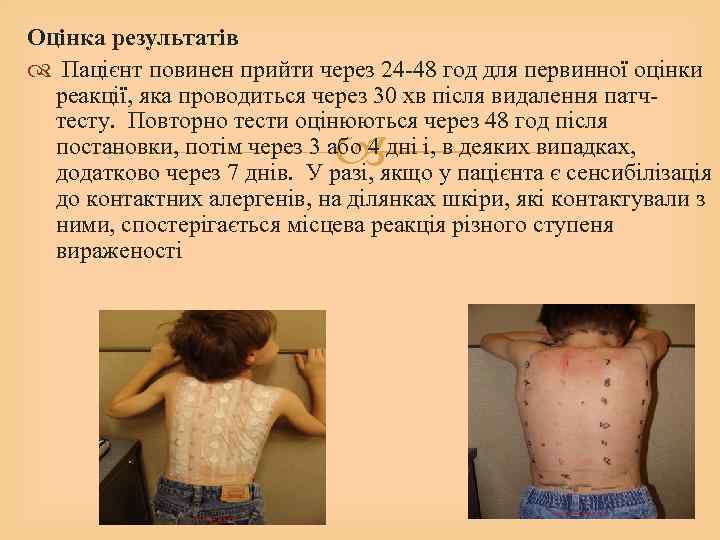 Оцінка результатів Пацієнт повинен прийти через 24 -48 год для первинної оцінки реакції, яка проводиться через 30 хв після видалення патчтесту. Повторно тести оцінюються через 48 год після постановки, потім через 3 або 4 дні і, в деяких випадках, додатково через 7 днів. У разі, якщо у пацієнта є сенсибілізація до контактних алергенів, на ділянках шкіри, які контактували з ними, спостерігається місцева реакція різного ступеня вираженості
Оцінка результатів Пацієнт повинен прийти через 24 -48 год для первинної оцінки реакції, яка проводиться через 30 хв після видалення патчтесту. Повторно тести оцінюються через 48 год після постановки, потім через 3 або 4 дні і, в деяких випадках, додатково через 7 днів. У разі, якщо у пацієнта є сенсибілізація до контактних алергенів, на ділянках шкіри, які контактували з ними, спостерігається місцева реакція різного ступеня вираженості
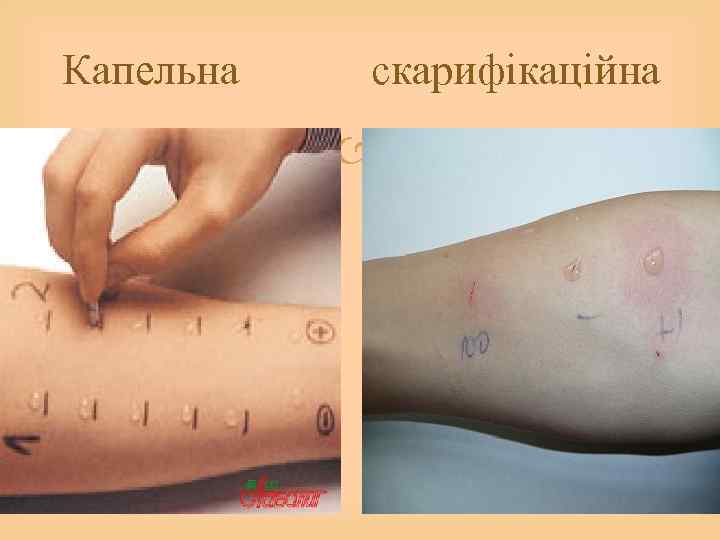
 Крапельна проба На шкіру внутрішньої поверхні передпліччя наносять по одній каплі лікарського препарату, разчинника та гістаміну. Через 20 хв. Враховують місцеву та загальну реакцію. Місцева-папула, гіперемія. Загальна -головокружіння, зуд, слабкість. Скарифікаційна проба Виконується після негативної крапильної в тій же послідовності. Наноситься на скарифікаційну шкіру
Крапельна проба На шкіру внутрішньої поверхні передпліччя наносять по одній каплі лікарського препарату, разчинника та гістаміну. Через 20 хв. Враховують місцеву та загальну реакцію. Місцева-папула, гіперемія. Загальна -головокружіння, зуд, слабкість. Скарифікаційна проба Виконується після негативної крапильної в тій же послідовності. Наноситься на скарифікаційну шкіру
 Капельна скарифікаційна
Капельна скарифікаційна
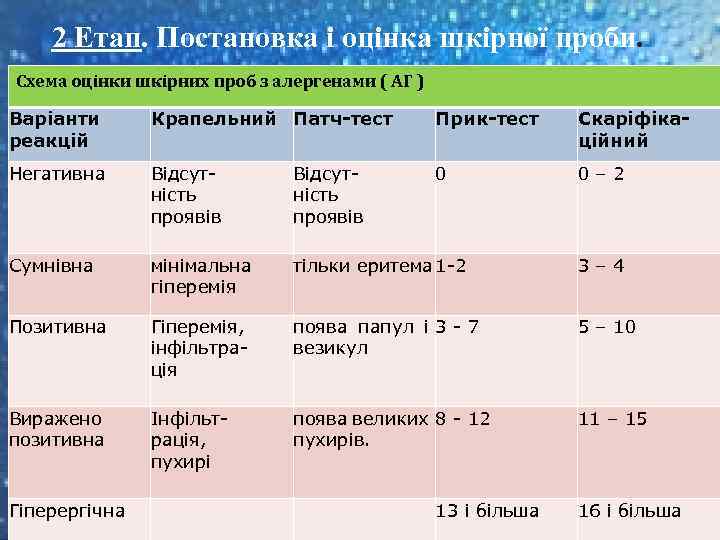 2 Етап. Постановка і оцінка шкірної проби. Схема оцінки шкірних проб з алергенами ( АГ ) Варіанти реакцій Крапельний Патч-тест Прик-тест Скаріфікаційний Негативна Відсутність проявів 0 0– 2 Сумнівна мінімальна гіперемія тільки еритема 1 -2 3– 4 Позитивна Гіперемія, інфільтрація поява папул і 3 - 7 везикул 5 – 10 Виражено позитивна Інфільтрація, пухирі поява великих 8 - 12 пухирів. 11 – 15 Гіперергічна 13 і більша 16 і більша
2 Етап. Постановка і оцінка шкірної проби. Схема оцінки шкірних проб з алергенами ( АГ ) Варіанти реакцій Крапельний Патч-тест Прик-тест Скаріфікаційний Негативна Відсутність проявів 0 0– 2 Сумнівна мінімальна гіперемія тільки еритема 1 -2 3– 4 Позитивна Гіперемія, інфільтрація поява папул і 3 - 7 везикул 5 – 10 Виражено позитивна Інфільтрація, пухирі поява великих 8 - 12 пухирів. 11 – 15 Гіперергічна 13 і більша 16 і більша
 Тип р- Клінічні ції форми Лабораторні методи ідентифікації ліків-алергенів 1 Анафілактичний шок, кропив» янка, набряк Квінке, напади ядухи, алергічного риніту, кон’юнктивіту Базофільні тести, радіоалергосорбентний тест, імуноферментний аналіз, імунофлюоресцентні тести, хемілюмінометричний (МАСТтест), реакція пасивної гемаглютинації (РПГА). 2 Гемопатії (гемолітична анемія, лейкопенія, тромбоцитопенія, агранулоцитоз, панцитопенія) Прямий тест дегрануляції базофілів (TДБ), тест стимуляції базофілів алергеном, тест пригнічення алергеном люмінолзалежної хемолюмінісценції сенсибілізованих лейкоцитів
Тип р- Клінічні ції форми Лабораторні методи ідентифікації ліків-алергенів 1 Анафілактичний шок, кропив» янка, набряк Квінке, напади ядухи, алергічного риніту, кон’юнктивіту Базофільні тести, радіоалергосорбентний тест, імуноферментний аналіз, імунофлюоресцентні тести, хемілюмінометричний (МАСТтест), реакція пасивної гемаглютинації (РПГА). 2 Гемопатії (гемолітична анемія, лейкопенія, тромбоцитопенія, агранулоцитоз, панцитопенія) Прямий тест дегрануляції базофілів (TДБ), тест стимуляції базофілів алергеном, тест пригнічення алергеном люмінолзалежної хемолюмінісценції сенсибілізованих лейкоцитів
 3 Сироваткова хвороба, екзема, враження імунними комплексами внутрішніх органів. Імунофлюоресцентні тести, реакції преципітації, визначення імунних комплексів, імунотермістометрія 4 Контактний дерматит, фотоалергічний дерматит, еритемовезикулярні дерматити, геморагічний васкуліт Реакція бластної трансформації лімфоцитів, реакція інгібіції міграції лейкоцитів, тест розеткоутворення
3 Сироваткова хвороба, екзема, враження імунними комплексами внутрішніх органів. Імунофлюоресцентні тести, реакції преципітації, визначення імунних комплексів, імунотермістометрія 4 Контактний дерматит, фотоалергічний дерматит, еритемовезикулярні дерматити, геморагічний васкуліт Реакція бластної трансформації лімфоцитів, реакція інгібіції міграції лейкоцитів, тест розеткоутворення
 Лікування МА Загальні принципи лікування: 1. Відміняються всі препарати , крім необхідних за життєвими показами. 2. Призначають голодну паузу або гіпоалергічну дієту. 3. Прийом антигістамінних препаратів. При неефективності призначають глюкокортикоїди. 4. Посиндромна терапія проявів МА. 5. Запис в історії хвороби про наявність медикаментозної алергії.
Лікування МА Загальні принципи лікування: 1. Відміняються всі препарати , крім необхідних за життєвими показами. 2. Призначають голодну паузу або гіпоалергічну дієту. 3. Прийом антигістамінних препаратів. При неефективності призначають глюкокортикоїди. 4. Посиндромна терапія проявів МА. 5. Запис в історії хвороби про наявність медикаментозної алергії.
 Лікування МА з клінічними проявами алергічних реакцій 1 типу (анафілактичний шок, явища алергічного риніту, ядухи, кропив» янки) проводиться згідно протоколів надання допомоги при цих захворюваннях. Лікування МА з клінічними проявами алергічних реакцій 2 типу що мають перебіг, переважно, у вигляді гемопатій (гемолітична анемія, лейкопенія, тромбоцитопенія, агранулоцитоз, панцитопенія), має проводитися після консультації лікаря-гематолога, згідно протоколів лікування цих захворювань (введення системних глюкокортикостероїдів тощо).
Лікування МА з клінічними проявами алергічних реакцій 1 типу (анафілактичний шок, явища алергічного риніту, ядухи, кропив» янки) проводиться згідно протоколів надання допомоги при цих захворюваннях. Лікування МА з клінічними проявами алергічних реакцій 2 типу що мають перебіг, переважно, у вигляді гемопатій (гемолітична анемія, лейкопенія, тромбоцитопенія, агранулоцитоз, панцитопенія), має проводитися після консультації лікаря-гематолога, згідно протоколів лікування цих захворювань (введення системних глюкокортикостероїдів тощо).
 Лікування МА з клінічними проявами алергічних реакцій 3 типу (сироваткова хвороба, екзема, враження імунними комплексами внутрішніх органів, екзогенний алергічний альвеоліт, артюсоподібні реакції, анемія, агранулоцитоз, васкуліти), проводиться згідно протоколів лікування цих захворювань, з введенням системних глюкокортикостероїдів, інгібіторів протеаз, при необхідності - плазмофорезу тощо. Лікування МА з клінічними проявами алергічних реакцій 4 типу (контактний дерматит, фото-алергічний дерматит, еритемо -везикулярні дерматити, геморагічний васкуліт) потребує рекомендацій дерматолога і лікування, переважно, за допомогою топічних глюкокортикостероїдів, що наносяться у вигляді мазей, гелів.
Лікування МА з клінічними проявами алергічних реакцій 3 типу (сироваткова хвороба, екзема, враження імунними комплексами внутрішніх органів, екзогенний алергічний альвеоліт, артюсоподібні реакції, анемія, агранулоцитоз, васкуліти), проводиться згідно протоколів лікування цих захворювань, з введенням системних глюкокортикостероїдів, інгібіторів протеаз, при необхідності - плазмофорезу тощо. Лікування МА з клінічними проявами алергічних реакцій 4 типу (контактний дерматит, фото-алергічний дерматит, еритемо -везикулярні дерматити, геморагічний васкуліт) потребує рекомендацій дерматолога і лікування, переважно, за допомогою топічних глюкокортикостероїдів, що наносяться у вигляді мазей, гелів.
 Профілактика МА Ділиться на заходи загального порядку і індивідуальні. Заходи загального порядку включають борьбу с поліпрагмазією, зміна порядку роботи аптечних установ, підвищення якості ЛЗ, що випускаються чи продаються, налагодження в установах охорони здоров”я методів раннього виявлення і профілактики МА, проведення роз”яснювальної роботи серед населення.
Профілактика МА Ділиться на заходи загального порядку і індивідуальні. Заходи загального порядку включають борьбу с поліпрагмазією, зміна порядку роботи аптечних установ, підвищення якості ЛЗ, що випускаються чи продаються, налагодження в установах охорони здоров”я методів раннього виявлення і профілактики МА, проведення роз”яснювальної роботи серед населення.
 Індивідуальні заходи профілактики МА повинні здійснюватися безпосередньо особами, що приймають ЛЗ. Хворі повинні уявляти собі всю небезпеку ЛЗ іпритримуватися певних мір попередження ускладнень фармакотерапії. В цьому їм повнні допомагати медпрацівники.
Індивідуальні заходи профілактики МА повинні здійснюватися безпосередньо особами, що приймають ЛЗ. Хворі повинні уявляти собі всю небезпеку ЛЗ іпритримуватися певних мір попередження ускладнень фармакотерапії. В цьому їм повнні допомагати медпрацівники.
 Список використаної літератури: 1 http: //www. medinfo. ru/sovety/allerg/14. ph tml 2 www. neuronet. ru 3. Основы иммунологии: Учебное пособие. / Под ред. Генералова И. И. Витебск, - ВГМУ, 2002. - 96. с. 4 Аллергология и иммунология. / Под ред. К. В. Никитин - Ф 48 М. : Медицина, 1985. 635 с. 5 http: //bibliofond. ru/view. aspx? id=556998 Дякую за увагу
Список використаної літератури: 1 http: //www. medinfo. ru/sovety/allerg/14. ph tml 2 www. neuronet. ru 3. Основы иммунологии: Учебное пособие. / Под ред. Генералова И. И. Витебск, - ВГМУ, 2002. - 96. с. 4 Аллергология и иммунология. / Под ред. К. В. Никитин - Ф 48 М. : Медицина, 1985. 635 с. 5 http: //bibliofond. ru/view. aspx? id=556998 Дякую за увагу


