васклит средниъх артерии.ppt
- Количество слайдов: 21

Медицинский Университет Астана Кафедра внутренних болезней № 1 Презентация на тему: «Системный васкулит артерий среднего калибра» Подготовила: Исаина С, ОМ – 440 Проверила: Тенюкова К. Ю

Системные васкулиты объединяют группу заболеваний, при которых наблюдается воспаление и разрушение сосудистых стенок, приводящее к ишемии органов и тканей. Различают системные васкулиты с поражением сосудов мелкого, среднего и крупного калибра.

Узелковый Периартериит — это полиорганное поражение, характеризующееся воспалением мелких и средних артерий. Наиболее часто при УП повреждаются сосуды кожи, почек, периферических нервов, мышц и желудочнокишечного тракта. Вовлечение в процесс других органов наблюдается редко. Это довольно редкое заболевание (5 -10 случаев на 1 000 человек в год). Мужчины болеют в 2 раза чаще женщин. УП встречается во всех расовых группах, средний возраст пациентов составляет 45 -65 лет

Этиология УП неизвестна. Большинство авторов считают, что в его основе лежат иммунокомплексные механизмы. Однако отложения иммунных комплексов или компонентов комплемента в пораженных сосудах находят редко. По другой теории, происходит непосредственное повреждение эндотелия с последующим высвобождением цитокинов и медиаторов воспалительной реакции, но пока не найден пусковой фактор или антиген. С УП или васкулитом, похожим на УП, могут сочетаться o • вирусные инфекции (в том числе вызванные вирусами гепатита В, ЦМВ, HTLV-1, ВИЧ, парвовирусами), o • аутоиммунные заболевания (СКВ, ревматоидный артрит, дерматомиозит, синдром Когана), o • медикаментозное воздействие (аллопуринол, сульфопрепараты), o • волосато-клеточный лейкоз

Повреждаются все ткани и органы человеческого тела, в меньшей степени затрагиваются сосуды легких и селезенки. Воспалительный процесс характеризуется развитием фибриноидного некроза и полиморфной клеточной инфильтрации сосудистой стенки, с преобладанием нейтрофилов. Кроме того, в инфильтрате наблюдаются лимфоциты и эозинофилы, количество которых различно. Патологически изменяется строение сосудистой стенки, разрушаются эластические мембраны. На стороне поражения образуются тромбы или аневризматические расширения Исходом воспаления в конкретном участке сосуда является разрастание фиброзной ткани и эндоте -лиальных клеток, что, в свою очередь, приводит к его окклюзии
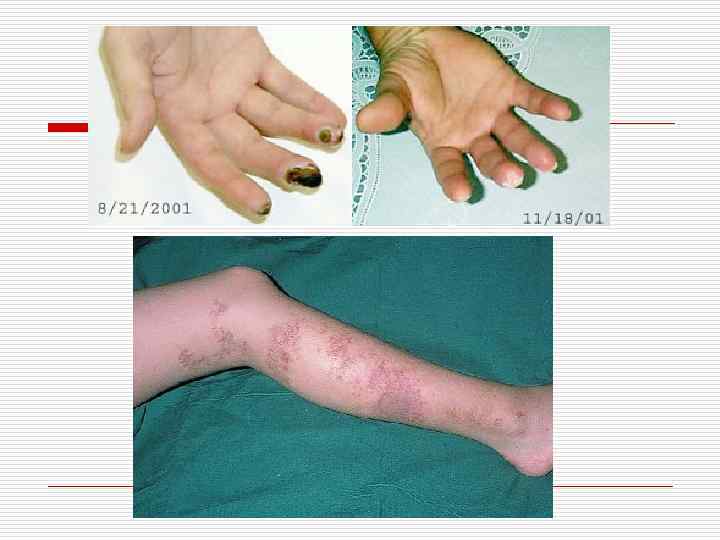
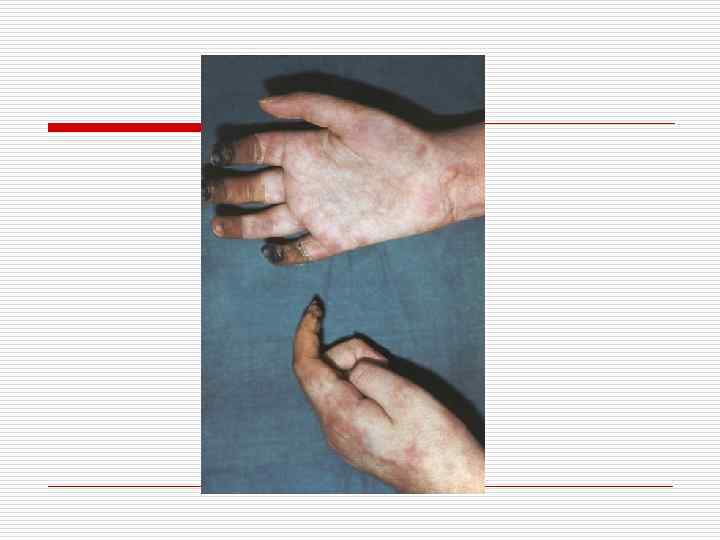

Клиника. Волнообразная лихорадка, устойчивая к антибиотикам; истощение; мышечные и мышечно-суставные боли: полиневриты (реже мононевриты); инфаркты почек, очаговый или диффузный гломерулонефрит, иногда с прогрессирующей почечной недостаточностью; коронарно-ишемический синдром; язвеннонекротические поражения желудочно-кишечного тракта, субсерозные геморрагии или гематомы в поджелудочной железе, селезенке, печени с периспленитом и перигепатитом, тромбоз мезентелиальных артерий; лейкоцитоз, увеличение СОЭ, гиперглобулинемия. Течение острое, подострое, быстро прогрессирующее, рецидивирующее; при рано начатом рациональном лечении возможны длительные ремиссии

o o o Диагностика узелкового полиартериита Диагностические критерии Американской ревматологической ассоциации(1990) Потеря массы тела более 4 кг, не связанная с другими причинами. Livedo reticularis. Боль в яичках, не связанная с инфекцией, травмой или другими причинами. Миалгии (слабость или болезненность в мышцах нижних конечностей). Мононеврит, полиневропатия или сочетание мононевритов. Диастолическое АД выше 90 мм рт. ст. Повышение концентрации мочевины крови более 660 ммоль/л или креатинина более 132, 5 мкмоль/л, не связанное с дегидратацией или обструкцией мочевых путей. Наличие маркёров вируса гепатита В в крови. Изменения, обнаруживаемые при артериографии, - аневризмы или окклюзия висцеральных артерий, не связанные с атеросклерозом, фибромышечной дисплазией и другими невоспалительными заболеваниями. Гистологическое исследование артерий мелкого и среднего калибра демонстрирует гранулоцитарную и мононуклеарную ифильтрацию стенок артерий. Для постановки диагноза необходимо обнаружение четырёх критериев. Чувствительность 98, 9%, специфичность 95, 2%.

ЛЕЧЕНИЕ o o Принятие решения о начале терапии УП (при отсутствии у больного сопутствующего гепатита В) зависит от его продолжительности, скорости прогрессирования и степени поражения органов. Лечение должно включать применение высоких доз кортикостероидов. При тяжелом течении заболевания часто используется пульс-терапия метилпреднизолоном (15 мг/кг массы тела), который вводится внутривенно через каждые 1 -2 ч первые 1 -3 дня Далее кортикостероиды назначают в дозе 1 -2 мг/кг/сут, разделенной на несколько приемов (обычно 3 раза в день) В большинстве случаев при системном поражении наряду с кортикостероидами применяют цитостатики, например циклофосфамид (перорально 2 мг/кг ежедневно или внутривенно 500 -1000 мг/м 2 ежемесячно) У пациентов, у которых выявляется HBe. Ag, используют преднизолон (30 мг/сут) для купирования системных проявлений, плазмаферез с целью удаления из крови циркулирующих иммунных комплексов и противовирусные препараты (видарабин или интерферон а-2(3) для элиминации вируса. При успешном лечении произойдет сероконверсия HBe. Ag на анти-НВе-антитела

Прогноз Он зависит от того, поражены ли и в какой степени внутренние органы и ЦНС Большая часть летальных исходов, регистрируемых в первый год заболевания, наступает, как правило, вследствие некупирующегося васкулита из-за запаздывания в диагностике или осложнений терапии

Аллергический ангиит (синдром Черджа-Стросс) o это гранулематозный васкулит с преимущественным поражением средних и мелких сосудов (капилляров, венул, мелких артериол) и развитием внутристеночных и околососудистых эозинофильных инфильтратов в сочетании с бронхиальной астмой.

o o Этиология и патогенез Мало изучены. Предполагается патогенетическое значение антинейтрофильных цитоплазматических антител. Клиника Заболевание обычно дебютирует симптомами аллергического ринита, который может осложниться полипозом носа, а уже гораздо позже появляются симптомы бронхиальной астмы. Синдром бронхиальной астмы предшествует васкулитам, в среднем, на 2 -3 года. Как правило, в начале болезни имеется умеренная эозинофилия периферической крови (до 10 -15%), однако поставить правильный диагноз на этом этапе практически невозможно. Генерализация болезни, как и ее дебют, часто развивается в результате лекарственной аллергии. Помимо приступов астмы, у больных появляются лихорадка, миалгии, боли в суставах. Возможно поражение кожи в виде геморрагической пурпуры или эритематозных высыпаний. В этот период обычно отмечается высокая эозинофилия крови — 35 -85%. У половины больных поражается легочная паренхима в виде инфильтратов, однако раннее назначение кортикостероидов (по поводу бронхиальной астмы) может «смазывать» типичную клиническую картину: быстро исчезают гиперэозинофилия, легочные инфильтраты, уменьшаются проявления астмы. У большинства больных при генерализации болезни прекращаются приступы астмы.
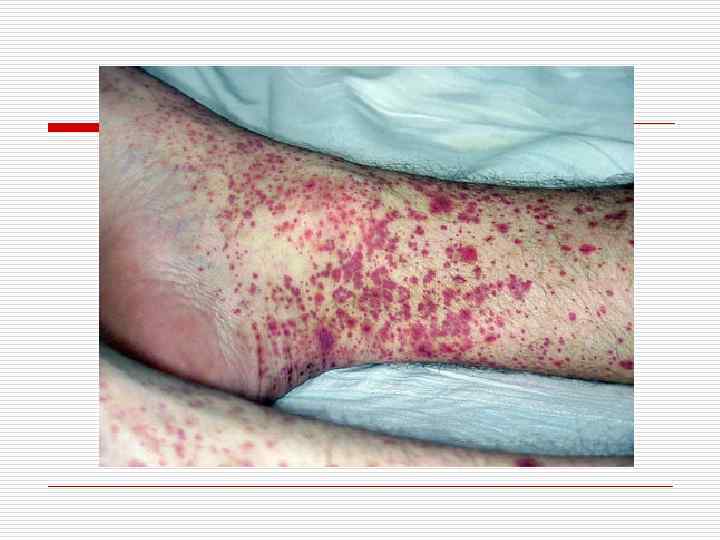

Диагностика Диагноз устанавливается при наличии четырех классификационных критериев Американской коллегии ревматологов (ACR, 1990): o o o астма (в анамнезе стридорозное дыхание и сухие дискантные диффузные хрипы на выдохе); эозинофилия более 10%; моно- полинейропатия; легочные инфильтраты (мигрирующие или транзиторные нерассасывающиеся инфильтраты при рентгенологическом исследовании); параназальная синусная патология (анамнез острой или хронической параназальной синусной боли или рентгенологическое затемнение придаточных пазух носа); экстраваскулярная эозинофилия при биопсии мелких артерий, артериол и венул.

Лечение Используют кортикостероиды, при их неэффективности — цитостатики. Кортикостероиды назначают по 1 мг/кг в сутки до наступления клинического эффекта (в среднем 6 -12 недель), затем дозу постепенно снижают до поддерживающей (10 -15 мг в сутки). Возможно применение пульс-терапии метилпреднизолоном при наличии поражений сердечно-сосудистой системы, легких, множественного мононеврита. Циклофосфамид — 1 -2 мг/кг в сутки внутрь, схема применения в деталях не разработана; возможно применение в виде пульс-терапии 0, 5 -1, 0 г/м 2 ежемесячно.

Облитерирущий тромбангиит, или болезнь Бюргера, - представляет собой воспалительное поражение артерий и вен среднего и мелкого калибра в области нижних и верхних конечностей. Заболевание может клинически проявляться поражением сосудов только рук или только ног. В редких случаях в патологический процесс вовлекаются церебральные, коронарные и висцеральные артерии

o o Этиология заболевания не выяснена, имеются указания на роль наследственных факторов, в частности, носительства антигенов HLA — А 9 и В 5. Сообщается о появлении у больных антител, направленных против коллагена I, III и IV типов, а также против эластина и ламинина. Патоморфологически наблюдается воспаление мелких и средних артерий и вен конечностей, выражена сегментарность процесса, в сосудах могут образоваться тромбы. Поздняя стадия характеризуется периваскулярным фиброзом, облитерацией просвета сосудов, хотя одновременно возможна и реканализация части пораженных артерий. Воспалительный процесс протекает волнообразно — в течение месяцев, лет и приводит к окклюзии артерий.

o o o Заболевание развивается в основном у молодых мужчин (редко у женщин) в возрасте до сорока лет, хотя может встречаться и в более позднем возрасте, а также у подростков. Всегда наблюдается поражение двух нижних и/или двух верхних конечностей — начиная с дистальных отделов с распространением проксимально. Весьма характерна триада: перемежающаяся хромота, синдром Рейно и мигрирующий поверхностный тромбофлебит в дистальных частях конечностей. Перемежающаяся хромота проявляется болями при ходьбе в подъеме стопы и нижней части икроножных мышц; в случае поражения верхних конечностей при работе руками возникают боли в мышцах кисти и предплечья ( «перемежающаяся хромота» верхних конечностей). Наблюдается повышенная чувствительность кистей и стоп к холоду, резкое побледнение пальцев стоп и кистей при охлаждении; пальцы могут быть цианотичными, появляются болезненные узелки и кровоизлияния на подушечках пальцев. Не все пальцы поражаются в одинаковой степени, что связано с неравномерностью поражения артериального русла. Могут быть бледными и холодными не только пальцы, но и стопы и кисти. При тяжелой ишемии появляются боли в дистальных отделах конечностей в покое, трофические поражения ногтей, болезненные изъязвления и даже гангрена кончиков пальцев; возможна самопроизвольная ампутация некротизированных участков. Тяжелые поражения пальцев могут провоцироваться травмой. Часто определяется отсутствие пульса (или значительное снижение пульсации) на артериях ног
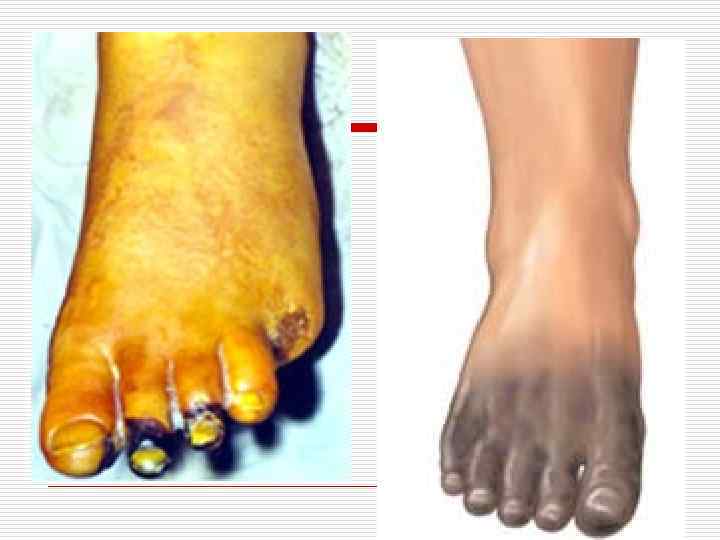

Лечение o o o o o 1 Полный отказ от курения или иного использования табака (Многие больные продолжают курить, несмотря на угрозу ампутации. ) 2 Лечение очаговых ишемических язв: — уход за стопами (смазывание кожи кремом на основе ланолина, прокладывание пальцев овечьей шерстью, оберегание ног от травм), — применение блокаторов кальциевых каналов и/или пентоксифиллина, — использование илопроста — проведение симпатэктомии 3 Лечение целлюлита антибиотиками. 4. Лечение поверхностных тромбофлебитов с помощью НПВС 5. Ампутация конечности, если терапевтические мероприятия не улучшили состояния больного
васклит средниъх артерии.ppt