Чума у детей.pptx
- Количество слайдов: 24

МЕББМ ҚАЗАҚСТАН-РЕСЕЙ МЕДИЦИНАЛЫҚ УНИВЕРСИТЕТІ НУО КАЗАХСТАНСКО- РОССИЙСКИЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ СРС На тему: «Чума у детей» Выполнил: Нуратаев А. Д. , гр. № 407 «Б» , ОМФ

Содержание: Определение Исторические сведения Возбудитель чумы Эпидемиология Клиника Диагностика Лечение Профилактика

Определение Чума ( «Чёрная смерть» , Pestis) - особо опасная, острая, природноочаговая зооантрапонозная* бактериальная инфекция, с множественными путями передачи, и характеризующаяся лихорадочно-интоксикационным синдромом, а также преимущественным поражением кожи и лёгких. Краткий исторический очерк: без преувеличения можно добавить к следующим характеристикам приставку «самая» - древнейшая, опаснейшая и по сей день, бьющая рекорды по тяжести течения и высочайшей смертности, а также по уровню контагиозности (заразности) – во всех этих пунктах чуме практически нет равных. Ещё абсолютно безграмотные туземцы из поколения в поколение передавали житейский опыт: при появлении в хижине дохлых крыс, всё племя покидало местность, накладывая табу и никогда не возвращаясь.

Исторические сведения В истории мира зарегистрированы 3 крупнейшие пандемии чумы: • В III веке было первое описание, на территориях, где сейчас находится Ливия, Сирия, Египет. • Пандемия в VI в в Римской империи до конца правления Юстиниана – «юстинианская пандемия» . В этот период, благодаря накопившемуся опыту, стали вводить карантин 40 дней, в целях предупреждения распространения инфекции. • Конец 19 века - третья пандемия, наиболее распространённая в морских портах. Также этот век стал переломным, т. к в этот период был открыт сам возбудитель чумы французским учёным Иерсином в 1894 г.

Исторические сведения За долго до этих пандемий было много эпидемий, которым нет счёта… Одна из крупнейших была во Франции, в 16 веке, где жил один из известнейших экстрасенсов, врачей и астрологов - Нострадамус. Он успешно боролся с «чёрной смертью» с помощью фитотерапии, и его рецепт дошёл до наших дней: опилки молодого кипариса, флорентийский ирис, гвоздика, ароматный аир и деревянистое алоэ - со всеми этими составляющими смешивали лепестки роз и из этой смеси делали таблетки «розовые пилюли» . К сожалению, свою жену и детей Нострадамусу спасти от чумы не удалось. . . Многие города, в которых царила смерть, подвергались сожжению, а местные врачи, пытаясь помочь заражённым, одевали специальные противочумные «доспехи» : кожаный плащ до самых пят, маска с длинным носом – в этот носовой отдел помещали различные травы и, при вдохе нагретый воздух вызывал испарения антисептических веществ содержащихся в травах, вдыхаемый воздух был практически стерилен. Эта маска была защищена хрустальными линзами, в уши были воткнуты тряпки, а ротовая полость натиралась сырым чесноком. Казалось бы, что эпоха «антибиотиков» навсегда исключит опасность чумы, так думали непродолжительное время, пока учёным Бэконом не был смоделирован генетический мутант чумы – антибиотикоустойчивый штамм. Также бдительность нельзя снижать и потому, что всегда были и есть природные очаги (территориально агрессивные). Социальные потрясения и экономические депрессии являются предрасполагающими факторами в распространении этой инфекции.

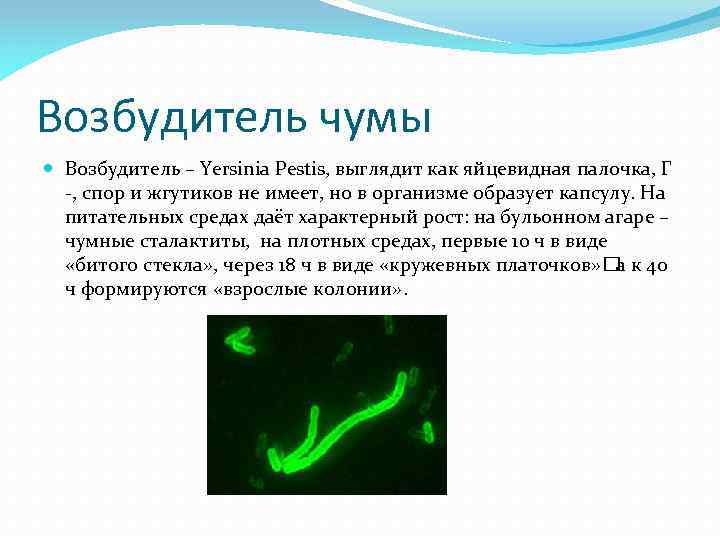
Возбудитель чумы Возбудитель – Yersinia Pestis, выглядит как яйцевидная палочка, Г -, спор и жгутиков не имеет, но в организме образует капсулу. На питательных средах даёт характерный рост: на бульонном агаре – чумные сталактиты, на плотных средах, первые 10 ч в виде «битого стекла» , через 18 ч в виде «кружевных платочков» а к 40 ч формируются «взрослые колонии» .

Есть ряд структурных характеристик, являющиеся составляющими факторов патогенности: • Капсула – угнетает активность макрофагов. • Пили (мелкие ворсинки) – угнетают фагоцитоз и обуславливают внедрение возбудителя в макрофаги. • Плазмокоагулаза (таже коагулаза) – приводит к свёртыванию плазмы и нарушению реологических свойств крови. • Нейроминидаза – обеспечивает адгезию крепление возбудителя за счёт высвобождения его рецепторов на поверхности. • Специфический антиген p. Н 6 – синтезируется при температуре 36°С, и обладает антиагоцитарной и цитотоксической активностью. • Антигены W и V – обеспечивают размножение возбудителя внутри макрофагов. • Каталазная активность, обеспеченная аденилатциклазой – подавляет окислительный взрыв в макрофагах, что снижает их защитную способность. • Аминопептидазы – обеспечивают протеолиз (расщепление) на поверхности клетки, иннактивацию регуляторных белков и ростовых факторов. • Пестицин – биологически активные компоненты Y. pestis угнетающие рост других представителей рода Yersinia (Иерсиниозов).

• Фибринолизин – обеспечивает расщепление кровяного сгустка, что в последующем усугубляет нарушение свёртывания. • Гиалуронидаза – обеспечивает разрушение межклеточных связей, что ещё более облегчает его проникновение в глублежащие ткани. • Эндогенные пурины (роль их присутствия до конца не ясна, но при распаде они образуют мочевую кислоту, которая потенциальна токсична). • Эндотоксин – липополисахаридный комплекс, обладает токсичностью и аллергенным действием. • Быстрый рост при температуре 36, 7 -37°С – эта особенность в сочетании с антифаоцитарными факторами (вышеперечисленными) делает рост и размножение возбудителя чумы практически бесперпятственным. • Способность возбудителя сорбировать (накапливать/собирать) гемин (производная от гемма – небелковой части транспортировщика Fe 3+ в крови) – это свойство обеспечивает размножение возбудителя в тканях. • Мышиный токсин (летальный = С-токсин) – обладает кардиотоксическим (поражение сердца), гепатотоксическим (поражение печени) и капиляротоксическим действием (нарушает проницаемость сосудов и вызывает тромбоцитопатии). Этот фактор проявляется блокадой переноса электролитов в митохондриях, т. е блокада энергетического депо. Вся патогенность (вредоносность) контролируется генами (их всего 3) – на них и повлиял Бэкон, смоделировав антибиотикоустойчивого мутанта чумы и таким образом предупредил человечество о движущейся угрозе в условиях нецелесообразного и бесконтрольного применения антибиотиков.

Устойчивость возбудителя чумы: • В мокроте сохраняется 10 дней; • На белье, одежде и на предметах обихода, запачканных слизью – неделями (90 дней); • В воде – 90 дней; • В погребённых трупах – до года; • На открытых тёплых пространствах – до 2 месяцев; • В гное бубона (увеличенный лимфоузел) – 40 дней; • В почве- 7 месяцев; • Замораживание и оттаивание, а также низкие температуры – мало влияют на возбудителя; Губительны оказываю

Губительны оказываются: Прямое УФИ и дезинфецирующие средства – вызывают мгновенную гибель, при 60°С – гибнет в течении 30 минут, при 100°С – гибель мгновенна.

Чума относится к природно-очаговым инфекциям, т. е есть территориально опасные в эпидемическом отношении зоны, на территории РФ их 12: на Северном Кавказе, в Кабардино-Балкарии, Дагестане, Забайкайле, Туве, на Алтае, в Калмыкии, Сибири и Астраханской области. Природные очаги в мировом масштабе существуют на всех континентах, кроме Австралии: в Азии, Афганистане, Монголии, Китае, Африке и Южной Америке. Помимо природно-очаговых (естественных) зон, выделяют также синантропные очаги (антропоурические) – городские, портовые, корабельные. Восприимчивость высокая, без половых и возрастных ограничений.

Эпидемиология Основной резервуар и источник инфекции - дикие грызуны (почти 300 видов), распространённые повсеместно. Однако не все виды животных имеют одинаковое значение для сохранения возбудителя. В каждом конкретном природном очаге существуют свои основные хранители инфекции, выполняющие роль основного резервуара инфекции. Основные источники в природе - сурки, суслики, песчанки, полёвки, пищухи и др. Основной резервуар инфекции в антропургических (городских, портовых) очагах чумы - синантропные крысы. К таковым относятся серая крыса, или пасюк, живущая в канализационных трубах больших городов, чёрная крыса, обитающая на судах и в домах, александрийская, или египетская, чёрная крыса. Собаки совершенно резистентны к возбудителю, но могут инфицировать блох. Увеличивается число сообщений о случаях инфекции у кошек в связи с возможностью передачи возбудителя человеку при пневмонии. Имеются данные о роли верблюдов как источников инфекции для человека. Сохранение чумной инфекции происходит главным образом благодаря передаче возбудителя от больных животных к здоровым. Исключительную роль в этом процессе играют паразитирующие на грызунах блохи. У большинства грызунов развивается острая форма чумы, но при этом быстрая гибель животных приводит к прекращению эпизоотии. Часть грызунов (суслики, сурки, тарбаганы), находясь в спячке, переносят болезнь в латентной форме, а весной следующего года являются источниками инфекции и способствуют поддержанию природного очага чумы в данной местности. Больной человек может в определённых условиях стать источником инфекции: при развитии лёгочной чумы, непосредственном контакте с гнойным содержимым чумного бубона, а также в результате заражения блох на больном с чумной септицемией. Трупы умерших от чумы людей часто являются непосредственной причиной инфицирования окружающих. Особую опасность представляют больные лёгочной формой чумы.

Механизм передачи разнообразен, чаще всего трансмиссивный, но возможен и воздушно-капельный (при лёгочных формах чумы, заражении в лабораторных условиях). Переносчиками возбудителя являются блохи (около 100 видов) и некоторые виды клешей, поддерживающие эпизоотический процесс в природе и передающие возбудитель синантропным грызунам, верблюдам, кошкам и собакам, которые могут переносить на себе заражённых блох к жилью человека. Человек заражается не столько при укусе блохи, сколько после втирания в кожу её фекалий или масс, срыгиваемых при питании. Бактерии, размножающиеся в кишечнике блохи, выделяют коагулазу, образующую «пробку» (чумной блок), препятствующую поступлению крови в её организм. Попытки голодного насекомого к кровососанию сопровождаются срыгиванием заражённых масс на поверхность кожи в месте укуса. Такие блохи голодные и часто пытаются сосать кровь животного. Контагиозность блох сохраняется в среднем около 7 нед, а по некоторым данным - до 1 года.

Возможны контактный (через повреждённую кожу и слизистые оболочки) при разделке туш и обработке шкур убитых заражённых животных (зайцы, лисы, сайгаки, верблюды и др. ) и алиментарный (при употреблении в пищу их мяса) пути заражения чумой. Естественная восприимчивость людей очень высокая, абсолютная во всех возрастных группах и при любом пути заражения. После перенесённого заболевания развивается относительный иммунитет, не предохраняющий от повторного заражения. Повторные случаи заболевания не являются редкостью и протекают не менее тяжело, чем первичные.

Основные эпидемиологические признаки. Природные очаги чумы занимают 6 -7% суши земного шара и зарегистрированы на всех континентах, исключая Австралию и Антарктиду. Ежегодно в мире регистрируют несколько сотен случаев чумы у людей. В странах СНГ выявлено 43 природных очага чумы общей площадью более 216 млн гектаров, расположенных в равнинных (степных, полупустынных, пустынных) и высокогорных регионах. Различают два вида природных очагов: очаги «дикой» и очаги крысиной чумы. В природных очагах чума проявляется в виде эпизоотии среди грызунов и зайцеобразных. Заражение от спящих зимой грызунов (сурки, суслики и др. ) происходит в тёплое время года, вто время как от не спящих зимой грызунов и зайцеобразных (песчанки, полёвки, пищухи и др. ) заражение имеет два сезонных пика, что связано с периодами размножения зверьков. Мужчины болеют чаще, чем женщины в связи с профессиональной деятельностью и пребыванием в природном очаге чумы (отгонное животноводство, охота). В антропургических очагах роль резервуара инфекции выполняют чёрная и серая крысы. Эпидемиология бубонной и лёгочной форм чумы в наиболее важных чертах имеет существенные различия. Для бубонной чумы характерно сравнительно медленное нарастание заболеваний, в то время как лёгочная чума из-за лёгкой передачи бактерий может в короткие сроки получать широкое распространение. Больные бубонной формой чумы малоконтагиозны и практически незаразны, так как выделения их не содержат возбудителей, а в материале из вскрывшихся бубонов их мало или нет совсем. При переходе болезни в септическую форму, а также при осложнении бубонной формы вторичной пневмонией, когда возбудитель может передаваться воздушно-капельным путём, развиваются тяжёлые эпидемии первичной лёгочной чумы с очень высокой контагиозностью. Обычно лёгочная чума следует за бубонной, распространяется вместе с ней и быстро становится ведущей эпидемиологической и клинической формой. В последнее время интенсивно разрабатывается представление о том, что возбудитель чумы может долгое время находиться в почве в некультивируемом состоянии. Первичное заражение грызунов при этом может происходить при рытье нор на инфицированных участках почв. Данная гипотеза основана как на экспериментальных исследованиях, так и наблюдениях о безрезультативности поисков возбудителя среди грызунов и их блох в межэпизоотические периоды.

Клиника Инкубационный период бубонной и септической чумы зачастую трудно определить, в среднем он составляет 2— 6 сут, но может колебаться от 1 до 10 сут. Кожный первичный очаг (например, на месте укуса блохи) развивается редко. Обычно заболевание начинается с острой лихорадки (39°С и выше) и потрясающего озноба. Через несколько часов или дней увеличиваются один или несколько лимфоузлов; пораженные лимфоузлы чрезвычайно болезненны при пальпации, иногда кожа над ними краснеет и становится горячей. Увеличению лимфоузлов может предшествовать сильная боль. Чаще всего страдают паховые поверхностные или глубокие) лимфоузлы, реже — подмышечные и шейные, однако возможно поражение любых лимфоузлов. Пораженный лимфоузел быстро увеличивается в размерах — образуется характерный бубон, достигающий от одного до нескольких сантиметров в диаметре. При септической форме бубоны не заметны. В последние годы доля септических форм растет и достигает 25%. Лихорадке могут сопутствовать выраженное недомогание, сильная головная боль, светобоязнь, боль в животе, тошнота, рвота, понос, беспокойство, делирий, миалгия, слабость. Обычно лихорадка нарастает в первые сутки, а затем немного снижается; иногда наблюдаются утренние подъемы температуры тела. Через 3— 4 сут температура тела падает (иногда до нормы), но затем почти сразу дает второй скачок. Затем она постепенно опять снижается к 7— 10 -му дню (если нет пневмонии и осложнений); в это же время бубоны обычно спонтанно вскрываются и начинают рассасываться. В редких случаях развиваются эпилептические припадки, обусловленные лихорадкой или менингитом. При осмотре нередко обнаруживают тахикардию, тахипноэ и артериальную гипотонию. Если есть бубоны, в течение нескольких дней они увеличиваются в размерах, после чего в них появляется флюктуация, а на коже над ними — кровоизлияния. По мере улучшения общего состояния постепенно разрешается и лимфаденит: обычно выздоровление наступает в течение 2 нед от начала болезни, хотя иногда лимфаденит переходит в хронический с образованием язв и гнойных свищей.

На ранней стадии болезни (как при легких, так и тяжелых формах) часто развивается бактериемия. В одних случаях она устраняется ретикулоэндотелиальной системой, в других защитные механизмы не справляются и развивается сепсис, порой с тяжелейшей эндотоксинемией. С кровью бактерии заносятся в легкие и вызывают вторичную пневмонию с легочными кровотечениями, отеком легких, абсцедированием и бронхитом. Возможны вторичные очаги и в других органах, в том числе в головном мозге и мозговых оболочках. Нередки кровоизлияния в кожу, возможны крупные подкожные гематомы. Пораженные области приобретают характерную красную или черную окраску. Следствием ДВС-синдрома у больных, переживших первую реакцию на эндотоксинемию, могут быть некрозы кожи, ее придатков и других органов. Изредка встречаются стертые формы чумы (pestis minor), которые не всегда распознаются. Интоксикация при этом минимальна, лихорадка невысокая, лимфаденит протекает легко, без формирования характерных бубонов. Такие формы обусловлены штаммами Yersinia pestis, У которых недостает одного или нескольких факторов вирулентности. Легочная чума — как первичная (при воздушно-капельном пути заражения), так и вторичная (в результате гематогенного заноса инфекции при септической форме) — в большинстве случаев быстро приводит к смерти. Инкубационный период первично-легочной чумы очень короткий, часто менее суток. Бактерии быстро размножаются в альвеолах и выделяют большое количество эндотоксина. В легких развиваются кровоизлияния, очаги некроза, паренхиматозные кровотечения. Рентгенологическая картина соответствует долевой или бронхопневмонии, возможен массивный отек легких (РДСВ). Даже при активном лечении большинство больных в считанные часы умирают.

Диагностика детской Бубонная форма обычно сопровождается высоким лейкоцитозом (по 50 000 мкл), а при легочной и септической формах возможны лейкопения и лейкоцитоз с различным соотношением юных и палочко-ядерных форм. При менингите в СМЖ обнаруживают изменения, типичные для бактериального поражения мозговых оболочек. Диагноз ставят при обнаружении типичных грамотрицательных микроорганизмов при посеве крови, в мазках пунктата бубонов или мокроты. Для дифференциальной диагностики с туляремией нужны дополнительные методы, например получение чистой культуры возбудителя, однако это можно сделать только в специализированной лаборатории. Для предварительной экспресс-диагностики можно использовать метод прямой иммунофлюоресценции (обычно используют антитела к капсульному гликопротеиду — антигену F 1). Применяют также серологические методы, направленные на выявление антител к Yersinia pestis (например, реакцию непрямой гемагглютинации с антигеном F 1), однако сероконверсия может произойти лишь на второй неделе заболевания. Диагностическим считается четырехкратное повышение титра антител в парных сыворотках или титр антител 1: 10 и выше при однократном исследовании. Классическую бубонную чуму легко распознать по клинической картине, в то время как септическая форма неотличима от сепсиса, вызванного другими грамотрицательными микроорганизмами. Очень похожа на чуму туляремия (особенно при клещевом заражении), но обычно она протекает с первичным очагом на месте укуса.


Лечение чумы у детей Больных с подозрением на чуму изолируют не менее чем на 48 ч от начала эффективной антимикробной терапии, чтобы предотвратить воздушно-капельное распространение инфекции в случае поражения легких. Лечение нужно начинать сразу, не дожидаясь подтверждения диагноза. При контакте с биологическими жидкостями, выделениями гноем обязательны перчатки. При уходе за кашляющими больными необходимы маски и защитные очки. Выделения больного должны обеззараживаться, так как возбудитель часто содержится в кале. Для лечения используются несколько антимикробных средств, в том числе тетрациклин, стрептомицин, гентамицин, хлорамфеникол и триметоприм/сульфаметоксазол. Возможно, последний по эффективности не уступает тетрациклину, однако в пользу тетрациклина свидетельствует обширный клинический опыт. В лабораторных исследованиях Yersinia pestis была чувствительна к цефалоспоринам третьего поколения (в частности, к цефотаксиму), однако на практике они используются редко. В Юго-Восточной Азии встречаются штаммы, устойчивые к стрептомицину, но чувствительные к гентамицину. В Африке выделен полирезистентный штамм возбудителя, однако в целом устойчивость к антибиотикам при чуме встречается редко. Гентамицин по активности равен стрептомицину и, возможно, больше подходит для лечения чумы. Пока не ясно, какое лечение лучше — тетрациклин, аминогликозиды или их сочетание.

Аминогликозиды следует применять с осторожностью, стрептомицин назначают в дозе 30 мг/кг/сут в/м в три приема, гентамицин — 6— 7, 5 мг/кг/сут в/м или в/в. За больным нужно тщательно наблюдать, чтобы своевременно заметить угрозу шока. На шестой день лечения переходят на прием тетрациклина внутрь в дозе 25— 30 мг/кг/сут в 4 приема и продолжают лечение еще как минимум 5 сут. При тяжелой бубонной чуме тетрациклин в качестве монотерапии назначают с насыщающей дозы 30 мг/кг и затем переходят на дозу 40— 50 мг/кг/сут в 4 приема. Вместо тетрациклина можно назначить доксициклин внутрь в дозе 4 мг/кг в первые сутки и затем 2 мг/кг (максимальная доза 100 мг 2 раза в сутки). Через 24— 48 ч дозу тетрациклина можно снизить. Лечение обычно продолжают в течение недели после нормализации температуры тела (обычно лечение занимает около 10 сут). Хлорамфеникол (менее предпочтителен, чем тетрациклин) назначают в дозе 25— 50 мг/кг/сут внутрь или в/в в 4 приема (максимальная разовая доза 2 г). Хлорамфеникол рекомендуется только при менингите (или подозрении на него) либо в случаях, когда тетрациклины и аминогликозиды противопоказаны или недоступны. Триметоприм/сульфаметоксазол назначают внутрь или в/в в дозе 8— 12 мг/кг (в пересчете на триметоприм). Симптоматическое лечение такое же, как при сепсисе, вызванном другими грамотрицательными бактериями, и заключается в основном в лечении шока, дыхательных расстройств, эпилептических припадков и лихорадки. В США летальность чумы на фоне лечения сегодня составляет 14%. При бубонной чуме летальность составляет 3— 5%, при септической превышает 50, а при легочной близка к 100%. Без лечения бубонная чума заканчивается смертью в 40— 60% случаев. Помимо уже упомянутых осложнений возможны реактивный артрит, абсцесс легкого и хронический лимфаденит.

Профилактика чумы у детей Всем, кто контактировал с больным с симптомами поражения легких, устанавливают карантин и назначают профилактику тетрациклином, хотя ее эффективность в контролируемых испытаниях не изучалась. Вероятно, для профилактики можно использовать и триметоприм/сульфаметоксазол, однако его эффективность не доказана. В США профилактика спорадических форм затруднена, так как Yersinia pestis широко распространена. Однако в областях, где распространены эпизоотии, необходима постоянная борьба с блохами и грызунами. Иммунизация инактивированной противочумной вакциной рекомендована только лицам с высоким риском заражения по роду своей деятельности. Вакцину вводят в/м, 3 дозы в течение 6 мес. Однако поствакцинальный иммунитет, по-видимому, нестойкий, к тому же испытания вакцина проходила только у лиц, достигших 18 лет.

Литература http: //medicalplanet. su/ https: //ru. wikipedia. org http: //lekmed. ru/
Чума у детей.pptx