710072c51b6b2d2fc19ba02bbbb41104.ppt
- Количество слайдов: 153
 Master di management Tor Vergata Qualità in sanità Dott. ssa Carmen Cappitella Coordinatrice infermieristica PTV
Master di management Tor Vergata Qualità in sanità Dott. ssa Carmen Cappitella Coordinatrice infermieristica PTV
 Carmen. cappitella@ptvonline. it Riferimenti bibliografici: Calamandrei, Orlandi La Dirigenza infermieristica Mc. Graw-Hill Baraghini, Trevisani, Roli Le ISO 9000 in sanità Franco. Angeli Moiset, Vanzetta La qualità nell’assistenza infermieristica Mc. Graw-Hill
Carmen. cappitella@ptvonline. it Riferimenti bibliografici: Calamandrei, Orlandi La Dirigenza infermieristica Mc. Graw-Hill Baraghini, Trevisani, Roli Le ISO 9000 in sanità Franco. Angeli Moiset, Vanzetta La qualità nell’assistenza infermieristica Mc. Graw-Hill
 Da anni si tenta di dare una definizione coincisa e omnicomprensiva Solo alcuni autori sono stati capaci di darne una che evidenziasse la complessità e la multidimensionalità del fenomeno
Da anni si tenta di dare una definizione coincisa e omnicomprensiva Solo alcuni autori sono stati capaci di darne una che evidenziasse la complessità e la multidimensionalità del fenomeno
 La qualità …sappiamo cos’è eppure non lo sappiamo alcune cose sono meglio di altre hanno più qualità. Ma quando provi a dire in che cosa consiste la qualità paff, le parole ci sfuggono ( R. M. Pirsing)
La qualità …sappiamo cos’è eppure non lo sappiamo alcune cose sono meglio di altre hanno più qualità. Ma quando provi a dire in che cosa consiste la qualità paff, le parole ci sfuggono ( R. M. Pirsing)
 “L’assistenza sanitaria è di qualità adeguata se gli operatori che la erogano, effettuando interventi (…) che devono essere congruenti con i valori morali della società e devono essere realizzati in modo tale da generare soddisfazione in coloro che li ricevono (…)”. Donabedian “La qualità dell’assistenza consiste nella sua capacità di migliorare lo stato di salute e di soddisfazione di una popolazione nei limiti concessi dalle tecnologie, dalle risorse disponibili e dalle caratteristiche dell’utenza”. Palmer “La qualità dell’assistenza consiste nella sua capacità di soddisfare bisogni ai costi più bassi (…), all’interno dei limiti e delle direttive poste dalle autorità preposte od acquirenti”. Ovretveit “La qualità è l’insieme delle proprietà e delle caratteristiche di un’entità, che conferiscono ad essa la capacità di soddisfare esigenze espresse o implicite”. (ISO, 1994) International Organization for Standardization
“L’assistenza sanitaria è di qualità adeguata se gli operatori che la erogano, effettuando interventi (…) che devono essere congruenti con i valori morali della società e devono essere realizzati in modo tale da generare soddisfazione in coloro che li ricevono (…)”. Donabedian “La qualità dell’assistenza consiste nella sua capacità di migliorare lo stato di salute e di soddisfazione di una popolazione nei limiti concessi dalle tecnologie, dalle risorse disponibili e dalle caratteristiche dell’utenza”. Palmer “La qualità dell’assistenza consiste nella sua capacità di soddisfare bisogni ai costi più bassi (…), all’interno dei limiti e delle direttive poste dalle autorità preposte od acquirenti”. Ovretveit “La qualità è l’insieme delle proprietà e delle caratteristiche di un’entità, che conferiscono ad essa la capacità di soddisfare esigenze espresse o implicite”. (ISO, 1994) International Organization for Standardization
 Perchè la ricerca della qualità in sanità v Non solo per la pressione normativa ma soprattutto per la pressione dei pazienti-consumatori sempre più informati dei propri diritti e con maggiori aspettative; v Centralità del cliente nelle strategie produttive tendenti alla fidelizzazione del cliente; v Da una sanità di massa (tutto a tutti) ad una Sanità appropriata, efficace ed efficiente in rapporto alle esigenze degli utenti clienti.
Perchè la ricerca della qualità in sanità v Non solo per la pressione normativa ma soprattutto per la pressione dei pazienti-consumatori sempre più informati dei propri diritti e con maggiori aspettative; v Centralità del cliente nelle strategie produttive tendenti alla fidelizzazione del cliente; v Da una sanità di massa (tutto a tutti) ad una Sanità appropriata, efficace ed efficiente in rapporto alle esigenze degli utenti clienti.
 q Sfida obbligata da un mercato sanitario sempre più concorrenziale; q Grande opportunità per raggiungere eccellenza di risultati e gratificazione professionale q QUALITA’ come PRASSI ORDINARIA
q Sfida obbligata da un mercato sanitario sempre più concorrenziale; q Grande opportunità per raggiungere eccellenza di risultati e gratificazione professionale q QUALITA’ come PRASSI ORDINARIA
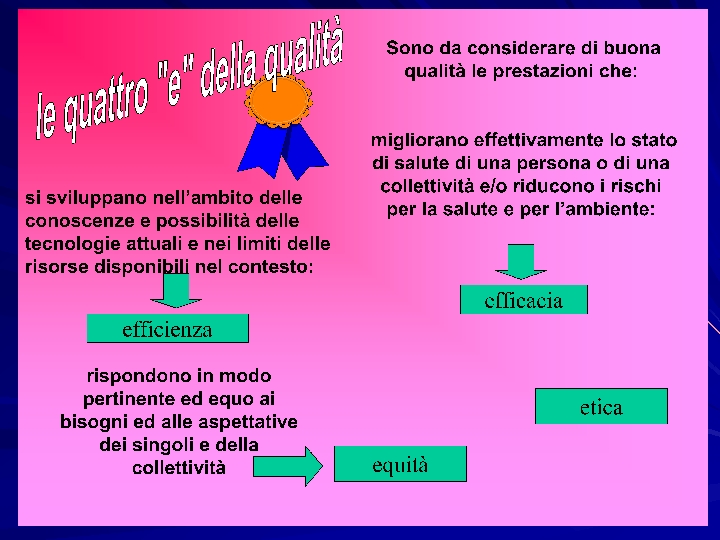
 Il Concetto di Qualità nei Servizi Sanitari e Sociali Si può definire una prestazione sanitaria o sociale come di buona qualità: v Se migliora lo stato di salute di una persona o di una collettività e/o riduce i rischi per la salute o per l’ambiente; v Se risponde in modo pertinente ed equo ai bisogni ed alle aspettative dei singoli o della collettività; v Se si sviluppa nell’ambito delle conoscenze (EBM) e delle tecnologie disponibili nel contesto.
Il Concetto di Qualità nei Servizi Sanitari e Sociali Si può definire una prestazione sanitaria o sociale come di buona qualità: v Se migliora lo stato di salute di una persona o di una collettività e/o riduce i rischi per la salute o per l’ambiente; v Se risponde in modo pertinente ed equo ai bisogni ed alle aspettative dei singoli o della collettività; v Se si sviluppa nell’ambito delle conoscenze (EBM) e delle tecnologie disponibili nel contesto.
 EVOLUZIONE DELLA QUALITA’: dall’attenzione al problema alla costruzione del sistema qualità
EVOLUZIONE DELLA QUALITA’: dall’attenzione al problema alla costruzione del sistema qualità
 LA QUALITÀ IN SANITÀ Il D. L. n. 502/1992, riordino S. S. N. , ha 502/1992 S. S. N. formalizzato quella necessità di qualità che ormai da tempo si intuiva latente nel settore sanitario e che con il tempo ha formato oggetto di una richiesta pressante da parte di tutti gli interessati al problema OPERATORI UTENTI ISTITUZIONI
LA QUALITÀ IN SANITÀ Il D. L. n. 502/1992, riordino S. S. N. , ha 502/1992 S. S. N. formalizzato quella necessità di qualità che ormai da tempo si intuiva latente nel settore sanitario e che con il tempo ha formato oggetto di una richiesta pressante da parte di tutti gli interessati al problema OPERATORI UTENTI ISTITUZIONI
 LA QUALITÀ IN SANITÀ Il Ministero della Salute e le Regioni intervengono, con appropriati provvedimenti, a disciplinare l’introduzione ed utilizzazione di sistemi di sorveglianza e di strumenti e metodologie per la verifica di qualità dei servizi e delle prestazioni, prestazioni nonché la determinazione dei contenuti e delle modalità di utilizzo degli indicatori di efficienza e di qualità
LA QUALITÀ IN SANITÀ Il Ministero della Salute e le Regioni intervengono, con appropriati provvedimenti, a disciplinare l’introduzione ed utilizzazione di sistemi di sorveglianza e di strumenti e metodologie per la verifica di qualità dei servizi e delle prestazioni, prestazioni nonché la determinazione dei contenuti e delle modalità di utilizzo degli indicatori di efficienza e di qualità
 LA QUALITÀ IN SANITÀ Questo affrontare in termini pratici il problema della qualità in sanità è stata la diretta conseguenza di quel processo di aziendalizzazione che ha investito le strutture sanitarie pubbliche … … … l
LA QUALITÀ IN SANITÀ Questo affrontare in termini pratici il problema della qualità in sanità è stata la diretta conseguenza di quel processo di aziendalizzazione che ha investito le strutture sanitarie pubbliche … … … l
 LA QUALITÀ IN SANITÀ … … … al tempo stesso è derivato da una presa di coscienza degli utilizzatori dei servizi pubblici i quali hanno ribaltato la tradizionale impostazione di uno Stato autoritario, che non aveva mai considerato l’erogazione dei pubblici servizi essenziali come un diritto del cittadino, bensì come cittadino una concessione, quasi una elargizione, concessione fatta alla cittadinanza/utenza.
LA QUALITÀ IN SANITÀ … … … al tempo stesso è derivato da una presa di coscienza degli utilizzatori dei servizi pubblici i quali hanno ribaltato la tradizionale impostazione di uno Stato autoritario, che non aveva mai considerato l’erogazione dei pubblici servizi essenziali come un diritto del cittadino, bensì come cittadino una concessione, quasi una elargizione, concessione fatta alla cittadinanza/utenza.
 LA QUALITÀ IN SANITÀ Da questo connubio di impostazioni è nata nel S. S. N. la gestione della qualità del servizio e delle prestazioni, tanto da prevedere obbligatoria, nell’assetto organizzativo delle aziende sanitarie, di una apposita area operativa diretta alla gestione della qualità aziendale
LA QUALITÀ IN SANITÀ Da questo connubio di impostazioni è nata nel S. S. N. la gestione della qualità del servizio e delle prestazioni, tanto da prevedere obbligatoria, nell’assetto organizzativo delle aziende sanitarie, di una apposita area operativa diretta alla gestione della qualità aziendale
 LA QUALITÀ IN SANITÀ DEFINIZIONE: “la qualità sanitaria è quell’insieme di caratteristiche concorrono a formare e che contraddistinguono il risultato finale del processo assistenziale sanitario (la prestazione sanitaria), il quale deve essere finalizzato alla completa soddisfazione dell’utente del S. S. N. in termini di salute”
LA QUALITÀ IN SANITÀ DEFINIZIONE: “la qualità sanitaria è quell’insieme di caratteristiche concorrono a formare e che contraddistinguono il risultato finale del processo assistenziale sanitario (la prestazione sanitaria), il quale deve essere finalizzato alla completa soddisfazione dell’utente del S. S. N. in termini di salute”
 LA QUALITÀ IN SANITÀ La difficoltà di definire la Q. i. S. è da ricercare nel fatto che la prestazione sanitaria, presenta due peculiarità che non trovano riscontro nel risultato finale di ogni altro processo produttivo, di beni o servizi che sia: TIPICITÀ COMPLESSITÀ
LA QUALITÀ IN SANITÀ La difficoltà di definire la Q. i. S. è da ricercare nel fatto che la prestazione sanitaria, presenta due peculiarità che non trovano riscontro nel risultato finale di ogni altro processo produttivo, di beni o servizi che sia: TIPICITÀ COMPLESSITÀ
 LA QUALITÀ IN SANITÀ TIPICITÀ: riferita sia al paziente che riceve la prestazione – nel senso che ogni paziente è diverso dagli altri – sia al professionista sanitario che eroga la prestazione, il quale è investito di un alto potenziale di discrezionalità nelle decisioni e nella esecuzione di queste
LA QUALITÀ IN SANITÀ TIPICITÀ: riferita sia al paziente che riceve la prestazione – nel senso che ogni paziente è diverso dagli altri – sia al professionista sanitario che eroga la prestazione, il quale è investito di un alto potenziale di discrezionalità nelle decisioni e nella esecuzione di queste
 LA QUALITÀ IN SANITÀ COMPLESSITÀ: intesa nel senso di una sua caratterizzazione delle componenti prestazionali di natura profondamente diverse tra loro (tecnico-professionale, scientifica, alberghiera, intermedia, amministrativa, organizzativa, tecnica, di umanizzazione, di informazione, ecc. )
LA QUALITÀ IN SANITÀ COMPLESSITÀ: intesa nel senso di una sua caratterizzazione delle componenti prestazionali di natura profondamente diverse tra loro (tecnico-professionale, scientifica, alberghiera, intermedia, amministrativa, organizzativa, tecnica, di umanizzazione, di informazione, ecc. )
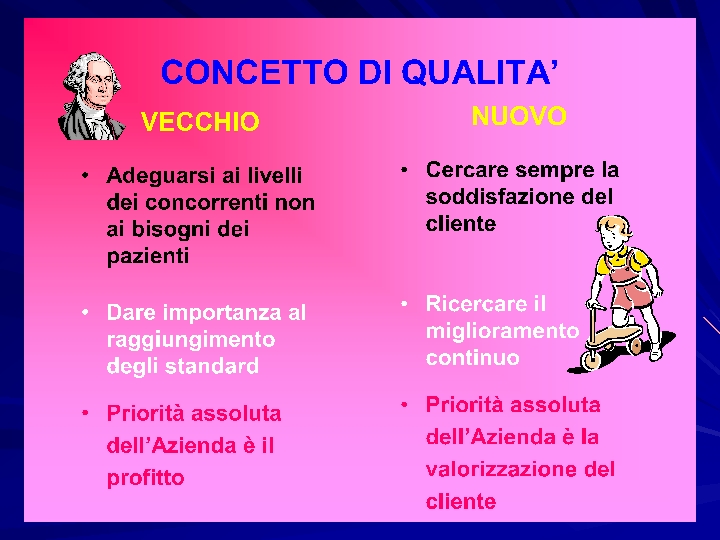
 Comparazione nuovo – vecchio concetto della Qualità
Comparazione nuovo – vecchio concetto della Qualità




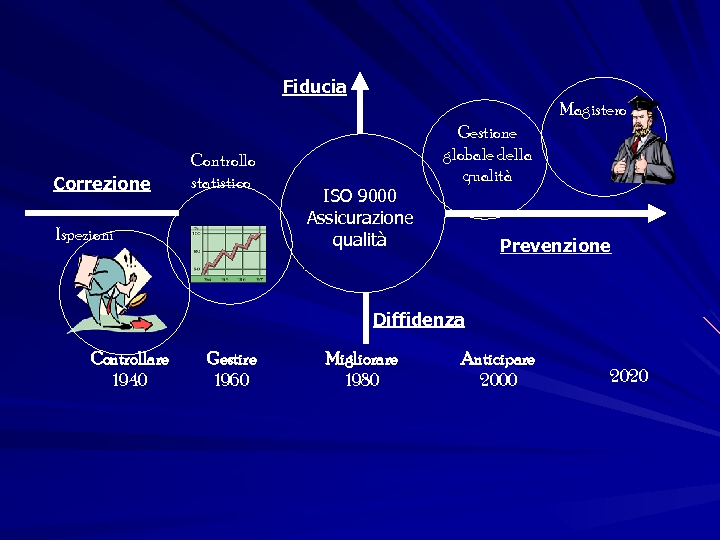 Fiducia Magistero Correzione Controllo statistico Ispezioni ISO 9000 Assicurazione qualità Gestione globale della qualità Prevenzione Diffidenza Controllare 1940 Gestire 1960 Migliorare 1980 Anticipare 2000 2020
Fiducia Magistero Correzione Controllo statistico Ispezioni ISO 9000 Assicurazione qualità Gestione globale della qualità Prevenzione Diffidenza Controllare 1940 Gestire 1960 Migliorare 1980 Anticipare 2000 2020
 EVOLUZIONE DELLA QUALITA’: Ø ANNI ‘ 60 QUALITY CONTROL - QC controllo della qualità Ø ANNI ‘ 80 QUALITY ASSURANCE - QA garanzia della qualità Ø ANNI ‘ 90 CONTINUOUS QUALITY IMPROVEMENT - CQI Miglioramento continuo della qualità Ø ANNI 2000 INTEGRATED QUALITY DEVELOPEMENT - IQD
EVOLUZIONE DELLA QUALITA’: Ø ANNI ‘ 60 QUALITY CONTROL - QC controllo della qualità Ø ANNI ‘ 80 QUALITY ASSURANCE - QA garanzia della qualità Ø ANNI ‘ 90 CONTINUOUS QUALITY IMPROVEMENT - CQI Miglioramento continuo della qualità Ø ANNI 2000 INTEGRATED QUALITY DEVELOPEMENT - IQD
 Quality Control – (anni ’ 60) “Controllo di Qualità” Ø “Attività correlate alla raccolta e analisi di dati per valutare se il risultato di un intervento realizzato presenta variazioni non attribuibili al caso. ” Janas M. , 2004 Ø Tali attività si dimostrarono insufficienti a cambiare la mentalità, l’approccio culturale e organizzativo, le abitudini comportamentali degli operatori Sanitari Ø Per supplire a queste mancanze è stato introdotto il concetto di “Quality Assurance” (QA).
Quality Control – (anni ’ 60) “Controllo di Qualità” Ø “Attività correlate alla raccolta e analisi di dati per valutare se il risultato di un intervento realizzato presenta variazioni non attribuibili al caso. ” Janas M. , 2004 Ø Tali attività si dimostrarono insufficienti a cambiare la mentalità, l’approccio culturale e organizzativo, le abitudini comportamentali degli operatori Sanitari Ø Per supplire a queste mancanze è stato introdotto il concetto di “Quality Assurance” (QA).
 Quality Assurance – (anni ’ 80) “Garanzia della Qualità” Ø La Quality Assurance (QA) è un processo formalizzato e sistematico volto a: Ø misurare il livello di qualità degli interventi sanitari Ø identificare le criticità esistenti Ø disegnare le attività capaci di risolverli e Ø verificare nel tempo l’efficacia delle azioni correttive.
Quality Assurance – (anni ’ 80) “Garanzia della Qualità” Ø La Quality Assurance (QA) è un processo formalizzato e sistematico volto a: Ø misurare il livello di qualità degli interventi sanitari Ø identificare le criticità esistenti Ø disegnare le attività capaci di risolverli e Ø verificare nel tempo l’efficacia delle azioni correttive.
 Quality Assurance – (anni ’ 80) “Garanzia della Qualità” Ø Quality Assurance (QA) in Italia è stato tradotto come “Verifica e revisione della qualità”, articolato nelle fasi di Realizzazione Progettazione Valutazione
Quality Assurance – (anni ’ 80) “Garanzia della Qualità” Ø Quality Assurance (QA) in Italia è stato tradotto come “Verifica e revisione della qualità”, articolato nelle fasi di Realizzazione Progettazione Valutazione
 Metodo VRQ = Quality Assurance Ø La Verifica e Revisione della Qualità della Assistenza Sanitaria e delle Cure Mediche comprende : - attività professionali - attività manageriali - attenzione alle opinioni dell’utente
Metodo VRQ = Quality Assurance Ø La Verifica e Revisione della Qualità della Assistenza Sanitaria e delle Cure Mediche comprende : - attività professionali - attività manageriali - attenzione alle opinioni dell’utente
 Continuous Quality Improvement – (CQI) (anni ’ 90) “Miglioramento Continuo della Qualità” Ø L’elemento evolutivo che segna il passaggio dalla VRQ al metodo del Continuous Quality Improvement (CQI) è l’introduzione delle logiche di “Total Quality Management” (TMQ), Management TMQ la cui filosofia ha aiutato a comprendere l’importanza di un coinvolgimento in una politica di qualità di tutti gli attori del sistema: dai politici ai cittadini, passando per i manager e tutti i professionisti sanitari.
Continuous Quality Improvement – (CQI) (anni ’ 90) “Miglioramento Continuo della Qualità” Ø L’elemento evolutivo che segna il passaggio dalla VRQ al metodo del Continuous Quality Improvement (CQI) è l’introduzione delle logiche di “Total Quality Management” (TMQ), Management TMQ la cui filosofia ha aiutato a comprendere l’importanza di un coinvolgimento in una politica di qualità di tutti gli attori del sistema: dai politici ai cittadini, passando per i manager e tutti i professionisti sanitari.
 Continuous Quality Improvement – (CQI) (anni ’ 90) “Miglioramento Continuo della Qualità” Ø Il “Total Quality Management” (TMQ), Management TMQ è una cultura organizzativa orientata al cliente e che prevede: § la responsabilizzazione delle risorse umane § la loro soddisfazione § lo sviluppo del lavoro coordinato (realizzato attraverso gruppi interprofessionali e l’adozione di un adeguato sistema informativo) Ø Strumenti e metodi del TQM sono usati nel modello CQI.
Continuous Quality Improvement – (CQI) (anni ’ 90) “Miglioramento Continuo della Qualità” Ø Il “Total Quality Management” (TMQ), Management TMQ è una cultura organizzativa orientata al cliente e che prevede: § la responsabilizzazione delle risorse umane § la loro soddisfazione § lo sviluppo del lavoro coordinato (realizzato attraverso gruppi interprofessionali e l’adozione di un adeguato sistema informativo) Ø Strumenti e metodi del TQM sono usati nel modello CQI.
 Continuous Quality Improvement – (CQI) (anni ’ 90) “Miglioramento Continuo della Qualità” STRUMENTI del CQI FINALITA’ del CQI § Lavoro per Progetti § Progettare Corsi di Formazione e § Lavoro per Gruppi Metodi per la realizzazione di Sistemi Qualità nelle aziende § Cultura della valutazione e della misurazione § Approccio circolare di Analisi, Progettazione, Realizzazione, Valutazione § Tecniche del “problem solving” § Analisi e Governo dei Processi Aziendali § Formare persone (responsabili aziendali per la Qualità, referenti per la Carta dei Servizi, altri dirigenti), per metterle in grado di sostenere lo sviluppo § Monitorare e diffondere i risultati secondo metodi di comparazione che stimolino i professionisti al miglioramento continuo
Continuous Quality Improvement – (CQI) (anni ’ 90) “Miglioramento Continuo della Qualità” STRUMENTI del CQI FINALITA’ del CQI § Lavoro per Progetti § Progettare Corsi di Formazione e § Lavoro per Gruppi Metodi per la realizzazione di Sistemi Qualità nelle aziende § Cultura della valutazione e della misurazione § Approccio circolare di Analisi, Progettazione, Realizzazione, Valutazione § Tecniche del “problem solving” § Analisi e Governo dei Processi Aziendali § Formare persone (responsabili aziendali per la Qualità, referenti per la Carta dei Servizi, altri dirigenti), per metterle in grado di sostenere lo sviluppo § Monitorare e diffondere i risultati secondo metodi di comparazione che stimolino i professionisti al miglioramento continuo
 Miglioramento continuo di qualità La crisi dell’assistenza sanitaria nasce dalla impossibilità di supportare il continuo aumento di domanda di salute con un corrispettivo incremento delle risorse finanziarie, umane e strutturali: l’unica risposta possibile per mantenere il livello di salute raggiunto dalla popolazione, allo stato sembra essere quella di migliorare la qualità dell’assistenza sanitaria. Il Miglioramento continuo di Qualità (MCQ) è una metodologia da applicare in modo continuo, nella valutazione dell’assistenza allo scopo di individuare le carenze e proporre misure correttive.
Miglioramento continuo di qualità La crisi dell’assistenza sanitaria nasce dalla impossibilità di supportare il continuo aumento di domanda di salute con un corrispettivo incremento delle risorse finanziarie, umane e strutturali: l’unica risposta possibile per mantenere il livello di salute raggiunto dalla popolazione, allo stato sembra essere quella di migliorare la qualità dell’assistenza sanitaria. Il Miglioramento continuo di Qualità (MCQ) è una metodologia da applicare in modo continuo, nella valutazione dell’assistenza allo scopo di individuare le carenze e proporre misure correttive.
 MIGLIORAMENTO CONTINUO Azione strategica intrapresa in modo continuativo per accrescere l’efficienza e l’efficacia dei processi, a vantaggio sia dell’organizzazione che dei clienti.
MIGLIORAMENTO CONTINUO Azione strategica intrapresa in modo continuativo per accrescere l’efficienza e l’efficacia dei processi, a vantaggio sia dell’organizzazione che dei clienti.
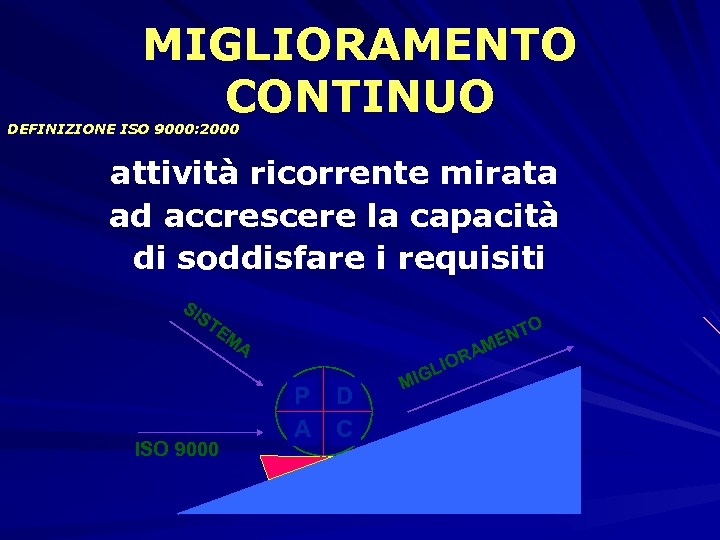 MIGLIORAMENTO CONTINUO DEFINIZIONE ISO 9000: 2000 attività ricorrente mirata ad accrescere la capacità di soddisfare i requisiti SI ST TO EM N ME A ISO 9000 A IOR L P A D C MIG
MIGLIORAMENTO CONTINUO DEFINIZIONE ISO 9000: 2000 attività ricorrente mirata ad accrescere la capacità di soddisfare i requisiti SI ST TO EM N ME A ISO 9000 A IOR L P A D C MIG
 INTEGRATED QUALITY DEVELOPEMENT (IQD) – (anni 2000) “Sviluppo Integrato della Qualità” Ø Negli anni 2000 si assiste all’evoluzione delle logiche del CQI. Ø Lo sviluppo della qualità percepita, tecnico-professionale e manageriale può realizzarsi simultaneamente all’interno della organizzazione, quando si realizza un alto grado d’interazione nell’utilizzo dei metodi e degli strumenti per la qualità. Ø Il nuovo modello dell’ INTEGRATED QUALITY DEVELOPEMENT (IQD), combina varie metodologie e e tecniche della qualità per lo sviluppo di un sistema di assistenza “system of care”, fruibile dal paziente.
INTEGRATED QUALITY DEVELOPEMENT (IQD) – (anni 2000) “Sviluppo Integrato della Qualità” Ø Negli anni 2000 si assiste all’evoluzione delle logiche del CQI. Ø Lo sviluppo della qualità percepita, tecnico-professionale e manageriale può realizzarsi simultaneamente all’interno della organizzazione, quando si realizza un alto grado d’interazione nell’utilizzo dei metodi e degli strumenti per la qualità. Ø Il nuovo modello dell’ INTEGRATED QUALITY DEVELOPEMENT (IQD), combina varie metodologie e e tecniche della qualità per lo sviluppo di un sistema di assistenza “system of care”, fruibile dal paziente.
 INTEGRATED QUALITY DEVELOPEMENT (IQD) – (anni 2000) “Sviluppo Integrato della Qualità” Ø La finalità dell’IQD è quindi: Ø migliorare le esperienze del paziente nei luoghi di trattamento Ø ridurre la sua sofferenza con l’utilizzo di minori risorse Ø Ciò si realizza attraverso il coordinamento di 4 programmi che sviluppano rispettivamente: Ø il ruolo del paziente Ø le competenze dei manager Ø le competenze dei professionisti Ø l’organizzazione dell’assistenza
INTEGRATED QUALITY DEVELOPEMENT (IQD) – (anni 2000) “Sviluppo Integrato della Qualità” Ø La finalità dell’IQD è quindi: Ø migliorare le esperienze del paziente nei luoghi di trattamento Ø ridurre la sua sofferenza con l’utilizzo di minori risorse Ø Ciò si realizza attraverso il coordinamento di 4 programmi che sviluppano rispettivamente: Ø il ruolo del paziente Ø le competenze dei manager Ø le competenze dei professionisti Ø l’organizzazione dell’assistenza
 ISO 9001 Miglioramento continuo Ø L’organizzazione deve migliorare continuità l'efficacia del sistema di gestione per la qualità, utilizzando: ü la politica per la qualità, ü ü ü gli obiettivi per la qualità, i risultati delle verifiche ispettive, l’analisi dei dati, le azioni correttive e preventive ed i riesami da parte della direzione.
ISO 9001 Miglioramento continuo Ø L’organizzazione deve migliorare continuità l'efficacia del sistema di gestione per la qualità, utilizzando: ü la politica per la qualità, ü ü ü gli obiettivi per la qualità, i risultati delle verifiche ispettive, l’analisi dei dati, le azioni correttive e preventive ed i riesami da parte della direzione.
 Le dimensioni della qualità nell’assistenza
Le dimensioni della qualità nell’assistenza
 … TUTTE le DIMENSIONI SONO RAGGRUPPATE in TRE MACRO AREE Ø AREA della QUALITA’ TECNICA PROFESSIONALE (riferita ai tre principali attori dell’organizzazione sanitaria: professionisti, amministratori, pazienti); Ø AREA della QUALITA’ MANAGERIALE (riferita alle modalità con cui sono progettati i servizi, alla adeguatezza della allocazione e al consumo delle risorse); Ø AREA della QUALITA’ PERCEPITA (riferita al grado di soddisfazione derivata dal contatto con l’offerta sanitaria).
… TUTTE le DIMENSIONI SONO RAGGRUPPATE in TRE MACRO AREE Ø AREA della QUALITA’ TECNICA PROFESSIONALE (riferita ai tre principali attori dell’organizzazione sanitaria: professionisti, amministratori, pazienti); Ø AREA della QUALITA’ MANAGERIALE (riferita alle modalità con cui sono progettati i servizi, alla adeguatezza della allocazione e al consumo delle risorse); Ø AREA della QUALITA’ PERCEPITA (riferita al grado di soddisfazione derivata dal contatto con l’offerta sanitaria).
 Quadro normativo
Quadro normativo
 502/92 Per la prima volta introduce in un testo di legge il concetto di qualità delle prestazioni e di accreditamento Art. 8 requisiti minimi Art. 10 controllo qualità Art. 14 diritti dei cittadini
502/92 Per la prima volta introduce in un testo di legge il concetto di qualità delle prestazioni e di accreditamento Art. 8 requisiti minimi Art. 10 controllo qualità Art. 14 diritti dei cittadini
 Decreto Presidente del Consiglio maggio 1995 “ Carta dei Servizi” Riprende il tema degli indicatori di qualità e degli standard
Decreto Presidente del Consiglio maggio 1995 “ Carta dei Servizi” Riprende il tema degli indicatori di qualità e degli standard
 Legge n. 724/94 Art. 6 stabilisce che i rapporti convenzionali tra Stato e Aziende sono fondati sull’accreditamento
Legge n. 724/94 Art. 6 stabilisce che i rapporti convenzionali tra Stato e Aziende sono fondati sull’accreditamento
 Decreto Presidente della Repubblica 97 Art. 1 approvazione dei requisiti minimi, in quelli organizzativi troviamo: Politica, obiettivi, qualità (mission organizzazione interna) Organigramma responsabilità prestazioni Struttura organizzativa Gestione risorse umane Gestione risorse tecnologiche Gestione della qualità linee guida regolamenti interni Sistema informativo
Decreto Presidente della Repubblica 97 Art. 1 approvazione dei requisiti minimi, in quelli organizzativi troviamo: Politica, obiettivi, qualità (mission organizzazione interna) Organigramma responsabilità prestazioni Struttura organizzativa Gestione risorse umane Gestione risorse tecnologiche Gestione della qualità linee guida regolamenti interni Sistema informativo
 Decreto Leg. 229/99 Autorizzazione e accreditamento
Decreto Leg. 229/99 Autorizzazione e accreditamento
 L’ ACCREDITAMENTO - Definizione - Accreditamento istituzionale in Italia - Accreditamento di tipo volontario
L’ ACCREDITAMENTO - Definizione - Accreditamento istituzionale in Italia - Accreditamento di tipo volontario
 Ø Attraverso questa attività si può garantire a tutti i “clienti” sia interni (operatori) che esterni (pazienti, comunità) la funzionalità e la sicurezza delle strutture e dei processi assicurando che le organizzazioni sviluppino i sistemi di miglioramento della qualità e generando informazioni capaci di innescare di emulazione verso livelli qualitativi migliori Ø Si distinguono due tipi di accreditamento - istituzionale - volontario
Ø Attraverso questa attività si può garantire a tutti i “clienti” sia interni (operatori) che esterni (pazienti, comunità) la funzionalità e la sicurezza delle strutture e dei processi assicurando che le organizzazioni sviluppino i sistemi di miglioramento della qualità e generando informazioni capaci di innescare di emulazione verso livelli qualitativi migliori Ø Si distinguono due tipi di accreditamento - istituzionale - volontario
 ACCREDITAMENTO ISTITUZIONALE E’ OBBLIGATORIO PER PUBBLICA REGOLAMENTAZIONE ED EFFETTUATO DA E PER CONTO DEI GOVERNI (Spagna-Catalogna, Italia) E’ uno strumento di selezione dei possibili erogatori del SSn, sulla base di predefiniti criteri di qualità
ACCREDITAMENTO ISTITUZIONALE E’ OBBLIGATORIO PER PUBBLICA REGOLAMENTAZIONE ED EFFETTUATO DA E PER CONTO DEI GOVERNI (Spagna-Catalogna, Italia) E’ uno strumento di selezione dei possibili erogatori del SSn, sulla base di predefiniti criteri di qualità
 Accreditamento istituzionale L’accreditamento istituzionale è un’attività obbligatoria ed è uno strumento di regolazione dei soggetti erogatori privati e pubblici che vogliono stabilire un rapporto operativo ed economico con il Servizio Sanitario Nazionale (SSN).
Accreditamento istituzionale L’accreditamento istituzionale è un’attività obbligatoria ed è uno strumento di regolazione dei soggetti erogatori privati e pubblici che vogliono stabilire un rapporto operativo ed economico con il Servizio Sanitario Nazionale (SSN).
 In sede nazionale e regionale si definiscono i criteri e gli standard delle strutture sanitarie, si verifica il livello di adesione ad essi, si autorizza l’attività e la possibilità di accedere ai finanziamenti pubblici. Il concetto di accreditamento è stato introdotto per la prima volta in Italia con l’art. 8 del D. Lgs n. 502/92. Il principio affermato nel decreto, così come nella legislatura successiva (L. 724 del 1994, D. P. R. 37 del 1997 e D. L. 229 del 1999), è quello della necessità di definire per i soggetti pubblici e privati, interessati ad erogare prestazioni per il SSN, uno strumento obbligatorio di regolazione.
In sede nazionale e regionale si definiscono i criteri e gli standard delle strutture sanitarie, si verifica il livello di adesione ad essi, si autorizza l’attività e la possibilità di accedere ai finanziamenti pubblici. Il concetto di accreditamento è stato introdotto per la prima volta in Italia con l’art. 8 del D. Lgs n. 502/92. Il principio affermato nel decreto, così come nella legislatura successiva (L. 724 del 1994, D. P. R. 37 del 1997 e D. L. 229 del 1999), è quello della necessità di definire per i soggetti pubblici e privati, interessati ad erogare prestazioni per il SSN, uno strumento obbligatorio di regolazione.
 Criteri fondamentali Il possesso dei requisiti minimi (DPR 37/1997) Accettazione del sistema di finanziamento a tariffa per la remunerazione delle prestazioni Il possesso di in sistema interno di controllo della qualità Accettazione di un regime di controlli di qualità esterni
Criteri fondamentali Il possesso dei requisiti minimi (DPR 37/1997) Accettazione del sistema di finanziamento a tariffa per la remunerazione delle prestazioni Il possesso di in sistema interno di controllo della qualità Accettazione di un regime di controlli di qualità esterni
 D. Lgs. 229 / 99 Sistema delle quattro A Ø AUTORIZZAZIONE alla REALIZZAZIONE Ø AUTORIZZAZIONE all’ ESERCIZIO Ø ACCREDITAMENTO ISTITUZIONALE Ø ACCORDI CONTRATTUALI
D. Lgs. 229 / 99 Sistema delle quattro A Ø AUTORIZZAZIONE alla REALIZZAZIONE Ø AUTORIZZAZIONE all’ ESERCIZIO Ø ACCREDITAMENTO ISTITUZIONALE Ø ACCORDI CONTRATTUALI
 L’applicazione del processo di accreditamento istituzionale, unitamente agli altri due strumenti fortemente innovativi previsti dalla normativa e rappresentati dall’accettazione del sistema tariffario e dall’adozione di un sistema di verifica e revisione della qualità, richiede una profonda trasformazione dell’assetto organizzativo tradizionale della Sanità italiana.
L’applicazione del processo di accreditamento istituzionale, unitamente agli altri due strumenti fortemente innovativi previsti dalla normativa e rappresentati dall’accettazione del sistema tariffario e dall’adozione di un sistema di verifica e revisione della qualità, richiede una profonda trasformazione dell’assetto organizzativo tradizionale della Sanità italiana.
 ACCREDITAMENTO ISTITUZIONALE Ø Viene introdotto con la 517/93 al fine di reimpostare radicalmente il rapporto tra soggetti erogatori di natura pubblica e privata ed il rapporto tra il cittadino e la pluralità dei soggetti erogatori Ø Si intende abbandonare la funzione sussidiaria del privato rispetto al pubblico tipico del precedente sistema a convenzione e consentire a tutte le strutture capaci di erogare prestazioni sanitarie la possibilità di accedere al finanziamento del SSN sulla base di certe condizioni
ACCREDITAMENTO ISTITUZIONALE Ø Viene introdotto con la 517/93 al fine di reimpostare radicalmente il rapporto tra soggetti erogatori di natura pubblica e privata ed il rapporto tra il cittadino e la pluralità dei soggetti erogatori Ø Si intende abbandonare la funzione sussidiaria del privato rispetto al pubblico tipico del precedente sistema a convenzione e consentire a tutte le strutture capaci di erogare prestazioni sanitarie la possibilità di accedere al finanziamento del SSN sulla base di certe condizioni
 Due livelli di REGOLE COMUNI di QUALITA’ Decreto 502 / 92 v AUTORIZZAZIONE obbligatoria per tutte le strutture pubbliche e private che intendono esercitare attività sanitaria previo accertamento di conformità a requisiti minimi “strutturali”, “tecnologici” ed “organizzativi”
Due livelli di REGOLE COMUNI di QUALITA’ Decreto 502 / 92 v AUTORIZZAZIONE obbligatoria per tutte le strutture pubbliche e private che intendono esercitare attività sanitaria previo accertamento di conformità a requisiti minimi “strutturali”, “tecnologici” ed “organizzativi”
 Autorizzazione Processo di verifica obbligatoria del possesso dei requisiti minimi ( DPR 1997) Autorizzare non significa accreditare
Autorizzazione Processo di verifica obbligatoria del possesso dei requisiti minimi ( DPR 1997) Autorizzare non significa accreditare
 Due livelli di REGOLE COMUNI di QUALITA’ Decreto 502 / 92 v ACCREDITAMENTO superamento delle vecchie convenzioni e introduzioni di nuovi rapporti tra la USL e i soggetti erogatori pubblici e privati, fondati sul criterio dell’accreditamento delle istituzioni, sulle modalità di pagamento a prestazione e sull’adozione di sistema di verifica della qualità
Due livelli di REGOLE COMUNI di QUALITA’ Decreto 502 / 92 v ACCREDITAMENTO superamento delle vecchie convenzioni e introduzioni di nuovi rapporti tra la USL e i soggetti erogatori pubblici e privati, fondati sul criterio dell’accreditamento delle istituzioni, sulle modalità di pagamento a prestazione e sull’adozione di sistema di verifica della qualità
 Accreditare Significa dare credito È un processo di verifica esterna sistematica e periodica. È l’autorizzazione al funzionamento abbinata ad altri requisiti ( accreditamento istituzionale) Corte cassazione sentenza 416 del 1995
Accreditare Significa dare credito È un processo di verifica esterna sistematica e periodica. È l’autorizzazione al funzionamento abbinata ad altri requisiti ( accreditamento istituzionale) Corte cassazione sentenza 416 del 1995
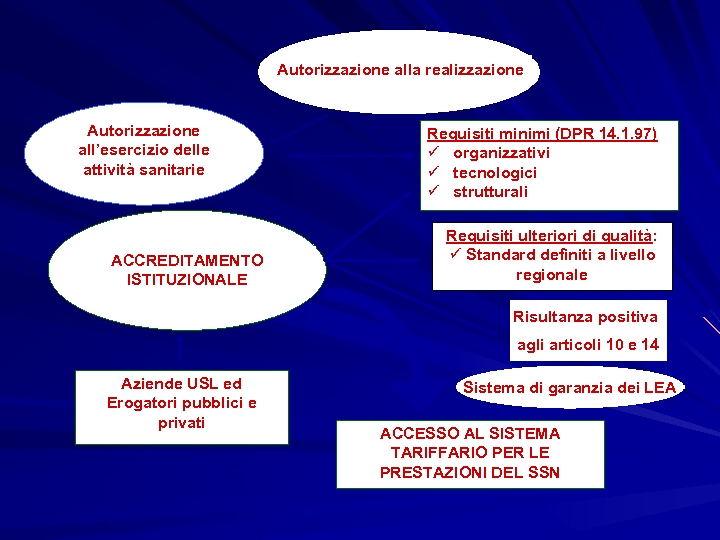 Autorizzazione alla realizzazione Autorizzazione all’esercizio delle attività sanitarie ACCREDITAMENTO ISTITUZIONALE Requisiti minimi (DPR 14. 1. 97) ü organizzativi ü tecnologici ü strutturali Requisiti ulteriori di qualità: ü Standard definiti a livello regionale Risultanza positiva agli articoli 10 e 14 Aziende USL ed Erogatori pubblici e privati Sistema di garanzia dei LEA ACCESSO AL SISTEMA TARIFFARIO PER LE PRESTAZIONI DEL SSN
Autorizzazione alla realizzazione Autorizzazione all’esercizio delle attività sanitarie ACCREDITAMENTO ISTITUZIONALE Requisiti minimi (DPR 14. 1. 97) ü organizzativi ü tecnologici ü strutturali Requisiti ulteriori di qualità: ü Standard definiti a livello regionale Risultanza positiva agli articoli 10 e 14 Aziende USL ed Erogatori pubblici e privati Sistema di garanzia dei LEA ACCESSO AL SISTEMA TARIFFARIO PER LE PRESTAZIONI DEL SSN
 L’accreditamento professionale è una attività volontaria volta a garantire che la qualità delle prestazioni non scenda al di sotto dei livelli minimi ritenuti accettabili alla luce delle conoscenze scientifiche di un dato momento
L’accreditamento professionale è una attività volontaria volta a garantire che la qualità delle prestazioni non scenda al di sotto dei livelli minimi ritenuti accettabili alla luce delle conoscenze scientifiche di un dato momento
 Le motivazioni della diffusione delle procedure di accreditamento si possono riportare a tre ragioni fondamentali: Volontà delle strutture sanitarie e dei professionisti di avere una valutazione oggettiva dei propri livelli qualitativi. Interesse delle associazioni professionali e delle società scientifiche ad attivare processi di miglioramento che vedano i professionisti come parte attiva, favoriscano la crescita culturale degli operatori, garantiscano i migliori risultati sui pazienti. Richiesta delle strutture sanitarie da parte dei soggetti pagatori, di corrispondere a determinati livelli qualitativi per ottenere l’ammissione ai sistemi di pagamento.
Le motivazioni della diffusione delle procedure di accreditamento si possono riportare a tre ragioni fondamentali: Volontà delle strutture sanitarie e dei professionisti di avere una valutazione oggettiva dei propri livelli qualitativi. Interesse delle associazioni professionali e delle società scientifiche ad attivare processi di miglioramento che vedano i professionisti come parte attiva, favoriscano la crescita culturale degli operatori, garantiscano i migliori risultati sui pazienti. Richiesta delle strutture sanitarie da parte dei soggetti pagatori, di corrispondere a determinati livelli qualitativi per ottenere l’ammissione ai sistemi di pagamento.
 La pluridecennale implementazione dei programmi di accreditamento volontario ha evidenziato punti di forza(appartenenza alla realtà sanitaria, consenso su elementi di qualità, qualità dinamica, scambio di esperienze, diffusione di cultura e metodologia) e vantaggi nei confronti di altri strumenti di miglioramento qualità (adesione volontaria, “prepara” all’implementazione di strumenti più complessi e generali, aspetti formali ridotti, possibilità di sperimentazione, utile ai professionisti stessi, può affrontare settori “scoperti” da altri strumenti, permette di intervenire nella “buona pratica”, maggiore adattabilità ai contesti, rapido adeguamento nel tempo, spinta alla partecipazione per l’eccellenza, modelli organizzativi facilmente reperibili, occasione di crescita culturale, professionale e organizzativa).
La pluridecennale implementazione dei programmi di accreditamento volontario ha evidenziato punti di forza(appartenenza alla realtà sanitaria, consenso su elementi di qualità, qualità dinamica, scambio di esperienze, diffusione di cultura e metodologia) e vantaggi nei confronti di altri strumenti di miglioramento qualità (adesione volontaria, “prepara” all’implementazione di strumenti più complessi e generali, aspetti formali ridotti, possibilità di sperimentazione, utile ai professionisti stessi, può affrontare settori “scoperti” da altri strumenti, permette di intervenire nella “buona pratica”, maggiore adattabilità ai contesti, rapido adeguamento nel tempo, spinta alla partecipazione per l’eccellenza, modelli organizzativi facilmente reperibili, occasione di crescita culturale, professionale e organizzativa).
 DEFINIZIONE Ø E’ un processo attraverso il quale un organismo terzo valuta e riconosce che una attività o una organizzazione siano conformi a standard pre-definiti; Ø nasce ai primi del ‘ 900 negli USA all’interno del “American College of Surgeons” che definì il programma di standardizzazione degli ospedali individuando cinque standard di qualità: Ø Ø Ø ogni pz deve beneficiare di una cartella clinica; tutti i professionisti medici devono essere laureati in Medicina; tutti i professionisti medici devono costituire un corpo organizzato; il personale medico ed il corpo dirigente dell’ospedale adottano in accordo le regole di funzionamento dell’ospedale; l’ospedale deve disporre di attrezzature terapeutiche e diagnostiche
DEFINIZIONE Ø E’ un processo attraverso il quale un organismo terzo valuta e riconosce che una attività o una organizzazione siano conformi a standard pre-definiti; Ø nasce ai primi del ‘ 900 negli USA all’interno del “American College of Surgeons” che definì il programma di standardizzazione degli ospedali individuando cinque standard di qualità: Ø Ø Ø ogni pz deve beneficiare di una cartella clinica; tutti i professionisti medici devono essere laureati in Medicina; tutti i professionisti medici devono costituire un corpo organizzato; il personale medico ed il corpo dirigente dell’ospedale adottano in accordo le regole di funzionamento dell’ospedale; l’ospedale deve disporre di attrezzature terapeutiche e diagnostiche
 PARTECIPAZIONE ad un SISTEMA di ACCREDITAMENTO 1. Organismi accreditanti ufficialmente riconosciuti; 2. Standard di riferimento con il contributo delle Società Scientifiche; 3. Procedure codificate per l’Accreditamento; 4. Iniziative Istituzionali obbligatorie (orizzonte minimo); 5. Iniziative Professionali volontarie (miglioramento continuo, ridefinizione di standards più elevati, tensione verso l’eccellenza) QUALITA’ MINIMA QUALITA’ PROGRESSIVA
PARTECIPAZIONE ad un SISTEMA di ACCREDITAMENTO 1. Organismi accreditanti ufficialmente riconosciuti; 2. Standard di riferimento con il contributo delle Società Scientifiche; 3. Procedure codificate per l’Accreditamento; 4. Iniziative Istituzionali obbligatorie (orizzonte minimo); 5. Iniziative Professionali volontarie (miglioramento continuo, ridefinizione di standards più elevati, tensione verso l’eccellenza) QUALITA’ MINIMA QUALITA’ PROGRESSIVA



 Certificazione
Certificazione
 Certificazione è finalizzata alla verifica della corrispondenza dell’organizzazione, delle strutture e delle procedure delle organizzazioni rispetto a criteri di buona qualità prestabiliti da appositi Enti.
Certificazione è finalizzata alla verifica della corrispondenza dell’organizzazione, delle strutture e delle procedure delle organizzazioni rispetto a criteri di buona qualità prestabiliti da appositi Enti.
 Obiettivi Raggiungere e mantenere la qualità del prodotto Assicurare la Direzione che la qualità è raggiunta e mantenuta Assicurare al committente che la qualità prestabilita è nel prodotto o servizio erogato
Obiettivi Raggiungere e mantenere la qualità del prodotto Assicurare la Direzione che la qualità è raggiunta e mantenuta Assicurare al committente che la qualità prestabilita è nel prodotto o servizio erogato
 Certificazione Si attiva quindi un processo di valutazione volontaria rispetto a norme internazionali
Certificazione Si attiva quindi un processo di valutazione volontaria rispetto a norme internazionali
 MODELLO ISO 9000 La ISO ( Organizzazione Internazionale per la Standardizzazione 1987) stabilisce norme a validità mondiale che specificano i requisiti di un sistema qualità utilizzabile da strutture ( fornitori) al fine di dimostrare ai loro clienti la capacità di fornire prodotti conformi a specifiche contrattuali pre-definite Questi requisiti sono esplicitati nel pacchetto di norme UNI EN ISO 9000, elaborate dalla Commissione 176 dell’ ISO - ISO 9000 - ISO 9001: 2000 - ISO 9004: 2000
MODELLO ISO 9000 La ISO ( Organizzazione Internazionale per la Standardizzazione 1987) stabilisce norme a validità mondiale che specificano i requisiti di un sistema qualità utilizzabile da strutture ( fornitori) al fine di dimostrare ai loro clienti la capacità di fornire prodotti conformi a specifiche contrattuali pre-definite Questi requisiti sono esplicitati nel pacchetto di norme UNI EN ISO 9000, elaborate dalla Commissione 176 dell’ ISO - ISO 9000 - ISO 9001: 2000 - ISO 9004: 2000
 Le ISO sono applicabili ad ogni tipo di organizzazione che può utilizzare gli standard per individuare quali requisiti siano necessari per mantener un efficiente sistema di gestione per la qualità
Le ISO sono applicabili ad ogni tipo di organizzazione che può utilizzare gli standard per individuare quali requisiti siano necessari per mantener un efficiente sistema di gestione per la qualità
 ISO 9000: 2000 Ø La ISO 9000 (Fondamenti e Terminologia) definisce i termini usati nell’ambito del sistema qualità; Ø 8 principi fondamentali della gestione per la qualità: Orientamento verso il cliente Leadership Coinvolgimento del personale Approccio per processi Approccio sistemico alla gestione Miglioramento continuo Decisioni basate su dati di fatto Relazioni fornitori-clienti con benefici reciproci
ISO 9000: 2000 Ø La ISO 9000 (Fondamenti e Terminologia) definisce i termini usati nell’ambito del sistema qualità; Ø 8 principi fondamentali della gestione per la qualità: Orientamento verso il cliente Leadership Coinvolgimento del personale Approccio per processi Approccio sistemico alla gestione Miglioramento continuo Decisioni basate su dati di fatto Relazioni fornitori-clienti con benefici reciproci
 ISO 9001: 2000 Ø La ISO 9001 (Requisiti del Sistema di Gestione per la Qualità) è di fatto la norma “contrattuale”, in base alla quale viene dichiarata la “conformità” del proprio sistema qualità di fronte alla clientela o anche certificarlo tramite la verifica di un Ente accreditato allo scopo.
ISO 9001: 2000 Ø La ISO 9001 (Requisiti del Sistema di Gestione per la Qualità) è di fatto la norma “contrattuale”, in base alla quale viene dichiarata la “conformità” del proprio sistema qualità di fronte alla clientela o anche certificarlo tramite la verifica di un Ente accreditato allo scopo.
 ISO 9004: 2000 Ø La ISO 9004 (Linee Guida per il miglioramento delle Prestazioni) mette in pratica un modello che rappresenta una sorta di circolo virtuoso dove la produzione del bene o del servizio tende verso il miglioramento anche attraverso l’uso delle informazioni di ritorno dal cliente.
ISO 9004: 2000 Ø La ISO 9004 (Linee Guida per il miglioramento delle Prestazioni) mette in pratica un modello che rappresenta una sorta di circolo virtuoso dove la produzione del bene o del servizio tende verso il miglioramento anche attraverso l’uso delle informazioni di ritorno dal cliente.
 Alcuni Requisiti norme ISO Responsabilità di Direzione Sistema qualità Riesame del contratto Controllo documento e dati Controllo del prodotto Controllo prodotto non conforme Azioni correttive Verifiche interne
Alcuni Requisiti norme ISO Responsabilità di Direzione Sistema qualità Riesame del contratto Controllo documento e dati Controllo del prodotto Controllo prodotto non conforme Azioni correttive Verifiche interne
 Nel Sistema Qualità quindi troveremo Manuale della qualità Piani della qualità Procedure gestionali (attività comuni a più U. O. ) Procedure operative (attività specifica di una U. O. ) Istruzioni di lavoro Documenti di registrazione qualità
Nel Sistema Qualità quindi troveremo Manuale della qualità Piani della qualità Procedure gestionali (attività comuni a più U. O. ) Procedure operative (attività specifica di una U. O. ) Istruzioni di lavoro Documenti di registrazione qualità
 ISO 9001 1. Scopo e campo di applicazione 2. Riferimenti Normativi 3. Termini e definizioni 4. Sistemi di gestione qualità 5. Responsabilità della Direzione 6. Gestione delle Risorse 7. Realizzazione del Prodotto 8. Misurazioni, analisi e miglioramento
ISO 9001 1. Scopo e campo di applicazione 2. Riferimenti Normativi 3. Termini e definizioni 4. Sistemi di gestione qualità 5. Responsabilità della Direzione 6. Gestione delle Risorse 7. Realizzazione del Prodotto 8. Misurazioni, analisi e miglioramento
 5. Responsabilità della Direzione 5. 1 Impegno della Direzione 5. 2 Attenzione focalizzata al cliente 5. 3 Politica per la qualità 5. 4 Pianificazione 5. 5 Responsabilità, autorità e comunicazione 5. 6 Riesame da parte della Direzione
5. Responsabilità della Direzione 5. 1 Impegno della Direzione 5. 2 Attenzione focalizzata al cliente 5. 3 Politica per la qualità 5. 4 Pianificazione 5. 5 Responsabilità, autorità e comunicazione 5. 6 Riesame da parte della Direzione
 6. Gestione delle risorse 6. 1 Messa a disposizione delle risorse 6. 2 Risorse umane 6. 3 Infrastrutture 6. 4 Ambiente di lavoro
6. Gestione delle risorse 6. 1 Messa a disposizione delle risorse 6. 2 Risorse umane 6. 3 Infrastrutture 6. 4 Ambiente di lavoro
 7. Realizzazione del prodotto 7. 1 Pianificazione della realizzazione del prodotto 7. 2 Processi relativi al cliente 7. 3 Progettazione e sviluppo 7. 4 Approvvigionamento 7. 5 Produzione ed erogazione dei servizi 7. 6 tenuta sotto controllo dei dispositivi di monitoraggio e misurazione
7. Realizzazione del prodotto 7. 1 Pianificazione della realizzazione del prodotto 7. 2 Processi relativi al cliente 7. 3 Progettazione e sviluppo 7. 4 Approvvigionamento 7. 5 Produzione ed erogazione dei servizi 7. 6 tenuta sotto controllo dei dispositivi di monitoraggio e misurazione
 8. Misurazioni, Analisi e Miglioramento 8. 1 Generalità 8. 2 Monitoraggio e misurazioni 8. 3 Tenuta sotto controllo dei prodotti non conformi 8. 4 Analisi dei dati 8. 5 Miglioramento
8. Misurazioni, Analisi e Miglioramento 8. 1 Generalità 8. 2 Monitoraggio e misurazioni 8. 3 Tenuta sotto controllo dei prodotti non conformi 8. 4 Analisi dei dati 8. 5 Miglioramento
 Tali verifiche (audit) hanno lo scopo di garantire il rispetto dei criteri nei confronti di terzi o del mercato, sono solitamente svolte a richiesta degli interessati da agenzie specializzate esterne. Nell’ambito dei Sistemi Qualità le verifiche sono volte a valutare la conformità dei documenti di pianificazione della qualità, la loro applicazione e il livello di efficacia del sistema rispetto ad obiettivi prestabiliti. In seguito a queste verifiche (audit), organismi autorizzati a livello europeo ed internazionale rilasciano un certificato ed il diritto d’uso di un marchio.
Tali verifiche (audit) hanno lo scopo di garantire il rispetto dei criteri nei confronti di terzi o del mercato, sono solitamente svolte a richiesta degli interessati da agenzie specializzate esterne. Nell’ambito dei Sistemi Qualità le verifiche sono volte a valutare la conformità dei documenti di pianificazione della qualità, la loro applicazione e il livello di efficacia del sistema rispetto ad obiettivi prestabiliti. In seguito a queste verifiche (audit), organismi autorizzati a livello europeo ed internazionale rilasciano un certificato ed il diritto d’uso di un marchio.
 In campo sanitario il termine audit viene distinto in audit interni (revisioni fatte all’interno del singolo gruppo di lavoro o della singola organizzazione) ed esterni (multicentrici: iniziative affidate ad enti professionali, in cui verificatori esterni controllano se l’assistenza fornita corrisponda a standard predefiniti).
In campo sanitario il termine audit viene distinto in audit interni (revisioni fatte all’interno del singolo gruppo di lavoro o della singola organizzazione) ed esterni (multicentrici: iniziative affidate ad enti professionali, in cui verificatori esterni controllano se l’assistenza fornita corrisponda a standard predefiniti).
 Una volta ottenuta la certificazione, l’organizzazione è sottoposta a verifiche ispettive di sorveglianza (annuali o semestrali) nel triennio seguente. Al termine dei tre anni sarà condotta una verifica di rinnovo del Certificato. Le eventuali carenze o non conformità rilevate durante le verifiche ispettive vengono comunicate all’azienda senza però fornire consulenza sulle modalità di attuazione delle azioni correttive da adottare.
Una volta ottenuta la certificazione, l’organizzazione è sottoposta a verifiche ispettive di sorveglianza (annuali o semestrali) nel triennio seguente. Al termine dei tre anni sarà condotta una verifica di rinnovo del Certificato. Le eventuali carenze o non conformità rilevate durante le verifiche ispettive vengono comunicate all’azienda senza però fornire consulenza sulle modalità di attuazione delle azioni correttive da adottare.

 SGQ viene definito da quattro macro-processi Responsabilità della direzione (politica, pianificazione, riesame, ecc) Gestione delle risorse (umane, tecniche, ecc. ) Realizzazione dl prodotto/erogazione del servizio (progettazione, attività di produzione e servizio, ecc. ) Misura, analisi, miglioramento (prestazioni del sistema, NC, verifiche interne, ecc. )
SGQ viene definito da quattro macro-processi Responsabilità della direzione (politica, pianificazione, riesame, ecc) Gestione delle risorse (umane, tecniche, ecc. ) Realizzazione dl prodotto/erogazione del servizio (progettazione, attività di produzione e servizio, ecc. ) Misura, analisi, miglioramento (prestazioni del sistema, NC, verifiche interne, ecc. )
 Quali vantaggi? Miglioramento delle attività di gestione secondo le esigenze del cliente Miglioramento dell’immagine esterna Acquisizione di un potente vincolo promozionale Promozione dell’organizzazione anche con pubblicazione degli elenchi delle strutture certificate
Quali vantaggi? Miglioramento delle attività di gestione secondo le esigenze del cliente Miglioramento dell’immagine esterna Acquisizione di un potente vincolo promozionale Promozione dell’organizzazione anche con pubblicazione degli elenchi delle strutture certificate
 SGQ fattori necessari Atteggiamento mentale e organizzativo di SGQ come uno strumento per avviare il miglioramento continuo La qualità non si esaurisce ai livelli oprativi, ma interessa anche i vertici aziendali Consapevolezza che un Servizio specifico non può soddisfare le esigenze del cliente se ci sono carenze nell’organizzazione Il sostegno convinto dell’alta Direzione Coinvolgimento di tutto il personale
SGQ fattori necessari Atteggiamento mentale e organizzativo di SGQ come uno strumento per avviare il miglioramento continuo La qualità non si esaurisce ai livelli oprativi, ma interessa anche i vertici aziendali Consapevolezza che un Servizio specifico non può soddisfare le esigenze del cliente se ci sono carenze nell’organizzazione Il sostegno convinto dell’alta Direzione Coinvolgimento di tutto il personale
 Monitoraggio e misurazione dei processi Ø L’organizzazione deve adottare adeguati metodi per monitorare e, ove applicabile, misurare i processi del sistema di gestione per la qualità. Questi metodi devono dimostrare la capacità dei processi ad ottenere i risultati pianificati. Qualora tali risultati non siano raggiunti, devono essere adottate correzioni ed intraprese azioni correttive, come opportuno, per assicurare la conformità dei prodotti.
Monitoraggio e misurazione dei processi Ø L’organizzazione deve adottare adeguati metodi per monitorare e, ove applicabile, misurare i processi del sistema di gestione per la qualità. Questi metodi devono dimostrare la capacità dei processi ad ottenere i risultati pianificati. Qualora tali risultati non siano raggiunti, devono essere adottate correzioni ed intraprese azioni correttive, come opportuno, per assicurare la conformità dei prodotti.
 Analisi dei dati v L’organizzazione deve individuare, raccogliere ed analizzare i dati appropriati per dimostrare l’adeguatezza e l’efficacia del sistema di gestione per la qualità e per valutare dove possono essere apportati miglioramenti continui dell’efficacia del sistema di gestione per la qualità. Rientrano in tale ambito i dati e risultati ottenuti dalle attività di monitoraggio e misurazione e da altre fonti pertinenti. L’analisi dei dati deve fornire informazioni in merito a: a) soddisfazione del cliente (8. 2. 1), b) conformità ai requisiti del prodotto (7. 2. 1), c) caratteristiche ed andamento dei processi e dei prodotti, incluse le opportunità per azioni preventive
Analisi dei dati v L’organizzazione deve individuare, raccogliere ed analizzare i dati appropriati per dimostrare l’adeguatezza e l’efficacia del sistema di gestione per la qualità e per valutare dove possono essere apportati miglioramenti continui dell’efficacia del sistema di gestione per la qualità. Rientrano in tale ambito i dati e risultati ottenuti dalle attività di monitoraggio e misurazione e da altre fonti pertinenti. L’analisi dei dati deve fornire informazioni in merito a: a) soddisfazione del cliente (8. 2. 1), b) conformità ai requisiti del prodotto (7. 2. 1), c) caratteristiche ed andamento dei processi e dei prodotti, incluse le opportunità per azioni preventive
 MODELLO JOINT COMMISSION § La Joint Commission International è una divisione della Joint Commission Accreditation for Health Care Organization , nata nel 1951 negli USA per migliorare la qualità dell’assistenza ospedaliera continuando l’opera della American College Surgeons. § Il processo di accreditamento secondo ICI misura il grado di conformità della organizzazione ad un set di indicatori raccolti in un manuale che periodicamente viene rivisto ed aggiornato da esperti internazionali. § Gli standard internazionali sono divisi in due macro aree: aree - area 1 – standard centrati sul paziente - area 2 – standard centrati sulla organizzazione
MODELLO JOINT COMMISSION § La Joint Commission International è una divisione della Joint Commission Accreditation for Health Care Organization , nata nel 1951 negli USA per migliorare la qualità dell’assistenza ospedaliera continuando l’opera della American College Surgeons. § Il processo di accreditamento secondo ICI misura il grado di conformità della organizzazione ad un set di indicatori raccolti in un manuale che periodicamente viene rivisto ed aggiornato da esperti internazionali. § Gli standard internazionali sono divisi in due macro aree: aree - area 1 – standard centrati sul paziente - area 2 – standard centrati sulla organizzazione
 § Per ognuno dei 368 standard esistono diversi elementi di misurazione per un totale di 1700. § Le organizzazione che richiedono l’accreditamento secondo JCI devono dimostrare che l’intera struttura risponda ai requisiti richiesti dagli standard e ciò viene verificato durante la visita di 3 ispettori (1 medico, 1 infermiere, 1 amministrativo) che hanno una adeguata formazione interdisciplinare. § La visita degli ispettori ( che dura dai tre ai sette giorni) viene condotta secondo modalità e tempi non prevedibili dalla struttura attraverso analisi di documenti, ispezioni in unità organizzative, interiste ad operatori, ecc. § L’esito dell’ispezione può condurre all’accreditamento (di durata triennale), all’accreditamento con riserva (con una successiva ispezione) o al mancato accreditamento.
§ Per ognuno dei 368 standard esistono diversi elementi di misurazione per un totale di 1700. § Le organizzazione che richiedono l’accreditamento secondo JCI devono dimostrare che l’intera struttura risponda ai requisiti richiesti dagli standard e ciò viene verificato durante la visita di 3 ispettori (1 medico, 1 infermiere, 1 amministrativo) che hanno una adeguata formazione interdisciplinare. § La visita degli ispettori ( che dura dai tre ai sette giorni) viene condotta secondo modalità e tempi non prevedibili dalla struttura attraverso analisi di documenti, ispezioni in unità organizzative, interiste ad operatori, ecc. § L’esito dell’ispezione può condurre all’accreditamento (di durata triennale), all’accreditamento con riserva (con una successiva ispezione) o al mancato accreditamento.
 Efficacia Attesa: capacità potenziale di raggiungere la soddisfazione del bisogno Pratica: i risultati di soddisfacimento del bisogno in conseguenza all’erogazione dell’assistenza inf. pianificata
Efficacia Attesa: capacità potenziale di raggiungere la soddisfazione del bisogno Pratica: i risultati di soddisfacimento del bisogno in conseguenza all’erogazione dell’assistenza inf. pianificata
 LA MISURAZIONE della qualità dell’assistenza
LA MISURAZIONE della qualità dell’assistenza
 La valutazione della Qualità dell’assistenza può riguardare le condizioni nelle quali viene erogata(“le strutture”), come viene erogata (“il processo”)e i risultati ottenuti in termini di modificazione delle condizioni di salute dei pazienti (“gli esiti”)
La valutazione della Qualità dell’assistenza può riguardare le condizioni nelle quali viene erogata(“le strutture”), come viene erogata (“il processo”)e i risultati ottenuti in termini di modificazione delle condizioni di salute dei pazienti (“gli esiti”)
 La MISURAZIONE della QUALITA’ dell’ASSISTENZA SANITARIA Ø TEORIA DELLA MISURAZIONE : processo di quantificazione che permette di determinare l’entità di un attributo concreto di una persona o di una attività… Ø La qualità dell’assistenza se pur non misurabile in sé stessa, in ogni caso lo diviene attraverso i suoi attributi se questi sono individuabili e se è possibile dimostrare la loro relazione con la qualità stessa
La MISURAZIONE della QUALITA’ dell’ASSISTENZA SANITARIA Ø TEORIA DELLA MISURAZIONE : processo di quantificazione che permette di determinare l’entità di un attributo concreto di una persona o di una attività… Ø La qualità dell’assistenza se pur non misurabile in sé stessa, in ogni caso lo diviene attraverso i suoi attributi se questi sono individuabili e se è possibile dimostrare la loro relazione con la qualità stessa
 Con l’UTILIZZO di MISURAZIONI SISTEMATICHE…. reclami/segnalazioni 1 -5% interviste/suggerimenti 45% 50% indicatori
Con l’UTILIZZO di MISURAZIONI SISTEMATICHE…. reclami/segnalazioni 1 -5% interviste/suggerimenti 45% 50% indicatori
 Perché serve misurare? E, soprattutto in Sanità Pubblica, perché misurare gli output (le prestazioni erogate) e gli outcome (gli effetti degli output)? si misura per due motivi essenziali: 1. per rilevare se i programmi incidono concretamente sulla vita delle persone; 2. per favorire la programmazione di azioni di miglioramento dei servizi. [ N. Waters: Measuring Program Outcomes: A Practical Approach, 1996 – United Way of America ]
Perché serve misurare? E, soprattutto in Sanità Pubblica, perché misurare gli output (le prestazioni erogate) e gli outcome (gli effetti degli output)? si misura per due motivi essenziali: 1. per rilevare se i programmi incidono concretamente sulla vita delle persone; 2. per favorire la programmazione di azioni di miglioramento dei servizi. [ N. Waters: Measuring Program Outcomes: A Practical Approach, 1996 – United Way of America ]
 Misurazione della performance in Sanità q all’interno dell’Azienda contribuisce ai processi miglioramento della qualità; q all’esterno dell’Azienda promuove l’attendibilità utenti ed agli stakeholders interessati; q assicura all’Azienda metodi di convalidazione statistica e di gestione dei dati;
Misurazione della performance in Sanità q all’interno dell’Azienda contribuisce ai processi miglioramento della qualità; q all’esterno dell’Azienda promuove l’attendibilità utenti ed agli stakeholders interessati; q assicura all’Azienda metodi di convalidazione statistica e di gestione dei dati;
 q consente una migliore comprensione dell’andamento dell’Azienda e della qualità delle prestazioni erogate; q consente di programmare azioni di correzione di eventuali criticità, ma anche di identificare aree di eccellenza; q consente un benchmarking con altre Aziende, nel rispetto della confrontabilità dei dati; q fornisce uno strumento per il decision - making della Direzione strategica, ma anche per decisioni politico – sanitarie in genere; q utilizzo nella ricerca scientifica (segnatamente negli studi randomizzati e controllati).
q consente una migliore comprensione dell’andamento dell’Azienda e della qualità delle prestazioni erogate; q consente di programmare azioni di correzione di eventuali criticità, ma anche di identificare aree di eccellenza; q consente un benchmarking con altre Aziende, nel rispetto della confrontabilità dei dati; q fornisce uno strumento per il decision - making della Direzione strategica, ma anche per decisioni politico – sanitarie in genere; q utilizzo nella ricerca scientifica (segnatamente negli studi randomizzati e controllati).
 E’ necessario identificare una grandezza sintetica che rappresenti un fenomeno e che si presti a dare giudizi (ovvero che sia in grado di comprendere al suo interno i fattori che hanno determinato il fenomeno così come si è osservato). Ciò introduce il concetto di “indicatore”. [ Casati ]
E’ necessario identificare una grandezza sintetica che rappresenti un fenomeno e che si presti a dare giudizi (ovvero che sia in grado di comprendere al suo interno i fattori che hanno determinato il fenomeno così come si è osservato). Ciò introduce il concetto di “indicatore”. [ Casati ]
 Gli indicatori
Gli indicatori
 Gli standard Uno standard è il valore atteso per un certo indicatore. Lo standard può rappresentare un valore medio, il valore minimo accettabile o ancora il valore ottimale, in relazione a come viene fissato. Tutti i progetti di miglioramento della qualità (total qualità management, continuous qualità improvement) e/o di garanzia (accreditamento, certificazione, carta dei servizi) hanno in comune il fatto di operare per standard.
Gli standard Uno standard è il valore atteso per un certo indicatore. Lo standard può rappresentare un valore medio, il valore minimo accettabile o ancora il valore ottimale, in relazione a come viene fissato. Tutti i progetti di miglioramento della qualità (total qualità management, continuous qualità improvement) e/o di garanzia (accreditamento, certificazione, carta dei servizi) hanno in comune il fatto di operare per standard.
 Indicatore Caratteristica quantitativa misurabile oppure qualitativa(paragonabile) di un oggetto o di un fenomeno che consente di dare giudizi su di esso. Il risultato della osservazione della caratteristica in questione definisce il valore (o misura dell’indicatore) ed il valore atteso su di una “scala”di riferimento è detto Standard
Indicatore Caratteristica quantitativa misurabile oppure qualitativa(paragonabile) di un oggetto o di un fenomeno che consente di dare giudizi su di esso. Il risultato della osservazione della caratteristica in questione definisce il valore (o misura dell’indicatore) ed il valore atteso su di una “scala”di riferimento è detto Standard
 INDICATORI Informazioni selezionate allo scopo di conoscere fenomeni di interesse, misurandone i cambiamenti e conseguentemente contribuendo ad orientare i processi decisionali dei diversi livelli istituzionali Ministero della Salute Decreto 12 dicembre 2001: Sistema di garanzie per il monitoraggio dell’assistenza sanitaria Suppl. G. U. n. 34 del 9 febbraio 2002
INDICATORI Informazioni selezionate allo scopo di conoscere fenomeni di interesse, misurandone i cambiamenti e conseguentemente contribuendo ad orientare i processi decisionali dei diversi livelli istituzionali Ministero della Salute Decreto 12 dicembre 2001: Sistema di garanzie per il monitoraggio dell’assistenza sanitaria Suppl. G. U. n. 34 del 9 febbraio 2002
 Quali indicatori? Struttura Processo Esito
Quali indicatori? Struttura Processo Esito
 La qualità dell’assistenza è misurabile per diverse dimensioni (Donabedian): - STRUTTURA - PROCESSO - ESITO - DATI DI STRUTTURA (inerenti gli aspetti statici delle strutture, le attrezzature, il personale e l’organizzazione) - DATI DI PROCESSO (descrivono le dinamiche di interazione tra utente ed attività del servizio) - VALUTAZIONE della QUALITA’ BASATA sugli ESITI (miglioramento della salute degli individui)
La qualità dell’assistenza è misurabile per diverse dimensioni (Donabedian): - STRUTTURA - PROCESSO - ESITO - DATI DI STRUTTURA (inerenti gli aspetti statici delle strutture, le attrezzature, il personale e l’organizzazione) - DATI DI PROCESSO (descrivono le dinamiche di interazione tra utente ed attività del servizio) - VALUTAZIONE della QUALITA’ BASATA sugli ESITI (miglioramento della salute degli individui)
 INDICATORI - CARATTERISTICHE q q q q appropriatezza capacità discriminante completezza comprensibilità credibilità economicità essenzialità facilità di rilevazione misurabilità multidimensionalità obiettività pertinenza riproducibilità significatività tempestività
INDICATORI - CARATTERISTICHE q q q q appropriatezza capacità discriminante completezza comprensibilità credibilità economicità essenzialità facilità di rilevazione misurabilità multidimensionalità obiettività pertinenza riproducibilità significatività tempestività
 v un indicatore e’ uno strumento metodologico semplice costituito da espressioni quantitative (numeri, percentuali, tassi, proporzioni) che fornisce una sintetica rappresentazione del fenomeno in esame v gli indicatori possono essere confrontati con valori predeterminati standard v un indicatore per risultare valido deve soddisfare alcuni requisiti fondamentali deve essere:
v un indicatore e’ uno strumento metodologico semplice costituito da espressioni quantitative (numeri, percentuali, tassi, proporzioni) che fornisce una sintetica rappresentazione del fenomeno in esame v gli indicatori possono essere confrontati con valori predeterminati standard v un indicatore per risultare valido deve soddisfare alcuni requisiti fondamentali deve essere:
 SEMPLICE L’aspetto che l’indicatore vuole cogliere deve essere facilmente comprensibile FINALIZZATO Costituito da misure rappresentative capaci di cogliere gli obiettivi che si propone di raggiungere ACCETTABILE Applicabile alla maggior parte delle situazioni ACCURATO Non deve essere inficiato da errori sistematici RIPRODUCIBILE La misura dello stesso fenomeno, ripetuta più volte, deve dare solo variazioni minime INTEGRABILE In grado, se associato ad altri, di dare informazione globale della situazione
SEMPLICE L’aspetto che l’indicatore vuole cogliere deve essere facilmente comprensibile FINALIZZATO Costituito da misure rappresentative capaci di cogliere gli obiettivi che si propone di raggiungere ACCETTABILE Applicabile alla maggior parte delle situazioni ACCURATO Non deve essere inficiato da errori sistematici RIPRODUCIBILE La misura dello stesso fenomeno, ripetuta più volte, deve dare solo variazioni minime INTEGRABILE In grado, se associato ad altri, di dare informazione globale della situazione
 CARATTERISTICHE di un BUON INDICATORE M isurabile I mportante S emplice U tilizzabile R isolvibile A ccettabile UN INDICATORE E’ IL PUNTO DI PARTENZA per il MIGLIORAMENTO CONTINUO della QUALITA’
CARATTERISTICHE di un BUON INDICATORE M isurabile I mportante S emplice U tilizzabile R isolvibile A ccettabile UN INDICATORE E’ IL PUNTO DI PARTENZA per il MIGLIORAMENTO CONTINUO della QUALITA’
 Ø CRITERI: sono quegli elementi di struttura, di processo o di esito rispetto ai quali deve essere formulato il giudizio di “qualità” Ø INDICATORI : sono i parametri che misurano in sintesi la dimensione oggetto di valutazione Ø STANDARD: sono definizioni quantitative specifiche chiariscono la grandezza e la frequenza da raggiungere per una certa caratteristica
Ø CRITERI: sono quegli elementi di struttura, di processo o di esito rispetto ai quali deve essere formulato il giudizio di “qualità” Ø INDICATORI : sono i parametri che misurano in sintesi la dimensione oggetto di valutazione Ø STANDARD: sono definizioni quantitative specifiche chiariscono la grandezza e la frequenza da raggiungere per una certa caratteristica
 INDICATORI e INDICI Indicatore: rappresentazione numerica di una mera grandezza (es. il numero complessivo di prestazioni); è una “fotografia”, in sé priva di finalità valutative. Indice: rapporto tra una grandezza e una determinata entità di riferimento (es. numero di prestazioni erogate nell’unità di tempo ecc. ). Nel linguaggio corrente, spesso i due termini vengono usati, ancorché impropriamente, in modo indifferenziato.
INDICATORI e INDICI Indicatore: rappresentazione numerica di una mera grandezza (es. il numero complessivo di prestazioni); è una “fotografia”, in sé priva di finalità valutative. Indice: rapporto tra una grandezza e una determinata entità di riferimento (es. numero di prestazioni erogate nell’unità di tempo ecc. ). Nel linguaggio corrente, spesso i due termini vengono usati, ancorché impropriamente, in modo indifferenziato.
 L’indicatore è l’elemento quantitativo (tempo, spazio) o qualitativo (grado di soddisfazione) in grado di registrare un fenomeno e ritenuto indicativo (da cui il termine di indicatore) per capirlo. Deve essere vissuto come strumento di miglioramento e non solo di controllo. Linguaggio univoco!!!
L’indicatore è l’elemento quantitativo (tempo, spazio) o qualitativo (grado di soddisfazione) in grado di registrare un fenomeno e ritenuto indicativo (da cui il termine di indicatore) per capirlo. Deve essere vissuto come strumento di miglioramento e non solo di controllo. Linguaggio univoco!!!
 Scelta degli indicatori Varia a seconda del contesto in cui si opera (disponibilità degli operatori per la rilevazione, tempi, importanza dell’iniziativa ecc…) e deve tener conto di alcune considerazioni: un indicatore imperfetto è sempre meglio di niente; l’imprecisione non indica inutilità; indicatori perfetti non esistono, ma le imperfezioni, sarebbe più costruttivo utilizzarli riconoscendone i limiti; disporre di dati sull’out-put, per quanto approssimativi, è meglio che non averne nessuno; se possibile confrontare gli indicatori con quelli resi disponibili da fonti esterne.
Scelta degli indicatori Varia a seconda del contesto in cui si opera (disponibilità degli operatori per la rilevazione, tempi, importanza dell’iniziativa ecc…) e deve tener conto di alcune considerazioni: un indicatore imperfetto è sempre meglio di niente; l’imprecisione non indica inutilità; indicatori perfetti non esistono, ma le imperfezioni, sarebbe più costruttivo utilizzarli riconoscendone i limiti; disporre di dati sull’out-put, per quanto approssimativi, è meglio che non averne nessuno; se possibile confrontare gli indicatori con quelli resi disponibili da fonti esterne.
 Spesso non ci sarà chiesto di inventare cose nuove ma di utilizzare o di attivare quanto esiste di già disponibile e sperimentato; Usare indicatori che possono essere resi disponibili tempestivamente: è del tutto inutile fornire informazioni quando non sono più necessarie; una misura tempestiva, seppure meno accurata, è generalmente preferibile ad una più precisa ma meno tempestiva; non fornire più informazioni di quelle che probabilmente verranno usate: troppi dati possono mandare in tilt un sistema distogliendo l’attenzione delle informazioni importanti e ridurre la credibilità del sistema in quanto tale.
Spesso non ci sarà chiesto di inventare cose nuove ma di utilizzare o di attivare quanto esiste di già disponibile e sperimentato; Usare indicatori che possono essere resi disponibili tempestivamente: è del tutto inutile fornire informazioni quando non sono più necessarie; una misura tempestiva, seppure meno accurata, è generalmente preferibile ad una più precisa ma meno tempestiva; non fornire più informazioni di quelle che probabilmente verranno usate: troppi dati possono mandare in tilt un sistema distogliendo l’attenzione delle informazioni importanti e ridurre la credibilità del sistema in quanto tale.
 Le misure di soddisfazione del cliente Ø permettono di conoscere le aree di forza e di debolezza; Ø fanno capire le propensioni del cliente, le sue evoluzioni e le sue aspettative; Ø funzionano da supporto nelle strategie aziendali; Ø funzionano da supporto al marketing; Ø garantiscono un monitoraggio esterno relativamente ai processi dell’azienda.
Le misure di soddisfazione del cliente Ø permettono di conoscere le aree di forza e di debolezza; Ø fanno capire le propensioni del cliente, le sue evoluzioni e le sue aspettative; Ø funzionano da supporto nelle strategie aziendali; Ø funzionano da supporto al marketing; Ø garantiscono un monitoraggio esterno relativamente ai processi dell’azienda.
 COME RILEVARE LA SODDISFAZIONE DEL CLIENTE Ø Analisi dirette – Questionari – Interviste – Riunioni con Gruppi di Clienti Analisi indirette – Clienti perduti – Offerte non seguite da ordinativi – Analisi dei prodotti/servizi della concorrenza – Benchmarking
COME RILEVARE LA SODDISFAZIONE DEL CLIENTE Ø Analisi dirette – Questionari – Interviste – Riunioni con Gruppi di Clienti Analisi indirette – Clienti perduti – Offerte non seguite da ordinativi – Analisi dei prodotti/servizi della concorrenza – Benchmarking
 LA QUALITÀ PERCEPITA La valutazione può esprimersi tanto in merito all’operato tecnico e relazionale dei professionisti della sanità (medici, infermieri, psicologi, ecc. ), quanto in ordine ad altri aspetti (strutturali, alberghieri, tecnologici, di accessibilità, ecc. ) dei servizi sanitari
LA QUALITÀ PERCEPITA La valutazione può esprimersi tanto in merito all’operato tecnico e relazionale dei professionisti della sanità (medici, infermieri, psicologi, ecc. ), quanto in ordine ad altri aspetti (strutturali, alberghieri, tecnologici, di accessibilità, ecc. ) dei servizi sanitari
 LA QUALITÀ PERCEPITA È la lettura soggettiva della qualità dei servizi sanitari effettuata dai destinatari attuali o potenziali dell’azione sanitaria, ed esprime il loro apprezzamento su singoli servizi, di cui sono stati, o potrebbero essere, utilizzatori, o sui servizi sanitari nel loro insieme
LA QUALITÀ PERCEPITA È la lettura soggettiva della qualità dei servizi sanitari effettuata dai destinatari attuali o potenziali dell’azione sanitaria, ed esprime il loro apprezzamento su singoli servizi, di cui sono stati, o potrebbero essere, utilizzatori, o sui servizi sanitari nel loro insieme
 Qualità percepita Per rilevare la soddisfazione del cliente è necessario definire con precisione chi è il cliente
Qualità percepita Per rilevare la soddisfazione del cliente è necessario definire con precisione chi è il cliente
 Qualità percepita La rilevazione costante della soddisfazione del cliente consente di costruire i barometri di soddisfazione che possono aiutare in modo significativo la struttura a individuare gli ambiti in relazione ai quali migliorare il proprio servizio
Qualità percepita La rilevazione costante della soddisfazione del cliente consente di costruire i barometri di soddisfazione che possono aiutare in modo significativo la struttura a individuare gli ambiti in relazione ai quali migliorare il proprio servizio
 QUALITÀ PERCEPITA Accessibilità al servizio e alla prestazione Aspetto tecnico-scientifico della prestazione Aspetto alberghiero Il comfort L’umanizzazione dl servizio Informazione completa, corretta, esauriente Assistenza infermieristica privacy
QUALITÀ PERCEPITA Accessibilità al servizio e alla prestazione Aspetto tecnico-scientifico della prestazione Aspetto alberghiero Il comfort L’umanizzazione dl servizio Informazione completa, corretta, esauriente Assistenza infermieristica privacy
 QUALITÀ PERCEPITA La soddisfazione del cliente spesso è condizionata da fattori soggettivi che riguardano la personalità della persona e le sue condizioni di salute
QUALITÀ PERCEPITA La soddisfazione del cliente spesso è condizionata da fattori soggettivi che riguardano la personalità della persona e le sue condizioni di salute
 Customer satisfaction Si tratta di una componente indispensabile per il processo di valutazione poiché il risultato di ogni operazione di accreditamento o di valutazione della qualità è da commisurare al raggiungimento dell’obiettivo di accontentare l’utente di rendere il servizio personalmente e socialmente accettabile di diffondere una percezione di benessere sociale
Customer satisfaction Si tratta di una componente indispensabile per il processo di valutazione poiché il risultato di ogni operazione di accreditamento o di valutazione della qualità è da commisurare al raggiungimento dell’obiettivo di accontentare l’utente di rendere il servizio personalmente e socialmente accettabile di diffondere una percezione di benessere sociale
 Qualità percepita Conclusioni: accanto all’utilizzatore dei servizi, si propone come ulteriore soggetto che percepisce la dimensione di qualità e può quindi esprimere una sua valutazione, anche l’operatore professionale coinvolto non per valutare il livello tecnico del servizio, la qualità erogata, ma esprimere il grado di soddisfazione che nello svolgimento del suo ruolo egli sperimenta e vive
Qualità percepita Conclusioni: accanto all’utilizzatore dei servizi, si propone come ulteriore soggetto che percepisce la dimensione di qualità e può quindi esprimere una sua valutazione, anche l’operatore professionale coinvolto non per valutare il livello tecnico del servizio, la qualità erogata, ma esprimere il grado di soddisfazione che nello svolgimento del suo ruolo egli sperimenta e vive
 Le aree da indagare Ø L’immagine globale dell’Organizzazione Ø Il prodotto o servizio fornito Ø La vendita e l’assistenza post vendita Ø La fidelizzazione del cliente
Le aree da indagare Ø L’immagine globale dell’Organizzazione Ø Il prodotto o servizio fornito Ø La vendita e l’assistenza post vendita Ø La fidelizzazione del cliente
 Le tecniche Ø Interviste di tipo qualitativo per capire l’orientamento del Cliente; Ø Questionari per quantificare gli scostamenti tra la Qualità erogata dall’azienda e quella attesa dal cliente; Ø Panel e/o gruppi di ascolto e di confronto.
Le tecniche Ø Interviste di tipo qualitativo per capire l’orientamento del Cliente; Ø Questionari per quantificare gli scostamenti tra la Qualità erogata dall’azienda e quella attesa dal cliente; Ø Panel e/o gruppi di ascolto e di confronto.
 QUESTIONARI ed INTERVISTE Sono rivolti: ai CLIENTI CORRENTI ai POTENZIALI CLIENTI per conoscerne le esigenze ed il livello di soddisfazione
QUESTIONARI ed INTERVISTE Sono rivolti: ai CLIENTI CORRENTI ai POTENZIALI CLIENTI per conoscerne le esigenze ed il livello di soddisfazione
 Differenze tra intervista e questionario
Differenze tra intervista e questionario
 DAL DATO ALLA CONOSCENZA La conoscenza mette in grado l’azienda di anticipare gli eventi INFORMAZIONI L’informazione mette in grado l’azienda di rispondere agli eventi I dati DATI mettono in grado di registrare gli eventi
DAL DATO ALLA CONOSCENZA La conoscenza mette in grado l’azienda di anticipare gli eventi INFORMAZIONI L’informazione mette in grado l’azienda di rispondere agli eventi I dati DATI mettono in grado di registrare gli eventi
 “Se conosci te stesso e conosci il nemico vincerai sempre; se conosci solo te stesso hai uguale probabilità di vincere e di perdere, se non conosci neanche te stesso perderai sempre”. Sun Tzu, l’arte della guerra, 500 a. C.
“Se conosci te stesso e conosci il nemico vincerai sempre; se conosci solo te stesso hai uguale probabilità di vincere e di perdere, se non conosci neanche te stesso perderai sempre”. Sun Tzu, l’arte della guerra, 500 a. C.
 La qualità assistenziale deve tenere conto di: Cultura professionale (modelli concettuali) Fonti normative Letteratura scientifica
La qualità assistenziale deve tenere conto di: Cultura professionale (modelli concettuali) Fonti normative Letteratura scientifica
 MCQ dell’assistenza Motivazioni etiche e deontologiche Normative Rispetto del cittadino Sicurezza economia
MCQ dell’assistenza Motivazioni etiche e deontologiche Normative Rispetto del cittadino Sicurezza economia
 La definizione La qualità dell’assistenza infermieristica è la capacità della medesima di integrarsi nel processo di cura migliorando lo stato di salute della popolazione attraverso il soddisfacimento dei bisogni di assistenza inf. Tenendo conto degli elementi di natura biofisica psicologica socioculturale in quanto caratteristiche individuali nei limiti concessi da conoscenze tecnologie e risorse
La definizione La qualità dell’assistenza infermieristica è la capacità della medesima di integrarsi nel processo di cura migliorando lo stato di salute della popolazione attraverso il soddisfacimento dei bisogni di assistenza inf. Tenendo conto degli elementi di natura biofisica psicologica socioculturale in quanto caratteristiche individuali nei limiti concessi da conoscenze tecnologie e risorse
 La competenza Garantire sistematicamente nella prassi quotidiana la best practice nella soddisfazione dei bisogni di assistenza
La competenza Garantire sistematicamente nella prassi quotidiana la best practice nella soddisfazione dei bisogni di assistenza
 Governo clinico
Governo clinico
 Governo clinico (Risck management) Priorità gestionale per le strutture sanitarie Si deve monitorare ed analizzare l’evento avverso e quello sentinella al fine di ridurne l’accadimento
Governo clinico (Risck management) Priorità gestionale per le strutture sanitarie Si deve monitorare ed analizzare l’evento avverso e quello sentinella al fine di ridurne l’accadimento
 Approcci MCQ sanzionatorio Miglioramento della qualità assistenza inf. Clinical audit VRQ
Approcci MCQ sanzionatorio Miglioramento della qualità assistenza inf. Clinical audit VRQ
 Approcci metodologici al miglioramento della qualità Sanzionatorio: vuole circoscrivere l’errore individuare il colpevole implementare le misure correttive La VRQ: ponderare il livello di qualità individuare le criticità definire gli interventi per eliminare le criticità Verificare i risultati Clinical audit: definizione dei criteri raccolta dati sui risultati confronto dei risultati con i criteri implementare il miglioramento rivalutare i risultati Il miglioramento continuo: centralità della persona gestione delle risorse umane sistema informativo
Approcci metodologici al miglioramento della qualità Sanzionatorio: vuole circoscrivere l’errore individuare il colpevole implementare le misure correttive La VRQ: ponderare il livello di qualità individuare le criticità definire gli interventi per eliminare le criticità Verificare i risultati Clinical audit: definizione dei criteri raccolta dati sui risultati confronto dei risultati con i criteri implementare il miglioramento rivalutare i risultati Il miglioramento continuo: centralità della persona gestione delle risorse umane sistema informativo
 In USA ogni anno un milione di pazienti riportano danni derivanti dall’attività sanitaria e il 10% muore. I costi aggiuntivi sono stimati intorno a 38 miliardi di dollari In Italia il costo relativo agli errori con esito mortale è di circa 2, 5 miliardi di euro
In USA ogni anno un milione di pazienti riportano danni derivanti dall’attività sanitaria e il 10% muore. I costi aggiuntivi sono stimati intorno a 38 miliardi di dollari In Italia il costo relativo agli errori con esito mortale è di circa 2, 5 miliardi di euro
 In Italia circa 320 mila persone in un anno escono da un ricovero ospedaliero con danni o malattie derivate da errore sanitario
In Italia circa 320 mila persone in un anno escono da un ricovero ospedaliero con danni o malattie derivate da errore sanitario
 Il sistema di gestione del rischio deve prevedere Mappatura dei processi e dei rischi Classificazione dei rischi Analisi e valutazione di rischi individuando le criticità Rilevazione analisi degli errori più frequenti Adozione di misure di prevenzione
Il sistema di gestione del rischio deve prevedere Mappatura dei processi e dei rischi Classificazione dei rischi Analisi e valutazione di rischi individuando le criticità Rilevazione analisi degli errori più frequenti Adozione di misure di prevenzione
 I rischi più comuni Procedura chirurgica Anestesia errore farmacologico Reazioni emolitiche da trasfusione Travaglio e parto Suicidio del paziente Cadute accidentali
I rischi più comuni Procedura chirurgica Anestesia errore farmacologico Reazioni emolitiche da trasfusione Travaglio e parto Suicidio del paziente Cadute accidentali
 Tipi di rischio Eventi avversi che causano morte, malattia o anche sofferenza transitoria (adverse events) Eventi critici o errori che pur esplicandosi non causano danno (no harm events) Incidenti potenziali o near miss incidenti che non avvengono per casualità
Tipi di rischio Eventi avversi che causano morte, malattia o anche sofferenza transitoria (adverse events) Eventi critici o errori che pur esplicandosi non causano danno (no harm events) Incidenti potenziali o near miss incidenti che non avvengono per casualità
 Gli errori sono conseguenze dell’agire organizzativo, quindi non va ricercato nel singolo individuo, ma nell’organizzazione
Gli errori sono conseguenze dell’agire organizzativo, quindi non va ricercato nel singolo individuo, ma nell’organizzazione
 Gestione del rischio Analisi reattiva: studio a posteriori e prevede: Rapporto sull’incidente Root causes analysis (causa radice) Dati amministrativi e informativi Rewiew della documentazione Gli indizi analisi della documentazione Analisi proattiva: eliminare le criticità prima dell’errore: FMEA: identificazione della prestazione, descrizione delle attività Identificazione delle modalità di errore Indice di priorità di rischio attraverso la gravità la probabilità la rilevabilità
Gestione del rischio Analisi reattiva: studio a posteriori e prevede: Rapporto sull’incidente Root causes analysis (causa radice) Dati amministrativi e informativi Rewiew della documentazione Gli indizi analisi della documentazione Analisi proattiva: eliminare le criticità prima dell’errore: FMEA: identificazione della prestazione, descrizione delle attività Identificazione delle modalità di errore Indice di priorità di rischio attraverso la gravità la probabilità la rilevabilità


