Инфекции - Малярия (Токмалаев А.К.).ppt
- Количество слайдов: 115
 МАЛЯРИЯ Профессор А. К. ТОКМАЛАЕВ
МАЛЯРИЯ Профессор А. К. ТОКМАЛАЕВ
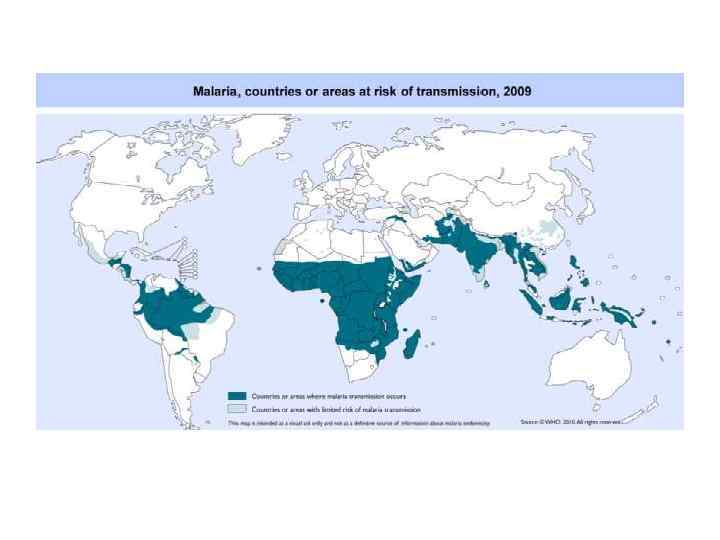
 Медико-социально значимые протозойные болезни Малярия: число больных зарегистрированных в 101 стране мира - 216 млн. (ВОЗ, 2011)*, из них 81%в странах Африки; умерло за год до 900 тыс. больных, 91% из них также в странах Африки; 86% умерших от малярии в мире составляют дети до 5 лет. *World Malaria Report: 2011. World Health Organization. Кишечные протозоозы: инфицировано более 1% населения всех стран мира, заболевает около 48 млн. человек, умирает ежегодно 40 -100 тыс. больных. Лейшманиозы: число инфицированных 12 млн. , умирает ежегодно 60 -100 тыс. (от висцерального лейшманиоза). Трипаносомоз африканский (сонная болезнь): число инфицированных 300 - 500 тыс. , ежегодно умирает до 50 тыс. больных. Трипаносомоз американский (болезнь Шагаса): число инфицированных 18 млн. , ежегодно умирает 45 -60 тыс. больных.
Медико-социально значимые протозойные болезни Малярия: число больных зарегистрированных в 101 стране мира - 216 млн. (ВОЗ, 2011)*, из них 81%в странах Африки; умерло за год до 900 тыс. больных, 91% из них также в странах Африки; 86% умерших от малярии в мире составляют дети до 5 лет. *World Malaria Report: 2011. World Health Organization. Кишечные протозоозы: инфицировано более 1% населения всех стран мира, заболевает около 48 млн. человек, умирает ежегодно 40 -100 тыс. больных. Лейшманиозы: число инфицированных 12 млн. , умирает ежегодно 60 -100 тыс. (от висцерального лейшманиоза). Трипаносомоз африканский (сонная болезнь): число инфицированных 300 - 500 тыс. , ежегодно умирает до 50 тыс. больных. Трипаносомоз американский (болезнь Шагаса): число инфицированных 18 млн. , ежегодно умирает 45 -60 тыс. больных.
 У человека паразитируют четыре вида возбудителей малярии трехдневной малярии - Plasmodium vivax oвале-малярии - Plasmodium ovale тропической малярии - Plasmodium falciparum четырехдневной малярии - Plasmodium malariae С 2004 г. в Юго-Восточной Азии регистрируются случаи малярии у людей, вызванной Plasmodium knowlesi.
У человека паразитируют четыре вида возбудителей малярии трехдневной малярии - Plasmodium vivax oвале-малярии - Plasmodium ovale тропической малярии - Plasmodium falciparum четырехдневной малярии - Plasmodium malariae С 2004 г. в Юго-Восточной Азии регистрируются случаи малярии у людей, вызванной Plasmodium knowlesi.

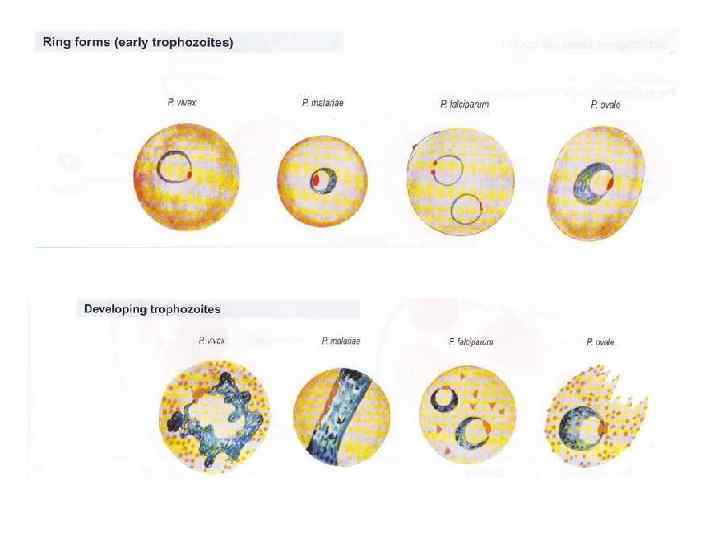
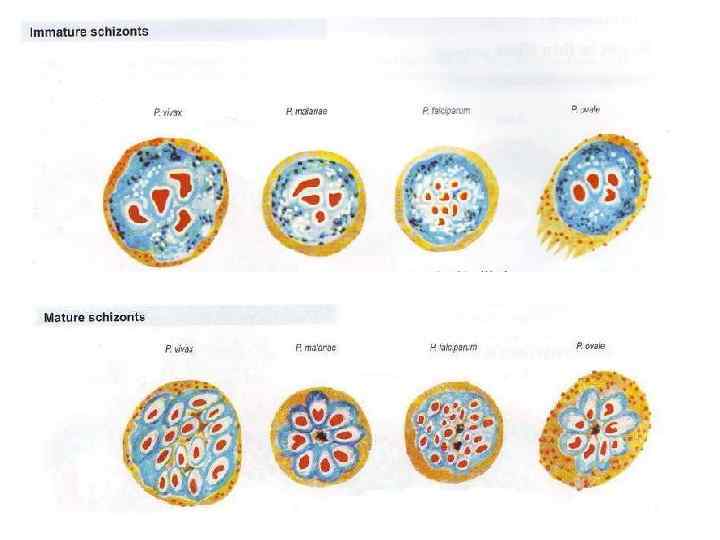
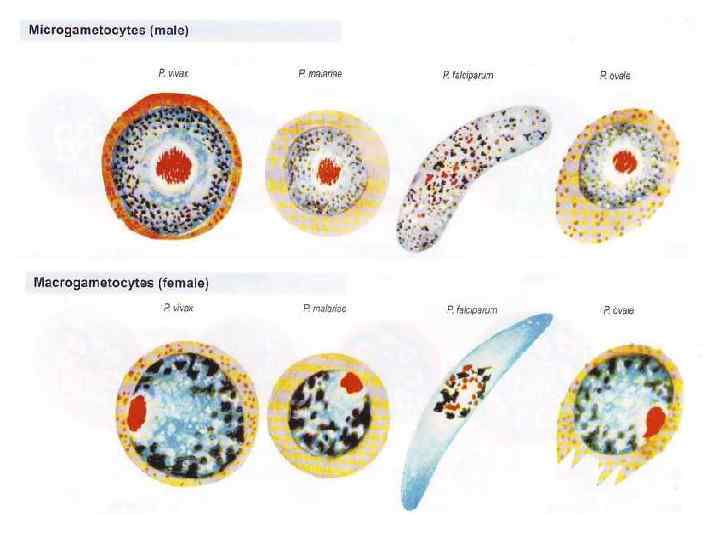
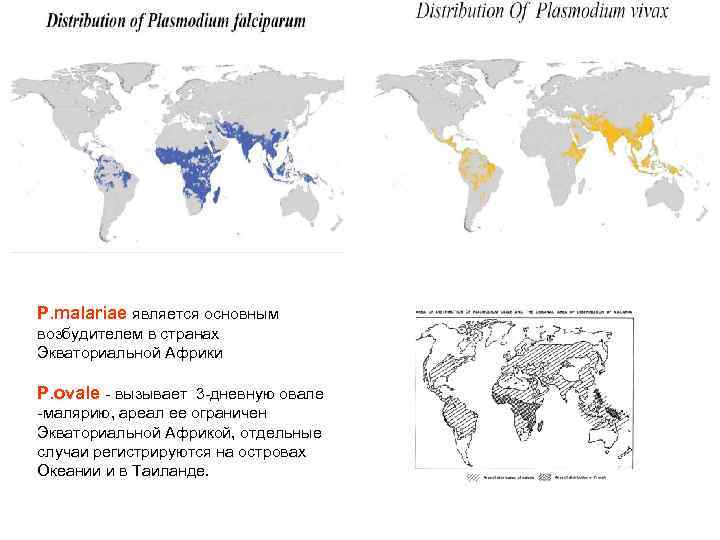 P. malariae является основным возбудителем в странах Экваториальной Африки Р. ovale - вызывает 3 -дневную овале -малярию, ареал ее ограничен Экваториальной Африкой, отдельные случаи регистрируются на островах Океании и в Таиланде.
P. malariae является основным возбудителем в странах Экваториальной Африки Р. ovale - вызывает 3 -дневную овале -малярию, ареал ее ограничен Экваториальной Африкой, отдельные случаи регистрируются на островах Океании и в Таиланде.

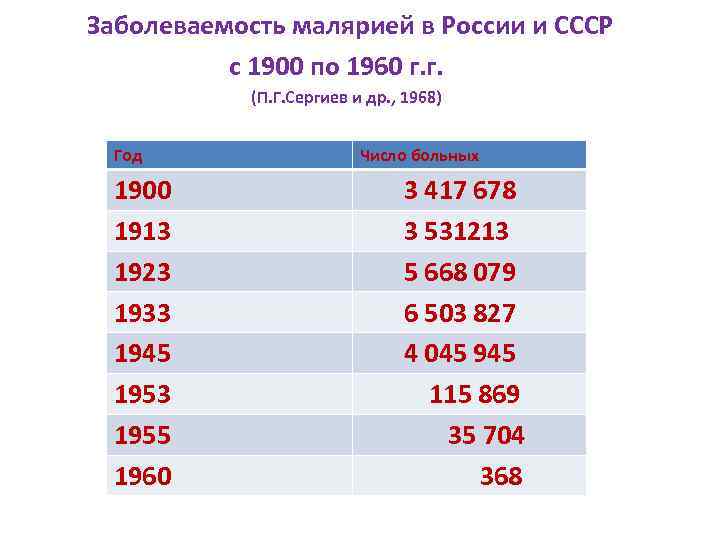 Заболеваемость малярией в России и СССР с 1900 по 1960 г. г. (П. Г. Сергиев и др. , 1968) Год Число больных 1900 1913 1923 1933 1945 1953 1955 1960 3 417 678 3 531213 5 668 079 6 503 827 4 045 945 115 869 35 704 368
Заболеваемость малярией в России и СССР с 1900 по 1960 г. г. (П. Г. Сергиев и др. , 1968) Год Число больных 1900 1913 1923 1933 1945 1953 1955 1960 3 417 678 3 531213 5 668 079 6 503 827 4 045 945 115 869 35 704 368
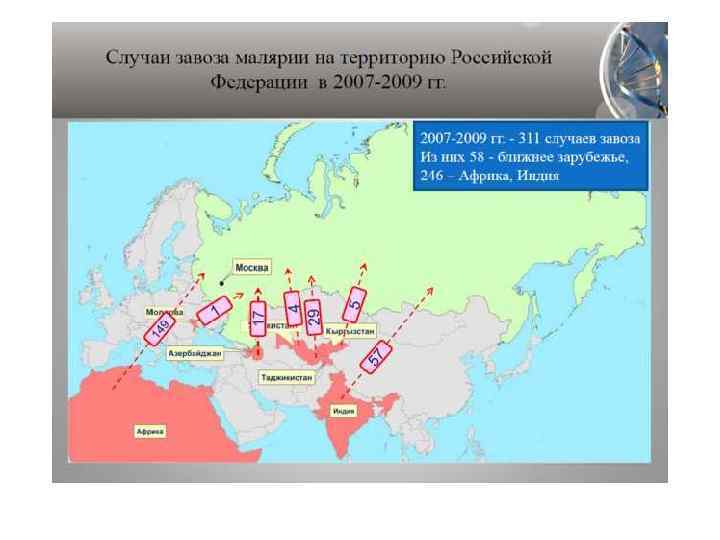
 В г. Москве в 1923 г. малярией болели более 148 тыс. случаев Местные очаги малярии в г. Москве ликвидированы в 1957 г. Существовавшая система эпиднадзора позволяла обеспечить благополучие по малярии в Москве до 2000 г.
В г. Москве в 1923 г. малярией болели более 148 тыс. случаев Местные очаги малярии в г. Москве ликвидированы в 1957 г. Существовавшая система эпиднадзора позволяла обеспечить благополучие по малярии в Москве до 2000 г.
 ФАКТОРЫ, ОПРЕДЕЛЯЮЩИЕ АКТУАЛЬНОСТЬ МАЛЯРИИ В РОССИЙСКОЙ ФЕДЕРАЦИИ • Увеличение завоза малярии из эндемичных стран. • Неконтролируемая миграция населения в Россию из стран СНГ, где возникают эпидемии трехдневной малярии или её локальные вспышки (Таджикистан, Азербайджан). • Появление вторичных от завозных случаев (передача через местных комаров). Увеличение числа летальных исходов от завозной тропической малярии: в период с 1977 по 1990 г. г. летальность при завозной тропической малярии составила 0, 8%; за период с 1991 по 2000 год увеличилась до 5, 7%.
ФАКТОРЫ, ОПРЕДЕЛЯЮЩИЕ АКТУАЛЬНОСТЬ МАЛЯРИИ В РОССИЙСКОЙ ФЕДЕРАЦИИ • Увеличение завоза малярии из эндемичных стран. • Неконтролируемая миграция населения в Россию из стран СНГ, где возникают эпидемии трехдневной малярии или её локальные вспышки (Таджикистан, Азербайджан). • Появление вторичных от завозных случаев (передача через местных комаров). Увеличение числа летальных исходов от завозной тропической малярии: в период с 1977 по 1990 г. г. летальность при завозной тропической малярии составила 0, 8%; за период с 1991 по 2000 год увеличилась до 5, 7%.

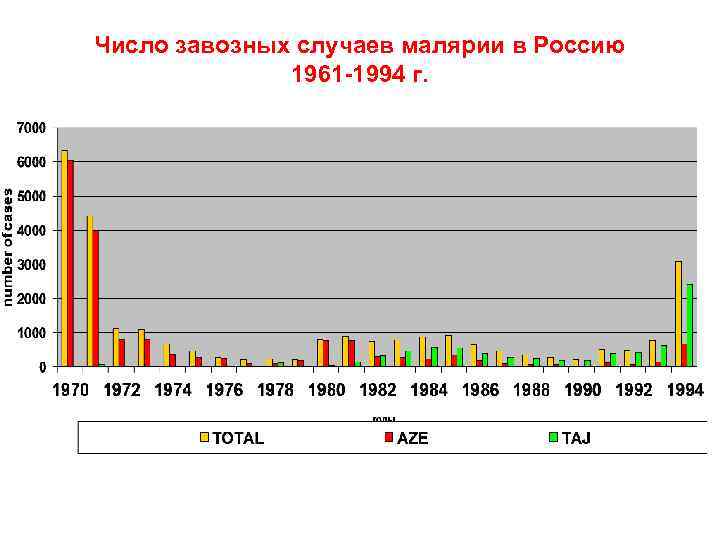 Число завозных случаев малярии в Россию 1961 -1994 г.
Число завозных случаев малярии в Россию 1961 -1994 г.
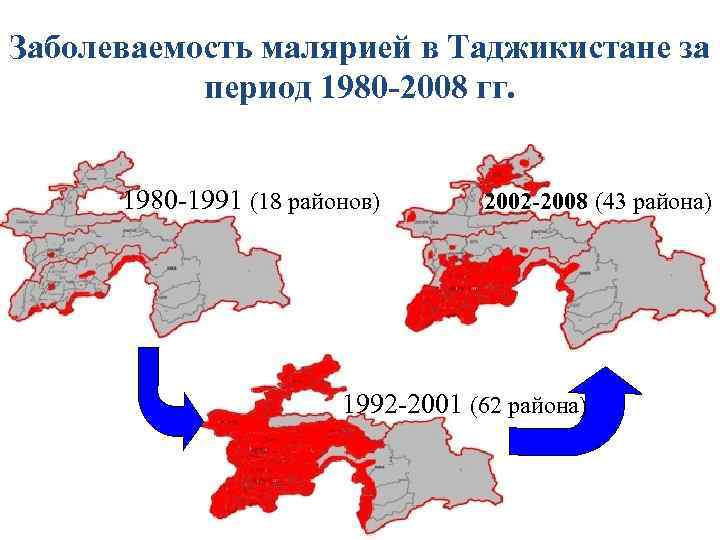 Заболеваемость малярией в Таджикистане за период 1980 -2008 гг. 1980 -1991 (18 районов) 2002 -2008 (43 района) 1992 -2001 (62 района)
Заболеваемость малярией в Таджикистане за период 1980 -2008 гг. 1980 -1991 (18 районов) 2002 -2008 (43 района) 1992 -2001 (62 района)
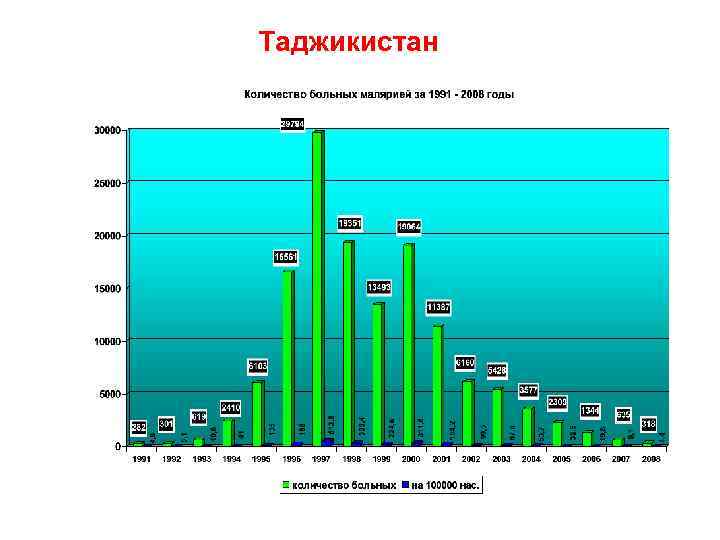 Таджикистан
Таджикистан
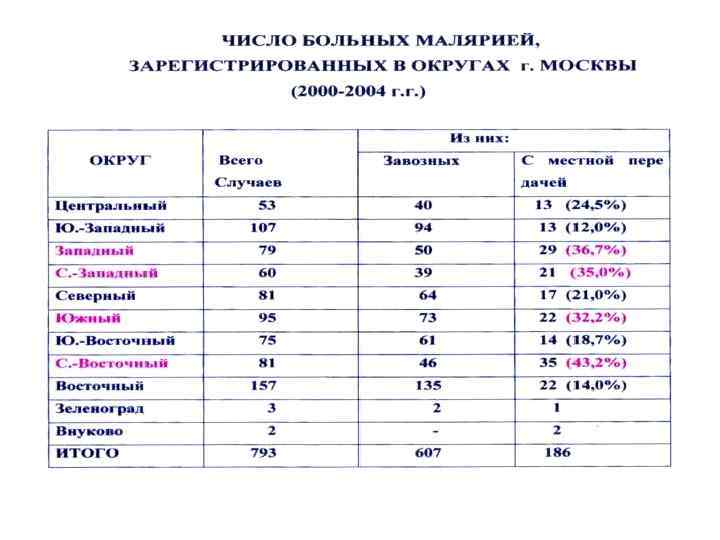
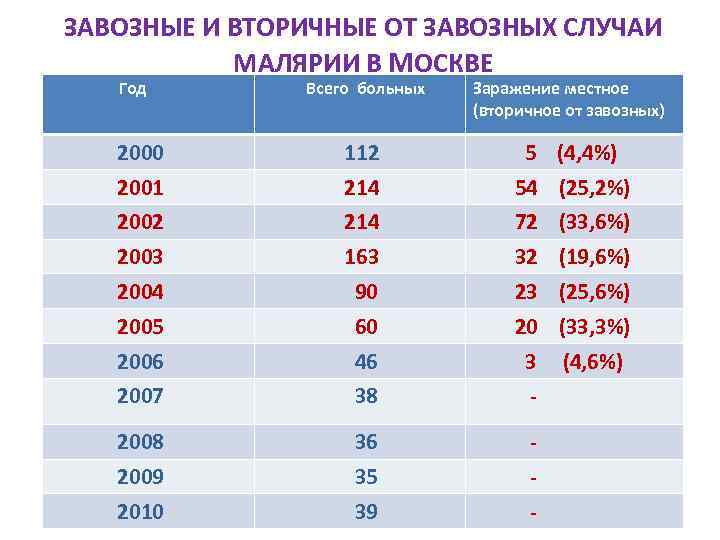 ЗАВОЗНЫЕ И ВТОРИЧНЫЕ ОТ ЗАВОЗНЫХ СЛУЧАИ МАЛЯРИИ В МОСКВЕ Год Всего больных Заражение местное (вторичное от завозных) 2000 112 5 (4, 4%) 2001 214 54 (25, 2%) 2002 214 72 (33, 6%) 2003 163 32 (19, 6%) 2004 90 23 (25, 6%) 2005 60 20 (33, 3%) 2006 46 3 (4, 6%) 2007 38 - 2008 36 - 2009 35 - 2010 39 -
ЗАВОЗНЫЕ И ВТОРИЧНЫЕ ОТ ЗАВОЗНЫХ СЛУЧАИ МАЛЯРИИ В МОСКВЕ Год Всего больных Заражение местное (вторичное от завозных) 2000 112 5 (4, 4%) 2001 214 54 (25, 2%) 2002 214 72 (33, 6%) 2003 163 32 (19, 6%) 2004 90 23 (25, 6%) 2005 60 20 (33, 3%) 2006 46 3 (4, 6%) 2007 38 - 2008 36 - 2009 35 - 2010 39 -
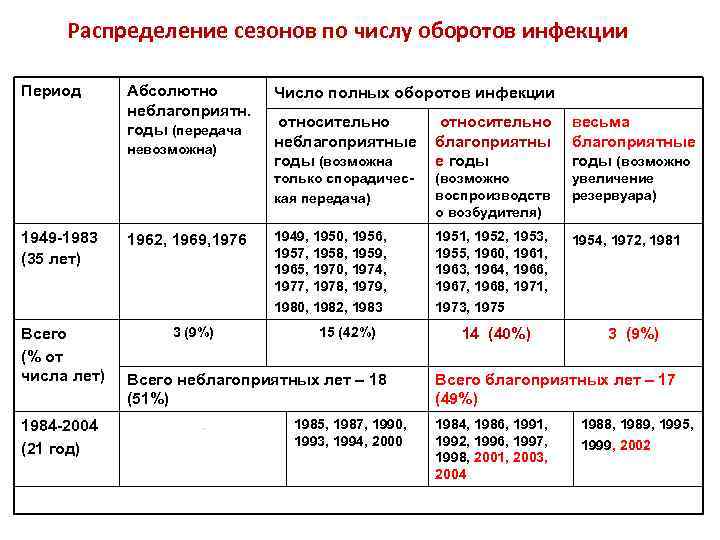 Распределение сезонов по числу оборотов инфекции Период Абсолютно неблагоприятн. годы (передача невозможна) Число полных оборотов инфекции 1962, 1969, 1976 Всего (% от числа лет) 3 (9%) 1984 -2004 (21 год) весьма благоприятные годы (возможно только спорадическая передача) 1949 -1983 (35 лет) относительно неблагоприятные благоприятны годы (возможна е годы (возможно воспроизводств о возбудителя) увеличение резервуара) 1949, 1950, 1956, 1957, 1958, 1959, 1965, 1970, 1974, 1977, 1978, 1979, 1980, 1982, 1983 1951, 1952, 1953, 1955, 1960, 1961, 1963, 1964, 1966, 1967, 1968, 1971, 1973, 1975 1954, 1972, 1981 15 (42%) Всего неблагоприятных лет – 18 (51%) - 1985, 1987, 1990, 1993, 1994, 2000 14 (40%) 3 (9%) Всего благоприятных лет – 17 (49%) 1984, 1986, 1991, 1992, 1996, 1997, 1998, 2001, 2003, 2004 1988, 1989, 1995, 1999, 2002
Распределение сезонов по числу оборотов инфекции Период Абсолютно неблагоприятн. годы (передача невозможна) Число полных оборотов инфекции 1962, 1969, 1976 Всего (% от числа лет) 3 (9%) 1984 -2004 (21 год) весьма благоприятные годы (возможно только спорадическая передача) 1949 -1983 (35 лет) относительно неблагоприятные благоприятны годы (возможна е годы (возможно воспроизводств о возбудителя) увеличение резервуара) 1949, 1950, 1956, 1957, 1958, 1959, 1965, 1970, 1974, 1977, 1978, 1979, 1980, 1982, 1983 1951, 1952, 1953, 1955, 1960, 1961, 1963, 1964, 1966, 1967, 1968, 1971, 1973, 1975 1954, 1972, 1981 15 (42%) Всего неблагоприятных лет – 18 (51%) - 1985, 1987, 1990, 1993, 1994, 2000 14 (40%) 3 (9%) Всего благоприятных лет – 17 (49%) 1984, 1986, 1991, 1992, 1996, 1997, 1998, 2001, 2003, 2004 1988, 1989, 1995, 1999, 2002
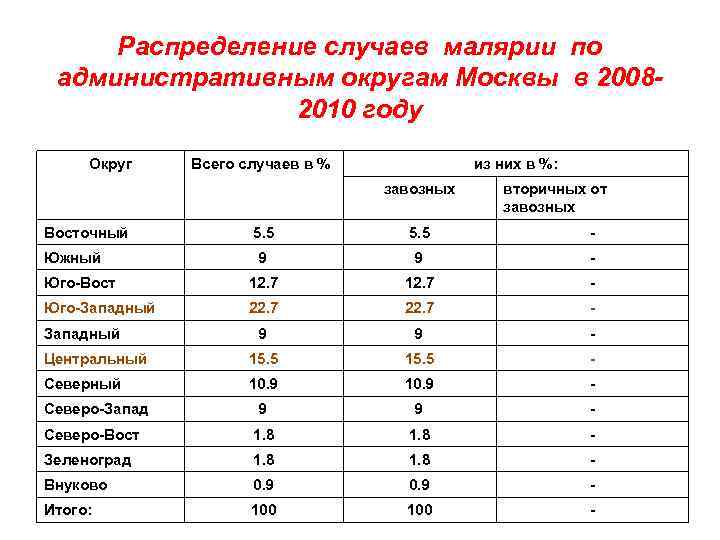 Распределение случаев малярии по административным округам Москвы в 20082010 году Округ Всего случаев в % из них в %: завозных Восточный вторичных от завозных 5. 5 - 9 9 - Юго-Вост 12. 7 - Юго-Западный 22. 7 - 9 9 - Центральный 15. 5 - Северный 10. 9 - Северо-Запад 9 9 - Северо-Вост 1. 8 - Зеленоград 1. 8 - Внуково 0. 9 - Итого: 100 - Южный Западный
Распределение случаев малярии по административным округам Москвы в 20082010 году Округ Всего случаев в % из них в %: завозных Восточный вторичных от завозных 5. 5 - 9 9 - Юго-Вост 12. 7 - Юго-Западный 22. 7 - 9 9 - Центральный 15. 5 - Северный 10. 9 - Северо-Запад 9 9 - Северо-Вост 1. 8 - Зеленоград 1. 8 - Внуково 0. 9 - Итого: 100 - Южный Западный

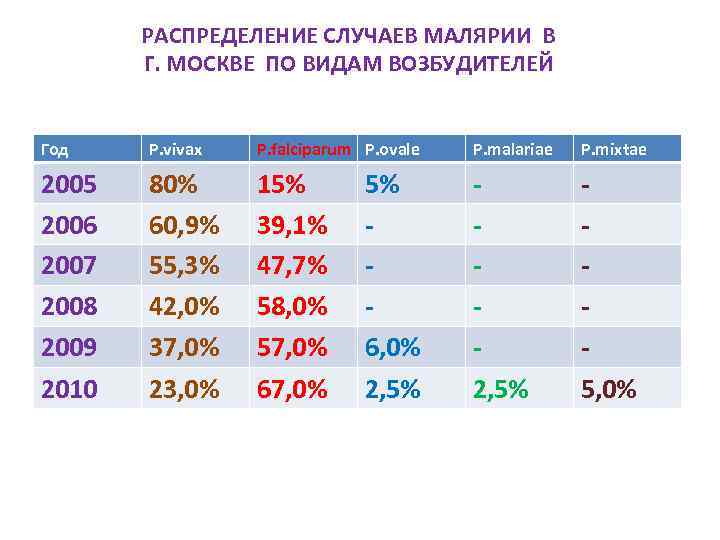 РАСПРЕДЕЛЕНИЕ СЛУЧАЕВ МАЛЯРИИ В Г. МОСКВЕ ПО ВИДАМ ВОЗБУДИТЕЛЕЙ Год P. vivax P. falciparum P. ovale P. malariae P. mixtае 2005 2006 2007 2008 2009 2010 80% 60, 9% 55, 3% 42, 0% 37, 0% 23, 0% 15% 39, 1% 47, 7% 58, 0% 57, 0% 67, 0% 2, 5% 5, 0% 5% 6, 0% 2, 5%
РАСПРЕДЕЛЕНИЕ СЛУЧАЕВ МАЛЯРИИ В Г. МОСКВЕ ПО ВИДАМ ВОЗБУДИТЕЛЕЙ Год P. vivax P. falciparum P. ovale P. malariae P. mixtае 2005 2006 2007 2008 2009 2010 80% 60, 9% 55, 3% 42, 0% 37, 0% 23, 0% 15% 39, 1% 47, 7% 58, 0% 57, 0% 67, 0% 2, 5% 5, 0% 5% 6, 0% 2, 5%
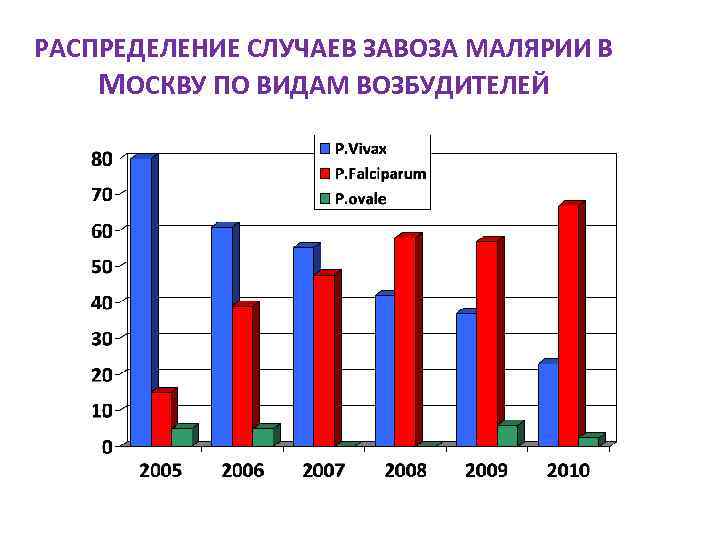 РАСПРЕДЕЛЕНИЕ СЛУЧАЕВ ЗАВОЗА МАЛЯРИИ В МОСКВУ ПО ВИДАМ ВОЗБУДИТЕЛЕЙ
РАСПРЕДЕЛЕНИЕ СЛУЧАЕВ ЗАВОЗА МАЛЯРИИ В МОСКВУ ПО ВИДАМ ВОЗБУДИТЕЛЕЙ
 ЗАВОЗ МАЛЯРИИ В МОСКВУ ПО ВИДАМ ВОЗБУДИТЕЛЕЙ (2010) Москвичами завезена тропическая малярия, заражение произошло: • при посещении Буркина-Фасо, Кении, Камеруна, Конго, Уганды, о. Вануату в частном порядке; • во время служебных командировок в Нигерию, Анголу, Камерун, Гану, Сьерра – Леоне ; • при работе по найму в Бурунди, Мозамбике и Гвинеи; Овале-малярия из Сьерра-Леоне из частной поездки; Смешанная малярия (P. Vivax + P. falciparum) из Мьянмы.
ЗАВОЗ МАЛЯРИИ В МОСКВУ ПО ВИДАМ ВОЗБУДИТЕЛЕЙ (2010) Москвичами завезена тропическая малярия, заражение произошло: • при посещении Буркина-Фасо, Кении, Камеруна, Конго, Уганды, о. Вануату в частном порядке; • во время служебных командировок в Нигерию, Анголу, Камерун, Гану, Сьерра – Леоне ; • при работе по найму в Бурунди, Мозамбике и Гвинеи; Овале-малярия из Сьерра-Леоне из частной поездки; Смешанная малярия (P. Vivax + P. falciparum) из Мьянмы.
 ЗАВОЗ МАЛЯРИИ В МОСКВУ ПО ВИДАМ ВОЗБУДИТЕЛЕЙ (2010) • Среди иностранцев зарегистрирована тропическая малярия. Заражение произошло на территории Нигерии, Сенегала, Ганы, Пакистана, Сьерра-Леоне, Кении, Камеруна • Трехдневная малярия у иностранцев (из Таджикистана и Азербайджана) • Четырехдневная малярия из Чада. В 2010 году зарегистрировано 6 рецидивов трехдневной малярии из-за отсутствия примахина.
ЗАВОЗ МАЛЯРИИ В МОСКВУ ПО ВИДАМ ВОЗБУДИТЕЛЕЙ (2010) • Среди иностранцев зарегистрирована тропическая малярия. Заражение произошло на территории Нигерии, Сенегала, Ганы, Пакистана, Сьерра-Леоне, Кении, Камеруна • Трехдневная малярия у иностранцев (из Таджикистана и Азербайджана) • Четырехдневная малярия из Чада. В 2010 году зарегистрировано 6 рецидивов трехдневной малярии из-за отсутствия примахина.
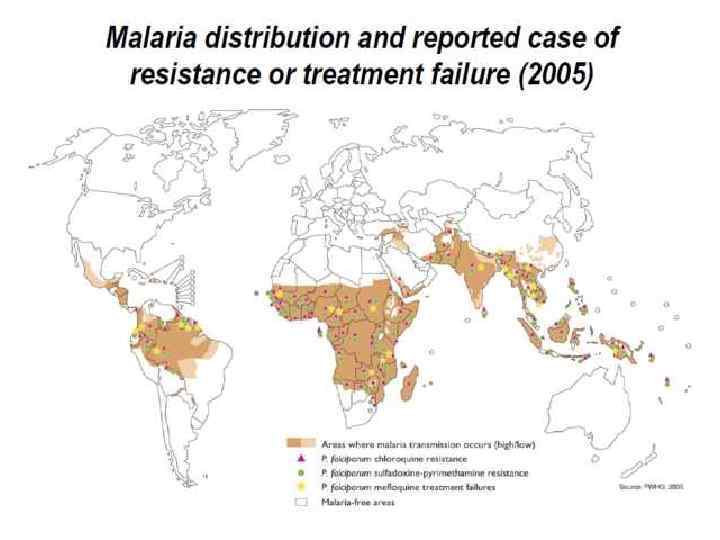
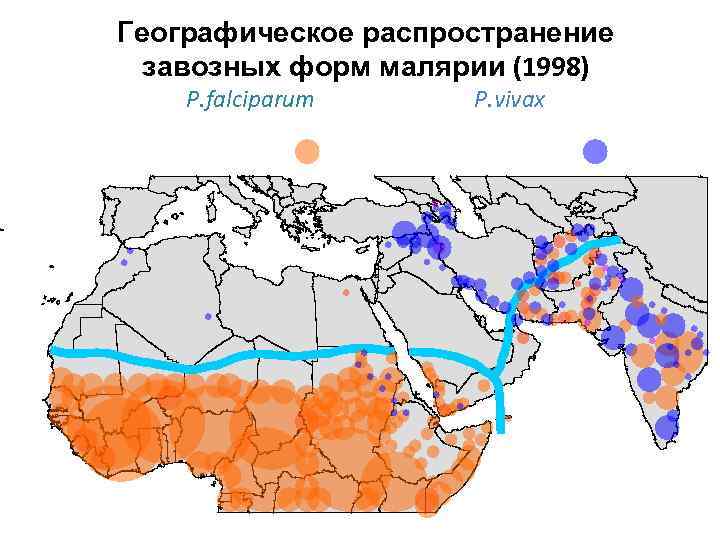 Географическое распространение завозных форм малярии (1998) P. falciparum P. vivax
Географическое распространение завозных форм малярии (1998) P. falciparum P. vivax
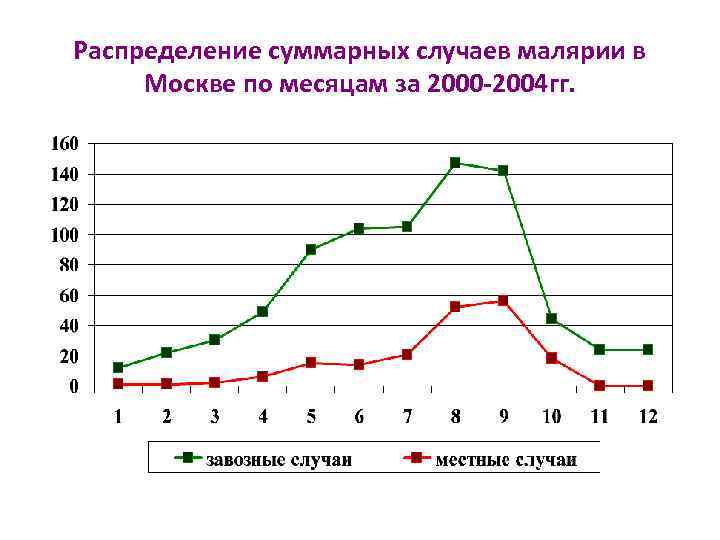 Распределение суммарных случаев малярии в Москве по месяцам за 2000 -2004 гг.
Распределение суммарных случаев малярии в Москве по месяцам за 2000 -2004 гг.
 Инокуляция P. falciparum и механизмы их проникновения в клетки хозяина. Слюнные железы комара могут содержать до 6000 спорозоитов. При укусе в кровоток человека может проникнуть от 1 до нескольких сотен спорозоитов, в среднем 20 -30; в 20% укусов вообще не наблюдается выхода спорозоитов. После проникновения в кровь спорозоиты из синусоидальных сосудов печени в течение нескольких минут внедряются в гепатоциты. Инвазия гепатоцитов обусловлена наличием на их мембранах специфических рецепторов. После периода тканевой шизогонии и выхода мерозоитов в кровяное русло происходит инвазия эритроцитов. Известно два паразитарных рецептора, способных связываться с сиаловой кислотой гликофорина А, находящегося на мембране эритроцита: - эритроцит-связывающий антиген (ЕВА-175), находится на внешней мембране мерозоита - мерозоитный поверхностный антиген-1 (MSA-1), - протеин, синтезируемый шизонтами.
Инокуляция P. falciparum и механизмы их проникновения в клетки хозяина. Слюнные железы комара могут содержать до 6000 спорозоитов. При укусе в кровоток человека может проникнуть от 1 до нескольких сотен спорозоитов, в среднем 20 -30; в 20% укусов вообще не наблюдается выхода спорозоитов. После проникновения в кровь спорозоиты из синусоидальных сосудов печени в течение нескольких минут внедряются в гепатоциты. Инвазия гепатоцитов обусловлена наличием на их мембранах специфических рецепторов. После периода тканевой шизогонии и выхода мерозоитов в кровяное русло происходит инвазия эритроцитов. Известно два паразитарных рецептора, способных связываться с сиаловой кислотой гликофорина А, находящегося на мембране эритроцита: - эритроцит-связывающий антиген (ЕВА-175), находится на внешней мембране мерозоита - мерозоитный поверхностный антиген-1 (MSA-1), - протеин, синтезируемый шизонтами.
 Генетические варианты, связанные с изменением свойств эритроцитов и обеспечивающие устойчивость к малярии Серповидно-клеточные анемии (точечная мутация в гене Нв. В). Нв. S – у гетерозигот на 90% защищает от летального исхода от falciparum –малярии; Нв. С – обеспечивает защиту на 90% в гомозиготном состоянии, в 30% - гетерозиготном; Нв. Е – может защищать от vivax –малярии (носительство встречается в ЮВАзии). Талассемии – класс анемий, вызываемых аномалией в генах, кодирующих продукцию Нв (описано более 300 мутаций). В гомозиготном состоянии проводит к тяжелому течение малярии, в гетерозиготном - инфекция практически не проявляется. Дефицит фермента Г-6 -ФДГ снижает способность эритроцитов препятствовать окислению. Отсутствие антигенов Даффи у эритроцитов делает носителей невосприимчивыми к инфекции Р. vivax. Генетическая недостаточность мембранных белков эритроцитов – гликофоринов А, В. С делает эритроциты относительно устойчивыми к инфекции Р. Falciparum.
Генетические варианты, связанные с изменением свойств эритроцитов и обеспечивающие устойчивость к малярии Серповидно-клеточные анемии (точечная мутация в гене Нв. В). Нв. S – у гетерозигот на 90% защищает от летального исхода от falciparum –малярии; Нв. С – обеспечивает защиту на 90% в гомозиготном состоянии, в 30% - гетерозиготном; Нв. Е – может защищать от vivax –малярии (носительство встречается в ЮВАзии). Талассемии – класс анемий, вызываемых аномалией в генах, кодирующих продукцию Нв (описано более 300 мутаций). В гомозиготном состоянии проводит к тяжелому течение малярии, в гетерозиготном - инфекция практически не проявляется. Дефицит фермента Г-6 -ФДГ снижает способность эритроцитов препятствовать окислению. Отсутствие антигенов Даффи у эритроцитов делает носителей невосприимчивыми к инфекции Р. vivax. Генетическая недостаточность мембранных белков эритроцитов – гликофоринов А, В. С делает эритроциты относительно устойчивыми к инфекции Р. Falciparum.
 - P. Vivax и P. ovale инфицируют преимущественно молодые эритроциты, - P. malariae поражает зрелые эритроциты, - P. falciparum инфицирует эритроциты различной степени зрелости, поэтому при тропической маляриии паразитемия нарастает быстро и достигает высокого уровня – может поражаться 20% и более эритроцитов, что способствует значительному их гемолизу.
- P. Vivax и P. ovale инфицируют преимущественно молодые эритроциты, - P. malariae поражает зрелые эритроциты, - P. falciparum инфицирует эритроциты различной степени зрелости, поэтому при тропической маляриии паразитемия нарастает быстро и достигает высокого уровня – может поражаться 20% и более эритроцитов, что способствует значительному их гемолизу.
 ПАТОГЕНЕЗ МАЛЯРИИ Малярийный пароксизм связан: - завершением эритроцитарной шизогонии, - массовым распадом эритроцитов; - выходом в кровяное русло большого числа мерозоитов, продуктов метаболизма паразитов и гемолиза, обладающих пирогенными и токсическими свойствами. Приступ может возникнуть лишь тогда, когда число паразитов достигает пирогенного порога: -для P. vivax, P. ovale, P. malariae - около 100 паразитов в 1 мкл крови, - для P. falciparum - до 600 в 1 мкл крови. Особенности лихорадочных пароксизмов: При заражении в организм человека попадает гетерогенная популяция паразитов и шизогония в начальном периоде проходит асинхронно, в связи с чем тип лихорадки может быть неправильным. По мере формирования иммунных реакций способность к паразитированию в эритроцитах получает одна ведущая генерация плазмодий, обуславливающая свойственный данному виду ритм лихорадки. Только при тропической малярии может быть несколько ведущих генераций плазмодиев (23), поэтому лихорадка чаще носит неправильный характер. Причины некоторых нарушений при малярии: - Увеличение печени и селезенки вначале обусловлено застойными явлениями, а затем лимфоидной и ретикулоэндотелиальной гиперплазией в органах. - Гемолиз эритроцитов и поражение гепатоцитов обусловливают желтуху. - Уменьшение всасывания углеводов и торможение глюконеогенеза в печени вызывает гипогликемию. Лечение хинином вызывает стимуляцию инсулинпродуцирующих клеток поджелудочной железы, что еще больше усугубляет гипогликемию.
ПАТОГЕНЕЗ МАЛЯРИИ Малярийный пароксизм связан: - завершением эритроцитарной шизогонии, - массовым распадом эритроцитов; - выходом в кровяное русло большого числа мерозоитов, продуктов метаболизма паразитов и гемолиза, обладающих пирогенными и токсическими свойствами. Приступ может возникнуть лишь тогда, когда число паразитов достигает пирогенного порога: -для P. vivax, P. ovale, P. malariae - около 100 паразитов в 1 мкл крови, - для P. falciparum - до 600 в 1 мкл крови. Особенности лихорадочных пароксизмов: При заражении в организм человека попадает гетерогенная популяция паразитов и шизогония в начальном периоде проходит асинхронно, в связи с чем тип лихорадки может быть неправильным. По мере формирования иммунных реакций способность к паразитированию в эритроцитах получает одна ведущая генерация плазмодий, обуславливающая свойственный данному виду ритм лихорадки. Только при тропической малярии может быть несколько ведущих генераций плазмодиев (23), поэтому лихорадка чаще носит неправильный характер. Причины некоторых нарушений при малярии: - Увеличение печени и селезенки вначале обусловлено застойными явлениями, а затем лимфоидной и ретикулоэндотелиальной гиперплазией в органах. - Гемолиз эритроцитов и поражение гепатоцитов обусловливают желтуху. - Уменьшение всасывания углеводов и торможение глюконеогенеза в печени вызывает гипогликемию. Лечение хинином вызывает стимуляцию инсулинпродуцирующих клеток поджелудочной железы, что еще больше усугубляет гипогликемию.
 Звенья патогенеза тропической малярии. Нарушение микроциркуляции. Цитоадгезия. Нормальные эритроциты не прилипают к стенкам сосудов и друг к другу. При тяжёлой тропической малярии наблюдается приклеивание поражённых эритроцитов к эндотелиальным клеткам (цитоадгезия), приводящая к их секвестрации, преимущественно в капиллярах и посткапиллярных венулах. На мембранах эритроцитов появляются протуберанцы (кнобы), которые контактируют с выростами в форме псевдоподий, образующимися на эндотелиальных клетках, одновременно возникает электростатическое притяжение. Розетинг. P. falciparum имеет свойство вызывать прилипание здоровых эритроцитов к инфицированным, что приводит к образованию "розеток''. Ухудшение деформируемости эритроцитов. Инфицированные эритроциты становятся ригидными, что ухудшает реологические свойства крови и усугубляет нарушение микроциркуляции. Важным повреждающим фактором является гипоксия, вызванная недостаточной кислородно-транспортной функцией зараженных эритроцитов. Развитие синдрома диссеминированного внутрисосудистого свертывания, тромбоцитопении и гипофибриногенемии характерно для тяжелой тропической малярии. В патогенезе тропической малярии важную роль играет генерализованная неспецифическая воспалительная реакция. Наиболее активны продукты перекисного окисления липидов и протеазы, выделяемые гранулоцитами. Большую роль играют цитокины TNF, IL-2 и IL-6 активируют эндотелиальные рецепторы цитоадгезии.
Звенья патогенеза тропической малярии. Нарушение микроциркуляции. Цитоадгезия. Нормальные эритроциты не прилипают к стенкам сосудов и друг к другу. При тяжёлой тропической малярии наблюдается приклеивание поражённых эритроцитов к эндотелиальным клеткам (цитоадгезия), приводящая к их секвестрации, преимущественно в капиллярах и посткапиллярных венулах. На мембранах эритроцитов появляются протуберанцы (кнобы), которые контактируют с выростами в форме псевдоподий, образующимися на эндотелиальных клетках, одновременно возникает электростатическое притяжение. Розетинг. P. falciparum имеет свойство вызывать прилипание здоровых эритроцитов к инфицированным, что приводит к образованию "розеток''. Ухудшение деформируемости эритроцитов. Инфицированные эритроциты становятся ригидными, что ухудшает реологические свойства крови и усугубляет нарушение микроциркуляции. Важным повреждающим фактором является гипоксия, вызванная недостаточной кислородно-транспортной функцией зараженных эритроцитов. Развитие синдрома диссеминированного внутрисосудистого свертывания, тромбоцитопении и гипофибриногенемии характерно для тяжелой тропической малярии. В патогенезе тропической малярии важную роль играет генерализованная неспецифическая воспалительная реакция. Наиболее активны продукты перекисного окисления липидов и протеазы, выделяемые гранулоцитами. Большую роль играют цитокины TNF, IL-2 и IL-6 активируют эндотелиальные рецепторы цитоадгезии.
 Иммунологические аспекты патогенеза тропической малярии. Идентифицировано около двух десятков паразитарных антигенов, способных вызывать иммунный ответ хозяина. Наиболее сложный генотип и его частые модификации характерны P. falciparum. Иммунитет к малярии является нестерильным и нестойким. Относительный нестерильный иммунитет достигается в течение 2 -5 лет контакта с возбудителем и утрачивается через 12 -24 месяцев последней реинфекции. Значение иммунных комплексов: - эритроциты и тромбоциты, присоединившие Ig. G, подвергаются быстрому разрушению, это обусловливает типичные для тропической малярии анемию и тромбоцитопению; - депонирование иммунных комплексов на стенках сосудов мозга способствует микротромбозам и усугубляет нарушения микроциркуляции, вызванной секвестрацией эритроцитов. - фиксация иммуноглобулинов (особенно Ig. M) и комплемента на базальных мембранах клубочков почек вызывает острую нефропатию (тубулярный некроз); - отложение макромолекулярных иммунных комплексов в селезёнке с последующим их фагоцитозом макрофагами вызывает характерную для малярии спленомегалию.
Иммунологические аспекты патогенеза тропической малярии. Идентифицировано около двух десятков паразитарных антигенов, способных вызывать иммунный ответ хозяина. Наиболее сложный генотип и его частые модификации характерны P. falciparum. Иммунитет к малярии является нестерильным и нестойким. Относительный нестерильный иммунитет достигается в течение 2 -5 лет контакта с возбудителем и утрачивается через 12 -24 месяцев последней реинфекции. Значение иммунных комплексов: - эритроциты и тромбоциты, присоединившие Ig. G, подвергаются быстрому разрушению, это обусловливает типичные для тропической малярии анемию и тромбоцитопению; - депонирование иммунных комплексов на стенках сосудов мозга способствует микротромбозам и усугубляет нарушения микроциркуляции, вызванной секвестрацией эритроцитов. - фиксация иммуноглобулинов (особенно Ig. M) и комплемента на базальных мембранах клубочков почек вызывает острую нефропатию (тубулярный некроз); - отложение макромолекулярных иммунных комплексов в селезёнке с последующим их фагоцитозом макрофагами вызывает характерную для малярии спленомегалию.







 Тропическая малярия Возбудитель тропической малярии - Р. falciparum в настоящее время определяет более 50% всей заболеваемости малярией и 98% всех летальных исходов в мире. Тропическая малярия считается наиболее тяжелой формой малярийной инфекции, так как может приобретать злокачественное течение, привести к развитию комы и летальному исходу.
Тропическая малярия Возбудитель тропической малярии - Р. falciparum в настоящее время определяет более 50% всей заболеваемости малярией и 98% всех летальных исходов в мире. Тропическая малярия считается наиболее тяжелой формой малярийной инфекции, так как может приобретать злокачественное течение, привести к развитию комы и летальному исходу.
 Тропическая малярия Асинхронность развития Р. falciparum в эритроцитах обусловлена наличием нескольких генераций с разным временным окончанием цикла. Клинически это выражается отсутствием циклической периодичности пароксизмов лихорадки, что отличает тропическую малярию от других видов малярии. Эритроцитарная шизогония Р. falciparum главным образом происходит в капиллярах паренхиматозных органов и головного мозга, а не в периферических кровеносных сосудах
Тропическая малярия Асинхронность развития Р. falciparum в эритроцитах обусловлена наличием нескольких генераций с разным временным окончанием цикла. Клинически это выражается отсутствием циклической периодичности пароксизмов лихорадки, что отличает тропическую малярию от других видов малярии. Эритроцитарная шизогония Р. falciparum главным образом происходит в капиллярах паренхиматозных органов и головного мозга, а не в периферических кровеносных сосудах
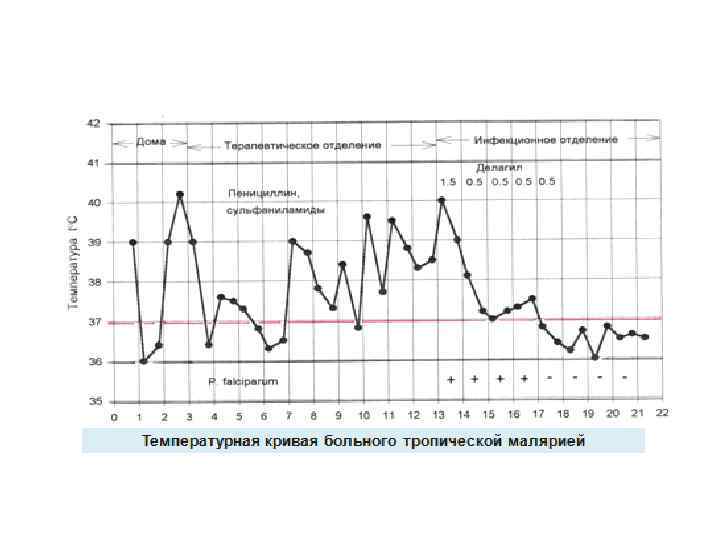
 ОСОБЕННОСТИ ТЕЧЕНИЯ ТРОПИЧЕСКОЙ МАЛЯРИИ У НЕИМУННЫХ ЛИЦ • Быстрое нарастание паразитемии: на 2 -3 сутки в крови обнаруживают до 2 -5% пораженных эритроцитов. • Продолжительность острого периода не леченной тропической малярии от нескольких дней до 3 -4 недель. • У большинства из них в сроки от 10 -14 дней до 2 -х месяцев наступают рецидивы. • При рецидивах, в отличие от повторного заболевания, в крови всегда обнаруживают гаметоциты.
ОСОБЕННОСТИ ТЕЧЕНИЯ ТРОПИЧЕСКОЙ МАЛЯРИИ У НЕИМУННЫХ ЛИЦ • Быстрое нарастание паразитемии: на 2 -3 сутки в крови обнаруживают до 2 -5% пораженных эритроцитов. • Продолжительность острого периода не леченной тропической малярии от нескольких дней до 3 -4 недель. • У большинства из них в сроки от 10 -14 дней до 2 -х месяцев наступают рецидивы. • При рецидивах, в отличие от повторного заболевания, в крови всегда обнаруживают гаметоциты.
 ТРОПИЧЕСКАЯ МАЛЯРИЯ У ДЕТЕЙ Часто и тяжело болеют дети от 6 месяцев до 4 -5 лет. В эндемичных районах со второй половины первого года жизни и до 7 -12 лет заболевание протекает с выраженной клинической картиной, далее - часто паразитоносительство. У детей младшего возраста в клинической картине - отсутствует типичный малярийный пароксизм, - часто наблюдаются судороги, рвота, боли в животе, менингеальный симптомокомплекс (однако это не обязательно означает развитие церебральной малярии), - чаще, чем у взрослых, отмечается малярийный алгид, - паразитемия обычно высокая: - P. falciparum может поражать до 20% эритроцитов. - быстро развивается анемия. Тропическую малярию у детей первых пяти лет следует считать потенциально смертельной болезнью.
ТРОПИЧЕСКАЯ МАЛЯРИЯ У ДЕТЕЙ Часто и тяжело болеют дети от 6 месяцев до 4 -5 лет. В эндемичных районах со второй половины первого года жизни и до 7 -12 лет заболевание протекает с выраженной клинической картиной, далее - часто паразитоносительство. У детей младшего возраста в клинической картине - отсутствует типичный малярийный пароксизм, - часто наблюдаются судороги, рвота, боли в животе, менингеальный симптомокомплекс (однако это не обязательно означает развитие церебральной малярии), - чаще, чем у взрослых, отмечается малярийный алгид, - паразитемия обычно высокая: - P. falciparum может поражать до 20% эритроцитов. - быстро развивается анемия. Тропическую малярию у детей первых пяти лет следует считать потенциально смертельной болезнью.
 Малярия у беременных женщин Наиболее восприимчивым периодом для малярии являются 2 и 3 триместры беременности. Глубокие метаболические нарушения, наблюдаемые при тяжелых формах малярии, такие, как гемолиз, гипогликемия, нарушения водно-электролитного обмена, свертываемости крови и микроциркуляции, печеночной и почечной функций нарушают нормальный ход беременности и развития плода. Прогноз в отношении жизнеспособности плода ухудшается: у 12% беременных - больных малярией, наблюдаются выкидыши, а смертность новорожденных достигает 21%.
Малярия у беременных женщин Наиболее восприимчивым периодом для малярии являются 2 и 3 триместры беременности. Глубокие метаболические нарушения, наблюдаемые при тяжелых формах малярии, такие, как гемолиз, гипогликемия, нарушения водно-электролитного обмена, свертываемости крови и микроциркуляции, печеночной и почечной функций нарушают нормальный ход беременности и развития плода. Прогноз в отношении жизнеспособности плода ухудшается: у 12% беременных - больных малярией, наблюдаются выкидыши, а смертность новорожденных достигает 21%.
 Осложнения тропической малярии Развиваются с первых часов от начала лихорадки до 4 -6 суток болезни и позднее • • • Церебральная малярия – малярийная кома Острая почечная недостаточность Малярийный алгид – ИТШ Гемоглобинурийная лихорадка Отёк легких Разрыв селезёнки Анемия Гипогликемия Малярийный гепатит
Осложнения тропической малярии Развиваются с первых часов от начала лихорадки до 4 -6 суток болезни и позднее • • • Церебральная малярия – малярийная кома Острая почечная недостаточность Малярийный алгид – ИТШ Гемоглобинурийная лихорадка Отёк легких Разрыв селезёнки Анемия Гипогликемия Малярийный гепатит
 Церебральная форма характеризуется специфическим поражением головного мозга в виде диффузной симметричной энцефалопатии, в результате чего происходит длительная утрата сознания, т. е. развивается малярийная кома. Её следует дифференцировать с неврологическими проявлениями, часто наблюдаемыми при малярийной инфекции, связанными с гипертермией и интоксикацией, К неврологическим проявлениям относятся: головные боли, рвота, явления менингизма, судороги, сонливость, иногда делириоподобные состояния, но при этом сознание больного сохранено.
Церебральная форма характеризуется специфическим поражением головного мозга в виде диффузной симметричной энцефалопатии, в результате чего происходит длительная утрата сознания, т. е. развивается малярийная кома. Её следует дифференцировать с неврологическими проявлениями, часто наблюдаемыми при малярийной инфекции, связанными с гипертермией и интоксикацией, К неврологическим проявлениям относятся: головные боли, рвота, явления менингизма, судороги, сонливость, иногда делириоподобные состояния, но при этом сознание больного сохранено.
 Церебральная малярия Малярийная кома может являться осложнением первичной, повторной и рецидивирующей малярии, но чаще наблюдается при первичной малярии. Кома развивается через 2 -5 дней обычного течения болезни. Встречается преимущественно у детей, беременных и у лиц молодого и среднего возраста, значительно реже у лиц зрелого и пожилого возрастов. Многообразие неврологическихпроявлений объясняется развитием очаговых стазов, паразитарных тромбов, периваскулярных кровоизлияний с деструкцией в любом участке мозга. Поэтому возможны парезы и параличи, судороги, кровоизлияния в мозг, амнезия, дизартрия, афазия.
Церебральная малярия Малярийная кома может являться осложнением первичной, повторной и рецидивирующей малярии, но чаще наблюдается при первичной малярии. Кома развивается через 2 -5 дней обычного течения болезни. Встречается преимущественно у детей, беременных и у лиц молодого и среднего возраста, значительно реже у лиц зрелого и пожилого возрастов. Многообразие неврологическихпроявлений объясняется развитием очаговых стазов, паразитарных тромбов, периваскулярных кровоизлияний с деструкцией в любом участке мозга. Поэтому возможны парезы и параличи, судороги, кровоизлияния в мозг, амнезия, дизартрия, афазия.
 В неврологическом статусе церебральная малярия характеризуется следующими симптомами: • глазодвигательные нарушения: нарушение конвергенции, расходящееся косоглазие, плавающие движения глазных яблок при открытых веках (как будто больной осматривает потолок), горизонтальный и вертикальный нистагм, паралич VI пары черепно-мозговых нервов; • в 15% случаев наблюдаются кровоизлияния в сетчатку; • тризм и брюксизм (скрежетание зубами); • мышечный тонус часто повышен; • разгибательный подошвенный рефлекс; • брюшные рефлексы отсутствуют – признак, характерный для малярийной комы; • иногда децеребрационная ригидность; • судороги, иногда опистотонус.
В неврологическом статусе церебральная малярия характеризуется следующими симптомами: • глазодвигательные нарушения: нарушение конвергенции, расходящееся косоглазие, плавающие движения глазных яблок при открытых веках (как будто больной осматривает потолок), горизонтальный и вертикальный нистагм, паралич VI пары черепно-мозговых нервов; • в 15% случаев наблюдаются кровоизлияния в сетчатку; • тризм и брюксизм (скрежетание зубами); • мышечный тонус часто повышен; • разгибательный подошвенный рефлекс; • брюшные рефлексы отсутствуют – признак, характерный для малярийной комы; • иногда децеребрационная ригидность; • судороги, иногда опистотонус.
 Церебральная малярия В клинике церебральной малярии выделяют три периода: – сомноленции, – сопора, – истинной комы. Стадия сомноленции характеризуется психической и физической вялостью больного, быстрым истощением. Больной ориентирован во времени и пространстве, но в контакт вступает неохотно, отвечает на вопросы односложно, быстро утомляется. Сухожильные рефлексы сохранены. Стадия сопора проявляется глубокой прострацией больного с редкими проблесками сознания. Возможны атаксия, амнезия, судороги, иногда эпилептиформного характера. Сухожильные рефлексы повышены, появляются патологические рефлексы.
Церебральная малярия В клинике церебральной малярии выделяют три периода: – сомноленции, – сопора, – истинной комы. Стадия сомноленции характеризуется психической и физической вялостью больного, быстрым истощением. Больной ориентирован во времени и пространстве, но в контакт вступает неохотно, отвечает на вопросы односложно, быстро утомляется. Сухожильные рефлексы сохранены. Стадия сопора проявляется глубокой прострацией больного с редкими проблесками сознания. Возможны атаксия, амнезия, судороги, иногда эпилептиформного характера. Сухожильные рефлексы повышены, появляются патологические рефлексы.
 При истинной коме больной без сознания, на внешние раздражители не реагирует. Сухожильные и брюшные рефлексы отсутствуют, резко нарушены вегетативные функции. Выражены патологические рефлексы Кернига, Брудзинского, Бабинского, Россолимо и др. Наблюдается ригидность мышц затылка. Отмечается недержание мочи и кала. При спинномозговой пункции выявляется повышение внутричерепного давления без выраженных нарушений белкового и клеточного состава ликвора. В периферической крови наблюдается лейкоцитоз с нейтрофильным сдвигом формулы крови, повышение СОЭ. В толстой капле и мазке крови больных коматозной малярией определяется высокая степень паразитемии с различными возрастными стадиями Р. falciparum.
При истинной коме больной без сознания, на внешние раздражители не реагирует. Сухожильные и брюшные рефлексы отсутствуют, резко нарушены вегетативные функции. Выражены патологические рефлексы Кернига, Брудзинского, Бабинского, Россолимо и др. Наблюдается ригидность мышц затылка. Отмечается недержание мочи и кала. При спинномозговой пункции выявляется повышение внутричерепного давления без выраженных нарушений белкового и клеточного состава ликвора. В периферической крови наблюдается лейкоцитоз с нейтрофильным сдвигом формулы крови, повышение СОЭ. В толстой капле и мазке крови больных коматозной малярией определяется высокая степень паразитемии с различными возрастными стадиями Р. falciparum.
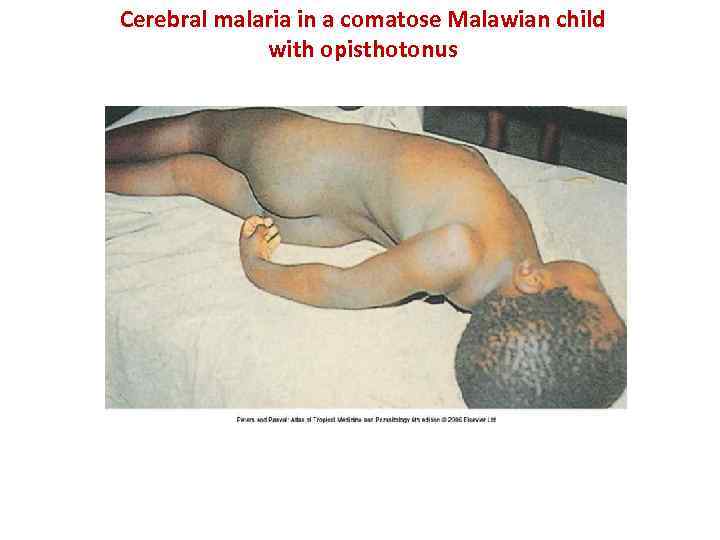 Cerebral malaria in a comatose Malawian child with opisthotonus
Cerebral malaria in a comatose Malawian child with opisthotonus
 При церебральной малярии возможно развитие психозов. Они возникают на ранней фазе комы или в период реконвалесценции, являясь следствием дистрофических изменений в паренхиме мозга. В остром периоде психозы протекают в виде делирия, аменции, эпилептических припадков, маниакальных состояний. Отсюда возможна постановка ошибочного диагноза, в связи с чем больной может быть направлен в психиатрическую больницу. Для постмалярийных психозов характерны: депрессия, психическая слабость, истерия, шизофренные синдромы, у детей – временная задержка психического развития.
При церебральной малярии возможно развитие психозов. Они возникают на ранней фазе комы или в период реконвалесценции, являясь следствием дистрофических изменений в паренхиме мозга. В остром периоде психозы протекают в виде делирия, аменции, эпилептических припадков, маниакальных состояний. Отсюда возможна постановка ошибочного диагноза, в связи с чем больной может быть направлен в психиатрическую больницу. Для постмалярийных психозов характерны: депрессия, психическая слабость, истерия, шизофренные синдромы, у детей – временная задержка психического развития.
 Инфекционно-токсический шок (малярийный алгид) Малярийный алгид характеризуется клиническими проявлениями, свойственными инфекционно-токсическому шоку: – нарушения гемодинамики, – микроциркуляции, – нарушения в системе гемостаза, – полиорганная недостаточность – гипотермия
Инфекционно-токсический шок (малярийный алгид) Малярийный алгид характеризуется клиническими проявлениями, свойственными инфекционно-токсическому шоку: – нарушения гемодинамики, – микроциркуляции, – нарушения в системе гемостаза, – полиорганная недостаточность – гипотермия
 В развитии малярийного алгида принимает участие ряд патогенетических факторов: • Патологические феномены, связанные с изменениями состояния эритроцитов и приводящие к нарушению микроциркуляции (цитоадгезия, секвестрация, розетинг). • Туморо-некротический фактор (TNF) известен своей способностью вызывать шок. ТNF провоцирует гипогликемию, коагулопатию, нарушение зритропоэза. • Изменение кислотно-основного равновесия с развитием метаболического ацидоза. • Поражение желудочно-кишечного тракта. Адгезия инфицированных эритроцитов в сосудах слизистой кишечника вызывает ишемическое поражение эпителия. Нарушение всасывания жидкости и её потери с рвотой и диареей приводят к острой гиповолемии.
В развитии малярийного алгида принимает участие ряд патогенетических факторов: • Патологические феномены, связанные с изменениями состояния эритроцитов и приводящие к нарушению микроциркуляции (цитоадгезия, секвестрация, розетинг). • Туморо-некротический фактор (TNF) известен своей способностью вызывать шок. ТNF провоцирует гипогликемию, коагулопатию, нарушение зритропоэза. • Изменение кислотно-основного равновесия с развитием метаболического ацидоза. • Поражение желудочно-кишечного тракта. Адгезия инфицированных эритроцитов в сосудах слизистой кишечника вызывает ишемическое поражение эпителия. Нарушение всасывания жидкости и её потери с рвотой и диареей приводят к острой гиповолемии.
 При малярийном алгиде состояние больных тяжёлое. В отличие от церебральной малярии сознание сохранено. Артериальное давление резко снижено (систолическое давление ниже 80 мм рт. ст. ). Отмечаются тахикардия, тахипное, резкая бледность кожных покровов, акроцианоз, липкий холодный пот, снижение тургора кожи, олиго- и анурия. Температура тела ниже 36ºС, а иногда гипотермия – ниже 35ºС. Возможны резкие боли в животе и грудной клетке. Алгид может развиваться на фоне отёка лёгких, метаболического ацидоза и резкого обезвоживания. Отмечается высокий уровень паразитемии. Это осложнение нередко заканчивается летальным исходом.
При малярийном алгиде состояние больных тяжёлое. В отличие от церебральной малярии сознание сохранено. Артериальное давление резко снижено (систолическое давление ниже 80 мм рт. ст. ). Отмечаются тахикардия, тахипное, резкая бледность кожных покровов, акроцианоз, липкий холодный пот, снижение тургора кожи, олиго- и анурия. Температура тела ниже 36ºС, а иногда гипотермия – ниже 35ºС. Возможны резкие боли в животе и грудной клетке. Алгид может развиваться на фоне отёка лёгких, метаболического ацидоза и резкого обезвоживания. Отмечается высокий уровень паразитемии. Это осложнение нередко заканчивается летальным исходом.
 Прогностически неблагоприятные клинические признаки, указывающие на возможность развития злокачественной малярии: – ежедневная лихорадка, особенно при отсутствии апирексии между приступами, – сильная головная боль, – генерализованные судороги, повторяющиеся чаще 2 раза за 24 часа, – гемодинамический шок (систолическое давление ниже 70 мм рт. ст. у взрослого и менее 50 мм рт. ст. у ребенка). - высокая паразитемия (более 100 тысяч Р. falciparum в 1 мкл крови) и обнаружение различных возрастных стадий паразита в периферической крови.
Прогностически неблагоприятные клинические признаки, указывающие на возможность развития злокачественной малярии: – ежедневная лихорадка, особенно при отсутствии апирексии между приступами, – сильная головная боль, – генерализованные судороги, повторяющиеся чаще 2 раза за 24 часа, – гемодинамический шок (систолическое давление ниже 70 мм рт. ст. у взрослого и менее 50 мм рт. ст. у ребенка). - высокая паразитемия (более 100 тысяч Р. falciparum в 1 мкл крови) и обнаружение различных возрастных стадий паразита в периферической крови.
 Показатели плохого прогноза при тропической малярии снижение глюкозы крови менее 2, 2 ммоль/л (менее 40 мг/л), ацидоз (РН артериальной крови ниже 7, 25), более чем трехкратное повышение активности аминотрансфераз в сыворотке крови. Тяжелыми проявлениями малярии являются нарушения гемостаза: кровоточивость десен, кровоизлияние в сетчатку глаз, спонтанные носовые и желудочно-кишечные кровотечения, синдром диссеминированного внутрисосудистого свертывания, желтуха (билирубин более 50 мкмоль/л).
Показатели плохого прогноза при тропической малярии снижение глюкозы крови менее 2, 2 ммоль/л (менее 40 мг/л), ацидоз (РН артериальной крови ниже 7, 25), более чем трехкратное повышение активности аминотрансфераз в сыворотке крови. Тяжелыми проявлениями малярии являются нарушения гемостаза: кровоточивость десен, кровоизлияние в сетчатку глаз, спонтанные носовые и желудочно-кишечные кровотечения, синдром диссеминированного внутрисосудистого свертывания, желтуха (билирубин более 50 мкмоль/л).
 Гемоглобинурийная лихорадка Это грозное осложнение малярии, возникающее как вследствие массивной инвазии, так и в результате применения противомалярийных препаратов (хинина, примахина, сульфаниламидов) у лиц с дефицитом фермента глюкозо-6 -фосфатдегидрогеназы (Г-6 -ФД). Дефицит Г-6 -ФД встречается у коренного населения тропической Африки, южной Европы и Закавказья, некоторых стран Юго-Восточной Азии. При недостатке энзима Г-6 -ФД уменьшается образование глютатиона, выполняющего защитную функцию по отношению к эритроцитам, вследствие чего значительно снижается устойчивость клеток к внешним окислительным воздействиям, в частности, к действию лекарственных препаратов. После их приема развивается острый внутрисосудистый гемолиз с гемоглобинурией и гемолитической желтухой.
Гемоглобинурийная лихорадка Это грозное осложнение малярии, возникающее как вследствие массивной инвазии, так и в результате применения противомалярийных препаратов (хинина, примахина, сульфаниламидов) у лиц с дефицитом фермента глюкозо-6 -фосфатдегидрогеназы (Г-6 -ФД). Дефицит Г-6 -ФД встречается у коренного населения тропической Африки, южной Европы и Закавказья, некоторых стран Юго-Восточной Азии. При недостатке энзима Г-6 -ФД уменьшается образование глютатиона, выполняющего защитную функцию по отношению к эритроцитам, вследствие чего значительно снижается устойчивость клеток к внешним окислительным воздействиям, в частности, к действию лекарственных препаратов. После их приема развивается острый внутрисосудистый гемолиз с гемоглобинурией и гемолитической желтухой.
 Гемоглобинурийная лихорадка Быстро развивается анемия, уровень гемоглобина в тяжелых случаях снижается до 20 -30 г/л. Наблюдается гемолитическая желтуха с высоким содержанием в крови свободного билирубина. Несмотря на активную инфекцию, паразитов в крови при малярийной гемоглобинурии очень мало или они вовсе не обнаруживаются, так как в первую очередь распадаются инвазированные эритроциты. Летальность при гемоглобинурийной лихорадке составляет 20 -30% и обусловлена развивающейся острой почечной недостаточностью.
Гемоглобинурийная лихорадка Быстро развивается анемия, уровень гемоглобина в тяжелых случаях снижается до 20 -30 г/л. Наблюдается гемолитическая желтуха с высоким содержанием в крови свободного билирубина. Несмотря на активную инфекцию, паразитов в крови при малярийной гемоглобинурии очень мало или они вовсе не обнаруживаются, так как в первую очередь распадаются инвазированные эритроциты. Летальность при гемоглобинурийной лихорадке составляет 20 -30% и обусловлена развивающейся острой почечной недостаточностью.
 Большая роль в патогенезе гемоглобинурийной лихорадки отводится иммуноаллергическим процессам, развивающимся в результате длительного раздражения организма антигенами Р. falciparum и периодическим приемом противомалярийных препаратов. Поэтому гемоглобинурийная лихорадка встречается в эндемичных очагах у неиммунных лиц с рецидивами тропической малярии или неоднократно подвергавшихся реинфекции в течение нескольких месяцев или лет. Гемоглобинурийная лихорадка начинается остро обычно через 4 -6 часов после приема противомалярийного препарата, реже в более поздние сроки. Легкая форма гемоглобинурийной лихорадки протекает с небольшой лихорадкой и кратковременной гемоглобинурией.
Большая роль в патогенезе гемоглобинурийной лихорадки отводится иммуноаллергическим процессам, развивающимся в результате длительного раздражения организма антигенами Р. falciparum и периодическим приемом противомалярийных препаратов. Поэтому гемоглобинурийная лихорадка встречается в эндемичных очагах у неиммунных лиц с рецидивами тропической малярии или неоднократно подвергавшихся реинфекции в течение нескольких месяцев или лет. Гемоглобинурийная лихорадка начинается остро обычно через 4 -6 часов после приема противомалярийного препарата, реже в более поздние сроки. Легкая форма гемоглобинурийной лихорадки протекает с небольшой лихорадкой и кратковременной гемоглобинурией.
 При тяжелой форме гемоглобинурийной лихорадки развиваются интенсивная желтуха, выраженный геморрагический синдром, анемия и анурия. В этих случаях гемоглобинурийная лихорадка сопровождается ознобом, высокой температурой тела (40°С), болями в поясничной области, повторной рвотой желчью, миалгиями, артралгиями. При отстаивании моча разделяется на 2 слоя: верхний – имеет цвет красного вина, прозрачный, нижний – темно-коричневый или грязно-мутный. В моче в высокой концентрации определяются белок (1020 г/л), желчные пигменты, оксигемоглобин и метгемоглобин, неизмененные и выщелоченные эритроциты, гиалиновые и зернистые цилиндры.
При тяжелой форме гемоглобинурийной лихорадки развиваются интенсивная желтуха, выраженный геморрагический синдром, анемия и анурия. В этих случаях гемоглобинурийная лихорадка сопровождается ознобом, высокой температурой тела (40°С), болями в поясничной области, повторной рвотой желчью, миалгиями, артралгиями. При отстаивании моча разделяется на 2 слоя: верхний – имеет цвет красного вина, прозрачный, нижний – темно-коричневый или грязно-мутный. В моче в высокой концентрации определяются белок (1020 г/л), желчные пигменты, оксигемоглобин и метгемоглобин, неизмененные и выщелоченные эритроциты, гиалиновые и зернистые цилиндры.
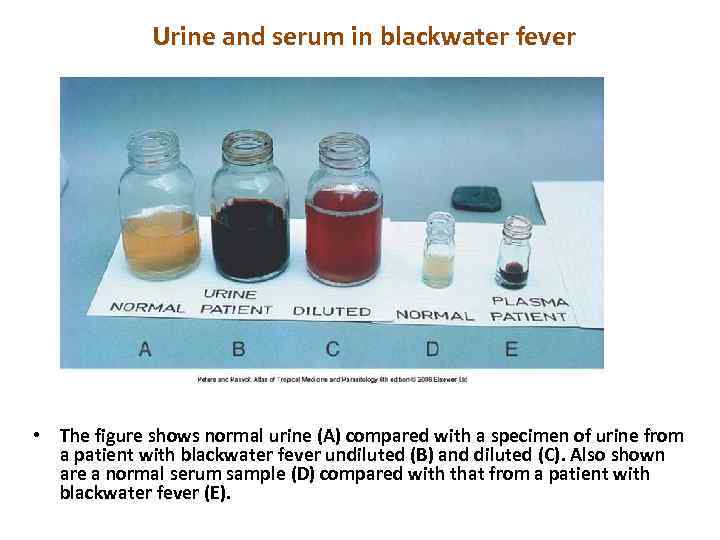 Urine and serum in blackwater fever • The figure shows normal urine (A) compared with a specimen of urine from a patient with blackwater fever undiluted (B) and diluted (C). Also shown are a normal serum sample (D) compared with that from a patient with blackwater fever (E).
Urine and serum in blackwater fever • The figure shows normal urine (A) compared with a specimen of urine from a patient with blackwater fever undiluted (B) and diluted (C). Also shown are a normal serum sample (D) compared with that from a patient with blackwater fever (E).
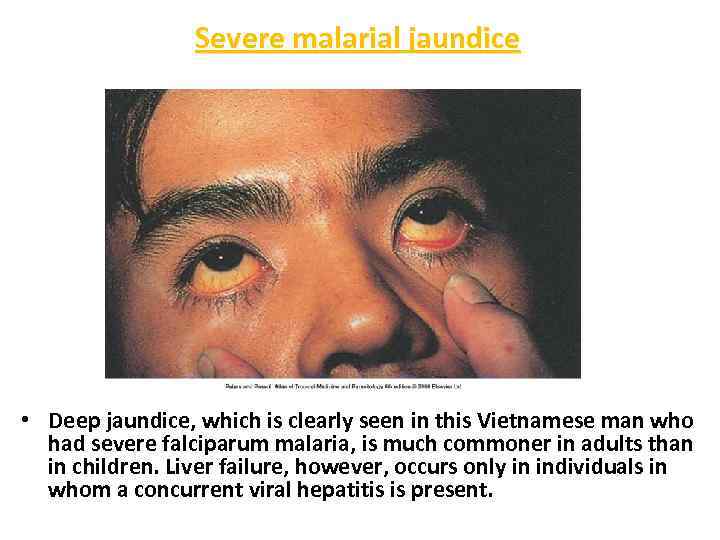 Severe malarial jaundice • Deep jaundice, which is clearly seen in this Vietnamese man who had severe falciparum malaria, is much commoner in adults than in children. Liver failure, however, occurs only in individuals in whom a concurrent viral hepatitis is present.
Severe malarial jaundice • Deep jaundice, which is clearly seen in this Vietnamese man who had severe falciparum malaria, is much commoner in adults than in children. Liver failure, however, occurs only in individuals in whom a concurrent viral hepatitis is present.
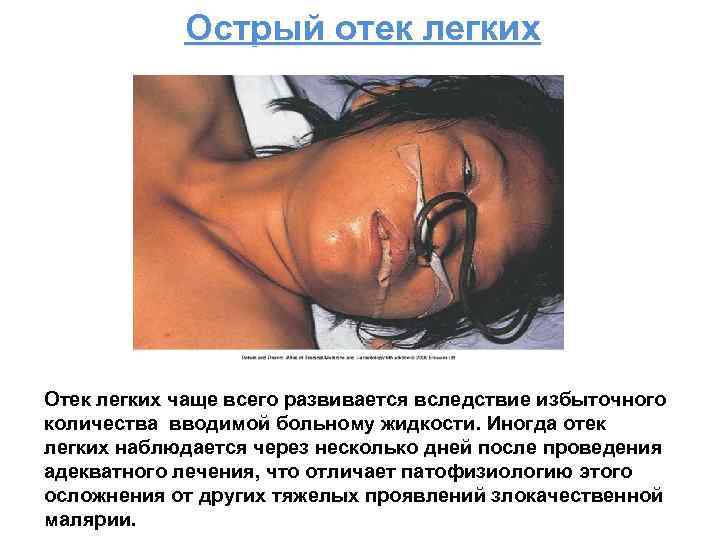 Острый отек легких Отек легких чаще всего развивается вследствие избыточного количества вводимой больному жидкости. Иногда отек легких наблюдается через несколько дней после проведения адекватного лечения, что отличает патофизиологию этого осложнения от других тяжелых проявлений злокачественной малярии.
Острый отек легких Отек легких чаще всего развивается вследствие избыточного количества вводимой больному жидкости. Иногда отек легких наблюдается через несколько дней после проведения адекватного лечения, что отличает патофизиологию этого осложнения от других тяжелых проявлений злокачественной малярии.
 Осложнения тропической малярии Острая почечная недостаточность устанавливается при уменьшении выделения мочи менее 400 мл/сут. у взрослого и менее 12 мл/кг у детей. При этом креатинин сыворотки крови превышает 265 ммоль/л, мочевина крови более 21, 4 ммоль/л и нет эффекта от проводимой регидратации. Одним из частых осложнений всех форм малярийной инфекции является гипохромная анемия. Тяжелая анемия диагностируется в случаях, когда гематокрит падает ниже 20%, а уровень гемоглобина менее 50 г/л. В случае гипохромной и/или микроцитарной анемии следует исключить железодефицитную анемию.
Осложнения тропической малярии Острая почечная недостаточность устанавливается при уменьшении выделения мочи менее 400 мл/сут. у взрослого и менее 12 мл/кг у детей. При этом креатинин сыворотки крови превышает 265 ммоль/л, мочевина крови более 21, 4 ммоль/л и нет эффекта от проводимой регидратации. Одним из частых осложнений всех форм малярийной инфекции является гипохромная анемия. Тяжелая анемия диагностируется в случаях, когда гематокрит падает ниже 20%, а уровень гемоглобина менее 50 г/л. В случае гипохромной и/или микроцитарной анемии следует исключить железодефицитную анемию.
 Тромбоцитопения является характерным признаком, наблюдающимся при всех формах малярии. Её частота, по данным разных авторов, колеблется от 50% до 100%.
Тромбоцитопения является характерным признаком, наблюдающимся при всех формах малярии. Её частота, по данным разных авторов, колеблется от 50% до 100%.
 Другие осложнения малярии При любой клинической форме малярии, с гиперреактивной спленомегалией или без нее, может произойти разрыв селезёнки. Разрыв может быть вызван перекруткой ножки селезенки с острым застоем крови и развитием субкапсулярной гематомы. Известны поздние разрывы органа, которые могут возникнуть через много дней после клинического и паразитологического выздоровления, даже после неосложненной малярии. Непосредственными причинами разрыва резко увеличенной селезенки могут быть травма живота, энергичная пальпация её при обследовании и даже небольшая физическая нагрузка.
Другие осложнения малярии При любой клинической форме малярии, с гиперреактивной спленомегалией или без нее, может произойти разрыв селезёнки. Разрыв может быть вызван перекруткой ножки селезенки с острым застоем крови и развитием субкапсулярной гематомы. Известны поздние разрывы органа, которые могут возникнуть через много дней после клинического и паразитологического выздоровления, даже после неосложненной малярии. Непосредственными причинами разрыва резко увеличенной селезенки могут быть травма живота, энергичная пальпация её при обследовании и даже небольшая физическая нагрузка.
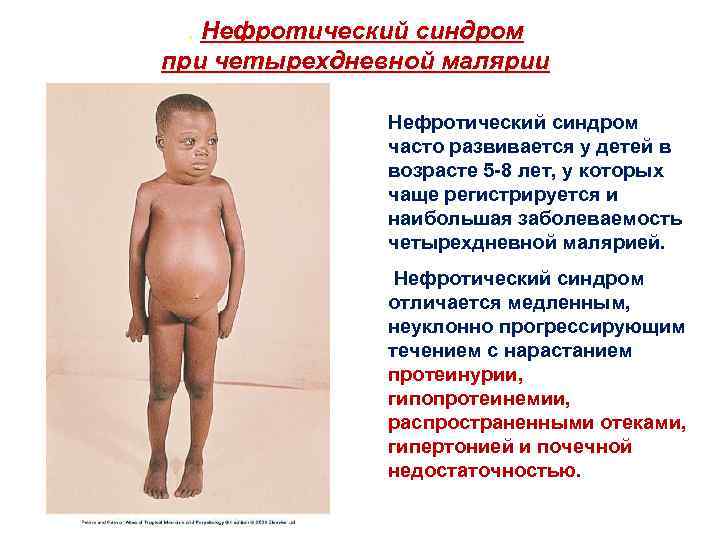 . Нефротический синдром при четырехдневной малярии Нефротический синдром часто развивается у детей в возрасте 5 -8 лет, у которых чаще регистрируется и наибольшая заболеваемость четырехдневной малярией. Нефротический синдром отличается медленным, неуклонно прогрессирующим течением с нарастанием протеинурии, гипопротеинемии, распространенными отеками, гипертонией и почечной недостаточностью.
. Нефротический синдром при четырехдневной малярии Нефротический синдром часто развивается у детей в возрасте 5 -8 лет, у которых чаще регистрируется и наибольшая заболеваемость четырехдневной малярией. Нефротический синдром отличается медленным, неуклонно прогрессирующим течением с нарастанием протеинурии, гипопротеинемии, распространенными отеками, гипертонией и почечной недостаточностью.
 Летальные исходы могут наблюдаться при различных формах малярии. Трехдневная малярия может осложниться разрывом селезенки или тяжелейшей анемией, приводящими к гибели больного. Четырехдневная малярия может закончиться трагически в результате развития нефроза. Однако эти случаи встречаются редко. Основная смертность определяется тропической малярией, а именно её церебральной формой, которая встречается в 10% случаев тяжелого течения малярии и ответственна за 90% и более летальных исходов.
Летальные исходы могут наблюдаться при различных формах малярии. Трехдневная малярия может осложниться разрывом селезенки или тяжелейшей анемией, приводящими к гибели больного. Четырехдневная малярия может закончиться трагически в результате развития нефроза. Однако эти случаи встречаются редко. Основная смертность определяется тропической малярией, а именно её церебральной формой, которая встречается в 10% случаев тяжелого течения малярии и ответственна за 90% и более летальных исходов.
 Основные причины смертельных исходов от завозной тропической малярии • Отсутствие знаний или пренебрежение средствами химиопрофилактики в зоне риска заражения. • Позднее обращение за медицинской помощью в случае заболевания после возвращения домой. • Ошибочная клиническая или лабораторная диагностика малярии. • Неправильное лечение осложненной тропической малярии и вызванной полирезистентными штаммами P. falciparum.
Основные причины смертельных исходов от завозной тропической малярии • Отсутствие знаний или пренебрежение средствами химиопрофилактики в зоне риска заражения. • Позднее обращение за медицинской помощью в случае заболевания после возвращения домой. • Ошибочная клиническая или лабораторная диагностика малярии. • Неправильное лечение осложненной тропической малярии и вызванной полирезистентными штаммами P. falciparum.
 ДИАГНОСТИКА МАЛЯРИИ ЭПИДАНАМНЕЗ: -пребывание в эндемическом очаге до 1 -го года; -гемотрансфузии или парентеральные манипуляции в период до 3 -х месяцев. ЛАБОРАТОРНАЯ ДИАГНОСТИКА: Забор крови для исследования (толстая капля, мазок) в период лихорадки и апирексии; при отсутствии плазмодиев в первых препаратах - через 6 -12 часов проводят повторное исследование. Определение уровня паразитемии - подсчет количества плазмодиев по отношению к числу лейкоцитов в 1 мкл крови: в каждом поле зрения толстой капли подсчитывают число паразитов и лейкоцитов (до 100 L); при очень высоком уровне паразитемии подсчет производится в тонком мазке, но уже на 100 -500 эритроцитов (при этом нужно определить количество эритроцитов в 1 мкл). Интенсивность паразитемии 100 тыс. и выше, зараженность более 5% эритроцитов предвещают злокачественное течение болезни. Экспресс-методы: иммунохроматографичеекие качественные методы обнаружения малярийного антигена (богатого гистидином протеина II). Результат читается через 10 минут, эффективность - 90% и выше.
ДИАГНОСТИКА МАЛЯРИИ ЭПИДАНАМНЕЗ: -пребывание в эндемическом очаге до 1 -го года; -гемотрансфузии или парентеральные манипуляции в период до 3 -х месяцев. ЛАБОРАТОРНАЯ ДИАГНОСТИКА: Забор крови для исследования (толстая капля, мазок) в период лихорадки и апирексии; при отсутствии плазмодиев в первых препаратах - через 6 -12 часов проводят повторное исследование. Определение уровня паразитемии - подсчет количества плазмодиев по отношению к числу лейкоцитов в 1 мкл крови: в каждом поле зрения толстой капли подсчитывают число паразитов и лейкоцитов (до 100 L); при очень высоком уровне паразитемии подсчет производится в тонком мазке, но уже на 100 -500 эритроцитов (при этом нужно определить количество эритроцитов в 1 мкл). Интенсивность паразитемии 100 тыс. и выше, зараженность более 5% эритроцитов предвещают злокачественное течение болезни. Экспресс-методы: иммунохроматографичеекие качественные методы обнаружения малярийного антигена (богатого гистидином протеина II). Результат читается через 10 минут, эффективность - 90% и выше.
 В 2009 и 2010 г. г. в Москве зарегистрированы по одному летальному исходу тропической малярии. 2009 год. Больной Д. 45 лет, прибыл из Конго. Химопрофилактику не проводил. Обратился на 2 -й день болезни. Предварительный диагноз «ОРВИ , тяжёлое течение» (в августе м-це). От госпитализации отказался. Повторно за мед. помощью обратился на 7 -й день болезни. При поступлении в ОРИТ ИКБ № 2 поставлен диагноз: тропическая малярия, церебральная форма. Уровень паразитемии достигал 3 039 580 в 1 мкл крови. На фоне лечения хинином в/в паразитемия снижалась, однако развилась и быстро нарастала полиорганная недостаточность. Больной умер на 15 -й день болезни. 2010 год. Больной К. 69 лет. Прибыл из Мозамбика. Химиопрофилактику проводил с нарушениями схемы приёма противомалярийного препарата. Обратился на 5 -й день болезни. Диагностирована тропическая малярия, тяжёлое течение. (Паразитемия – 164 160 параз. /мкл). В ОРИТ ИКБ № 2 лечение: мефлохин, хинин в/в. Развилась церебральная форма болезни, осложнённая пневмонией. Больной умер на 13 -й день болезни.
В 2009 и 2010 г. г. в Москве зарегистрированы по одному летальному исходу тропической малярии. 2009 год. Больной Д. 45 лет, прибыл из Конго. Химопрофилактику не проводил. Обратился на 2 -й день болезни. Предварительный диагноз «ОРВИ , тяжёлое течение» (в августе м-це). От госпитализации отказался. Повторно за мед. помощью обратился на 7 -й день болезни. При поступлении в ОРИТ ИКБ № 2 поставлен диагноз: тропическая малярия, церебральная форма. Уровень паразитемии достигал 3 039 580 в 1 мкл крови. На фоне лечения хинином в/в паразитемия снижалась, однако развилась и быстро нарастала полиорганная недостаточность. Больной умер на 15 -й день болезни. 2010 год. Больной К. 69 лет. Прибыл из Мозамбика. Химиопрофилактику проводил с нарушениями схемы приёма противомалярийного препарата. Обратился на 5 -й день болезни. Диагностирована тропическая малярия, тяжёлое течение. (Паразитемия – 164 160 параз. /мкл). В ОРИТ ИКБ № 2 лечение: мефлохин, хинин в/в. Развилась церебральная форма болезни, осложнённая пневмонией. Больной умер на 13 -й день болезни.
 В Москве в 2008 году около 50% больных малярией за медицинской помощью обратились в поздние сроки. У 15% больных диагноз малярии поставлен несвоевременно - от 10 до 27 дней от начала болезни. В случаях поздней диагностики малярии в клиникодиагностических лабораториях ошибки допущены в 12, 2%, в остальных случаях – это ошибки врачей ЛПУ при первичном обращении больных.
В Москве в 2008 году около 50% больных малярией за медицинской помощью обратились в поздние сроки. У 15% больных диагноз малярии поставлен несвоевременно - от 10 до 27 дней от начала болезни. В случаях поздней диагностики малярии в клиникодиагностических лабораториях ошибки допущены в 12, 2%, в остальных случаях – это ошибки врачей ЛПУ при первичном обращении больных.
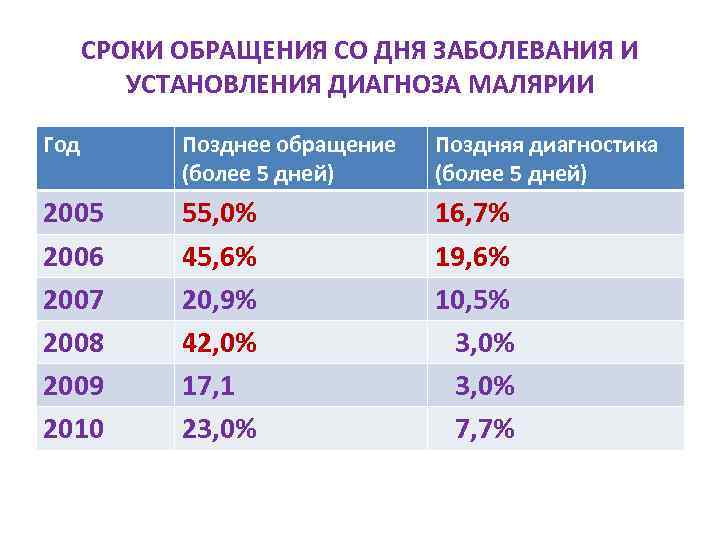 СРОКИ ОБРАЩЕНИЯ СО ДНЯ ЗАБОЛЕВАНИЯ И УСТАНОВЛЕНИЯ ДИАГНОЗА МАЛЯРИИ Год Позднее обращение (более 5 дней) Поздняя диагностика (более 5 дней) 2005 2006 2007 2008 2009 2010 55, 0% 45, 6% 20, 9% 42, 0% 17, 1 23, 0% 16, 7% 19, 6% 10, 5% 3, 0% 7, 7%
СРОКИ ОБРАЩЕНИЯ СО ДНЯ ЗАБОЛЕВАНИЯ И УСТАНОВЛЕНИЯ ДИАГНОЗА МАЛЯРИИ Год Позднее обращение (более 5 дней) Поздняя диагностика (более 5 дней) 2005 2006 2007 2008 2009 2010 55, 0% 45, 6% 20, 9% 42, 0% 17, 1 23, 0% 16, 7% 19, 6% 10, 5% 3, 0% 7, 7%
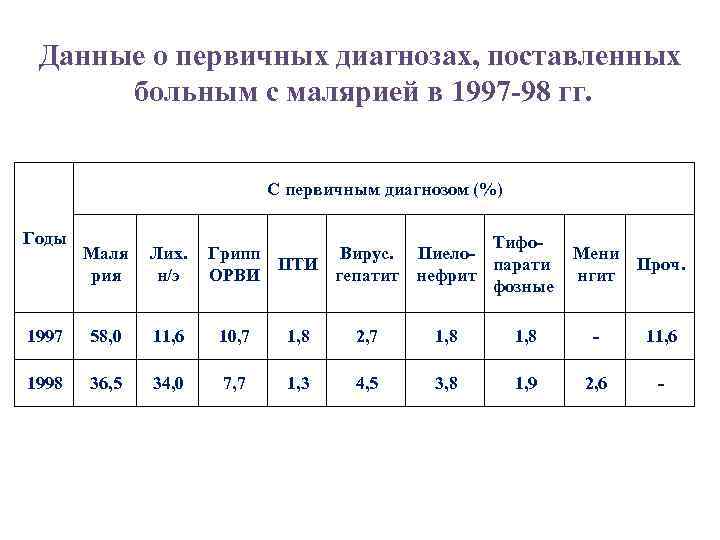 Данные о первичных диагнозах, поставленных больным с малярией в 1997 -98 гг. С первичным диагнозом (%) Годы Тифо. Грипп Вирус. Пиелопарати ПТИ ОРВИ гепатит нефрит фозные Маля рия Лих. н/э 1997 58, 0 11, 6 10, 7 1, 8 2, 7 1, 8 1998 36, 5 34, 0 7, 7 1, 3 4, 5 3, 8 Мени нгит Проч. 1, 8 - 11, 6 1, 9 2, 6 -
Данные о первичных диагнозах, поставленных больным с малярией в 1997 -98 гг. С первичным диагнозом (%) Годы Тифо. Грипп Вирус. Пиелопарати ПТИ ОРВИ гепатит нефрит фозные Маля рия Лих. н/э 1997 58, 0 11, 6 10, 7 1, 8 2, 7 1, 8 1998 36, 5 34, 0 7, 7 1, 3 4, 5 3, 8 Мени нгит Проч. 1, 8 - 11, 6 1, 9 2, 6 -
 • Поздняя диагностика тропической малярии приводит тяжёлым клиническим последствиям - к развитию наиболее опасной - церебральной формы, ОПН, ИТШ, отёка лёгких и других осложнений. • Поздняя диагностика трёхдневной малярии ведёт к серьёзным эпидемиологическим последствиям.
• Поздняя диагностика тропической малярии приводит тяжёлым клиническим последствиям - к развитию наиболее опасной - церебральной формы, ОПН, ИТШ, отёка лёгких и других осложнений. • Поздняя диагностика трёхдневной малярии ведёт к серьёзным эпидемиологическим последствиям.
 ЛЕЧЕНИЕ МАЛЯРИИ Guidelines for the treatment of malaria. 2 nd edition. - World Health Organization, Geneva. - 2010 Directrices para el tratamiento de la malaria. 2 a edicion – Organizacion Panamericana de la Salud, Washington, 2011
ЛЕЧЕНИЕ МАЛЯРИИ Guidelines for the treatment of malaria. 2 nd edition. - World Health Organization, Geneva. - 2010 Directrices para el tratamiento de la malaria. 2 a edicion – Organizacion Panamericana de la Salud, Washington, 2011
 ОСНОВНЫЕ ПРЕПАРАТЫ, ПРИМЕНЯЕМЫЕ ДЛЯ ЛЕЧЕНИЯ МАЛЯРИИ, ИХ СИНОНИМЫ И ФОРМЫ ВЫПУСКА 1 4 -аминохинолины: Chloroquine diphosphates, Delagil, Resochine, Aralen -табл. , амп. ; Chloroquine sulfates, Nivaquine, - таб. , амп. , сироп; Amodiaquine, Camoquine, Flavoquine - таб. , сироп; 2. Хинолинметанолы: Сhinini hydrochloridum, Chinini dihydrochloridum, Chinini sulfas, Quinimax - таб. , амп. ; Arsiquinoforme - таб. ; Quinoforme - амп. ; Quinine Lafran, Malarquine – таб. Mefloquine, Lariam, Eloquine - таб. 3. Фенантренметанолы: Halfan, Halofantrine - таб. 4. Терпенлактоны - производные артемизинина: Artesunate, Arsumax; Rectocap - таб. , свечи, амп. ; Artemether -амп. ; Artemisinine - таб. , амп. ; 5. Антиметаболиты: Proguanil – таб. ; Pyrimethamie, Daraprim, Chloridin, Tindurin - таб. Sulfadoxine - таб. ; Sulfalene - таб. ; Dapsone - таб. 6. Антибиотики тетрациклинового ряда: Tetracyclini - таб. , амп. ; Doxycycline -таб. ; Vibromycine - таб. 7. 8 -аминохинолины: Primachine - таб. ; Tafenoquine – таб. 8. Комбинированные препараты: Fanzidar (sulfadoxine/pyrimethamine) - таб. , амп. ; Metakelfine (sulfalen/pyrimeamine ) –таб. Savarine (proguanil/chloroquine) - таб; Malarone (atovacone/proguanil) – таб. ; Coartem (artemether/lumefantrine) -таб. ; Artequine (artesunate/mefloquine) -таб.
ОСНОВНЫЕ ПРЕПАРАТЫ, ПРИМЕНЯЕМЫЕ ДЛЯ ЛЕЧЕНИЯ МАЛЯРИИ, ИХ СИНОНИМЫ И ФОРМЫ ВЫПУСКА 1 4 -аминохинолины: Chloroquine diphosphates, Delagil, Resochine, Aralen -табл. , амп. ; Chloroquine sulfates, Nivaquine, - таб. , амп. , сироп; Amodiaquine, Camoquine, Flavoquine - таб. , сироп; 2. Хинолинметанолы: Сhinini hydrochloridum, Chinini dihydrochloridum, Chinini sulfas, Quinimax - таб. , амп. ; Arsiquinoforme - таб. ; Quinoforme - амп. ; Quinine Lafran, Malarquine – таб. Mefloquine, Lariam, Eloquine - таб. 3. Фенантренметанолы: Halfan, Halofantrine - таб. 4. Терпенлактоны - производные артемизинина: Artesunate, Arsumax; Rectocap - таб. , свечи, амп. ; Artemether -амп. ; Artemisinine - таб. , амп. ; 5. Антиметаболиты: Proguanil – таб. ; Pyrimethamie, Daraprim, Chloridin, Tindurin - таб. Sulfadoxine - таб. ; Sulfalene - таб. ; Dapsone - таб. 6. Антибиотики тетрациклинового ряда: Tetracyclini - таб. , амп. ; Doxycycline -таб. ; Vibromycine - таб. 7. 8 -аминохинолины: Primachine - таб. ; Tafenoquine – таб. 8. Комбинированные препараты: Fanzidar (sulfadoxine/pyrimethamine) - таб. , амп. ; Metakelfine (sulfalen/pyrimeamine ) –таб. Savarine (proguanil/chloroquine) - таб; Malarone (atovacone/proguanil) – таб. ; Coartem (artemether/lumefantrine) -таб. ; Artequine (artesunate/mefloquine) -таб.
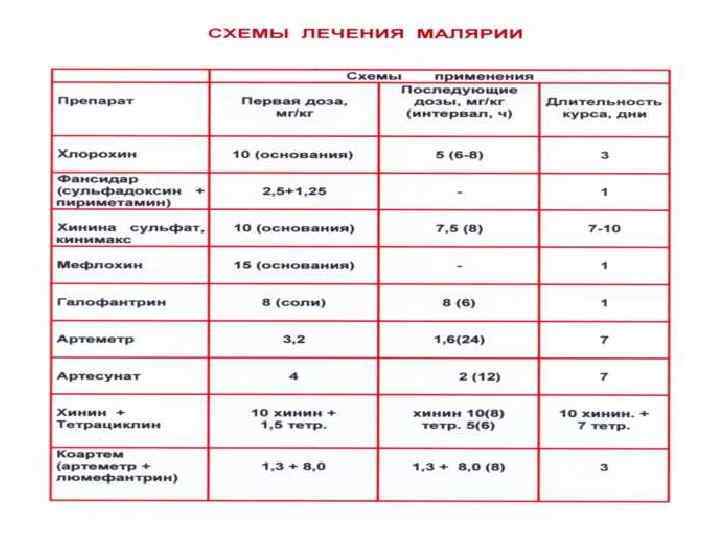
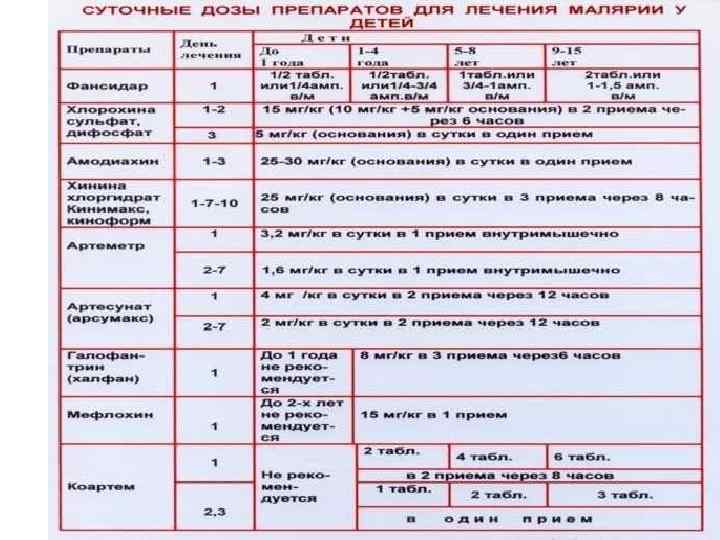
 Лечение малярии, вызванной P. vivax, P. ovale , P. malariae Применяют препараты из группы 4 -аминохинолинов: хлорохин по схеме: в первые сутки 10 мг/кг основания (1 -я доза) и 5 мг/кг (2 -я доза) с интервалом 6 ч; на 2 -е и 3 -и сутки - по 5 мг/кг - всего на курс 25 мг/кг (основания). Приступы прекращаются через 24 -48 ч; паразиты исчезают из крови через 48 -72 ч после начала приема хлорохина. Имеются сообщения о резистентных к хлорохину штаммах P. vivax, встречающихся в Мьянме, Индонезии, Папуа-Новая Гвинея, Вануату. В этих случаях терапию следует проводить артемизинин-комбинированными препаратами (АСТ) или мефлохином по схеме, используемой при неосложненной тропической малярии С целью радикального излечения (предупреждения рецидивов) при малярии, вызванной P. vivax или P. ovale, по окончании курса хлорохина применяют гистошизотропный препарат примахин - 0, 25 мг/кг/сут (основания) в течение 14 дней Штаммы P. vivax, резистентные к примахину, встречаются на островах Тихого океана и в странах Юго-Восточной Азии. Южной Америки – в Колумбии и Перу. В этих случаях схем является прием примахина в дозе 0, 25 мг/кг/сут в течение 3 нед. При использовании примахина возможно развитие внутрисосудистого гемолиза у людей с дефицитом глюкозо-6 -фосфатдегидрогеназы эритроцитов. Таким пациентам при необходимости можно применять альтернативную схему лечения примахином - 0, 75 мг/кг/сут один раз в неделю в течение 2 мес.
Лечение малярии, вызванной P. vivax, P. ovale , P. malariae Применяют препараты из группы 4 -аминохинолинов: хлорохин по схеме: в первые сутки 10 мг/кг основания (1 -я доза) и 5 мг/кг (2 -я доза) с интервалом 6 ч; на 2 -е и 3 -и сутки - по 5 мг/кг - всего на курс 25 мг/кг (основания). Приступы прекращаются через 24 -48 ч; паразиты исчезают из крови через 48 -72 ч после начала приема хлорохина. Имеются сообщения о резистентных к хлорохину штаммах P. vivax, встречающихся в Мьянме, Индонезии, Папуа-Новая Гвинея, Вануату. В этих случаях терапию следует проводить артемизинин-комбинированными препаратами (АСТ) или мефлохином по схеме, используемой при неосложненной тропической малярии С целью радикального излечения (предупреждения рецидивов) при малярии, вызванной P. vivax или P. ovale, по окончании курса хлорохина применяют гистошизотропный препарат примахин - 0, 25 мг/кг/сут (основания) в течение 14 дней Штаммы P. vivax, резистентные к примахину, встречаются на островах Тихого океана и в странах Юго-Восточной Азии. Южной Америки – в Колумбии и Перу. В этих случаях схем является прием примахина в дозе 0, 25 мг/кг/сут в течение 3 нед. При использовании примахина возможно развитие внутрисосудистого гемолиза у людей с дефицитом глюкозо-6 -фосфатдегидрогеназы эритроцитов. Таким пациентам при необходимости можно применять альтернативную схему лечения примахином - 0, 75 мг/кг/сут один раз в неделю в течение 2 мес.



 Для лечения неосложнённой Р. falciparum – малярии рекомендуют применять артемизинин- комбинированные препараты ( ACT - Artemisinin-based Combination Therapies, WHO , 2010 ) Используются 2 или более противомалярийных препарата с разным механизмом действия АСТ официально принята в 56 странах мира, в т. ч. 34 странах Африки
Для лечения неосложнённой Р. falciparum – малярии рекомендуют применять артемизинин- комбинированные препараты ( ACT - Artemisinin-based Combination Therapies, WHO , 2010 ) Используются 2 или более противомалярийных препарата с разным механизмом действия АСТ официально принята в 56 странах мира, в т. ч. 34 странах Африки
 В странах ЮВА, где распространены полирезистентные штаммы Р. falciparum применяют: артесунат + мефлохин артеметер + люмефантрин (коартем), дигидроартемизинин + пипераквин В странах Африки и других регионов, где не зарегистрированы полирезистентные штаммы Р. falciparum, наряду с препаратами, указанными выше, эффективны также другие комбинированные препараты: атовахон + прогуанил (маларон), артесунат + амодиахин, артесунат + пририметамин+сульфадоксин (фансидар) Артесунат также может применяться в комбинации тетрациклином (доксициклином) или клиндамицином
В странах ЮВА, где распространены полирезистентные штаммы Р. falciparum применяют: артесунат + мефлохин артеметер + люмефантрин (коартем), дигидроартемизинин + пипераквин В странах Африки и других регионов, где не зарегистрированы полирезистентные штаммы Р. falciparum, наряду с препаратами, указанными выше, эффективны также другие комбинированные препараты: атовахон + прогуанил (маларон), артесунат + амодиахин, артесунат + пририметамин+сульфадоксин (фансидар) Артесунат также может применяться в комбинации тетрациклином (доксициклином) или клиндамицином
 Схемы применения артемизинин-комбинированных противомалярийных препаратов при неосложненной falciparum-малярии Артеметер+люмефантрин (artemether+lumefantrine) Coartem (Novartis Pharma AG, Швейцария) Дозы и применение. Табл. , содержащие артеметера 20 мг и люмефантрина 120 мг п/о взрослые: 4 табл. в один прием, затем по 4 табл. через 8, 24 и 48 час с момента первой дозы (на курс 16 табл. ). Неиммунным больным в зоне распространения полирезистентных штаммов Р. falciparum рекомендуется интенсивный курс- по 4 табл. 2 раза в день 3 дня (на курс 24 табл. ). Дети: массой тела 5 -15 кг – по 1 таб. по той же схеме (4 таб. на курс), 1625 кг – по 2 таб. (8 таб. на курс), 26 -35 кг – по 3 таб. (12 таб. на курс). Не применяется для лечения тяжелой и осложненной тропической малярии, а также для лечения малярии, вызванной P. vivax, P. ovale, P. malariae, и химиопрофилактики.
Схемы применения артемизинин-комбинированных противомалярийных препаратов при неосложненной falciparum-малярии Артеметер+люмефантрин (artemether+lumefantrine) Coartem (Novartis Pharma AG, Швейцария) Дозы и применение. Табл. , содержащие артеметера 20 мг и люмефантрина 120 мг п/о взрослые: 4 табл. в один прием, затем по 4 табл. через 8, 24 и 48 час с момента первой дозы (на курс 16 табл. ). Неиммунным больным в зоне распространения полирезистентных штаммов Р. falciparum рекомендуется интенсивный курс- по 4 табл. 2 раза в день 3 дня (на курс 24 табл. ). Дети: массой тела 5 -15 кг – по 1 таб. по той же схеме (4 таб. на курс), 1625 кг – по 2 таб. (8 таб. на курс), 26 -35 кг – по 3 таб. (12 таб. на курс). Не применяется для лечения тяжелой и осложненной тропической малярии, а также для лечения малярии, вызванной P. vivax, P. ovale, P. malariae, и химиопрофилактики.
 Артесунат+мефлохин Артесунат - по 4 мг/кг/сут в один приём 3 дня. Мефлохин – по 25 мг/кг за 2 дня: 1 -й день – 15 мг/кг, 2 -й – 10 мг/кг; или 3 дня - по 8, 3 мг/кг ежедневно. Артесунат+ сульфадоксин/пириметамин (фансидар) Артесунат - по 4 мг/кг/сут в один приём 3 дня. Фансидар – однократный приём в дозе 25/1, 25 мг/кг сульфадоксин/пириметамина в 1 -й день лечения. Артесунат+доксициклин Артесунат - 2 мг/кг 1 раз в день 7 дней Доксициклин - 3, 5 мг/кг 1 раз в день 7 дней
Артесунат+мефлохин Артесунат - по 4 мг/кг/сут в один приём 3 дня. Мефлохин – по 25 мг/кг за 2 дня: 1 -й день – 15 мг/кг, 2 -й – 10 мг/кг; или 3 дня - по 8, 3 мг/кг ежедневно. Артесунат+ сульфадоксин/пириметамин (фансидар) Артесунат - по 4 мг/кг/сут в один приём 3 дня. Фансидар – однократный приём в дозе 25/1, 25 мг/кг сульфадоксин/пириметамина в 1 -й день лечения. Артесунат+доксициклин Артесунат - 2 мг/кг 1 раз в день 7 дней Доксициклин - 3, 5 мг/кг 1 раз в день 7 дней
 Атовахон+прогуанил Malaron (Glaxo. Smith. Kline plc, Великобритания) Дозы и применение. Табл. для взрослых - 250 мг атовахона и 100 мг прогуанила гидрохлорида, для детей - 62, 5 мг и 25 мг, соответственно. Взрослые: лечение - 4 табл. в день в один прием в теч. 3 дн; химиопрофилактика: 1 табл. за день до въезда в зону риска заражения, ежедневно 1 табл. в эндемичном очаге и 7 дней после выезда. Дети: лечение – с массой тела 11 -20 кг – 250 мг/100 мг в день, 21 -30 кг – 500 мг/200 мг в день, 31 -40 кг – 750 мг/300 мг в день, 40 кг и более – доза взрослых – 4 таб. в день 3 дня подряд. Не применяется для лечения церебральной и других тяжелых и осложненных форм тропической falciparum-малярии, при кормлении грудью, во время беременности и детям массой тела менее 11 кг.
Атовахон+прогуанил Malaron (Glaxo. Smith. Kline plc, Великобритания) Дозы и применение. Табл. для взрослых - 250 мг атовахона и 100 мг прогуанила гидрохлорида, для детей - 62, 5 мг и 25 мг, соответственно. Взрослые: лечение - 4 табл. в день в один прием в теч. 3 дн; химиопрофилактика: 1 табл. за день до въезда в зону риска заражения, ежедневно 1 табл. в эндемичном очаге и 7 дней после выезда. Дети: лечение – с массой тела 11 -20 кг – 250 мг/100 мг в день, 21 -30 кг – 500 мг/200 мг в день, 31 -40 кг – 750 мг/300 мг в день, 40 кг и более – доза взрослых – 4 таб. в день 3 дня подряд. Не применяется для лечения церебральной и других тяжелых и осложненных форм тропической falciparum-малярии, при кормлении грудью, во время беременности и детям массой тела менее 11 кг.
 Лечение тяжелой и осложненной тропической малярии В соответствии с рекомендациями ВОЗ (2010) средством выбора является АРТЕСУНАТ в/в или в/м. ХИНИН является альтернативным ЛС для лечения тяжелой falciparum- малярии и применяется в случае отсутствия артесуната. Парентеральное введение используемого противомалярийного препарата проводят не менее 24 час от начала этиотропной терапии. Далее лечение проводят одним из рекомендуемых артемизинин-комбинированных ЛС по принятой схеме.
Лечение тяжелой и осложненной тропической малярии В соответствии с рекомендациями ВОЗ (2010) средством выбора является АРТЕСУНАТ в/в или в/м. ХИНИН является альтернативным ЛС для лечения тяжелой falciparum- малярии и применяется в случае отсутствия артесуната. Парентеральное введение используемого противомалярийного препарата проводят не менее 24 час от начала этиотропной терапии. Далее лечение проводят одним из рекомендуемых артемизинин-комбинированных ЛС по принятой схеме.
 При тяжёлом и осложнённом течении малярии пациенты должны быть госпитализированы в ОРИТ. Проводят раннюю, безотлагательную химиотерапию путем парентерального введения оптимальной дозы противомалярийного препарата. Артесунат (artesunate) Дозы и применение: в/в взрослые - 1 -я доза – 4 мг/кг, далее 2 мг/кг/сут в течение 7 дней; дети - 1 -е сут – 2 мг/кг каждые 12 ч, далее – 1 мг/кг каждые 12 ч, в течение 7 дней. Artesunate injеction (Beulah Biomedics Ltd, Индия).
При тяжёлом и осложнённом течении малярии пациенты должны быть госпитализированы в ОРИТ. Проводят раннюю, безотлагательную химиотерапию путем парентерального введения оптимальной дозы противомалярийного препарата. Артесунат (artesunate) Дозы и применение: в/в взрослые - 1 -я доза – 4 мг/кг, далее 2 мг/кг/сут в течение 7 дней; дети - 1 -е сут – 2 мг/кг каждые 12 ч, далее – 1 мг/кг каждые 12 ч, в течение 7 дней. Artesunate injеction (Beulah Biomedics Ltd, Индия).
 Альтернативой артесунату является хинин (при недоступности артесуната), который применяют в/в в дозе 20 мг/кг/сут в 2 -3 введения с интервалом 8 -12 ч. Суточная доза для взрослого не должна превышать 2, 0 г. Во избежание осложнений обязательным правилом является значительное разведение (в 500 мл 5 % р-ра глюкозы или 0, 9 % р-ра натрия хлорида) и очень медленное введение - в течение 2 -4 ч.
Альтернативой артесунату является хинин (при недоступности артесуната), который применяют в/в в дозе 20 мг/кг/сут в 2 -3 введения с интервалом 8 -12 ч. Суточная доза для взрослого не должна превышать 2, 0 г. Во избежание осложнений обязательным правилом является значительное разведение (в 500 мл 5 % р-ра глюкозы или 0, 9 % р-ра натрия хлорида) и очень медленное введение - в течение 2 -4 ч.

 Лечение тяжелых форм тропической малярии В качестве альтернативного метода лечения осложненной формы тропической малярии можно использовать артеметр в суточной дозе 3, 2 мг/кг в первый день лечения, в последующие 6 дней назначают в дозе 1, 6 мг/кг для в/м введения в комбинации с одной дозой мефлохина. В тех случаях, когда парентеральное введение препаратов невозможно (например, при лечении тяжелой малярии в полевых условиях), можно использовать артесунат в форме ректальных суппозиториев (Rectocap). Это лекарственное средство при назначении больным тропической малярией не даёт полного паразитоцидного эффекта, но снижает паразитемию, может предотвратить летальный исход и даёт время для транспортировки больного в клинику.
Лечение тяжелых форм тропической малярии В качестве альтернативного метода лечения осложненной формы тропической малярии можно использовать артеметр в суточной дозе 3, 2 мг/кг в первый день лечения, в последующие 6 дней назначают в дозе 1, 6 мг/кг для в/м введения в комбинации с одной дозой мефлохина. В тех случаях, когда парентеральное введение препаратов невозможно (например, при лечении тяжелой малярии в полевых условиях), можно использовать артесунат в форме ректальных суппозиториев (Rectocap). Это лекарственное средство при назначении больным тропической малярией не даёт полного паразитоцидного эффекта, но снижает паразитемию, может предотвратить летальный исход и даёт время для транспортировки больного в клинику.
 Ведение пациента при тропической малярии тяжёлого течения Кома (церебральная малярия) Основу лечения составляют дезинтоксикация, дегидратация, оксигенотерапия, борьба с гипоксией мозга, дыхательными расстройствами. Следует обеспечить проходимость дыхательных путей пациента, придать ему положение на боку, при необходимости провести интубацию. Для борьбы с отёком мозга используют 20% раствор маннитола из расчета 1 -3 г сухого вещества на 1 кг массы тела или 30% раствор мочевины в дозе 1 -1, 5 г/кг. Однако мочевина противопоказана при геморрагическом синдроме и поражении почек. Осмотические диуретики необходимо сочетать с лазиксом, а также внутривенным введением эуфиллина При лихорадке - обтирание губкой, смоченной прохладной водой, обдувание прохладным воздухом при помощи вентилятора, жаропонижающие препараты. По показаниям вводят противосудорожные средства: внутривенное или ректальное введение диазепама или в/м паральдегида. Избегать применения барбитуратов при судорогах; избегать как гипо- так и гипергликемии.
Ведение пациента при тропической малярии тяжёлого течения Кома (церебральная малярия) Основу лечения составляют дезинтоксикация, дегидратация, оксигенотерапия, борьба с гипоксией мозга, дыхательными расстройствами. Следует обеспечить проходимость дыхательных путей пациента, придать ему положение на боку, при необходимости провести интубацию. Для борьбы с отёком мозга используют 20% раствор маннитола из расчета 1 -3 г сухого вещества на 1 кг массы тела или 30% раствор мочевины в дозе 1 -1, 5 г/кг. Однако мочевина противопоказана при геморрагическом синдроме и поражении почек. Осмотические диуретики необходимо сочетать с лазиксом, а также внутривенным введением эуфиллина При лихорадке - обтирание губкой, смоченной прохладной водой, обдувание прохладным воздухом при помощи вентилятора, жаропонижающие препараты. По показаниям вводят противосудорожные средства: внутривенное или ректальное введение диазепама или в/м паральдегида. Избегать применения барбитуратов при судорогах; избегать как гипо- так и гипергликемии.
 В случаях злокачественного течения малярии с развитием острой почечной или печеночно-почечной недостаточности суточную дозу хинина уменьшают до 10 мг/кг вследствие кумуляции препарата и вводят растворы очень медленно – 20 капель в минуту. В начальный период ОПН назначают форсированный диурез, но не допускать обезвоживания и поддерживать водно-электролитный баланс, а при отсутствии эффекта и признаках уремического синдрома проводят гемодиализ. При развитии гемоглобинурийной лихорадки отменяют препарат, вызвавший гемолиз. Этиотропную терапию проводят препаратами группы артемизинина или хлорохином; проводят дезинтоксикационную терапию, назначают глюкокортикостероиды (преднизолон 1 -2 мг/кг). При нарастании ОПН проводят гемодиализ.
В случаях злокачественного течения малярии с развитием острой почечной или печеночно-почечной недостаточности суточную дозу хинина уменьшают до 10 мг/кг вследствие кумуляции препарата и вводят растворы очень медленно – 20 капель в минуту. В начальный период ОПН назначают форсированный диурез, но не допускать обезвоживания и поддерживать водно-электролитный баланс, а при отсутствии эффекта и признаках уремического синдрома проводят гемодиализ. При развитии гемоглобинурийной лихорадки отменяют препарат, вызвавший гемолиз. Этиотропную терапию проводят препаратами группы артемизинина или хлорохином; проводят дезинтоксикационную терапию, назначают глюкокортикостероиды (преднизолон 1 -2 мг/кг). При нарастании ОПН проводят гемодиализ.
 Шок: исключить септицемию, провести посев крови; парентеральное введение антибактериальных препаратов, коррекция гемодинамических расстройств. Острый отёк лёгких: придать пациенту положение полусидя (под углом 45 градусов), обеспечить подачу кислорода, назначить диуретики, прекратить внутривенные инфузии, провести интубацию и обеспечить ИВЛ с положительным давлением на выдохе. Метаболический ацидоз: не допускать развития или корректировать гипогликемию, гиповолемию, септицемию. В тяжёлых случаях прибегнуть к гемофильтрации и гемодиализу.
Шок: исключить септицемию, провести посев крови; парентеральное введение антибактериальных препаратов, коррекция гемодинамических расстройств. Острый отёк лёгких: придать пациенту положение полусидя (под углом 45 градусов), обеспечить подачу кислорода, назначить диуретики, прекратить внутривенные инфузии, провести интубацию и обеспечить ИВЛ с положительным давлением на выдохе. Метаболический ацидоз: не допускать развития или корректировать гипогликемию, гиповолемию, септицемию. В тяжёлых случаях прибегнуть к гемофильтрации и гемодиализу.
 Анемия : в большинстве случаев анемия не угрожает жизни больного, но если гематокрит снижается до 15 -20%, следует переливать эритроцитарную массу или цельную кровь. При тяжёлой анемии (гемоглобин менее 50 г/л) - переливание свежей цельной крови. Среди неиммунных больных тропической малярией, у которых поражение превышает 10% эритроцитов, летальность составляет более 60%. Для лечения таких больных было предложено использовать метод полной или частичной обменной гемотрансфузии. Для обменного переливания требуется большое количество крови (5 -10 л). ДВС – синдром : переливание свежей цельной крови или концентратов факторов свертывания и тромбоцитов. В случаях снижения протромбинового индекса показано медленное внутривенное введение 10 мг витамина К. Такие средства, как аспирин и кортикостероиды, повышающие риск желудочно-кишечного кровотечения, назначать больным с тяжелой малярией не рекомендуется.
Анемия : в большинстве случаев анемия не угрожает жизни больного, но если гематокрит снижается до 15 -20%, следует переливать эритроцитарную массу или цельную кровь. При тяжёлой анемии (гемоглобин менее 50 г/л) - переливание свежей цельной крови. Среди неиммунных больных тропической малярией, у которых поражение превышает 10% эритроцитов, летальность составляет более 60%. Для лечения таких больных было предложено использовать метод полной или частичной обменной гемотрансфузии. Для обменного переливания требуется большое количество крови (5 -10 л). ДВС – синдром : переливание свежей цельной крови или концентратов факторов свертывания и тромбоцитов. В случаях снижения протромбинового индекса показано медленное внутривенное введение 10 мг витамина К. Такие средства, как аспирин и кортикостероиды, повышающие риск желудочно-кишечного кровотечения, назначать больным с тяжелой малярией не рекомендуется.
 Гипогликемия может осложнить течение малярии у беременных женщин и у больных с тяжелым течением заболевания. Поскольку гипогликемия может протекать бессимптомно или её проявления могут быть ошибочно приняты за другие симптомы малярии, необходимо постоянно контролировать уровень глюкозы крови, особенно у лиц из групп высокого риска. При возникновении любых подозрений на гипогликемию следует прибегнуть к пробному внутривенному введению 40% раствора глюкозы.
Гипогликемия может осложнить течение малярии у беременных женщин и у больных с тяжелым течением заболевания. Поскольку гипогликемия может протекать бессимптомно или её проявления могут быть ошибочно приняты за другие симптомы малярии, необходимо постоянно контролировать уровень глюкозы крови, особенно у лиц из групп высокого риска. При возникновении любых подозрений на гипогликемию следует прибегнуть к пробному внутривенному введению 40% раствора глюкозы.
 При возобновлении лихорадки позже 3 -го дня помнить о возможном инфицированиии Гр - негативными бактериями. Септицемия и тяжёлая малярия тесно связаны между собой особенно у детей. Необъяснимое ухудшение состояния пациента может быть связано с развитием бактериальной инфекции. В большинстве случаев доминируют бактерии кишечной группы (особенно часто сальмонеллы), однако в крови пациентов страдающих тяжёлой малярией возможно обнаружение большого разнообразия других микроорганизмов. Из этого следует, что начинать антибактериальную терапию нужно с применения антибиотиков широкого спектра действия.
При возобновлении лихорадки позже 3 -го дня помнить о возможном инфицированиии Гр - негативными бактериями. Септицемия и тяжёлая малярия тесно связаны между собой особенно у детей. Необъяснимое ухудшение состояния пациента может быть связано с развитием бактериальной инфекции. В большинстве случаев доминируют бактерии кишечной группы (особенно часто сальмонеллы), однако в крови пациентов страдающих тяжёлой малярией возможно обнаружение большого разнообразия других микроорганизмов. Из этого следует, что начинать антибактериальную терапию нужно с применения антибиотиков широкого спектра действия.
 Тяжелая тропическая малярия у неиммунных женщин, находящихся на третьем триместре беременности, прогностически неблагоприятна. При внезапной потере сознания у беременной женщины, получающей хинин, следует предполагать гипогликемию. Поэтому необходим регулярный контроль сахара крови. В поздние сроки беременности при тропической малярии нарушается функция плаценты, а интенсивная паразитемия плаценты может угрожать жизни матери и плода. В этих случаях необходимо стимулировать родовую деятельность, ускорять вторую стадию родов посредством наложения щипцов или вакуум-экстрактора и даже кесарева сечения.
Тяжелая тропическая малярия у неиммунных женщин, находящихся на третьем триместре беременности, прогностически неблагоприятна. При внезапной потере сознания у беременной женщины, получающей хинин, следует предполагать гипогликемию. Поэтому необходим регулярный контроль сахара крови. В поздние сроки беременности при тропической малярии нарушается функция плаценты, а интенсивная паразитемия плаценты может угрожать жизни матери и плода. В этих случаях необходимо стимулировать родовую деятельность, ускорять вторую стадию родов посредством наложения щипцов или вакуум-экстрактора и даже кесарева сечения.

 Применённые модифицированные комплексы противомалярийных мероприятий в очагах, адекватные климатическим и социальным условиям, достаточны для профилактики распространения малярии в мегаполисе, что подтверждает значительное снижение числаслучаев местного заражения с 2006 г. и отсутствие с 2008 года.
Применённые модифицированные комплексы противомалярийных мероприятий в очагах, адекватные климатическим и социальным условиям, достаточны для профилактики распространения малярии в мегаполисе, что подтверждает значительное снижение числаслучаев местного заражения с 2006 г. и отсутствие с 2008 года.
 Нерешенные проблемы Постоянный дефицит современных эффективных противомалярийных лекарственных средств ( в ЛПУ г. Москвы поступают только делагил и лариам, нет даже хинина и примахина); многие широко используемые за рубежом противомалярийные препараты (в частности, производные артемизинина и др. ) в РФ не зарегистрированы и не закупаются. В стране отсутствуют Национальные стандарты лечения паразитарных болезней, в т. ч. малярии.
Нерешенные проблемы Постоянный дефицит современных эффективных противомалярийных лекарственных средств ( в ЛПУ г. Москвы поступают только делагил и лариам, нет даже хинина и примахина); многие широко используемые за рубежом противомалярийные препараты (в частности, производные артемизинина и др. ) в РФ не зарегистрированы и не закупаются. В стране отсутствуют Национальные стандарты лечения паразитарных болезней, в т. ч. малярии.
 Оценка благоприятствования температурного режима для развития возбудителя Plasmodium vivax в переносчике: период 1996 -2025 гг. по сравнению с периодом 1966 -1995 гг. ситуация осталась неблагоприятнойситуация изменилась с неблагоприятной на благоприятную ситуация изменилась с благоприятной на неблагоприятную ситуация осталась благоприятной Прогноз изменения потенциального ареала трехдневной малярии на территории Российской Федерации для первой четверти XXI века.
Оценка благоприятствования температурного режима для развития возбудителя Plasmodium vivax в переносчике: период 1996 -2025 гг. по сравнению с периодом 1966 -1995 гг. ситуация осталась неблагоприятнойситуация изменилась с неблагоприятной на благоприятную ситуация изменилась с благоприятной на неблагоприятную ситуация осталась благоприятной Прогноз изменения потенциального ареала трехдневной малярии на территории Российской Федерации для первой четверти XXI века.
 Оценка благоприятствования температурного режима для развития возбудителя Plasmodium falciparum в переносчике: период 1996 -2025 гг. по сравнению с периодом 1966 -1995 гг. ситуация осталась неблагоприятной ситуация изменилась с неблагоприятной на благоприятную ситуация изменилась с благоприятной на неблагоприятную ситуация осталась благоприятной О Прогноз изменения потенциального ареала тропической малярии на территории Российской Федерации для первой четверти XXI века.
Оценка благоприятствования температурного режима для развития возбудителя Plasmodium falciparum в переносчике: период 1996 -2025 гг. по сравнению с периодом 1966 -1995 гг. ситуация осталась неблагоприятной ситуация изменилась с неблагоприятной на благоприятную ситуация изменилась с благоприятной на неблагоприятную ситуация осталась благоприятной О Прогноз изменения потенциального ареала тропической малярии на территории Российской Федерации для первой четверти XXI века.


