малярия.pptx
- Количество слайдов: 58
МАЛЯРИЯ

МАЛЯРИЯ Это антропонозное трансмиссивное заболевание, протекающее с чередованием лихорадочных приступов и апирексии, характеризующееся специфическим поражением эритроцитов, увеличением печени и селезенки, анемией, возможно – гемолитической желтухой, и наличием рецидивов

Основные признаки заболевания известны с глубокой древности Из группы других лихорадочных заболеваний была выделена Гиппократом (V в. до н. э. ), который впервые описал характерные для малярии клинические приступы озноба, жара и пота. Гиппократ связывал заболевание с сырым климатом и нездоровой водой ( «кто пьет болотную воду, тот болеет» )

В самостоятельную нозологическую форму малярию выделил женевский врач Р. Мортон (1696), а немного позже (1712) – итальянский врач Ф. Торти Возбудитель в крови впервые обнаружил французский врач А. Лаверан 6 октября 1880 г. ( «Я нашел его!» ), в 1909 г. – Нобелевская премия за это открытие Мечников (1887) отнес возбудителя к типу простейших (кл. споровиков), а роль комара как переносчика малярии установили Р. Росс (1897) и Тирасси (1898)

В настоящее время в мире малярией инфицировано до 2, 3 млрд. человек Ежегодно регистрируется 300 -500 млн. новых случаев малярии Ежегодно от малярии умирает до 1, 5 млн. человек, в т. ч. до 300 тыс. детей Тропическая малярия – потенциально смертельная болезнь для детей до 5 лет РФ – до 200 -300 случаев ежегодно, из них 2/3 – местные случаи в Москве и области
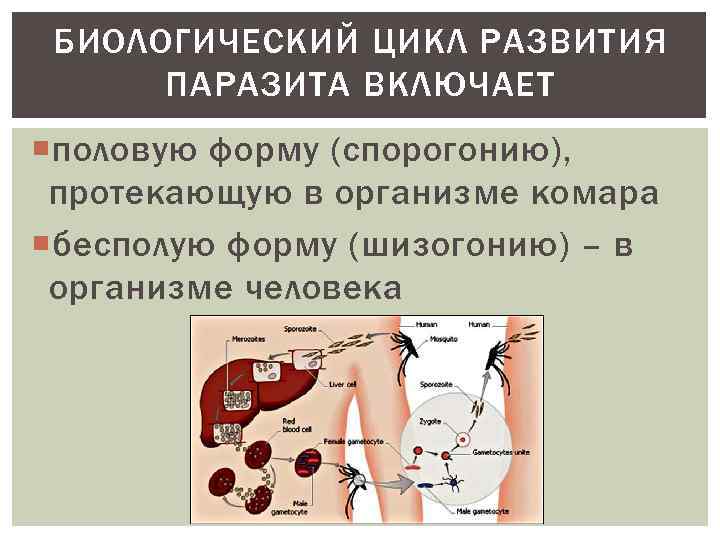
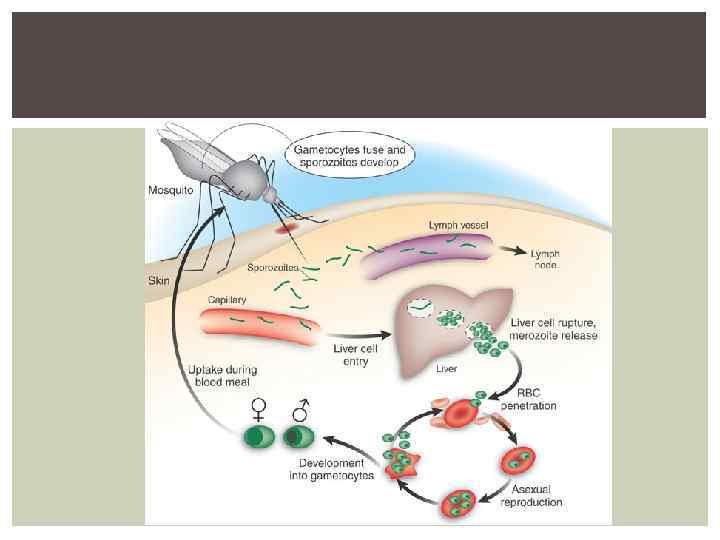
БИОЛОГИЧЕСКИЙ ЦИКЛ РАЗВИТИЯ ПАРАЗИТА ВКЛЮЧАЕТ половую форму (спорогонию), протекающую в организме комара бесполую форму (шизогонию) – в организме человека

СПОРОГОНИЯ (ЦИКЛ РАЗВИТИЯ В ОРГАНИЗМЕ КОМАРА) При кровососании больного малярией или носителя в организм комара попадают мужские (микрогаметоциты) и женские (макрогаметоциты) половые клетки Их оплодотворение и дальнейшее развитие происходит в серозной оболочке желудка (зигота – оокитета—ооциста) При распаде ооцисты образуется нескольких тысяч (1000040000) инвазивных форм спорозоитов, которые с кровью и лимфой разносятся по всему организму комара Накопление спорозоитов в слюнных железах комара Продолжительность спорогонии от 7 до 45 дней (при оптимальной Т – 10 -16 дней) и находится в обратной зависимости от температуры воздуха (при Т ниже 15 гр. спорозоиты не развиваются) При укусе человека происходит попадание спорозоитов в кровь, которые очень быстро (30 -60 мин. ) достигают печени и внедряются в гепатоциты
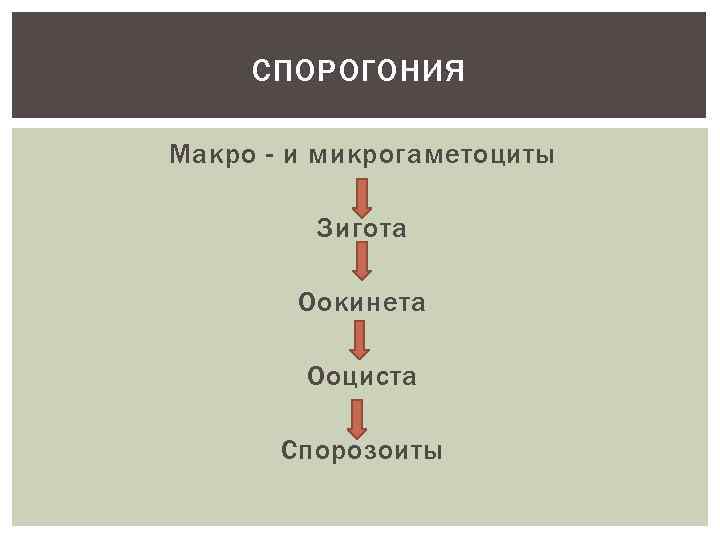
СПОРОГОНИЯ Макро - и микрогаметоциты Зигота Оокинета Ооциста Спорозоиты

ШИЗОГОНИЯ Шизогония - бесполая фаза развития плазмодиев, происходит в организме человека Различают две фазы шизогонии: § тканевая шизогония (в гепатоцитах), соответствует инкубационному периоду, § эритроцитарная шизогония, стадия малярийных приступов

ТКАНЕВАЯ ШИЗОГОНИЯ В печени спорозоиты трансформируются в тканевые трофозоиты, шизонты и мерозоиты (до нескольких тысяч из одного спорозоита) Спорозоиты Р. vivax и Р. ovale неоднородны , часть их развивается в гепатоцитах вскоре после инокуляции ( «тахиспорозоиты» ), другие могут «замирать» и длительно (от нескольких месяцев до 1, 5‑ 2 лет и более) находится в неактивном состоянии ( «брадиспорозоиты» ). Этим они обеспечивают длительную инкубацию (поздние экзоэритроцитарные рецидивы) Продолжительность тканевой шизогонии при всех формах малярии составляет от 6 -15 суток до 3 недель, при 4 -х-дневной малярии - до 6 недель В результате тканевой шизогонии возникает несколько генераций тканевых мерозоитов, которые поступают в кровь При парентеральном пути заражения тканевой шизогонии нет

ТКАНЕВАЯ ШИЗОГОНИЯ Спорозоиты Тахиспорозоиты (развитие сразу после инокуляции) Брадиспорозоиты (развитие М. ovale и М. vivax после длительной инкубации) Тканевые трофозоиты Тканевые шизонты Тканевые мерозоиты

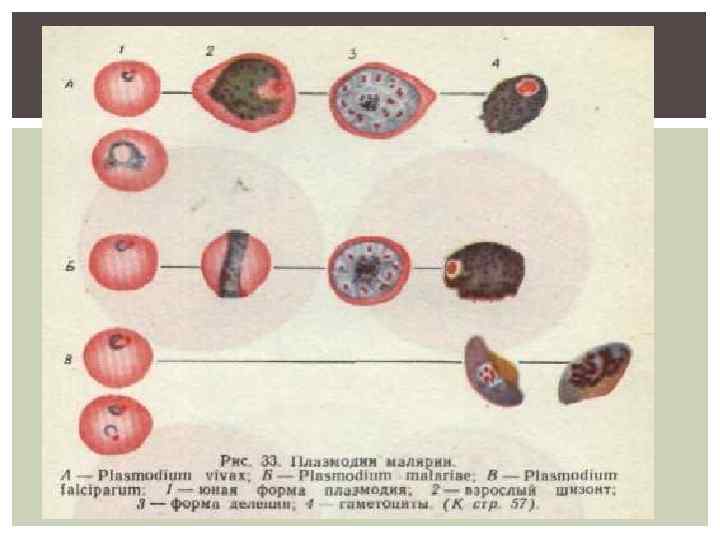
ЭРИТРОЦИТАРНАЯ ШИЗОГОНИЯ Цикл развития у М. malaria составляет 72 часа, у остальных видов – 48 часов В ходе каждого цикла в эритроцитах последовательно образуются трофозоиты (кольцевидные, юные, далее –амебовидныеи взрослые - шизонты), морула, распад, 4 -24 мерозоитов Цикл развития эритроцитарной шизогонии заканчивается разрушением зараженных эритроцитов и выходом подвижных мерозоитов в плазму крови, где часть их погибает, а остальные внедряются в новые эритроциты и происходят новые циклы шизогонии Часть мерозоитов превращается в гаметоциты (незрелые женские и мужские половые клетки, последующее их развитие происходит в желудке комара) Гаметоциты М. malaria , М. Ovale, М. Vivax, не попавшие в организм комара, быстро погибают, а гаметоциты М. falciparum способны длительно сохраняться в крови человека (несколько месяцев)

ЭРИТРОЦИТАРНАЯ ШИЗОГОНИЯ Мерозоиты Трофозоиты (кольцевидные, амебовидные) Шизонты Мерозоиты В кровь Внедрение в новые эритроциты Гаметоциты Желудок комара

ЭРИТРОЦИТАРНАЯ ШИЗОГОНИЯ У P. Ovale, P. Vivax, P. malaria шизогония протекает в эритроцитах периферической крови, где можно видеть все переходные формы плазмодиев P. Falciparum – эритроцитарная шизогония протекает в капиллярах внутренних органов, где пораженные эритроциты адгезируются на клетках эндотелия. В периферической крови при неосложненной тропической малярии циркулируют только эритроциты, содержащие кольцевидные трофозоиты и гаметоциты. При злокачественном ее течении в периферической крови обнаруживаются все формы.

ЭПИДЕМИОЛОГИЯ Малярия – одна из самых распространенных в мире трансмиссивных болезней Наиболее вероятным историческим очагом малярии считается Западная Африка Ореал распространения малярии ограничивается Т окружающей среды и зоной обитания переносчиков – комаров рода Anopheles Малярия регистрируется в пределах 63 гр. сев. широты и 23 гр. южной широты Тропическая малярия регистрируется в основном в странах тропического и субтропического климата М. Оvale регистрируется только в тропической Западной Африке, единичные случаи – на Филиппинах и островах Новой Гвинеи

90% ВСЕЙ МАЛЯРИИ ПРИХОДИТСЯ НА АФРИКАНСКИЙ КОНТИНЕНТ

ЭПИДЕМИОЛОГИЯ Источники инфекции: Больной человек Паразитоноситель Естественный путь передачи: Трансмиссивный через укусы инфицированный комаров рода Anopheles Дополнительные пути: Внутриутробный через плаценту или в процессе родов Парентеральный путь – через шприцы, иглы, при переливании крови от доноров – носителей плазмодий


ПЕРЕДАЮТ МАЛЯРИЮ ТОЛЬКО САМКИ (ИМ НУЖНА КРОВЬ ДЛЯ СОЗРЕВАНИЯ ЯИЦ)

ПАТОГЕНЕЗ Фаза тканевой шизогонии соответствует инкубационному периоду Основные патофизиологические сдвиги и все клинические проявления связаны с эритроцитарной шизогонией Длительность эритроцитарных циклов шизогонии определяет периодичность приступов малярии – через 48 часов при Ovale, Vivax и тропической малярии и через 72 часа при 4 дневной малярии Малярийные приступы связаны с выходом мерозоитов в кровь из разрушенных эритроцитов, когда их концентрация в кровяном русле достигает т. н. «пирогенного порога» (он колеблеться от нескольких десятков до нескольких сотен мерозоитов в 1 мкл крови, чаще составляет 100 -200)

ПАТОГЕНЕЗ Сам малярийный приступ рассматривается как пирогенная реакция терморегуляторных центров на выход в плазму крови чужеродных белков мерозоитов, продуктов их метаболизма, пигмента, эритроцитарных белков с образованием огромного количества БАВ (гистамина, серотонина, кинина, КА, ПГ, цитокинов) и аллергический эффект на повторно поступающие в кровь обломки паразитов и эритоцитарных белков

В ОСНОВЕ РАЗВИВАЮЩЕГОСЯ ОТС ЛЕЖАТ: Дистрофические и даже некротические процессы в эндотелии капилляров, повышение их проницаемости, воспалительный застой крови, периваскулярный отек (плазморея) Нарушение реологических свойств крови: «сладж» Э r и Tr, повышение вязкости крови, снижение ее текучести, развитие ДВС-синдрома, геморрагические проявления Нарушение микроциркуляции в органах и тканях с развитием многогранной симптоматики: поражение ЦНС (церебральная форма) – малярийная кома, нарушение функции почек, печени (ОПН), желтуха, анемия

КЛИНИКА По этиологии выделяют 4 формы: Vivax Ovale Тропическая 4—дневная В последние годы выявлена малазийская малярия с циклом развития плазмодиев 24 часа По тяжести: Легкая Средней степени тяжести Тяжелая Крайне тяжелого течения (тропическая)

По цикличности течения различают следующие периоды: Первичная малярия ( «свежая» малярия), включает продромальные явления и серию первичных приступов (10 -14 ); Первичный латентный период Ранние рецидивы, выявляются в первые 2 -3 мес. после первичной атаки (активация эритроцитарной шизогонии); Вторично-латентный период длительностью от 6 -12 мес. до 4 -5 лет (малярия Vivax, Ovale) Поздние (отдаленные) рецидивы, возникающие после латентного периода в результате активации гипнозоитов (малярия Vivax, Ovale) или за счет нарастания эритроцитарной паразитемии (тропическая, 4 -дневная)

КЛИНИКА Первичная малярия включает классическую триаду клинических признаков: § Лихорадка (малярийный пароксизм) § Анемия § Спленогепатомегалия

КЛИНИКА МАЛЯРИИ Инкубационный период – 1 -3 недели, при 4 -х-дневной малярии – до 6 недель Продромальный период – длится 3 -5 дней, непостоянен, отмечается чаще при первичной малярии: недомогание, познабливания, головная боль, боли в пояснице, левом подреберье, ломота в в теле Начальная лихорадка (инициальная) – первые 5 -7 дней, имеет неправильный или ремитирующий характер (асинхронные приступы), наблюдается у неиммунных лиц. Связана с тем, что в крови развивается одновременно несколько генераций паразитов, находящихся на разных стадиях развития. При 4 -х-дневной малярии не бывает продромального периода и инициальной лихорадки

ПЕРИОД РАЗГАРА – наступает через 3 -5 дней и включает: Типичный малярийный приступ с фазами озноба, жара, пота Другие проявления ОТС Увеличение селезенки и печени Анемия Возможна гемолитическая желтуха – поздний симптом

КЛИНИКА МАЛЯРИЙНЫХ ПРИСТУПОВ Малярийный приступ имеет 3 фазы: озноб, жар, пот Приступ начинается остро с фазы озноба, часто потрясающего. Кожные покровы бледные, с цианотичным оттенком, холодные. Отмечается головная боль, боли в суставах, мышцах, пояснице, тошнота, м. б. рвота. Продолжительность фазы озноба от 30 мин. до 3 часов Фаза жара – быстрый ( «ракетообразный» ) подъем Т тела до 40 гр. и более, все симптомы усиливаются § § Сильная головная боль Боль во всем теле Беспокойство, жажда, м. б. рвота Тахикардия, падение АД, тахипное Длительность лихорадки составляет 4 -6 часов, при тропической – 8 -12 часов. Т резко снижается до субфебрильной или нормальной – наступает фаза потоотделения. Больной обильно потеет, самочувствие его улучшается, остается слабость, сонливость
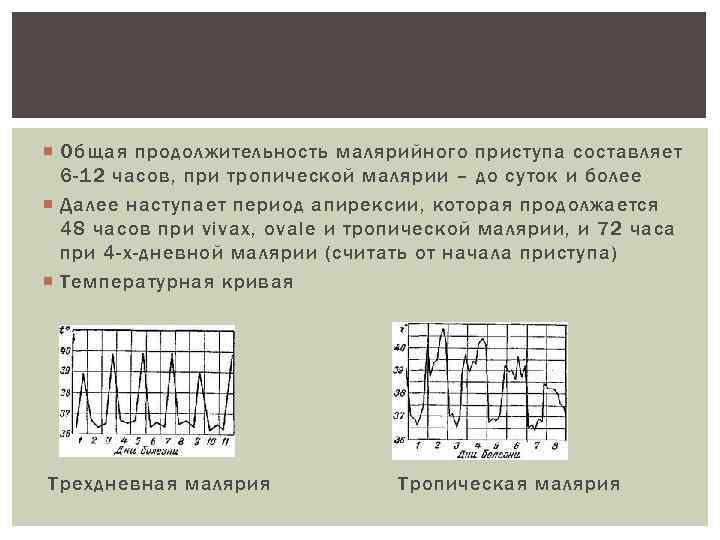
Общая продолжительность малярийного приступа составляет 6 -12 часов, при тропической малярии – до суток и более Далее наступает период апирексии, которая продолжается 48 часов при vivax, ovale и тропической малярии, и 72 часа при 4 -х-дневной малярии (считать от начала приступа) Температурная кривая Трехдневная малярия Тропическая малярия

При наличии в крови одной генерации паразитов Т имеет правильный интермиттирующий характер Если же сохраняются и образуются дополнительные генерации с разными временными окончаниями эритроциарного цикла, тогда приступы наслаиваются, периоды апирексии сглаживаются, Т кривая меняется Особенно это выражено при тропической малярии, поэтому при ней Т ремитирующая, неправильная или субконтитуальная (до нормы Т не доходит) Температурная кривая при тропической малярии (ежедневные приступы).
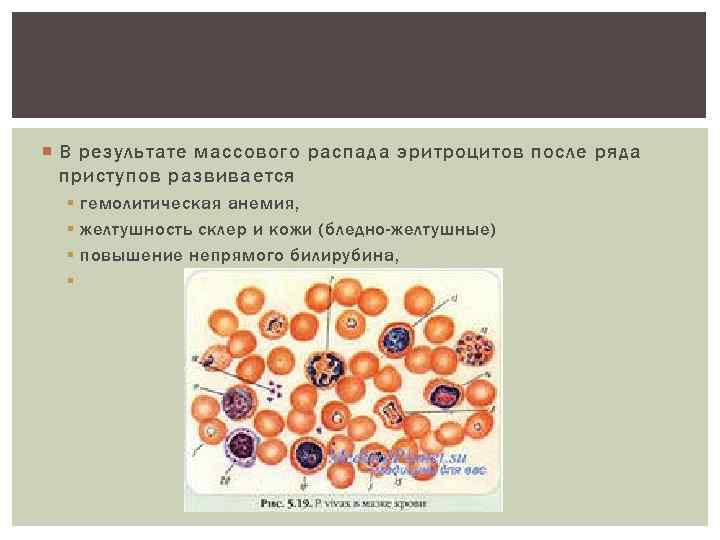
В результате массового распада эритроцитов после ряда приступов развивается § гемолитическая анемия, § желтушность склер и кожи (бледно-желтушные) § повышение непрямого билирубина, §


Количество пароксизмов без лечения различно – 10 -12 -14 Т максимальная на 2 -й неделе болезни, в дальнейшем она становится менее высокой, паразитемия снижается, а приступы прекращаются У нелеченных или неправильно леченых больных после короткого периода апирексии (от нескольких дней до 2 -3 мес. ) в крови вновь нарастает количество паразитов и развиваются ранние рецидивы (1 или несколько)– эритроцитарные рецидивы. Они связаны с недостаточностью иммунных реакций и нарастанием паразитемии

При тропической и 4 -х-дневной малярии после серии эритоцитарных рецидивов инвазивный процесс может закончится (полное выздоровление) Но у части больных в течение нескольких недель и месяцев (1 -1, 5 года при тропической и от 2 -4 до десятков лет при 4 дневной) может сохранятся паразитемия (подпороговая сублатентная паразитемия), с ней связаны поздние эритроцитарные рецидивы При Vivax и Ovale – после серии ранних приступов уровень паразитемии также снижается, приступы прекращаются, наступает латентный период длительностью от 2 -3 до 10 -12 мес. , а затем развиваются отдаленные, поздние рецидивы (связаны с завершением тканевой шизогонии у брадиспорозоитов – гипнозоитов)

ОБЩАЯ ПРОДОЛЖИТЕЛЬНОСТЬ МАЛЯРИИ Тип малярии Минимум Максимум Тропическая малярия До 1 года До 3 лет Viax, Ovale-малярия До 1, 5 -2 лет До 4 -5 лет 4 -х-дневная До 2 -3 лет Десятки лет (пожизненно)

МАЛЯРИЯ VIVAX Инкубационный период м. б. короткий (10 -21 день за счет тахиспорозоитов ) и длинный (6 -14 мес. И более за счет брадиспорозоитов) При первичной малярии – инициальная лихорадка, затем циклические пароксизмы через 1 день Клиника приступов типичная Течет длительно, с наличием ранних (через 2 -3 мес. ) и поздних рецидивов (через 6 -14 мес. и даже 3 -4 года) Свойственно доброкачественное течение, тяжелых осложнений не дает Летальные исходы редки, в основном у лиц тяжелыми сопутствующими заболеваниями

МАЛЯРИЯ OVALE Сходна с Vivax Регистрируется в основном в Западной Африке Инициальная лихорадка бывает редко, Т сразу имеет ремитирующий характер Обычно протекает в легкой форме с небольшим числом пароксизмов и умеренной лихорадкой Отличительная черта – приступы в вечернее и ночное время Наблюдаются ранние и поздние рецидивы

ЧЕТЫРЕХДНЕВНАЯ МАЛЯРИЯ Доброкачественное течение Инициальной лихорадки не бывает Т интермиттирующая через 2 дня с выраженными фазами озноба, жара и пота Без лечения после окончания серии приступов м. б. эритроцитарные рецидивы через несколько месяцев и даже лет (десятки), связанные с персистенцией плазмодиев на субклиническом уровне в эритроцитах и клетках эндотелия сосудов При длительном течении возможно образование ЦИК, которые откладываются на базальной мембране почечных канальцев, что может вызывать нефротический синдром с отеками, повышением АД и массивной протеинурией

ТРОПИЧЕСКАЯ МАЛЯРИЯ (ЗЛОКАЧЕСТВЕННАЯ) Характеризуется наиболее тяжелым течением, с ней связаны 98% всех летальных исходов при малярии ЕЙ ПРИСУЩИ ТЯЖЕЛЫЕ ОСЛОЖНЕНИЯ: Малярийная кома. Развивается в течение первых 5 -7 дней. В основе – массивная паразитемия, механическая закупорка мозговых капилляров плазмодиями. Развивается гипоксическое состояние. При своевременно начатой этиотропной терапии прогноз благоприятный ОПН. Развивается в конце I – начале II надели и характеризуется прогрессирующей олигоанурией, протеинурией, азотемией, гиперкалиемией. В моче – массивный белок, эритроциты, цилиндры. При своевременно начатой этиотропной терапии прогноз благоприятный

Гемоглобинурия. Развивается в результате острого массивного гемолиза эритроцитов (а также как реакция на хинин, примахин у лиц с дефицитом Г-6 -Ф-Д). У больных повышается Т, беспокоят боли в пояснице, олигоанурия со скудным отделением мочи черного цвета (за счет оксигемоглобина в свежей моче). При отстаивании мочи она делится на 2 слоя: 1 -й верхний – прозрачный темно-вишневого цвета, 2 -й – мутный с большим количеством детрита. Далее может развиться ОПН Алгидная малярия. Бывает редко. Она протекает с развитием ИТШ. Т снижается ниже нормы, кожа холодная, покрыта липки потом, черты лица заострены, пульс нитевидный, АД до 60 и менее Острый отек лёгких. Нечастое, но очень тяжелое осложнение. В основе лежат повреждения эндотелия капилляров и периваскулярный отек + диссиминированная внутрисосудистая коагулопатия + введение больших объемов жидкостей ( «малярия не любит жидкость» – следить за диурезом) Интерстициальный гепатит с умеренным холестатическим синдромом, с желтухой

ДИАГНОСТИКА МАЛЯРИИ Наиболее диагностически значимые клинические признаки: Приступообразная лихорадка с ознобами и потами, повторяющаяся через 1 -2 дня Сплено-гепатомегалия Анемия неясного происхождения Вспомогательные эпидемиологические диагностические признаки: Эпидемиологический анамнез (пребывание в эндемичной местности в последние 3 года и менее) Гемотрансфузии и медманипуляции в течение последних 3 месяцев Новорожденные от больных малярией матерей (внутриутробно, перинатально) Перенесенная ранее малярия
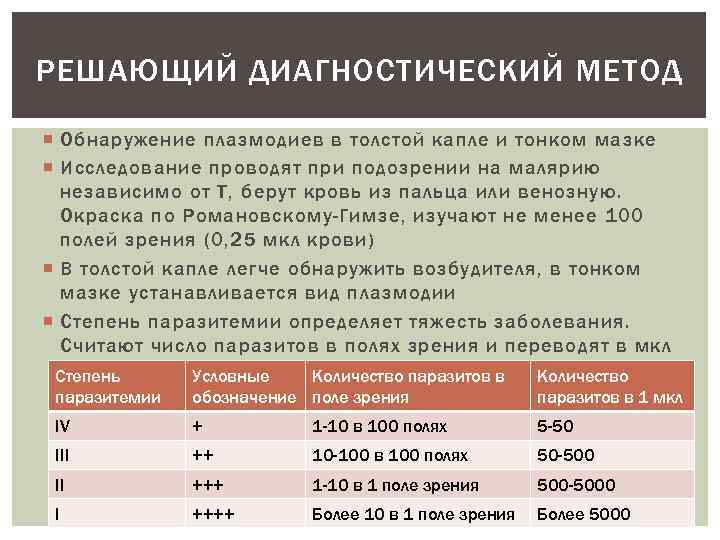
РЕШАЮЩИЙ ДИАГНОСТИЧЕСКИЙ МЕТОД Обнаружение плазмодиев в толстой капле и тонком мазке Исследование проводят при подозрении на малярию независимо от Т, берут кровь из пальца или венозную. Окраска по Романовскому-Гимзе, изучают не менее 100 полей зрения (0, 25 мкл крови) В толстой капле легче обнаружить возбудителя, в тонком мазке устанавливается вид плазмодии Степень паразитемии определяет тяжесть заболевания. Считают число паразитов в полях зрения и переводят в мкл Степень паразитемии Условные Количество паразитов в обозначение поле зрения Количество паразитов в 1 мкл IV + 1 -10 в 100 полях 5 -50 III ++ 10 -100 в 100 полях 50 -500 II +++ 1 -10 в 1 поле зрения 500 -5000 I ++++ Более 10 в 1 поле зрения Более 5000

При тропической малярии уровень паразитемии очень высокий, часто более 100. 000 плазмодиев в 1 мкл крови (при поражении более 5% эритроцитов), прогноз м. б. неблагоприятным При паразитемии 500. 000 в 1 мкл (при поражении более 10% эритроцитов), летальность достигает 65% При малярии Vivax, Ovale - не превышает 2% поражённых эритроцитов

ДРУГИЕ ЛАБОРАТОРНЫЕ МЕТОДЫ Иммунологические методы диагностики. § Экспресс-метод – обнаружение АГ малярийных плазмодий в крови § ПЦР-диагностика Серологические методы диагностики: § РНИФ, § РИФ, § ИФА, § РПГА. РНИФ 1: 80 и более – свежая малярия, применяется для обследования доноров

ОБЩЕКЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ ОАК: § § § Анемия Ретикулоциты Лейкопения Тромбоцитопения Высокое СОЭ (до 50 -60 мм/час) ОАМ: § § Возможна олигоанурия Гематурия Протеинурия Цилиндрурия БАК: § Повышение свободного билирубина, реже – связанного § Повышение креатинина, мочевины в сыворотке крови § Нарушения со стороны коагулограммы (при тропической малярии)

ДИФФДИАГНОСТИКА Дифференцируют с заболеваниями, при которых отмечается приступообразная лихорадка + гепатолиенальный синдром: Сепсис различной этиологии Бруцеллез Лептоспироз Висцеральный лейшманиоз

ЛЕЧЕНИЕ МАЛЯРИИ Этиотро пные препараты в зависимости от направленно сти действия подразделяются на 4 группы : 1) гематошизо тропные (купи рующее лечение) § 4 -аминохинолины: § Хлоридин (делагил), хингамин, нивахин, амодиахин, планквинил и др. § 4 -хинолилметанолы § Хинин дигидрохлорид, хинидин глюконат, мефлохин гидрохлорид § Диаминопиримидины: § пириметамин, триметаприм § Сульфаниламидные препараты: § сульфодоксин, сульфаметаксазол § Антибиотики: § Тетрациклин гидрохлорид, клиндамицин, фторхинолоны 2) гистошизо тропные средств а (противорецидивные) На преэритроцитарные стадии плазмодиев § Пириметамин, прогуанин, тетрациклин Эффективные в отношении брадиспорозоитов § примахин, хиноцид; 3) гаметоцид ные средства ( п ри тропической малярии) § примахин, хиноцид 4 ) споронтоц идные средства (нарушение синтеза спорозоито в в комаре) § пириметамин, прогуанил.

КОМБИНИРОВАННЫЕ ПРЕПАРАТЫ Фансидар 1 таб. /сут в течение 3 дней Мефлохин (хинолины+ метинол) 3 таб. однократно Фансимеф (фансидар + мефлохин) 3 таб. однократно Артесунаты (артесунат, куартен, артемизин) Метакельфин (хлоридин+сульфамиды) 3 таб. однократно Малярон Халофантрин (8 мг/кг 3 р/сут 1 день)

ЛЕЧЕНИЕ КУПИРУЮЩАЯ ТЕРАПИЯ Малярия Vivax, Ovale 4 -аминохинолоны: § Делагил: § § 1 -й день 1 г (4 т) через 6 -8 часов 0, 5 (2 т), 2 -3 -й – 0, 5 г (2 т), курс лечения 3 дня При 4 -дневной малярии курс лечения 5 дней РАДИКАЛЬНАЯ ТЕРАПИЯ Малярия Vivax, Ovale – шизонтотропные средства Примахин 0, 005 *3 р/день 14 дней (профилактика поздних рецидивов), допускается 0, 045 1 раз в неделю 8 недель

ЛЕЧЕНИЕ ТРОПИЧЕСКОЙ МАЛЯРИИ § Хинин дигидрохлорид 0, 65 3 р/сут per os 7 дней, сочетать с тетрациклином 0, 3 -0, 4 3 р/сут 7 -10 дней При тяжелой форме препаратом выбора является хинин гидрохлорид в/в 20 мг/кг, затем через 8 часов 10 мг/кг (3 капельницы в день). 1 амп. – 500 мг 50% - 1 мл= 0, 5 г, 3 -4 амп. в сутки (1 -я – в/м, 2 -я – в/в на физ. р-ре), повторно через 8 часов в/в. При улучшении состояния – per os 0, 65*3 р/день(2 г/сут) в течении 7 дней+ обязательно сочетать с тетрациклином(1, 2 г/сут в течении 7 -10 дней) При легкой и средне-тяжелой форме - мефлохин, фансидар, малярон, халофантрин, артесунат (куартен) При резистентных формах – комбинированное лечение: § Хинин+доксициклин § Мефлохин+артемезин § Фансидар+артесунат

ПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯ Дезинтоксикационная терапия § Солевые растворы § Реополиглюкин § Общий объем жидкости не более 10 -20 мг/кг/сут (не перелить!) Преднизолон 90 -120 мг в/в Седуксен, дроперидол при судорогах ССС средства Лазикс Антигистаминные препараты При ОПН – плазмоферез, гемоcорбция, CЗП, гемодиализ

Выписка Клиническое выздоровление два отрицательных анализа «толстой капли» крови на малярию Диспансерное наблюдение за реконвалесцентами В течение 4 лет В течение первых 2 -х месяцев е/недельно с контролем «толстой капли» , затем в течении 2 лет - ежеквартально

Обследованию на малярию подлежат: прибывшие в течение последних 3 -х месяцев из эпидочагов больные, получавшие переливание крови в течение последних 3 месяцев лица, перенесшие малярию в прошлом (до 3 лет назад) при лихорадке неясного генезе с гепатолиенальным синдромом и анемией при лихорадке неясного генезе более 5 дней Личная защита выезжающих в эпидемический очаг Химиопрофилактика: § мефлохин 250 мг/нед или § делагил 0, 25 2 р/неделю

СПАСИБО ЗА ВНИМАНИЕ
малярия.pptx