Малярия ГВП.ppt
- Количество слайдов: 55

МАЛЯРИЯ Кафедра инфекционных болезней с курсом эпидемиологии РУДН

Малярия – трансмиссивная протозойная рецедивирующая болезнь человека, характеризующаяся циклическим течением с чередованием приступов лихорадки и периодов апирексии, увеличением селезенки и печени, развитием анемии.

ЭТИОЛОГИЯ Возбудители малярии относятся к: типу Protozoa классу Sporozoa семейству Plazmodiidae роду Plazmodium У человека паразитируют четыре вида возбудителей: –трехдневной малярии Plazmodium vivax –овале-малярии (типа трехдневной) Plazmodium ovale –четырехдневной малярии Plazmodium malariae -тропической малярии Plazmodium falciparum -С 2004 года в Юго-Восточной Азии регистрируются случаи малярии, вызванной Pl. Knowlesi

Малярийный плазмодий

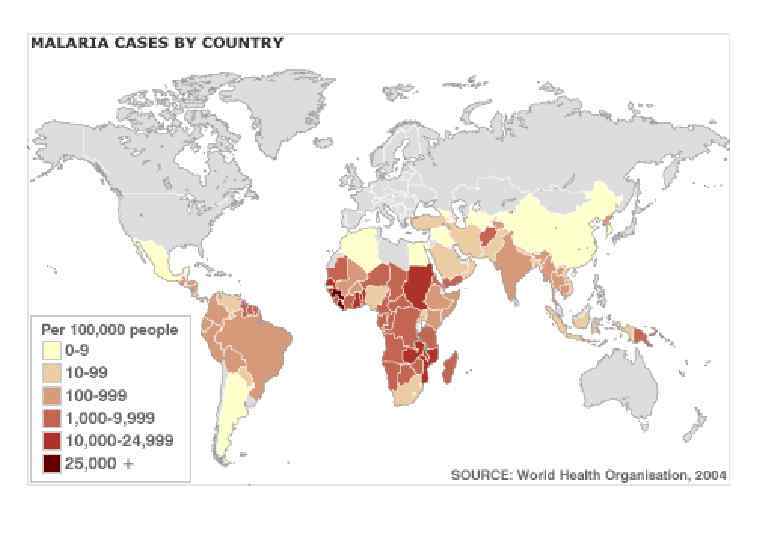
Ситуация по малярии в мире Число лиц, проживающих на эндемичных территориях (млн) 2300 Число инфицированных(млн) Ежегодная смертность ( млн) Заболеваемость (млн) 300 – 1, 5 – 2, 7 300 – 500 Число стран, эндемичных по малярии 100
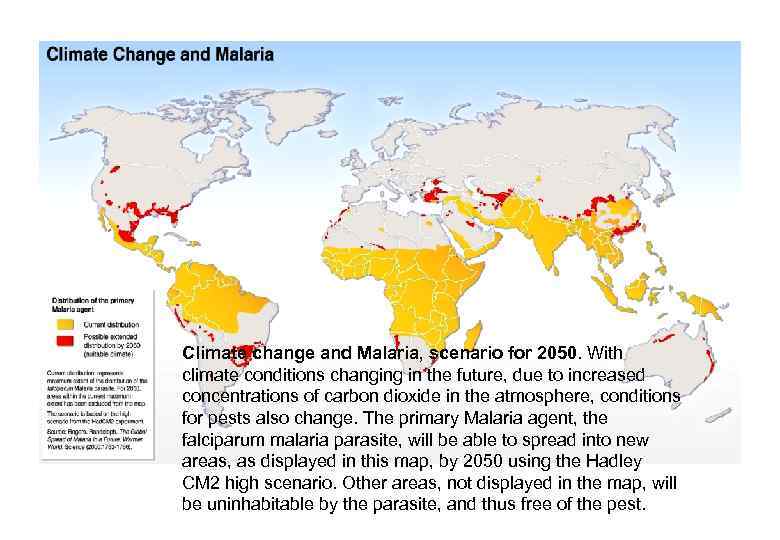
Climate change and Malaria, scenario for 2050. With climate conditions changing in the future, due to increased concentrations of carbon dioxide in the atmosphere, conditions for pests also change. The primary Malaria agent, the falciparum malaria parasite, will be able to spread into new areas, as displayed in this map, by 2050 using the Hadley CM 2 high scenario. Other areas, not displayed in the map, will be uninhabitable by the parasite, and thus free of the pest.

ФАКТОРЫ, ОПРЕДЕЛЯЮЩИЕ АКТУАЛЬНОСТЬ МАЛЯРИИ В РОССИЙСКОЙ ФЕДЕРАЦИИ Увеличение завоза малярии из эндемичных стран (за последние 10 лет - в 5 раз). Неконтролируемая миграция населения в Россию из стран СНГ, охваченных эпидемией трехдневной малярии (Таджикистан, Азербайджан), и стран, где наблюдаются локальные вспышки трехдневной малярии (Армения, Грузия). Рост числа вторичных от завозных случаев (передача через местных комаров). Увеличение числа летальных исходов от завозной тропической малярии (в период с 1977 по 1990 г. г. был зарегистрирован 2181 случай завозной тропической малярии, из которых 17 закончились смертью больного — летальность - 0, 8%; за период с 1991 по 2000 год из 553 больных умерли 29 — летальность - 5, 7%)

ЭПИДЕМИОЛОГИЯ Источник инфекции – больной человек или паразитоноситель (промежуточный хозяин). Механизм передачи – трансмиссивный. Заражение человека может осуществляться через комара, при переливании крови, через инвазивные инструменты, трансплацентарно, в процессе родов. Через комара человек способен передавать паразита после появления в крови половых форм плазмодия. Переносчик – комар рода Anopheles (окончательный хозяин). Длительность созревания паразита в организме комара зависит от окружающей температуры, но прекращается при температуре ниже 16 о. С. Зараженная самка комара способна передавать паразита в течение 1 -1, 5 мес, во время зимовки спорозоиты погибают.

Патогенез малярии (1) • Слюнные железы комара могут содержать до 6000 спорозоитов. • При укусе в кровоток человека может проникнуть от 1 до нескольких сотен спорозоитов, в среднем 20 -30; в 20% укусов вообще не наблюдается выхода спорозоитов. • После проникновения в кровь спорозоиты из синусоидальных сосудов печени в течение нескольких минут внедряются в гепатоциты. • Инвазия гепатоцитов обусловлена наличием на их мембранах специфических рецепторов. • После периода тканевой шизогонии и выхода мерозоитов в кровяное русло происходит инвазия эритроцитов.

Комар (спорогония) Человек (шизогония) клинический период инкубационный период Жизненный цикл возбудителя малярии

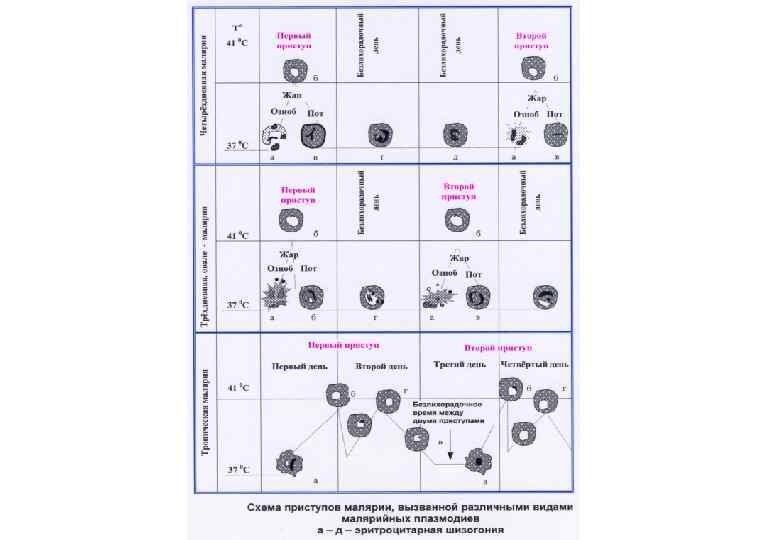
Патогенез малярии (2) Малярийный пароксизм связан: - с завершением эритроцитарной шизогонии и последующим массовым распадом эритроцитов; - с выходом в кровяное русло большого числа мерозоитов, продуктов метаболизма паразитов и гемолиза, обладающих пирогенными и токсическими свойствами. Длительность одного цикла эритроцитарной шизогонии составляет: P. vivax, P. ovale, P. falciparum - 48 часов; P. malariae - 72 часа Приступ возникает при достижении числа паразитов пирогенного порога: -для P. vivax, P. ovale, P. malariae - около 100 паразитов в 1 мкл крови, - для P. falciparum - до 600 в 1 мкл крови.
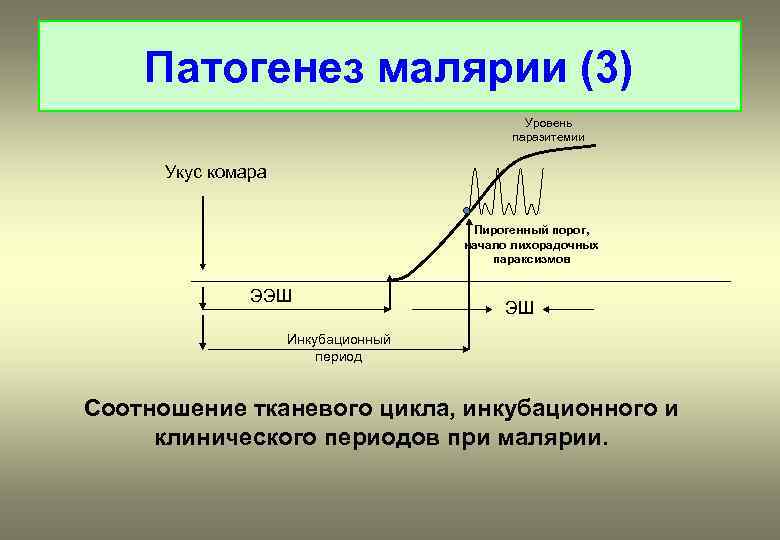
Патогенез малярии (3) Уровень паразитемии Укус комара Пирогенный порог, начало лихорадочных параксизмов ЭЭШ ЭШ Инкубационный период Соотношение тканевого цикла, инкубационного и клинического периодов при малярии.

ПАТОГЕНЕЗ МАЛЯРИИ (4) P. vivax и P. ovale инфицируют преимущественно молодые эритроциты. P. malariae поражает зрелые эритроциты P. falciparum- инфицируют эритроциты различной степени зрелости, поэтому при тропической малярии быстро нарастает и достигает высокого уровня паразитемия, число пораженных и гемолизированных эритроцитов достигает 20 и более процентов.

Патогенез малярии (5) Особенности лихорадочных пароксизмов: При заражении в организм человека попадает гетерогенная популяция паразитов и шизогония в начальном периоде проходит асинхронно, в связи с чем тип лихорадки может быть неправильным. По мере формирования иммунных реакций способность к паразитированию в эритроцитах получает одна ведущая генерация плазмодий, обуславливающая свойственный данному виду ритм лихорадки. Только при тропической малярии может быть несколько ведущих генераций плазмодиев (2 -3), поэтому лихорадка чаще носит неправильный характер.

Патогенез малярии (6) Причины некоторых нарушений при малярии: - Увеличение печени и селезенки вначале обусловлено застойными явлениями, а затем лимфоидной и ретикулоэндотелиальной гиперплазией в органах. - Гемолиз эритроцитов и поражение гепатоцитов обусловливают желтуху. - Уменьшение всасывания углеводов и торможение глюконеогенеза в печени вызывает гипогликемию. Лечение хинином вызывает стимуляцию инсулин- продуцирующих клеток поджелудочной железы, что еще больше усугубляет гипогликемию.

Особенности патогенеза тропической малярии. (механизмы нарушения микроциркуляции). Цитоадгезия – на мембранах эритроцитов образуются протуберанцы (кнобы), а на эндотелии капилляров и посткапиллярных венул псевдоподии к которым в результате электростатического притяжения приклеиваются эритроциты. Розетинг - прилипание здоровых эритроцитов к инфицированным, что приводит к образованию "розеток''. Ухудшение деформируемости эритроцитов. Инфицированные эритроциты становятся ригидными, что ухудшает реологические свойства крови и усугубляет нарушение микроциркуляции. Гипоксия - вызванная недостаточной кислородно-транспортной функцией зараженных эритроцитов. Развитие ДВС-синдрома, тромбоцитопении и гипофибриногенемии характерно для тяжелой тропической малярии. Продукты перекисного окисления липидов, протеазы, выделяемые гранулоцитами, цитокины формируют генерализованную неспецифическую воспалительную реакцию.

Пораженные эритроциты

Иммунологические аспекты малярии. Иммунитет к малярии формируется в течение 2 -5 лет контакта с возбудителем и утрачивается через 12 -24 месяцев последней реинфекции. Иммунитет является нестерильным и нестойким. Иммунные комплексы при малярии обусловливают: • Анемию и тромбоцитопению (комплексы состоят из разрушенных эритроцитов, тромбоцитов и Ig. G). • Микротромбозы и нарушение микроциркуляции (депонирование иммунных комплексов на стенках сосудов, в т. ч. головного мозга) - Острую нефропатию – (фиксация иммуноглобулинов, особенно Ig. M и комплемента, на базальных мембранах клубочков почек). - Спленомегалию - отложение макромолекулярных иммунных комплексов в селезёнке с последующим их фагоцитозом макрофагами.

КЛИНИКА МАЛЯРИИ (1) Для клиники малярии характерна триада: лихорадочные параксизмы, анемия, спленомегалия. Лихорадочные параксизмы состоят из трех фаз: озноб, жар, пот. Озноб – бледность кожных покровов, боли в пояснице, мышечная дрожь, тошнота, иногда рвота. Длительность этой фазы от 30 мин до 3 часов, сопровождается подъемом температуры. Жар – температура достигает 39 – 40 о. С, усиливается головная боль, боль в пояснице, мышцах, жажда, иногда бред, нарушение сознания; гиперемия, сухость кожи, снижение АД, длительность этой фазы 2 -3 часа. Потливость. Фаза высокой температуры с чувством жара сменяется фазой потоотделения. Температура резко падает до субнормального уровня, больной обильно потеет, самочувствие улучшается, однако сохраняется слабость, появляется сонливость. Общая продолжительность приступа 6 -12 часов.

КЛИНИКА МАЛЯРИИ (2) ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ ТРЕХДНЕВНОЙ МАЛЯРИИ Инкубационный период двух типов –короткий 10 -21 день и длинный-6 -8 мес. Начинается болезнь с инициальной лихорадки с последующим переходом в трехдневную. Приступы возникают утром, лихорадка до 40 -41 о. С, продолжительность приступа 6 -8 час, через 10 -14 дней появляется анемия, гепатоспленомегалия, через 3 -6 недель приступы становятся легче и прекращаются. У нелеченных возможны ранние рецидивы (до 2 -х месяцев) и поздние (через 6 -8 месяцев), которые наступают при более высоком пирогенном пороге. ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ ОВАЛЕ-МАЛЯРИИ Инкубационный период 11 -16 дней и 6 -8 мес. , начало болезни без инициальной лихорадки, приступы начинаются в вечерние и ночные часы по типу трехдневной малярии, но без выраженных ознобов и более низкой лихорадкой. Длительность течения болезни более 2 -х лет, возможно спонтанное выздоровление. Без лечения гистошизотропными препаратами возможны поздние рецидивы. Течение болезни благоприятное, летальных исходов нет.

Температурная кривая больного трехдневной малярией
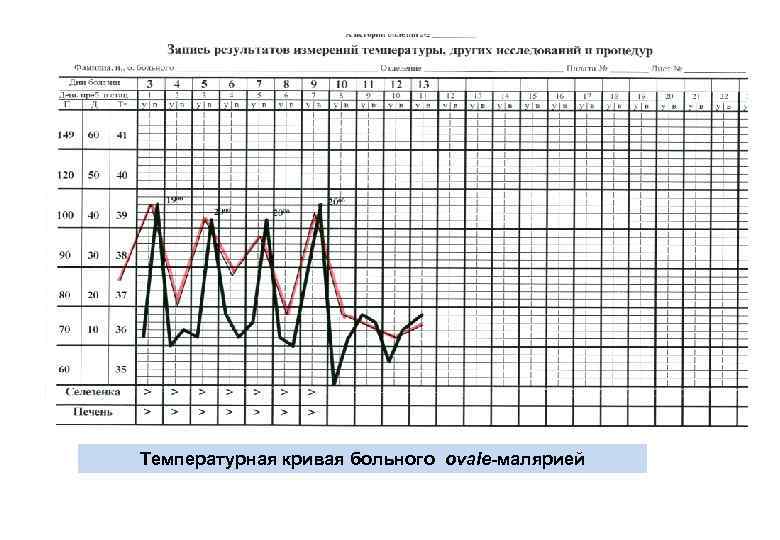
Температурная кривая больного ovale-малярией

КЛИНИКА МАЛЯРИИ (3) ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ ЧЕТЫРЕХДНЕВНОЙ МАЛЯРИИ • Инкубационный период 3 -6 недель. • Начало болезни острое, сразу устанавливается периодичность приступов. Начало параксизмов обычно в полдень, фаза озноба и весь период пирексии более длительны (до 13 часов). • Анемия, сплено- и гепатомегалия появляются поздно (через 2 нед. от начала приступов). • Лихорадочные параксизмы купируются самостоятельно после 8 -14 приступов. Возможны 1 -3 ранних рецидива (ремиссия 14 -53 дня). • После прекращения приступов эритроцитарная шизогония продолжается на субпороговом уровне в течение нескольких лет или даже нескольких десятилетий, в связи с чем возможен шизонтный перенос возбудителя при трудной микроскопической диагностике у источника инвазии. • Течение болезни благоприятное, однако в эндемичных районах возможно развитие нефротического синдрома с плохим прогнозом (иммунные комплексы на базальной мембране почечных клубочков).
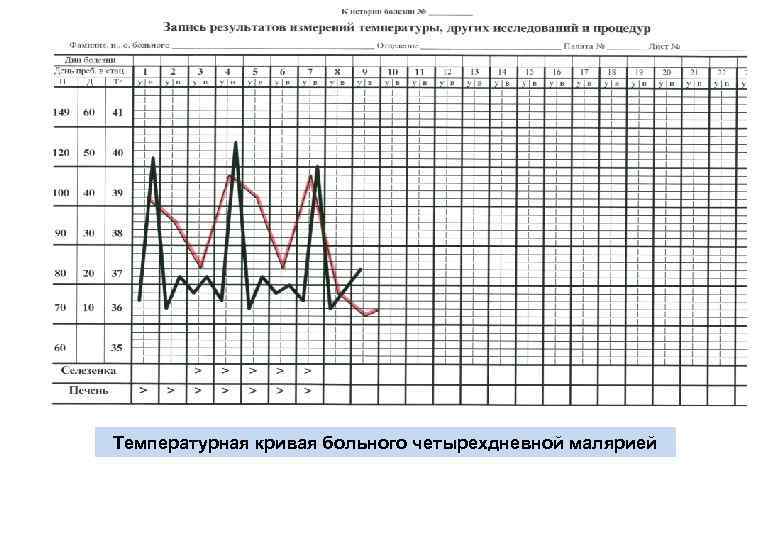
Температурная кривая больного четырехдневной малярией
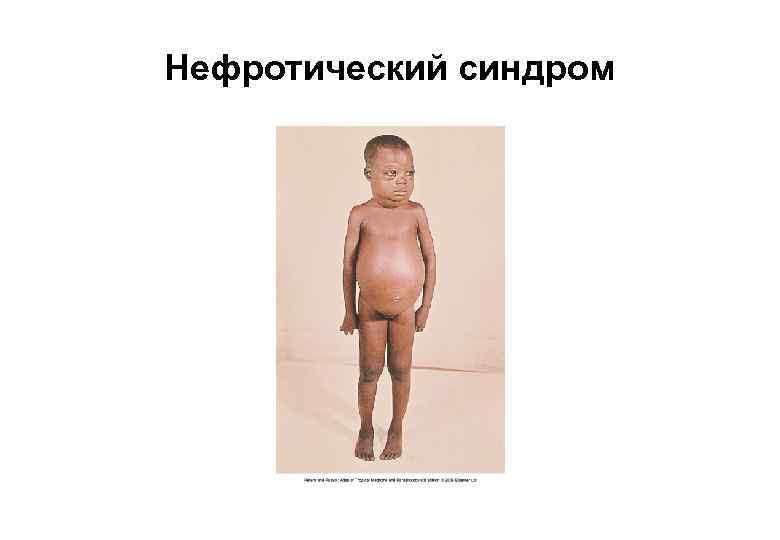
Нефротический синдром

КЛИНИКА МАЛЯРИИ (4) ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ ТРОПИЧЕСКОЙ МАЛЯРИИ (1) • Инкубационный период 8 -16 дней. • Характерен продромальный период от нескольких часов, до нескольких дней. • Лихорадка при тропической малярии неправильного типа, параксизмы могут начинаться без фазы озноба длительностью до 24 -36 часов, периоды апирексии нечеткие. Температурная кривая может быть полиморфной (типичная с периодами апирексии, ежедневные приступы или по нескольку приступов в течение суток, возможна постоянная лихорадка, периоды апирексии могут заменяться субфебрилитетом). • Приступы сопровождаются головной болью, миалгией, тошнотой, иногда рвотой с болями в животе и жидким стулом. Рано (в течение первой недели) появляется гепатоспленомегалия. Быстро нарастает паразитемия. Анемия развивается после первых приступов.

КЛИНИКА МАЛЯРИИ (5) ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ ТРОПИЧЕСКОЙ МАЛЯРИИ (2) • Поздняя диагностика (после 6 дня болезни) тропической малярии у неиммунных лиц является прогностически неблагоприятным признаком, особенно при сочетании следующих симптомов: ежедневно высокая лихорадка без периодов апирексии, сильная головная боль, судороги, высокий уровень паразитемии (100 000 паразитов в 1 мкл. крови), нарастающий лейкоцитоз, гаметоциты в периферической крови, появление в периферической крови кроме кольцевидных трофозоитов других стадий развития паразитов. • У иммунных лиц болезнь может протекать в виде паразитоносительства или с клиническими проявлениями нетяжелого течения.
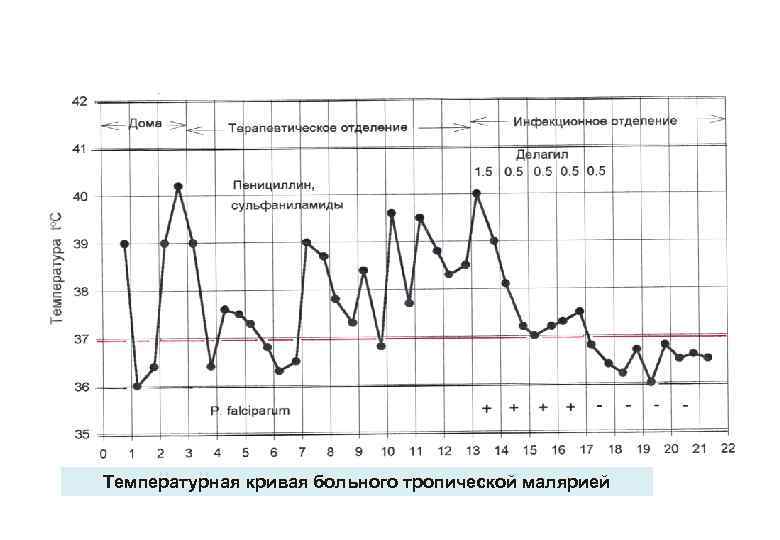
Температурная кривая больного тропической малярией

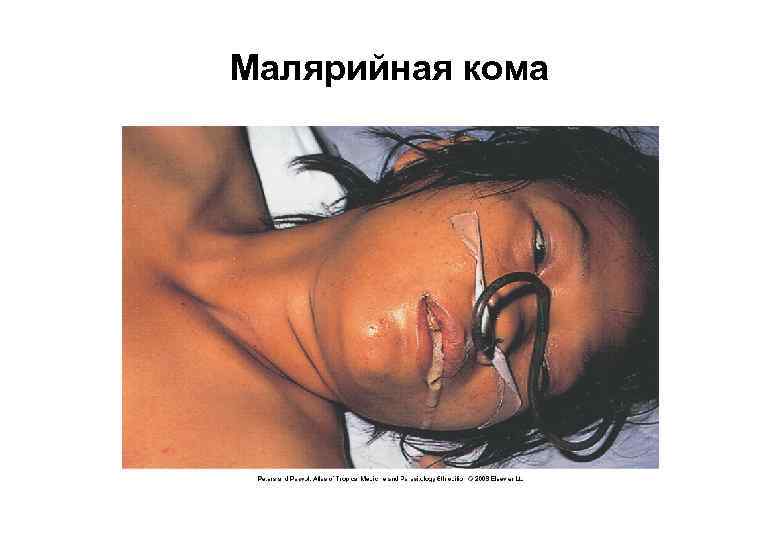
Малярийная кома
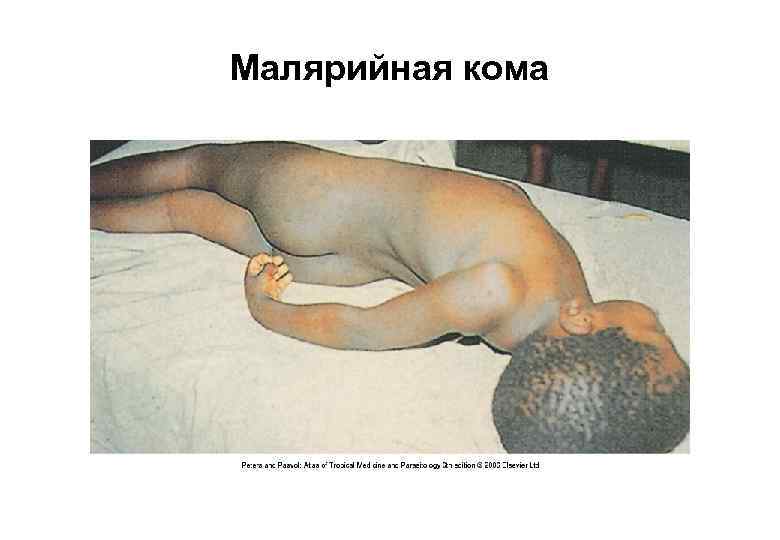
Малярийная кома
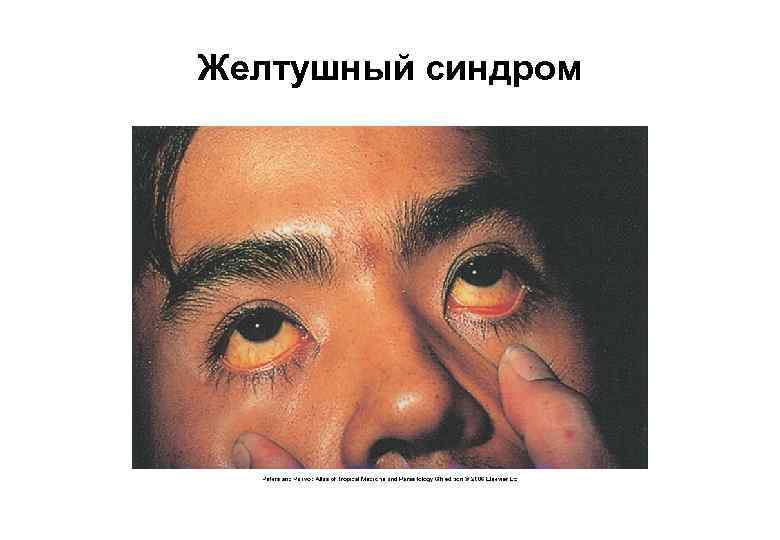
Желтушный синдром
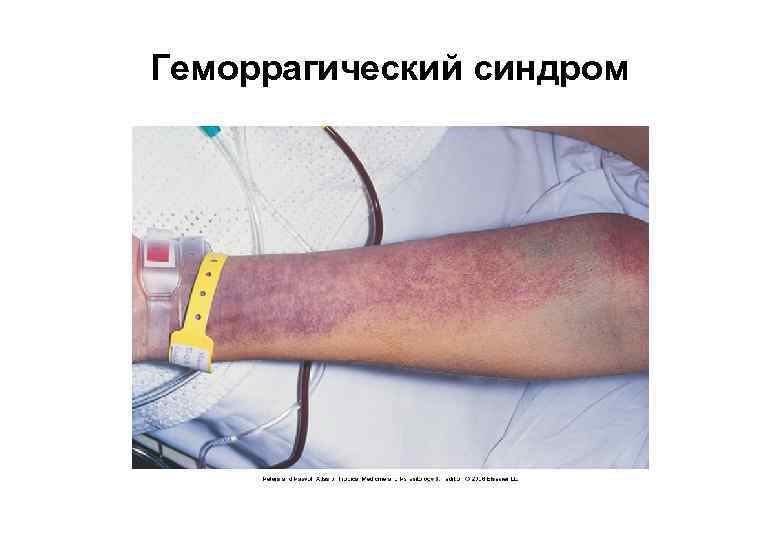
Геморрагический синдром

Цвет мочи при гемоглобинурийной лихорадке

Тяжелое течение малярии у беременных

Малярия у детей


Летальные исходы от тропической малярии в Москве в 2009 -2010 гг. • • Больной Д. , 45 лет из Конго. Химиопрофилактику не проводил. Обратился на 2 день болезни, предварительный диагноз: «ОРВИ» , тяжелое течение, от госпитализации отказался. Повторно обратился нам 7 день болезни, госпитализирован. Диагноз при поступлении: тропическая малярия, церебральная форма. Уровень паразитемии достигал 3039580 в 1 мкл крови. На фоне лечения хинином в/в паразитемия снижалась, однако развилась и быстро нарастала полиорганная недостаточность. Больной умер на 15 день болезни. Больной К. , 69 лет, прибыл из Мозамбика. Химиопрофилактику проводил нерегулярно. Обратился на 5 день болезни. Диагностирована тропическая малярия, тяжелое течение. Паразитемия -164160 паразитов в 1 мкл. Крови. Лечение: мефлохин, хинин в/в. Развилась церебральнаяформа, осложненная пневмонией. Больной умер на 13 день болезни.

ОСОБЕННОСТИ ТЕЧЕНИЯ ТРОПИЧЕСКОЙ МАЛЯРИИ У НЕИМУННЫХ ЛИЦ Быстрое нарастание паразитемии: на 2 -3 сутки в крови обнаруживают до 2 -5% пораженных эритроцитов. • Продолжительность острого периода не леченной тропической малярии от нескольких дней до 3 -4 недель. • У большинства из них в сроки от 10 -14 дней до 2 -х месяцев наступают рецидивы. • При рецидивах, в отличие от повторного заболевания, в крови всегда обнаруживают гаметоциты. •

ОСОБЕННОСТИ ТЕЧЕНИЯ ТРОПИЧЕСКОЙ МАЛЯРИИ У КОРЕННЫХ ЖИТЕЛЕЙ ОЧАГОВ • Носители гена серповидноклеточной анемии (Западная Африка) устойчивы к тропической малярии и болезнь у них протекает в легкой форме. • Лихорадочный период часто ограничивается 3 -5 днями • Рано появляются гепатоспленомегалия, анемия, лейко- тромбоцитопения, повышение СОЭ. • Большинство инфицированных местных жителей болезнь переносят легче, чем неиммунных лица (за исключением детей младшего возраста и беременных женщин).

ОСОБЕННОСТИ ТЕЧЕНИЯ ТРОПИЧЕСКОЙ МАЛЯРИИ У ДЕТЕЙ • В эндемичных районах дети от 6 месяцев до 4 -5 лет болеют часто, тяжело, с выраженной клинической картиной. Типичный малярийный пароксизм у детей этого возраста отсутствует. С 6 -7 -летнего возраста – паразитоносительство • Клиника часто протекает злокачественно, с дегидратацией, ДВС-синдромом, ИТШ (малярийный алгид), геморрагическим синдромом, наблюдается менингеальный симптомокомплекс (без церебральных осложнений или с церебральными осложнениями). • паразитемия у детей младшего возраста обычно высокая: P. falciparum может поражать до 20 % эритроцитов. • быстро развивается анемия. Тропическую малярию у детей первых пяти лет жизни следует считать потенциально смертельной болезнью!

ВРОЖДЕННАЯ МАЛЯРИЯ • Вероятность возникновения врожденной малярии составляет около 5%. • Уровень паразитемии у новорожденных низкий, и она спонтанно исчезает после рождения. • С первых дней после рождения наблюдается лихорадка, а в крови обнаруживаются плазмодии малярии. • При заражении плода в момент родов у доношенных детей малярия выявляется через 2 -4 недели после рождения или позже.

Шизонтная малярия (шизонтная инвазия) – неспорозоитное заражение малярией. Заражение малярией происходит через кровь, содержащей эритроцитарные стадии развития плазмодия. Заражение может происходить при переливании крови, при инъекциях шприцами, содержащих небольшое количество инфицированной крови, во время родов от инфицированной матери к ребенку. Особенности шизонтной малярии: • отсутствие фазы экзоэритроцитарной шизогонии (тканевого цикла) • отсутствие поздних рецидивов у P. vivax и P. ovale • длительность инкубационного периода зависит не от времени развития паразита в печени, а от концентрации паразита в переливаемой крови и может длиться от 3 -4 дней (при переливании большого количества инфицированной крови) до 3 -х месяцев (при повторном использовании нестерильных игл или шприцев наркоманами). • клиническое течение шизонтной малярии не отличается от течения спорозоитной инвазии.

ДИАГНОСТИКА МАЛЯРИИ ЭПИДАНАМНЕЗ: -пребывание в эндемическом очаге до 1 -го года; -гемотрансфузии или парентеральные манипуляции в период до 3 -х месяцев. ЛАБОРАТОРНАЯ ДИАГНОСТИКА: Забор крови для исследования (толстая капля, мазок) в период лихорадки и апирексии; при отсутствии плазмодиев в первых препаратах - через 6 -12 часов проводят повторное исследование. Определение уровня паразитемии - подсчет количества плазмодиев по отношению к числу лейкоцитов в 1 мкл крови: в каждом поле зрения толстой капли подсчитывают число паразитов и лейкоцитов (до 100 L); при очень высоком уровне паразитемии подсчет производится в тонком мазке, но уже на 100 -500 эритроцитов (при этом нужно определить количество эритроцитов в 1 мкл). Интенсивность паразитемии 100 тыс. и выше, зараженность более 5% эритроцитов предвещают злокачественное течение болезни. Экспресс-методы: Para Sight - F (США) и ICT (Австралия) и т. п. - иммунохроматографичеекие качественные методы обнаружения малярийного антигена (богатого гистидином протеина II). Результат читается через 10 минут, эффективность - 90% и выше.

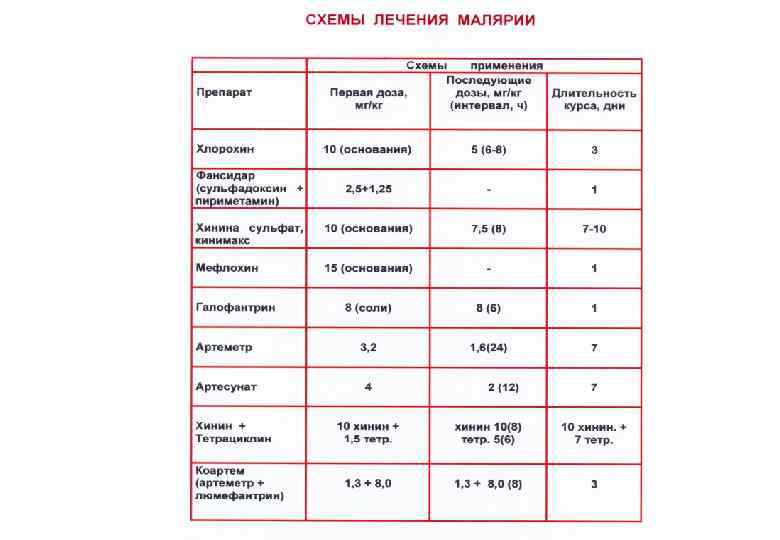

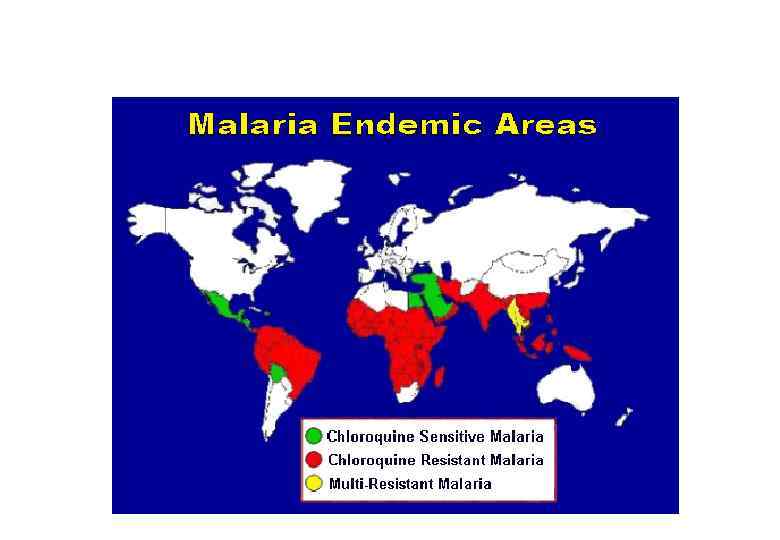
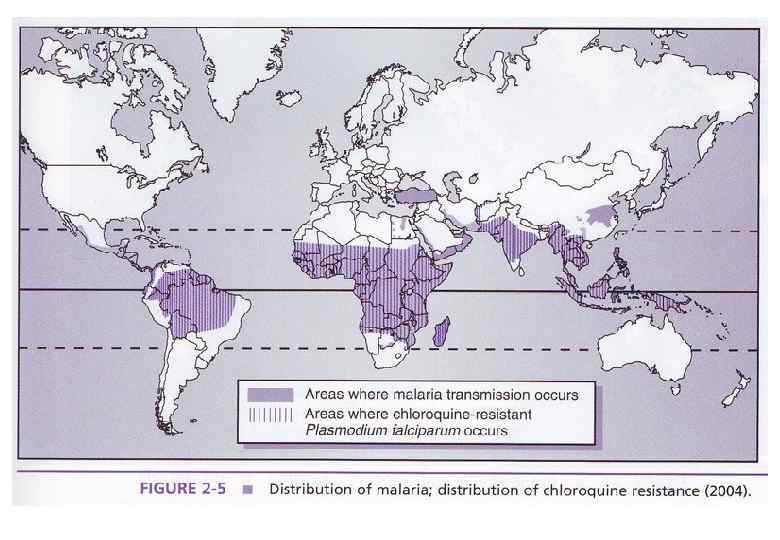
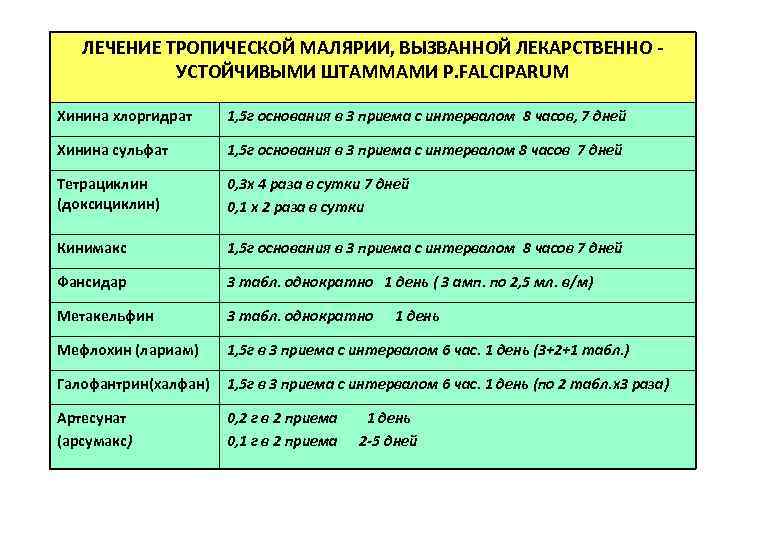
ЛЕЧЕНИЕ ТРОПИЧЕСКОЙ МАЛЯРИИ, ВЫЗВАННОЙ ЛЕКАРСТВЕННО УСТОЙЧИВЫМИ ШТАММАМИ P. FALCIPARUM Хинина хлоргидрат 1, 5 г основания в 3 приема с интервалом 8 часов, 7 дней Хинина сульфат 1, 5 г основания в 3 приема с интервалом 8 часов 7 дней Тетрациклин (доксициклин) 0, 3 х 4 раза в сутки 7 дней 0, 1 х 2 раза в сутки Кинимакс 1, 5 г основания в 3 приема с интервалом 8 часов 7 дней Фансидар 3 табл. однократно 1 день ( 3 амп. по 2, 5 мл. в/м) Метакельфин 3 табл. однократно Мефлохин (лариам) 1, 5 г в 3 приема с интервалом 6 час. 1 день (3+2+1 табл. ) Галофантрин(халфан) 1, 5 г в 3 приема с интервалом 6 час. 1 день (по 2 табл. х3 раза) Артесунат (арсумакс) 0, 2 г в 2 приема 0, 1 г в 2 приема 1 день 2 -5 дней



Борьба с малярией
Малярия ГВП.ppt