aed31ca059ae79d26472affe460eab99.ppt
- Количество слайдов: 76
 MALADIE ASTHMATIQUE
MALADIE ASTHMATIQUE
 MALADIE ASTHMATIQUE DEFINITIONS: DEFINITION CLINIQUE - une dyspnée sifflante - variable récidivante volontiers nocturne - réversible spontanément ou sous l'effet d'un traitement par B 2
MALADIE ASTHMATIQUE DEFINITIONS: DEFINITION CLINIQUE - une dyspnée sifflante - variable récidivante volontiers nocturne - réversible spontanément ou sous l'effet d'un traitement par B 2
 MALADIE ASTHMATIQUE DEFINITIONS: DEFINITION FONCTIONNELLE - une obstruction bronchique - variable et réversible - (évalué par differentes méthodes: mesure du débit de pointe, la spirométrie avec le calcul du VEMS) - associée à une hyperréactivité bronchique.
MALADIE ASTHMATIQUE DEFINITIONS: DEFINITION FONCTIONNELLE - une obstruction bronchique - variable et réversible - (évalué par differentes méthodes: mesure du débit de pointe, la spirométrie avec le calcul du VEMS) - associée à une hyperréactivité bronchique.
 MALADIE ASTHMATIQUE DEFINITIONS: DEFINITION ANATOMIQUE - une inflammation des voies aériennes diffuse et reversible - avec une bronchite chronique desquamatives à éosinophiles
MALADIE ASTHMATIQUE DEFINITIONS: DEFINITION ANATOMIQUE - une inflammation des voies aériennes diffuse et reversible - avec une bronchite chronique desquamatives à éosinophiles
 MALADIE ASTHMATIQUE EPIDEMIOLOGIE FREQUENCE PREVALENCE: 6 -8 % DE LA POPULATION GÉNÉRALE
MALADIE ASTHMATIQUE EPIDEMIOLOGIE FREQUENCE PREVALENCE: 6 -8 % DE LA POPULATION GÉNÉRALE
 MALADIE ASTHMATIQUE MORBIDITE q Hospitalisations/an pour exacerbation de la maladie asthmatique 50 000 à 100 000 q Hospitalisation annuelle pour asthme aigu grave 8000 à 16 000 Admission en Réanimation et % de patients ventilés de l’ordre de 15% (stable sur les 10 dernières années) MORTALITE 1500 -2000 DECES / AN PRISE EN CHARGE ++++
MALADIE ASTHMATIQUE MORBIDITE q Hospitalisations/an pour exacerbation de la maladie asthmatique 50 000 à 100 000 q Hospitalisation annuelle pour asthme aigu grave 8000 à 16 000 Admission en Réanimation et % de patients ventilés de l’ordre de 15% (stable sur les 10 dernières années) MORTALITE 1500 -2000 DECES / AN PRISE EN CHARGE ++++
 ASTHME AIGU GRAVE: MORTALITE 80 % des décès liés à l’asthme En milieu extrahospitalier 50% des dècès liés à l’asthme en réanimation Etat de mort cérébral survenue à domicile
ASTHME AIGU GRAVE: MORTALITE 80 % des décès liés à l’asthme En milieu extrahospitalier 50% des dècès liés à l’asthme en réanimation Etat de mort cérébral survenue à domicile
 MALADIE ASTHMATIQUE MORBIDITE MORTALITE • • • Dépistage des patients asthmatiques Dépistage des patients à risque Education des patients Amélioration du traitement fond Evaluation de la gravité de la crise (+++)
MALADIE ASTHMATIQUE MORBIDITE MORTALITE • • • Dépistage des patients asthmatiques Dépistage des patients à risque Education des patients Amélioration du traitement fond Evaluation de la gravité de la crise (+++)
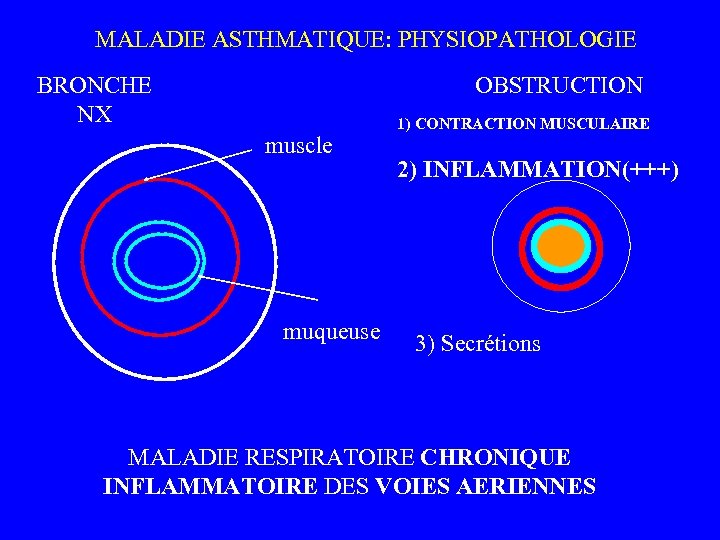 MALADIE ASTHMATIQUE: PHYSIOPATHOLOGIE BRONCHE NX OBSTRUCTION muscle muqueuse 1) CONTRACTION MUSCULAIRE 2) INFLAMMATION(+++) 3) Secrétions MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
MALADIE ASTHMATIQUE: PHYSIOPATHOLOGIE BRONCHE NX OBSTRUCTION muscle muqueuse 1) CONTRACTION MUSCULAIRE 2) INFLAMMATION(+++) 3) Secrétions MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
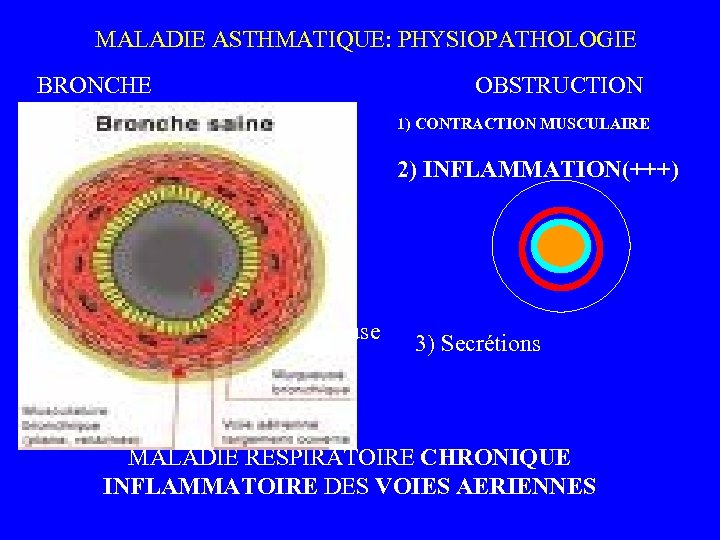 MALADIE ASTHMATIQUE: PHYSIOPATHOLOGIE BRONCHE NX OBSTRUCTION muscle muqueuse 1) CONTRACTION MUSCULAIRE 2) INFLAMMATION(+++) 3) Secrétions MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
MALADIE ASTHMATIQUE: PHYSIOPATHOLOGIE BRONCHE NX OBSTRUCTION muscle muqueuse 1) CONTRACTION MUSCULAIRE 2) INFLAMMATION(+++) 3) Secrétions MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
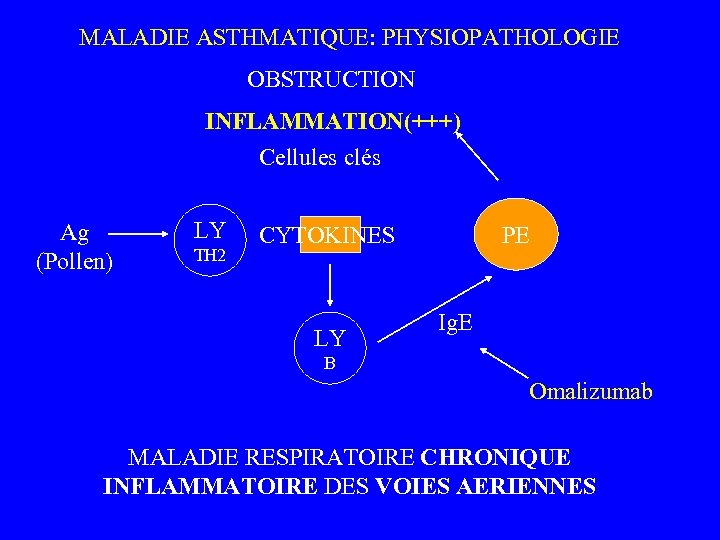 MALADIE ASTHMATIQUE: PHYSIOPATHOLOGIE OBSTRUCTION INFLAMMATION(+++) Cellules clés Ag (Pollen) LY TH 2 PE CYTOKINES LY Ig. E B Omalizumab MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
MALADIE ASTHMATIQUE: PHYSIOPATHOLOGIE OBSTRUCTION INFLAMMATION(+++) Cellules clés Ag (Pollen) LY TH 2 PE CYTOKINES LY Ig. E B Omalizumab MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
 ASTHME AIGU GRAVE Physiopathologie OBSTRUCTION BRONCHIQUE DISTENSION ALVEOLAIRE (PEEP INTRISEQUE+++20 cm d ’H 2 O) TRAVAIL MUSCULAIRE ++ muscles inspiratoires et expiratoires Distension thoracique pour maintenir les bronches ouvertes CŒUR: Post charge ventriculaire
ASTHME AIGU GRAVE Physiopathologie OBSTRUCTION BRONCHIQUE DISTENSION ALVEOLAIRE (PEEP INTRISEQUE+++20 cm d ’H 2 O) TRAVAIL MUSCULAIRE ++ muscles inspiratoires et expiratoires Distension thoracique pour maintenir les bronches ouvertes CŒUR: Post charge ventriculaire
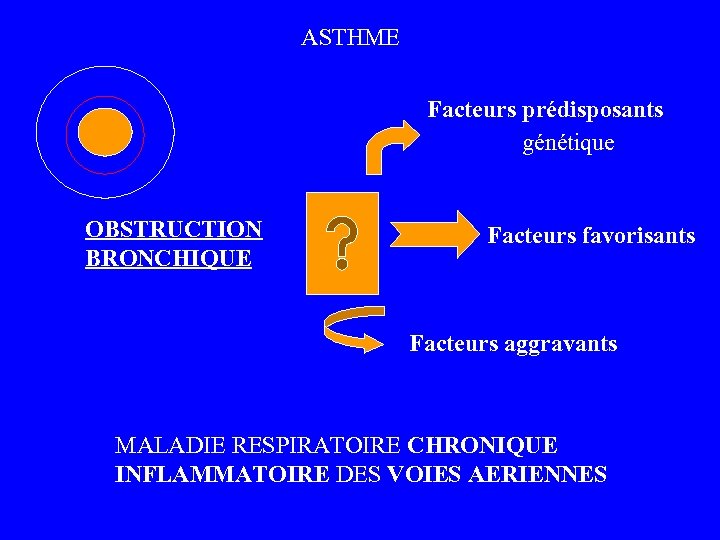 ASTHME Facteurs prédisposants génétique OBSTRUCTION BRONCHIQUE Facteurs favorisants Facteurs aggravants MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
ASTHME Facteurs prédisposants génétique OBSTRUCTION BRONCHIQUE Facteurs favorisants Facteurs aggravants MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
 MALADIE ASTHMATIQUE FACTEURS PRÉDISPOSANTS Génétique Atopie FACTEURS FAVORISANTS Pneumallergènes ·domestiques : acariens, cafards, animaux (chat, chien…), moisissures… ·atmosphériques : pollen, moisissures Agents professionnels Allergies alimentaires Médicaments : aspirine et anti-inflammatoires non stéroïdiens ; autres Tabagisme maternel FACTEURS AGGRAVANTS Tabagisme : passif, actif++++ Pollution : domestique, atmosphérique Infections respiratoires Pathologie O. R. L. Reflux gastro-oesophagien Facteurs hormonaux : puberté, ménopause, grossesse Exercice
MALADIE ASTHMATIQUE FACTEURS PRÉDISPOSANTS Génétique Atopie FACTEURS FAVORISANTS Pneumallergènes ·domestiques : acariens, cafards, animaux (chat, chien…), moisissures… ·atmosphériques : pollen, moisissures Agents professionnels Allergies alimentaires Médicaments : aspirine et anti-inflammatoires non stéroïdiens ; autres Tabagisme maternel FACTEURS AGGRAVANTS Tabagisme : passif, actif++++ Pollution : domestique, atmosphérique Infections respiratoires Pathologie O. R. L. Reflux gastro-oesophagien Facteurs hormonaux : puberté, ménopause, grossesse Exercice
 MALADIE ASTHMATIQUE FORMES CLINIQUES L'asthme à dyspnée paroxystique - prodromes (céphalées, coryza, toux. . ) - bradypnée expiratoire de début brutal - le plus souvent, volontiers nocturnes - sifflante imposant la position demi assise - calmée par l'inhalation de B 2 mimétique La fin de la crise est annoncée par une toux avec l'émission de crachats perlés
MALADIE ASTHMATIQUE FORMES CLINIQUES L'asthme à dyspnée paroxystique - prodromes (céphalées, coryza, toux. . ) - bradypnée expiratoire de début brutal - le plus souvent, volontiers nocturnes - sifflante imposant la position demi assise - calmée par l'inhalation de B 2 mimétique La fin de la crise est annoncée par une toux avec l'émission de crachats perlés
 MALADIE ASTHMATIQUE FORMES CLINIQUES L'asthme à dyspnée continue Etat de dyspnée permanente avec des crises plus ou moins régulières
MALADIE ASTHMATIQUE FORMES CLINIQUES L'asthme à dyspnée continue Etat de dyspnée permanente avec des crises plus ou moins régulières
 MALADIE ASTHMATIQUE FORMES CLINIQUES ASTHME A DYSPNEE PAROXYSTIQUE ASTHME A DYSPNEE CONTINUE
MALADIE ASTHMATIQUE FORMES CLINIQUES ASTHME A DYSPNEE PAROXYSTIQUE ASTHME A DYSPNEE CONTINUE
 ASTHME AIGU GRAVE: Critères de gravité • Critères respiratoires • Critères cardiaques • Critères neurologiques ASTHME AIGUE GRAVE ASTHME AIGUE TRÈS GRAVE IMMEDIATS
ASTHME AIGU GRAVE: Critères de gravité • Critères respiratoires • Critères cardiaques • Critères neurologiques ASTHME AIGUE GRAVE ASTHME AIGUE TRÈS GRAVE IMMEDIATS
 ASTHME AIGU GRAVE Critères respiratoires • • Crise inhabituelle Orthopnée Sueurs Contraction des muscles accessoires Respiration paradoxale Sibilants aux deux temps Silence auscultatoire
ASTHME AIGU GRAVE Critères respiratoires • • Crise inhabituelle Orthopnée Sueurs Contraction des muscles accessoires Respiration paradoxale Sibilants aux deux temps Silence auscultatoire
 ASTHME AIGU GRAVE Critères cardiaques • FC > 120 • Collapsus
ASTHME AIGU GRAVE Critères cardiaques • FC > 120 • Collapsus
 ASTHME AIGU GRAVE Critères neurologiques • Agitation • Troubles de la conscience TROUBLE PSYCHIATRIQUE COMA
ASTHME AIGU GRAVE Critères neurologiques • Agitation • Troubles de la conscience TROUBLE PSYCHIATRIQUE COMA
 ASTHME AIGU GRAVE: Débit expiratoire de pointe
ASTHME AIGU GRAVE: Débit expiratoire de pointe
 TECHNIQUE DU PEAK FLOW BUT: appréciation chiffrée du débit d'obstruction bronchique Technique: patient debout ou demi assis` inspiration profonde maximale puis expiration forcée la plus rapide possible faire 3 mesures INTERPRETATION normale: >500 -600 l/min (abaques) INTERET: Evaluation de la gravité d'une crise Evaluation de l'efficacité d'un traitement Dépistage des variations d'obstruction dans la journée
TECHNIQUE DU PEAK FLOW BUT: appréciation chiffrée du débit d'obstruction bronchique Technique: patient debout ou demi assis` inspiration profonde maximale puis expiration forcée la plus rapide possible faire 3 mesures INTERPRETATION normale: >500 -600 l/min (abaques) INTERET: Evaluation de la gravité d'une crise Evaluation de l'efficacité d'un traitement Dépistage des variations d'obstruction dans la journée
 ASTHME AIGU GRAVE: Débit expiratoire de pointe OBSTRUCTION SEVERE = < 150 L/min 25% de la théorique PRUDENCE SUR LES PATIENTS SEVERES
ASTHME AIGU GRAVE: Débit expiratoire de pointe OBSTRUCTION SEVERE = < 150 L/min 25% de la théorique PRUDENCE SUR LES PATIENTS SEVERES
 ASTHME AIGU GRAVE: GRAVE TRÈS GRAVE • Troubles de la conscience • Pauses ou arrêt respiratoire • Hypercapnie >50 mm. Hg
ASTHME AIGU GRAVE: GRAVE TRÈS GRAVE • Troubles de la conscience • Pauses ou arrêt respiratoire • Hypercapnie >50 mm. Hg
 ASTHME AIGU GRAVE: Profil évolutif GRAVE Explosif Lent IMPREVISIBLE F spastique F inflammatoire
ASTHME AIGU GRAVE: Profil évolutif GRAVE Explosif Lent IMPREVISIBLE F spastique F inflammatoire
 ASTHME AIGU GRAVE: Asthme suraigu EXPLOSIF • Sujet jeune • Caractère inhabituel • Facteur déclenchant: – Stress – Exposition allerginique massive – AINS ? , Sulfites ?
ASTHME AIGU GRAVE: Asthme suraigu EXPLOSIF • Sujet jeune • Caractère inhabituel • Facteur déclenchant: – Stress – Exposition allerginique massive – AINS ? , Sulfites ?
 ASTHME AIGU GRAVE Asthme “lent”: Periode d’ asthme instable LENT • • • Crises pluri-quotidiénnes Gêne respiratoire Résistance aux B 2 agonistes Aggravation de l’obstruction bronchique Variations du DEP >20%
ASTHME AIGU GRAVE Asthme “lent”: Periode d’ asthme instable LENT • • • Crises pluri-quotidiénnes Gêne respiratoire Résistance aux B 2 agonistes Aggravation de l’obstruction bronchique Variations du DEP >20%
 ASTHME AIGU GRAVE: Critères de gravité IMMEDIATS • Critères respiratoires • Critères cardiaques • Critères neurologiques POTENTIELS +++ DESPISTAGE DES PATIENTS A RISQUE
ASTHME AIGU GRAVE: Critères de gravité IMMEDIATS • Critères respiratoires • Critères cardiaques • Critères neurologiques POTENTIELS +++ DESPISTAGE DES PATIENTS A RISQUE
 ASTHME AIGU GRAVE: Critères de gravité POTENTIELS FACTEURS DE RISQUE LIÉS AU TERRAIN • Caractère ancien de l’asthme • Caractère instable de l’asthme (grande variabilité diurne; aggravation progressive de l’obstruction) • Hospitalisation ou accueil en service d’urgences dans l’année écoulée pour crise d’asthme aigu grave • Antécédent de ventilation assistée pour crise d’asthme aigu grave • Intolérance à l’aspirine ou aux anti-inflammatoires non stéroïdiens • Mauvaise observance des thérapeutiques prescrites • Traitement par corticoïdes systémiques en cours ou sevrage récent • Tabagisme persistant • Pathologie psychiatrique ou problèmes psychosociaux
ASTHME AIGU GRAVE: Critères de gravité POTENTIELS FACTEURS DE RISQUE LIÉS AU TERRAIN • Caractère ancien de l’asthme • Caractère instable de l’asthme (grande variabilité diurne; aggravation progressive de l’obstruction) • Hospitalisation ou accueil en service d’urgences dans l’année écoulée pour crise d’asthme aigu grave • Antécédent de ventilation assistée pour crise d’asthme aigu grave • Intolérance à l’aspirine ou aux anti-inflammatoires non stéroïdiens • Mauvaise observance des thérapeutiques prescrites • Traitement par corticoïdes systémiques en cours ou sevrage récent • Tabagisme persistant • Pathologie psychiatrique ou problèmes psychosociaux
 BILAN DE LA MALADIE ASTHMATIQUE ØECARTER CE QUI N'EST PAS UNE CRISE D'ASTHME: RADIO, EFR ØEVALUER LA GRAVITÉ DE LA MALADIE ASTHMATIQUE ØRECHER LES FACTEURS AGGRAVANTS
BILAN DE LA MALADIE ASTHMATIQUE ØECARTER CE QUI N'EST PAS UNE CRISE D'ASTHME: RADIO, EFR ØEVALUER LA GRAVITÉ DE LA MALADIE ASTHMATIQUE ØRECHER LES FACTEURS AGGRAVANTS
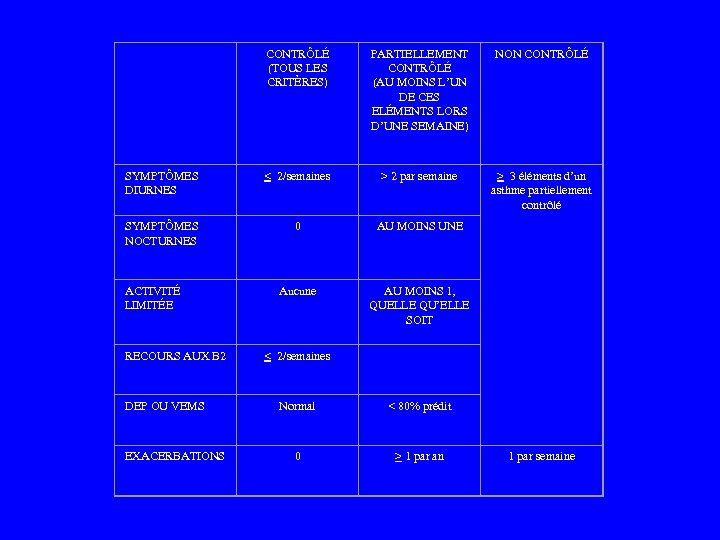 CONTRÔLÉ (TOUS LES CRITÈRES) PARTIELLEMENT CONTRÔLÉ (AU MOINS L’UN DE CES ELÉMENTS LORS D’UNE SEMAINE) NON CONTRÔLÉ SYMPTÔMES DIURNES < 2/semaines > 2 par semaine > 3 éléments d’un asthme partiellement contrôlé SYMPTÔMES NOCTURNES 0 AU MOINS UNE Aucune AU MOINS 1, QUELLE QU’ELLE SOIT < 2/semaines Normal < 80% prédit 0 > 1 par an ACTIVITÉ LIMITÉE RECOURS AUX B 2 DEP OU VEMS EXACERBATIONS 1 par semaine
CONTRÔLÉ (TOUS LES CRITÈRES) PARTIELLEMENT CONTRÔLÉ (AU MOINS L’UN DE CES ELÉMENTS LORS D’UNE SEMAINE) NON CONTRÔLÉ SYMPTÔMES DIURNES < 2/semaines > 2 par semaine > 3 éléments d’un asthme partiellement contrôlé SYMPTÔMES NOCTURNES 0 AU MOINS UNE Aucune AU MOINS 1, QUELLE QU’ELLE SOIT < 2/semaines Normal < 80% prédit 0 > 1 par an ACTIVITÉ LIMITÉE RECOURS AUX B 2 DEP OU VEMS EXACERBATIONS 1 par semaine
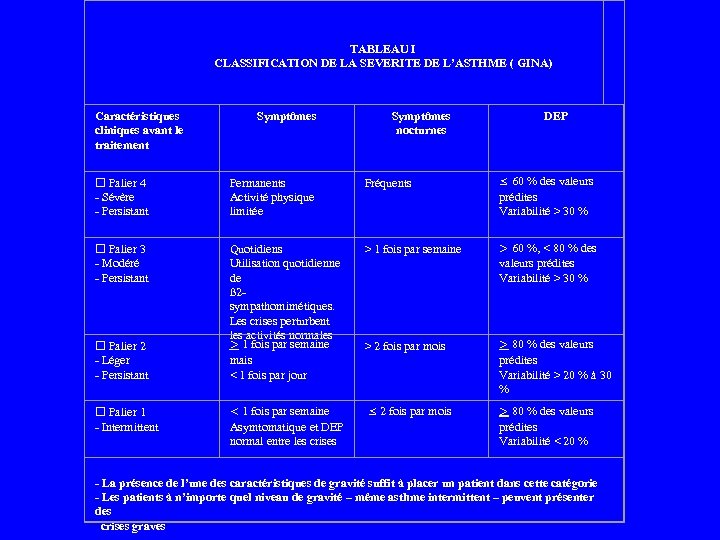 TABLEAU I CLASSIFICATION DE LA SEVERITE DE L’ASTHME ( GINA) Caractéristiques cliniques avant le traitement Symptômes nocturnes DEP Palier 4 - Sévère - Persistant Permanents Activité physique limitée Fréquents ≤ 60 % des valeurs prédites Variabilité > 30 % Palier 3 - Modéré - Persistant > 1 fois par semaine > 60 %, < 80 % des valeurs prédites Variabilité > 30 % Palier 2 - Léger - Persistant Quotidiens Utilisation quotidienne de ß 2 sympathomimétiques. Les crises perturbent les activités normales > 1 fois par semaine mais < 1 fois par jour > 2 fois par mois > 80 % des valeurs prédites Variabilité > 20 % à 30 % Palier 1 - Intermittent < 1 fois par semaine Asymtomatique et DEP normal entre les crises ≤ 2 fois par mois > 80 % des valeurs prédites Variabilité < 20 % - La présence de l’une des caractéristiques de gravité suffit à placer un patient dans cette catégorie - Les patients à n’importe quel niveau de gravité – même asthme intermittent – peuvent présenter des crises graves
TABLEAU I CLASSIFICATION DE LA SEVERITE DE L’ASTHME ( GINA) Caractéristiques cliniques avant le traitement Symptômes nocturnes DEP Palier 4 - Sévère - Persistant Permanents Activité physique limitée Fréquents ≤ 60 % des valeurs prédites Variabilité > 30 % Palier 3 - Modéré - Persistant > 1 fois par semaine > 60 %, < 80 % des valeurs prédites Variabilité > 30 % Palier 2 - Léger - Persistant Quotidiens Utilisation quotidienne de ß 2 sympathomimétiques. Les crises perturbent les activités normales > 1 fois par semaine mais < 1 fois par jour > 2 fois par mois > 80 % des valeurs prédites Variabilité > 20 % à 30 % Palier 1 - Intermittent < 1 fois par semaine Asymtomatique et DEP normal entre les crises ≤ 2 fois par mois > 80 % des valeurs prédites Variabilité < 20 % - La présence de l’une des caractéristiques de gravité suffit à placer un patient dans cette catégorie - Les patients à n’importe quel niveau de gravité – même asthme intermittent – peuvent présenter des crises graves
 TABEAU 1 FACTEURS PREDISPOSANTS, FAVORISANTS et AGGRAVANTS DE l’ASTHME Facteurs prédisposants Génétique Atopie Facteurs favorisants Pneumallergènes ·domestiques : acariens, cafards, animaux (chat, chien…), moisissures… ·atmosphériques : pollen, moisissures Agents professionnels Allergies alimentaires Médicaments : aspirine et anti-inflammatoires non stéroïdiens ; autres Tabagisme maternel Facteurs aggravants Tabagisme : passif, actif Pollution : domestique, atmosphérique Infections respiratoires Pathologie O. R. L. Reflux gastro-oesophagien Facteurs hormonaux : puberté, ménopause, grossesse Exercice
TABEAU 1 FACTEURS PREDISPOSANTS, FAVORISANTS et AGGRAVANTS DE l’ASTHME Facteurs prédisposants Génétique Atopie Facteurs favorisants Pneumallergènes ·domestiques : acariens, cafards, animaux (chat, chien…), moisissures… ·atmosphériques : pollen, moisissures Agents professionnels Allergies alimentaires Médicaments : aspirine et anti-inflammatoires non stéroïdiens ; autres Tabagisme maternel Facteurs aggravants Tabagisme : passif, actif Pollution : domestique, atmosphérique Infections respiratoires Pathologie O. R. L. Reflux gastro-oesophagien Facteurs hormonaux : puberté, ménopause, grossesse Exercice
 MALADIE ASTHMATIQUE TRAITEMENT • SYMPTOMATIQUE • FACTEUR DÉCLENCHANT
MALADIE ASTHMATIQUE TRAITEMENT • SYMPTOMATIQUE • FACTEUR DÉCLENCHANT
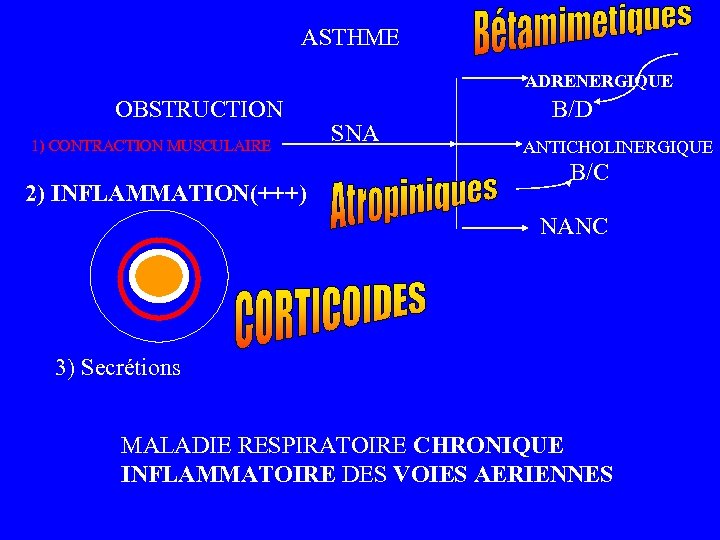 ASTHME ADRENERGIQUE OBSTRUCTION 1) CONTRACTION MUSCULAIRE 2) INFLAMMATION(+++) SNA B/D ANTICHOLINERGIQUE B/C NANC 3) Secrétions MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
ASTHME ADRENERGIQUE OBSTRUCTION 1) CONTRACTION MUSCULAIRE 2) INFLAMMATION(+++) SNA B/D ANTICHOLINERGIQUE B/C NANC 3) Secrétions MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
 MALADIE ASTHMATIQUE TRAITEMENT OXYGENATION LUTTER CONTRE LA BRONCHOCONSTRICTION B 2 AGONISTES LUTTER CONTRE L’INFLAMMATION CORTICOIDES SPRAY, POUDRE, S/C, AEROSOLS, OU IV FOND URGENCE
MALADIE ASTHMATIQUE TRAITEMENT OXYGENATION LUTTER CONTRE LA BRONCHOCONSTRICTION B 2 AGONISTES LUTTER CONTRE L’INFLAMMATION CORTICOIDES SPRAY, POUDRE, S/C, AEROSOLS, OU IV FOND URGENCE
 MALADIE ASTHMATIQUE B 2 agonistes • Effet B/D en agissant directement sur les récepteurs B 2 du muscle lisse bronchique • Action directe, rapide, puissante SPRAY, POUDRE, S/C, AEROSOLS, OU IV
MALADIE ASTHMATIQUE B 2 agonistes • Effet B/D en agissant directement sur les récepteurs B 2 du muscle lisse bronchique • Action directe, rapide, puissante SPRAY, POUDRE, S/C, AEROSOLS, OU IV
 TECHNIQUE DU SPRAY SECOUER le spray Tenir le spray verticalement embout buccal vers le bas, à 4 cm de la bouche EXPIRER doucement sans forcer Déclencher la bouffée en appuyant sur la cartouche INSPIRER lentement et profondément (4 secondes) Retenir la respiration durant 5 -10 secondes Attendre 1 min la bouffée suivante PENETRATION VOIES AERIENNES: 10 -15%
TECHNIQUE DU SPRAY SECOUER le spray Tenir le spray verticalement embout buccal vers le bas, à 4 cm de la bouche EXPIRER doucement sans forcer Déclencher la bouffée en appuyant sur la cartouche INSPIRER lentement et profondément (4 secondes) Retenir la respiration durant 5 -10 secondes Attendre 1 min la bouffée suivante PENETRATION VOIES AERIENNES: 10 -15%
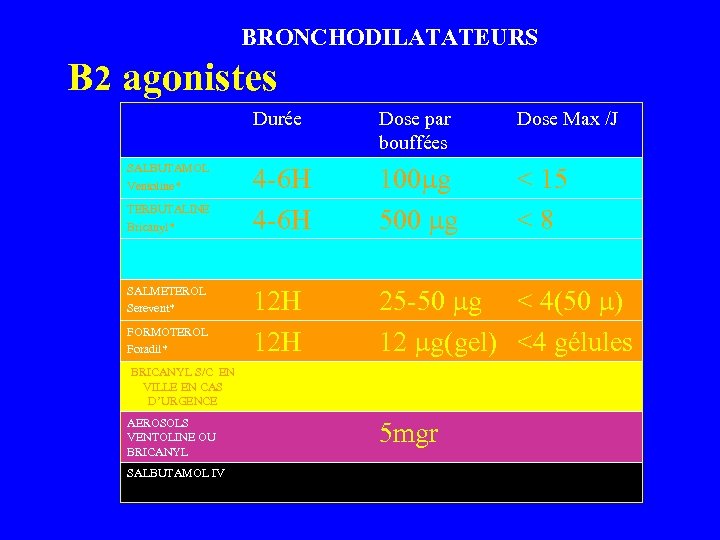 BRONCHODILATATEURS B 2 agonistes Durée SALBUTAMOL Ventoline* TERBUTALINE Bricanyl* SALMETEROL Serevent* FORMOTEROL Foradil* Dose par bouffées Dose Max /J 4 -6 H 100 g 500 g < 15 < 8 12 H 25 -50 g < 4(50 ) 12 g(gel) <4 gélules BRICANYL S/C EN VILLE EN CAS D’URGENCE AEROSOLS VENTOLINE OU BRICANYL SALBUTAMOL IV 5 mgr
BRONCHODILATATEURS B 2 agonistes Durée SALBUTAMOL Ventoline* TERBUTALINE Bricanyl* SALMETEROL Serevent* FORMOTEROL Foradil* Dose par bouffées Dose Max /J 4 -6 H 100 g 500 g < 15 < 8 12 H 25 -50 g < 4(50 ) 12 g(gel) <4 gélules BRICANYL S/C EN VILLE EN CAS D’URGENCE AEROSOLS VENTOLINE OU BRICANYL SALBUTAMOL IV 5 mgr
 MALADIE ASTHMATIQUE AEROSOLS Technique de nébulisation • • 5 mgr de Ventoline ou Bricanyl aérosol Diluer dans 4 ml de sérum physiologique Débit d’oxygène: 6 -8 L/min Apparition d’un nuage blanc
MALADIE ASTHMATIQUE AEROSOLS Technique de nébulisation • • 5 mgr de Ventoline ou Bricanyl aérosol Diluer dans 4 ml de sérum physiologique Débit d’oxygène: 6 -8 L/min Apparition d’un nuage blanc
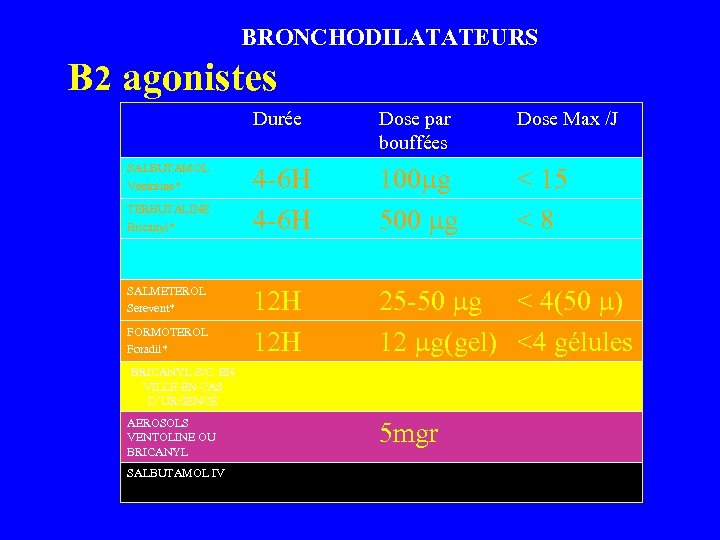 BRONCHODILATATEURS B 2 agonistes Durée SALBUTAMOL Ventoline* TERBUTALINE Bricanyl* SALMETEROL Serevent* FORMOTEROL Foradil* Dose par bouffées Dose Max /J 4 -6 H 100 g 500 g < 15 < 8 12 H 25 -50 g < 4(50 ) 12 g(gel) <4 gélules BRICANYL S/C EN VILLE EN CAS D’URGENCE AEROSOLS VENTOLINE OU BRICANYL SALBUTAMOL IV 5 mgr
BRONCHODILATATEURS B 2 agonistes Durée SALBUTAMOL Ventoline* TERBUTALINE Bricanyl* SALMETEROL Serevent* FORMOTEROL Foradil* Dose par bouffées Dose Max /J 4 -6 H 100 g 500 g < 15 < 8 12 H 25 -50 g < 4(50 ) 12 g(gel) <4 gélules BRICANYL S/C EN VILLE EN CAS D’URGENCE AEROSOLS VENTOLINE OU BRICANYL SALBUTAMOL IV 5 mgr
 MALADIE ASTHMATIQUE BRONCHODILATATEURS ANTICHOLINERGIQUES ATROVENT
MALADIE ASTHMATIQUE BRONCHODILATATEURS ANTICHOLINERGIQUES ATROVENT
 BRONCHODILATATEURS ANTICHOLINERGIQUES Durée Dose par bouffées Dose Max /J IPATROPIUM BROMIDE Atrovent* 6 -8 H 20 g < 8 TIOTROPIUM Spiriva* 24 H 1 bouffée
BRONCHODILATATEURS ANTICHOLINERGIQUES Durée Dose par bouffées Dose Max /J IPATROPIUM BROMIDE Atrovent* 6 -8 H 20 g < 8 TIOTROPIUM Spiriva* 24 H 1 bouffée
 MALADIE ASTHMATIQUE BRONCHODILATEURS ADRENALINE B/D puissant, bref • AEROSOLS (continue) • IV(collapsus)
MALADIE ASTHMATIQUE BRONCHODILATEURS ADRENALINE B/D puissant, bref • AEROSOLS (continue) • IV(collapsus)
 MALADIE ASTHMATIQUE CORTICOIDES l Effets: –Diminution de l’inflammation –Diminution de l’hypersécrétion bronchique –Augmentation du nombre de récepteurs B 2 l Action génomique: Effet retardé SPRAY, POUDRE, AEROSOLS, OU IV
MALADIE ASTHMATIQUE CORTICOIDES l Effets: –Diminution de l’inflammation –Diminution de l’hypersécrétion bronchique –Augmentation du nombre de récepteurs B 2 l Action génomique: Effet retardé SPRAY, POUDRE, AEROSOLS, OU IV
 TRAITEMENT DE LA CRISE EN CRISE SIMPLE: (à domicile) • VENTOLINE EN SPRAY OU EN CHAMBRE • BRICANYL sous cutané • RASSURER En AAG : A l’hôpital 1. 2. 3. O 2++++ +AEROSOLS + CORTICOIDES IV (Soludecadron, Solumedrol*, Hemisuccinate d'hydrocortisone*)
TRAITEMENT DE LA CRISE EN CRISE SIMPLE: (à domicile) • VENTOLINE EN SPRAY OU EN CHAMBRE • BRICANYL sous cutané • RASSURER En AAG : A l’hôpital 1. 2. 3. O 2++++ +AEROSOLS + CORTICOIDES IV (Soludecadron, Solumedrol*, Hemisuccinate d'hydrocortisone*)
 OXYGÈNE • TOUJOURS+++ en cas de crise • Débit > 5 L/min • Lunettes, sonde, masque à haute concentration • Monitorage Sp. O 2 (Objectif > 92%)
OXYGÈNE • TOUJOURS+++ en cas de crise • Débit > 5 L/min • Lunettes, sonde, masque à haute concentration • Monitorage Sp. O 2 (Objectif > 92%)
 SURVEILLANCE MALADES NON VENTILÉS • Concience, FC, TA, FR, PF • Cf signes de gravité MALADES VENTILÉS DANS TOUS LES CAS VERIFICATION RÉGULIERE DES VOIES VEINEUSES
SURVEILLANCE MALADES NON VENTILÉS • Concience, FC, TA, FR, PF • Cf signes de gravité MALADES VENTILÉS DANS TOUS LES CAS VERIFICATION RÉGULIERE DES VOIES VEINEUSES
 VENTILATION VNI
VENTILATION VNI
 VENTILATION
VENTILATION
 SURVEILLANCE MALADES NON VENTILÉS • Concience, FC, TA, FR, PF • Cf signes de gravité MALADES VENTILÉS • Adaptation à la machine • Pression d'insufflation DANS TOUS LES CAS VERIFICATION RÉGULIERE DES VOIES VEINEUSES
SURVEILLANCE MALADES NON VENTILÉS • Concience, FC, TA, FR, PF • Cf signes de gravité MALADES VENTILÉS • Adaptation à la machine • Pression d'insufflation DANS TOUS LES CAS VERIFICATION RÉGULIERE DES VOIES VEINEUSES
 MATERIEL NECESSAIRE 1) Au niveau de la structure d'accueil Sonde à oxygène Nécessaire à perfusion Nébulisation Débitmètre Médicaments (Brycanyl*, Ventoline* aérosols, Salbutamol) Matériels pour gaz du sang
MATERIEL NECESSAIRE 1) Au niveau de la structure d'accueil Sonde à oxygène Nécessaire à perfusion Nébulisation Débitmètre Médicaments (Brycanyl*, Ventoline* aérosols, Salbutamol) Matériels pour gaz du sang
 MATERIEL NECESSAIRE 2) En réanimation, en salle de déchoquage Matériel pour intubation (laryngoscope, pince de macgill, sondes d'intubation. . . ) Ballon ambu Scope Saturomètre Système d'aspiration DRAINAGE T
MATERIEL NECESSAIRE 2) En réanimation, en salle de déchoquage Matériel pour intubation (laryngoscope, pince de macgill, sondes d'intubation. . . ) Ballon ambu Scope Saturomètre Système d'aspiration DRAINAGE T
 EN TRAITEMENT DE FOND • Ventoline à la demande (asthme léger) • B 2+ corticoides inhalés ( Becotide 250, Pulmicort. . ) (asthme modéré) • B 2+ corticoides inhalés+ theophyline+corticoides per os (asthme sévère)
EN TRAITEMENT DE FOND • Ventoline à la demande (asthme léger) • B 2+ corticoides inhalés ( Becotide 250, Pulmicort. . ) (asthme modéré) • B 2+ corticoides inhalés+ theophyline+corticoides per os (asthme sévère)
 EDUCATION • Apprendre à se servir d'un PF • Apprendre à se servir d'un spray • Que faire en cas de crise • • Savoir bien distinguer les corticoides inhalés des B 2 adrenergiques • Contrôler son environnement:
EDUCATION • Apprendre à se servir d'un PF • Apprendre à se servir d'un spray • Que faire en cas de crise • • Savoir bien distinguer les corticoides inhalés des B 2 adrenergiques • Contrôler son environnement:
 CONTRÔLE DE L’ENVIRONNEMENT • • • LUTTE CONTRE LES ACARIENS: Protéger le matelas dans un house impermeable Protéger l'oreiller dans une house impermeable ou le laver toutes les semaines Laver les draps toutes les semaines à 55° Retirer les moquettes et tapis Réduire l'hygrométrie à 50% Utiliser des ascaricides (? )
CONTRÔLE DE L’ENVIRONNEMENT • • • LUTTE CONTRE LES ACARIENS: Protéger le matelas dans un house impermeable Protéger l'oreiller dans une house impermeable ou le laver toutes les semaines Laver les draps toutes les semaines à 55° Retirer les moquettes et tapis Réduire l'hygrométrie à 50% Utiliser des ascaricides (? )
 CONTRÔLE DE L’ENVIRONNEMENT • Éviter une inhalation massive d'allergène: éviction des animaux, du tabac • Réduire l'humidité d'un appartement • Éviter certains médicaments
CONTRÔLE DE L’ENVIRONNEMENT • Éviter une inhalation massive d'allergène: éviction des animaux, du tabac • Réduire l'humidité d'un appartement • Éviter certains médicaments
 CONCLUSIONS • IMPORTANCE DE L’EVALUTION CLINIQUE DE AAG TRAITEMENT ADAPTÉ DÉCÈS EDUCATION++++
CONCLUSIONS • IMPORTANCE DE L’EVALUTION CLINIQUE DE AAG TRAITEMENT ADAPTÉ DÉCÈS EDUCATION++++

 ASTHME AIGU GRAVE EPIDEMIOLOGIE FREQUENCE DES ASTHMES: 3. 500. 000 CONSULATATIONS URGENCES: 50 - 100. 000 USI: 10. 000 -15000 (1000 VC) 1500 -2000 DECES / AN
ASTHME AIGU GRAVE EPIDEMIOLOGIE FREQUENCE DES ASTHMES: 3. 500. 000 CONSULATATIONS URGENCES: 50 - 100. 000 USI: 10. 000 -15000 (1000 VC) 1500 -2000 DECES / AN
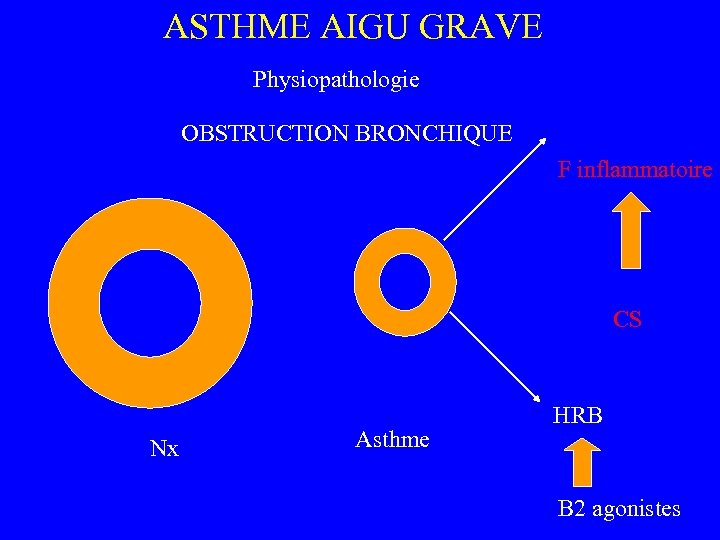 ASTHME AIGU GRAVE Physiopathologie OBSTRUCTION BRONCHIQUE F inflammatoire CS Nx Asthme HRB B 2 agonistes
ASTHME AIGU GRAVE Physiopathologie OBSTRUCTION BRONCHIQUE F inflammatoire CS Nx Asthme HRB B 2 agonistes
 ASTHME AIGU GRAVE: Evaluation de la gravité • Objectif: Evaluation de la prise en charge de l’asthme modéré et sévère • Résultats: – Absence de modification de traitement chez 60 % des patients ayant contacté leur medecin pour aggravation Hartert: AMJ 1996; 100: 386 -94
ASTHME AIGU GRAVE: Evaluation de la gravité • Objectif: Evaluation de la prise en charge de l’asthme modéré et sévère • Résultats: – Absence de modification de traitement chez 60 % des patients ayant contacté leur medecin pour aggravation Hartert: AMJ 1996; 100: 386 -94
 ASTHME ALLERGENES • ACARIENS: poussières de maison (asthme nocturne) • Cafards (blatella germanica) • Moisissures (alternaria, aspergillus) • Animaux (chat)(asthmes brutaux) • Pollens (rhinite)(calendrier, région)(graminées, cyprès) • Allergènes alimentaires(sulfites) • Allergènes professionnelles • Médicaments (AINS, Collyres B)
ASTHME ALLERGENES • ACARIENS: poussières de maison (asthme nocturne) • Cafards (blatella germanica) • Moisissures (alternaria, aspergillus) • Animaux (chat)(asthmes brutaux) • Pollens (rhinite)(calendrier, région)(graminées, cyprès) • Allergènes alimentaires(sulfites) • Allergènes professionnelles • Médicaments (AINS, Collyres B)
 ASTHME AIGU GRAVE SUEURS (+) ORTHOPNEE SUEURS (-) 73+55 L/min DDorsal 134+21 222+75* *=Aucun patient hypercapnique Brenner Am J med 1983; 74: 1005 -9
ASTHME AIGU GRAVE SUEURS (+) ORTHOPNEE SUEURS (-) 73+55 L/min DDorsal 134+21 222+75* *=Aucun patient hypercapnique Brenner Am J med 1983; 74: 1005 -9
 ASTHME AIGU GRAVE: Critères de gravité potentiels FACTEURS DE RISQUE LIÉS AUX FAITS RÉCENTS Fréquence des crises • Intervalles inter crises de moins en moins «asymptomatiques» • Augmentation de la consommation de médicaments • • Gravité des crises Diminution du DEP Augmentation de la consommation de médicaments Résistance au traitement Appel téléphonique SMUR, SAMU, BSPP
ASTHME AIGU GRAVE: Critères de gravité potentiels FACTEURS DE RISQUE LIÉS AUX FAITS RÉCENTS Fréquence des crises • Intervalles inter crises de moins en moins «asymptomatiques» • Augmentation de la consommation de médicaments • • Gravité des crises Diminution du DEP Augmentation de la consommation de médicaments Résistance au traitement Appel téléphonique SMUR, SAMU, BSPP
 BRONCHODILATATEURS B 2 agonistes Durée SALBUTAMOL Ventoline* TERBUTALINE Bricanyl* SALMETEROL Serevent* FORMOTEROL Foradil* Dose par bouffées Dose Max /J 4 -6 H 100 g 500 g < 15 < 8 12 H 25 -50 g < 4(50 ) 12 g(gel) <4 gélules
BRONCHODILATATEURS B 2 agonistes Durée SALBUTAMOL Ventoline* TERBUTALINE Bricanyl* SALMETEROL Serevent* FORMOTEROL Foradil* Dose par bouffées Dose Max /J 4 -6 H 100 g 500 g < 15 < 8 12 H 25 -50 g < 4(50 ) 12 g(gel) <4 gélules
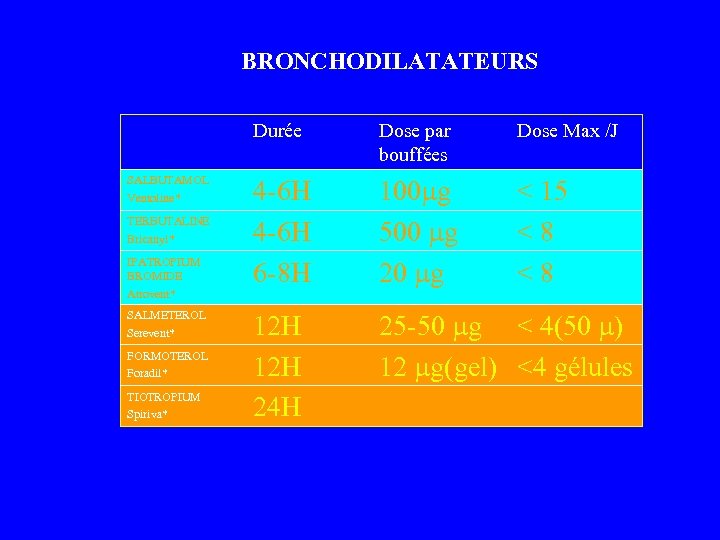 BRONCHODILATATEURS Durée SALBUTAMOL Ventoline* TERBUTALINE Bricanyl* IPATROPIUM BROMIDE Atrovent* SALMETEROL Serevent* FORMOTEROL Foradil* TIOTROPIUM Spiriva* Dose par bouffées Dose Max /J 4 -6 H 6 -8 H 100 g 500 g 20 g < 15 < 8 12 H 24 H 25 -50 g < 4(50 ) 12 g(gel) <4 gélules
BRONCHODILATATEURS Durée SALBUTAMOL Ventoline* TERBUTALINE Bricanyl* IPATROPIUM BROMIDE Atrovent* SALMETEROL Serevent* FORMOTEROL Foradil* TIOTROPIUM Spiriva* Dose par bouffées Dose Max /J 4 -6 H 6 -8 H 100 g 500 g 20 g < 15 < 8 12 H 24 H 25 -50 g < 4(50 ) 12 g(gel) <4 gélules
 OXYGÈNE • TOUJOURS+++ en cas de crise • Débit > 5 L/min • Lunettes, sonde, masque à haute concentration • Monitorage Sp. O 2 (Objectif > 92%) • Inégalités VA/Q • Inhibition de la vasoconstriction artérielle pulmonaire hypoxique • Pas d’aggravation de la Pa. CO 2
OXYGÈNE • TOUJOURS+++ en cas de crise • Débit > 5 L/min • Lunettes, sonde, masque à haute concentration • Monitorage Sp. O 2 (Objectif > 92%) • Inégalités VA/Q • Inhibition de la vasoconstriction artérielle pulmonaire hypoxique • Pas d’aggravation de la Pa. CO 2
 ASTHME AIGU GRAVE Prévention de l’asthme mortel PRISE EN CHARGE ++++ • • • Dépistage des patients asthmatiques Dépistage des patients à risque Education des patients Amélioration du traitement fond Evaluation de la gravité de la crise (+++)
ASTHME AIGU GRAVE Prévention de l’asthme mortel PRISE EN CHARGE ++++ • • • Dépistage des patients asthmatiques Dépistage des patients à risque Education des patients Amélioration du traitement fond Evaluation de la gravité de la crise (+++)
 ASTHME AIGU GRAVE: Critères de gravité IMMEDIATS • Critères respiratoires • Critères cardiaques • Critères neurologiques POTENTIELS +++ DESPISTAGE DES PATIENTS A RISQUE
ASTHME AIGU GRAVE: Critères de gravité IMMEDIATS • Critères respiratoires • Critères cardiaques • Critères neurologiques POTENTIELS +++ DESPISTAGE DES PATIENTS A RISQUE
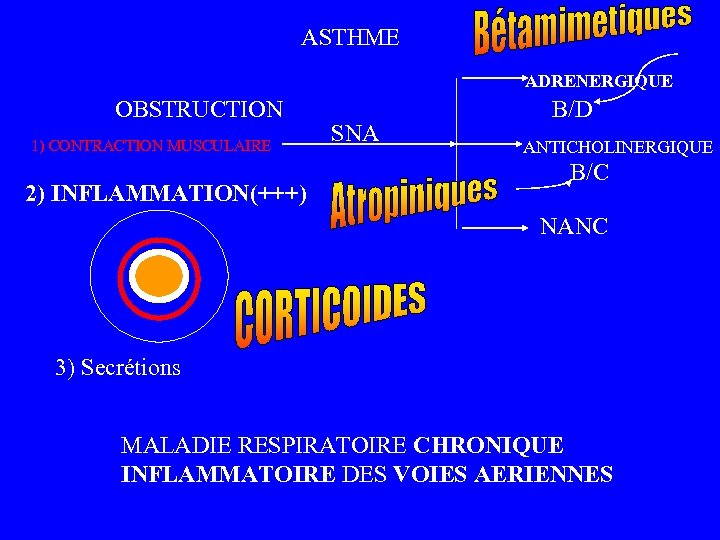 ASTHME ADRENERGIQUE OBSTRUCTION 1) CONTRACTION MUSCULAIRE 2) INFLAMMATION(+++) SNA B/D ANTICHOLINERGIQUE B/C NANC 3) Secrétions MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
ASTHME ADRENERGIQUE OBSTRUCTION 1) CONTRACTION MUSCULAIRE 2) INFLAMMATION(+++) SNA B/D ANTICHOLINERGIQUE B/C NANC 3) Secrétions MALADIE RESPIRATOIRE CHRONIQUE INFLAMMATOIRE DES VOIES AERIENNES
 MALADIE ASTHMATIQUE DESPISTAGE DES PATIENTS A RISQUE Conditions socioéconomiques défavorables Instabilité psychique Asthme instable
MALADIE ASTHMATIQUE DESPISTAGE DES PATIENTS A RISQUE Conditions socioéconomiques défavorables Instabilité psychique Asthme instable
 Évaluation selon la réponse au traitement par la mesure du DEP (aux Urgences) • DEP après 2 heures traitement standardisé – DEP 70% : bonne réponse retour à domicile – DEP < 70% : réponse insuffisante traitement complémentaire • DEP 3 -4 heures après renforcement thérapeutique – DEP > 70% : bonne réponse retour à domicile – DEP entre 50 -70% : réponse intermédiaire – DEP < 50% : réponse insuffisante hospitalisation
Évaluation selon la réponse au traitement par la mesure du DEP (aux Urgences) • DEP après 2 heures traitement standardisé – DEP 70% : bonne réponse retour à domicile – DEP < 70% : réponse insuffisante traitement complémentaire • DEP 3 -4 heures après renforcement thérapeutique – DEP > 70% : bonne réponse retour à domicile – DEP entre 50 -70% : réponse intermédiaire – DEP < 50% : réponse insuffisante hospitalisation
 ASTHME AIGU GRAVE VENTILATION PETITS VOLUMES FREQUENCE FAIBLE Te LONG
ASTHME AIGU GRAVE VENTILATION PETITS VOLUMES FREQUENCE FAIBLE Te LONG
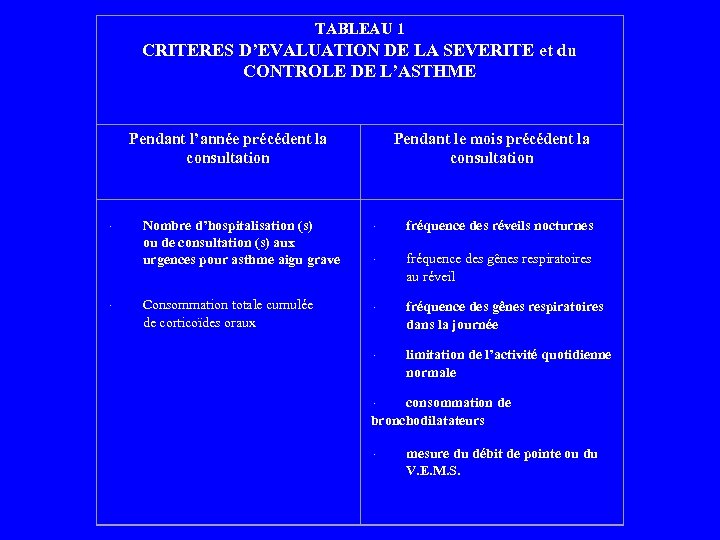 TABLEAU 1 CRITERES D’EVALUATION DE LA SEVERITE et du CONTROLE DE L’ASTHME Pendant l’année précédent la consultation · · Nombre d’hospitalisation (s) ou de consultation (s) aux urgences pour asthme aigu grave Consommation totale cumulée de corticoïdes oraux Pendant le mois précédent la consultation · fréquence des réveils nocturnes · · fréquence des gênes respiratoires au réveil fréquence des gênes respiratoires dans la journée limitation de l’activité quotidienne normale consommation de bronchodilatateurs · mesure du débit de pointe ou du V. E. M. S.
TABLEAU 1 CRITERES D’EVALUATION DE LA SEVERITE et du CONTROLE DE L’ASTHME Pendant l’année précédent la consultation · · Nombre d’hospitalisation (s) ou de consultation (s) aux urgences pour asthme aigu grave Consommation totale cumulée de corticoïdes oraux Pendant le mois précédent la consultation · fréquence des réveils nocturnes · · fréquence des gênes respiratoires au réveil fréquence des gênes respiratoires dans la journée limitation de l’activité quotidienne normale consommation de bronchodilatateurs · mesure du débit de pointe ou du V. E. M. S.


