Тактика хирургического лечения ОРЖ.ppt
- Количество слайдов: 36

ЛУГАНСКАЯ РЕСПУБЛИКАНСКАЯ КЛИНИЧЕСКАЯ БОЛЬНИЦА ЛУГАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ к. м. н. Торба Александр Владимирович к. м. н. Линёв Константин Алексеевич Тактика хирургического лечения огнестрельных ранений живота. Луганск, 2015

Актуальность темы n n Огнестрельные ранения живота (ОРЖ) встречаются в мирное время в виде спорадических случаев, тогда как во время военного конфликта ОРЖ как частный вариант минно-взрывной травмы, к сожалению, получают широкое распространение вплоть до массовых поступлений. Пострадавшие с минно-взрывной травмой нуждаются в экстренной и квалифицированной анестезиологической и хирургической помощи. В то же время вопрос о тактике хирургического лечения пострадавших с ОРЖ является окончательно нерешённым, особо это касается объёма предоперационного обследования, принятия решения о лапаротомии, объёма производимых оперативных вмешательств и целесообразности лапаростомии и “second look” операций. ОРЖ свойственна высокая летальность, которая составляет 13 -38% при изолированной травме, 77 -90% - при сочетанной, высокая частота послеоперационных осложнений – до 55%. Поэтому улучшение результатов лечения ОРЖ остаётся одной из сложных и нерешенных проблем неотложной хирургии.

Цель и задачи исследования ЦЕЛЬ ИССЛЕДОВАНИЯ. Разработать алгоритм хирургического лечения пострадавших с ОРЖ ЗАДАЧИ ИССЛЕДОВАНИЯ. 1. Уточнить характер современной огнестрельной травмы и характер повреждения внутренних органов. 2. Уточнить роль дополнительных методов исследования – УЗИ и СКТ в экстренной диагностике ОРЖ. 3. Вывести показания к лапаротомии при ОРЖ. 4. Разработать показания к формированию лапаростомы, “second look” операций.

Материал и методы исследования Настоящая работа основана на анализе историй болезни 100 пострадавших с ОРЖ, поступивших в Луганскую республиканскую клиническую больницу с мая 2014 г. по март 2015 г. включительно (11 месяцев). Подлежали изучению – характер ранения (изолированное – сочетанное, пулевое – осколочное, проникающее – непроникающее); характер повреждения органов, результаты применения следующих методов диагностики – УЗИ, СКТ; характер выполненной операции (операций), наличие осложнений и результат лечения.

Результаты исследования Среди пострадавших отмечалось 87 (87%) мужчин и 13 (13%) женщин. Средний возраст пострадавших составил 41, 7± 1, 6 лет (средний возраст мужчин 40, 7± 1, 7 года, женщин – 48, 5± 3, 4 года). По характеру травмы преобладала минно-взрывная травма (осколочные ранения) у 93 (93%) человек, пулевые ранения отмечались только у 7 (7%) человек.
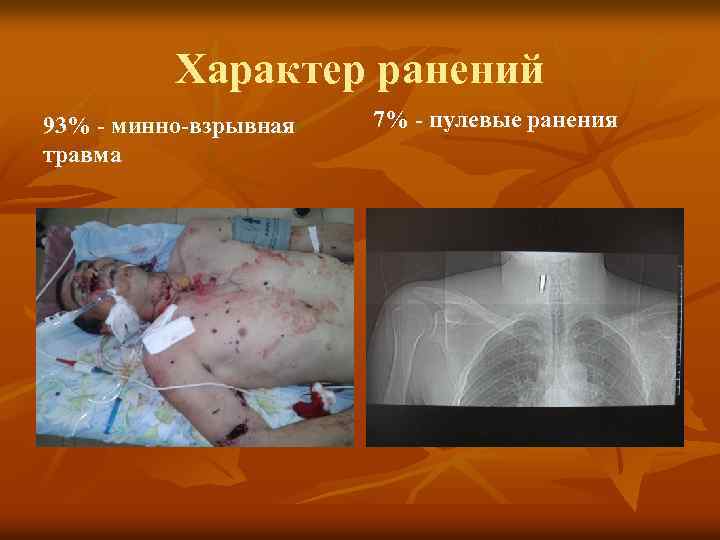
Характер ранений 93% - минно-взрывная травма 7% - пулевые ранения

Характер ранящих снарядов
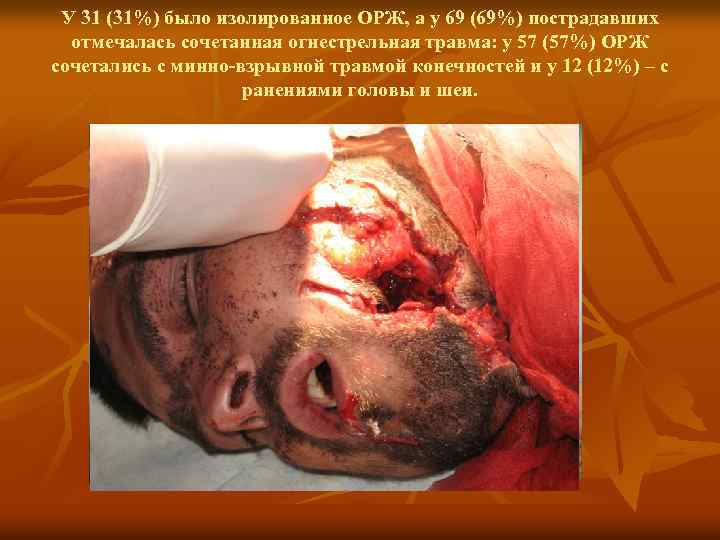
У 31 (31%) было изолированное ОРЖ, а у 69 (69%) пострадавших отмечалась сочетанная огнестрельная травма: у 57 (57%) ОРЖ сочетались с минно-взрывной травмой конечностей и у 12 (12%) – с ранениями головы и шеи.
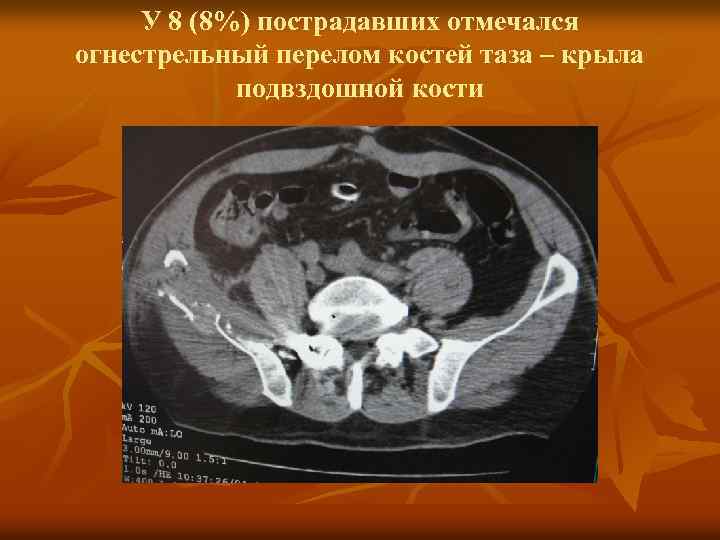
У 8 (8%) пострадавших отмечался огнестрельный перелом костей таза – крыла подвздошной кости
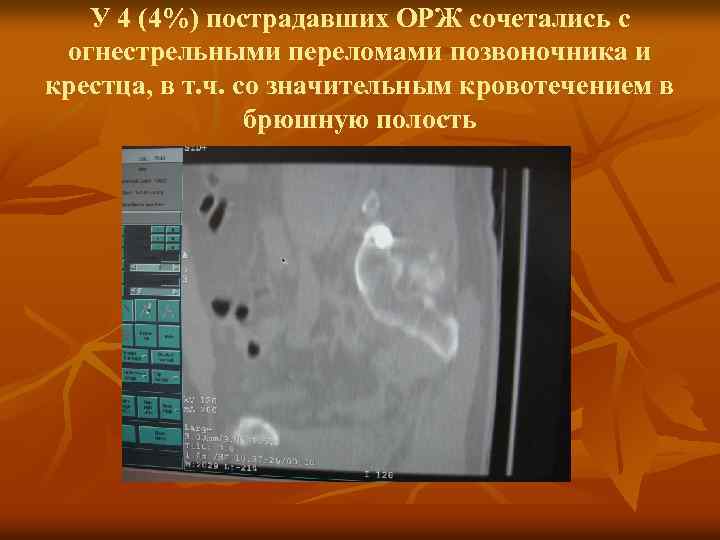
У 4 (4%) пострадавших ОРЖ сочетались с огнестрельными переломами позвоночника и крестца, в т. ч. со значительным кровотечением в брюшную полость
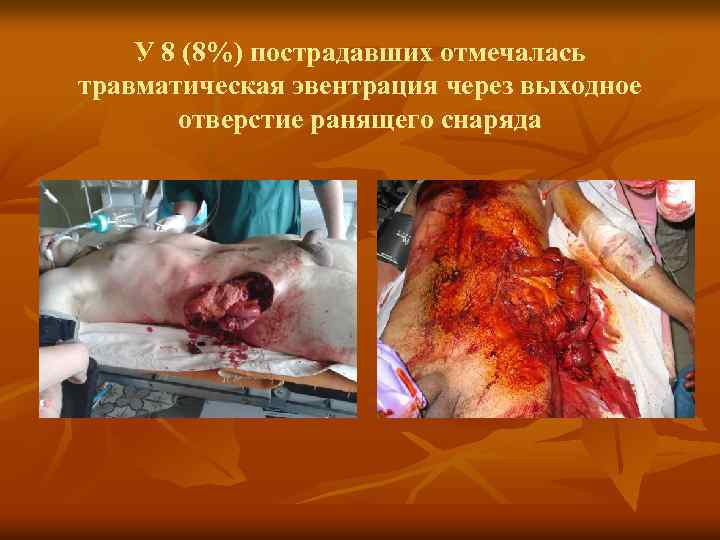
У 8 (8%) пострадавших отмечалась травматическая эвентрация через выходное отверстие ранящего снаряда

Локализация входного отверстия Таблица 1 Локализация входного отверстия (отверстий) у пострадавших с ОРЖ Таким образом, у 35 (35%) пострадавших входное отверстие локализовалось на задней поверхности тела, что требует детального осмотра пострадавшего при неустановленном характере травмы. Локализация входного отверстия (отверстий) Число пострадавших, п=100 (%) Передняя брюшная стенка 41 (41%) Торакоабдоминальное ранение слева 13 (13%) Торакоабдоминальное ранение справа 11 (11%) Поясничные области 17 (17%) Ягодичные и крестцовая область 10 (10%) Область бедра 3 (3%) Область позвоночника 2 (2%) Промежность 2 (2%) Межлопаточная область 1 (1%)

Первая помощь (в приёмном отделении стационара) Анестезиолог Хирург n Оценка функции сознания, дыхания, кровообращения (АД). При их нестабильности интубация трахеи, ИВЛ, диагностическая пункция и дренирование плевральной полости (даже без рентгенологического контроля), установка центрального венозного доступа, инфузия кристаллоидных растворов, введение наркотических анальгетиков. n n Осмотр пострадавшего Пальцевая, инструментальная ревизия раневого канала и определение показаний для лапаротомии При стабильной гемодинамике выполнение УЗИ и СКТ для определения показаний к лапаротомии ПХО ран

Экстренное обследование n n Выполняется только при стабильной гемодинамике пациента. В противном случае (геморрагический шок) пациент подаётся в операционную безо всякого инструментального обследования. Объём экстренного обследования при ОРЖ сводим до УЗИ, рентгенографиии ОБП и/или СКТ (без контраста)

УЗИ в диагностике ОРЖ УЗИ выполняется с целью визуализации жидкости в следующих областях: v Вокруг печени и гепаторенальном пространстве (карман Моррисона) v Возле селезёнки v Малый таз (ректовезикальное и дугласово пространство) §Является чувствительным при скоплении более 100 мл жидкости n
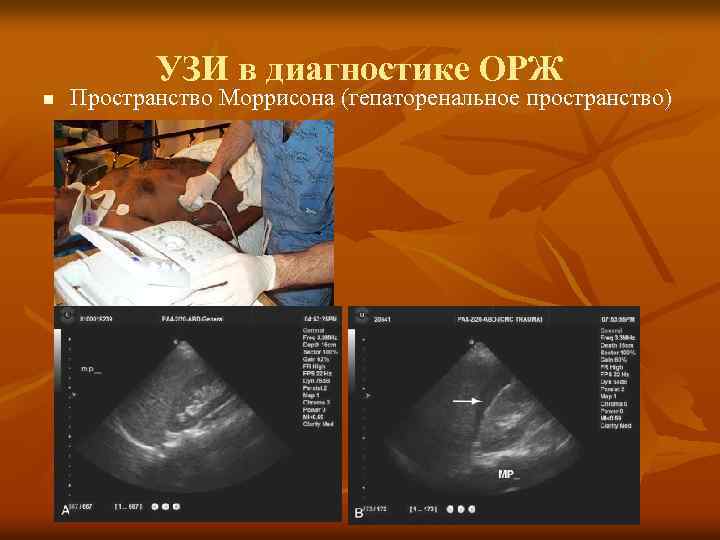
УЗИ в диагностике ОРЖ n Пространство Моррисона (гепаторенальное пространство)
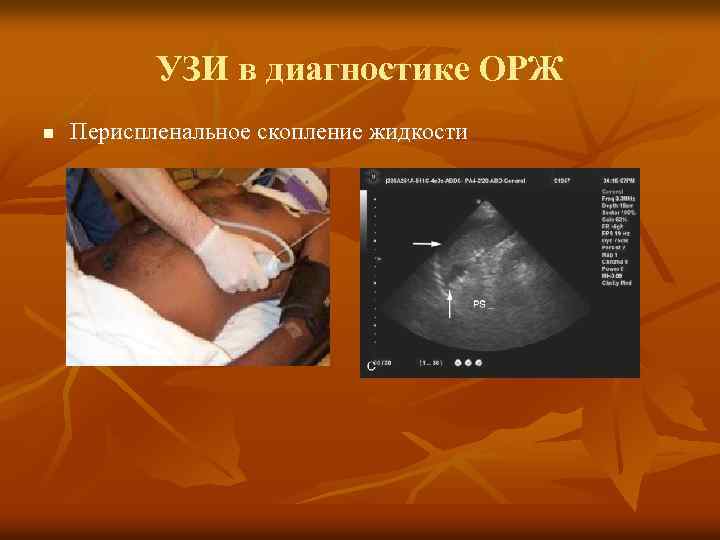
УЗИ в диагностике ОРЖ n Периспленальное скопление жидкости
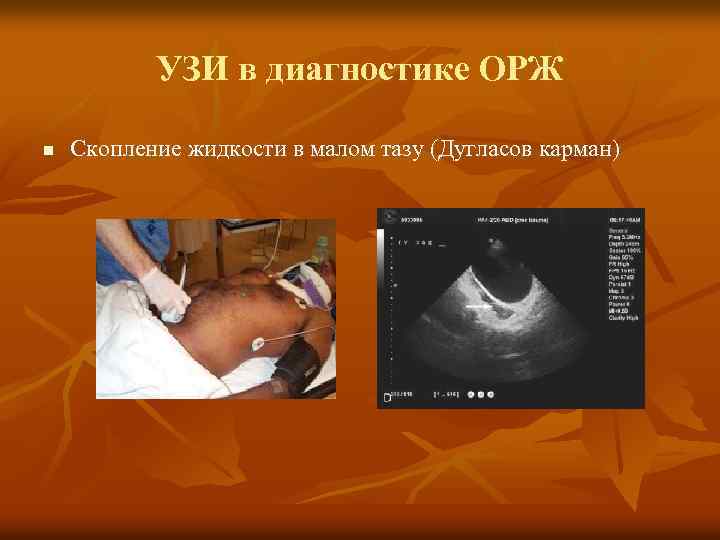
УЗИ в диагностике ОРЖ n Скопление жидкости в малом тазу (Дугласов карман)
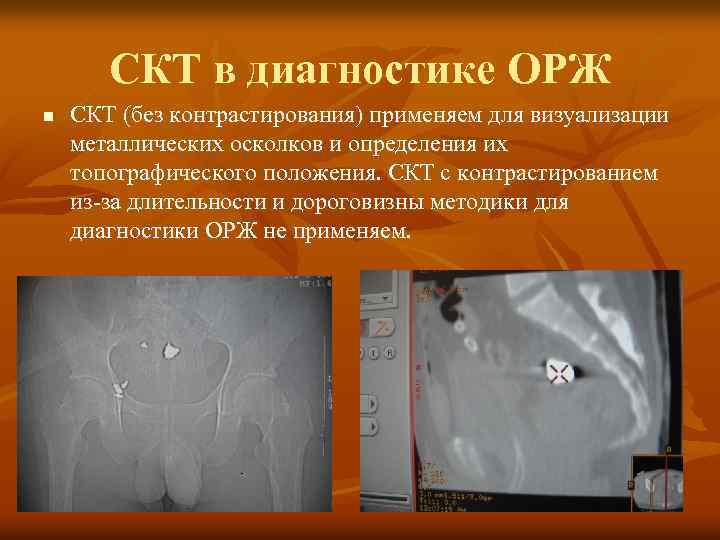
СКТ в диагностике ОРЖ n СКТ (без контрастирования) применяем для визуализации металлических осколков и определения их топографического положения. СКТ с контрастированием из-за длительности и дороговизны методики для диагностики ОРЖ не применяем.
СКТ в диагностике ОРЖ

Показания к лапаротомии – проникающий характер ранения Доказательствами проникающего ОРЖ считаем: 1. Клиническую картину внутрибрюшного кровотечения – геморрагический шок. 2. Клиническую картину повреждения полого органа – «доскообразный живот» . 3. Наличие свободной жидкости в брюшной полости при УЗИ. 4. Наличие осколков внутри брюшной полости по данным СКТ. 5. Проникающий характер ранения, установленный при ревизии раневого канала. 6. Выделение крови из прямой кишки. n

Характер повреждения органов У 21 (21%) отмечались непроникающие ранения, у 79 (79%) пострадавших с ОРЖ – проникающие ранения с повреждением органов брюшной полости, из которых у 25 (25%) пациентов отмечались изолированные повреждения одного органа (в основном – тонкая кишка, прямая кишка, печень, селезёнка), а у 54 (54%) – множественное огнестрельное повреждение внутрибрюшных органов.
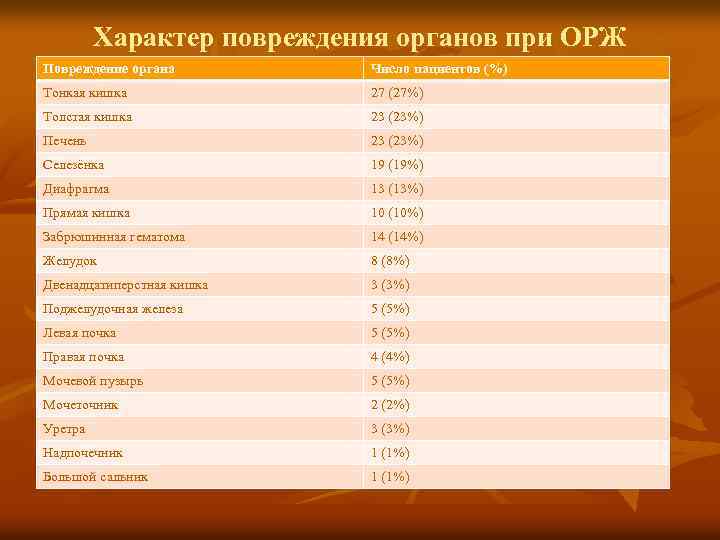
Характер повреждения органов при ОРЖ Повреждение органа Число пациентов (%) Тонкая кишка 27 (27%) Толстая кишка 23 (23%) Печень 23 (23%) Селезёнка 19 (19%) Диафрагма 13 (13%) Прямая кишка 10 (10%) Забрюшинная гематома 14 (14%) Желудок 8 (8%) Двенадцатиперстная кишка 3 (3%) Поджелудочная железа 5 (5%) Левая почка 5 (5%) Правая почка 4 (4%) Мочевой пузырь 5 (5%) Мочеточник 2 (2%) Уретра 3 (3%) Надпочечник 1 (1%) Большой сальник 1 (1%)

Наиболее «типовые» ранения Наиболее распространёнными являются следующие повреждения: 1. Торакоабдоминальные ранения с повреждением диафрагмы, печени, селезёнки – до 23 % ОРЖ. 2. Ранения передней брюшной стенки и поясничной области с повреждением тонкой и ободочной кишки – до 33% ОРЖ. 3. Ранения таза – до 10% ОРЖ.
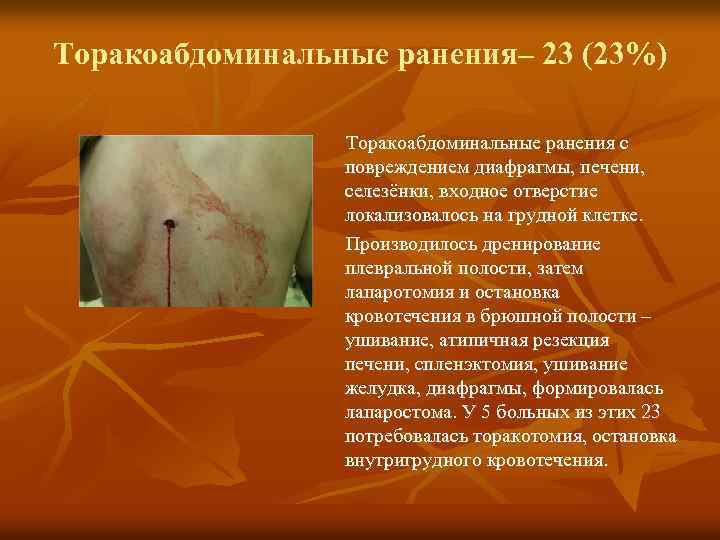
Торакоабдоминальные ранения– 23 (23%) Торакоабдоминальные ранения с повреждением диафрагмы, печени, селезёнки, входное отверстие локализовалось на грудной клетке. Производилось дренирование плевральной полости, затем лапаротомия и остановка кровотечения в брюшной полости – ушивание, атипичная резекция печени, спленэктомия, ушивание желудка, диафрагмы, формировалась лапаростома. У 5 больных из этих 23 потребовалась торакотомия, остановка внутригрудного кровотечения.
Ранения передней брюшной стенки и поясничных областей – 33(33%) Ранения передней брюшной стенки и поясничной области с повреждением тонкой и ободочной кишки – у 33% ОРЖ, которые сочетались с повреждением почки в 9%, поджелудочной железы у 5%, ДПК – у 3%. Выполнялись резекция/ушивание тонкой кишки; правосторонняя/левосторонняя гемиколэктомия, резекция поперечной ободочной кишки, нефрэктомия/ушивание почки, ушивание двенадцатиперстной кишки и поджелудочной железы, резекция хвоста поджелудочной железы (3 случая), ПДР (1 случай). Формировалась лапаростома для “second look” операции.
Повреждения таза и тазовых органов – 10 (10%) Характеризуются повреждением прямой кишки (10%), сигмовидной кишки (13%), мочевого пузыря (5%), уретры (3%), мочеточника (2%). Наиболее характерным симптомом повреждения прямой кишки считаем выделение крови из заднего прохода, мочевого пузыря – гематурию. Сочетаются с огнестрельными переломами таза и кровотечением из ягодичных и прямокишечных сосудов. Применялись операции по типу Гартмана или двуствольные сигмостомии с ушиванием прямой кишки, а также ушивание мочевого пузыря с эпицистостомией.

Триада “Damage control” Первичная (сокращённая) операция n Интенсивная терапия – компенсация кровопотери и витальных функций n Окончательная операция на гемодинамически и волемически стабильном пациенте n

Первичная (сокращённая операция) n n n Остановка кровотечения Остановка микробной контаминации Оставляем открытый живот лапаростома
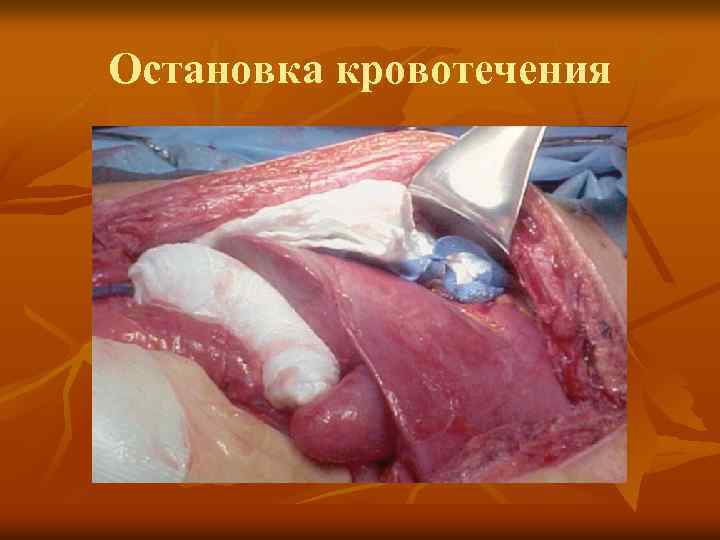
Остановка кровотечения

Окончательная операция Окончательное оперативное вмешательство выполняли при стабилизации гемодинамики, выведения пациента из шока и коррекции анемии – через 1 -2 сут после первичной операции. Во время окончательной операции повторно оценивали жизнеспособность органов, прежде всего кишечника, формировали анастомозы, дренировали и ушивали послойно наглухо брюшную полость. Преимущества разделения оперативного лечения ОРЖ на 2 этапа: 1. Позволяет экономить время оперирующего хирурга при массовом поступлении, так как сокращает время оперативного вмешательства до 3040 мин. 2. Временной интервал между вмешательствами позволяет сформироваться некрозу и демаркации в зоне «молекулярного сотрясения» огнестрельного повреждения органа, что позволяет адекватно оценить жизнеспособность тканей во время повторного вмешательства. 3. Реконструктивный этап выполняется на гемодинамически стабильном пациенте с адекватной перфузией и оксигенацией тканей. 4. Реконструктивный этап проводится в «плановом порядке» , что позволяет подобрать операционную бригаду и работать без спешки с использованием всех оперативных инструментов, оснащения.

Осложнения и летальность n n n Умерло 29 (29%) пострадавших с ОРЖ, преимущественно пациенты с сочетанной травмой и множественными повреждениями внутрибрюшных органов в основном в первые 3 -е сут после ранения по причине необратимого геморрагического шока. Отмечали следующие осложнения: некупируемый перитонит, требовавший последующих лаважей брюшной полости со стойким парезом кишечника и абдоминальным компартмент-синдромом – 6, несостоятельность швов кишечного анастомоза (2), перфорацию хронической язвы (1), ОЖКК из хронической язвы (1), аррозивное кровотечение по ходу раневого канала из ягодичной артерии (1), абсцесс брюшной полости (1), желчеистечение (3), жёлчно-плеврокожный свищ (1), нагноение раны (18), эвентрацию (1), флегмону промежности (1), лигатурные свищи (3) (всего 39%). Характерно, что все больные с указанными поздними осложнениями выжили, т. е. если раненый дожил до поздних гнойно-септических осложнений, то прогноз более благоприятный.

Выводы Данная работа создаёт алгоритм лечения пострадавших с ОРЖ, регламентируя объём дооперационных лечебных мероприятий и обследований, двухэтапную тактику хирургического лечения пострадавших. 1. ОРЖ в настояшее время характеризуются преобладанием минно-взрывной травмы с околочными ранениями – 93%, тогда как пулевые ранения отмечены лишь у 7 % пострадавших. Наиболее часто отмечалось повреждение тонкой кишки – 27%, толстой кишки – 23%, печени – 23%, селезёнки – 19%, диафрагмы – 13%, прямой кишки – 10%. 2. Объём экстренного обследования пострадавших с ОРЖ следует ограничить УЗИ и СКТ без контрастирования. Данные методы должны применяться обязательно (при стабильной гемодинамике пострадавшего) даже если хирург уверен в «непроникающем» характере ранения. 3. Показаниями к лапаротомии при ОРЖ являются геморрагический шок, перитонит, наличие свободной жидкости по УЗ данным и внутрибрюшных инородных тел по КТ-данным, проникающий характер ранения по данным ревизии раневого канала и выделение крови из прямой кишки. 4. Оперативное лечение всех больных с ОРЖ рекомендуем разделять на 2 этапа: сокращённая первичная операция и окончательная операция после стабилизации пациента.
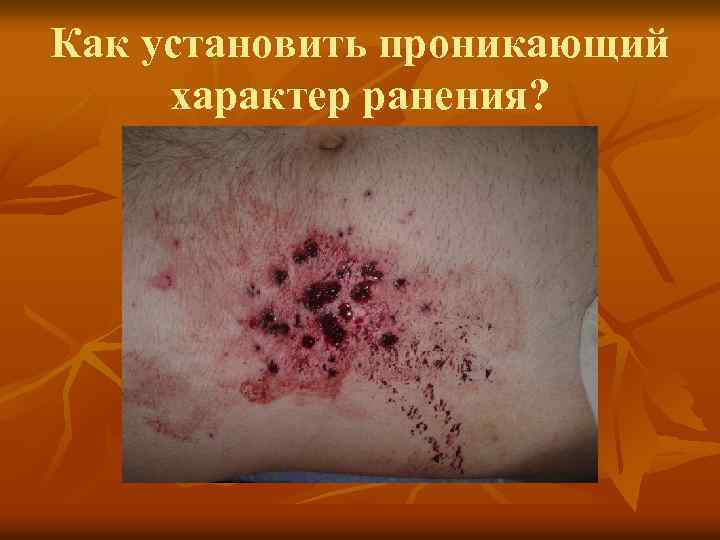
Как установить проникающий характер ранения?

Практические рекомендации Пострадавшему с ОРЖ даже при «спокойном животе» должна быть выполнено УЗИ и обзорная рентгенография органов брюшной полости. 2. Пострадавшему с огнестрельным ранением живота, спины, ягодичных областей и даже бёдер обязательно выполнять ректальное исследование для исключения повреждения прямой кишки. 3. Шов толстой кишки при ОРЖ необходимо полностью исключить из хирургической практики в связи с 100% ранней или поздней его несостоятельностью. Операция выбора при огнестрельном ранении толстой кишки – гемиколэктомия с формированием колостомы или илеотрансверзоанастомоза на этапе окончательной операции. 1.

Спасибо за внимание !
Тактика хирургического лечения ОРЖ.ppt