kostno-sustavnoy_apparat.ppt
- Количество слайдов: 99
 Лучевое исследование костносуставного аппарата 1
Лучевое исследование костносуставного аппарата 1
 Введение • Костно-суставная система как объект для рентгеновского исследования • Основоположники рентгеноостеопатологии • Рентгенологическое изображение скелета наглядно и просто • Причины ошибок • Необходимость знать лучевую анатомию скелета 2
Введение • Костно-суставная система как объект для рентгеновского исследования • Основоположники рентгеноостеопатологии • Рентгенологическое изображение скелета наглядно и просто • Причины ошибок • Необходимость знать лучевую анатомию скелета 2
 Литература для подготовки к занятию Основная: • • Материалы лекционного курса. Л. Д. Линденбратен, И. П. Королюк. Медицинская радиология и рентгенология (основы лучевой диагностики и лучевой терапии). М. , 1993. С. 353 – 388. Л. Д. Линденбратен, Л. Б. Наумов. Медицинская рентгенология. М. , 1984. С. 2 – 72; 269 – 319. Л. Д. Линденбратен, Ф. М. Лясс. Медицинская радиология. М. , 1986. С. 207 – 214. Дополнительная: • • • И. Г. Лагунова. Рентгеноанатомия скелета. М. , Медицина, 1981. В. И. Садофьева. Нормальная рентгеноанатомия костно-суставной системы у детей. Л. , 1990. С. А. Рейнберг. Рентгенодиагностика заболеваний костей и суставов. М. , 1964. Бонтрагер К. Л. Руководство по рентгенографии с рентгеноанатомическим атласом укладок / Кеннет Л. Бонтрагер; 5 -е изд. – М. : ИНТЕЛМЕДТЕХНИКА, 2005. - 848 с. : ил. Кишковский А. Н. , Тютин Л. А. , Есиновская Г. Н. Атлас укладок при рентгенологических исследованиях. –Л. : Медицина, 1987. - 520 с. , ил. Майкова-Строганова В. С. , Рохлин Д. Г. Кости и суставы в рентгеновском изображении. Конечности. Л. : Медгиз, 1957 3
Литература для подготовки к занятию Основная: • • Материалы лекционного курса. Л. Д. Линденбратен, И. П. Королюк. Медицинская радиология и рентгенология (основы лучевой диагностики и лучевой терапии). М. , 1993. С. 353 – 388. Л. Д. Линденбратен, Л. Б. Наумов. Медицинская рентгенология. М. , 1984. С. 2 – 72; 269 – 319. Л. Д. Линденбратен, Ф. М. Лясс. Медицинская радиология. М. , 1986. С. 207 – 214. Дополнительная: • • • И. Г. Лагунова. Рентгеноанатомия скелета. М. , Медицина, 1981. В. И. Садофьева. Нормальная рентгеноанатомия костно-суставной системы у детей. Л. , 1990. С. А. Рейнберг. Рентгенодиагностика заболеваний костей и суставов. М. , 1964. Бонтрагер К. Л. Руководство по рентгенографии с рентгеноанатомическим атласом укладок / Кеннет Л. Бонтрагер; 5 -е изд. – М. : ИНТЕЛМЕДТЕХНИКА, 2005. - 848 с. : ил. Кишковский А. Н. , Тютин Л. А. , Есиновская Г. Н. Атлас укладок при рентгенологических исследованиях. –Л. : Медицина, 1987. - 520 с. , ил. Майкова-Строганова В. С. , Рохлин Д. Г. Кости и суставы в рентгеновском изображении. Конечности. Л. : Медгиз, 1957 3
 Виды костей • трубчатые (длинные: плечевая, кости предплечья, бедренная, кости голени; короткие: ключицы, фаланги, кости пясти и плюсны) • губчатые (длинные: ребра, грудина; короткие: позвонки, кости запястья, предплюсны и сесамовидные) • плоские (кости свода черепа, таза, лопатки) • смешанные кости (кости основания черепа) 4
Виды костей • трубчатые (длинные: плечевая, кости предплечья, бедренная, кости голени; короткие: ключицы, фаланги, кости пясти и плюсны) • губчатые (длинные: ребра, грудина; короткие: позвонки, кости запястья, предплюсны и сесамовидные) • плоские (кости свода черепа, таза, лопатки) • смешанные кости (кости основания черепа) 4
 Особенности рентгеновского изображения костей • Положение, форма и величина костей отражаются на • • рентгенограммах. Рентгеновское излучение поглощается минеральными солями На снимках видны преимущественно плотные части кости (костные балки и трабекулы) Мягкие ткани в физиологических условиях не дают структурного рентгеновского изображения Фасции, мышцы и подкожно-жировая клетчатка слабоинтенсивные тени Мягкотканые анатомические структуры видны при УЗИ, КТ, МРТ Губчатая и компактная костная ткань Метафизы и эпифизы - губчатая костная ткань 5
Особенности рентгеновского изображения костей • Положение, форма и величина костей отражаются на • • рентгенограммах. Рентгеновское излучение поглощается минеральными солями На снимках видны преимущественно плотные части кости (костные балки и трабекулы) Мягкие ткани в физиологических условиях не дают структурного рентгеновского изображения Фасции, мышцы и подкожно-жировая клетчатка слабоинтенсивные тени Мягкотканые анатомические структуры видны при УЗИ, КТ, МРТ Губчатая и компактная костная ткань Метафизы и эпифизы - губчатая костная ткань 5
 Особенности рентгеновского изображения костей (продолжение) • Трубчатая кость- диафиз, метафизы, эпифизы и апофизы • Диафиз — тело кости, на всем протяжении - костномозговой • • канал Кортикальный слой - интенсивная однородная тень, истончается по направлению к метафизам Неровности в местах прикрепления связок и сухожилий мышц Метафизы – губчатая кость, нет костно-мозгового канала Эпифизы – суставные концы трубчатых костей Эпиметафизарный ростковый хрящ у детей Апофиз - место прикрепления связок, самостоятельное ядро окостенения Суставной хрящ на рентгенограммах не дает тени Рентгеновская суставная щель шире истинной 6
Особенности рентгеновского изображения костей (продолжение) • Трубчатая кость- диафиз, метафизы, эпифизы и апофизы • Диафиз — тело кости, на всем протяжении - костномозговой • • канал Кортикальный слой - интенсивная однородная тень, истончается по направлению к метафизам Неровности в местах прикрепления связок и сухожилий мышц Метафизы – губчатая кость, нет костно-мозгового канала Эпифизы – суставные концы трубчатых костей Эпиметафизарный ростковый хрящ у детей Апофиз - место прикрепления связок, самостоятельное ядро окостенения Суставной хрящ на рентгенограммах не дает тени Рентгеновская суставная щель шире истинной 6
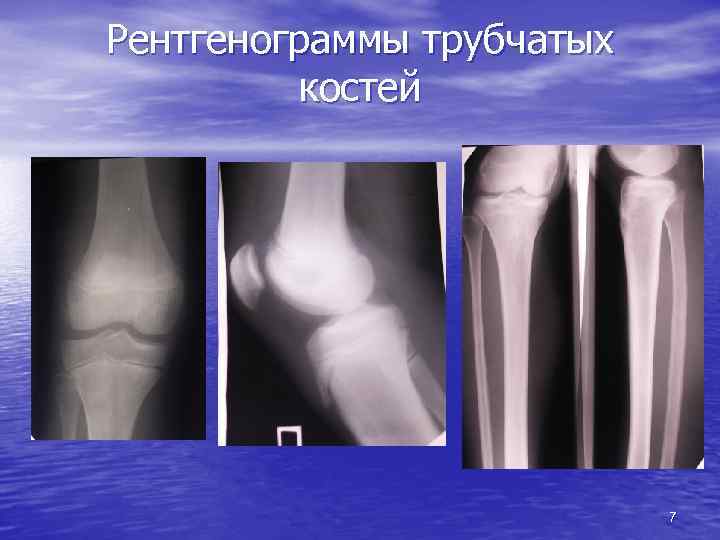 Рентгенограммы трубчатых костей 7
Рентгенограммы трубчатых костей 7
 короткие трубчатые плоские губчатые 8
короткие трубчатые плоские губчатые 8
 Методики лучевого исследования • Основные: рентгенография, электрорентгенография, рентгеноскопия, цифровая рентгенография • Дополнительные: рентгенография в нетипичных проекциях, рентгенография с прямым увеличением, томография (линейная), функциональные рентгенограммы • Специальные методики лучевого исследования: остеоденситометрия, компьютерная томография, остеосцинтиграфия, однофотонная эмиссионная компьютерная томография, магнитно-резонансная томография, ультрасонография, термография • Методы интервенционной радиологии: артрография, фистулография, ангиография, пункционная диагностическая биопсия 9
Методики лучевого исследования • Основные: рентгенография, электрорентгенография, рентгеноскопия, цифровая рентгенография • Дополнительные: рентгенография в нетипичных проекциях, рентгенография с прямым увеличением, томография (линейная), функциональные рентгенограммы • Специальные методики лучевого исследования: остеоденситометрия, компьютерная томография, остеосцинтиграфия, однофотонная эмиссионная компьютерная томография, магнитно-резонансная томография, ультрасонография, термография • Методы интервенционной радиологии: артрография, фистулография, ангиография, пункционная диагностическая биопсия 9
 Методики лучевого исследования 10
Методики лучевого исследования 10
 Рентгенография. • Основная методика • Часто применяется Правила проведения рентгенографии: • должно быть получено изображение всей кости со смежными ей суставами, или сустава с прилежащими отделами кости; • рентгенограммы должны быть выполнены как минимум в двух взаимноперпендикуллярных проекциях. 11
Рентгенография. • Основная методика • Часто применяется Правила проведения рентгенографии: • должно быть получено изображение всей кости со смежными ей суставами, или сустава с прилежащими отделами кости; • рентгенограммы должны быть выполнены как минимум в двух взаимноперпендикуллярных проекциях. 11
 Рентгеноскопия • Получение изображения на • • флюоресцирующем экране Просмотр в динамике ЭОП(электронно-оптический преобразователь), УРИ (усилитель рентгеновского изображения) Контроль за ходом репозиции отломков при сложных переломах и при вправлении вывихов Большая лучевая нагрузка на пациента и медицинский персонал 12
Рентгеноскопия • Получение изображения на • • флюоресцирующем экране Просмотр в динамике ЭОП(электронно-оптический преобразователь), УРИ (усилитель рентгеновского изображения) Контроль за ходом репозиции отломков при сложных переломах и при вправлении вывихов Большая лучевая нагрузка на пациента и медицинский персонал 12
 Рентгенография в нетипичных проекциях • Изучения отдельных сложно устроенных • • областей скелета Недостаточная информация на стандартных рентгенограммах Аксиальные рентгенограммы суставов Рентгенограммы височных костей по Шуллеру, Майеру, Стенверсу Рентгенограмма С 1 -С 2 через открытый рот 13
Рентгенография в нетипичных проекциях • Изучения отдельных сложно устроенных • • областей скелета Недостаточная информация на стандартных рентгенограммах Аксиальные рентгенограммы суставов Рентгенограммы височных костей по Шуллеру, Майеру, Стенверсу Рентгенограмма С 1 -С 2 через открытый рот 13
 Рентгенография в нетипичных проекциях 14
Рентгенография в нетипичных проекциях 14
 Рентгенография с прямым увеличением • увеличенное расстояние между объектом и рентгеновской плёнкой • изучение тонкой структуры костей • ранняя диагностика патологических процессов • специальные рентгеновские аппараты с микрофокусным анодом • микрофокусная рентгенография 15
Рентгенография с прямым увеличением • увеличенное расстояние между объектом и рентгеновской плёнкой • изучение тонкой структуры костей • ранняя диагностика патологических процессов • специальные рентгеновские аппараты с микрофокусным анодом • микрофокусная рентгенография 15
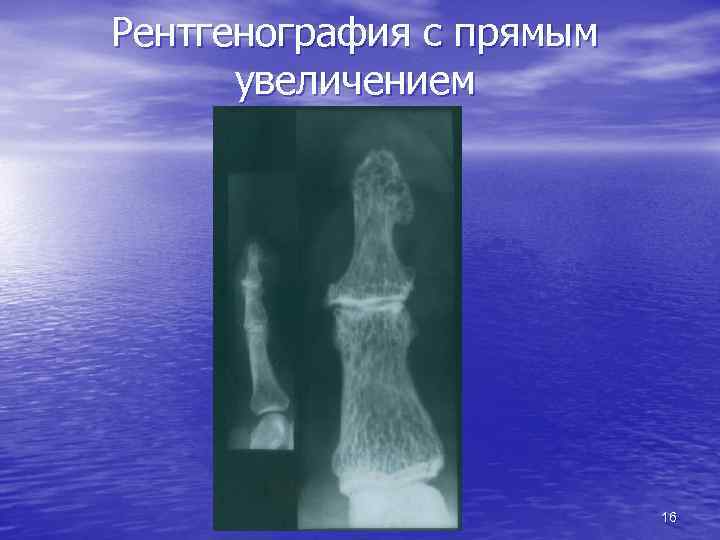 Рентгенография с прямым увеличением 16
Рентгенография с прямым увеличением 16
 Томография (рутинная, линейная) • изображение изучаемой области на • • • интересующих уровнях одновременное и разнонаправленное движение рентгеновской трубки и кассеты подробное изучение структуры и протяженности патологического участка выявление небольших участков поражения визуализация отделов скелета сложной конфигурации замена на КТ или МРТ 17
Томография (рутинная, линейная) • изображение изучаемой области на • • • интересующих уровнях одновременное и разнонаправленное движение рентгеновской трубки и кассеты подробное изучение структуры и протяженности патологического участка выявление небольших участков поражения визуализация отделов скелета сложной конфигурации замена на КТ или МРТ 17
 Функциональные рентгенограммы • с нагрузкой на сустав (стопы с целью диагностики плоскостопия) • максимальное движение (сгибания, разгибание, наклон) • выявление скрытых изменений в суставах • нестабильность двигательного сегмента позвоночника 18
Функциональные рентгенограммы • с нагрузкой на сустав (стопы с целью диагностики плоскостопия) • максимальное движение (сгибания, разгибание, наклон) • выявление скрытых изменений в суставах • нестабильность двигательного сегмента позвоночника 18
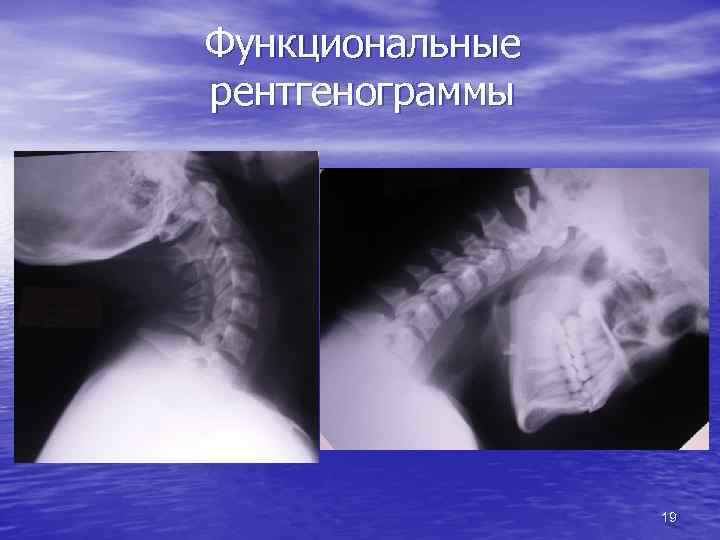 Функциональные рентгенограммы 19
Функциональные рентгенограммы 19
 Абсорбциометрия (остеоденситометрия) • диагностика системного или локального • • остеопороза количественная оценка биоминеральной плотности костей рентгеновская трубка (двухфотонная абсорбциометрия) гамма-излучающий радионуклид (гадолиний) пьезоэлектрический кристалл (ультразвуковая остеоденситометрия) 20
Абсорбциометрия (остеоденситометрия) • диагностика системного или локального • • остеопороза количественная оценка биоминеральной плотности костей рентгеновская трубка (двухфотонная абсорбциометрия) гамма-излучающий радионуклид (гадолиний) пьезоэлектрический кристалл (ультразвуковая остеоденситометрия) 20
 Остеоденситометрия 21
Остеоденситометрия 21
 Компьютерная томография • широко внедрена в медицинскую практику • в значительной степени заменила традиционную томографию 22
Компьютерная томография • широко внедрена в медицинскую практику • в значительной степени заменила традиционную томографию 22
 Компьютерная томография 23
Компьютерная томография 23
 Методы радионуклидной диагностики. Остеосцинтиграфия и однофотонная эмиссионная КТ. • равномерное накопление РФП у здорового и симметрично накапливается в скелете. • холодные» очаги - костные инфаркты и асептический некроз кости • горячие очаги - переломы, остеомиелит, артрит, опухоли • высокая чувствительность, но низкая специфичность 24
Методы радионуклидной диагностики. Остеосцинтиграфия и однофотонная эмиссионная КТ. • равномерное накопление РФП у здорового и симметрично накапливается в скелете. • холодные» очаги - костные инфаркты и асептический некроз кости • горячие очаги - переломы, остеомиелит, артрит, опухоли • высокая чувствительность, но низкая специфичность 24
 Остеосцинтиграфия 25
Остеосцинтиграфия 25
 Магнитно-резонансная томография • наилучшая визуализация мягких тканей и костного мозга • получение изображения объекта в различных плоскостях • визуализация сосудов без их контрастирования • изображение мелких сосудов - введение препарата на основе гадолиния 26
Магнитно-резонансная томография • наилучшая визуализация мягких тканей и костного мозга • получение изображения объекта в различных плоскостях • визуализация сосудов без их контрастирования • изображение мелких сосудов - введение препарата на основе гадолиния 26
 Магнитно-резонансная томография 27
Магнитно-резонансная томография 27
 Ультрасонография (УЗИ) • доступный и недорогой метод • оценка мягких тканей опорно-двигательного • • • аппарата травматические состояния сухожилий и связок, суставной выпот рентгенонегативные инородные тела изменения объёма надкостницы мягкотканый компонент злокачественной опухоли кости диагностики дисплазии тазобедренного сустава у детей 28
Ультрасонография (УЗИ) • доступный и недорогой метод • оценка мягких тканей опорно-двигательного • • • аппарата травматические состояния сухожилий и связок, суставной выпот рентгенонегативные инородные тела изменения объёма надкостницы мягкотканый компонент злокачественной опухоли кости диагностики дисплазии тазобедренного сустава у детей 28
 Ультрасонография 29
Ультрасонография 29
 Артрография • введение в полость сустава водорастворимого • • • контрастного вещества введение газа - пневмоартрография с двойным контрастированием неконтрастные внутрисуставные инородные тела повреждения связочного аппарата и менисков суставов дополняется артроскопией 30
Артрография • введение в полость сустава водорастворимого • • • контрастного вещества введение газа - пневмоартрография с двойным контрастированием неконтрастные внутрисуставные инородные тела повреждения связочного аппарата и менисков суставов дополняется артроскопией 30
 Артрография 31
Артрография 31
 Фистулография • хронический остеомиелит, осложнённый образованием свищей • направление хода свища и сообщения нервами, сосудами и др. • введение контрастного препарата (йодолипола) в свищевые ходы 32
Фистулография • хронический остеомиелит, осложнённый образованием свищей • направление хода свища и сообщения нервами, сосудами и др. • введение контрастного препарата (йодолипола) в свищевые ходы 32
 Ангиография • оценки характера кровоснабжения опухолей костей • определение локализации повреждений сосудов • эмболизация сосудов при кровотечении • диагностика аномалий развития сосудов 33
Ангиография • оценки характера кровоснабжения опухолей костей • определение локализации повреждений сосудов • эмболизация сосудов при кровотечении • диагностика аномалий развития сосудов 33
 Фистулография и ангиография 34
Фистулография и ангиография 34
 • Плоскостопие – деформация, выражающаяся уплощением сводов стопы. • Чаще наблюдается уплощение продольного свода (продольное плоскостопие), реже – поперечного (поперечное плоскостопие). Возможно их сочетание. Плоскостопие может быть врожденным и приобретенным. Степень продольного плоскостопия рентгенометрически устанавливается Таблица 1. Степени продольного в зависимости от изменений угла и высоты продольного свода. плоскостопия Показатель норма I степень III степень Угол продольного свода 125° - 130° 131° - 140° 141° - 155° Более 155° Высота продольного свода 39 мм 35 – 25 мм 24 – 17 мм менее 17 мм • Критериями степени поперечного плоскостопия являются параметры угловых отклонений I плюсневой кости и 1 -го пальца. На рентгенограммах проводят три прямые линии, соответствующие продольным осям I-II плюсневой кости и основной фаланге 1 -го пальца Таблица 2. Степени поперечного плоскостопия Показатель I степень III степень IVстепень Угол между I-II плюсневыми костями 10° -12° до 15° до 20°< Угол отклонения 1 - 15° - 20° до 30° до 40°< 35 [1]
• Плоскостопие – деформация, выражающаяся уплощением сводов стопы. • Чаще наблюдается уплощение продольного свода (продольное плоскостопие), реже – поперечного (поперечное плоскостопие). Возможно их сочетание. Плоскостопие может быть врожденным и приобретенным. Степень продольного плоскостопия рентгенометрически устанавливается Таблица 1. Степени продольного в зависимости от изменений угла и высоты продольного свода. плоскостопия Показатель норма I степень III степень Угол продольного свода 125° - 130° 131° - 140° 141° - 155° Более 155° Высота продольного свода 39 мм 35 – 25 мм 24 – 17 мм менее 17 мм • Критериями степени поперечного плоскостопия являются параметры угловых отклонений I плюсневой кости и 1 -го пальца. На рентгенограммах проводят три прямые линии, соответствующие продольным осям I-II плюсневой кости и основной фаланге 1 -го пальца Таблица 2. Степени поперечного плоскостопия Показатель I степень III степень IVстепень Угол между I-II плюсневыми костями 10° -12° до 15° до 20°< Угол отклонения 1 - 15° - 20° до 30° до 40°< 35 [1]
 новорожденный 3 мес 6 мес 1 год 1, 5 года 2 года 1 3 года 4 года 5 лет 6 лет 7 лет 9 -10 лет 36
новорожденный 3 мес 6 мес 1 год 1, 5 года 2 года 1 3 года 4 года 5 лет 6 лет 7 лет 9 -10 лет 36
 Порядок анализа изображений позвоночника • Позвоночный столб в целом • Межпозвонковые диски и суставы, характер движений в позвоночном двигательном сегменте • Каждый позвонок • Стенки позвоночного канала, спинной мозг, его корешки, ликворные прстранства • Паравертебральные мягкие ткани 37
Порядок анализа изображений позвоночника • Позвоночный столб в целом • Межпозвонковые диски и суставы, характер движений в позвоночном двигательном сегменте • Каждый позвонок • Стенки позвоночного канала, спинной мозг, его корешки, ликворные прстранства • Паравертебральные мягкие ткани 37
 Семиотика патологических состояний • Изменение положения, величины и формы кости • Изменение структуры кости • Изменение поверхности кости • Изменение суставных поверхностей • Изменение объёма и конфигурации мягкие тканей 38
Семиотика патологических состояний • Изменение положения, величины и формы кости • Изменение структуры кости • Изменение поверхности кости • Изменение суставных поверхностей • Изменение объёма и конфигурации мягкие тканей 38
 Перелом • повреждение с нарушением целостности кости • механическая сила больше прочности здоровой костной ткани • наличие линии перелома • нарушение целостности контуров кости • смещение отломков • патологический перелом 39
Перелом • повреждение с нарушением целостности кости • механическая сила больше прочности здоровой костной ткани • наличие линии перелома • нарушение целостности контуров кости • смещение отломков • патологический перелом 39
 Перелом костей предплечья 40
Перелом костей предплечья 40
 Виды переломов. Характер смещения отломков. 41
Виды переломов. Характер смещения отломков. 41
 Особенности переломов в детском возрасте Поднадкостничиый перелом • симптом "уступа" или "ступеньки" • линия перелома не видна • смещения отломков нет • надкостница толстая и эластичная Эпифизеолиз/апофизеолиз • линия перелома проходит по • • метаэпифизарному/апофизарному хрящу смещение эпифиза или апофиза клиновидная форма ростковой зоны 42
Особенности переломов в детском возрасте Поднадкостничиый перелом • симптом "уступа" или "ступеньки" • линия перелома не видна • смещения отломков нет • надкостница толстая и эластичная Эпифизеолиз/апофизеолиз • линия перелома проходит по • • метаэпифизарному/апофизарному хрящу смещение эпифиза или апофиза клиновидная форма ростковой зоны 42
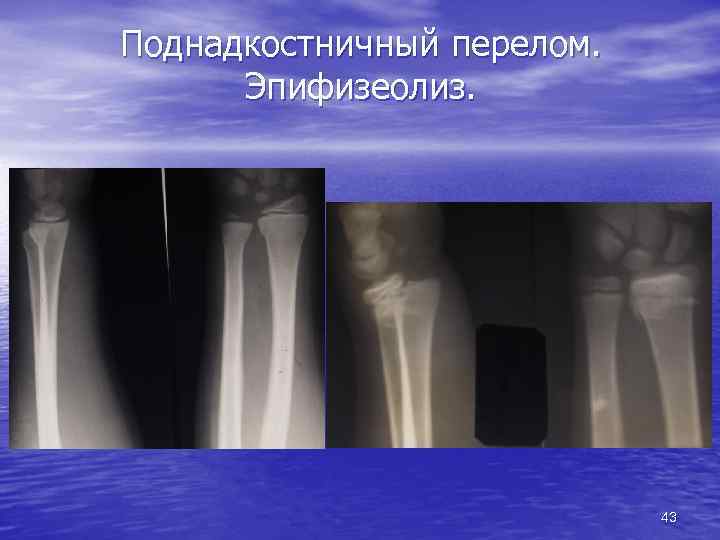 Поднадкостничный перелом. Эпифизеолиз. 43
Поднадкостничный перелом. Эпифизеолиз. 43
 Признаки заживления перелома • перестройка костной структуры и • • • сглаженность отломков соединительнотканная мозоль 7 -10 дней остеоидная мозоль – 14 -20 дней соединительнотканная и остеоидная мозоль на рентгенограмме не видны периостальная костная мозоль (3 -4 недели) восстановление костной структуры (1 -2 года) 44
Признаки заживления перелома • перестройка костной структуры и • • • сглаженность отломков соединительнотканная мозоль 7 -10 дней остеоидная мозоль – 14 -20 дней соединительнотканная и остеоидная мозоль на рентгенограмме не видны периостальная костная мозоль (3 -4 недели) восстановление костной структуры (1 -2 года) 44
 Заживление перелома 45
Заживление перелома 45
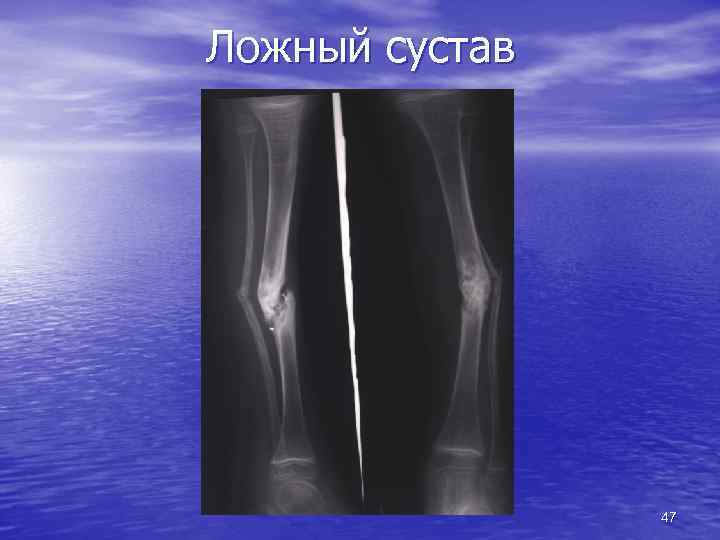
 Ложный сустав • неудачная репозиция отломков костей • нарушение иммобилизации конечности • отсутствие достаточного кровоснабжения • сохранение линии перелома • суставная щель неоартроза • сглаживание концов костных фрагментов • закрытие костномозгового канала 46
Ложный сустав • неудачная репозиция отломков костей • нарушение иммобилизации конечности • отсутствие достаточного кровоснабжения • сохранение линии перелома • суставная щель неоартроза • сглаживание концов костных фрагментов • закрытие костномозгового канала 46
 Ложный сустав 47
Ложный сустав 47
 Стресс-переломы Наиболее распространенные локализации «стресс-переломов» 48
Стресс-переломы Наиболее распространенные локализации «стресс-переломов» 48
 Типичный «стресс-перелом» 49
Типичный «стресс-перелом» 49
 Увеличение объёма кости • гиперостоз - утолщение кости за счет • • • периостального костеобразования остеосклероз – остеобластический процесс Уменьшение прозрачности кости хронический остеомиелит, сифилис вздутие - увеличение объёма на фоне уменьшения костной ткани костная киста, гигантоклеточная опухоль 50
Увеличение объёма кости • гиперостоз - утолщение кости за счет • • • периостального костеобразования остеосклероз – остеобластический процесс Уменьшение прозрачности кости хронический остеомиелит, сифилис вздутие - увеличение объёма на фоне уменьшения костной ткани костная киста, гигантоклеточная опухоль 50
 Уменьшение объёма кости • атрофия из-за неподвижности, иммобилизации, невесомости • нейротрофические и гормональные расстройства • атрофия от длительного давления 51
Уменьшение объёма кости • атрофия из-за неподвижности, иммобилизации, невесомости • нейротрофические и гормональные расстройства • атрофия от длительного давления 51
 Гиперостоз. Вздутие. Атрофия. 52
Гиперостоз. Вздутие. Атрофия. 52
 Остеосклероз 53
Остеосклероз 53
 Изменения формы кости • несовершенный остеогенез • неправильное сращение отломков после перелома • Рахит. Признаки: → “разрыхление” зоны предварительного обызвествления → бокаловидная форма метафизов → уменьшение и неровность контуров эпифизов → дугообразное искривление диафизов 54
Изменения формы кости • несовершенный остеогенез • неправильное сращение отломков после перелома • Рахит. Признаки: → “разрыхление” зоны предварительного обызвествления → бокаловидная форма метафизов → уменьшение и неровность контуров эпифизов → дугообразное искривление диафизов 54
 Рахит 55
Рахит 55
 Изменение структуры кости. Остеобластичекий тип изменения костной структуры. • остеосклероз - увеличение • • известьсодержащих элементов мелкопетлистая структура уплотнение кортикального слоя сужение костномозгового канала хронический остеомиелит третичный сифилис мраморная болезнь отравления тяжелыми металлами остеобластические метастазы 56
Изменение структуры кости. Остеобластичекий тип изменения костной структуры. • остеосклероз - увеличение • • известьсодержащих элементов мелкопетлистая структура уплотнение кортикального слоя сужение костномозгового канала хронический остеомиелит третичный сифилис мраморная болезнь отравления тяжелыми металлами остеобластические метастазы 56
 Остеолитический тип изменения костной структуры • остеопороз - равномерное уменьшение • • • известьсодержащих элементов крупнопетлистая костная структура истончение кортикального слоя расширение костномозгового канала местный - предшествует деструкции регионарный (в суставных концах костей при артрите) распространенный нарушении кровоснабжения и иннервации конечности в старческом возрасте эндокринные и метаболические нарушения 57
Остеолитический тип изменения костной структуры • остеопороз - равномерное уменьшение • • • известьсодержащих элементов крупнопетлистая костная структура истончение кортикального слоя расширение костномозгового канала местный - предшествует деструкции регионарный (в суставных концах костей при артрите) распространенный нарушении кровоснабжения и иннервации конечности в старческом возрасте эндокринные и метаболические нарушения 57
 Остеопороз 58
Остеопороз 58
 Деструкция кости • постепенно возникающее разрушение кости с замещением патологической тканью • просветление на рентгенограмме 59
Деструкция кости • постепенно возникающее разрушение кости с замещением патологической тканью • просветление на рентгенограмме 59
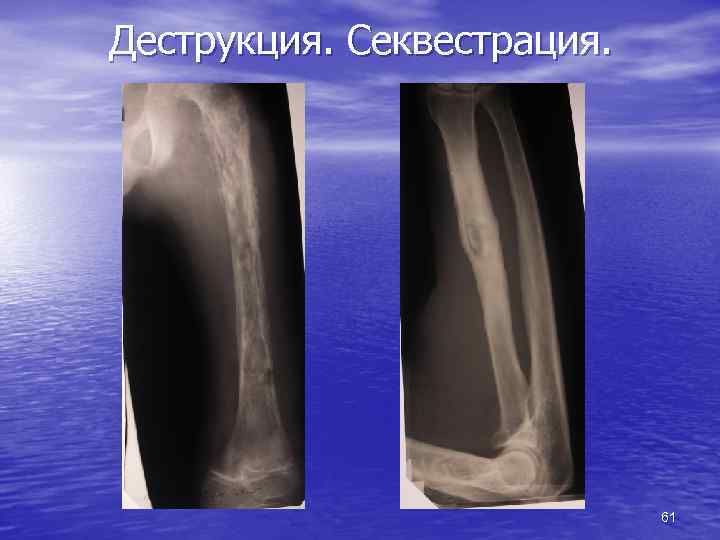
 Остеонекроз • омертвение участка кости • следствие недостаточного питания • плотный малоструктурный участок • секвестры при хроническом остеомиелите • губчатые секвестры при туберкулезном • • артрите асептический остеонекроз при остеохондропатиях болезнь Легга-Кальве-Пертеса, болезнь Осгуд -Шляттера, Шинца 60
Остеонекроз • омертвение участка кости • следствие недостаточного питания • плотный малоструктурный участок • секвестры при хроническом остеомиелите • губчатые секвестры при туберкулезном • • артрите асептический остеонекроз при остеохондропатиях болезнь Легга-Кальве-Пертеса, болезнь Осгуд -Шляттера, Шинца 60
 Деструкция. Секвестрация. 61
Деструкция. Секвестрация. 61
 Болезнь Легга-Кальве-Пертеса 62
Болезнь Легга-Кальве-Пертеса 62
 Виды периоститов 63
Виды периоститов 63
 Нарушения соотношений между суставными поверхностями • вывихи или подвывихи. • травматический или патологический характер 64
Нарушения соотношений между суставными поверхностями • вывихи или подвывихи. • травматический или патологический характер 64
 Вывих 65
Вывих 65
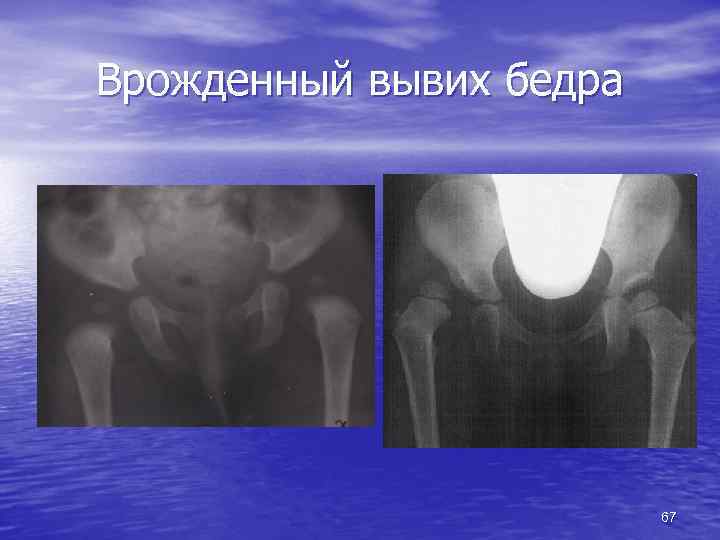
 Врожденный вывих бедра • недоразвитие вертлужной впадины • смещение головки бедра кверху и латерально • важность ранней диагностики • УЗИ • традиционная рентгенография в 3 месяца 66
Врожденный вывих бедра • недоразвитие вертлужной впадины • смещение головки бедра кверху и латерально • важность ранней диагностики • УЗИ • традиционная рентгенография в 3 месяца 66
 Врожденный вывих бедра 67
Врожденный вывих бедра 67
 УЗИ тазобедренных суставов 68
УЗИ тазобедренных суставов 68
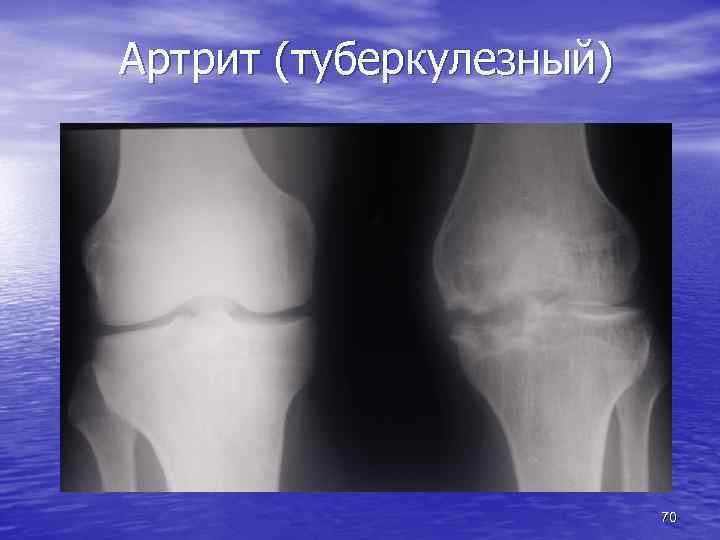
 Изменение суставных поверхностей Артрит - воспалительное заболевание • гнойный • туберкулезный • инфекционно-аллергический (ревматоидный) • деструктивные очаги в суставных поверхностях • сужение суставной щели Артроз - дегенеративно-дистрофическое заболевание • изнашивание суставного гиалинового хряща • неадекватная нагрузка на сустав • возрастные изменения • сужение рентгеновской суставной щели • краевые костные разрастания • субхондральный склероз Костный анкилоз • разрушение не только хряща, но и суставных концов костей • переход костных балок с одной кости на другую 69
Изменение суставных поверхностей Артрит - воспалительное заболевание • гнойный • туберкулезный • инфекционно-аллергический (ревматоидный) • деструктивные очаги в суставных поверхностях • сужение суставной щели Артроз - дегенеративно-дистрофическое заболевание • изнашивание суставного гиалинового хряща • неадекватная нагрузка на сустав • возрастные изменения • сужение рентгеновской суставной щели • краевые костные разрастания • субхондральный склероз Костный анкилоз • разрушение не только хряща, но и суставных концов костей • переход костных балок с одной кости на другую 69
 Артрит (туберкулезный) 70
Артрит (туберкулезный) 70
 Артроз 71
Артроз 71
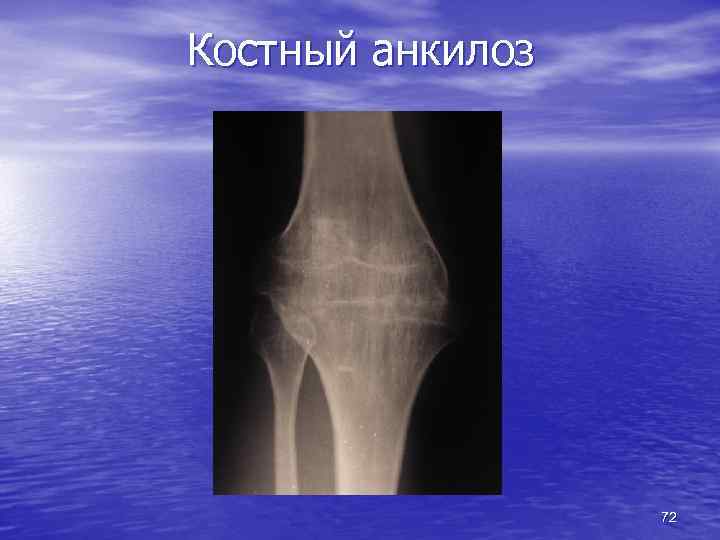 Костный анкилоз 72
Костный анкилоз 72
 Изменение объёма и конфигурации мягкие тканей • достаточно гомогенные тени небольшой интенсивности • увеличение объёма отёка (артрит, острый остеомиелит) • длительное отсутствие функции приводит к уменьшению объёма • гематома в зоне перелома на рентгенограмме не видна 73
Изменение объёма и конфигурации мягкие тканей • достаточно гомогенные тени небольшой интенсивности • увеличение объёма отёка (артрит, острый остеомиелит) • длительное отсутствие функции приводит к уменьшению объёма • гематома в зоне перелома на рентгенограмме не видна 73
 Изменение объёма и конфигурации мягких тканей (продолжение) • изменение плотности и однородности структуры • участки патологического костеобразования при • • • злокачественной опухоли. участки кальцификации в мышцах (оссифицирующий миозит) обызвествленные паразиты (цистицеркоз, эхинококкоз) обширные просветления газовая гангрена травмы грудной клетки или органов шеи содержащих воздух 74
Изменение объёма и конфигурации мягких тканей (продолжение) • изменение плотности и однородности структуры • участки патологического костеобразования при • • • злокачественной опухоли. участки кальцификации в мышцах (оссифицирующий миозит) обызвествленные паразиты (цистицеркоз, эхинококкоз) обширные просветления газовая гангрена травмы грудной клетки или органов шеи содержащих воздух 74
 Остеогенная саркома 75
Остеогенная саркома 75
 Скопление воздуха в мягких тканях шеи 76
Скопление воздуха в мягких тканях шеи 76
 Заключение • Используя свойства рентгеновских лучей • проникать через ткани человека, в частности через костную ткань, и поглощаться в различной степени от ее плотности, рентгенологический метод сохраняет ведущие позиции в диагностике заболеваний и повреждений опорно-двигательного аппарата. С другой стороны, с развитием других современных высоко информативных методов лучевой диагностики расширяются возможности своевременной и качественной диагностики данного вида патологии. 77
Заключение • Используя свойства рентгеновских лучей • проникать через ткани человека, в частности через костную ткань, и поглощаться в различной степени от ее плотности, рентгенологический метод сохраняет ведущие позиции в диагностике заболеваний и повреждений опорно-двигательного аппарата. С другой стороны, с развитием других современных высоко информативных методов лучевой диагностики расширяются возможности своевременной и качественной диагностики данного вида патологии. 77
 План описания рентгенограммы • • • • Фамилия, пол и возраст пациента. Что и в каких проекциях снято. Если исследование проводилось с использованием контрастных веществ, то указать название методики и контрастного вещества. Оценка качества снимка (негатив или позитив, контрастность, резкость, наличие артефактов). По состоянию ростковых зон и ядер окостенения определить есть ли нарушение темпов окостенения. Определить наличие травматического повреждения. – При обнаружении перелома указать: а) локализацию; б) вид перелома; в) характер и степень смещения дистального отломка; г) наличие признаков заживления (характер краев отломков, состояние костно-мозгового канала, наличие периостальной мозоли); д) характер перелома (травматический или патологический); – При обнаружении вывиха указать: а) локализацию и направление вывиха (по дистальной части конечности); б) соотношение суставных концов (вывих, подвывих); в) характер вывиха (травматический, врождённый или патологический). При отсутствии травматических повреждений – оценить нарушения величины и формы кости. Оценить состояние структуры кости, определить остеолитические и остеобластические симптомы. Локализовать выявленный патологический процесс в кости, определить его величину и форму, а также состояние границ (чёткие, нечёткие). Оценить состояние поверхности кости. При наличии периостальных изменений определить их характер. Определить состояние рентгеновской суставной щели. Оценить состояние мягких тканей в зоне костной патологии. Сделать заключение о характере выявленных патологических изменений. Схематически зарисовать данную рентгенограмму с выявленными изменениями. 78
План описания рентгенограммы • • • • Фамилия, пол и возраст пациента. Что и в каких проекциях снято. Если исследование проводилось с использованием контрастных веществ, то указать название методики и контрастного вещества. Оценка качества снимка (негатив или позитив, контрастность, резкость, наличие артефактов). По состоянию ростковых зон и ядер окостенения определить есть ли нарушение темпов окостенения. Определить наличие травматического повреждения. – При обнаружении перелома указать: а) локализацию; б) вид перелома; в) характер и степень смещения дистального отломка; г) наличие признаков заживления (характер краев отломков, состояние костно-мозгового канала, наличие периостальной мозоли); д) характер перелома (травматический или патологический); – При обнаружении вывиха указать: а) локализацию и направление вывиха (по дистальной части конечности); б) соотношение суставных концов (вывих, подвывих); в) характер вывиха (травматический, врождённый или патологический). При отсутствии травматических повреждений – оценить нарушения величины и формы кости. Оценить состояние структуры кости, определить остеолитические и остеобластические симптомы. Локализовать выявленный патологический процесс в кости, определить его величину и форму, а также состояние границ (чёткие, нечёткие). Оценить состояние поверхности кости. При наличии периостальных изменений определить их характер. Определить состояние рентгеновской суставной щели. Оценить состояние мягких тканей в зоне костной патологии. Сделать заключение о характере выявленных патологических изменений. Схематически зарисовать данную рентгенограмму с выявленными изменениями. 78
 Case 1 79
Case 1 79
 Case 2 80
Case 2 80
 Case 3 81
Case 3 81
 Case 4 82
Case 4 82
 Case 5 83
Case 5 83
 Case 6 84
Case 6 84
 Case 7 85
Case 7 85
 Case 8 86
Case 8 86
 Case 9 87
Case 9 87
 Case 10 88
Case 10 88
 Case 11 89
Case 11 89
 Case 12 90
Case 12 90
 Case 13 91
Case 13 91
 Case 14 92
Case 14 92
 Case 15 93
Case 15 93
 Case 15 b 94
Case 15 b 94
 Case 16 95
Case 16 95
 Case 17 96
Case 17 96
 Case 18 97
Case 18 97
 Case 19 98
Case 19 98
 СПАСИБО 99
СПАСИБО 99


