[Медкниги]Лучевая диагностика патологических изменений внутригрудных лимфатических узлов.pptx
- Количество слайдов: 122
 Лучевая диагностика патологических изменений внутригрудных лимфатических узлов Гаврилов П. В. Заведующий отделом лучевой диагностики ФГБУ «САНКТ-ПЕТЕРБУРГСКИЙ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ФТИЗИОПУЛЬМОНОЛОГИИ»
Лучевая диагностика патологических изменений внутригрудных лимфатических узлов Гаврилов П. В. Заведующий отделом лучевой диагностики ФГБУ «САНКТ-ПЕТЕРБУРГСКИЙ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ФТИЗИОПУЛЬМОНОЛОГИИ»
 На основе анатомо-томографических представлений создано множество зарубежных и отчетен ы классификаций внутригрудных ое свеых т чсв нх еет н лфаие их ли фичскх узлов иматч с и м т ек Сукенников В. А. 1926; Rouviere H. 1932; Энгель 1947; Жданов Д. А. 1964; Т. Naruke et al. 1978 Tisi G. M. et al. , 1983 (ATS) Glazer G. M. , 1985; Quint L. E. et al. , 1995; С. F. Mountain , 1997 (AJCC/UICC)
На основе анатомо-томографических представлений создано множество зарубежных и отчетен ы классификаций внутригрудных ое свеых т чсв нх еет н лфаие их ли фичскх узлов иматч с и м т ек Сукенников В. А. 1926; Rouviere H. 1932; Энгель 1947; Жданов Д. А. 1964; Т. Naruke et al. 1978 Tisi G. M. et al. , 1983 (ATS) Glazer G. M. , 1985; Quint L. E. et al. , 1995; С. F. Mountain , 1997 (AJCC/UICC)
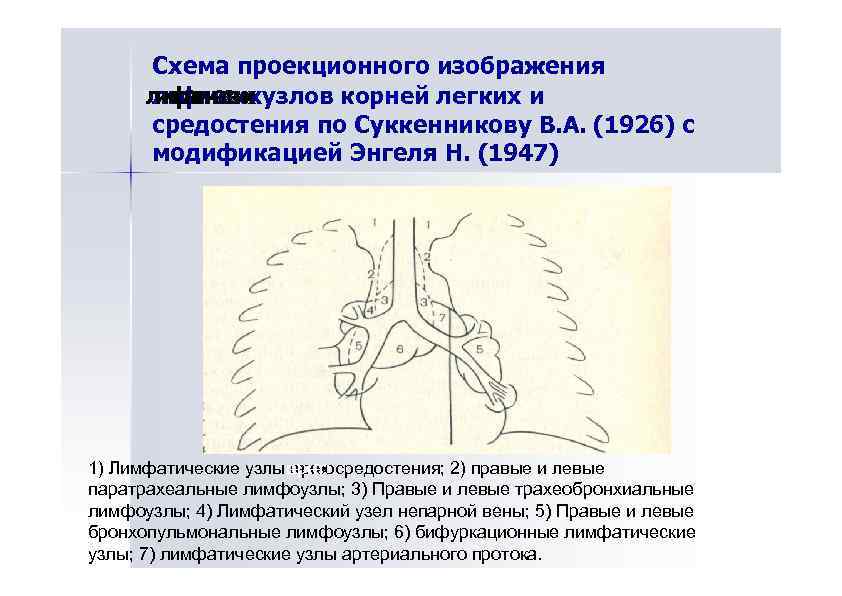 Схема проекционного изображения лфаие их ли фичскх узлов корней легких и иматч с и м т ек средостения по Суккенникову В. А. (1926) с модификацией Энгеля Н. (1947) 1) Лимфатические узлы вехнгосредостения; 2) правые и левые врхео ер е нг паратрахеальные лимфоузлы; 3) Правые и левые трахеобронхиальные лимфоузлы; 4) Лимфатический узел непарной вены; 5) Правые и левые бронхопульмональные лимфоузлы; 6) бифуркационные лимфатические узлы; 7) лимфатические узлы артериального протока.
Схема проекционного изображения лфаие их ли фичскх узлов корней легких и иматч с и м т ек средостения по Суккенникову В. А. (1926) с модификацией Энгеля Н. (1947) 1) Лимфатические узлы вехнгосредостения; 2) правые и левые врхео ер е нг паратрахеальные лимфоузлы; 3) Правые и левые трахеобронхиальные лимфоузлы; 4) Лимфатический узел непарной вены; 5) Правые и левые бронхопульмональные лимфоузлы; 6) бифуркационные лимфатические узлы; 7) лимфатические узлы артериального протока.
 Топографическая карта внутригрудных лимфоузлов предложенная Американским торакальныи обществом (ATS, 1983) Х – надключичные. 1 – высокие медиастинальные. 2 П – верхние паратрахеальные справа от оси трахеи (между верхушкой правого легкого и зоной пересечения безымянной артерии с трахеей). 2 Л – верхние паратрахеальные слева от оси трахеи (между верхушкой левого легкого и зоной пересечения безымянной артерии с трахеей). 3 – пре – и ретротрахеальные. 4 П – нижние паратрахеальные справа от оси трахеи (между верхним краем непарной вены, плечеголовной артерией и правой стенкой трахеи, включая частично претрахеальные лимфатические узлы). 4 Л – нижние паратрахальные слева от оси трахеи (между верхней точкой дуги аорты и уровнем карины, медиально от артериальной связки, включая частично претрахеальные лимфатические узлы). 5– аортопульмональные (субаортальные и парааортальные, кнаружи от артериальной связки, аорты или левой легочной артерии до первого разветвления левой ветви легочной артерии). 6– передние медиастинальные (впереди нисходящей аорты или безымянной артерии, включая частично претрахеальные и преаортальные лимфатические узлы). 7– бифуркационные (за задней стенкой трахеи и по передней полуокружности пищевода, кроме околопищеводных). 8– околопищеводные ( за задней стенкой трахеи и по передней полуокружности пищевода, кроме бифуркационных). 9 – узлы легочной связки. 10 П – правые трахеобронхиальные (справа от оси трахеи, от верхнего края непарной вены до стенки верхнедолевого бронха). 10 Л – левые перибронхиальные (слева от оси трахеи между кариной и левым верхнедолевым бронхом кнаружи от артериальной связки). 11 – внутрилегочные, в том числе зоны дистальнее развилки главных бронхов, включая междолевые, межсегментарные и сегментарные.
Топографическая карта внутригрудных лимфоузлов предложенная Американским торакальныи обществом (ATS, 1983) Х – надключичные. 1 – высокие медиастинальные. 2 П – верхние паратрахеальные справа от оси трахеи (между верхушкой правого легкого и зоной пересечения безымянной артерии с трахеей). 2 Л – верхние паратрахеальные слева от оси трахеи (между верхушкой левого легкого и зоной пересечения безымянной артерии с трахеей). 3 – пре – и ретротрахеальные. 4 П – нижние паратрахеальные справа от оси трахеи (между верхним краем непарной вены, плечеголовной артерией и правой стенкой трахеи, включая частично претрахеальные лимфатические узлы). 4 Л – нижние паратрахальные слева от оси трахеи (между верхней точкой дуги аорты и уровнем карины, медиально от артериальной связки, включая частично претрахеальные лимфатические узлы). 5– аортопульмональные (субаортальные и парааортальные, кнаружи от артериальной связки, аорты или левой легочной артерии до первого разветвления левой ветви легочной артерии). 6– передние медиастинальные (впереди нисходящей аорты или безымянной артерии, включая частично претрахеальные и преаортальные лимфатические узлы). 7– бифуркационные (за задней стенкой трахеи и по передней полуокружности пищевода, кроме околопищеводных). 8– околопищеводные ( за задней стенкой трахеи и по передней полуокружности пищевода, кроме бифуркационных). 9 – узлы легочной связки. 10 П – правые трахеобронхиальные (справа от оси трахеи, от верхнего края непарной вены до стенки верхнедолевого бронха). 10 Л – левые перибронхиальные (слева от оси трахеи между кариной и левым верхнедолевым бронхом кнаружи от артериальной связки). 11 – внутрилегочные, в том числе зоны дистальнее развилки главных бронхов, включая междолевые, межсегментарные и сегментарные.
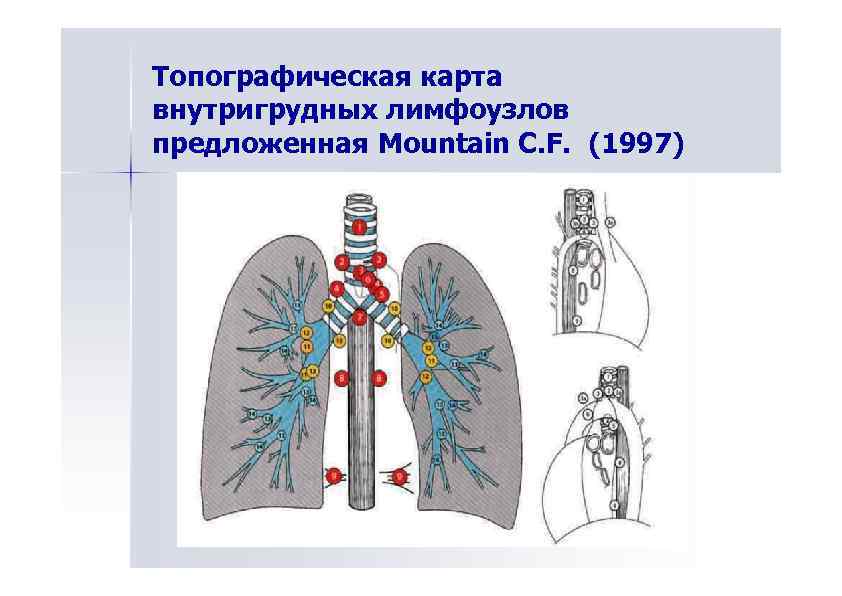 Топографическая карта внутригрудных лимфоузлов предложенная Mountain С. F. (1997)
Топографическая карта внутригрудных лимфоузлов предложенная Mountain С. F. (1997)
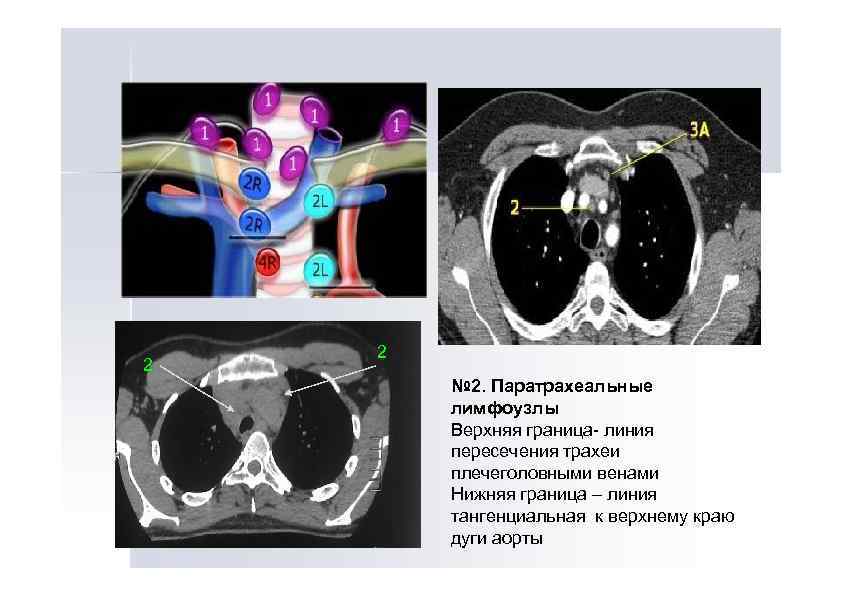 2 2 № 2. Паратрахеальные лимфоузлы Верхняя граница- линия пересечения трахеи плечеголовными венами Нижняя граница – линия тангенциальная к верхнему краю дуги аорты
2 2 № 2. Паратрахеальные лимфоузлы Верхняя граница- линия пересечения трахеи плечеголовными венами Нижняя граница – линия тангенциальная к верхнему краю дуги аорты
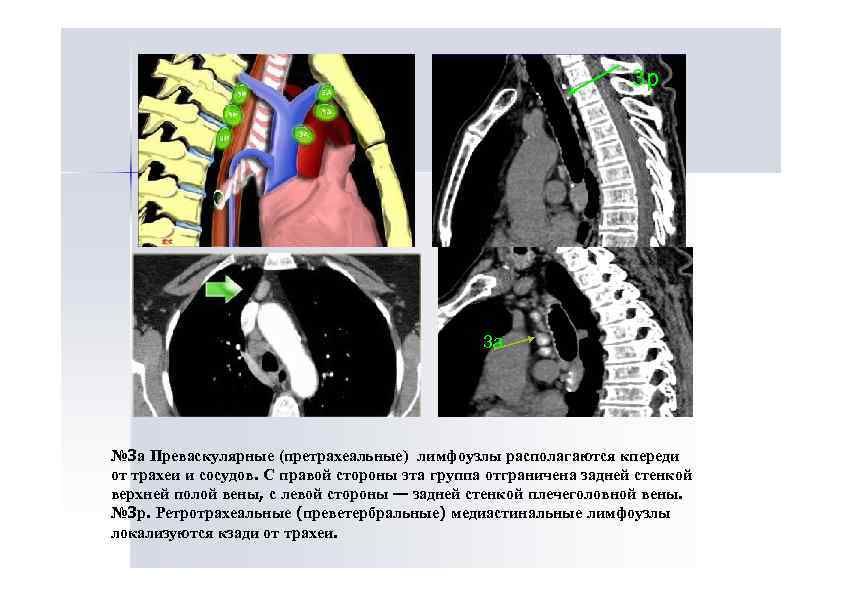 3 p 3 a № 3 а Преваскулярные (претрахеальные) лимфоузлы располагаются кпереди от трахеи и сосудов. С правой стороны эта группа отграничена задней стенкой верхней полой вены, с левой стороны — задней стенкой плечеголовной вены. № 3 р. Ретротрахеальные (преветербральные) медиастинальные лимфоузлы локализуются кзади от трахеи.
3 p 3 a № 3 а Преваскулярные (претрахеальные) лимфоузлы располагаются кпереди от трахеи и сосудов. С правой стороны эта группа отграничена задней стенкой верхней полой вены, с левой стороны — задней стенкой плечеголовной вены. № 3 р. Ретротрахеальные (преветербральные) медиастинальные лимфоузлы локализуются кзади от трахеи.
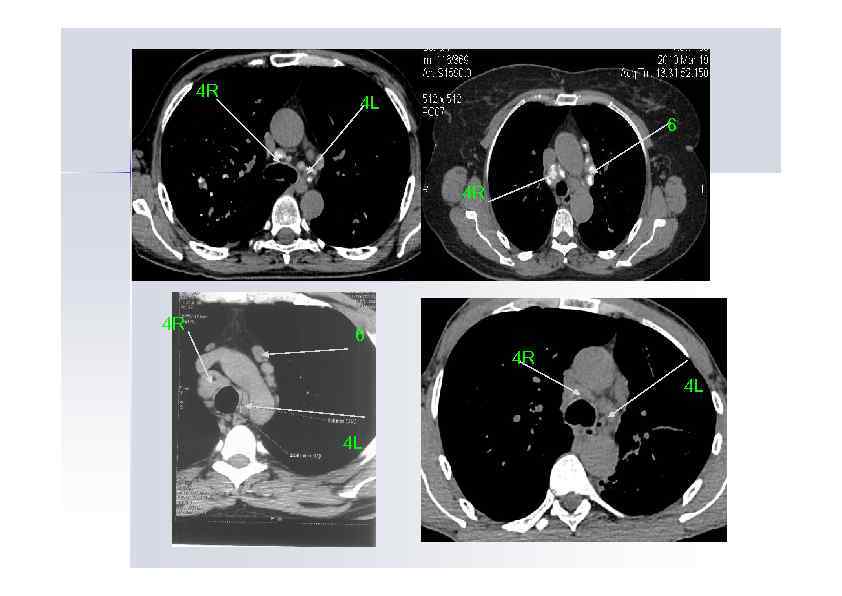
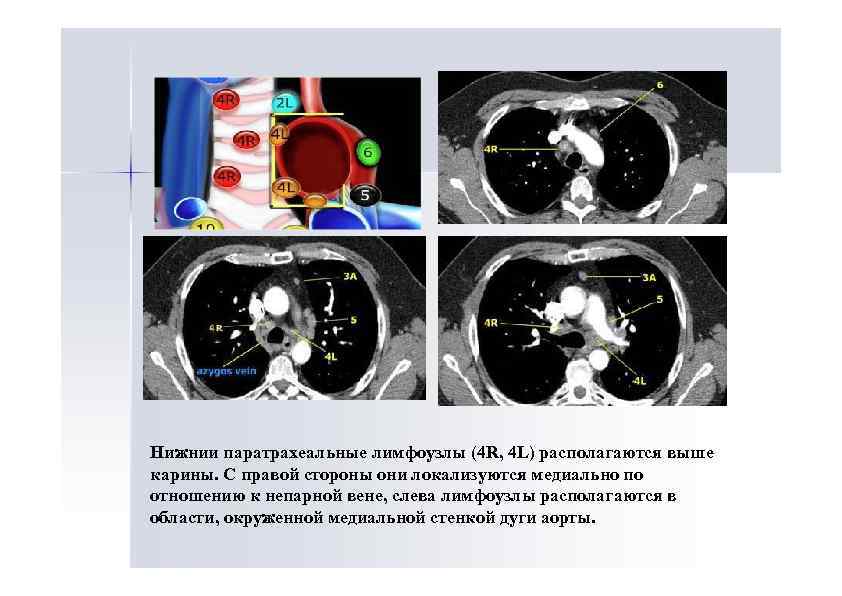 Нижнии паратрахеальные лимфоузлы (4 R, 4 L) располагаются выше карины. С правой стороны они локализуются медиально по отношению к непарной вене, слева лимфоузлы располагаются в области, окруженной медиальной стенкой дуги аорты.
Нижнии паратрахеальные лимфоузлы (4 R, 4 L) располагаются выше карины. С правой стороны они локализуются медиально по отношению к непарной вене, слева лимфоузлы располагаются в области, окруженной медиальной стенкой дуги аорты.
 4 R 4 L 6 4 R 4 R 6 4 R 4 L 4 L
4 R 4 L 6 4 R 4 R 6 4 R 4 L 4 L
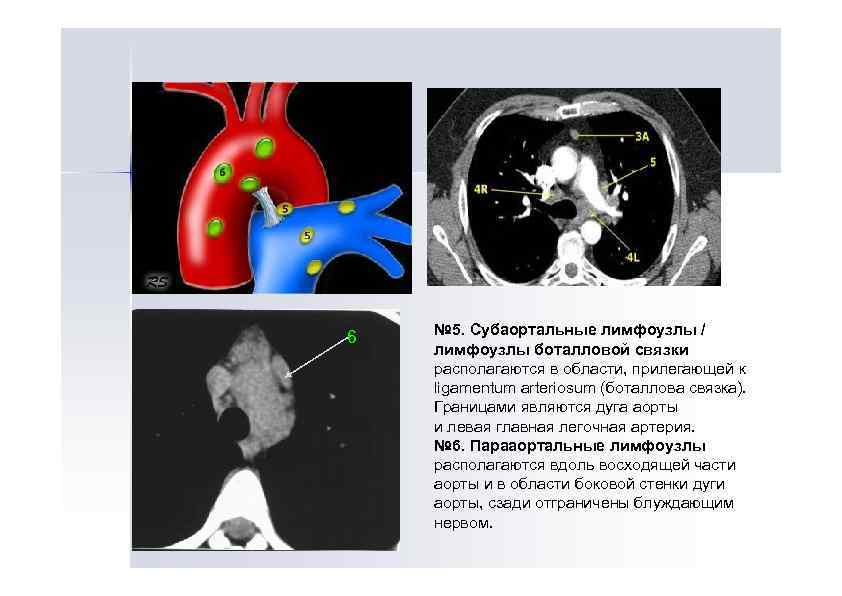 6 № 5. Субаортальные лимфоузлы / лимфоузлы боталловой связки располагаются в области, прилегающей к ligamentum arteriosum (боталлова связка). Границами являются дуга аорты и левая главная легочная артерия. № 6. Парааортальные лимфоузлы располагаются вдоль восходящей части аорты и в области боковой стенки дуги аорты, сзади отграничены блуждающим нервом.
6 № 5. Субаортальные лимфоузлы / лимфоузлы боталловой связки располагаются в области, прилегающей к ligamentum arteriosum (боталлова связка). Границами являются дуга аорты и левая главная легочная артерия. № 6. Парааортальные лимфоузлы располагаются вдоль восходящей части аорты и в области боковой стенки дуги аорты, сзади отграничены блуждающим нервом.
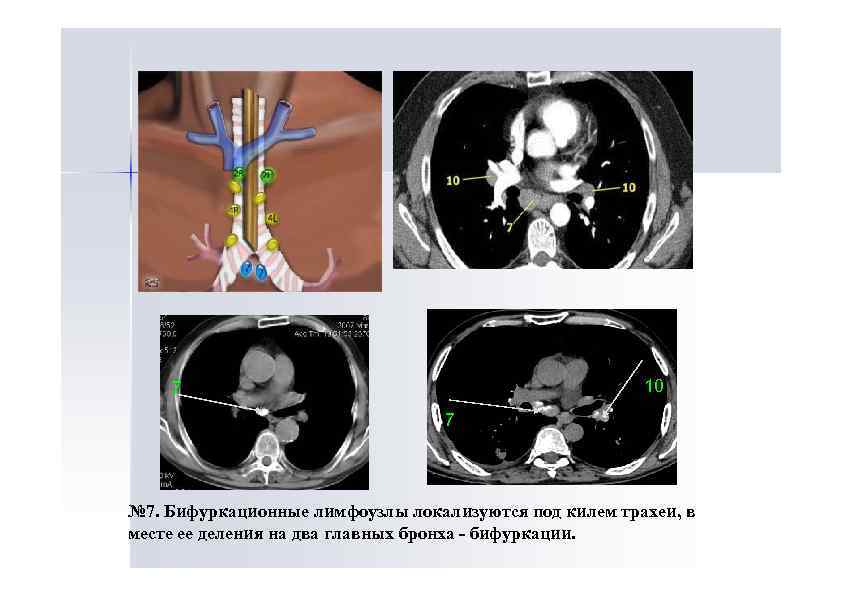 10 7 7 № 7. Бифуркационные лимфоузлы локализуются под килем трахеи, в месте ее деления на два главных бронха - бифуркации.
10 7 7 № 7. Бифуркационные лимфоузлы локализуются под килем трахеи, в месте ее деления на два главных бронха - бифуркации.
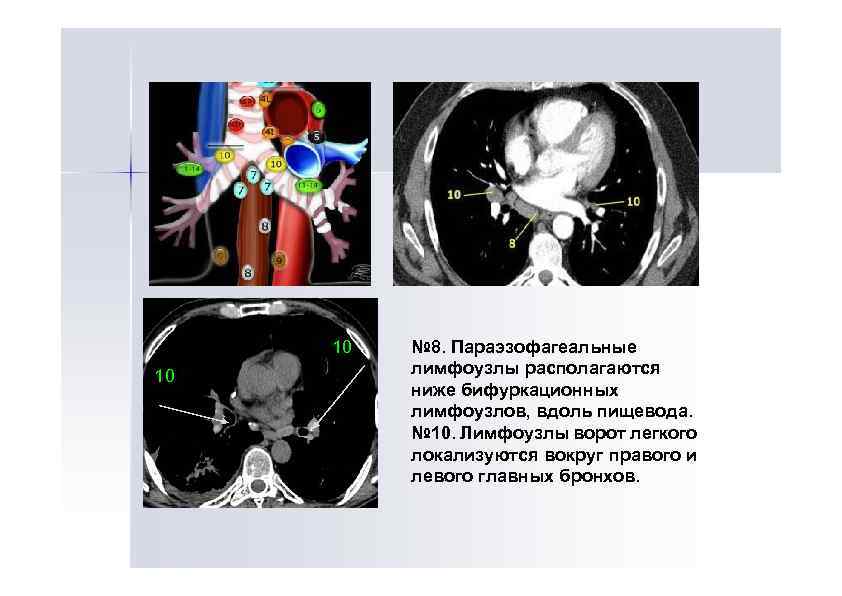 10 10 № 8. Параэзофагеальные лимфоузлы располагаются ниже бифуркационных лимфоузлов, вдоль пищевода. № 10. Лимфоузлы ворот легкого локализуются вокруг правого и левого главных бронхов.
10 10 № 8. Параэзофагеальные лимфоузлы располагаются ниже бифуркационных лимфоузлов, вдоль пищевода. № 10. Лимфоузлы ворот легкого локализуются вокруг правого и левого главных бронхов.
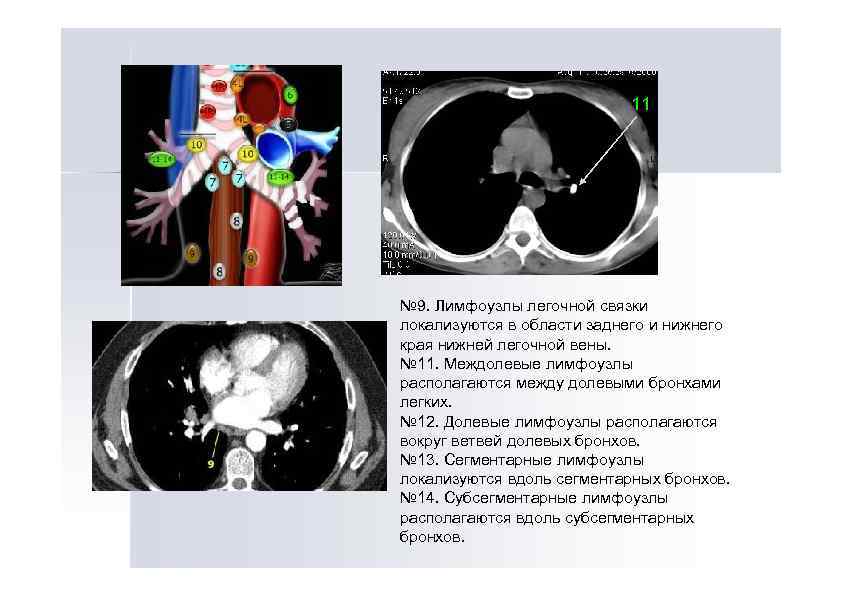 11 № 9. Лимфоузлы легочной связки локализуются в области заднего и нижнего края нижней легочной вены. № 11. Междолевые лимфоузлы располагаются между долевыми бронхами легких. № 12. Долевые лимфоузлы располагаются вокруг ветвей долевых бронхов. № 13. Сегментарные лимфоузлы локализуются вдоль сегментарных бронхов. № 14. Субсегментарные лимфоузлы располагаются вдоль субсегментарных бронхов.
11 № 9. Лимфоузлы легочной связки локализуются в области заднего и нижнего края нижней легочной вены. № 11. Междолевые лимфоузлы располагаются между долевыми бронхами легких. № 12. Долевые лимфоузлы располагаются вокруг ветвей долевых бронхов. № 13. Сегментарные лимфоузлы локализуются вдоль сегментарных бронхов. № 14. Субсегментарные лимфоузлы располагаются вдоль субсегментарных бронхов.
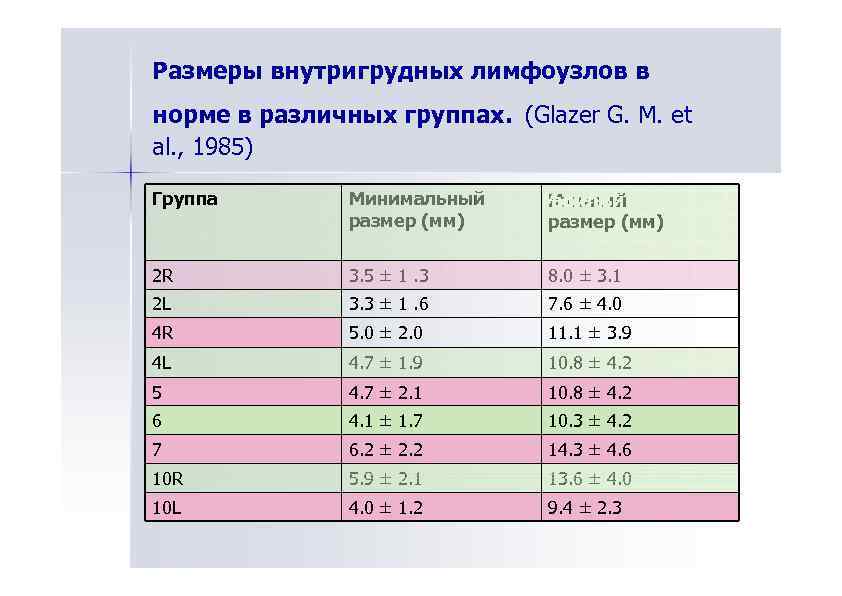 Размеры внутригрудных лимфоузлов в норме в различных группах. (Glazer G. M. et al. , 1985) Группа Минимальный размер (мм) 2 R 3. 5 ± 1. 3 8. 0 ± 3. 1 2 L 3. 3 ± 1. 6 7. 6 ± 4. 0 4 R 5. 0 ± 2. 0 11. 1 ± 3. 9 4 L 4. 7 ± 1. 9 10. 8 ± 4. 2 5 4. 7 ± 2. 1 10. 8 ± 4. 2 6 4. 1 ± 1. 7 10. 3 ± 4. 2 7 6. 2 ± 2. 2 14. 3 ± 4. 6 10 R 5. 9 ± 2. 1 13. 6 ± 4. 0 10 L 4. 0 ± 1. 2 9. 4 ± 2. 3 Мкмаьнй Масиалый а им ь ы кс лн размер (мм)
Размеры внутригрудных лимфоузлов в норме в различных группах. (Glazer G. M. et al. , 1985) Группа Минимальный размер (мм) 2 R 3. 5 ± 1. 3 8. 0 ± 3. 1 2 L 3. 3 ± 1. 6 7. 6 ± 4. 0 4 R 5. 0 ± 2. 0 11. 1 ± 3. 9 4 L 4. 7 ± 1. 9 10. 8 ± 4. 2 5 4. 7 ± 2. 1 10. 8 ± 4. 2 6 4. 1 ± 1. 7 10. 3 ± 4. 2 7 6. 2 ± 2. 2 14. 3 ± 4. 6 10 R 5. 9 ± 2. 1 13. 6 ± 4. 0 10 L 4. 0 ± 1. 2 9. 4 ± 2. 3 Мкмаьнй Масиалый а им ь ы кс лн размер (мм)
 Критерии величины медиастинальных лимфатических узлов ( адаптировано для классификации Mountain С. F. (1997) из карты лимфатических узлов ATS 1985 по Glazer G. M. , 1985) Procop M. , Galanski M. ; 2007
Критерии величины медиастинальных лимфатических узлов ( адаптировано для классификации Mountain С. F. (1997) из карты лимфатических узлов ATS 1985 по Glazer G. M. , 1985) Procop M. , Galanski M. ; 2007
 Размеры внутригрудных лимфоузлов в норме у детей. (по данным литературы) Delacourt C. и соавт. (1993) ≥ 4 -5 мм у детей до 4 лет и ≥ 6 -7 и старше 8 лет; Мазур В. Г. , Холин А. В. и соавт (1999) – 4 -6 мм; Inselman L. S. и соавт. (1999) ≥ 5 -7 мм; Янченко Е. И. , Греймер М. С (1999)- ≥ 5 мм; А. В. Холин, Кондрашов И. А. и соавт. (2000) 4 -6 мм; Лазарева Я. В. , (2005) ≥ 5 мм; Даулетова Я. А. , (2009) ≥ 5 мм; В литературе крайне мало данных об исследованиях по размерам лимфоузлов у детей в зависимости от возраста и массы тела.
Размеры внутригрудных лимфоузлов в норме у детей. (по данным литературы) Delacourt C. и соавт. (1993) ≥ 4 -5 мм у детей до 4 лет и ≥ 6 -7 и старше 8 лет; Мазур В. Г. , Холин А. В. и соавт (1999) – 4 -6 мм; Inselman L. S. и соавт. (1999) ≥ 5 -7 мм; Янченко Е. И. , Греймер М. С (1999)- ≥ 5 мм; А. В. Холин, Кондрашов И. А. и соавт. (2000) 4 -6 мм; Лазарева Я. В. , (2005) ≥ 5 мм; Даулетова Я. А. , (2009) ≥ 5 мм; В литературе крайне мало данных об исследованиях по размерам лимфоузлов у детей в зависимости от возраста и массы тела.
 Критерии нормы: ≥ 7 мм у детей до 10 лет и ≥ 1, 0 см у детей старше 10 лет Pim A. de Jong; Rutger-Jan A. Nievelstein, 2011
Критерии нормы: ≥ 7 мм у детей до 10 лет и ≥ 1, 0 см у детей старше 10 лет Pim A. de Jong; Rutger-Jan A. Nievelstein, 2011
 Увеличения ВГЛУ более 0, 5 см с возможным изменением структуры и численности может свидетельствовать о «малой форме» форме ТВГЛУ и требует углубленного клиникоиммунологического обследования ребенка. Выявление лимфатических узлов свыше 1, 0 см в диаметре с наличием изменений структуры в виде краевого усиления по результатам лучевого обследования, с участками уплотнения свыше 50 HU или обызвествлений свидетельствует о ТВГЛУ ( Старшинова А. А. , Довгалюк И. Ф. 2011).
Увеличения ВГЛУ более 0, 5 см с возможным изменением структуры и численности может свидетельствовать о «малой форме» форме ТВГЛУ и требует углубленного клиникоиммунологического обследования ребенка. Выявление лимфатических узлов свыше 1, 0 см в диаметре с наличием изменений структуры в виде краевого усиления по результатам лучевого обследования, с участками уплотнения свыше 50 HU или обызвествлений свидетельствует о ТВГЛУ ( Старшинова А. А. , Довгалюк И. Ф. 2011).
 Методы лучевого исследования средостения и внутригрудных лимфоузлов Рентгенография Линейная томография средостения Компьютерная томография Магнитно-резонансная томография Ультразвуковое исследование Позитронно-эмиссионная томография
Методы лучевого исследования средостения и внутригрудных лимфоузлов Рентгенография Линейная томография средостения Компьютерная томография Магнитно-резонансная томография Ультразвуковое исследование Позитронно-эмиссионная томография
 Возможности рентгенографии Наличие патологического образования Принадлежность его к средостению В каком отделе средостения оно расположено Дополнительные признаки: обызвествления, включения воздуха, уровни жидкости, жидкость в плевральной полости
Возможности рентгенографии Наличие патологического образования Принадлежность его к средостению В каком отделе средостения оно расположено Дополнительные признаки: обызвествления, включения воздуха, уровни жидкости, жидкость в плевральной полости
 Трудности диагностики изменений во внутригрудных лимфатических узлах общеизвестны. Сложность выявления патологически измененных внутригрудных лимфатических узлов заключается в том, что они располагаются глубоко в грудной полости, спереди прикрыты сердцем, крупными сосудами и органами средостения. С помощью традиционного рентгенотомографического исследования органов грудной клетки, основанного на так называемых косвенных признаках не всегда можно обнаружить увеличенные ВГЛУ и, наоборот, часто процессы иной этиологии принимают за поражение внутригрудных лимфоузлов (Розенштраух Л. С. и соавт. , 1987; Ищенко Б. И. и соавт. , 2001; Bosch-Marcet J. et al. , 2004). Ошибки в диагностике туморозной и инфильтративной форм туберкулёза внутригрудных лимфатических узлов составляют 22%, «малых форм» - 50% (Лазарева Я. В. , 2005; Gomez-Pastrana D. , 1999).
Трудности диагностики изменений во внутригрудных лимфатических узлах общеизвестны. Сложность выявления патологически измененных внутригрудных лимфатических узлов заключается в том, что они располагаются глубоко в грудной полости, спереди прикрыты сердцем, крупными сосудами и органами средостения. С помощью традиционного рентгенотомографического исследования органов грудной клетки, основанного на так называемых косвенных признаках не всегда можно обнаружить увеличенные ВГЛУ и, наоборот, часто процессы иной этиологии принимают за поражение внутригрудных лимфоузлов (Розенштраух Л. С. и соавт. , 1987; Ищенко Б. И. и соавт. , 2001; Bosch-Marcet J. et al. , 2004). Ошибки в диагностике туморозной и инфильтративной форм туберкулёза внутригрудных лимфатических узлов составляют 22%, «малых форм» - 50% (Лазарева Я. В. , 2005; Gomez-Pastrana D. , 1999).
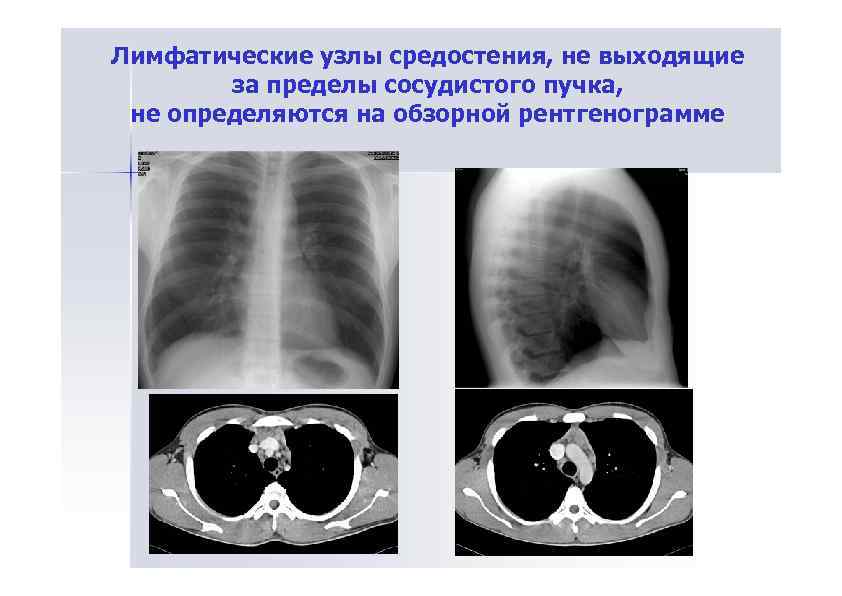 Лимфатические узлы средостения, не выходящие за пределы сосудистого пучка, не определяются на обзорной рентгенограмме
Лимфатические узлы средостения, не выходящие за пределы сосудистого пучка, не определяются на обзорной рентгенограмме
 «Косвенные» признаки увеличения лимфатических узлов при рентгенотомографии (Л. А. Митинская и соавт. 1984)
«Косвенные» признаки увеличения лимфатических узлов при рентгенотомографии (Л. А. Митинская и соавт. 1984)
 Информативность лучевых методов в визуализации внутригрудных лимфатических узлов (СПб. НИИФ, 2009) Метод исследования Чувствительность Специфичность Диагностическая эффективность (точность) Линейная томография 51, 3% 77, 3% 64, 3% СКТ 93, 1% 98, 4% 94, 7%
Информативность лучевых методов в визуализации внутригрудных лимфатических узлов (СПб. НИИФ, 2009) Метод исследования Чувствительность Специфичность Диагностическая эффективность (точность) Линейная томография 51, 3% 77, 3% 64, 3% СКТ 93, 1% 98, 4% 94, 7%
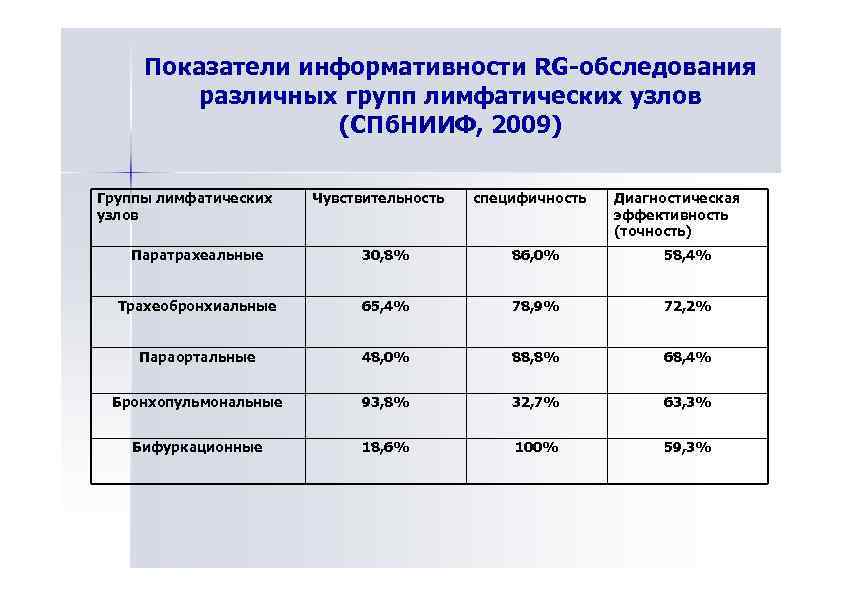 Показатели информативности RG-обследования различных групп лимфатических узлов (СПб. НИИФ, 2009) Группы лимфатических узлов Чувствительность специфичность Диагностическая эффективность (точность) Паратрахеальные 30, 8% 86, 0% 58, 4% Трахеобронхиальные 65, 4% 78, 9% 72, 2% Параортальные 48, 0% 88, 8% 68, 4% Бронхопульмональные 93, 8% 32, 7% 63, 3% Бифуркационные 18, 6% 100% 59, 3%
Показатели информативности RG-обследования различных групп лимфатических узлов (СПб. НИИФ, 2009) Группы лимфатических узлов Чувствительность специфичность Диагностическая эффективность (точность) Паратрахеальные 30, 8% 86, 0% 58, 4% Трахеобронхиальные 65, 4% 78, 9% 72, 2% Параортальные 48, 0% 88, 8% 68, 4% Бронхопульмональные 93, 8% 32, 7% 63, 3% Бифуркационные 18, 6% 100% 59, 3%
 Компьютерная томография В настоящее время основной методикой углубленного обследования органов грудной клетки является компьютерная томография Показания к компьютерной томографии Признаки патологического образования средостения на рентгенограммах В рентгенонегативных случаях наличие клинических симптомов, указывающих на высокую вероятность медиастинальной патологии: синдром верхней полой вены, миастения, стадирование злокачественных лимфом Известное или предполагаемая патология средостения является абсолютным показанием к выполнении МСКТ с в/в болюсным контрастированием
Компьютерная томография В настоящее время основной методикой углубленного обследования органов грудной клетки является компьютерная томография Показания к компьютерной томографии Признаки патологического образования средостения на рентгенограммах В рентгенонегативных случаях наличие клинических симптомов, указывающих на высокую вероятность медиастинальной патологии: синдром верхней полой вены, миастения, стадирование злокачественных лимфом Известное или предполагаемая патология средостения является абсолютным показанием к выполнении МСКТ с в/в болюсным контрастированием
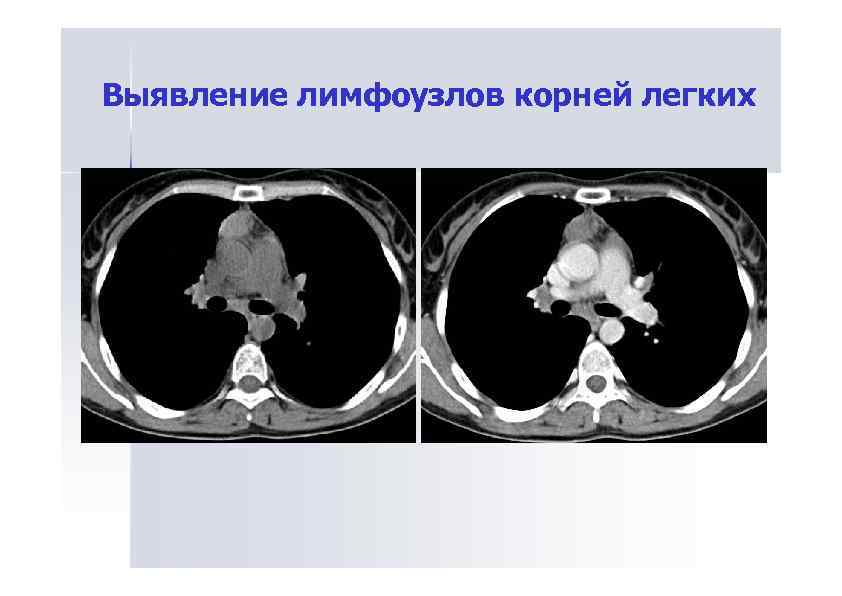 Выявление лимфоузлов корней легких
Выявление лимфоузлов корней легких
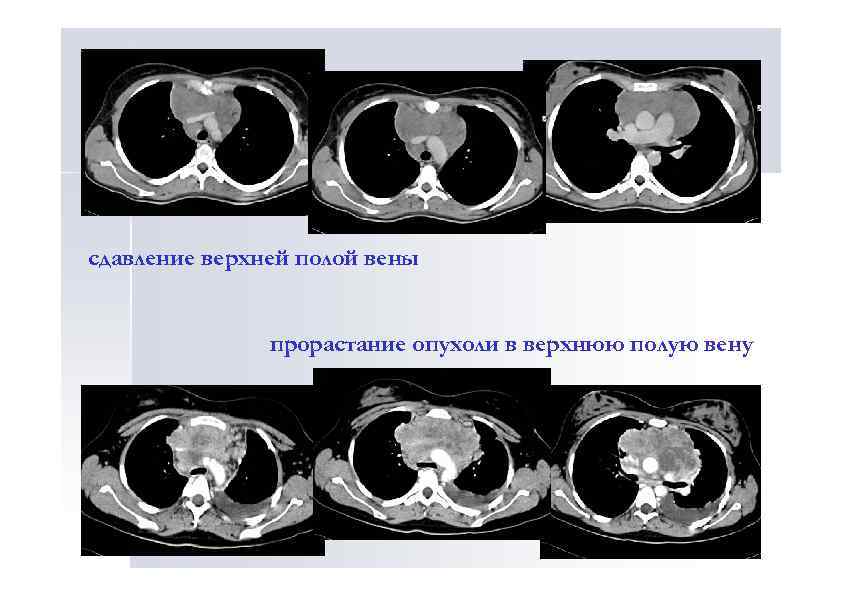 сдавление верхней полой вены прорастание опухоли в верхнюю полую вену
сдавление верхней полой вены прорастание опухоли в верхнюю полую вену
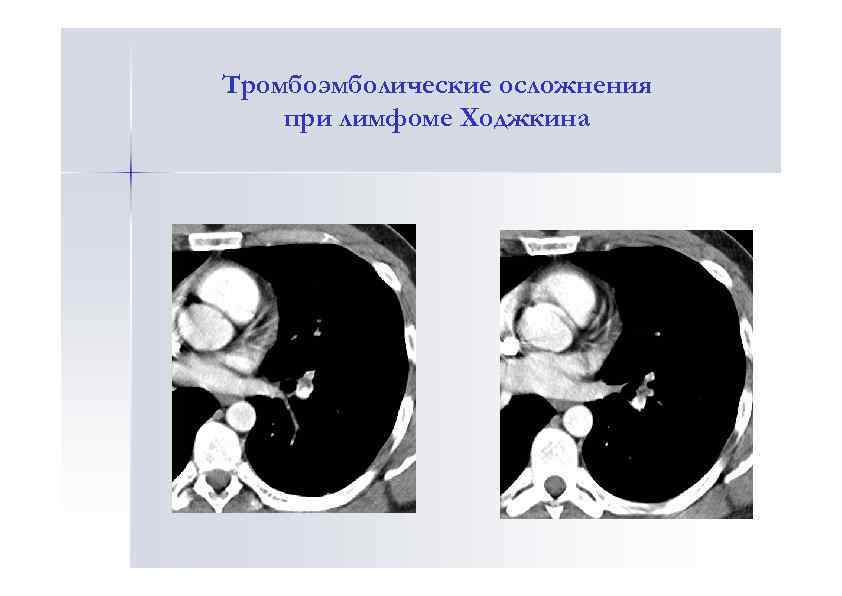 Тромбоэмболические осложнения при лимфоме Ходжкина
Тромбоэмболические осложнения при лимфоме Ходжкина
 Показания к магнитно-резонансной томографии Установление характера патологических образований реберно-позвоночной области Выявление прорастания опухолей в грудную стенку Оценка состояния крупных сосудов при невозможности выполнения КТангиографии
Показания к магнитно-резонансной томографии Установление характера патологических образований реберно-позвоночной области Выявление прорастания опухолей в грудную стенку Оценка состояния крупных сосудов при невозможности выполнения КТангиографии
 Показания к ультразвуковому исследованию Выявление жидкости в полости перикарда Оценка морфологического и функционального состояния сердца (ЭХО-КГ) Оценка вилочковой железы Оценка лимфатических узлов Контроль при инвазивных процедурах (EBUS)
Показания к ультразвуковому исследованию Выявление жидкости в полости перикарда Оценка морфологического и функционального состояния сердца (ЭХО-КГ) Оценка вилочковой железы Оценка лимфатических узлов Контроль при инвазивных процедурах (EBUS)
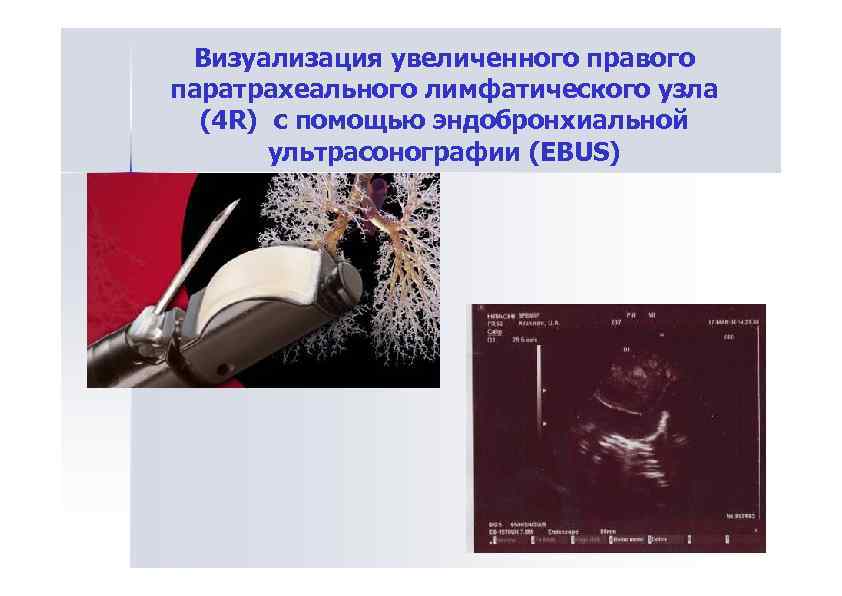 Визуализация увеличенного правого паратрахеального лимфатического узла (4 R) с помощью эндобронхиальной ультрасонографии (EBUS)
Визуализация увеличенного правого паратрахеального лимфатического узла (4 R) с помощью эндобронхиальной ультрасонографии (EBUS)
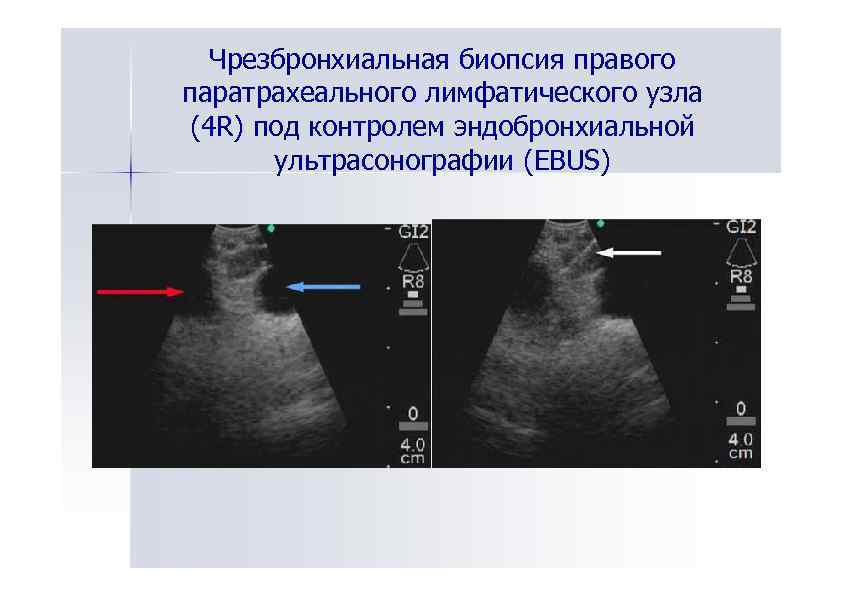 Чрезбронхиальная биопсия правого паратрахеального лимфатического узла (4 R) под контролем эндобронхиальной ультрасонографии (EBUS)
Чрезбронхиальная биопсия правого паратрахеального лимфатического узла (4 R) под контролем эндобронхиальной ультрасонографии (EBUS)
 Позитронно-эмиссионная томография не только отображает анатомо-топографическую структуру исследуемых объектов, но и представляет собой метод «функциональной» визуализации и позволяет количественно оценивать функциональную активность исследуемого объекта.
Позитронно-эмиссионная томография не только отображает анатомо-топографическую структуру исследуемых объектов, но и представляет собой метод «функциональной» визуализации и позволяет количественно оценивать функциональную активность исследуемого объекта.
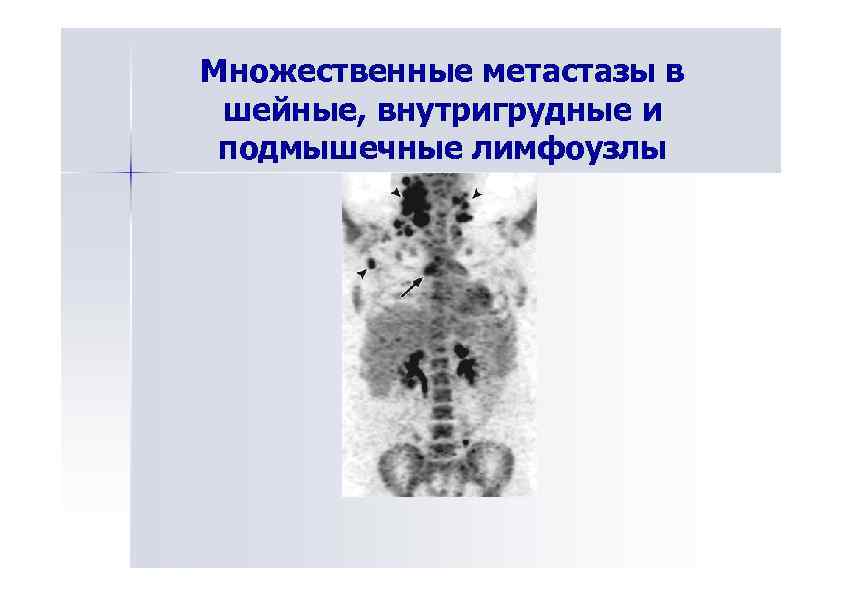 Множественные метастазы в шейные, внутригрудные и подмышечные лимфоузлы
Множественные метастазы в шейные, внутригрудные и подмышечные лимфоузлы
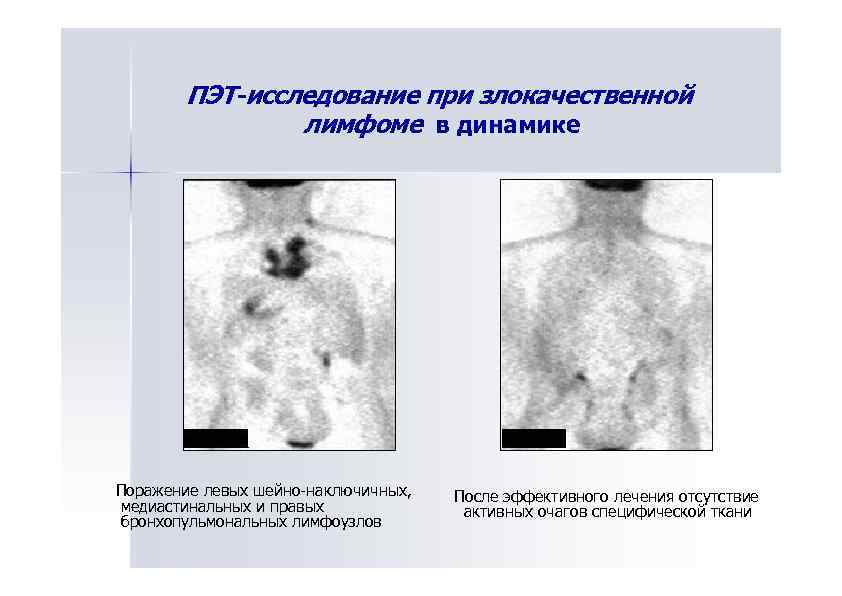 ПЭТ-исследование при злокачественной лимфоме в динамике Поражение левых шейно-наключичных, медиастинальных и правых бронхопульмональных лимфоузлов После эффективного лечения отсутствие активных очагов специфической ткани
ПЭТ-исследование при злокачественной лимфоме в динамике Поражение левых шейно-наключичных, медиастинальных и правых бронхопульмональных лимфоузлов После эффективного лечения отсутствие активных очагов специфической ткани
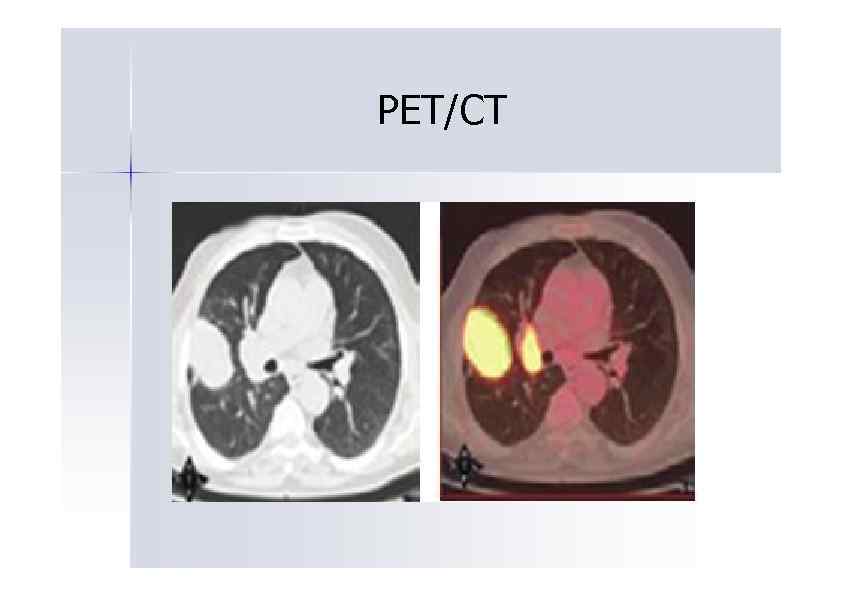 PET/CT
PET/CT
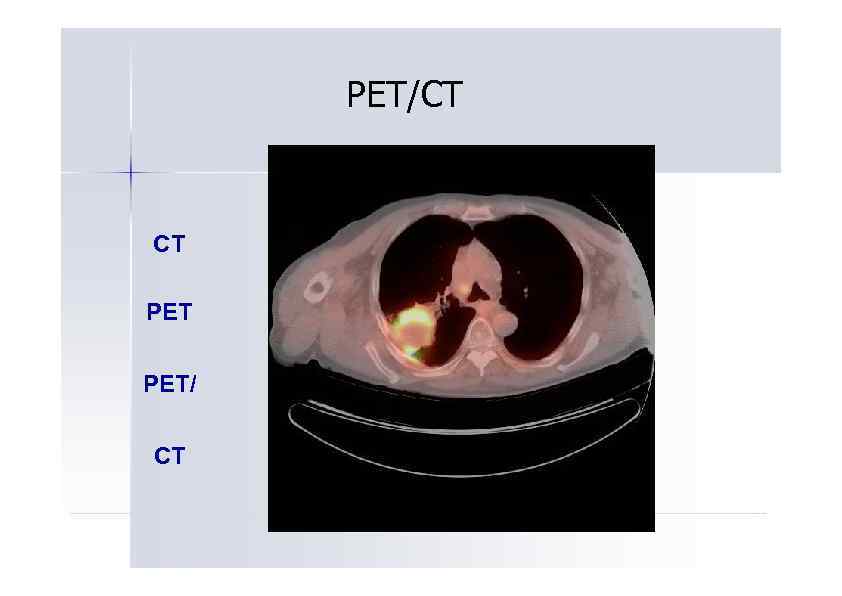 PET/CT CT PET/ CT
PET/CT CT PET/ CT
 Лимфоаденопатия Лимфогранулематоз (лимфома Ходжкина) Неходжкинские лимфомы Лимфосакрома Саркоидоз Туберкулез Метастатическое поражение
Лимфоаденопатия Лимфогранулематоз (лимфома Ходжкина) Неходжкинские лимфомы Лимфосакрома Саркоидоз Туберкулез Метастатическое поражение
 Туберкулез внутригрудных лимфатических узлов (ТВГЛУ) Развивается у детей, подростков и взрослых в результате первичного заражения туберкулезом. Реже возникает вследствие эндогенной реактивации имевшихся туберкулезных изменений во внутригрудных лимфатических узлах. Процесс эндогенной реактивации у взрослых характерен для больных с выраженным иммунодефицитом (например, у больных ВИЧ-инфекцией).
Туберкулез внутригрудных лимфатических узлов (ТВГЛУ) Развивается у детей, подростков и взрослых в результате первичного заражения туберкулезом. Реже возникает вследствие эндогенной реактивации имевшихся туберкулезных изменений во внутригрудных лимфатических узлах. Процесс эндогенной реактивации у взрослых характерен для больных с выраженным иммунодефицитом (например, у больных ВИЧ-инфекцией).
 В понятие ТВГЛУ входит поражение лимфатических узлов средостения и корня, а также вовлечение в процесс
В понятие ТВГЛУ входит поражение лимфатических узлов средостения и корня, а также вовлечение в процесс
 Формы ТВГЛУ Опухолевидная форма Инфильтративная форма Малая (маловыраженная) форма
Формы ТВГЛУ Опухолевидная форма Инфильтративная форма Малая (маловыраженная) форма
 Инфильтративный туберкулез ВГЛУ характеризуется не только их увеличением, но и развитием инфильтративных изменений в прикорневых отделах. В клинической картине заболевания преобладают симптомы интоксикации. «Малые» варианты туберкулеза ВГЛУ характеризуются их незначительным увеличением. Рентгенодиагностика «малых» вариантов туберкулеза ВГЛУ в фазе инфильтрации возможна только по косвенным признакам (снижение структуры тени корня, двойной контур срединной тени и обогащение легочного рисунка в прикорневой зоне на ограниченном участке). Клинически проявляется умеренными симптомами интоксикации. Для подтверждения диагноза показана компьютерная томография. Опухолевидный ( «туморозный» ) туберкулез ВГЛУ представляет собой вариант первичного туберкулеза, при котором преобладает казеозное поражение лимфатических узлов. Он проявляется увеличением размера отдельных лимфатических узлов или их групп, выраженной клинической симптоматикой и склонностью к осложненному течению (поражение бронхов, бронхолегочные поражения, очаги бронхогенной, лимфогенной и гематогенной диссеминации, плеврит). Контуры лимфатических узлов на рентгенограмме и томограммах четкие.
Инфильтративный туберкулез ВГЛУ характеризуется не только их увеличением, но и развитием инфильтративных изменений в прикорневых отделах. В клинической картине заболевания преобладают симптомы интоксикации. «Малые» варианты туберкулеза ВГЛУ характеризуются их незначительным увеличением. Рентгенодиагностика «малых» вариантов туберкулеза ВГЛУ в фазе инфильтрации возможна только по косвенным признакам (снижение структуры тени корня, двойной контур срединной тени и обогащение легочного рисунка в прикорневой зоне на ограниченном участке). Клинически проявляется умеренными симптомами интоксикации. Для подтверждения диагноза показана компьютерная томография. Опухолевидный ( «туморозный» ) туберкулез ВГЛУ представляет собой вариант первичного туберкулеза, при котором преобладает казеозное поражение лимфатических узлов. Он проявляется увеличением размера отдельных лимфатических узлов или их групп, выраженной клинической симптоматикой и склонностью к осложненному течению (поражение бронхов, бронхолегочные поражения, очаги бронхогенной, лимфогенной и гематогенной диссеминации, плеврит). Контуры лимфатических узлов на рентгенограмме и томограммах четкие.
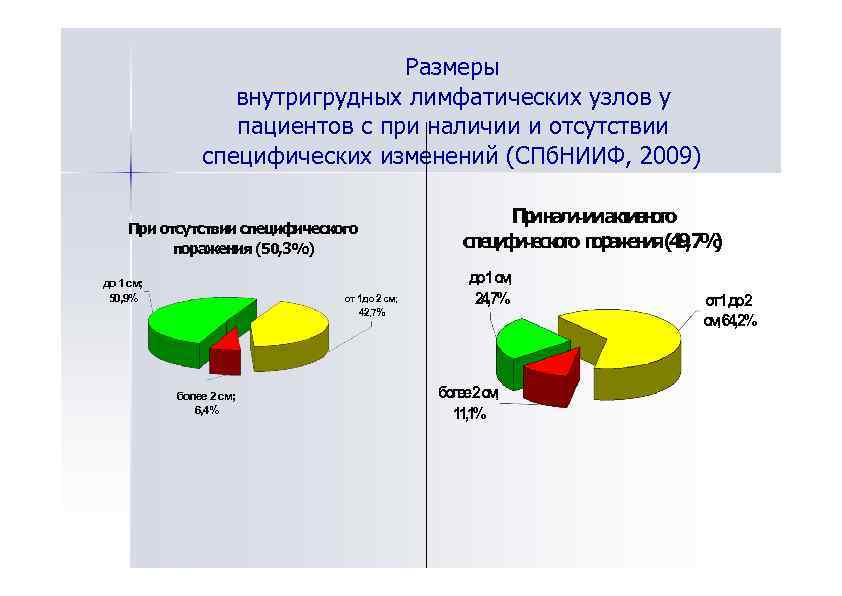 Размеры внутригрудных лимфатических узлов у пациентов с при наличии и отсутствии специфических изменений (СПб. НИИФ, 2009) При отсутствии специфического поражения (50, 3%) до 1 см; 50, 9% от 1 до 2 см; 42, 7% более 2 см; 6, 4% П ин л ч иа т в о р а и и к и н го сп ц ф ч ск го п р ж н я(49 % еи ие о оа еи , 7 ) д 1 см о ; 24, 7% б л 2 см о ее ; 11, 1 % о 1 д 2 т о см 64, 2% ;
Размеры внутригрудных лимфатических узлов у пациентов с при наличии и отсутствии специфических изменений (СПб. НИИФ, 2009) При отсутствии специфического поражения (50, 3%) до 1 см; 50, 9% от 1 до 2 см; 42, 7% более 2 см; 6, 4% П ин л ч иа т в о р а и и к и н го сп ц ф ч ск го п р ж н я(49 % еи ие о оа еи , 7 ) д 1 см о ; 24, 7% б л 2 см о ее ; 11, 1 % о 1 д 2 т о см 64, 2% ;
 Изменения структуры внутригрудных лимфатических узлов встречающиеся при ТВГЛУ у взрослых • Нечеткость и размытость контуров лимфатических узлов • Формирование конгломератов • • • Участки повышенной плотности (более 50 HU ) Кальцинаты Уплотнение перинодальной клетчатки Участки пониженной плотности Бронхо-нодулярные свищи
Изменения структуры внутригрудных лимфатических узлов встречающиеся при ТВГЛУ у взрослых • Нечеткость и размытость контуров лимфатических узлов • Формирование конгломератов • • • Участки повышенной плотности (более 50 HU ) Кальцинаты Уплотнение перинодальной клетчатки Участки пониженной плотности Бронхо-нодулярные свищи
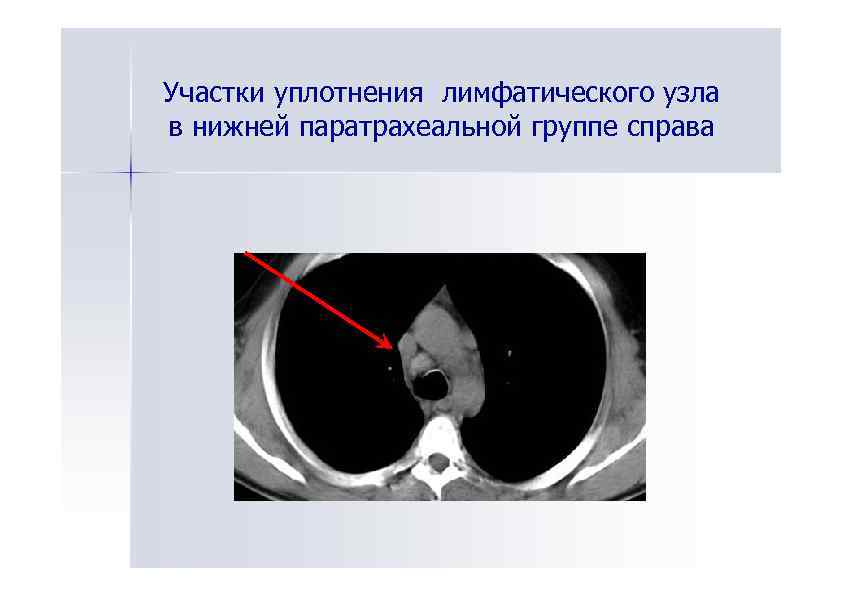 Участки уплотнения лимфатического узла в нижней паратрахеальной группе справа
Участки уплотнения лимфатического узла в нижней паратрахеальной группе справа
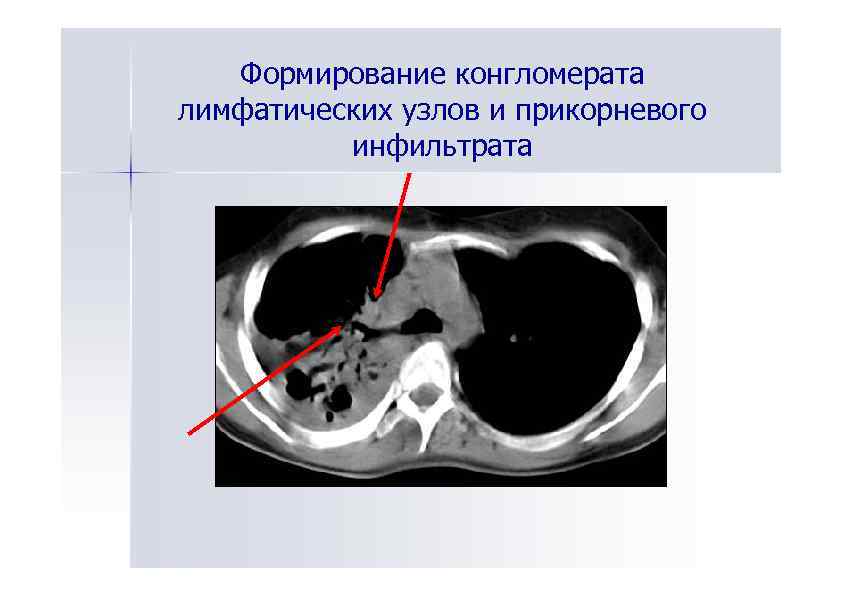 Формирование конгломерата лимфатических узлов и прикорневого инфильтрата
Формирование конгломерата лимфатических узлов и прикорневого инфильтрата
 Мелкие бифуркационные лимфатические узлы на фоне уплотненной клетчатки
Мелкие бифуркационные лимфатические узлы на фоне уплотненной клетчатки
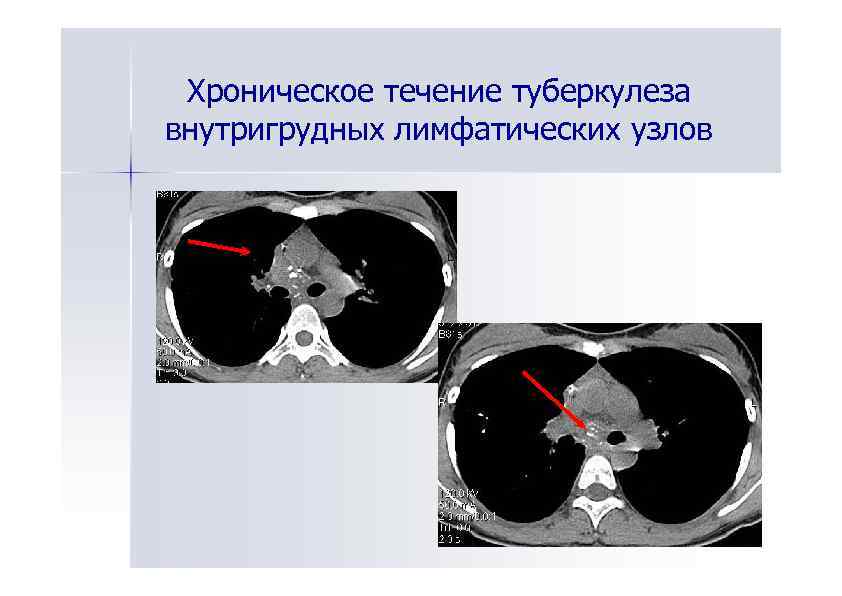 Хроническое течение туберкулеза внутригрудных лимфатических узлов
Хроническое течение туберкулеза внутригрудных лимфатических узлов
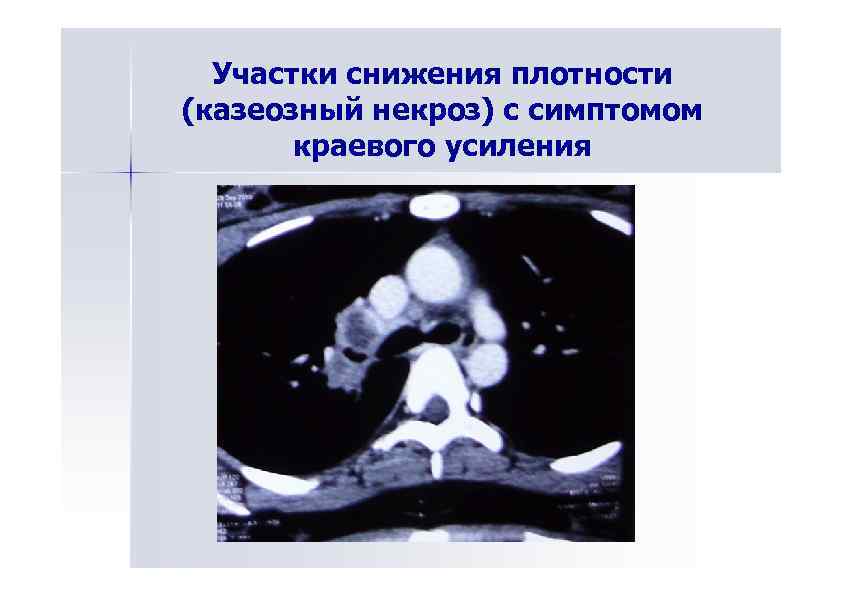 Участки снижения плотности (казеозный некроз) с симптомом краевого усиления
Участки снижения плотности (казеозный некроз) с симптомом краевого усиления
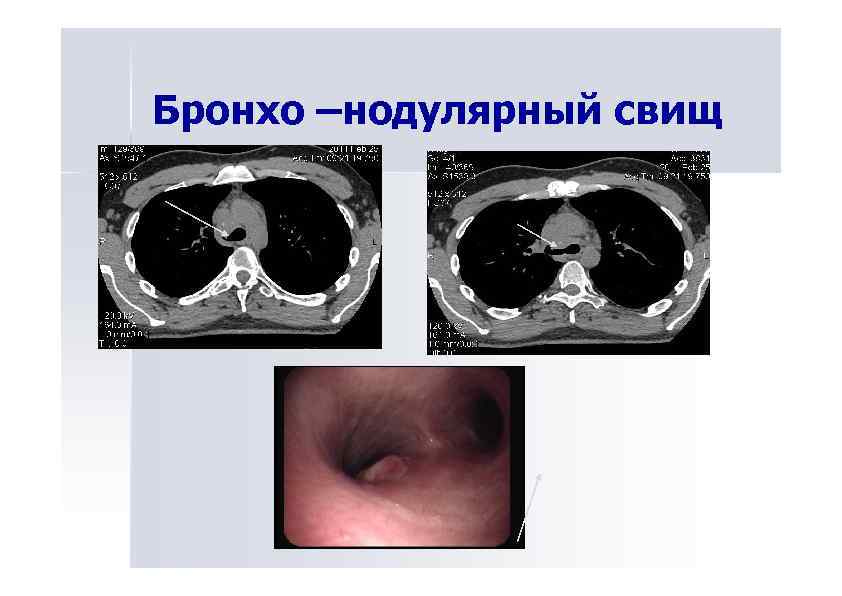 Бронхо –нодулярный свищ
Бронхо –нодулярный свищ
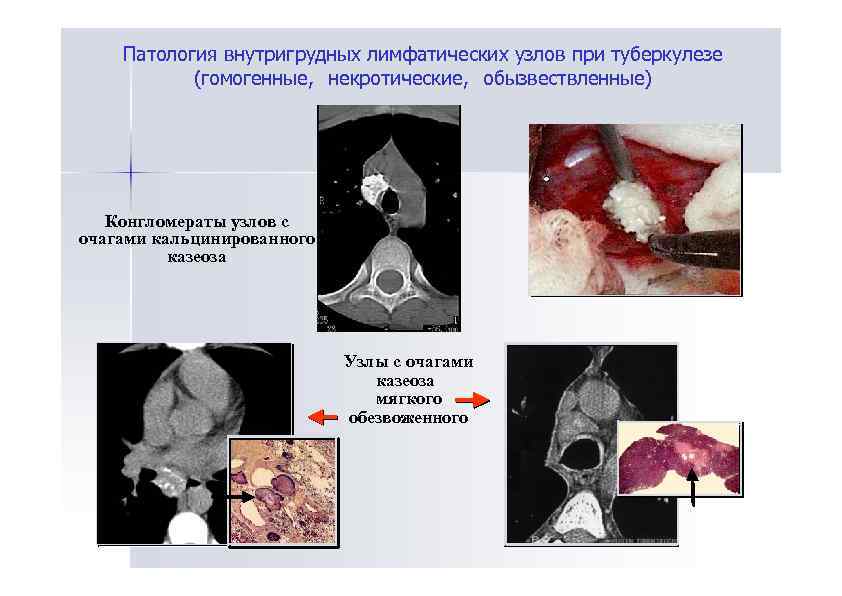 Патология внутригрудных лимфатических узлов при туберкулезе (гомогенные, некротические, обызвествленные) Конгломераты узлов с очагами кальцинированного казеоза Узлы с очагами казеоза мягкого обезвоженного
Патология внутригрудных лимфатических узлов при туберкулезе (гомогенные, некротические, обызвествленные) Конгломераты узлов с очагами кальцинированного казеоза Узлы с очагами казеоза мягкого обезвоженного
 Опухолевидная форма ТВГЛУ Процесс развивается преимущественно внутри капсулы ЛУ Чаще встречается у детей младшего возраста Клинические проявления возникают после присоединения осложнений (гиповентиляция, ателектаз, диссеминации) Поражаются любые группы ЛУ Исход – кальцинаты Склонность к рецидивам
Опухолевидная форма ТВГЛУ Процесс развивается преимущественно внутри капсулы ЛУ Чаще встречается у детей младшего возраста Клинические проявления возникают после присоединения осложнений (гиповентиляция, ателектаз, диссеминации) Поражаются любые группы ЛУ Исход – кальцинаты Склонность к рецидивам
 RG-признаки опухолевидной формы Поражаются любые группы ЛУ Процесс односторонний или резко асимметричный Значительное опухолевидное увеличение ЛУ, наружный контур четкий, выпуклый, волнистый Вид конгломерата, отдельные ЛУ не видны Корень увеличивается больше в ширину Уплотнений междолевой плевры Р-картина зависит от группы пораженных ЛУ
RG-признаки опухолевидной формы Поражаются любые группы ЛУ Процесс односторонний или резко асимметричный Значительное опухолевидное увеличение ЛУ, наружный контур четкий, выпуклый, волнистый Вид конгломерата, отдельные ЛУ не видны Корень увеличивается больше в ширину Уплотнений междолевой плевры Р-картина зависит от группы пораженных ЛУ
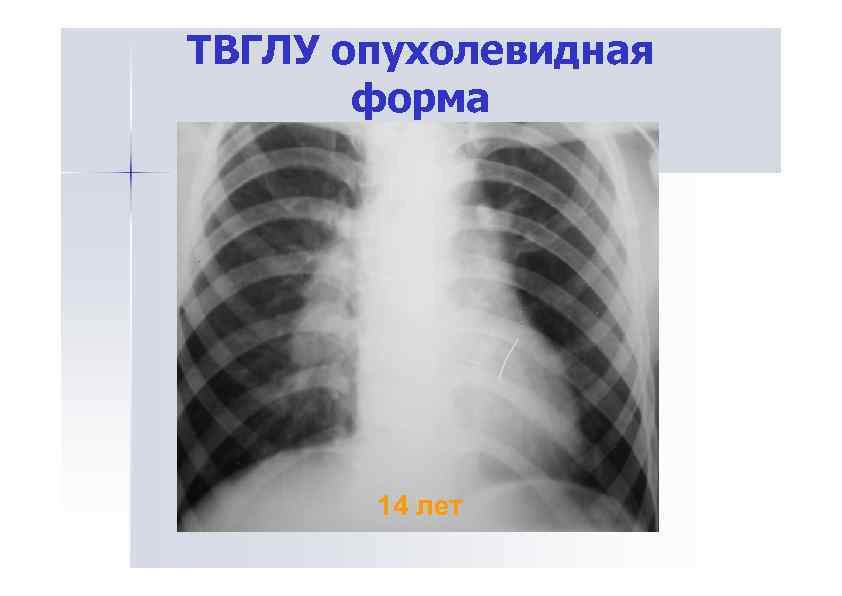 ТВГЛУ опухолевидная форма 14 лет
ТВГЛУ опухолевидная форма 14 лет
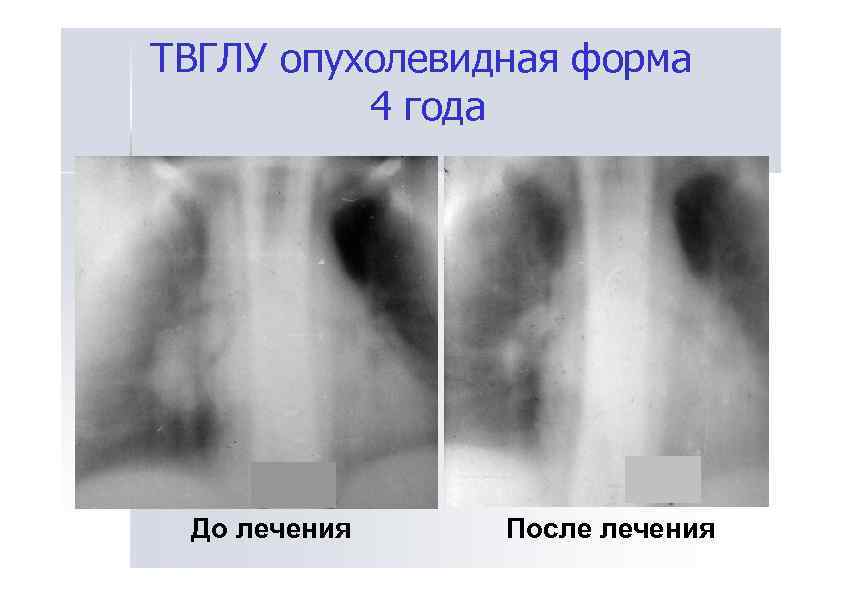 ТВГЛУ опухолевидная форма 4 года До лечения После лечения
ТВГЛУ опухолевидная форма 4 года До лечения После лечения
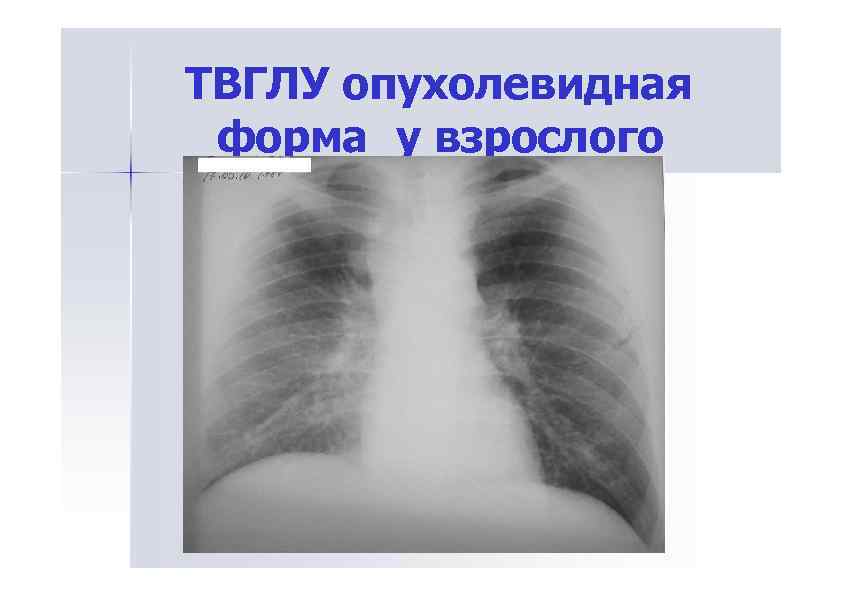 ТВГЛУ опухолевидная форма у взрослого
ТВГЛУ опухолевидная форма у взрослого
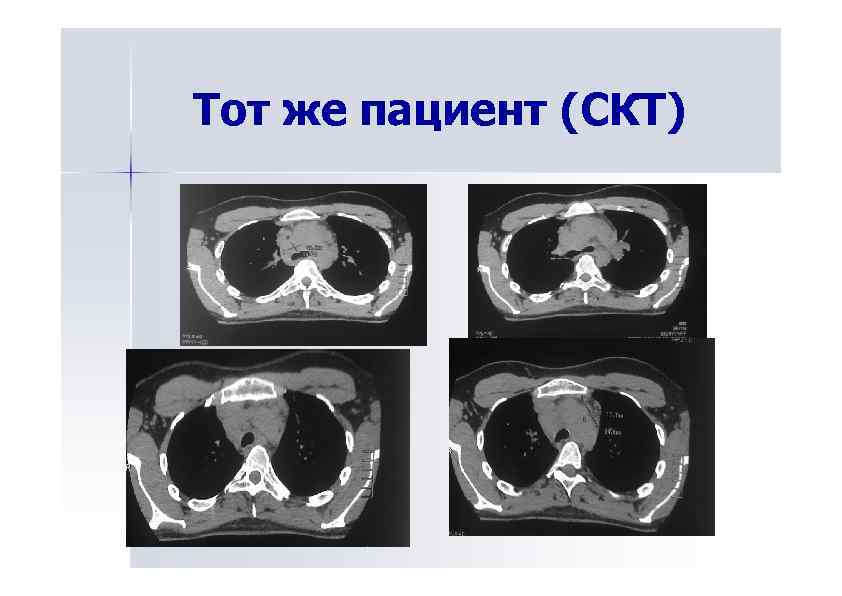 Тот же пациент (СКТ)
Тот же пациент (СКТ)
 Инфильтративная форма ТВГЛУ Инфильтрация распространяется за пеел прды капсулы ЛУ рде ы ел Чаще встречается у детей 3 -10 лет Кл н чс исимулирует ОРЗ, бронхит, Кииек лн ч си ии ек пневмонию Локализуется только в бронхопульмональной группе ЛУ Исход – кальцинация, пневмофиброз
Инфильтративная форма ТВГЛУ Инфильтрация распространяется за пеел прды капсулы ЛУ рде ы ел Чаще встречается у детей 3 -10 лет Кл н чс исимулирует ОРЗ, бронхит, Кииек лн ч си ии ек пневмонию Локализуется только в бронхопульмональной группе ЛУ Исход – кальцинация, пневмофиброз
 RG-признаки инфильтративной формы Процесс односторонний Корень расширен по всем направлениям, уплотнен, бесструктурен Инфильтрация выходит за пределы корня, но в разных проекциях от него не отводится Контуры нечеткие за счет лимфангита, перифокальной инфильтрации Вокруг корня обогащенный сетчато-ячеистый рисунок Утолщена междолевая плевра Несоответствие объема поражения и клиники Исход – обызвествление (85%), фиброз
RG-признаки инфильтративной формы Процесс односторонний Корень расширен по всем направлениям, уплотнен, бесструктурен Инфильтрация выходит за пределы корня, но в разных проекциях от него не отводится Контуры нечеткие за счет лимфангита, перифокальной инфильтрации Вокруг корня обогащенный сетчато-ячеистый рисунок Утолщена междолевая плевра Несоответствие объема поражения и клиники Исход – обызвествление (85%), фиброз
 Инфильтративная форма ТВГЛУ 11 лет
Инфильтративная форма ТВГЛУ 11 лет
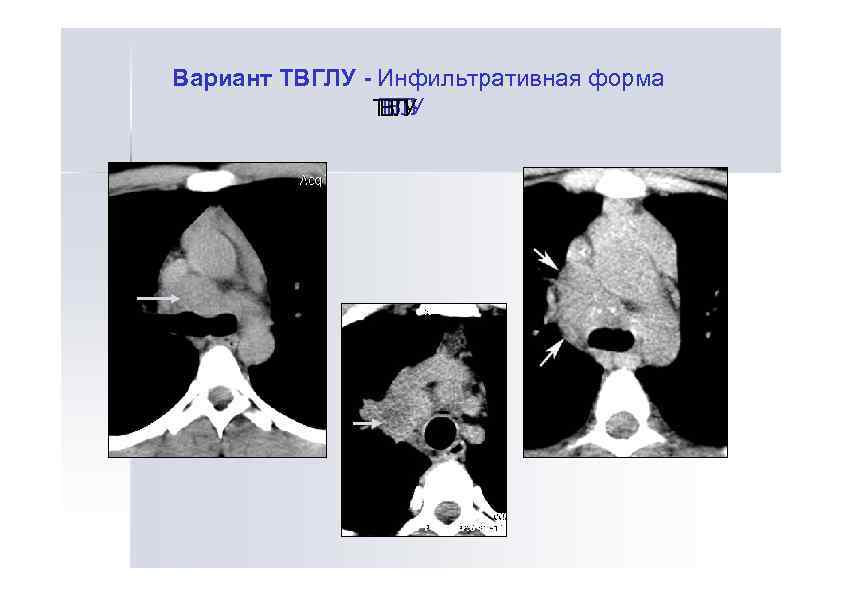 Вариант ТВГЛУ - Инфильтративная форма ТГ У ТВЛ ВГ У Л
Вариант ТВГЛУ - Инфильтративная форма ТГ У ТВЛ ВГ У Л
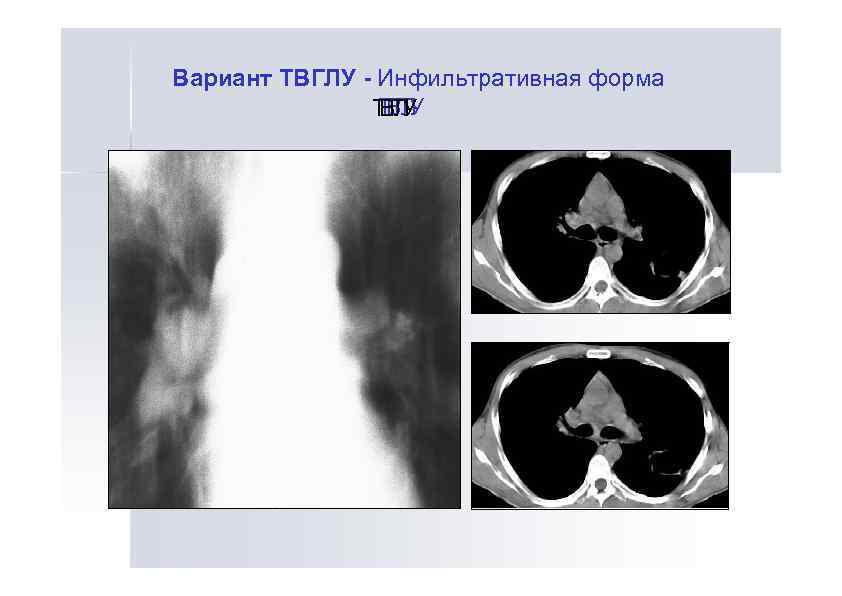 Вариант ТВГЛУ - Инфильтративная форма ТГ У ТВЛ ВГ У Л
Вариант ТВГЛУ - Инфильтративная форма ТГ У ТВЛ ВГ У Л
 Малые формы ТВГЛУ Это процессы с нерезко выраженной гиперплазией одной-двух групп ЛУ до 5 -10 мм, достоверно диагностирующиеся только при томографии, уточняющей количество, локализацию и размеры ЛУ. Эти процессы имеют ограниченную протяженность, скудную клиническую симптоматику и редко дают осложнения Исход – обызвествление (44%), рассасывание (56%)
Малые формы ТВГЛУ Это процессы с нерезко выраженной гиперплазией одной-двух групп ЛУ до 5 -10 мм, достоверно диагностирующиеся только при томографии, уточняющей количество, локализацию и размеры ЛУ. Эти процессы имеют ограниченную протяженность, скудную клиническую симптоматику и редко дают осложнения Исход – обызвествление (44%), рассасывание (56%)
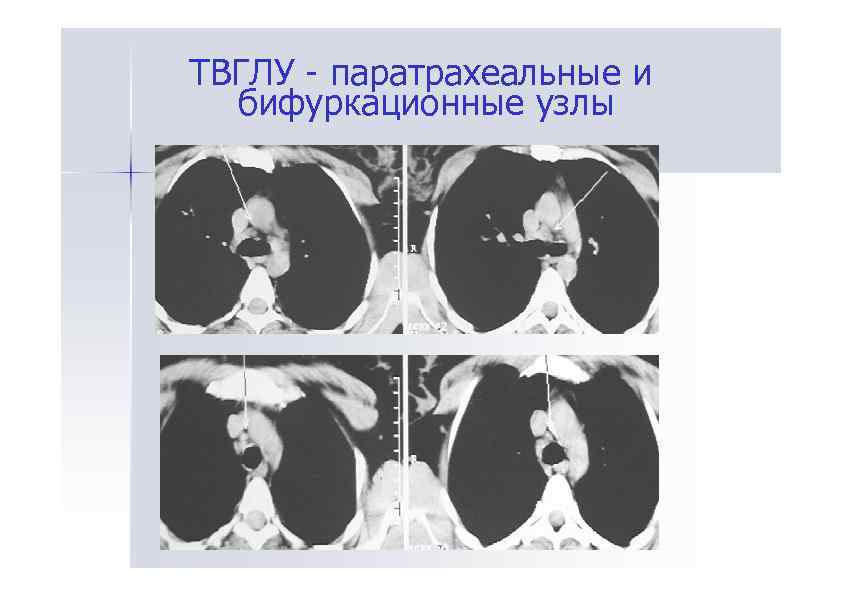 ТВГЛУ - паратрахеальные и бифуркационные узлы
ТВГЛУ - паратрахеальные и бифуркационные узлы
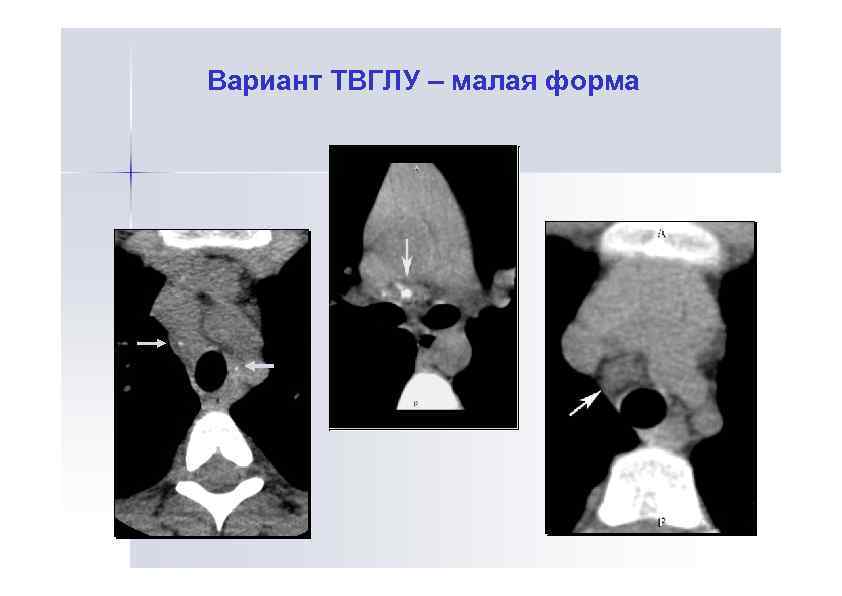 Вариант ТВГЛУ – малая форма
Вариант ТВГЛУ – малая форма
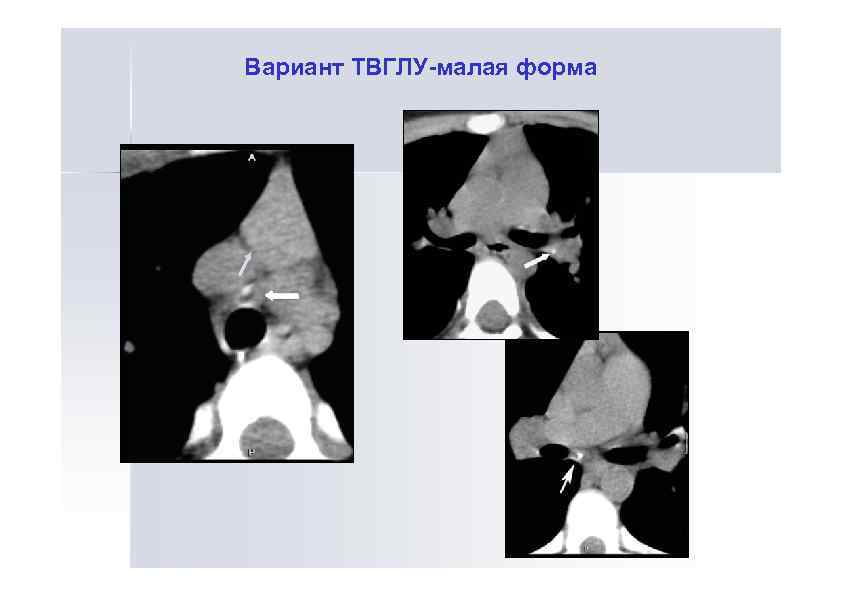 Вариант ТВГЛУ-малая форма
Вариант ТВГЛУ-малая форма
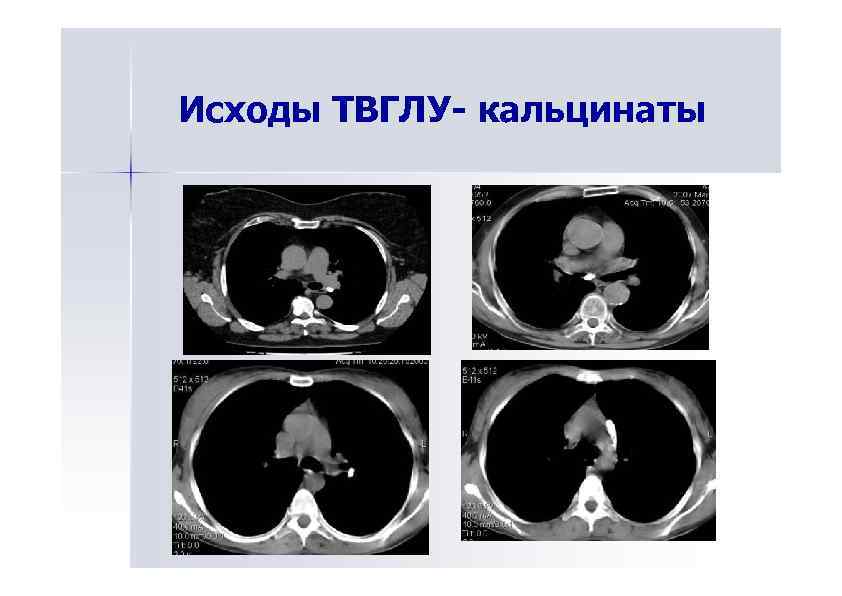 Исходы ТВГЛУ- кальцинаты
Исходы ТВГЛУ- кальцинаты
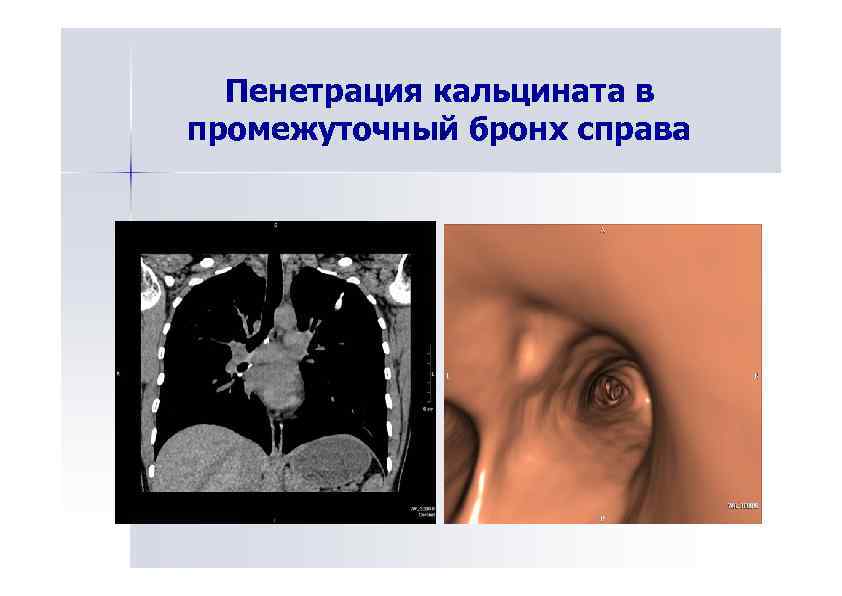 Пенетрация кальцината в промежуточный бронх справа
Пенетрация кальцината в промежуточный бронх справа
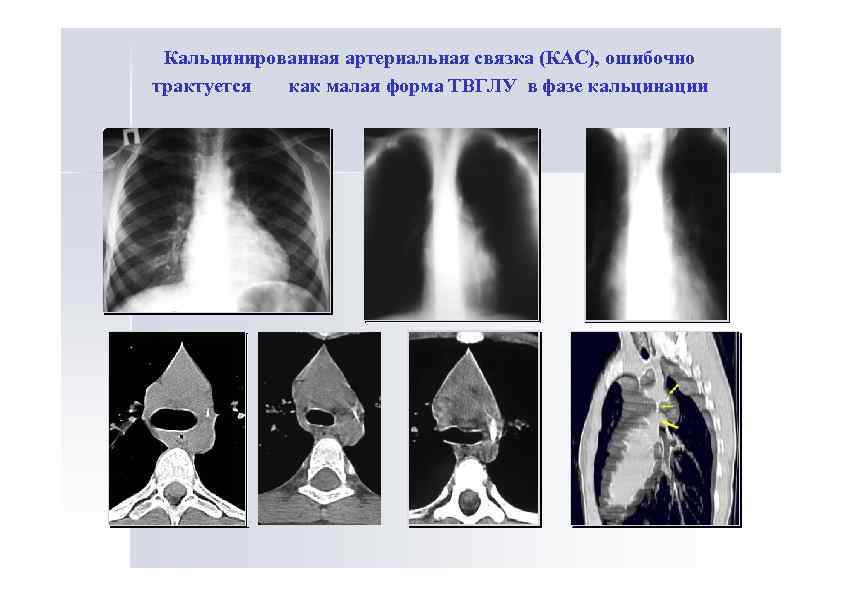 Кальцинированная артериальная связка (КАС), ошибочно трактуется как малая форма ТВГЛУ в фазе кальцинации
Кальцинированная артериальная связка (КАС), ошибочно трактуется как малая форма ТВГЛУ в фазе кальцинации
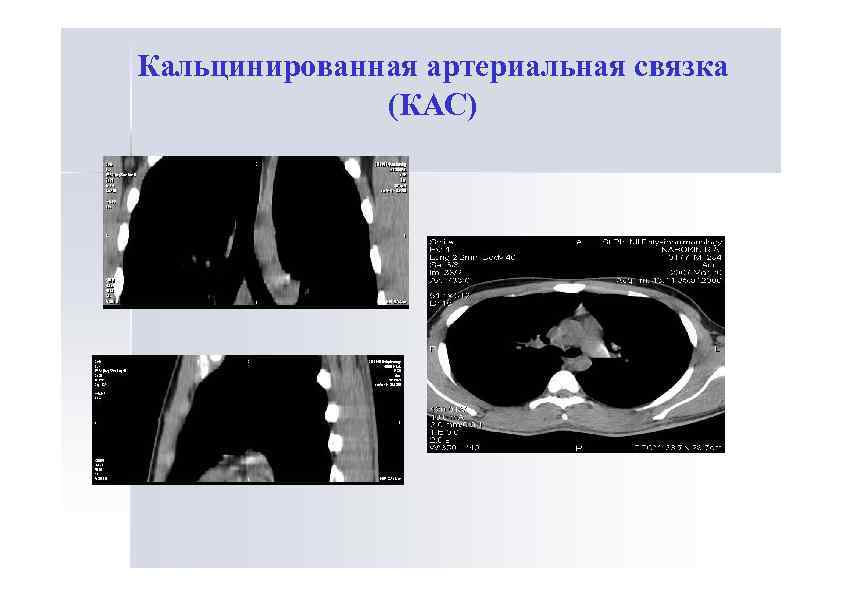 Кальцинированная артериальная связка (КАС)
Кальцинированная артериальная связка (КАС)
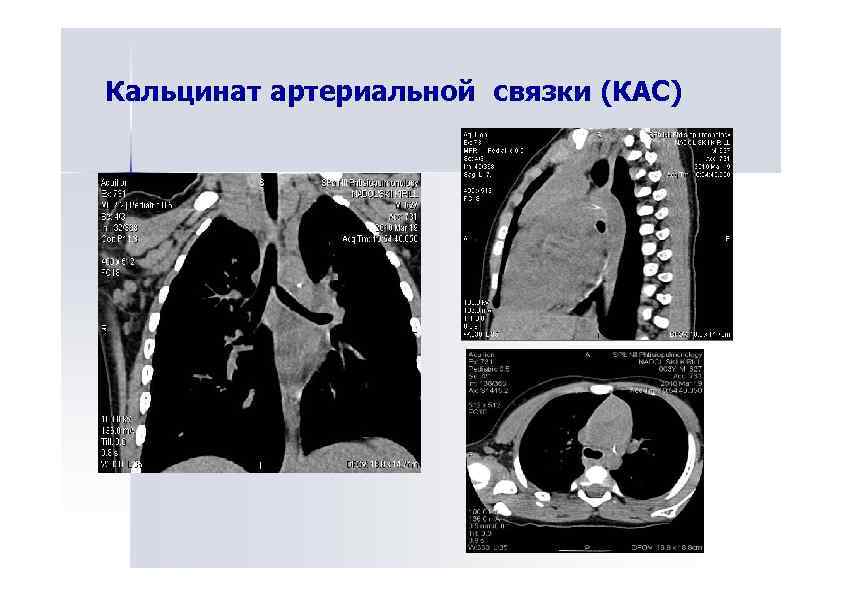 Кальцинат артериальной связки (КАС)
Кальцинат артериальной связки (КАС)
 Саркоидоз (болезнь Бенье — Бёка — Шаумана) Системное заболевание, при котором могут поражаться многие органы и системы, характеризующееся образованием в поражённых тканях гранулём. Наиболее часто поражаются лимфатические узлы, лёгкие, печень, селезёнка, реже — кожа, кости, орган зрения и др.
Саркоидоз (болезнь Бенье — Бёка — Шаумана) Системное заболевание, при котором могут поражаться многие органы и системы, характеризующееся образованием в поражённых тканях гранулём. Наиболее часто поражаются лимфатические узлы, лёгкие, печень, селезёнка, реже — кожа, кости, орган зрения и др.
 САРКОИДОЗ этиология неизвестна развивается у лиц в возрасте 30 -50 лет клинические симптомы неспецифичны типичные рентгенологические признаки (60 -70%) : - двусторонние очагово-интерстициальные изменения в легких; - симметричное увеличение лимфатических узлов корней легких и правой паратрахеальной группы. неспецифичные для саркоидоза рентгенологические признаки (20 -30%). нормальная рентгенологическая картина (5 -10%).
САРКОИДОЗ этиология неизвестна развивается у лиц в возрасте 30 -50 лет клинические симптомы неспецифичны типичные рентгенологические признаки (60 -70%) : - двусторонние очагово-интерстициальные изменения в легких; - симметричное увеличение лимфатических узлов корней легких и правой паратрахеальной группы. неспецифичные для саркоидоза рентгенологические признаки (20 -30%). нормальная рентгенологическая картина (5 -10%).
 РЕНТГЕНОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ САРКОИДОЗА ОРГАНОВ ДЫХАНИЯ 0 стадия – нормальная рентгенограмма 1 стадия – двусторонняя лимфаденопатия корней легких и средостения. Паренхима легких не изменена. 2 стадия – двусторонняя лимфаденопатия корней легких средостения. Патологические изменения легочной паренхимы. 3 стадия – патология легочной паренхимы без увеличения внутригрудных лимфатических узлов. 4 стадия – легочный фиброз Statement of sarcoidosis. Sarcoidosis, Vasculitis and Diffuse Lung Diseases, 1999. – Vol. 16. -P. 149 -173.
РЕНТГЕНОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ САРКОИДОЗА ОРГАНОВ ДЫХАНИЯ 0 стадия – нормальная рентгенограмма 1 стадия – двусторонняя лимфаденопатия корней легких и средостения. Паренхима легких не изменена. 2 стадия – двусторонняя лимфаденопатия корней легких средостения. Патологические изменения легочной паренхимы. 3 стадия – патология легочной паренхимы без увеличения внутригрудных лимфатических узлов. 4 стадия – легочный фиброз Statement of sarcoidosis. Sarcoidosis, Vasculitis and Diffuse Lung Diseases, 1999. – Vol. 16. -P. 149 -173.
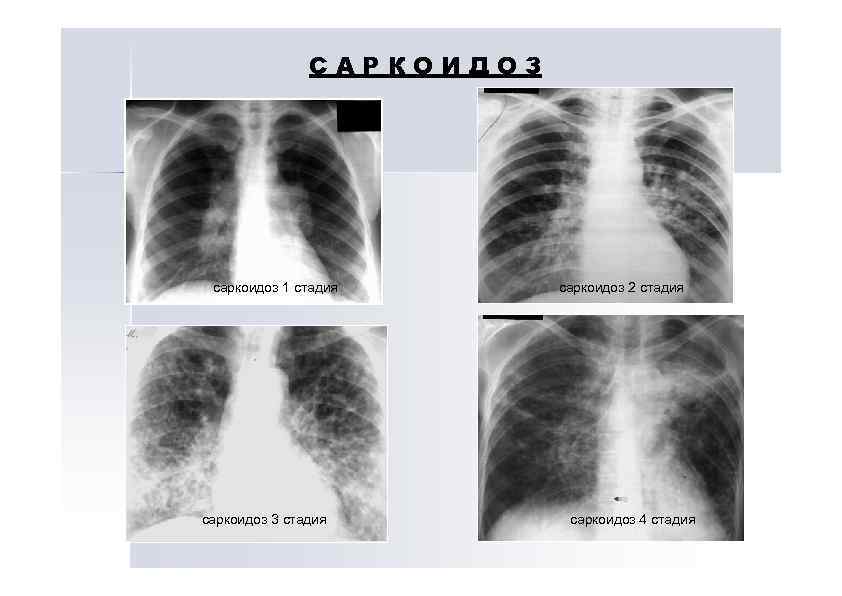 САРКОИДОЗ саркоидоз 1 стадия саркоидоз 3 стадия саркоидоз 2 стадия саркоидоз 4 стадия
САРКОИДОЗ саркоидоз 1 стадия саркоидоз 3 стадия саркоидоз 2 стадия саркоидоз 4 стадия
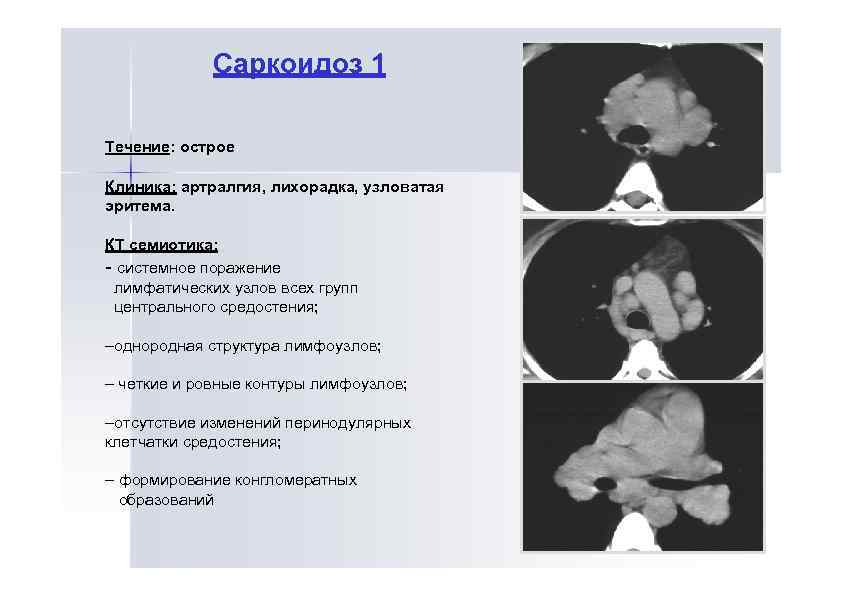 Саркоидоз 1 Течение: острое Клиника: артралгия, лихорадка, узловатая эритема. КТ семиотика: - системное поражение лимфатических узлов всех групп центрального средостения; –однородная структура лимфоузлов; – четкие и ровные контуры лимфоузлов; –отсутствие изменений перинодулярных клетчатки средостения; – формирование конгломератных образований
Саркоидоз 1 Течение: острое Клиника: артралгия, лихорадка, узловатая эритема. КТ семиотика: - системное поражение лимфатических узлов всех групп центрального средостения; –однородная структура лимфоузлов; – четкие и ровные контуры лимфоузлов; –отсутствие изменений перинодулярных клетчатки средостения; – формирование конгломератных образований
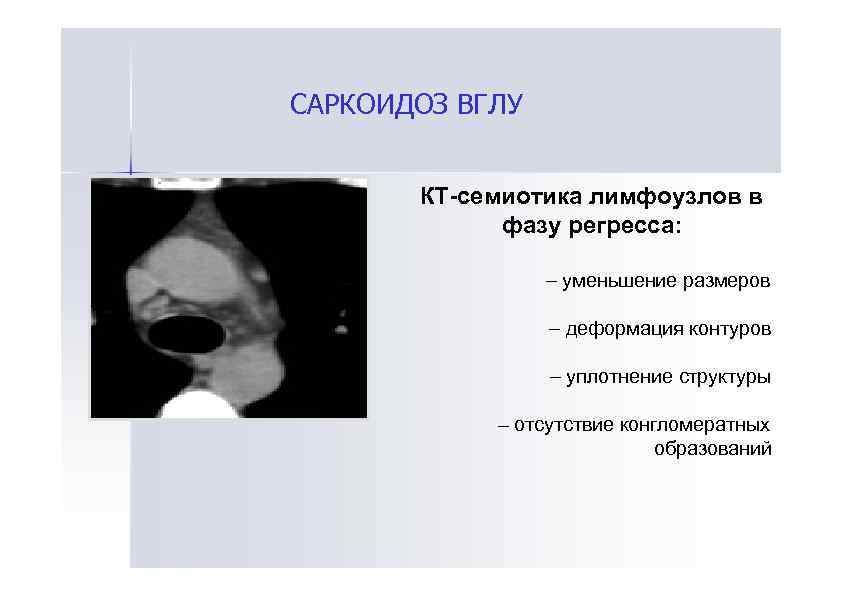 САРКОИДОЗ ВГЛУ КТ-семиотика лимфоузлов в фазу регресса: – уменьшение размеров – деформация контуров – уплотнение структуры – отсутствие конгломератных образований
САРКОИДОЗ ВГЛУ КТ-семиотика лимфоузлов в фазу регресса: – уменьшение размеров – деформация контуров – уплотнение структуры – отсутствие конгломератных образований
 Саркоидоз ВГЛУ
Саркоидоз ВГЛУ
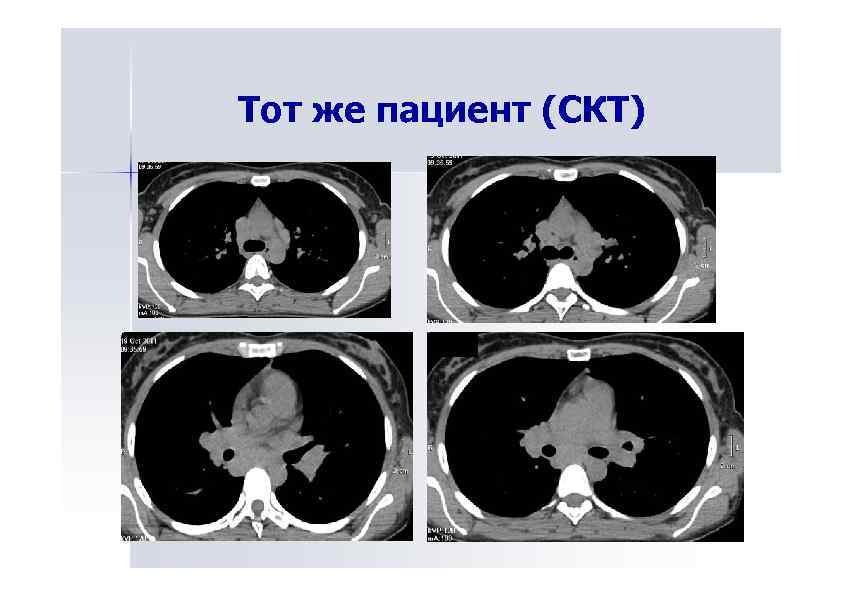 Тот же пациент (СКТ)
Тот же пациент (СКТ)
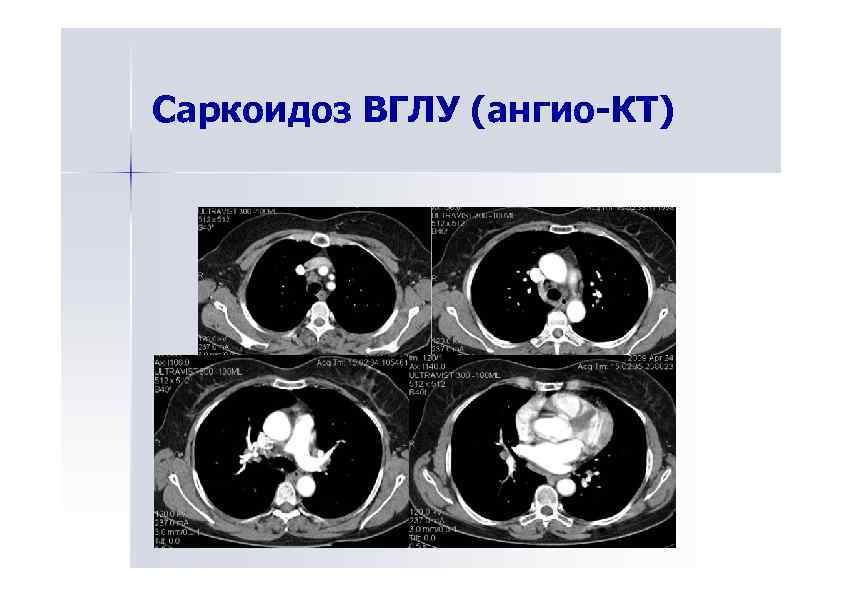 Саркоидоз ВГЛУ (ангио-КТ)
Саркоидоз ВГЛУ (ангио-КТ)
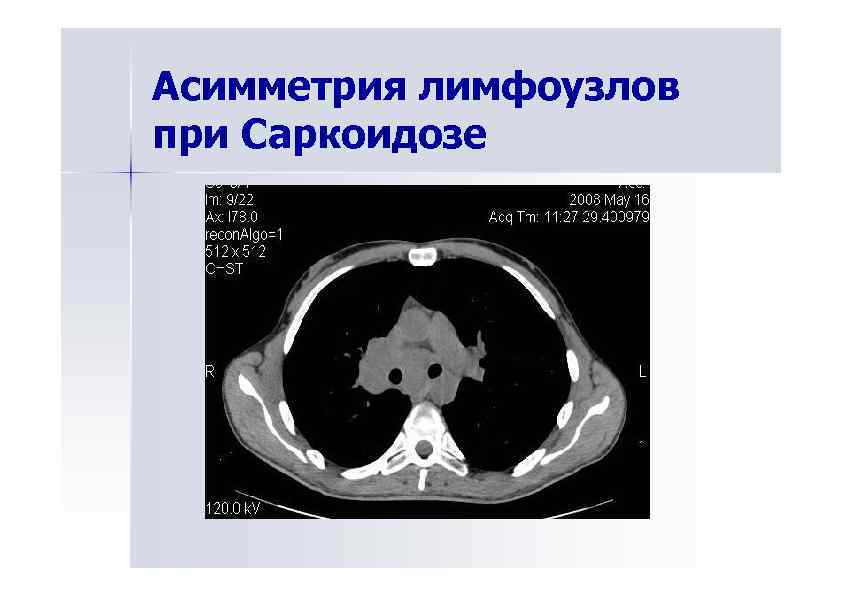 Асимметрия лимфоузлов при Саркоидозе
Асимметрия лимфоузлов при Саркоидозе
 САРКОИДОЗ ВГЛУ Кальцинаты в структуре лимфоузлов встречаются у 30% больных - хроническое течение - генерализованная форма Характерные признаки обызвествления лимфоузлов при саркоидозе: - монолитность - множественная локализация - локализация в центре лимфоузла, вдали от стенки бронха
САРКОИДОЗ ВГЛУ Кальцинаты в структуре лимфоузлов встречаются у 30% больных - хроническое течение - генерализованная форма Характерные признаки обызвествления лимфоузлов при саркоидозе: - монолитность - множественная локализация - локализация в центре лимфоузла, вдали от стенки бронха
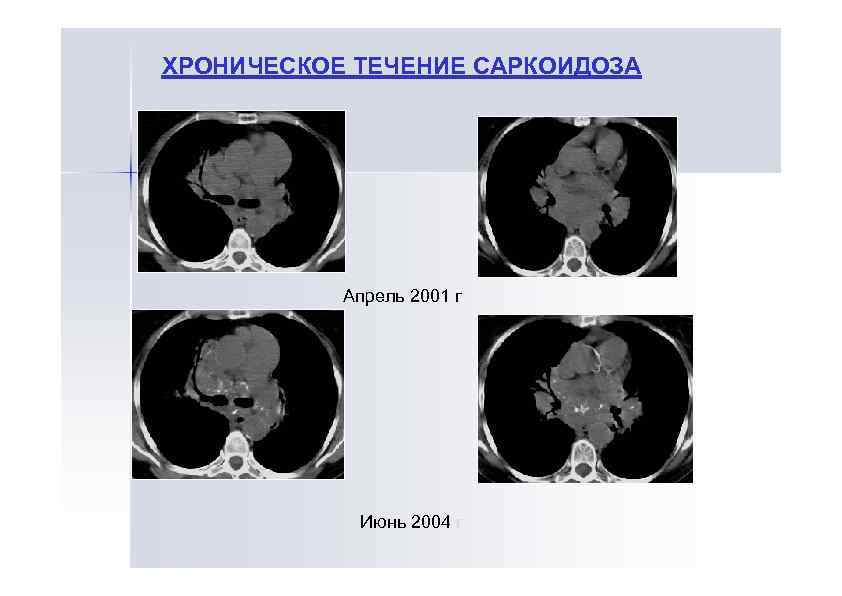 ХРОНИЧЕСКОЕ ТЕЧЕНИЕ САРКОИДОЗА Апрель 2001 г Июнь 2004 г
ХРОНИЧЕСКОЕ ТЕЧЕНИЕ САРКОИДОЗА Апрель 2001 г Июнь 2004 г
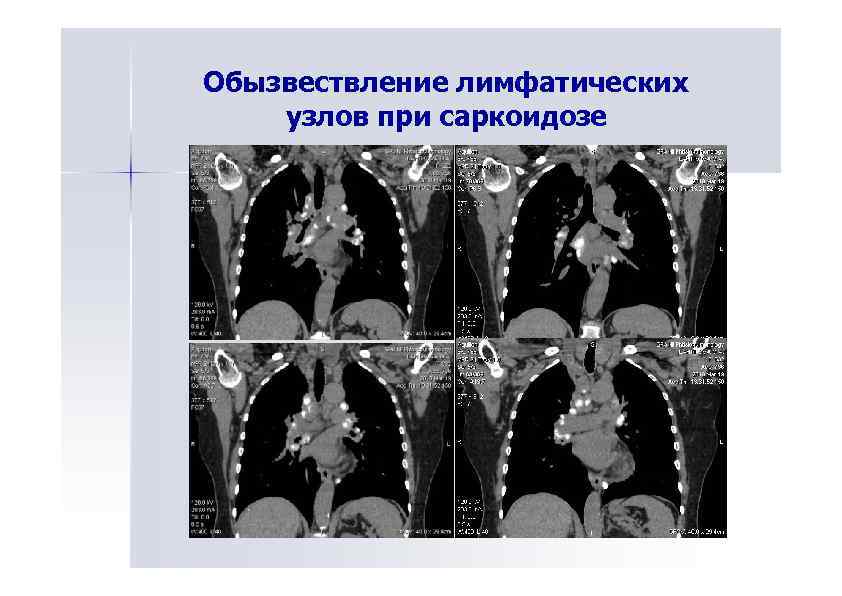 Обызвествление лимфатических узлов при саркоидозе
Обызвествление лимфатических узлов при саркоидозе
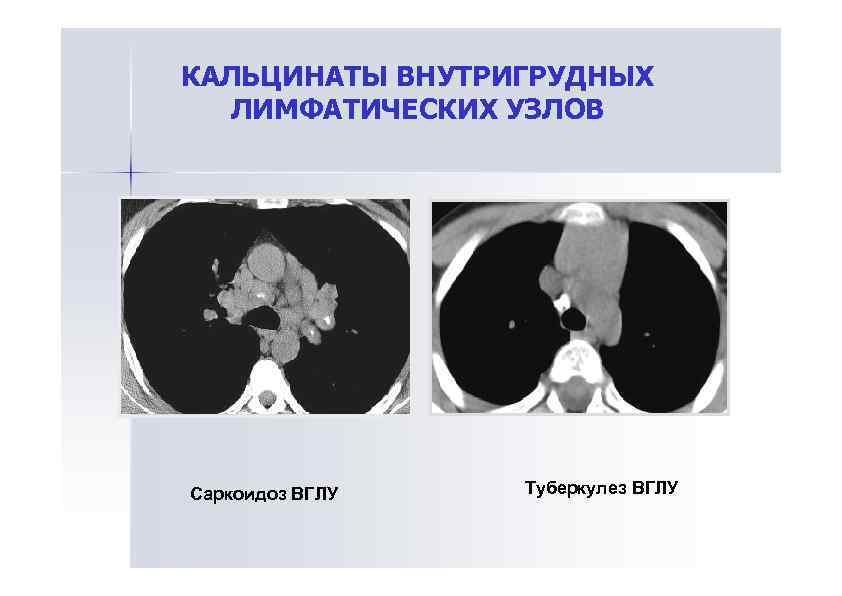 КАЛЬЦИНАТЫ ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ Саркоидоз ВГЛУ Туберкулез ВГЛУ
КАЛЬЦИНАТЫ ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ Саркоидоз ВГЛУ Туберкулез ВГЛУ
 Злокачественные лимфомы Лимфома Ходжкина (лимфогранулематоз) Неходжкинские лимфомы: - В-клеточные опухоли: • -опухоли из В-клеток предшественников • -периферические В-клеточные опухоли - Т-клеточные опухоли: • -опухоли из Т-клеток предшественников • -периферические Т-клеточные опухоли
Злокачественные лимфомы Лимфома Ходжкина (лимфогранулематоз) Неходжкинские лимфомы: - В-клеточные опухоли: • -опухоли из В-клеток предшественников • -периферические В-клеточные опухоли - Т-клеточные опухоли: • -опухоли из Т-клеток предшественников • -периферические Т-клеточные опухоли
 Лимфома Ходжкина Из всех зарегистрированных случаев лимфом – болезнь Ходжкина встречается в 25 -40%. Частота заболевания лимфомой Ходжкина в России составляет 2, 5 на 100 000 населения, или 25 человек на 1 млн. населения. Болеют лимфомой Ходжкина люди любого возраста, пик заболеваемости приходится на возраст 15 -40 лет. В 90% случаев встречается поражение лимфатических узлов выше диафрагмы (чаще всего поражаются правые и левые надключичные и медиастинальные лимфоузлы). В 15% случаев встречается изолированное увеличение внутригрудных лимфатических узлов
Лимфома Ходжкина Из всех зарегистрированных случаев лимфом – болезнь Ходжкина встречается в 25 -40%. Частота заболевания лимфомой Ходжкина в России составляет 2, 5 на 100 000 населения, или 25 человек на 1 млн. населения. Болеют лимфомой Ходжкина люди любого возраста, пик заболеваемости приходится на возраст 15 -40 лет. В 90% случаев встречается поражение лимфатических узлов выше диафрагмы (чаще всего поражаются правые и левые надключичные и медиастинальные лимфоузлы). В 15% случаев встречается изолированное увеличение внутригрудных лимфатических узлов
 Гистологическая классификация ЛХ (ВОЗ, 2001 г. ) 1. Нодулярный вариант с лимфоидным преобладанием 2. Классическая лимфома Ходжкина нодулярный скерз (49, 6%*) с л оз к ео лр – I тип (32, 1%) – II тип (3, 4%) – тип не определен (14, 1%) смешанно-клеточный вариант (36%) лимфоидное истощение (8%) лимфоидное преобладание (0, 9%) – вариант не определен (5, 6%) *по данным РОНЦ
Гистологическая классификация ЛХ (ВОЗ, 2001 г. ) 1. Нодулярный вариант с лимфоидным преобладанием 2. Классическая лимфома Ходжкина нодулярный скерз (49, 6%*) с л оз к ео лр – I тип (32, 1%) – II тип (3, 4%) – тип не определен (14, 1%) смешанно-клеточный вариант (36%) лимфоидное истощение (8%) лимфоидное преобладание (0, 9%) – вариант не определен (5, 6%) *по данным РОНЦ
 Клиническая классификация лимфомы Ходжкина Различают 4 стадии заболевания: Ann-Arbor (Carbone et al. , 1971 г) Cotswold (1989 г) I. стадия: Поражение одной области лимфатических узлов (1) или локальное поражение экстралимфатического органа (1 е). II. стадия: Поражение двух или более областей лимфатических узлов по одну сторону диафрагмы (2), которое может сочетаться с локальным поражением экстралимфатического органа (2 е). III. стадия: Поражение нескольких групп лимфатических узлов по обе стороны диафрагмы (3), которое может сочетаться с локальным поражением экстралимфатического органа (3 е) или поражением селезенки (3 s) или с поражением того и другого (3 е+s). IV. стадия: Диффузное или диссеминированное поражение одного или более экстралимфатического органа с поражением или без лимфатических узлов.
Клиническая классификация лимфомы Ходжкина Различают 4 стадии заболевания: Ann-Arbor (Carbone et al. , 1971 г) Cotswold (1989 г) I. стадия: Поражение одной области лимфатических узлов (1) или локальное поражение экстралимфатического органа (1 е). II. стадия: Поражение двух или более областей лимфатических узлов по одну сторону диафрагмы (2), которое может сочетаться с локальным поражением экстралимфатического органа (2 е). III. стадия: Поражение нескольких групп лимфатических узлов по обе стороны диафрагмы (3), которое может сочетаться с локальным поражением экстралимфатического органа (3 е) или поражением селезенки (3 s) или с поражением того и другого (3 е+s). IV. стадия: Диффузное или диссеминированное поражение одного или более экстралимфатического органа с поражением или без лимфатических узлов.
 Классификация стадий неходжкинских злокачественных лимфом (НХЛ) I. -я стадия – вовлечение в опухолевый процесс лимфатических узлов одной области II. -я стадия - вовлечение в процесс лимфатических узлов двух и более областей с одной стороны диафрагмы III. -я стадия - поражение лимфатических узлов с обеих сторон диафрагмы. IV. -я стадия– распространение заболевания помимо лимфатических узлов на внутренние органы V. -я стадия- поражении костного мозга опухолевыми клетками"лимфома с лейкемизацией".
Классификация стадий неходжкинских злокачественных лимфом (НХЛ) I. -я стадия – вовлечение в опухолевый процесс лимфатических узлов одной области II. -я стадия - вовлечение в процесс лимфатических узлов двух и более областей с одной стороны диафрагмы III. -я стадия - поражение лимфатических узлов с обеих сторон диафрагмы. IV. -я стадия– распространение заболевания помимо лимфатических узлов на внутренние органы V. -я стадия- поражении костного мозга опухолевыми клетками"лимфома с лейкемизацией".
 По прогнозу заболевания НХЛ делятся: Опухоли с благоприятным прогнозом (медленное прогрессирование, длительная выживаемость – годы, умеренная чувствительность к ХТ) Опухоли агрессивные и высокоагрессивные (быстрое прогрессирование, выживаемость составляет лишь месяцы, умеренная и высокая чувствительность к ХТ)
По прогнозу заболевания НХЛ делятся: Опухоли с благоприятным прогнозом (медленное прогрессирование, длительная выживаемость – годы, умеренная чувствительность к ХТ) Опухоли агрессивные и высокоагрессивные (быстрое прогрессирование, выживаемость составляет лишь месяцы, умеренная и высокая чувствительность к ХТ)
 Клинические различия между ЛХ и НХЛ ЛХ НХЛ >80% I, II >85% III, IV Стадия заболевания B-симптомы + ++ Возраст 40 -70 л 20 -30 л Объем поражения + ++ Экстранодальное +/++ поражение Локализация диафрагмы
Клинические различия между ЛХ и НХЛ ЛХ НХЛ >80% I, II >85% III, IV Стадия заболевания B-симптомы + ++ Возраст 40 -70 л 20 -30 л Объем поражения + ++ Экстранодальное +/++ поражение Локализация диафрагмы
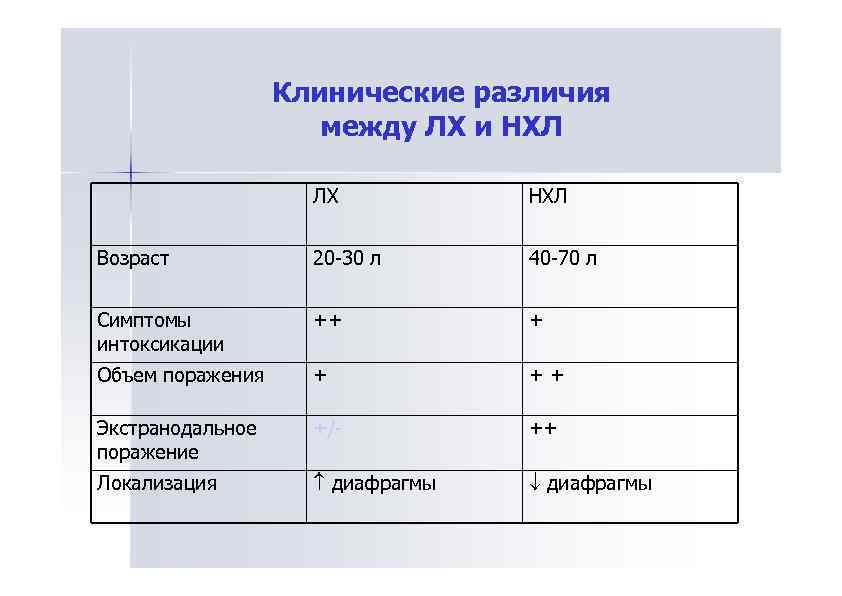 Клинические различия между ЛХ и НХЛ ЛХ НХЛ Возраст 20 -30 л 40 -70 л Симптомы интоксикации ++ + Объем поражения + ++ Экстранодальное поражение +/- ++ Локализация диафрагмы
Клинические различия между ЛХ и НХЛ ЛХ НХЛ Возраст 20 -30 л 40 -70 л Симптомы интоксикации ++ + Объем поражения + ++ Экстранодальное поражение +/- ++ Локализация диафрагмы
 Клиническая картина: наиболее типичным поводом обращения больных к врачу является увеличение шейных, подключичных и подмышечных лимфатических узлов при ЛХ, паховых при НХЛ; компрессионный синдром: боли за грудиной, затрудненное дыхание и глотание, синдром сдавления ВПВ; «общие жалобы» : лихорадка, слабость, потливость, кожный зуд, похудание.
Клиническая картина: наиболее типичным поводом обращения больных к врачу является увеличение шейных, подключичных и подмышечных лимфатических узлов при ЛХ, паховых при НХЛ; компрессионный синдром: боли за грудиной, затрудненное дыхание и глотание, синдром сдавления ВПВ; «общие жалобы» : лихорадка, слабость, потливость, кожный зуд, похудание.
 Рентгенологическая классификация поражения органов грудной полости при лимфомах (Н. И. Рыбакова) Медиастинальная Медиастинально-лёгочная Лёгочная Медиастинально-лёгочно-плевральная Плевральная
Рентгенологическая классификация поражения органов грудной полости при лимфомах (Н. И. Рыбакова) Медиастинальная Медиастинально-лёгочная Лёгочная Медиастинально-лёгочно-плевральная Плевральная
 Медиастинальная форма • Проявляется расширением сердечно-сосудистой тени за счет отодвигания медиастинальной плевры увеличенными лимфатическими узлами. • Рентгенологическая картина зависит от характера увеличения лимфоузлов, уровня их расположения и степени увеличения.
Медиастинальная форма • Проявляется расширением сердечно-сосудистой тени за счет отодвигания медиастинальной плевры увеличенными лимфатическими узлами. • Рентгенологическая картина зависит от характера увеличения лимфоузлов, уровня их расположения и степени увеличения.
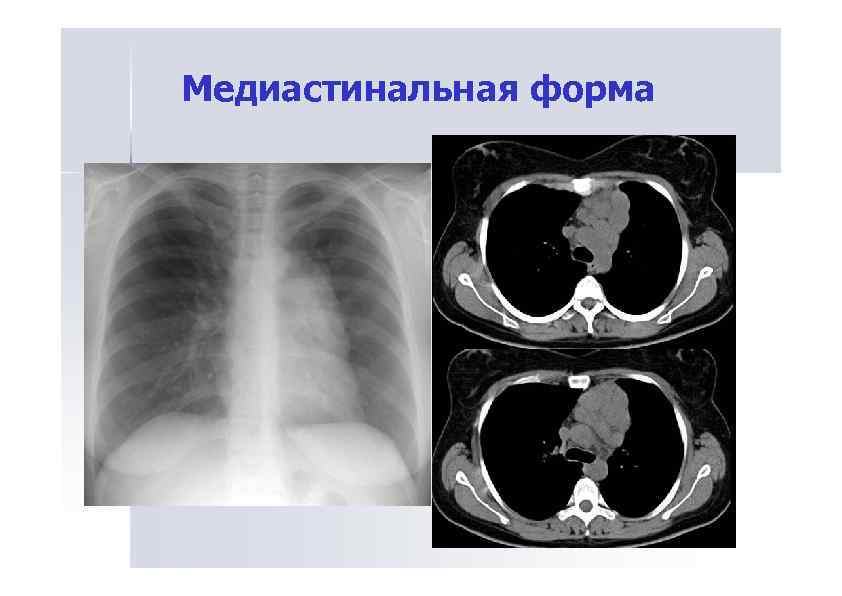 Медиастинальная форма
Медиастинальная форма
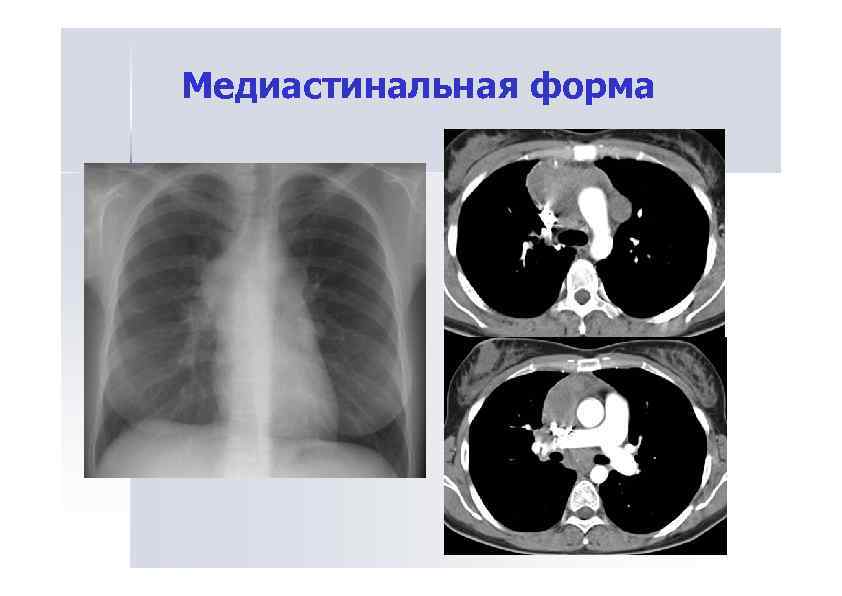 Медиастинальная форма
Медиастинальная форма
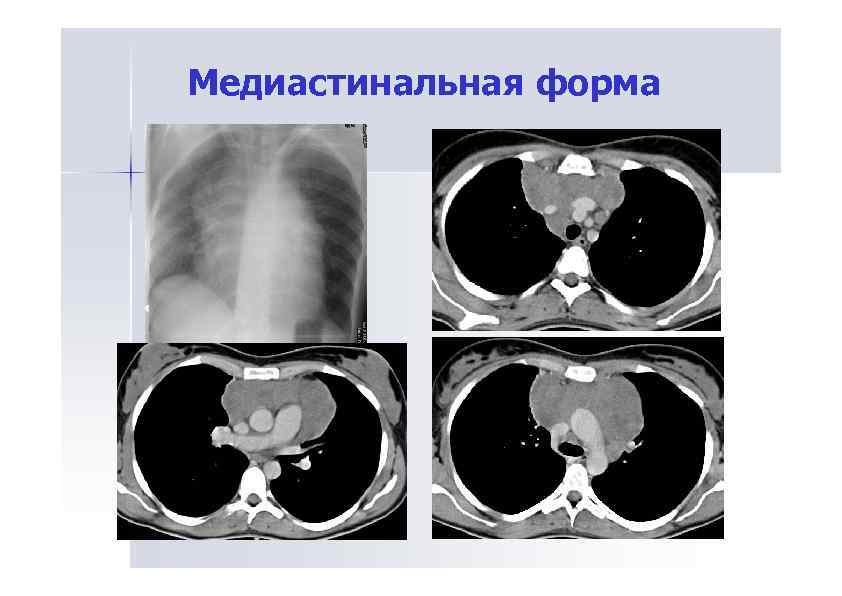 Медиастинальная форма
Медиастинальная форма
 Медиастинально-легочная форма Проявляется поражением медиастинальных лимфатических узлов и легочной ткани Рентгенологические проявления легочных изменений: Интерстициальные изменения: - интерстициально-очаговые Инфильтративные уплотнения: Очаги: - солитарные, - множественные, - диссеминированные. Узлы: - солитарные, - множественные. Смешанные изменения.
Медиастинально-легочная форма Проявляется поражением медиастинальных лимфатических узлов и легочной ткани Рентгенологические проявления легочных изменений: Интерстициальные изменения: - интерстициально-очаговые Инфильтративные уплотнения: Очаги: - солитарные, - множественные, - диссеминированные. Узлы: - солитарные, - множественные. Смешанные изменения.
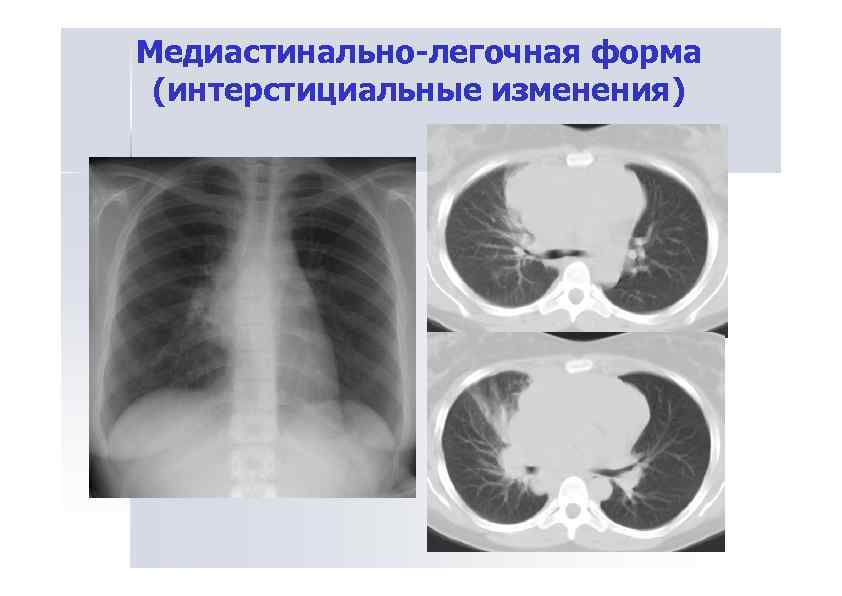 Медиастинально-легочная форма (интерстициальные изменения)
Медиастинально-легочная форма (интерстициальные изменения)
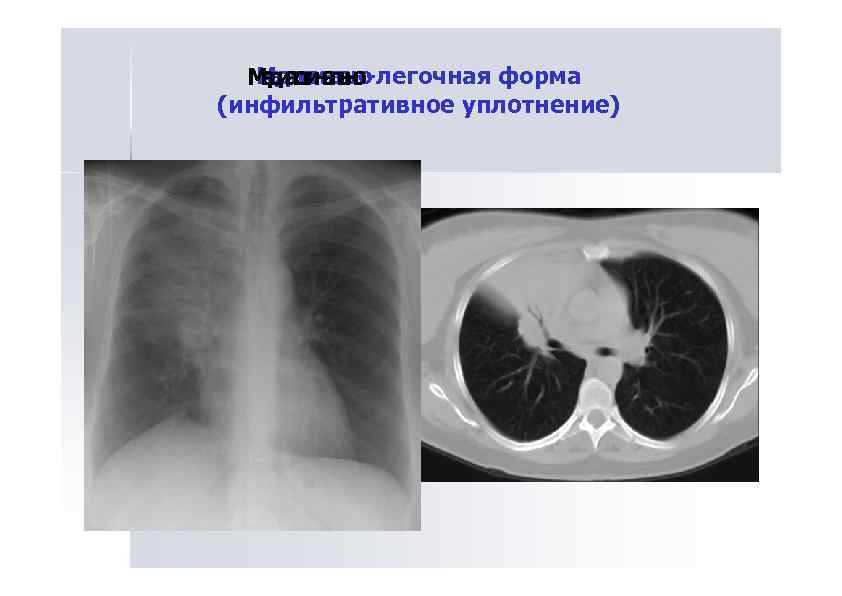 Мд аинл о Ме исиаьн-легочная форма еи стнль о д ат а н (инфильтративное уплотнение)
Мд аинл о Ме исиаьн-легочная форма еи стнль о д ат а н (инфильтративное уплотнение)
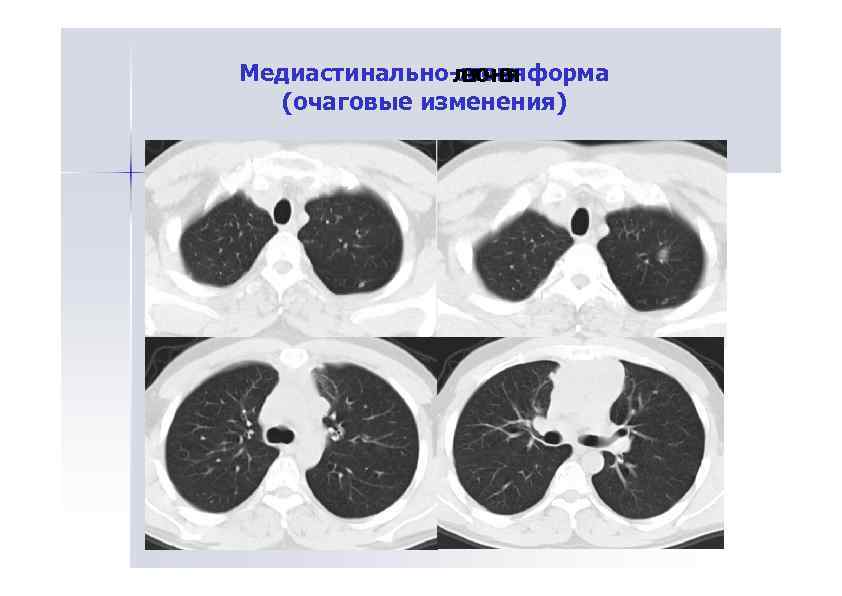 Медиастинально-лгоняформа ле ч а ег ч а он я (очаговые изменения)
Медиастинально-лгоняформа ле ч а ег ч а он я (очаговые изменения)
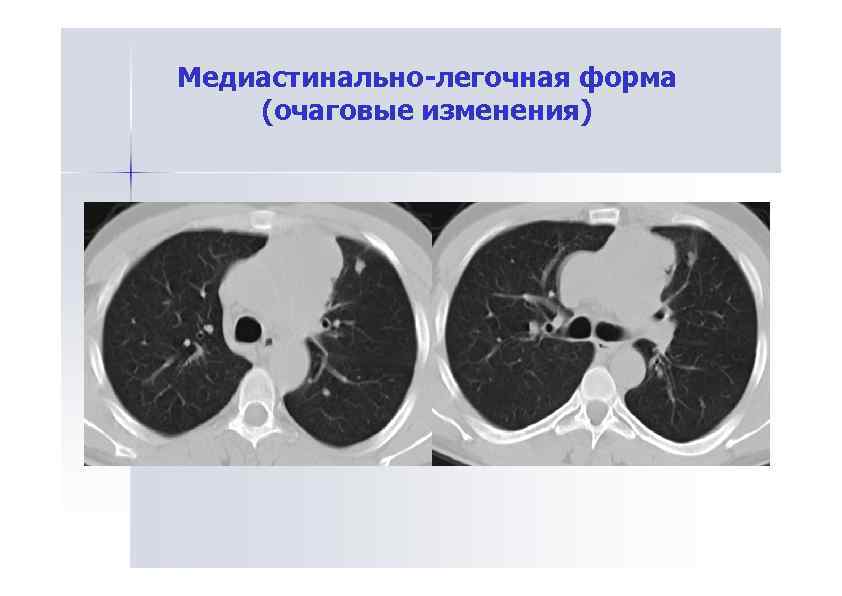 Медиастинально-легочная форма (очаговые изменения)
Медиастинально-легочная форма (очаговые изменения)
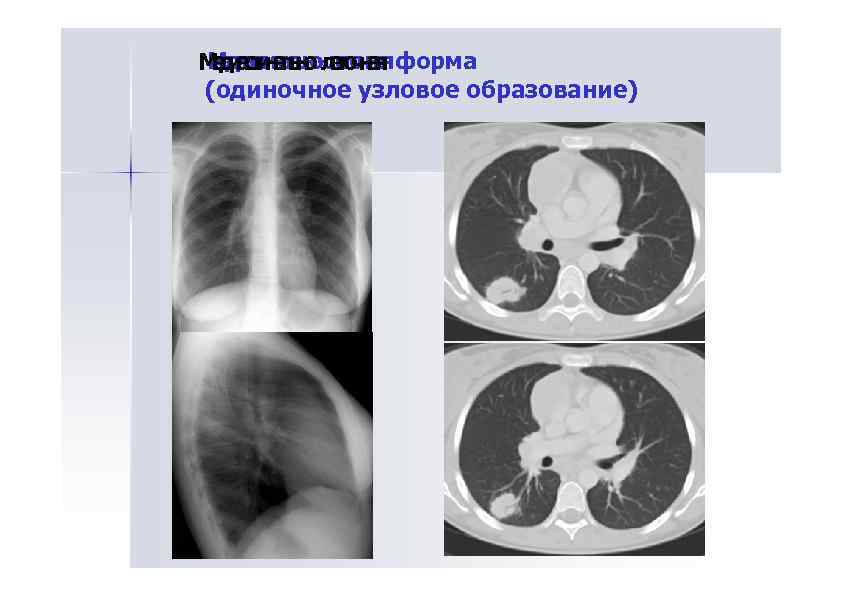 Мд аинл о ле ч а Ме иси аьн-лгоняформа еи стнль о ег ч а д а т а н он я (одиночное узловое образование)
Мд аинл о ле ч а Ме иси аьн-лгоняформа еи стнль о ег ч а д а т а н он я (одиночное узловое образование)
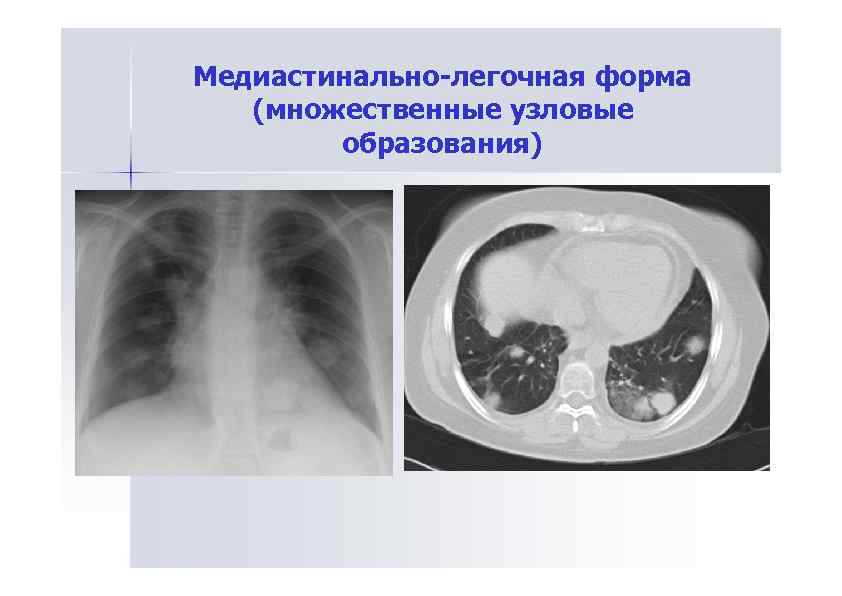 Медиастинально-легочная форма (множественные узловые образования)
Медиастинально-легочная форма (множественные узловые образования)
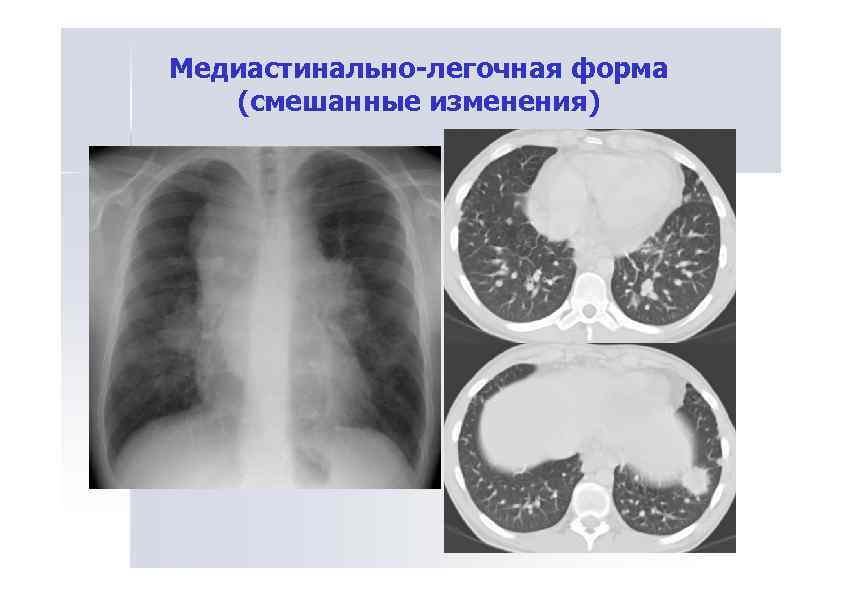 Медиастинально-легочная форма (смешанные изменения)
Медиастинально-легочная форма (смешанные изменения)
 Медиастинально-лёгочноплевральная форма Проявляется поражением внутригрудных лимфатических узлов, лёгочной ткани и плевры: - мелкие высыпания; массивные разрастания в виде пластов опухолевой ткани; отдельные узловые утолщения; диффузные утолщения плевральных листков, замуровывающих лёгкое; у 1/3 больных сопровождается накоплением выпота в плевральной полости.
Медиастинально-лёгочноплевральная форма Проявляется поражением внутригрудных лимфатических узлов, лёгочной ткани и плевры: - мелкие высыпания; массивные разрастания в виде пластов опухолевой ткани; отдельные узловые утолщения; диффузные утолщения плевральных листков, замуровывающих лёгкое; у 1/3 больных сопровождается накоплением выпота в плевральной полости.
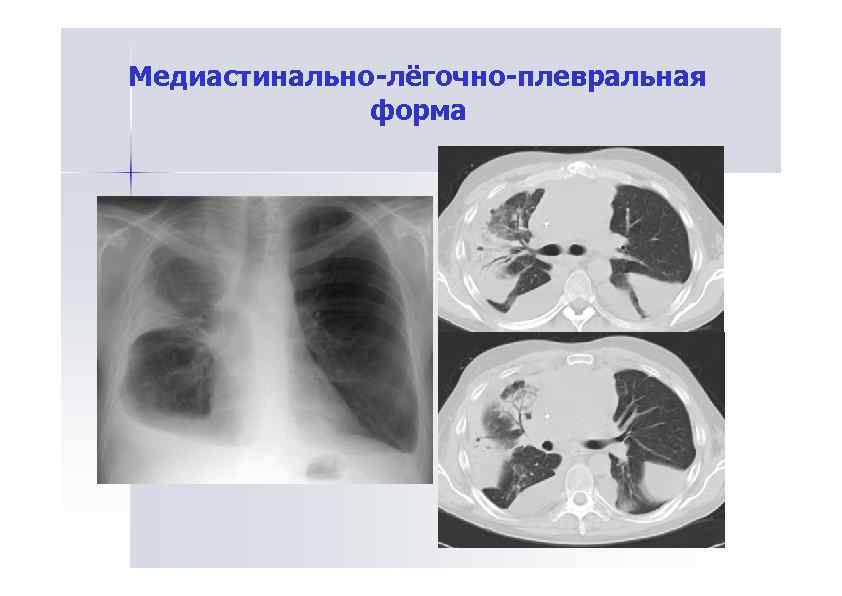 Медиастинально-лёгочно-плевральная форма
Медиастинально-лёгочно-плевральная форма
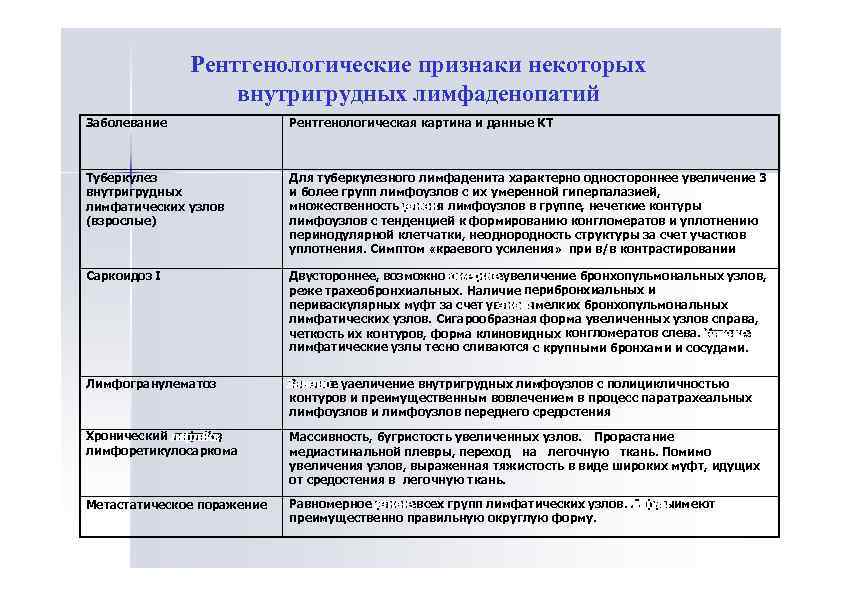 Рентгенологические признаки некоторых внутригрудных лимфаденопатий Заболевание Рентгенологическая картина и данные КТ Туберкулез внутригрудных лимфатических узлов (взрослые) Для туберкулезного лимфаденита характерно одностороннее увеличение 3 и более групп лимфоузлов с их умеренной гиперпалазией, множественность увлчня лимфоузлов в группе, нечеткие контуры у е ие и вл чн е и еи лимфоузлов с тенденцией к формированию конгломератов и уплотнению перинодулярной клетчатки, неоднородность структуры за счет участков уплотнения. Симптом «краевого усиления» при в/в контрастировании Саркоидоз I Двустороннее, возможно ас м ер чоеувеличение бронхопульмональных узлов, аи мтино см ерин и тче реже трахеобронхиальных. Наличие перибронхиальных и периваскулярных муфт за счет уве ие и мелких бронхопульмональных ел чня л чн я и еи лимфатических узлов. Сигарообразная форма увеличенных узлов справа, Уе иеые четкость их контуров, форма клиновидных конгломератов слева. Увл чны вл чнне еи е лимфатические узлы тесно сливаются с крупными бронхами и сосудами. Лимфогранулематоз Заильо Знчтеьне уаеличение внутригрудных лимфоузлов с полицикличностью нч т л о аие н контуров и преимущественным вовлечением в процесс паратрахеальных лимфоузлов и лимфоузлов переднего средостения Хронический ли флйо, лфо е кз имо е к з м лйо лимфоретикулосаркома Массивность, бугристость увеличенных узлов. Прорастание медиастинальной плевры, переход на легочную ткань. Помимо увеличения узлов, выраженная тяжистость в виде широких муфт, идущих от средостения в легочную ткань. Метастатическое поражение Равномерное увлчневсех групп лимфатических узлов. Ли фуы имеют у е ие и Лфолы вл чн е еи еи имо зл м уз преимущественно правильную округлую форму.
Рентгенологические признаки некоторых внутригрудных лимфаденопатий Заболевание Рентгенологическая картина и данные КТ Туберкулез внутригрудных лимфатических узлов (взрослые) Для туберкулезного лимфаденита характерно одностороннее увеличение 3 и более групп лимфоузлов с их умеренной гиперпалазией, множественность увлчня лимфоузлов в группе, нечеткие контуры у е ие и вл чн е и еи лимфоузлов с тенденцией к формированию конгломератов и уплотнению перинодулярной клетчатки, неоднородность структуры за счет участков уплотнения. Симптом «краевого усиления» при в/в контрастировании Саркоидоз I Двустороннее, возможно ас м ер чоеувеличение бронхопульмональных узлов, аи мтино см ерин и тче реже трахеобронхиальных. Наличие перибронхиальных и периваскулярных муфт за счет уве ие и мелких бронхопульмональных ел чня л чн я и еи лимфатических узлов. Сигарообразная форма увеличенных узлов справа, Уе иеые четкость их контуров, форма клиновидных конгломератов слева. Увл чны вл чнне еи е лимфатические узлы тесно сливаются с крупными бронхами и сосудами. Лимфогранулематоз Заильо Знчтеьне уаеличение внутригрудных лимфоузлов с полицикличностью нч т л о аие н контуров и преимущественным вовлечением в процесс паратрахеальных лимфоузлов и лимфоузлов переднего средостения Хронический ли флйо, лфо е кз имо е к з м лйо лимфоретикулосаркома Массивность, бугристость увеличенных узлов. Прорастание медиастинальной плевры, переход на легочную ткань. Помимо увеличения узлов, выраженная тяжистость в виде широких муфт, идущих от средостения в легочную ткань. Метастатическое поражение Равномерное увлчневсех групп лимфатических узлов. Ли фуы имеют у е ие и Лфолы вл чн е еи еи имо зл м уз преимущественно правильную округлую форму.
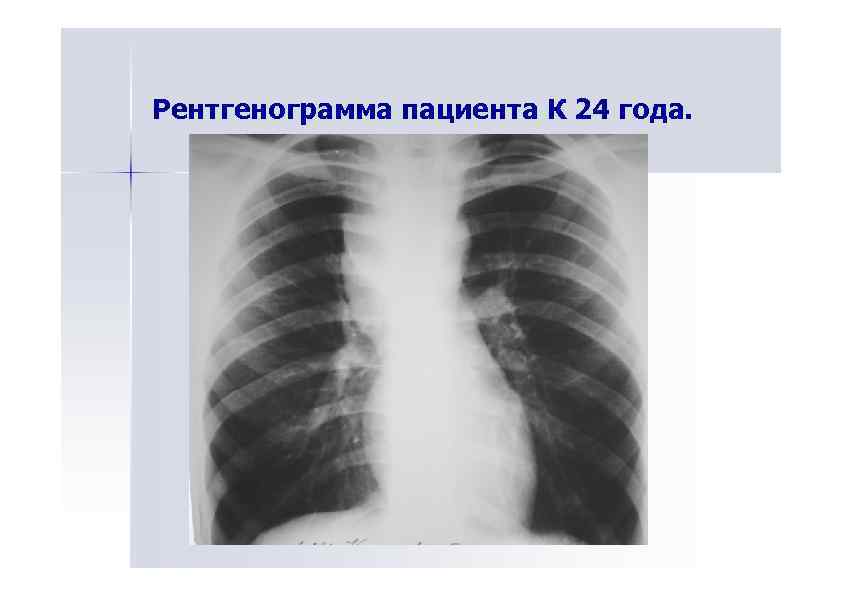 Рентгенограмма пациента К 24 года.
Рентгенограмма пациента К 24 года.
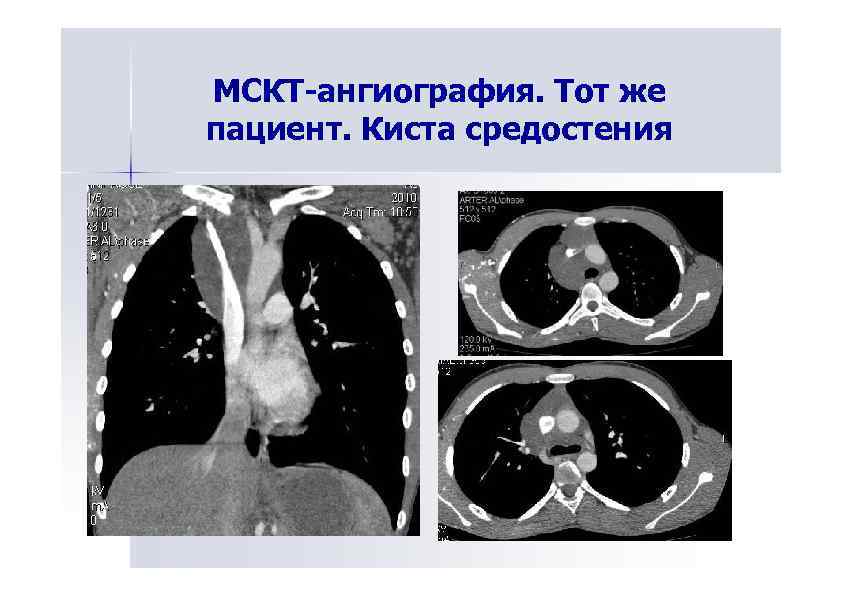 МСКТ-ангиография. Тот же пациент. Киста средостения
МСКТ-ангиография. Тот же пациент. Киста средостения
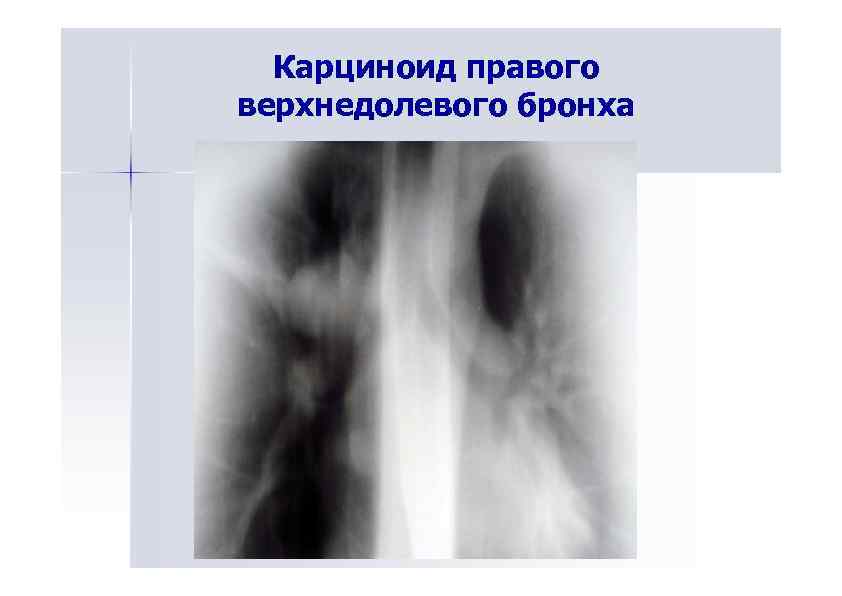 Карциноид правого верхнедолевого бронха
Карциноид правого верхнедолевого бронха
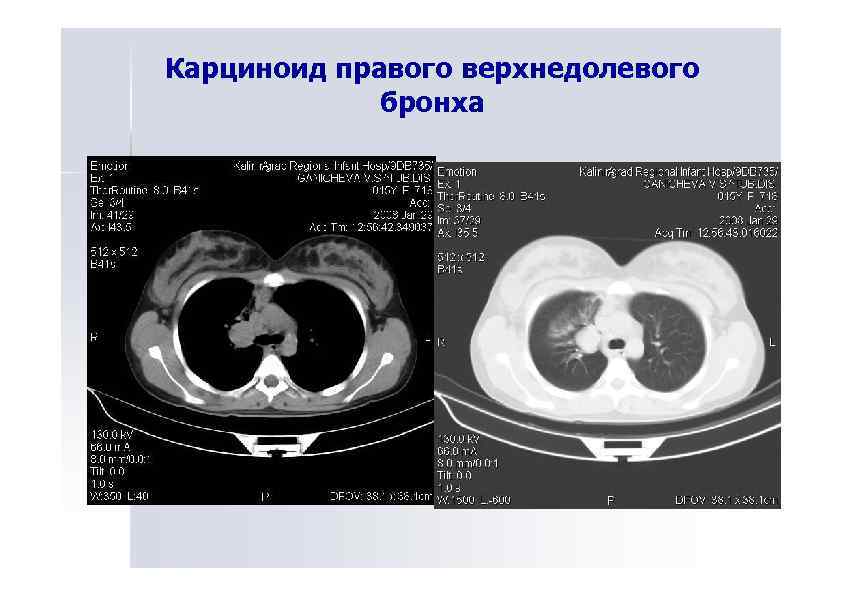 Карциноид правого верхнедолевого бронха
Карциноид правого верхнедолевого бронха
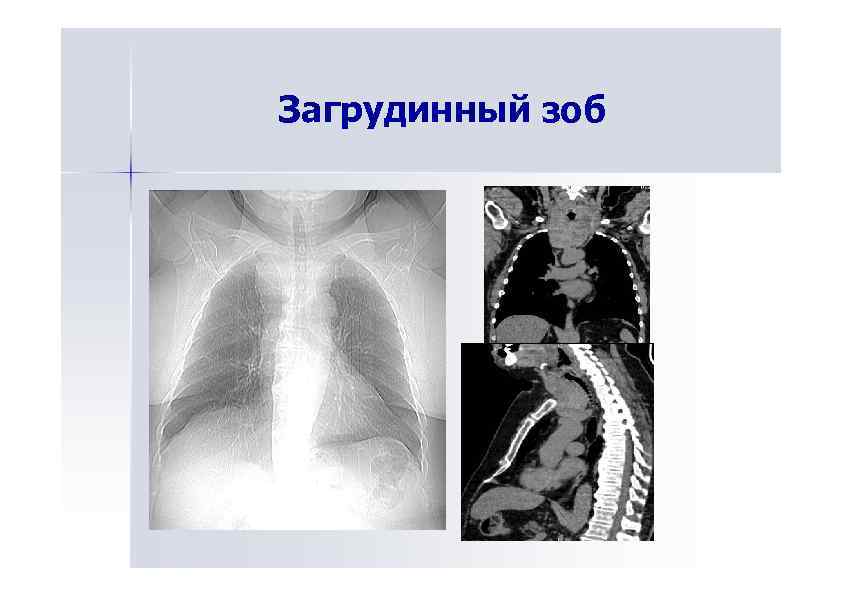 Загрудинный зоб
Загрудинный зоб
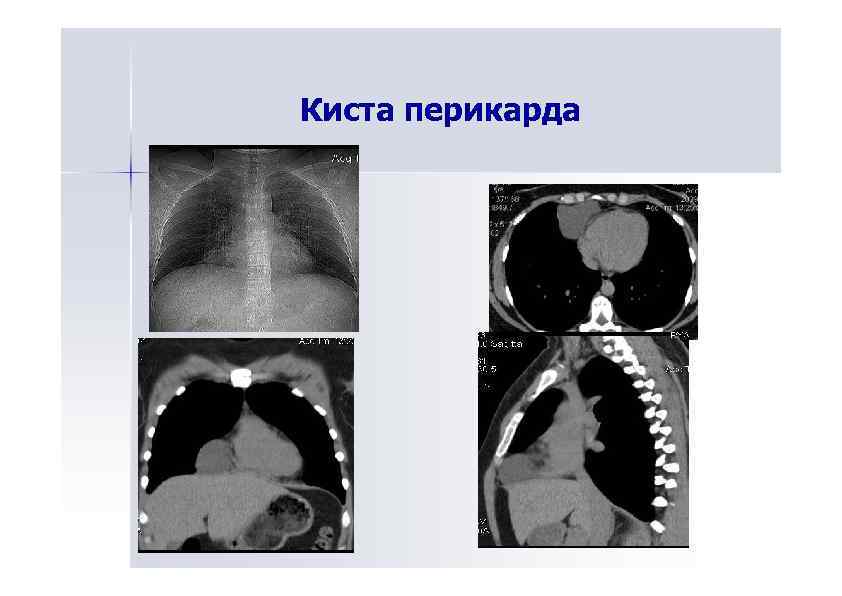 Киста перикарда
Киста перикарда
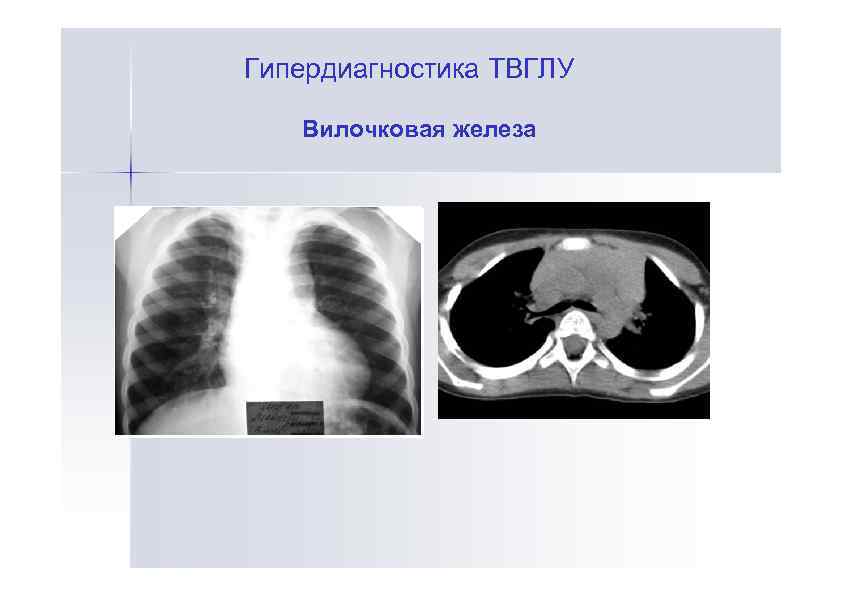 Гипердиагностика ТВГЛУ Вилочковая железа
Гипердиагностика ТВГЛУ Вилочковая железа
 Задачи лучевого исследования при подозрении на лимфоаденопатию: Выявление лимфоаденопатии Оценка распространенности поражения Нозологическая и дифференциальная диагностика Оценка активности, стадии и фазы процесса Оценка результатов лечения и динамики процесса
Задачи лучевого исследования при подозрении на лимфоаденопатию: Выявление лимфоаденопатии Оценка распространенности поражения Нозологическая и дифференциальная диагностика Оценка активности, стадии и фазы процесса Оценка результатов лечения и динамики процесса



