Деген и воспал 11-2003.pptx
- Количество слайдов: 118

Лучевая диагностика дегенеративных и воспалительных заболеваний костей и суставов д. м. н. Ю. В. Буковская Москва. 2011

Дегенеративно-дистофические заболевания суставов заболевания с нарушением трофики хряща деформирующие артрозы - - дегенеративно-дистрофические изменения с кистовидной перестройкой сочленяющихся костей - с нарушением трофики сухожильно-связочного аппарата – тензопатии - с нарушением трофики костей - асептические некрозы

Артроз Распространенность артроза в популяции составляет 10 -12% Более 50% населения старше 50 лет имеют клинические и/ или рентгенологические симптомы артроза Поражается один или несколько суставов, чаще коленный, тазобедренный суставы и кисти Является следствием механических или биологических причин, которые нарушают баланс разрушения и синтеза хрящевой ткани и субхондральной кости Изменения хрящевой ткани: повреждение коллагеновых волокон хряща, уменьшение биосинтеза хондоцитов, увеличение волокнистости с исчезновением механической стабильности. Синовит и выпот в полости сустава вызваны изнашиванием хрящевой ткани.

Артроз 1. 2. 3. 4. 5. 6. 7. Неравномерное сужение суставных щелей Реактивный субхондральный склероз Образование остеофитов Внутрисуставные тела ( костные, хрящевые) Субхондральные кисты Отсутствие эрозий Нормальная минерализация

Рентгенологическая классификация остеоартрозов по Н. С. Косинской (1968) 1 стадия – краевые костные разрастания при незначительном сужении суставной щели 2 стадия – сужении суставной щели, субхондральный склероз 3 стадия – резкое сужении суставной щели, сопровождающееся уплощением суставных поверхностей и развитием кистовидных образований

Классификация остеоартрозов по J. Kellgren, R. Moore (1952) 1 стадия - малые краевые остеофиты, линейный остеосклероз в субхондральных отделах, кистовидная перестройка костной структуры 2 стадия - сужение суставной щели, более выраженный субхондральный склероз, очевидные остеофиты 3 стадия - сужение суставной щели, умеренный, но многочисленный остеофитоз, незначительная деформация эпифизов; 4 стадия - значительное сужение суставной щели, выраженный остеофитоз и деформация эпифизов
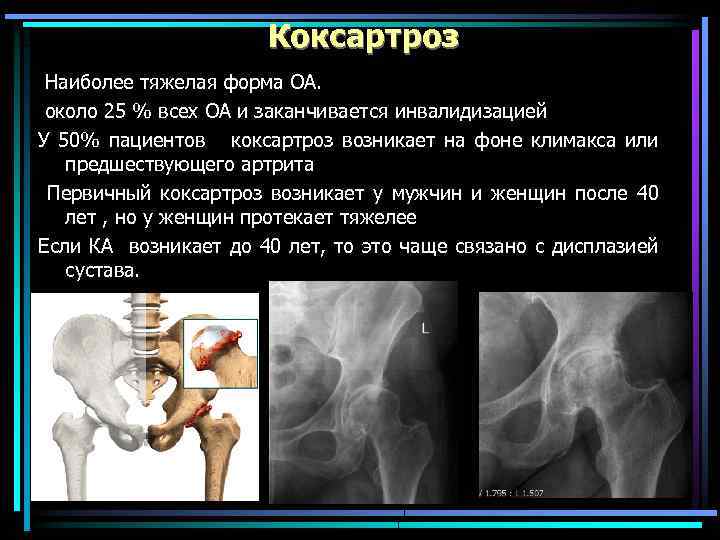
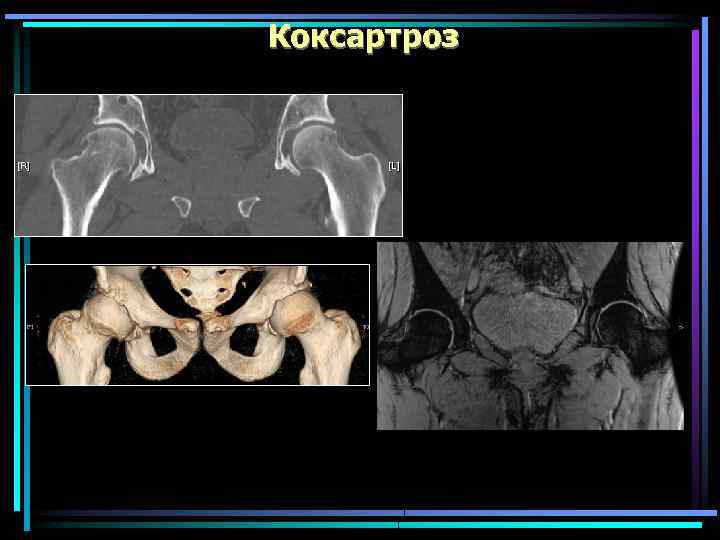
Коксартроз Наиболее тяжелая форма ОА. около 25 % всех ОА и заканчивается инвалидизацией У 50% пациентов коксартроз возникает на фоне климакса или предшествующего артрита Первичный коксартроз возникает у мужчин и женщин после 40 лет , но у женщин протекает тяжелее Если КА возникает до 40 лет, то это чаще связано с дисплазией сустава.
Коксартроз

Критерии диагностики коксартроза Altman R. D. 1991 1 вариант (клинические, лабораторные, рентгенологические критерии) Боль в т/б суставе в течение более 2 недель прошедшего месяца и наличие как минимум 2 из 3 критериев: 1. СОЭ <20 мм/ч 2. остеофиты головки бедренной кости и (или) вертлужной впадины 3. Сужение суставной щели 2 вариант (клинические критерии) Боль в т/б суставе в течение более 2 недель и более и наличие как минимум 3 из 4 признаков 1. Уменьшение наружной ротации 2. 2. боль при внутренней ротации бедра 3. Утренняя скованность < 60 мин 4. Возраст>50 лет
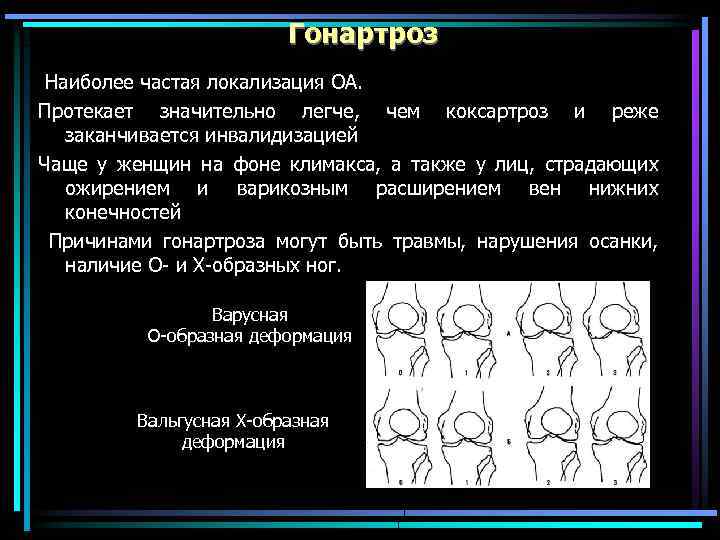
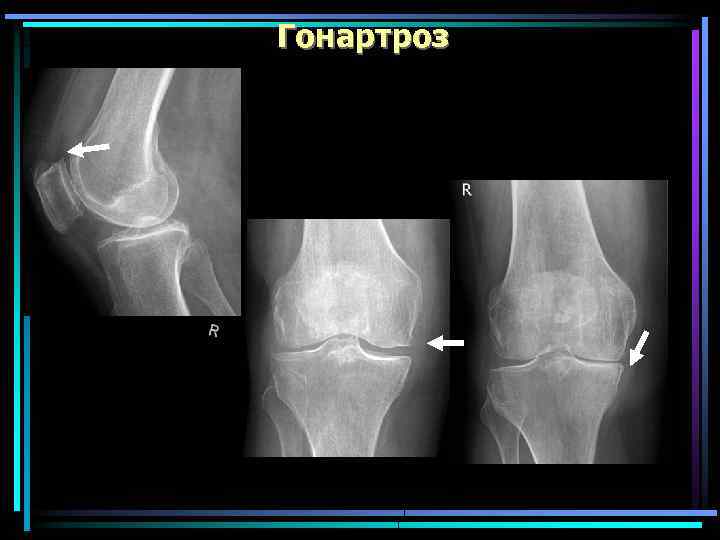
Гонартроз Наиболее частая локализация ОА. Протекает значительно легче, чем коксартроз и реже заканчивается инвалидизацией Чаще у женщин на фоне климакса, а также у лиц, страдающих ожирением и варикозным расширением вен нижних конечностей Причинами гонартроза могут быть травмы, нарушения осанки, наличие О- и Х-образных ног. Варусная О-образная деформация Вальгусная Х-образная деформация
Гонартроз
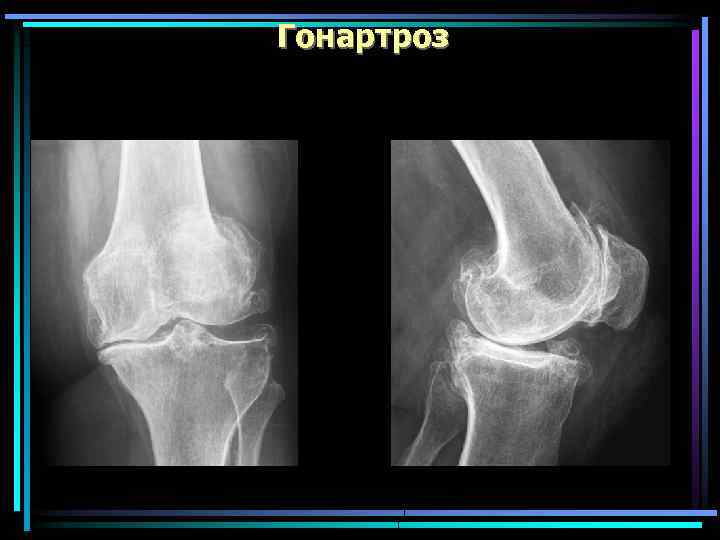
Гонартроз
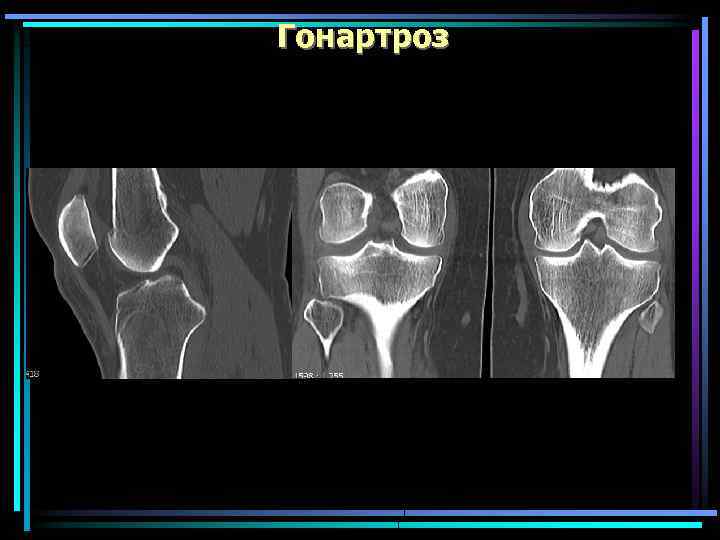
Гонартроз
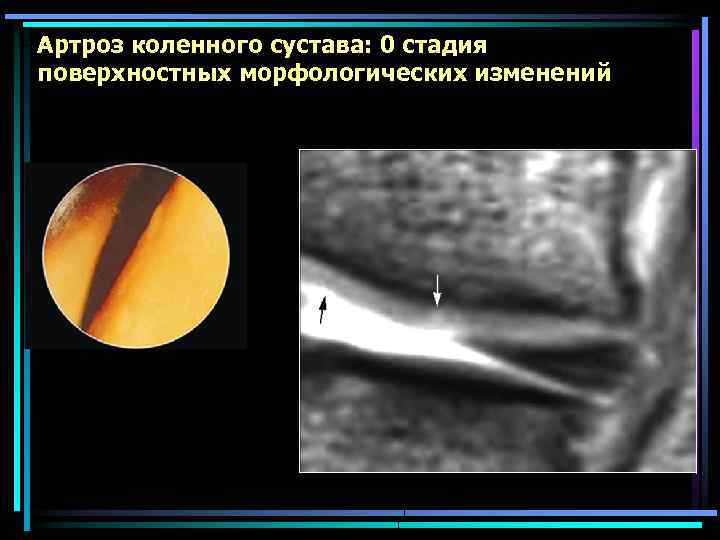
Артроз коленного сустава: 0 стадия поверхностных морфологических изменений
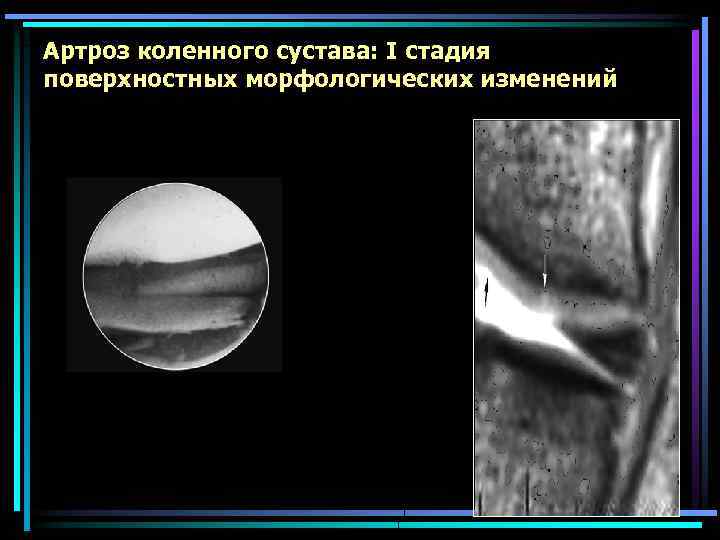
Артроз коленного сустава: I стадия поверхностных морфологических изменений
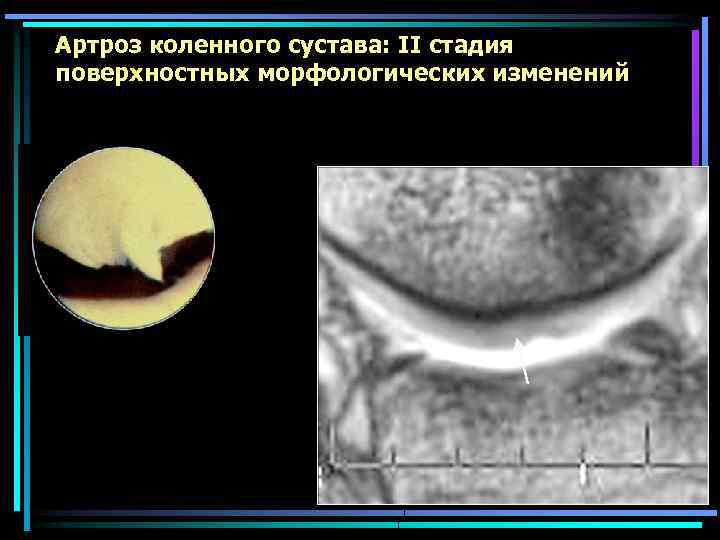
Артроз коленного сустава: II стадия поверхностных морфологических изменений
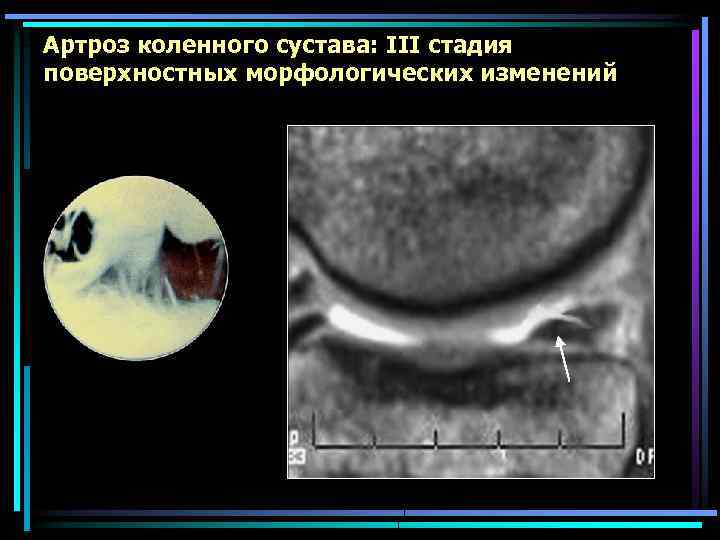
Артроз коленного сустава: III стадия поверхностных морфологических изменений
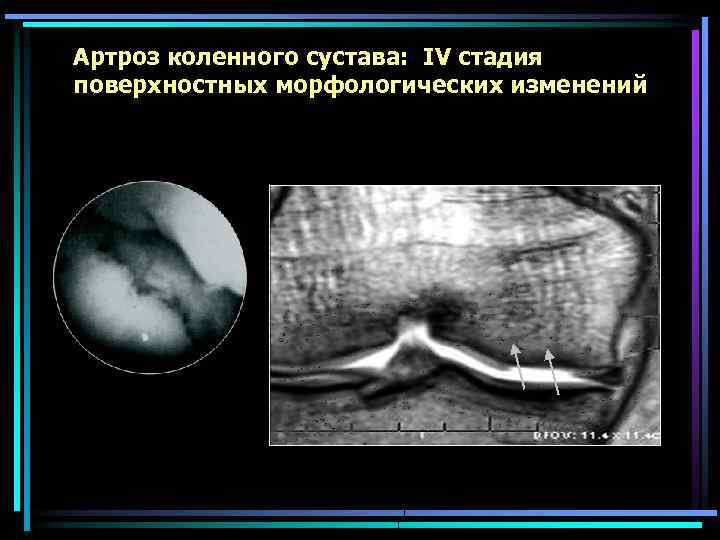
Артроз коленного сустава: IV стадия поверхностных морфологических изменений
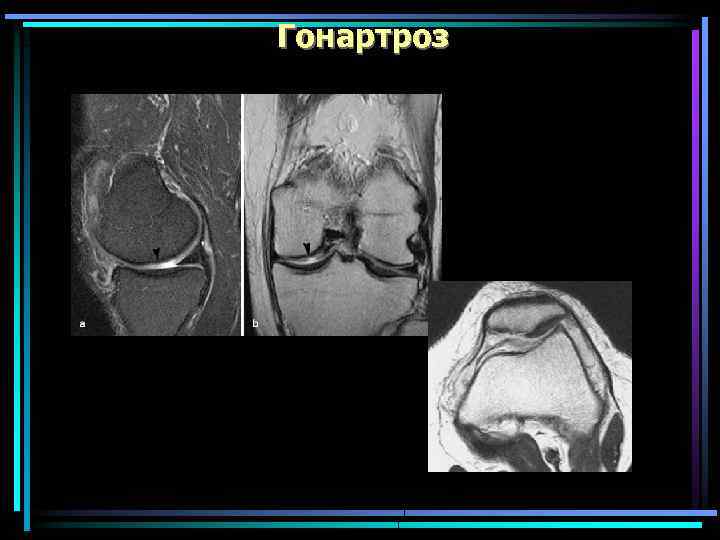
Гонартроз
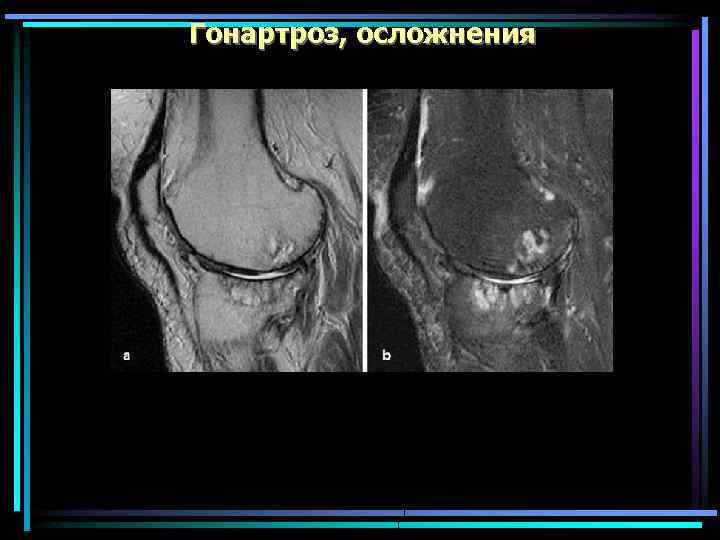
Гонартроз, осложнения
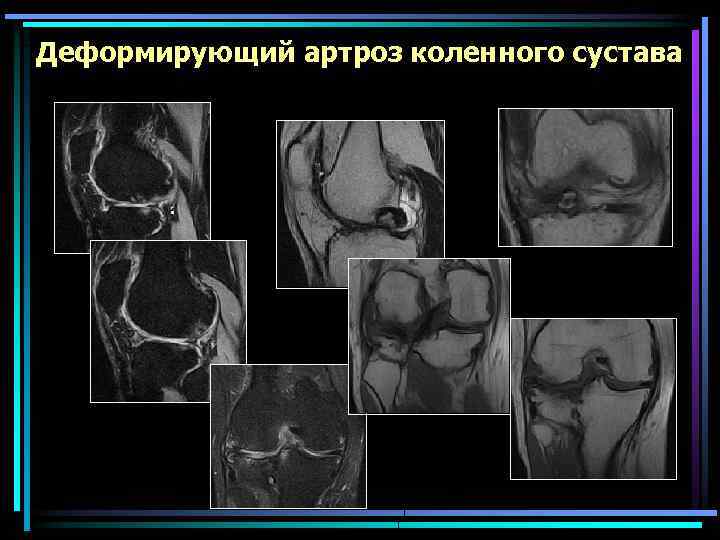
Деформирующий артроз коленного сустава
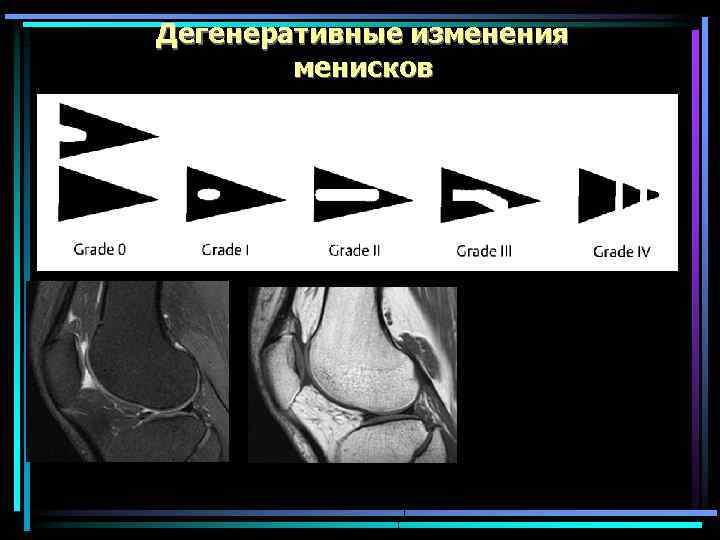
Дегенеративные изменения менисков
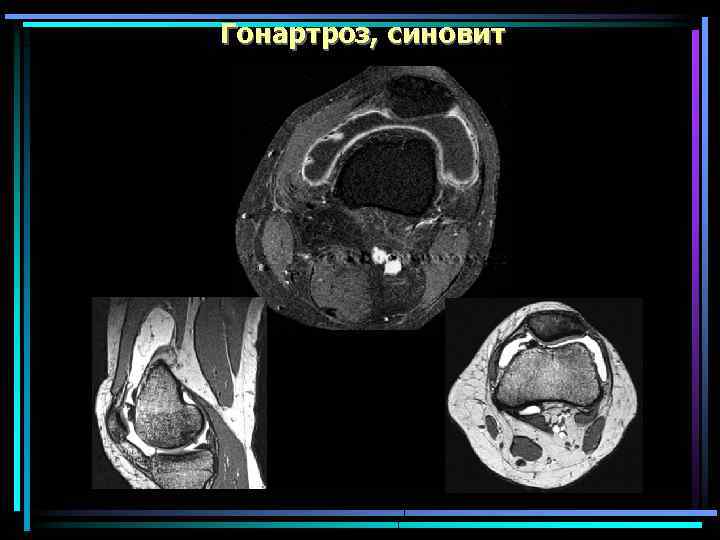
Гонартроз, синовит

Критерии диагностики гонартроза Altman R. D. 1991 1 вариант (клинические и рентгенологические критерии) 1. Боль в коленном суставе 2. остеофиты 3. Наличие следующих признаков: -синовиальная жидкость или возраст >40 лет -утренняя скованность <30 мин -крепитации 2 вариант (клинические критерии) 1. Боль в коленном суставе 2. Наличие следующих признаков: -крепитации -утренняя скованность <30 мин -Возраст>38 лет 3. Наличие следующих признаков: -крепитации -утренняя скованность <30 мин -костные разрастания 4. Наличие следующих признаков: -отсутствие крепитаций -костные разрастания
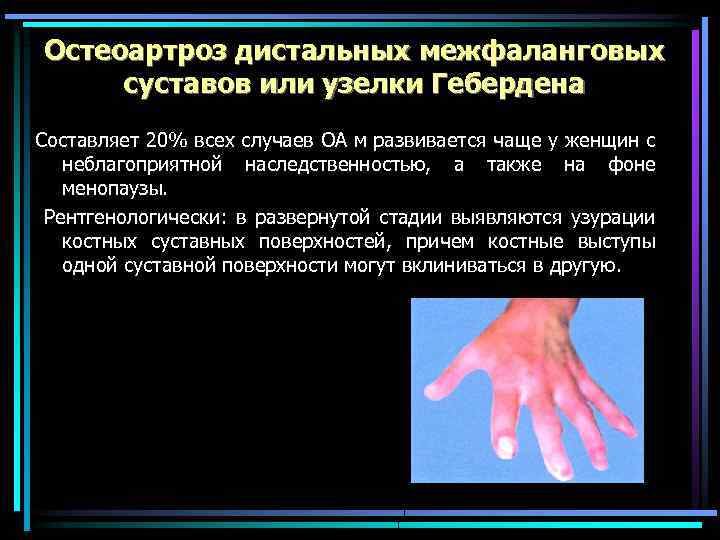
Остеоартроз дистальных межфаланговых суставов или узелки Гебердена Составляет 20% всех случаев ОА м развивается чаще у женщин с неблагоприятной наследственностью, а также на фоне менопаузы. Рентгенологически: в развернутой стадии выявляются узурации костных суставных поверхностей, причем костные выступы одной суставной поверхности могут вклиниваться в другую.

Остеоартроз проксимальных межфаланговых суставов (узелки Бушара) Встречается у половины больных с узелками Гебердена, хотя изредка развивается изолированно в 1 или нескольких суставах. Приводит к выраженной деформации суставов и увеличению их объема. Узелки Бушара располагаются обычно только на боковой поверхности сустава - веретенообразная форма пальца.

Критерии диагностики артроза кисти Altman R. D. 1991 1 вариант 1. Продолжительная боль и утренняя скованность 2. Костные разрастания 2 и более суставов из 10 оцениваемых 3. Менее 2 припухших пястно-фаланговых суставов 4. Наличие следующих признаков: -остеофиты, включающие 2 и более ДМФС -деформация одного и более суставов из 10 оцениваемых
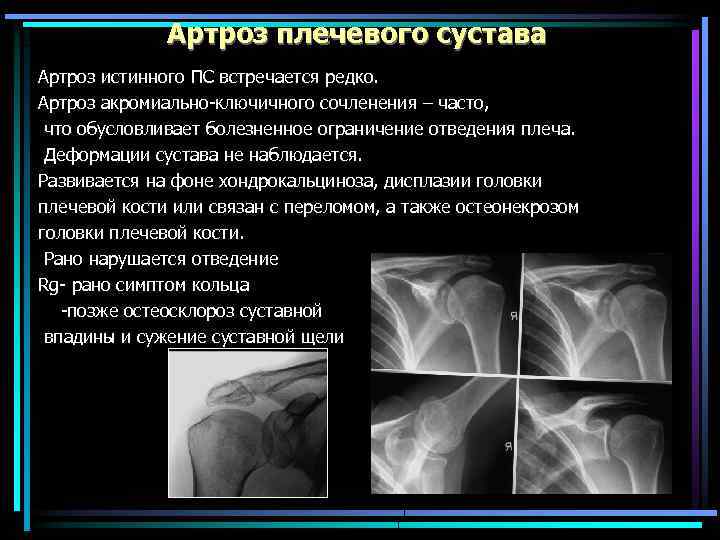
Артроз плечевого сустава Артроз истинного ПС встречается редко. Артроз акромиально-ключичного сочленения – часто, что обусловливает болезненное ограничение отведения плеча. Деформации сустава не наблюдается. Развивается на фоне хондрокальциноза, дисплазии головки плечевой кости или связан с переломом, а также остеонекрозом головки плечевой кости. Рано нарушается отведение Rg- рано симптом кольца -позже остеосклороз суставной впадины и сужение суставной щели
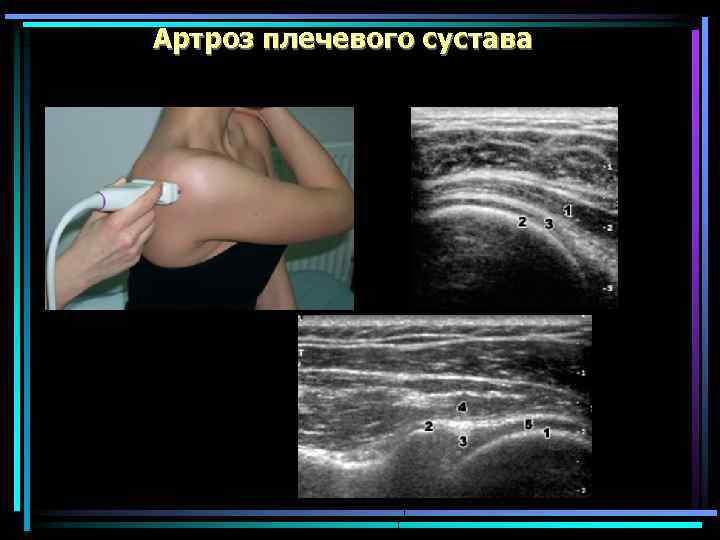
Артроз плечевого сустава
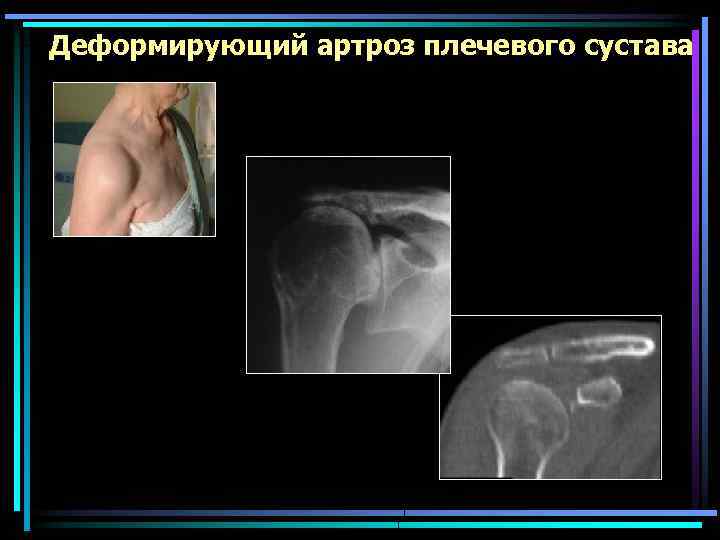
Деформирующий артроз плечевого сустава
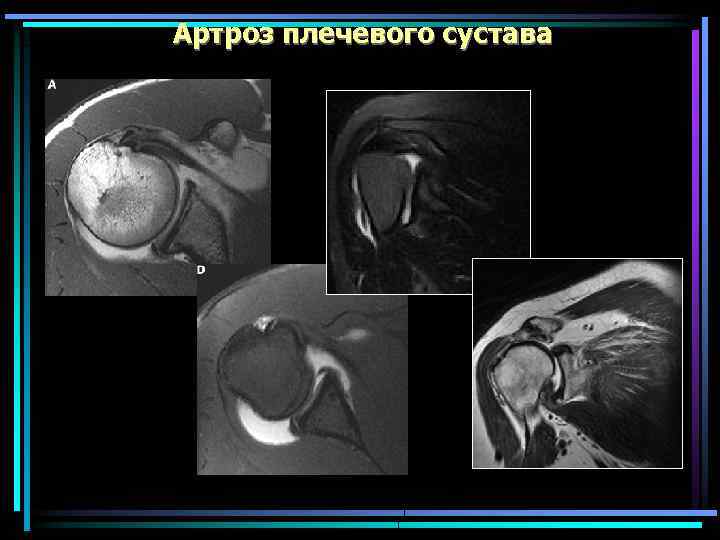
Артроз плечевого сустава

Артроз локтевого сустава Встречается значительно реже, чем другие формы ОА. Характеризуется значительными краевыми костными разрастаниями вокруг суставной поверхности локтевой кости- ограничение движений в суставе. На рентгенограмме, кроме признаков артроза, могут выявляться множественные свободные костно-хрящевые тела.

Артроз 1 плюснефалангового сустава Встречается часто и обычно связан с нарушением статико поперечным или продольным плоскостопием, травмой, перегрузками. На фоне поперечного плоскостопия происходит отклонение пальца кнаружи и формируется hallus valgus, бурсит 1 пальца На рентгенограмме: сужение суставной щели, кисты, остеосклоез, дорсальные остефиты, может быть подвывих и полный вывих головки 1 плюсневой кости.

Полиостеоартроз Частый вариант ОА с множественным поражением периферических и межпозвонковых суставов Имеет роль наследственный фактор, гормональные нарушения (климакс), местное переохлаждение. Обычновстречается двусторонне, симметричное поражение суставов, в первую очередь поражаются крупные суставы, а также дистальные межфаланговые суставы. У 75% больных на фоне полиартроза отмечается остеохондроз шейного и поясничного отделов позвоночника.

Остеохондроз • Абсолютное большинство людей после 40 лет хотя бы однажды испытывали боли в поясничной области. • В 1 -2% развиваются синдромы поражения спинальных корешков. • В большинстве случаев болеют лица наиболее трудоспособного возраста. Выраженные клинические проявления остеохондроза проявляются в возрасте 25 -55 лет. • На 100 работающих - 32 -161 день нетрудоспособности и 523 случая в год.

Классификация остеохондроза По А. И. Осна (1971 год) : I стадия - внутридисковое перемещение ядра больше чем в норме, что приводит к растяжению или сжатию фиброзного кольца. II стадия - трещины фиброзного кольца и нестабильность пораженного сегмента. III стадия - полный разрыв диска с выпадением грыжи, воспалительным процессом с возможным сдавливанием нервов и сосудов. IV стадия - дистрофическое поражение прочих составляющих межпозвонкового диска с присоединением спондилеза, спондилоартроза и других компенсаторных изменений. *** I, III могут сопровождаться компонентами IV

Остеохондроз Rg, МРТ- методы выбора : уменьшение высоты межпозвонкового диска, склероз замыкательных пластин смежных позвонков Rg, КТ- сопутствует спондилоартроз: сужение суставной щели, склероз суставных поверхностей - спондилез: краевые остеофиты вдоль замыкательных пластин - спондилолистез: соскальзывание тел позвонка - вакуум-феномен из-за утечки азота в пространство диска - кальцинаты передней и задней продольной связок
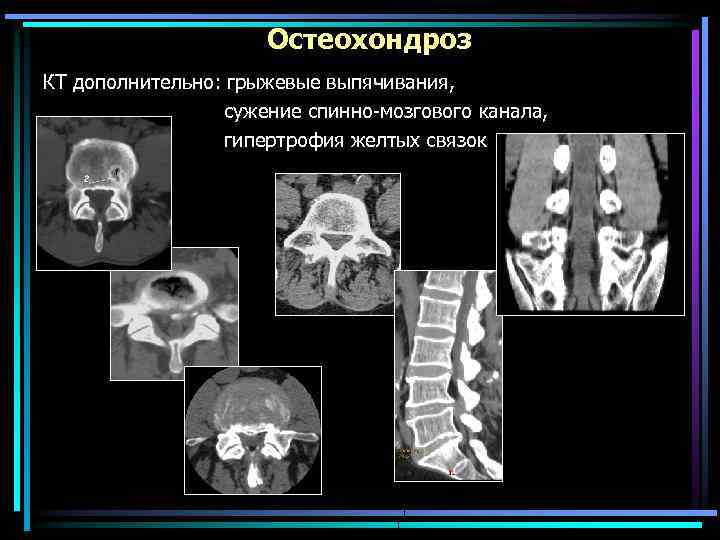
Остеохондроз КТ дополнительно: грыжевые выпячивания, сужение спинно-мозгового канала, гипертрофия желтых связок
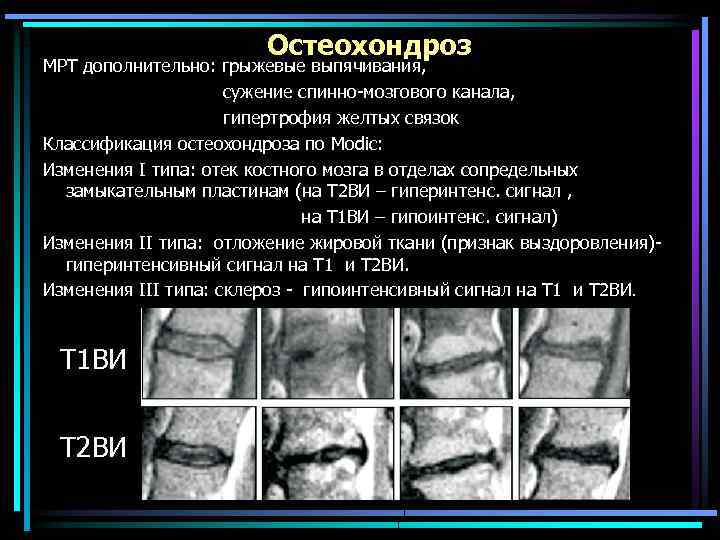
Остеохондроз МРТ дополнительно: грыжевые выпячивания, сужение спинно-мозгового канала, гипертрофия желтых связок Классификация остеохондроза по Моdic: Изменения I типа: отек костного мозга в отделах сопредельных замыкательным пластинам (на Т 2 ВИ – гиперинтенс. сигнал , на Т 1 ВИ – гипоинтенс. сигнал) Изменения II типа: отложение жировой ткани (признак выздоровления)гиперинтенсивный сигнал на Т 1 и Т 2 ВИ. Изменения III типа: склероз - гипоинтенсивный сигнал на Т 1 и Т 2 ВИ. Т 1 ВИ Т 2 ВИ

Протрузия - грыжа Внутри фиброзного кольца – протрузия Протрузия межпозвонкового диска: очаговая или циркулярная Очаговая протрузия: предшественник грыжи диска Грыжа/пролапс/экструзия диска: грыжевое выпячивание ткаин диска за пределы периферии фиброзного кольца, в спинномозговой канал При грыже ткань диска распространяется краниальнее или каудальнее уровня замыкательной пластинки позвонка
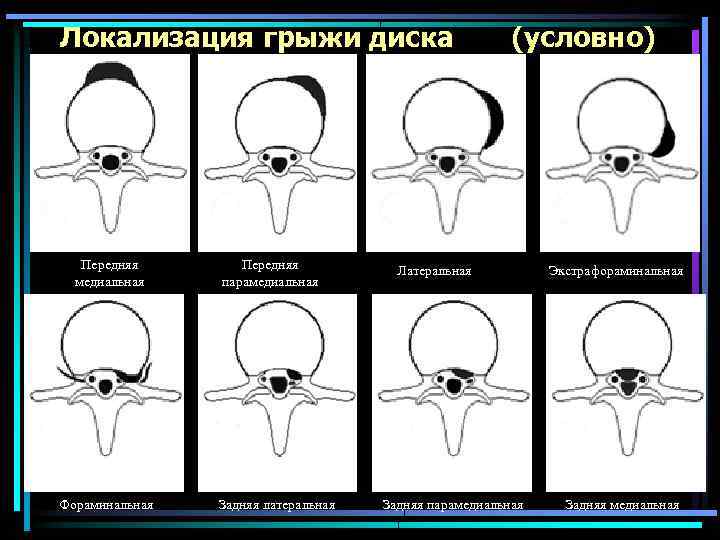
Локализация грыжи диска Передняя медиальная Фораминальная Передняя парамедиальная Задняя латеральная (условно) Латеральная Задняя парамедиальная Экстрафораминальная Задняя медиальная
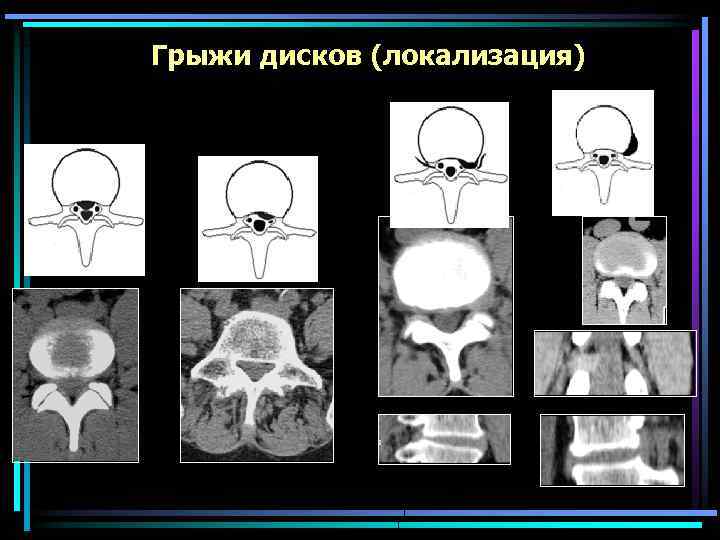
Грыжи дисков (локализация)

Возможные исходы грыж 1. 2. 3. 4. 5. 6. постепенный лизис выпавшего фрагмента, происходящий в сроки от 1 года до 5 лет; кальцификация выпавшего фрагмента и фиброзной капсулы в области дефекта; относительная стабилизация грыжи без динамики ее размеров и формы; увеличение размеров грыжи за счет перемещения фрагментов пульпозного ядра в область дефекта фиброзной капсулы; хирургическое вмешательство и удаление; рецидив

Тактика лечения • Консервативное- у пациентов без парезов или синдрома конского хвоста • Хирургическое- при отсутствии эффекта от консервативной терапии Абсолютные показания: вновь возникающая двигательная дисфункция и синдром конского хвоста (дисфункция мочевого пузыря/ прямой кишки, сексуальная дисфункция, «седловидная анестезия» .
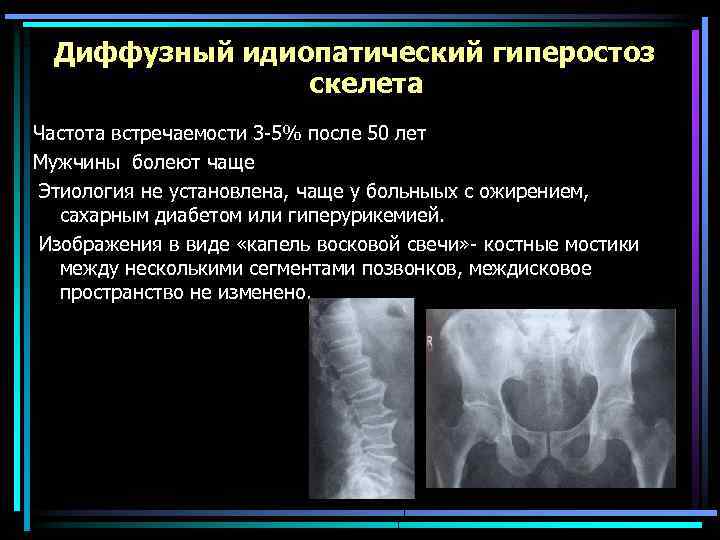
Диффузный идиопатический гиперостоз скелета Частота встречаемости 3 -5% после 50 лет Мужчины болеют чаще Этиология не установлена, чаще у больныых с ожирением, сахарным диабетом или гиперурикемией. Изображения в виде «капель восковой свечи» - костные мостики между несколькими сегментами позвонков, междисковое пространство не изменено.

Дегенеративно-дистофические заболевания суставов заболевания с нарушением трофики хряща деформирующие артрозы - - дегенеративно-дистрофические изменения с кистовидной перестройкой сочленяющихся костей - с нарушением трофики сухожильно-связочного аппарата - тензопатии - с нарушением трофики костей - асептические некрозы

Дегенеративно-дистрофические изменения с кистовидной перестройкой эпифизов костей Локализация: головка плечевой кости, головка мыщелка плечевой кости, шиловидный отросток, ладьевидная или полулунная кости, головка бедренной кости, медиальный мыщелок бедренной кости, блок таранной кости, первый плюснефаланговый сустав
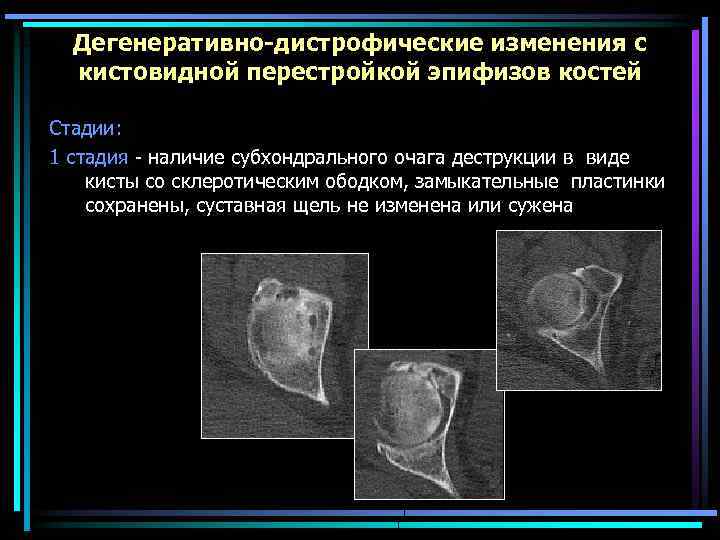
Дегенеративно-дистрофические изменения с кистовидной перестройкой эпифизов костей Стадии: 1 стадия - наличие субхондрального очага деструкции в виде кисты со склеротическим ободком, замыкательные пластинки сохранены, суставная щель не изменена или сужена
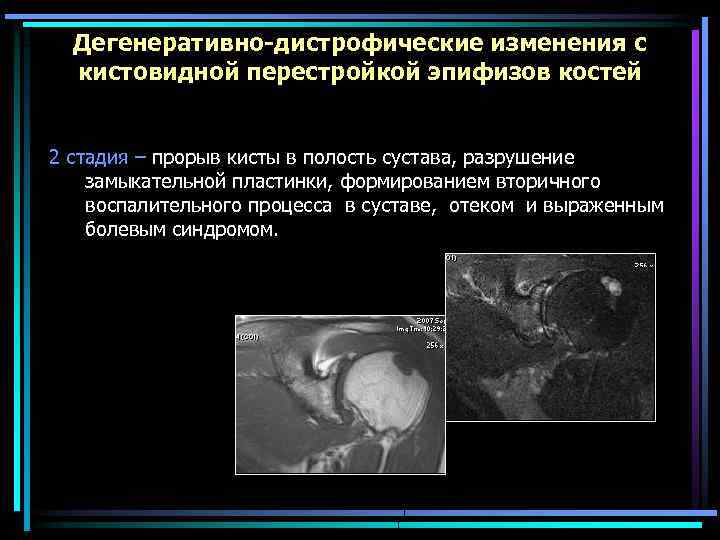
Дегенеративно-дистрофические изменения с кистовидной перестройкой эпифизов костей 2 стадия – прорыв кисты в полость сустава, разрушение замыкательной пластинки, формированием вторичного воспалительного процесса в суставе, отеком и выраженным болевым синдромом.

Дегенеративно-дистофические заболевания суставов заболевания с нарушением деформирующие артрозы - трофики хряща - - дегенеративно-дистрофические изменения с кистовидной перестройкой сочленяющихся костей - с нарушением трофики сухожильно-связочного аппарата – тензопатии - с нарушением трофики костей - асептические некрозы
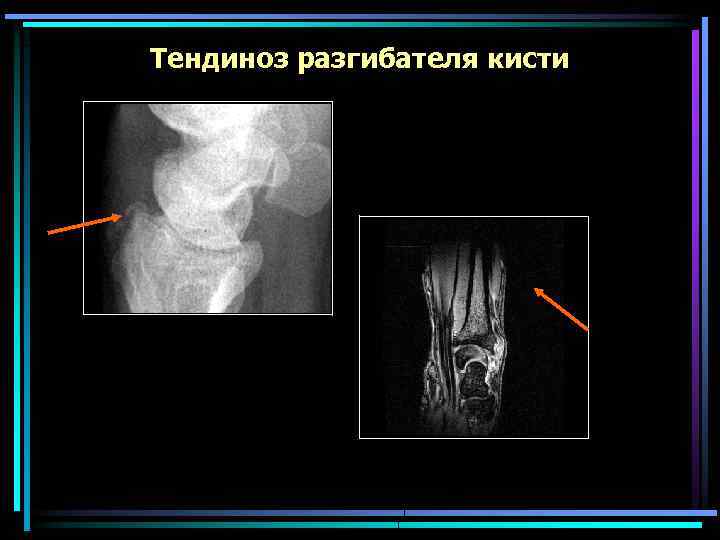
Тендиноз разгибателя кисти
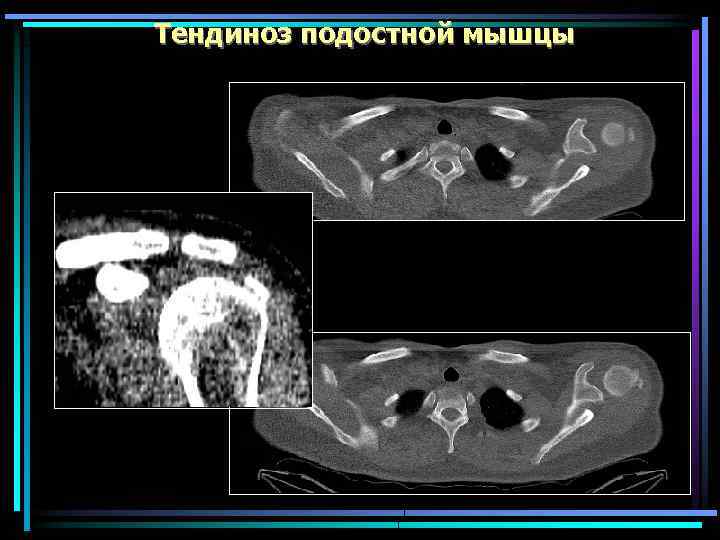
Тендиноз подостной мышцы
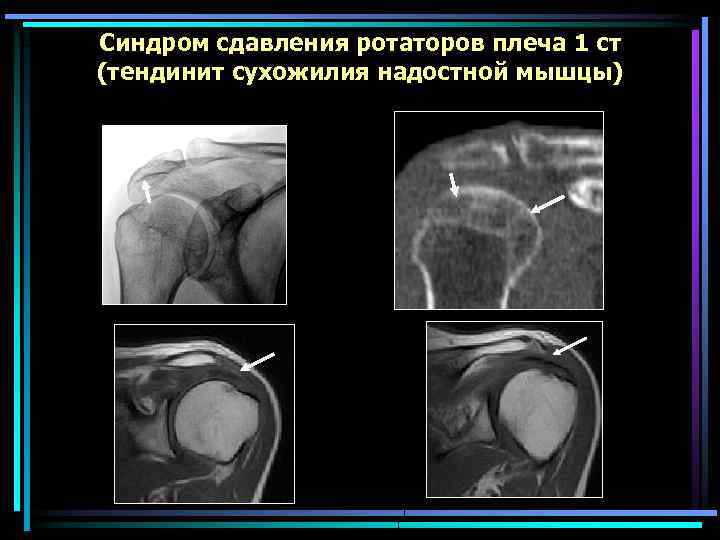
Синдром сдавления ротаторов плеча 1 cт (тендинит сухожилия надостной мышцы)
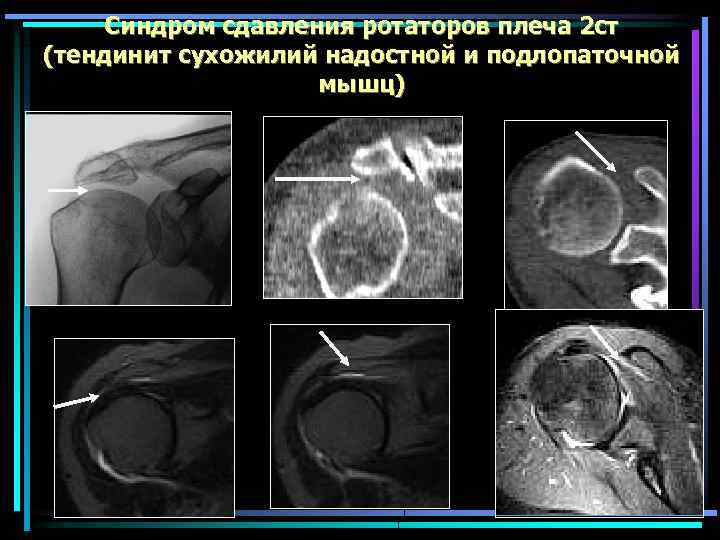
Cиндром сдавления ротаторов плеча 2 ст (тендинит сухожилий надостной и подлопаточной мышц)
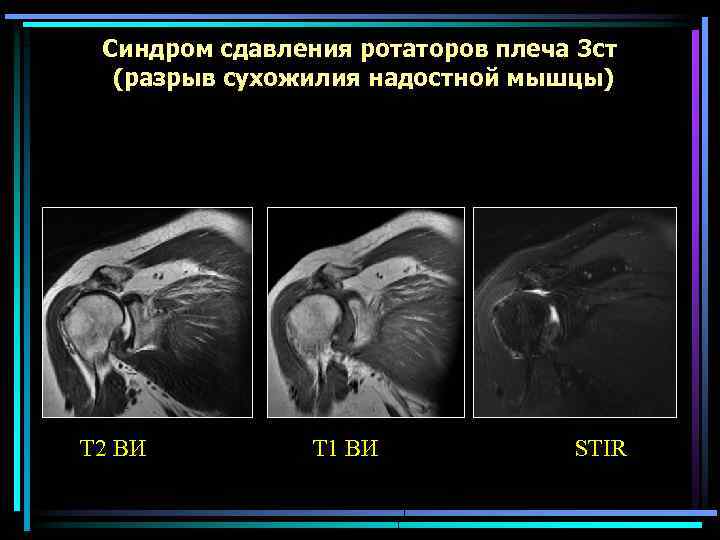
Синдром сдавления ротаторов плеча 3 ст (разрыв сухожилия надостной мышцы) Т 2 ВИ Т 1 ВИ STIR

Дегенеративно-дистофические заболевания суставов заболевания с нарушением трофики хряща деформирующие артрозы - - с нарушением трофики сухожильно-связочного аппарата – тензопатии - дегенеративно-дистрофические изменения с кистовидной перестройкой сочленяющихся костей - с нарушением трофики костей - асептические некрозы

Асептический некроз - это состояние кости, обусловленное сниженным или прерванным кровообращением. - локализуется в субхондральных отделах кости и ведет к гибели клеток и разрушению тканей. Причины: 1. травма, 2. системные заболевания, 3. использование стероидов, 4. артриты, 5. идеопатические Локализация: головка бедренной кости, головка плечевой кости, запястье ( ладьевидная или полулунная кости), проксимальный конец большеберцовой кости , медиальный мыщелок бедренной кости, таранная кость и плюсневые кости

Асептический некроз МРТ – метод выбора Стадии остеонекроза (МРТ): 0 - ишемия , нет некроза ( при МРТ – снижение интенсивности мр-сигнала на Т 1 ВИ и повышение на Т 2 ВИ) 1 - некроз, отек – ( при МРТ – демаркация зоны некроза: появление ободка склероза; сопутствующий отек) 2 - некроз – ( при МРТ- симптом «двойной линии» склероз/грануляционная ткань) 3 - перелом - ( при МРТ симптом «серпа» - прослойка жидкости в зоне перелома) 4 - импрессионный перелом, остеоартроз – деформация кости, остеоартроз, отек, выпот в суставе
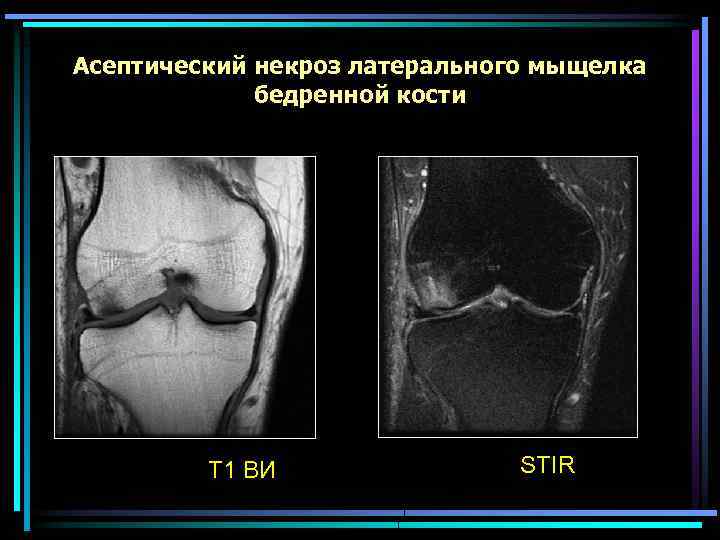
Асептический некроз латерального мыщелка бедренной кости Т 1 ВИ STIR
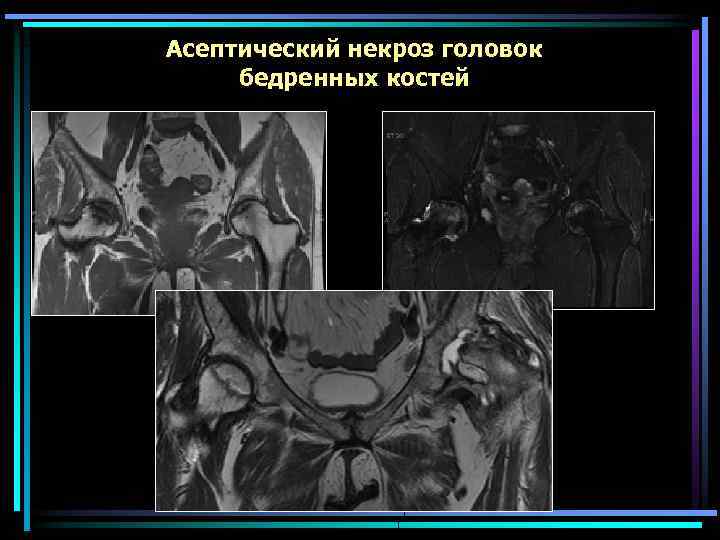
Асептический некроз головок бедренных костей
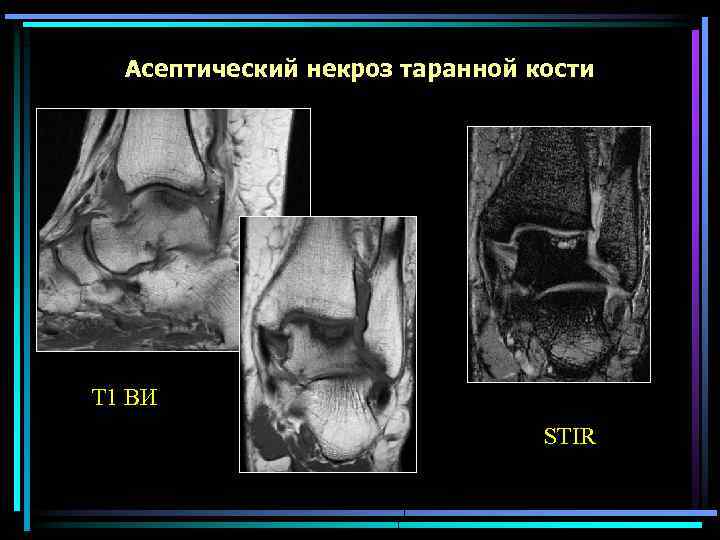
Асептический некроз таранной кости Т 1 ВИ STIR
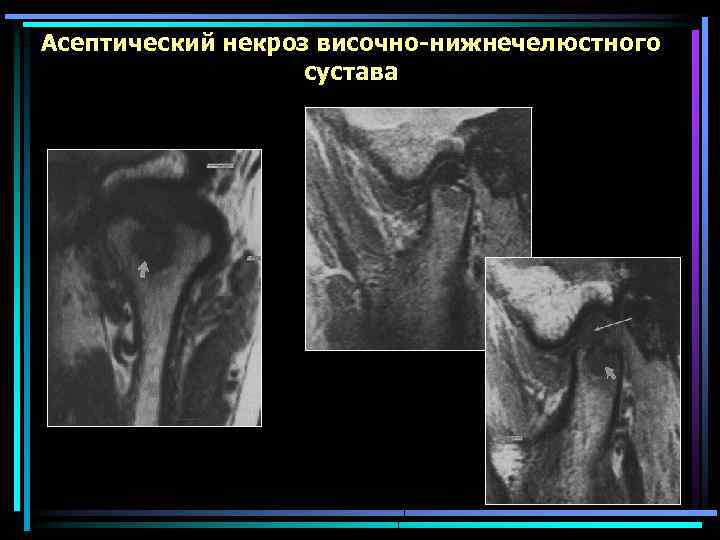
Асептический некроз височно-нижнечелюстного сустава

Асептический некроз КТ должна использоваться только у пациентов с противопоказаниями к МРТ или с вызывающими артефакты металлическими имплантами КТ применяется для установления локализации и протяженности остеонекроза и планирования лечения При КТ-гетерогенное уплотнение костной ткани выявляется раньше, чем при рентгенографии.

Остеохондропатии группа заболеваний костей и суставов, встречающаяся преимущественно в детском (от 3 -5 лет) и юношеском возрасте (до 13 -20 лет) и проявляющаяся асептическим некрозом субхондрально расположенных, подверженных повышенной нагрузке частей скелета (чаще всего губчатого вещества, апофизов и эпифизов трубчатых костей). Частота встречаемости: - асептический некроз тазобедренного сустава – 34%, - асептический некроз лучезапястного сустава и запястья-14, 9%, - асептический некроз коленного сустава – 8, 5%, - асептический некроз локтевого сустава -14, 9%

Остеохондропатии Условно разделяются на 4 группы 1. Остеохондропатии эпифизов трубчатых костей: • плечевой кости (болезнь Хасса) • грудинного конца ключицы, пястных костей, • фаланг пальцев кисти (болезнь. Тиманна), • головки бедренной кости ( болезнь Легга-Кальве-Пертеса), • головки II – III плюсневых костей (болезнь Келлера II ) 2. Остеохондропатии коротких губчатых костей • тел позвонков ( болезнь Кальве) • полулунной кости кисти ( болезнь Кинбека) • сессамовидной кости I плюснефалангового сустава • ладьвидной кости стопы ( болезнь Келера I)

Остеохондропатии Условно разделяются на 4 группы 3. Остеохондропатии апофизов (апофизиты): • юношеский апофизит позвонков (болезнь Шойермана-Мау) • тазовых костей, лонной кости, • бугристости большеберцовой кости (болезнь Осгуда-Шляттера) • надколенника (болезнь Ларсона-Юхансона) • бугра пяточной кости ( болезнь Хаглунда- Шинца) • плюсной кости ( болезнь Излена) 4. Частичные клиновидные некрозы суставных концов костей (рассекающий остеохондрит) • медиального мыщелка дистального эпифиза бедренной кости ( болезнь Кенига) • тела таранной кости ( болезнь Хаглунда-Севера) • головки плечевой кости • дистального эпифиза плечевой кости

Стадии остеохондропатии 1 стадия асептического некроза в результате сосудистых расстройств – рентгенонегативная; МРТ – метод выбора 2 стадия компрессионного перелома 3 стадия фрагментации, характеризующаяся развитием соединительной ткани в участках, подвергшихся некрозу 4 стадия (репаративная) - продуктивная стадия с интенсивным восстановительным процессами за счет пролиферации остеокластов 5 стадия – восстановления (реконструкция костной ткани), часто приводящая к развитию деформирующег артроза:
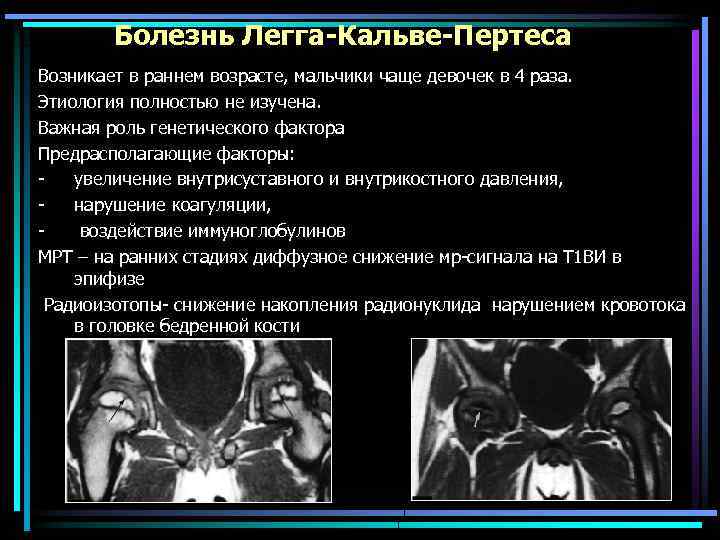
Болезнь Легга-Кальве-Пертеса Возникает в раннем возрасте, мальчики чаще девочек в 4 раза. Этиология полностью не изучена. Важная роль генетического фактора Предрасполагающие факторы: увеличение внутрисуставного и внутрикостного давления, нарушение коагуляции, воздействие иммуноглобулинов МРТ – на ранних стадиях диффузное снижение мр-сигнала на Т 1 ВИ в эпифизе Радиоизотопы- снижение накопления радионуклида нарушением кровотока в головке бедренной кости
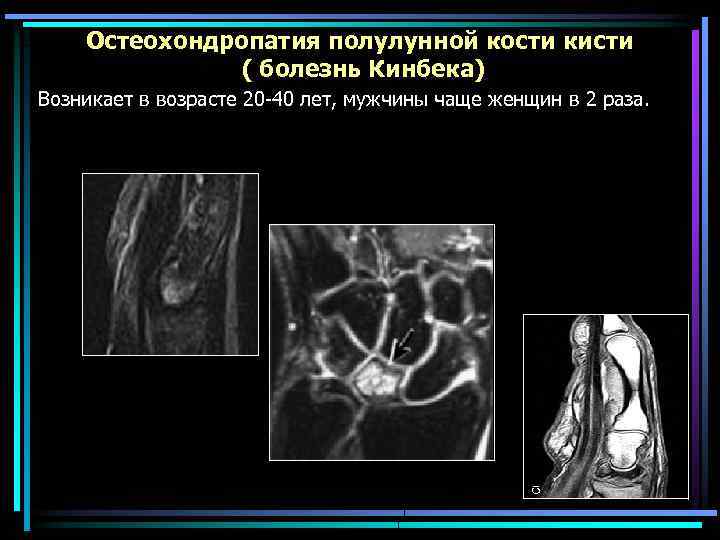
Остеохондропатия полулунной кости кисти ( болезнь Кинбека) Возникает в возрасте 20 -40 лет, мужчины чаще женщин в 2 раза.
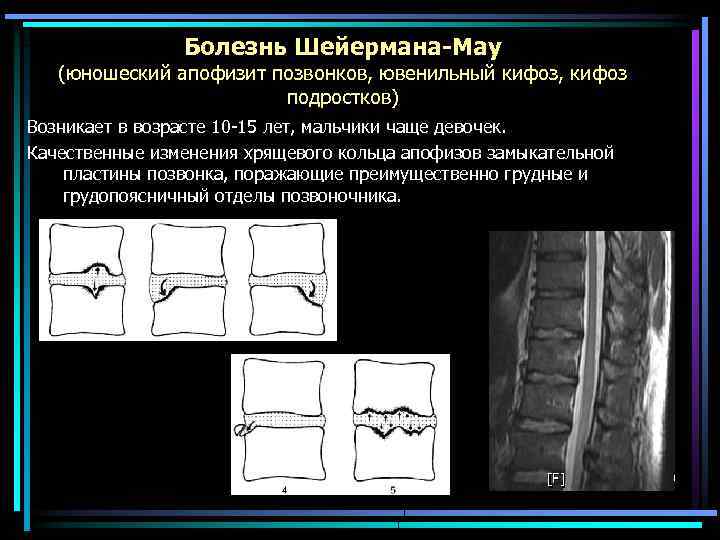
Болезнь Шейермана-Мау (юношеский апофизит позвонков, ювенильный кифоз, кифоз подростков) Возникает в возрасте 10 -15 лет, мальчики чаще девочек. Качественные изменения хрящевого кольца апофизов замыкательной пластины позвонка, поражающие преимущественно грудные и грудопоясничный отделы позвоночника.
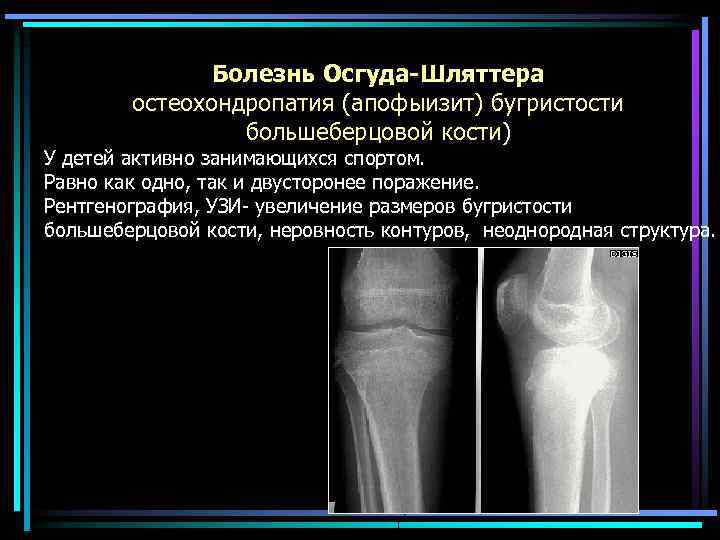
Болезнь Осгуда-Шляттера остеохондропатия (апофыизит) бугристости большеберцовой кости) У детей активно занимающихся спортом. Равно как одно, так и двусторонее поражение. Рентгенография, УЗИ- увеличение размеров бугристости большеберцовой кости, неровность контуров, неоднородная структура.
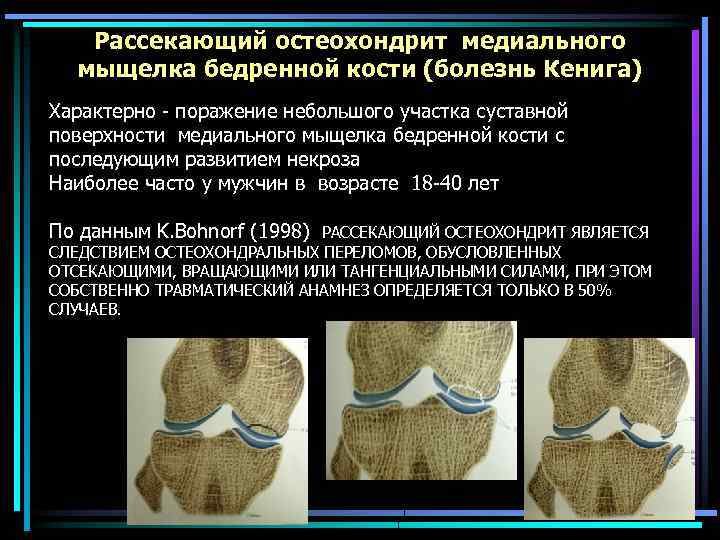
Рассекающий остеохондрит медиального мыщелка бедренной кости (болезнь Кенига) Характерно - поражение небольшого участка суставной поверхности медиального мыщелка бедренной кости с последующим развитием некроза Наиболее часто у мужчин в возрасте 18 -40 лет По данным K. Bohnorf (1998) РАССЕКАЮЩИЙ ОСТЕОХОНДРИТ ЯВЛЯЕТСЯ СЛЕДСТВИЕМ ОСТЕОХОНДРАЛЬНЫХ ПЕРЕЛОМОВ, ОБУСЛОВЛЕННЫХ ОТСЕКАЮЩИМИ, ВРАЩАЮЩИМИ ИЛИ ТАНГЕНЦИАЛЬНЫМИ СИЛАМИ, ПРИ ЭТОМ СОБСТВЕННО ТРАВМАТИЧЕСКИЙ АНАМНЕЗ ОПРЕДЕЛЯЕТСЯ ТОЛЬКО В 50% СЛУЧАЕВ.

Клинико-рентгенологическая классификация рассекающего остеохондрита 1 стадия – формирование очага остеонекроза, сопровождающегося непостоянным болевым синдромом; возможно развитие синовита; на рентгенограмме- уплотнение кости с ободком просветления 2 стадия – отграничение костно-хрящевого фрагмента, что сопровождается стойким болевым синдромом, синовитом, болезненностью при пальпации; на рентгенограмме - отграничение уплотненного костнохрящевого фрагмента с широкой зоной просветления 3 стадия – отторжение костно-хрящевого фрагмента с выходом его в полость сустава и образованием «суставной мыши» ; болевой синдром умеренный, однако может резко усилиться при развитии блокады сустава, синовит; на рентгенограмме – костные дефекты полуовальной формы, в полости сустава - «суставная мышь» .

Рассекающий остеохондрит Стадии (МРТ): I – субхондральное снижение интенсивности мр-сигнала на Т 1 ВИ и повышение на Т 2 ВИ II – демаркация зоны некроза III – дефект в хряще, частичная сепарация костно-хрящевого фрагмента, появление мелких субхондральных кист IV - дефект хряща, полная сепарация костно-хрящевого фрагмента, кисты V – внутрисуставные тела = «суставные мыши» .
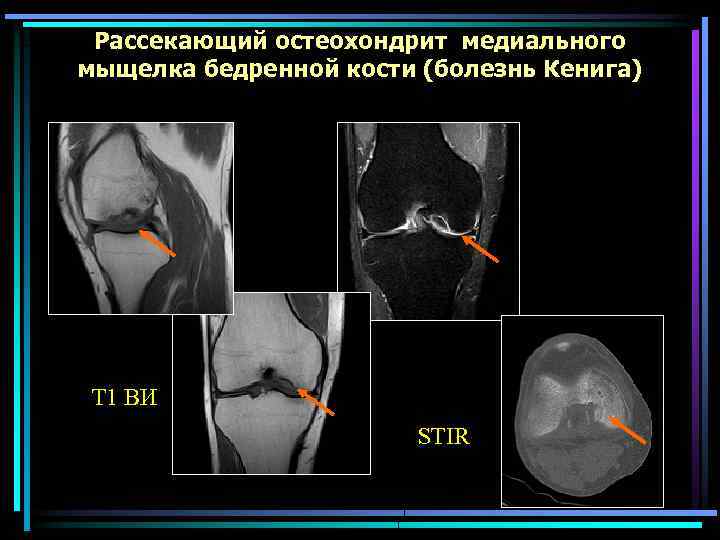
Рассекающий остеохондрит медиального мыщелка бедренной кости (болезнь Кенига) Т 1 ВИ STIR
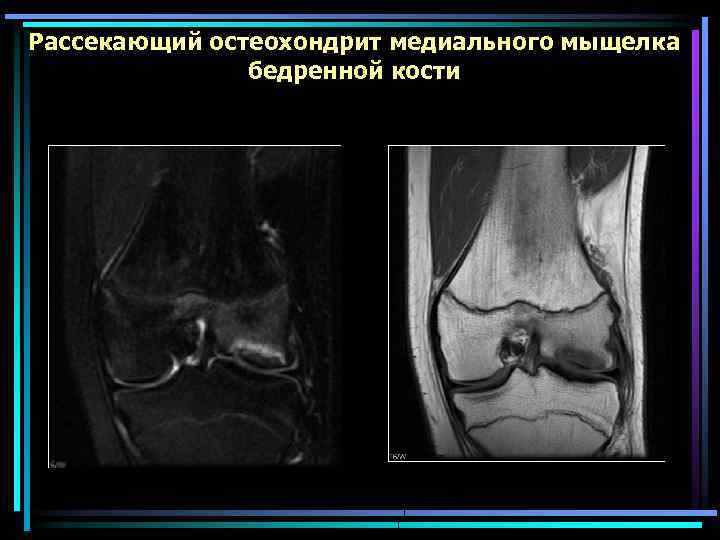
Рассекающий остеохондрит медиального мыщелка бедренной кости
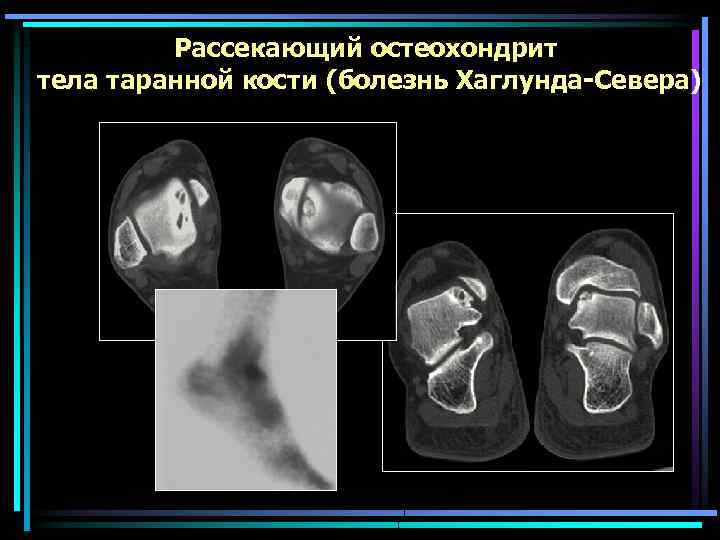
Рассекающий остеохондрит тела таранной кости (болезнь Хаглунда-Севера)

Воспалительные заболевания суставов Артрит Известковый бурсит Ревматоидный артрит Острый септический артрит Псориатический артрит Подагрический артрит Анкилозирующий спондилоартрит Спондилит Остеомиелит Костно-суставной туберкулез
Артриты Группа воспалительных изменений суставов 1. самостоятельные нозологические формы 2. артриты, связанные с другими заболеваниями Причины: общая и местная инфекция, аллергия, травма Предрасполагающие факторы: переохлаждение и перегрузки Клиника: боль в суставах, отек и покраснение сустава, нарушение функции и деформация По течению: острые, подострые и хронические Начало в большинстве случаев связано с экссудативным синовитом В подострой фазе - пролиферация соединительнотканных элементов В хр. фазу - рубцовое изменение и сморщивание капсулы, связок и параартикулярных образований
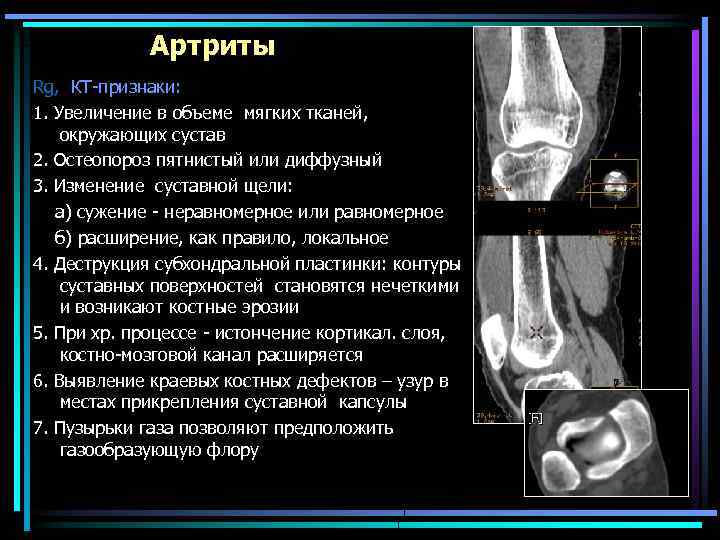
Артриты Rg, КТ-признаки: 1. Увеличение в объеме мягких тканей, окружающих сустав 2. Остеопороз пятнистый или диффузный 3. Изменение суставной щели: а) сужение - неравномерное или равномерное б) расширение, как правило, локальное 4. Деструкция субхондральной пластинки: контуры суставных поверхностей становятся нечеткими и возникают костные эрозии 5. При хр. процессе - истончение кортикал. слоя, костно-мозговой канал расширяется 6. Выявление краевых костных дефектов – узур в местах прикрепления суставной капсулы 7. Пузырьки газа позволяют предположить газообразующую флору

Артриты МР-признаки: 1. Увеличение в объеме мягких тканей, окружающих сустав 2. Изменение суставной щели: а) сужение - неравномерное или равномерное б) расширение, как правило, локальное 3. Деструкция субхондральной костн. пластинки: контуры суставных поверхностей становятся нечеткими и возникают костные эрозии 4. Выявление краевых костных дефектов – узур в местах прикрепления суставной капсулы. 5. Субхондральные изменения 6. Синовит
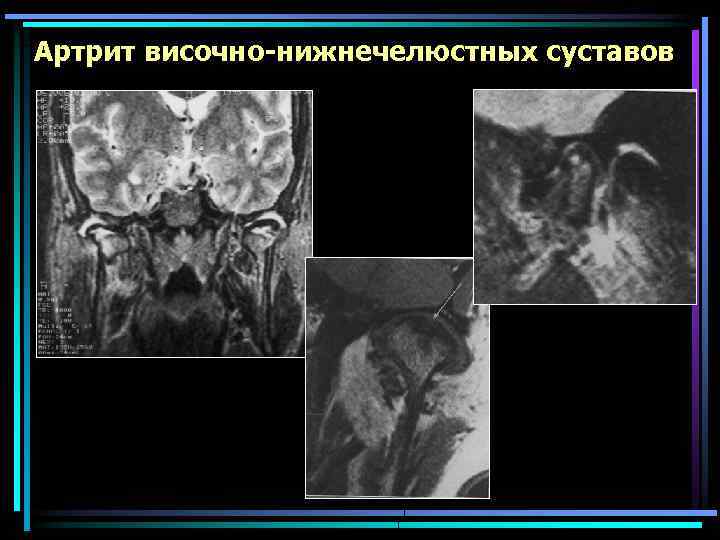
Артрит височно-нижнечелюстных суставов
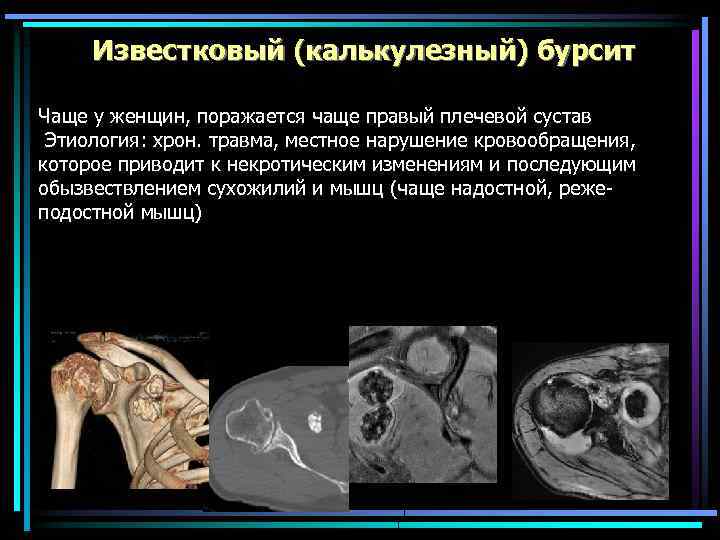
Известковый (калькулезный) бурсит Чаще у женщин, поражается чаще правый плечевой сустав Этиология: хрон. травма, местное нарушение кровообращения, которое приводит к некротическим изменениям и последующим обызвествлением сухожилий и мышц (чаще надостной, режеподостной мышц)
Ревматоидный артрит Поражает 2% от всей популяции. Пик частоты на 4 -5 десятилетии жизни. Женщины страдают в 3 -4 раза чаще. До 70% пациентов имеют HLA- антиген DR 4. Хроническое воспалительное заболевание. В первую очередь реагирует воспалительными пролиферативными изменениями синовиальная оболочка (паннус). Затем возникает вторичная деструкция капсульносвязочного комплекса, хрящевой ткани и кости Характерна симметричность поражения пястно-фаланговых и плюсне-фаланговых суставов Высокий титр ревматоидного фактора Высокий уровень СРБ Высокое СОЭ
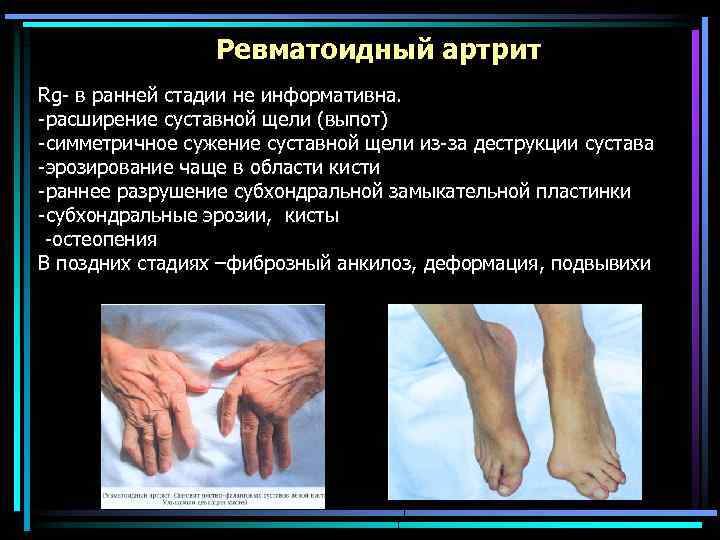
Ревматоидный артрит Rg- в ранней стадии не информативна. -расширение суставной щели (выпот) -симметричное сужение суставной щели из-за деструкции сустава -эрозирование чаще в области кисти -раннее разрушение субхондральной замыкательной пластинки -субхондральные эрозии, кисты -остеопения В поздних стадиях –фиброзный анкилоз, деформация, подвывихи
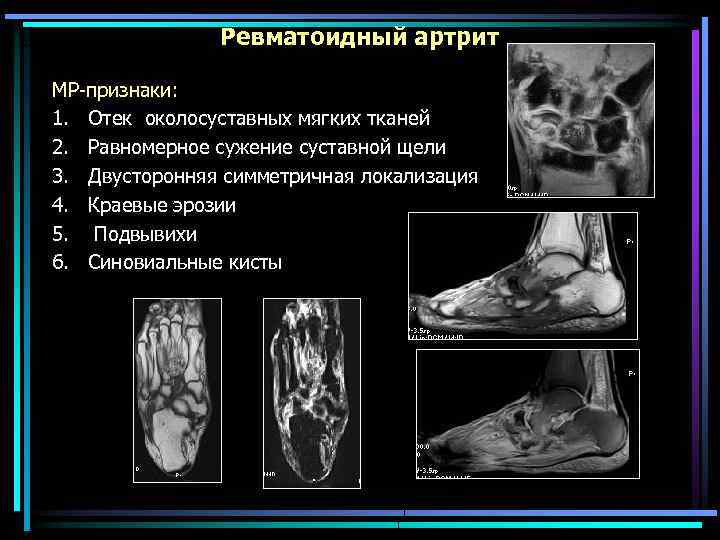
Ревматоидный артрит МР-признаки: 1. Отек околосуставных мягких тканей 2. Равномерное сужение суставной щели 3. Двусторонняя симметричная локализация 4. Краевые эрозии 5. Подвывихи 6. Синовиальные кисты

Ревматоидный артрит УЗИ - выявление паннуса (пролиферация синовиальной оболочки, гиперэхогенные образования) -выпот в полости сустава -состояние сухожилий Цветное допплеровское изображение : оценка перфузии ( повышенное кровоснабжение синовиальной оболочки- признак активного воспалительного процесса) Радионуклидное исследование: трехфазное сканирование костей может дать оценку заболевания при отрицательных рентгенологических признаках
Псориартирическая артропатия/ псориатический артрит Заболевание с генетической предрасположенностью Этиология не установлена поражает кожу, слизистые оболочки, суставы, места прикрепления мышц и сухожилий: - поперечное поражение дистальных межфаланговых суставов кистей и стоп - поражение всех суставов одной оси пальца ( палец в виде сосиски) - асимметричный олигоартрит, поражающий крупные суставы - спондилит - сакроилеит - характерно сочетание эрозивных и пролиферативных изменений, -значимость энтезопатии

Псориартирическая артропатия/ псориатический артрит Rg - эрозирование кости в околосуставной области -околосуставная реакция надкостницы в форме образования новой кости -энтезопатия -поздние деформации Хр. Сакроилеит : сочетание эрозивных и склеротических изменений Хр. Воспаление поражает угловые части тел позвонков, в которых отмечаются склеротические процессы -синдесмофиты -отсутствие или минимальная выраженность остеопороза
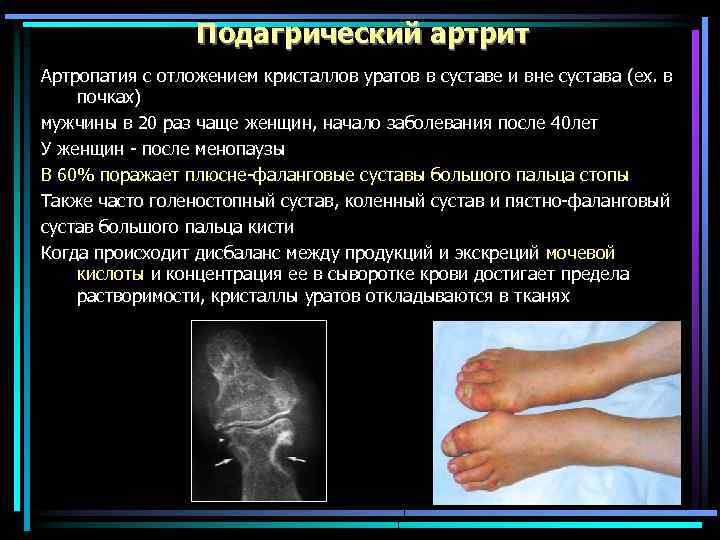
Подагрический артрит Артропатия с отложением кристаллов уратов в суставе и вне сустава (ех. в почках) мужчины в 20 раз чаще женщин, начало заболевания после 40 лет У женщин - после менопаузы В 60% поражает плюсне-фаланговые суставы большого пальца стопы Также часто голеностопный сустав, коленный сустав и пястно-фаланговый сустав большого пальца кисти Когда происходит дисбаланс между продукций и экскреций мочевой кислоты и концентрация ее в сыворотке крови достигает предела растворимости, кристаллы уратов откладываются в тканях
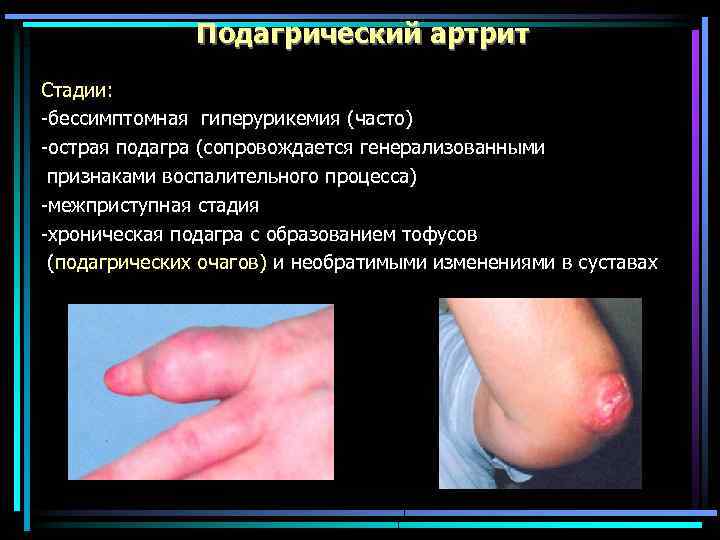
Подагрический артрит Стадии: -бессимптомная гиперурикемия (часто) -острая подагра (сопровождается генерализованными признаками воспалительного процесса) -межприступная стадия -хроническая подагра с образованием тофусов (подагрических очагов) и необратимыми изменениями в суставах
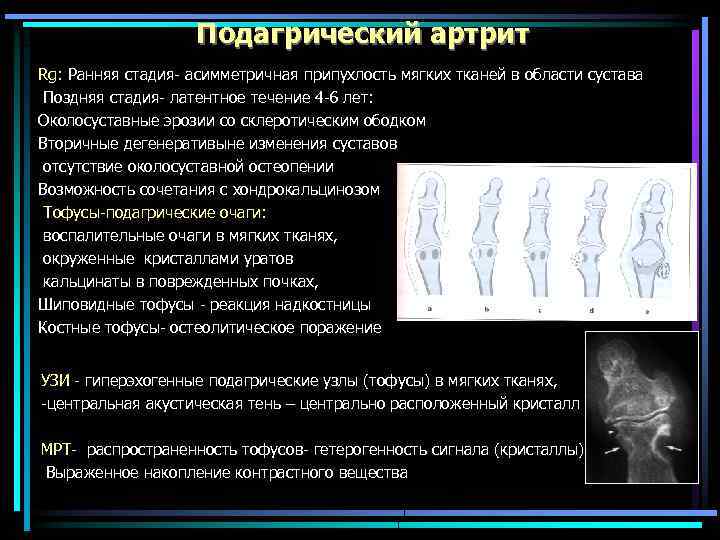
Подагрический артрит Rg: Ранняя стадия- асимметричная припухлость мягких тканей в области сустава Поздняя стадия- латентное течение 4 -6 лет: Околосуставные эрозии со склеротическим ободком Вторичные дегенеративыне изменения суставов отсутствие околосуставной остеопении Возможность сочетания с хондрокальцинозом Тофусы-подагрические очаги: воспалительные очаги в мягких тканях, окруженные кристаллами уратов кальцинаты в поврежденных почках, Шиповидные тофусы - реакция надкостницы Костные тофусы- остеолитическое поражение УЗИ - гиперэхогенные подагрические узлы (тофусы) в мягких тканях, -центральная акустическая тень – центрально расположенный кристалл МРТ- распространенность тофусов- гетерогенность сигнала (кристаллы) Выраженное накопление контрастного вещества

Септический артрит Эпидемиология -у пациентов с иммунодефицитными состояниями, алкоголиков, пожилых пациентов с хр. воспалительными заболеваниями, злоупотребляющих приемом медикаментов Этиология- чаще ятрогенный (инфицирование сустава, хирургическое вмешательство, травма) -гематогенный -распространение инфекционного процесса (при остеомиелите) Лабораторные тесты: маркеры воспалит. процесса, полож. результаты посева культуры выпота их полости сустава Rg –ранние признаки-припухлость мягких тканей, выпот в полости сустава -через 10 -14 дней-околосуставной остеопороз, быстрое сужение суставной щели вследствие деструкции кости , эрозирование кости из-за пролиферации синовиальной оболочки ( паннус), быстрая деструкция сустава, деформация сустава.
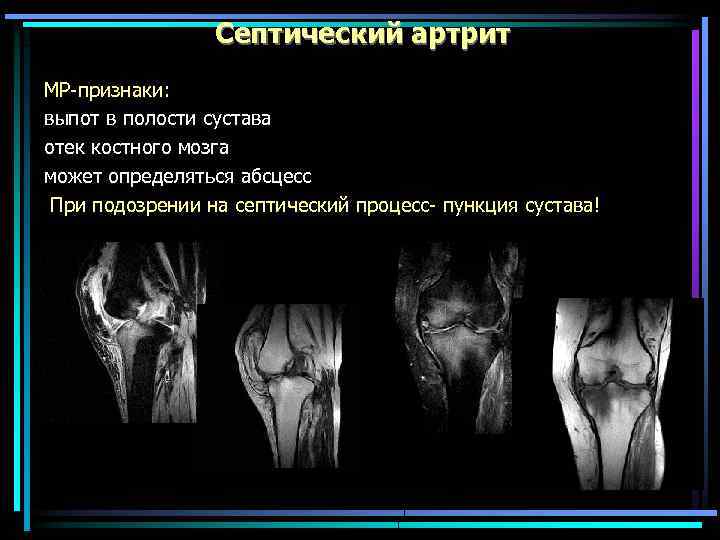
Септический артрит МР-признаки: выпот в полости сустава отек костного мозга может определяться абсцесс При подозрении на септический процесс- пункция сустава!
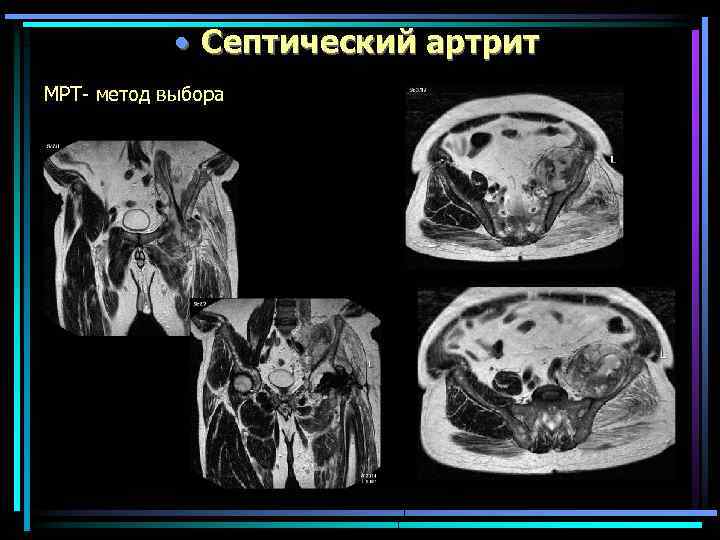
• Септический артрит МРТ- метод выбора

Спондилит- воспалительное заболевание позвонка Составляет 1 -3% всех пиогенных инфекций скелета Первый пик заболевания – в раннем детском возрасте В последующем- после 50 -60 лет Инфекция распространяется гематогенным путем в костный мозг, через межсегментарные сосудистые сети на тела соседних позвонков, диск, под связочное пространство, околопозвоночные мышцы или околопозвоночное или эпидуральное пространство Опасные осложнения - абсцесс эпидурального Пространства (летальность 20%) Клиника: боль, корешковые симптомы, поражение спинного мозга, воспалительная кровь (СОЭ, СРБ , лейкоцитоз) Обычно поражение 1 -го сегмента, более 1 -го сегмента характерно для TBS.

Спондилит Rg- в начальной стадии - уменьшение высоты межпозвонкового диска, нечеткие края замыкательных пластин позвонков при прогрессировании - разрушение замыкательных пластин и переднего края тела позвонка при выздоровлении - остеосклероз замыкательных пластин и пораженной части позвонка КТ- точное изображение деструкции кости в острой фазе – изъеденность молью замыкательной пластины тела позвонка при прогрессировании- реактивный склероз губчатой кости

Спондилит МРТ- отек костного мозга поражает обычно боле половины тела позвонка, паравертебральный компонент Контрастное усиление спинномозговых оболочек, выявление эпидуральных абсцессов
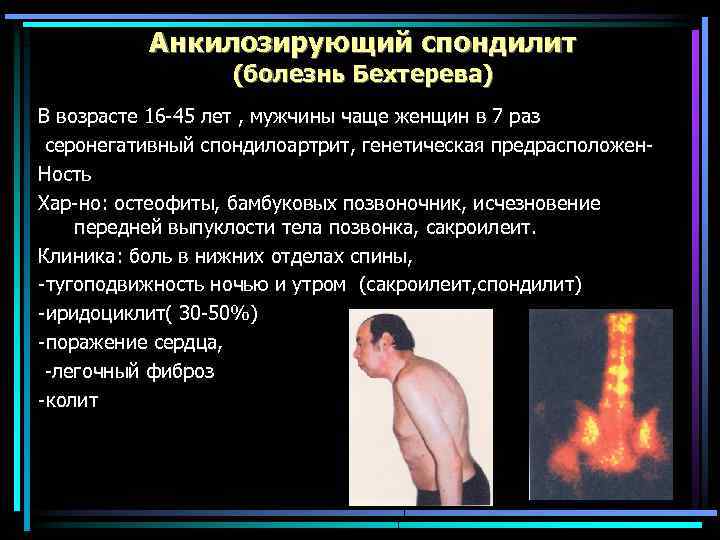
Анкилозирующий спондилит (болезнь Бехтерева) В возрасте 16 -45 лет , мужчины чаще женщин в 7 раз серонегативный спондилоартрит, генетическая предрасположен. Ность Хар-но: остеофиты, бамбуковых позвоночник, исчезновение передней выпуклости тела позвонка, сакроилеит. Клиника: боль в нижних отделах спины, -тугоподвижность ночью и утром (сакроилеит, спондилит) -иридоциклит( 30 -50%) -поражение сердца, -легочный фиброз -колит

Анкилозирующий спондилит (болезнь Бехтерева) Rg: Позвоночник: передний спондилит (эрозирование в области верхних и нижних углов тел позвонков с зоной остеосклероза вокруг) Оссификация передней продольной связки, квадратизация тела позвонка, оссификация наружных слоев диска, костные мостики – бамбуковидный позвоночник Крестцово-позвздошное сочленение- воспалительные деструктивные измнения, нечеткость контуров сустава , эрозирование, реактивный склроз, анкилоз Пяточная кость-бурсит ахиллова сухожилия, эрозирование в месте прикрепления сухожилий с невыраженным периоститом Периферический артрит (40%) предрасположенность к поражению крупных суставов ( сходны с хр. полиартритом)

Сакроилеит Роль КТ ограничена выявлением костных изменений Ранняя стадия сакроилеита: - неровность суставной поверхности Прогрессирование: - эрозивные изменения, неравномерное сужение суставной щели и субхондральный склероз Исход: - частичный или полный анкилоз

МРТ -сакроилеит Ранняя стадия сакроилеита-МРТ: - неровность и изменение интенсивности мр-сигнала суставной поверхности Прогрессирование: - эрозивные изменения, неравномерное сужение суставной щели и субхондральный склероз Исход: - частичный или полный анкилоз спондилит Дисцит Передний спондилит контрастное усиление воспалительных очагов

Остеомиелит - инфекционный воспалительный процесс, поражающий костный мозг и переходящий на все элементы кости и окружающих мягких тканей. Сопровождается как общими, так и местными симптомами частота гематогенного (на фоне ангины, отита) ОМ снижается во всем мире, а послеоперационного ( бактериального) и посттравматического увеличивается Хар-но поражение метафизов длинных трубчатых костей По этиологии: специфический (туберкулезный) и неспецифический По течению: острый, подострый (абсцесс Броди), хронический ( более 6 недель) Остеомиелит не может быть исключен только на основании отрицательных рентгенологических признаков. У пациентов с установленным инфекционным процессом мягких тканей определение нового участка деструкции кости, периостальной реакции либо образование абсцесса является признаком остеомиелита
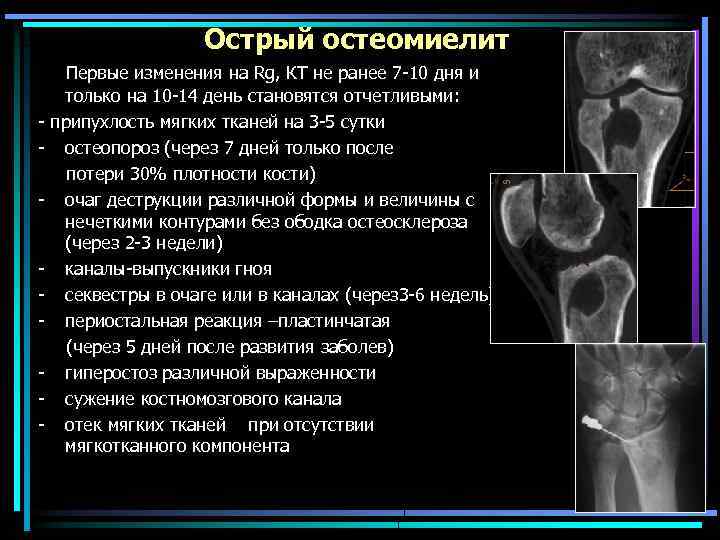
Острый остеомиелит - - - Первые изменения на Rg, КТ не ранее 7 -10 дня и только на 10 -14 день становятся отчетливыми: припухлость мягких тканей на 3 -5 сутки остеопороз (через 7 дней только после потери 30% плотности кости) очаг деструкции различной формы и величины с нечеткими контурами без ободка остеосклероза (через 2 -3 недели) каналы-выпускники гноя секвестры в очаге или в каналах (через 3 -6 недель) периостальная реакция –пластинчатая (через 5 дней после развития заболев) гиперостоз различной выраженности сужение костномозгового канала отек мягких тканей при отсутствии мягкотканного компонента

Хронический остеомиелит Смешанная картина деструктивного и остеосклеротического процессов При хроническом остеомиелите КТ является методом выбора: - выявляются четкие очаги деструкции кости, часто содержащие секвестр, - контуры очагов неровные, нечеткие, - в перифокально расположенных участках костной ткани отмечается очаговый остеопороз с явлениями реактивного костеобразования (очаговый остеосклероз), - отчетливо видны секвестры, - могут образовываться секвестральные свищи, - вдоль кортикального слоя кости образуется полоска отслоенного периоста, - в дальнейшем периостальные наслоения ассимилируются, поперечник кости увеличивается, контуры становятся бугристыми
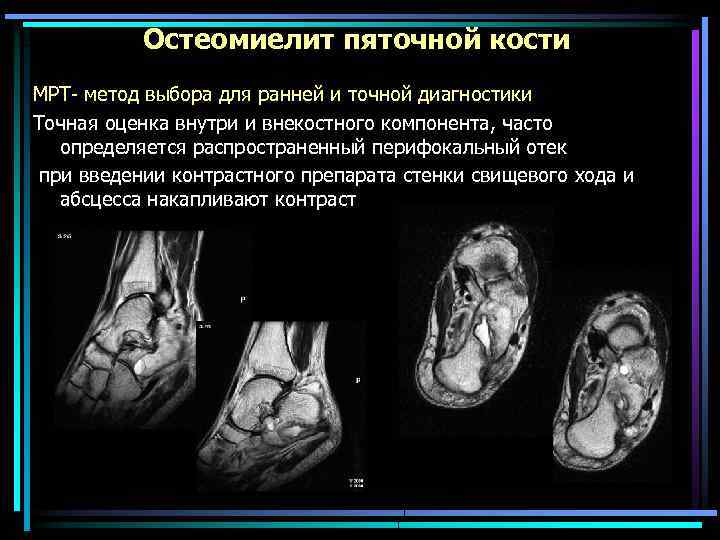
Остеомиелит пяточной кости МРТ- метод выбора для ранней и точной диагностики Точная оценка внутри и внекостного компонента, часто определяется распространенный перифокальный отек при введении контрастного препарата стенки свищевого хода и абсцесса накапливают контраст

Осложнения остеомиелита 1. Переход острой фазы в хроническую с формированием секвестра 2. Патологический перелом 3. Остеоартрит - развитие артрита по продолжению, обезображивающий остеоартроз, анкилоз 4. Может развиться злокачественная опухоль (остеогенная саркома) 5. Из-за свищей может развиться рана на коже

Абсцесс Броди -редкая форма подострого или первично хронического ОМ с формированием ограниченного очага Возникает у детей и молодых людей, у мальчиков чаще. Вызывается гематогенным распространением стафилококковой инфекции. Патогномоничные признаки: кольцевидная граница вокруг очага в костном мозге (грануляционная ткань) Начало заболевания часто скрытое Часто ограниченная припухлость, чувствительная при пальпации Лабораторные показатели в пределах нормы ( в отличие от острого остеомиелита)
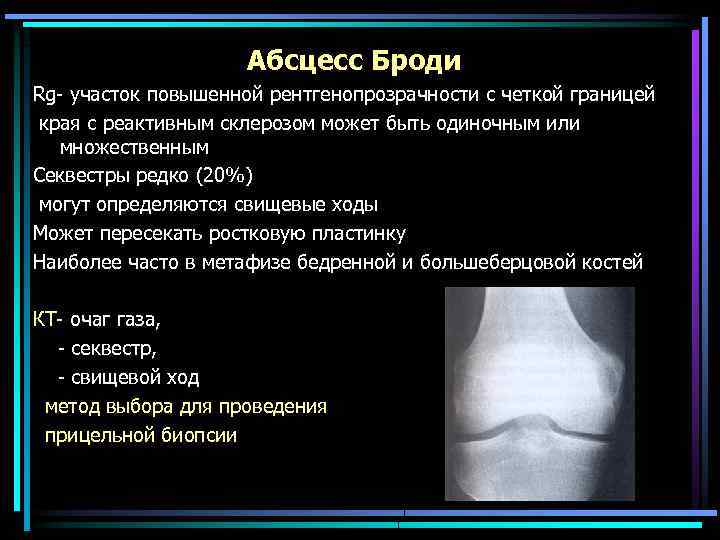
Абсцесс Броди Rg- участок повышенной рентгенопрозрачности с четкой границей края с реактивным склерозом может быть одиночным или множественным Секвестры редко (20%) могут определяются свищевые ходы Может пересекать ростковую пластинку Наиболее часто в метафизе бедренной и большеберцовой костей КТ- очаг газа, - секвестр, - свищевой ход метод выбора для проведения прицельной биопсии
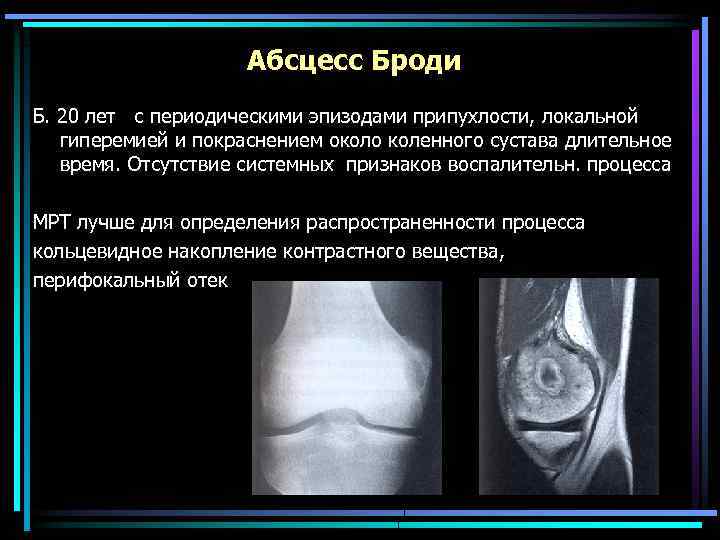
Абсцесс Броди Б. 20 лет с периодическими эпизодами припухлости, локальной гиперемией и покраснением около коленного сустава длительное время. Отсутствие системных признаков воспалительн. процесса МРТ лучше для определения распространенности процесса кольцевидное накопление контрастного вещества, перифокальный отек

Костно-суставной туберкулез Главная проблема- несвоевременное распознание tbsинвалидизация от 50 -70% Распространение, как правило, происходит в результате гематогенной диссеминации микобактерий tbs из пораженного спец. процессом мягкотканного органа. У взрослых- первичный источник – чаще легкие у детей костные поражения чаще первичные Гематогенный характер распространения обусловливает его преимущественную локализацию в местах наилучшего кровоснабжения – тела позвонков, метафизы и метаэпифизы трубчатых костей, кости таза, кисти, стопы. Позвоночник -43 -50% Тазобедренные суставы-20 -25% Коленные суставы 10 -15%

Костно-суставной туберкулез В результате диссеминации микобактерий в костный мозг кости возникает специфический остеомиелитический фокус (tbs гранулема). Костный воспалительный очаг может длительно не проявляться. При неблагоприятных условиях tbs гранулема прогрессирует, грануляции разрастаются, что приводит к деструкции костной ткани и распространению процесса на сустав или параоссальные ткани. Выделяют: tbs артрит tbs туберкулезно-аллергический синовит tbs остеомиелит

Туберкулезный артрит Начинается с распространения микобактерий tbs из внутриэпифизарного очага на синовиальную оболочку и проходит ряд последовательно сменяющих друга фаз: Преартритическую ( классиф. Корнева, 1971) Артритическую (прорыв tbs в полость сустава) Постартритическую Rg- наличие в губчатом веществе кости очага деструкции, содержащего секвестр -выраженный регионарный остеопороз -стойкое сужение суставной щели -утолщение параарт. мягких тканей Патогномонично: контакные «целующиеся секвестры» в соприкасающихся суставных поверхностях
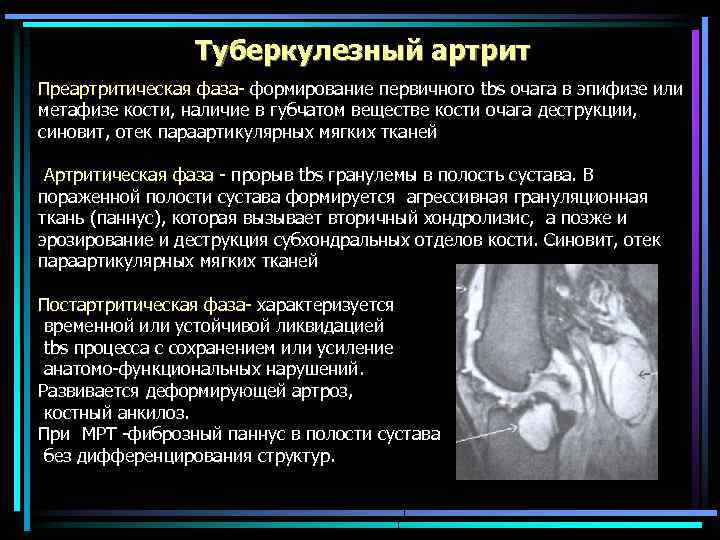
Туберкулезный артрит Преартритическая фаза- формирование первичного tbs очага в эпифизе или метафизе кости, наличие в губчатом веществе кости очага деструкции, синовит, отек параартикулярных мягких тканей Артритическая фаза - прорыв tbs гранулемы в полость сустава. В пораженной полости сустава формируется агрессивная грануляционная ткань (паннус), которая вызывает вторичный хондролизис, а позже и эрозирование и деструкция субхондральных отделов кости. Синовит, отек параартикулярных мягких тканей Постартритическая фаза- характеризуется временной или устойчивой ликвидацией tbs процесса с сохранением или усиление анатомо-функциональных нарушений. Развивается деформирующей артроз, костный анкилоз. При МРТ -фиброзный паннус в полости сустава без дифференцирования структур.
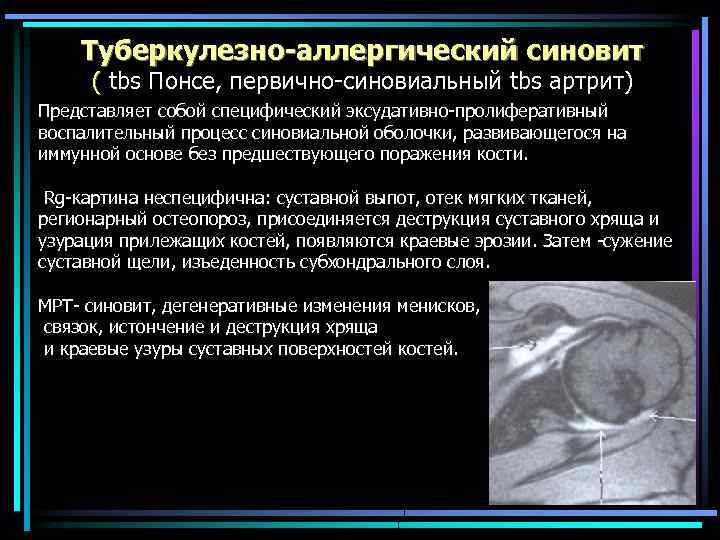
Туберкулезно-аллергический синовит ( tbs Понсе, первично-синовиальный tbs артрит) Представляет собой специфический эксудативно-пролиферативный воспалительный процесс синовиальной оболочки, развивающегося на иммунной основе без предшествующего поражения кости. Rg-картина неспецифична: суставной выпот, отек мягких тканей, регионарный остеопороз, присоединяется деструкция суставного хряща и узурация прилежащих костей, появляются краевые эрозии. Затем -сужение суставной щели, изъеденность субхондрального слоя. МРТ- синовит, дегенеративные изменения менисков, связок, истончение и деструкция хряща и краевые узуры суставных поверхностей костей.
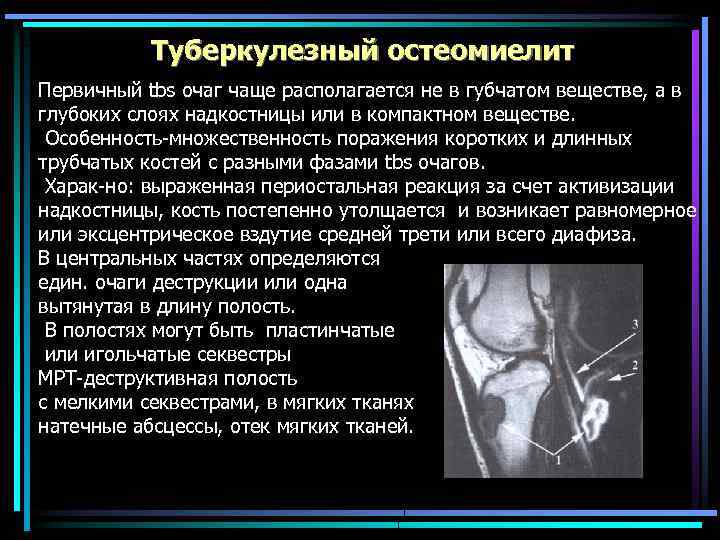
Туберкулезный остеомиелит Первичный tbs очаг чаще располагается не в губчатом веществе, а в глубоких слоях надкостницы или в компактном веществе. Особенность-множественность поражения коротких и длинных трубчатых костей с разными фазами tbs очагов. Харак-но: выраженная периостальная реакция за счет активизации надкостницы, кость постепенно утолщается и возникает равномерное или эксцентрическое вздутие средней трети или всего диафиза. В центральных частях определяются един. очаги деструкции или одна вытянутая в длину полость. В полостях могут быть пластинчатые или игольчатые секвестры МРТ-деструктивная полость с мелкими секвестрами, в мягких тканях натечные абсцессы, отек мягких тканей.

Туберкулезный спондилит

Благодарю за внимание
Деген и воспал 11-2003.pptx