ЛОК.ЗАБ.2.ppt
- Количество слайдов: 172

ЛОКАЛЬНЫЕ ЗАБОЛЕВАНИЯ ОКОЛОСУСТАВНЫХ МЯГКИХ ТКАНЕЙ Петрова М. С. СПб СЗГМУ им. И. И. Мечникова

К околосуставным мягким тканям опорнодвигательного аппарата относят: • скелетные мышцы (их сухожилия и оболочки), • связки, • фасции, • апоневрозы, • синовиальные сумки, • капсулы суставов (их фиброзную наружную часть).

К ревматологическим не относятся заболевания околосуставных мягких тканей, обусловленные: • макротравмой; • гноеродной инфекцией; • злокачественными опухолями; • неврологическими расстройствами.

Распространенность Среди всех ревматических болезней заболевания мягких тканей составляют 8 -11% обследованных. Чаще встречаются у женщин 34 -54 лет, особенно у лиц физического труда.

По классификации РБ (ВНОР, 1985) заболевания внесуставных мягких тканей относятся к ХIII разделу: Болезни внесуставных мягких тканей. 1. 0. Болезни мышц. 1. 1. Миозиты. 1. 2. Оссифицирующий миозит. 1. 3. Идиопатический кальциноз.

2. 0. Болезни околосуставных мягких тканей 2. 1. Энтезопатии. 2. 2. Тендиниты (включая "щелкающий палец"). 2. 3. Тендовагиниты (включая болезнь де Кервена). 2. 4. Бурситы (включая кисту Бейкера). 2. 5. Периартриты. 2. 6. Синдром запястного канала и другие лигаментиты.

3. 0. Болезни фасций и апоневрозов. 3. 1. Фасцииты. 3. 2. Апоневрозиты. 4. 0. Болезни подкожной жировой клетчатки. 4. 1. Узловатая эритема. 4. 2. Болезненный липоматоз Деркума. 4. 3. Панникулиты. 5. 0. Психогенный ревматизм.

Клинические варианты (Студеникин): 1. Периартрит или тендопериартрит - поражение места прикрепления сухожилия к кости вблизи сустава. 2. Тендовагинит или тендосиновит - поражение средней части сухожилия с его влагалищем и синовиальной выстилкой. 3. Миотендинит - поражение сухожилия в месте перехода его в мышцу. 4. Тендинит - изолированное дегенеративное поражение сухожилия (с небольшим вторичным воспалением). 5. Лигаментит - воспалительное поражение внесуставных связок, чаще всего связочного канала, через который проходит сухожилие и его влагалище в области ЛЗС и ГСС. 6. Бурсит - воспалительное заболевание синовиальных сумок, сопровождающееся повышенным образованием и накоплением экссудата. Чаще развивается вследствие контакта с пораженным сухожилием (тендобурсит), может возникать и как самостоятельное поражение.

Клинические варианты (Студеникин): 7. Ганглии (ганглиомы, гигромы) дегенеративные кисты, образующиеся из синовиальных элементов суставов или сухожильных влагалищ в результате их перерождения. Из поражения других внесуставных мягких тканей выделяют фасцииты и апоневрозиты - заболевания фасций и апоневрозов - обычно называют общим термином "фиброзит" или фиброматоз. Кальцификация - отложение солей кальция в очагах некроза и в серозных сумках.

Этиология Изменения мягких тканей могут быть • воспалительного, • дегенеративного • смешанного характера Изменения мягких тканей могут встречаться при многих РБ.

Причины заболевания 1. Микротравматизация, однотипные движения (на производстве, в быту, при занятиях спортом), что объясняется поверхностным расположением околосуставных мягких тканей и их большой функциональной нагрузкой. Установлено, что длительно повторяющиеся стереотипные движения ведут к развитию дегенеративного процесса в сухожилиях, коллагеновых волокнах и связках с последующим небольшим реактивным воспалением в близлежащих хорошо васкуляризированных образованиях - влагалищах и серозных сумках. Поэтому эти заболевания часто встречаются у спортсменов, танцовщиков, маляров, скрипачей, машинисток.

Причины заболевания 2. 3. 4. Прямая травма. Сильное физическое перенапряжение. Локальные перегрузки. 5. Нейрорефлекторные и нейротрофические влияния ухудшают трофику и питание околосуставных мягких тканей, способствуют развитию в них дегенеративного процесса. Установлено: нейрорефлекторный генез плечелопаточного периартрита при ИМ, нейротрофический синдром "плечо-кисть", тендинит плеча при шейном спондилезе.

Причины заболевания 6. Причины, уменьшающие резистентность тканей к обычной физической нагрузке: 6. 1. Эндокринно-обменные нарушения (частое развитие заболеваний у женщин в климактерическом периоде, особенно страдающих ожирением, заболеваниями печени, ЖВП). 6. 2. Генетический фактор. 6. 3. Врожденная слабость сухожильно-связочного аппарата или его повышенная чувствительность к действию различных факторов, ухудшающих питание околосуставных мягких тканей.

Причины заболевания 7. Врожденные аномалии скелета (сколиоз, кифоз позвоночника, гипермобильность суставов). 8. Возрастное «изнашивание» мягких тканей.
Продолжение следует…

ПРОВОЦИРУЮЩИЕ ФАКТОРЫ 1. Охлаждение и сырость (перераздражение кожных рецепторов → спазм капилляров → нарушение микроциркуляции → нарушение местного обмена и трофики). 2. Очаговая инфекция.

• Воспалительные заболевания мягких тканей чаще всего являются вторичными и возникают в результате распространения воспалительного процесса с сустава при артритах различного происхождения. • Самостоятельные, первичные заболевания околосуставных мягких тканей имеют в своей основе преимущественно дегенеративный процесс, весьма схожий с тем, который наблюдается при артрозах. Поэтому часто артрозы сопровождаются периартритами, тендовагинитами и другими поражениями околосуставного аппарата. Однако также часто дегенеративный процесс может возникать в околосуставных мягких тканях при совершенно интактных суставах, т. е. быть первичным, самостоятельным.

Первичный дегенеративный процесс околосуставного аппарата чаще всего локализуется в сухожилиях (постоянно несущих большую нагрузку). Вследствие постоянного натяжения и микротравматизации. В плохо васкуляризированных тканях сухожилия наблюдаются разрывы отдельных фибрилл, кровоизлияния в ткани с образованием очагов некроза с последующим фиброзированием, склерозированием и обызвествлением коллагеновых волокон.

Дегенеративный процесс в сухожилиях очень часто сочетается с подобным поражением связок (лигаментит), особенно в тех случаях, когда длинные и тонкие сухожилия проходят через узкие связочные каналы (на кистях и стопах). Анатомические соотношения настолько тесны, что порой трудно решить вопрос о первичности поражения сухожилия или связки, т. е. развивается первичный тендовагинит или же лигаментит. В этих случаях оба термина нередко используются как синонимы.

В лежащие в непосредственной близости от сухожилий синовиальные образования (влагалища, серозные сумки), хорошо васкуляризованные, а также в самих сухожилиях появляются признаки реактивного воспаления, подобные тем, какие выявляются при артрозах.

Общие клинические проявления • БВМТ в большинстве случаев сопровождаются локальными болями, усиливающимися при строго определенных движениях, во время которых возникает напряжение (сокращение или растяжение) пораженной анатомической структуры. • В ряде случаев, особенно при заболеваниях скелетных мышц, возможно сдавление проходящих рядом периферических нервов или сосудов с развитием парестезий и/или вазомоторных нарушений дистальнее места сдавления.

основы диагностики Диагностика БВМТ основывается на осмотре, пальпации и воспроизведении болевых ощущений при целенаправленных активных или пассивных движениях. Характерен диссонанс между стойкими болями, нарушением функции, с одной стороны, и отсутствием рентгенологических, лабораторных и других объективных изменений, с другой.

основы диагностики Осмотр помогает в диагностике только поверхностно расположенных мягкотканных образований (бурситов, ганглиев, тендовагинитов). Чаще никаких видимых на глаз изменений не отмечается. Во многих случаях основное диагностическое значение имеет анатомически выверенная пальпация, в ходе которой выявляется болезненность пораженных мягких тканей.

ТЕНДИНИТЫ И ТЕНДОВАГИНИТЫ В клинике для обозначения различных изменений сухожилий чаще всего используют термин "тендинит", хотя воспалительные изменения в сухожилии встречаются нечасто. Обычно это первая короткая фаза дегенеративного процесса в околосуставных тканях.

ТЕНДИНИТЫ И ТЕНДОВАГИНИТЫ Изолированное поражение только сухожилия встречается редко, обычно в процесс вовлекаются близлежащие синовиальные образования - сухожильные влагалища и синовиальная оболочка, тогда для обозначения поражения используют термин "тендовагинит". Часто тендовагинит является второй фазой патологического процесса, развивающегося вследствие соприкосновения пораженного сухожилия с синовиальными тканями.

ТЕНДИНИТЫ И ТЕНДОВАГИНИТЫ Морфологические исследования показывают, что типичные признаки воспаления в ткани сухожилия встречаются нечасто даже в случае преимущественного поражения синовиального влагалища сухожилия. Обычно преобладают дистрофические изменения, фибрилляция коллагеновых волокон, их расслоение, истончение и надрывы, фиброзно-хрящевая метаплазия, фиброз, гиалиноз, отложение солей кальция.

ТЕНДОВАГИНИТЫ МОГУТ БЫТЬ: 1. Первичными, самостоятельными. Их причины: в лучезапястной области – чаще: профессиональные или спортивные микротравмы, в голеностопной области - аномалии статики (плоскостопие, косолапость, вальгусное или варусное искривление колен), длительное стояние на ногах, спортивные травмы, ВРВ, тромбофлебиты, лимфостаз. 2. Вторичные - при заболеваниях суставов - РА, инфекционных артритах (бруцеллезных, гоноррейных), при сепсисе и другом воспалении.

Различают три формы патологического процесса при тендовагинитах: 1. Легкая, или начальная форма, при которой наблюдается только гиперемия синовиального влагалища с периваскулярными инфильтратами в его наружном слое. Проявляется только покраснением (чаще наблюдается при повреждении сухожилий разгибателей и сгибателей кисти, стоп, пальцев). 2. Экссудативно-серозная форма, характеризующаяся накоплением в синовиальном влагалище умеренного количества выпота, а клинически проявляющаяся небольшой округлой припухлостью в этой области (синдром запястного канала, синдром гуйонского канала, тендовагинит малоберцовой мыщцы). 3. Хроническая стенозирующая форма. В синовиальных влагалищах наблюдаются склеротические изменения, его стенозирование, мешающее движению сухожилий (тендовагинит де Кервена, "щелкающий палец" и др. ).

• Жалобы: локальная боль при движении с участием пораженного сухожилия, припухлость в области сухожилия. • Объективно - локальная болезненность при пальпации и припухлость сухожилия. В некоторых случаях наблюдается атрофия соответствующей мышцы. • Лабораторные данные: неспецифичны, может быть легкая воспалительная реакция со стороны крови. Иногда при острых формах может быть несколько ускорена СОЭ. На рентгенограммах иногда обнаруживается утолщение мягких тканей в области пораженного сухожилия.

Тендовагиниты в области тыла запястья Тендовагиниты этой области принято обозначать по названиям каналов (их здесь шесть), в которых проходят сухожилия.


СИНДРОМ ДЕ КЕРВЕНА

СИНДРОМ ДЕ КЕРВЕНА

БОЛЕЗНЬ де КЕРВЕНА (тендовагинит первого тыльного канала) Это тендовагинит короткого разгибателя и длинной отводящей мышцы большого пальца кисти или стенозирующий лигаментит I канала тыльной связки запястья в месте их прохождения через костно-фиброзный канал на уровне шиловидного отростка лучевой кости. Сужение канала ведет к сдавлению сухожилий и их влагалищ.

Болезнь де Кервена. Клиническая картина. Характерны жалобы на спонтанные боли, усиливающиеся при разгибании и отведении I пальца или при крайнем отведении кисти в локтевую сторону в области дистального отдела предплечья с лучевой стороны или в зоне шиловидного отростка лучевой кости. Уже на ранних стадиях отмечается припухлость мягких тканей.

Болезнь де Кервена. Клиническая картина. При объективном исследовании определяется болезненность, локальная крепитация, четко ограниченная, малоподвижная припухлость, которая имеет вытянутую овоидную форму, может достигать размера яйца, начинается проксимальнее шиловидного отростка лучевой кости, распространяется на область анатомической табакерки, сглаживая ее контуры. Движения в ЛЗС сохранены в полном объеме и безболезненны.
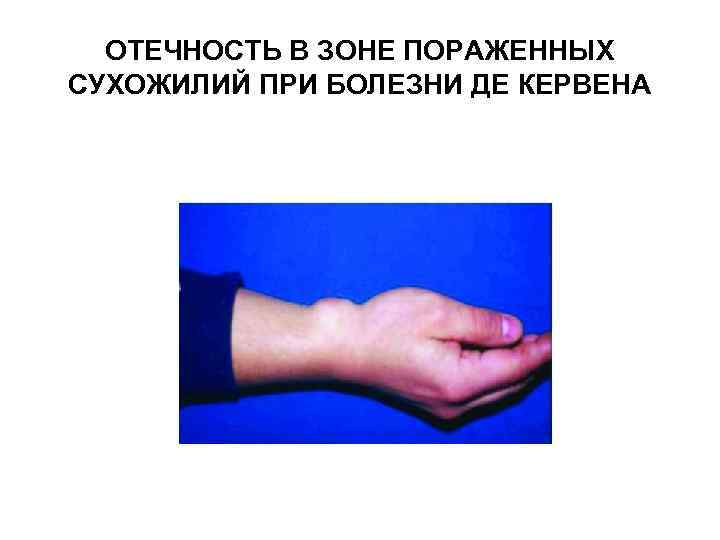
ОТЕЧНОСТЬ В ЗОНЕ ПОРАЖЕННЫХ СУХОЖИЛИЙ ПРИ БОЛЕЗНИ ДЕ КЕРВЕНА
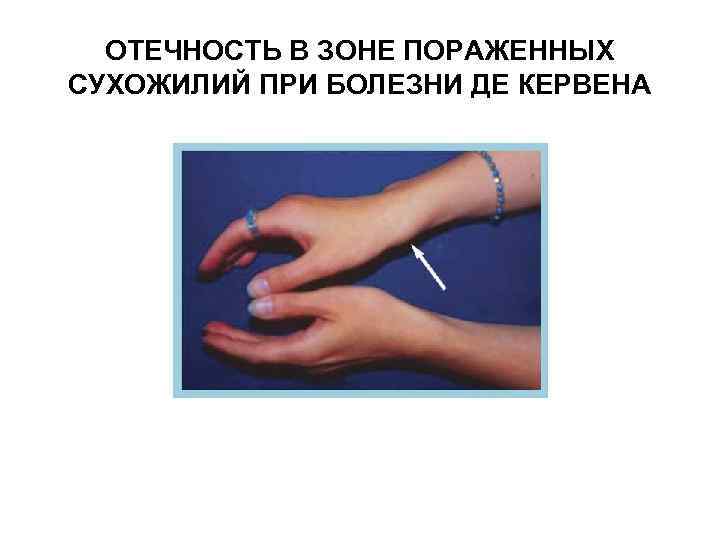
ОТЕЧНОСТЬ В ЗОНЕ ПОРАЖЕННЫХ СУХОЖИЛИЙ ПРИ БОЛЕЗНИ ДЕ КЕРВЕНА


ПРОБЫ ПРИ БОЛЕЗНИ де КЕРВЕНА • Симптом Финкельштейна - проба на напряженное отведение большого пальца боль резко усиливается при сопротивлении больного усилию врача привести отведенный большой палец. По Насоновой (1997, с. 420), симптом Финкельштейна - при отведении врачом в локтевую сторону кисти больного, сложенной в кулак так, что большой палец плотно прикрыт остальными пальцами, возникает резкая боль в пораженной области. Симптом выявляется практически во всех случаях.

ПРОБЫ ПРИ БОЛЕЗНИ де КЕРВЕНА • Симптом Финкельштейна – при фиксации I пальца отклонение остальных четырех пальцев вызывает усиление болевого синдрома. • Проба Элькина - резко болезненное сведение кончиков большого и IV и V пальцев кисти. • Трудно поднять предмет I и II пальцами. • При продолжительном течении могут возникнуть фиброзные изменения, вызывающие ограничение движений.

Болезнь де Кервена Лабораторные данные - в пределах нормы. На рентгенограммах определяется утолщение слоя мягких тканей над шиловидным отростком лучевой кости пораженной руки. В далеко зашедшей стадии отмечаются дегенеративные изменения в области шиловидного отростка в виде остеофита.

Дифференциальный диагноз болезни де Кервена Болезнь дифференцируется от синдрома запястного канала, миотендинита предплечья, лучевого стилоидита, воспалительных и дегенеративных заболеваний ЛЗС (ОА первого пястно-фалангового и особенно запястно-пястного или ладьевидно-трапециевидного сочленений, который нередко сочетается с синдромом де Кервена).

Дифференциальный диагноз болезни де Кервена Изменения указанных суставов при ОА устанавливаются при осмотре, пальпации и рентгенографии. Боли в этих случаях отмечаются при всех движениях большого пальца. При ОА не отмечается характерной для болезни де Кервена припухлости в области шиловидного отростка лучевой кости.

Дифференциальный диагноз болезни де Кервена • Боль около шиловидного отростка и нарушение отведения большого пальца могут вызывать ганглии в области анатомической табакерки. Их отличают на основании пальпации, так как ганглии имеют правильную, округлую форму и плотноэластическую консистенцию. • Боли в этой же области могут быть вызваны изменениями сухожилия плечелучевой мышцы, которое прикрепляется поблизости, нарушения движений большого пальца при этом не отмечается.

Дифференциальный диагноз болезни де Кервена Боли вблизи шиловидного отростка лучевой кости могут быть вызваны компрессией поверхностной ветви лучевого нерва в месте его выхода между сухожилиями плечелучевой мышцы и длинного лучевого разгибателя кисти. В этом случае, помимо болей, всегда отмечаются парестезии, усиливающиеся при проведении пробы Тиннеля (постукивание неврологическим молоточком по предплечью на 5 -6 см проксимальнее шиловидного отростка), имеется болезненность, но нет припухлости в области анатомической табакерки.

Тендовагиниты II-V каналов тыльной связки в изолированном виде встречаются очень редко. Они обычно сопровождают болезнь де Кервена или локтевой стилоидит.

Тендовагинит VI тыльного канала запястья (локтевой стилоидит) • Это тендовагинит локтевого разгибателя кисти или стенозирующий лигаментит VI канала тыльной связки запястья. Сущность его - в сужении VI канала в связи с фиброзными изменениями в сухожилиях локтевого разгибателя кисти, его влагалища и связок, образующих канал. • Причины его - травмы или длительные профессиональные микротравмы (у швей, машинисток, полировщиц). Встречается редко.

ЛОКТЕВОЙ СТИЛОИДИТ. ЖАЛОБЫ. Спонтанные боли в области шиловидного отростка локтевой кости, усиливающиеся при отведении кисти в лучевую сторону (особенно при сочетании с тыльным разгибанием) и ее ротации. Боли иррадиируют в IV и V пальцы (сдавление поверхностной ветви локтевого нерва).

ЛОКТЕВОЙ СТИЛОИДИТ. ОБЪЕКТИВНЫЕ ДАННЫЕ. Выявляется припухлость над шиловидным отростком локтевой кости, определяется болезненность в этой области при пальпации, утолщение сухожилия локтевого разгибателя кисти.

ЛУЧЕВОЙ СТИЛОИДИТ • Наиболее частый вариант периартрита ЛЗС. В его основе лежит тендопериостит сухожилия длинного супинатора предплечья в месте его прикрепления к шиловидному отростку лучевой кости. Болеют главным образом женщины 40 -60 лет (наиболее часто портнихи). Чаще бывает правосторонним (наиболее частая причина - микротравматизация). • В основе патогенеза (как и при эпикондилите) дегенеративные изменения и отрыв некоторых фибрилл при постоянном их напряжении и натягивании вследствие особенностей профессии.

ЛУЧЕВОЙ СТИЛОИДИТ • Основной клинический симптом - боль в области шиловидного отростка луча (несколько выше внутреннего края ЛЗС), усиливающаяся при супинации предплечья. В этой области обнаруживается небольшая ограниченная припухлость. При пальпации область шиловидного отростка болезненна. • На рентгенограммах выявляются периостальная реакция, истончение кортикального слоя и остеопороз шиловидного отростка. Течение болезни длительное и упорное (несколько месяцев). Наблюдается резистентность к любому лечению.

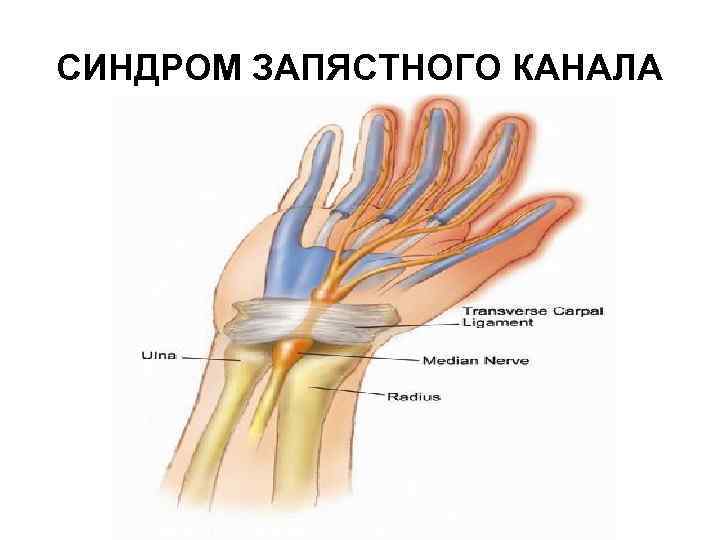
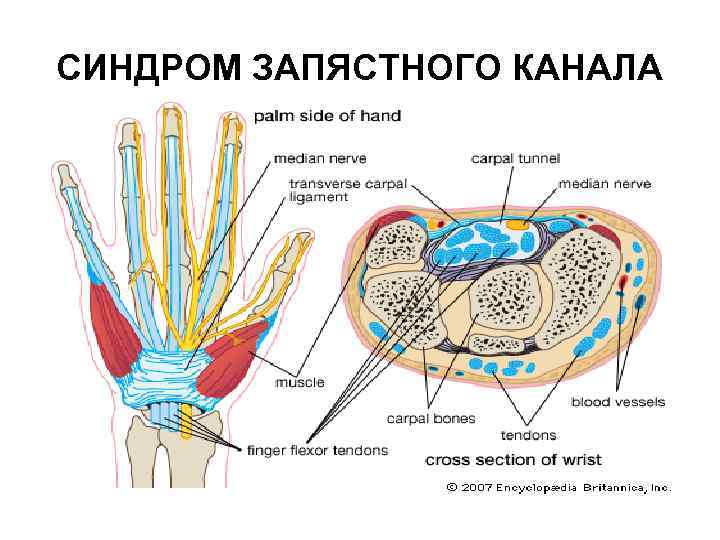
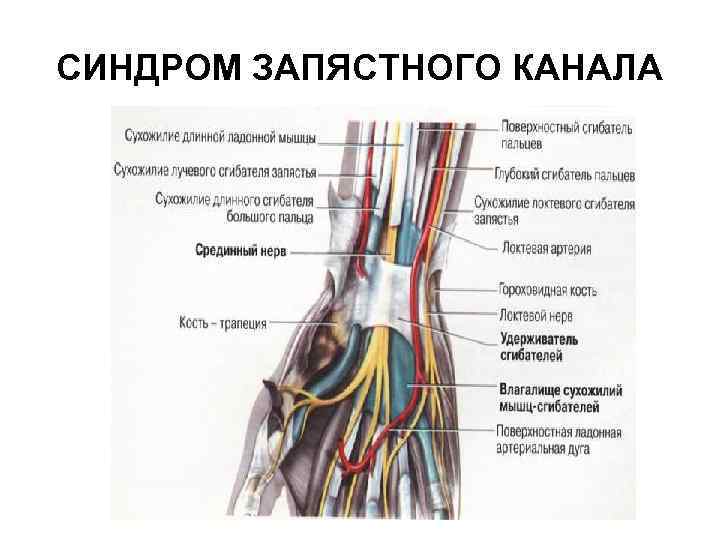
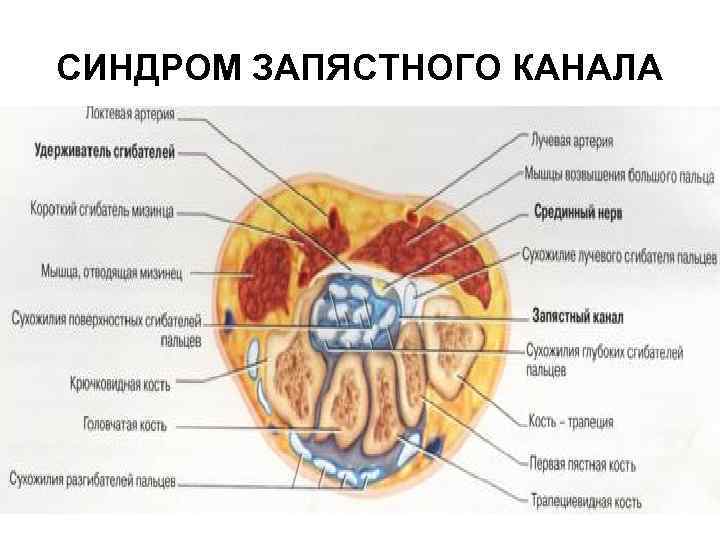
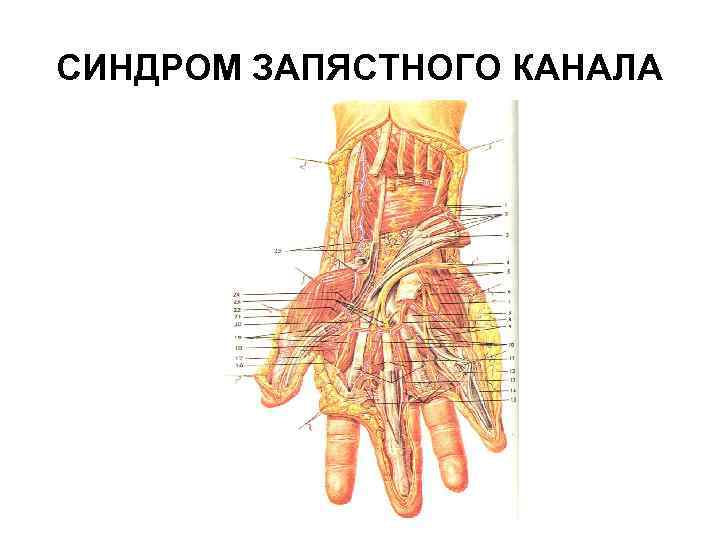
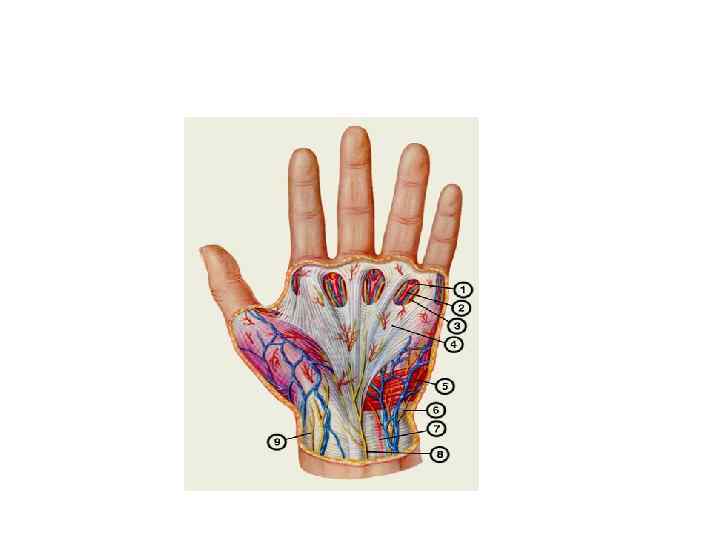
ТЕНДОВАГИНИТЫ В ОБЛАСТИ ЛАДОННОЙ ПОВЕРХНОСТИ ЗАПЯСТЬЯ Чаще обусловлены сужением запястного канала, образованного костями запястья и натянутыми над ними поперечной ладонной связкой - удерживателем сгибателей пальцев и кисти. В запястном канале проходят сухожилия поверхностных и глубоких сгибателей пальцев, лучевого сгибателя кисти, длинного сгибателя I пальца (чаще расположено отдельно), а также срединный нерв. В медиальной стороне запястья, ближе к локтевому краю поперечной связки в области гороховидной кости отдельно проходит гуйонский канал, в котором находятся локтевой нерв, артерия и вена.

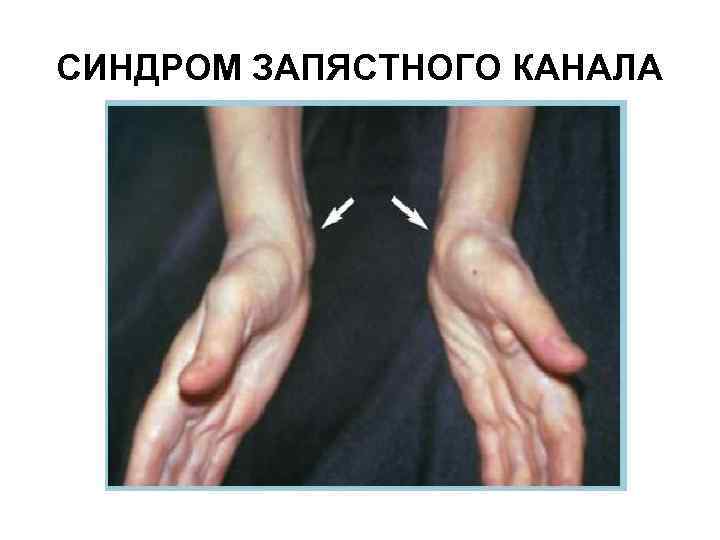
СИНДРОМ ЗАПЯСТНОГО КАНАЛА Это тендовагинит глубоких сгибателей пальцев кисти или стенозирующий лигаментит поперечной ладонной связки запястья. Этот синдром встречается реже, чем лигаментит тыльной связки запястья, так как сгибатели обладают более сильными сухожилиями, чем разгибатели (меньше травмируются).
СИНДРОМ ЗАПЯСТНОГО КАНАЛА
СИНДРОМ ЗАПЯСТНОГО КАНАЛА
СИНДРОМ ЗАПЯСТНОГО КАНАЛА
СИНДРОМ ЗАПЯСТНОГО КАНАЛА
СИНДРОМ ЗАПЯСТНОГО КАНАЛА

СИНДРОМ ЗАПЯСТНОГО КАНАЛА Обычно поражаются как сухожилия сгибателей с формированием стенозирующего тендовагинита, так и поперечная связка с развитием стенозирующего лигаментита. Все эти процессы приводят к прижатию ветви срединного нерва к поперечной связке, следствием чего является возникновение резких болей в кисти.

СИНДРОМ ЗАПЯСТНОГО КАНАЛА Причиной возникновения синдрома могут быть также нарушения кровообращения венозный застой, отеки у беременных, утолщения соединительно-тканных структур при акромегалии, инфильтрации у больных микседемой, амилоидозом, воспалительные заболевания суставов, вазомоторные и гуморальные нарушения, вызывающие ишемию ветви срединного нерва.

СИНДРОМ ЗАПЯСТНОГО КАНАЛА Этот синдром часто не диагностируется у больных РА, являясь причиной дополнительных функциональных нарушений. Синдром может возникать из-за сдавления при иммобилизации кисти по поводу различных повреждений ЛЗС и пальцев гипсовыми повязками.

СИНДРОМ ЗАПЯСТНОГО КАНАЛА Заболевание может развиться при любом патологическом процессе, увеличивающем внутриканальное давление (воспаление, травма, опухоли - невринома, ганглии), вследствие чего сдавливается ветвь срединного нерва.

ПРИЧИНЫ СИНДРОМА ЗАПЯСТНОГО КАНАЛА 1. Травмы кисти (переломы одной или нескольких костей запястья, повреждения срединного нерва). 2. Заболевания, сопровождающиеся артритом (РА). 3. Беременность или использование оральных контрацептивов. 4. Диабет. 5. Заболевания щитовидной железы. 6. Амилоидоз.

ПРИЧИНЫ СИНДРОМА ЗАПЯСТНОГО КАНАЛА • • 7. Профессиональная деятельность, которая требует частых повторных движений кисти и пальцев, особенно если эти движения сочетаются с усилием, вибрацией и опорой инструмента на ладонную часть кисти: повара; каменщики и плотники; сборщики электроники; работники лесопилки; кассиры; парикмахеры; портнихи и вязальщицы; программисты.

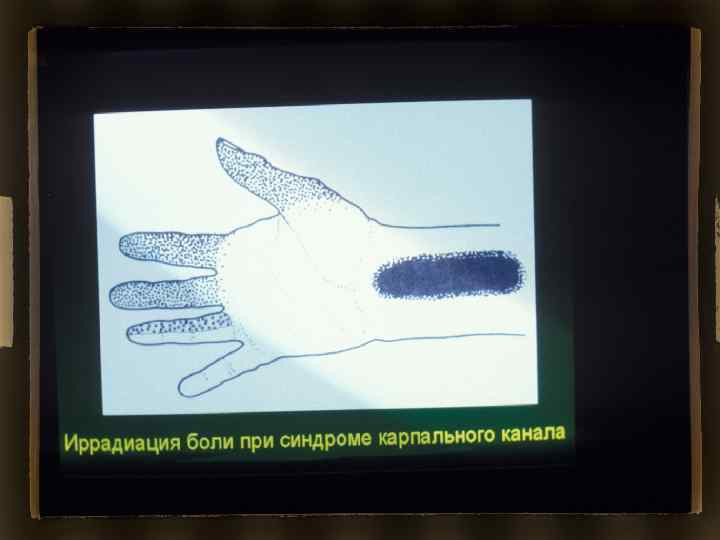
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ СИНДРОМА ЗАПЯСТНОГО КАНАЛА Боли в I-III и лучевой стороне IV пальца с ладонной стороны, а также в области лучевой стороны ладони и ЛЗС (область иннервации срединного нерва). При наличии умеренно выраженных изменений больной просыпается по ночам или утром от жгучих болей в кисти, усиливающихся при сгибании и разгибании кисти, иногда иррадиирующих в предплечье и кисть. При тяжелом поражении боли становятся постоянными (поскольку сдавливается нерв).

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ СИНДРОМА ЗАПЯСТНОГО КАНАЛА 1. Боль, покалывание и онемение в области IIV пальцев кисти. 2. Покалывание во всей руке. 3. Боль, распространяющаяся от кисти до плеча. 4. Чувство распирания в области пальцев, даже при отсутствии видимой припухлости. Перечисленные симптомы более выражены в ночное время.

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ СИНДРОМА ЗАПЯСТНОГО КАНАЛА 5. Атрофия мышц в области thenar. 6. Слабость в кисти по утрам. 7. Пациенты чаще роняют различные предметы. 8. Пациенты испытывают трудности при выполнении хватательных движений. 9. Пациенты испытывают трудности при выполнении следующих действий: • при застегивании пуговиц на рубашке; • При письме; • при открывании крышки.

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ СИНДРОМА ЗАПЯСТНОГО КАНАЛА Может нарушиться чувствительность кончиков пальцев, снизиться сила кисти, измениться цвет кожи в области пораженных пальцев (акроцианоз или бледность) и появиться ряд трофических расстройств в области иннервации этого нерва диффузный отек пальцев и кисти, усиленная потливость в этой области, стирание кожного рисунка, атрофия мышц тенара, шелушение кожи, в тяжелых случаях - образование трофических язв на кончиках пальцев.

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ СИНДРОМА ЗАПЯСТНОГО КАНАЛА Может определяться ограниченная припухлость и болезненность на ладонной поверхности ЛЗС (особенно в его лучевой части). Симптомы боли можно воспроизвести с помощью локального сдавления или поколачивания (симптом Тиннеля), длительном сгибании (симптом Фалена) или разгибании (симптом ладони молящегося) ЛЗС.
СИНДРОМ ЗАПЯСТНОГО КАНАЛА

ДИАГНОСТИКА СИНДРОМА ЗАПЯСТНОГО КАНАЛА 1. Тест Тиннеля: боль при надавливании в проекции срединного нерва. 2. Тест Фалена: боль при сжатии кисти в кулак в течении 30 -60 секунд. 3. Рентгенография кисти и анализы крови для исключения других заболеваний.

ПРИЕМЫ ДЛЯ ПОДТВЕРЖДЕНИЯ СИНДРОМА ЗАПЯСТНОГО КАНАЛА 5. Симптом манжетки - если сжать плечо манжетой тонометра на 2 минуты, боль усиливается. 6. Если поднять руку на 1 -2 минуты - боль усиливается.

СИНДРОМ ЗАПЯСТНОГО КАНАЛА При рентгенологическом и лабораторном исследовании отклонений от нормы не обнаруживается.

СИНДРОМ ЗАПЯСТНОГО КАНАЛА Течение синдрома запястного канала при травматических повреждениях может быть острым, затем может быть хронизация. При опухолях постепенное начало, прогрессирующее течение. При тяжелом течении могут развиться стойкие контрактуры кисти и пальцев.

СИНДРОМ ЗАПЯСТНОГО КАНАЛА Дифференциальная диагностика - с синдромом гуйонского канала, трунцитом звездчатого узла, тендовагинитом тыльной связки запястья, корешковым синдромом при шейном спондилезе и др. Имеет значение характерная локализация жгучих болей только в первых трех пальцах кисти, лучевой поверхности ладони и ЛЗС.

МЕТОДЫ ЛЕЧЕНИЯ СИНДРОМА ЗАПЯСТНОГО КАНАЛА 1. 2. 3. 4. 5. НПВП. ГК в запястный канал. Фонофорез с ГК. Высокие дозы витамина В 6. Иммобилизация шиной не менее чем на 1 неделю. 6. Хирургическое лечение.

СИНДРОМ ГУЙОНСКОГО КАНАЛА При сдавлении ветвей локтевого нерва, проходящего в гуйонском канале (вследствие травм, тромбоза локтевой артерии, образования ганглия и др. ), возникают боли, вазомоторные и трофические нарушения в области, иннервируемой ветвями локтевого нерва - в V, локтевой стороне IV пальца, локтевой стороне ладони и ЛЗС.

ЖАЛОБЫ • Аналогичны жалобам при синдроме запястного канала, но имеют другую (локтевую) локализацию. • При объективном исследовании отмечается болезненность при пальпации и небольшая припухлость в области гороховидной кости, уменьшение мышечной силы мизинца и атрофия гипотенара.

"ЩЕЛКАЮЩИЙ" ПАЛЕЦ Защелкивающийся, пружинящий палец, болезнь Нотта - это синдром, характеризующийся болезненными затруднениями движений пальцев кисти и его защелкиванием в положении сгибания или, реже, разгибания. Возникает вследствие тендовагинита поверхностных сгибателей пальцев или стенозирующего лигаментита кольцевидных связок пальцев (чаще). Утолщение кольцевидной связки приводит к фиксации сухожилия сгибателей к ладонной поверхности проксимального отдела основной фаланги.

"ЩЕЛКАЮЩИЙ" ПАЛЕЦ Утолщение связки также препятствует свободному скольжению сухожилий сгибателей, вызывает локальное их утолщение, которое и приводит к возникновению феномена защелкивания. Реже процесс начинается с поражения сухожилий (тендинит), их синовиальных влагалищ (тендовагинит, что наблюдается, например, при РА). Чаще наблюдается у женщин среднего возраста.

"ЩЕЛКАЮЩИЙ" ПАЛЕЦ В этиологии основное значение имеет хроническая профессиональная (портные, полировщики, слесари и др. ) или бытовая травматизация мягких тканей ладони и пальцев кисти с последующими фиброзными изменениями.

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ Развиваются постепенно. Сначала отмечается только небольшая боль у основания одного или нескольких пальцев кисти со стороны ладони, чаще II, реже - III и IV пальцев (в области ПФС). Боли связаны с движением пальцев и с давлением на их основания какого-либо предмета, удерживаемого в руке, более выражены по утрам.

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ В начальных стадиях боли возникают только при быстрых движениях, могут иррадиировать в кисть, иногда в предплечье. По утрам отмечается тугоподвижность в пальцах. При cгибании и разгибании пальцев больной ощущает болезненно препятствие у основания пальца, при преодолении которого слышится щелчок. В этот момент деформированное сухожилие проходит под утолщенной связкой. В дальнейшем ощущение препятствия увеличивается и может быть преодолено лишь с помощью здоровой руки.

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ В конечной фазе палец фиксируется в согнутом или разогнутом положении фиксированная контрактура, которая может быть устранена только хирургическим путем. Так может поражаться несколько пальцев. Помимо защелкивания пальца на уровне пястно-фалангового сустава возможно развитие такого же феномена на уровне ПМФС вследствие аналогичных изменений.

ОБЪЕКТИВНЫЕ ДАННЫЕ При пальпации ладонной поверхности пястнофалангового сустава обнаруживается участок локальной болезненности, особенно отчетливый при полном разгибании пальца, здесь же прощупывается плотный овальный узелок, который смещается вверх и вниз вслед за движением пальца. Со временем присоединяются затруднения при сгибании и особенно при разгибании пальца в его основании до определенного угла, заклинивание, защелкивание пальца, которое удается преодолеть дополнительным усилием мышц.

ОБЪЕКТИВНЫЕ ДАННЫЕ В момент преодоления препятствия, особенно при разгибании, возникает щелчок и боль. Щелчок слышен на расстоянии, ощущается при пальпации ладони в месте заклинивания пальца. Может развиваться болезненность и припухлость тканей всего пальца с ладонной стороны (тендовагинит).

СИНДРОМ ТАРЗАЛЬНОГО КАНАЛА Развивается при тендовагините задней большеберцовой мышцы (m. tibialis posterior) и стенозирующем лигаментите заднего связочного канала на внутренней поверхности области ГСС. Синдром тарзального канала возникает при выраженной вальгусной деформации стопы и акромегалии вследствие сдавления в этом канале заднего большеберцового нерва, что служит причиной ряда вазомоторнотрофических нарушений стопы и пальцев.

СИНДРОМ ТАРЗАЛЬНОГО КАНАЛА

ЖАЛОБЫ Мышечные боли и парестезии на медиальной поверхности стопы и в пальцах, иногда болевой синдром выражен незначительно. Объективно - веретенообразное припухание и болезненное уплотнение ткани в этой области, сопровождающееся нарушением болевой и тактильной чувствительности на тыле стопы, ощущение жжения в подошве.

ЛЕЧЕНИЕ ТЕНДОВАГИНИТОВ Должно быть комплексным и упорным, особенно при болезни де Кервена. В острой фазе заболевания - покой с применением шин и съемных гипсовых лангет до стихания боли в области пораженного сухожилия. Противовоспалительная терапия - НПВП, анальгетики. При выраженной боли, наличии припухлости - инъекции гидрокортизона с новокаином, лидокаина, дипроспана.

ЛЕЧЕНИЕ ТЕНДОВАГИНИТОВ По миновании острой фазы физиотерапевтические процедуры диатермия, электрофорез с анальгетиками, фонофорез гидрокортизона и др. Осторожно начинают ЛФК (пассивные движения), при затихании патологического процесса назначают ФТЛ и ЛФК более активно. Массаж производится очень осторожно с обходом пораженной зоны.

ЛЕЧЕНИЕ ТЕНДОВАГИНИТОВ При хронизации процесса при необходимости прибегают к хирургическому вмешательству - рассечению сухожилия или связочного канала, удалению узелков на сухожилиях, ганглиев или неврином.

ЛЕЧЕНИЕ ТЕНДОВАГИНИТОВ Симптоматическое лечение может привести в нетяжелых случаях к выздоровлению, в более упорных - к контрактрурам и снижению трудоспособности больного. При профессиональных тендовагинитах целесообразен перевод на другую работу, не связанную с травматизацией пораженного сухожилия.

МИОТЕНДИНИТЫ Это поражения сухожилия в месте перехода его в мышцу. Ввиду меньшей травматизации этой части сухожилия (меньшая нагрузка) поражение ее встречается гораздо реже, чем периартрит, и возникает лишь при значительной и длительной перегрузке сухожилия - у солдат в период военных учений, у спортсменов при усиленной тренировке, у рабочих тяжелого физического труда. Чаще всего происходит поражение разгибателей кисти и стопы (общего разгибателя пальцев кисти, разгибателя большого пальца, ахиллова сухожилия).

клиника • Боль при движении с участием пораженного сухожилия и болезненные точки, локализующиеся в начале сухожилия. Например, при поражении лучевых разгибателей кисти боль, небольшая припухлость и гиперемия кожи локализуются на тыле кисти, при поражении мышц большого пальца кисти - на предплечье несколько выше шиловидного отростка, при поражении ахиллова сухожилия - выше пятки. • Для поражения сухожилий мышц большого пальца кисти характерно также появление болезненной припухлости в нижней трети предплечья, при пальпации которой во время движения большого пальца ощущается крепитация. • При активных движениях с участием пораженных сухожилий возникают сильные боли, в то время как пассивные движения остаются свободными и безболезненными.

МИОТЕНДИНИТЫ • На рентгенограммах патологии не обнаруживается. • Течение длительное, упорное (до нескольких месяцев). При возвращении к обычному труду болезнь может рецидивировать, в покое и при соответствующем лечении наступает выздоровление.

БУРСИТЫ Это локальное воспаление серозной сумки, развивающееся чаще всего вследствие контакта с пораженным сухожилием (тендобурсит). Воспалительный процесс в серозных сумках редко бывает изолированным. Обычно он сопровождает другие поражения суставных или околосуставных тканей, чаще сухожилий.

БУРСИТЫ Причины бурситов те же, что и тендовагинитов, чаще это травмы, микротраматизация, а также распространение на сумки патологического процесса с рядом лежащих тканей - суставных (при РА, бруцеллезном, гонорейном артритах, болезни Рейтера) и внесуставных (при тендовагинитах).

БУРСИТЫ Бурсы представляют собой хорошо орошаемые ткани и поэтому способны быстро ответить воспалительной реакцией на любой патологический процесс, возникающий в соседних тканях. При этом в бурсе наблюдается гиперемия, отек с быстрым накоплением серозного, гнойного или геморрагического экссудата. Исход этого процесса большей частью благоприятный, очаги некроза, экссудата и кальцификаты рассасываются, но иногда развивается фиброзирование стенок сумки, их сращение, отложение в ее полости кальцификатов, что затрудняет скольжение сухожилия и ведет к функциональным нарушениям.

БУРСИТЫ МОГУТ БЫТЬ: 1. Поверхностные (локтевой или препателлярный бурсит) располагаются под кожей в околосуставной зоне. 2. Глубокие - под инсерциями мышц (поддельтовидный бурсит) - трудно диагностировать, необходимо дифференцировать с заболеваниями самого сустава.

ПЛЕЧЕВЫЕ БУРСИТЫ • При поверхностных бурситах возникают небольшие боли (иногда они отсутствуют), под кожей появляется ограниченная эластичная, слегка болезненная опухоль, при гнойных бурситах опухание может быть резко болезненным, горячим на ощупь, с гиперемией кожи. • При кальцифицирующих поверхностных бурситах в полости сумки при пальпации можно прощупать твердые неправильной формы образования (кальцификаты). Иногда прощупываются очаговые уплотнения ткани сумки, свидетельствующие о фиброзно-рубцовых изменениях стенок. Все это позволяет поставить диагоноз поверхностного бурсита.

ПЛЕЧЕВЫЕ БУРСИТЫ • Труднее диагностировать глубокий бурсит. В этом случае имеет значение наличие симптомов патологического процесса в рядом лежащих сухожилиях или суставе с ограничением соответствующих движений в нем, а также признаки отложения кальцификатов в местах расположения сумок, обызвествление инсерций сухожилий, периостит, шпоры пяточных костей и другие признаки поражения периартикулярных тканей на рентгенограммах. • Выделяют несколько вариантов бурситов в зависимости от анатомической локализации процесса.

ПЛЕЧЕВЫЕ БУРСИТЫ Существует около 10 плечевых бурс. Плечевые бурситы возникают под дельтовидной мышцей и между м. Ышцами - короткими ротаторами плеча. Чаще всего развивается подакромиальный бурсит, являющийся одним из компонентов плечелопаточного периартрита, и поддельтовидный бурсит. Их сложно дифференцировать. Они могут протекать очень остро, особенно если вызваны проникновением солей кальция из пораженного сухожилия. Выраженность локального воспаления сопоставима с изменениями при других кристаллических синовитах и бактериальной инфекции.

ПЛЕЧЕВЫЕ БУРСИТЫ Наблюдается лихорадка, лейкоцитоз, ускоренная СОЭ. Боли и болезненость при пальпации настолько интенсивны, что возможно лишь самое поверхностное исследование пораженной области. При хроническом бурсите подвижность плечевого сустава сохраняется, но отмечаются боли при максимальной ротации плеча в положении отведения.

ПЛЕЧЕВЫЕ БУРСИТЫ Для поддельтовидного бурсита характерна локальная болезненность при пальпации. В отличие от этих бурситов боли, возникающие при поражении акромиально-ключичного сустава, локализуются несколько выше плечевого сустава и не иррадиируют в место прикрепления дельтовидной мышцы. Отмечается локальная болезненность при пальпации акромиально-ключичого сустава. Подвижность ПС сохраняется. Показателем того, что наблюдаемые симптомы не связаны с поражением ПС, являются боли при движении лопатки (когда больной пожимает плечами), обусловленные, вероятно, сдавлением соответствующего отдела капсулы сустава.

ЛОКТЕВОЙ БУРСИТ • Развивается в bursa olecranon (венечный отросток). Располагается поверхностно между кожей и локтевым отростком, локтевая сумка в обычных условиях с полостью сустава не сообщается. Развивается преимущественно в результате профессиональной микротравматизации у чертежников, граверов, а также как один из симптомов основного воспалительного процесса при системных заболеваниях суставов (РА, подагре и др. ). Встречается также инфекционный бурсит. При открытых повреждениях может быть гнойный бурсит. Простые посттравматические изменения ("локоть студента") проявляются болями при опоре на локоть, болезненностью при пальпации и припухлостью, определяется ограничение подвижности в ЛС. Локтевой бурсит характеризуется появлением округлой опухоли в области локтя. Лечение - введение в синовиальную сумку 40 мг метилпреднизолона с 1 мл 1% раствора лидокаина. В редких случаях при хроническом бурсите возникает необходимость иссечения сумки.

ЛЕЧЕНИЕ БУРСИТОВ Введение в синовиальную сумку 40 мг метилпреднизолона с 1 мл 1% раствора лидокаина. В редких случаях при хроническом бурсите возникает необходимость иссечения сумки.

БУРСИТЫ В ОБЛАСТИ ТАЗОБЕДРЕННОГО СУСТАВА В области ТБС имеются три крупные сумки: подвздошно-гребешковая, вертельная и седалищноягодичная. Первая залегает между задней поверхностью подвздошно-поясничной мышцы и передней поверхностью сустава в промежутке между подвздошнл-бедренной и лобково-капсулярной связками. Вертельная сумка расположена между большой ягодичной мышцей и заднебоковой поверхностью большого вретела. Сумка отделяет глубокую поверхность большой ягодичной мышцы от седалищного бугра и от наружной широкой мышцы бедра. Седалищно-ягодичная сумка лежит на седалищном бугре.

ВЕРТЕЛЬНЫЙ БУРСИТ Возникает при трохантерите ТБС в месте прикрепления ягодичных мышц к трохантеру в результате длительной травматизации этой области (у танцовщиц, велосипедистов, наездников), а также при туберкулезном коксите. При наличии выраженного бурсита можно пальпировать плотноэластическое образование, расположенное несколько выше большого вертела. При пальпации определяется локальная болезненность в области большого вертела. Отмечается усиление боли приложении противодействующей силы во время отведения и ротации бедра.

СЕДАЛИЩНЫЙ БУРСИТ ("зад ткача") Проявляется болями в области седалищного бугра, усиливающимися при сгибании бедра. Возникает у лиц сидячих профессий. При пальпации седалищного бугра отмечается локальная болезненность.

БУРСИТЫ В ОБЛАСТИ КОЛЕННОГО СУСТАВА В области КС имеется много сумок. Наиболее значительные и постоянные: предпателлярная сумка - лежит спереди между кожей и надколенником и подколенная сумка.

ПРЕДПАПИЛЛЯРНЫЙ БУРСИТ ("колено горничной, домохозяйки) Это поверхностный бурсит. Никогда не соединяется с полостью КС. Бурсит развивается как следствие прямой травмы или микротравматизации. Бывает у шахтеров, паркетчиков, у детей, предпочитающих играть на полу, стоя на коленях. Отмечаются боли, видна опухоль с четкими границами спереди от надколенника.

ПОДКОЛЕННЫЙ БУРСИТ (бурсит поплитейного пространства или киста Бейкера) В 50% случаев бурса соединяется с полостью КС. Клиника в таком случае определяется и дополнительным поражением сустава (артрит). Отмечаются боли в подколенной области, усиливающиеся при разгибании КС, при этом увеличивается киста. При сгибании голени припухлость уменьшается. Чаще припухлость болезненна при пальпации и при движении. Возможно развитие болевой контрактуры с усилением болей во время сгибания голени. При больших размерах кисты или при ее разрыве увеличивается объем верхней, реже средней трети голени с явлениями лимфостаза, что может имитировать тромбоз вен голени.

БУРСИТЫ В ОБЛАСТИ ГОЛЕНИ И ГСС Ахиллово сухожилие (общее сухожилие икроножной и камбаловидной мышц) прикрепляется к задней поверхности бугра пяточной кости, где оно подвержено внешним травмам, воспалительным процессам и раздражениям от ближайших костных шпор. В месте прикрепления ахиллова сухожилия к пяточному бугру имеются две слизистые сумки - одна расположена глубоко между сухожилием и пяточной костью, вторая поверхностно - между сухожилием и кожей.

БУРСИТЫ В ОБЛАСТИ ГОЛЕНИ И ГСС. КЛИНИКА. При прямой травме, прыжках и глубоких приседаниях появляются боли в месте прикрепления ахиллова сухожилия к пяточному бугру. На внутренней и наружной поверхности дистального отдела сухожилия определяется округлой формы образование Боль при пальпации удается выявить глубоко под сухожилием или поверхностно по задней области пяточного бугра в зависимости от глубины бурсита. При сохранении микротравматизации (занятия спортом) процесс может протекать как хронический и в дальнейшем трудно поддается консервативной терапии. Болезненно тыльное сгибание стопы. В покое больной чувствует облегчение. Болезненное растяжение устраняется путем подошвенного сгибания.

ЛЕЧЕНИЕ БУРСИТОВ Чаще консервативное. Рекомендуется уменьшить нагрузку на пораженную область. В первые 5 -7 дней рекомендуется покой с наложением гипсовой лангеты, там, где это возможно, с фиксацией сустава в функционально выгодном положении. Назначаются НПВП. Вводится гидрокортизон в околосуставную сумку при негнойных бурситах с предварительным удалением экссудативной жидкости в дозе 12, 5 -25 мг в зависимости от величины бурсита (или метилпреднизолон 40 -80 мг, или кеналог 20 -40 мг, или дипроспан 0, 5 -1, 0 мл).

ЛЕЧЕНИЕ БУРСИТОВ При опасности присоединения вторичной инфекции вводятся антибиотики. Местно аппликации с ДМСО, ФТЛ - электрофорез кальция, фонофорез гидрокортизона. При стихании острых проявлений - озокеритовые, парафиновые, грязевые аппликации, полуспиртовые компрессы на ночь, ультразвук, УВЧ, УФО. При гнойных бурситах - назначение антибиотиков, хирургическое лечение.

ФАСЦИИТЫ И АПОНЕВРОЗИТЫ (ФИБРОЗИТЫ) Фасции и апоневрозы - это соединительно-тканный каркас, закрепляющий суставы и ткани, более плотный, чем соединительная ткань. Частота апоневрозитов - 2 -7%, но диагноз апоневрозита ставится редко, чаще ставится диагноз миозита. В практике ревматолога наиболее часто фиброзиты встречаются в виде фибробластических заболеваний фасций и апоневрозов, а также в виде локальных фасциитов - фасциит широкой фасции бедра, поясничный и шейный фасциит, ладонный и подошвенный апоневрозит.

ФАСЦИИТЫ И АПОНЕВРОЗИТЫ (ФИБРОЗИТЫ) Заболевание обычно развивается под влиянием травмы или профессиональной микротравматизации (механической, термической, химической и т. д. ), а также при некоторых общих заболеваниях инфекционного, токсического, аллергического, эндокринного и метаболического происхождения. Но подавляющее большинство фасциитов и апоневрозитов являются самостоятельными заболеваниями. Часто возникают у детренированных лиц, которые выполняют непосильную физическую работу.

ФАСЦИИТЫ И АПОНЕВРОЗИТЫ (ФИБРОЗИТЫ) В начальной фазе болезни появляется серознофибринозный выпот, в дальнейшем развивается фибропластическая пролиферация с образованием узелков, а в финале болезни - фиброзно-рубцовые изменения, иногда с образованием стойких контрактур. Вследсвие тесного контакта мышц и фасций поражение этих тканей часто происходит одновременно, обычно равивается фибромиозит. При этом в интерстициальной ткани мышцы развивается воспалительный процесс с экссудацией, клеточной пролиферацией и склеротическими изменениями.

ФИБРОПЛАСТИЧЕСКИЕ БОЛЕЗНИ МЯГКИХ ТКАНЕЙ (ФИБРОМАТОЗЫ) Это группа заболеваний мягких тканей опорнодвигательного аппарата, при которых наблюдается опухолевидная пролиферация соединительной ткани. Фиброматозы занимают промежуточное положение между доброкачественными фиброзными изменениями (напр. , при узелковом фасциите) и фибросаркомой. В отличие от фибросаркомы изменения при фиброматозе имеют тенденцию к распространению в пределах одной ткани (фасции, апоневроза или мышцы). При фиброматозе не отмечается атипизма, метастазирования.

ФИБРОПЛАСТИЧЕСКИЕ БОЛЕЗНИ МЯГКИХ ТКАНЕЙ (ФИБРОМАТОЗЫ) Фиброматозы разделяют на поверхностные (фасциальные) и глубокие (мышечноапоневротические). К поверхностным фиброматозам относят ладонный, подошвенный фиброматозы (апоневрозы), фиброматоз полового члена и фиброзные "подушечки" в области ПМФС кистей (knuckle pads), к глубоким - псевдосаркоматозный фиброматоз различных локализаций.

ФИБРОПЛАСТИЧЕСКИЕ БОЛЕЗНИ МЯГКИХ ТКАНЕЙ (ФИБРОМАТОЗЫ). ЖАЛОБЫ Характерны небольшие боли и скованность в области пораженной фасции. Появляются плотные, болезненные узелки, которые в дальнейшем исчезают или, наоборот, увеличиваются. Обычно одновременно наблюдаются и симптомы миозита постоянные боли в области мышц, ограничение функции пораженной мышцы.

ФИБРОПЛАСТИЧЕСКИЕ БОЛЕЗНИ МЯГКИХ ТКАНЕЙ (ФИБРОМАТОЗЫ). ОБЪЕКТИВНЫЕ ДАННЫЕ. • Болезненность при пальпации, неравномерная консистенция мышцы (при ее вовлечении в процесс), изменение тонуса и ограничение функции пораженной мышцы, мышечные контрактуры и амиотрофии. • При апоневрозитах на первое место выходит прогрессирующий фиброз апоневроза, заканчивающийся образованием контрактуры, с резким ограничением подвижности пораженного участка апоневроза. При этом болевой синдром слабо выражен, иногда даже отсутствует.

ФИБРОПЛАСТИЧЕСКИЕ БОЛЕЗНИ МЯГКИХ ТКАНЕЙ (ФИБРОМАТОЗЫ). • При рентгенографии можно обнаружить уплотнение или обызвествление фасции или апоневроза. • Лабораторные признаки активности обычно отсутствуют, но могут быть данные, указывающие на поражение мышц - повышечная активность мышечных ферментов.

ФИБРОПЛАСТИЧЕСКИЕ БОЛЕЗНИ МЯГКИХ ТКАНЕЙ (ФИБРОМАТОЗЫ). Диагноз фасциита ставят при появлении скованности пораженного участка фасции и множественных болезненных узелков, апоневрозита при наличии значительного уплотнения ладонного или подошвенного апоневрозов с образованием контрактур.

ФИБРОПЛАСТИЧЕСКИЕ БОЛЕЗНИ МЯГКИХ ТКАНЕЙ (ФИБРОМАТОЗЫ). Большую ценность представляет биопсия пораженного участка. Дифференцируют фасцииты преимущественно от заболеваний мышц, при которых наблюдается резкое усиление болей при напряжении соответствующей мышцы и изменение ее тонуса. Однако необходимо помнить, что поражение мышц и фасций часто сочетается. Фиброзные узелки при фасциитах нужно отличать от воспалительного поражения подкожной жировой клетчатки (целлулалгий и панникулитов), которые расположены более поверхностно и имеют эластическую консистенцию.

ФАСЦИИТ ШИРОКОЙ ФАСЦИИ БЕДРА (синдром илиотибиального (подвздошно-большеберцового) тракта) • Это локальный фасциит. Подвздошнобольшеберцовым трактом называется утолщенная часть широкой фасции бедра, начинающаяся под капсулой ТБС и прикрепляющуюся к латеральному мыщелку бедра, большеберцовой кости и головке малоберцовой кости. • Синдром развивается при локальной перегрузке, травмах, профессиональной микротравматизации (у носильщиков, столяров). К возникновению заболевания предрасполагает варусная деформация голеней.

ФАСЦИИТ ШИРОКОЙ ФАСЦИИ БЕДРА. Клинические проявления. Ощущение дискомфорта и боли в латеральной части бедра. Боли усиливаются при разгибании и отведении бедра, во время вставания с низкого кресла (особенно после продолжительного отдыха) и постепенно уменьшаются во время ходьбы. Иногда при движении бедра слышится щелканье (скольжение измененной фасции по поверхности трохантера).

ФАСЦИИТ ШИРОКОЙ ФАСЦИИ БЕДРА Диагноз устанавливают путем дополнительного натяжения подвздошнобольшеберцового тракта - больной лежит на кушетке на здоровом боку, выпрямленную больную ногу слегка сгибают в ТБС и, надавливая рукой сверху на область ГСС, опускают ногу вниз, ниже уровня кушетки, в этот момент появляется боль. Пальпация вдоль илиотибиального тракта болезненна, здесь же можно пропальпировать болезненные узелки.

ФАСЦИИТ ШИРОКОЙ ФАСЦИИ БЕДРА. ЛЕЧЕНИЕ. Локальное применение противовоспалительных мазей и/или введение небольшого количества ГК в наиболее болезненные области.

ФАСЦИИТ ПОЯСНИЧНОЙ ФАСЦИИ (поясничный фибромиозит). Это локальный фасциит. Характеризуется наличием плотных болезненных узелков в поясничной области и часто сопровождает хронический люмбаго.

ЛАДОННЫЙ ФАСЦИАЛЬНЫЙ ФИБРОМАТОЗ. (КОНТРАКТУРА ДЮПЮИТРЕНА, ЛАДОННЫЙ АПОНЕВРОЗИТ). Характеризуется развитием фиброзирования ладонной фасции и фасции пальцев кисти с прогрессирующими фиброзно-рубцовыми изменениями. Этиология и патогенез заболевания неизвестны. Придают значение микротравматизации ладонного апоневроза при наличии генетической предрасположенности, так как это заболевание часто встречается у членов одной семьи.

КОНТРАКТУРА ДЮПЮИТРЕНА

ЛАДОННЫЙ ФАСЦИАЛЬНЫЙ ФИБРОМАТОЗ. (КОНТРАКТУРА ДЮПЮИТРЕНА, ЛАДОННЫЙАПОНЕВРОЗИТ). Известна повышенная частота развития контрактуры Дюпюитрена при алкоголизме, у больных идиопатической эпилепсией и сахарным диабетом, иногда бывает связана с циррозом печени (склонность к фиброзированию в других тканях), может быть следствием альгодистрофии кисти, а также наблюдаться в финале заболеваний и повреждений периферических нервов рук, при РА.

ЛАДОННЫЙ ФАСЦИАЛЬНЫЙ ФИБРОМАТОЗ. (КОНТРАКТУРА ДЮПЮИТРЕНА, ЛАДОННЫЙАПОНЕВРОЗИТ). Преходящий ладонный фасциит (без формирования контрактуры Дюпюитрена) отмечается иногда при ревматической полимиалгии, а также при так называемом синдроме фиброматоз-полиартрит, который чаще всего является следствием паранеопластического процесса. Чаще встречается у мужчин.

ЛАДОННЫЙ ФАСЦИАЛЬНЫЙ ФИБРОМАТОЗ. (КОНТРАКТУРА ДЮПЮИТРЕНА, ЛАДОННЫЙАПОНЕВРОЗИТ). Болезнь характеризуется фиброзом ладонного апоневроза (фасции) и апоневроза пальцев кисти, развивающегося обычно на уровне IV , V, а иногда и III и II пальцев с постепенным образованием стойкой сгибательной контрактуры в ПФС и ПМФС. Апоневроз утолщается и укорачивается, приводя палец в положение сгибания. На ладони выявляются безболезненные выраженные уплотнения ближе к основанию пальцев, а также уплотнение и укорочение сухожилий, которые прощупываются в виде очень плотно натянутых жгутов.

ЛАДОННЫЙ ФАСЦИАЛЬНЫЙ ФИБРОМАТОЗ. (КОНТРАКТУРА ДЮПЮИТРЕНА, ЛАДОННЫЙАПОНЕВРОЗИТ). Кожа над апоневрозом собирается в складки ( в отличие от ТВ). Поражение чаще бывает двусторонним и приводит к ограничению подвижности пальцев, ограничению пассивного разгибания. В начале заболевания могут возникать болевые ощущения, но в дальнейшем происходит безболезненная деформация. Может быть дискомфорт, чувство натянутости, стягивания ладони при движении пальцев, утренняя скованность. Заболевание обычно медленно (в течение нескольких лет) прогрессирует, приводя к сгибательной контрактуре.

Лечение контрактуры Дюпюитрена Иногда ладонная контрактура бывает частью генерализованного диатеза (диатез Дюпюитрена), харатеризующегося наличием некоторых из перечисленных ниже изменений.

ФИБРОЗНЫЕ ПОДУШКИ СУСТАВОВ ПАЛЬЦЕВ (подушки Garrodi, knuckle pads) Безболезненные упругие утолщения в области ПМФС пальцев кистей на тыльной стороне. Заболевание наблюдается преимущественно у мужчин 30 -60 лет. Гистологические изменения аналогичны тем, которые наблюдаются в узелках при контрактуре Дюпюитрена. Узелковые утолщения мягких тканей над ПМФС обычно не сопровождаются болевыми ощущениями и не нарушают движений в них. Изменения, как правило, не прогрессируют и не требуют лечения.

ПОДОШВЕННЫЕ ФИБРОЗНЫЕ УЗЛЫ Болезненные, гистологически плохо дифференцированные фиброзные образования.

СИНДРОМ "ЛАДОННЫЙ ФИБРОМАТОЗ-ПОЛИАРТРИТ" Описан и чаще встречается у больных злокачественными опухолями яичника и других локализаций. Характерно быстрое развитие напоминающих контрактуру Дюпюитрена изменений кисти, а также полиартралгий, иногда сопровождающихся признаками воспаления соответствующих суставов, обычно слабо или умеренно выраженных. В отличие от контрактуры Дюпюитрена обычно отмечается боль, болезненность и диффузное утолщение сухожилий сгибателей кисти или ладонной фасции. В ряде случаев синдром может опережать клинические проявления опухоли. Описаны случаи развития этого синдрома при неопухолевых гинекологических заболеваниях, а также при тиреодите Хашимото.

СИНДРОМ "ЛАДОННЫЙ ФИБРОМАТОЗ-ПОЛИАРТРИТ´´ (подошвенный фасциальный фиброматоз Обусловлен развитием патологических изменений в месте прикрепления подошвенного апоневроза к медиальному краю пяточной кости и сопровождается болевым синдромом. Его простая форма возникает вследствие травматизации ("пятка полицейского"), при этом при рентгенологическом исследовании можно обнаружить простую гладкую шпору. Более тяжелый апоневрозит может возникнуть при серонегативных спондилопатиях, особенно при ББ и БР, при этом больной не может наступить на пятку, а рентгенологически выявляются шпоры, имеющие неровные разволокненные края или форму языков пламени.

ЛЕЧЕНИЕ ФАСЦИИТОВ И АПОНЕВРОЗИТОВ Больным рекомендуется носить супинатор, чтобы снять напряжение апоневроза. При хроническом апоневрозите, резистентном к проводимому лечению, может быть выполнено рассечение апоневроза с удалением шпоры или проведена лучевая терапия.

ЛЕЧЕНИЕ ФАСЦИИТОВ И АПОНЕВРОЗИТОВ Должно быть патогенетическим. Необходимо обеспечить покой пораженной области. Противовоспалительная терапия. Устранение воздействий аллергий и других возможных этиологических факторов. Местно: ФТЛ, (тепловые, электропроцедуры), введение ГК, массаж, ЛФК, хирургическое вмешательство (рассечение фасции, апоневроза). При миофасциитах дополнительно устранение мышечных спазмов с помощью миорелаксантов, улучшение кровообращения в мышцах с помощью сосудорасширяющих средств, устранение болей с помощью анальгетиков и НПВП.

ЛЕЧЕНИЕ ФАСЦИИТОВ И АПОНЕВРОЗИТОВ При апоневрозитах лечение предусматривает борьбу с прогрессирующим фиброзным процессом – применение массажа, ЛФК, тепловых процедур (вне острой фазы). Введение в пораженную область ГК с новокаином. Обязателен покой для пораженной области. В поздней стадии часто необходима хирургическая коррекция контрактур.

СИНДРОМ ЛЕДЕРХОЗЕ. (КОНТРАКТУРА ПОДОШВЕННОГО АПОНЕВРОЗА). В основе лежит процесс, аналогичный при контрактуре Дюпюитрена, но локализующийся в области наружного края подошвенного апоневроза. В результате фиброзно-рубцовых изменений апоневроза и сухожилий пальцы, IV и V в первую очередь, чрезмерно сгибаются, развивается косолапость и полая стопа. Прогрессируют затруднения при ходьбе. Иногда на латеральной части стопы пальпируются фиброзные узелки. Патология иногда имеет наследственный характер.

АХИЛЛОДИНИЯ Характеризуется изменениями тканей, расположенных вблизи пяточного (ахиллова) сухожилия, и возникает после непривычного движения, например, после того, как больной оступился. Наблюдается припухлость и болезненность при пальпации сухожилия, тыльное сгибание стопы также болезненно. В покое , при подошвенном сгибании стопы боли уменьшаются (используют при лечении). При отсутствии эффекта от иммобилизации можно вводить ГК с лидокаином в ткани вокруг сухожилия. Используют также массаж и поддерживающие повязки.

МЕТАТАРЗАЛГИЯ Обычно бывает обусловлена болями в плюснефаланговых суставах вследствие перенапряжения или ношения неудобной обуви. Часто они бывают ранними симптомами РА (у больного появляется такое ощущение, как будто он ходит по камням). Значительное улучшение самочувствия наблюдается при выборе соответствующей прокладки для обуви, позволяющей перенести весовую нагрузку кзади от ПФС. Обычно прокладка имеет вид полосы или подушечки, которую подкладывают под плюсну. Иногда метатарзалгия обусловлена асептическим некрозом медиальной сесамовидной косточки или вальгусной деформацией первого ПФС стопы.

ПСЕВДОСАРКОМАТОЗНЫЙ ФИБРОМАТОЗ (псевдосаркоматозный фасциит, агрессивный фиброматоз, периостальный десмоид). Это неметастазирующая фибробластическая опухоль мягких тканей, которая в отличие от других фиброматозов нередко вовлекает в процесс подлежащие кости. Заболевание развивается в люом возрасте, чаще от 18 до 30 лет, локализуется как в поверхностных, так и в более глубоких фасциях, а также в скелетных мышцах различных анатомических областей, чаще в области верхних конечностей.

ПСЕВДОСАРКОМАТОЗНЫЙ ФИБРОМАТОЗ (псевдосаркоматозный фасциит, агрессивный фиброматоз, периостальный десмоид). При морфологическом исследовании определяются узелки, содержащие большое количество фибробластов, в которых иногда наблюдаются митозы (что в ряде случаев дает ошибочный повод для диагностики саркомы), а также примесь гигантских многоядерных клеток и гистиоцитов. Межклеточное вещество миксоидное.

ПСЕВДОСАРКОМАТОЗНЫЙ ФИБРОМАТОЗ (псевдосаркоматозный фасциит, агрессивный фиброматоз, периостальный десмоид). Заболевание развивается исподволь, иногда ему предшествуют локальные травмы. В области мягких тканей той или иной анатомической области появляются узелки диаметром 1 -2 см, единичные или множественные. Они имеют тенденцию к медленному росту, распространяясь по межмышечным соединительно-тканным прослойкам.

ПСЕВДОСАРКОМАТОЗНЫЙ ФИБРОМАТОЗ (псевдосаркоматозный фасциит, агрессивный фиброматоз, периостальный десмоид). Боли наблюдаются непостоянно, более свойственны дискомфорт, ощущение уплотнения мягких тканей. при осмотре определяется участок узелкового уплотнения в мягких тканях на разной их глубине, локальная болезненность. Иногда развиваются ограничения движения в рядом расположенных суставах. При контакте фиброматозно-измененных тканей с костью возможно развитие ее краевого эрозирования, точнее участка вдавления с фестончатым краем. периостальная реакция отсутствует. Основной метод лечения хирургический - удаление измененных тканей. Возможны рецидивы.

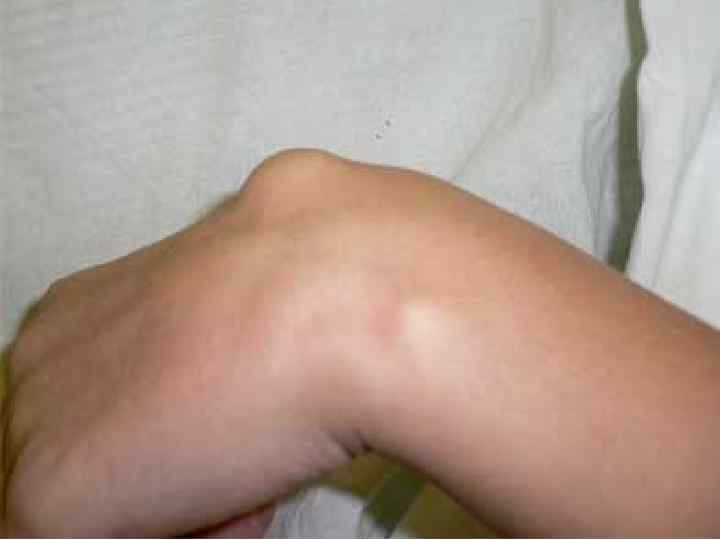
ОКОЛОСУХОЖИЛЬНЫЕ КИСТЫ - ГАНГЛИИ, ГИГРОМЫ. Это дегенеративные образования, исходящие из элементов синовиальной ткани суставов или сухожилий, с полостью сустава обычно не сообщаются. Киста образуется вследствие коллоидного перерождения синовиальных элементов в результате травм или длительной микротравматизации. Ганглии чаще образуются в области ЛЗС, наиболее часто травмируемых при определенных профессиях (у пианистов, скрипачей, шлифовальщиков, маляров и др. ).

ГАНГЛИИ ЛЗС
ГАНГЛИИ ЛЗС

ОКОЛОСУХОЖИЛЬНЫЕ КИСТЫ - ГАНГЛИИ, ГИГРОМЫ. Ганглии в области ГСС образуются главным образом в результате спортивных травм. Ганглии представляют собой соединительнотканную кисту, наполненную густой желеобразной жидкостью, которая обычно не соединена с суставной полостью.

ОКОЛОСУХОЖИЛЬНЫЕ КИСТЫ. ЖАЛОБЫ. Небольшие боли при движении в области ЛЗС или ГСС, и наличие на тыльной поверхности сустава плотной, округлой, четко ограниченной, безболезненной опухоли. Киста увеличивается при сгибании кисти и уменьшается при ее разгибании. При ее пункции получают густую бесцветную жидкость невоспалительного характера. На ренгенограммах можно обнаружить округлую, плотную тень. Лечение После неродолжительной иммобилизации и тепловых процедур киста может рассосаться. Эффективно введение внутрь кисты ГК. При неэффективности этих методов лечения производится раздавление или хирургическое иссечение ганглиев.

ОКОЛОСУХОЖИЛЬНЫЕ КИСТЫ. ЛЕЧЕНИЕ. После непродолжительной иммобилизации и тепловых процедур киста может рассосаться. Эффективно введение внутрь кисты ГК. При неэффективности этих методов лечения производится раздавление или хирургическое иссечение ганглиев.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПОРАЖЕНИЙ СУХОЖИЛИЙ И СУСТАВОВ. При поражении сухожильного аппарата основные клинические проявления - боль и ограничение движений наблюдаются лишь после включения в патологический процесс синовиальных образований сухожильного влагалища и серозных сумок. Первичное изолированное поражение самого сухожилия обычно не проявляется никакими клиническими симптомами. Клинические проявления при заболеваниях околосуставных мягких тканей имеют свои особенности, позволяющие отличить их от заболеваний суставов.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПОРАЖЕНИЙ СУХОЖИЛИЙ И СУСТАВОВ. Боли, возникающие при поражении сухожилий: 1. Возникают или усиливаются только при движениях, связанных с пораженным сухожилием, тогда как все остальные движения ввиду интактности самого сустава и других сухожилий остаются свободными и безболезненными. 2. Боли появляются только при активных движениях, когда напрягается пораженное сухожилие. Пассивные движения из-за отсутствия сокращения данного сухожилия безболезненны.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПОРАЖЕНИЙ СУХОЖИЛИЙ И СУСТАВОВ. 3. При пальпации пораженной области определяются не диффузная болезненность или болезненность по ходу суставной щели, как это наблюдается при заболеваниях суставов, а локальные болевые точки, соответствующие местам прикрепления к кости инсерции сухожилия или анатомическому расположению самого сухожилия. 4. Выявляется небольшая и довольно четко ограниченная припухлость в области пораженного сухожилия или серозной сумки (в противоположность диффузной при артрите).

ЛОК.ЗАБ.2.ppt