лекция НЕОТЛОЖНЫЕ СОСТОЯНИЯ.ppt
- Количество слайдов: 130

LOGO НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ У ДЕТЕЙ Часть I

LOGO КЛАССИФИКАЦИЯ НЕОТЛОЖНЫХ СОСТОЯНИЙ У ДЕТЕЙ РАННЕГО ВОЗРАСТА ПРИ ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЯХ (Айзенберг В. Л. , 1993) Неотложное состояние Стадия и форма Осложнения Кишечный эксикоз II и III стадии эксикоза Гиповолемический шок Инфекционный токсикоз (нейротоксикоз) Энцефалитическая форма, синдром Кишша Отёк-набухание мозга, кардиогенный шок, ОПН, ДВС-синдром Инфекционно-токсический шок (ИТШ) Компенсированная и декомпенсированная стадии Отёк лёгких, ОПН Генерализованные формы ОКИ с моно- и микстинфекциями --- Пневмония, отит, менингит, пиелонефрит, гепатит, ИТШ Токсико-дистрофический синдром Гипотрофия II-III степени, кахектический маразм Острая сердечная недостаточность Острая почечная недостаточность (ОПН) Группа риска, функциональная форма Отёк-набухание мозга, острая сердечная недостаточность

LOGO ТОКСИКОЗ – это неспецифическая гиперергическая реакция организма, сопровождающаяся значительными нарушениями всех видов обмена, деятельности ЦНС и расстройствами гемодинамики (микроциркуляции). НЕЙРОТОКСИКОЗ (токсическая энцефалопатия) – это токсическое поражение ЦНС за счёт прямого воздействия на эндотелий сосудов микроциркуляторного русла головного мозга микробных токсинов и выделяющихся при этом биологически активных веществ (гистамина, серотонина, интерлейкинов и других цитокинов), что приводит к перевозбуждению симпатического отдела вегетативной нервной системы, развитию отёка-набухания мозговой ткани, судорогам, гипертермии и нейрогенно обусловленным нарушениям функций сердечно-сосудистой системы и лёгких. Наиболее часто нейротоксикоз развивается при гриппе, других ОРВИ, пневмониях, ОКИ (чаще при шигеллёзах, сальмонеллёзе, клостридиозе и кампилобактериозе).

LOGO ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ РАЗВИТИЯ НЕЙРОТОКСИКОЗА § Возраст – нейротоксикоз чаще развивается у детей от 6 -ти месяцев до 3 -х лет; § Неблагоприятный преморбидный фон – перинатальное поражение ЦНС и др. ; § Незрелость иммунной системы – быстрое потребление Ig, низкая выработка интерферонов, малая активность фагоцитарной системы; § Морфофункциональные особенности ЦНС - низкая дифференцировка коры головного мозга, относительное преобладание белого вещества над серым, более высокая васкуляризация мозговой ткани; § Особенности гемодинамики – меньший отток крови от внутренних органов и головного мозга (45% против 75% у взрослых), что способствует централизации кровообращения.

ЭТИОПАТОГЕНЕЗ НЕЙРОТОКСИКОЗА LOGO микробные токсины (эндотоксины), аутоаллергические реакции (инфекционный токсикоз при ОКИ) повышение проницаемости гемато-энцефалического барьера осмотический отёк-набухание головного мозга нарушение «натриевого насоса» (↑ Na+ и воды) тканевая гипоксия, метаболический ацидоз перевозбуждение симпатического отдела вегетативной нервной системы (гипоталамус, дыхательный, сосудодвигательный, рвотный центр и другие подкорковые структуры) гипертермия судороги менингеальные знаки рвота преходящая очаговая симптоматика тахикардия бледность, мраморность, цианоз кожы тахипноэ острая надпочечниковая недостаточность ОПН парез кишечника

LOGO КЛИНИКА НЕЙРОТОКСИКОЗА § Ни один из клинических симптомов нейротоксикоза не является строго специфическим для этого состояния, однако их сочетание составляет весьма характерную картину, что позволяет на ранней стадии диагностировать нейротоксикоз. § Токсическое поражение ЦНС, как правило, развивается в первые 3 суток от начала заболевания. § Выделяют следующие основные клинические формы нейротоксикоза: - Энцефалитическая; - Нейрогенная тахикардия (коронарная недостаточность, синдром Кишша); - Гипервентиляционный синдром.

LOGO ЭНЦЕФАЛИТИЧЕСКАЯ ФОРМА НЕЙРОТОКСИКОЗА 1 -я стадия – Ирритативная (гиперкинетическая): § Общее двигательное возбуждение, беспокойство, судорожная готовность (вздрагивания, тремор рук и подбородка, повышение мышечного тонуса и сухожильных рефлексов), стереотипные движения губ (сосание), рук и ног (шаговый рефлекс). § Нарушение сна, пульсация и выбухание родничка, возможны менингеальные знаки (менингизм). § Кожа розовая или бледноватая с акроцианозом и гиперестезией. § Гипертермия. § Тахикардия, одышка, повышение АД, громкие или слегка приглушенные тоны сердца. § Частая, неукротимая рвота центрального генеза (не связана с приёмом пищи и не приносит облегчения). § Учащение и разжижение стула, появление в нём патологических примесей (слизь, кровь, непереваренные комочки). Длительность 1 -й стадии от нескольких часов до 1 -х суток.
LOGO ЭНЦЕФАЛИТИЧЕСКАЯ ФОРМА НЕЙРОТОКСИКОЗА 2 -я стадия – Сопорозно-адинамическая (гипокинетическая): § Смена двигательного возбуждения на вялость, сонливость, нарушение сознания различной степени: от сомнолентного до прекоматозного на фоне стойкой гипертермии. § Генерализованные тонико-клонические судороги; § Кратковременная, преходящая очаговая симптоматика в течение 1 -3 -х суток: косоглазие, нистагм, расширение зрачков при нормальной их фотореакции, пирамидные знаки. § У детей старшего возраста чаще наблюдается делирий – речевое возбуждение в сочетании с двигательной расторможенностью, присоединением бреда и галлюцинаций (чаще в ночное время). Продолжительность делирия колеблется от нескольких минут до нескольких часов.

LOGO ЭНЦЕФАЛИТИЧЕСКАЯ ФОРМА НЕЙРОТОКСИКОЗА 2 -я стадия – Сопорозно-адинамическая (гипокинетическая): § Симптомы нарушения микроциркуляции: бледность и даже серость кожных покровов с выраженной их мраморностью, похолодание конечностей, несмотря на стойкую гипертермию. § Значительное тахипноэ, тахикардия сменяется брадикардией, возможна сердечная аритмия, снижается АД. Тоны сердца глухие, границы его расширены. § В лёгких выслушивается большое количество влажных мелкопузырчатых хрипов, возможно развитие отёка. § Признаками ДВС-синдрома являются олигоанурия, микро- или макрогематурия, рвота «кофейной гущей» . § Развивается парез кишечника и острая надпочечниковая недостаточность (синдром Уотерхауса-Фридериксена). Длительность 2 -й стадии от нескольких суток до недели.

LOGO ЭНЦЕФАЛИТИЧЕСКАЯ ФОРМА НЕЙРОТОКСИКОЗА 3 -я стадия – Терминальная: Кома I-II степени: § Сознание отсутствует, «плавающие» зрачки, вялая их фотореакция, анизокория. § Тонико-клонические судороги, фибриллярные мышечные подёргивания. § Патологические рефлексы – Бабинского, «бульдожий» и пр. § Патологические типы дыхания (Куссмауля, Чейна. Стокса, Биота). Кома III-IV степени: § Центральная фиксация глазных яблок, отсутствие фотореакции зрачков и корнеального рефлекса. § Тотальная гипотония и гипорефлексия, разлитой цианоз, тахибрадиаритмия. § Спонтанное прекращение судорог. § Возможен летальный исход.
LOGO Нейрогенная тахикардия (коронарная недостаточность, синдром Кишша) обусловлена повышением симпатоадреналовой стимуляции сердца, что ведёт к уменьшению объёма сердечного выброса, снижению АД и коронарного кровотока, т. е. ишемии миокарда. Клинически нейрогенная тахикардия проявляется следующими симптомами: n Приступы тахикардии до 180 -220 уд/мин. ; n Набухание и пульсация ярёмных вен; n Резкая бледность и цианоз кожи. Часто нейрогенная тахикардия сочетается с гипервентиляционным синдромом, имеющим тот же патогенетический механизм, и характеризующимся следующими симптомами: n Тахипноэ до 80 и более дыхательных движений в минуту, одышка по типу «загнанного зверя» ; n Патологические типы дыхания – Куссмауля, Чейна. Стокса, Биота; n Интерстициальный отёк лёгких токсико-гипоксического генеза.

LOGO n n n n ЛЕЧЕНИЕ НЕЙРОТОКСИКОЗА НА ДОГОСПИТАЛЬНОМ ЭТАПЕ Противосудорожная терапия – 0, 5% диазепам (седуксен, реланиум) в разовой дозе 0, 1 мл/кг в/м или в/в, при отсутствии эффекта можно повторить через 15 -20 мин. ; 20% оксибутират Na (ГОМК) 100 -150 мг/кг разово в/в медленно во избежание остановки дыхания, при повторном введении дозу снижают до 50 -75 мг/кг. Борьба с отёком мозга – дексаметазон 0, 5 -1 мг/кг/сут в/м или в/в + 1% фуросемид (лазикс) 2 -5 мг/кг/сут в/м или в/в (при резко выраженном отёке мозга до 10 мг/кг/сут). Инфузионная терапия – реополиглюкин 10 -15 мл/кг стартово в/в капельно. Антипиретики при гипертермии – литическая смесь в/м. Промывание желудка при рвоте «кофейной гущей» . Оксигенотерапия. Госпитализация в положении лёжа на спине с валиком под плечами и повёрнутой набок головой (во избежание аспирации рвотных масс).

LOGO n n n n ЛЕЧЕНИЕ НЕЙРОТОКСИКОЗА НА СТАЦИОНАРНОМ ЭТАПЕ Люмбальная пункция с лечебно-диагностической целью при клонических (но не тонических!) судорогах (для исключения нейроинфекции). Инфузионная терапия – в объёме 1/3 -1/2 от суточной потребности ребёнка в жидкости; Инфузию проводят по типу форсированного диуреза, когда объём выводимой жидкости должен превышать объём вводимой на 10 -15% в течение 1 -2 -х суток, с 3 -го дня объём инфузии должен быть равен объёму выделенной мочи. Качественный состав инфузии: 10% глюкоза – ½, коллоиды – ¼, но не более 10 -15 мл/кг/сут. , кристаллоиды – ¼. Дегидратация – 1% фуросемид (лазикс) 2 -5 мг/кг/сут. в/в с постепенным переходом на диакарб 20 -40 мг/кг/сут. по схеме +++-; дексаметазон 0, 5 -1 мг/кг/сут. в/в на 3 -5 дней. Противосудорожная терапия – 20% ГОМК по 50 мг/кг х 3 раза/сут. в/в. Нейровегетативная блокада – 0, 25% верапамил или 0, 1% обзидан 0, 1 мг/кг, 0, 25% дроперидол 0, 1 мл/кг или 2, 5% пипольфен 0, 2 мл/год жизни, 5% пентамин 0, 1 мл/кг или 2, 5% бензогексоний 0, 02 мл/кг в/в разово в 20 мл 10% глюкозы. Церебропротекция – 20% пирацетам (ноотропил) 30 -50 мг/кг/сут. в/в кап. Коррекция ДВС-синдрома – свежезамороженная плазма 10 мл/кг в/в кап. , гепарин по 100 -300 ЕД/кг х 4 -6 раз/сут. п/к, трентал или курантил 2 мг/кг/сут. в/в. Лечение основного заболевания – антибактериальная, противовирусная, иммуномодулирующая, симптоматическая терапия.

LOGO § § ТОКСИКОЗ С ЭКСИКОЗОМ – это состояние, характеризующееся интоксикацией, расстройством гемодинамики и КЩС, а также нарушением всех видов обмена (главным образом водно-солевого) с развитием обезвоживания организма. Токсикоз с эксикозом может наблюдаться у детей раннего возраста при: ОКИ (особенно часто при эшерихиозах, сальмонеллёзе, ротавирусной инфекции); Не соответствующем возрасту питании; Первичных и вторичных ферментопатиях (синдромы мальабсорбции, мальдигестии, лактазная недостаточность и др. ); Пищевой аллергии (аллергический энтероколит).

LOGO ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ РАЗВИТИЯ ТОКСИКОЗА С ЭКСИКОЗОМ § Возраст больного – чем младше ребёнок, тем чаще возникает эксикоз и тем более он выражен; § Неблагоприятный преморбидный фон – перинатальная патология, раннее искусственное вскармливание, гипотрофия, аллергия и пр. ; § Морфофункциональные особенности – функциональная незрелость ЖКТ и ЦНС, лабильность водно-солевого обмена, относительно больший объём внеклеточной жидкости по сравнению со взрослыми, быстрое истощение адаптационных механизмов; § Незрелость иммунной системы – низкая выработка иммуноглобулинов, в частности секреторного Ig. A на слизистой оболочке ЖКТ.

LOGO КЛИНИКА ТОКСИКОЗА С ЭКСИКОЗОМ При любом виде обезвоживания выделяют 3 степени дегидратации: I степень – симптоматика скудная, отмечается лишь сухость кожи и слизистых, жажда, олигурия и тахикардия; II степень – отмечается выраженная сухость кожи и слизистых, снижение тургора мягких тканей и эластичности кожи, западение глазных яблок и большого родничка, страдальческое выражение лица, осиплость голоса, нарастающая тахикардия и олигоанурия, сильная жажда; III степень – кожа сухая и сморщенная, кожная складка не расправляется, склерема, губы запёкшиеся, язык обложен густым белым налётом, похолодание конечностей из-за нарушений гемодинамики, плач без слёз, полная анурия, тахикардия сменяется брадикардией, возможны аритмии, нарушение сознания различной степени от вялости до сопора и комы, судороги. Возможен летальный исход.
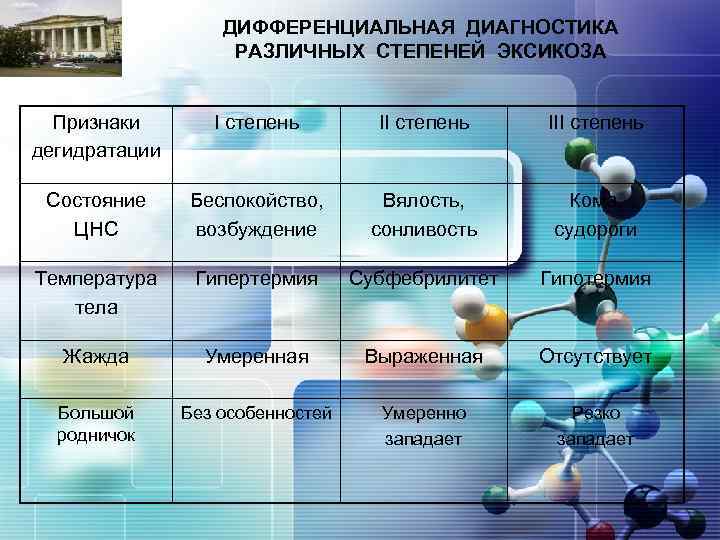
LOGO ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАЗЛИЧНЫХ СТЕПЕНЕЙ ЭКСИКОЗА Признаки дегидратации I степень III степень Состояние ЦНС Беспокойство, возбуждение Вялость, сонливость Кома, судороги Температура тела Гипертермия Субфебрилитет Гипотермия Жажда Умеренная Выраженная Отсутствует Большой родничок Без особенностей Умеренно западает Резко западает
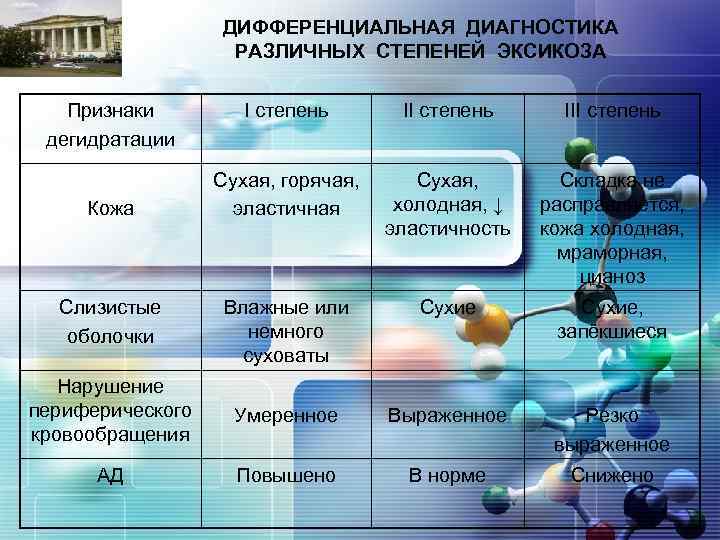
LOGO Признаки дегидратации ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАЗЛИЧНЫХ СТЕПЕНЕЙ ЭКСИКОЗА I степень III степень Сухая, горячая, эластичная Сухая, холодная, ↓ эластичность Складка не расправляется, кожа холодная, мраморная, цианоз Слизистые оболочки Влажные или немного суховаты Сухие, запёкшиеся Нарушение периферического кровообращения Умеренное Выраженное Резко выраженное АД Повышено В норме Снижено Кожа
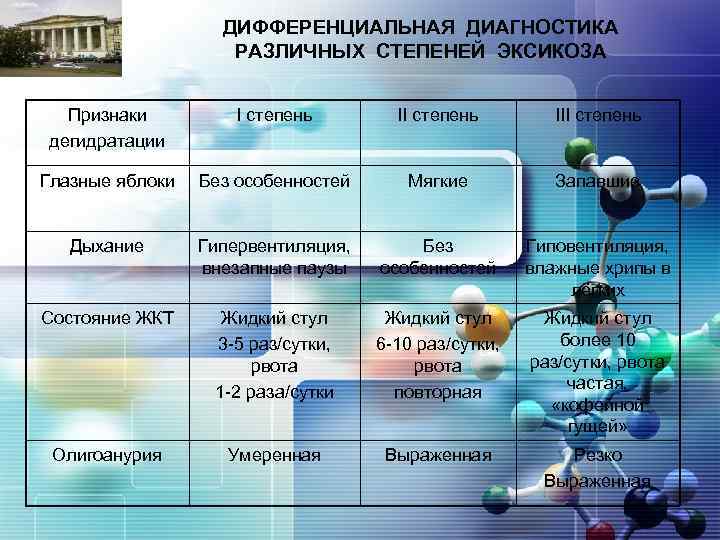
LOGO ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАЗЛИЧНЫХ СТЕПЕНЕЙ ЭКСИКОЗА Признаки дегидратации I степень III степень Глазные яблоки Без особенностей Мягкие Запавшие Дыхание Гипервентиляция, внезапные паузы Без особенностей Гиповентиляция, влажные хрипы в лёгких Состояние ЖКТ Жидкий стул 3 -5 раз/сутки, рвота 1 -2 раза/сутки Жидкий стул 6 -10 раз/сутки, рвота повторная Жидкий стул более 10 раз/сутки, рвота частая, «кофейной гущей» Олигоанурия Умеренная Выраженная Резко Выраженная
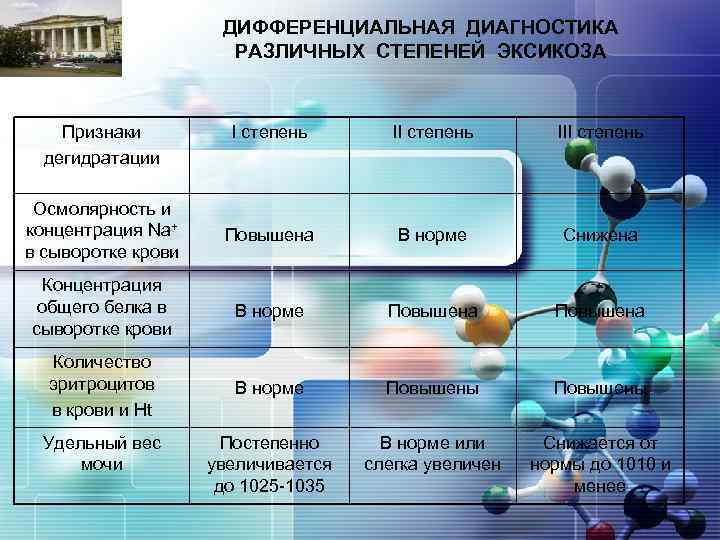
LOGO Признаки дегидратации ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАЗЛИЧНЫХ СТЕПЕНЕЙ ЭКСИКОЗА I степень III степень Осмолярность и концентрация Na+ в сыворотке крови Повышена В норме Снижена Концентрация общего белка в сыворотке крови В норме Повышена Количество эритроцитов в крови и Ht В норме Повышены Постепенно увеличивается до 1025 -1035 В норме или слегка увеличен Снижается от нормы до 1010 и менее Удельный вес мочи
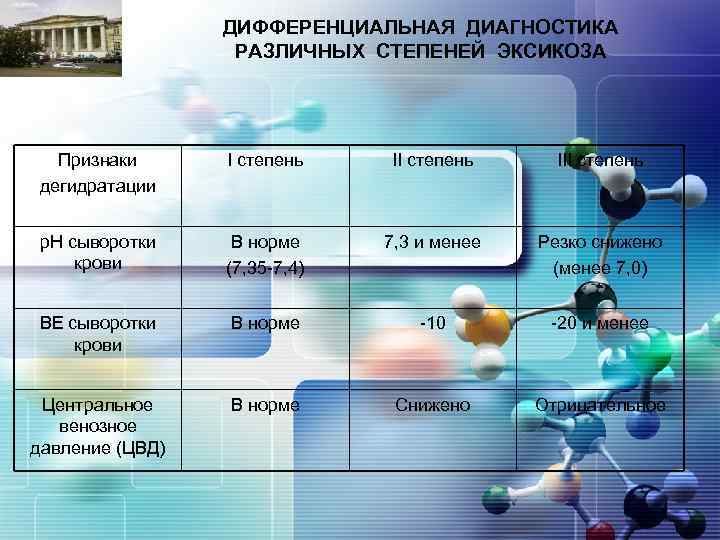
LOGO ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАЗЛИЧНЫХ СТЕПЕНЕЙ ЭКСИКОЗА Признаки дегидратации I степень III степень р. Н сыворотки крови В норме (7, 35 -7, 4) 7, 3 и менее Резко снижено (менее 7, 0) ВЕ сыворотки крови В норме -10 -20 и менее Центральное венозное давление (ЦВД) В норме Снижено Отрицательное

LOGO НАРУШЕНИЯ ВОДНО-ЭЛЕКТРОЛИТНОГО ОБМЕНА ПРИ ЭКСИКОЗЕ При всех видах эксикоза, развивающегося на фоне ОКИ, за первые 2 -е суток теряются вода и соли (Na+, Ca++, Mg++, Cl-, особенно опасно нарушение концентрации К+), а с 3 -х суток теряется и белок. Ионный состав потерь при эксикозе С рвотой: Na+ - 20 -80 ммоль/л, К+ - 5 -20 ммоль/л, Cl- - 100 -150 ммоль/л. С диареей: Na+-10 -90 (50) ммоль/л, К+-10 -80 (35) ммоль/л, Cl--10 -110 (45) ммоль/л. Дефицит электролитов при различных степенях эксикоза I степень: Na+ - 2 -5 ммоль/кг, К+ - 0 -4 ммоль/кг, Cl- - 2 -6 ммоль/кг массы. II степень: Na+ - 8 -16 ммоль/кг, К+ - 8 -12 ммоль/кг, Cl- - 5 -6 ммоль/кг массы. III степень: Na+ - 15 -20 ммоль/кг, К+ - 8 -10 ммоль/кг, Cl- - 15 -20

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Основой патогенетической терапии эксикоза является регидратация. Для правильного её проведения необходимо рассчитать суточную потребность ребёнка в жидкости. Суточная Дефицит Физиологические Продолжающиеся + патологические потери потребность = жидкости + потребности Методы определения дефицита жидкости 1. По клиническим признакам (в % от массы тела): § Эксикоз I степени: у детей до 1 года – 5% (50 мл/кг/сут. ), у детей старше 1 года – 3% (40 мл/кг/сут. ); § Эксикоз II степени: у детей до 1 года – 10% (75 мл/кг/сут. ), у детей старше 1 года – 6% (60 мл/кг/сут. ); § Эксикоз III степени: у детей до 1 года – до 15% (100 мл/кг/сут. ), у детей старше 1 года – до 10% (80 мл/кг/сут. ). 2. По массе тела: Дефицит Масса тела жидкости = до болезни - при поступлении Детей взвешивают ежедневно, а детей до 1 года – 2 раза/сутки.

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Методы определения физиологической потребности в жидкости 1. Расчётный метод: дети 0 -3 мес. – 150 мл/кг/сут. , дети 3 -6 мес. – 140 мл/кг/сут. , дети 6 -12 мес. – 130 -120 мл/кг/сут. , дети 1 -3 лет – 120 -110 мл/кг/сут. , дети 3 -5 лет – 110 -90 мл/кг/сут. , дети 5 -10 лет – 90 -70 мл/кг/сут. , подростки 10 -14 лет – 70 -40 мл/кг/сут. , подростки старше 14 лет и взрослые – 30 -40 мл/кг/сут.
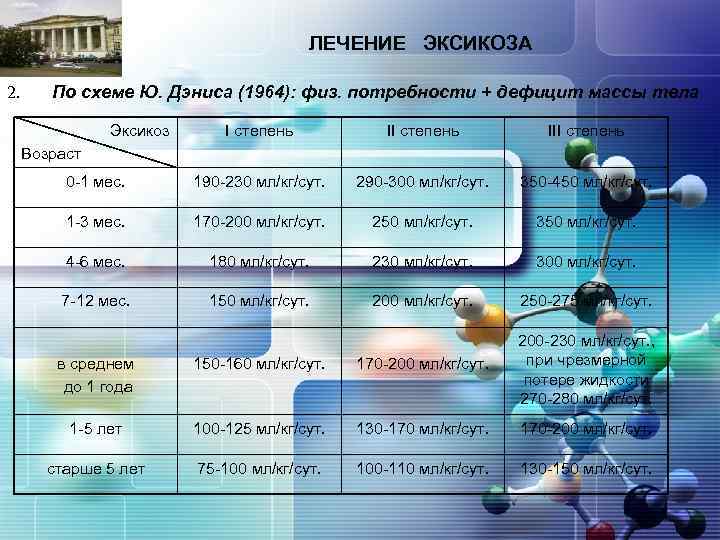
ЛЕЧЕНИЕ ЭКСИКОЗА LOGO 2. По схеме Ю. Дэниса (1964): физ. потребности + дефицит массы тела Эксикоз I степень III степень 0 -1 мес. 190 -230 мл/кг/сут. 290 -300 мл/кг/сут. 350 -450 мл/кг/сут. 1 -3 мес. 170 -200 мл/кг/сут. 250 мл/кг/сут. 350 мл/кг/сут. 4 -6 мес. 180 мл/кг/сут. 230 мл/кг/сут. 300 мл/кг/сут. 7 -12 мес. 150 мл/кг/сут. 200 мл/кг/сут. 250 -275 мл/кг/сут. Возраст в среднем до 1 года 150 -160 мл/кг/сут. 170 -200 мл/кг/сут. 200 -230 мл/кг/сут. , при чрезмерной потере жидкости 270 -280 мл/кг/сут. 1 -5 лет 100 -125 мл/кг/сут. 130 -170 мл/кг/сут. 170 -200 мл/кг/сут. старше 5 лет 75 -100 мл/кг/сут. 100 -110 мл/кг/сут. 130 -150 мл/кг/сут.

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Методы определения текущих (продолжающихся) патологических потерь 1. 2. § § Путём их сбора и непосредственного измерения – например, определение разницы при взвешивании мокрого и сухого подгузника или пелёнки. Расчётный метод: Потери на лихорадку – 10 мл/кг/сут. на каждый градус Цельсия свыше 37; Потери на тахипноэ – 10 мл/кг/сут. на каждые 10 дыхательных движений свыше возрастной нормы; Потери с рвотой – 10 мл/кг/сут. ; Потери с диареей – 20 -30 мл/кг/сут. В среднем все потери у детей до 1 года составляют 40 -50 мл/кг/сут.

ЛЕЧЕНИЕ ЭКСИКОЗА LOGO Методы проведения регидратации § Оральная регидратация – является основным методом; препараты выбора – гипоосмолярные смеси: “Humana электролит”, “Celia SRO”; традиционно применяемая смесь регидрон официально показана только для взрослых (!). Показание к проведению оральной регидратации – эксикоз I-II степени; § Методика проведения оральной регидратации: Фаза экстренной коррекции – направлена на ликвидацию имеющегося дефицита жидкости в течение 6 часов. Необходимый объём жидкости можно рассчитать по следующей формуле: V = М х П х 10 6 где: V – объём вводимой за 1 час жидкости (мл), М – масса тела (кг), П – потеря массы тела (%), 10 – коэффициент пропорциональности.
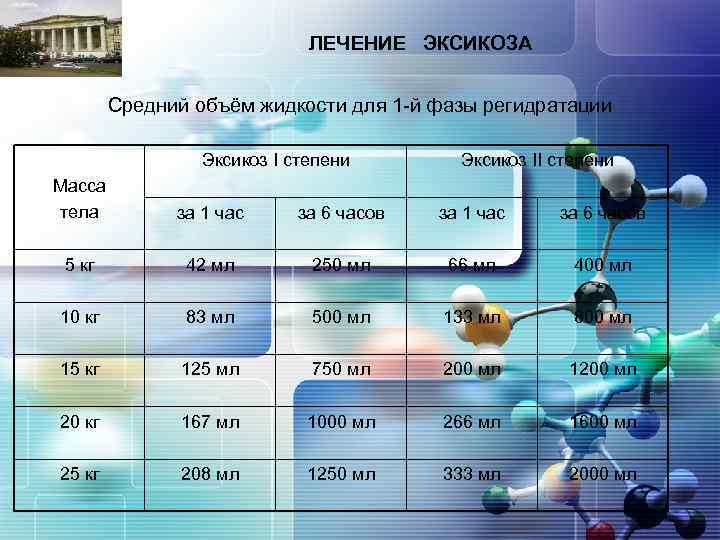
ЛЕЧЕНИЕ ЭКСИКОЗА LOGO Средний объём жидкости для 1 -й фазы регидратации Эксикоз I степени Эксикоз II степени Масса тела за 1 час за 6 часов 5 кг 42 мл 250 мл 66 мл 400 мл 10 кг 83 мл 500 мл 133 мл 800 мл 15 кг 125 мл 750 мл 200 мл 1200 мл 20 кг 167 мл 1000 мл 266 мл 1600 мл 25 кг 208 мл 1250 мл 333 мл 2000 мл

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Выпаивание рассчитанного объёма жидкости осуществляют дробно, каждые 5 -10 минут по 5 -10 мл. В случае однократной рвоты делают перерыв на 15 -20 минут и продолжают оральную регидратацию. При отказе ребёнка от питья необходимый объём жидкости можно вводить с ложки, из шприца или через назогастральный зонд капельно, не прибегая к в/в инфузии. 1. 2. 3. 4. 5. § Критерии эффективности оральной регидратации: Уменьшение или прекращение текущих патологических потерь (рвоты, диареи и др. ); Восстановление диуреза; Улучшение аппетита; Относительная плотность мочи – 1010 -1015; ЦВД – 2 -10 мм. вод. ст. При сохранении небольших признаков обезвоживания через 6 часов после начала оральной регидратации её можно продолжить на 1 -2 часа. Фаза поддерживающей регидратации – направлена на коррекцию продолжающихся патологических потерь. После каждой дефекации детям дают дробно пить жидкость в объёме, приблизительно равном объёму её потери.

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА § Парентеральная регидратация (инфузионная терапия) – проводится в случае неэффективности оральной регидратации или при изначально тяжёлом состоянии больного. 1. 2. 3. 4. 5. Показания к инфузионной терапии: Эксикоз III степени; Неукротимая рвота (чаще 1 раза/час) и/или учащение диареи; Резко выраженный токсикоз при любой степени обезвоживания (обычно при развитии гиповолемического или инфекционнотоксического шока); Олигоанурия; Эксикоз, не корригирующийся к концу 1 -й фазы оральной регидратации. В этом случае не учитывают то количество жидкости, которое давалось per os, т. к. оно практически не усвоилось. Все расчёты суточной потребности в жидкости ведут, принимая во внимание дефицит массы тела на данный момент, физиологические потребности и продолжающиеся патологические потери.

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Задачи инфузионной терапии: 1. 2. 3. 4. 5. 6. Нормализация ОЦК, микроциркуляции и обменных процессов; Восстановление функции почек; Нормализация КЩС; Коррекция водно-электролитных нарушений; Нормализация осмоса; При необходимости – обеспечение парентерального питания, энергетических потребностей, витаминов и микроэлементов.

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Определение объёма инфузии n Объём в/в вводимой жидкости должен составлять 1/2 - 2/3 от суточной потребности. При этом учитывают количество съеденной жидкой пищи и усвоенной жидкости, введённой per os. n Регидратационные смеси следует чередовать с питьём кипячёной воды, лечебно-столовой минеральной воды без газа, отвара шиповника и пр. во избежание развития солевой лихорадки. n При скорости инфузии 20 кап/мин её объём составит 60 мл/час. n При необходимости продолжить инфузионную терапию более 1 -2 -х суток её проводят через центральный или периферический катетер. n В течение суток необходимо чередовать в/в введение глюкозо-солевых и коллоидных растворов.

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Определение качественного состава инфузии § Стартовый раствор при II степени эксикоза – 10% глюкоза, а при развитии гиповолемического шока – реополиглюкин. Считается, что 10% раствор глюкозы является более эффективным, чем её изотонический 5% раствор, поскольку он быстрее нормализует ОЦК, АД и восстанавливает диурез. § Соотношение глюкозы и солевых растворов: дети до 1 года – 2: 1 дети старше 1 года – 1: 1 § Соотношение глюкозо-солевых и коллоидных растворов – удельный вес коллоидов должен составлять 1/4 от общего объёма инфузии, иногда до 1/3, но не более 10 -15 мл/кг/сутки всего. Не следует в течение 1 -х суток вводить в/в разные коллоиды.

ЛЕЧЕНИЕ ЭКСИКОЗА LOGO Состав полиионных солевых растворов (на 1 литр): Ингредиенты, г/л Трисоль Квартасоль Ацесоль Хлосоль Лактосоль Хлорид натрия 5 4, 75 6, 1 Хлорид калия 1 1, 5 0, 3 Гидрокарбонат натрия 4 1 - - 0, 3 Ацетат натрия - 2, 6 2 3, 6 - Лактат натрия - - 3, 4 Хлорид кальция - - 0, 16 Хлорид магния - - 0, 1

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Характеристика коллоидных растворов: - Реополиглюкин – обладает волемическим действием (повышает ОЦК), улучшает реологические свойства крови и микроциркуляцию, сорбирует токсины; - Инфукол – 6% и 10% раствор пентакрахмала на физ. растворе (309 мосмоль/л, р. Н - 5, 0 -7, 0, содержание Na+ - 154 ммоль/л, Cl- - 154 ммоль/л, ), обладает волемическим действием в пределах 85 -100% и 130140%, соответственно, для 6% и 10% р-ра. Инфукол улучшает реологические свойства крови, снижает агрегацию её форменных элементов, нормализует центральную и периферическую гемодинамику, микроциркуляцию, оксигенацию тканей, а также проницаемость сосудистой стенки. Препарат депонируется в органах ретикуло-эндотелиальной системы, но не оказывает токсического действия. Средняя доза для детей 6% р-ра – 15 мл/кг/сутки, а 10% р-ра – 10 мл/кг/сутки;

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Характеристика коллоидных растворов: - Реамберин – 1, 5% р-р, обладает дезинтоксикационным, антигипоксическим и антиоксидантным действием, активирует цикл трикарбоновых кислот (цикл Кребса), за счёт утилизации жирных кислот и глюкозы, нормализует КЩС, обладает умеренным диуретическим действием. При в/в введении быстро выводится из организма, не накапливаясь в тканях. Применяется у детей с 1 -го года в дозе 6 -10 мл/кг/сутки (но не более 400 мл/сутки всего) 1 раз/сутки в/в капельно со скоростью 3 -4 мл/минуту. ; - Альбумин – 5 -10% р-р, повышает ОЦК и АД, восполняет потери белка; - Плазма – улучшает реологические свойства крови, корригирует ДВС-синдром, независимо от его стадии (гипо- или гиперкоагуляция).

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Нормализация КЩС § При метаболическом ацидозе (р. Н < 7, 2): 4% раствор Na. HCO 3 в дозе 2 -4 мл/кг/сут. или по формуле: Кол-во 4% = ВЕ х масса тела (кг) Na. HCO 3 (мл) 5 (до 1 года – 3) Сначала вводят в/в капельно 1/2 суточной дозы. Если состояние не улучшается, то вводят оставшуюся часть. Применение Na. HCO 3 может сопровождаться осложнениями, особенно у новорождённых, т. к. 4% его раствор обладает высокой осмолярностью (952 мосм/л). Он повышает уровень Na+ и осмолярность плазмы крови, повреждает сосуды, особенно головного мозга; Na+ проникает в ликвор через ГЭБ, что приводит к обезвоживанию нейронов.

ЛЕЧЕНИЕ ЭКСИКОЗА LOGO Коррекция электролитных нарушений § Восстановление потерь К+: Дефицит К+ (ммоль/л) = (5 – К+больного) х масса тела (кг) 5 (до 1 года – 3) где: 5 – концентрация К+ в норме, масса тела/5(3) – объём внеклеточной жидкости. Истинный дефицит К+ равен сумме полученного результата и физиологических потребностей в нём, т. е. 1, 5 -2 ммоль/кг/сут. (1, 5 -2 мл/кг/сут. 7, 5% р-ра KCl). Суточная доза препаратов К+ вводится в/в капельно в 3 -4 приёма в концентрации не более 1%, т. е. 10 -12 мл 7, 5% раствора KCl на каждые 100 мл р-ра глюкозы. Скорость инфузии препаратов К+ не должна составлять более 30 кап/мин.

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Противопоказания к восстановлению потерь К+: n Эксикоз II-III степени (сначала корригируют обезвоживание); n ОПН в стадию олигоанурии при диурезе менее 1/3 от возрастной нормы (сначала восстанавливают функции почек); n Острая надпочечниковая недостаточность (синдром Уотерхауса-Фридериксена) из-за развития гиперкалиемии; n AV-блокада (по данным ЭКГ).

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Коррекция электролитных нарушений § Восстановление потерь Mg++: - 25% раствор Mg. SO 4 – 0, 2 мл/кг/сут. , новорождённым – 0, 5 мл/кг/сут. в/в кап. - Панангин, содержащий калия и магния аспарагинат, вводят в/в капельно в дозе 1 мл/год жизни. § Восстановление потерь Са++: - 10% раствор Ca. Cl 2 или глюконата Са – 0, 15 -0, 2 мл/кг/сут. в/в капельно. - Полиионный раствор «лактасоль» содержит К+, Mg++ и Ca++.

LOGO ЛЕЧЕНИЕ ЭКСИКОЗА Контрольные параметры при проведении инфузионной терапии: § § § § - ЧСС и характер пульса; Частота дыхания; АД; Температура тела аксиллярная и конечностей (определяют их похолодание); Уровень сознания; Цвет кожи, слизистых, губ и ногтей (состояние микроциркуляции); Диурез; Лабораторные показатели: Hb; Ht; Ионограмма (Na+, К+, Са++, Mg++, Cl-, HCO 3 -); КЩС (ВЕ и пр. ); Биохимические показатели (общий белок, мочевина, креатинин, глюкоза); Коагулограмма (протромбин, фибриноген и др. ).

LOGO § 1. 2. 3. § § ОСЛОЖНЕНИЯ ИНФУЗИОННОЙ ТЕРАПИИ Отёк мозга и/или отёк лёгких – причинами их развития являются: Избыточное введение жидкости; Быстрое введение даже правильно рассчитанного объёма жидкости; Недостаточное введение коллоидов при гипопротеинемии. Коррекция: Прекращение инфузии; Введение сердечных гликозидов, глюкокортикостероидов, диуретиков; Ингаляция этилового спирта или 10% водного или спиртового раствора антифомсилана (пеногасители); Солевая лихорадка – характеризуется повышением температуры тела, беспокойством, жаждой и снижением диуреза из-за избыточного введения солевых растворов. Для коррекции необходимо чередовать глюкозо-солевые и коллоидные растворы, пить кипячёную воду. Водная интоксикация – проявляется усилением расстройств ЖКТ, мышечными подёргиваниями из-за недостаточного введения солевых растворов. Аллергические реакции – сыпь, анафилактический шок. Флебиты – для профилактики вовремя удалять или менять в/в катетеры.

LOGO Ацетонемический синдром – это совокупность симптомов, обусловленных повышенным содержанием в крови кетоновых тел: ацетона, ацетоуксусной кислоты и β-оксимасляной кислоты - продуктов неполного окисления жирных кислот, образующихся при распаде кетогенных аминокислот.

LOGO КЛАССИФИКАЦИЯ АЦЕТОНЕМИЧЕСКОГО СИНДРОМА • первичный – идиопатический (не имеет явной видимой причины), встречается у 4 -6% детей в возрасте от 1 -2 лет до 12 -13 лет, после чего, как правило, приступы прекращаются самопроизвольно; • вторичный – возникает на фоне - эндокринные нарушения (сахарный диабет и другие нарушения углеводного обмена, тиреотоксикоз, болезнь Иценко-Кушинга), - токсическое поражение печени, - гликогеноз, - черепно-мозговая травма, - опухоли головного мозга в области турецкого седла, - заболевания крови (лейкоз, гемолитическая анемия), - голодание, - острые инфекционные токсикозы при ОКИ (характерен для вирусных диарей), ОРЗ, пневмониях, нейроинфекциях и др.

LOGO ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ n Нервно-артритический диатез, пищевая и медикаментозная аллергия; n Эмоциональная лабильность, гипервозбудимость, ВСД, неврозы, мигрень; n Отягощённый семейный анамнез (аналогичные приступы у родственников).
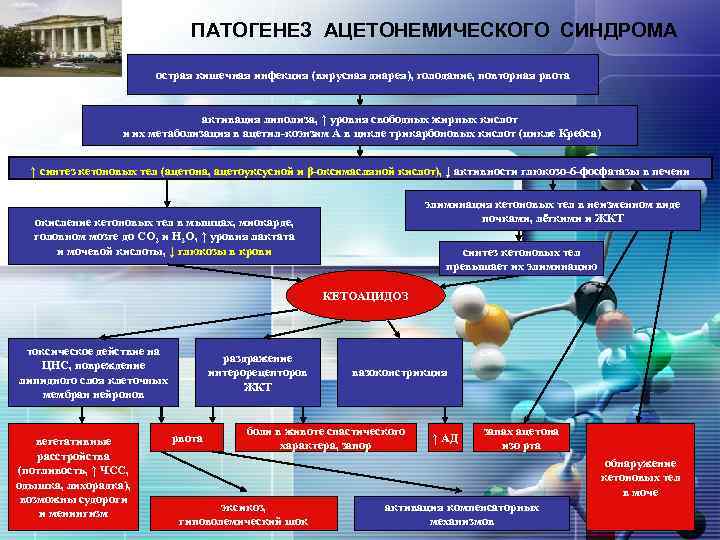
ПАТОГЕНЕЗ АЦЕТОНЕМИЧЕСКОГО СИНДРОМА LOGO острая кишечная инфекция (вирусная диарея), голодание, повторная рвота активация липолиза, ↑ уровня свободных жирных кислот и их метаболизация в ацетил-коэнзим А в цикле трикарбоновых кислот (цикле Кребса) ↑ синтез кетоновых тел (ацетона, ацетоуксусной и β-оксимасляной кислот), ↓ активности глюкозо-6 -фосфатазы в печени элиминация кетоновых тел в неизменном виде почками, лёгкими и ЖКТ окисление кетоновых тел в мышцах, миокарде, головном мозге до СО 2 и Н 2 О, ↑ уровня лактата и мочевой кислоты, ↓ глюкозы в крови синтез кетоновых тел превышает их элиминацию КЕТОАЦИДОЗ токсическое действие на ЦНС, повреждение липидного слоя клеточных мембран нейронов вегетативные расстройства (потливость, ↑ ЧСС, одышка, лихорадка), возможны судороги и менингизм раздражение интерорецепторов ЖКТ рвота вазоконстрикция боли в животе спастического характера, запор ↑ АД запах ацетона изо рта обнаружение кетоновых тел в моче эксикоз, гиповолемический шок активация компенсаторных механизмов

LOGO КЛИНИКА АЦЕТОНЕМИЧЕСКОГО СИНДРОМА § многократная или неукротимая рвота в течение 1 -5 суток (попытка напоить или покормить ребёнка провоцирует рвоту), диарейный синдром; § эксикоз I-III степени и интоксикация (бледность кожи с характерным румянцем, гиподинамия, мышечная гипотония); § беспокойство и возбуждение в начале криза сменяются вялостью, слабостью, сонливостью, в редких случаях возможны симптомы менингизма и судороги; § гемодинамические нарушения (гиповолемия, приглушение сердечных тонов, тахикардия, аритмия, редкое мочеиспускание небольшими порциями); § спастический абдоминальный синдром (схваткообразные или упорные боли в животе, тошнота, задержка стула);

LOGO КЛИНИКА АЦЕТОНЕМИЧЕСКОГО СИНДРОМА • увеличение печени на 1 -2 см, сохраняющиеся в течение 5 -7 дней после купирования криза; • лихорадка (повышение температуры тела до 37, 5 -38, 5 градусов); • наличие ацетона в моче, рвотных массах, выдыхаемом воздухе, в крови -повышенной концентрации кетоновых тел; • гипогликемия, гиперхолестеринемия, βлипопротеидемия, гипохлоремия, • метаболический ацидоз (ВЕ -10 и ниже); • умеренные воспалительные изменения в общем анализе крови в виде нейтрофильного лейкоцитоза и повышенной СОЭ.

LOGO ЛАБОРАТОРНАЯ ДИАГНОСТИКА • Кетонурия в общем анализе мочи; • Снижение ВЕ до -10 и менее при исследовании КЩС; • ↑ Ht в общем анализе крови; • Гипогликемия; • Незначительное ↑ уровня мочевины на фоне эксикоза; • ↑ уровня мочевой кислоты в биохимическом анализе крови; • В ионограмме ↑ К+ и ↓Cl-. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Дебют сахарного диабета I типа – основным дифференциально-диагностическим критерием является уровень глюкозы в крови (гипергликемия).

ЛЕЧЕНИЕ АЦЕТОНЕМИЧЕСКОГО СИНДРОМА LOGO Инфузионная терапия из расчёта ½ от суточной потребности ребёнка в жидкости. § Состав капельницы: - стартовый раствор - 10% глюкоза; - солевые растворы (0, 9% раствор Na. Cl, раствор Рингера, трисоль – 5 г/л Na. Cl, 1 г/л КCl, 4 г/л Na. HCO 3); Соотношение глюкозы к солевым растворам 1: 1 - коллоидные растворы (реополиглюкин 10 мл/кг/сутки или реамберин 6 -10 мл/кг/сутки со скоростью 3 -4 мл/час). Длительность инфузионной терапии – 3 -5 дней. § После купировании рвоты – оральная регидратация (Humana электролит, минеральная вода без газа, отвар из сухофруктов, кипячёная вода и др. ). § Коррекция ацидоза - в/в струйно на 5 -10 мл 10% растворе глюкозы или физиологическом растворе в зависимости от возраста больного: - кокарбоксилаза 25 -100 мг, - 5% аскорбиновая кислота 0, 5 -2 мл; или 4% Na. HCO 3 Кол-во 4% = ВЕ х масса тела (кг) в/в капельно. Na. HCO (мл) 5 (до 1 года – 3) 3

LOGO § § ЛЕЧЕНИЕ АЦЕТОНЕМИЧЕСКОГО СИНДРОМА Прокинетики: церукал – в разовой дозе 0, 02 мл/кг в/м (не более 2 -х инъекций в сутки) или мотилиум - по 0, 25 -0, 5 мл/кг per os в виде суспензии до 3 -4 раз/сутки. Очистительная клизма при задержке стула с 12% раствором Na. HCO 3. Симптоматические средства – спазмолитики и энтеросорбенты по показаниям. Диета с ограничением жиров и белков, богатая легкоусвояемыми углеводами (сладкий чай, белый хлеб, овсяная и гречневая каша, картофельное пюре на воде без масла, печёное яблоко); исключаются кисломолочные продукты, в том числе кефир. Критерии эффективности проводимой терапии: § прекращение рвоты, коррекция эксикоза, § купирование лихорадки и интоксикации, § нормализация КЩС, ионограммы, глюкозы, Ht, § отсутствие кетоновых тела в общем анализе мочи.

LOGO МЕРОПРИЯТИЯ ПО РЕАБИЛИТАЦИИ ДЕТЕЙ, ПЕРЕНЕСШИХ АЦЕТОНЕМИЧЕСКИЙ СИНДРОМ § Соблюдение режима дня, прогулки, дозированные физические нагрузки; § Диетотерапия: необходимо ограничить употребление продуктов, богатых пуринами и кетогенными аминокислотами (куриное мясо, телятина, шоколад, бобовые). Перерывы между приёмами пищи не должны быть длительными. Из рациона исключаются концентрированные бульоны, мясо молодых животных и птиц, жирные сорта мяса, копчёности, субпродукты, щавель, ревень, цветная капуста, помидоры, апельсины и бананы, напитки, содержащие кофеин. В диете должны преобладать каши, свежие овощи, фрукты, отварное мясо нежирных сортов; § Гепатопротекторы (карсил), липотропные средства (липоевая кислота), ферменты (креон), поливитамины, фитотерапия (седативные и мочегонные сборы) – в возрастных дозах курсом 2 нед.

LOGO Клинический пример Божков Саша Дата рождения 12. 06. 2010 (2 года 4 мес)

LOGO Дата поступления 30. 10. 2012 г. Доставлен бригадой скорой помощи с направляющим диагнозом: Кишечная инфекция неясной этиологии. Состояние после судорог

LOGO Анамнез заболевания: 28. 10. 12 - повторная рвота до 6 раз, жидкий водянистый стул желто-коричневого 2 раза, подъем температуры до 37, 6 градусов. Вызвана СМП. Рекомендовано не кормить ребенка в течение 5 часов. Лечение: в ночь на 29. 10 выпито 30 мл Регидрона. Накануне ел гречневую кашу. 29. 10. 12 - температуры 38, 2 градусов, рвота 2 раза, кашицеобразный стул 1 раз. Аппетит снижен, ел сухари, гречневую кашу, картофельное пюре в небольшом объеме. Лечение: Энтерол, Панкреатин, Имодиум, Регидрон 200 мл. 30. 12 – рвоты, жидкого стула не было. На фоне нормальной температуры развились тонико – клонические судороги, закатывание глазных яблок, продолжительностью 5 минут. Количество выпитой жидкости – 150 мл. Пищу не употреблял.

LOGO Анамнез жизни: Ребенок от первой беременности, протекавшей без особенностей. Роды самостоятельные на 38 неделе Масса при рождении – 2700 грамм, длина 51 см. Оценка по шкале Апгар 7/8 баллов Гемолитическая болезнь новорожденных (несовместимость по АВО-системе) На грудном вскармливании до 1 года Привит по возрасту, поствакцинальный период без особенностей Детскими инфекциями не болел. ОРЗ болеет 2 -3 раза в год, без осложнений. Аллергоанамнез не отягощен Наблюдается окулистом по поводу астигматизма Травм, операций не было Наследственность: у мамы – поликистоз яичников, у папы – астигамтизм, язвенная болезнь желудка (в анамнеза) Вес в 1 год — 10, 7 кг Вес в 2 года 12, 8 кг.

LOGO Объективный статус: Вес – 13, 5 кг. Т – 36, 5. Состояние тяжелое за счет умеренно выраженной интоксикации на фоне эксикоза II степени. На осмотр реагирует негативно. Гиперестезия. Аппетит снижен. Пьет неохотно. Вялость, слабость. Кожные покровы бледные, суховаты, чистые от сыпи. Тургор мягких тканей снижен. Видимые слизистые розовые, губы сухие. Язык сухой, обложен белым налетом. Запах ацетона изо рта. Периферические лимфоузлы единичные, подвижные, безболезненные, размерами 0, 5 -0, 8 см Носовое дыхание свободное, отделяемого нет. Зев умеренно гиперемирован, миндалины I степени, налетов нет.

LOGO Объективный статус: В легких пуэрильное дыхание, хрипы нет. ЧД – 24 Тоны сердца ясные, ритм правильный. ЧСС 118. АД 90/60 мм. рт. ст. Живот мягкий, доступен глубокой пальпации. Печень +0, 5 -1, 0 см. Селезенка не пальпируется. Стула жидкий водянистый желтого цвета 2 раза, без патологических примесей. Мочеиспускание редкое, в меньшем, чем обычно, объеме. Менингеальной, очаговой симптоматики на момент осмотра нет.

LOGO При поступлении: ОАК: Дата Hb Эр ЦП Ht Тром Лей с/я Лим Мон СОЭ 30. 12 124 4, 5 0, 8 34, 1 326 73 16 11 2 6, 6 ОАМ: уд. вес - 1020, белок и глюкоза – отсутствуют, Leu: 1 -2 в п/зр. , кетоны ++++ КЩС : р. Н 7, 22 ВЕ – 14, 0 ммоль/л Электролиты: Na - 131 K - 4. 1 Cl - 101 Сахар крови - 2, 7 ммоль/л Б/хим. анализ крови: АСТ – 74, АЛТ – 37, белок-74, альбумин – 44, общ. билирубин – 8, кальций – 2, 4, креатинин – 49, мочевина - 7, 6, холестерин – 3, 3

LOGO Предварительное заключение: Тяжесть состояния обусловлена умеренно выраженными симптомами интоксикации, эксикозом 2 степени, метаболическими нарушениями, водно-электролитным дисбалансом, неврологической симптоматикой (повторные судороги) на фоне тяжелой формы острого инфекционного гастроэнтерита.

LOGO Терапия в первые часы пребывания в стационаре Оральная регидратация Регидроном эффекта не имела, т. к. ребенок выпил в течение первого часа всего 50 мл (мама плохо выпаивала). От еды отказывался. Инфузионная терапия (1/3 от суточной потребности из расчета 140 мл/кг/сут): в/в струйно Кокарбоксилаза – 100 мг + 2, 0 физ. р-р в/в капельно 10 -12 капель/мин. 1. Трисоль – 200, 0 2. Глюкоза 10% - 200, 0 + КCl 4% - 10, 0 + Mg. SO 4 25% - 1, 0 + Рибоксин – 2, 0 3. Физ. р-р 200, 0 + Пентоксифиллин - 1, 0 4. Глюкоза 10 % - 200, 0 + КCl 4% - 10, 0 + Mg. SO 4 25% -1, 0 + Пентоксифиллин - 0, 5 + Рибоксин – 2, 0

LOGO Организационная тактика В течение часа у ребенка 2 раза отмечались непродолжительные судороги, вводился реланиум в/в по 1, 0 мл. Учитывая тяжесть состояния , выраженные метаболические нарушения, водно – электролитный дисбаланс, повторные судороги, плохо поддающиеся действию противосудорожных средств (Реланиум) 30. 12 в 16. 30 ребенок был переведен в реанимационное отделение для инфекционных больных.

LOGO Лечение в отделении реанимации: § Питание: Нутрилон Пепти ТСЦ 100 мл х 6 раз в день. § Инфузионная терапия из расчета 2/3 от суточной потребности в жидкости (1200 мл/сут): - Физ. р-р - 200, 0 х 3 раза; - Глюкоза 10 % - 200, 0 + КCl 4% -25, 0+ Пентоксифиллин - 1, 5 + Рибоксин – 0, 5 + Mg. SO 4 25% - 1, 5 х 3 раза; - Са глюконат 10% - 4 мл + 10 физ. р-ра. § § § Линекс - 1 капс х 3 раза в день. Смекта - 1 пакетик х 2 раза в день. Кипферон - 1 свеча х 2 раза в день.

LOGO § После купирования судорог, явлений эксикоза, нормализации водно – электролитного баланса, коррекции метаболических нарушений 31. 10. 12 ребенок для дальнейшего обследования и лечения переведен в 4 -ое инфекционное отделение Тушинской ДГБ, где получал: § Индивидуальное питание (безмолочные каши, овощное пюре, овощной суп, мясное гаше); § Кипферон 1 св х 2 раза в день; § Креон 1/3 капс х 4 раза в день; § Бифиформ 1/2 капс х 2 раза в день. § На фоне проводимого лечения состояние улучшилось. Рвота не повторялась, стул оформился на 3 сутки, на 10 сутки ребенок был выписан домой в удовлетворительном состоянии под наблюдение участкового педиатра и невролога.

LOGO Результаты обследования ОАК дата Hb Эр ЦП Ht Тром Лей с/я Лим Мон СОЭ 30. 124 4, 5 0, 8 34, 1 326 6, 6 73 16 11 2 09. 118 4, 3 0, 8 34, 1 390 10, 7 33 50 11 3

LOGO • Дата КЩС р. Н ВЕ К Na CL Сахар крови 30. 12 7, 22 (13. 40) -14 4, 1 131 101 2, 7 30. 12 7, 40 (23. 50) -6, 3 4, 7 139 110 5, 9 31. 10. 12 7, 39 -3, 3 3, 6 140 108 5, 1

LOGO Биохимический анализ крови 30. 12 31. 10. 12 АСТ 74 АСТ 33 АЛТ 37 АЛТ 59 Амилаза 25 Общ. белок 72 Общий белок 74 Альбумин 44 Общ. билирубин 8 ЩФ 650 Общ. билирубин 8, 8 Прим. билирубин 2, 4 Кальций 2, 4 Креатинин 49 Кальций 2, 2 Мочевина 7, 6 Креатинин 55 Мочевина 4, 3 Холестерин 3, 3

LOGO Результаты обследования ОАМ Дата р. Н Уд. вес Белок Глюко за Лей-ты Эр-ты Соли Бактер Кето ии ны 31. 10. 12 5 1020 - - 0 -1 - - - ++++ 01. 12 6 1005 - - 1 -3 - - - + 04. 11. 12 6, 5 1010 - - 2 -4 - -

LOGO Результаты обследования Кал на ротавирус - отрицательный Кал на кишечную группу - отрицательный Копрология р. Н 7, 0 Стеаторея 1 типа +2 типа ++ 3 типа + Раст. клетчатка ++ Амилорея вне + Слизь ++ Дрожжевые грибы ++ Йодофильная флора -

LOGO УЗИ органов брюшной полости Печень – Контуры ровные, размеры: правая доля – 90 мм; левая доля – 37 мм; I сегмент – 8 мм , немного увеличены, паренхима средней эхогенности, структура однородна. Сосудистый рисунок не усилен. Желчный пузырь – перегиб в средней трети пузыря, стенки тонкие, просвет эхонегативный. Поджелудочная железа: контуры ровные; размеры 11*9*12 мм, увеличена, структура средней эхогенности, неоднородна. В желудке и 12 перстной кишке много содержимого Селезенка – 74*34, увеличена, немного усилен сосудистый рисунок без особенностей. Патологические объемные образования, свободная жидкость — не выявлены. Все петли кишечника расширены, заполнены неоднородным содержимым. Перистальтика активная. В корне брыжейки лимфоузлы до 9 мм в диаметре.

LOGO УЗИ почек и мочевых путей Почки: топография не изменена, контуры ровные, размеры больше возрастной нормы Правая - 74 х 30 мм, лоханка 8 мм. Левая – 75 х 31 мм, лоханка 5, 5 мм. Паренхима дифференцирована, обычной эхогенности. ЧЛС — стенки уплотнены. При ЦДК кровоток не изменен. Мочевой пузырь: выполнен, контуры ровные, просвет эхонегативный. Заключение: гепатомегалия, перегиб желчного пузыря. Диффузные изменения поджелудочной железы. Мезаденит. Пиелоэктазия справа.

LOGO Результаты обследования ЭКГ от 31. 10. 12 Синусовый ритм, тахикардия. Нерезкая аритмия. Вертикальное положение ЭОС. Изменения миокарда правых отделов сердца и в меньшей степени изменения миокарда левого желудочка. ЧСС 150 -136 уд. /мин. Эхо-ЭГ от 1. 12 Ширина III желудочка 5 ММ Смещения М-эхо нет, пульсация до 30 -35%, не усилена. Дополнительные сигналы единичные.

LOGO Консультация специалистов Консультация невролога Эпиподобный очаг (формирование) в височной области S>D с вторичной генерализацией Заключение: Криптогенная фокальная эпилепсия?

LOGO Заключительный диагноз • Острая кишечная инфекция, гастроэнтерит тяжелая форма • Ацетонемический синдром • Криптогенная фокальная эпилепсия?

LOGO Цель демонстрации: Показать особенности клиниколабораторной диагностики и тактики ведения больных с ацетонемическим состоянием на фоне течения острой кишечной инфекции

LOGO Спасибо за внимание! Продолжение следует…

LOGO НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ У ДЕТЕЙ Часть II

LOGO Токсико-дистрофический синдром – это неотложное состояние, клинически характеризующееся стойкой интоксикацией, прогрессирующим снижением массы тела (дефицит её в среднем составляет 40%) с развитием выраженной гипотрофии, соледефицитной дегидратации и гипокалиемии. Токсико-дистрофический синдром развивается у детей, больных ОКИ, с неблагоприятным преморбидным фоном: вторичным иммунодефицитом, врождёнными пороками развития, ферментопатиями и другими состояниями.

LOGO ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ n Нарушение абсорбции аминокислот и триглицеридов, выявляемые при нагрузочных пробах с определением в сыворотке крови аминного азота и общих липидов; n Дефицит поступающих в организм с пищей и парентерально нутриентов и энергии; n Нарушение полостного и пристеночного пищеварения вследствие текущего воспалительного процесса в ЖКТ, обусловленного ОКИ. При этом в копрограмме: - Низкий р. Н кала (закисление); - Большое количество нейтрального жира, крахмала, непереваренных мышечных волокон и клетчатки.

LOGO ПАТОГЕНЕЗ ТОКСИКО-ДИСТРОФИЧЕСКОГО СИНДРОМА § Основные патогенетические механизмы развития токсико-дистрофического синдрома: - Белково-энергетическая недостаточность; - Стойкая интоксикация; - Поражением печени, ЖКТ, миокарда, ЦНС, мышечной и жировой ткани, а также других внутренних органов и систем. § Таким образом, больные при развитии токсико-дистрофического синдрома не только получают недостаточное количество питания, но также плохо его переваривают, неполностью абсорбируют и усваивают, что быстро (в течение нескольких недель) приводит к выраженной гипотрофии (до 40% от долженствующей массы тела).
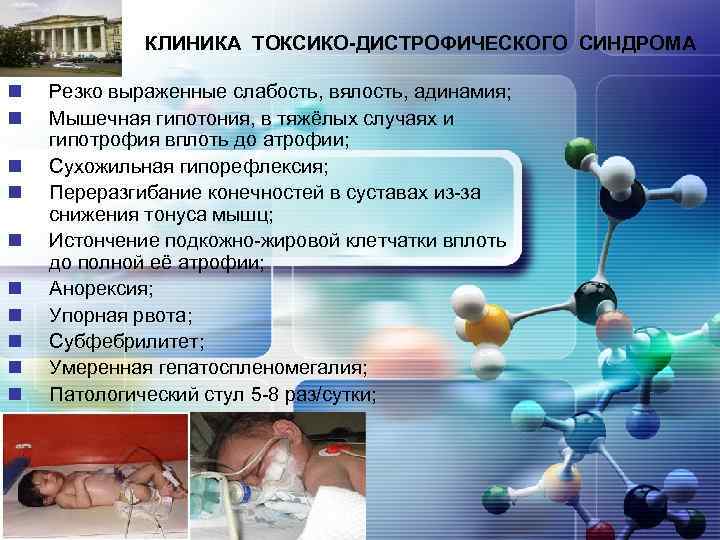
LOGO n n n n n КЛИНИКА ТОКСИКО-ДИСТРОФИЧЕСКОГО СИНДРОМА Резко выраженные слабость, вялость, адинамия; Мышечная гипотония, в тяжёлых случаях и гипотрофия вплоть до атрофии; Сухожильная гипорефлексия; Переразгибание конечностей в суставах из-за снижения тонуса мышц; Истончение подкожно-жировой клетчатки вплоть до полной её атрофии; Анорексия; Упорная рвота; Субфебрилитет; Умеренная гепатоспленомегалия; Патологический стул 5 -8 раз/сутки;

LOGO ЛАБОРАТОРНЫЕ ПОКАЗАТЕЛИ § Лейкоцитоз со сдвигом формулы влево; § Повышенная СОЭ до 35 мм/час; § ВЕ до -10 и ниже; § Гипопротеинемия и диспротеинемия; § Электролитные нарушения (гипокалиемия, гипонатриемия и пр. ).

LOGO ЛЕЧЕНИЕ ТОКСИКО-ДИСТРОФИЧЕСКОГО СИНДРОМА Терапевтические мероприятия проводятся поэтапно во избежание декомпенсации обменно-метаболических нарушений и срыва основных функций ЖКТ. § Коррекция водно-электролитного гомеостаза проводится медленно, без фазы экстренной коррекции в течение 2 -3 -х суток со скоростью инфузии 20 -30 мл/час во избежание развития отёков и острой сердечной недостаточности; по показаниям вводят эритроцитарную массу или криоплазму.

LOGO ЛЕЧЕНИЕ ТОКСИКО-ДИСТРОФИЧЕСКОГО СИНДРОМА § Обеспечение потребности в нутриентах и энергии начинают с 3 -х суток, для чего назначается парентеральное в/в питание 5 -10% альбумином 5 -10 мл/кг/сут. , растворами аминокислот (левамин, фреамин, морипрон и др. ) 1 -2 г/кг/сут. , жировых эмульсий (интралипид, липифизан, липофундин) 2 -4 г/кг/сут. в 6 -8 приёмов. При улучшении состояния можно давать per os смесь из 40% глюкозы, левамина и липофундина в соотношении 4: 3: 3 из расчёта 10 мл/кг/сут. , которая содержит 140 ккал/100 мл. Суточная потребность в энергии должна быть не менее 40 ккал/кг/сут. , т. к. должных физиологических норм (100120 ккал/кг/сут. ) достичь очень трудно. С этой целью вводят 10% глюкозу, которая содержит 400 ккал/л. Возможный побочный эффект при введении аминокислот - гипераммониемия, проявляющаяся повышенной нервно-мышечной возбудимостью и угнетением сознания. Побочные эффекты при введении жировых эмульсий: жировая эмболия, гемолитическая анемия, кровоизлияния, аллергия.

LOGO ЛЕЧЕНИЕ ТОКСИКО-ДИСТРОФИЧЕСКОГО СИНДРОМА § Улучшение пищеварения и абсорбционной способности ЖКТ достигается путём постепенного перевода на энтеральное питание с введением смесей на основе белковых гидролизатов (Нутрилон-Пепти ТСЦ) или безлактозных смесей (НАН или Нутрилон безлактозный), специального продукта «Педиа. Шур» со вкусом ванили (в 200 мл содержит 300 ккал, 8, 4 г белка, пребиотики, натуральную клетчатку, 14 витаминов, 15 минералов, антиоксиданты и L-карнитин), а также ферментных препаратов в возрастной дозе (креон 10000).

LOGO Острая почечная недостаточность (ОПН) — неспецифический синдром, развивающийся вследствие острой транзиторной или необратимой утраты гомеостатических функций почек, обусловленной гипоксией почечной ткани с последующим преимущественным повреждением канальцев и отёком интерстициальной ткани. § § Синдром ОПН проявляется: Нарастающей азотемией; Электролитным дисбалансом; Декомпенсированным метаболическим ацидозом; Нарушением способности к выделению воды.

LOGO ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ ОПН встречается в среднем у 10% больных с ОКИ (чаще инвазивными), однако роль этого неотложного состояния среди причин летальности намного выше, так как около 80% умерших детей с ОКИ имели олигоанурию. Тяжесть клинической картины ОПН определяется соотношением между степенями вовлечения в патологический процесс канальцев, интерстиция и клубочков. Ведущий патогенетический фактор развития ОПН - ишемия почек с трофическими, а в тяжелых случаях — дегенеративными поражениями нефрона. Несмотря на выраженность патологических изменений, в настоящее время ОПН большинством авторов трактуется как обратимое состояние.
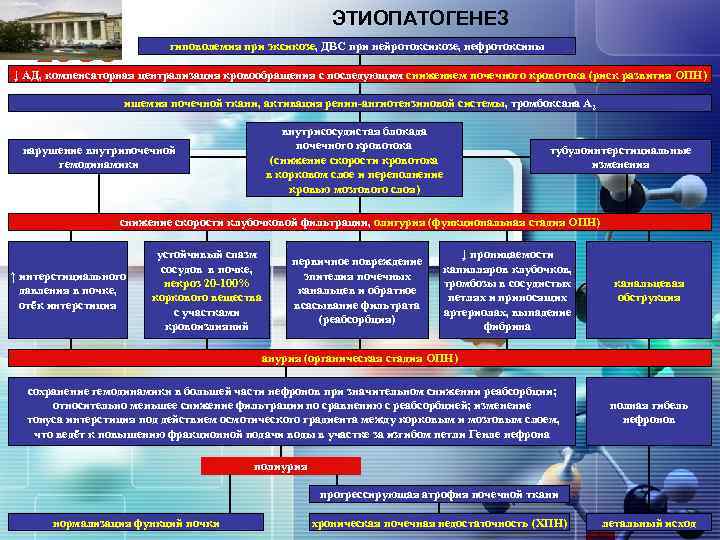
ЭТИОПАТОГЕНЕЗ LOGO гиповолемия при эксикозе, ДВС при нейротоксикозе, нефротоксины ↓ АД, компенсаторная централизация кровообращения с последующим снижением почечного кровотока (риск развития ОПН) ишемия почечной ткани, активация ренин-ангиотензиновой системы, тромбоксана А 2 внутрисосудистая блокада почечного кровотока (снижение скорости кровотока в корковом слое и переполнение кровью мозгового слоя) нарушение внутрипочечной гемодинамики тубулоинтерстициальные изменения снижение скорости клубочковой фильтрации, олигурия (функциональная стадия ОПН) ↑ интерстициального давления в почке, отёк интерстиция устойчивый спазм сосудов в почке, некроз 20 -100% коркового вещества с участками кровоизлияний первичное повреждение эпителия почечных канальцев и обратное всасывание фильтрата (реабсорбция) ↓ проницаемости капилляров клубочков, тромбозы в сосудистых петлях и приносящих артериолах, выпадение фибрина канальцевая обструкция анурия (органическая стадия ОПН) сохранение гемодинамики в большей части нефронов при значительном снижении реабсорбции; относительно меньшее снижение фильтрации по сравнению с реабсорбцией; изменение тонуса интерстиция под действием осмотического градиента между корковым и мозговым слоем, что ведёт к повышению фракционной подачи воды в участке за изгибом петли Генле нефрона полная гибель нефронов полиурия прогрессирующая атрофия почечной ткани нормализация функций почки хроническая почечная недостаточность (ХПН) летальный исход

LOGO КЛИНИКА ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ В развитии ОПН можно выделить 3 фазы: § Начальная (фаза риска развития ОПН), характеризуется в целом теми же изменениями гомеостаза, что и при эксикозе II степени; уровень мочевины повышен незначительно (до 12 ммоль/л), при этом обезвоживание в развитии азотемии играет второстепенную роль, поскольку при эксикозе III степени азотемия встречается не более, чем у 30% больных; § Функциональная (фаза острой олигурии, преданурическая стадия ОПН), при которой ишемия, токсины или обструктивная уропатия запускают механизмы, приводящие к повреждению нефрона, преимущественно его канальцевого аппарата; § Органическая (фаза анурии), когда олигоанурия поддерживается анатомическими изменениями нефрона и почечной ткани в целом.

LOGO КЛИНИКА ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ § В начальную фазу ОПН на фоне острой потери воды и солей, обусловленной неукротимой рвотой и/или массивной диареей, на первый план выступают симптомы обезвоживания. По мере углубления дегидратации и уменьшения ОЦК нарастает олигурия. Дети мочатся реже обычного и/или уменьшается объем выделенной мочи. § Изменения в общем анализе мочи, характерные для начальной фазы ОПН: - Высокая относительная плотность (удельный вес); - Протеинурия; - Эритроцитурия до 8 -10 в п/зр. ; - Лейкоцитурия (умеренная); - Гиалиновые цилиндры 2 -4 в п/зр. ; - Ураты в мочевом осадке.
LOGO КЛИНИКА ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ § Особенностью ОПН при токсикозе с эксикозом является развитие олигурии на фоне снижения АД и резкого сгущения крови. Поэтому степень азотемии в начальной фазе ОПН не отражает функцию почек. § Присоединение ДВС-синдрома уже в течение первых 2 -х часов приводит к макрогематурии с последующей продолжительной анурией. § Регидратация или приводит к постепенному восстановлению функции почек, или не даёт эффекта и процесс переходит в олигоанурию.

LOGO КЛИНИКА ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ § Функциональная фаза ОПН характеризуется нарастающей азотемией на фоне снижения диуреза. Тяжесть состояния ребёнка в этом периоде во многом зависит от клинических проявлений основного заболевания (поражения ЖКТ), а внутрибольничная вирусная реинфекция может резко ухудшить состояние. § Изменения лабораторных показателей в функциональную фазу ОПН: - диурез ≥ 8 мл/час; - относительная плотность (удельный вес) мочи ≥ 1018; - мочевина в сыворотке крови 12 -18 ммоль/л; - гемоглобин - гематокрит в норме или повышены; - тромбоциты - ВЕ менее -10.

LOGO КЛИНИКА ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ § В органическую стадию ОПН на фоне анурии отмечаются следующие изменения: - неврологические расстройства (вялость, апатия, заторможенность, мышечная гипотония и гипорефлексия); - пастозность и отеки тканей; - диурез 4 -8 мл/час и ниже; - относительная плотность (удельный вес) мочи <1010; - мочевина в сыворотке крови >18 ммоль/л; - Na+ <130 ммоль/л; - K+ >5, 5 ммоль/л; - гемоглобин - гематокрит в норме или снижены; - тромбоциты - протеинурия, цилиндрурия; - лейкоцитурия, эритроцитурия; - ВЕ до -20 и ниже.

LOGO КЛИНИКА ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ § При благоприятном исходе ОПН с 10 -14 -х суток улучшается азотовыделительная функция почек, стабилизируется диурез, постепенно восстанавливается водно-электролитный гомеостаз. Длительность полиурической стадии может затягиваться до 10 -15 -ти недель. § Восстановительный период характеризуется медленной нормализацией утраченных функций и продолжается 6 -24 месяца. Состояние больного постепенно стабилизируется, но могут сохраняться слабость, быстрая утомляемость. Полностью нормализуются водноэлектролитный обмен, азотовыделительная функция почек, КЩС и эритропоэз. Увеличение клубочковой фильтрации происходит медленно. Ещё медленнее регенерируют почечные канальцы. О положительной динамике свидетельствует исчезновение протеинурии, нормализация мочевого осадка.
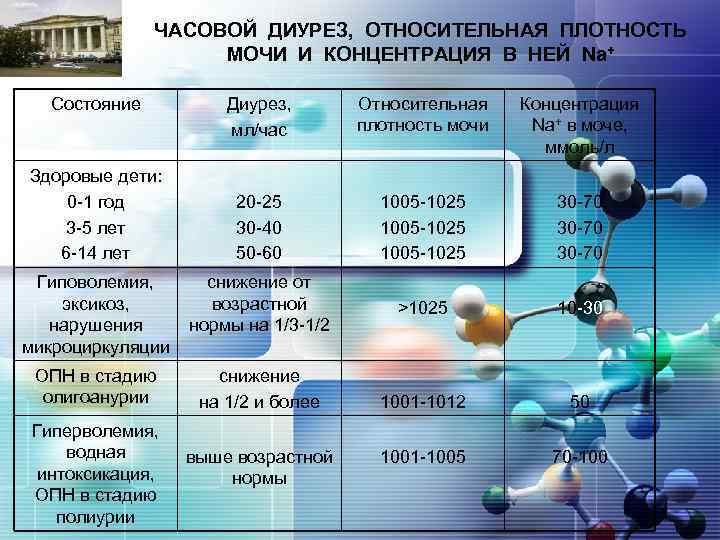
LOGO ЧАСОВОЙ ДИУРЕЗ, ОТНОСИТЕЛЬНАЯ ПЛОТНОСТЬ МОЧИ И КОНЦЕНТРАЦИЯ В НЕЙ Na+ Состояние Диурез, мл/час Относительная плотность мочи Концентрация Na+ в моче, ммоль/л 20 -25 30 -40 50 -60 1005 -1025 30 -70 Гиповолемия, эксикоз, нарушения микроциркуляции снижение от возрастной нормы на 1/3 -1/2 >1025 10 -30 ОПН в стадию олигоанурии снижение на 1/2 и более 1001 -1012 50 Гиперволемия, водная интоксикация, ОПН в стадию полиурии выше возрастной нормы 1001 -1005 70 -100 Здоровые дети: 0 -1 год 3 -5 лет 6 -14 лет

LOGO ДИАГНОСТИКА ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ § Для постановки диагноза ОПН выявления у больного олигоанурии еще недостаточно, необходимо оценивать в совокупности клиниколабораторные данные с учётом анамнеза, указывающего на наличие причин, приводящих к органическому поражению почек. § Лабораторные показатели: - биохимический анализ крови (мочевина, креатинин, общий белок и пр. ); - ОАК (гемоглобин, гематокрит, тромбоциты); - ОАМ (удельный вес, Leu, Er, гиалиновые цилиндры); - ионограмма (Na+, К+); - коагулограмма (протромбин, фибриноген и пр. ); - КЩС (ВЕ, р. Н). § Инструментальная диагностика: - УЗИ почек и мочевых путей; - допплерография почечных сосудов.

LOGO ЛЕЧЕНИЕ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ § Больным из «группы риска» в начальную фазу ОПН нет необходимости сразу вводить диуретики, а следует провести коррекцию эксикоза и ОЦК, компенсировать текущие (продолжающиеся) патологические потери. § С этой целью показана инфузионная терапия 10% глюкозой или глюкозоновокаиновой смесью (10% глюкоза + 0, 1% новокаин 10 -20 мл на инфузию); возможна и интенсивная оральная регидратация. Иногда используют препараты волемического действия – 5 -10% альбумин 10 -15 мл/кг.

LOGO § 1. 2. 3. 4. § ЛЕЧЕНИЕ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ В функциональную фазу ОПН в стадию олигоанурии показаны: Продолжение инфузионной терапии 10% глюкозой; Дофамин 2 -5 (max до 10) мкг/кг/мин в/в капельно; Трентал 2 -5 (max до 10) мг/кг/сут. в/в капельно; 5% пентамин 0, 1 мл/кг в/в капельно. Использование мочегонных препаратов нецелесообразно и даже опасно. Увеличивая дефицит внеклеточной жидкости и электролитов, диуретики лишь усугубляют нарушения микроциркуляции и ацидоз, что способствует переходу затянувшейся функциональной стадии ОПН в органическую, не увеличивая диурез и не препятствуя нарастанию азотемии.

LOGO § 1. 2. ЛЕЧЕНИЕ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ В органическую фазу ОПН в стадию олигоанурии показаны: Ограничение объёма водной нагрузки – возможно введение жидкости в количестве, теряемом при перспирации + текущие патологические потери + объём, равный диурезу за предыдущие сутки. Перспирация у новорождённого составляет 1, 5 мл/кг/час, у детей до 5 -ти лет - 1 мл/кг/час, а старше 5 -ти лет - 0, 5 мл/кг/час. У взрослых перспирация составляет 300 -350 мл/сут. При наличии диареи и отсутствии отёков возможно добавление жидкости в объёме 10 -20 мл/кг/сут. Детей необходимо взвешивать 2 раза в сутки. Суточные колебания массы тела не должны превышать 0, 5 -1% от исходной. Диуретики (салуретики) - 1% фуросемид 10 -15 мг/кг в/в струйно болюсно; возможно также продолжение введения трентала и дофамина. Примерно в половине случаев консервативная терапия приводит к восстановлению диуреза и переходу олигоанурической стадии ОПН в полиурическую.

LOGO n ЛЕЧЕНИЕ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ Детоксикационная терапия – показана при неэффективности предпринятых выше мероприятий. Она направлена на активное поддержание постоянства водноэлектролитного гомеостаза и КЩС, уменьшение накопления и активное выведение продуктов азотистого обмена, удаление олигопептидов. n Методы активной детоксикации: - гемодиализ (наиболее эффективный); - перитонеальный диализ; - гемосорбция; - обменное переливание крови.

LOGO § 1. 2. 3. 4. 5. § 1. 2. 3. 4. 5. ЛЕЧЕНИЕ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ Показания к активной детоксикационной терапии Абсолютные: Мочевина в сыворотке крови – 25 ммоль/л и выше; Креатинин в сыворотке крови – 884 ммоль/л и выше; К+ в сыворотке крови – 7 ммоль/л и выше или ЭКГданные о прогрессирующей аритмии; Скорость нарастания азотемии – 28, 5 ммоль/л/сут. ; НСО 3 - в сыворотке крови – 12 ммоль/л и менее. Относительные: Отсутствие эффекта от консервативной терапии в течение 1 -х суток; Клинически выраженный синдром уремии (нарастание неврологической симптоматики, углубление комы, появление судорог, запах аммиака изо рта, кожный зуд, отёки); Полная анурия; Сердечно-сосудистая недостаточность, перикардит; Некупируемые явления шока любой этиологии.

LOGO ЛЕЧЕНИЕ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ § В полиурическую стадию ОПН показаны: 1. Изменение водного режима - ребёнку не ограничивают употребление жидкости и поваренной соли, постепенно расширяют диету. 2/3 объёма суточной потребности ребёнка в жидкости вводят в/в, остальную 1/3 по возможности per os. Коррекция электролитных нарушений – в первую очередь вводят препараты К+ (KCl, панагин, аспаркам и пр. ) в дозе, превышающей возрастную потребность в 1, 5 -2 раза. 2. n При использовании гемодиализа для лечения больных ОПН полиурическая стадия обычно короткая и протекает благоприятно.

LOGO Гемолитико-уремический синдром Гассера (ГУС) – это состояние, характеризующееся неиммунной (Кумбс-негативной) внутрисосудистой гемолитической анемией, тромбоцитопенией и нарушением функции почек (уремией) у детей раннего возраста (как правило до 5 -ти лет) с риском развития ХПН и высокой вероятностью летального исхода. По своей сути ГУС является вариантом ОПН, имеющим ряд специфических особенностей, которые позволяют выделить его в самостоятельную нозологическую форму. При этом обращает на себя внимание общность многих моментов в этиологии, патогенезе, клинике, лабораторных данных, а также в методах диагностики и лечения ГУС и ОПН.

LOGO КЛАССИФИКАЦИЯ ГУС § В зависимости от причины развития выделяют два основных варианта ГУС: 1. Типичный – встречается в 75% случаев, когда ГУС развивается на фоне текущего инфекционного процесса (ОКИ, вирусные инфекции); 2. Атипичный – встречается в 25% случаев, когда ГУС развивается на фоне системных иммунопатологических заболеваний и состояний (геморрагический васкулит, тромбоцитопеническая пурпура, воздействие вакцин или лекарственных средств). В дальнейшем мы будем рассматривать только типичный вариант ГУС.

LOGO ЭТИОЛОГИЯ § Основным этиологическим фактором типичного варианта ГУС является E. coli O 157: H 7, которая чаще всего попадает в организм больного с сырым молоком, непастеризованными молочными продуктами и фруктовыми соками, нехлорированной водой. Заболевание с частотой 1 -30 на 100 тысяч населения регистрируется в тёплое время года (с марта по октябрь), поражаются в основном дети раннего возраста, в клинической картине доминируют гемоколит и ГУС. § Помимо E. coli O 157: H 7, причиной развития ГУС могут быть другие серотипы E. coli, в частности О 26, О 33, O 103: H 2, O 111: H 8, O 113: H 21, О 119, О 121, О 145, а также сальмонеллы, шигеллы, клостридии, иерсинии, пневмококки, протей, клебсиеллы, стафилококки, вирусы гриппа (А 2), парагриппа, РС-вирусы, аденовирусы, энтеровирусы и др.
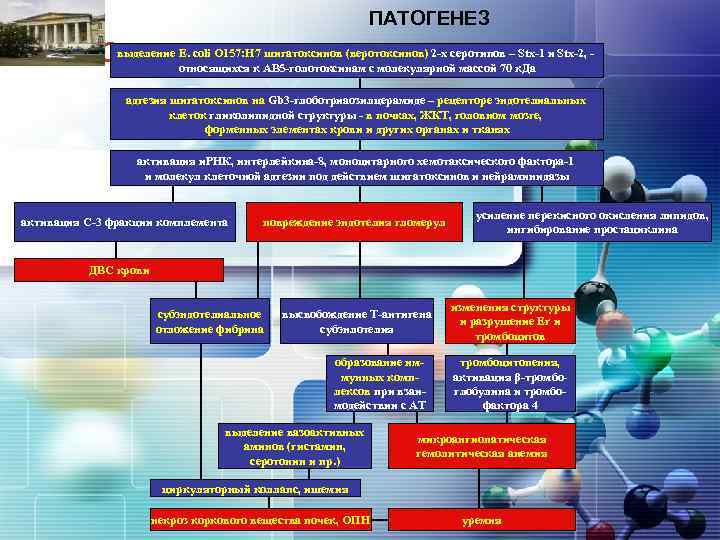
ПАТОГЕНЕЗ E. coli О 157: Н 7 шигатоксинов (веротоксинов) 2 -х Stx-1 LOGOвыделение относящихся к АВ 5 -голотоксинам с молекулярнойсеротипов –к. Да и Stx-2, массой 70 адгезия шигатоксинов на Gb 3 -глоботриаозилцерамиде – рецепторе эндотелиальных клеток гликолипидной структуры - в почках, ЖКТ, головном мозге, форменных элементах крови и других органах и тканях активация и. РНК, интерлейкина-8, моноцитарного хемотаксического фактора-1 и молекул клеточной адгезии под действием шигатоксинов и нейраминидазы активация С-3 фракции комплемента повреждение эндотелия гломерул усиление перекисного окисления липидов, ингибирование простациклина ДВС крови субэндотелиальное отложение фибрина высвобождение Т-антигена субэнлотелия образование иммунных комплексов при взаимодействии с АТ выделение вазоактивных аминов (гистамин, серотонин и пр. ) изменения структуры и разрушение Er и тромбоцитов тромбоцитопения, активация β-тромбоглобулина и тромбофактора 4 микроангиопатическая гемолитическая анемия циркуляторный коллапс, ишемия некроз коркового вещества почек, ОПН уремия

LOGO КЛИНИКА В течении ГУС выделяют 3 периода: 1. 2. 3. Продромальный; Период разгара; Восстановительный. § Продромальный период характеризуется бледностью и желтушностью кожных покровов, пастозностью лица на фоне поражения ЖКТ (реже верхних дыхательных путей, если ГУС обусловлен ОРЗ). К ним присоединяются недостаточность периферического кровотока и обменные нарушения. В конце продромального периода, который длится 2 -7 суток, возникает олигоанурия.

LOGO § 1. 2. 3. КЛИНИКА Период разгара характеризуется тремя ведущими синдромами: Гемолитической анемией; ДВС с тромбоцитопенией; ОПН. Поражение кожных покровов: - Резко выраженная восковидная бледность; - Желтушность; - Геморрагии – петехии, экхимозы. Поражение ЖКТ: - Гастроэнтероколит, энтероколит с примесью крови (гемоколит); - Рвота; - Абдоминальный синдром. Поражение почек: - Темный цвет мочи (гемоглобинурия); - Олигоанурия, которая не сопровождается отёками из-за больших потерь жидкости с диареей и перспирацией.

LOGO КЛИНИКА Поражение ЦНС: - Первоначальное беспокойство, возбуждение сменяется вялостью, заторможенностью, при прогрессировании уремии – нарушение сознания вплоть до сопора и комы; - Тонико-клонические судороги; - Менингизм (редко). Поражение сердечно-сосудистой системы: - Тахикардия, экстрасистолия (из-за гиперкалиемии); - Функциональный систолический шум на верхушке; - Глухость сердечных тонов; - Повышение АД (стойкая гипертензия - прогностически неблагоприятный признак и косвенно указывает на тяжёлый необратимый некроз коркового вещества почек); - Гепатоспленомегалия из-за застоя кровообращения; - Перикардит (в настоящее время встречается редко).

LOGO КЛИНИКА Поражение легких: - Одышка (преимущественно экспираторная); - Жесткое дыхание и влажные мелкопузырчатые хрипы при аускультации; - Отек легких. Восстановительный период начинается с перехода олигоанурической стадии ОПН в полиурическую, когда за 3 -4 недели нормализуются функции почек и основные лабораторные показатели.

LOGO ЛАБОРАТОРНАЯ ДИАГНОСТИКА ГУС § Нормохромная гемолитическая анемия – ретикулоцитоз, анизо- и пойкилоцитоз, снижение уровня гаптоглобина, наличие свободного Hb в сыворотке крови, гемоглобинурия, снижение осмотической резистентности Er. § Гипербилирубинемия за счёт непрямой (свободной) фракции при отрицательном тесте Кумбса (прямом и непрямом). § Гиперлейкоцитоз (20 -60 х109/л) с резким сдвигом влево (лейкемоидная реакция миелоидного типа). Редко встречается лейкопения и эозинофилия. § Тромбоцитопения (5 -50 х109/л) коррелирует с геморрагическим синдромом.

LOGO ЛАБОРАТОРНАЯ ДИАГНОСТИКА ГУС § ДВС (ТГС) синдром, когда гиперкоагуляция сменяется гипокоагуляцией: - Гиперкоагуляция – время свёртывания крови и рекальцификации укорочено, степень тромботеста высокая, уровень протромбина и фибриногена повышен; - Гипокоагуляция – время свёртывания крови и рекальцификации повышено, степень тромботеста низкая, уровень протромбина, фибриногена и антитромбина-III снижен, ретракция кровяного сгустка снижена или отсутствует. § Уремия – повышение уровня остаточного азота, мочевины и креатинина. § Протеинурия, макро- и микрогематурия, фибриновые комки в моче. § Ионный дисбаланс – повышение уровня К+ и Mg++ при снижении Na+ и Cl-.

LOGO ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА ГУС § При УЗИ почек отмечается увеличение их размеров и повышение эхогенности паренхимы почечной ткани с отёком в области верхушек пирамид, нарушение дифференцировки коркового и мозгового слоёв. § При допплерографии сосудов почек: - в стадию олигоанурии – отсутствие кровотока в корковом слое и более крупных сосудах, вплоть до магистральных (почечных артерий); - в стадию полиурии – постепенное восстановление кровотока, начиная с более крупных сосудов, и в последнюю очередь – в корковом слое.

LOGO § - МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ГУС Гистологически в почках выявляются: микроангиотромбоз; очаги некроза и кровоизлияний; мезангиальная и клеточная пролиферация; тромбоз клубочков (гломерул) с фибриноидным некрозом стенок артериол; некроз коркового вещества. Изолированного поражения почек при ГУС у детей не бывает, всегда развивается полиорганная недостаточность, так как подобные морфологические изменения происходят и в других органах и системах, в первую очередь в кищечнике, печени, головном мозге, лёгких, сердце.

LOGO ЛЕЧЕНИЕ § Учитывая общность основных патогенетических механизмов и клинических проявлений, больных ГУС в целом ведут как и других пациентов с ОПН. В зависимости от её стадии (функциональная или органическая, олигоанурия или полиурия) детям проводят дезагрегационную, антиоксидантную, инфузионную терапию, корригируют КЩС, водноэлектролитный баланс, анемию, АД. § Помимо этого, с учётом этиологии заболевания, назначают антибиотики (исключают нефро-, нейро- и гепатотоксичные); также проводят лечение сердечно-лёгочной недостаточности, энцефалопатии и других проявлений полиорганной недостаточности по общим правилам.

LOGO ЛЕЧЕНИЕ § Гепаринотерапия – непрерывная инфузия в дозе 15 ЕД/кг/час под контролем времени свёртывания крови по Ли-Уайту каждые 6 часов. Если время свертывания не удлиняется, то дозу гепарина следует увеличить до 30 -40 ЕД/кг/час, а если же оно составляет свыше 20 мин, то дозу гепарина уменьшают до 5 -10 ЕД/кг/час. После подбора индивидуальной дозы лечение продолжают в этом режиме. Отмену гепарина проводят с постепенным уменьшением дозы в течение 1 -2 -х суток во избежание развития гиперкоагуляции и «эффекта рикошета» . § В/в инфузия свежезамороженной или нативной (консервированной) плазмы в разовой дозе 5 -8 мл/кг при низком уровне антитромбина-III.

LOGO § § ЛЕЧЕНИЕ Гемодиализ – основной метод лечения ГУС, который позволяет прервать локальный ДВС-синдром в почках и гемолиз, одновременно нормализуя водноэлектролитный обмен. Показания к гемодиализу в целом те же, что и при ОПН: - Анурия более 1 -х суток; - Олигурия в течение 3 -х суток с повышением АД; - Интенсивный гемолиз с резко выраженной анемией; - Прирост мочевины свыше 6 ммоль/л/сут. Необходимо как можно более раннее применение гемодиализа независимо от степени уремической интоксикации на протяжении всего периода олигоанурии. При невозможности провести гемодиализ рекомендуют другие методы заместительной почечной терапии (ЗПТ) - заменные переливания крови (ЗПК), гемо(диа)фильтрацию, перитонеальный диализ, непрерывные низкопоточные экстракорпоральные методики, многократные промывания ЖКТ.

LOGO ПРОГНОЗ Факторы, позволяющие ожидать благоприятный исход ГУС: § Раннее установление правильного диагноза; § Выделение мочи в стадию олигурии хотя бы в количестве 2040 мл/сутки; § Раннее начало диализной терапии; § Выход в полиурию у детей до 3 -х лет, но не более старшего возраста. § § § § Неблагоприятные прогностические факторы: Раннее появление анурии у детей старшего возраста и сохранение её более 4 -х недель, у детей в возрасте до 3 -х лет – длительность анурии более 2 -х недель; Отсутствие положительного эффекта после 2 -3 -х сеансов гемодиализа (уровень креатинина и К+ продолжает нарастать, даже если уремия снижается); Нарастание в течение 3 -х суток и дольше ДВС-синдрома, гемолиза и уремии; Стойкая неврологическая симптоматика и артериальная гипертензия; Сохранение анемии более 4 -х недель; Развитие ишемического колита, пареза кишечника; Наличие нейтрофильного лейкоцитоза более 20 х109/л; Развитие атипичных форм ГУС.

LOGO ИСХОДЫ Благоприятный исход (выздоровление): § Восстановительный период при лёгкой и среднетяжёлой формах ГУС длится до 2 -х лет; § Восстановительный период при тяжёлой форме ГУС длится 4 -6 лет. Неблагоприятные исходы: § Протеинурия - остаётся у 25% детей, перенесших ГУС; § Хроническая почечная недостаточность (ХПН) – формируется у 5% выживших детей через 5 -7 лет после заболевания ГУС, у 10% через 10 -15 лет развивается терминальная стадия ХПН; § Летальный исход – в 20% случаев.

LOGO ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ ЗА ДЕТЬМИ, ПЕРЕНЕСШИМИ ГУС § Умеренное ограничение белка и поваренной соли в пище; § Контроль биохимического анализа крови и общего анализа мочи 1 раз/месяц; § Контроль уровня АД в течение первых 2 -х лет после перенесенного ГУС ежедневно, затем 2 -3 раза/неделю; § Суточное холтеровское мониторирование АД показано при существенных эпизодических подъёмах АД, снижении клиренса креатинина, выраженных изменениях при УЗИ почек (снижении почечного кровотока при допплерографии и высоком периферическом сопротивлении сосудов); § При развитии стойкой артериальной гипертензии (АГ) показано назначение ингибиторов АПФ (эналаприл в дозе 1, 25 -10 мг/сутки в зависимости от возраста и уровня АД) на срок не менее 1 года. В дальнейшем ингибиторы АПФ показаны больным, перенесшим тяжёлую форму ГУС, при формировании вазоренальной АГ, протеинурии более 100 мг/сутки, снижении клиренса креатинина (развитии ХПН).

LOGO КЛИНИЧЕСКИЙ ПРИМЕР Ребенок Саломэ Б. , 1, 5 года. Анамнез жизни: ребенок от 1 беременности, без патологии, роды в срок (40 нед), без осложнений, вес при рождении 3050 г. К груди приложили в 1 сутки жизни, с 2 -х недельного возраста находилась на искусственном вскармливании молочными смесями. Перенесенные заболевания: редкие ОРВИ, в возрасте 1 месяца – острый пиелонефрит. Детскими инфекциями не болела. Аллергоанамнез: пищевая аллергия (сыпь на цитрусовые).

LOGO КЛИНИЧЕСКИЙ ПРИМЕР Анамнез заболевания: § 1 -й день – температура тела 39, 2 о. С, вялость. § 2 -й день - температура тела 39, 0 о. С, рвота 3 раза, жидкий стул без патологических примесей 4 раза. Назначено лечение – нурофен, энтерофурил, виферон. § 3 -4 -й дни - температура тела 38, 0 о. С, жидкий стул 5 раз с примесью крови, боли в животе. § 5 -й день - температура тела 37, 2 о. С, сохраняется вялость и боли в животе, отказ от еды и питья. Бригадой СМП ребенок госпитализируется в кишечное отделение Тушинской ДГБ.

LOGO КЛИНИЧЕСКИЙ ПРИМЕР При поступлении в стационар: § Состояние средней тяжести, симптомы интоксикации выражены умеренно: отказ от еды, питья, запах ацетона изо рта, бледность кожи. § Объективно: кожа бледная, чистая. Катаральных явлений нет. Язык сухой. Лимфоузлы не увеличены. В легких хрипов нет. Тоны сердца ясные, ритмичные. Живот мягкий, болезненный вокруг пупка. Печень и селезенка не увеличены. Сигма не спазмирована. Анус сомкнут. Стул жидкий, со слизью, зеленью, кровью. Диурез сохранен. Отеков нет. Симптом Пастернацкого отрицательный. § КЩС: р. Н - 7, 36, ВЕ -9, 6, глюкоза - 2, 6 ммоль/л. § Диагноз: острый инфекционный гастроэнтероколит (сальмонеллез? ).

LOGO КЛИНИЧЕСКИЙ ПРИМЕР В течение 2 -х суток с момента госпитализации состояние оставалось среднетяжелым. Лихорадка до 38, 1 о. С, выражены симптомы интоксикации - бледность, вялость, рвота. В области ладоней и стоп – мелкоточечная сыпь. Стул до 20 раз в сутки, слизь, кровь, в виде «плевка» . Диурез сохранен. При УЗИ органов брюшной полости и почек – мезаденит, диффузные изменения поджелудочной железы, уплотнение стенок ЧЛС. Лечение: цефтриаксон, этамзилат, смекта, бифиформ.

LOGO КЛИНИЧЕСКИЙ ПРИМЕР § На 3 -и сутки с момента госпитализации (7 -й день болезни) состояние ухудшилось до тяжелого, наросли симптомы интоксикации, сохранялась лихорадка до 38 о. С, появились явления эксикоза I-II ст. Стул до 10 -15 раз, с прожилками крови. Диурез сохранен. § На 4 -е сутки госпитализации (8 -й день болезни) появились периорбитальные отеки, олигурия. В ОАК: тромбоциты – 60 х109/л, гемоглобин – 89 г/л. В биохимическом анализе крови: мочевина – 19 ммоль/л, креатинин – 285 ммоль/л, общий билирубин – 16 мкмоль/л. § На 5 -е сутки госпитализации (9 -й день болезни) – анурия в течение 12 часов, отсутствие эффекта от 2 -х инъекций лазикса.

LOGO КЛИНИЧЕСКИЙ ПРИМЕР Лабораторное обследование: § ОАК при поступлении: Er – 4, 8 х1012/л, Hb – 124 г/л, Leu – 30, 0 х109/л, нейтрофилы – 77%, тромбоциты - 371 х109/л, СОЭ – 2 мм/час; в динамике: Hb – 96 г/л, тромбоциты 57 х109/л. § ОАМ при поступлении: р. Н – 5, 0, белок – 0, 6 г/л, уд. вес – 1020, Leu – 120 -145 в п/зр. , эпителий – много, сахар – отриц. , слизь +++; в динамике: р. Н – 5, 0, белок – 1, 2 г/л, уд. вес – 1009, Leu – 7 -10 в п/зр. , эпителий – много, сахар – отриц. , слизь +++. § Бактериологический посев кала на кишечную группу (дважды) – отрицательный. § РПГА с дизентерийным, сальмонеллезным и иерсиниозным диагностикумам – отрицательно.

LOGO КЛИНИЧЕСКИЙ ПРИМЕР Лабораторное обследование: § Биохимический анализ крови (3 -й день госпитализации): § АЛТ – 123, 7 Ед/л § АСТ - 153, 9 Ед/л § Амилаза - 134 Ед/л § Мочевина - 14, 3 ммоль/л § Креатинин – 367, 7 мкмоль/л § Мочевая к-та – 581, 4 ммоль/л § Билирубин - 10, 8 мкмоль/л § Альбумин – 22 г/л § Протромбин - 73, 2% § Фибриноген - 4, 91 г/л § Калий - 4, 4 ммоль/л § Натрий – 125 ммоль/л § Кальций 1, 17 ммоль/л § Хлориды – 108 ммоль/л
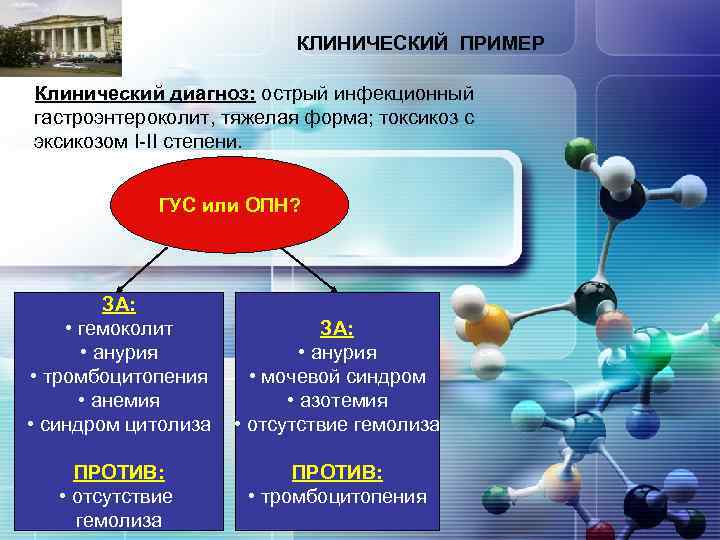
КЛИНИЧЕСКИЙ ПРИМЕР LOGO Клинический диагноз: острый инфекционный гастроэнтероколит, тяжелая форма; токсикоз с эксикозом I-II степени. ГУС или ОПН? ЗА: • гемоколит • анурия • тромбоцитопения • анемия • синдром цитолиза ПРОТИВ: • отсутствие гемолиза ЗА: • анурия • мочевой синдром • азотемия • отсутствие гемолиза ПРОТИВ: • тромбоцитопения
КЛИНИЧЕСКИЙ ПРИМЕР LOGO Ребенок переведен для дальнейшего лечения в Центр гемодиализа ДГКБ Св. Владимира. Исход – ХПН?

LOGO Спасибо за внимание! Ваши вопросы
лекция НЕОТЛОЖНЫЕ СОСТОЯНИЯ.ppt